Similar presentations:
Приобретенные пороки сердца
1. ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА
Турна Э.Ю.Кафедра терапии, гастроэнтерологии, кардиологии
и общей врачебной практики (семейной медицины)
Симферополь
2017
2.
• Приобретённые пороки сердца, называемые такжеклапанными пороками — нарушение деятельности сердца,
обусловленное морфологическими и/или
функциональными изменениями одного или нескольких
его клапанов. Изменения клапанов могут быть в виде
стеноза, недостаточности или их сочетания.
• Приводят к структурным и органическим поражениям
внутрисердечной гемодинамики и развитию сердечной
недостаточности
3. Общие принципы ведения пациентов с КБС
• Оценка клинического состояния пациента• Современные методы диагностики и оценки
тяжести КБС
• Стадии прогрессирования пороков
• Показания к хирургическому лечению
• Профилактика ревматизма и инфекционного
эндокардита
4. Оценка клинического состояния пациентов
• Оценка истории болезни и симптоматическогостатуса, а также надлежащее физическое
обследование, в частности аускультация и поиск
признаков сердечной недостаточности, имеют
решающее значение для диагностики и лечения
клапанных пороков сердца.
• Кроме того, особое внимание уделяется оценке
внесердечного состояния - сопутствующих
заболеваний и общего состояния.
5. Эхокардиография
• Является ключевым методом, используемым дляподтверждения диагноза КБС, а также для оценки
его тяжести и прогноза.
• Показатели увеличения левого желудочка (КДР,
КСР, КДО и КСО) и функции являются сильными
прогностическими факторами
• Оценка давления в легочной артерии, а также
функции правого желудочка – определяют тяжесть
порока и показание к хирургическому лечению
• Трансэзофагеальная эхокардиография: в случае
если трансторакальная эхокардиография
неоптимального качества, тромбоз, дисфункция
протезированных клапанов, эндокардит
6. Стресс-тест
• Основная цель - выявление объективных симптомову бессимптомных пациентов или у пациентов,
которые имеют неспецифические симптомы, и
особенно полезно ДЛЯ СТРАТИФИКАЦИИ РИСКА
ПРИ АОРТАЛЬНОМ СТЕНОЗЕ
• Тест с физической нагрузкой - определит уровень
рекомендуемой физической активности, включая
участие в спортивных соревнованиях
• Нагрузочная эхокардиография может
идентифицировать кардиальную причину одышки.
Прогностическая важность при аортальном стенозе
и митральной регургитации.
7. Низкодозовая добутаминовая стресс-эхокардиография
Низкодозовая добутаминовая стрессэхокардиография• Оценка «сократительного резерва»
• Оценка тяжести стеноза аортального отверстия и
оперативного риска при стенозе с низким
трансклапанным градиентом с нарушенной
функцией ЛЖ,
• Оценка потенциала обратного ремоделирования у
пациентов с сердечной недостаточностью и
функциональной митральной регургитацией
после пластики митрального клапана.
8. МРТ сердца
• для оценки тяжести поражений клапанов, вчастности регургитации, а также для оценки
объема желудочков, систолической функции,
аномалий восходящей аорты и фиброза миокарда.
• МРТ является эталонным методом для оценки
объемов и функции ПЖ и поэтому особенно
полезен для оценки последствий
трикуспидальной регургитации
9. МСКТ сердца
• Оценка тяжести заболевания клапана, особеннопри аортальном стенозе и поражение грудного
отдела аорты.
• У пациентов, которым планируется
транскатетерное вмешательство, в частности при
транскатетерной имплантации аортального
клапана (TAVI), и предоставляет ценную
информацию для предпроцедурного
планирования.
• Для исключения коронарной болезни сердца у
пациентов с низким риском развития
атеросклероза.
10. Биомаркеры
• Уровень сывороточного натрийуретическогопептида B-типа (BNP) ассоциируются с
функциональным классом СН по NYHA и
прогнозом, особенно при аортальном стенозе и
митральной регургитации.
• Натрийуретические пептиды могут иметь
значение для стратификации риска и сроков
вмешательства, особенно у бессимптомных
пациентов
11. Коронарная ангиография
• Рекомендована перед хирургическим лечением порока упациентов с тяжелой ИБС или следующими признаками
(IC):
• Анамнез ССЗ
• Предшествующая ишемия миокарда
• Систолическая дисфункция
• У мужчин >40 лет, у женщин в постменопаузальном
возрасте
• Один или более кардиоваскулярных факторов сердечнососудистого риска
• При оценке средней и тяжелой степени вторичной
митральной регургитации
12. Показания к реваскуляризации миокарда
• АКШ рекомендуется пациентам с первичным показаниемдля хирургии аортального/ митрального клапана и стеноза
диаметра коронарной артерии ≥70% (IC)
• АКШ следует рассматривать у пациентов с первичным
показанием для хирургии аортального/ митрального
клапана и стеноза диаметра коронарной артерии ≥50-70%
(IIaC)
• ЧКВ следует рассматривать у пациентов с первичным
показанием для прохождения TAVI и транскатетерном
вмешательстве на митральном клапане и стеноза диаметра
коронарной артерии> 70% в проксимальных сегментах.
13. Пороки сердца, осложненные фибрилляцией предсердий
• Оральные антикоагулянты не витамин К антагонистыодобрены только при неклапанной фибрилляции
предсердий
• Использование ривароксабана, апиксабана,
дабигатрана и эдоксабана у пациентов с аортальным
стенозом, аортальной регургитацией или митральной
регургитацией и фибрилляцией предсердий
• Использование НОАК не рекомендуется пациентам с
фибрилляцией предсердий, связанная с умеренным и
тяжелым стенозом митрального клапана, учитывая
отсутствие данных и особенно высокий риск
тромбоэмболии.
14. Пороки сердца, осложненные фибрилляцией предсердий
• Несмотря на отсутствие данных, НОАК могутиспользоваться у пациентов с фибрилляцией предсердий,
связанных с биопротезом аорты через 3 месяца после
имплантации
• НОАК противопоказаны при механических протезах!!!!
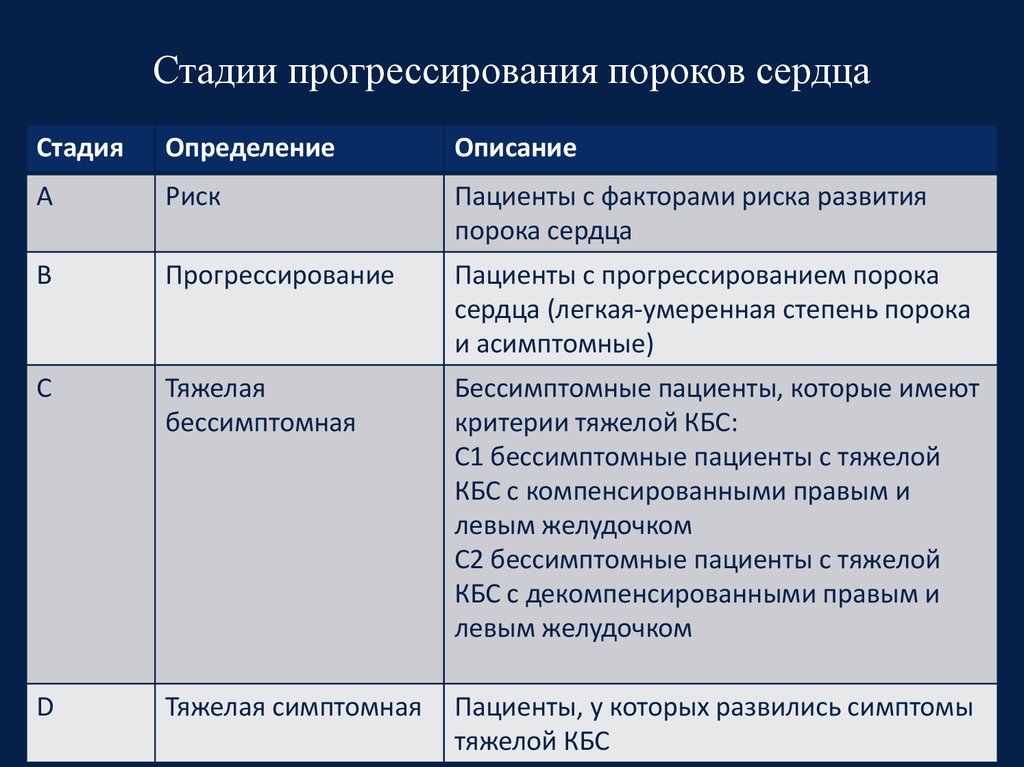
15. Стадии прогрессирования пороков сердца
СтадияОпределение
Описание
A
Риск
Пациенты с факторами риска развития
порока сердца
B
Прогрессирование
Пациенты с прогрессированием порока
сердца (легкая-умеренная степень порока
и асимптомные)
C
Тяжелая
бессимптомная
Бессимптомные пациенты, которые имеют
критерии тяжелой КБС:
С1 бессимптомные пациенты с тяжелой
КБС с компенсированными правым и
левым желудочком
С2 бессимптомные пациенты с тяжелой
КБС с декомпенсированными правым и
левым желудочком
D
Тяжелая симптомная
Пациенты, у которых развились симптомы
тяжелой КБС
16. Вторичная профилактика ревматической лихорадки
Пенициллин G бензатинПенициллин V
Сульфадиазин
1,2 млн МЕ в/м каждые 4 нед
200 мг per os дважды в день
1 гр per os один раз в день
Макролид или азалид (при
аллергии на пенициллин и
сульфадиазин)
Различная
17. Длительность вторичной профилактики ревматической лихорадки
Длительность после последней атакиРевматическая лихорадка с кардитом 10 лет или пока пациенту не
и остаточным поражением сердца
исполнится 40 лет (большая
(персистирующая КБС)
длительность)
Ревматическая лихорадка с
кардитом, но без клапанной
дисфункции
10 лет или пока пациенту не
исполнится 21 год (большая
длительность)
Ревматическая лихорадка без
кардита
5 лет или пока пациенту не
исполнится 21 год (большая
длительность)
18. Профилактика инфекционного эндокардита
• Пациентам высокого риска– Ранее перенесенный инфекционный
эндокардит
– Приобретенные пороки сердца
– Протезированные клапаны
• Стоматологические процедуры высокого
риска
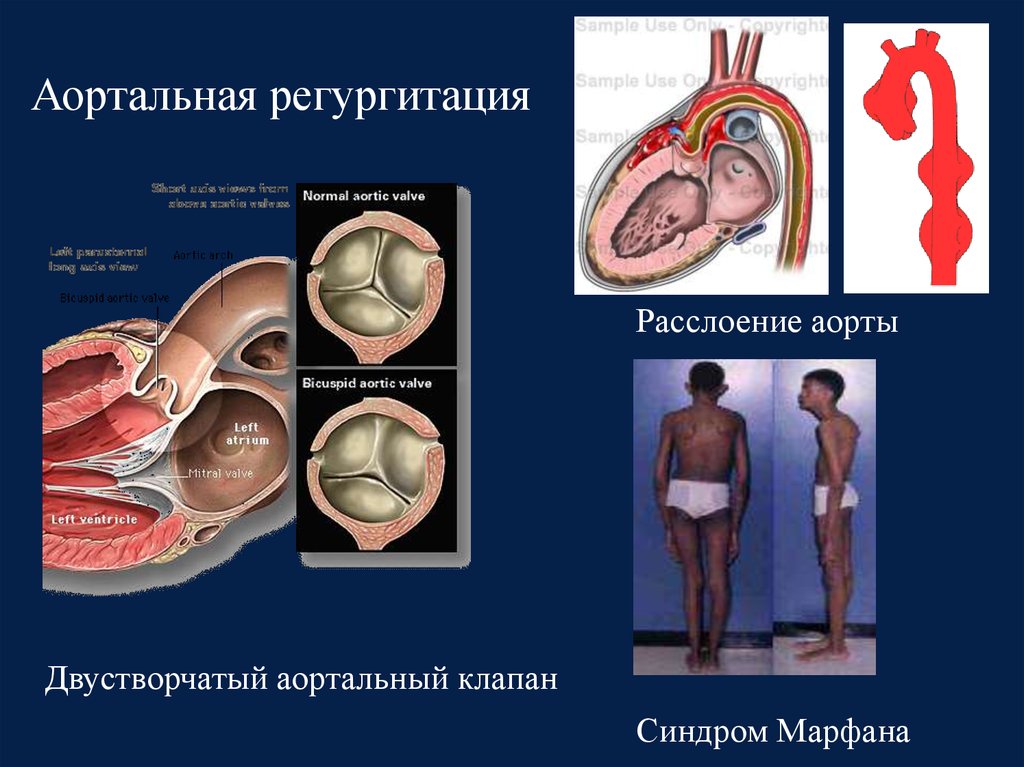
19. Аортальная регургитация
20. Этиология
• Первичное поражение створок клапанов аорты и/илипоражение корня аорты и геометрии восходящего отдела
аорты
• Дегенеративное поражение трехстворчатого и
двустворчатого аортального клапана самая частая причина
в западных странах
• Инфекционный эндокардит
• Ревматическая болезнь сердца
• Острая тяжелая аортальная регургитация часто является
следствием инфекционного эндокардита и реже –
расслоение аорты.
21. Аортальная регургитация
Расслоение аортыДвустворчатый аортальный клапан
Синдром Марфана
22. Оценка аортальной регургитации
• Эхокардиография – основной и ключевой методисследования для оценки анатомии клапана,
количественной оценки аортальной регургитации,
оценки ее механизмов, определения морфологии
аорты и определения возможности
хирургического вмешательства на аортальном
клапане.
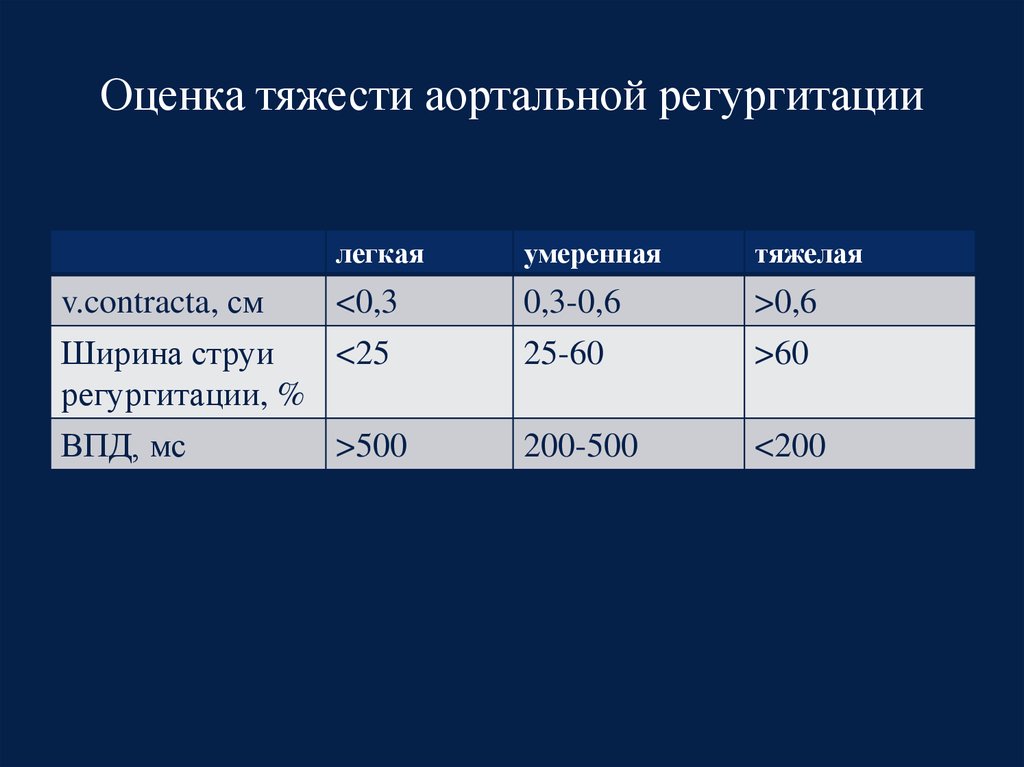
23. Оценка тяжести аортальной регургитации
легкаяv.contracta, см
<0,3
Ширина струи
<25
регургитации, %
ВПД, мс
>500
умеренная
тяжелая
0,3-0,6
25-60
>0,6
>60
200-500
<200
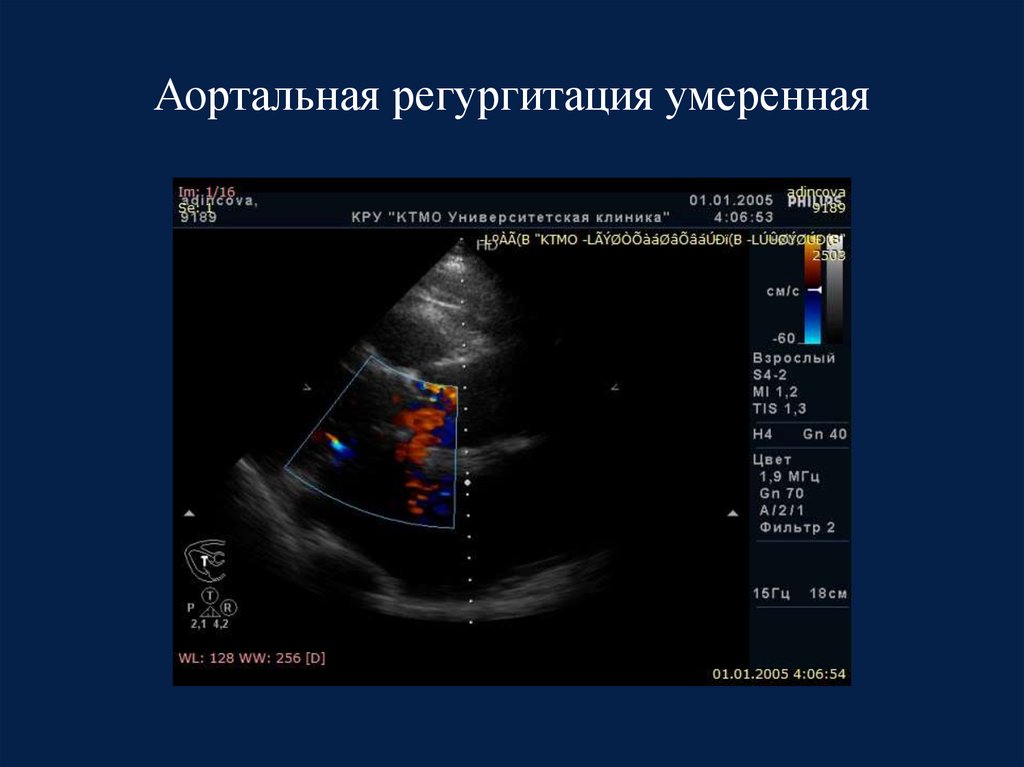
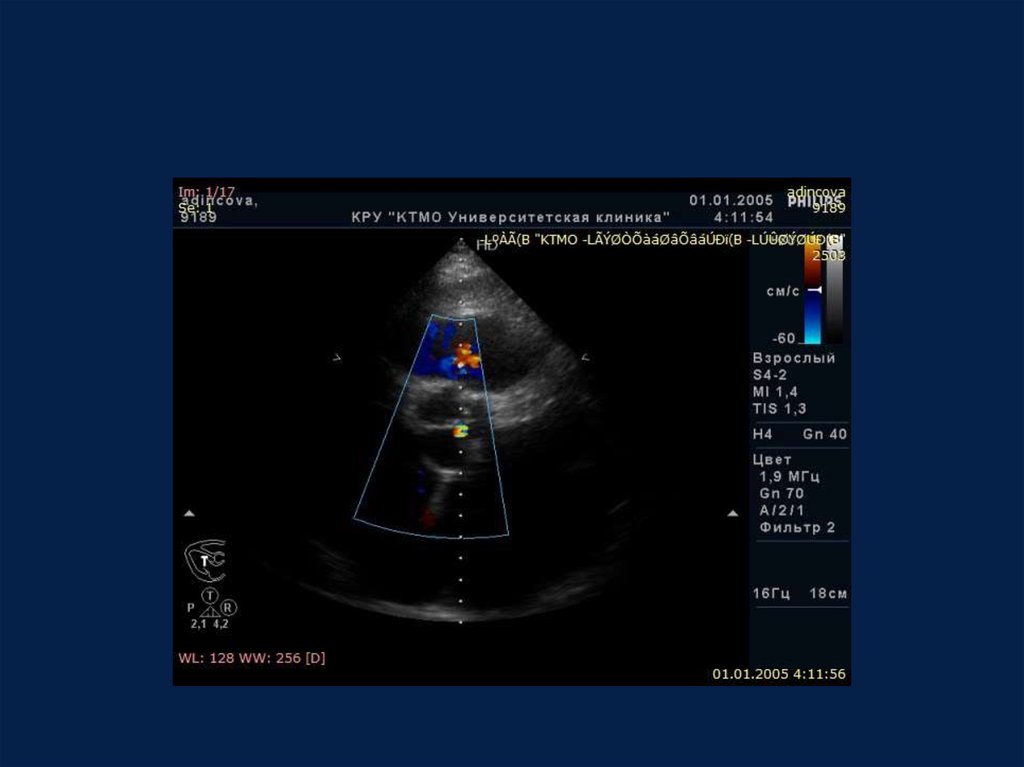
24. Аортальная регургитация умеренная
25.
26. Магнитно-резонансная томография (МРТ)
• показана пациентам с умеренной или тяжелой АР (стадииB, C и D) для оценки систолической функции ЛЖ,
систолического и диастолического объемов ЛЖ,
определения тяжести АР при неудовлетворительном
качестве ТТЭ (ІВ).
27. Клиника
• Острая аортальная регургитация - остраясердечная недостаточность и кардиогенный шок.
• При острой тяжелой АР, даже при интенсивной
медикаментозной терапии, нередко наступает
смерть из-за:
– отека легких,
– желудочковых аритмий,
– электромеханической диссоциации
– кардиогенного шока.
28. Хроническая аортальная регургитация длительное время протекает бессимптомно.
Симптомы
Легкая и умеренная АР
Часто асимптомная *Сердцебиение
Тяжелая АР
Одышка, ортопноэ
Боль в грудной клетке
Ночная стенокардия, стенокардия напряжения
(снижение диастолического давления в аорте и
увеличение КДД ЛЖ, таким образом снижение
диастолического коронарного кровотока)
При выраженном снижении диастолического давления (<40
мм рт. ст.) может наблюдаться стенокардия
29. Хроническая аортальная регургитация. Гемодинамика
Повышение конечно-диастолического давления ЛЖ
и объема ЛЖ
Дилатация и эксцентрическая гипертрофия ЛЖ
Увеличенный ударный объем
Левый желудочек ФВ - нормальная
Постепенное увеличение пред- и постнагрузки ЛЖ
В конечном счете, адаптивные меры терпят неудачу.
Функция ЛЖ ухудшается
дальнейшее увеличение конечно-диастолического
объема (крупное сердце) - Ишемия миокарда
Снижение ударного объема и ФВ
30.
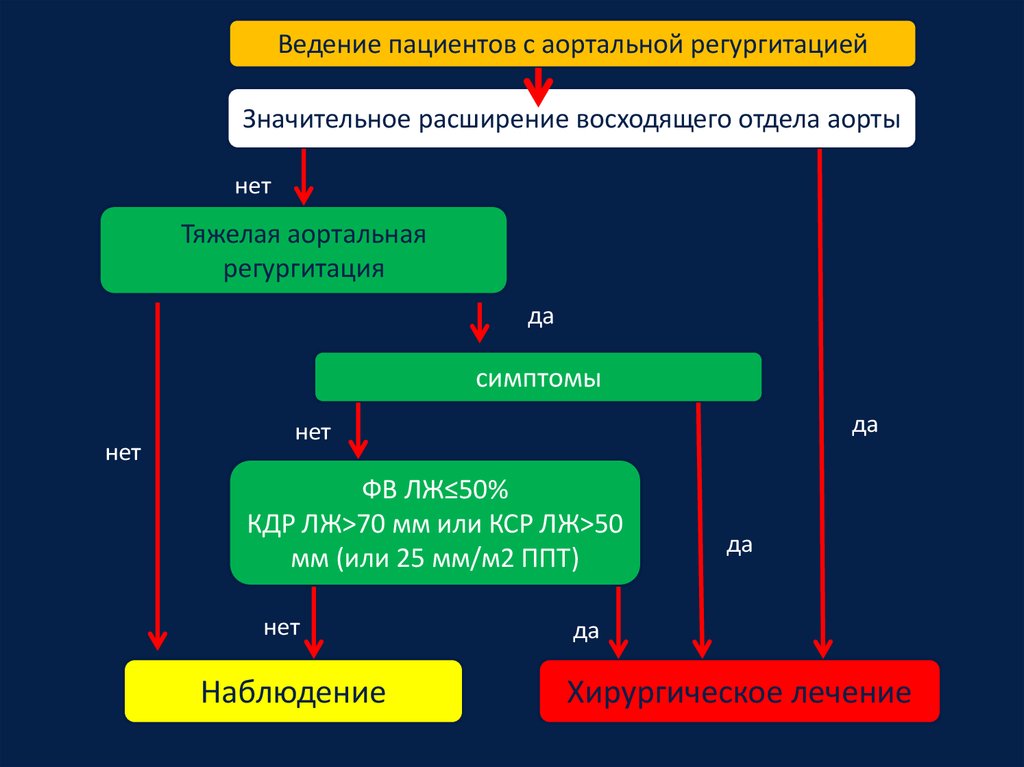
Ведение пациентов с аортальной регургитациейЗначительное расширение восходящего отдела аорты
нет
Тяжелая аортальная
регургитация
да
симптомы
нет
да
нет
ФВ ЛЖ≤50%
КДР ЛЖ>70 мм или КСР ЛЖ>50
мм (или 25 мм/м2 ППТ)
нет
Наблюдение
да
да
Хирургическое лечение
31. Показания к операции при аортальной регургитации
• Тяжелая аортальная регургитацияОперативное вмешательство показано симптомным
пациентам
I
B
Оперативное вмешательство показано у асимптомных
пациентов с фракцией выброса ЛЖ в покое ≤50%
I
B
Оперативное вмешательство показано пациентам, которым
планируется проведение АКШ или вмешательство на
восходящий отдел аорты или другой клапан
I
C
«Команда сердца» рекомендуется у избранных пациентов, у
которых пластика аортального клапана может быть
альтернативой протезированию клапана
I
C
IIa
B
Оперативное вмешательство должно быть рассмотрено у
бессимптомных пациентов с ФВ ЛЖ в покое >50% с
выраженной дилатацией ЛЖ: КДР ЛЖ>70 мм или КСР
ЛЖ>50 мм (или 25 мм/м2 ППТ)
32.
• Патология корня аорты и аневризма восходящего отделааорты (независимо от тяжести аортальной регургитации)
Имплантация аортального клапана или аннулопластика
рекомендуется у молодых людей с дилатацией корня аорты
и трестворчатым аортальным клапаном, при условии
проведения оперативного вмешательства опытными
хирургами
I
C
Оперативное вмешательство рекомендуется у пациентов с
синдромом Марфана и заболеванием корня аорты с
максимальным диаметром восходящего отдела аорты ≥50
мм
I
C
IIa
C
IIa
C
IIa
C
IIa
C
Оперативное вмешательство рекомендуется пациентам с
заболеванием корня аорты с максимальным диаметром
восходящего отдела аорты:
• ≥45 мм при синдроме Марфана и дополнительными
факторами риска
• ≥50 мм и двустворчатым аортальном клапане с
дополнительными факторами риска или коарктацией
• ≥55 мм для всех других пациентов
33. Медикаментозная терапия
• Симптоматическое улучшение у пациентов с тяжелойаортальной регургитацией, у которых хирургическое
лечение не представляется возможным
• При СН или АГ: иАПФ, БРА и бета-адреноблокаторы
• Синдром Марфана: бета-адреноблокаторы и/или лозартан
могут снизить темп дилатации корня аорты и уменьшить
риск осложнений
34. Динамическое наблюдение
• Асимптомные пациенты с тяжелой аортальнойрегургитацией и нормальной функцией ЛЖ – ежегодно
• Первичный диагноз или если диаметр ЛЖ и/или ФВ
значительно изменены или показатели приближены к
хирургическим – каждые 3-6 месяцев
• Легкая и умеренная аортальная регургитация –
эхокардиография каждые 2 года
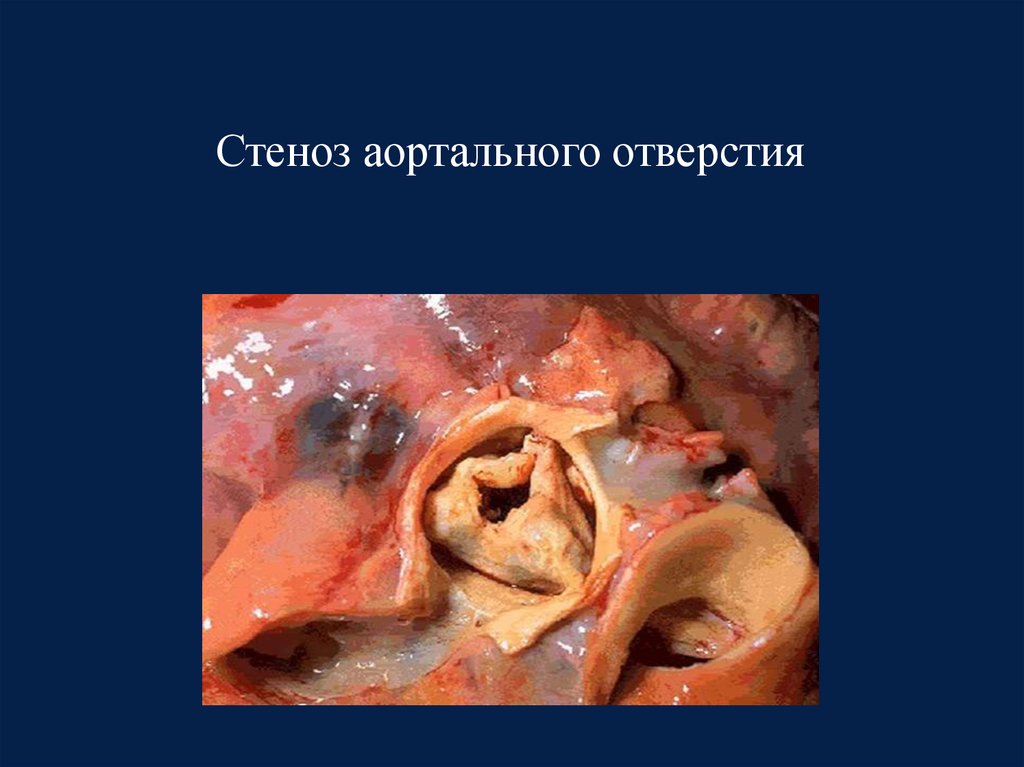
35. Стеноз аортального отверстия
36. Этиология
• Дегнеративный – у пожилых пациентов• Ревматизм – у молодых пациентов, в
развивающихся странах сохраняется высокая
вероятность
37. Стеноз аортального отверстия. Клиника
• Бессимптомный латентный период в 10-20 лет. За этовремя обструкция выносящего тракта ЛЖ и давление на
миокард постепенно увеличиваются.
• Симптомы развиваются постепенно.
• Нагрузочная одышка является наиболее распространенной
первоначальной жалобой, даже у пациентов с нормальной
систолической функцией ЛЖ, и она часто связана с
нарушением диастолической функции ЛЖ.
• КЛАССИЧЕСКАЯ ТРИАДА: боли в груди, сердечной
недостаточности и обмороки
38. Синдром стенокардии
• Боли за грудиной у пациентов с аортальнымстенозом обычно усиливаются при нагрузке и
купируются в покое.
39. Синкопальные состояния
• При физической нагрузке, когда системная вазодилатацияпри наличии фиксированного ударного объема приводит к
снижению артериального систолического артериального
давления.
• Обморок в состоянии покоя может быть вызван
пароксизмальной желудочковой тахикардией,
фибрилляцией предсердий или (если кальцификация
клапана проходит в систему проводимости)
атриовентрикулярного блока.
• Аномальные вазодепрессорные рефлексы из-за
повышенного внутриполостного давления
(вазодепрессорный обморок).
40. Синкопальные состояния
• Обморок может сопровождаться судорогами.• Синкопальные состояния, вызванные приемом
нитроглицерина.
• ВСЕГДА РАССМАТРИВАЙТЕ АОРТАЛЬНЫЙ СТЕНОЗ
КАК ВОЗМОЖНУЮ ЭТИОЛОГИЮ ДЛЯ ПАЦИЕНТА,
КОТОРЫЙ ДЕМОНСТРИРУЕТ СПЕЦИФИЧЕСКУЮ
ГЕМОДИНАМИЧЕСКУЮ ЧУВСТВИТЕЛЬНОСТЬ К
НИТРАТАМ.
41. Асимметричная гипертрофия МЖП
• РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ SIMVASTATINEZETIMIBE ПРИ АОРТАЛЬНОМ СТЕНОЗЕ (SEAS)
• у пациентов с аортальным стенозом без диабета или с
известными почечными или сердечно-сосудистыми
заболеваниями асимметричная гипертрофия
межжелудочковой перегородки была связана с более
высокой частотой ишемических сердечно-сосудистых
событий, чем без асимметричной гипертрофии
межжелудочковой перегородки.
42. Артериальная гипертензия
• Систолическая гипертония может сосуществоватьс аортальным стенозом. Однако систолическое
артериальное давление выше 200 мм рт. ст. редко
встречается у пациентов с критическим
аортальным стенозом.
• При тяжелом аортальном стенозе пульс на общих
сонных артериях обычно имеет задержанный и
платовидный пик, уменьшенную амплитуду и
постепенный спад (pulsus parvus et tardus).
43. Синдром Хейда
• Сочетание желудочно-кишечных кровотечений из-заангиодисплазии или других сосудистых мальформаций с
кальциническим аортальным стенозом. Эти пороки
развития обычно разрешаются после операции
аортального клапана.
• Доказано, что серьезные AS могут вызвать появление 2-го
типа болезни Виллебранда, также называемого синдромом
Виллебранда. Это связано с потерей больших
мультимеров, которые необходимы для поддержания
гемостаза в условиях высокоскоростного потока,
например, в ангиопластических артериовенозных
мальформациях.
44. Синдром Хейда
• Кровотечения из ранее скрытой кишечнойангиодисплазии
• Гематологический дефект
• Замена аортального клапана улучшает
гематологические аномалии, и это сопровождается
клиническими улучшениями.
• Замена клапана, по-видимому, дает наилучшую
надежду на долгосрочное разрешение кровотечения, и
ее следует рассматривать в большинстве случаев,
особенно у тех, у кого АС симптомный.
• У тех пациентов, которым не показано оперативное
вмешательство, повторные переливания крови могут
оказывать некоторое симптоматическое облегчение.
45. Стеноз аортального отверстия. Осложнения
• Риск инфекционного эндокардита выше у более молодыхпациентов с легкой деформацией клапанов, чем у
пожилых пациентов с дегенеративными
кальцинированными аортальными клапанами, но это
может произойти в любой популяции.
• Пациенты с двустворчатым клапаном имеют повышенную
распространенность дилатации корня аорты (25-40%
пациентов) и расслоение аорты.
• Кальцифицирующий стеноз аорты редко может вызывать
эмболию кальция в различные органы, включая сердце,
почки и мозг.
46. Стеноз аортального отверстия. Фатальные осложнения.
• Симптомные пациенты с умеренным стенозомаортального отверстия: смертность от начала
симптомов составляет приблизительно 25% в
течение 1 года и 50% через 2 года.
47. Гемодинамика при стенозе аортального отверстия
• Давление левого желудочка значительно превышаетдавление аорты во время выброса левого желудочка
(LV)
• Обычно градиент давления через аортальный клапан
во время выброса очень мал (несколько мм рт. ст.);
однако при тяжелом стенозе (> 100 мм рт. ст.)
градиент давления может стать довольно высоким.
• Градиент высокого давления по стенотическому
клапану обусловлен как повышенным
сопротивлением (связанным с сужением отверстия
клапана), так и турбулентностью, дистальной к
клапану. Величина градиента давления определяется
по степени тяжести стеноза и скорости потока на
клапане.
48.
• Нагрузка сопротивлением приводит к гипертрофиимиокарда желудочков и диастолической дисфункции.
• Повышенное конечно-диастолическое давление в
левом желудочке приводит к тому, что кровь
возвращается в левое предсердие и легочные вены,
что увеличивает давление левого предсердия (и
давление заклинивания легочных капилляров).
• Дилатация левого предсердия и гипертрофия стенки
предсердия.
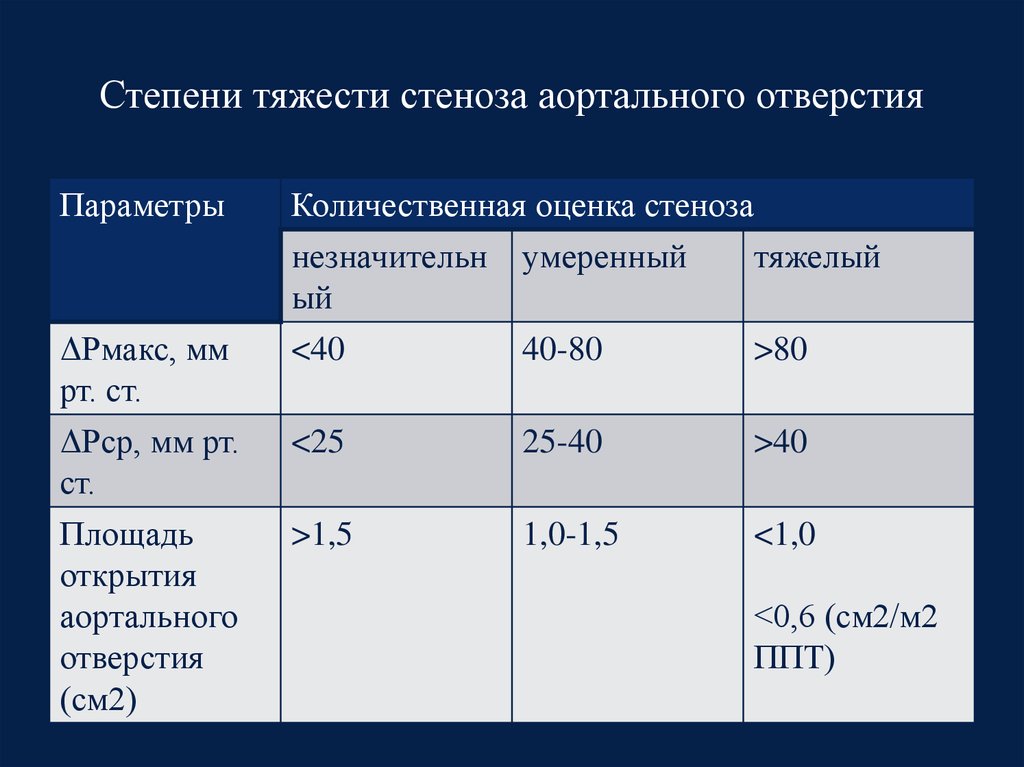
49. Степени тяжести стеноза аортального отверстия
ПараметрыΔРмакс, мм
рт. ст.
ΔРср, мм рт.
ст.
Площадь
открытия
аортального
отверстия
(см2)
Количественная оценка стеноза
незначительн умеренный
тяжелый
ый
<40
40-80
>80
<25
25-40
>40
>1,5
1,0-1,5
<1,0
<0,6 (см2/м2
ППТ)
50. Показания к хирургическому вмешательству
• Пиковая скорость >5,5 м/с• Тяжелая степень кальциноза+ прогрессирование
пиковой скорости ≥0,3 м/с в год
• Тяжелая легочная гипертензия (систолическое
давление в ЛА >60 мм рт. ст.)
51. Протезирование аортального клапана
• Пациентам с симптомами АС и низким хирургическимриском (STS или EuroSCORE <4%)
• Асимптомным пациентам с тяжелым АС и систолической
дисфункцией ЛЖ (ФВ ЛЖ<50%)
• Асимптомным пациентам с тяжелым АС и
положительным тестом на ФН
• Увеличение уровня мозгового натрийуретического
пептида при повторных измерениях без других причин
• Тяжелый (IC) или умеренный АС (IIaC) у пациентов,
которым проводится АКШ или хирургия восходящего
отдела аорты или других клапанах
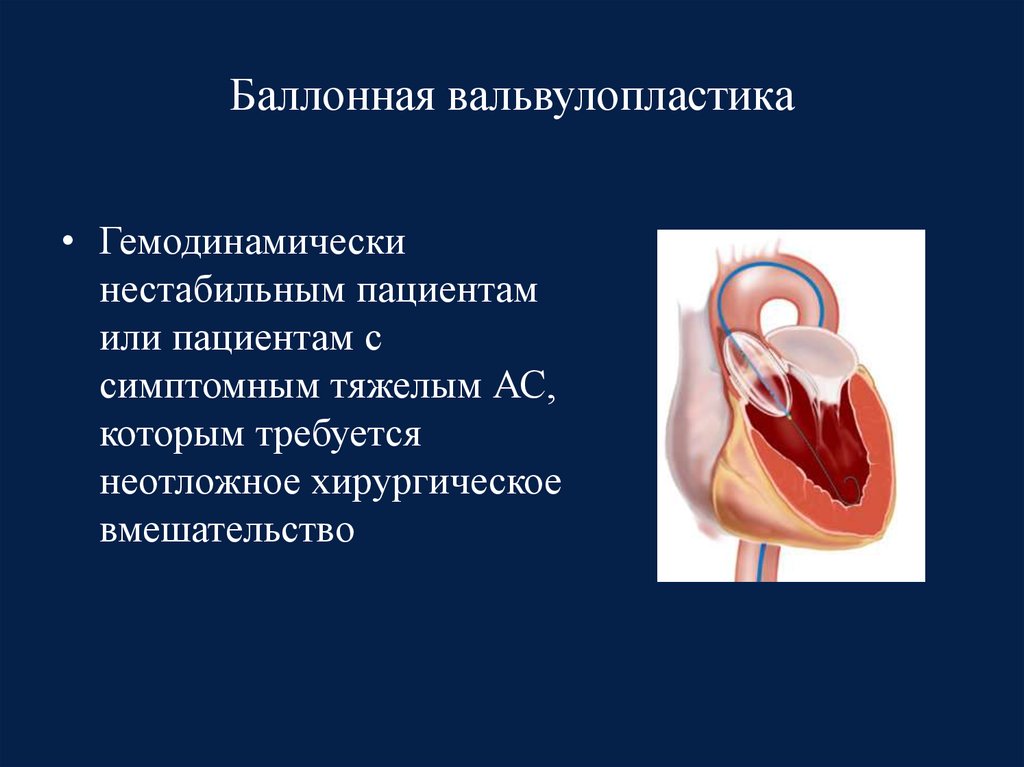
52. Баллонная вальвулопластика
• Гемодинамическинестабильным пациентам
или пациентам с
симптомным тяжелым АС,
которым требуется
неотложное хирургическое
вмешательство
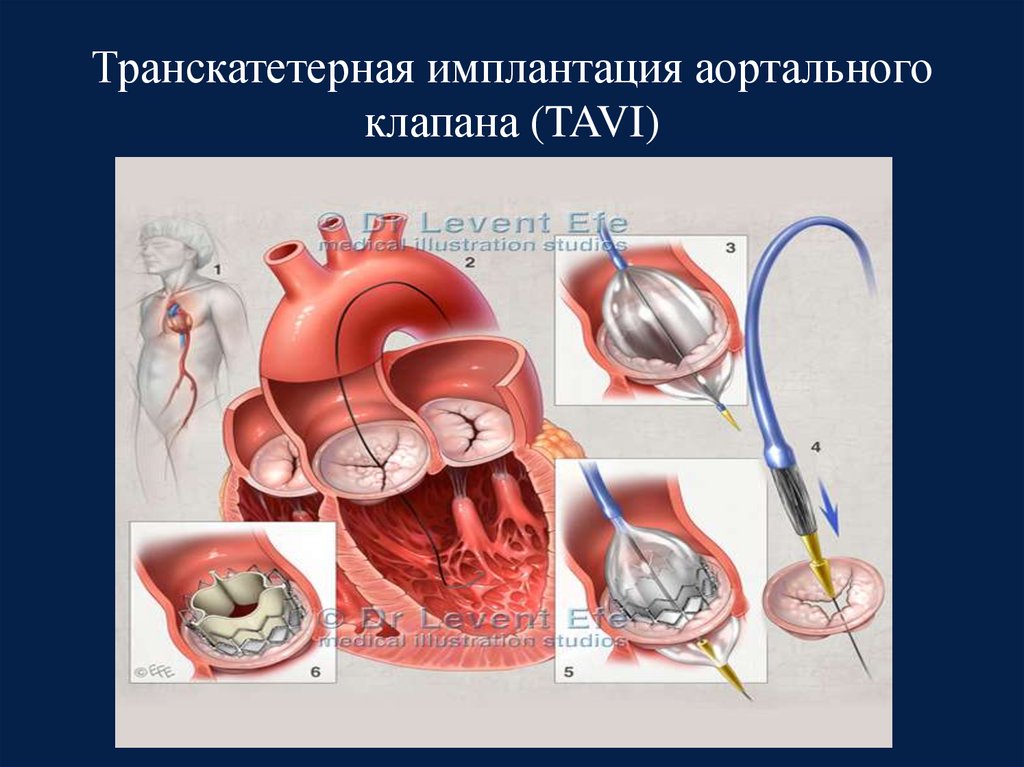
53. Транскатетерная имплантация аортального клапана (TAVI)
54. Транскатетерная имплантация аортального клапана (TAVI)
• Показана пациентам, которые не подходят для открытогопротезирования АК по оценке команды сердца
• Возраст ≥ 75 лет
• Предшествующее оперативное вмешательство на сердце
• Наличие тяжелой коморбидной патологии
• Высокий хирургический риск (STS/EuroSCORE II≥4%)
55. Медикаментозная терапия
• Не улучшает прогноз!• Статины не влияют на прогрессирование стеноза аорты
• Пациенты с симптомами СН должны лечиться в
соответствии с рекомендациями по лечению СН
• Сопутствующая АГ должна быть контролируема
• Антигипертензивные препараты должны титроваться,
рекомендовано динамическое наблюдение
• Поддержание синусового ритма
56. Динамическое наблюдение
• Асимптомный тяжелый АС – каждые 6 месяцев• Значительная кальцификация клапана и легкий
или умеренный АС – ежегодно
• У молодых пациентов с легким АС и
незначительным кальцинозом клапана – каждые
2-3 года
57. Митральная регургитация
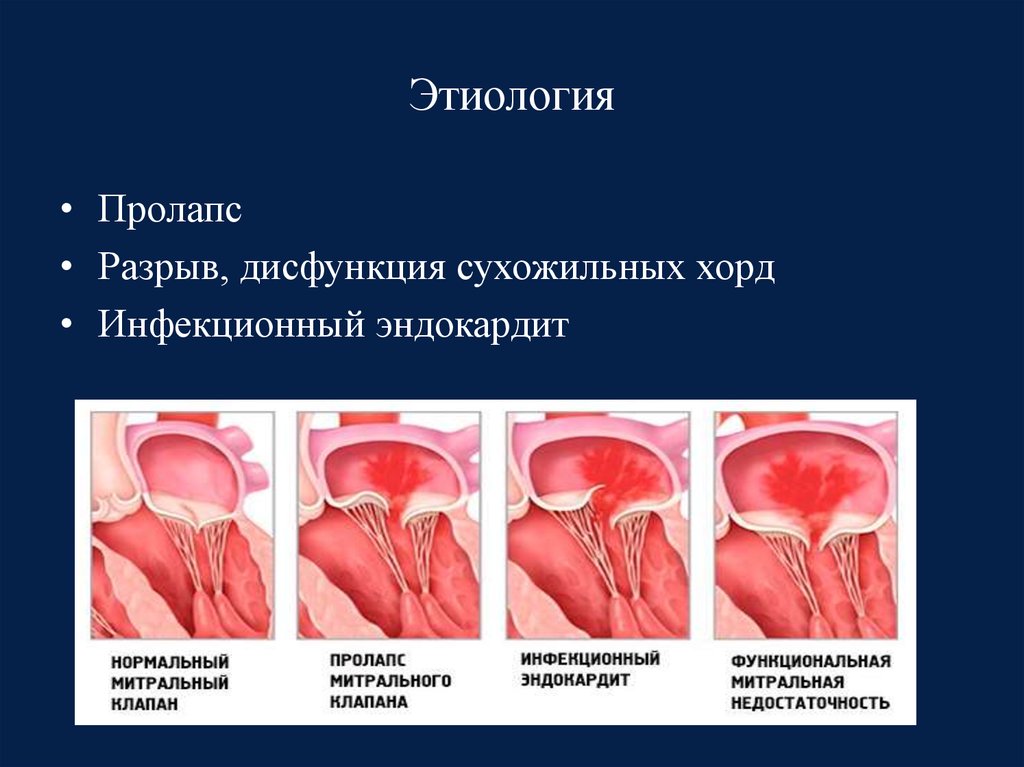
58. Этиология
• Пролапс• Разрыв, дисфункция сухожильных хорд
• Инфекционный эндокардит
59. Митральная регургитация. Клиника
• Зависит от степени регургитации, скорости и причины еёразвития, а также от функционального состояния левого
желудочка и левого предсердия
• При умеренной недостаточности и незначительном повышении
давления в малом круге кровообращения: быстрая
утомляемость при физической нагрузке (низкий сердечный
выброс не обеспечивает скелетные мышцы достаточным
количеством кислорода) и одышка, быстро проходящие в
покое.
• При выраженной недостаточности митрального клапана и
более выраженной лёгочной гипертензии характерны
возникновение одышки при незначительной физической
нагрузке, приступы ночной пароксизмальной одышки, застой в
лёгких, кровохарканье.
• Остро возникшая недостаточность митрального клапана (при
инфаркте миокарда) проявляется отёком лёгких или
кардиогенным шоком.
60.
Легочная гипертензияНесмыкание створок
митрального клапана во
время систолы левого
желудочка
Дилатация ЛЖ и
расширение
фиброзного кольца
Увеличение левого
предсердия
Перегрузка
объемом ЛЖ в
диастолу
Натяжение задней
створки МК
Гипертрофия
миокарда ЛЖ
Сердечная недостаточность по
правожелудочковому типу
"митральная
регургитация порождает
митральную
регургитацию".
61. Диагностика. Эхокардиография
62. Степени тяжести митральной регургитации
* Vena contracta > 5 мм63. Хирургическое лечение
• Асимптомные пациенты и КСР ЛЖ≥40 мм и ИОЛП ≥60мл/м2 при синусовом ритме
• Асимптомные пациенты и ФВ ЛЖ≤60% или КСР ЛЖ ≥ 45
мм
• Асимптомные пациенты и впервые выявленная ФП или
систолическое давление в ЛА >50 мм рт. ст.
• Симптомные пациенты с рефрактерностью к
медикаментозной терапии и возможность хирургической
коррекции и отсутствие коморбидной патологии
• Симптомные пациенты и ФВ ЛЖ <30% и КСР ЛЖ >55 мм
64. Медикаментозная терапия
• при острой митральной регургитации, нитраты идиуретики используются для уменьшения давления
наполнения.
• Натрий нитропруссид уменьшает постнагрузку и
фракцию регургитации.
• Инотропные агенты и внутриаортальная баллонная
контрпульсация - при гипотонии и гемодинамической
нестабильности.
65. Медикаментозная терапия
• При хронической митральной регургитации с сохраненнойФВ ЛЖ нет доказательств, подтверждающих
профилактическое использование вазодилататоров,
включая ингибиторы АПФ.
• ингибиторы АПФ при сердечной недостаточности у
пациентов, которые не подходят для оперативного
вмешательства или когда симптомы сохраняются после
операции.
• Бета-блокаторы и спиронолактон (или эплеренон) при СН
66. Вторичная митральная регургитация
• Функциональная или относительная митральнаянедостаточность
• Клапан и хордальный аппарат структурно не
изменены
• Ишемическая или дилатационная кардиомиопатия
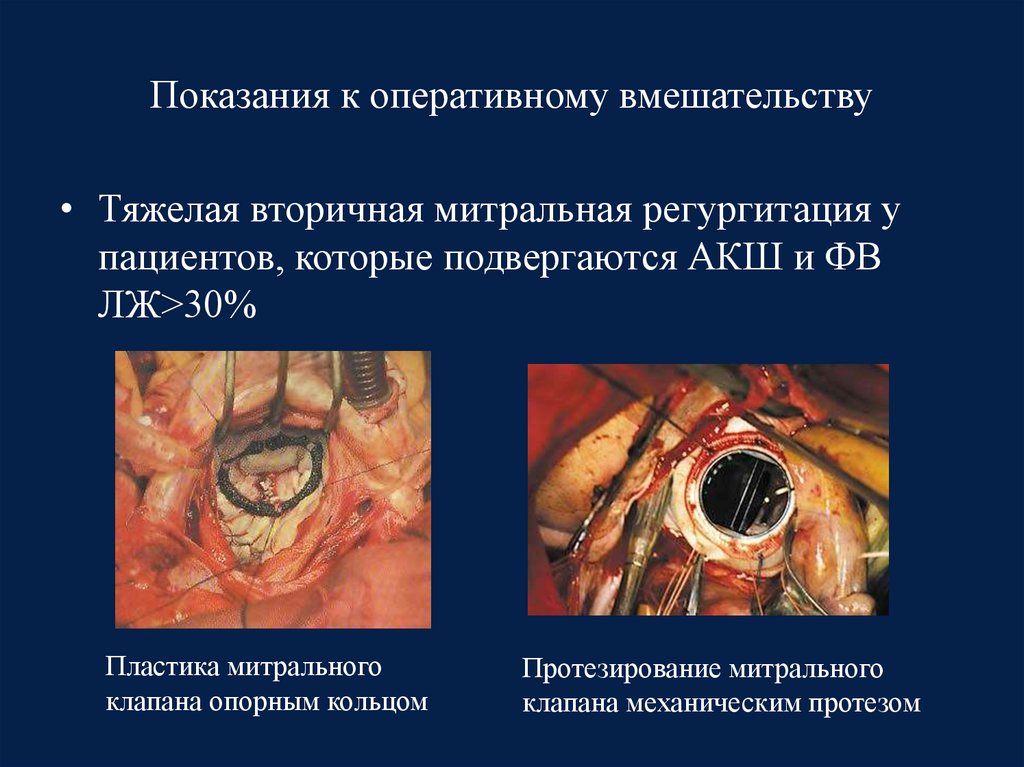
67. Показания к оперативному вмешательству
• Тяжелая вторичная митральная регургитация упациентов, которые подвергаются АКШ и ФВ
ЛЖ>30%
Пластика митрального
клапана опорным кольцом
Протезирование митрального
клапана механическим протезом
68. Динамическое наблюдение
• Бессимптомные пациенты с тяжелой митральнойрегургитацией и LVEF> 60% должны наблюдаться
клинически и эхокардиографически каждые 6 месяцев
• Бессимптомные пациенты с умеренной митральной
регургитацией и сохраненной функцией ЛЖ могут
наблюдаться ежегодно, и эхокардиографию следует
проводить каждые 1-2 года
• При определении показаний к хирургическому
вмешательству – ранняя операция – в течение 2 месяцев –
улучшает прогноз!
69. Эхокардиография – частота проведения у бессимптомных пациентов
СтадияМитральная регургитация
Прогрессирование (стадия В)
Каждые 3-5 лет (легкая степень)
Каждые 1-2 года (умеренная
степень)
Тяжелая (стадия С)
Каждые 6-12 месяцев
Дилатация левого предсердия:
чаще
70. Митральный стеноз
71. Митральный стеноз. Этиология
• Ревматизм – в развитых странах частотауменьшилась
• Дегенеративное поражение – у пожилых
пациентов
72. Степени тяжести митрального стеноза
>15 мм рт. ст. – очень тяжелая форма митрального стеноза73. Чрескожная комиссуротомия. Показания.
• Симптомные пациенты без факторов риска–
–
–
–
–
Пожилой возраст
Комиссуротомия в анамнезе
СН 4 ФК
Постоянная ФП
Тяжелая легочная гипертензия
• Противопоказания или высокий
хирургический риск
• Начальная терапия у пациентов с сохранной
анатомией клапана
74.
• У бессимптомных пациентов безнеблагоприятных клинических и анатомических
характеристик и:
– Высокий тромбоэмболический риск (анамнез
тромбоэмболий, ФП)
– Высокий риск декомпенсации (систолическое
давление в ЛА >50 мм рт. ст. в покое)
75. Медикаментозная терапия
• Диуретики, бета-блокаторы, дигоксин или блокаторыкальциевых каналов, регулирующие сердечный ритм, могут
временно улучшать симптомы.
• Антикоагулянты с целевым международным
нормированным отношением (INR) между 2 и 3 указывается
у пациентов с впервые выявленной и пароксизмальной ФП
• у пациентов с синусовым ритмом пероральные
антикоагулянты показаны при анамнезе системной эмболии
или наличии тромба в полости ЛП (класс рекомендации I,
уровень доказательности C) и увеличение ЛП (переднезадний диаметр > 50 мм или объем ЛП> 60 мл / м2)
• ПАЦИЕНТАМ С УМЕРЕННЫМ И ТЯЖЕЛЫМ
МИТРАЛЬНЫМ СТЕНОЗОМ И ПОСТОЯННОЙ ФОРМОЙ
ФП ПОКАЗАНЫ АНТАГОНИСТЫ ВИТАМИНА К, НО НЕ
НОАК!!!
76. Митральный стеноз. Клиника
• Симптомы митрального стеноза обычно проявляются втечение третьего или четвертого десятилетия жизни, и
почти половина пациентов не вспоминает историю острой
ревматической лихорадки.
• Пациенты, как правило, бессимптомны в состоянии покоя
на ранней стадии заболевания.
• Факторы, которые увеличивают частоту сердечных
сокращений, таких как лихорадка, тяжелая анемия,
тиреотоксикоз, физические упражнения, возбуждение,
беременность и фибрилляция предсердий, могут привести
к одышке.
77. Митральный стеноз. Клиника
• Почти у 15% пациентов развиваются эмболическиеэпизоды, которые обычно связаны с фибрилляцией
предсердий. Редко, эмболические эпизоды могут
возникать даже у пациента с синусовым ритмом.
Системная эмболия может привести к инсульту, почечной
недостаточности или инфаркту миокарда.
• Гемоптизис (кровохарканье) может возникать и обычно не
смертелен.
78. Митральный стеноз. Клиника
• Охриплость может развиваться от сжатия левогорецидивирующего гортанного нерва против легочной
артерии увеличенным левым предсердием. Кроме того,
сжатие бронхов в увеличенном левом предсердии может
вызвать постоянный кашель.
• Беременные женщины с мягким митральным стенозом
могут стать симптоматическими во время второго
триместра из-за увеличения объема крови и сердечного
выброса.
79. Динамическое наблюдение
• Бессимптомные пациенты с клиническизначимым митральным стенозом, которые не
подвергались вмешательству, должны ежегодно
проводиться с помощью клинических и
эхокардиографических исследований и при более
длительном интервалы (2-3 года) при умеренном
стенозе
80. Эхокардиография – частота проведения у бессимптомных пациентов
СтадияМитральный стеноз
Прогрессирование (стадия В)
Каждые 3-5 лет (площадь
митрального отверстия >1,5 см2)
Тяжелая (стадия С)
Каждые 1-2 года (площадь
митрального отверстия 1-1,5 см2)
Ежегодно (площадь митрального
отверстия <1,0 см2)
81. Протезированные клапаны
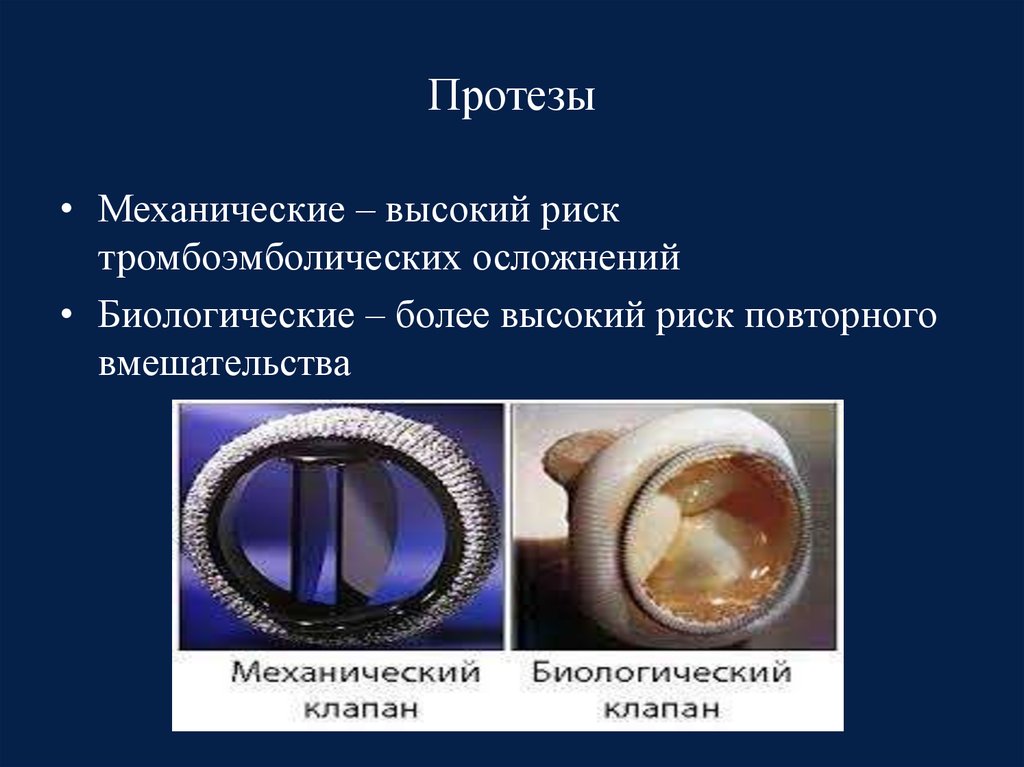
82. Протезы
• Механические – высокий рисктромбоэмболических осложнений
• Биологические – более высокий риск повторного
вмешательства
83. Эхокардиография
• 1я – в течение 30 дней после имплантацииклапана
• 2 я – через 1 год
• Далее - ежегодно
• Чреспищеводная ЭхоКГ: низкое качество ТТЭ,
протезная дисфункция, инфекционный
эндокардит
84. Профилактика тромбоэмболий
• Первый послеоперационный месяц – наиболеевысокий риск тромбоэмболических осложнений
• Антагонисты витамина К преимущественны для
долгосрочной профилактики тромбоэмболий
• НОАК – у пациентов с фибрилляцией предсердий
и биопротезом через 3 месяца после имплантации
клапана
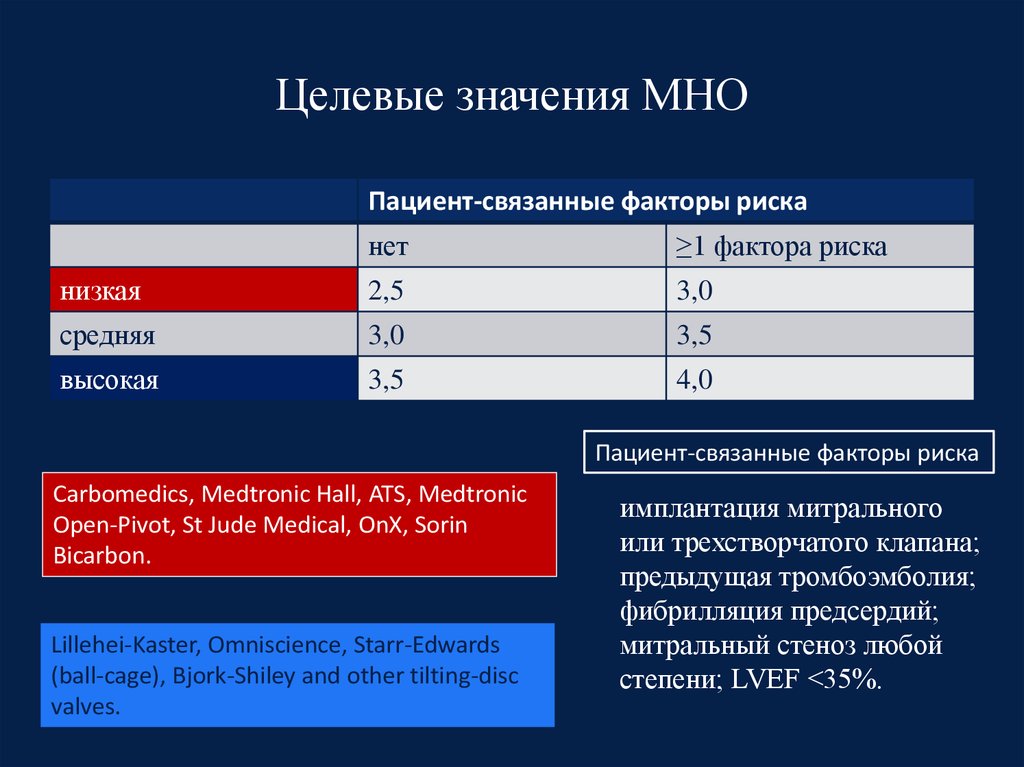
85. Целевые значения МНО
Пациент-связанные факторы рисканет
≥1 фактора риска
низкая
2,5
3,0
средняя
3,0
3,5
высокая
3,5
4,0
Пациент-связанные факторы риска
Carbomedics, Medtronic Hall, ATS, Medtronic
Open-Pivot, St Jude Medical, OnX, Sorin
Bicarbon.
Lillehei-Kaster, Omniscience, Starr-Edwards
(ball-cage), Bjork-Shiley and other tilting-disc
valves.
имплантация митрального
или трехстворчатого клапана;
предыдущая тромбоэмболия;
фибрилляция предсердий;
митральный стеноз любой
степени; LVEF <35%.
86. Показания к антитромботической терапии у пациентов с протезированием или пластикой клапана
МЕХАНИЧЕСКИЙ ПРОТЕЗ:Пероральная антикоагуляция с использованием VKA
рекомендуется пожизненно для всех пациентов
IB
Модификация с использованием терапевтических доз
НФГ или НМГ рекомендуется при прерывании лечения
АВК
IC
Добавление аспирина с низкой дозой (75-100 мг / день) к
АВК следует учитывать после тромбоэмболии несмотря
на адекватный МНО
IIaC
87.
Добавление низких доз аспирина (75-100 мг / сут) к АВКможно рассматривать в случае сопутствующего
атеросклеротическая болезнь
Рекомендуется самоконтроль МНО, если проводится
соответствующее обучение и контроль качества
IIbC
IB
у пациентов, после имплантации коронарного стента,
тройная терапия аспирином (75-100 мг / сут), клопидогрель
(75 мг / сут) и АВК следует рассматривать в течение 1
месяца, независимо от типа используемого стента и
клинических проявлений (т. е. ОКС или стабильная ИБС)
IIaB
Тройная терапия, включающая аспирин (75-100 мг / сут),
клопидогрель (75 мг / день) и АВК в течение> 1 месяца и до
6 месяцев следует рассматривать у пациентов с высоким
ишемическим риском при ОКС или других состояний,
которые перевешивают риск кровотечения
IIaB
88.
Двойная терапия, включающая АВК и клопидогрель (75мг / день), следует рассматривать как альтернативу
одномесячной тройной антитромботической терапии у
пациентов, у которых риск кровотечения перевешивает
ишемический риск
IIaA
Использование НОАК противопоказано.
IIIB
89.
Биологические протезы:Пероральная антикоагуляция рекомендуется пожизненно для IC
пациентов с хирургическими или транскатетерными
имплантированными биопротезами, у которых есть другие
показания для антикоагуляции
Пероральные антикоагулянты с использованием АВК
следует рассматривать в течение первых 3 месяцев после
имплантации митрального или трикуспидального
биопротеза
IIaC
90.
Двойную антиагрегантную терапию следует рассматриватьв течение первых 3-6 месяцев после TAVI, за которой
следует пожизненная антитромбоцитарная терапия у
пациентов, не нуждающихся в пероральной
антикоагулянтой по другим причинам
IIAC
Пероральную антикоагуляцию можно рассматривать в
течение первых 3 месяцев после хирургической
имплантации аортального биопротеза
IIBC
91. Беременность не рекомендуется
• при тяжелом митральном стенозе,• тяжелом симптоматическом аортальном стенозе и
• диаметре аорты> 45 мм при синдроме Марфана
или
• более 27,5 мм / м2 при синдроме Тернера.
• Кесарево сечение рекомендуется пациентам с
тяжелым митральным или аортальным стенозом,
восходящим диаметром аорты> 45 мм или тяжелой
легочной гипертензией, а также женщинами на
пероральных антикоагулянтах при преждевременных
родах.
92. Ведение беременности при пороках сердца
• Митральную комиссуротомию следует рассматривать упациентов с тяжелой симптоматикой (класс III-IV NYHA)
и / или с систолическим давлением в артериях> 50 мм рт.
ст.
• Хроническая митральная регургитация и аортальная
регургитация хорошо переносятся, даже когда они тяжелы,
при условии сохранения систолической функции ЛЖ.
93. Беременность и протезированные клапаны
• Материнская смертность оценивается в 1-4%, а серьезныеслучаи происходят у 40% женщин с механическими
клапанами.
• Терапевтическая антикоагуляция чрезвычайно важна,
чтобы избежать осложнений. У пациентов, которым
требуется <_5 мг варфарина, рекомендуются пероральные
антикоагулянты на протяжении всей беременности и
замена на НФГ перед родами.
• Пациентам, нуждающимся в более высоких дозах,
рекомендуется переход на низкомолекулярные гепарины в
течение первого триместра и использование пероральных
антикоагулянтов впоследствии















































































 medicine
medicine








