Similar presentations:
Особенности строения и функционирования репродуктивной системы женщин в разные возрастные периоды. Оплодотворение
1.
Особенности строения и функционированиярепродуктивной системы женщин в разные
возрастные периоды.
Оплодотворение и периоды внутриутробного
развития.
2.
Возрастные периодыжизни женщины
1.
ПЕРИОД ВНУТРИУТРОБНОГО РАЗВИТИЯ;
2.
ПЕРИОД ДЕТСТВА (ОТ МОМЕНТА РОЖДЕНИЯ ДО 10 ЛЕТ);
3.
ПЕРИОД ПОЛОВОГО СОЗРЕВАНИЯ (С 10 ЛЕТ ДО 14 ЛЕТ);
4.
ПОДРОСТКОВЫЙ ПЕРИОД (ОТ 14 ДО 18 ЛЕТ);
5.
ПЕРИОД ПОЛОВОЙ ЗРЕЛОСТИ, ИЛИ ДЕТОРОДНЫЙ (РЕПРОДУКТИВНЫЙ), ВОЗРАСТ ОТ 18 ДО 40 ЛЕТ;
ПЕРИОД ПЕРЕХОДНЫЙ, ИЛИ ПРЕМЕНОПАУЗЫ (ОТ 41 ГОДА ДО 50 ЛЕТ);
6.
ПЕРИОД СТАРЕНИЯ, ИЛИ ПОСТМЕНОПАУЗЫ (С МОМЕНТА СТОЙКОГО ПРЕКРАЩЕНИЯ
МЕНСТРУАЛЬНОЙ ФУНКЦИИ).
3.
Во внутриутробном периоде происходит закладка, развитие и созревание всех органови систем плода, в том числе и половой системы. В этом периоде происходят закладка и
эмбриональное развитие яичников, которые являются одним из важнейших звеньев в
регуляции функции половой системы женского организма после рождения.
В течение внутриутробного периода разнообразные факторы (интоксикации, острые и
хронические инфекции, ионизирующая радиация, медикаментозные средства и пр.)
могут оказывать повреждающее воздействие на эмбрион или плод. Эти факторы могут
вызывать пороки развития различных органов и систем, в том числе и половых органов.
Такие врожденные отклонения развития половых органов могут приводить к нарушению
характерных для женского организма функций. Пороки внутриутробного развития,
которые возникают под воздействием перечисленных выше факторов, могут
сопровождаться повреждением различных звеньев регуляции менструального цикла. В
результате этого у девочек в период полового созревания могут возникать различные
нарушения менструальной, а в дальнейшем и детородной функции.
4.
В период детства наблюдается относительный покой половойсистемы. Только в течение нескольких первых дней после
рождения девочки у нее могут возникнуть явления так
называемого полового криза (кровянистые выделения из
влагалища, нагрубание молочных желез). Это происходит под
влиянием прекращения действия гормонов плаценты, что
наступает после родов. В детстве происходит постепенный рост
органов половой системы, однако при этом сохраняются
типичные для этого возраста особенности: преобладание
размеров шейки матки над размерами тела матки, извитые
маточные трубы, отсутствие зрелых фолликулов в яичниках и др.
В период детства отсутствуют вторичные половые признаки.
5.
Период полового созревания характеризуется относительно быстрым ростом органовполовой системы и в первую очередь матки (преимущественно ее тела). У девочки этого
возраста появляются и развиваются вторичные половые признаки: формируется скелет
женского типа (особенно таза), происходит отложение жира по женскому типу,
отмечается рост волос вначале на лобке, а затем и в подмышечных впадинах. Наиболее
ярким признаком периода полового созревания является наступление первых
менструаций. У девочек, первые менструации появляются в возрасте 11-13 лет. В
дальнейшем в течение приблизительно года менструации могут иметь нерегулярный
характер, а многие менструации протекают без овуляции (появление яйцеклетки).
Начало и становление менструальной функции происходит под влиянием циклических
изменений нервной системы и желез внутренней секреции, а именно яичников.
Гормоны яичников оказывают соответствующее влияние на слизистую оболочку матки,
вызывая в ней характерные циклические изменения, т. е. менструальный цикл.
Подростковый период известен еще под названием переходного, так как в это время
происходит переход к наступлению периода половой зрелости - расцвету функции
органов половой системы женщины.
6.
Период пременопаузы характеризуется переходом от состояния половой зрелости к прекращениюменструальной функции и наступлению старости. В этот период у женщин нередко развиваются различные
расстройства менструальной функции, причиной которых могут быть возрастные нарушения центральных
механизмов, регулирующих функцию половых органов.
Период старения характеризуется полным прекращением менструации, общим старением женского
организма.
Частота заболеваний половых органов у женщин тесно связана с возрастными периодами их жизни. Так, в
период детства сравнительно часто возникают воспалительные заболевания наружных половых органов и
влагалища. В период полового созревания часто встречаются маточные кровотечения и другие нарушения
менструальной функции. В период половой зрелости чаще всего встречаются воспалительные заболевания
половых органов, а также нарушение менструального цикла различного происхождения, кисты половых
органов, бесплодие. В конце детородного периода возрастает частота доброкачественных и
злокачественных опухолей половых органов. В период пременопаузы реже встречаются воспалительные
процессы половых органов, но значительно повышается частота опухолевых процессов и нарушений
менструальных функций (климактерические кровотечения). В период постменопаузы чаще, чем раньше,
встречаются опущения и выпадения половых органов, а также злокачественные опухоли. Возрастная
специфичность заболеваний женских половых органов в основном определяется анатомофизиологическими особенностями женского организма в отдельные периоды жизни.
7.
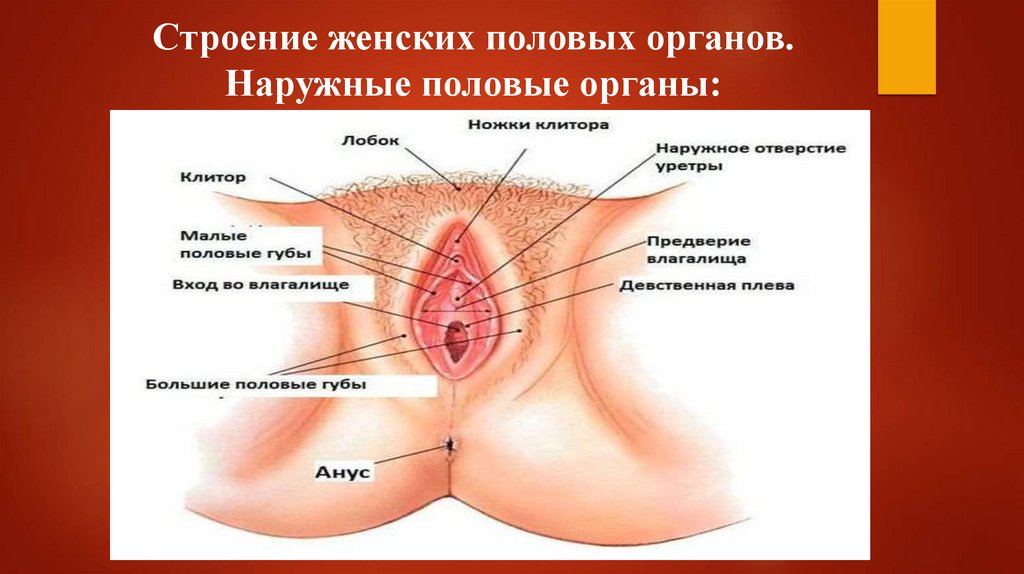
Строение женских половых органов.Наружные половые органы:
8.
Лобок (mons pubis, mons veneris) — самый нижний участок передней брюшной стенки,располагающийся над лобковым сочленением, с обильно развитой подкожной жировой
клетчаткой, покрытый волосами. У большинства женщин верхняя граница волосяного
покрова горизонтальная. Несколько выше границы волосистости располагается
изогнутая книзу лобковая борозда. Книзу лобок переходит в большие половые губы.
Большие половые губы (labia majora pudendi) — две толстые кожные складки,
покрытые волосами, с потовыми и сальными железами. Внутренняя поверхность
больших половых губ лишена растительности, нежна, похожа на слизистую оболочку.
Пространство между большими половыми губами называется половой щелью (rima
pudendi). Кзади большие половые губы сходятся, образуя заднюю спайку (comissura
labiorum posterior), спереди - переднюю (comissura labiorum posterior). В толще больших
половых губ располагается жировая клетчатка, богатая венозными сосудами. В глубине
больших половых губ сзади находятся большие железы преддверия (бартолиновы).
9.
Малые половые губы (labia minora pudendi) — кожные складки, расположенные кнутри от большихполовых губ. Покрывающая их кожа похожа на слизистую оболочку, бледно-розового цвета, часто
пигментирована, лишена волосяного покрова и жировой ткани, богата сальными железами, эластической
тканью, венозными сосудами и нервными окончаниями. Кзади малые половые губы сливаются с большими
половыми губами. Кпереди каждая малая половая губа делится на 2 ножки. Верхняя пара ножек обеих губ,
соединяясь над клитором, образует крайнюю плоть; нижняя пара, соединяясь под клитором, образует его
уздечку.
Клитор (clitoris) — непарный орган, образуется двумя пещеристыми телами, расположенными на
нисходящих ветвях лобковых костей. Под симфизом ножки клитора сливаются, образуя тело клитора с
хорошо выраженной головой. Клитор окружен белочной оболочкой, состоит из кавернозной ткани. Кожный
покров его очень богат нервами и нервными окончаниями. Ниже клитора по средней линии расположено
наружное отверстие мочеиспускательного канала, длина которого составляет 3—4 см.
Девственная плева (hymen) представляет собой соединительнотканную перепонку, покрытую снаружи и
изнутри многослойным плоским эпителием. В ее толще проходят эластические волокна, мышечные пучки.
Форма ее самая разнообразная: кольцевидная, полулунная, лопастная, решетчатая. Надрывается плева (но
не всегда) при первом половом сношении, а разрушается в родах. На ее месте остаются неправильной
формы образования, похожие на сосочки.
10.
Преддверие влагалища (vestibulum vaginae) спередиограничено клитором, с боков — внутренней
поверхностью малых половых губ, сзади — задней
спайкой и находящейся между ней и плевой ладьевидной
ямкой. В преддверии влагалища располагаются венозные
сплетения — луковицы преддверия. В преддверие
влагалища открываются мочеиспускательный канал,
парауретральные ходы, выводные протоки больших желез
преддверия. В центре расположен вход во влагалище,
окруженный девственной плевой.
11.
Внутренние половые органы12.
Влагалище (vagina, colpos) — легко растяжимая мышечно-фиброзная трубка длинойоколо 10 см. Оно несколько изогнуто, выпуклость обращена кзади. Верхним своим
краем влагалище охватывает шейку матки, а нижним — открывается в преддверие
влагалища.
Передняя и задняя стенки влагалища соприкасаются между собой. Шейка матки вдается
в полость влагалища, вокруг шейки образуется желобообразное пространство — свод
влагалища. В нем различают задний свод (более глубокий) и передний (более плоский).
Передняя стенка влагалища в верхней части прилежит к дну мочевого пузыря и
отделена от него рыхлой клетчаткой, а нижней соприкасается с мочеиспускательным
каналом. Верхняя четверть задней стенки влагалища покрыта брюшиной
(прямокишечно-маточное углубление); ниже задняя стенка влагалища прилежит к
прямой кишке.
Стенки влагалища состоят из трех оболочек: наружной (плотная соединительная ткань),
средней (тонкие мышечные волокна, перекрещивающиеся в различных направлениях) и
внутренней (слизистая оболочка, покрытая многочисленными поперечными складками.
13.
Шейка матки (ш.м.) - имеет цилиндрическую форму (у не рожавших - коническую)и частично вдаётся во влагалище (влагалищная часть ш.м.). По центру в шейке
имеется веретенообразной формы канал – канал шейки матки (цервикальный канал).
Верхний конец этого канала открывается в полость матки - внутренний зев. Нижнее
отверстие открывается во влагалище - наружный зев. Цервикальный канал соединяет
влагалище и полость матки.
Слизистая цервикального канала имеет железы, выделяющие вязкую слизь, которая
является слизистой "пробкой". Шеечная слизь является барьером на пути
"биологического мусора" (тел погибших клеток, бактерий и т.п.) в полость матки.
Влагалище вместе с каналом шейки матки во время родов образуют родовой путь, по
которому происходит движение плода наружу.
Шейка матки фиксируется в полости таза за счет связочного аппарата: крестцовоматочных и кардинальных связкок. К ней крепятся лобково-шеечная и
ректовагинальная фасции - опорные структуры для стенок и сводов влагалища,
мочевого пузыря и прямой кишки. Повреждение связочного аппарата приводит к
опущению органов малого таза - пролапсу тазовых органов.
14.
Матка – мышечный орган, служащий для созревания и вынашивания плода и располагающийся в полостималого таза. Спереди матки лежит мочевой пузырь, сзади – прямая кишка. До 3 лет матка имеет
цилиндрическую форму и уплощена в переднезаднем направлении. К 7 годам матка становится округлой,
дно ее расширяется, к подростковому периоду она принимает грушевидную форму. Длина матки у
новорожденной девочки составляет 3,5 см, около 2/3 ее приходится на шейку. К 10 годам длина матки
увеличивается до 5 см, а у взрослой женщины достигает 6–8 см. Масса матки у новорожденной равна 3–6 г,
в 15 лет – 16 г, в 20 лет – 20–25 г. Максимальную массу (45–80 г) матка имеет в возрасте 30–40 лет, после 50
лет масса ее уменьшается.
Канал шейки матки у новорожденной широкий и содержит слизистую пробку. Слизистая оболочка
образует складки, которые к 6–7 годам пропадают. Маточные железы развиваются только к периоду
полового созревания. Мышечная оболочка утолщается после 5–6 лет. У новорожденных девочек матка
наклонена вперед, располагается высоко над лобковым симфизом. Шейка матки направлена книзу и кзади.
Связки развиты слабо, матка легко смещается. После 7 лет вокруг нее появляется много соединительной и
жировой ткани. По мере увеличения размеров таза матка опускается в малый таз. В пожилом возрасте в
связи с уменьшением жировой ткани в полости малого таза подвижность матки опять увеличивается.
15.
Яичники (их два: левый и правый) - являются половыми железами. Располагаются яичники по бокам отматки и контактируют с фимбриями маточных труб. Основная функция этой железы – производство
яйцеклеток и половых гормонов. С рождения они содержат в себе огромное количество фолликулов микроскопических пузырьков с яйцеклетками.
Вначале менструального цикла, в одном из яичников (редко в двух), одновременно 25-40 фолликулов
начинают увеличиваться в размерах и наполняться жидкостью – «созревать». Созреет только один из них,
редко два.
Под давлением увеличивающегося фолликула, истончённая стенка яичника рвется, фолликул лопается, и
яйцеклетка выходит к маточной трубе. При благоприятном стечении обстоятельств здесь её ожидают
сперматозоиды. Происходит слияние яйцеклетки со сперматозоидом – оплодотворение, а далее по трубе
она транспортируется в полость матки.
Маточные трубы (м.т.) - парные, полые мышечные образования, длиной около 13 см. Конец труб,
прилегающий к яичнику, расширяется в виде воронки с бахромчатыми краями. Внутренняя поверхность
труб покрыта слизистой тканью имеющей реснички. Реснички находятся в постоянном движении и
вместе с перистальтическими сокращениями самой трубы, помогают яйцеклетке продвигаться от яичника
к матке. Таким образом основная функция м.т. – транспортная.
16.
Оплодотворение и периодывнутриутробного развития.
ОПЛОДОТВОРЕНИЕ - ЭТО ПРОЦЕСС СЛИЯНИЯ ЯДЕР СПЕРМАТОЗОИДА И ЗРЕЛОЙ ЯЙЦЕКЛЕТКИ.
ОПЛОДОТВОРЕНИЕ ОБЫЧНО ПРОИСХОДИТ В АМПУЛЯРНОЙ ЧАСТИ ФАЛЛОПЬЕВОЙ ТРУБЫ. НА
ПОВЕРХНОСТИ ЯЙЦЕКЛЕТКИ ОБРАЗУЕТСЯ ВОСПРИНИМАЮЩИЙ БУГОРОК, ГДЕ И
ПРОИСХОДИТ ПРОНИКНОВЕНИЕ СПЕРМАТОЗОИДА.
ЗРЕЛАЯ ЯЙЦЕКЛЕТКА СОСТОИТ ИЗ ПРОТОПЛАЗМЫ И ЯДРА. ПОВЕРХНОСТЬ ЕЕ ПОКРЫТА
БЛЕСТЯЩЕЙ ПРОЗРАЧНОЙ ОБОЛОЧКОЙ. ПОСЛЕ ВЫХОДА ЯЙЦЕКЛЕТКИ ЗА ПРЕДЕЛЫ
ФОЛЛИКУЛА ОНА ОКРУЖЕНА МНОГОРЯДНЫМ ЭПИТЕЛИЕМ - ГРАНУЛЕЗНЫМИ КЛЕТКАМИ,
ОБРАЗУЮЩИМИ ЛУЧИСТЫЙ ВЕНЕЦ.
ЗРЕЛЫЙ СПЕРМАТОЗОИД СОСТОИТ ИЗ ГОЛОВКИ, ШЕЙКИ И ХВОСТИКА. ГОЛОВКА СОДЕРЖИТ
НАИБОЛЕЕ ВАЖНУЮ ЧАСТЬ ПОЛОВОЙ КЛЕТКИ - ЯДРО, С КОТОРЫМ ПРИ ОПЛОДОТВОРЕНИИ
ВНОСЯТСЯ В ЯЙЦЕКЛЕТКУ ОТЦОВСКИЕ НАСЛЕДСТВЕННЫЕ ЗАДАТКИ. ХВОСТИК СЛУЖИТ ДЛЯ
АКТИВНОГО ПЕРЕДВИЖЕНИЯ СПЕРМАТОЗОИДОВ СО СКОРОСТЬЮ 2-3 ММ В МИНУТУ.
17.
В отличие от сперматозоидов яйцеклетка самостоятельной подвижностью не обладает. Зрелая яйцеклеткавыходит из фолликула в брюшную полость в середине менструального цикла (овуляция) и попадает в
маточную трубу благодаря ее присасывающим перистальтическим движениям и мерцанию ресничек
эпителия. Овуляция и первые 12-24 ч после нее являются наиболее благоприятными для оплодотворения.
В последующие дни происходит регресс и гибель яйцеклетки.
При половом сношении во влагалище женщины извергается мужская семенная жидкость (сперма) в
количестве 5-6 мл. В 1 мл спермы в среднем содержится 60 и более миллионов сперматозоидов. Во
влагалище часть сперматозоидов погибает под действием кислой среды. Наиболее жизнеспособные из
них проникают через шеечный канал в полость матки и через 1,5-2 ч после полового сношения достигают
маточных труб, где встречаются с яйцеклеткой. Оплодотворение происходит в ампулярном отделе
маточной трубы. С момента слияния половых клеток начинается беременность. Образуется новый
одноклеточный зародыш - зигота, из которого в результате сложного процесса развития за 40 недель
беременности формируется человеческий организм. Оплодотворенная яйцеклетка, продвигаясь по трубе,
подвергается дроблению и на 6-8-й день достигает полости матки. К этому моменту зародыш снаружи
покрыт слоем особых клеток трофобластом, который обеспечивает питание и имплантацию (внедрение)
его в слизистую оболочку матки, носящей во время беременности название децидуалъной. После
завершения имплантации в развитии зародыша начинается ответственный период закладки основных
органов и систем – органогенез,а также формирования плаценты – плацентация.
18.
При половом сношении во влагалище женщины извергается мужская семенная жидкость (сперма) в количестве 5-6мл. В 1 мл спермы в среднем содержится 60 и более миллионов сперматозоидов. Во влагалище часть сперматозоидов
погибает под действием кислой среды. Наиболее жизнеспособные из них проникают через шеечный канал в полость
матки и через 1,5-2 ч после полового сношения достигают маточных труб, где встречаются с яйцеклеткой.
Оплодотворение происходит в ампулярном отделе маточной трубы. С момента слияния половых клеток начинается
беременность. Образуется новый одноклеточный зародыш - зигота, из которого в результате сложного процесса
развития за 40 недель беременности формируется человеческий организм. Оплодотворенная яйцеклетка, продвигаясь
по трубе, подвергается дроблению и на 6-8-й день достигает полости матки. К этому моменту зародыш снаружи
покрыт слоем особых клеток трофобластом, который обеспечивает питание и имплантацию (внедрение) его в
слизистую оболочку матки, носящей во время беременности название децидуалъной. После завершения имплантации
в развитии зародыша начинается ответственный период закладки основных органов и систем – органогенез,а также
формирования плаценты – плацентация.
Из внутреннего слоя клеток, окружающих зародыш, формируется оболочка, которая называется водной (амнион). Из
трофобласта развивается наружная оболочка плодного яйца, которая носит название ворсистой (хорион). Ворсины
хориона вначале не имеют сосудов. Постепенно происходит васкуляризация хориона: в его ворсины врастают сосуды
зародыша. Это обеспечивает более интенсивный обмен веществ между ним и
организмом матери. На П-Ш месяце беременности начинается
атрофия ворсин хориона на одном полюсе плодного яйца, обращенном в полость матки. На противоположной стороне
хориона, погруженной в слизистую оболочку матки, ворсины разрастаются. Таким образом, хорион делится на
гладкий и ветвистый. В начале IV месяца беременности ветвистая часть хориона превращается в плодовую часть
плаценты. Помимо ворсин хориона, составляющих главную массу плаценты, в ее
формировании принимает участие децидуальная оболочка матки (материнская часть плаценты). К 12-14-й неделе
беременности завершается период органогенеза плода и плацентации.
19.
К этому времени достаточно хорошо сформированаплацента, заложены все органы и системы плода.
Зародыш окружен околоплодными водами и тремя
оболочками, две из которых являются плодными
(амнион и хорион) и одна –
материнской(децидуальная). Плод с плацентой
соединяет шнуровидное образование - пуповина, в
которой проходят две артерии и одна вена. По артериям
течет венозная кровь от плода к плаценте, по вене к
плоду притекает артериальная кровь. Сосуды
пуповины окружены специфической тканью вартоновым студнем.Длина пуповины доношенного
плода – 50 см, ширина – 1,5 см. Имеет место быть
центральное, краевое и оболочечное прикрепление
пуповины.
После 12-14-й недели беременности начинается
плодный (фетальный) период внутриутробного
развития – фетогенез.До этого времени зародыш
называется эмбрионом, после - плодом. Фетальный
период продолжается до окончания беременности и
характеризуется дальнейшим развитием плода.
20.
Внутриутробное развитие плода, условно, можноразделить на 2 периода:
1. Эмбриональный (зародышевый) – длится с момента
оплодотворения до 8 недель беременности.
2. Фетальный (плодовый) – длится с 8 недель беременности
до рождения плода.
Эмбриональный период протекает в три этапа.
1.Предимплантационный. Оплодотворенное яйцо(зигота)
сразу начинает усиленно делиться , сначала на 2 бластомера,
затем 4 и т.д. В результате чего образуется скопление клеток,
по внешнему виду, напоминающее тутовую ягоду (морула). В
процессе дробления образуется 2 вида бластомеров- одни
более крупные и темные – в центре, другие более мелкие и
светлые – на периферии. Дробясь, зигота продвигается по
трубе в матку за счет:
1) перистальтических движений трубы;
2) мерцания ресничек слизистой трубы;
3) увлажнения поверхности зиготы секретом бокаловидных
клеток трубы.
21.
В стадии морулы зигота попадает на 5-10 день в матку и превращается в бластоцисту.2. Имплантация (прививка зародыша в матке). К этому моменту в зародыше происходят
качественные изменения. Образуется 2 слоя:наружный (трофобласт) и внутренний
(эмбриобласт). Клетки трофобласта выделяют ферментоподобные вещества,
расплавляющие слизистую оболочку матки. Плодное яйцо погружается в толщу
функционального слоя (обычно на задней или передней стенке матки, на уровне труб) и
отверстие над ним зарастает в течение 4-5 дней.
3. Органогенез. Вокруг зародыша образуется тканевой распад, являющийся питательной
средой для зародыша – эмбриотроф(“маточное молочко”). Он содержит белки, жиры,
углеводы, витамины, соли и другие вещества необходимые для питания и развития
эмбриона. На трофобластеобразуются ворсины (выросты)превращаясь в ворсистую
оболочку (хорион) Эмбриобласт претерпевает изменения – из него образуются : водная
оболочка (амнион), аллантоис (будущая пуповина) и зародышевый зачаток, состоящий
из 3-х листков – эктодерма, мезодерма и энтодерма. Из них образуются все органы и
ткани плода к 8 неделе.
22.
Фетальный период. Сформированные органы и ткани плода растут и развиваются.Одновременно к 14-16 неделе происходит формирование плаценты (плацентация) из
ворсистой оболочки. Вначале ворсины покрывают равномерно всю поверхность плодного
яйца. Они безсосудистые но уже к концу 1-го месяца в них прорастают сосуды из
аллантоиса.
На 2-м месяце ворсины с одной стороны хориона атрофируются. На 3-м месяце одна
сторона плодного яйца становится гладкой, а на стороне матки ворсины разрастаются и
становятся ветвистыми – эта часть хориона превращается в плаценту.
23.
Плацента – является важнейшим органом, припомощи которого совершается дыхание, питание и
выведение продуктов обмена плода.
Она вырабатывает гормоны (эстрогены,
прогестерон). Ворсины хориона, составляющие
основную массу плаценты, состоят из 2-х слоевнаружного способного расплавлять клетки и
сосуды слизистой стенки матки. Некоторые
ворсины врастают в материнскую часть плаценты
(прикрепляющие ворсины). Остальные
оканчиваются свободно и омываются кровью
циркулирующей в межворсинчатом пространстве.
Внешний вид плаценты: округлая, толстая,
мягкая лепешка. К моменту родов ее диаметр-1518 см., толщина – 2-2 см., масса – 500-600 гр.
Имеет 2-е поверхности (материнскую и
плодовую). Материнская поверхность обращена к
матке, серовато-красного цвета, с неровной
поверхностью. Плодовая поверхность обращена к
плоду, покрыта блестящей водной оболочкой, под
которой идут сосуды к хориону в радиальном
направлении.
24.
Функции плаценты:· дыхательная
· трофическая
· выделительная
· гормональная (синтезирует прогестерон с 3-4 мес,
эстрогены, хорионический гонадотропин)
· защитная (барьерная)
25.
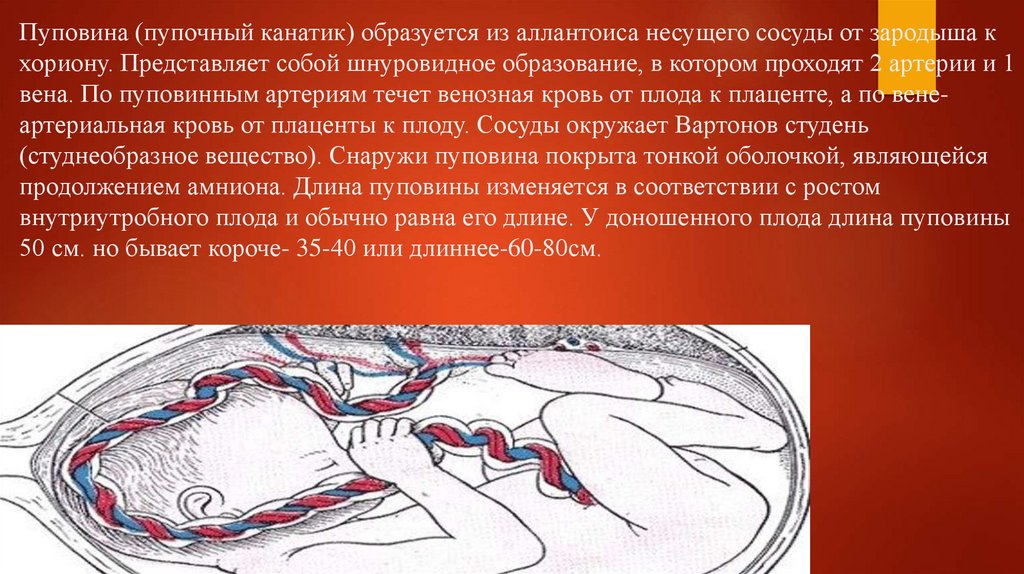
Пуповина (пупочный канатик) образуется из аллантоиса несущего сосуды от зародыша кхориону. Представляет собой шнуровидное образование, в котором проходят 2 артерии и 1
вена. По пуповинным артериям течет венозная кровь от плода к плаценте, а по венеартериальная кровь от плаценты к плоду. Сосуды окружает Вартонов студень
(студнеобразное вещество). Снаружи пуповина покрыта тонкой оболочкой, являющейся
продолжением амниона. Длина пуповины изменяется в соответствии с ростом
внутриутробного плода и обычно равна его длине. У доношенного плода длина пуповины
50 см. но бывает короче- 35-40 или длиннее-60-80см.
26.
Водная оболочка (амнион) представляет собой замкнутый мешок, в котором находится плод, окруженныйоколоплодными водами. Амнион прилегает к хориону, выстилает внутреннюю поверхность плаценты,
переходит на пуповину и сливается в области околопупочного кольца с наружными покровами зародыша.
Околоплодные воды (амниотическая жидкость) образуется в результате секреции эпителия амниона ,
частично за счет пропотевания жидкости из кровеносных сосудов матери и деятельности почек плода к
водам примешиваются чешуйки эпидермиса, продукт сальных желез кожи и пушковые волосы плода.
Физиологическое значение околоплодных вод:
1. создают условия для свободного развития плода и его движений;
2. защищают нежный организм плода от неблагоприятных внешних воздействий;
3. предохраняет пуповину от сдавливания между телом плода и стенкой матки;
4. во время родов плодный пузырь, заполненный околоплодными водами, способствует нормальному
течению периода раскрытия.
27.
Критические периоды развития эмбриона и плода.I-й – (от 0 до 10 дн.) – нет связи с материнским организмом, эмбрион или погибает или
развивается (принцип «Все или ничего»).
II-й – (от 10 дн. до 12 нед.) – происходит формирование органов и систем, характерно
возникновение множественных пороков развития.
III-й – (внутри второго, 3-4 нед.) – начало формирования плаценты и хориона. Нарушение
ее развития приводит к плацентарной недостаточности, гибели плода, гипотрофии плода.
IV-й – (12-16 нед.) – формируются наружные половые органы. Введение эстрогенов
может привести к дисплазии эпителия матки и влагалища во взрослом состоянии.
V-й – (18-22 нед.) – завершение формирования нервной системы.

























 medicine
medicine