Similar presentations:
Нейробластома. Определения понятия
1.
ГБОУ ВПО Омский государственныймедицинский университет МЗ РФ
Кафедра онкологии, лучевой терапии ДПО
Заведующий кафедрой онкологии
д.м.н., профессор В.К.Косенок
2.
ОПРЕДЕЛЕНИЯ ПОНЯТИЯ НЕЙРОБЛАСТОМАНЕЙРОБЛАСТОМА — это эмбриональная
опухоль, развивающаяся из
недифференцированных клетокпредшественников симпатической
нервной системы, поэтому
теоретически она может возникнуть в
любом месте организма, где
присутствуют симпатические ганглии и
параганглии.
3.
ОПРЕДЕЛЕНИЯ ПОНЯТИЯ СИМПАТОГОНИОМАСИМПАТОГОНИОМА - две своеобразные
формы нейробластомы (наиболее
злокачественной), поражающей детей
наиболее раннего возраста,
происходящие из мозгового вещества
надпочечников, известны в литературе
как синдром Пеппера и синдром
Гетчинсона.
4.
СИНДРОМ - ПЕППЕРАСиндром Пеппера ( 1901 г.) опухоль
метастазирует по лимфатическим путям
преимущественно в органы брюшной
полости. В раннем детском или грудном
возрасте, иногда с рождения отмечается
резко прогрессирующая гепатомегалия,
прощупываются подкожные узлы
метастазов.
Быстро наступает анемия, кахексия,
резко увеличивается СОЭ. Течение
характеризуется обострениями с периодами
лихорадки.
5.
СИНДРОМ - ГЕТЧИНСОНАСиндроме Гетчинсона (1907 г.) опухоль
метастазирует преимущественно в кости
(основание черепа, длинные трубчатые
кости). Синдром возникает в раннем
детстве, вначале проявляется болями в
костях, недомоганием, повышением
температуры, малокровием, увеличением
СОЭ. Вследствие развития метастазов в
костях черепа появляются экзофтальм,
косоглазие, экхимозы.
6.
ЭТИОЛОГИЯ НЕЙРОБЛАСТОМЫНЕЙРОБЛАСТОМА — это
злокачественная опухоль, которую
впервые описал в 1865 году Вирхов и
назвал ее «глиомой».
В 1910 году Wright доказал, что
развивается она из эмбриональных
нейробластов симпатической нервной
системы и дал ей настоящее название.
7.
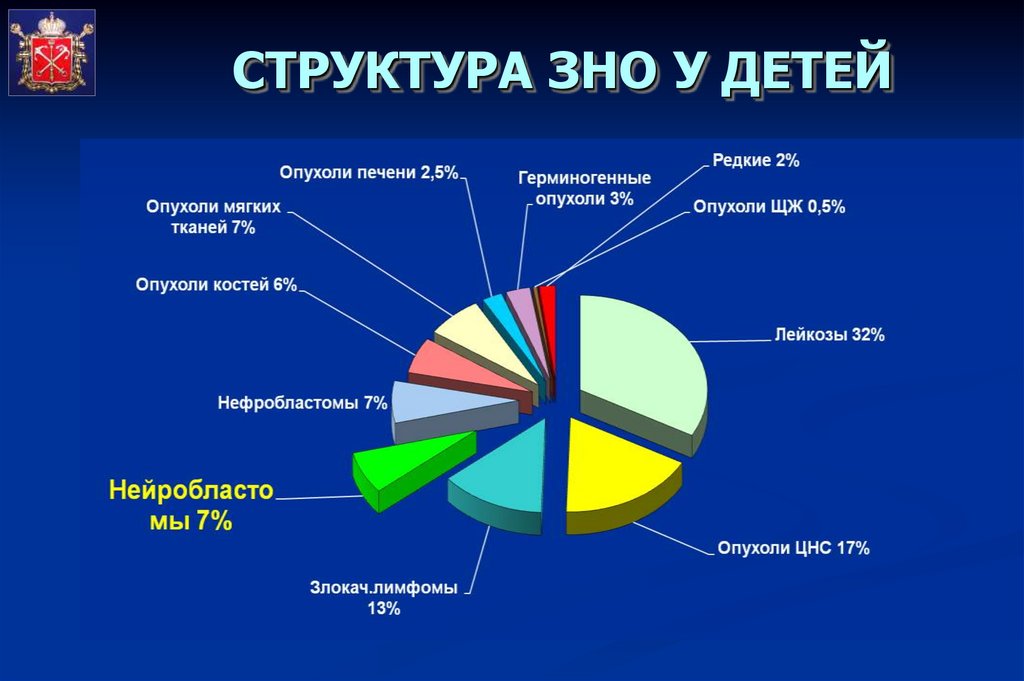
СТРУКТУРА ЗНО У ДЕТЕЙ8.
МОРФОЛОГИЧЕСКАЯ СТРУКТУРАНЕЙРОГЕННЫХ ОПУХОЛЕЙ У ДЕТЕЙ
Незрелые
75%
Степень зрелости
симпатогенных опухолей
Зрелые
25%
Симпатогониома
Симпатобластома
Ганглионейробластома
Ганглионеврома
9.
ЗРЕЛЫЕ ОПУХОЛИ НЕЙРОГЕННОЙПРИРОДЫ
10.
НЕЗРЕЛЫЕ ОПУХОЛИ НЕЙРОГЕННОЙПРИРОДЫ
11.
ЧАСТОТА НЕЙРОБЛАСТОМЫНейробластома – типичный
представитель эмбриональных
опухолей.
Она диагностируется у детей
раннего возраста.
В 90% случаев в возрасте до 5
лет, из них у 1/3 пациентов в
возрасте до 1 года.
12.
ЧАСТОТА И ВОЗРАСТЕжегодно НБ заболевают 6-8
детей на миллион детского
населения до 15 лет (средний
возраст — 2 года). Это наиболее
частая ЗНО раннего детства,
иногда выявляется при
рождении и может увязываться с
врожденными дефектами.
13.
ЛОКАЛИЗАЦИЯ НЕЙРОБЛАСТОМЫПреобладание опухолей
симпатической нервной системы у
детей обусловлено особенностями
развития этой системы у человека.
Формирование симпатических
ганглиев не заканчивается во
внутриутробном периоде и клеточное
строение их становится таким же, как
у взрослых, только к 5 годам жизни
ребенка.
14.
ЛОКАЛИЗАЦИЯ НЕЙРОБЛАСТОМЫ1. Абдоминальная у 65%
детей, при этом чаще всего
поражаются надпочечники
(40%).
2. Средостение у 15% детей.
3. Область шеи у 11%
4. Область малого таза у 3%.
15.
ОСОБЕННОСТИ НЕЙРОБЛАСТОМЫПринадлежит к группе
эмбриональных опухолей, таких как
гепатобластома, нефробластома,
эмбриональная рабдомиосаркома.
Все они характеризуются
манифестацией в раннем возрасте,
имеют сходные цитоморфологические
характеристики, свойственные
эмбриональным опухолям.
16.
ОСОБЕННОСТИ НЕЙРОБЛАСТОМЫНейробластому отличают три
специфических, уникальных
свойства биологического
поведения, не свойственных
другим 3HО.
17.
СПОСОБНОСТЬ К СПОНТАННОЙРЕГРЕССИИ
I. В клинической практике известны
случаи, когда у грудных детей с
классической картиной нейробластомы
4S стадии (как правило, с массивным
поражением печени) наблюдается
инволюция злокачественного процесса
примерно с 4-месячного возраста.
18.
СПОСОБНОСТЬ К СПОНТАННОЙРЕГРЕССИИ
Спонтанная регрессия
нейробластомы чаще происходит у
детей раннего возраста, что
объясняют пассивным
иммунитетом, поэтому прогноз
этого заболевания у детей
младшего возраста значительно
лучше.
19.
СПОСОБНОСТЬ КДИФФЕРЕНЦИРОВКЕ «созревание»
II. Еще одно удивительное свойство
опухолевых клеток нейробластомы
было замечено при культуральном ее
исследовании: культура клеток,
взятых из агрессивно растущей
опухоли, в процессе культивирования
приобретала черты
дифференцирующейся нервной ткани.
20.
СПОСОБНОСТЬ К СТРЕМИТЕЛЬНОМУАГРЕССИВНОМУ РАЗВИТИЮ И
БУРНОМУ МЕТАСТАЗИРОВАНИЮ
III. Основными факторами,
относящимися к несомненным
маркерам прогрессии,
являются амплификация N-mycонкогена и делеция I пары
хромосомы (1р).
21.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯНЕЙРОБЛАСТОМЫ (INSS)
Стадия I.
Локализованная опухоль в области
первоначального развития;
новообразование полностью удалено,
микроскопически определяют остатки
опухоли или без таковых; макроскопически
подтверждённое отсутствие поражения
лимфатических узлов по обе стороны
позвоночника.
22.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯНЕЙРОБЛАСТОМЫ (INSS)
Стадия II:
Стадия II A. Односторонняя опухоль,
удалена большая её часть;
микроскопически — поражения
лимфатических узлов нет с обеих сторон.
Стадия II В. Односторонняя опухоль,
удалённая полностью, или удалена
большая её часть; микроскопически —
одностороннее поражение лимфатических
узлов.
23.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯНЕЙРОБЛАСТОМЫ (INSS)
Стадия III.
Опухоль распространена на
противоположную сторону с
метастатическим поражением регионарных
лимфатических узлов или без него;
односторонняя опухоль с метастазами в
лимфатические узлы противоположной
стороны тела; срединная опухоль с
метастазами в лимфатические узлы с
обеих сторон.
24.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯНЕЙРОБЛАСТОМЫ (INSS)
Стадия IV.
Диссеминированная опухоль с
метастазами в отдалённых
лимфатических узлах, костях скелета,
лёгких и других органах.
Стадия IVS.
Локализованная первичная опухоль в
стадии I—II с метастазами в
печень, кожу и/или костный мозг.
25.
ПАТОМОРФОЛОГИЧЕСКАЯКЛАССИФИКАЦИЯ
• Ганглионеврома дифференцированная
(доброкачественная) форма.
Состоит из зрелых
ганглионарных клеток, часто
обызвествляется.
26.
ПАТОМОРФОЛОГИЧЕСКАЯКЛАССИФИКАЦИЯ
• Ганглионейробластома –
промежуточная форма между
ганглионевромой и нейробластомой.
Зрелые ганглионарные клетки и
недифференцированные клетки
обнаруживают в разных отделах
опухоли в разных пропорциях.
27.
ПАТОМОРФОЛОГИЧЕСКАЯКЛАССИФИКАЦИЯ
Нейробластома —
недифференцированная форма.
Состоит из мелких круглых клеток с
тёмно-пятнистыми ядрами. Часто
могут обнаруживать розетки и
характерные нейрофибриллы. В
опухоли обнаруживают геморрагии и
участки кальцификации.
28.
ГИСТОЛОГИЧЕСКИЕ СТЕПЕНИЗЛОКАЧЕСТВЕННОСТИ
• Кальцификация и низкая
митотическая активность.
• Кальцификация или низкая
митотическая активность.
• Отсутствие кальцификации или
низкой митотической активности.
29.
МОРФОЛОГИЧЕСКАЯ СТРУКТУРАСтепень зрелости клеток [M.Hughes]
З степень
Опухоль состоит из
недиффференцированных
клеток без признаков созревания,
псевдорозетки не являются маркером
созревания
2 степень
Опухоль имеет смешанное строение и
состоит из недиффференцированных клеток
и единичных клеток с частичной
ганглионарной дифференцировкой
1 степень
Опухоль имеет смешанное строение из
недиффференцированных клеток и зрелых
ганглионарных клеток, присутствует также
различное количество зрелых шванновских
клеток
30. Морфологическая структура
Степень дифференцировки опухолевых клетокНедифференцированная нейробластома
Доминирует нейробластомный компонент (опухолевые нейробласты в виде
недифференцированных мелких круглых клеток с большим ядром и узким
ободком цитоплазмы).
Ганглионейробластома
Более зрелый вариант нейробластомы. Характеризуется наличием
ганглиозных клеток разной степени дифференцировки, зрелой и
незрелой
Ганглионеврома
Самый зрелый вариант нейробластомы. В своей клинической
характеристики абсолютно доброкачественный. Представлен зрелыми
ганглиозными клетками, располагающимися поодиночно или группами и
окруженные пучками тончайших отростков - нейритов, швановскими
клетками и фиброцитами
31.
КЛИНИЧЕСКАЯ КАРТИНАНЕЙРОБЛАСТОМЫ
Три группы симптомов:
• Общие симптомы ЗНО.
• Симптомы, связанные с
локализацией опухоли и
сдавлением ею соседних органов.
• Симптомы, обусловленные
гормональной активностью
опухоли.
32.
КЛИНИЧЕСКАЯ КАРТИНАНЕЙРОБЛАСТОМЫ
Основные жалобы:
Боль
Лихорадка
Потеря веса
30 - 35%
25 - 30%
20%
33.
КЛИНИЧЕСКАЯ КАРТИНАНЕЙРОБЛАСТОМЫ
Наличие жалоб и их число, главным
образом, зависит от стадии заболевания.
Так, по данным немецких авторов,
бессимптомное течение нейробластомы было
зарегистрировано у больных:
С I стадией в 48% случаев.
С II стадией у 29%.
С III стадией у 16%.
С IV стадией лишь у 5%.
С IVS стадией у 10% больных.
34.
КЛИНИЧЕСКАЯ КАРТИНАНЕЙРОБЛАСТОМЫ
Клинические проявления зависят от локализации первичной опухоли
Голова и
шея
Орбита и
глаза
Односторонние пальпируемые опухолевые массы.
Синдром Горнера (миоз, птоз, энофтальм, ангидроз)
Вторичные опухоли орбиты с периорбитальными
кровоизлияниями ("глаза енота")
Экзофтальм, пальпируемые супраорбитальные
опухолевые массы, экхимозы, отек век и конъюнктивы, птоз
Поражение мозга — отек соска зрительного нерва,
кровоизлияния в сетчатку, атрофия зрительного нерва, парез
наружной прямой мышцы глаза, косоглазие
Поражение симпатических узлов шеи — гетерохромия радужки,
анизокория, синдром Горнера
Опсоклонус ("синдром пляшущих глаз")
35.
КЛИНИЧЕСКАЯ КАРТИНАНЕЙРОБЛАСТОМЫ
Грудная клетка
Опухоли верхних отделов грудной клетки: одышка,
легочные инфекции, дисфагия, сдавление лимфатических
протоков, синдром Горнера
Опухоли нижних отделов грудной клетки (обычно протекают
бессимптомно)
Брюшная
полость
Анорексия, рвота
Боли и животе
Пальпируемые опухолевые массы
Множественные метастазы в печень (особенно часто
встречаются у новорожденных)
Малый таз
Запор
Задержка мочи
Пальпируемые пресакральные массы при ректальном
исследовании
Лимфатические
узлы
Увеличение лимфоузлов
36.
КЛИНИЧЕСКАЯ КАРТИНАНЕЙРОБЛАСТОМЫ
Околопозвоночная
Область
(опухоль в виде гантели
или песочных часов)
Локализованная боль и повышенная чувствительность
в спине, Сколиоз
Хромота, Слабость в нижних конечностях, Параплегия
Гипотония, мышечная атрофия, арефлексия, гиперрефлексия
Дисфункции мочевого и анального сфинктеров
Головной
мозг
Метастазы в головной мозг очень редки
Костная ткань
Боль, хромота, раздражительность ребенка при наличии
метастазов в кости и костный мозг
Легкие
Могут поражаться легкие и плевра (частота поражения
составляет 0,7%; вследствие такой редкости для
доказательства поражения легких необходимо выполнить
биопсию)
37.
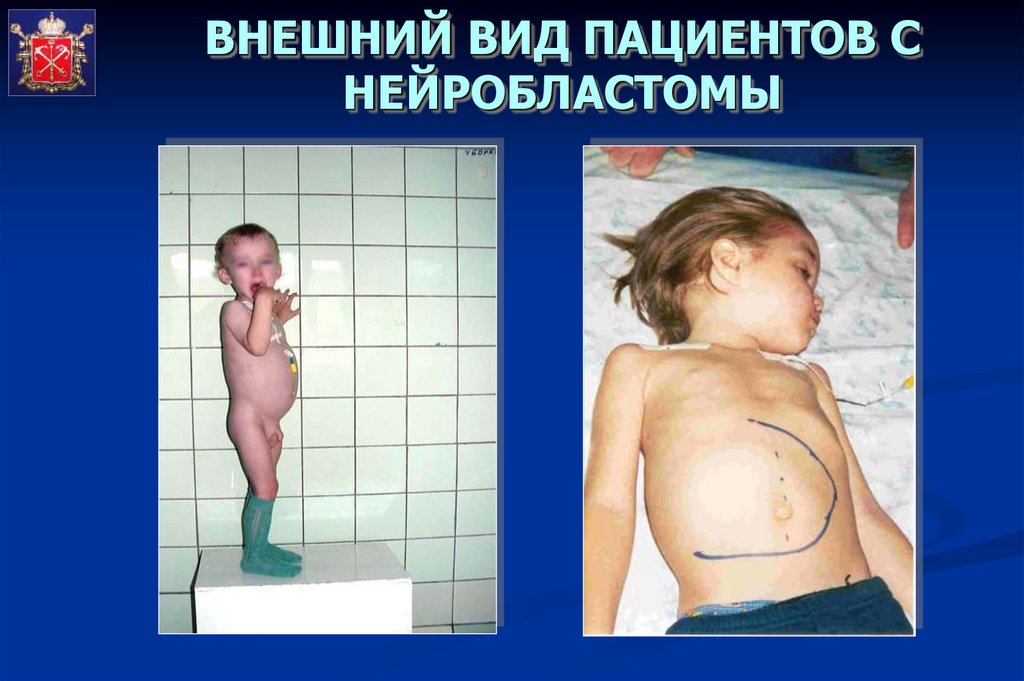
ВНЕШНИЙ ВИД ПАЦИЕНТОВ СНЕЙРОБЛАСТОМЫ
38.
ОСНОВНЫЕ ВИДЫ ДИАГНОСТИКИ2.
Клиническое обследование.
Лабораторные данные (определение
3.
Лучевая диагностика (рентгенография грудной
4.
Радионуклидные исследования (кости
5.
Костно-мозговая пункция (цитологическое и
6.
Аспирационная биопсия опухоли
7.
Цитогенетическое исследование
1.
катехоламинов и их метаболитов в моче и сыворотке
крови, определение опухолевых маркеров).
клетки, КТ, МРТ, УЗИ, АГ).
скелета, исследования с метайодбензилгуанидином).
иммунологическое исследования).
(цитологическое и иммунологическое исследования).
39.
ЛАБОРАТОРНАЯ ДИАГНОСТИКАМаркёры опухоли
Наиболее специфичным тестом для диагностики
нейробластомы служит определение уровня экскреции
метаболитов катехоламинов:
ванилилминдальной кислоты (ВМК),
гомованилиновой кислоты (ГВК)
дофамина в суточной моче и в сыворотке крови.
У больных нейробластомой в 85% случаев в три и
более раза повышены уровни ВМК и ГВК, а уровни дофамина
повышены у 90% больных.
Нейрон-специфичная энолаза (NSE) имеет прогностическое
значение, так величина NSE более 80-100нг/мл свидетельствует о
крайне неблагоприятном прогнозе.
40.
ЛАБОРАТОРНАЯ ДИАГНОСТИКАЕще одним биохимическим маркером нейробластомы
является ферритин. У ряда больных нейробластомой
уровень ферритина повышен, причем его количество в
сыворотке прямо пропорционально объему опухолевой
массы. Содержание ферритина тоже связано с
ухудшением прогноза у больных нейробластомой.
Фермент лактат-дегидрогеназа (ЛДГ) не принадлежит к
специфичным для нейробластомы маркерам, но ее
содержание в сыворотке имеет прогностическое
значение для этих больных: повышенный уровень ее
чаще отмечается при распространенных стадиях
заболевания, что объясняет связь повышенного уровня
ЛДГ с неблагоприятным прогнозом.
41.
НЕЙРОН-СПЕЦИФИЧЕСКАЯЭНОЛАЗА - NSE
Нейроно-специфическая энолаза. Энолаза — это
гликолитический энзим, который в виде двух форм
содержится в тканях головного мозга и
нейроэндокринных тканях. Оба вида энолаз,
обозначенные аа и уу. Гамма-энолаза находится в
нейронах и поэтому называется нейроно-специфической
энолазой ( NSE ). У детей с НБ наблюдаются высокие
уровни содержания NSE в сыворотке крови.
Этот тест имеет определенное прогностическое
значение. В частности, низкие уровни содержания NSE
увязываются с хорошим прогнозом, а у детей с
диссеминированной формой заболевания, т. е.
прогностически неблагоприятной, отмечают высокие
уровни содержания сывороточной NSE.
42.
ЛАБОРАТОРНАЯ ДИАГНОСТИКАДругими маркерами нейробластомы являются
Ганглиозид GD2, нейропептид Y и Хромогранин А.
Выявление этих маркеров методом иммуногистохимии
служит критерием диагностики нейробластомы, а их
влияние на прогноз заболевания изучается.
Для верификации диагноза эффективно
цитогенетическое исследование: 70% нейробластом
имеют делецию или реаранжировку короткого плеча 1
хромосомы, двойные микросегменты (dms) и гомогенноокрашенные области (HSR), прибавка длинного плеча
17-й хромосомы (+17q), нарушения числа хромосом, что
однозначно коррелирует с плохим прогнозом.
43.
ИССЛЕДОВАНИЕ КОСТНОГО МОЗГАКостно-мозговую пункцию
или трепанобиопсию грудины и
крыла подвздошной кости
выполняют из 3 зон.
Полученные биоматериалы
изучают цитологически,
иммунологически или с помощью
проточной цитометрии.
44.
ГАНГЛИОСАЙДЫГанглиосайды — это мембрано-связанные
гликолипиды, присутствуют в плазме
большинства больных нейробластомой.
При наличии активно растущей опухоли
концентрация дисиалоганглиосайда GD2
возрастает в 50 раз по сравнению с нормальным
уровнем. Отмечено, что при успешном лечении
уровень этого маркера быстро снижается и вновь
может увеличиться при появлении рецидива.
Онкоген N-myc – специфический маркер
опухоли, имеющий белковую природу.
45.
СТАНДАРТНАЯ РЕНТГЕНОГРАФИЯ ОГК46.
СТАНДАРТНАЯ УЗИ ДИАГНОСТИКА47.
СТАНДАРТНАЯ КТ ОГК48.
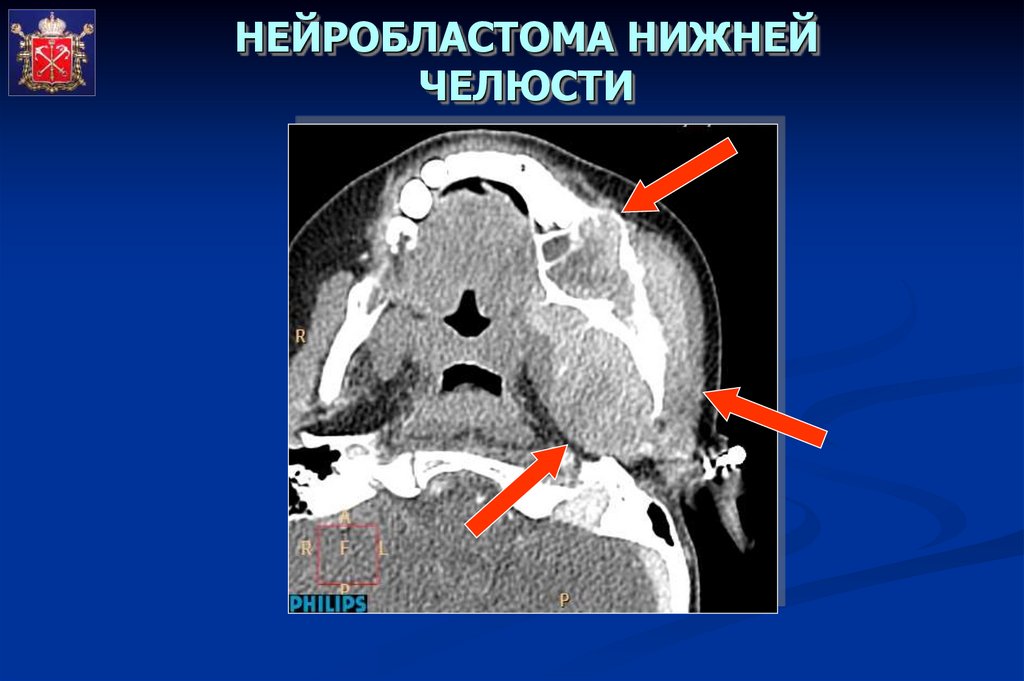
НЕЙРОБЛАСТОМА НИЖНЕЙЧЕЛЮСТИ
49.
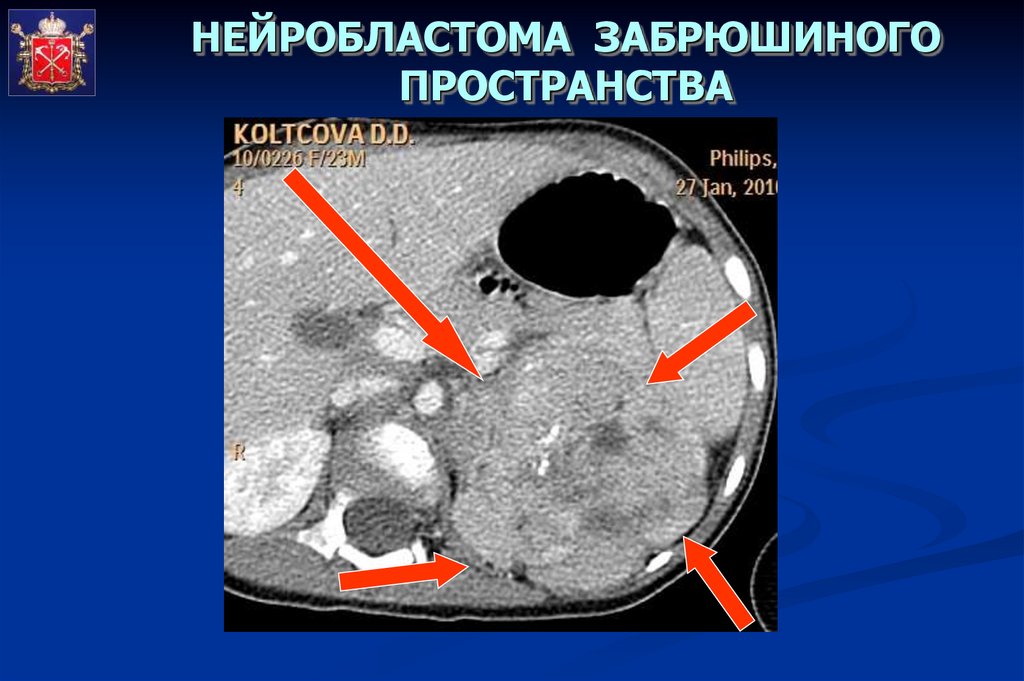
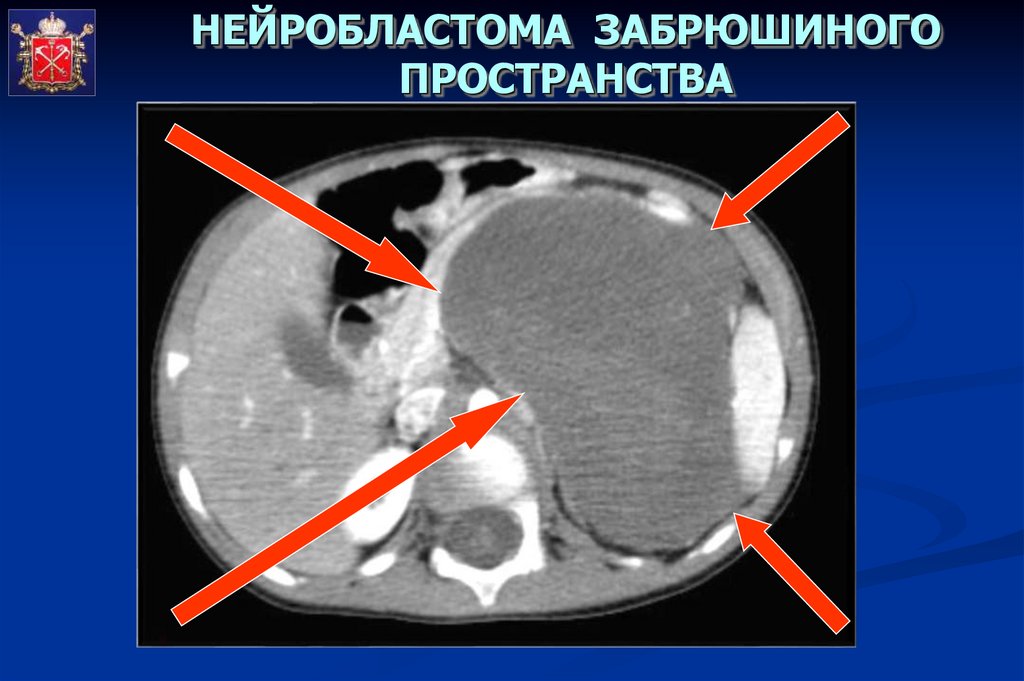
НЕЙРОБЛАСТОМА ЗАБРЮШИНОГОПРОСТРАНСТВА
50.
НЕЙРОБЛАСТОМА ЗАБРЮШИНОГОПРОСТРАНСТВА
51.
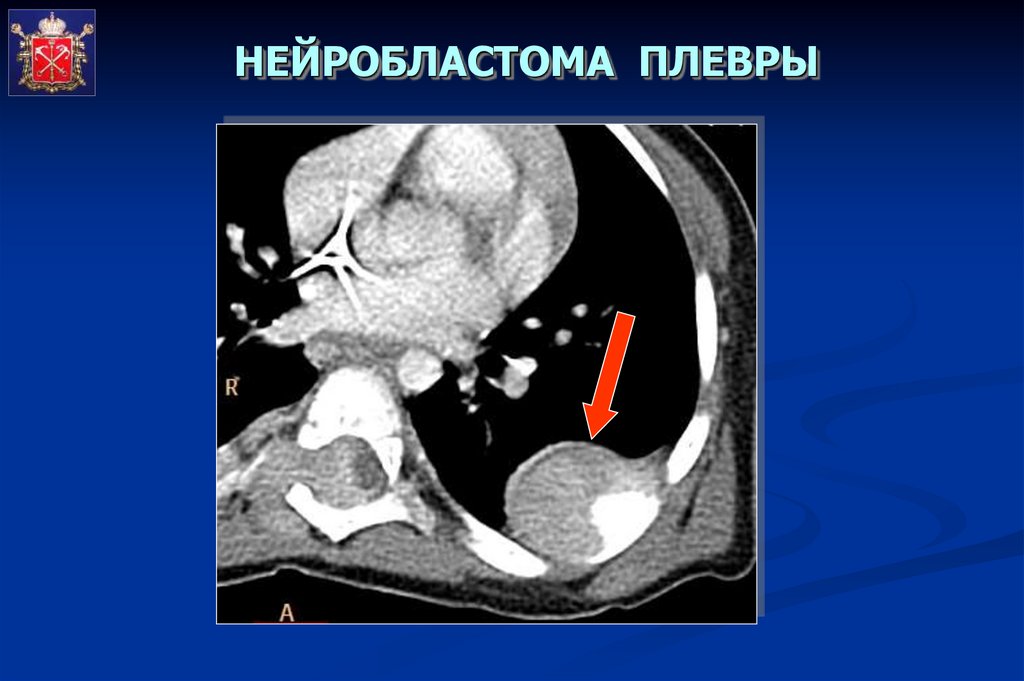
НЕЙРОБЛАСТОМА ПЛЕВРЫ52.
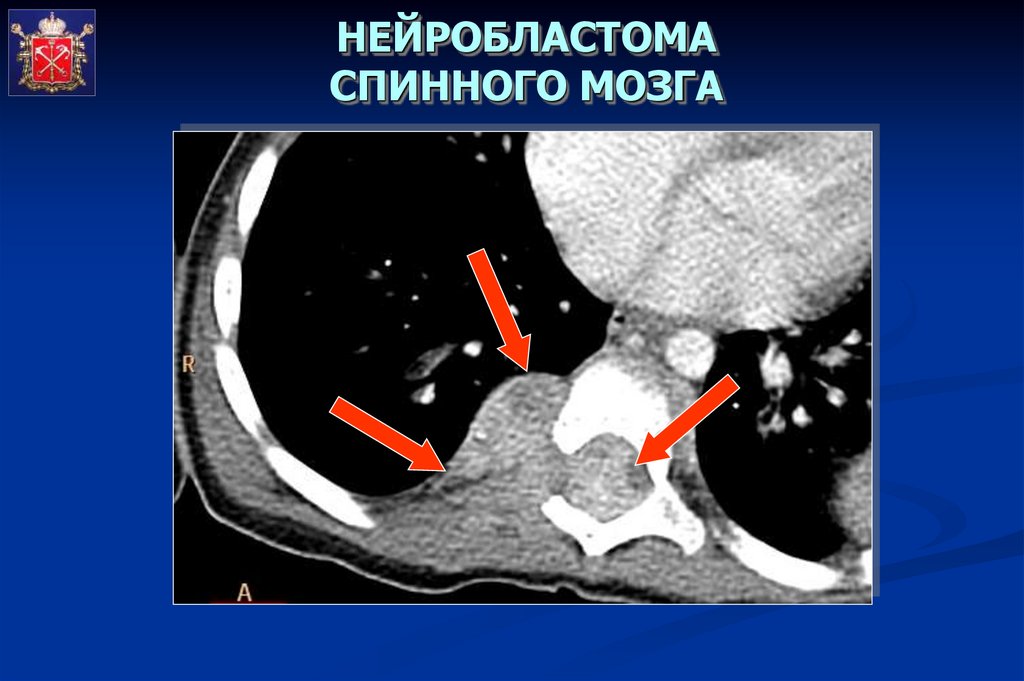
НЕЙРОБЛАСТОМАСПИННОГО МОЗГА
53.
ПРИНЦИПЫ ЛЕЧЕНИЯ БОЛЬНЫХ СНЕЙРОБЛАСТОМОЙ
Для лечения больных детей применяют три
метода:
1. Хирургический.
2. Химиотерапевтический.
3. Лучевую терапию.
Выбор стратегии лечения зависит от двух
факторов:
1. Прогностических признаков, выявленных у
детей во время установления диагноза
заболевания.
2. Реакции опухоли на лечение.
54. ХИМИОТЕРАПИЯ БОЛЬНЫХ С НЕЙРОБЛАСТОМОЙ
При монохимиотерапии больныхнейробластомой, проводившейся обычными
дозами, значимо эффективными оказались 7
препаратов — винкристин, циклофосфамид,
цисплатин, доксорубицин, вепезид (VP-16),
тенипозид (VM-26) и мелфалан.
Позднее была показана противоопухолевая
активность ифосфамида и карбоплатина при
нейробластоме.
55.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕНЕЙРОБЛАСТОМЫ
Оперативное лечение широко
используется для радикального
удаления ограниченной первичной
опухоли.
Кроме того, в последние годы
оперативному вмешательству
подвергаются больные с
местнораспространенными или
метастатическими нейробластомами.
56.
ЛУЧЕВАЯ ТЕРАПИЯНЕЙРОБЛАСТОМЫ
В настоящее время, в связи с
прогрессивным развитием
противоопухолевой лекарственной
терапии, роль традиционного лучевого
лечения больных нейробластомой
уменьшилась.
Это связано еще и с тем, что эта
опухоль в основном поражает маленьких
детей, облучение которых несет
опасность отдаленных лучевых
повреждений.
57.
ПОКАЗАНИЯ К ЛТНерадикальное оперативное
удалении первичной опухоли.
II. Низкая эффективность ПХТ.
III.Местнораспространенная
нерезектабельная первичная
или метастатическая опухоль,
не реагирующая на
современные курсы ПХТ.
I.
58.
ДОЗИРОВКА ЛТУ детей от 1 до 2-х лет — до 15 Гр за две
недели (по 1,5 Гр ежедневно 5 раз в
неделю).
2. В возрасте старше 3-х лет доза может
достигать 30-45 Гр, подводимых разовой
очаговой дозой от 1,5 до 2 Гр 5 раз в
неделю.
3. У детей более старшего возраста
суммарная доза ионизирующего
излучения на опухоль должна быть
увеличена.
1.
59.
ЛУЧЕВАЯ ТЕРАПИЯНЕЙРОБЛАСТОМЫ
В настоящее время, в связи с
прогрессивным развитием
противоопухолевой лекарственной
терапии, роль традиционного лучевого
лечения больных нейробластомой
уменьшилась.
Это связано еще и с тем, что эта
опухоль в основном поражает маленьких
детей, облучение которых несет
опасность отдаленных лучевых
повреждений.
60.
ПОКАЗАНИЯ К ХИРУРГИЧЕСКОМУЛЕЧЕНИЮ НЕЙРОБЛАСТОМЫ
Только хирургическому лечению подлежат
нейробластомы I стадии у детей до года.
Нейробластомы IIA стадии при прогностически
благоприятном варианте также подлежат
хирургическому лечению, при неблагоприятном
варианте опухоли подлежат адъювантной ПХТ.
Лечение больных с IIВ стадией дополнительно к
удалению опухоли и ПХТ используют
облучение очага и вовлечённых лимфоузлов.
Для больных с III—IV стадиями необходима
неоадъювантная ПХТ с последующей попыткой
радикального вмешательства и лучевой
терапией в послеоперационном периоде.
При IV стадии также применяют высокодозную
химиотерапию с последующей трансплантацией
костного мозга или стволовых клеток.
61. ПОКАЗАНИЯ К ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮ НЕЙРОБЛАСТОМЫ
1.Нейробластомы I стадии удетей до года.
2.Нейробластомы IIA стадии
при прогностически
благоприятном варианте
развития опухоли.
62. ЛЕЧЕНИЕ IIA СТАДИИ НЕЙРОБЛАСТОМЫ
ВИД ЛЕЧЕНИЯАдъювантная ПХТ
нейробластомы при
неблагоприятном варианте
развития опухоли.
63. ЛЕЧЕНИЕ IIВ СТАДИИ НЕЙРОБЛАСТОМЫ
ОПЕРАЦИЯ + ПХТ + ЛТПосле удаления опухоли
дополнительно применяют
ПХТ, облучение первичного
очага и пораженных
лимфатических узлов.
64. ЛЕЧЕНИЕ III-IV СТАДИИ НЕЙРОБЛАСТОМЫ
НПХТ + РО + ЛТНеоадъювантная ПХТ с
последующей попыткой
радикального вмешательства
и лучевой терапией в
послеоперационном периоде.
Высокодозная ПХТ с последующей
трансплантацией костного мозга или
стволовых клеток.
65.
ЛУЧЕВАЯ ТЕРАПИЯНЕЙРОБЛАСТОМЫ
Величина дозы излучения, зависит от
возраста ребенка и величины остаточной
опухоли.
При облучении ребенка до года адекватной
дозой могут быть 10 Гр, подведенных в течение
двух недель (по 1 Гр за фракцию).
У детей более старшего возраста СОД
должна быть увеличена. Например, у детей от
1 до 2-х лет — до 15 Гр за две недели (по 1,5 Гр
ежедневно 5 раз в неделю).
В возрасте старше 3-х лет доза может
достигать 30 - 45 Гр, подводимых разовой
очаговой дозой от 1,5 до 2 Гр 5 раз в неделю.
66.
ЛЕЧЕНИЕ НЕЙРОБЛАСТОМЫ ВЗАВИСИМОСТИ ОТ СТАДИИ
ЗАБОЛЕВАНИЯ
Стадия
Предоперационная
химиотерапия
Предоперационное
облучение
Операция
Послеоперационная
химиотерапия
Послеоперационное
облучение
I
-
-
+
±
-
II
±
-
+
+
-
III
+
±
+
+
+
IV
+
±
+
+
+
IVS
+
±
+
+
+
80% больных нейробластомой поступают на лечение с III-IV стадией
67.
СХЕМЫ ПОЛИХИМИОТЕРАПИИНЕЙРОБЛАСТОМЫ
II-III стадии
IV стадия
Винкристин - 1,5мг/м2 1,5 дни
Циклофосфан - 300 мг/м2 с 1-5 дни
Доксорубицин - 60мг/м2 5 день
Винкристин - 1,5мг/м2 1 день
Циклофосфан - 600мг/м2 1,2 день
Адриамицин - 30мг/м2 2,3 день
Винкристин - 0,5 мг/м2 с 1,2 дни
Платидиам - 80мг/м2 4 день
Этопозид
- 100мг/м2 3,4 дни
Ифосфамид - 3мг/м2 1-3 дни
Карбоплатин - 160мг/м2 1-5 дни
Вепезид - 100 мг/м2 с 1-5 дни
Винкристин - 1,5мг/м2 1 день
Винкристин - 0,5 мг/м2 с 2-4 дни
Циклофосфан - 600мг/м2 1 день
Адриамицин - 30мг/м2 2,3 день
Цисплатин - 60мг/м2 4 день
68.
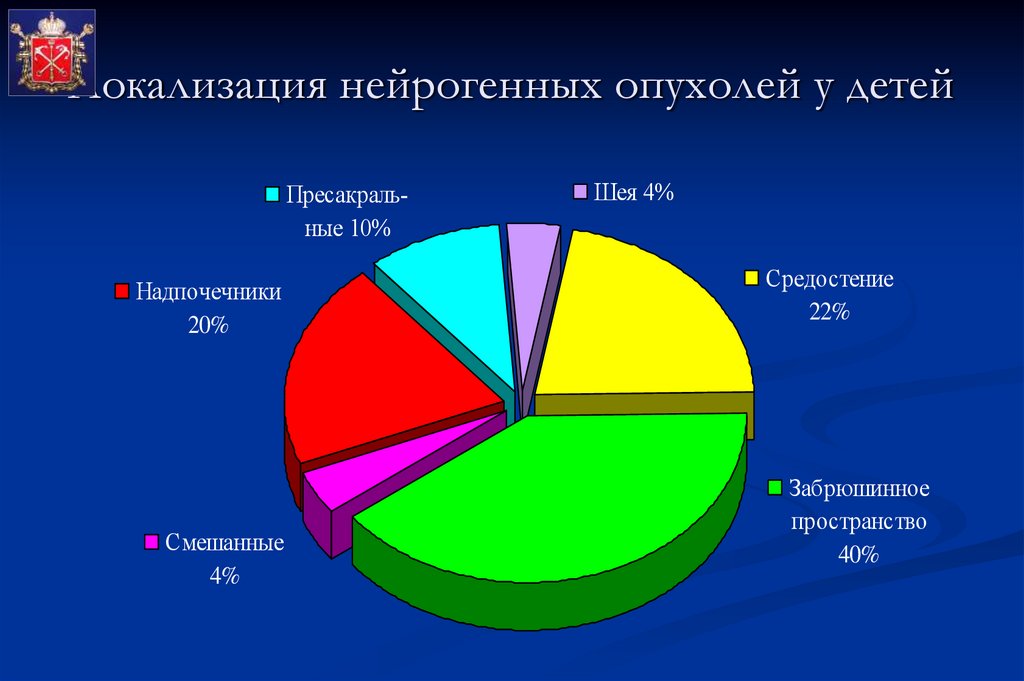
69. Локализация нейрогенных опухолей у детей
Пресакральные 10%Надпочечники
20%
Смешанные
4%
Шея 4%
Средостение
22%
Забрюшинное
пространство
40%
70.
Классификация TNM (SIOP, 1987)Стадия I
Стадия II
Стадия
III
Стадия
IVA
Стадия
IVB
Т1 — единичная опухоль размером 5 см и менее в наибольшем измерении;
N0 — нет признаков поражения лимфатических узлов;
М0 — нет признаков отдаленных метастазов.
Т2 — единичная опухоль более 5 см, но менее 10 см.
N0 — нет признаков поражения лимфатических узлов.
М0 — нет признаков отдаленных метастазов
Tl, T2 — единичная опухоль размером 5 см и менее в наибольшем измерении;
единичная опухоль более 5 см, но менее 10 см;
N1 — метастатическое поражение регионарных лимфатических узлов.
М0 — нет признаков отдаленных метастазов.
ТЗ — единичная опухоль более 10 см.
N — любая, нельзя определить, есть или нет поражения регионарных
лимфатических узлов;
М0 — нет признаков отдаленных метастазов.
Т1 — единичная опухоль менее 5 см в диаметре;
Т2 — единичная опухоль более 5 см, но менее 10 см;
ТЗ — единичная опухоль более 10 см.
N — любая;
Ml — есть отдаленные метастазы
Т4 — множественные синхронные опухоли.
N — любая, нельзя определить, есть или нет поражения регионарных
лимфатических узлов
М — любая, нельзя оценить, есть или нет отдаленных метастазов
71. Классификаия нейробластом по стадиям (Brouder et al., 1988)
СтадияI
II A
IIB
III
IV
IVS
Ее характеристика
Локализованная опухоль, находящаяся в области первоначального
развития; новообразование полностью удалено с или без
микроскопических признаков его остатков; макроскопически
подтвержденное отсутствие поражения лимфатических узлов по обе
стороны позвоночника
Односторонняя опухоль с удалением большей ее части;
микроскопически – поражения лимфатических узлов нет с обеих
сторон
Односторонняя опухоль, удаленная полностью или большая ее часть;
микроскопически – имеется поражение односторонних
лимфатических узлов
Опухоль распространяется на противоположную сторону с или без
метастатического поражения регионарных лимфатических узлов;
односторонняя опухоль с метастазами в противолежащих
лимфатических узлах; срединная опухоль с метастазами в
лимфатических узлах с обеих сторон
Диссеминированная опухоль с метастазами в отдаленных
лимфатических узлах, костях скелета, легких и других органах
Локализованная первичная опухоль, определяется в стадии I-II с
метастазами в печень, кожу и/или костный мозг































































 medicine
medicine








