Similar presentations:
Лучевая диагностика аномалий и пороков развития легких
1.
ЛитератураГ.А. Баиров Неотложная
хирургия детей. Медицина
1983.
Бакланова В.Ф., Филиппкин
М.А. Рентгенодиагностика в
педиатрии. Руководство для
врачей. В 2 т.
2.
Лучевая диагностика в педиатрии.Серия национальные руководства по
лучевой диагностике и терапии. Под.
Ред. А.Ю. Васильева, С.К. Тернового.
Гэотар-Медиа,
Г. Штаатц, Д. Хоннеф, В. Пирот, Т.
Радков. Лучевая диагностика Детские
болезни. Пер с англ. Медпрессинформ. 2010
3.
Васильев А.Ю., Ольхова Е.Б.Лучевая диагностика. 2-е изд. Учебник
для студентов педиатрических
факультетов. Гэотар-Медиа, 2009.
4.
5.
6.
Pediatric Radiology Review. Edited byM.D. Pappas, O.H. Loren, G. Yamamoto,
O. Anene. 2007 Humana Press Inc
Totowa, New Jersey.
J.O. Haller, T.L. Slovis, A.
Joshi. Pediatric Radiology Third
Edition. Springer
7.
8.
9.
ЛУЧЕВАЯДИАГНОСТИКА АНОМАЛИЙ И
ПОРОКОВ РАЗВИТИЯ ЛЕГКИХ
Доц. А.Н. Ялфимов
10.
Аномалия развития –отклонение от нормального
анатомического строения
органа, которое при
неблагоприятных условиях
может привести к нарушению
функции
11.
Аномалии развития легких(АРЛ)
-могут возникнуть в результате
нарушения внутриутробного
развития или постнатального
формирования бронхолегочной
системы
-возникновение аномалий связано
с остановкой развития на
определенном этапе эмбриогенеза
либо с его извращением
12.
КЛАССИФИКАЦИЯ АНОМАЛИЙ ИПОРОКОВ РАЗВИТИЯ ЛЕГКИХ
1.
ПОРОКИ, СВЯЗАННЫЕ С НЕДОРАЗВИТИЕМ ОРГАНА
В ЦЕЛОМ, ЕГО АНАТОМИЧЕСКИХ, СТРУКТУРНЫХ, ТКАНЕВЫХ
ЭЛЕМЕНТОВ
2.
ПОРОКИ, СВЯЗАННЫЕ С НАЛИЧИЕМ ИЗБЫТОЧНЫХ
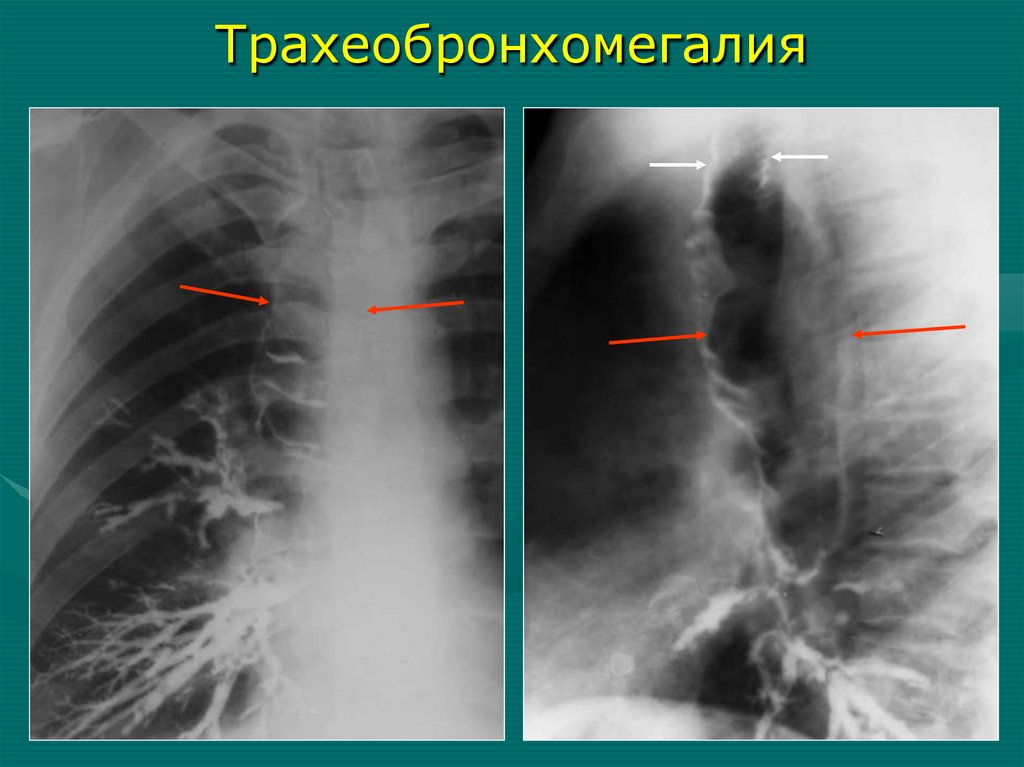
(ДОБАВОЧНЫХ) ДИЗЭМБРИОГЕНЕТИЧЕСКИХ ОБРАЗОВАНИЙ
3.
НЕОБЫЧНОЕ РАСПОЛОЖЕНИЕ АНАТОМИЧЕСКИХ СТРУКТУР
ЛЕГКОГО, МОГУЩЕЕ ИМЕТЬ КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ
4.
ЛОКАЛИЗОВАННЫЕ (ОГРАНИЧЕННЫЕ) АНОМАЛИИ
СТРОЕНИЯ ТРАХЕИ И БРОНХОВ
5.
АНОМАЛИИ И ПОРОКИ РАЗВИТИЯ КРОВЕНОСНЫХ И
ЛИМФАТИЧЕСКИХ СОСУДОВ ЛЕГКОГО
13.
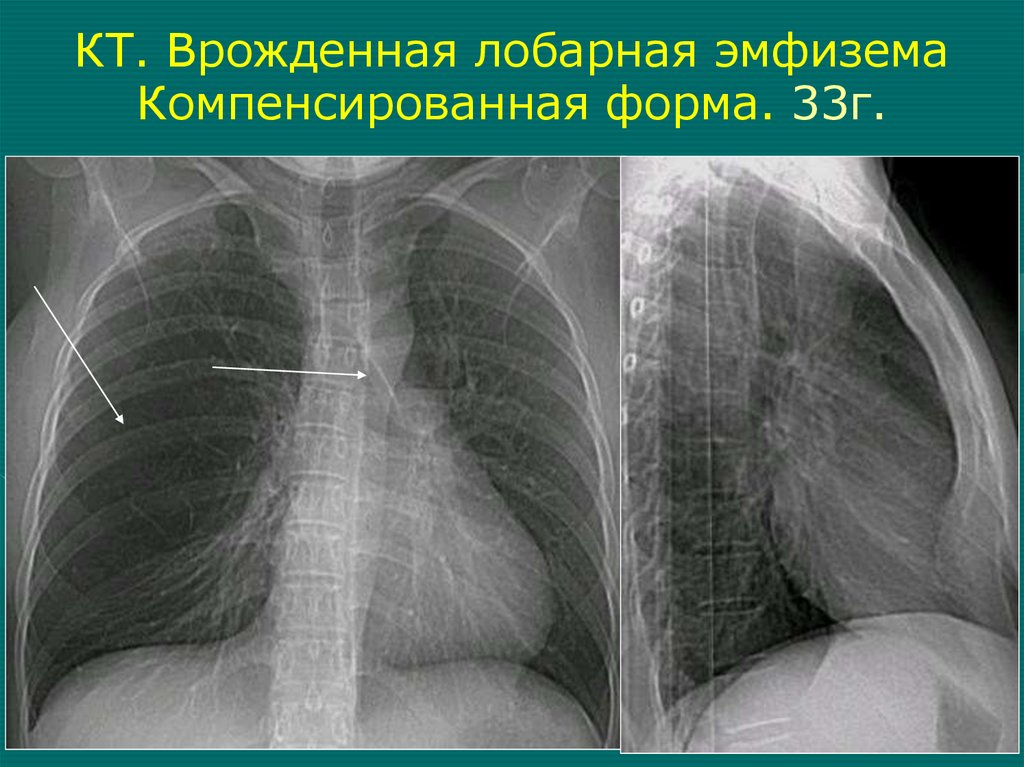
ПОРОКИ, СВЯЗАННЫЕ С НЕДОРАЗВИТИЕМОРГАНА В ЦЕЛОМ, ЕГО АНАТОМИЧЕСКИХ,
СТРУКТУРНЫХ, ТКАНЕВЫХ ЭЛЕМЕНТОВ
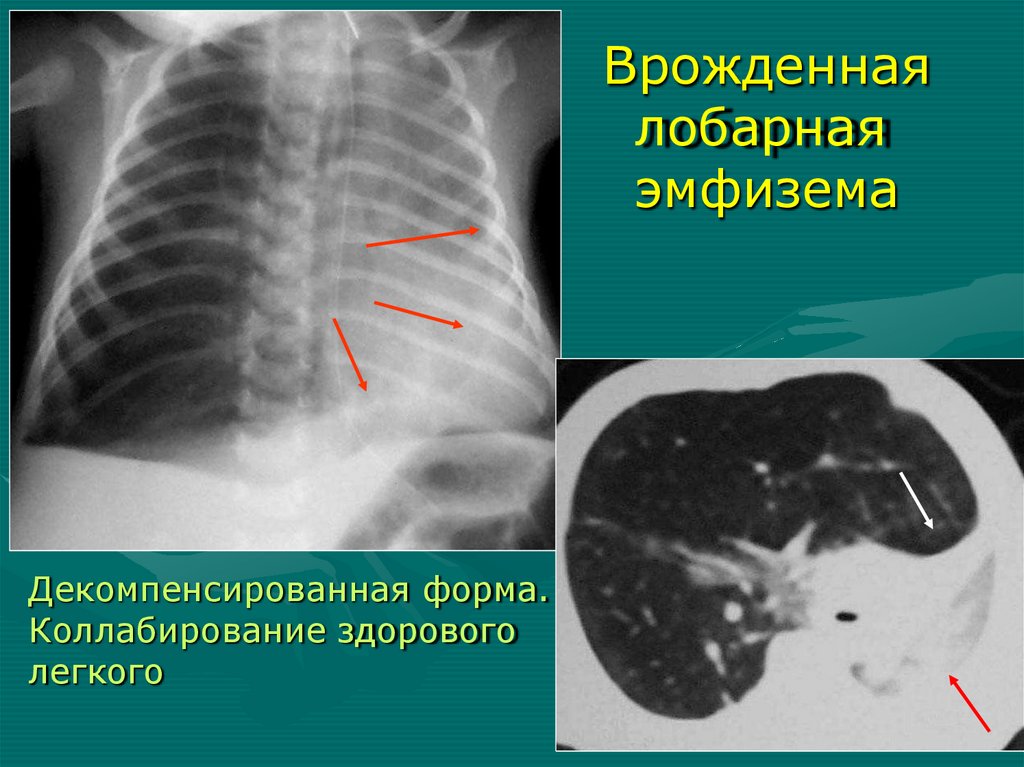
• Агенезия (аплазия) легкого – 3-4 неделя
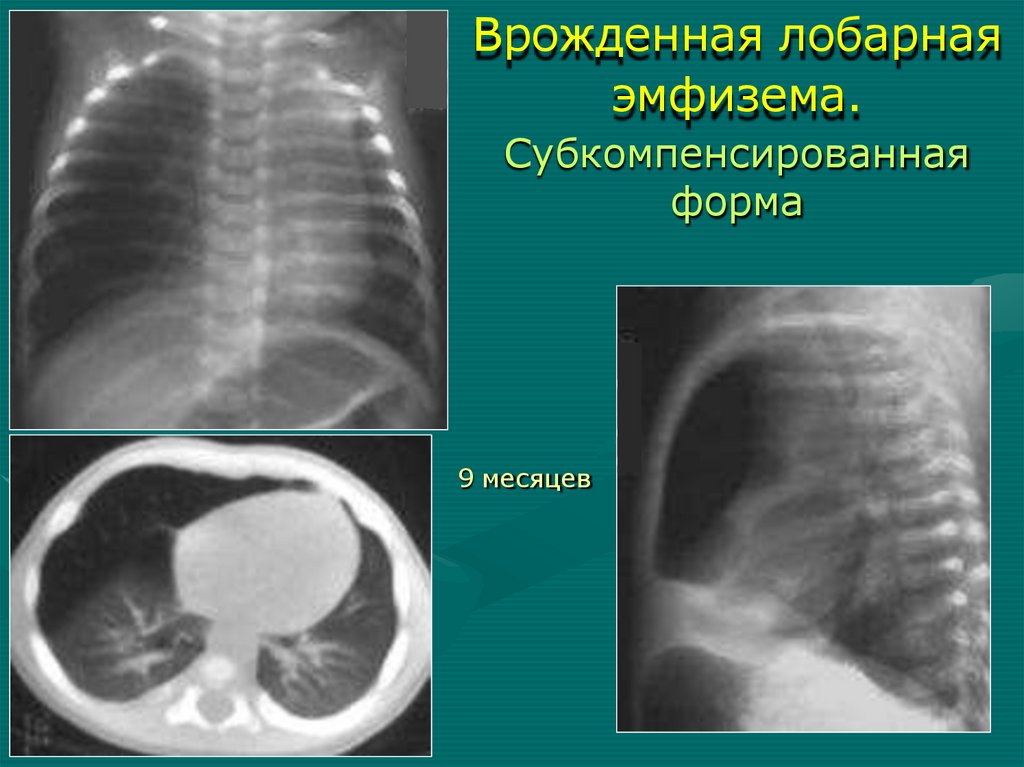
• Агенезия (аплазия) отдельных долей – 5-8
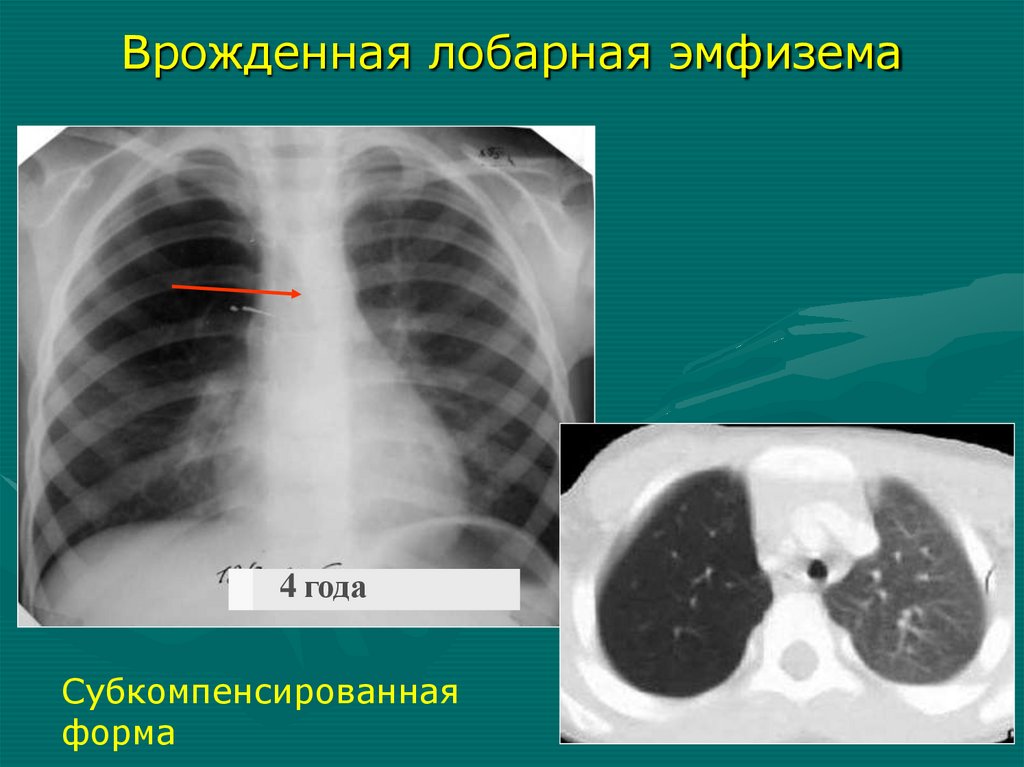
неделя внутриутробного развития
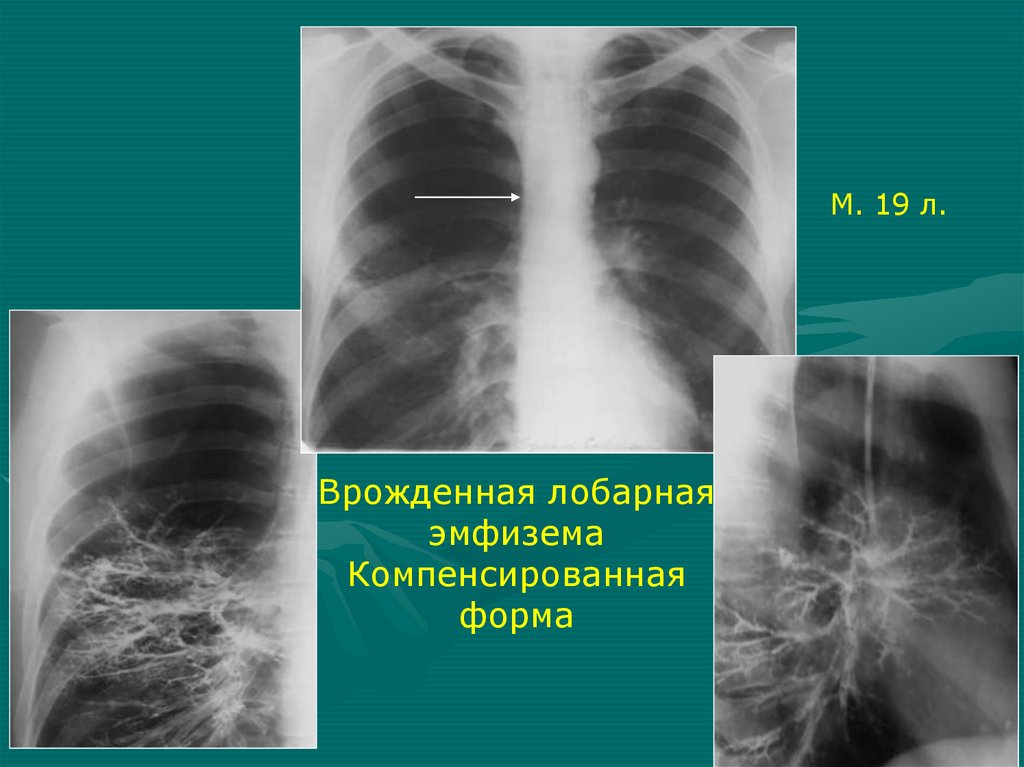
• Гипоплазия легкого простая
• Гипоплазия легкого кистозная (8-10 нед.)
• Поликистоз (10-14 нед.)
• Трахеобронхомегалия (синдром Мунье-Куна)
• Трахеобронхомаляция
• Синдром Вильямса-Кэмпбелла
• Врожденная долевая эмфизема
14.
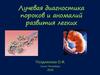
Агенезия (аплазия) легкого3-4 неделя эмбриогенеза
• Агенезия – отсутствие закладки
органа
• Аплазия - развитие прекратилось
после закладки, удается обнаружить
недоразвитые элементы, входящие в
структуру нормального легкого
• Формируется на 3-4 неделе
внутриутробного развития
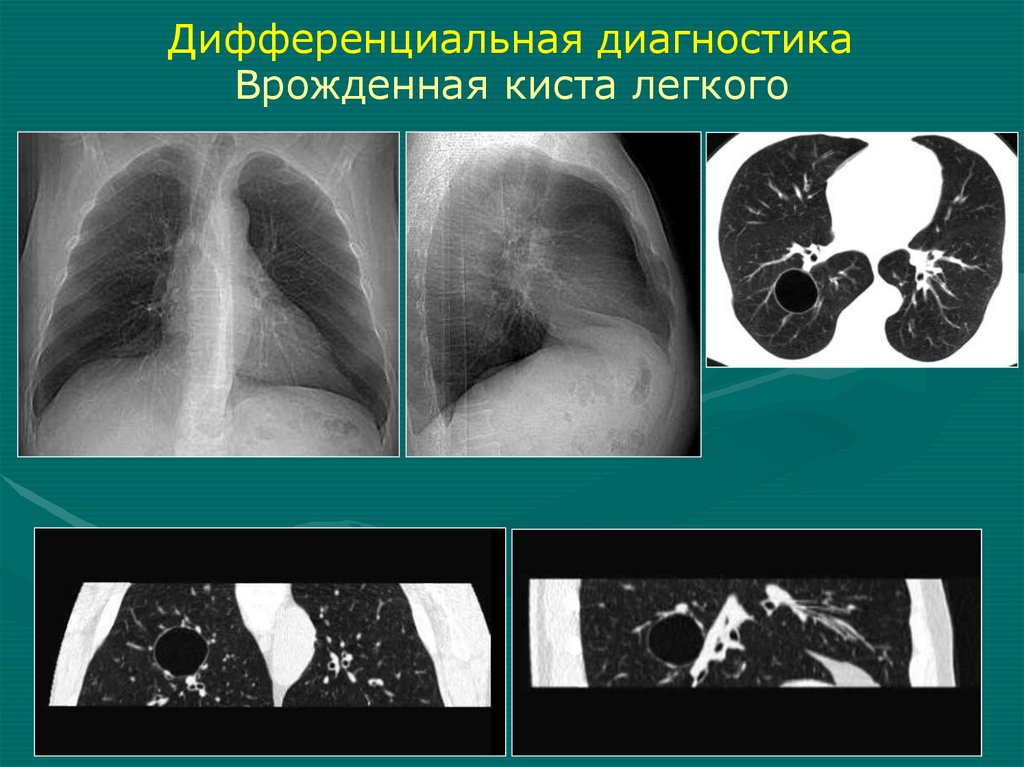
15.
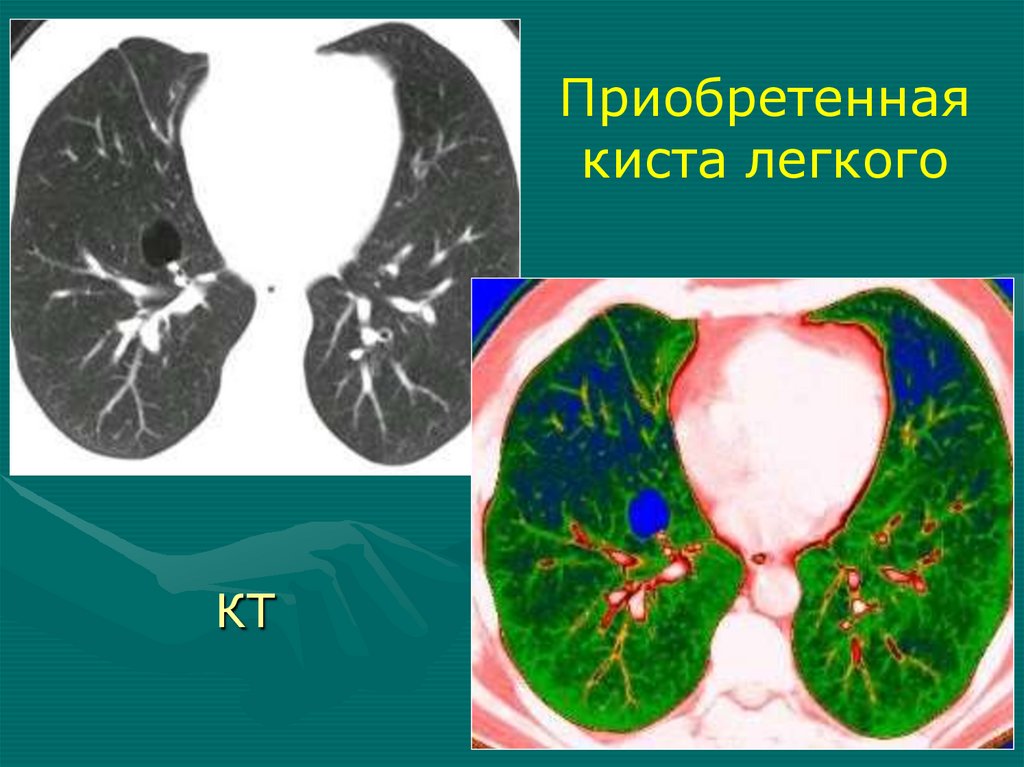
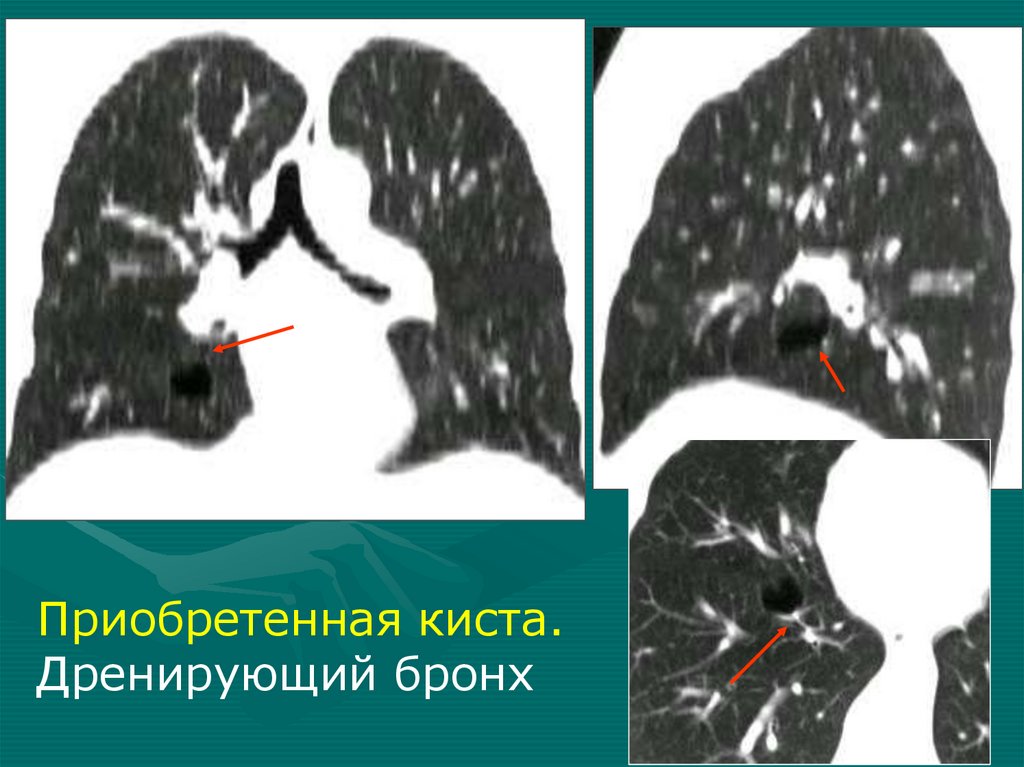
Рентгенологические симптомы1.
2.
3.
4.
Безвоздушность гемиторакса (интенсивное,
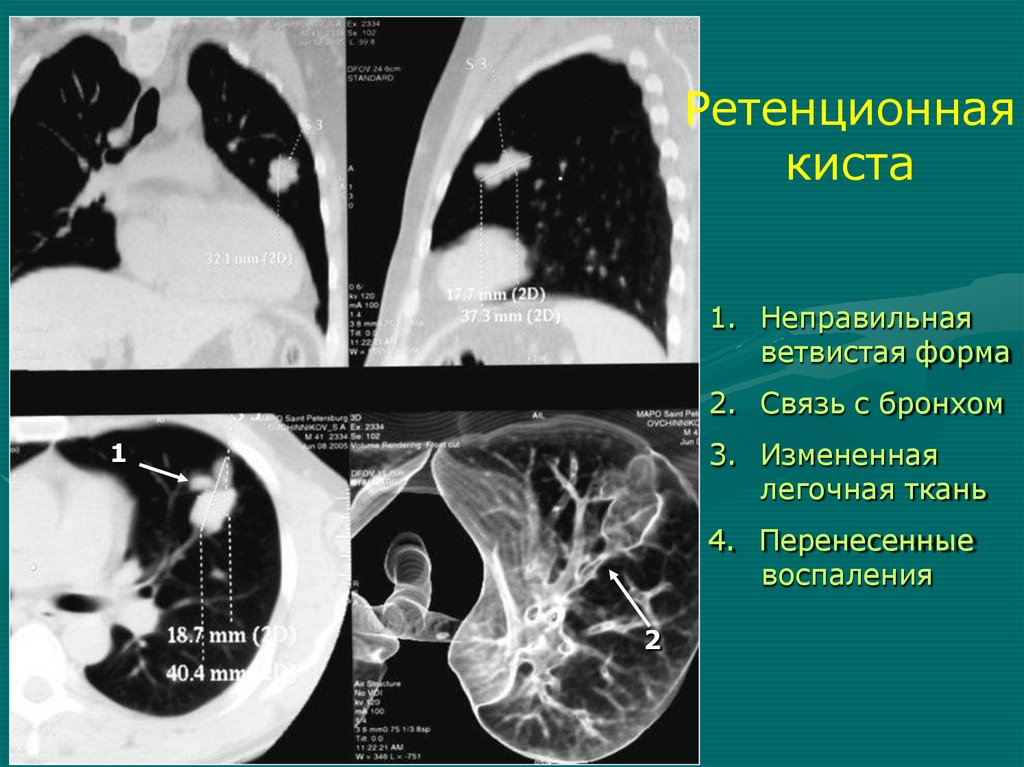
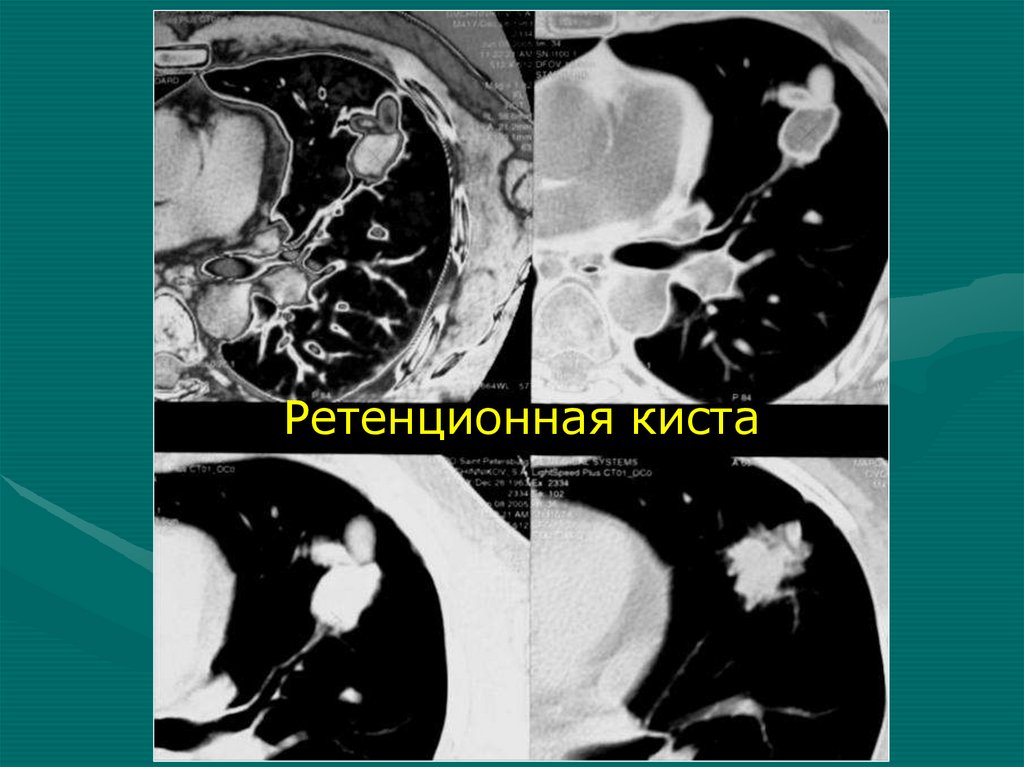
однородное затенение)
Пролабирование единственного легкого через
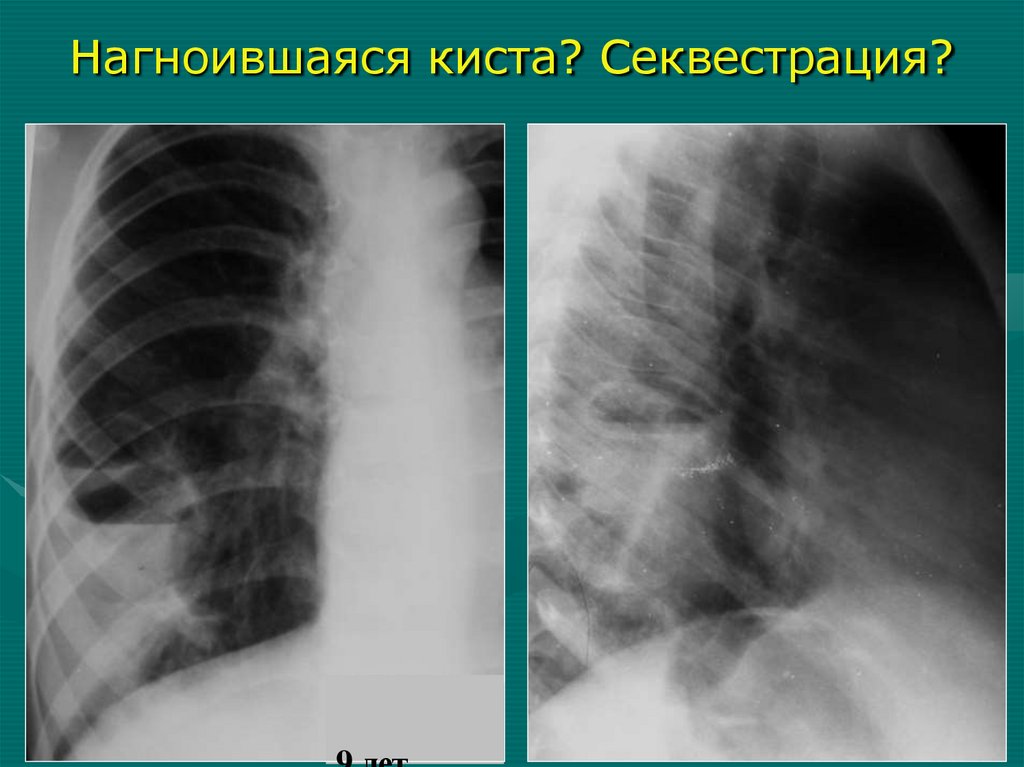
средостение - участок воздушного легкого в
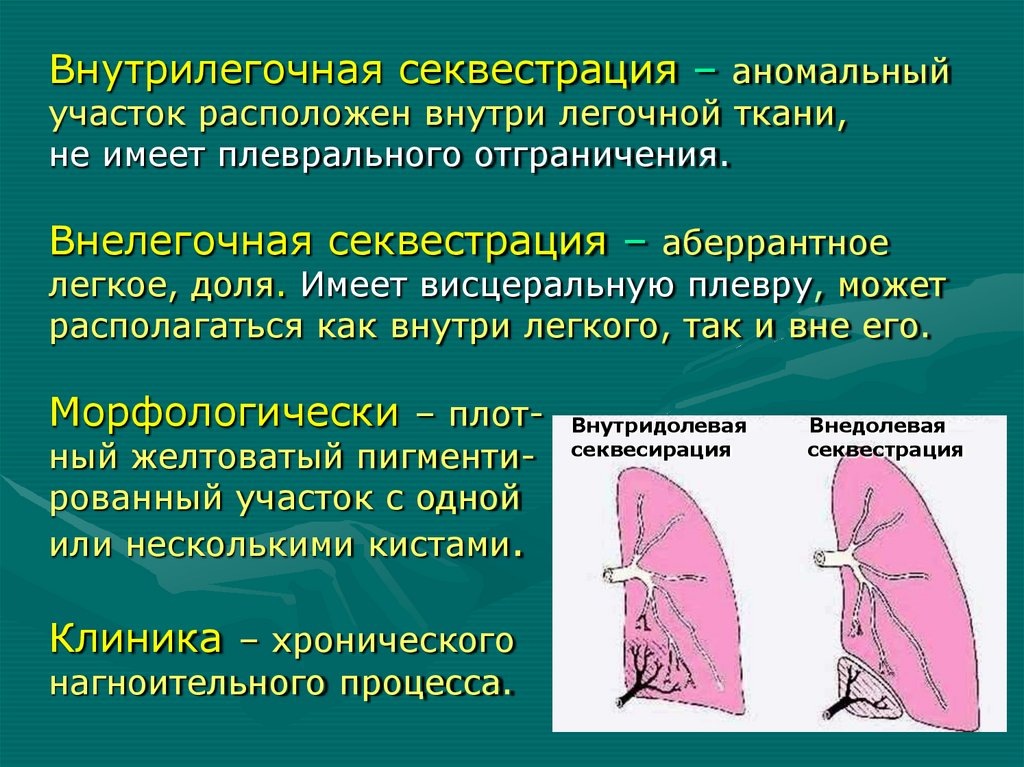
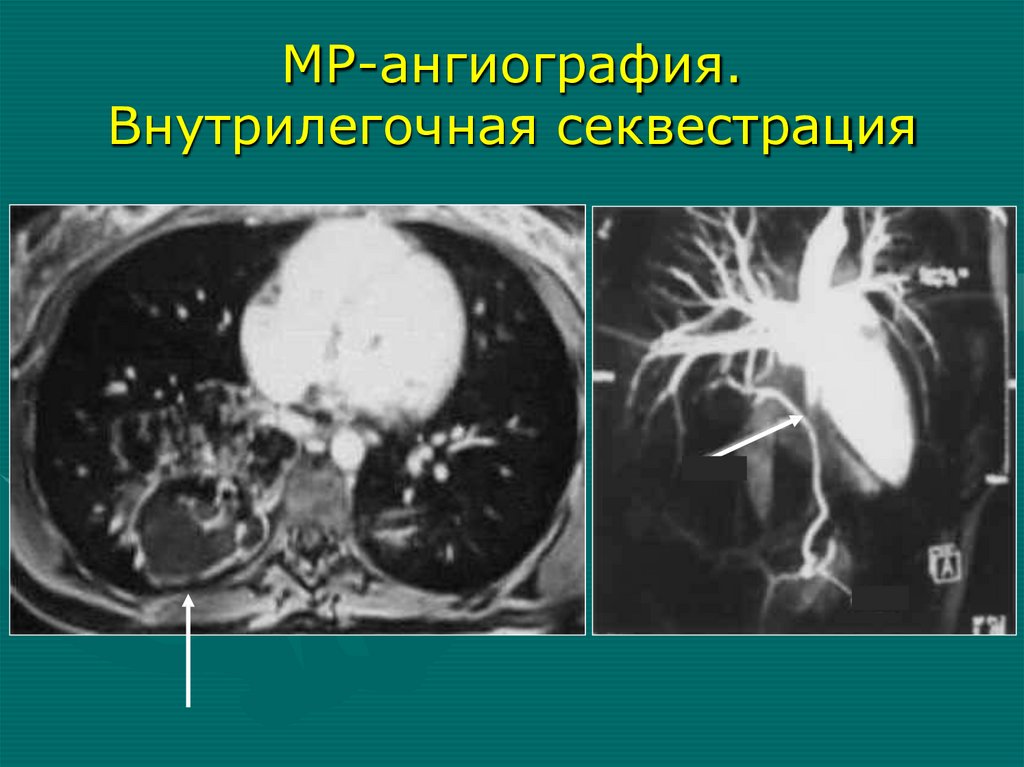
верхне-медиальном отделе
«Усиление» легочного рисунка единственного
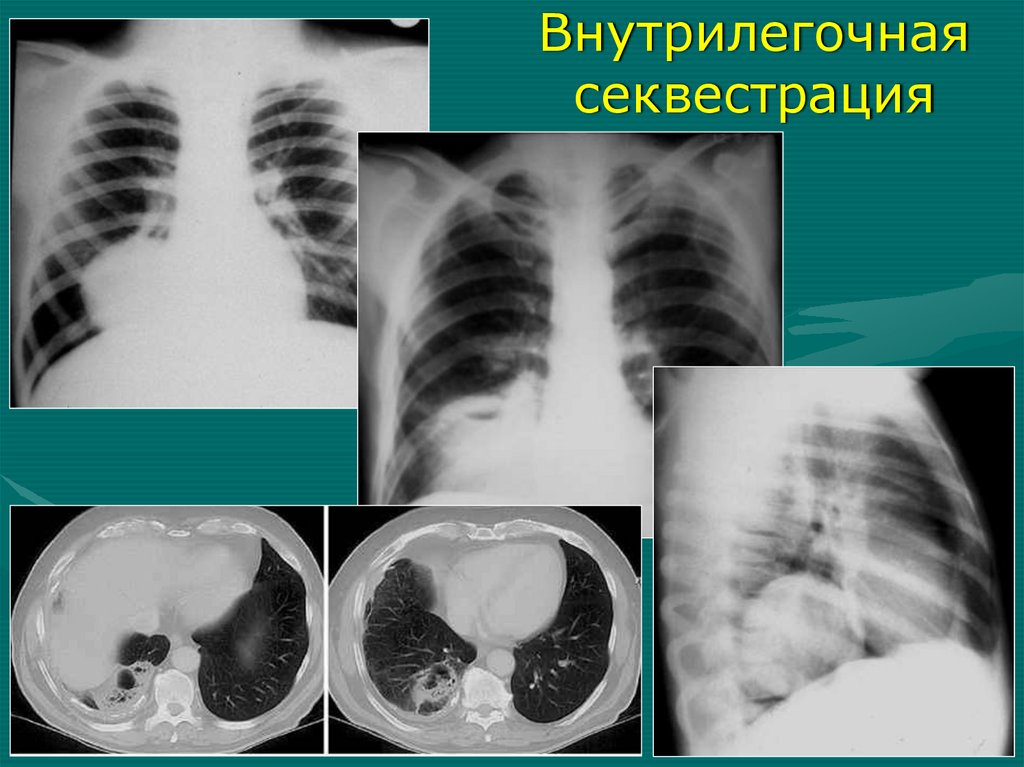
легкого
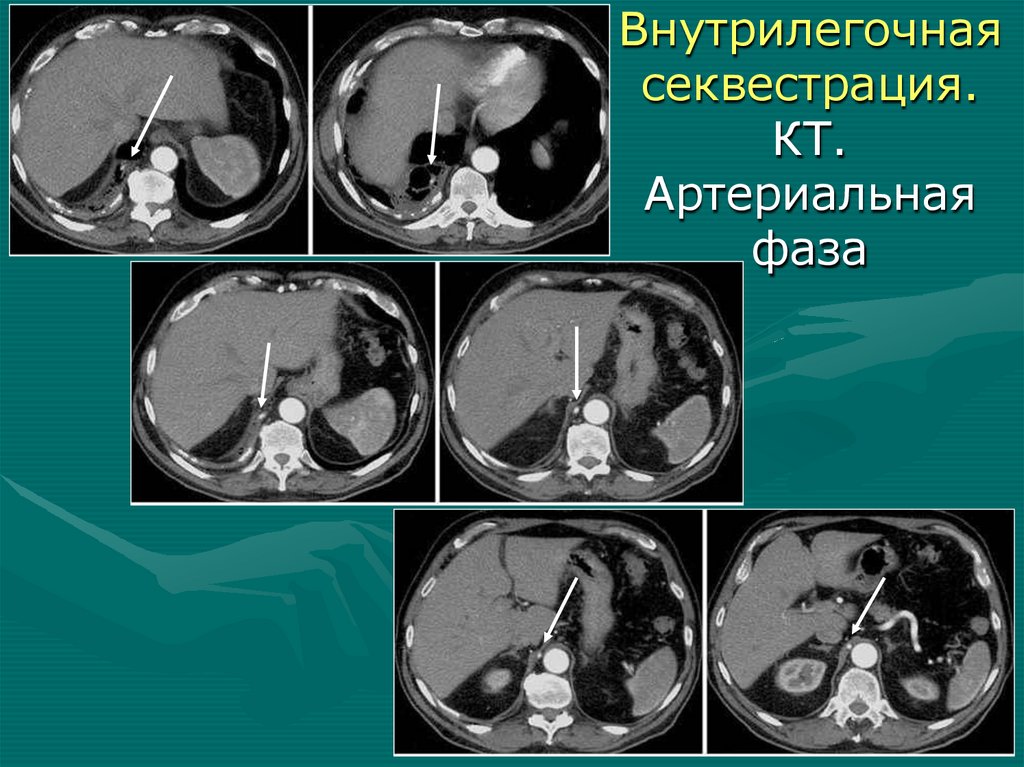
Характерная деформация грудной клетки:
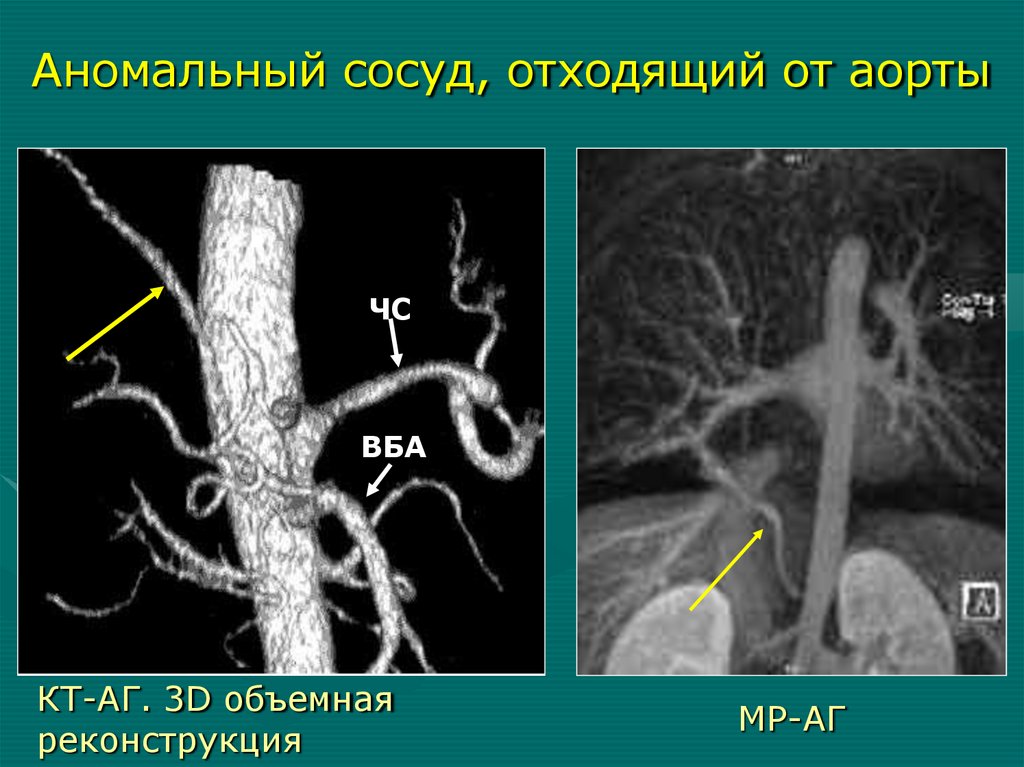
- сближение ребер
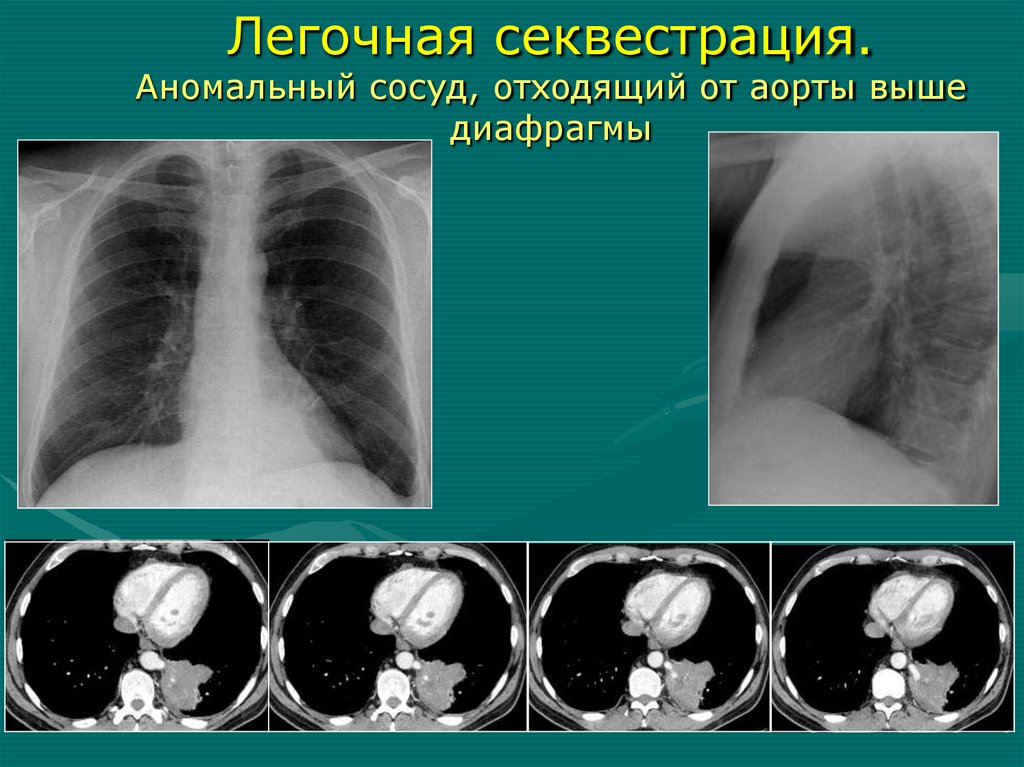
- изгиб позвоночника выпуклостью в
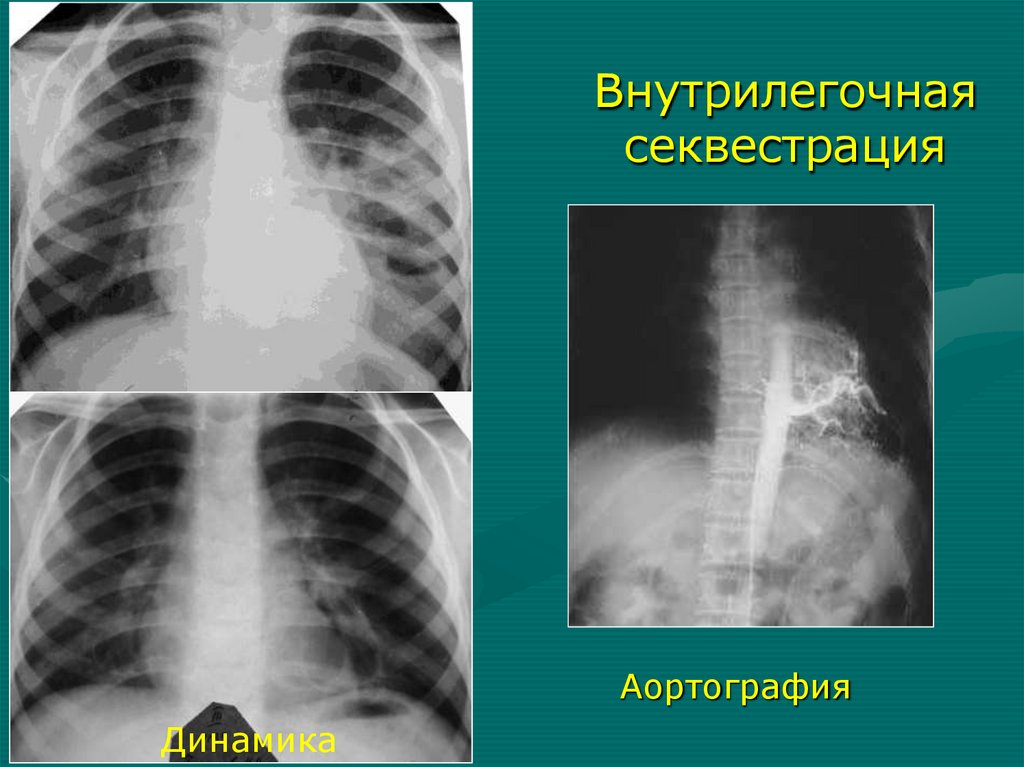
здоровую сторону
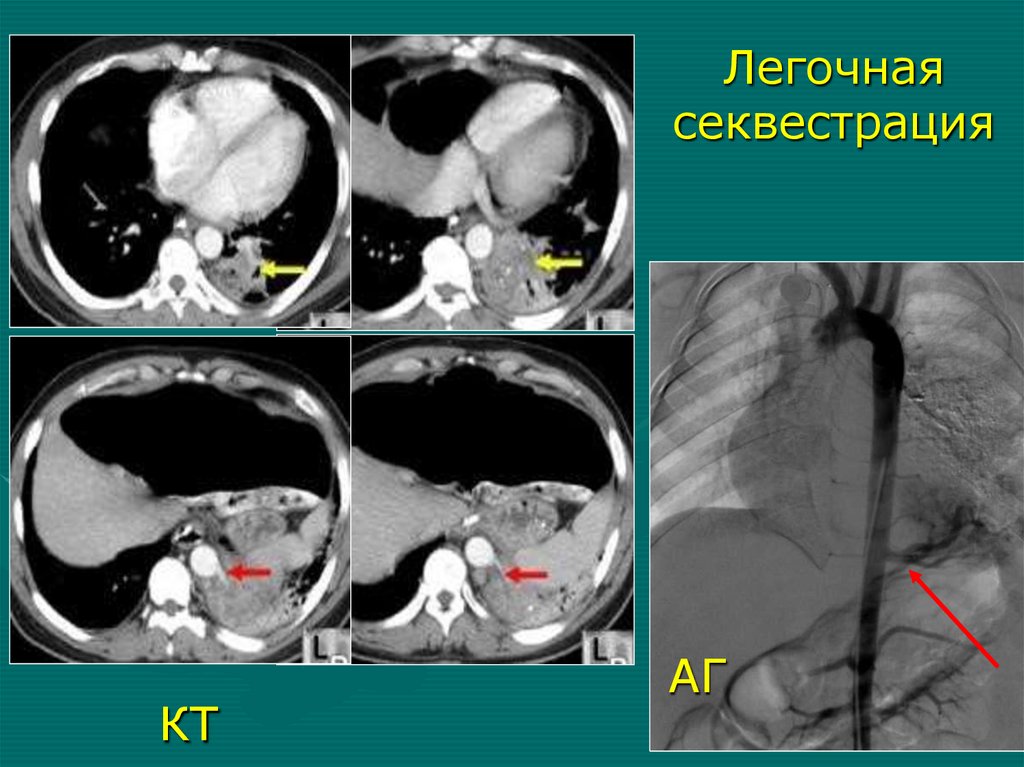
- низкое расположение ключицы, лопатки
16.
Рентгенологические симптомы(продолжение)
5. Смещение трахеи и бронхов в сторону поражения
(полоска просветления вдоль позвоночника)
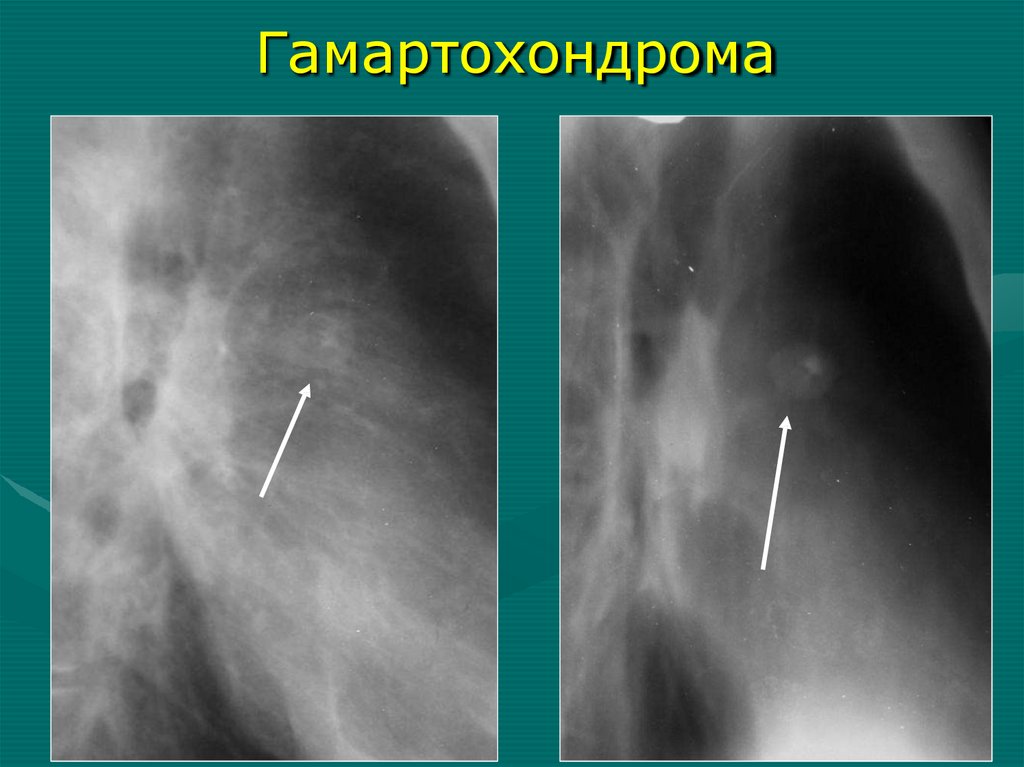
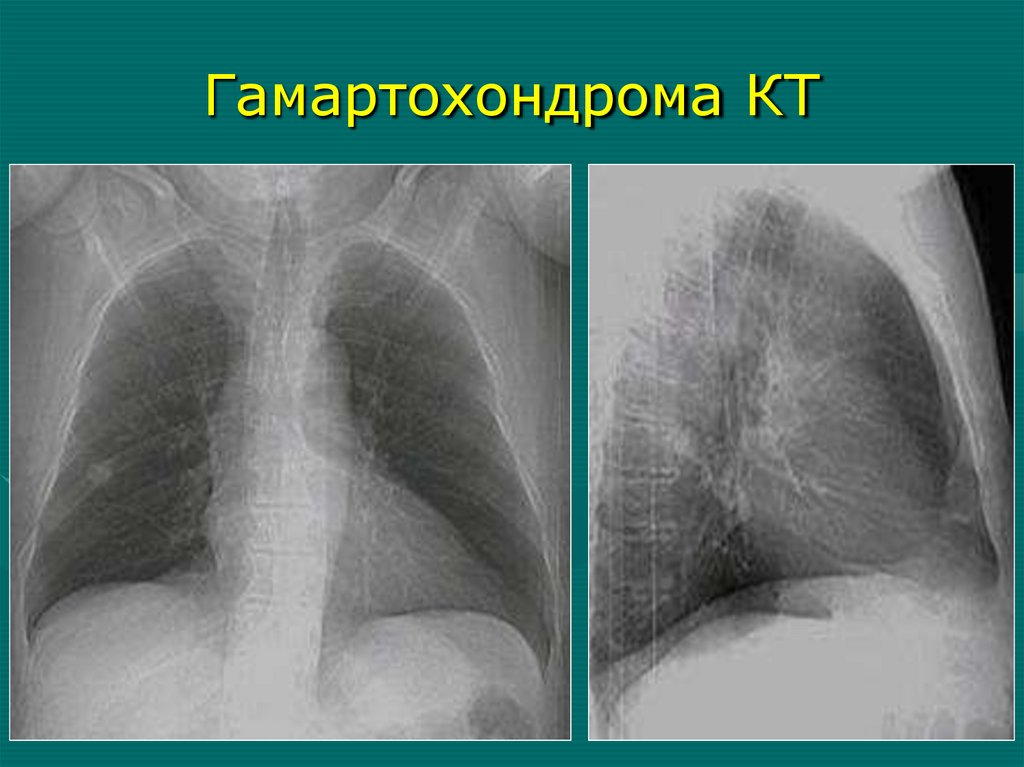
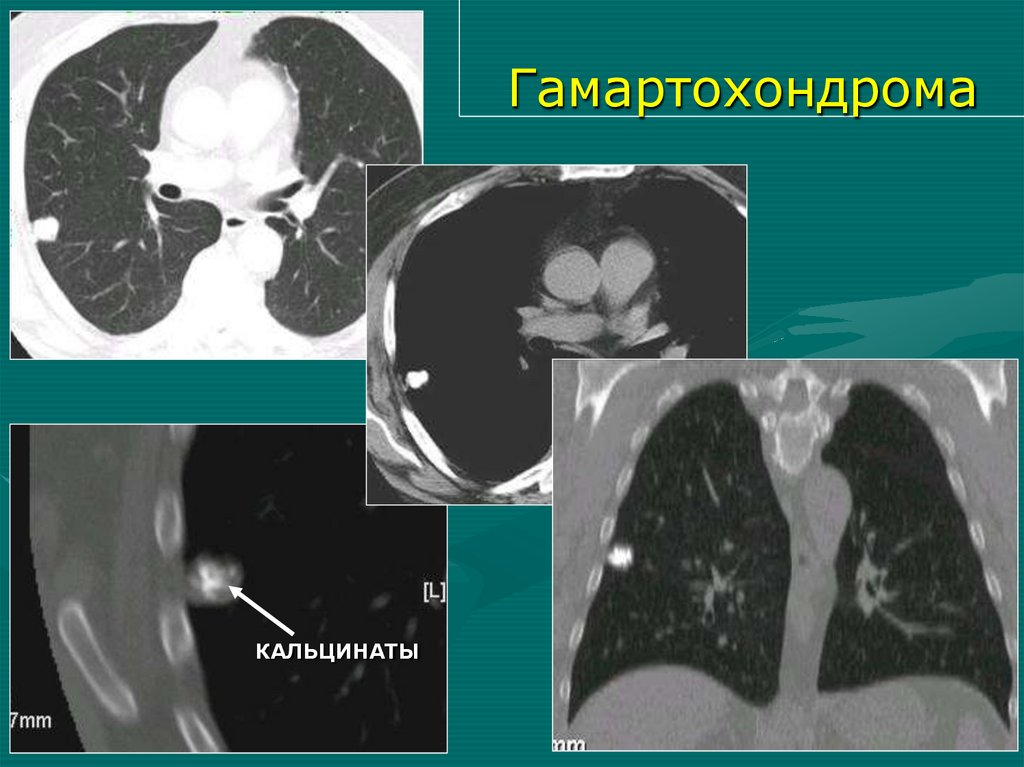
6. Отсутствие главного бронха или слепой мешок с
четкими контурами в месте его расположения
(Томография, бронхография, КТ)
7. Высокое стояние и нечеткость диафрагмы
8. Отсутствие легочной артерии (агенезия)
9. Смещение и ротация сердца, отсутствие контура
сердца на стороне поражения
10.
Сопутствующая сердечно-сосудистая патология,
аномалии развития костей грудной клетки
17.
• Бронхоскопия – отсутствие главногобронха или его рудимент. «Культя» имеет
неизмененный слизистый покров
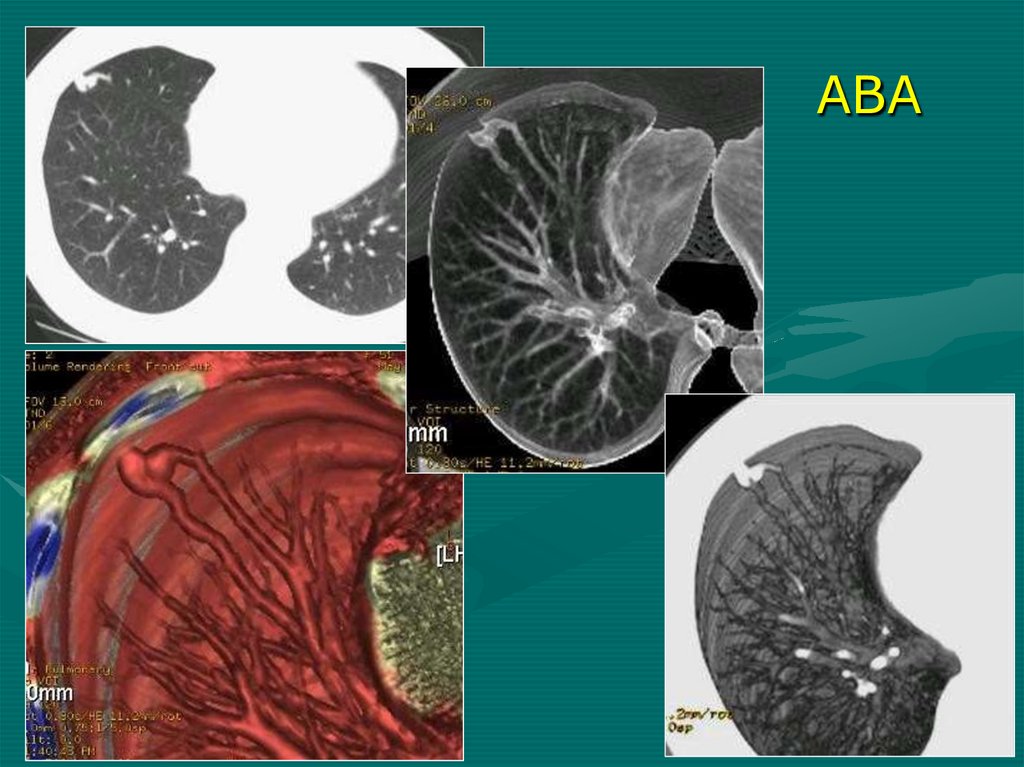
• Доказательно – случайное выявление
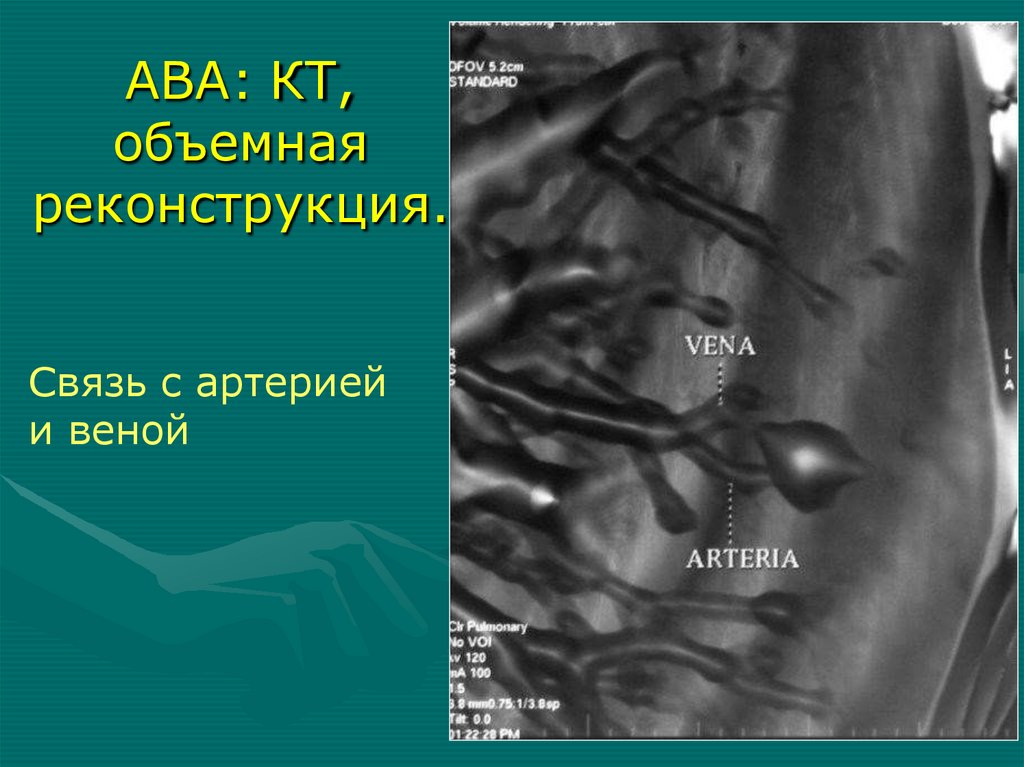
при отсутствии жалоб
• Подтверждение – АГ, КТ-АГ, МР-АГ
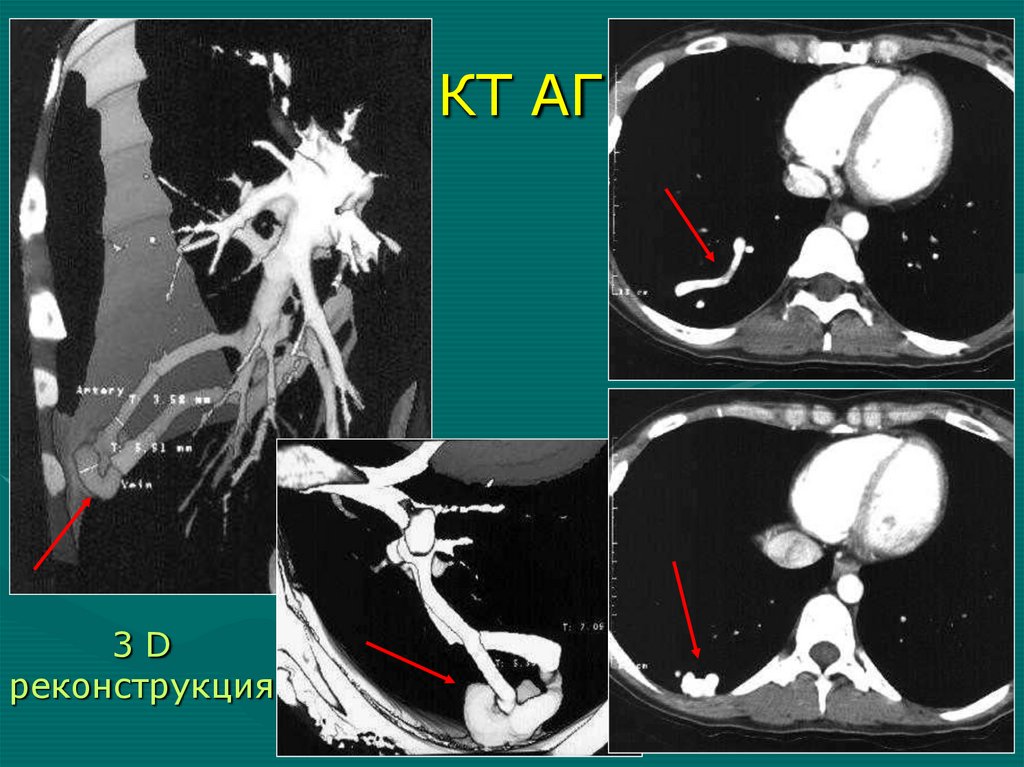
• Опасность – развитие острого или
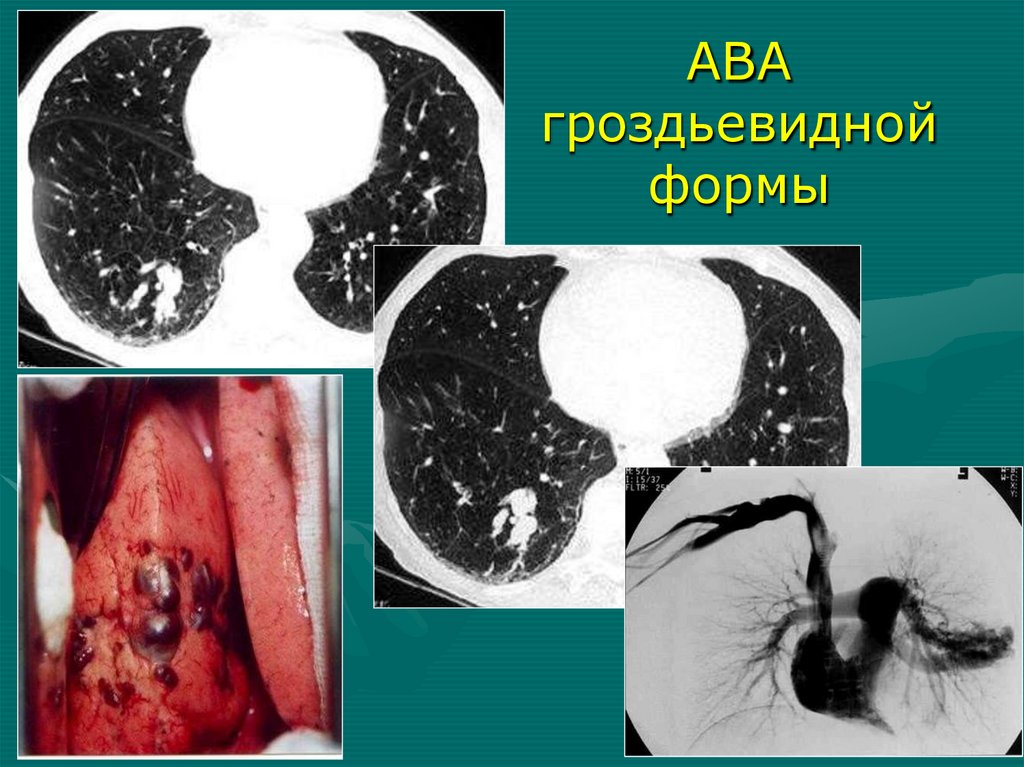
хронического воспалительного процесса в
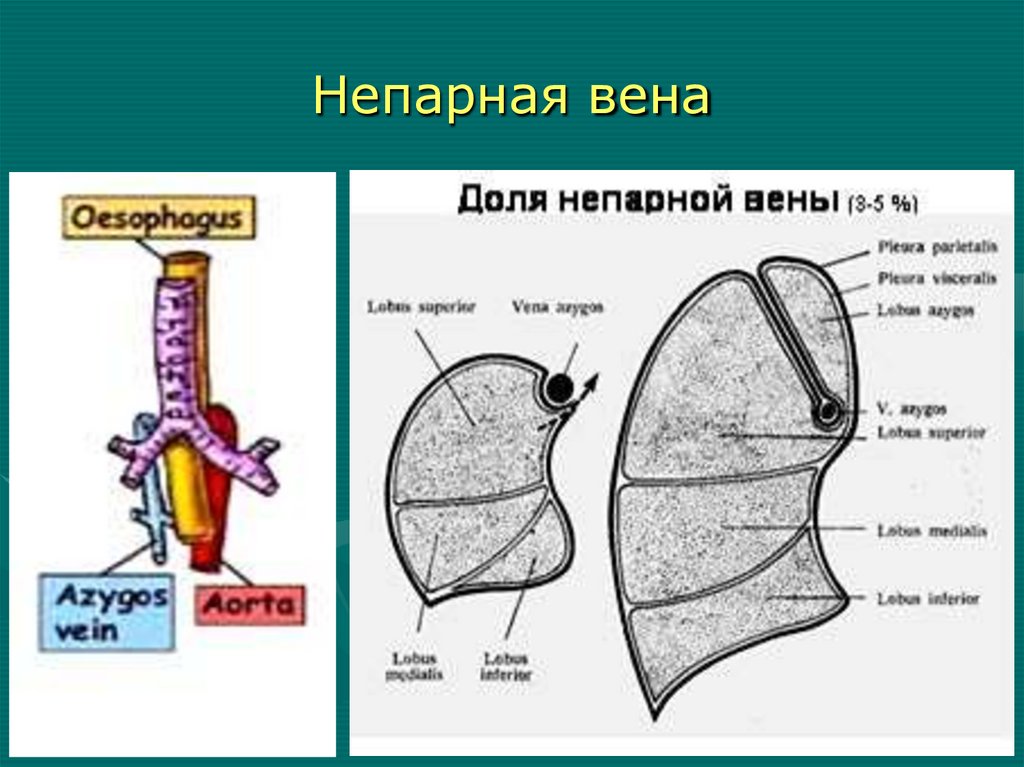
единственном легком
18.
Методы исследования,позволяющие диагностировать
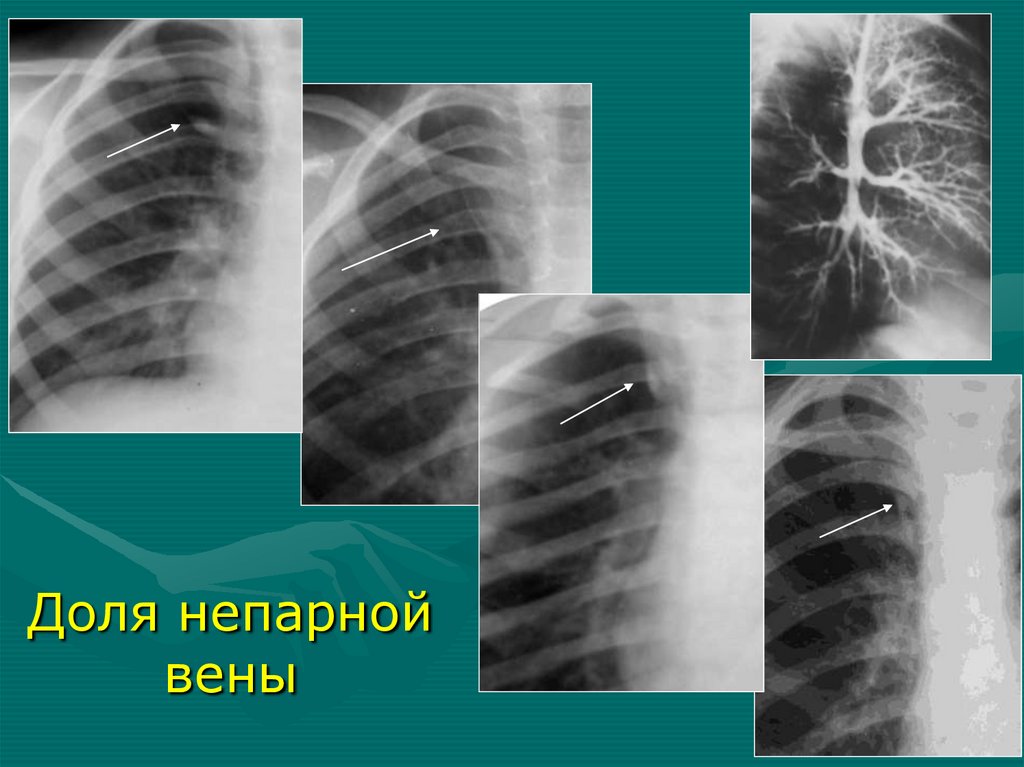
агенезию (аплазию) легкого
• Рентгенография, томография,
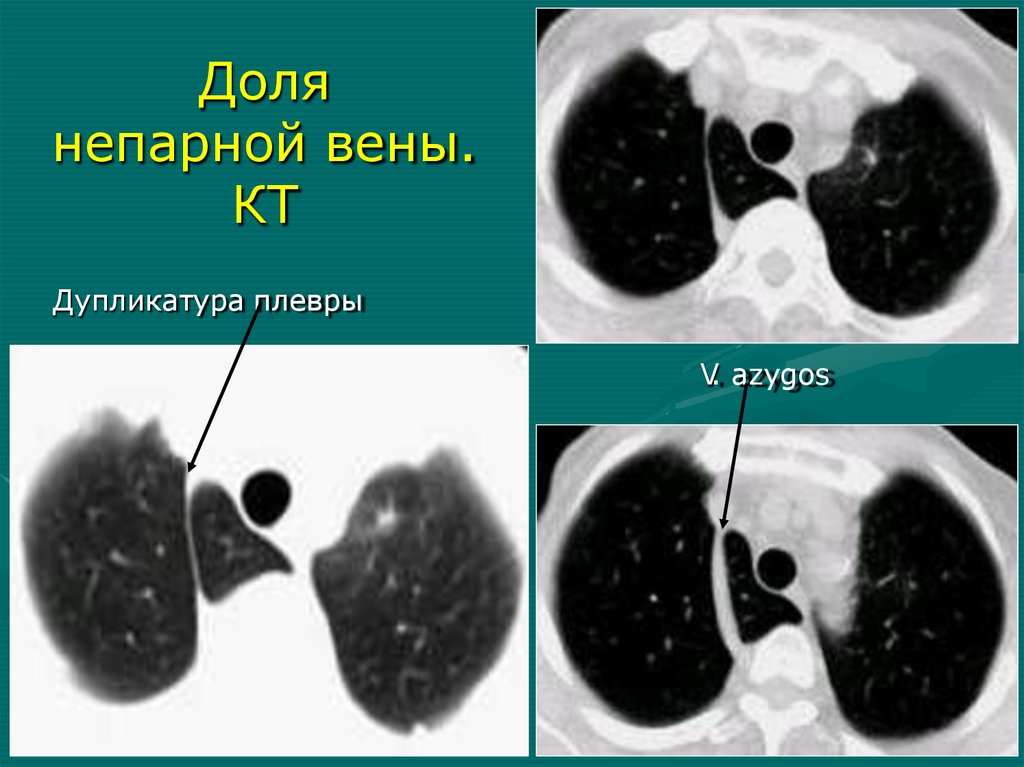
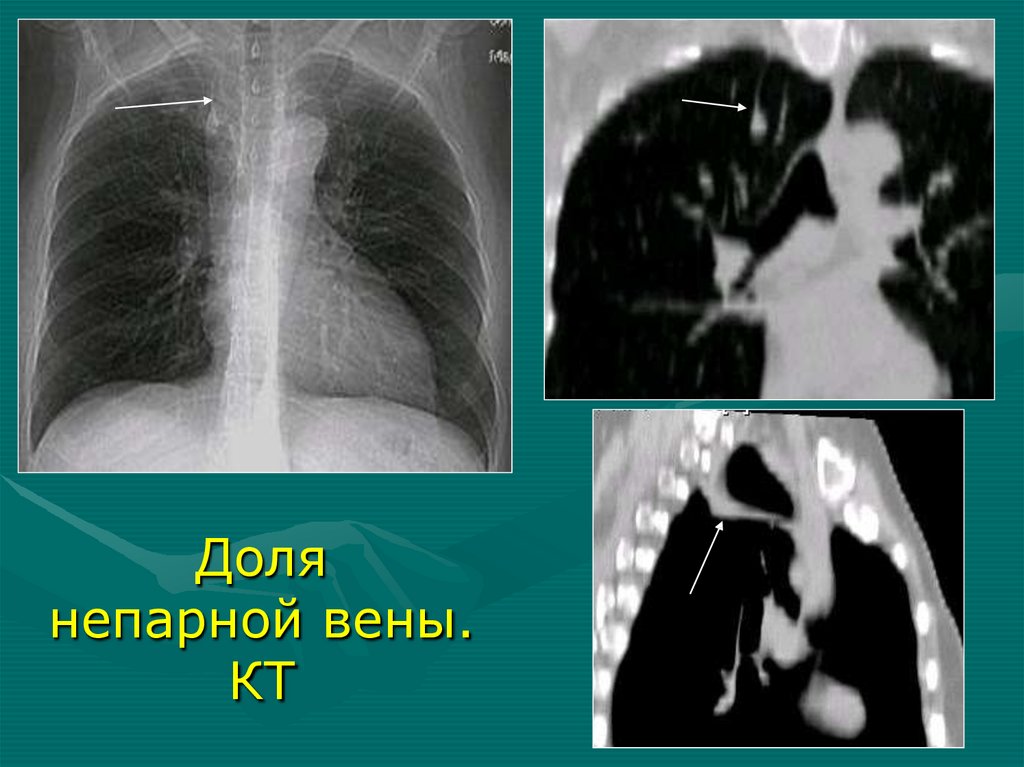
бронхография, бронхотомография
• Ангиопульмонография (АПГ)
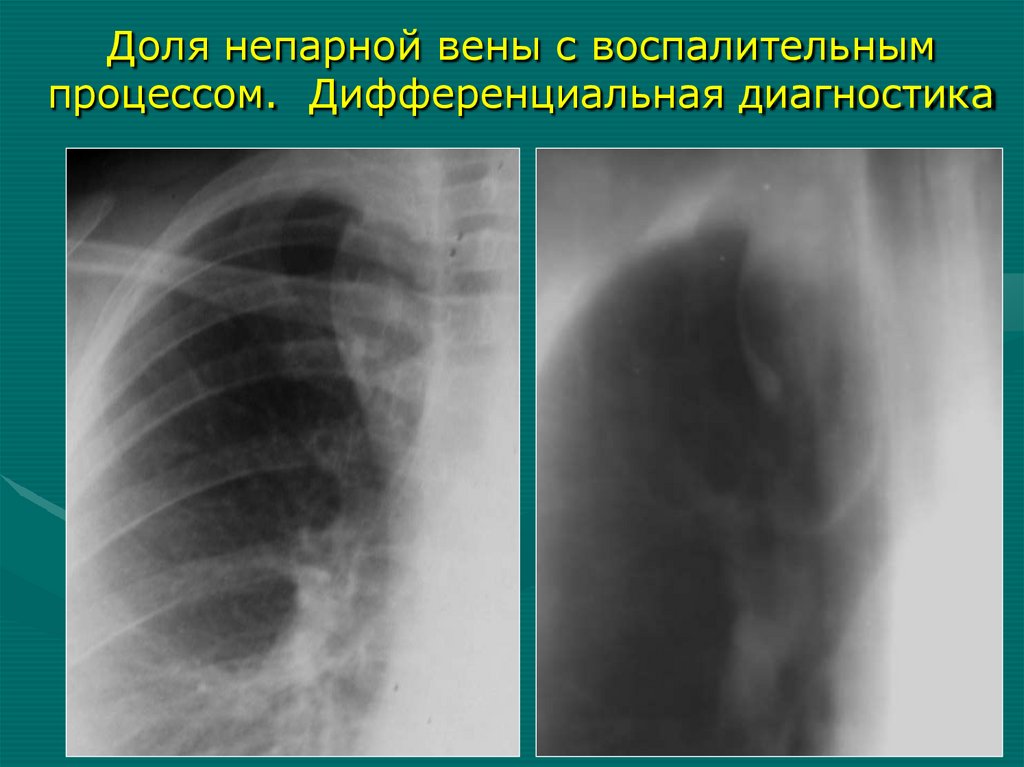
• КТ, АПГ
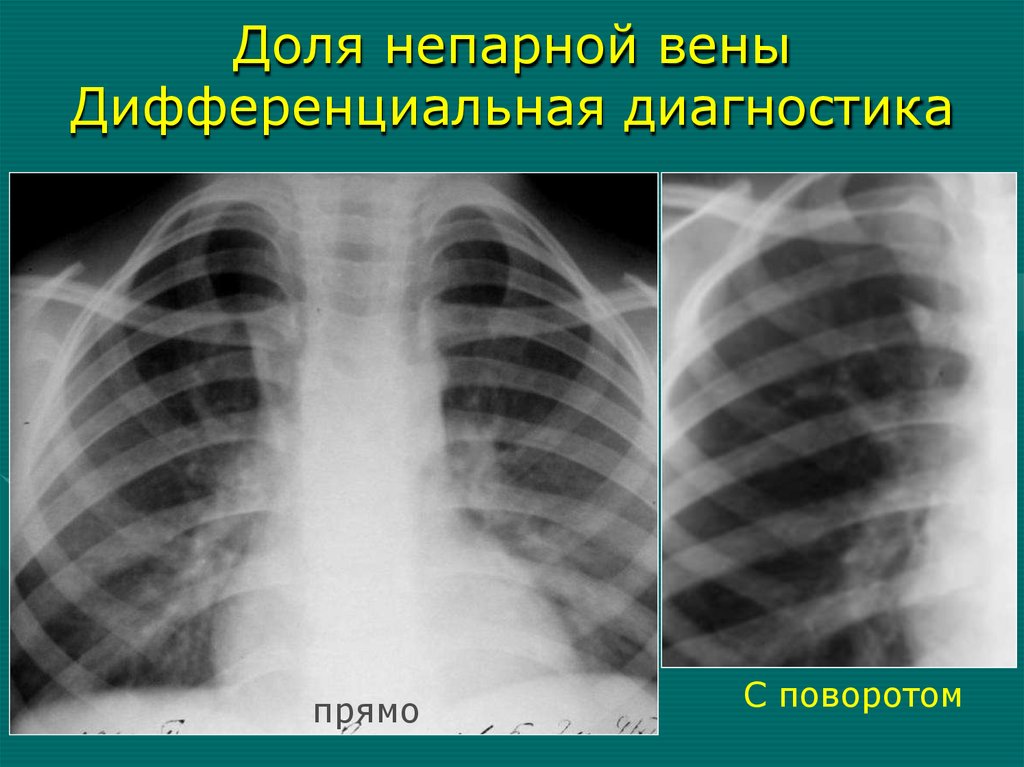
• МРТ
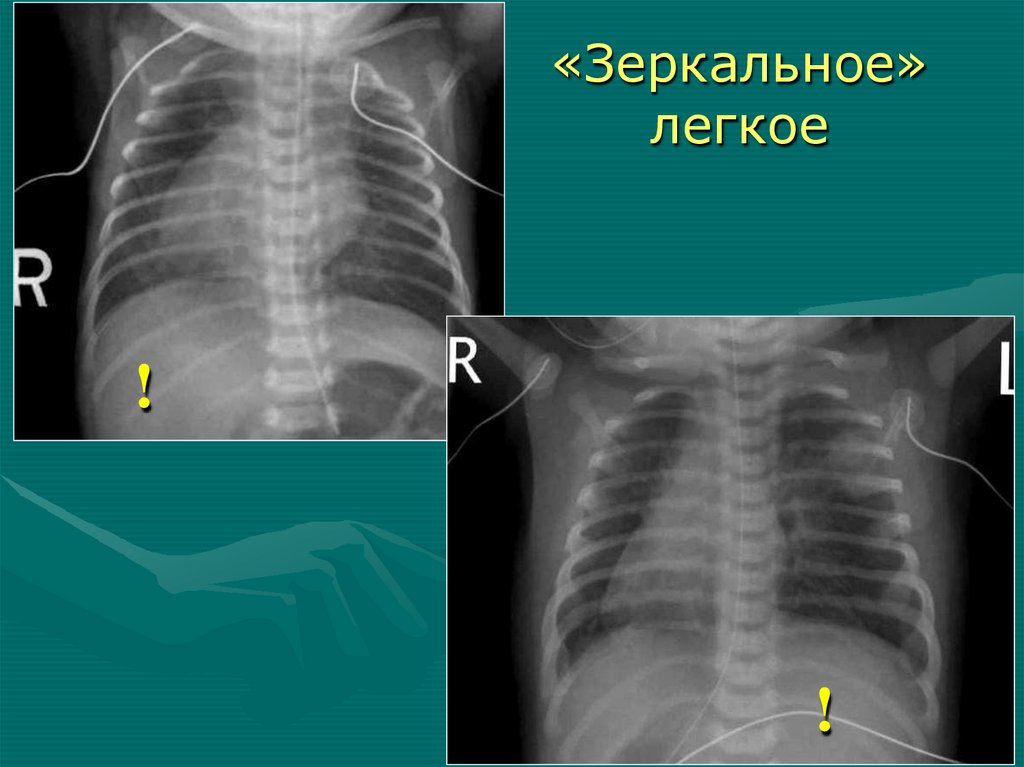
• Бронхоскопия
19.
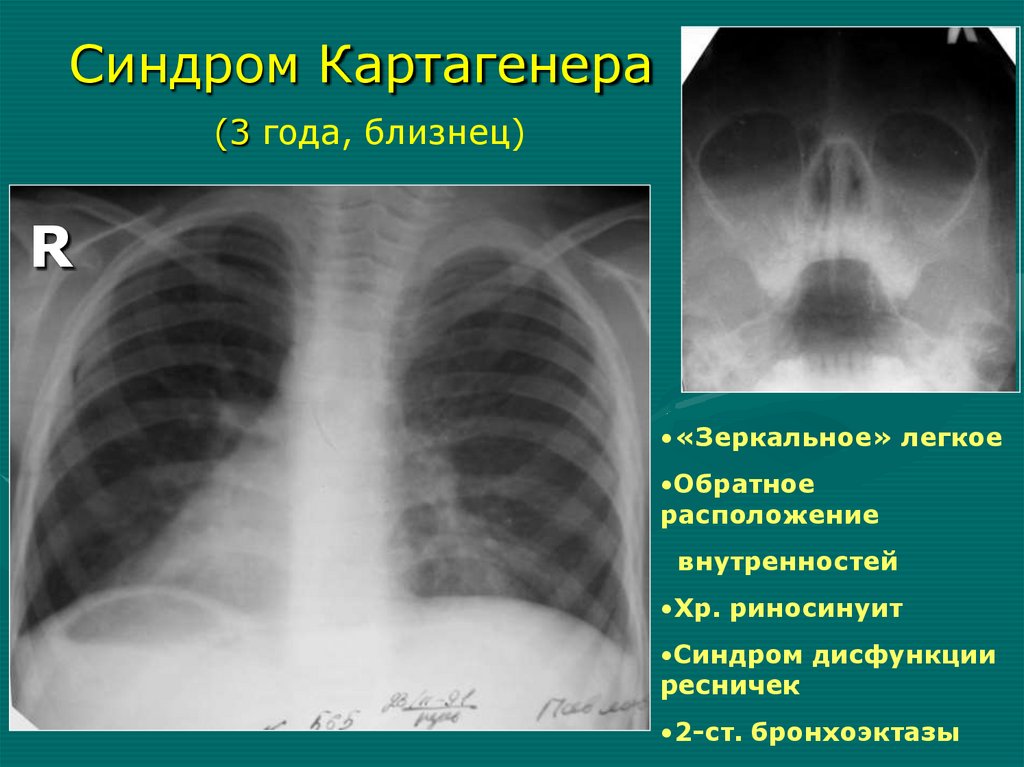
Аплазиялегкого
(3 месяца)
20.
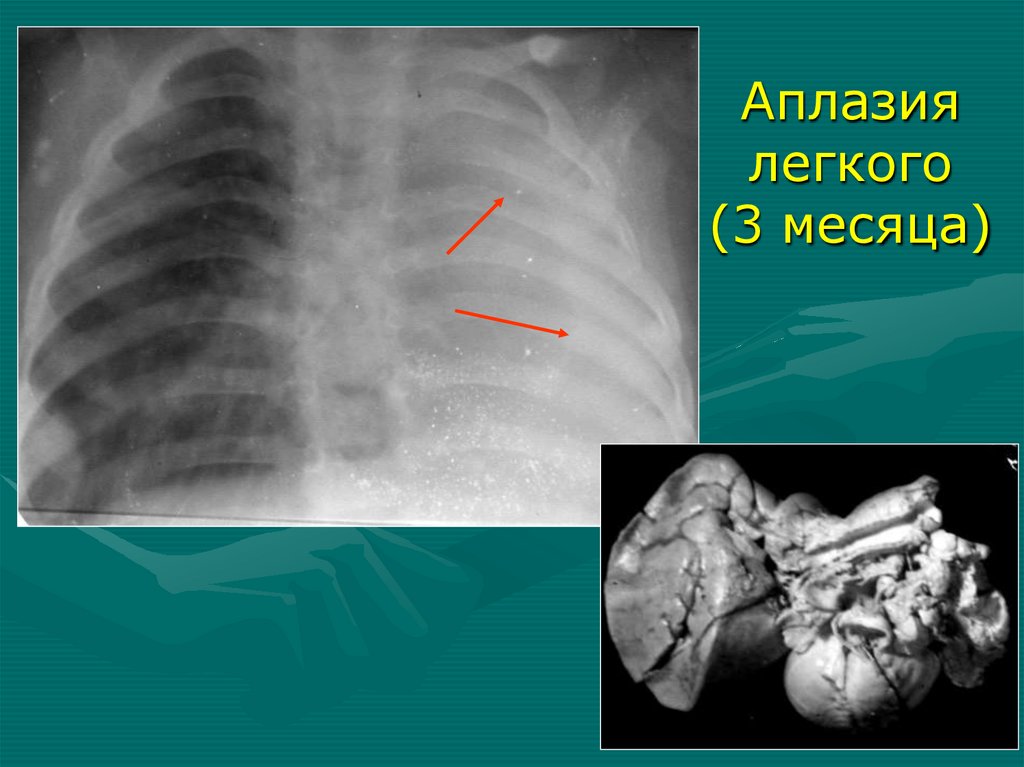
Аплазия легкого.Пневмония
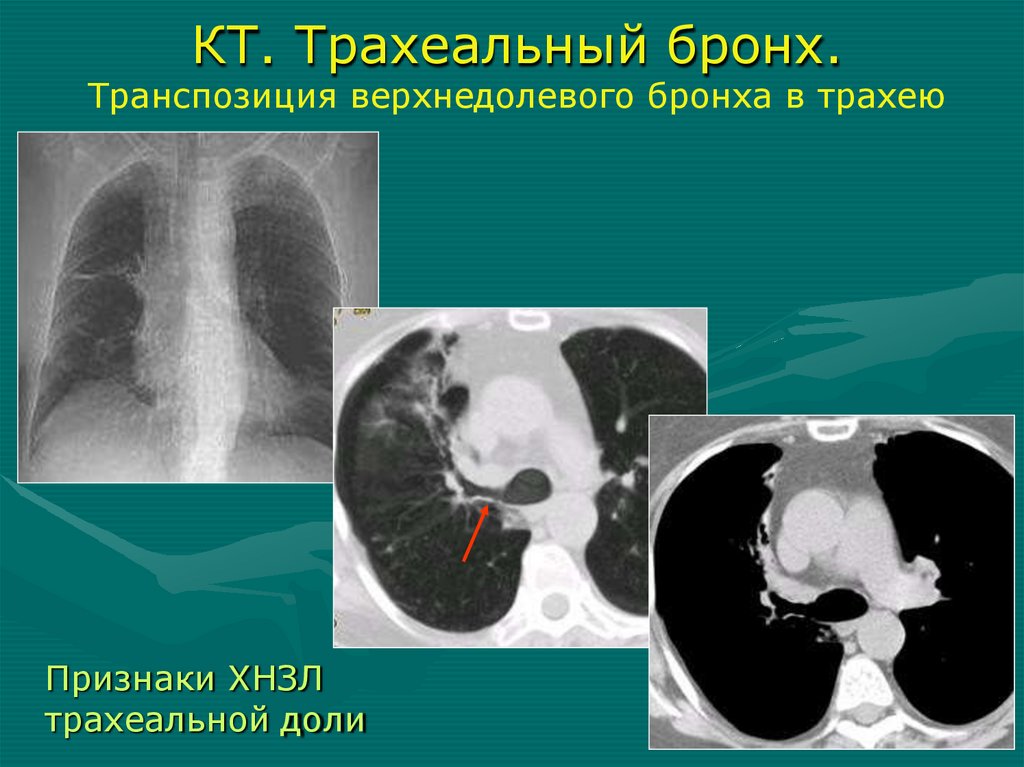
единственного
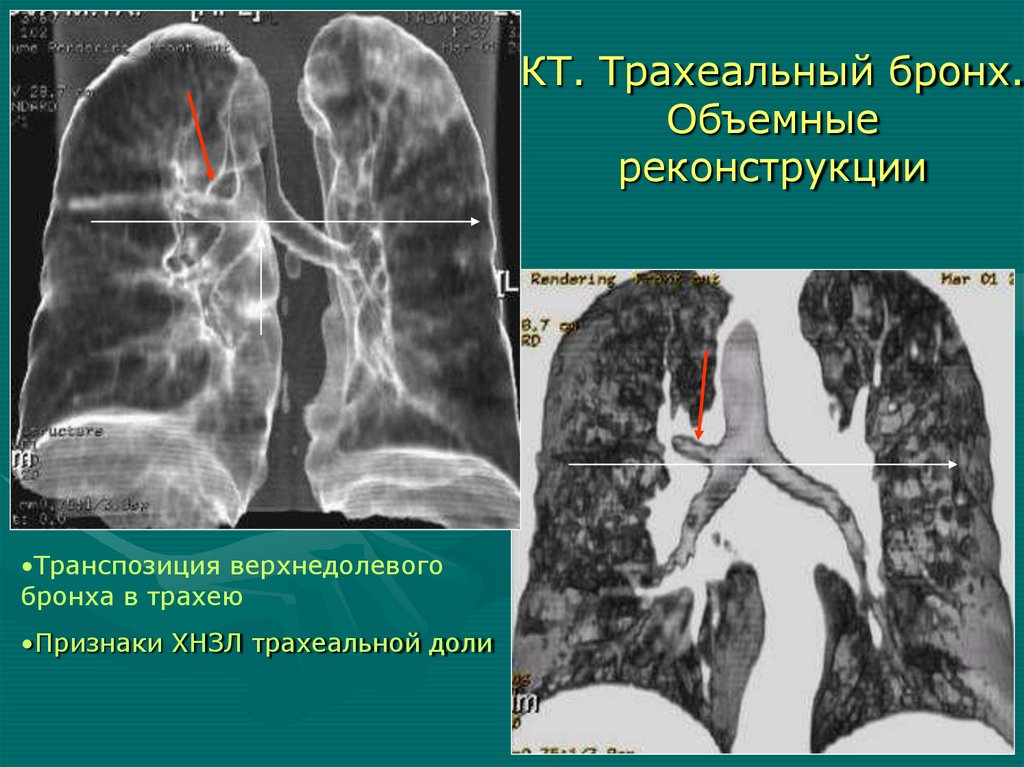
легкого
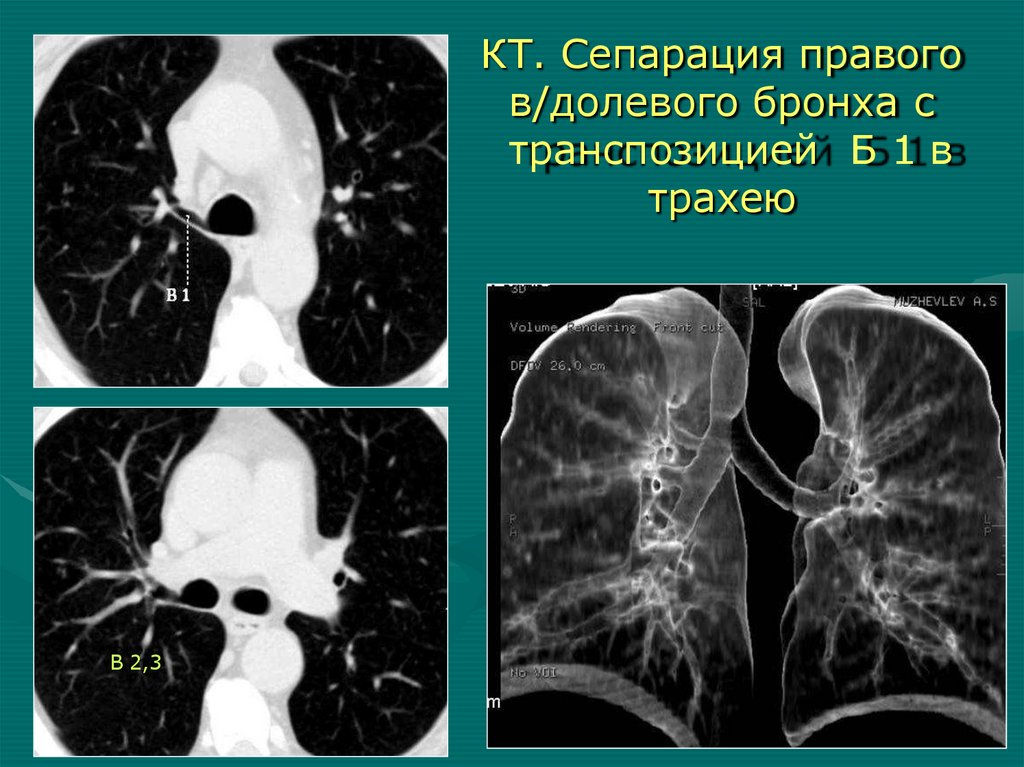
При поступлении
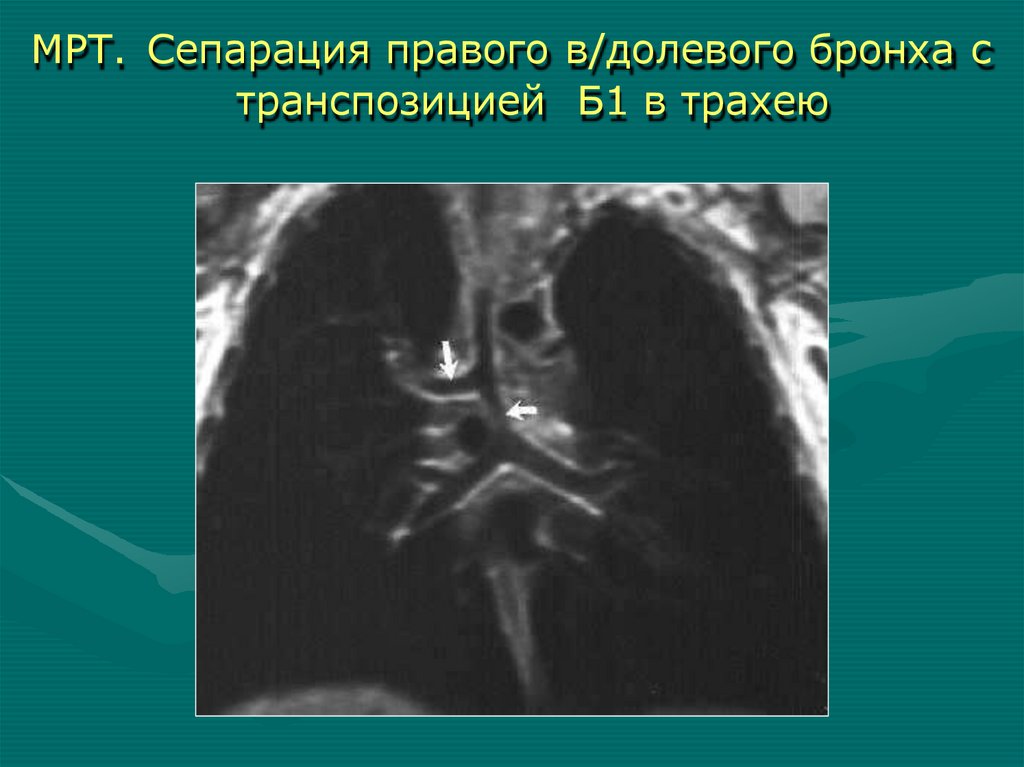
3-и сутки
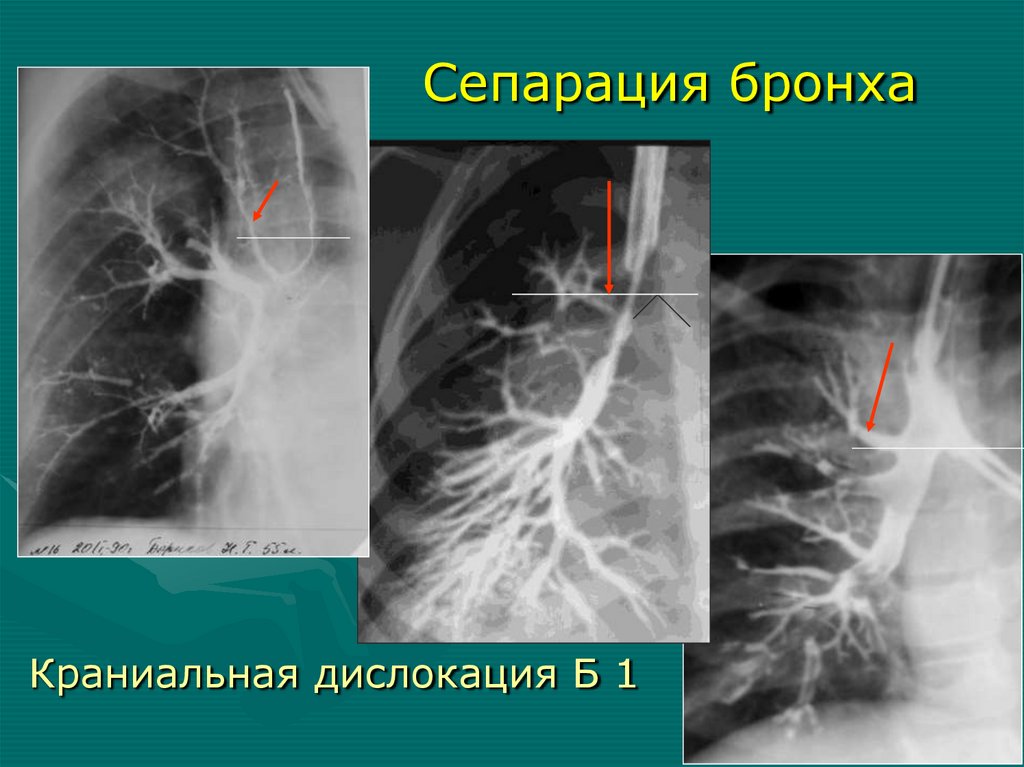
21.
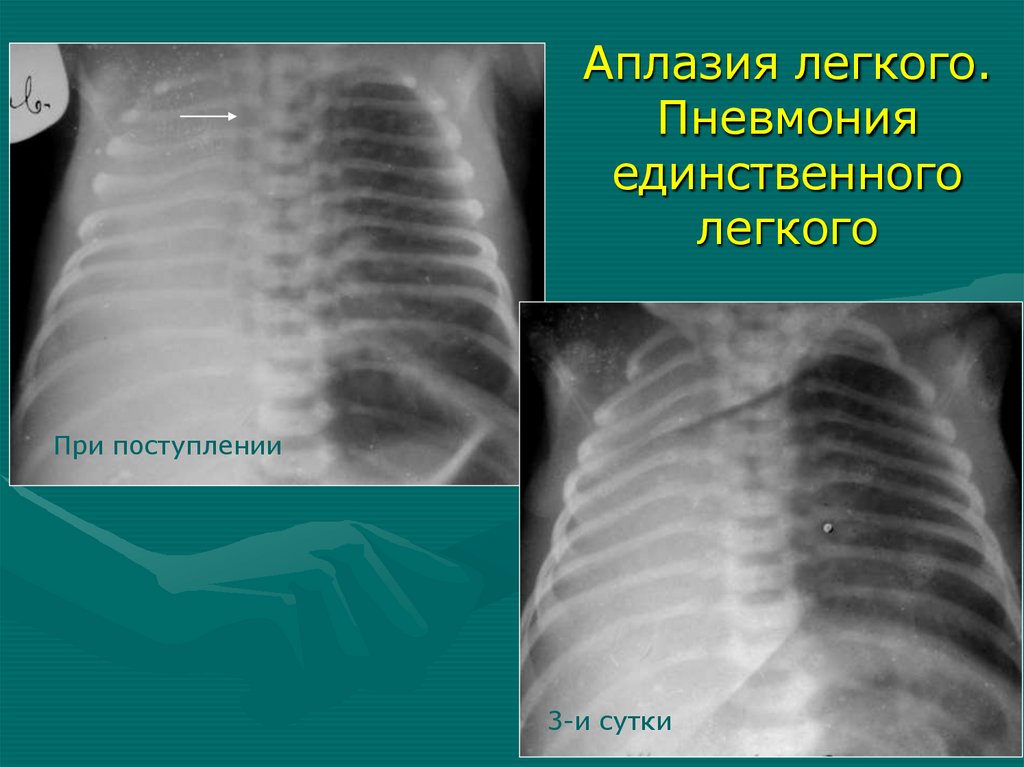
Осложнение 2-ст.бронхопневмонии
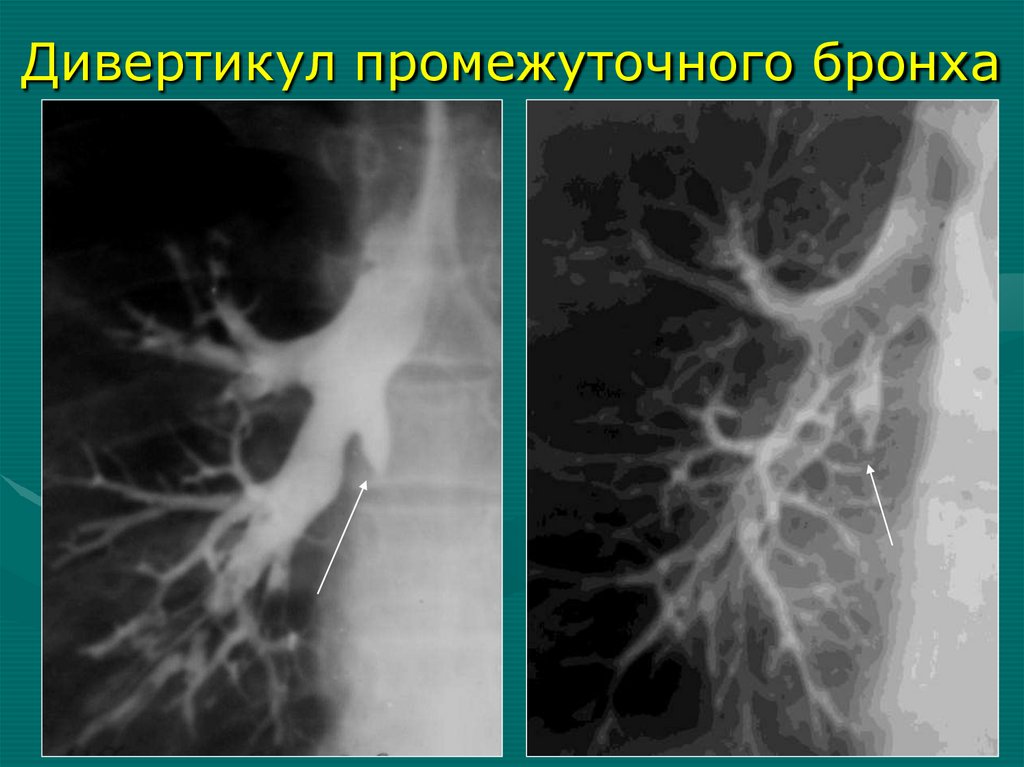
- ателектаз левого
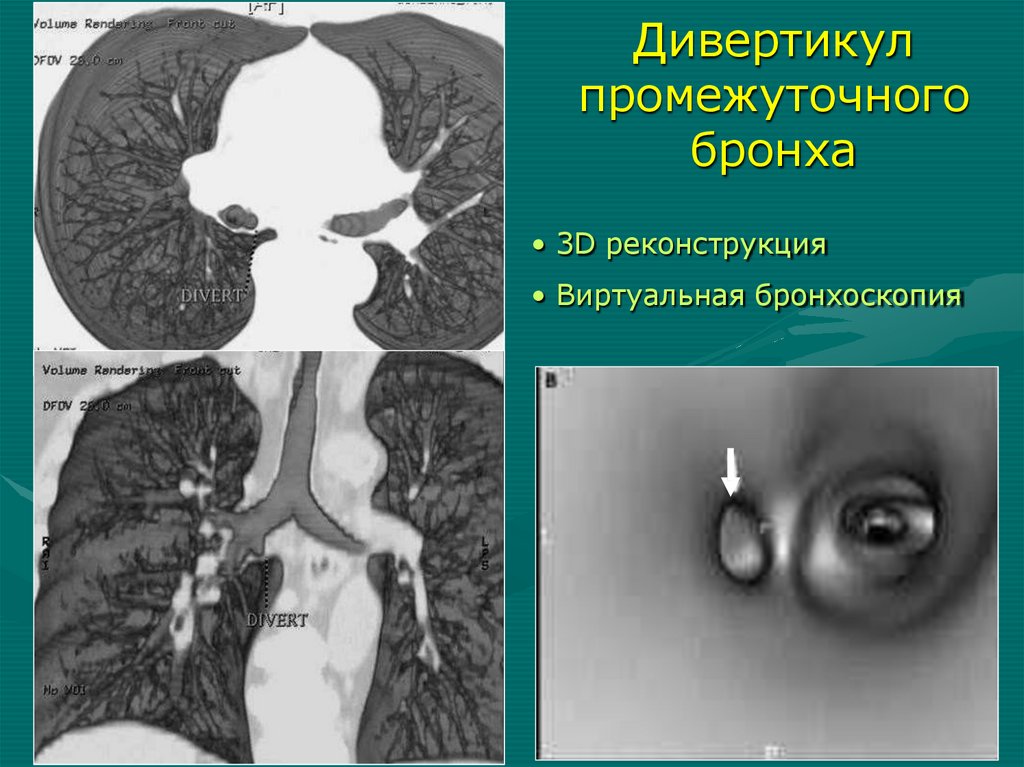
легкого
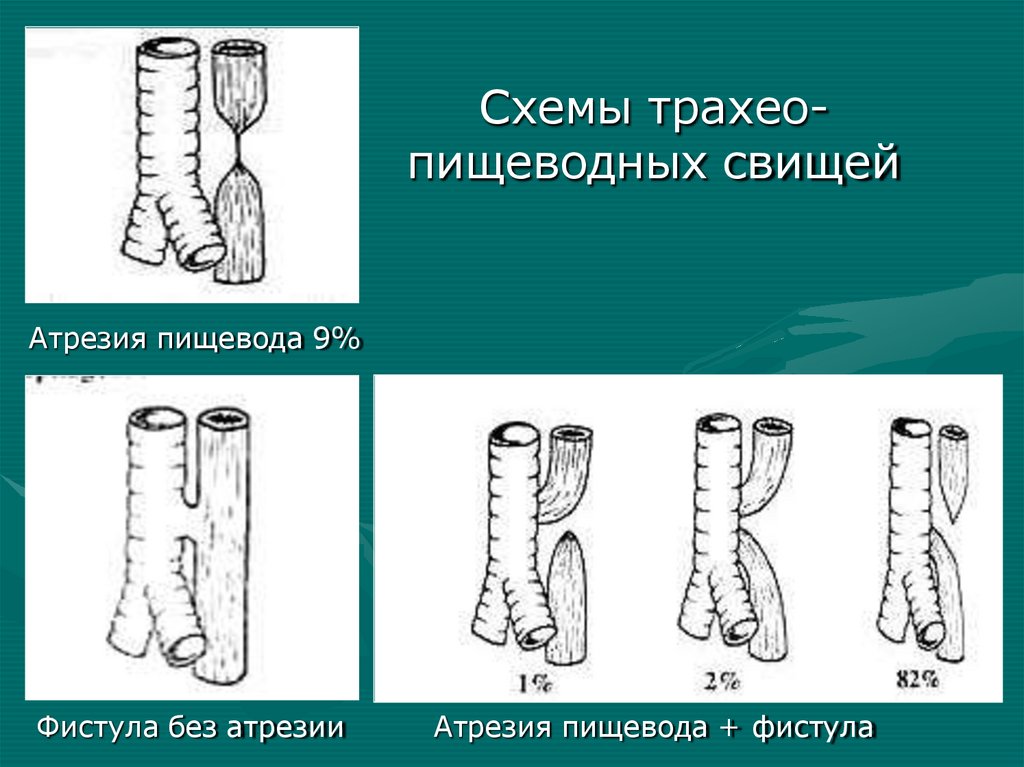
При поступлении
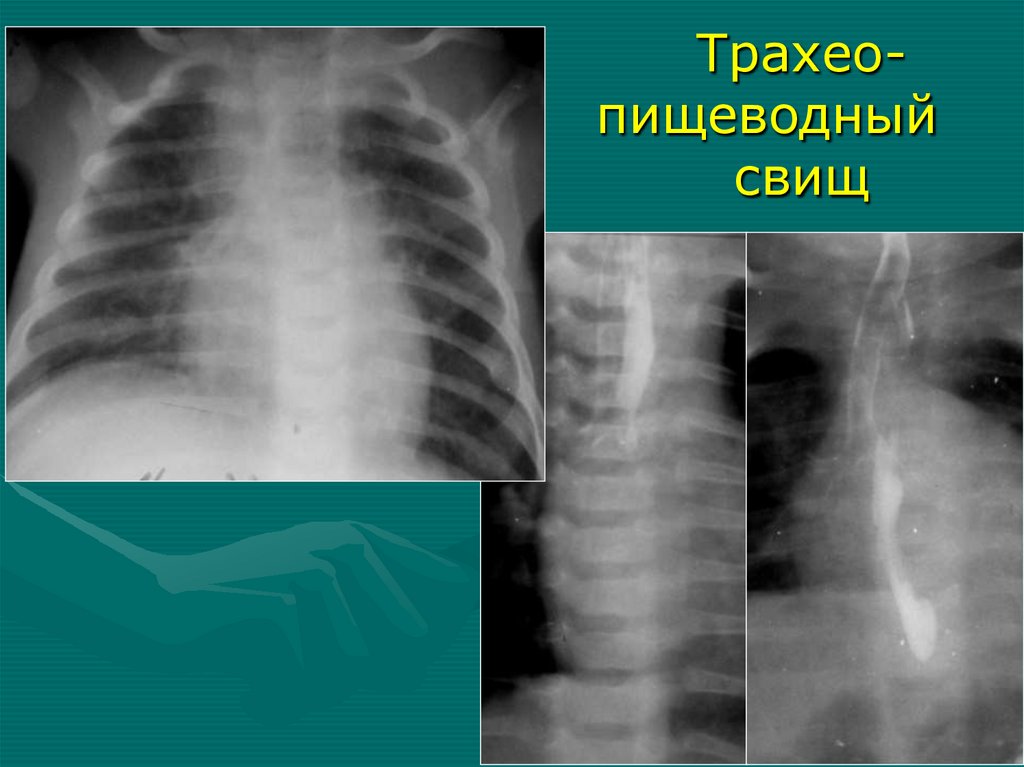
После санации бронхов
22.
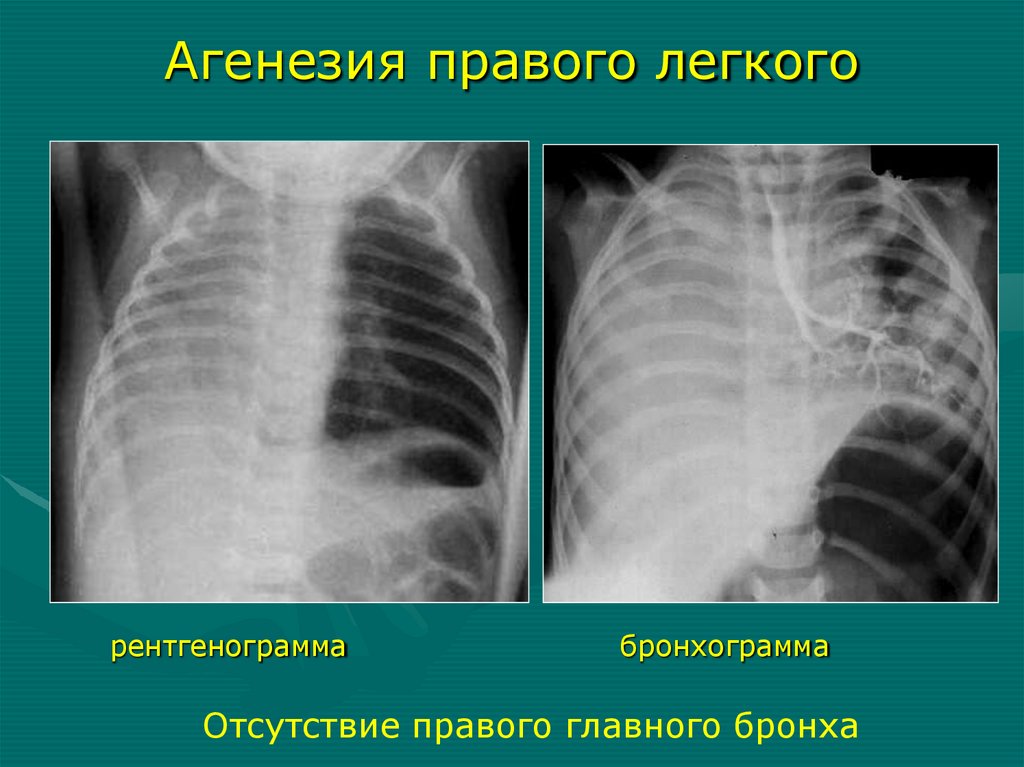
Агенезия правого легкогорентгенограмма
бронхограмма
Отсутствие правого главного бронха
23.
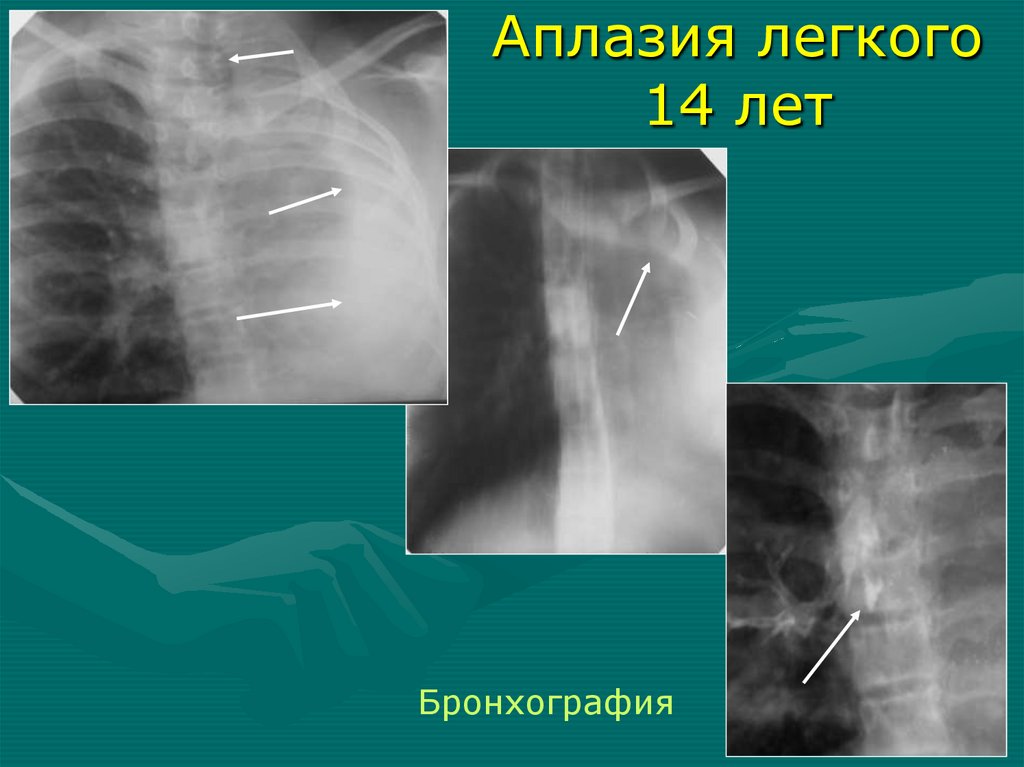
Аплазия легкого14 лет
Бронхография
24.
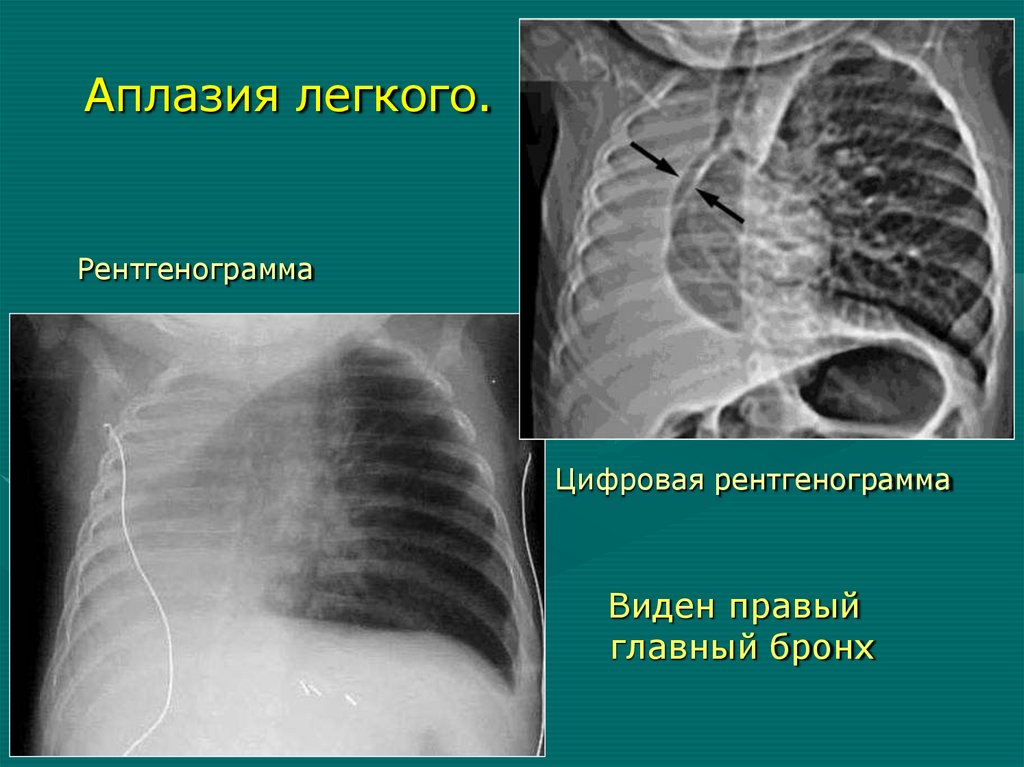
Аплазия легкого.Рентгенограмма
Цифровая рентгенограмма
Виден правый
главный бронх
25.
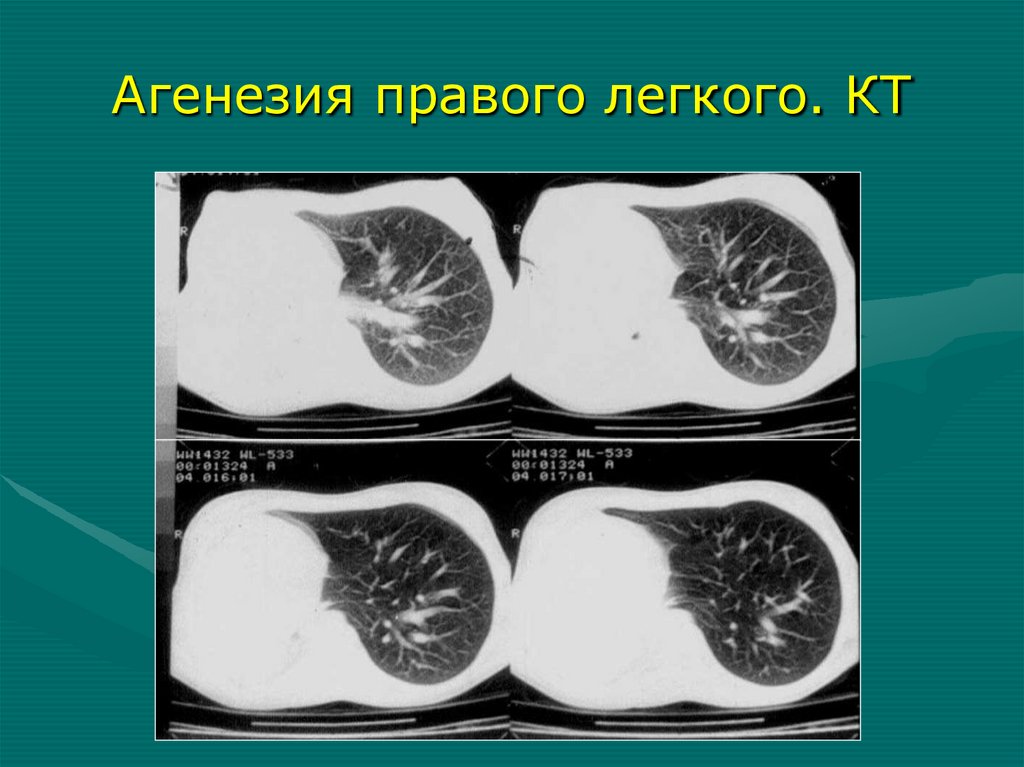
Агенезия правого легкого. КТ26.
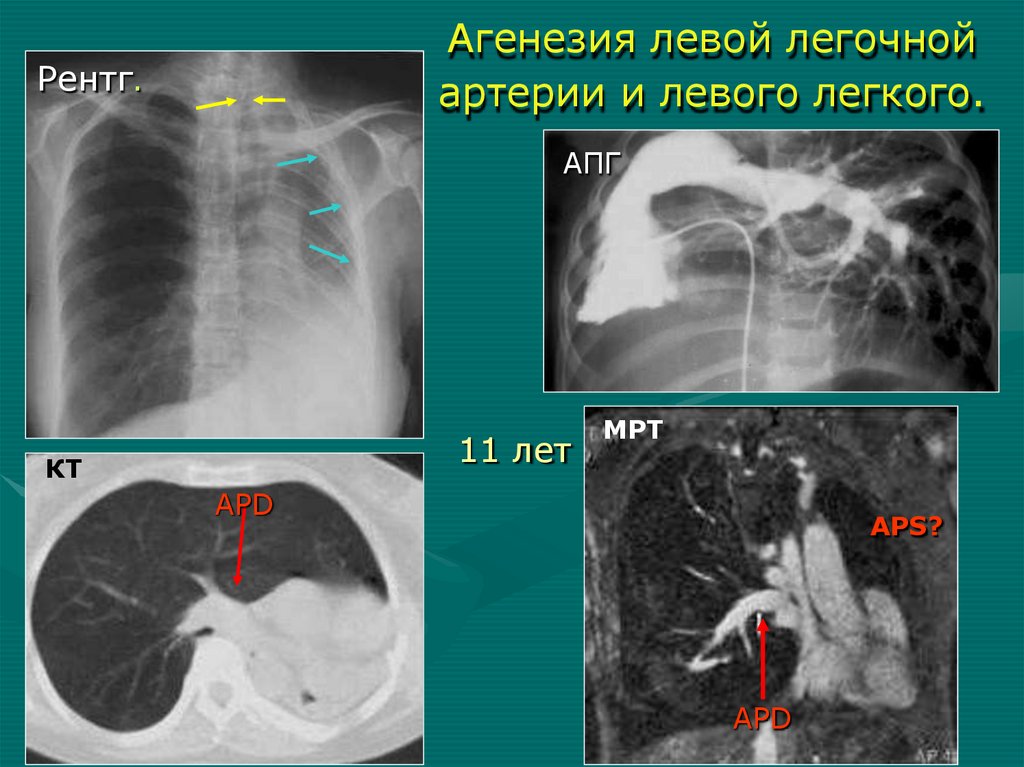
Агенезия левой легочнойартерии и левого легкого.
Рентг.
АПГ
11 лет
КТ
МРТ
APD
AРS?
APD
27.
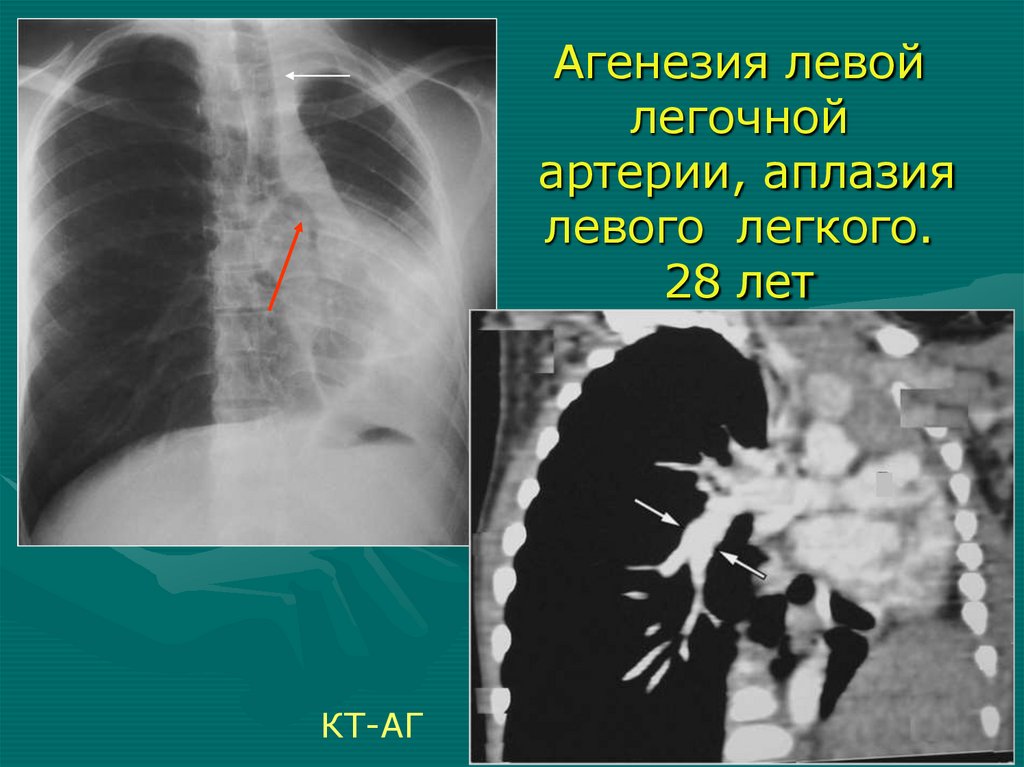
Агенезия левойлегочной
артерии, аплазия
левого легкого.
28 лет
КТ-АГ
28.
Агенезия (аплазия) доли5-8 неделя эмбриогенеза
1. Остановка развития бронхиального дерева
на уровне долевых бронхов
2. Характерно – перерастяжение
сохраненных отделов легкого
3. Деформация грудной клетки, смещение
средостения, диафрагмы
4. Томография, бронхография, КТ –
отсутствие долевого бронха или его
рудимент
5. Нарушение расположения нормальных
элементов легочного рисунка
29.
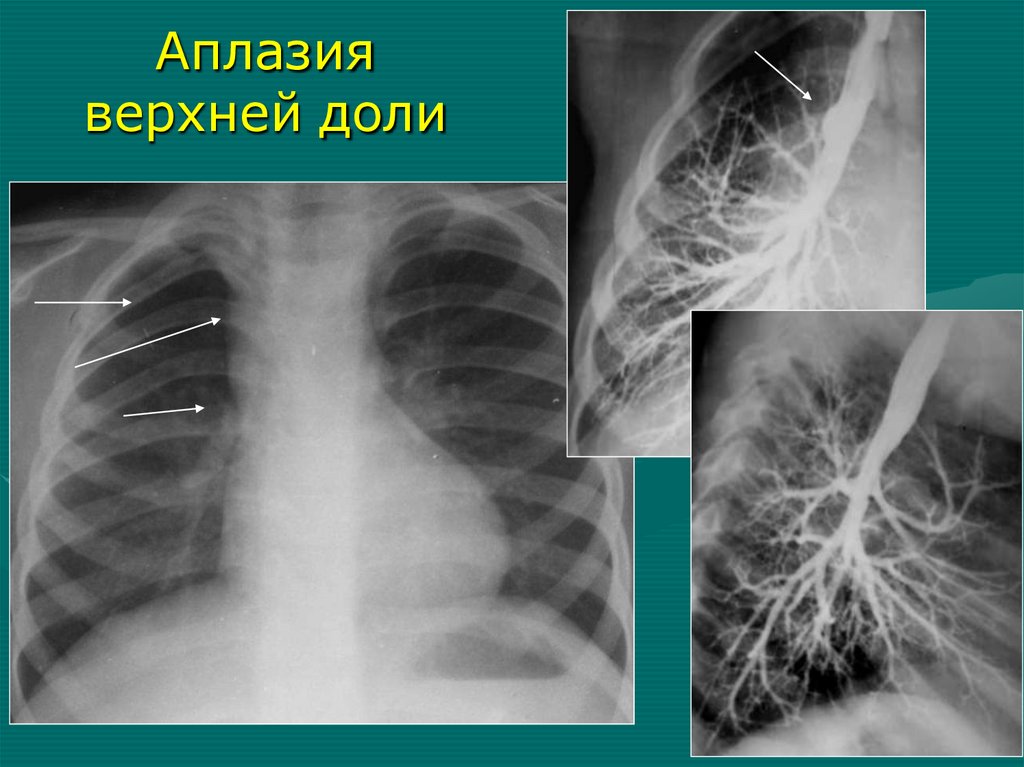
Аплазияверхней доли
30.
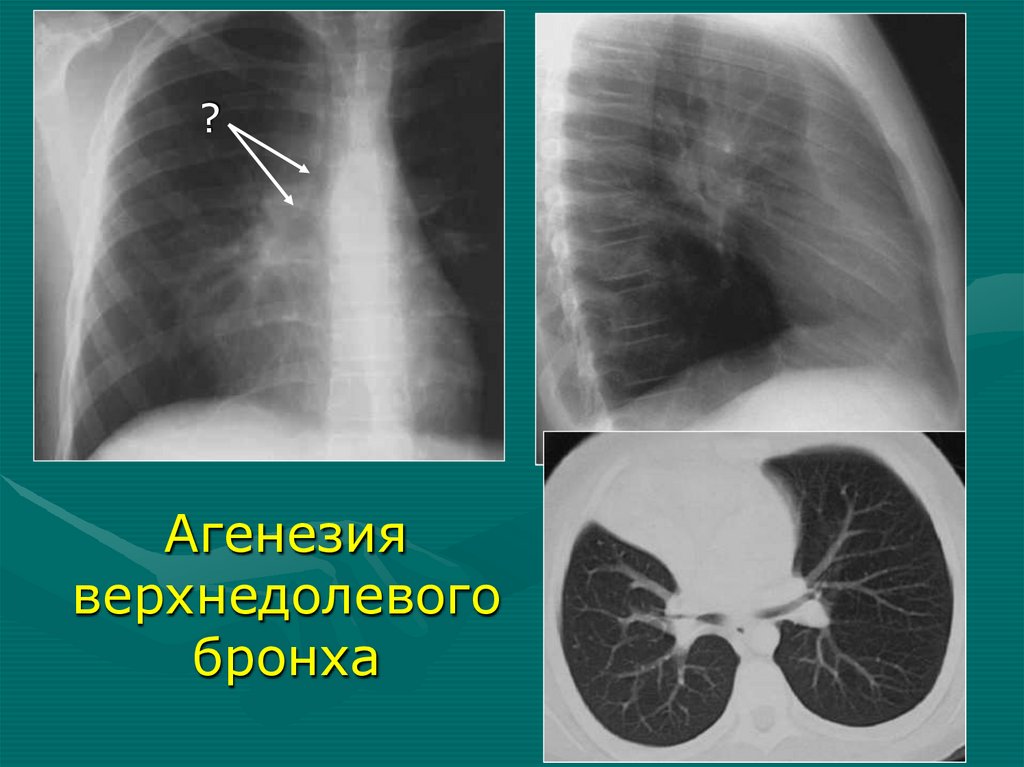
?Агенезия
верхнедолевого
бронха
31.
Агенезия промежуточного бронхаГипоплазия правой легочной артерии
32.
Простая гипоплазия• 1-ый вариант: все бронхи равномерно
недоразвиты, узкие, короткие, стенки тонкие
• 2-ой вариант: отсутствие (пропуск) средних
генераций при наличии нормальных
центральных и периферических бронхов
• Часто сочетается с агенезией или гипоплазией
соответственной ветви легочной артерии
• Р-логически – объем легкого уменьшен,
прозрачность повышена, легочный рисунок
обеднен
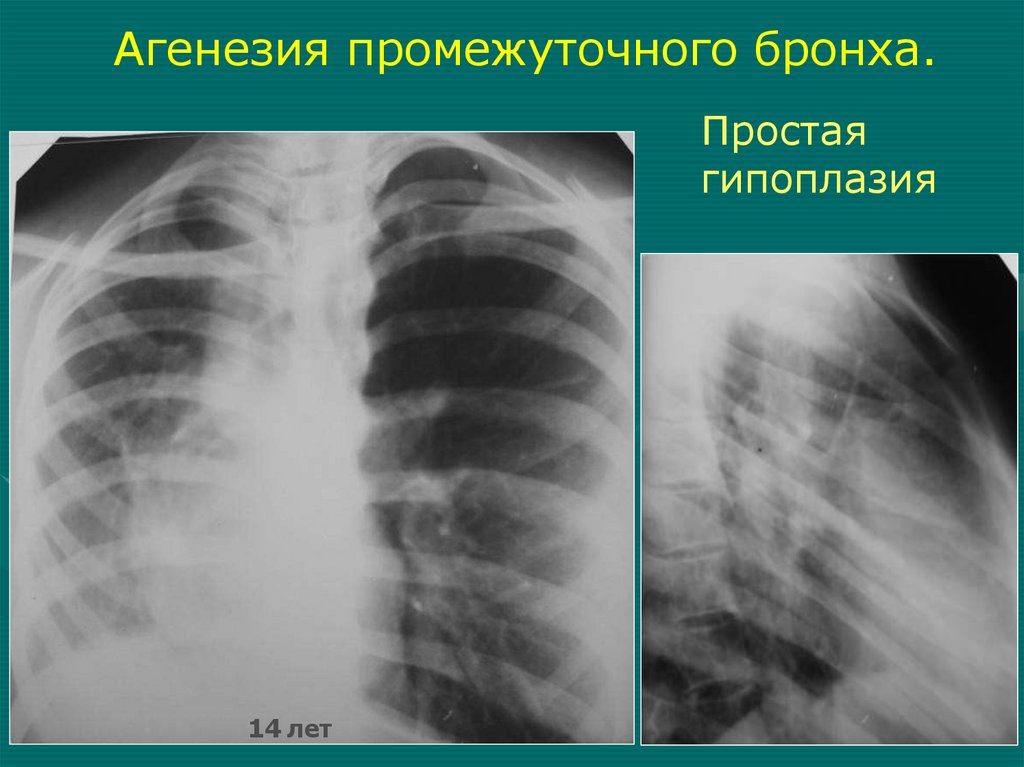
33.
Агенезия промежуточного бронха.Простая
гипоплазия
14 лет
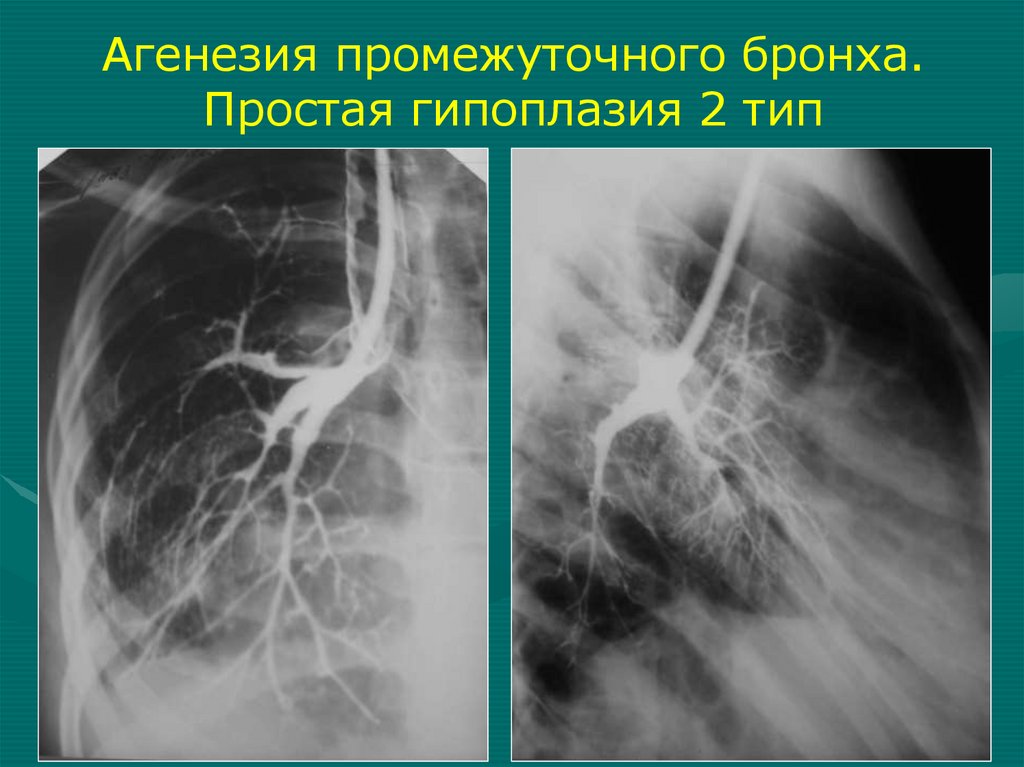
34.
Агенезия промежуточного бронха.Простая гипоплазия 2 тип
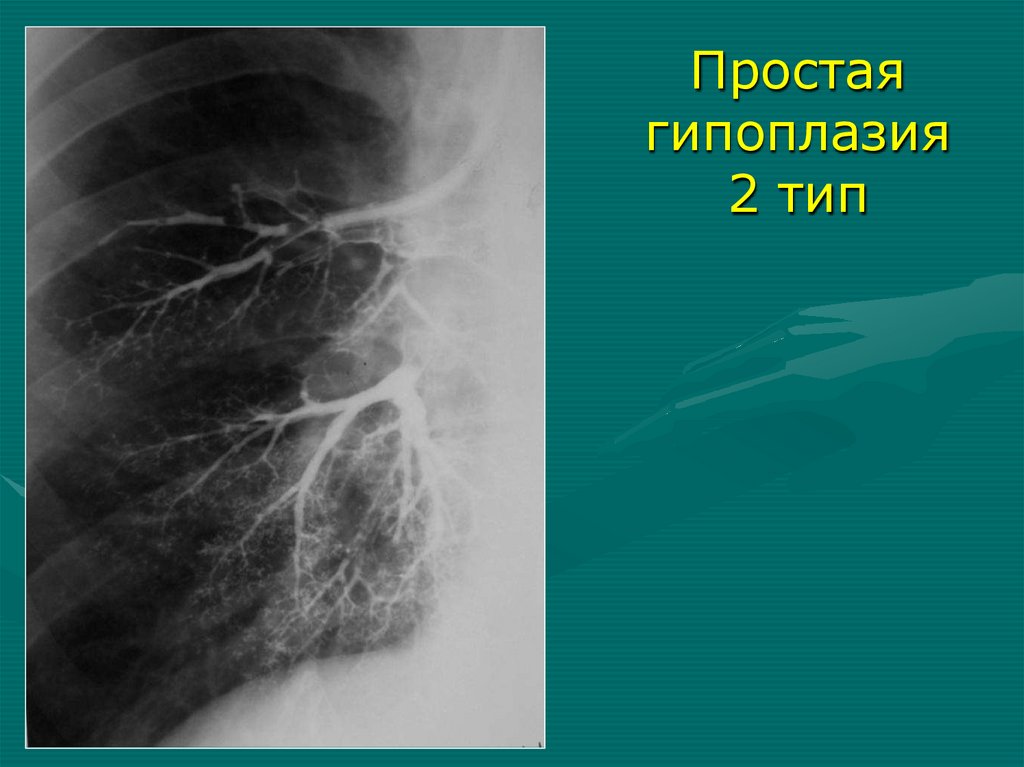
35.
Простаягипоплазия
2 тип
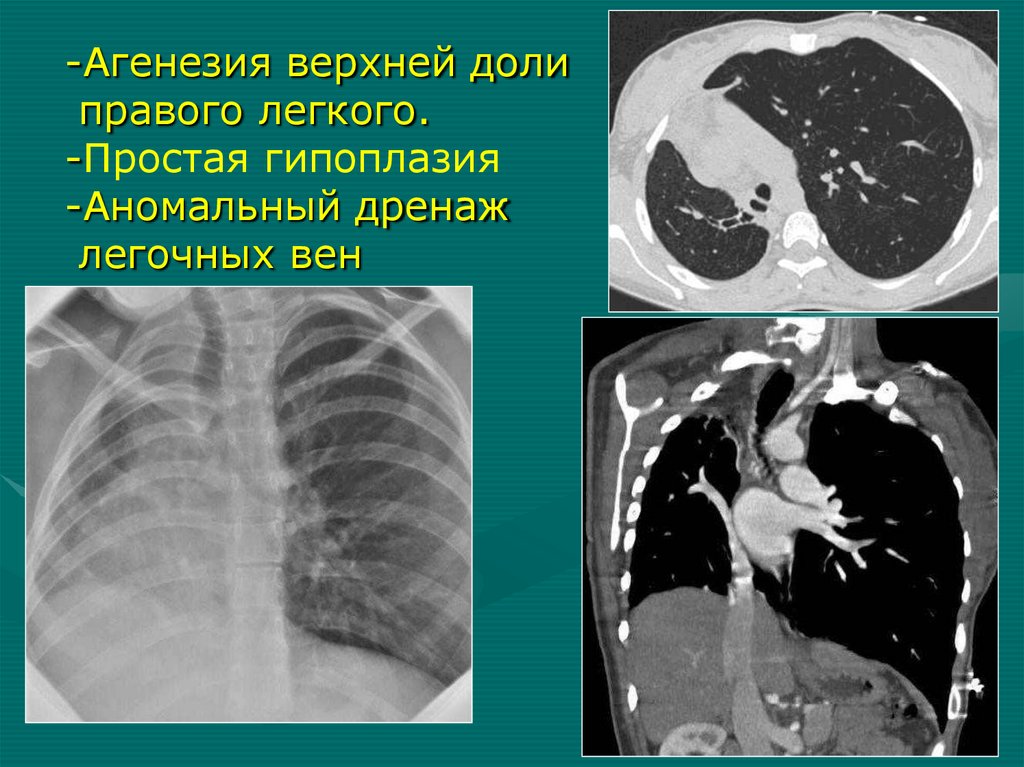
36.
-Агенезия верхней долиправого легкого.
-Простая гипоплазия
-Аномальный дренаж
легочных вен
37.
Кистозная гипоплазия (поликистоз)• Остановка развития бронхов дистальнее
долевых
• Альвеолы на уровне недоразвиты или
остутствуют
• Кистозная гипоплазия – остановка развития
на уровне сегментарных и субсегментарных
бронхов (8-10 неделя в/у развития)
• Поликистоз – остановка развития дистальнее
субсегментарных бронхов (10-14 неделя в/у)
• Микрокистозное или «сотовое» легкое –
остановка развития на уровне мельчайших
бронхов, гипоплазия или аплазия
альвеолярной ткани
38.
Клинические проявлениякистозной гипоплазим
• Нарушение дренажной функции бронхов
создает условия для развития инфекции
• Клиника хронического рецидивирующего
нагноительного процесса, впервые
возникшего в раннем детстве
• Начало заболевания связывают с перенесенной в раннем детстве пневмонией
• Осмотр – симптом задней асимметрии
39.
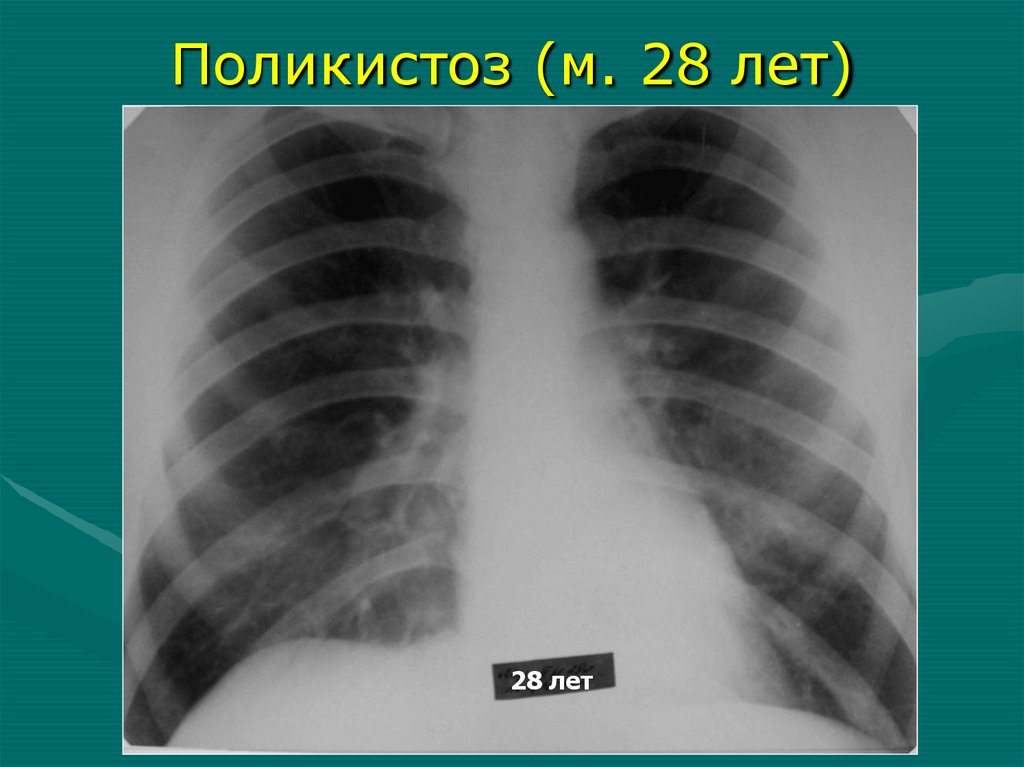
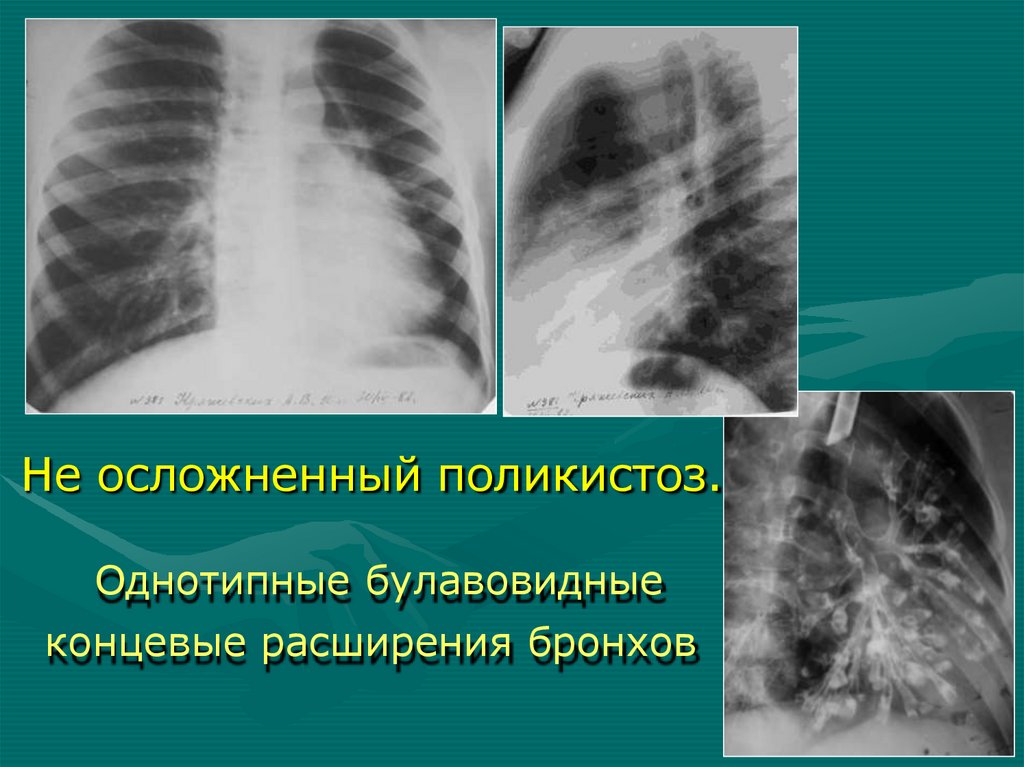
Рентгеносемиотика поликистозаНеосложненный поликистоз:
1. Размеры доли обычные или уменьшенные
2. Прозрачность доли обычная
3. Кисты с тонкими нежными равномерными
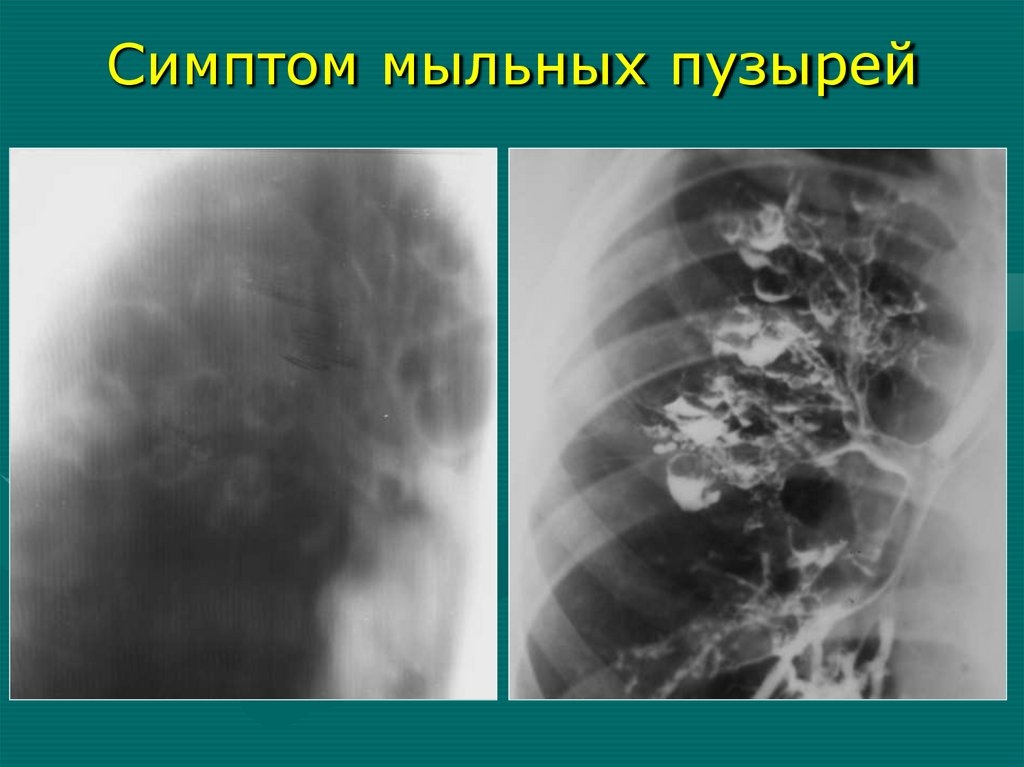
стенками, без содержимого – симптом
«мыльных пузырей»
4. Смещение средостения, трахеи в
пораженную сторону
5. Компенсаторное увеличение соседних
долей
6. Увеличение здорового легкого
7. Высокое расположение диафрагмы
8. Деформация грудной стенки
40.
Бронхография, КТ9. Долевые и сегментарные бронхи не
изменены
10. Более мелкие бронхи заканчиваются
однотипными кистовидными расширениями, полостями с тонкими стенками
11. Периферические расширения связаны
с неизмененными бронхами
12. Бронхи сближены, не деформированы
41.
Поликистоз (м. 28 лет)28 лет
42.
Поликистоз28 лет
28 лет
43.
Не осложненный поликистоз.Однотипные булавовидные
концевые расширения бронхов
44.
Симптом«мыльных
пузырей»
45.
Симптом мыльных пузырей46.
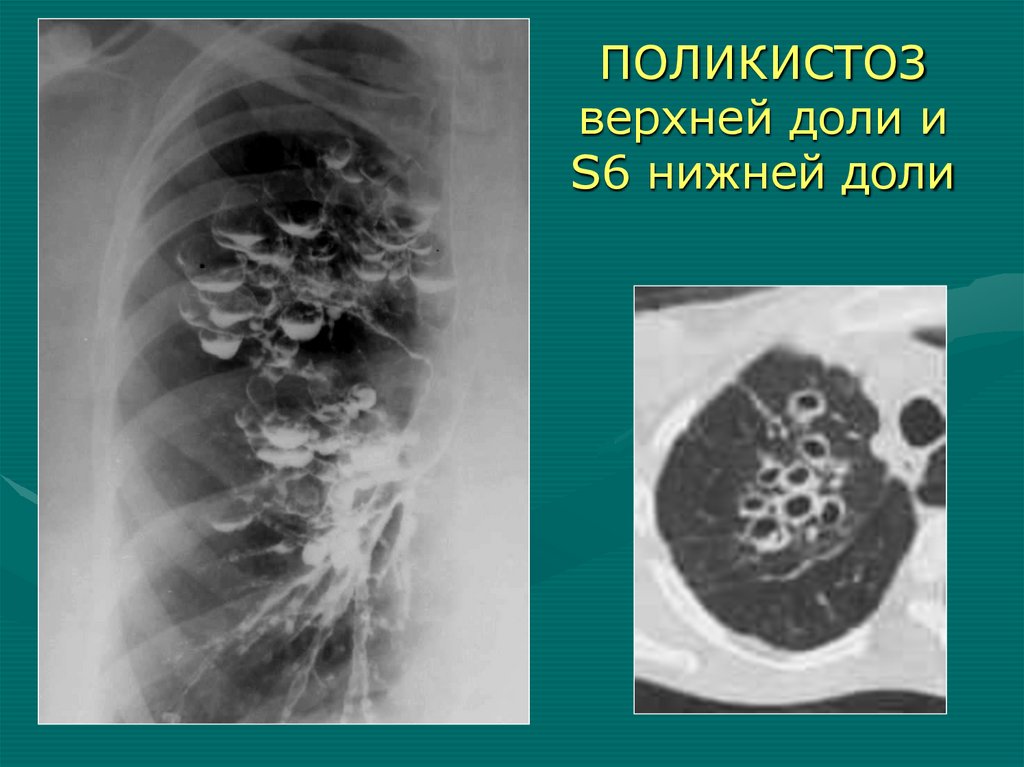
ПОЛИКИСТОЗверхней доли и
S6 нижней доли
47.
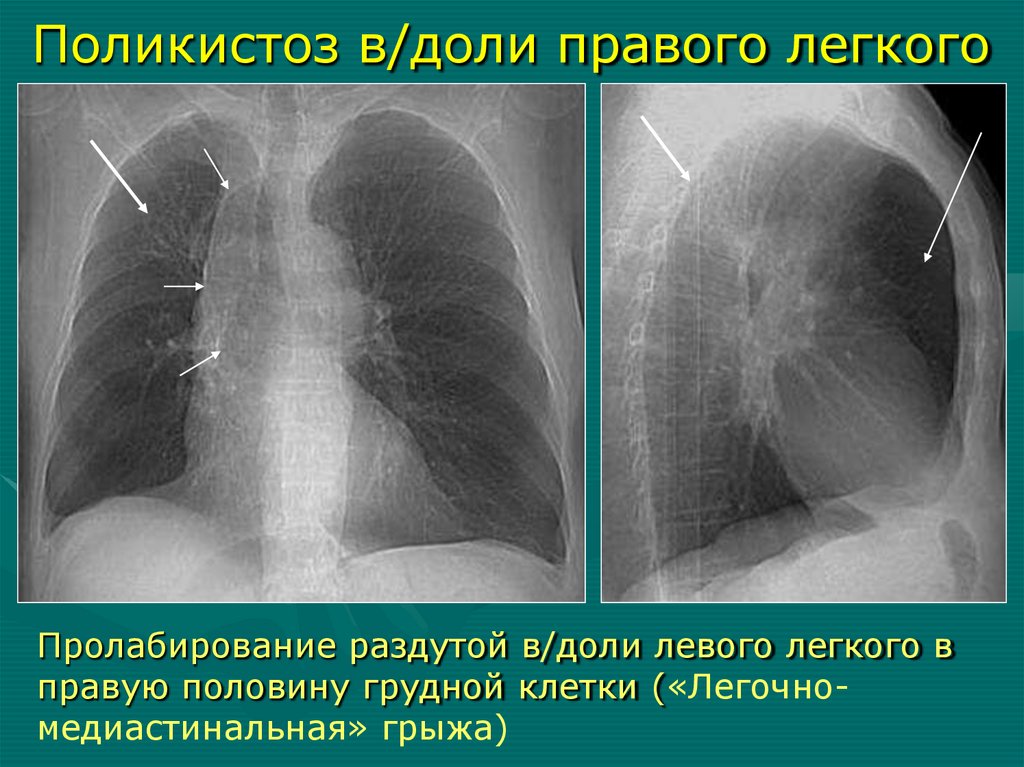
Поликистоз в/доли правого легкогоПролабирование раздутой в/доли левого легкого в
правую половину грудной клетки («Легочномедиастинальная» грыжа)
48.
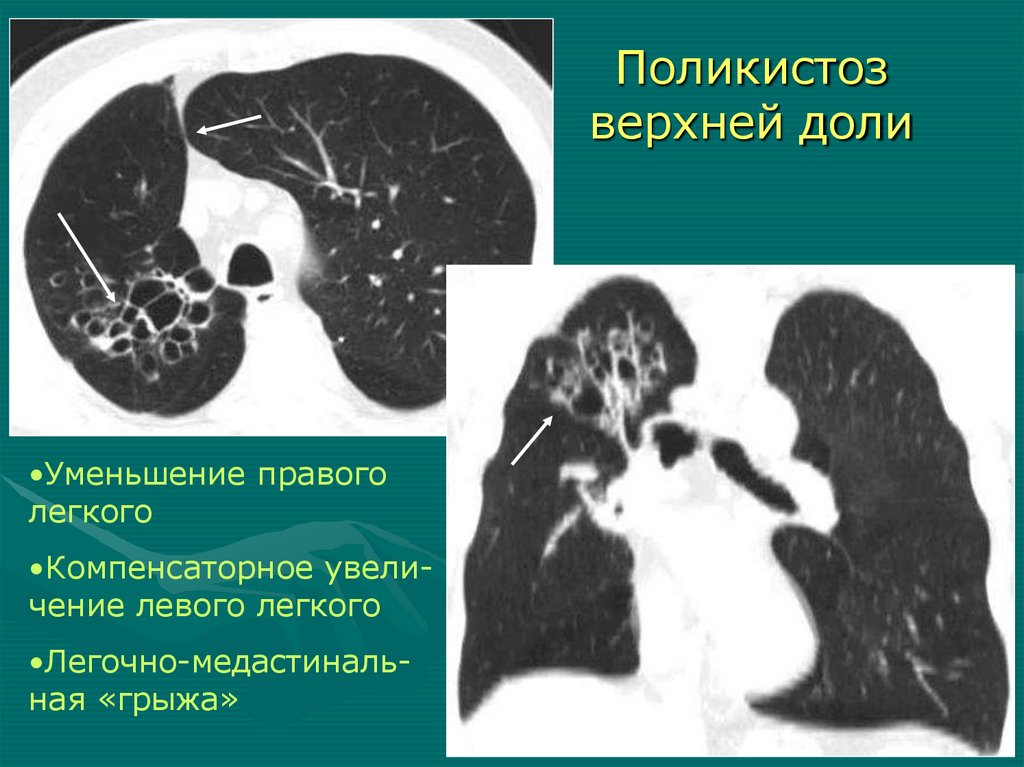
Поликистозверхней доли
•Уменьшение правого
легкого
•Компенсаторное увеличение левого легкого
•Легочно-медастинальная «грыжа»
49.
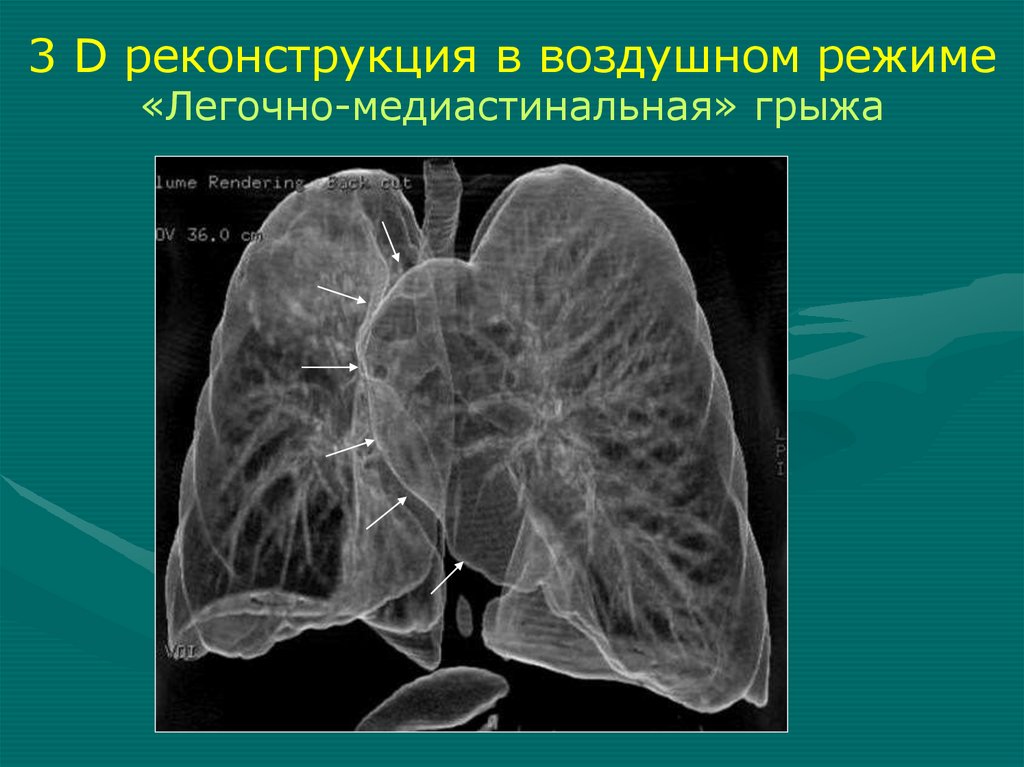
3 D реконструкция в воздушном режиме«Легочно-медиастинальная» грыжа
50.
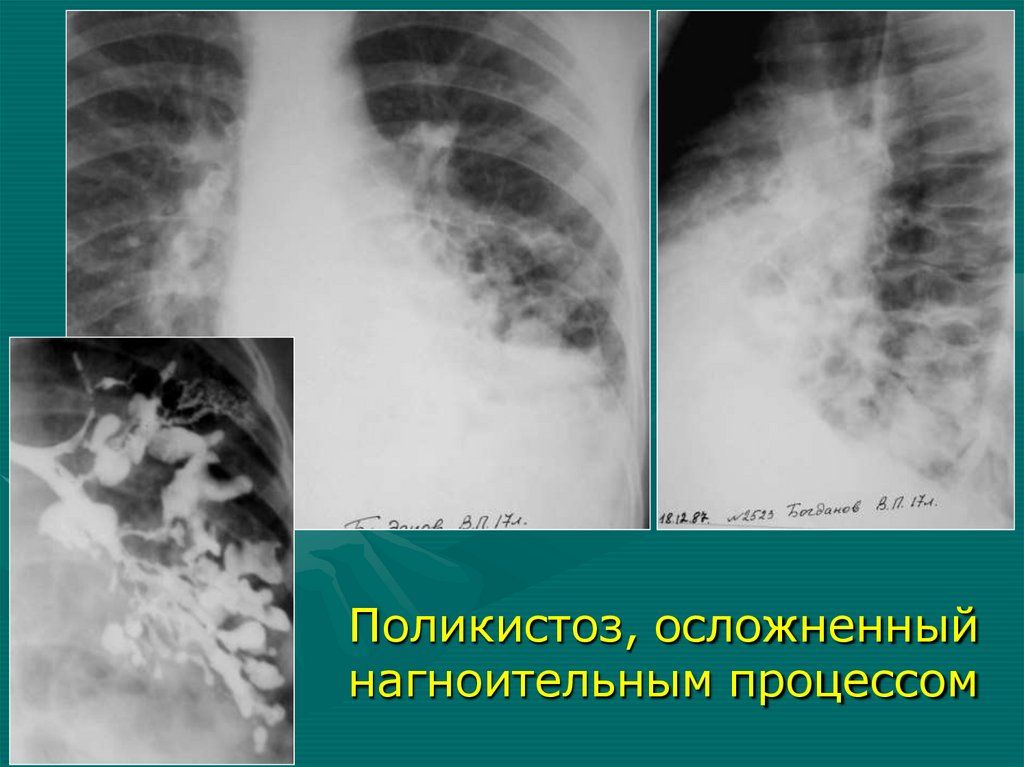
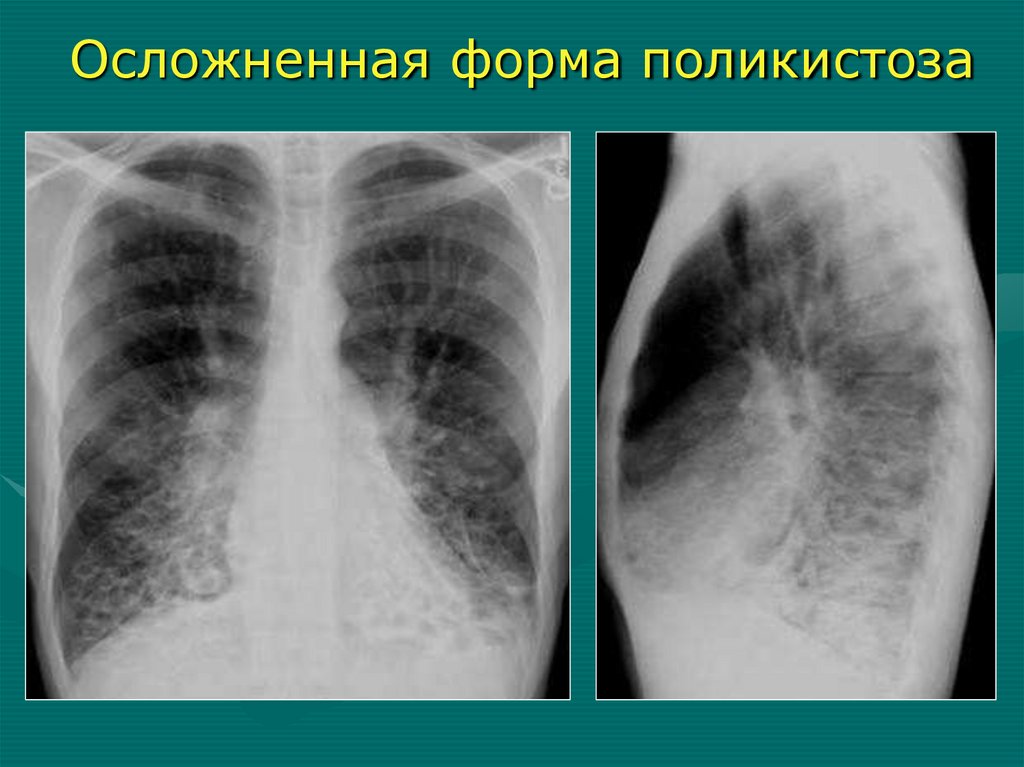
Rg-семиотика осложненного поликистоза1. Значительное уменьшение объема доли
2. Негомогенное понижение прозрачности
(пневмосклероз, воспалительные
изменения)
3. Бронхи сближены
4. Множественные кистовидные полости
различной формы с утолщенными
неравномерными стенками
5. В просвете кист - жидкость с горизонтальным или менискообразным уровнем
6. Плевральные изменения
7. Может быть – увеличение ВГЛУ
51.
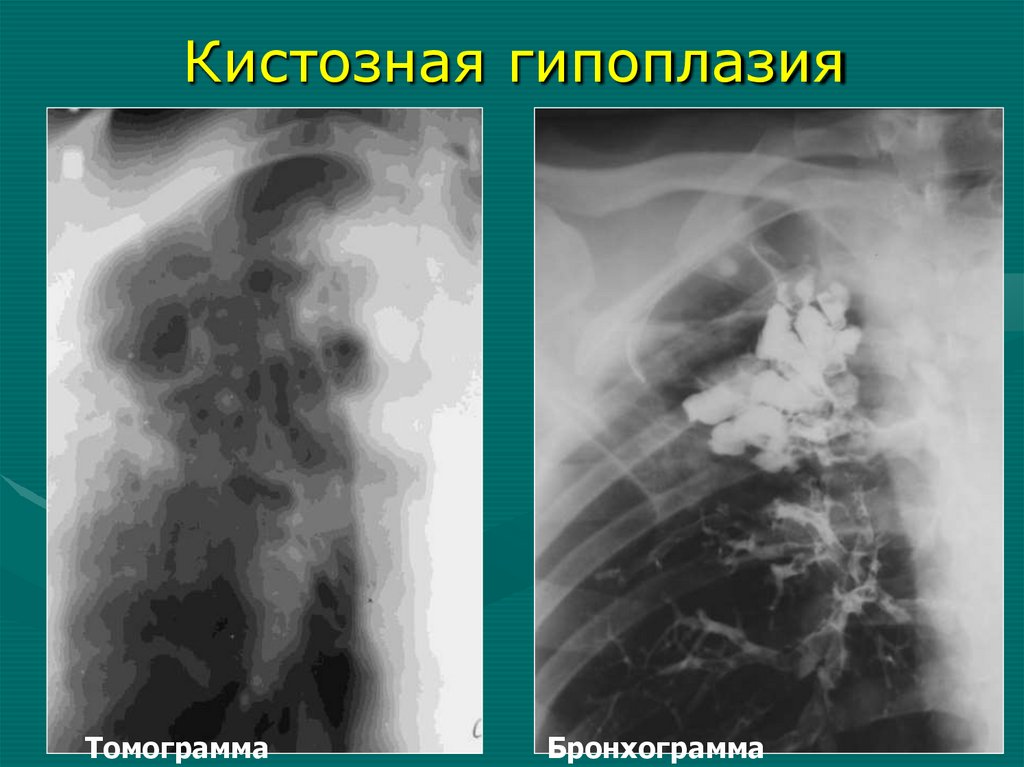
Кистозная гипоплазияТомограмма
Бронхограмма
52.
Поликистоз, осложненныйнагноительным процессом
53.
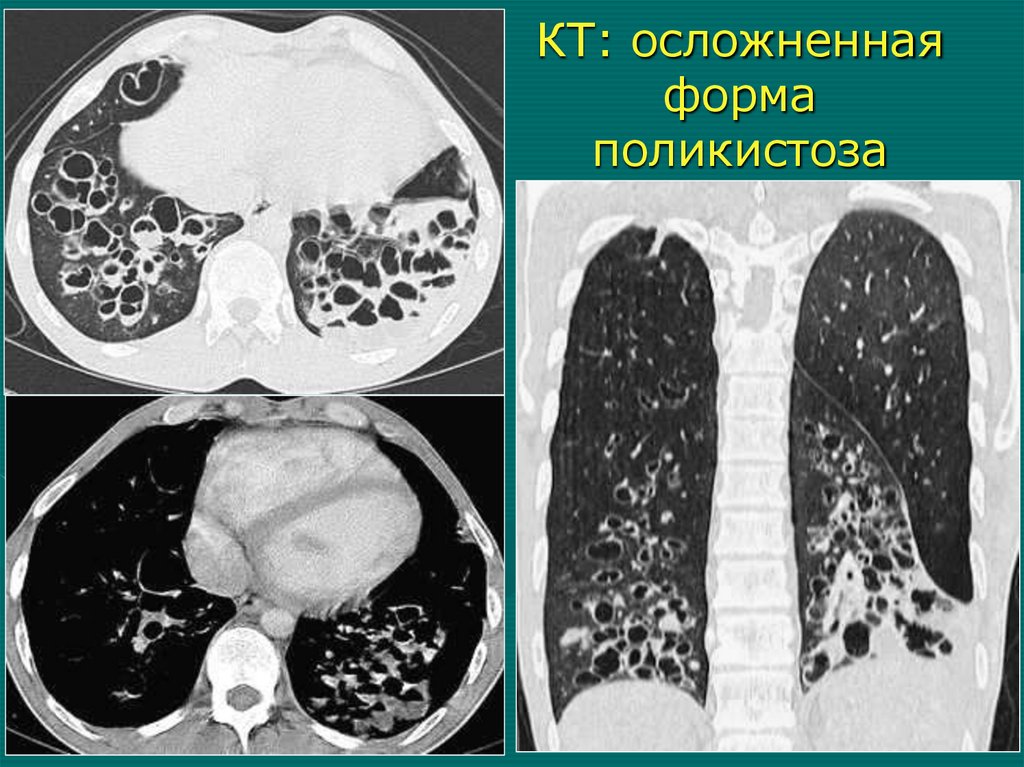
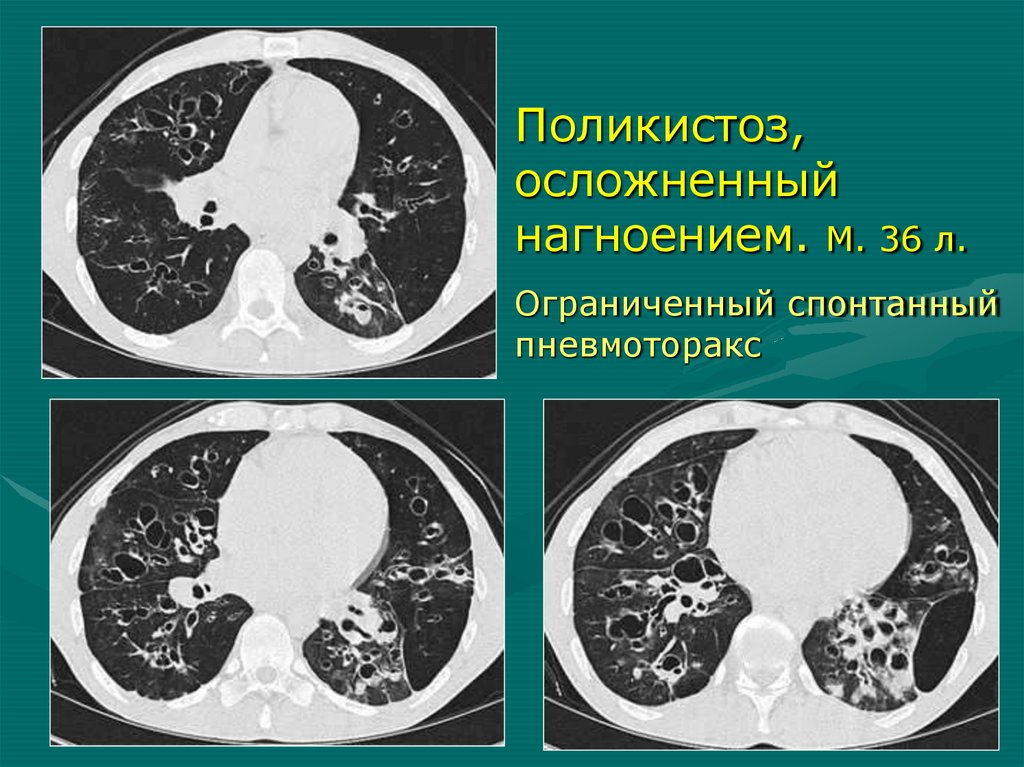
КТ при осложненном поликистозе1. Значительное уменьшение объема доли
2. Негомогенное понижение пневматизации,
уплотнение легочной ткани (пневмосклероз,
воспалительная инфильтрация)
3. Бронхи сближены, стенки утолщены
4. Множественные полости неправильной формы с неравномерно утолщенными стенками
5. В просвете кист - жидкость или гной (+20+45HU)
6. Плевральные изменения, пневмоторакс
54.
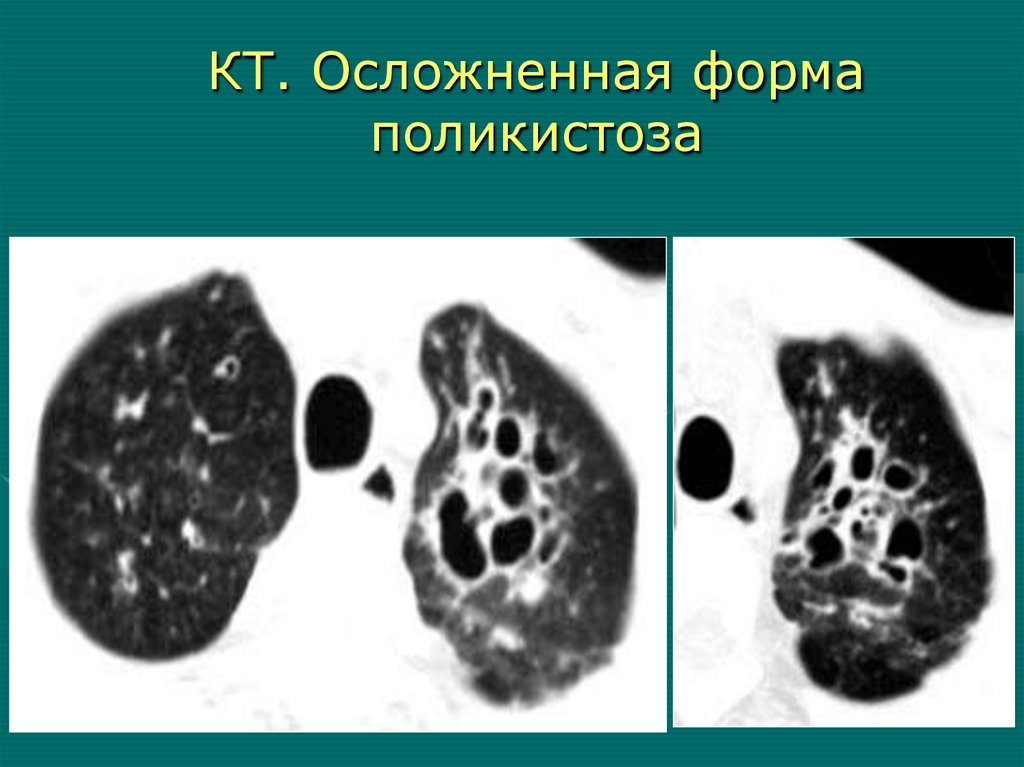
Осложненная форма поликистоза55.
КТ: осложненнаяформа
поликистоза
56.
Поликистоз,осложненный
нагноением. М. 36 л.
Ограниченный спонтанный
пневмоторакс
57.
КТ. Осложненная формаполикистоза
58.
Дифференциальная диагностикаосложенного поликистоза
и ХНЗЛ с бронхоэктазами
1.
2.
3.
4.
5.
6.
7.
Первый эпизод
заболевания в возрасте
до 1 года
Обострения протекают по
типу нагноения
2-стороннойсть и
симметричность процесса
Однотипность концевых
расширений (по типу
кист)
Центральные бронхи не
изменены
Сочетание с аномалиями
других органов
Возможен пневмоторакс
1.
Старше
2.
Воспаления или
нагноения
Чаще односторонее
Смешанные, цилиндр.,
мешотчатые.,деф.бронхит
Центральные бронхи
деформированы
Редко
Редко
3.
4.
5.
6.
7.
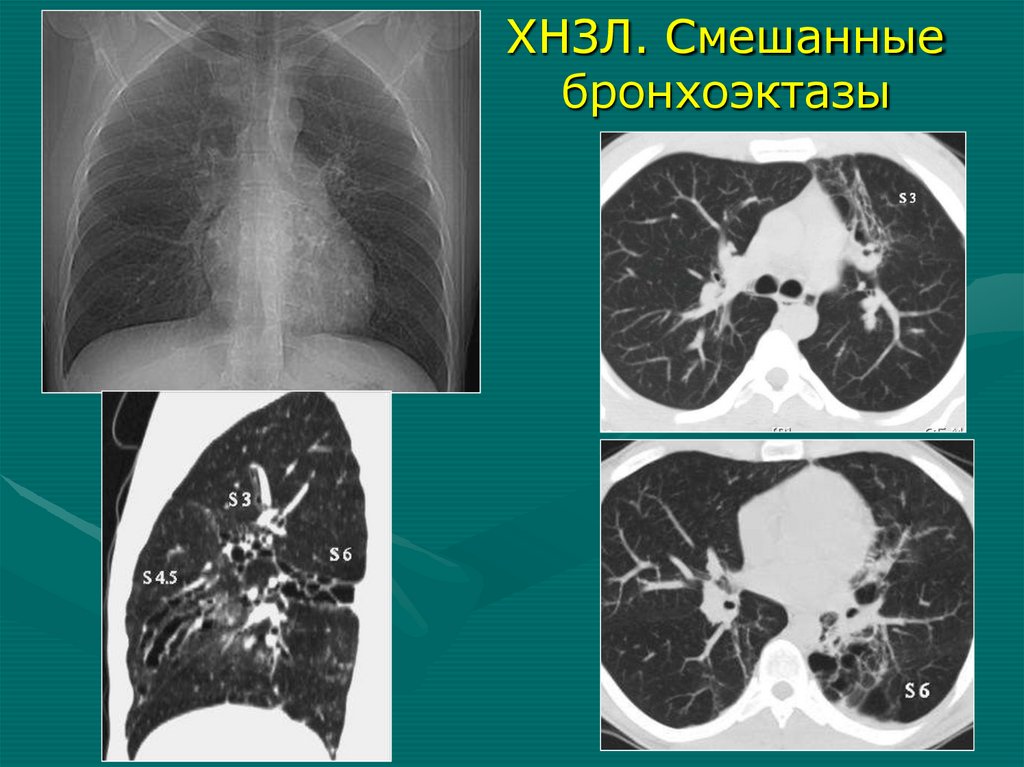
59.
ХНЗЛ. Смешанныебронхоэктазы
60.
Микрокистозное или сотовое легкое• Разновидность поликистоза, в основе которой остановка развития на уровне мельчайших
бронхов, гипоплазия или аплазия альвеолярной
ткани с последующим кистовидным расширением
респираторных бронхиол, берущих на себя
функцию альвеол
• Клиника прогрессирующего пневмосклероза
(одышка, цианоз, кашель)
• Повторяющиеся респираторные заболевания
• Осложения: нагноение, пневмоторакс,
дыхательная недостаточность
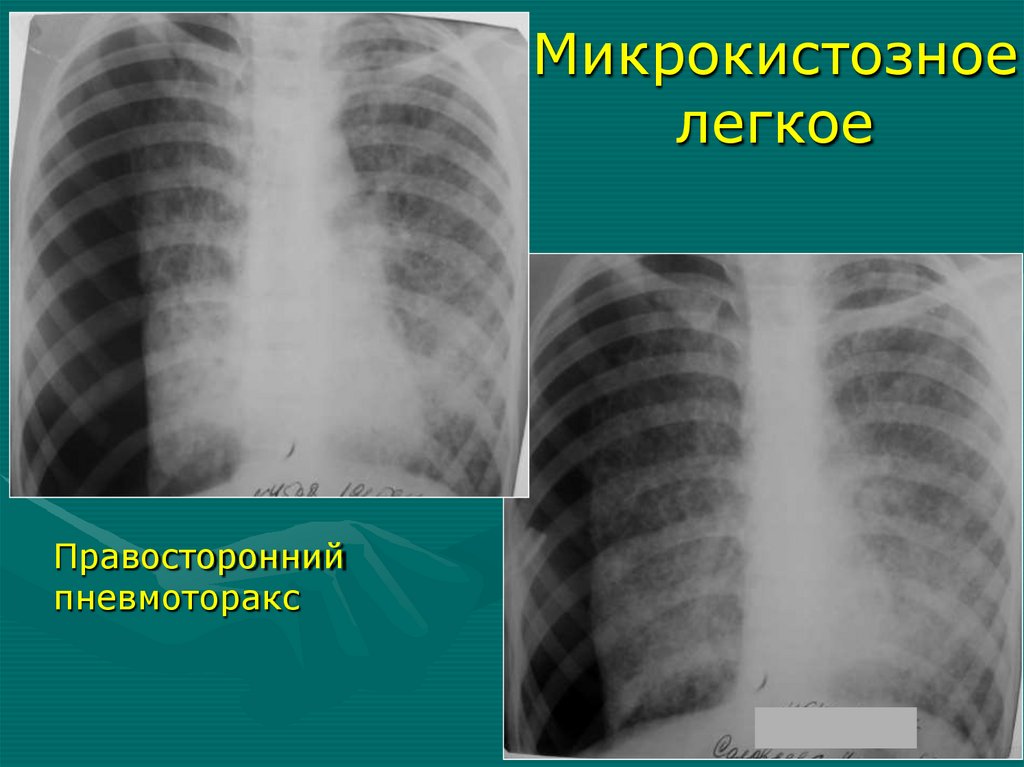
61.
Микрокистозноелегкое
Правосторонний
пневмоторакс
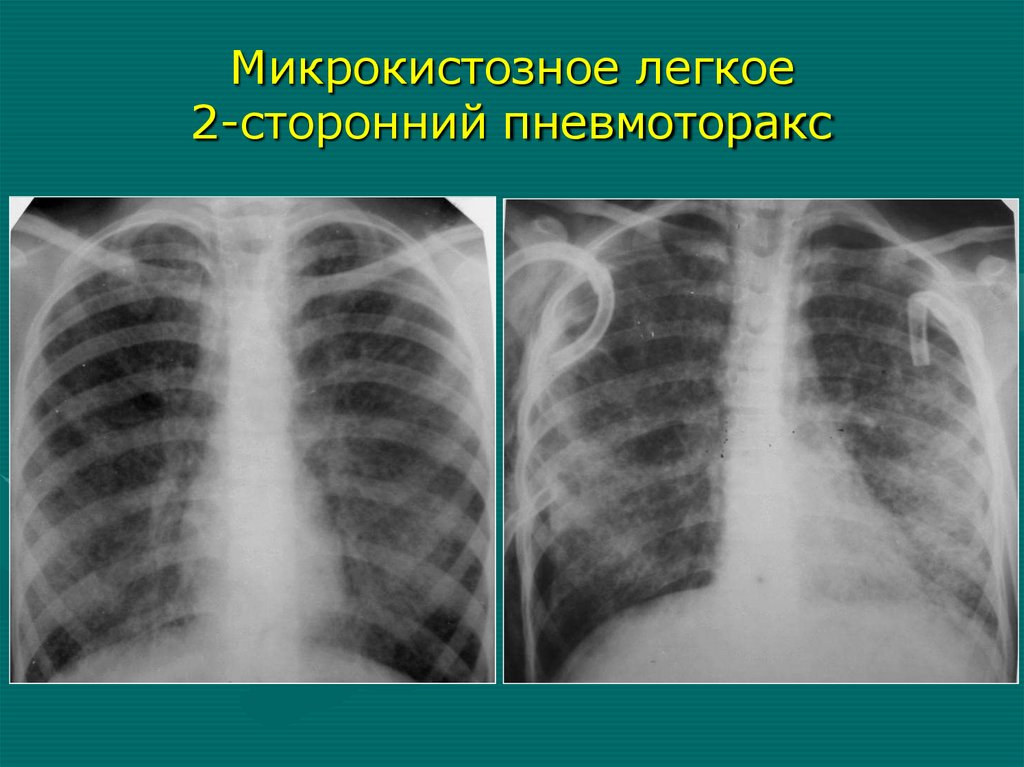
62.
Микрокистозное легкое2-сторонний пневмоторакс
63.
Трахеобронхомегалия(синдром Мунье-Куна)
-недоразвитие мышечной и
эластической ткани трахеи и
главных бронхов
-хрящевая ткань развита
нормально
64.
• Болеют только мужчины, заболеваниепередается по наследству
• Трахея и главные бронхи резко
расширены, в них скапливается секрет,
опускается в бронхи, нагнаивается
• Клиника хронического бронхита,
нагноительного процесса в бронхах
• «Вибрирующий» кашель
• Признаки хронического
воспалительного процесса в легких
65.
Р-признаки трахеобронхомегалии:жесткая Р-ма, томограмма, КТ
1. М.б. поражение трахеи и главных бронхов,
только трахеи, только главных бронхов
2. 4-угольное просветление в верхнем отделе,
превышающее ширину позвоночника
3. Передняя и боковые поверхности трахеи
волнистые, нишеподобные выпячивания на
уровне межхрящевых промежутков,
втяжения, соответствующие хрящевым
кольцам
4. Задняя поверхность – гладкая
5. Бронхография – «низкого качества»,
симптом «кипящего котла»
6. В легких - эмфизема, пневмосклероз,
бронхоэктазы
66.
Трахеобронхомегалия67.
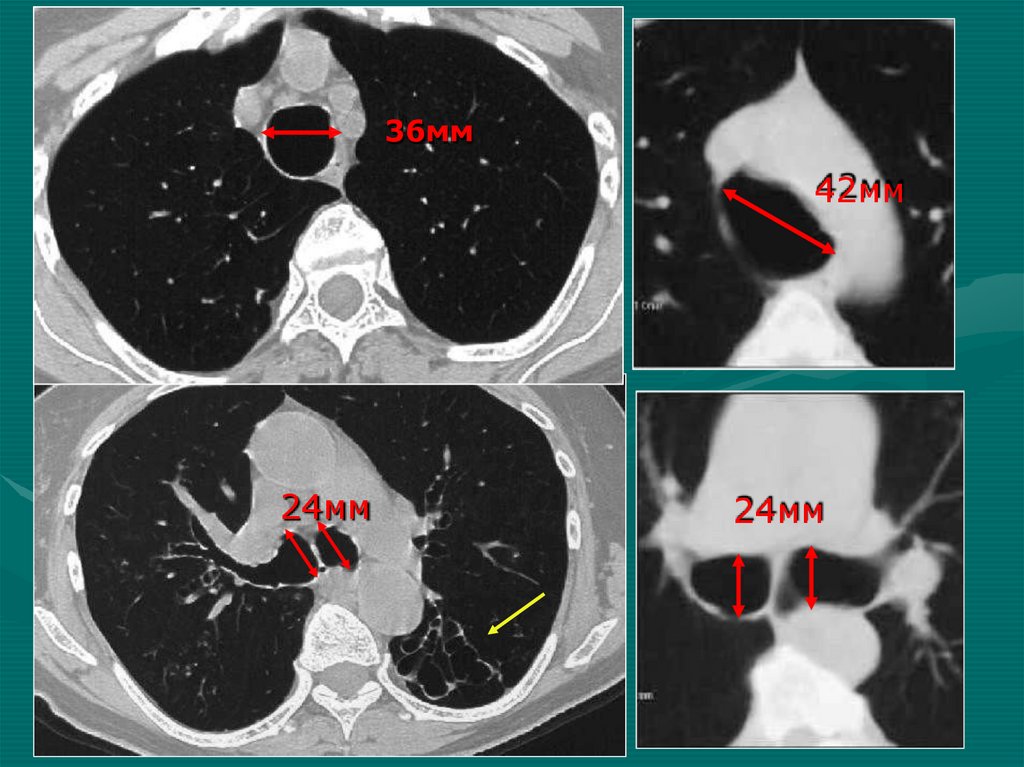
36мм42мм
24мм
24мм
68.
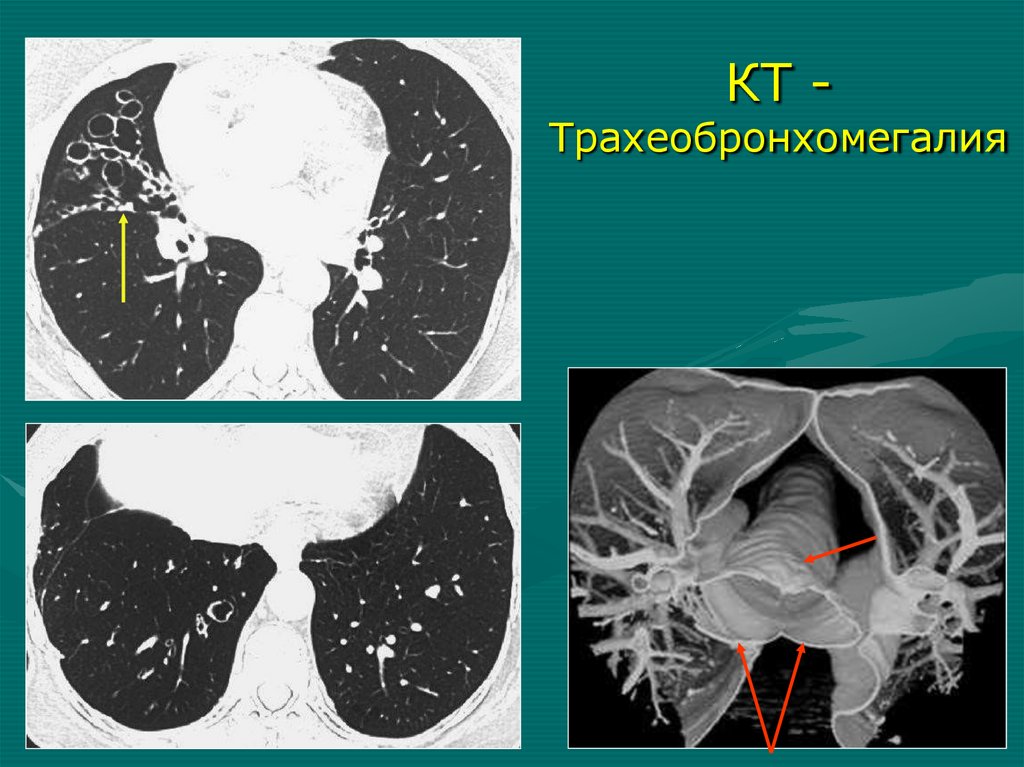
КТ -Трахеобронхомегалия
69.
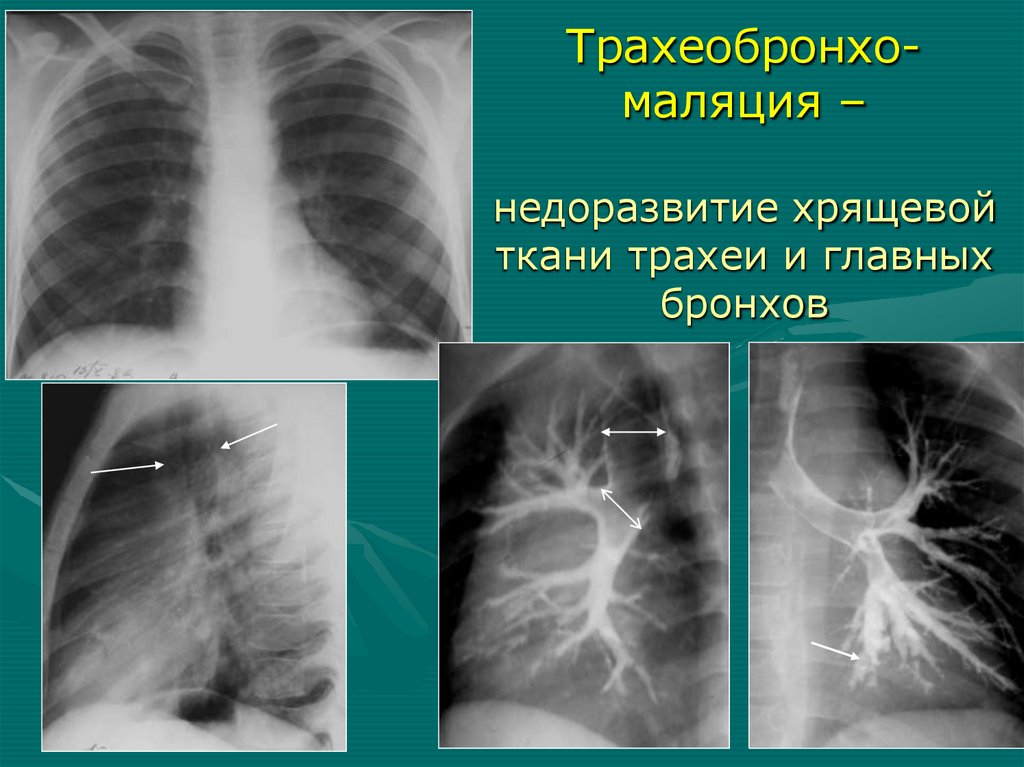
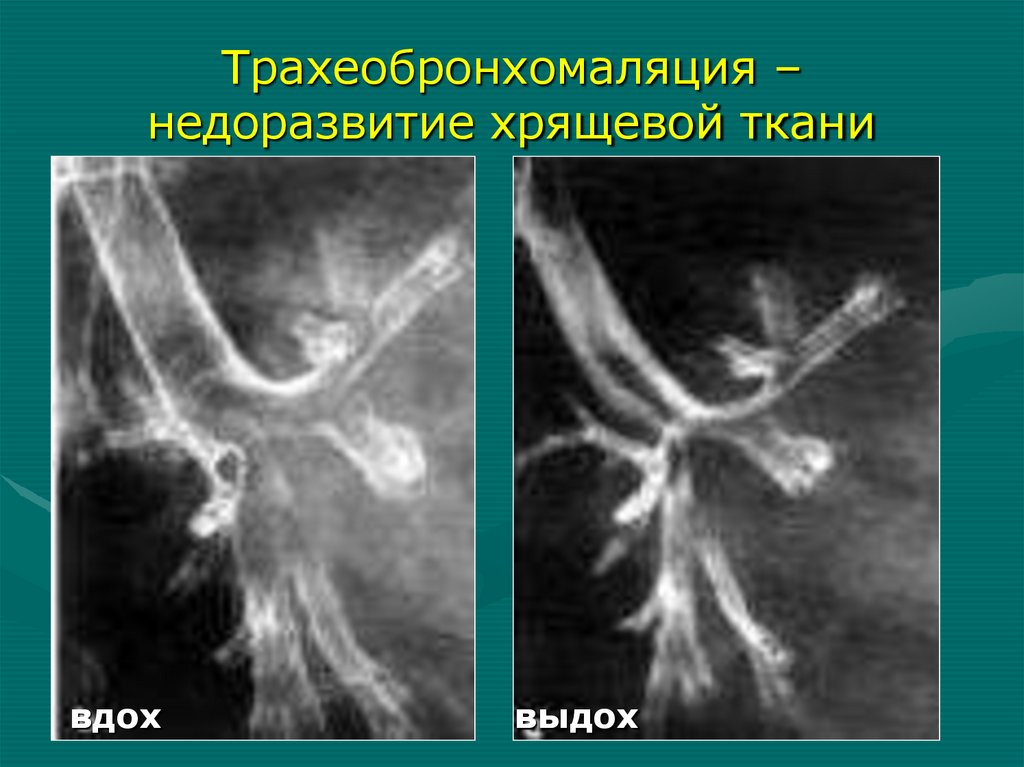
Трахеобронхомаляция –недоразвитие хрящевой
ткани трахеи и главных
бронхов
70.
Трахеобронхомаляция –недоразвитие хрящевой ткани
вдох
выдох
71.
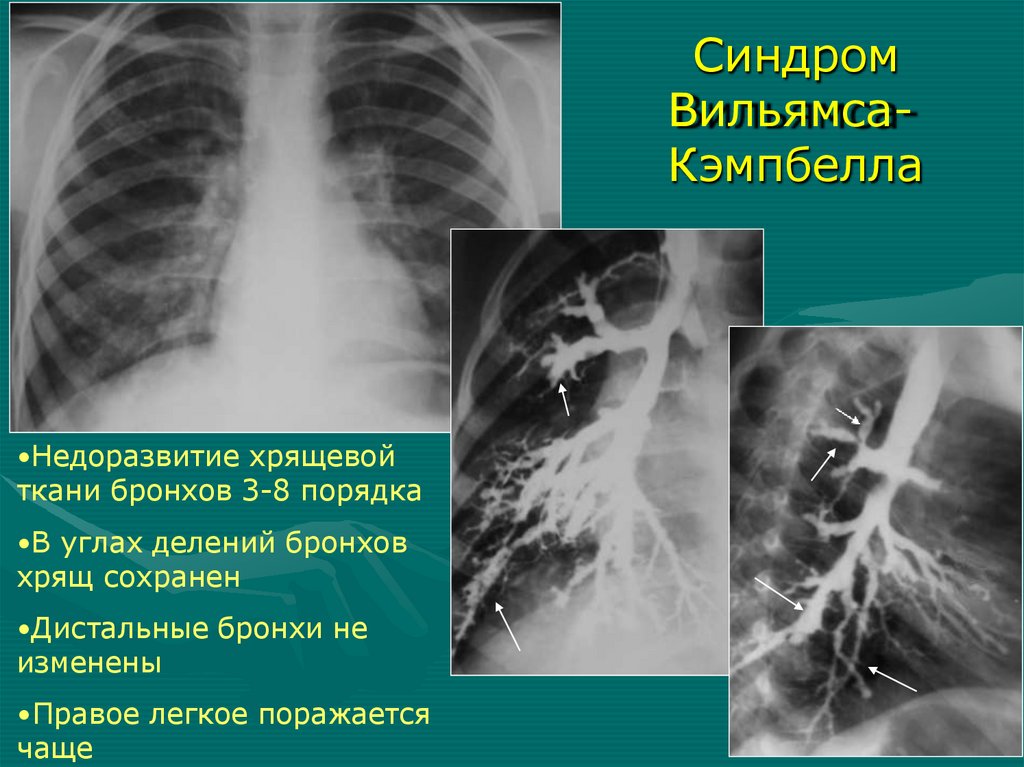
СиндромВильямсаКэмпбелла
•Недоразвитие хрящевой
ткани бронхов 3-8 порядка
•В углах делений бронхов
хрящ сохранен
•Дистальные бронхи не
изменены
• Правое легкое поражается
чаще
72.
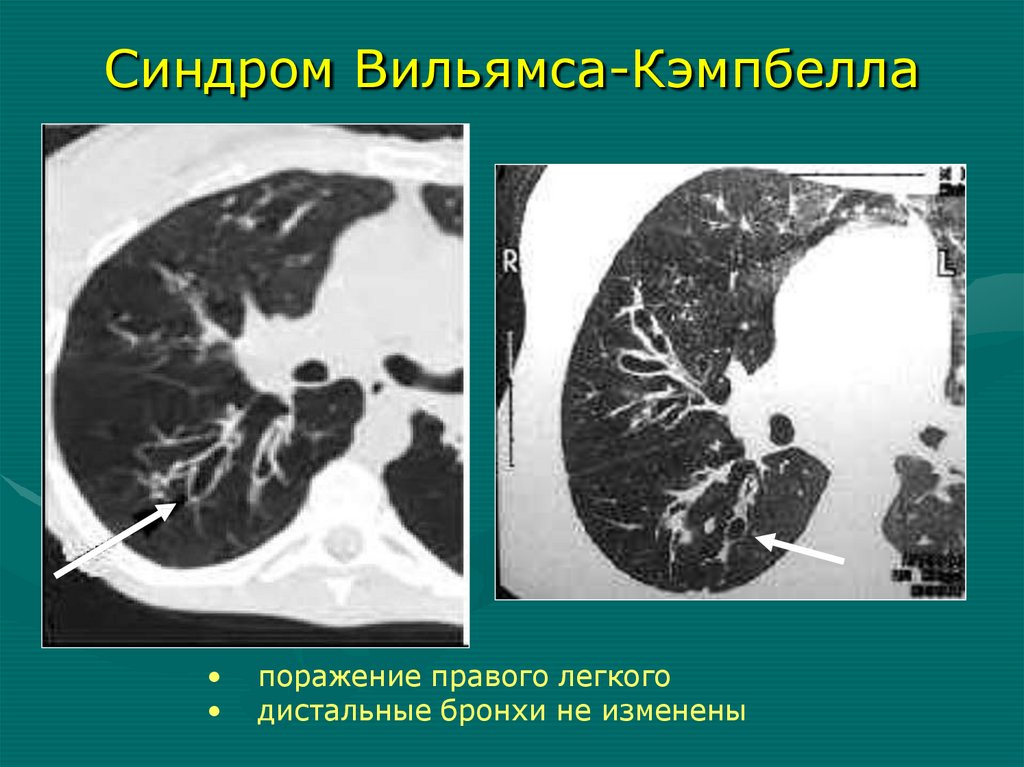
Синдром Вильямса-Кэмпбеллапоражение правого легкого
дистальные бронхи не изменены
73.
Врожденная лобарная эмфизема1.
Недоразвитие хрящевой ткани мелких бронхов
(дистальнее 6-8 порядка)
2.
Гипертрофия слизистой с образованием
складок (клапанный механизм)
3.
Формы: декомпенсированная,
субкомпенсированная,
компенсированная
4.
Клиника – дыхательные расстройства
5.
Лечение – только оперативное
74.
Рентгенологические признаки1. Чаще в верхней доле левого легкого
2. Доля раздута, прозрачность резко
повышена, легочный рисунок обеднен
3. Соседние отделы – коллабированы
4. Пролабирование раздутой доли в
средостение
5. Смещение средостения в здоровую
сторону
6. Коллабирование здорового легкого
7. Диафрагма уплощена, смещена вниз,
неподвижна
75.
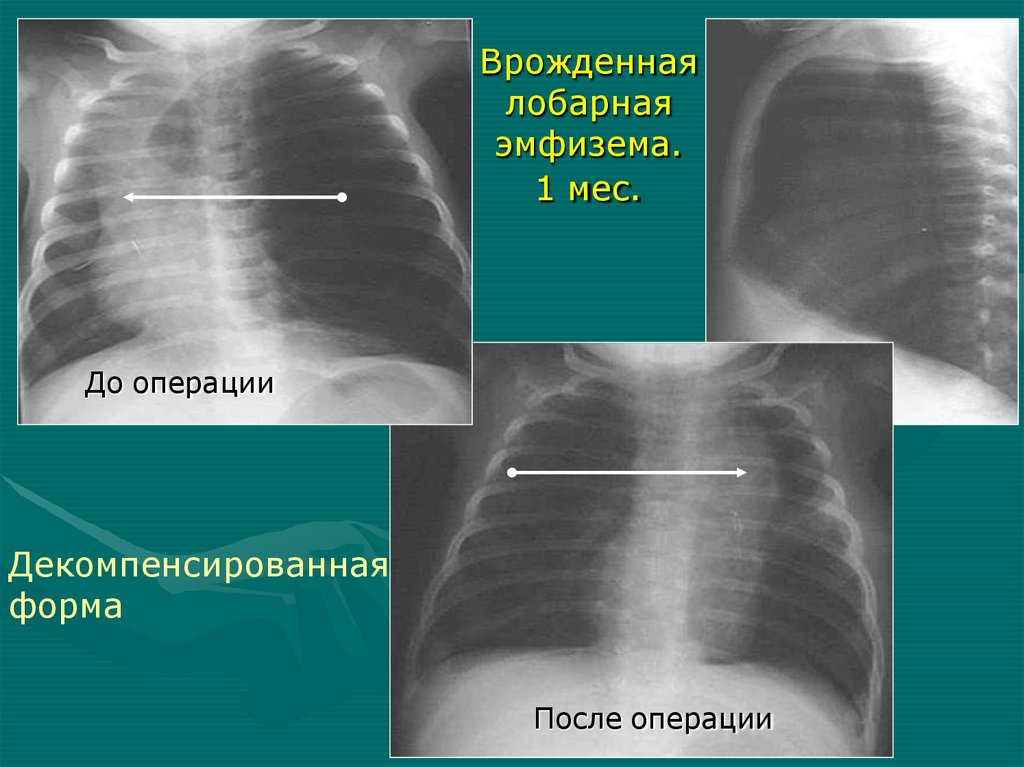
Врожденнаялобарная
эмфизема.
1 мес.
До операции
Декомпенсированная
форма
После операции
76.
Врожденнаялобарная
эмфизема
Декомпенсированная форма.
Коллабирование здорового
легкого
77.
Врожденная лобарнаяэмфизема.
Субкомпенсированная
форма
9 месяцев
78.
Врожденная лобарная эмфизема4 года
Субкомпенсированная
форма
79.
М. 19 л.Врожденная лобарная
эмфизема
Компенсированная
форма
80.
КТ. Врожденная лобарная эмфиземаКомпенсированная форма. 33г.
81.
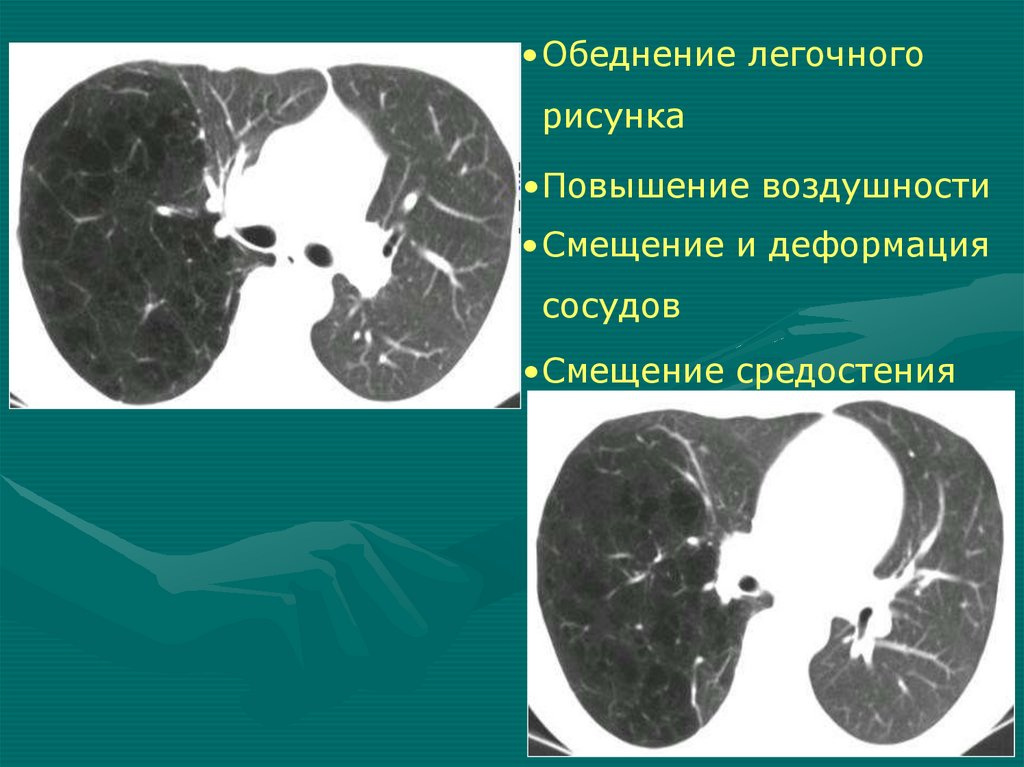
• Обеднение легочногорисунка
•Повышение воздушности
• Смещение и деформация
сосудов
•Смещение средостения
82.
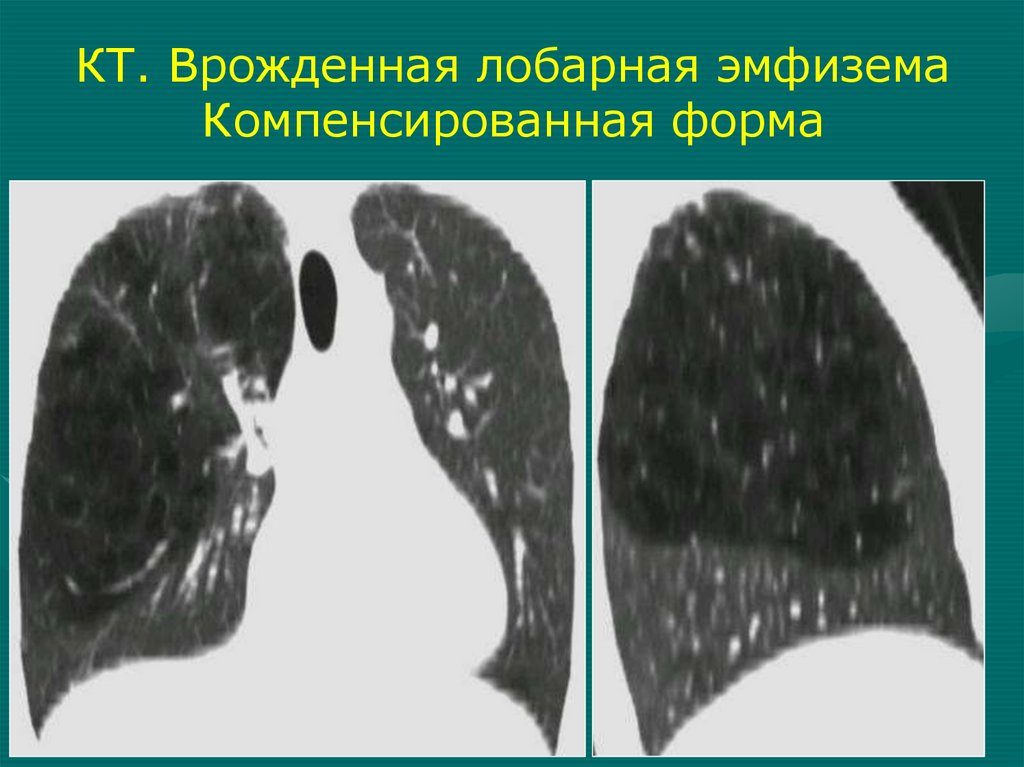
КТ. Врожденная лобарная эмфиземаКомпенсированная форма
83.
2. ПОРОКИ, СВЯЗАННЫЕ С НАЛИЧИЕМИЗБЫТОЧНЫХ (ДОБАВОЧНЫХ)
ДИЗЭМБРИОГЕНЕТИЧЕСКИХ ОБРАЗОВАНИЙ
1. Добавочное легкое (доля) с обычным
кровоснабжением
2. Добавочное легкое (доля) с аномальным
кровоснабжением (внедолевая
секвестрация)
3. Киста легкого с обычным кровоснабжением
4. Киста легкого с аномальным
кровоснабжением (внутридолевая
секвестрация) – 3-6 неделя.
5. Гамартохондрома и другие
опухолеподобные образования
84.
Врожденная бронхоальвеолярная киста(с обычным кровоснабжением)
- нарушение развития на уровне бронхоальвеолярного ветвления
• В капсуле - элементы бронхиальной или
альвеолярной стенки
• Одиночная или множественные
• Бессимптомно до момента нагноения, затем
-клиника рецидивирующего воспаления
• Осложенные, неосложненные
• Локализация – 2/3 случаев верхняя доля
левого легкого
85.
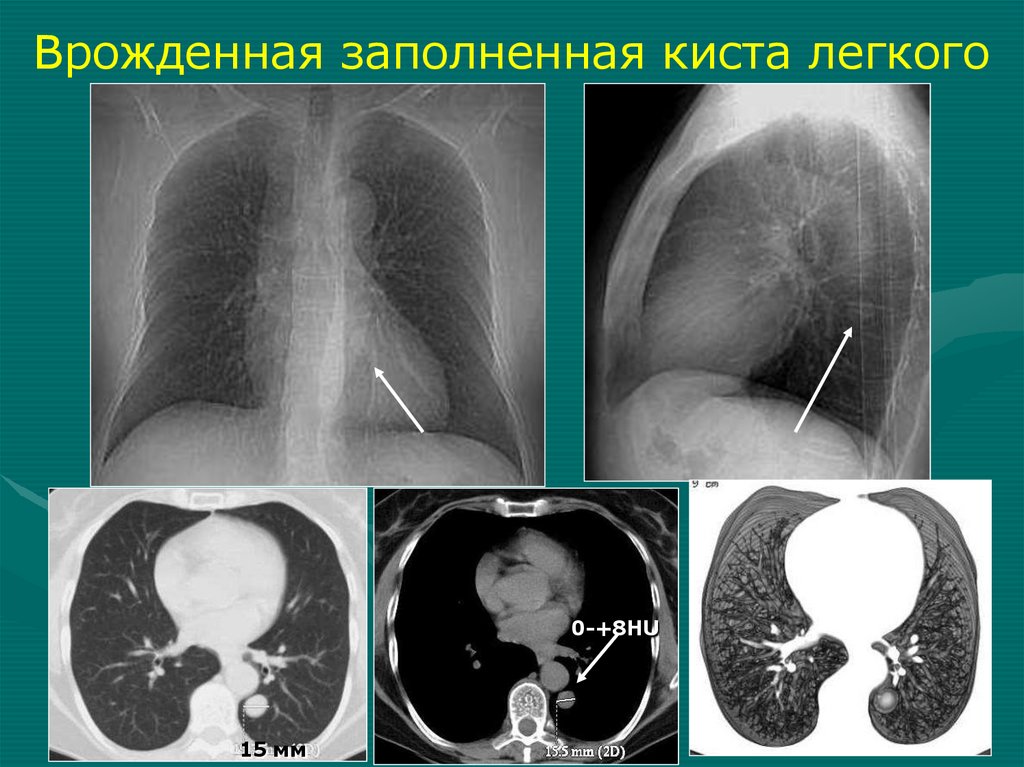
Неосложненная киста1. Правильная округлая или овальная форма
2. Легочная ткань вокруг не изменена или
рисунок слегка деформирован
3. Структура однородная
4. Визуально - плотность высокая,
денситометрическая плотность
соответствует жидкости
5. После опорожнения – воздушная полость с
тонкой, равномерной стенкой
6. М.б. горизонтальный уровень жидкости
7. При бронхографии – чаще не
контрастируется, бронхи раздвинуты,
оголены
86.
Врожденная заполненная киста легкого0-+8НU
15 мм
87.
Врожденнаявоздушная киста
• Дренирующий
бронх не виден
•Бронхи огибают
кисту
88.
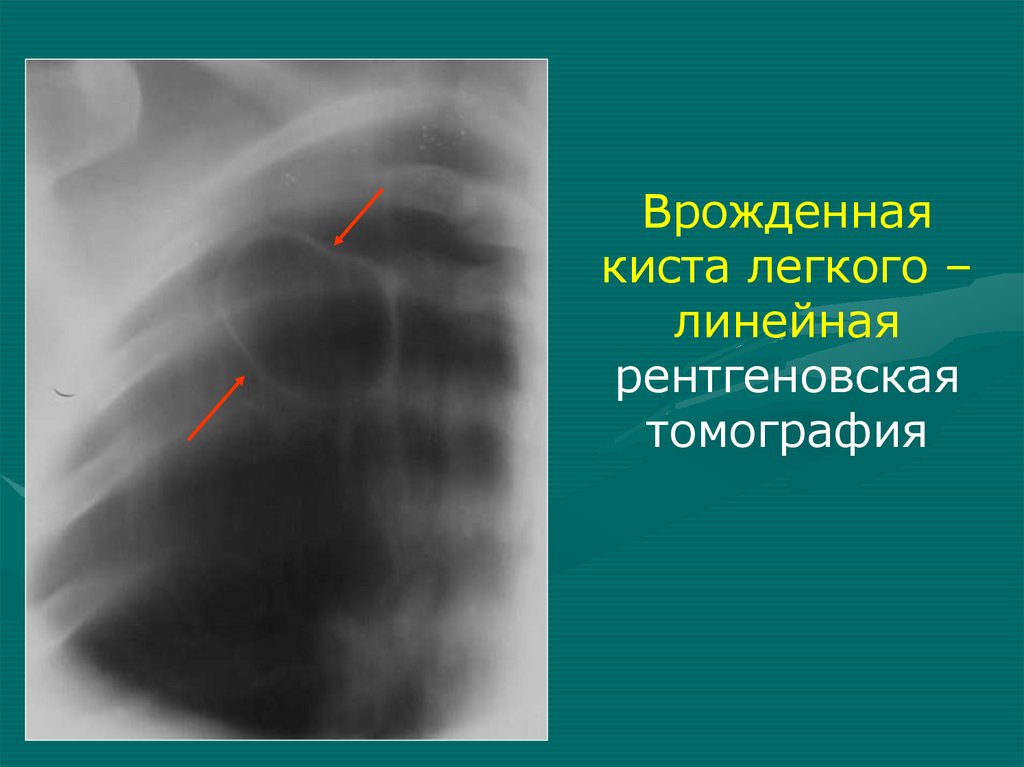
Врожденнаякиста легкого –
линейная
рентгеновская
томография
89.
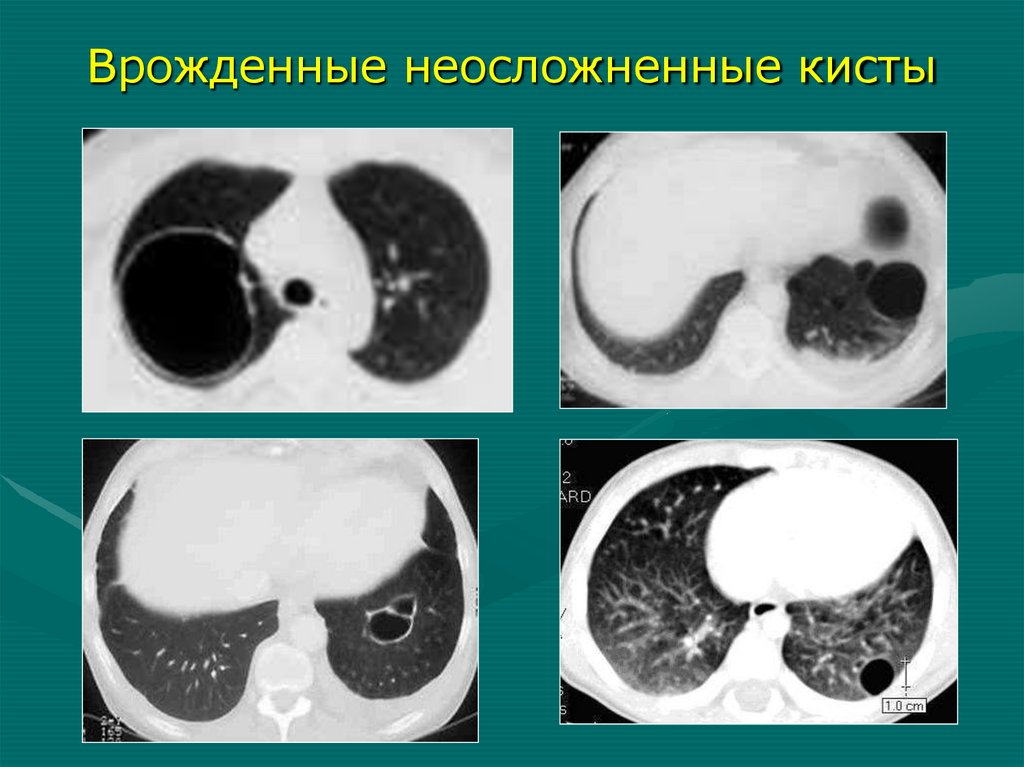
Врожденные неосложненные кисты90.
Осложненная кистаНагноение:
• Зона инфильтрации вокруг меньше, чем
при абсцессе.
• Может быть пневмосклероз.
• Стенки утолщены, но равномерные
• Жидкое или густое содержимое
• М.б. длительное увеличение
лимфатических узлов
Раздутая киста (клапанный механизм):
• Напоминает напряженный пневмоторакс
91.
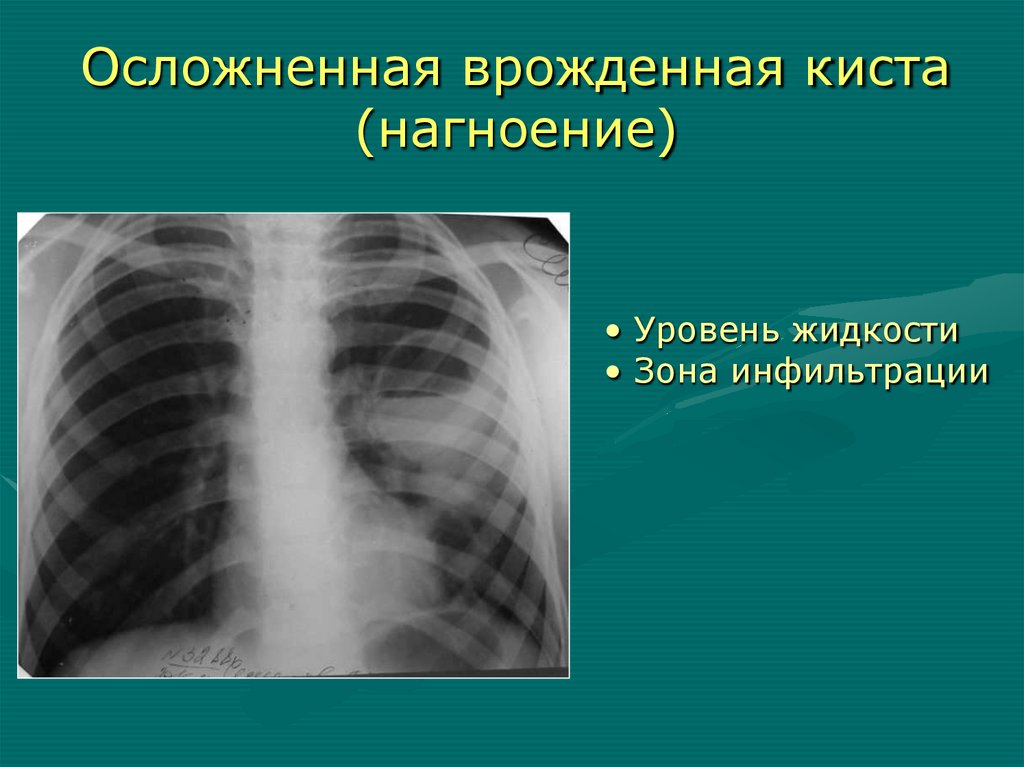
Осложненная врожденная киста(нагноение)
• Уровень жидкости
• Зона инфильтрации
92.
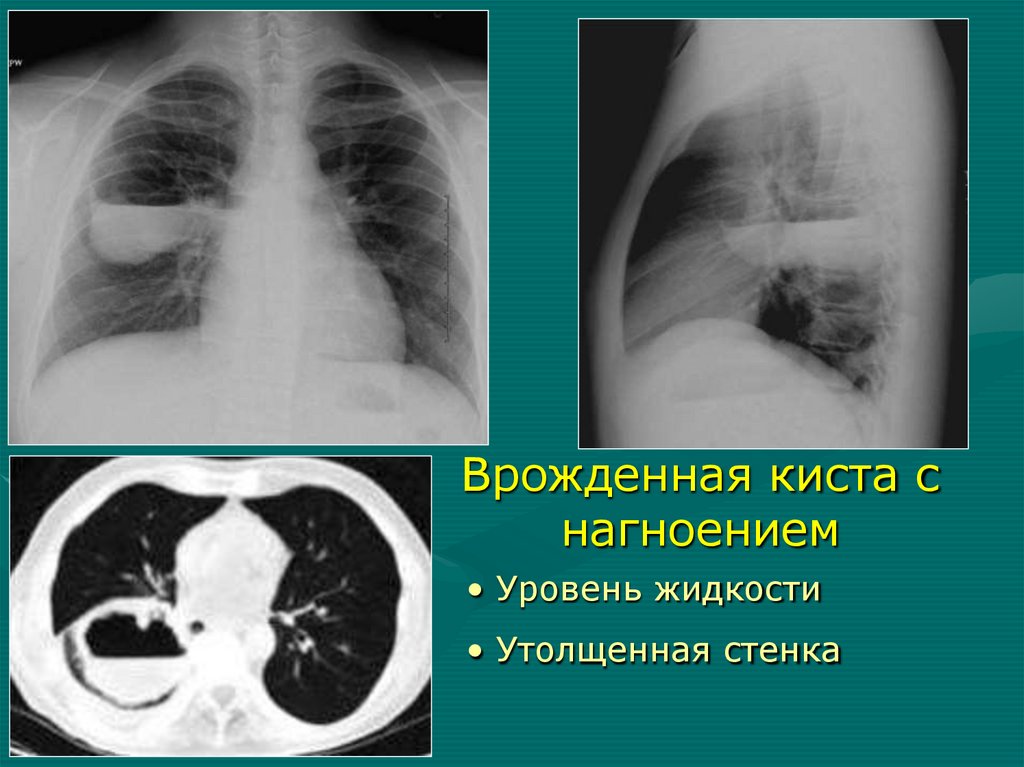
Врожденная киста снагноением
• Уровень жидкости
• Утолщенная стенка
93.
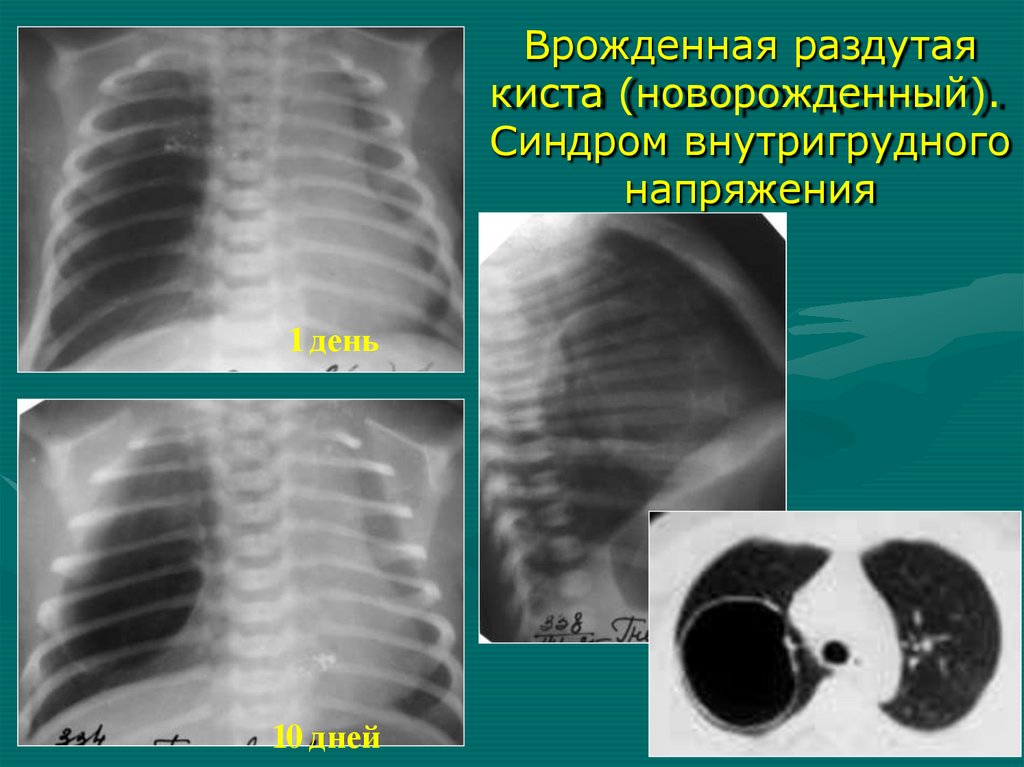
Врожденная раздутаякиста (новорожденный).
Синдром внутригрудного
напряжения
1 день
10 дней
94.
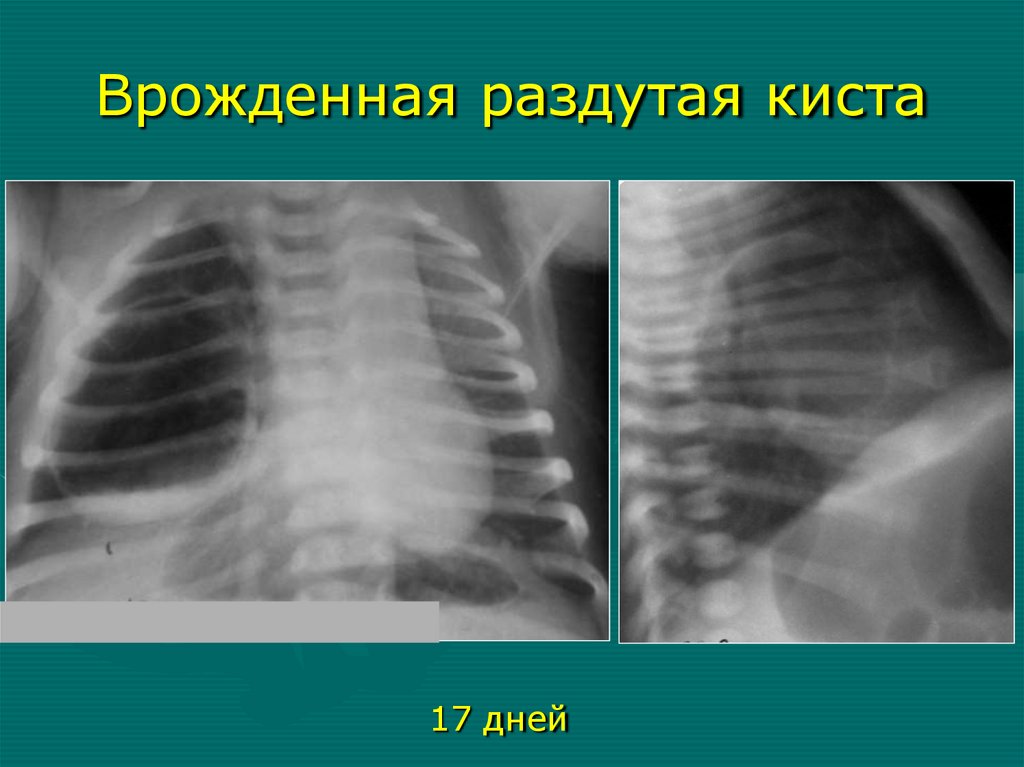
Врожденная раздутая киста17 дней
95.
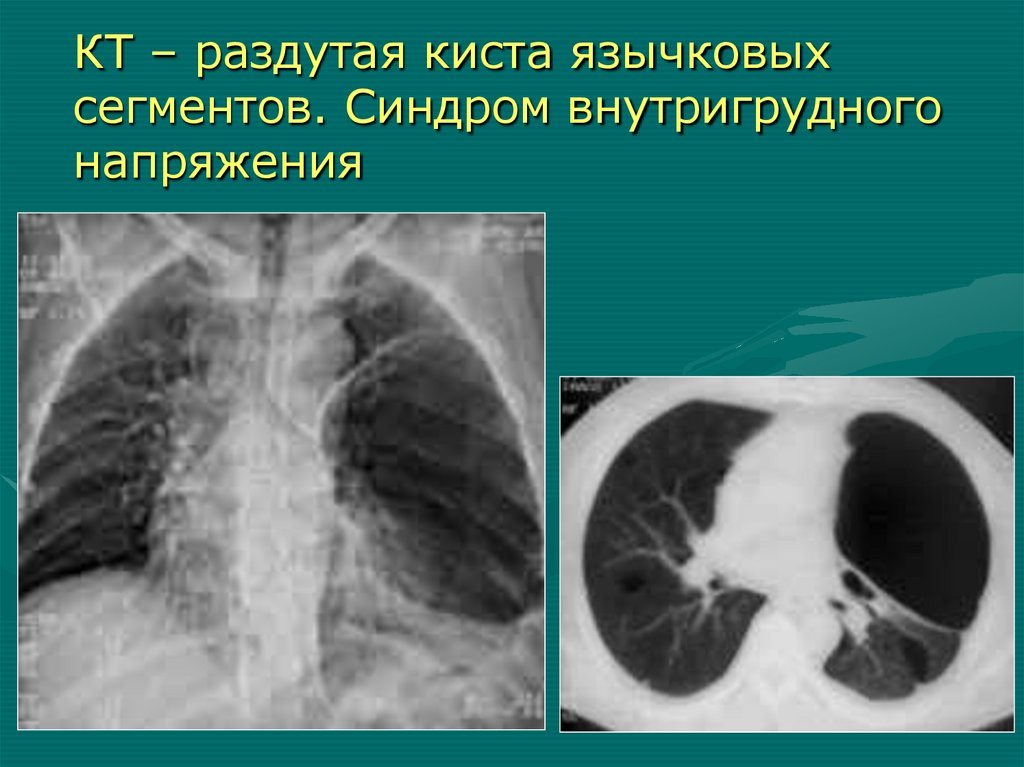
КТ – раздутая киста язычковыхсегментов. Синдром внутригрудного
напряжения
96.
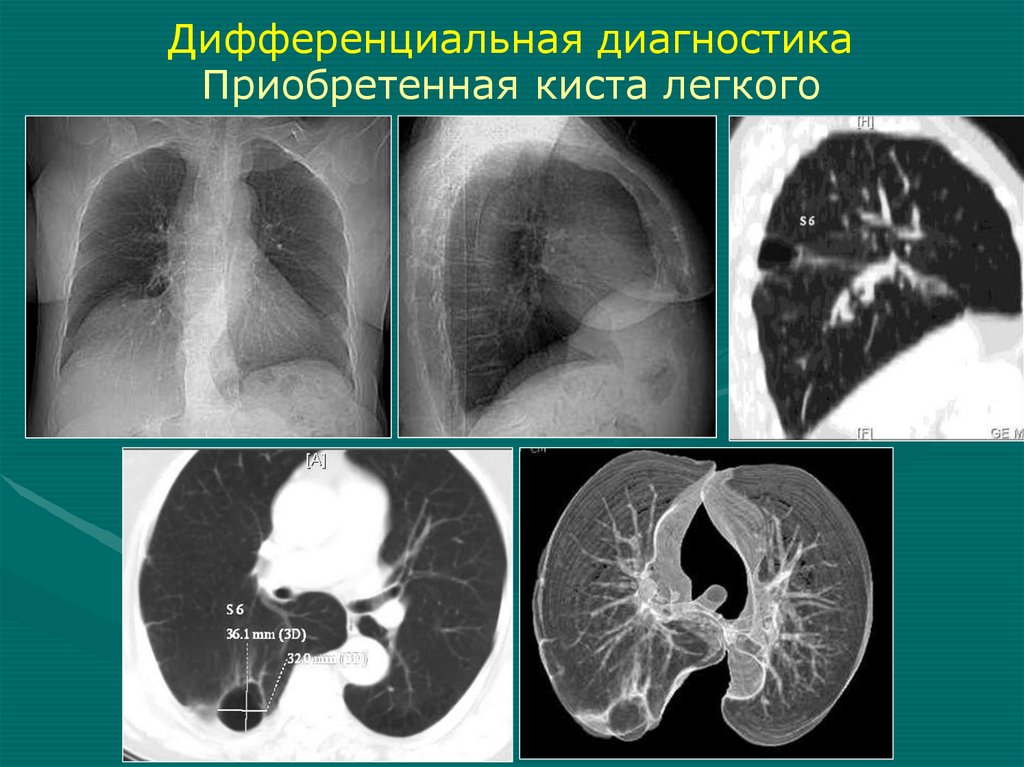
Дифференциальная диагностикаврожденной кисты легкого
• Приобретенная киста
• Ретенционная киста
• Дермоидная киста (тератома)
• Эхинококковая киста
97.
Приобретенная киста1. Неправильная
форма
2. Утолщенные
неравномерные
стенки
3. Изменения в
легочной ткани
вокруг кисты
?
4. Связь с крупным
бронхом
98.
Дифференциальная диагностикаПриобретенная киста легкого
99.
Приобретеннаякиста легкого
КТ
100.
Приобретенная киста.Дренирующий бронх
101.
Дифференциальная диагностикаВрожденная киста легкого
102.
Ретенционнаякиста
1. Неправильная
ветвистая форма
2. Связь с бронхом
1
3. Измененная
легочная ткань
4. Перенесенные
воспаления
2
103.
Ретенционная киста104.
Легочная секвестрация (Pryce,1946).
Порок развития, характеризующийся
наличием участка легочной ткани,
расположенного внутри легкого или вне
его, не связанного с бронхиальной
системой легкого, содержащего элементы
бронхиальной и альвеолярной ткани.
- питается за счет аномальной артерии,
отходящей от аорты или ее ветвей, отток
крови - в непарную или полую вену.
- 3-6 неделя эмбриогенеза
- 1% оперированных по поводу хронических нагноений легких
105.
Внутрилегочная секвестрация – аномальныйучасток расположен внутри легочной ткани,
не имеет плеврального отграничения.
Внелегочная секвестрация – аберрантное
легкое, доля. Имеет висцеральную плевру, может
располагаться как внутри легкого, так и вне его.
Морфологически – плот- Внутридолевая
ный желтоватый пигментированный участок с одной
или несколькими кистами.
Клиника – хронического
нагноительного процесса.
секвесирация
Внедолевая
секвестрация
106.
Р-диагностика секвестрации1. Все признаки кисты (заполненной или
вскрывшейся)
2. Локализация: 80% - 10 сегмент, 12% 10+6 сегменты 6% - 6 сегмент., 1-2% средняя и верхняя доли
3. Аортография – дополнительный сосуд,
отходящий от аорты или ее ветвей к
кисте, обычно проходит в толще легочной
связки
4. Дифференциальная диагностика:
бронхоальвеолярная киста, абсцесс,
новообразование, туберкулез
107.
Внутрилегочнаясеквестрация
108.
Внутрилегочнаясеквестрация.
КТ.
Артериальная
фаза
109.
Аномальный сосуд, отходящий от аортыЧС
ВБА
КТ-АГ. 3D объемная
реконструкция
МР-АГ
110.
Легочная секвестрация.Аномальный сосуд, отходящий от аорты выше
диафрагмы
111.
Внутрилегочнаясеквестрация
Аортография
Динамика
112.
Легочнаясеквестрация
КТ
АГ
113.
Нагноившаяся киста? Секвестрация?114.
МР-ангиография.Внутрилегочная секвестрация
115.
Гамартохондрома• Нарушение развития мезо- и энтодермы
• Макроскопически – образование
шаровидной формы, эластической
консистенции, с мелкобугристой
поверхностью (дольчатое строение)
• Капсула отсутствует, есть ложе
• Микроскопически: между хрящевыми
элементами включения миксоидной,
волокнистой соединительной, мышечной,
жировой, сосудистой ткани
116.
По расположению в легком:• Внутрилегочные
• Энедобронхиальные
• Диффузный гамартохондроматоз
117.
Ретгенологические признакигамартохондромы
1.
2.
3.
4.
Правильная форма
Четкие гладкие или волнистые контуры
Средняя интенсивность
Включения извести (глыбки, слоистость,
инкрустации)
5. Симптом «контрастной каймы»
(Рождественский А.И., 1966)
6. Окружающая легочная ткань не изменена
7. Бронхи, сосуды огибают образование
118.
Гамартохондрома119.
Гамартохондрома КТ120.
ГамартохондромаКАЛЬЦИНАТЫ
121.
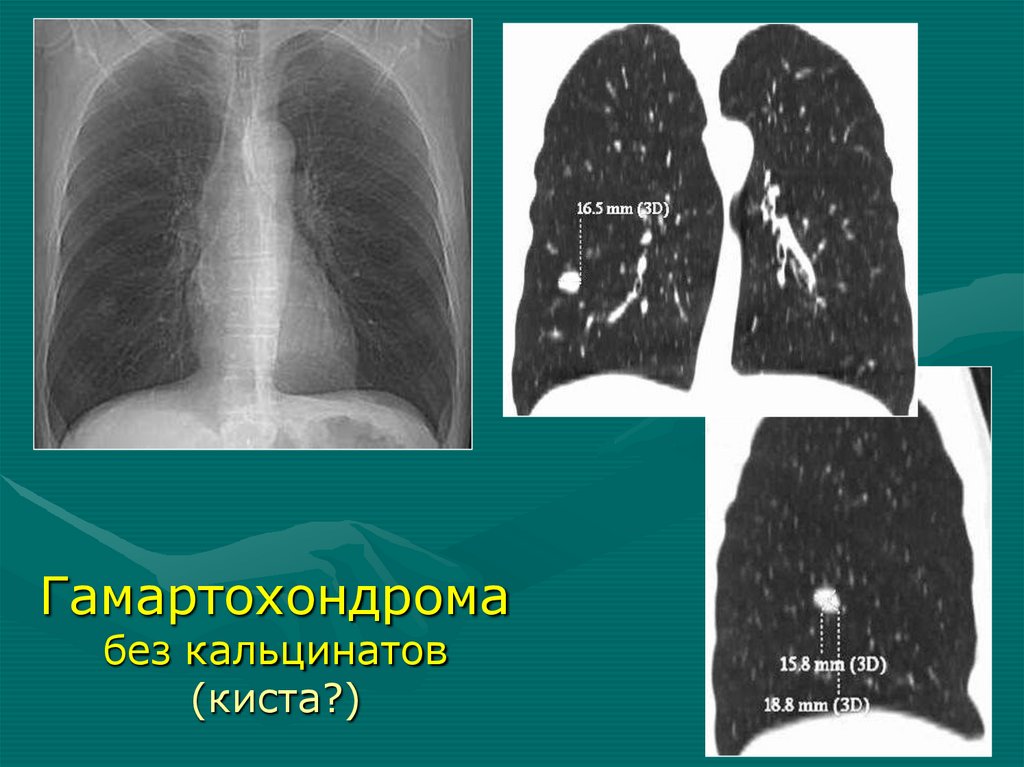
Гамартохондромабез кальцинатов
(киста?)
122.
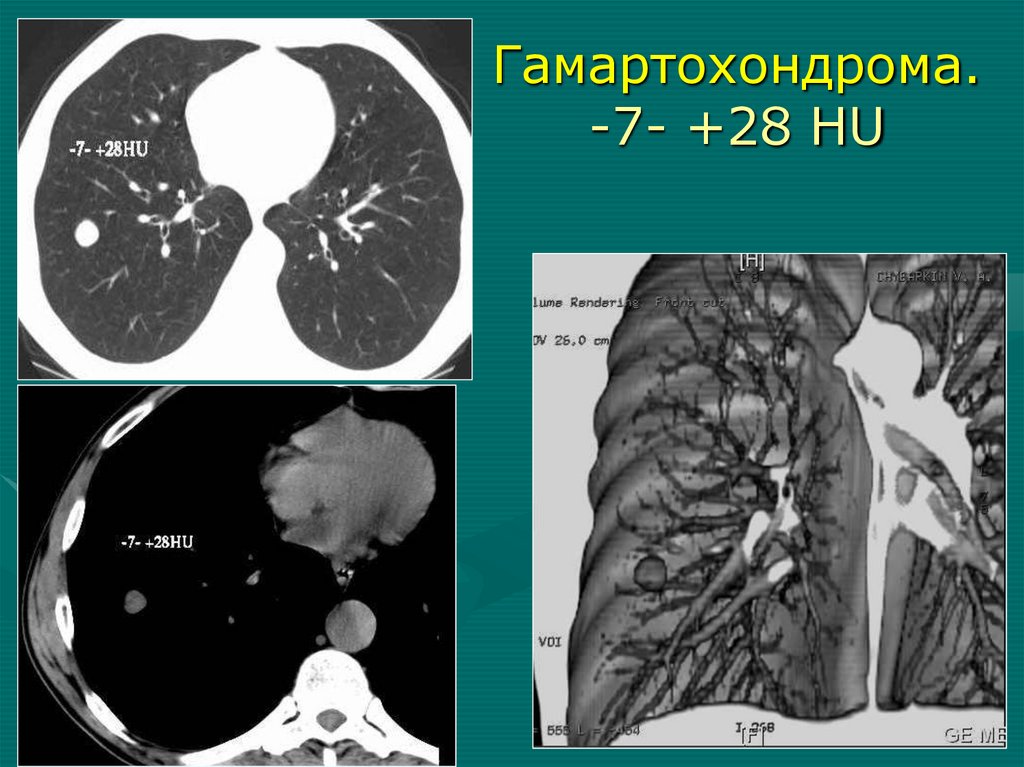
Гамартохондрома.-7- +28 HU
123.
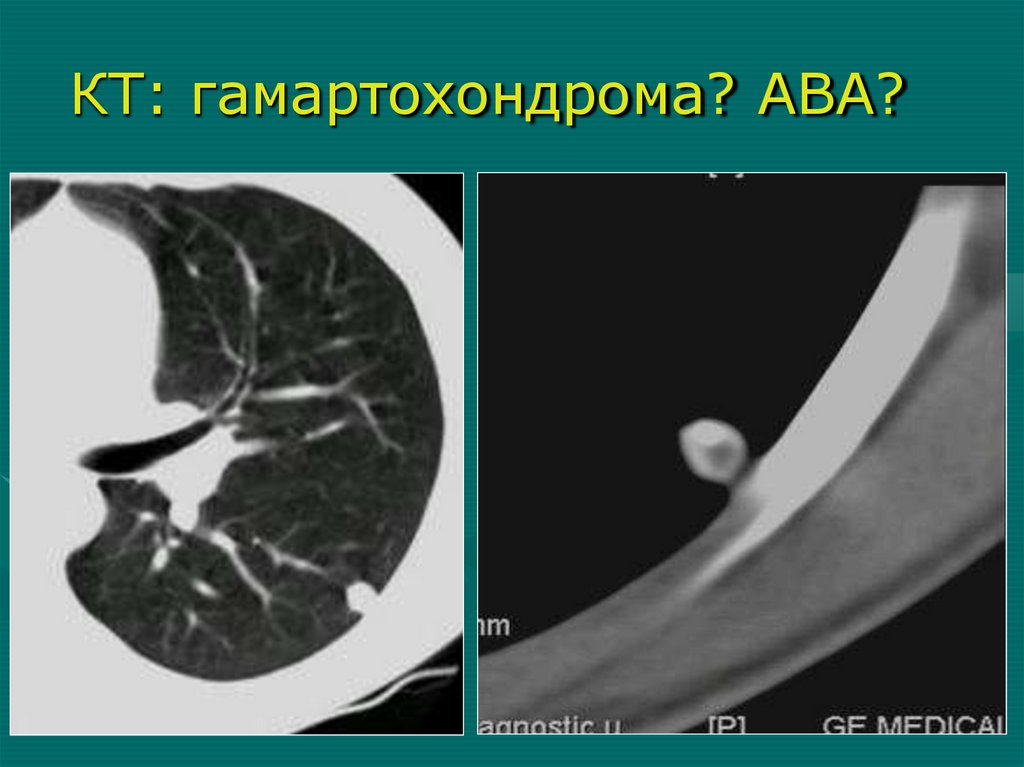
КТ: гамартохондрома? АВА?124.
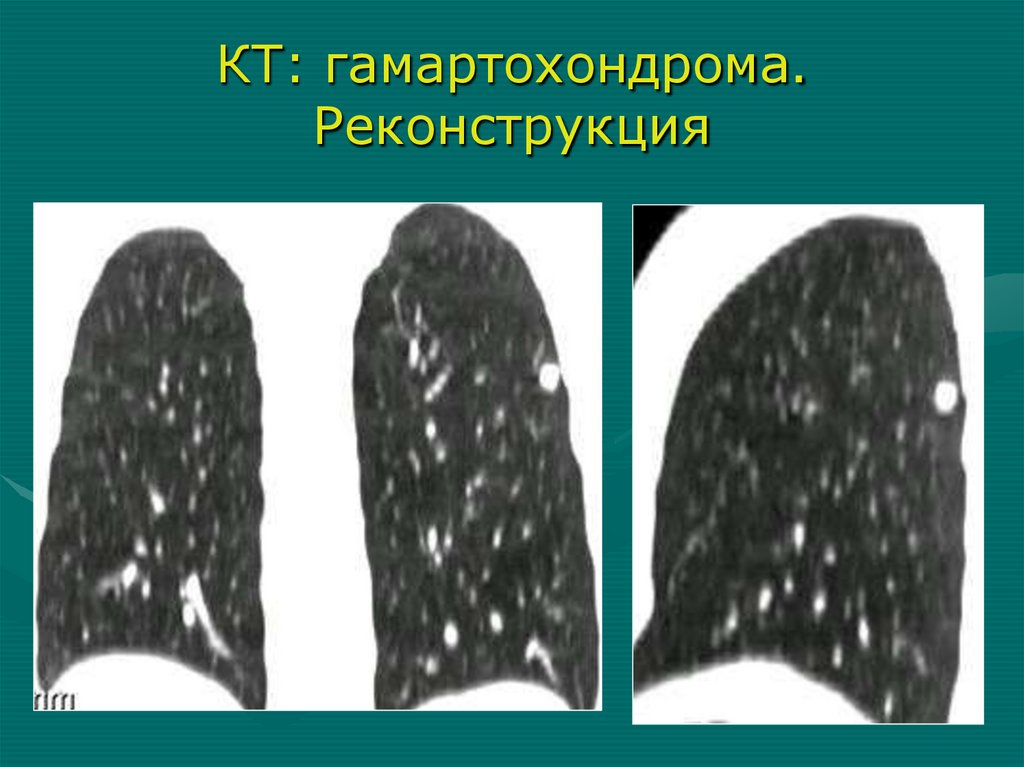
КТ: гамартохондрома.Реконструкция
125.
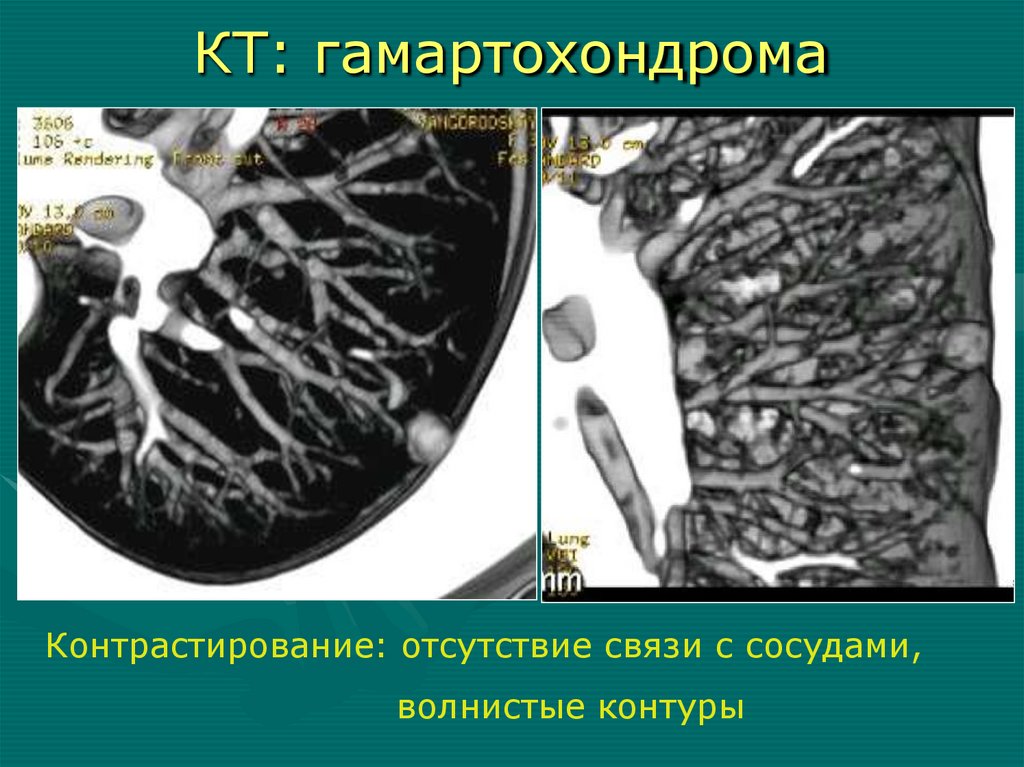
КТ: гамартохондромаКонтрастирование: отсутствие связи с сосудами,
волнистые контуры
126.
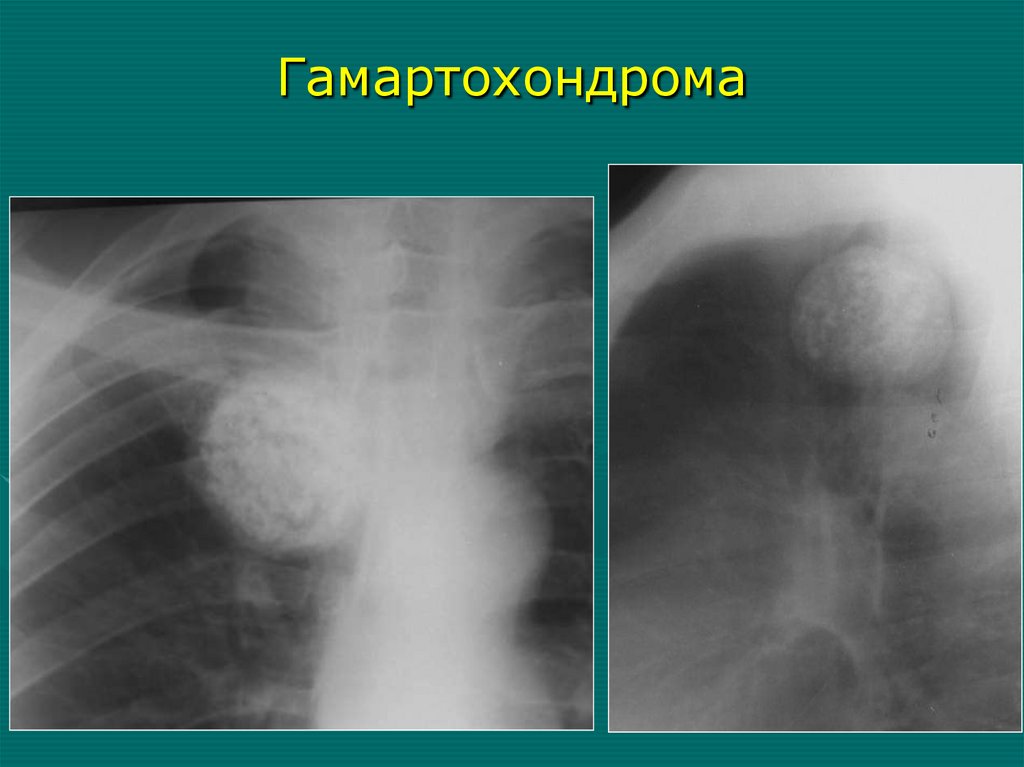
Гамартохондрома127.
АНОМАЛИИ РАЗВИТИЯ КРОВЕНОСНЫХ ИЛИМФАТИЧЕСКИХ СОСУДОВ ЛЕГКОГО
• Аневризма легочной артерии и ее
ветвей
Артериовенозные свищи (аневризмы)
Стенозы легочной артерии и ее ветвей
Варикозное расширение легочных вен
Лимфангиоэктазии и другие аномалии
лимфатических сосудов легкого
128.
АВ-свищ – патологическое соустьемежду атрерией и веной на уровне
крупных сосудов, располагается вблизи
корня
АВА – патологическое соустье
между
артерией и веной на уровне мелких
сосудов.
АВ-свищ и АВА характеризуются
сбросом венозной крови в артериальное
русло. Размеры АВА и степень сброса не
зависят от ее расположения
129.
Рентгенологические признаки АВА1.
2.
3.
4.
5.
6.
7.
8.
9.
Может быть одиночная или множественные АВА
Форма: шаровидная, овальная, в виде конгломерата,
четок, гантели, «боксерской перчатки», гроздьевидная,
штопорообразная, веретенообразная, неправильная,
смешанная
Локализация: чаще нижние доли
Тень однородная, средней интенсивности, может быть
негомогенной
Контуры: четкие
Рентгеноскопия: пульсирует синхронно с аортой
Линейная или КТ: вблизи АВА – расширенные или
деформированные сосуды (артерия и вена)
Бронхография: бронхи раздвинуты
АГ, КТАГ (реконструкции!): контрастируется в артериальную фазу, сохраняется в венозную и отсроченную фазу.
Видна связь с ветвью легочной артерии и вены
130.
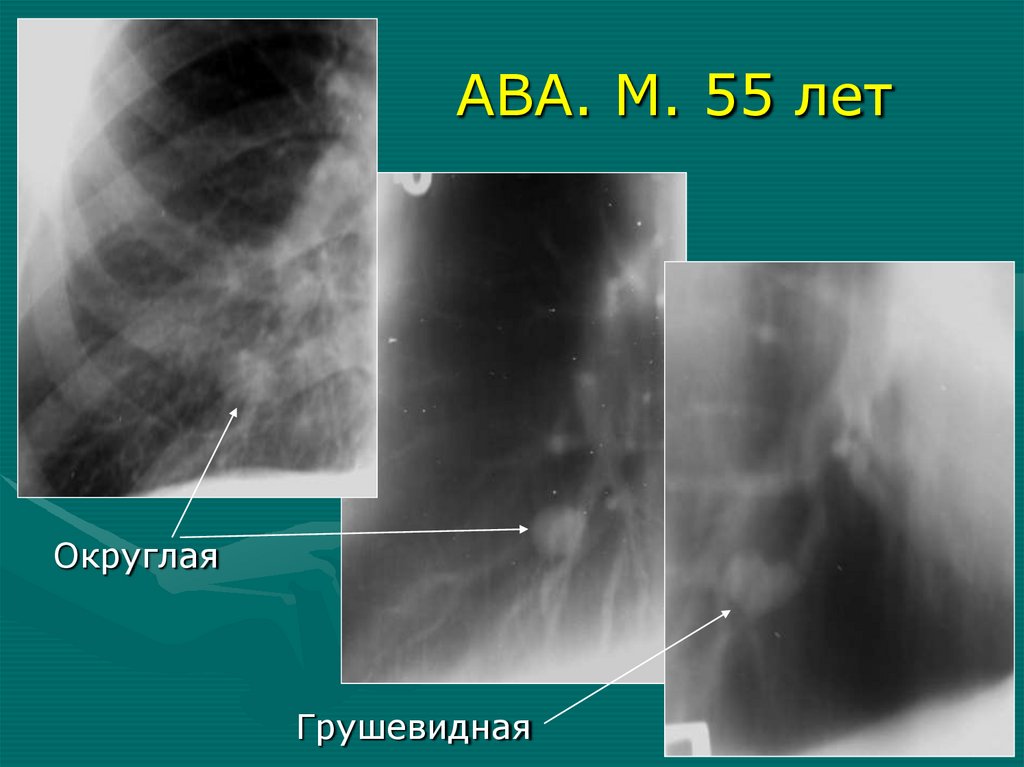
АВА. М. 55 летОкруглая
Грушевидная
131.
АВА: КТ,объемная
реконструкция.
Связь с артерией
и веной
132.
АВА133.
КТ АГ3D
реконструкция
134.
АВАгроздьевидной
формы
135.
НЕОБЫЧНОЕ РАСПОЛОЖЕНИЕАНАТОМИЧЕСКИХ СТРУКТУР ЛЕГКОГО,
МОГУЩЕЕ ИМЕТЬ КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ
• Доля непарной вены
• "Зеркальное" легкое
• Обратное расположение
легких
• Трахеальный бронх
136.
Непарная вена137.
Бронх к доле непарной веныможет отходить:
1. Непосредственно от трахеи – 2%
2. От правого главного бронха
(сепарация верхнедолевого)- 3%
3. От угла между правым главным и
верхнедолевым бронхом – 2%
4. От верхнедолевого бронха – удвоение
Б1 или Б2 – 78%
5. От Б1 как субсегментарный бронх –
15%
138.
Прямой признак доли непарной вены• Дугообразная волосяная линия,
направленная от верхушки легкого
(выше ключицы) к верхнему отделу
корня и заканчивающаяся вблизи корня
фигурой капли
139.
Доля непарнойвены
140.
Долянепарной вены.
КТ
Дупликатура плевры
V. azygos
141.
Долянепарной вены.
КТ
142.
Доля непарной вены с воспалительнымпроцессом. Дифференциальная диагностика
143.
Доля непарной веныДифференциальная диагностика
прямо
С поворотом
144.
• Обратное расположение легких –правое имеет 2-долевое строение,
левое – 3-долевое
• «Зеркальное» легкое –
обратное расположение легких и
органов средостения (входит в
триаду синдрома Картагенера)
145.
«Зеркальное»легкое
!
!
146.
Синдром Картагенера(3 года, близнец)
R
• «Зеркальное» легкое
•Обратное
расположение
внутренностей
• Хр. риносинуит
•Синдром дисфункции
ресничек
• 2-ст. бронхоэктазы
147.
Аномалии развития бронхов• Сепарация (разделение)- раздельное
отхождение бронхов, в норме отходящих одним
стволом
• Фузия (слияние) – совместное отхождение
бронхов, в норме отходящих раздельно
• Дислокация (проксимальная, дистальная) –
смещение бронхов краниально или каудально,
но в пределах того ствола, от которого они
отходят в норме
• Транспозиция– перемещение бронха выше или
ниже обычного ствола отхождения
• Аномалии количества, калибра, направления
148.
Трахеальный бронх –это бронх, отходящий от трахеи
• Трахеальный бронх может быть:
- сверхкомплектный бронх
- верхнедолевой бронх или бронх
одного из сегментов верхней доли,
перемещенный в трахею
• Трахеальная доля – участок легкого,
вентилируемый трахеальным бронхом,
отделенный от остального легкого
плеврой
149.
Трахеальный бронхВерхнедолевой
бронх
Б1
Б 2+3
Транспозиция в/долевого
бронха в трахею
Сепарация в/долевого бронха с
транспозицией Б-1 в трахею
150.
КТ. Трахеальный бронх.Транспозиция верхнедолевого бронха в трахею
Признаки ХНЗЛ
трахеальной доли
151.
КТ. Трахеальный бронх.Объемные
реконструкции
•Транспозиция верхнедолевого
бронха в трахею
• Признаки ХНЗЛ трахеальной доли
152.
КТ. Сепарация правогов/долевого бронха с
транспозицией Б 1 в
трахею
В 2,3
153.
МРТ. Сепарация правого в/долевого бронха странспозицией Б1 в трахею
154.
Сепарация бронхаКраниальная дислокация Б 1
155.
ЛОКАЛИЗОВАННЫЕ(ОГРАНИЧЕННЫЕ) АНОМАЛИИ
СТРОЕНИЯ ТРАХЕИ И БРОНХОВ
• Ограниченный стеноз трахеи и крупных
бронхов
• Дивертикул бронха
• Трахеобронхопищеводные свищи
156.
Дивертикул промежуточного бронха157.
Дивертикулпромежуточного
бронха
• 3D реконструкция
• Виртуальная бронхоскопия
158.
Схемы трахеопищеводных свищейАтрезия пищевода 9%
Фистула без атрезии
Атрезия пищевода + фистула
159.
Трахеопищеводныйсвищ




























































 medicine
medicine