Similar presentations:
Раны. Классификация, ПХО, осложнения
1.
Раны. Классификация, ПХО,осложнения.
2.
-Под раной понимают механическоеповреждение кожных покровов или
слизистых оболочек с возможным
нарушением целостности
глубжележащих тканей.
-Ранение - механическое воздействие
на ткани и органы, влекущее за собой
нарушение их целостности с
образованием раны.
3.
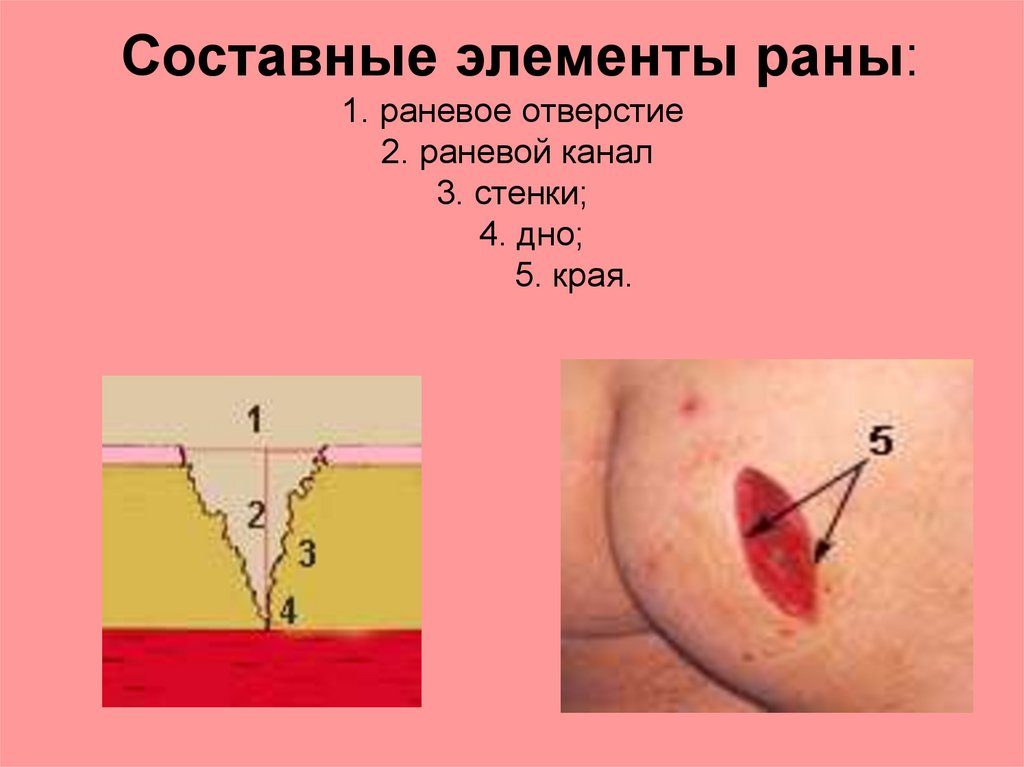
Составные элементы раны:1. раневое отверстие
2. раневой канал
3. стенки;
4. дно;
5. края.
4.
Классификация ранПо происхождению
По характеру повреждения
По характеру раневого канала
По характеру поражённых тканей
По степени контаминации
По течению раневого процесса
По локализации
По отношению к полостям тела
По воздействию внешних факторов
По времени после ранения
5.
Классификация ранПо обстоятельствам нанесения раны:
• операционные (преднамеренные),
• случайные (боевые и бытовые).
По виду ранящего орудия и механизму ранения:
• колотые,
• резаные,
• рубленные,
• ушибленные,
• рваные,
• размозженные,
• укушенные,
• скальпированные
• огнестрельные (пулевые, осколочные, минно-взрывные).
6.
По характеру раневого канала:• сквозные,
• касательные,
• слепые (часто содержат инородное тело на дне
раны).
По отношению к полостям тела:
• непроникающие,
• проникающие:
- без повреждения внутренних органов,
- с повреждением внутренних органов.
По глубине поражения:
• поверхностные,
• глубокие.
7.
По числу ранений у одного пострадавшего:• одиночные,
• множественные.
По наличию и степени развития раневой инфекции:
• асептические,
• бактериально загрязненные,
• инфицированные(гнойные, анаэробные, гнилостные
и т.д.).
По наличию осложнений:
• простые (неосложненные),
• осложненные (повреждение магистральных сосудов, нервов,
проникающие раны с повреждением внутренних органов, шок,
кровопотеря, множественные и комбинированные раны.)
8.
• Раны являются самыми распространеннымимеханическими повреждениями.
• В мирное время бытовые раны составляют 96% от
всех ран. Из них на колото-резаные раны приходится
90%, и на огнестрельные - 3%.
• 70% всех ран получают пострадавшие, находящиеся
в состоянии алкогольного опьянения.
9.
Клинические признаки ран:• боль, различная по интенсивности и по характеру в
зависимости от локализации раны на теле,
обширности поражения тканей;
• зияние раны – расхождение ее краев, что зависит от
пересечения эластических волокон кожи, структуры
поврежденных тканей и глубины раны; например,
полное рассечение мышц ведет к большому
расхождению краев раны. Наибольшая степень
зияния у глубоких ран на лице. Мимические мышцы
прикрепляются к коже. Пересечение их приводит к
увеличению раневого отверстия. Наименьшая
степень зияния у поверхностных ран, расположеных
по ходу эластических волокон кожи;
10.
• кровотечение сопровождает любую рану. Степеньвыраженности кровотечения зависит от количества и
калибра поврежденных при ранении сосудов;
• воспалительная реакция в тканях обусловлена
попаданием микробов в рану из окружающей среды,
с ранящего предмета, с одежды, с кожи
пострадавшего. Чем больше повреждены ткани в
момент травмы, тем более благоприятны условия
для жизнедеятельности микроорганизмов.
Клинические признаки воспаления – отек, гиперемия,
местное повышение температуры кожи;
• нарушение функции поврежденной части тела.
11.
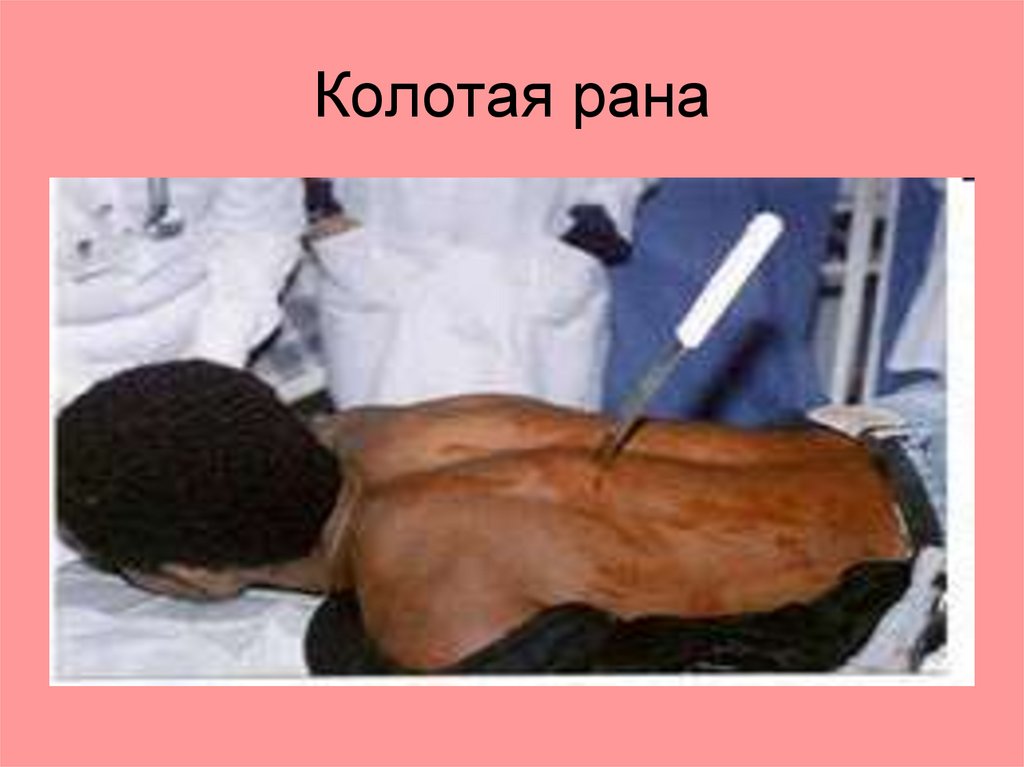
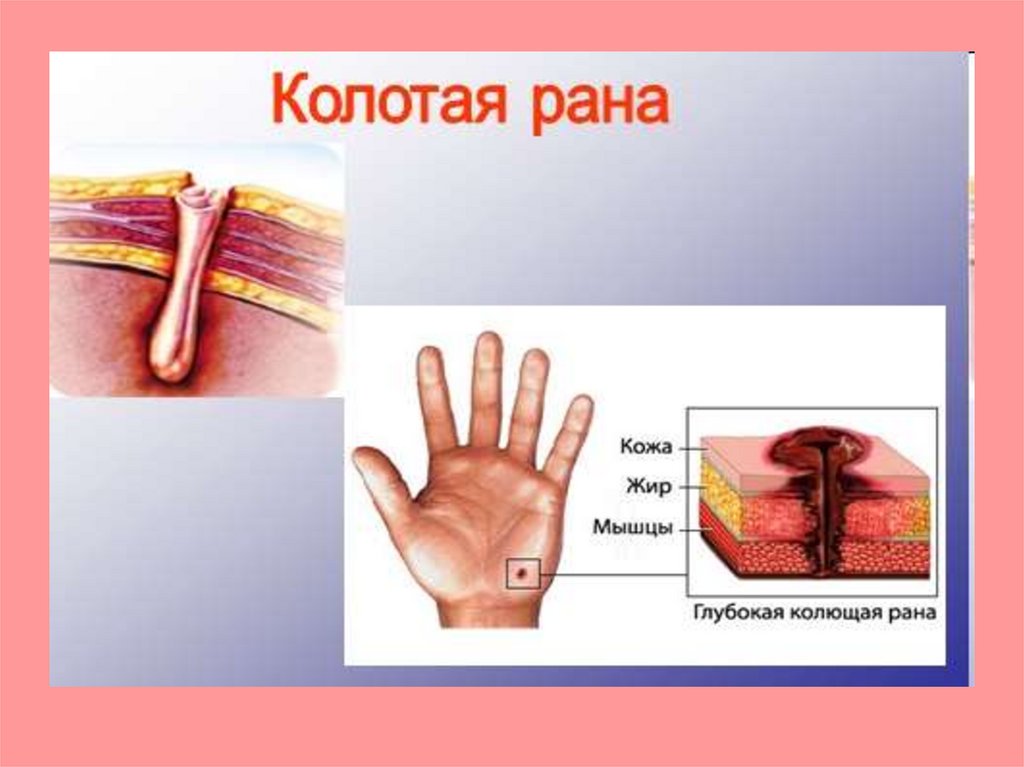
Колотые раны.Нож, финка, шило, отвертка, ножницы и др.
Особенность:
1. Превышение глубины, в большинстве
проникающие с повреждением внутренних
органов, имеют раневой канал.
2. Чаще инфицируются. Дном раны может
быть всё что угодно.
3. Поэтому при колотой ране ревизия должна
проводиться особенно тщательно.
12.
Колотая рана13.
14.
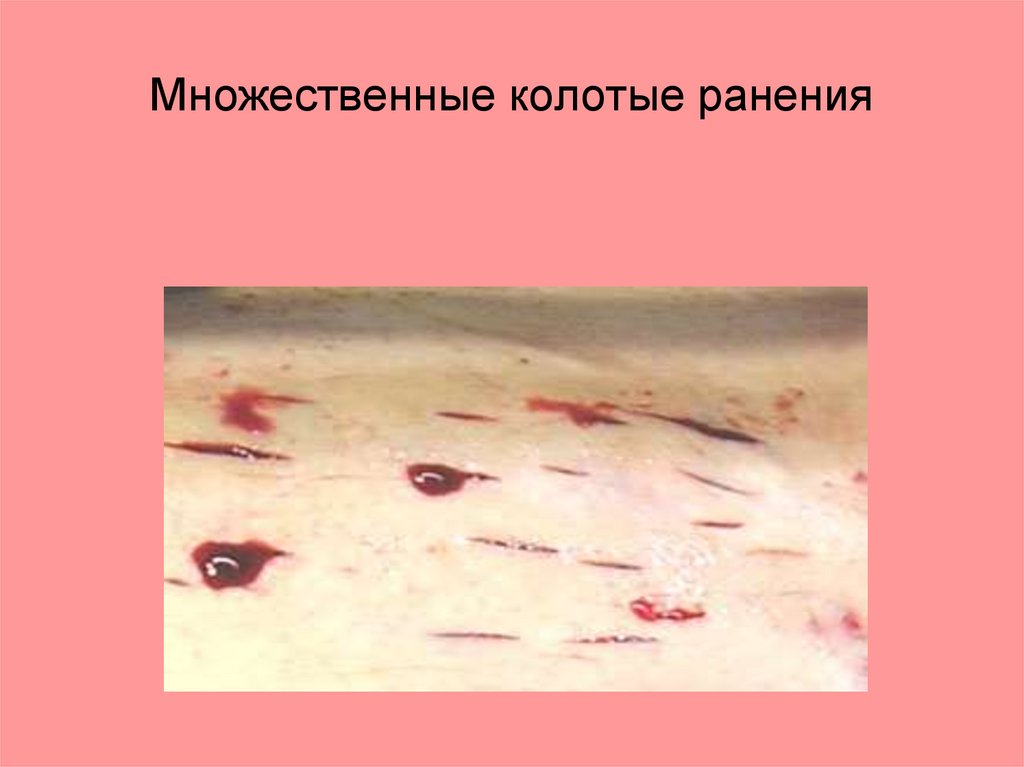
Множественные колотые ранения15.
Сквозное ранение ягодицы с инороднымтелом
16.
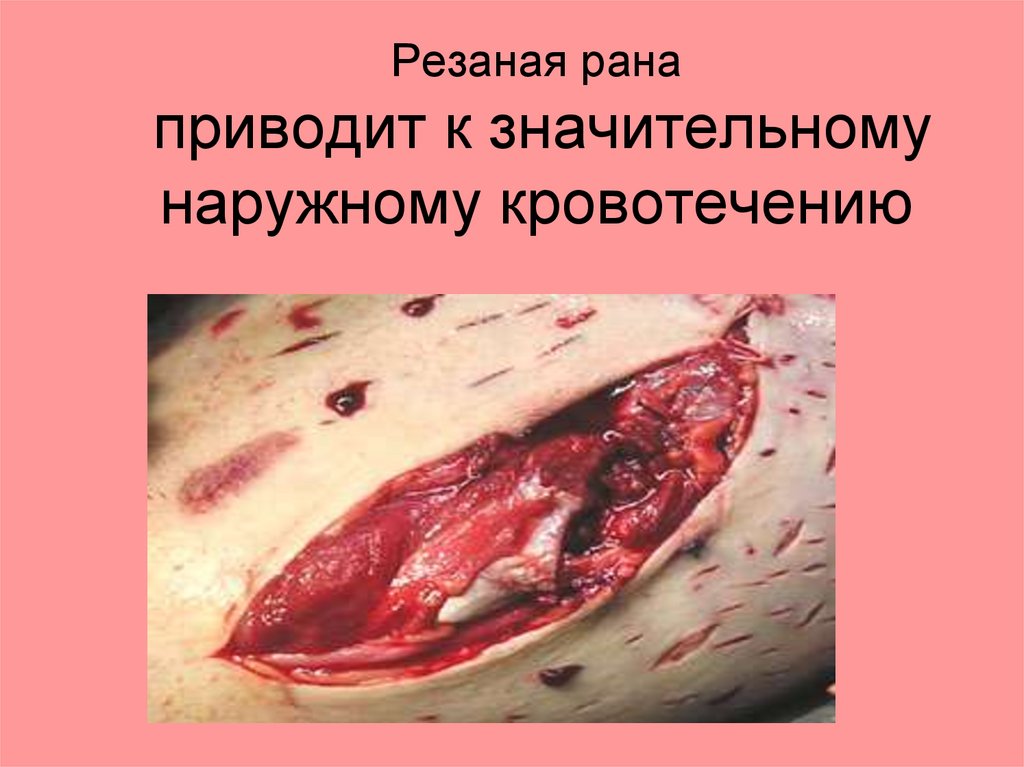
Резаные раны.Нож, финка, бритва.
Особенность:
1. Раны линейной формы, дно хорошо
просматривается.
2. Края и стенки ровные, без
кровоизлияний и размозжений, дно
ровное, чёткое.
3. Эти раны благоприятные при
обработке и заживлению.
17.
Резаная рана18.
Резаная рана19.
Резаная ранаприводит к значительному
наружному кровотечению
20.
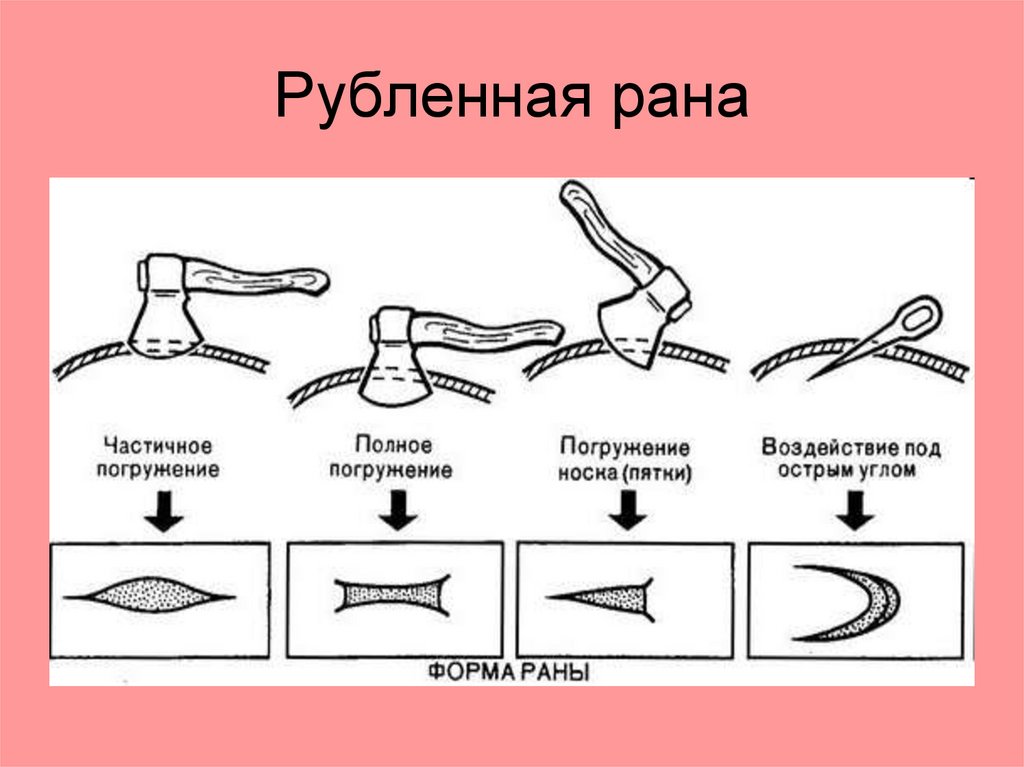
Рубленые раны.Топор, секач, лопата, шашка.
Особенность:
1. Большая глубина, часто с ампутацией.
2.Края и стенки имеют линейную форму,
но чёткость зависит от остроты орудия:
Острые - края и стенки раны ровные
и чёткие.
Тупые – края садненные, с
участками кровоизлияний.
21.
Рубленная рана22.
Рубленная рана23.
Рубленая рана предплечья24.
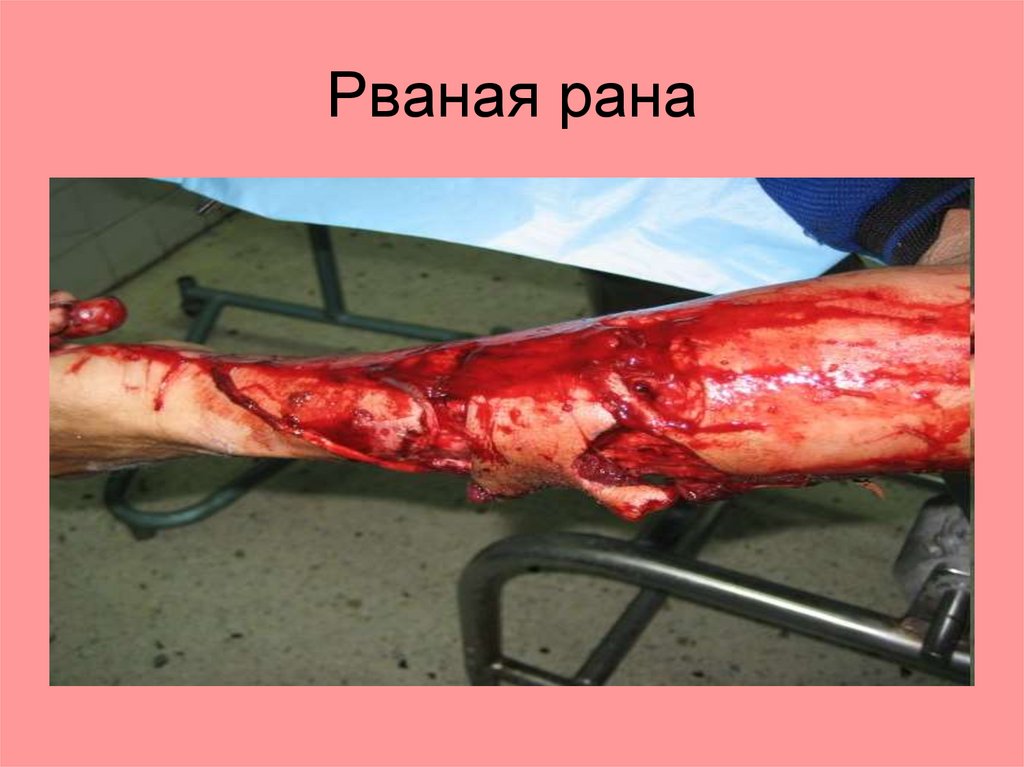
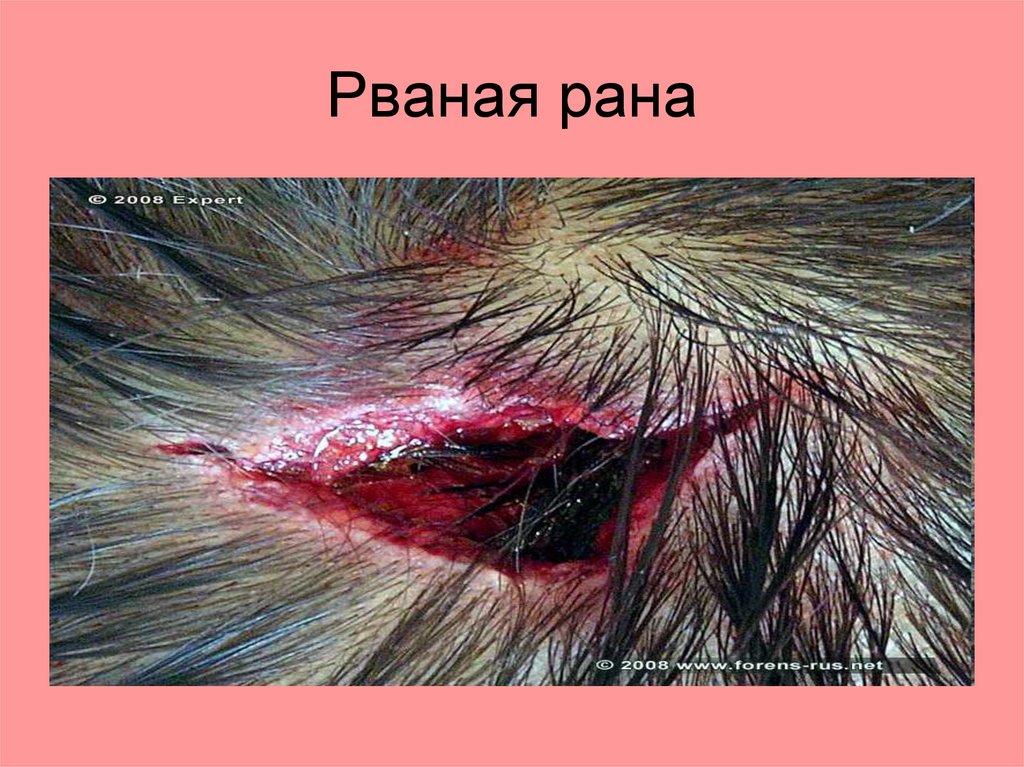
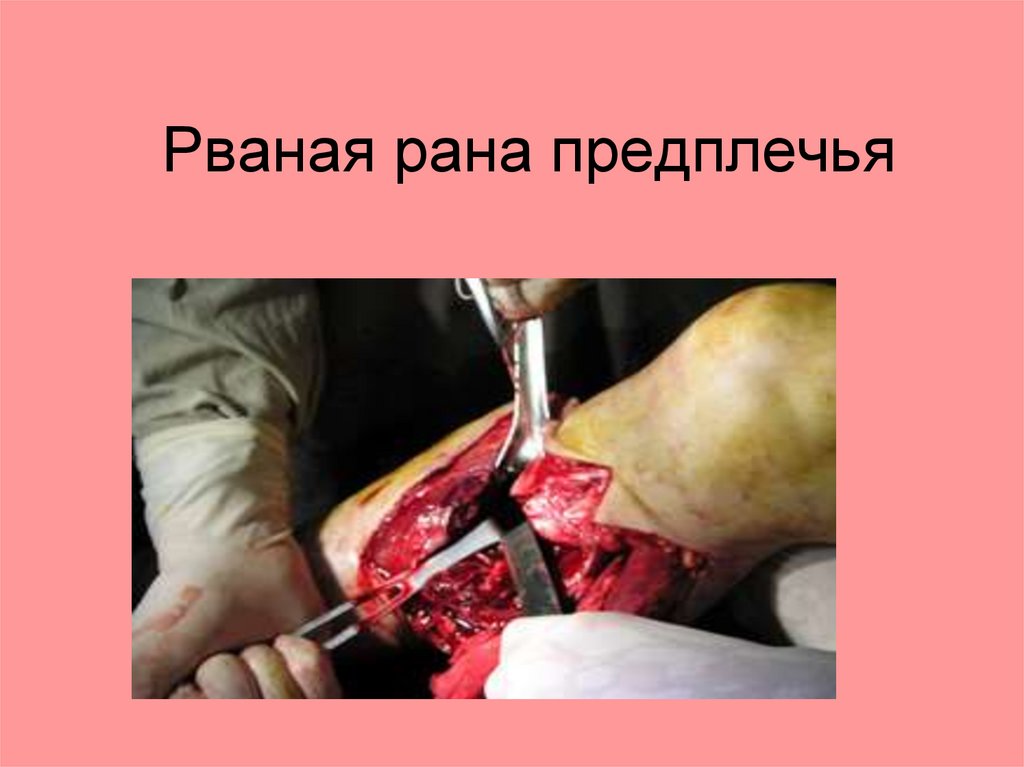
Рваные раны.Зацеп острыми крючками.
Особенность:
1. Раны поверхностные. Разрыв кожи и
подкожной клетчатки.
2. Края неровные.
3. Стенки, неровные, с участками
кровоизлияний.
4. Дно раны с кровоизлияниями,
неровное.
25.
Рваная рана26.
Рваная рана27.
Рваная рана предплечья28.
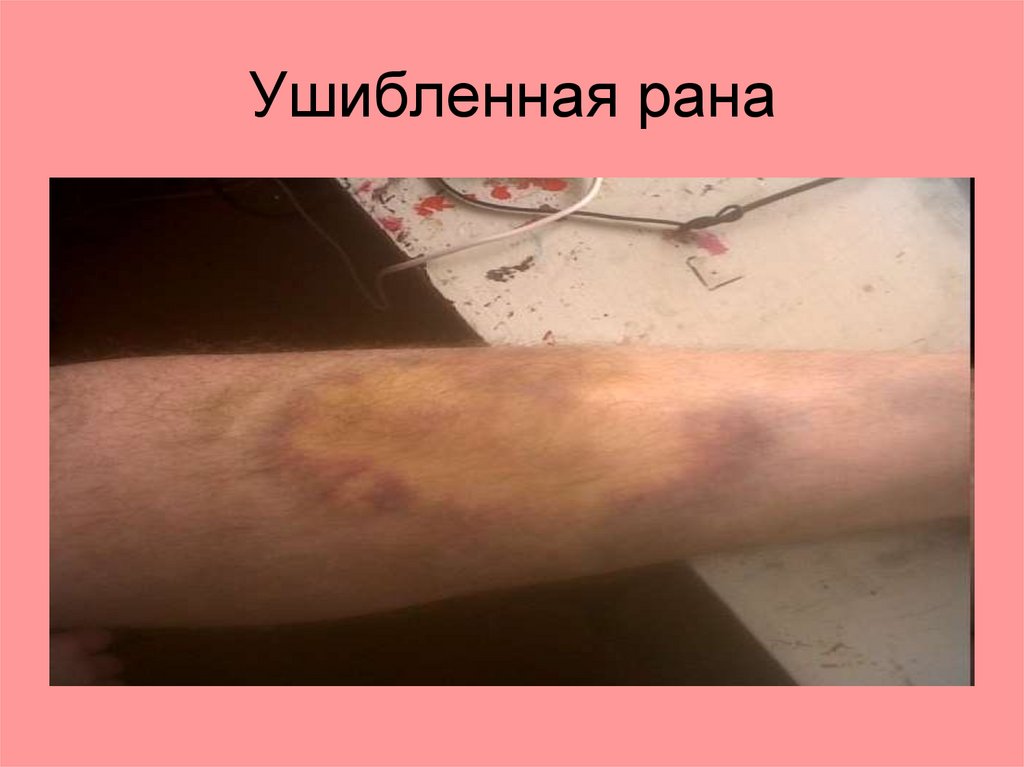
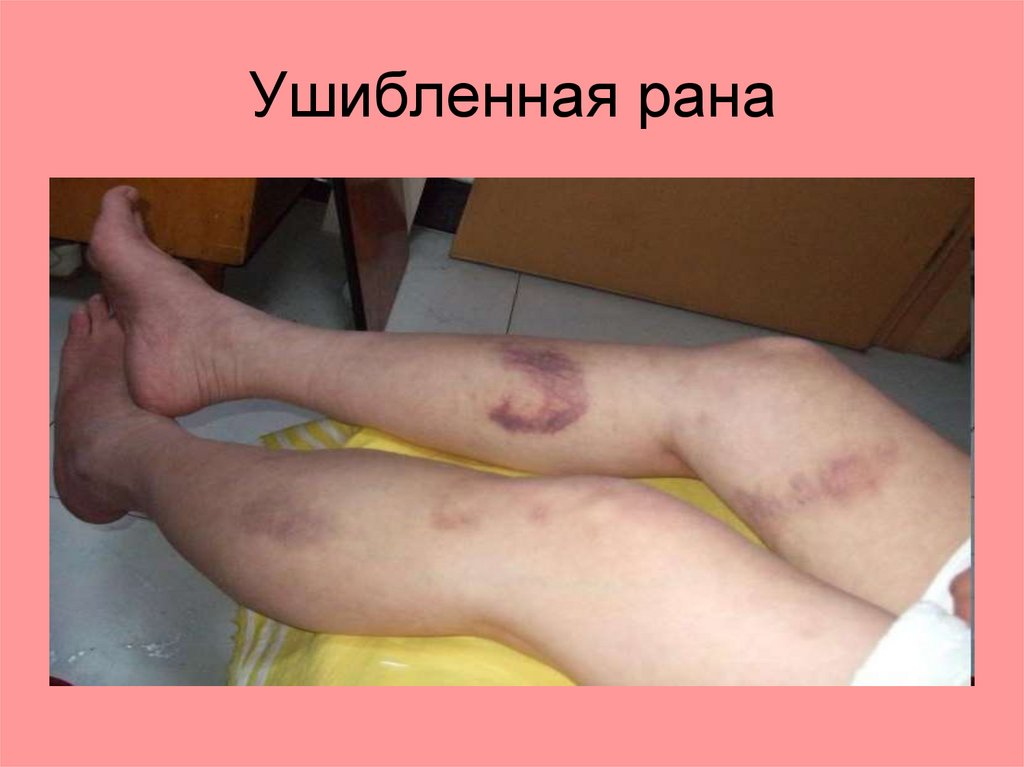
Ушибленные раны.Палка, кирпич, камень, бутылка
Особенность:
1. Поверхностные, часто повреждения
внутренних органов: на голове - ЧМТ, и
т.д.
2. Края раны различной формы.
3. Дно всегда имеет обширные
кровоизлияния и размозжения.
4. Такие раны, заживают под струпом.
29.
Ушибленная рана30.
Ушибленная рана31.
Ушибленная рана32.
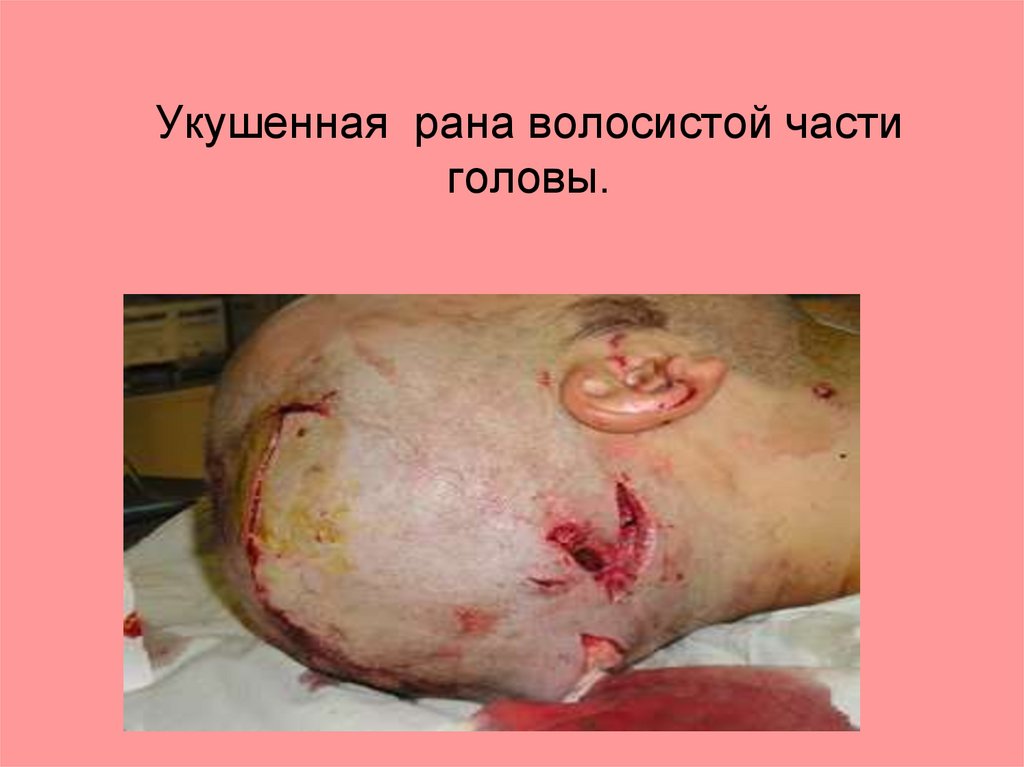
Укушенные раны.Животным или человеком.
Особенность:
1. Напоминают рваные, особенность
отпечатки зубов.
2. Дефекты тканей, до оскальпированных
ран, например, укус крупной собакой,
вырывается участок ткани.
33.
34.
Укушенная рана волосистой частиголовы.
35.
Размозжённые раны.Бетонная плита, труба.
Особенность:
1. Раздавливание конечности тяжелым
предметом.
2. Синдром длительного раздавливания «краш синдром», тяжелейшая
аутоинтоксикацию продуктами
некротизации собственных тканей.
36.
37.
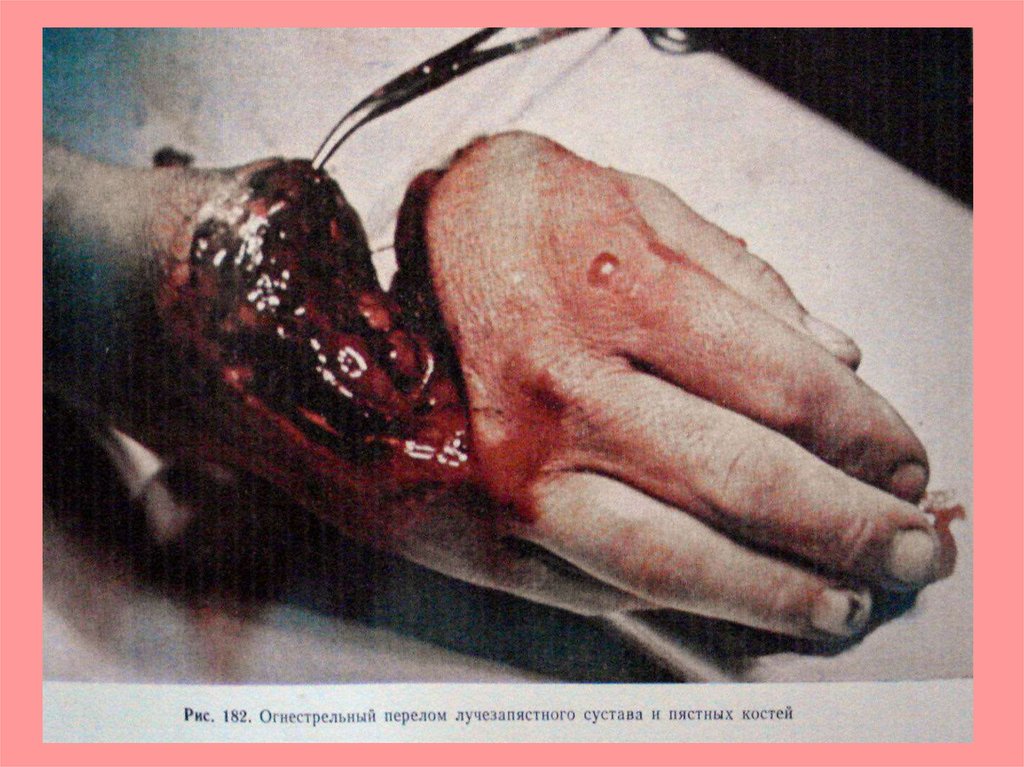
Огнестрельные раны.Классификация.
I. По виду оружия:
1. Пулевые; 2. Дробовые;
3. Осколочные.
II. По характеру раневого канала:
1. Сквозные; 2. Слепые;
3. Касательные.
38.
Огнестрельные раны.Классификация.
III. Осложнения огнестрельных ран.
1. Часто повреждение внутренних
органов;
2. Нервно-сосудистых пучков;
3. Перелом костей, пули, осколки,
нагноение.
39.
Пулевая рана.1. Входное - округлая форма с
неровными краями, за счёт осаднений и
кровоизлияний.
2. Расстояние до метра, выстрел в упор вокруг раны зона ожога и пороховых
вкраплений.
40.
41.
42.
43.
44.
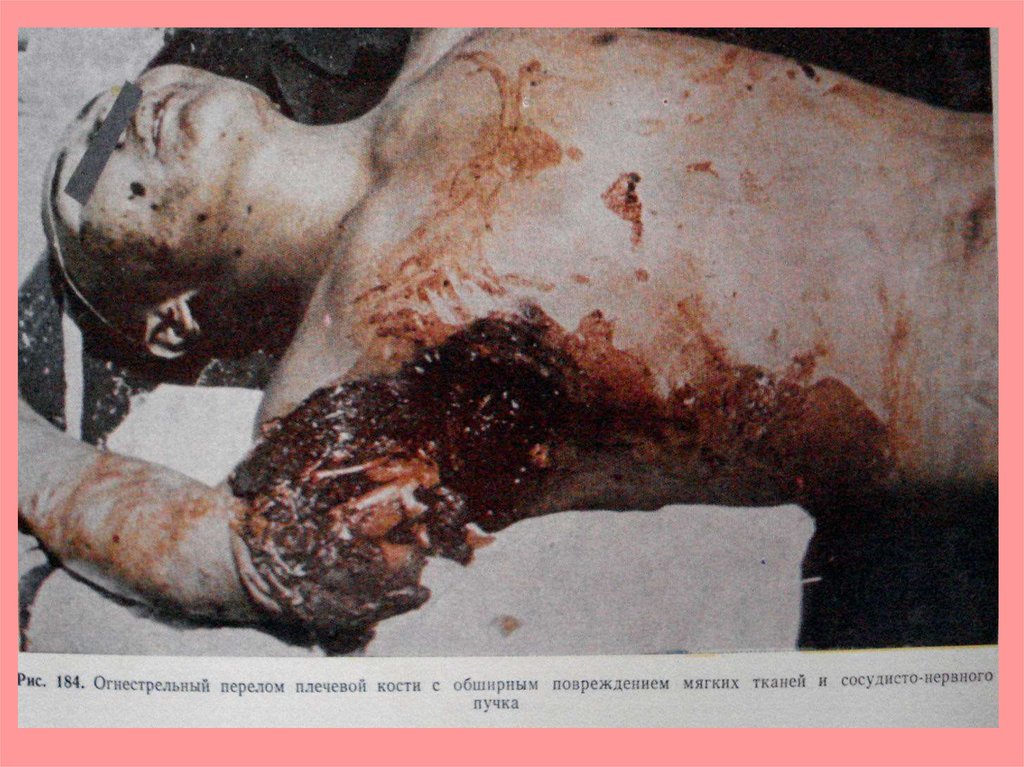
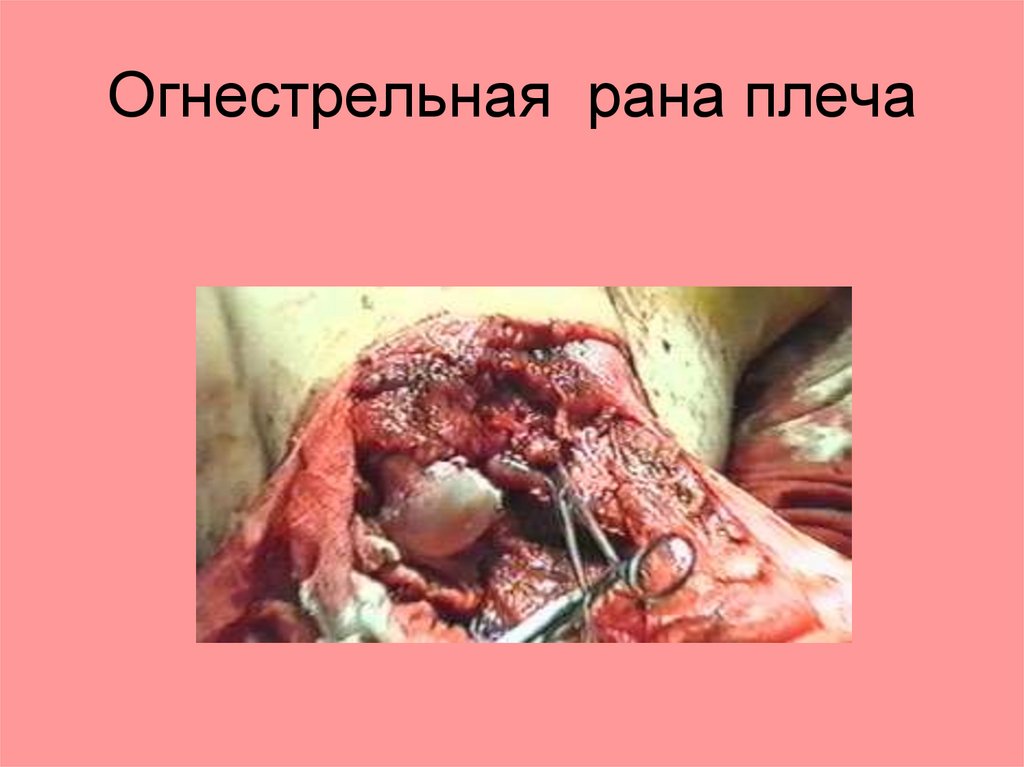
Огнестрельная рана плеча45.
Осколочные ранения.1. Входное отверстие напоминает рваную
рану;
2. Обширная зона кровоизлияний,
размозжений тканей.
46.
47.
48.
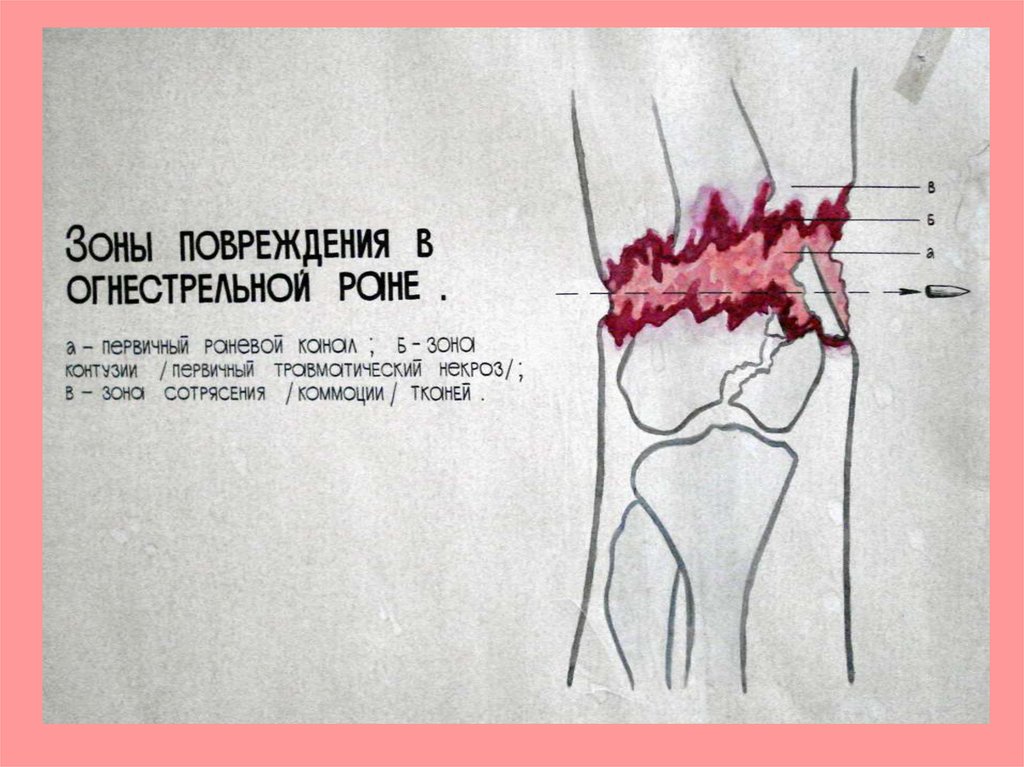
Пулевые и осколочные раныимеют 3 зоны повреждения:
1. Раневой канал, заполнен тканевым
детритом, пуля или осколок;
2. Зона размозжения тканей cтенок раны,
в 2-5 раз больше раневого канала;
3. Зона молекулярного сотрясения стенок
раны, в 5-10 раз больше раневого
канала.
49.
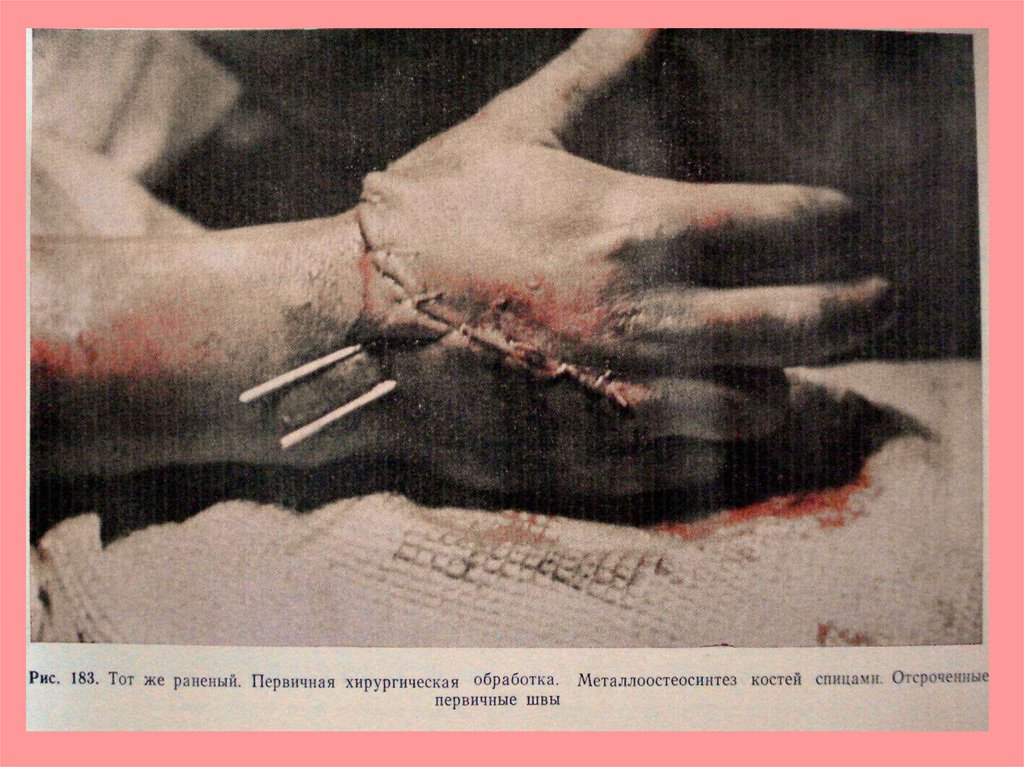
Принцип хирургическойобработки огнестрельных ран.
1. Широкое рассечение и иссечение
нежизнеспособных тканей;
2. Извлечение пули или осколка;
3. Раны не ушиваются, а тампонируются,
за исключением головы, полости;
4. После полного очищения и
формирования грануляций ушиваются
наложением вторичных швов.
50.
Дробовые ранения.1. Много мелкоточечных входных
отверстий;
2. Небольшие зоны размозжения вокруг;
3. Сопровождаются повреждениями
внутренних органов и переломами.
51.
Трудность обработки илечения:
1. Много мелких раневых каналов,
инородных тел.
2. Всю дробь удалить невозможно, да
хирурги к этому и не стремятся.
3. При нагноениях - вскрытия гнойников.
52.
Правила описания ран:1. Локализация раны: голова, лицо, шея, грудь,
туловище, и т.д.
2. Уточнить положение раны:
• В области груди, справа, в четвертом межреберье,
по среднеключичной линии;
• В области левого бедра, по внутренней поверхности,
выше коленного сустава на 6 см.
3. Размеры, зияние: 2 на 5 см. Если дно видно,
глубиной до 2 см.
4. Форма раны: линейная, округлая, звездчатая,
овальная, серповидная, треугольная и др.
5. Указать направление раны по длине тела: косая,
продольная, поперечная.
53.
Фазы раневого процесса.1. Фаза воспаления (гидратация, отёк ) в первые 5
суток.
• Разрушение кровеносных, лимфатических сосудов
нарушает отток (спазм, а затем расширение
капилляров), повышение проницаемости сосудистой
стенки.
2. Фаза пролиферации
• Стихает воспалительный процесс. Прорастают
кровеносные, лимфатические сосуды, улучшается
кровообращение, в ране рост грануляционной ткани.
3. Фаза заживления раны – образование рубца.
• 1. С 15 дня, может протекать до 6 месяцев.
• 2. Образуется рубец в области раны.
54.
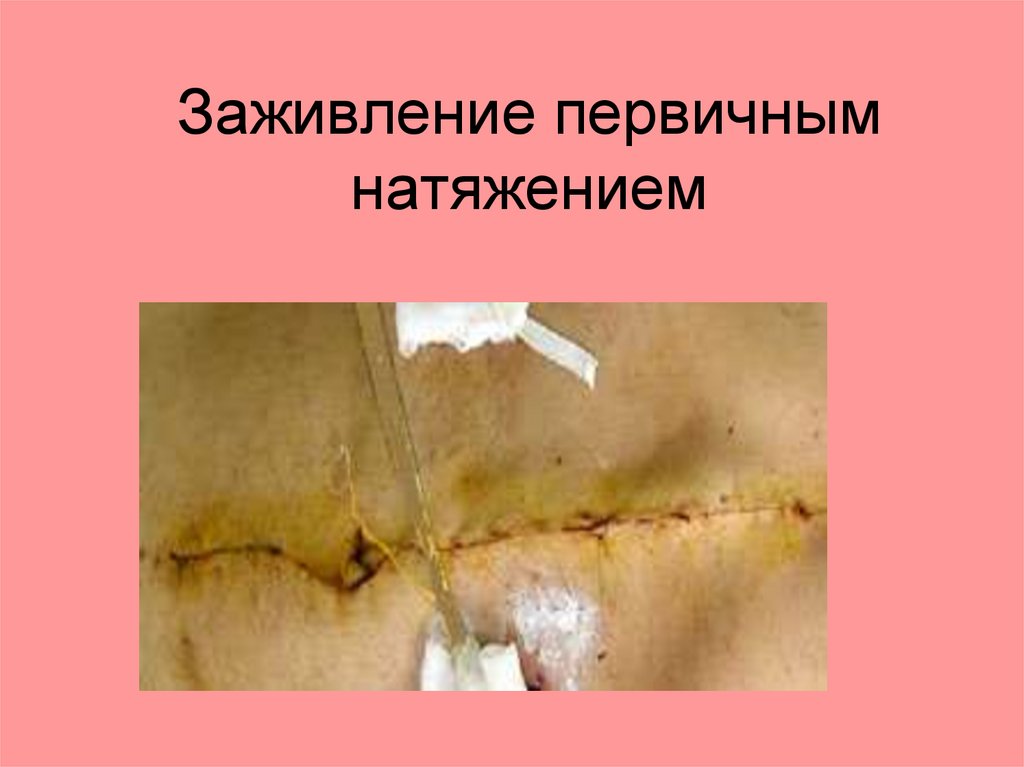
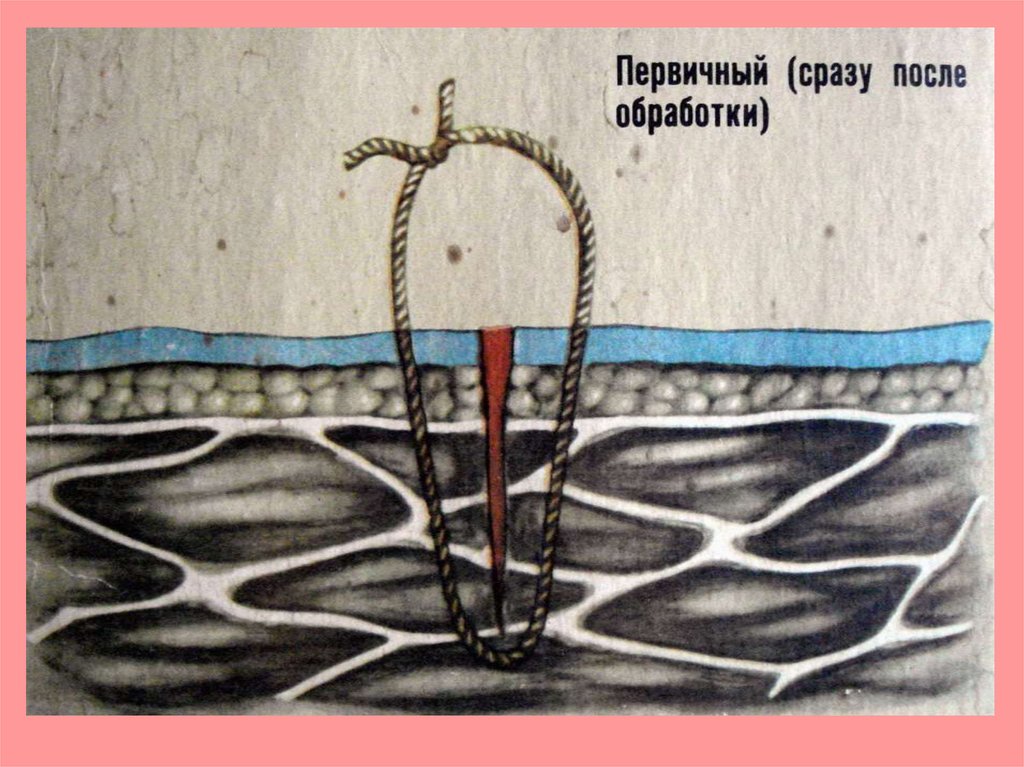
Виды заживления ран.1. Метод первичного натяжения (заживления).
1. Основное условие - сближение краев раны до 5 мм.
2. Между стенками выпотевает фибрин, который их
склеивает.
3. По нему, из одной стенки в другую прорастают
капилляры по которым нарастают соединительнотканные клетки – фибробласты (грануляции).
4. Формируется нежный, подвижный гиалиновый рубец.
5. В зависимости от области, заживление первичным
натяжением, происходит в течение 6-12 дней.
55.
Заживление первичнымнатяжением
56.
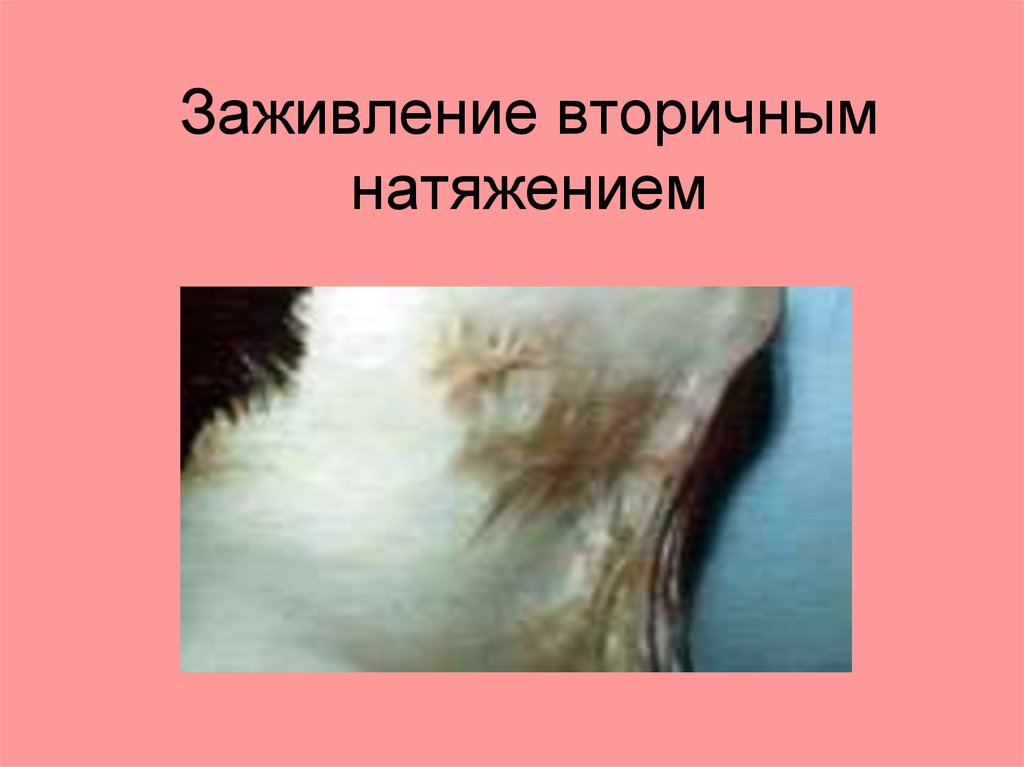
2. Метод вторичногонатяжения (заживления).
1. Зияющие раны, расстояние между стенками более 5
мм.
2. Рана заполняется фибрином, рост капилляров
только на 5 мм.
3. Не встречая противоположной стенки, они
заворачивают (капиллярная петля), врастают в
собственную стенку.
4. По ним нарастают фибробласты, (грануляции), вид
ягоды малины;
5. Выполняют защитную функцию по изоляции
глубжележащих тканей от инфекции;
6. Заживление длительное, в среднем 30-45 дней.
7. Формируется грубый деформирующий рубец,
называется келоид
57.
Заживление вторичнымнатяжением
58.
3. Заживление под струпом.1. Поверхностные раны: ссадины, ожоги,
отморожения.
2. Тканевой детрит и выделяющийся фибрин
коагулируются с образованием плотной
пленки (струп).
3. Постепенно под струпом формируются
грануляции, врастает эпителий с краев раны.
4. Заживление длительное - 2-3 месяца, часто
под ним скопление гноя.
59.
Первая помощь при ранах1. Временная остановка наружного
кровотечения.
2. Обработка краев раны. Если на голове,
волосы сбривают или обстригают.
3. Края раны обрабатывают кожным
антисептиком.
4. Наложение асептической повязки. Сухая
марлевая салфетка, фиксируется бинтом.
5. Иммобилизация. Достаточно обычной
бинтовой повязки. Но при болевом синдроме
косыночные повязки или шина Крамера.
6. Обезболивание анальгетиками.
60.
Запомните:1. Не извлекайте из раны инородные тела осколки, ножи и т.п.
• Все манипуляции в ране на этапе ПМП
противопоказаны.
2. Боль снимают применением холода,
назначением наркотика, анальгина,
баралгина.
3. Анальгетики не применяют при ранении в
живот, голову.
• При ранении в живот поить не следует.
61.
Алгоритм первичного туалетараны.
• Освободить рану от одежды. Очистить кожу вокруг раны
кожным антисептиком, направляя движение тупфера от раны.
• Удалить свободно лежащие инородные тела и мертвые ткани.
• Не трогать фиксированные в ране инородные тела.
• Промыть рану 3% раствором перекиси водорода.
• Высушить стерильными салфетками.
• Ввести в рану гемостатическую губку или фибринную пленку (по
показаниям).
• Туго затампонировать (при венозном и капиллярном
кровотечении).
• Наложить асептическую давящую повязку.
Если первичный туалет раны проводится не в условиях
медпункта или стационара: иммобилизировать поврежденный
сегмент конечности.
• Организовать транспортировку пострадавшего в травмпункт или
в стационар (от степени кровопотери и обширности раны).
62.
Специализированная помощь.• Осмотр, ревизия раны;
• Резаные раны, непроникающие, в первые 612 часов первичный хирургический туалет
раны;
• Промывают струей антисептика, проводят
гемостаз и накладывают швы.
• При всех открытых повреждениях
мероприятия по профилактике столбняка.
• Во всех других случаях ПХО.
63.
Первичная хирургическаяобработка раны (ПХО)
• Это хирургическая операция, выполняемая
пострадавшему пациенту с соблюдением
асептических условий под местным или общим
обезболиванием.
• Это первое хирургическое вмешательство на ране
(все последующие – хирургическая обработка)
64.
Первичная хирургическаяобработка раны. (ПХО)
Включает следующие моменты:
1.Тщательный осмотр раны до дна, если
не видно, рану рассекают;
2.Иссечение краев в пределах здоровых
тканей;
3. Гемостаз и сшивание одним из видов
швов.
65.
В зависимости от сроков выполнения хирургическойобработки ран выделяют:
1. раннюю ХОР - выполняют в течении первых 8-12-24
часов, цель-предупреждение инфекции;
2. отсроченная ХОР - выполняется в течение 48 часов
при условии предварительного применения
антибиотиков;
3. поздняя ХОР - производится после 24 часов,а при
использовании антибиотиков-после 48 часов,и
направлена уже на лечение развившейся инфекции.
66.
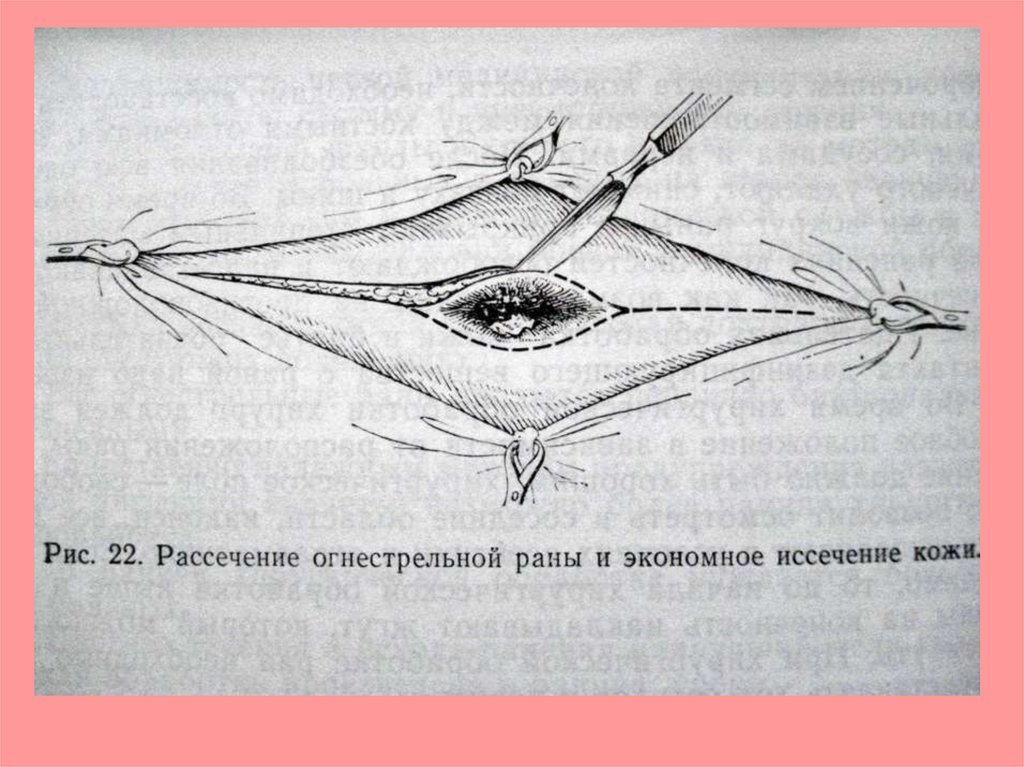
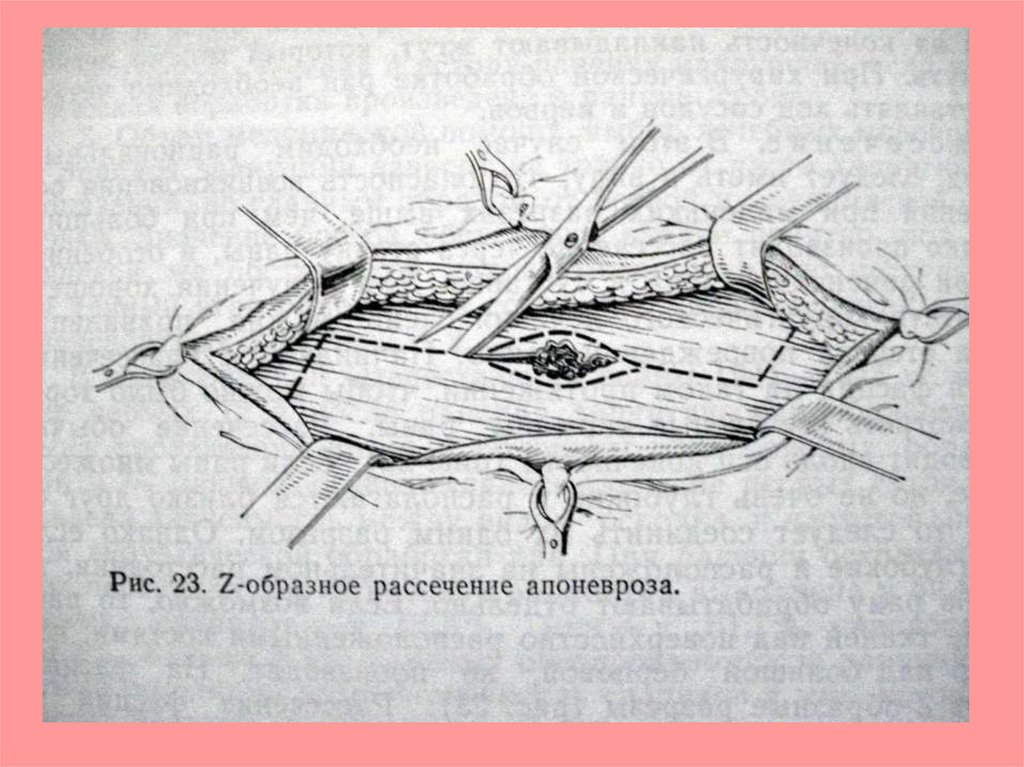
ПХО раныОбработать операционное поле одним из кожных
антисептиков
Отграничить место предполагаемого разреза
операционным бельем.
Провести местную инфильтрационную анестезию.
Рассечь кожу окаймляющим разрезом в области
раны брюшистым скальпелем и последний
сбросить.
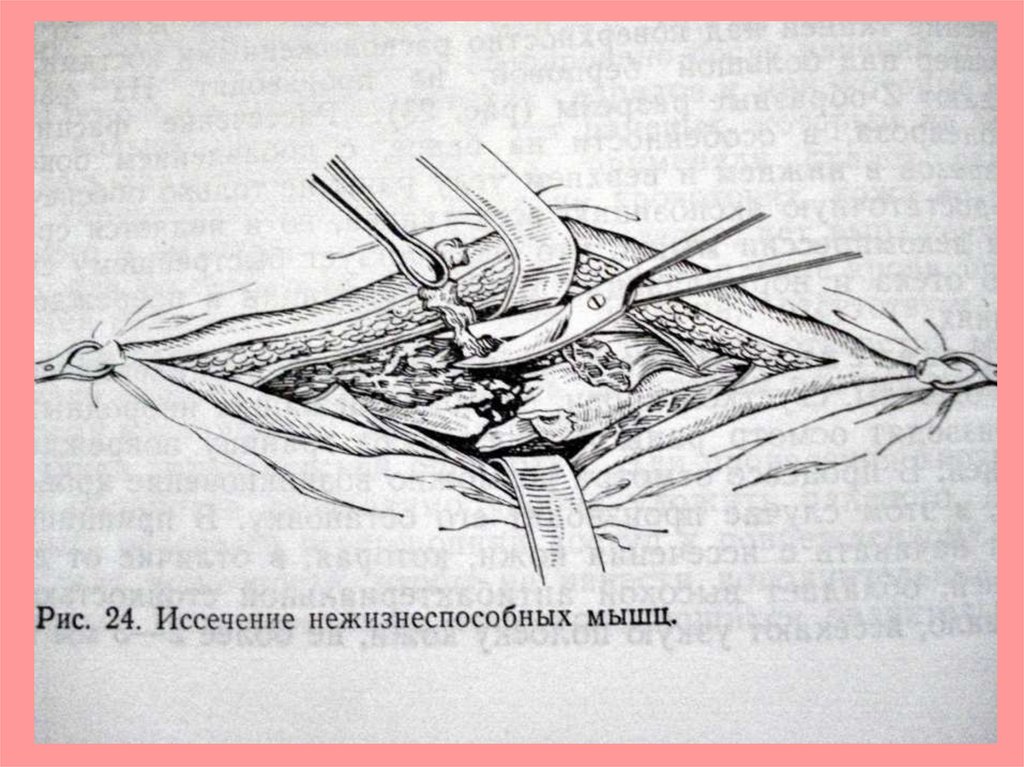
Иссечь послойно стенки и дно раны вторым
скальпелем.
Удалить нежизнеспособные ткани и инородные
тела.
67.
• Остановить кровотечение кровоостанавливающимизажимами с последующим лигированием или
прошиванием, диатермокоагуляцией.
• Промыть рану антисептиком и по показаниям
дренировать ее.
• Зашить послойно рану (восстановить анатомические
соотношения).
• Обработать кожу вокруг раны раствором кожного
антисептика перед наложением кожных швов.
• Наложить узловые кожные швы (лавсаном, шелком).
• Наложить повязку с 70% этиловым спиртом.
68.
69.
70.
71.
ХОР завершается наложениемшвов.
1. Первичный шов – сразу затягивают;
2. Первично-отсроченный шов, нити
проводят, но не затягивают. При
отсутствии нагноения, через 2-3 дня;
3. Ранние вторичные швы, на
гранулирующие раны, на 7-14 день, для
сближения краев;
4. Поздние вторичные швы на 30-35 день.
Косметическая пластика.
72.
Виды швов.1. Узловатые швы;
2. Косметические внутрикожные;
3. П - образные швы;
4. П - образные протекторные швы.
73.
74.
Не накладывают швы:1. Укушенные раны;
2. Огнестрельные раны (за исключением
головы, полости);
3. Небольшие колотые раны;
*При ранениях лица, кистей иссечение
тканей не производят, либо
минимально, щадящее, бережное.
75.
Во всех случаях, исключая небольшиепорезы и царапины, проводят
экстренную профилактику столбняка.
Для этого используют АС и ПСС.
Вводят ПСС строго по схеме,
утвержденной инструкцией МЗ в 1989 г
(приказ 174)
76.
Экстренная специфическаяпрофилактика столбняка
• Проводить как можно раньше и вплоть
до 20-го дня с момента получения
травмы
• Медсестра, осуществляющая
иммунопрофилактику столбняка,
должна владеть техникой
внутрикожных, подкожных и
внутримышечных инъекций
77.
Показания к профилактике столбняка• травмы с нарушением целости кожных
покровов и слизистых оболочек;
• отморожения и ожоги II, III, IV степени;
• проникающие повреждения желудочнокишечного тракта ;
• внебольничные аборты и роды;
• гангрена или некроз тканей любого
типа;
• укусы животными.
78.
Препараты, применяемые при экстреннойпрофилактике столбняка:
• адсорбированный столбнячный
анатоксин – АС;
• сыворотка противостолбнячная
лошадиная очищенная
концентрированная жидкая - ПСС;
• иммуноглобулин противостолбнячный
человека - ИПСЧ.
79.
Правила экстренной профилактики• Перед введением препарата ампулу
тщательно просматривают.
Препарат не подлежит введению
при отсутствии на ампуле этикетки с
полными сведениями о препарате,
при наличии трещин, при наличии
осадка и не разбивающихся при
встряхивании хлопьев, а также в
случае истекшего срока годности
препарата.
80.
Правила экстренной профилактики• Непосредственно перед введением
препарата АС ампулу встряхивают до
образования гомогенной взвеси
• Вскрытую ампулу с АС или ПСС можно
хранить не более 30 мин, накрыв
стерильной салфеткой.
• АС вводят в количестве 1 мл подкожно
в . подлопаточную область
81.
Правила экстренной профилактики• Препарат набирают в шприц из ампулы
длинной иглой с широким просветом, а
для инъекции используют обязательно
другую иглу.
• ПСС вводят в дозе 3000 МЕ вводят
внутримышечно в ягодичную область
после отрицательной внутрикожной
пробы
82.
Пробы для выявления чувствительностик чужеродному лошадиному белку
• Первая проба: сывороткой,
разведённой 1:100 маркировка ампулы
красным цветом . Сыворотку вводят
внутрикожно в сгибательную
поверхность предплечья в объеме 0,1
мл . Реакцию оценивают через 20 мин.
Она положительная при диаметре отека
или покраснения 1 см и более . ПСС
вводить нельзя.
83.
Пробы для выявления чувствительностик чужеродному лошадиному белку
• Вторая проба : из ампулы,
маркированной синим цветом, вводят
ПСС в объеме 0,1 мл подкожно в
наружную поверхность плеча. Реакцию
оценивают через 30 мин –если она
отрицательная вводят
профилактическую дозу 3000 МЕ из той
же ампулы . За пациентами после
введения АС и ПСС -наблюдение в
течение часа.
84.
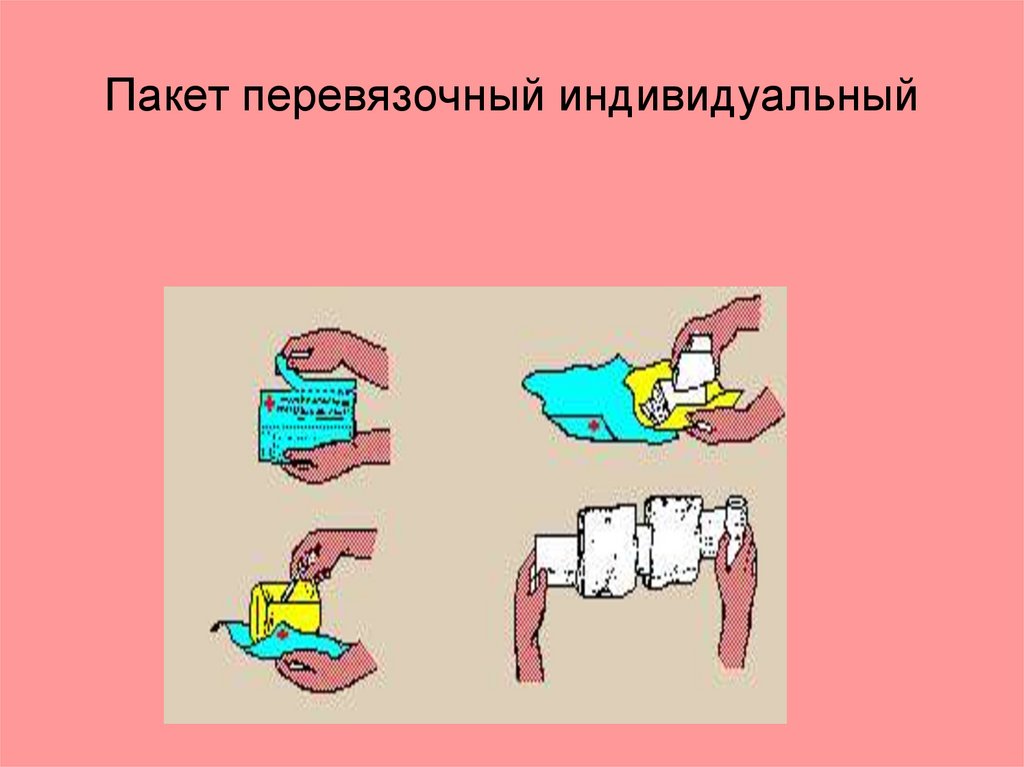
Пакет перевязочный индивидуальный• Основное перевязочное средство при
оказании первой медицинской помощи
и состоит из двух стерильных ватномарлевых подушечек размером 320 Х
175 мм - подвижной и неподвижной,
марлевого бинта и безопасной булавки;
(упаковано в пергаментную и
прорезиненную оболочку).
85.
Пакет перевязочный индивидуальный86.
Этапы подготовки пакета к наложению• при использовании ППИ соблюдать
правила асептики. Рукой можно
дотрагиваться только до одной
поверхности подушечки, другой
(стерильной) поверхностью подушечка
накладывается на рану;
• ватно-марлевые подушечки
накладывают одна на другую или рядом
87.
Этапы подготовки пакета к наложению.• наложенные подушечки закрепляются
бинтом, а свободный конец бинта
фиксируется булавкой.
88.
Лечение ран, вторичноезаживление. Повязочный
метод.
Первая фаза:
1. Повязки с растворами раневых
антисептиков, гидрофильные мази
(левомеколь), протеолитические
ферменты, сорбенты, УВЧ, УФО.
2. Перевязки проводят ежедневно.
89.
Во второй и третьей фазах:1. Наложение вторичных швов, кожная
пластика или повязки со стимуляторами
заживления ран: мазь солкосерил,
метилурациловая, масло шиповника,
масло облепихи.
2. Перевязки проводят один раз в 2–3
дня.
3. Это уменьшает травматизацию
грануляций и способствует
формированию рубца.
90.
Набор лекарственныхпрепаратов для перевязки
гнойной раны.
I. Кожные антисептики:
1. 1% раствор йодонат, йодопирон;
2. раствор хлоргексидина биглюконата
(гибитан) 0,5%;
3. 70%-этиловый спирт, хлорфиллипт.
91.
II. Раневые антисептики:1. Раствор перекиси водорода 3%;
2.Раствор хлоргексидина биглюконата 0,05 0,1%;
3.Раствор хлорида натрия 10%
(гипертонический раствор);
4. Иодинол, пливасепт, лавасепт;
5. Гидрофильные мази (водорастворимые):
левасин, левомеколь, диоксиколь;
6. Протеолитические ферменты (химопсин,
химотрипсин, трипсин);
• Ируксол (фермет+гидрофильная мазь);
7. Сорбенты (лизосорб, цигерол, альгипор).
92.
III. Стимуляторы заживления ран:1. Солкосерил (актовегин) - мазь или
желе;
2. Метилурациловая мазь;
3. Облепиховое масло;
IV. Лекарственные препараты,
защищающие кожу от мацерации:
1. Цинковая мазь;
2. Перманганат калия 1-5%;


































































 medicine
medicine








