Similar presentations:
Органы брюшной полости в КТ изображении
1.
Органы брюшной полостив КТ изображении
Ростовцев
Михаил
Владиславович
2.
МСКТ органов брюшной полости – базовая методика.Методики мультиспиральной
компьютерной томографии. Руководство
для врачей. (Терновой С.К., Морозов
С.П., Синицын В.Е.)
Показания
- Заболевания печени: стеатоз, цирроз, тромбоз портальной
вены, синдром Бадда-Киари
- Доброкачественные и злокачественные образования печени
- Определение местной распространенности опухолей желудка,
тонкой и толстой кишки, поджелудочной железы, селезенки,
неорганных опухолей
3.
- Выявление метастатического поражения печени при ракетолстой кишки, поджелудочной железы, прямой кишки,
желудка.
- Абсцессы печении селезенки
- Лихорадка неясного генеза
- Диагностика острых заболеваний желчного пузыря (при
невозможности проведения УЗИ у пациентов с метеоризмом,
избыточной массой тела и пр.)
- Диагностика причины кишечной непроходимости
- Дифференциальная диагностика пальпируемых объемных
образований брюшной полости
4.
5.
ПротивопоказанияОбщие относительные противопоказания для внутривенного
введения йод-содержащих контрастных препаратов (в ряде
случаев возможно выполнение МСКТ без контрастирования):
- Креатинин сыворотки > 1,5 мг/дл (>130 мкМ/л)
- Тяжелые реакции на йод-содержащие контрастные
препараты в анамнезе (шок, остановка дыхания или сердечной
деятельности, судороги).
- Бронхиальная астма тяжелого течения
- Гипертироз
6.
ПодготовкаУ пациентов с противопоказаниями для внутривенного
введения йод-содержащих контрастных препаратов
необходимо провести премедикацию, гидратацию и
использовать изоосмолярные или гипоосмолярные
контрастные препараты.
Исследование проводится натощак (спустя как минимум
3 часа после еды).
Установить периферический венозный катетер (18-20 G).
7.
Подготовка кишечника:- МСКТ органов брюшной полости и забрюшинного
пространства проводится до рентгенологических
исследований пищеварительного тракта с бариевой
взвесью либо после полного еѐ выведения.
- Прием 5 капсул эспумизана за 12 час. и 5 капсул за 1
час до исследования
8.
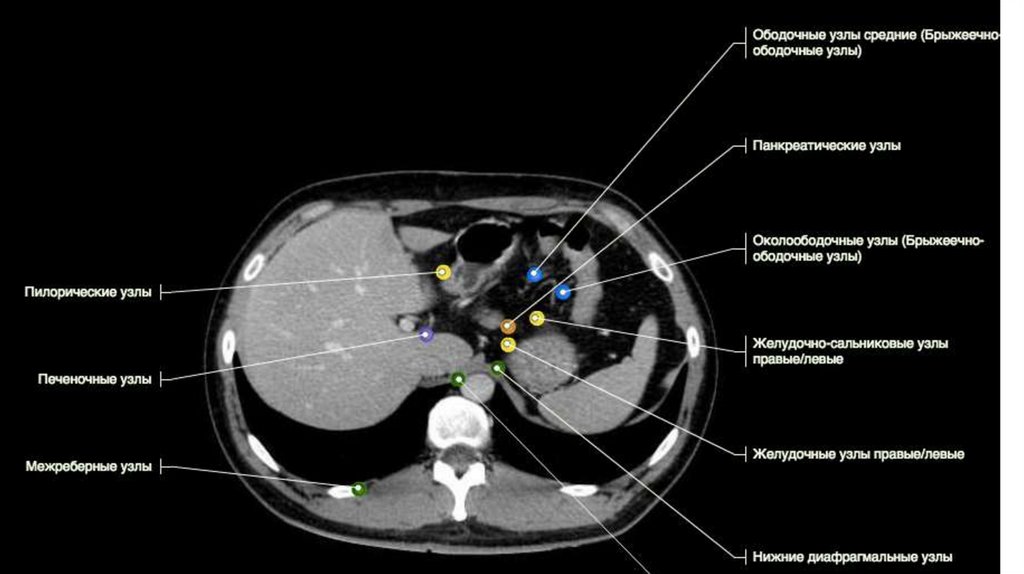
- Контрастирование рентген-негативным препаратомиспользуется при исследованиях с в/в КУ и 3Dреконструкцией артериальной фазы, при заболеваниях
поджелудочной железы, блоке желчеотведения (МСКТхолангиография)
- В течение 1 часа перед исследованием необходимо
принять внутрь около 1,5 л воды без газа
9.
- Для оптимальной визуализации поджелудочнойжелезы и двенадцатиперстной кишки рекомендуется
внутривенное введение спазмолитика (глюкагон,
бускопан) и пероральный прием 0,5 л воды
непосредственно перед началом исследования.
- Положение пациента на правом боку на столе
томографа может улучшить растяжение
двенадцатиперстной кишки водой.
- Для оптимального растяжения всех отделов тонкой
кишки объем выпиваемой жидкости может быть
увеличен до 2 л за 1,5 часа до начала исследования.
10.
- Контрастирование рентген-позитивным препаратом –исследования по экстренным показаниям,
диагностика послеоперационных осложнений,
абсцессов в брюшной полости, выявление причины
кишечной непроходимости.
- Подготовка раствора - 40 мл урографина, гипака,
верографина на 1,0 л воды или использование
специального контрастного препарата для
контрастирования кишечника.
11.
- Для контрастирования петель кишечника необходимопринять 1,0 л раствора контрастного препарата в течение
1 часа перед исследованием.
- Для оптимального контрастирования толстой кишки
необходимо принять внутрь около 0,5 л раствора
контрастного препарата вечером накануне исследования
и 0,5-1,0 л утром в день исследования.
- Также может использоваться специальная суспензия
сульфата бария для КТ
12.
Проведение исследования:Укладка - на спине с поднятыми руками.
Аксиальные срезы:
- стандартная толщина среза — 10 мм,
- шаг продвижения стола — 8 мм,
- перекрывание предыдущего среза — 1 мм.
В последние годы наметилась тенденция к уменьшению
толщины срезов до 5 — 8 мм.
Фаза дыхания - задержка дыхания на вдохе.
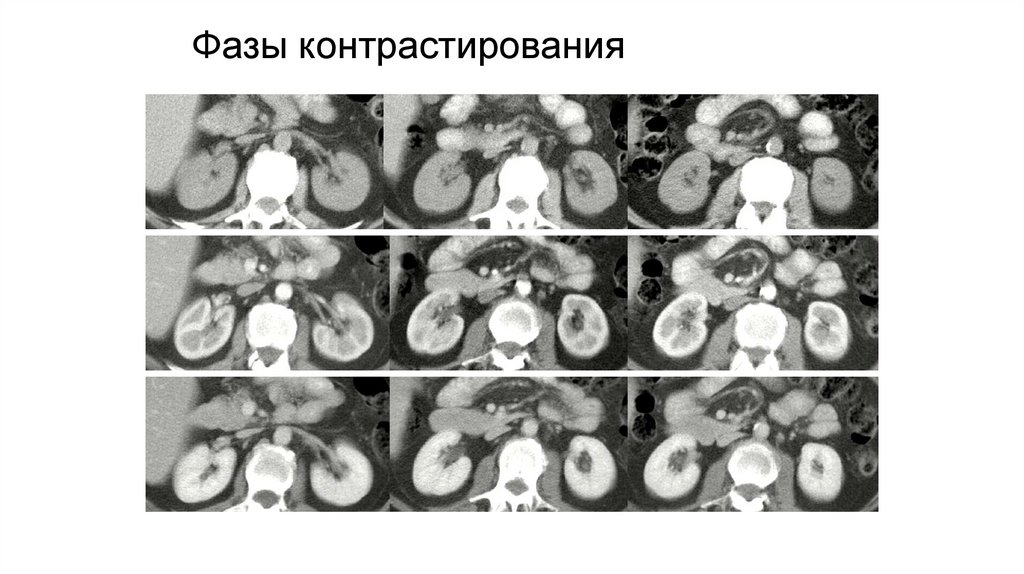
Диапазон томографии - от купола диафрагмы до симфиза
лонных костей.
13.
Контрастирование внутривенное:Показатель
Концентрация йода, мг/мл
Объем контрастного препарата,
мл
Объем физиологического
раствора, мл (для двухколбового
инжектора)
Скорость введения, мл/с
Значение
320-350
100
50
4
14.
Многофазное исследование- Нативное исследование необходимо для выявления
камней и кальцификатов.
- Артериальная фаза (наиболее информативна для оценки
васкуляризации опухолей, оценки состояния артерий
брюшной полости).
- Портально-венозная фаза (наиболее информативна для
выявления метастатического поражения печени,
дифференциации лимфоузлов).
15.
Задержка начала томографии, секундыАртериальная фаза
Портально-венозная фаза
30
70 (40 сек. после
артериальной фазы)
- В целях уменьшения лучевой нагрузки при
контрольных обследованиях может выполняться
томография только в отдельные фазы контрастирования
(например, артериальная и портально-венозная фазы
для выявления метастазов в печень).
16.
Реконструкция:- Для уменьшения шума при обследовании пациентов с
избыточной массой тела – реконструкция с толщиной среза
2,5-5 мм (в аксиальной и фронтальной плоскостях)
- Многоплоскостные реконструкции, в т.ч. МИП по ходу
крупных артериальных стволов для оценки васкуляризации
патологических образований, для поиска лимфоузлов в
брюшной полости .
- 3D объемный рендеринг – оценка взаиморасположения
опухоли и сосудистых структур (выполняется после коррекции
диапазона отображаемых значений шкалы Хаунсфилда)
17.
Последовательность анализа КТ-изображений органовбрюшной полости и забрюшинного пространства
Срезы органов брюшной полости захватывают нижние участки
легких, которые продолжают визуализироваться в каудальном
направлении в заднем и латеральном реберно-диафрагмальных
синусах.
Диафрагма, расположенная между грудной и брюшной
полостями, сливается с печенью и селезенкой вследствие их
одинаковой плотности. Если ее сечение на срезе проходит в
косом или перпендикулярном направлении, то купол диафрагмы
можно увидеть как тонкую структуру.
18.
19.
Брюшная стенка: (особенно внимательно просмотритеоколопупочную и паховую области) грыжи, увеличенные ЛУ?
Удобнее оценивать внутренние органы, находящиеся на
одном уровне в поперечном сечении.
Одновременно рассматривают печень и селезенку, обращают
внимание на их схожую внутреннюю структуру, величину и
ровный край.
Печень и селезенка: паренхима однородной структуры без
очаговых изменений? границы органа четкие? Желчный пузырь:
границы четкие, стенка тонкая? конкременты?
20.
21.
Удобнее оценивать внутренние органы, находящиеся наодном уровне в поперечном сечении.
Одновременно рассматривают печень и селезенку,
обращают внимание на их схожую внутреннюю структуру,
величину и ровный край.
Также правильно будет одновременно оценивать
поджелудочную железу и надпочечники, которые расположены
на одном уровне.
Печень и селезенка: паренхима однородной структуры без
очаговых изменений? границы органа четкие? Желчный
пузырь: границы четкие, стенка тонкая? конкременты?
22.
В венозной фазе контрастного усиления паренхимапечени и селезенки обычно имеет гомогенную структуру
без очаговых изменений.
Также правильно будет одновременно оценивать
поджелудочную железу и надпочечники, которые
расположены на одном уровне.
Поджелудочная железа, надпочечники границы органа
четкие, размер нормальный?
23.
24.
При исследовании мочевой системы целиком можновначале осмотреть половые органы с мочевым пузырем
в малом тазу, а затем верхние отделы ЖКТ, регионарные
ЛУ и магистральные сосуды в забрюшинном
пространстве.
Половые органы: однородная структура
предстательной железы, нормальные размеры?
семенной канатик, матка и яичники?
Почки, мочеточники, мочевой пузырь выделение КС
симметричное? признаки обструкции, атрофии? стенка
мочевого пузыря ровная и тонкая?
25.
26.
27.
28.
29.
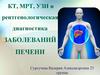
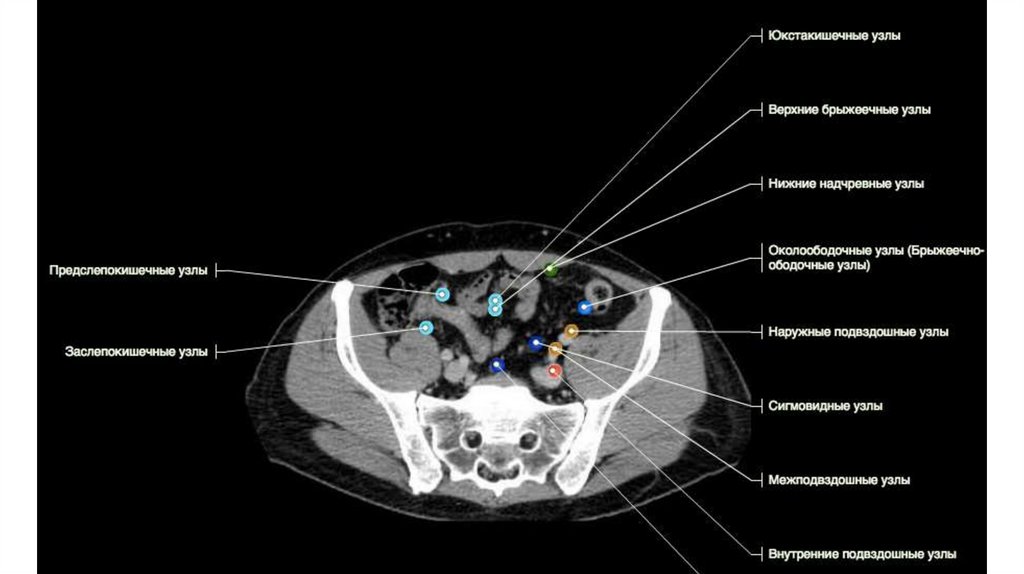
Забрюшинное пространство: сосуды: аневризмы?тромбы? увеличение ЛУ?
- брыжеечные (в норме до 10 мм),
- ретрокруральные (в норме до 7 мм)
- парааортальные (в норме до 7 мм)
- подвздошные (в норме до 12 мм)
- паховые (в норме до 18 мм).
30.
31.
32.
33.
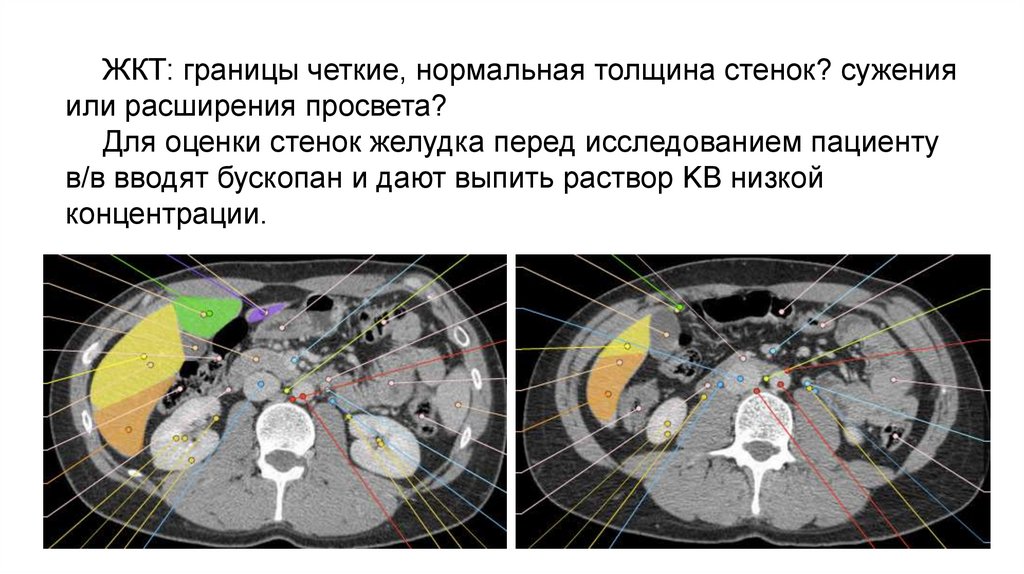
ЖКТ: границы четкие, нормальная толщина стенок? суженияили расширения просвета?
Для оценки стенок желудка перед исследованием пациенту
в/в вводят бускопан и дают выпить раствор KB низкой
концентрации.
.
34.
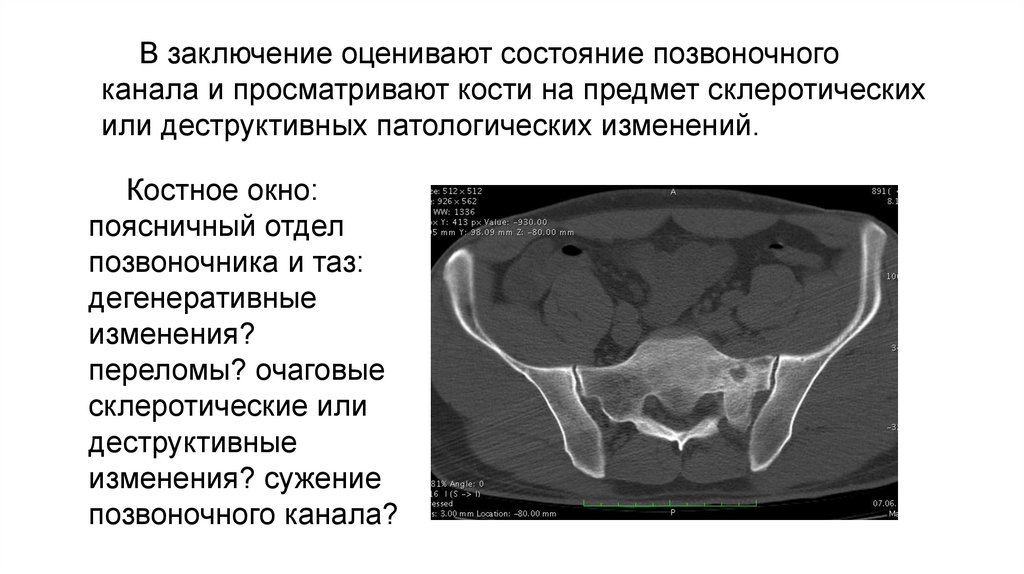
В заключение оценивают состояние позвоночногоканала и просматривают кости на предмет склеротических
или деструктивных патологических изменений.
Костное окно:
поясничный отдел
позвоночника и таз:
дегенеративные
изменения?
переломы? очаговые
склеротические или
деструктивные
изменения? сужение
позвоночного канала?
35.
МСКТ при синдроме острого живота.Показания
- Подозрение на гнойно-деструктивный процесс
- Подозрение на расслоение и разрыв аневризмы
брюшного отдела аорты
- Выявление источника внутрибрюшного кровотечения
- Травма брюшной полости
- Острый панкреатит
- Перфорация полого органа
- Выявление причины кишечной непроходимости
36.
Подготовка:Обычно без подготовки.
Пероральное контрастирование необходимо при подозрении
на перфорацию кишки, абсцесс, аппендицит, панкреатит:
за 1 час до исследования пациент должен принять внутрь
500-1000 мл растворенного в воде контрастного вещества
(20 мл йод-содержащего препарата на 500 мл воды)
37.
Проведение исследованияУкладка - на спине с поднятыми руками
Фаза дыхания - задержка дыхания на вдохе
Диапазон томографии - от диафрагмы до седалищных бугров
Коллимация 0,5-1,5 мм
Многофазное исследование:
- Нативное исследование
- Артериальная фаза - томография при поступлении болюса
контрастного препарата в брюшную аорту (обычно спустя 20-30
секунд)
- Портально-венозная фаза - спустя 60-80 сек. от начала
введения контраста или 40 сек. после артериальной фазы
38.
39.
40.
41.
42.
Реконструкция:- МИП с толщиной среза 2-3 мм – оценка сосудов, поиск
источника внутрибрюшного кровотечения
- МПР во фронтальной и сагиттальной плоскости.
43.
44.
45.
МСКТ при заболеваниях поджелудочной железыи желчных протоков.
Показания
- Диагностика опухолей ПЖ и их локализация
- Мониторинг лечения опухолей
- Панкреатит: дифференцирование отечной и
некротической форм
- КТ перед терапией для определения протяженности
воспалительного поражения, обнаружение и идентификация
панкреатических псевдокист, динамика при лечении
- Диагностика при травме (разрыв ПЖ)
46.
Преимущества МСКТ поджелудочной железы- Быстрота исследования
- Стандартизация исследования
- Возможность выполнения трехмерных и
многоплоскостных реконструкций
- Сочетание перорального контрастирования кишечника
негативным контрастом (вода) и внутривенного КУ позволяет
выявлять опухоли ПЖ и их распространенность
47.
48.
49.
50.
Подготовка кишечника:МСКТ органов брюшной полости и забрюшинного
пространства проводится до рентгенологических
исследований пищеварительного тракта с бариевой взвесью.
Контрастирование рентген-негативным препаратом.
- В течение 30 минут перед исследованием необходимо
принять внутрь около 1 л воды без газа.
- Дополнительно 0,5 л воды пациент выпивает
непосредственно перед началом исследования и
располагается в положении на правом боку на столе
томографа.
51.
Проведение исследования:Укладка:
- для максимального растяжения двенадцатиперстной кишки
водой пациент располагается в положении на правом боку
на столе томографа (после приема жидкости per os) в
течение 3-5 минут,
- далее проводится МСКТ в положении пациента на спине с
поднятыми руками.
Фаза дыхания - задержка дыхания на вдохе.
Диапазон томографии - от диафрагмы до крыльев
подвздошных костей
52.
МСКТ ПЖ53.
Параметры томографии:- Коллимация 0,5-0,625 мм
- Многофазное исследование
- Нативная фаза (необходима для выявления кальцификатов
поджелудочной железы)
- Ранняя артериальная фаза (используется только при поиске
инсулиномы)
- Поздняя артериальная фаза (наиболее информативна для
диагностики опухолей поджелудочной железы)
- Портально-венозная фаза (необходима для выявления
метастатического поражения печени)
54.
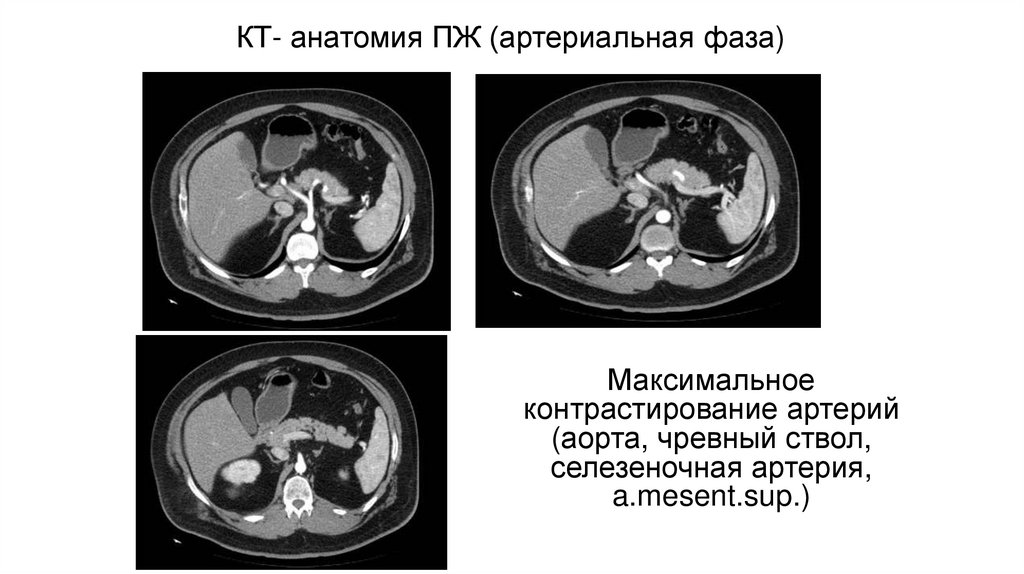
КТ- анатомия ПЖ (артериальная фаза)Максимальное
контрастирование артерий
(аорта, чревный ствол,
селезеночная артерия,
a.mesent.sup.)
55.
КТ- анатомия ПЖ(портально-венозная фаза)
Максимальный
контраст паренхимы
ПЖ , важна для оценки
панкреатического и
общего желчного
протока
56.
Контрастирование внутривенноеПоказатель
Значение
Объем контрастного препарата, мл
90-120
Объем физиологического раствора, мл (для
50
двухколбового инжектора)
Скорость введения, мл/с
4
Задержка начала томографии, секунды
Ранняя артериальная фаза (только при
30
поиске инсулиномы)
Поздняя артериальная фаза
30-40
Портально-венозная фаза
60-80 (40 сек. после
артериальной фазы)
57.
Реконструкция:- У пациентов с избыточной массой тела рекомендуется
проведение томографии с более высокими значениями
напряжения на рентгеновской трубке (120-140 кВ) и
реконструкция томограмм с толщиной среза 1,0-1,5 мм
- Многоплоскостные реконструкции в плоскости органов
(например, искривленная фронтальная реконструкция вдоль
поджелудочной железы и панкреатического протока)
- МИП в наклонных плоскостях для выявления опухолевой
инвазии сосудов
- МинИП – оценка желчных протоков во фронтальной
плоскости (паренхиматозная фаза контрастирования)
- 3D объемный рендеринг – оценка взаиморасположения
опухолей и сосудистых структур
58.
КТ-анатомияпечени
В основу современного анатомо-функционального
деления положено учение о сегментарном строении
печени.
Долей, сегментом принято называть участки печени
различной величины, имеющие обособленное крово- и
лимфообращение, иннервацию и отток желчи.
Ход ветвей воротной вены, печеночной артерии и
желчного протока внутри органа относительно совпадает.
Эти сосуды и желчные протоки принято называть
глиссоновой, или портальной, системой в отличие от
печеночных вен, которые называются кавальной системой.
59.
Сегментарное деление печени проводится попортальной и кавальной системам.
Деление печени по портальной системе лежит в
основе большинства схем сегментарного деления (так
как это имеет больше анатомических обоснований).
Большое распространение получила
классификация С. Couinaud (1957), согласно которой в
печени различают 2 доли - правую и левую, и 8
наиболее постоянно встречающихся сегментов.
60.
Сегменты, группируясь по радиусам вокруг ворот печени,входят в более крупные самостоятельные участки органа,
называемые секторами.
Каждая доля, сектор или сегмент печени имеют в
большинстве случаев доступную хирургической обработке
так называемую глиссонову ножку, в которой, тесно
прилегая друг к другу, располагаются ветви воротной вены,
печеночной артерии и печеночного протока, одетые
соединительнотканной оболочкой.
61.
Печень разделяетсяна неодинаковые по
величине правую и
левую доли.
На верхней выпуклой
поверхности границей
между долями служит
место прикрепления
серповидной связки, на
нижней поверхности
границей являются
левая и правая
продольные борозды.
62.
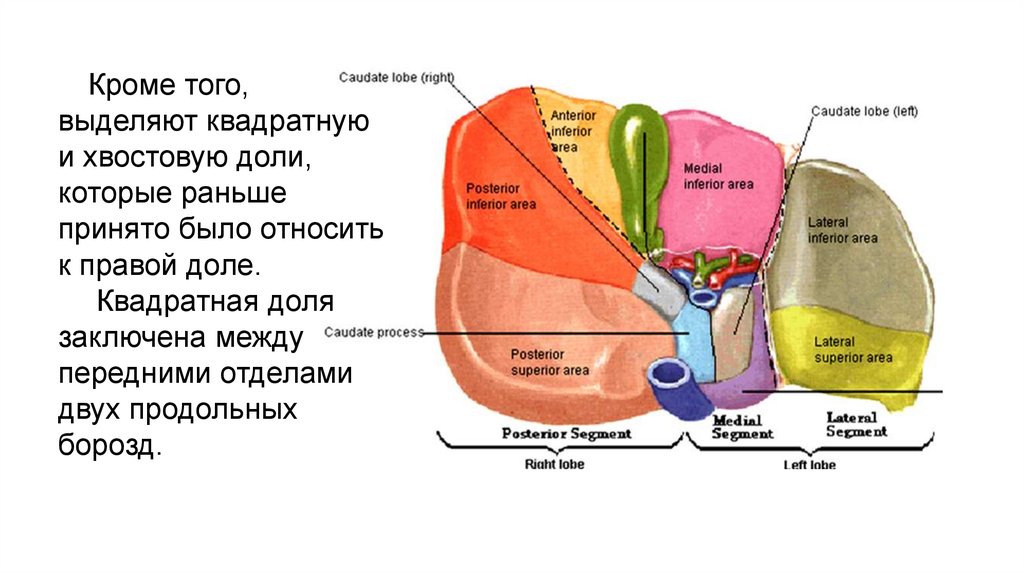
Кроме того,выделяют квадратную
и хвостовую доли,
которые раньше
принято было относить
к правой доле.
Квадратная доля
заключена между
передними отделами
двух продольных
борозд.
63.
1 – правая доля2 – левая доля
3 – квадратная
доля
4 – хвостатая
доля
5 – желчный
пузырь
6 – диафрагма
7 – правая
треугольная
связка
8 – левая
треугольная
связка
9 – круглая
связка
10 – серповидная
связка
11 – нижний край
12 – реберные
вдавления
13 – вдавление
толстой к-ки
6
23
8
7
2
10
1
ВИД
СПЕРЕДИ
9
12
11
ПЕЧЕНЬ
22
ВИД
СЗАДИ И СНИЗУ
5
7
16
15
4
21 17
20
18
3
19
9
23
8
14
5
13
14 – почечное
вдавление
15 – пищеводное
вдавление
16 – желудочное
вдавление
17 – вдавление
надпочечника
18 – вдавление
12 п. кишки
19 – серповидная
связка
20 – ворота печени
(печеночная
артерия,
воротная вена,
желчные
протоки)
21 – нижняя полая
вена
22 – печеночные
вены
23 – венечная
связка
64.
87
3
5
6
4 2
4
1
65.
В переднем отделе углубления на нижней поверхностиправой доли печени расположен желчный пузырь.
В глубокой поперечной борозде на нижней поверхности
правой доли находятся ворота печени.
Через ворота в печень входят печеночная артерия и
портальная вена с сопровождающими их нервами, выходят
общий печеночный желчный проток, лимфатические сосуды
66.
Кровоснабжение печени:75% - портальная вена, 25% - печеночная артерия
Значение печеночной артерии
для жизнедеятельности печени
велико, так как артериальная кровь
богата кислородом.
Кровоснабжение опухолей –
преимущественно артериальное
67.
Артериальное кровоснабжение печениосуществляется из общей печеночной артерии (a.
hepatica communis), являющейся ветвью truncus
coeliacus.
Ее длина 3 - 4 см, диаметр 0,5 - 0,8 см.
Печеночная артерия непосредственно над
привратником, не доходя 1-2 см до общего желчного
протока, делится на a. gastroduodenalis и a. hepatica
propria.
68.
Собственная печеночнаяартерия (а. hepatica propria)
проходит вверх в
печеночнодвенадцатиперстной
связке, при этом она
располагается влево и
несколько глубже общего
желчного протока и
впереди от воротной вены.
Длина ее колеблется от
0,5 до 3 см, диаметр от 0,3
до 0,6 см.
CHA над привратником делится на
a. gastroduodenalis и a. hepatica
propria.
69.
Собственная печеночнаяартерия в своем начальном отделе
отдает ветвь - правую желудочную
артерию и прежде чем вступить в
ворота печени или непосредственно
в воротах делится на правую и левую
ветви.
В некоторых случаях от
печеночной артерии отходит ветвь квадратной доле печени. Обычно
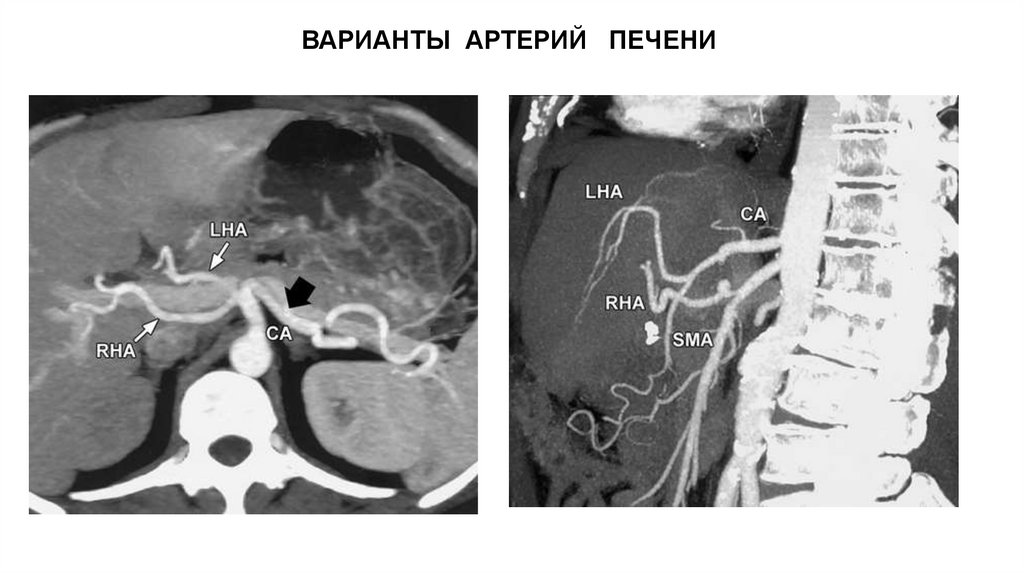
левая печеночная артерия
кровоснабжает левую, квадратную и
хвостовую доли печени.
Правая печеночная артерия
снабжает в основном правую долю
печени и дает артерию к желчному
пузырю.
70.
ВАРИАНТЫ АРТЕРИЙ ПЕЧЕНИ71.
ВЕНОЗНАЯ СИСТЕМАПЕЧЕНИ
Венозная система печени
представлена приводящими и
отводящими кровь венами.
Основной приводящей
веной является воротная.
Отток крови из печени
происходит по печеночным
венам, впадающим в нижнюю
полую вену.
72.
Печеночные вены (v.v.hepaticae) являются отводящейсосудистой системой печени.
В большинстве случаев имеется три вены; правая,
средняя и левая, но их число может сильно увеличиваться,
достигая 25.
Печеночные вены впадают в нижнюю полую вену ниже
того места, где она проходит через отверстие в сухожильной
части диафрагмы в грудную полость.
В большинстве случаев нижняя полая вена проходит
через задний отдел печени и окружена паренхимой со всех
сторон.
73.
ПЕЧЕНОЧНЫЕ ВЕНЫ (v.v.hepaticae)Правая вена - V-VII сегменты
Средняя вена - IV VIII сегменты
Левая вена - II III сегменты
Венозный отток от I сегмента идет
непосредственно в НПВ.
Диаметр печеночных вен – 0,5-1,0 см
74.
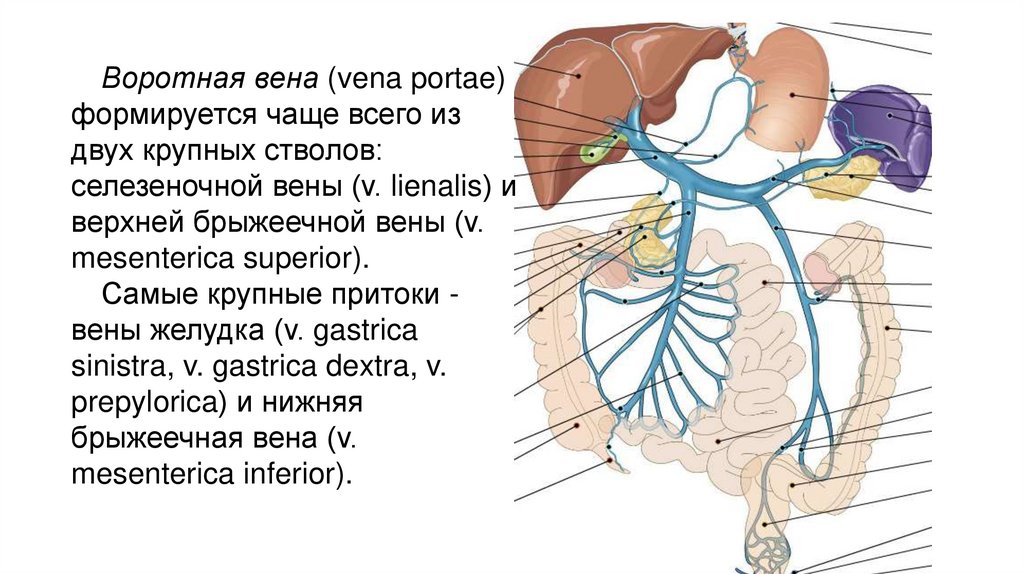
Воротная вена (vena portae)формируется чаще всего из
двух крупных стволов:
селезеночной вены (v. lienalis) и
верхней брыжеечной вены (v.
mesenterica superior).
Самые крупные притоки вены желудка (v. gastrica
sinistra, v. gastrica dextra, v.
prepylorica) и нижняя
брыжеечная вена (v.
mesenterica inferior).
75.
Воротная вена чаще всего начинается на уровне IIпоясничного позвонка сзади головки поджелудочной
железы.
В ряде случаев она располагается частично или
полностью в толще паренхимы железы, имеет длину от
6 до 8 см, диаметр до 1,2 см, в ней нет клапанов.
На уровне ворот печени v. portae разделяется на
правую ветвь, которая снабжает правую долю печени, и
левую ветвь, снабжающую левую, хвостовую и
квадратную доли.
76.
ВНУТРИПЕЧЕНОЧНЫЕ ЖЕЛЧНЫЕ ПРОТОКИВ норме не определяются
МР-ХГ
77.
Методика КТ желчного пузыря и желчных протоковВо всех случаях при исследовании верхнего этажа
брюшной полости в зону сканирования попадает и желчный
пузырь с протоками.
В случаях, когда требуется визуализировать именно
билиарную систему при компьютерной томографии,
рекомендуется использовать тонкие срезы (1,5 мм и менее).
78.
КТ билиарной системы с внутривенным КУ с цельювизуализации внутрипеченочных желчных протоков
лучше выполнять в портальную фазу, когда контраст
между протоками и паренхимой печени наиболее
высок.
Двухфазная КТ гепатобилиарной системы может
быть использована при стадировании опухолей.
В остроченную фазу контрастирования можно
визуализировать холангиокарциному
(гиповаскуляризованную опухоль, плохо различимую в
артериальную и венозную фазы).
79.
В случае КТ-холангиографии используется холетропныйконтраст (например, иотрексат), вводимый внутривенно за 3040 минут до начала исследования.
Если контраст принимается через рот (перорально), пациент
выпивает всего 6 г иопаноиковой кислоты в день перед
исследованием (за 8-12 часов).
Также для улучшения контрастного усиления желчных
протоков за 10-20 минут до КТ-холангиографии пациент
принимает «жирный завтрак» либо ему внутривенно вводится
холецистокинин.
80.
81.
Пример холестериновых (низкоплотных)камней в желчном пузыре. Видны очертания
камней, имеющих плотность лишь немногим
выше плотности желчи.
82.
Камень в желчном пузыре (левоеизображение) и в области большого
сосочка 12-перстной кишки (в
ампуле, образующейся при слиянии
холедоха и панкреатического
протока).
83.
84.
Важно помнить о вариантах положения печени поотношению к сагиттальной плоскости тела; различают
правостороннее и левостороннее положение печени.
При правостороннем положении печень лежит почти
вертикально и имеет сильно развитую правую долю и
уменьшенную левую.
В некоторых случаях весь орган не переходит за среднюю
линию, располагаясь в правой половине брюшной полости.
При левостороннем положении орган лежит в
горизонтальной плоскости, имеет хорошо развитую левую
долю, иногда заходящую даже за селезенку.
Эти варианты положения печени нужно учитывать при
оценке результатов сканирования и эхолокации органа.
85.
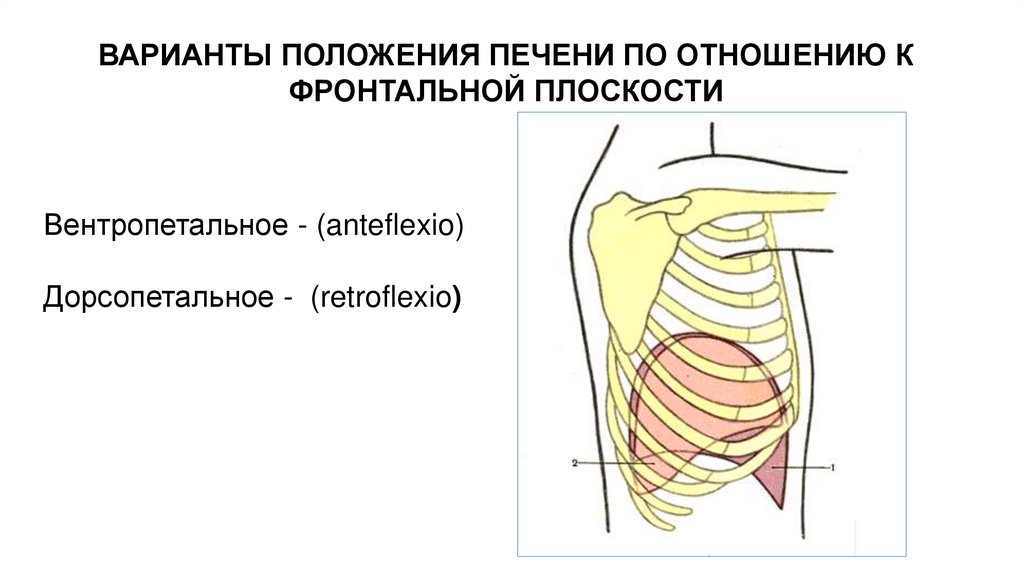
ВАРИАНТЫ ПОЛОЖЕНИЯ ПЕЧЕНИ ПО ОТНОШЕНИЮ КФРОНТАЛЬНОЙ ПЛОСКОСТИ
Вентропетальное - (anteflexio)
Дорсопетальное - (retroflexio)
86.
ВАРИАНТЫ ПОЛОЖЕНИЯ ПЕЧЕНИ ПО ОТНОШЕНИЮ КСАГИТТАЛЬНОЙ ПЛОСКОСТИ
Правостороннее - (dextropositio)
Левостороннее - (sinistropositio)
87.
ВАРИАНТЫ ФОРМ ПЕЧЕНИДеформация
Обычная
форма
печени
Гипотрофия
Атрофия
Гипертрофия
А Н О М А Л И И
Релаксация
Вдавления
Р А З В И Т И Я
88.
ПРИЧИНЫ НЕОБХОДИМОСТИКОНТРАСТНОГО УСИЛЕНИЯ ИЗОБРАЖЕНИЯ
Низкий градиент плотности между зоной поражения и
окружающей паренхимой, который не позволяет с
уверенностью высказаться как в пользу наличия
образования, так и его отсутствия.
Визуализация образования очень часто не позволяет
установить его нозологическую принадлежность, о которой
можно судить по особенностям его контрастирования.
(Кармазановский Г.Г. И соавт. Компьютерная томография печени и
желчевыводящих путей.1997 г.)
89.
В норме селезенка располагается на уровне Th10-Th11 позвонков.Форма селезенки индивидуальна и может меняться с возрастом.
Различают два основных варианта ее формы: овальную (короткую и
широкую), которая чаще встречается у детей, и длинную (узкую),
наиболее характерную для взрослых.
На внутренней
поверхности
селезенки, в
центральной ее части,
по продольной оси
находятся ворота
селезенки длиной
50—60 мм и шириной
20—30 мм.
90.
В норме плотность паренхимы селезенки 45 +- 5 Н.Нормальные размеры селезенки: длина 11-15 см, ширина 7-10 см,
толщина 4-6 см.
Часто встречается дольчатое строение. До 30% пациентов имеют
одну или несколько добавочных селезенок.
При КТ с КУ в артериальную фазу усиление селезенки имеет
очагово-негомогенный характер.
91.
92.
МСКТ надпочечниковПоказания
- метод выбора для визуализации надпочечников
- выявление и дифференциальная диагностика опухолей
надпочечников (при наличии клиниколабораторных
показаний)
- дифференциальная диагностика аденомы, гиперплазии
надпочечников
Противопоказания - общие относительные
противопоказания для внутривенного введения йодсодержащих контрастных препаратов.
93.
Подготовка- Исследование проводится натощак (спустя как минимум
3 часа после еды).
- Установить периферический венозный катетер (18-20 G).
- Контрастирование кишечника рентген-позитивным
препаратом.
- В течение 0,5 часа перед исследованием необходимо
принять внутрь около 500 мл раствора контрастного
вещества (20 мл йод-содержащего препарата на 500 мл
воды).
- Также может использоваться специальная суспензия
сульфата бария для КТ
94.
Надпочечники обычно располагаются на уровне XI-XII грудныхпозвонков.
Форма желез довольно разнообразна. Наиболее часто встречаются 3
формы: Y-образная, треугольная и линейная.
Размеры надпочечников также варьируют достаточно широко.
Чаще у человека среднего возраста
находятся в следующих пределах:
правый — от 1,8 до 2,8 см;
левый — от 1,6 до 2,5 см;
в поперечном размере — от 1,1 до 1,6 см.
Ножки надпочечников толщиной до 6-8 мм.
95.
96.
МСКТ почек и мочевыводящих путейПоказания
- Дифференциальная диагностика объемных образований
почек (кисты, опухоли, артерио-венозные мальформации)
- Диагностика и стадирование опухолей почек и
мочевыводящих путей
- Выявление стенозов почечных артерий
- Макрогематурия
- Выявление рецидива рака почки после резекции или
нефрэктомии
97.
- Почечная колика (МСКТ без внутривенного КУ)- Выявление причины обструкции мочеточника (МСКТурография)
- Пиелонефрит, абсцесс почки
- Травма почки
Противопоказания - общие относительные
противопоказания для внутривенного введения йодсодержащих контрастных препаратов.
98.
Подготовка- Исследование проводится натощак (спустя как минимум
3 часа после еды).
- Установить периферический венозный катетер (18-20 G).
- Контрастирование кишечника рентген-негативным
препаратом.
- В течение 1 часа перед исследованием необходимо
принять внутрь около 1 л воды без газа.
- Пероральное контрастирование выполняет также
нефропротективную функцию за счет гидратации
пациента, увеличения объема разведения и скорости
элиминации йод-содержащего контрастного препарата.
99.
Проведение исследования:Укладка - на спине с поднятыми руками
Фаза дыхания - задержка дыхания на вдохе
Диапазон томографии - от диафрагмы до
седалищных бугров
Параметры томографии:
- Коллимация 0,5-0,625 мм
100.
Многофазное исследование1. Нативное исследование (может выполняться при
пониженном напряжении на рентгеновской трубке – 40-50
мАс)
2. Артериальная фаза (задержка 25-30 сек. от начала
введения контрастного препарата) позволяет оценить
состояние почечных артерий и отдифференцировать
сосудистые образования
101.
3. Нефрографическая фаза (задержка 90-100 сек. отначала введения контрастного препарата) наиболее
информативна для выявления опухолей почек, гнойнодеструктивных очагов
4. Урографическая фаза (задержка 7-10 минут от
начала введения контрастного препарата) может
выполняться при пониженном напряжении на
рентгеновской трубке – 40-50 мАс
5. Отсроченная урографическая фаза используется
для диагностики урином.
102.
103.
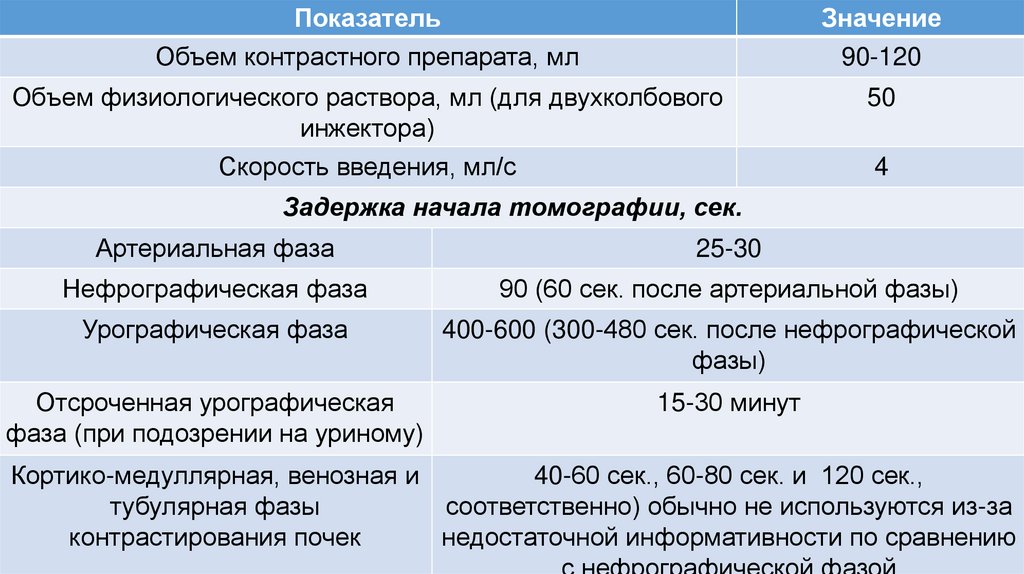
ПоказательЗначение
Объем контрастного препарата, мл
90-120
Объем физиологического раствора, мл (для двухколбового
инжектора)
50
Скорость введения, мл/с
4
Задержка начала томографии, сек.
Артериальная фаза
25-30
Нефрографическая фаза
90 (60 сек. после артериальной фазы)
Урографическая фаза
400-600 (300-480 сек. после нефрографической
фазы)
Отсроченная урографическая
фаза (при подозрении на уриному)
15-30 минут
Кортико-медуллярная, венозная и
40-60 сек., 60-80 сек. и 120 сек.,
тубулярная фазы
соответственно) обычно не используются из-за
контрастирования почек
недостаточной информативности по сравнению
104.
Фазы контрастирования105.
МСКТ желудка. Показания - определение местной и регионарнойраспространенности опухолевого поражения.
106.
ПодготовкаУ пациентов с противопоказаниями для внутривенного
введения йод-содержащих контрастных препаратов
необходимо провести премедикацию, гидратацию и
использовать изоосмолярные или гипоосмолярные
контрастные препараты.
- Исследование проводится натощак (спустя как минимум
5-6 часов после еды).
- Установить периферический венозный катетер (18-20 G).
107.
Подготовка кишечника:- МСКТ желудка проводится до рентгенологических
исследований пищеварительного тракта с бариевой
взвесью.
- Контрастирование рентген-негативным препаратом
- В течение 30 минут перед исследованием необходимо
принять внутрь около 1 л воды без газа
- Непосредственно перед началом исследования пациент
принимает внутрь еще 0,5 л воды, смесь лимонной
кислоты и соды и располагается в положении на правом
боку на столе томографа
108.
Проведение исследования:Укладка - на спине с поднятыми руками, на животе, на
правом или левом боку
Фаза дыхания - задержка дыхания на вдохе
Диапазон томографии - от диафрагмы до крыльев
подвздошных костей
Параметры томографии:
- Коллимация 0,5-0,625 мм
Многофазное исследование
- Нативное исследование
- Артериальная фаза
- Портально-венозная фаза (наиболее информативная для
определения границ опухоли и выявления вторичного
поражения печени)
109.
Отображение стенкижелудка при КТ без КУ
В.М.Китаев, С.В.Китаев
Компьютерная томография в
гастроэнтерологии
Руководство для врачей
Москва «МЕДпресс-информ» 2016
Отображение слоев стенки желудка при
болюсном контрастном усилении.
В стенке желудка прослеживаются 3 слоя:
окрашенный внутренний слой соответствует
слизистой оболочке, неокрашенный средний
слой – подслизистой, окрашенный наружный
слой – мышечной и серозной оболочкам.
110.
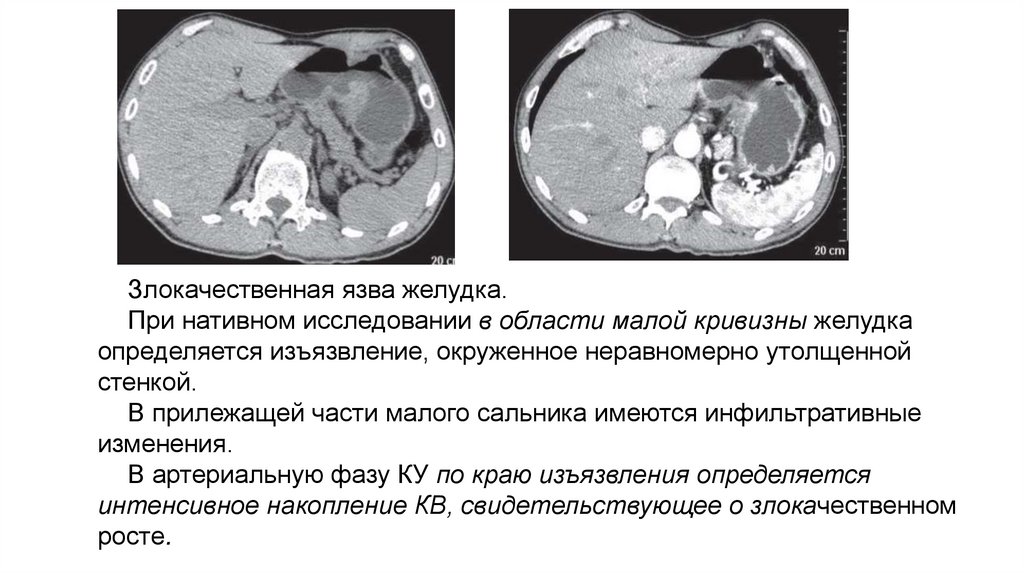
Злокачественная язва желудка.При нативном исследовании в области малой кривизны желудка
определяется изъязвление, окруженное неравномерно утолщенной
стенкой.
В прилежащей части малого сальника имеются инфильтративные
изменения.
В артериальную фазу КУ по краю изъязвления определяется
интенсивное накопление КВ, свидетельствующее о злокачественном
росте.
111.
Рак желудка.В области верхней и средней
третей желудка определяется
опухоль эндофитного типа. Опухоль
прорастает через стенку желудка в
малый сальник.
Рак желудка.
Опухоль прорастает стенку
желудка и распространяется
на соседние структуры.
Определяется врастание
опухоли в ворота печени и
малый сальник.
112.
Реконструкция:- Для уменьшения шума – реконструкция с толщиной среза
3-5 мм
- МПР в наклонных плоскостях, перпендикулярных стенке
желудка
- МИП – оценка васкуляризации
- 3D объемный рендеринг – оценка взаиморасположения
опухоли и сосудистых структур (выполняется после
коррекции диапазона отображаемых значений шкалы
Хаунсфилда)
113.
Методы исследования кишечникаРентгенологическое исследование
Компьютерная томография
Магнитно-резонансная томография
Трансабдоминальная эхография
Радионуклидное исследование
Капсульная эндоскопия
114.
Задачи КТ при заболеваниях кишечника- Выявление патологических изменений кишечной стенки.
- Уточнение локализации, распространенности и характера
поражения стенки кишки.
- Оценка состояния брыжейки и ее структур.
- Наличие осложнений.
- Дифференциальная диагностика.
МСКТ тонкой кишки
Показания
- Опухолевое поражение тонкого кишечника
- Выявление причины хронической или рецидивирующей
кровопотери
- Болезнь Крона
115.
Подготовка- У пациентов с противопоказаниями для внутривенного
введения йод-содержащих КВ необходимо провести
премедикацию, гидратацию и использовать изоосмолярные
или гипоосмолярные КВ.
- Исследование проводится натощак (спустя как минимум 5-6
часов после еды).
- Установить периферический венозный катетер (18-20 G)
- Установить назо-гастральный зонд
- Рекомендуется прием спазмолитика (глюкагон, бускопан,
гиосцина бутилбромид в/в) за 15 минут до исследования
116.
Подготовка кишечника:- МСКТ органов брюшной полости и забрюшинного
пространства проводится до рентгенологических
исследований пищеварительного тракта с бариевой
взвесью.
Контрастирование рентген-негативным препаратом заполнение кишечника через назогастральный зонд 2 л
гипотонического раствора.
Фаза дыхания - задержка дыхания на вдохе.
Параметры томографии:
- Коллимация 0,5-0,625 мм
117.
Многофазное исследование :- Нативная фаза
- Артериальная фаза (не требуется при болезни Крона)
- Портально-венозная фаза (наиболее информативна для
оценки степени опухолевого поражения)
Реконструкция:
- МПР с толщиной среза 3-5 мм для определения степени
распространенности онкопроцесса
- МИП в наклонных плоскостях для выявления опухолевой
инвазии сосудов
118.
Методика КТ- энтерографиипредварительная подготовка
к исследованию:
дробный прием 1-1,5 л
контрастного вещества или воды
в течение 1 часа до
исследования
1,0 мл глюкагона - в/в
непосредственно перед
сканированием или 10 мг
бускопана за 20-30 минут до
исследования
119.
Методика КТ- энтероклизмыголод в течение 12 часов
установка дуоденального зонда за связку
Трейтца под контролем рентгеноскопии
1,0 мл глюкагона в/в непосредственно
перед исследованием или 10 мг бускопана
за 20-30 минут до исследования
введение 1,5-2,0 л воды или суспензии
бария для КТ
ограничения: «острый живот»
120.
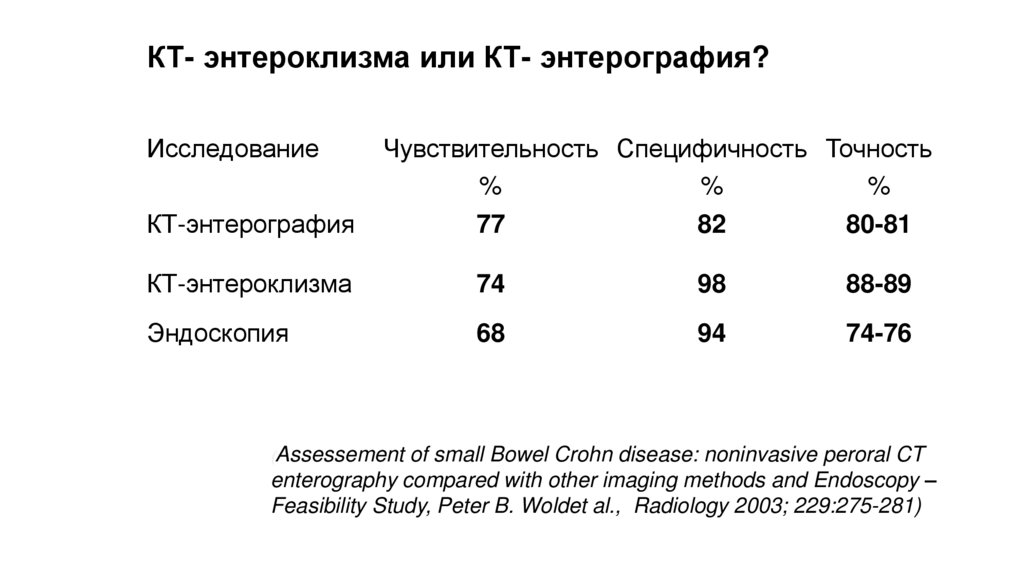
КТ- энтероклизма или КТ- энтерография?Исследование
КТ-энтерография
Чувствительность Специфичность Точность
%
%
%
77
82
80-81
КТ-энтероклизма
74
98
88-89
Эндоскопия
68
94
74-76
(Assessement of small Bowel Crohn disease: noninvasive peroral CT
enterography compared with other imaging methods and Endoscopy –
Feasibility Study, Peter B. Woldet al., Radiology 2003; 229:275-281)
121.
ВНУТРИПРОСВЕТНЫЙКОНТРАСТ
• РЕНТГЕНОПОЗИТИВНЫЙ
(2% суспензия бария для КТ, 3% раствор
урографина)
• РЕНТГЕНОНЕГАТИВНЫЙ
- хорошо выявляются межкишечные
(вода комнатной температуры)
свищи, околокишечные абсцессы,
- хорошая визуализация кишечной регионарные лимфоузлы;
стенки при в/в контрастировании - плохо дифференцируется стенка кишки
после в\в КУ
122.
АЛГОРИТМ АНАЛИЗА ПОЛУЧЕННЫХ ДАННЫХ1. Степень
развития
и
состояние
клетчаточных
пространств брюшной полости и забрюшинного
пространства
2. Наличие свободной жидкости, газа в брюшной полости
3. Топография отделов кишечной трубки
4. Анализ просвета кишечных петель
5. Анализ кишечной стенки: контуры, толщина, структура
6. Состояние околокишечной клетчатки
7. Состояние брыжейки
8. Наличие лимфатических узлов
9. Состояние других органов брюшной полости,
забрюшинного пространства, малого таза
123.
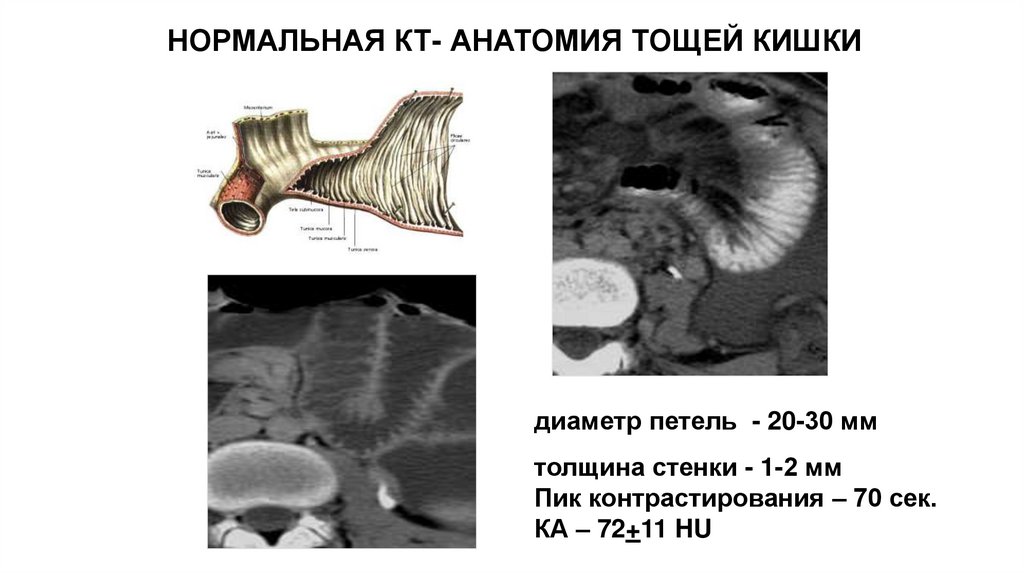
НОРМАЛЬНАЯ КТ- АНАТОМИЯ ТОЩЕЙ КИШКИдиаметр петель - 20-30 мм
толщина стенки - 1-2 мм
Пик контрастирования – 70 сек.
КА – 72+11 HU
124.
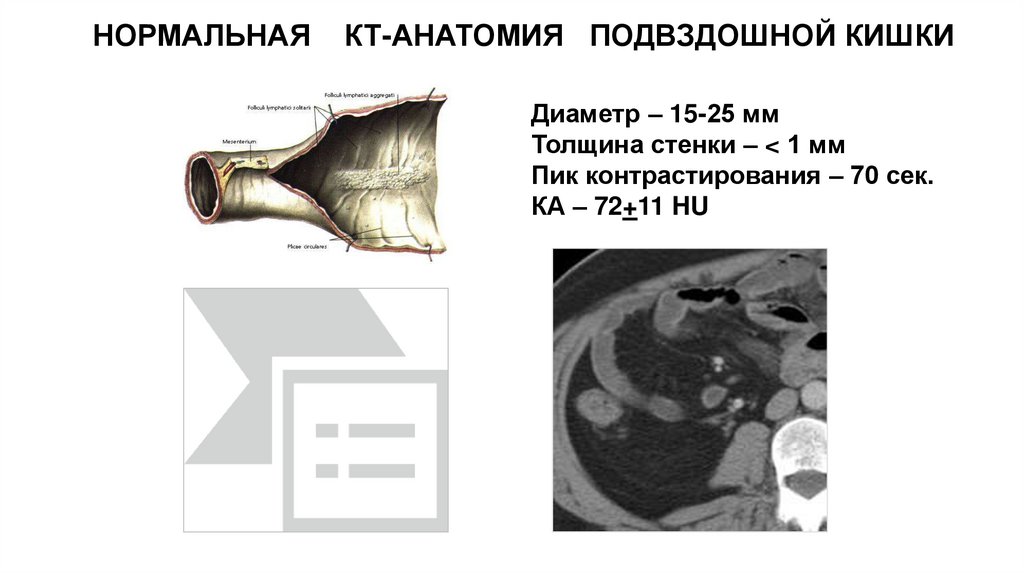
НОРМАЛЬНАЯКТ-АНАТОМИЯ ПОДВЗДОШНОЙ КИШКИ
Диаметр – 15-25 мм
Толщина стенки – < 1 мм
Пик контрастирования – 70 сек.
КА – 72+11 HU
125.
МСКТ-колонография (виртуальная колоноскопия)Виртуальная колонография (колоноскопия) впервые была
предложена D.J. Vining с соавторами в 1994 году.
Возникновение метода связано с появлением МСКТ и
разработкой специальной программы постпроцессорной
обработки,
позволяющей
получать
изображение
контрастированной газом толстой кишки отдельно от других
органов и структур,
а также трехмерные изображения
внутренней поверхности кишки как при оптической
колоноскопии.
126.
Показания к проведению виртуальной колонографии:- оценка состояния проксимальных отделов толстой кишки у
пациентов со стенозирующими опухолями при невозможности
проведения колоноскопии в полном объеме (исследование
проводится с применением внутривенного контрастирования для оценки
местного и отдаленного метастазирования)
- анемия, кишечный дискомфорт, абдоминальные боли
(вопрос дискутируется)
- скрининг колоректального рака и полипов (исследование
проводится без внутривенного контрастирования)
P. Lefere, S. Gryspeerdt, 2012, M. Macari, C.D. Johnson, 2012,
М.Прокоп, М. Галански, 2011, Т.Д Тарасенко, А.Р. Зубарев, 2012, R.H.
Fletcher 2011, J. Yee, 2010, S. Venturini, 2011, Е.Ю. Хомутова и соавт,
2011, Т.Н. Трофимова и соавт., 2011
127.
Виртуальная колонография не показана:- остром желудочно-кишечном кровотечении (лучше
выполнять колоноскопию для выявления ангиодисплазии и
дивертикулеза как возможных причин кровотечения)
- при воспалительных заболеваниях толстой кишки (вопрос
дискутируется)
- воспалительных осложнениях дивертикулеза
B.P. Mullhall et al 2012, М. Macari, C.D. Johnson,
2011, М.Прокоп, М. Галански 2011, J. Yee 2011
128.
Подготовка- Проводится до рентгенологических исследований
пищеварительного тракта с бариевой взвесью.
- Необходимо максимально возможное очищение толстой кишки
за 2 дня до исследования (использование суппозиториев,
пероральный прием Фортранса в объеме около 2-3 л.).
- Исследование проводится натощак (спустя как минимум 5-6
часов после еды).
- Рекомендуется прием спазмолитика (глюкагон, бускопан,
гиосцина бутилбромид внутривенно) за 15 минут до исследования
- Толстая кишка заполняется СО 2 самостоятельно пациентом
(воздух использовать нежелательно из-за его низкой степени
всасывания) до появления у пациента болезненных ощущений
(растяжение кишки)
129.
Проведение исследования:Укладка - попеременное исследование пациента на спине/животе
с поднятыми руками.
Контрастирование внутривенное - не требуется.
Фаза дыхания - задержка дыхания на вдохе.
Диапазон томографии - от диафрагмы до седалищных бугров
Параметры томографии:
- Коллимация 0,5-0,625 мм
- Полипозиционное исследование:
- Топограмма используется для контроля степени заполнения
кишечника газом
- Низкодозовая томография в положении пациента на спине
- Низкодозовая томография в положении пациента на животе
130.
Виртуальная колонография131.
Реконструкция - МПР во фронтальной плоскости и внаклонных плоскостях. Программы автоматического выявления
полипов (3D моделирование стенки кишки).
Визуализация в 2-х
режимах:
- Эндоскопия
- Развернутый выпуклый
Расширенный анализ:
Автоматический поиск
полипов и
новообразований
132.
133.
МСКТ малого тазаПоказания
- Первичное стадирование (определение местной и
регионарной распространенности), контроль эффективности
лечения и диагностика рецидива при раке мочевого пузыря,
яичников
- Осложнения после операций: абсцессы, инфильтраты,
кровоизлияния, свищи
134.
Подготовка:- Контрастирование кишечника рентген-позитивным препаратом.
- Подготовка раствора - 40 мл йод-содержащего контрастного
препарата на 1,0 л воды (также может использоваться
специальная суспензия сульфата бария для КТ).
- Для оптимального контрастирования толстой кишки необходимо
принять внутрь около 0,51,0 л. раствора контрастного препарата
вечером накануне исследования и 0,5 л. утром в день
исследования.
135.
- Контрастирование прямой кишки через клизмунепосредственно перед началом исследования (в настоящее
время практически не применяется).
- Подготовка мочевого пузыря: для исследования мочевого
пузыря необходимо его хорошее естественное наполнение
(оценка стенок), для исследования остальных органов
малого таза – достаточно умеренного расправления.
- У пациентов с мочевым катетером пузырь заполняется после
перекрытия катетера или ретроградно через катетер.
136.
Проведение исследования:Укладка - на спине с поднятыми руками
Фаза дыхания - задержка дыхания на вдохе
Диапазон томографии:
- от седалищных бугров до крыльев подвздошных костей
- от седалищных бугров до диафрагмы (при стадировании
опухолей).
Параметры томографии:
- Коллимация 0,5-0,625 мм
Многофазное исследование:
- Артериальная фаза (необходима для оценки васкуляризации
опухолей)
- Паренхиматозная фаза (наиболее информативная для
определения границ и распространенности опухоли)
- Отсроченная фаза – для проведения виртуальной цистоскопии
137.
Реконструкция:- У пациентов с избыточной массой тела рекомендуется
проведение томографии с более высокими значениями
напряжения на рентгеновской трубке (120-140 кВ) и
реконструкция томограмм с толщиной среза 1,0-1,5 мм
- Многоплоскостные реконструкции для оценки стенок
органов малого таза и определения степени
распространенности опухоли
- МИП для визуализации камней и конкрементов, оценки
васкуляризации опухолей
138.
139.
И.Е. Тюрин Компьютерная томография органов грудной полости / И.Е.Тюрин. – СПб. : ЭЛБИ-СПб, 2003.
С.К. Терновой Компьютерная томография : учебное пособие для
системы послевузовского профессионального образования врачей / С.К.
Терновой, А.Б. Абдураимов, И.С. Федотенков ; ред. С.К. Терновой. – М. :
ГЭОТАР-Медиа, 2008.
М. Прокоп Спиральная и многослойная компьютерная томография : в 2х т. / М. Прокоп, М. Галански ; под. ред. А.В. Зубарева, Ш.Ш. Шотемора ;
пер. с англ. – 3-е изд. – М. : МЕДпресс-информ, 2011.
Б.И. Долгушин, И.Е. Тюрин, А.Б. Лукьянченко, Б.М. Медведева, Е.Л.
Дронова, В.О. Панов, М.Б. Долгушин, А.И. Михайлов Стандарты РКТ-,
МРТ-, ПЭТ/КТ- исследований в онкологии - М. : Издательство ООО
«ВПП», 2015
140.
«e-Anatomy» ‒ интерактивный атлас лучевой анатомии человекаPrix Herman Fishgold (SFR)
Certificat of Merit / Design Award - 2007
Атлас содержит также макроскопическую анатомию в иллюстрациях. Это
самая полная версия анатомии человека на 8 языках, включающая 5400
анатомических структур и 375 000 терминов. Атлас доступен на сайте, на
Android и iOS.
Reprinted with express permission of ACR Press and the Journal of the
American College of Radiology.
Copyright 2013. American College of Radiology. All rights reserved.


























































































































 medicine
medicine