Similar presentations:
Овариальный резерв и фертильность. Беременность после ЭКО
1.
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕАВТОНОМНОЕ ОБРАЗОВАТЕЛЬНОЕ
УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ
«БЕЛГОРОДСКИЙ ГОСУДАРСТВЕННЫЙ
НАЦИОНАЛЬНЫЙ
ИССЛЕДОВАТЕЛЬСКИЙ УНИВЕРСИТЕТ»
(НИУ «БелГУ»)
МЕДИЦИНСКИЙ ИНСТИТУТ
Овариальный резерв и
фертильность.
Беременность после ЭКО.
Лекторы в рамках кружка АиГ:
Чернышенко Ирина Андреевна,
Ладыгина Аделина Игоревна.
2.
ОПРЕДЕЛЕНИЕЭкстракорпоральное
оплодотворение
—
вспомогательная репродуктивная технология,
чаще всего используемая в случае бесплодия.
3.
Актуальность темыОколо 15% пар в России являются бесплодными по разным
данным на сегодняшний день. Научные достижения последних лет
позволили разработать и внедрить новые репродуктивные
технологии по лечению бесплодия.
Из всего многообразия современных методов ВРТ наиболее
актуальными с точки зрения цитологических процессов остаются
экстракорпоральное оплодотворение и оплодотворение in vitro и
его современная модификация – инъекция сперматозоида в
цитоплазму овоцита (ИКСИ).
Метод ЭКО позволил добиться наступления беременности у
многих женщин, ранее обреченных на абсолютную бездетность.
Нужно помнить, что беременность и роды после ЭКО относятся к
группе «высокого риска», а их ведение остаётся актуальной
проблемой практического акушерства.
4.
ФертильностьФертильность — способность половозрелого организма
производить жизнеспособное потомство.
Бесплодие
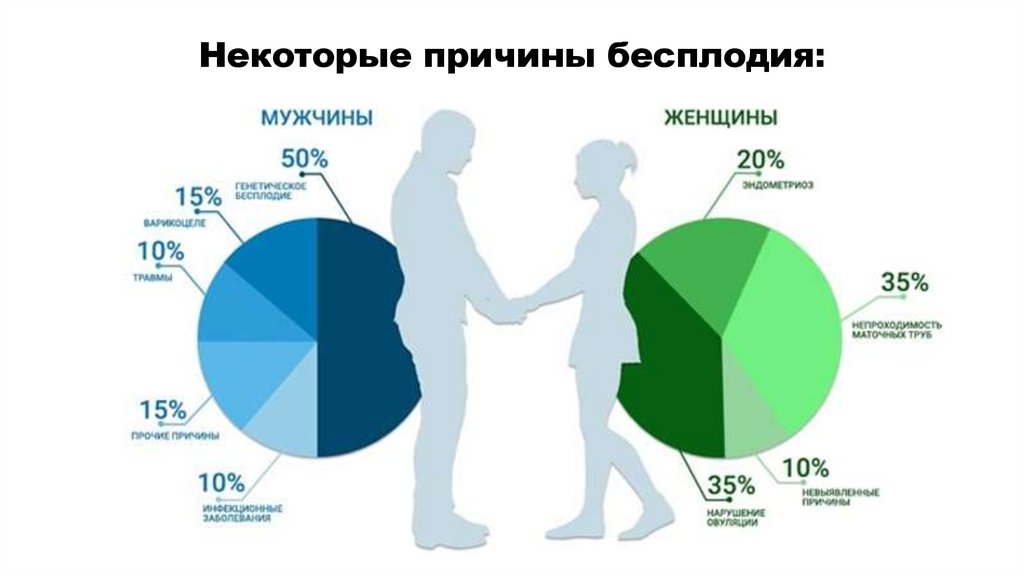
Статистика показывает такие цифры:
• в 30% случаев зачать ребенка не удается из-за проблем
с репродуктивным здоровьем у женщины;
• в 30% случаев причиной становятся нарушения у
мужчины;
• в 30% случаев расстройства имеются у обоих партнеров;
• в 10% случаев причины бесплодия установить не
удается.
5.
Некоторые причины бесплодия:6.
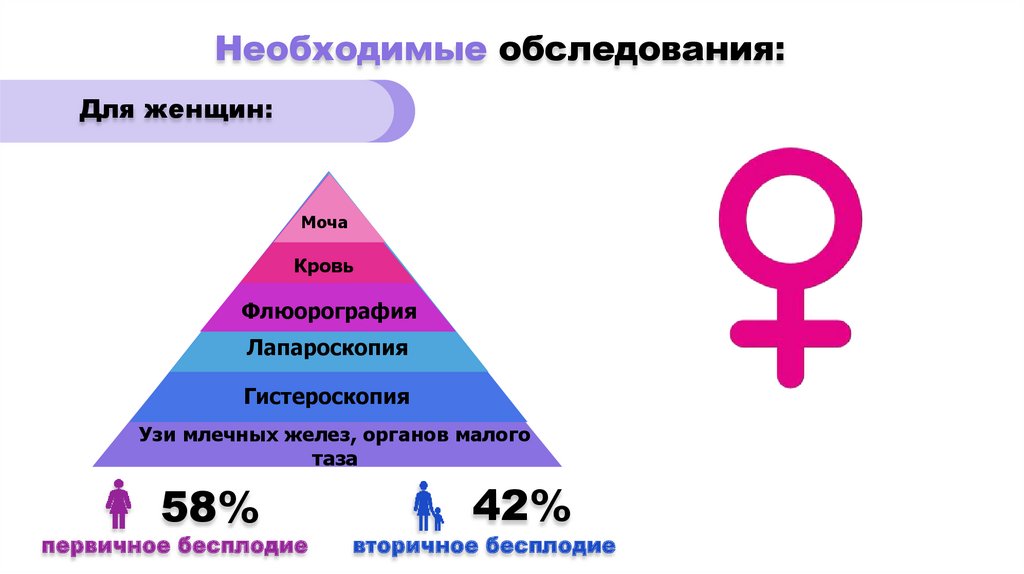
Необходимые обследования:Для женщин:
Моча
Кровь
Флюорография
Лапароскопия
Гистероскопия
Узи млечных желез, органов малого
таза
58%
первичное бесплодие
42%
вторичное бесплодие
7.
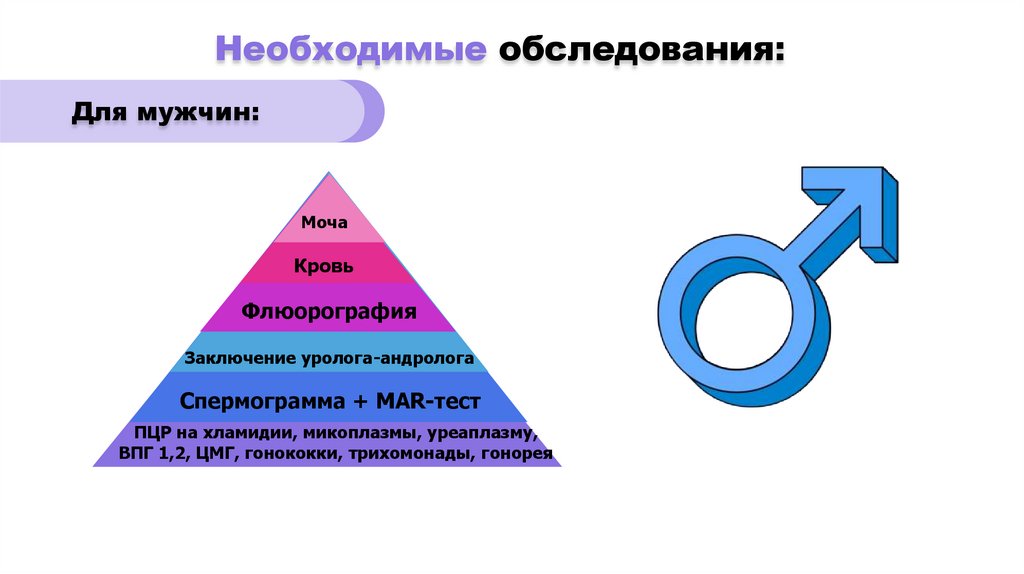
Необходимые обследования:Для мужчин:
Моча
Кровь
Флюорография
Заключение уролога-андролога
Спермограмма + MAR-тест
ПЦР на хламидии, микоплазмы, уреаплазму,
ВПГ 1,2, ЦМГ, гонококки, трихомонады, гонорея
8.
Всем пациенткам, которые делаютЭКО, назначается гормональная
поддержка после переноса эмбрионов.
Она позволяет снизить риск
прерывания беременности на разных
сроках.
1. Перенос эмбриона осуществляется на 6е сутки (5.5 день) после приема
прогестерона.
2. В день пересадки однократная инъекция
агониста гонадотропина (активирует
желтое тело, стимулируя выработку
эндогенного прогестерона)
3. Дидрогестерон.
*за последние года научное сообщество доказало, что эстрогены нет
повышают частоту наступления беременности. Их можно назначить
в качестве перестраховки для блокады овуляции. Назначение до 14
дней эффективнее, чем на десятидневный цикл (увеличивается
шанс выкидыша в 1 триместре)
9.
Синдром гиперстимуляциияичников
СГЯ – явление, которое возникает в результате стимулирования
созревания фолликулов гормональными препаратами. В ответ на
избыточное действие гормонов активность яичников повышается. В
них одновременно может созревать до 20 яйцеклеток и более, в то
время как в естественном цикле созревает только одна. При этом в
крови повышается уровень женских половых гормонов, происходит
сгущение крови и скопление жидкости в брюшной полости, яичники
увеличиваются в размерах. На этом фоне появляются боли внизу
живота, отёчность, ухудшение общего состояния.
• Ранняя стадия СГЯ может начаться на 2-4 день после пункции.
Если беременность не наступит, то патологическое состояние в
скором времени уходит.
• Если при СГЯ наступит беременность, то ситуация усложнится.
Так, в некоторых случаях симптомы СГЯ могут продолжаться до
10 - 12 недель.
10.
Особенностибеременности
после ЭКО
11.
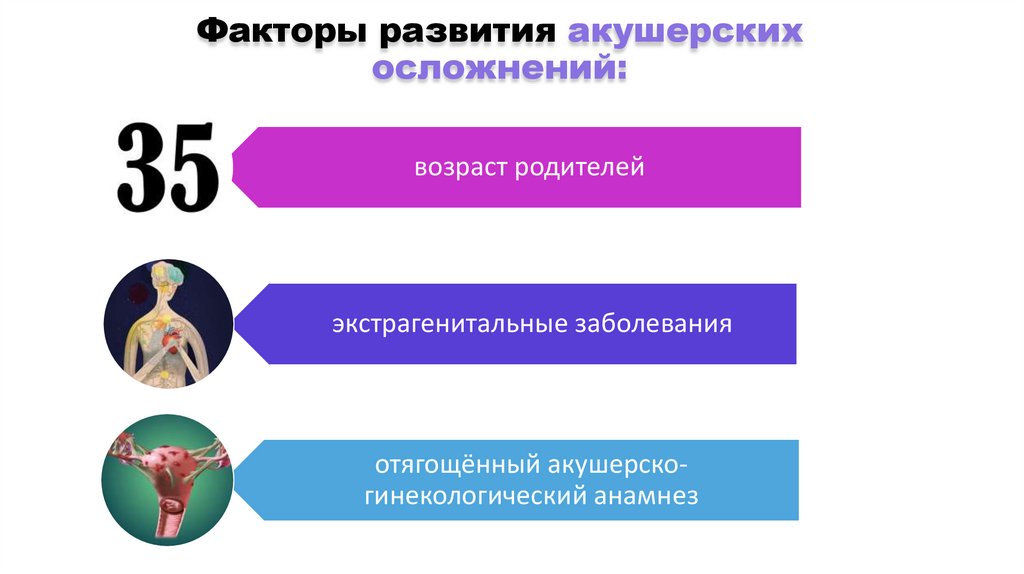
Факторы развития акушерскихосложнений:
возраст родителей
экстрагенитальные заболевания
отягощённый акушерскогинекологический анамнез
12.
Особенности течения беременностипосле ЭКО
многоплодие
высокий риск самопроизвольного прерывания беременности до 22 недель
повышенный риск преждевременных родов
повышенный риск гестационной артериальной гипертонии
повышенный риск гестационного сахарного диабета
повышенный риск развития преэклампсии и ХПН
высокая частота предлежания плаценты и отслойки нормально расположенной плаценты
13.
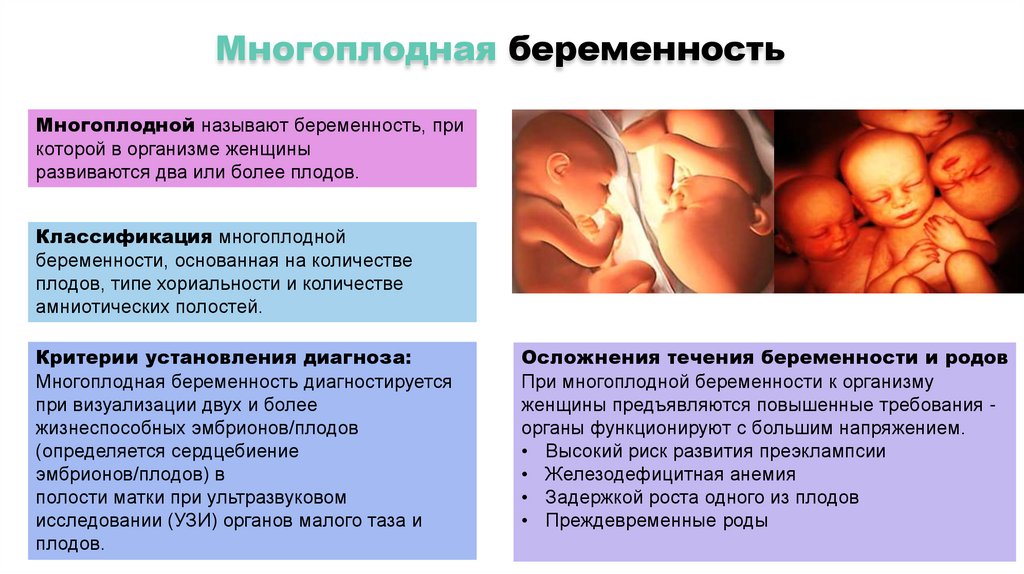
Многоплодная беременностьМногоплодной называют беременность, при
которой в организме женщины
развиваются два или более плодов.
Классификация многоплодной
беременности, основанная на количестве
плодов, типе хориальности и количестве
амниотических полостей.
Критерии установления диагноза:
Многоплодная беременность диагностируется
при визуализации двух и более
жизнеспособных эмбрионов/плодов
(определяется сердцебиение
эмбрионов/плодов) в
полости матки при ультразвуковом
исследовании (УЗИ) органов малого таза и
плодов.
Осложнения течения беременности и родов
При многоплодной беременности к организму
женщины предъявляются повышенные требования органы функционируют с большим напряжением.
• Высокий риск развития преэклампсии
• Железодефицитная анемия
• Задержкой роста одного из плодов
• Преждевременные роды
14.
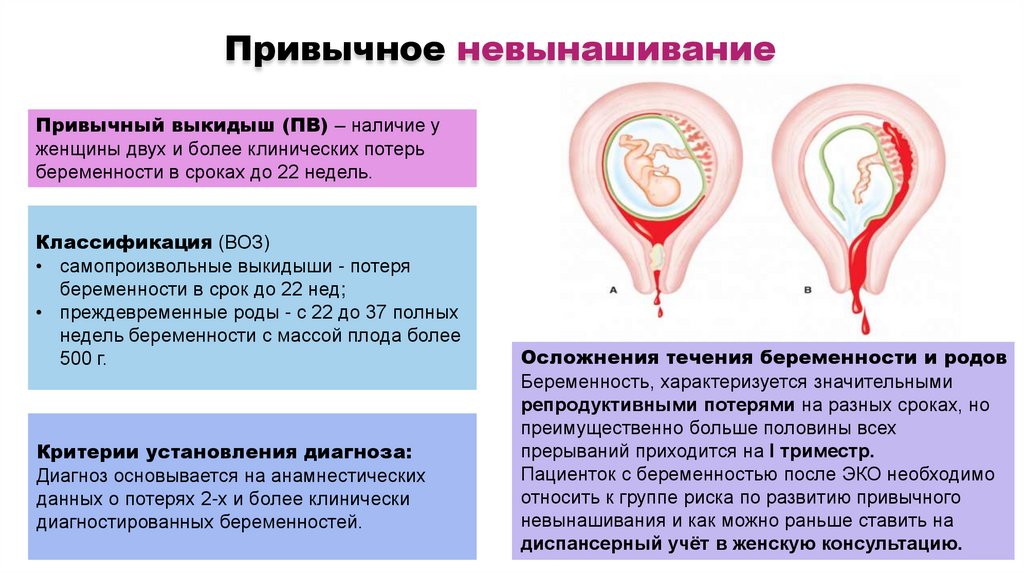
Привычное невынашиваниеПривычный выкидыш (ПВ) – наличие у
женщины двух и более клинических потерь
беременности в сроках до 22 недель.
Классификация (ВОЗ)
• самопроизвольные выкидыши - потеря
беременности в срок до 22 нед;
• преждевременные роды - с 22 до 37 полных
недель беременности с массой плода более
500 г.
Критерии установления диагноза:
Диагноз основывается на анамнестических
данных о потерях 2-х и более клинически
диагностированных беременностей.
Осложнения течения беременности и родов
Беременность, характеризуется значительными
репродуктивными потерями на разных сроках, но
преимущественно больше половины всех
прерываний приходится на I триместр.
Пациенток с беременностью после ЭКО необходимо
относить к группе риска по развитию привычного
невынашивания и как можно раньше ставить на
диспансерный учёт в женскую консультацию.
15.
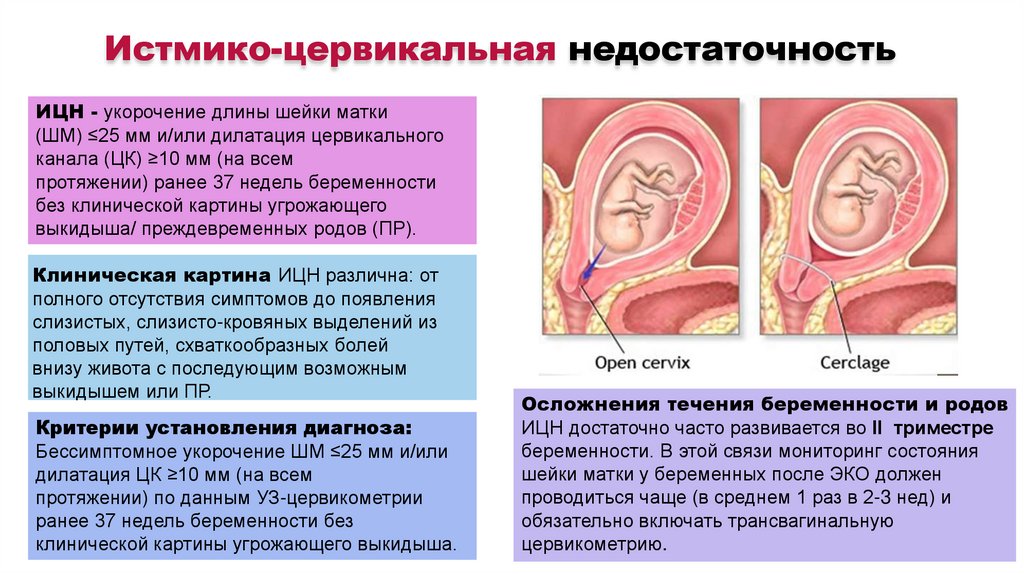
Истмико-цервикальная недостаточностьИЦН - укорочение длины шейки матки
(ШМ) ≤25 мм и/или дилатация цервикального
канала (ЦК) ≥10 мм (на всем
протяжении) ранее 37 недель беременности
без клинической картины угрожающего
выкидыша/ преждевременных родов (ПР).
Клиническая картина ИЦН различна: от
полного отсутствия симптомов до появления
слизистых, слизисто-кровяных выделений из
половых путей, схваткообразных болей
внизу живота с последующим возможным
выкидышем или ПР.
Критерии установления диагноза:
Бессимптомное укорочение ШМ ≤25 мм и/или
дилатация ЦК ≥10 мм (на всем
протяжении) по данным УЗ-цервикометрии
ранее 37 недель беременности без
клинической картины угрожающего выкидыша.
Осложнения течения беременности и родов
ИЦН достаточно часто развивается во II триместре
беременности. В этой связи мониторинг состояния
шейки матки у беременных после ЭКО должен
проводиться чаще (в среднем 1 раз в 2-3 нед) и
обязательно включать трансвагинальную
цервикометрию.
16.
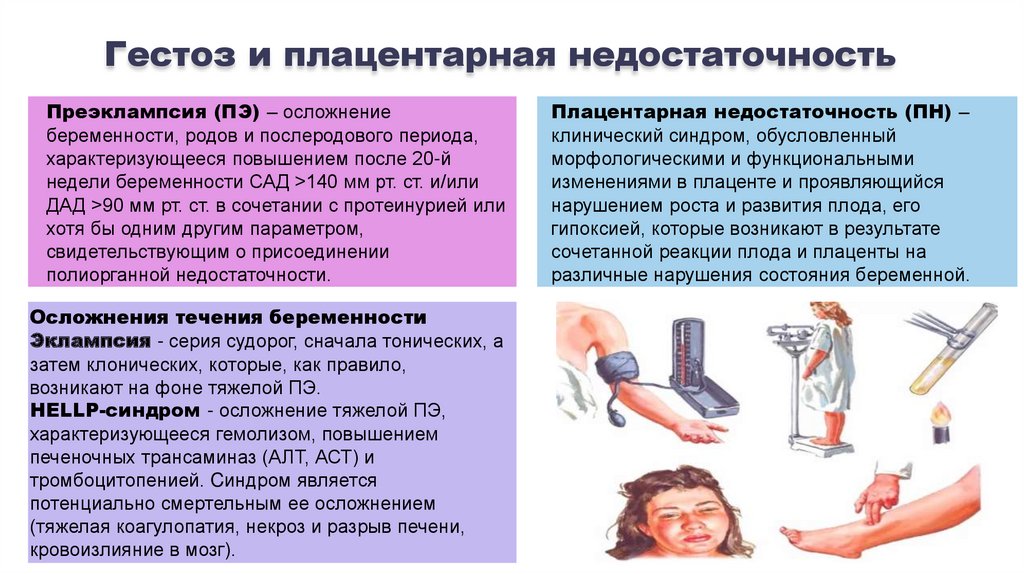
Гестоз и плацентарная недостаточностьПреэклампсия (ПЭ) – осложнение
беременности, родов и послеродового периода,
характеризующееся повышением после 20-й
недели беременности САД >140 мм рт. ст. и/или
ДАД >90 мм рт. ст. в сочетании с протеинурией или
хотя бы одним другим параметром,
свидетельствующим о присоединении
полиорганной недостаточности.
Осложнения течения беременности
Эклампсия - серия судорог, сначала тонических, а
затем клонических, которые, как правило,
возникают на фоне тяжелой ПЭ.
НЕLLР-синдром - осложнение тяжелой ПЭ,
характеризующееся гемолизом, повышением
печеночных трансаминаз (АЛТ, АСТ) и
тромбоцитопенией. Cиндром является
потенциально смертельным ее осложнением
(тяжелая коагулопатия, некроз и разрыв печени,
кровоизлияние в мозг).
Плацентарная недостаточность (ПН) –
клинический синдром, обусловленный
морфологическими и функциональными
изменениями в плаценте и проявляющийся
нарушением роста и развития плода, его
гипоксией, которые возникают в результате
сочетанной реакции плода и плаценты на
различные нарушения состояния беременной.
17.
Гестационный сахарный диабетГСД – это заболевание, характеризующееся
гипергликемией, впервые выявленной во время
беременности, но не соответствующей критериям
«манифестного» сахарного диабета (СД).
ГСД не проявляется клинической картиной,
характерной для дебюта СД, или симптомы
гипергликемии могут расцениваться пациенткой как
проявления беременности, например, частое
мочеиспускание.
Осложнения течения беременности
• Гестоз и ХПН
• Многоводие
• Преждевременные роды
• Рождение крупных детей с массой тела свыше
4200 г с высокими показателями
функциональной незрелостью органов и
систем, врождёнными пороками развития
18.
Течение родовВ структуре используемых методов родоразрешения
отдаётся приоритет плановым абдоминальным родам,
где число операцией кесарева сечения (КС) может
достигать 100%.
При высоком уровне здоровья матери, неосложнённом
течении гестации и нормальном внутриутробном развитии
малыша возможно ведение родов через естественные
родовые пути.
Специфичной подготовки к родам нет.
Роды проходят аналогично таковым при беременности
после самостоятельного зачатия. Необходимо помнить,
что каждые роды уникальны и требуют индивидуального
ведения.
19.
ВыводыЭКО – это эффективный и доступный метод преодоления бесплодия,
а также возможность предупреждения и лечения наследственных
заболеваний и хромосомных аномалий.
Причиной большинства акушерских осложнений является не способ
зачатия, а отягощённость акушерско-гинекологического анамнеза,
наличие сопутствующей соматической патологии и генитальных
инфекций, поздний репродуктивный возраст матери, а также
ятрогенное многоплодие.
В настоящее время операция КС стала почти «рутинным» методом
родоразрешения пациенток программы ЭКО на любом сроке
беременности.
20.
ЗаключениеНаступление беременности — лишь начальный этап на
пути к рождению здорового ребенка в бесплодной паре.
Благоприятное пролонгирование гестации, профилактика и
своевременная терапия акушерской патологии, а также выявление
факторов риска, сопровождающих беременность после ЭКО, в
значительной степени содействуют перинатальному благополучию.
Именно это и есть приоритетная цель практического
акушерства.
21.
СПАСИБО ЗАВНИМАНИЕ!








 medicine
medicine