Similar presentations:
Иммунопрофилактика
1. Иммунопрофилактика
*НАО « Медицинский университет Астана »* Иммунопрофилактика
Выполнил: Фельбуш Д.Н. 6-100 ОМ
Садвакасов Р.Е. 6-100 ОМ
Г. Астана 2023
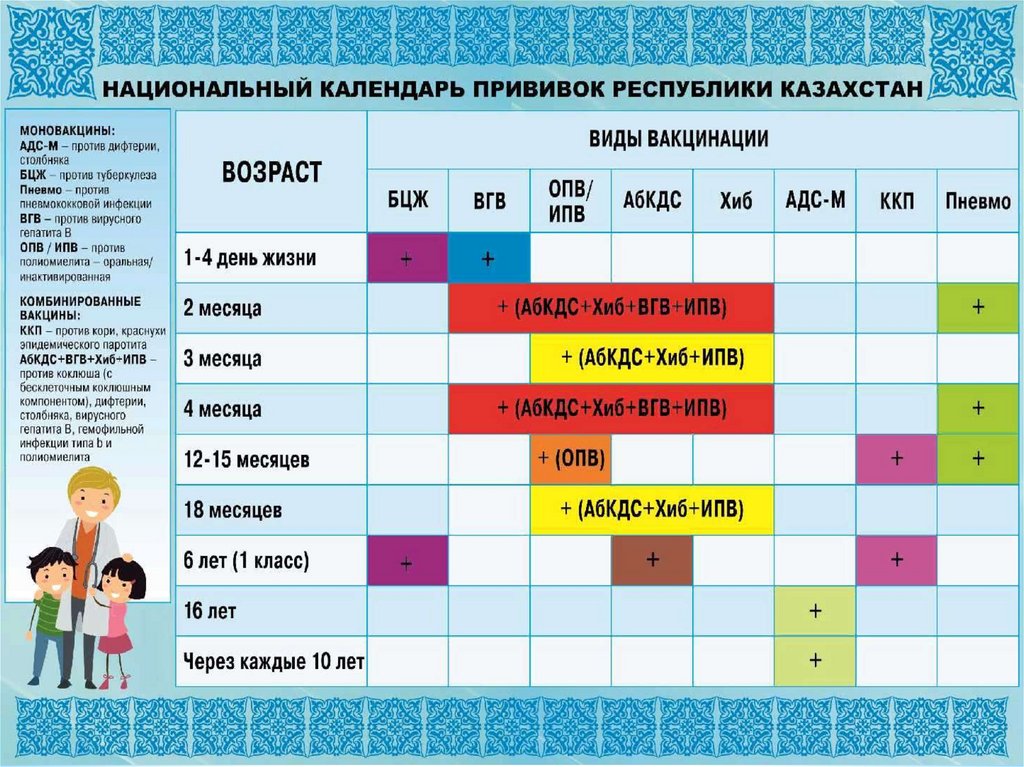
2. Национальный календарь профилактических прививок в Республике Казахстан
*Утвержден Постановлением Правительства Республики Казахстан
от 30 декабря 2009 года № 2295 «Об утверждении перечня
заболеваний, против которых проводятся профилактические
прививки, Правил их проведения и групп населения, подлежащих
плановым прививкам»
Постановление Правительства Республики Казахстан от 30 декабря
2009 года № 2295
Об утверждении перечня заболеваний, против которых
проводятся профилактические прививки, Правил их
проведения и групп населения, подлежащих плановым
прививкам (с изменениями и дополнениями от 29. 06. 2010 г. )
3.
4. Определение
*ОпределениеВакцинация — введение антигенного материала с целью вызвать
иммунитет к болезни, который предотвратит заражение или ослабит
его негативные последствия. В качестве антигенного материала
используют:
Живые, но ослабленные штаммы микробов;
Убитые (инактивированные) микробы;
Очищенный материал, например белки микроорганизмов;
Также применяются синтетические вакцины.
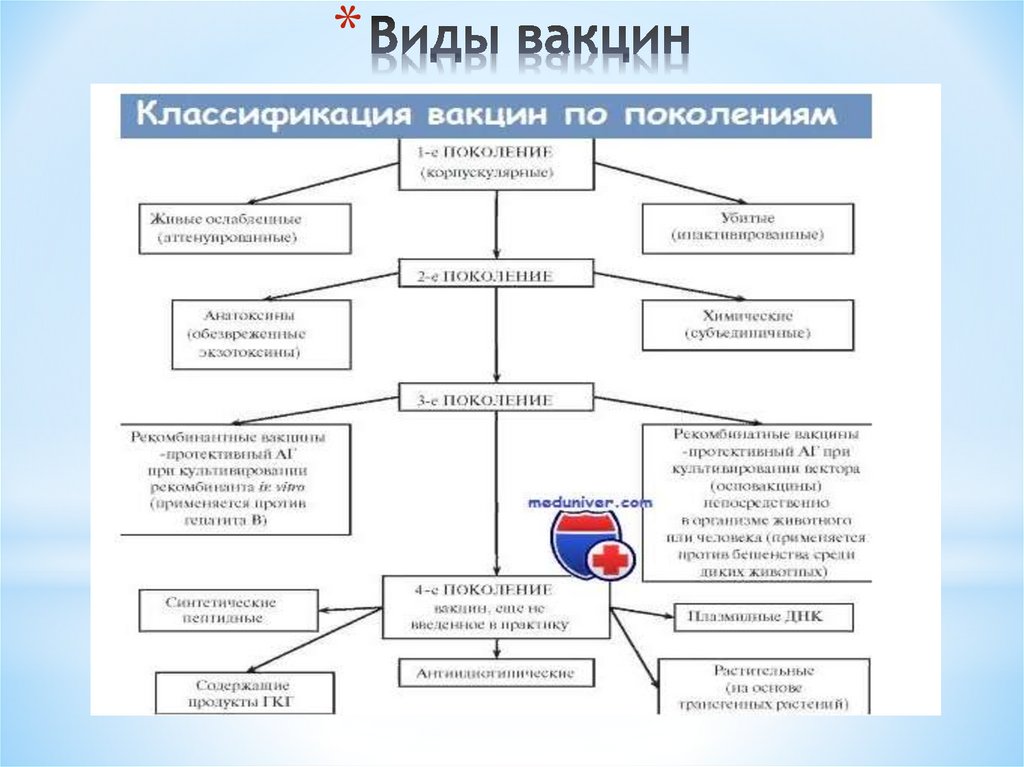
5. Виды вакцин
*6. Виды вакцин
** Живые (аттенуированные) вакцины — вакцины, у которых биологическая
активность не инактивирована, но способность вызвать заболевание резко
снижена. Живые вакцины готовят на основе ослабленных (аттенуированных)
живых штаммов микроорганизмов со сниженной вирулентностью, но
сохраненными антигенными и иммуногенными свойствами.
* Инактивированные (убитые) вакцины: корпускулярные, химические,
конъюгированные, расщепленные субвирионные и субъединичные вакцины.
Вводятся п/к или в/м.
* Анатоксины — препараты, полученные из бактериальных экзотоксинов,
полностью лишенные токсических свойств, но сохранившие антигенные и
иммуногенные свойства.
* Рекомбинантные генно-инженерные субъединичные вакцины получают
методами генной инженерии с использованием рекомбинантной ДНКтехнологии: гены вирулентного микроорганизма, отвечающие за синтез
протективных антигенов, встраивают в геном носителя-вектора.
7. Виды вакцин
*По составу:
– моновакцины — содержат антигены одного серовара (вакцины против
туберкулеза, ВГВ);
– поливакцины (поливалентные) — содержат антигены нескольких сероваров
(вакцины против гриппа, полиомиелита, пневмококковых инфекций,
лептоспироза);
– ассоциированные (комбинированные, комплексные, многокомпонентные) —
содержат антигены нескольких видов (КПК, АКДС).
По способу введения в организм вакцины делят на накожные, внутрикожные,
подкожные, внутримышечные, интраназальные, пероральные.
По кратности введения различают вакцины:
– вводимые однократно — все живые, кроме полиомиелитной;
– с последующими бустерными иммунизациями и ревакцинациями:
инактивированные, субъединичные, анатоксины, рекомбинантные.
8. Требования к вакцинам
** Любой рекомендуемый вакцинный препарат должен быть:
иммуногенным, безопасным, нереактогенным, не вызывать
аллергических реакций, не обладать тератогенностью, не
обладать онкогенностью; генетически стабильным, длительный
срок хранения, производство должно быть технологичным, а
способ применения – по возможности простым и доступным для
массового применения.
9. Показания
*Любые прививки должны проводиться только здоровым
детям, поскольку все вводимые в организм препараты
существенно изменяют обмен веществ. Выполнять это
положение необходимо не только для получения
полноценного иммунологического эффекта, но главным
образом для безопасности здоровья прививаемого,
профилактики поствакцинальных осложнений.
10. Абсолютные противопоказания
** Абсолютные противопоказаниями к вакцинации устанавливаются в
случае высокого риска развития угрожающих жизни состояний.
К абсолютным противопоказаниям к введению вакцины относят:
Тяжелую реакцию, ранее возникшую у ребенка при введении той же самой вакцины.
Тяжелой реакцией на введение вакцины считается повышение температуры тела выше
40°С; отек или покраснение более восьми сантиметров в диаметре в месте введения
вакцины;
Осложнения при введении предыдущей дозы этой же вакцины. К осложнениям на
введение вакцины относят: реакцию анафилактического шока, коллапс (резкое падения
давления), энцефалит, судороги на фоне нормальной температуры тела;
Иммунодефицитные состояния. Иммунодефицитное состояние может быть первичным
(наследственным) и вторичным (возникшим вследствие заболевания, например СПИДа,
приема определенных лекарств, радиоактивного облучения и т. д. ). Таким детям
противопоказаны живые вакцины: БЦЖ, ОПВ, АКДС, коревая, краснушная, паротитная
(против свинки). Введение инактивированных (убитых) вакцин не противопоказано, но
может не привести к желаемому эффекту (формированию иммунитета).
11. Относительные противопоказания
*Относительными противопоказаниями к вакцинации считают временные
состояния, при которых проведение прививки может не обеспечить должного
иммунного ответа или быть небезопасным.
Наиболее часто относительным противопоказанием к прививке служит острое
респираторное вирусное заболевание (ОРВИ), протекающее с высокой температурой. В
таких случаях плановую прививку откладывают на 1 -4 недели до выздоровления;
При наличии у ребенка хронического заболевания (диабет, хронические заболевания
почек и др.) вакцинация проводится только после консультации со специалистом;
Если ребенку переливали кровь или иммуноглобулины, то плановая прививка
откладывается на 3 месяца;
Недоношенного ребенка начинают прививать всеми вакцинами, если он хорошо
прибавляет в весе;
Наличие у ребенка легкого заболевания (например, насморк без температуры) не
является противопоказанием к проведению плановой прививки, особенно если ребенок
часто страдает простудными заболеваниями или аллергическим насморком.
12. Ложные противопоказания
**Ложные противопоказания — состояния, которые
неоправданно и необоснованно включаются в разряд
противопоказаний к прививкам.
К ним относятся:
Дисбактериоз;
Тимомегалия (увеличение вилочковой железы);
Перинатальная энцефалопатия;
Анемия;
Атопический дерматит и диатез;
Некоторые врожденные заболевания (болезнь Дауна и др. ).
13. Проведение
*При проведении процедуры вакцинации необходимо строго
придерживаться соответствующих положений «Инструкции по
применению препарата» . Прививку следует проводить в
положении лежа или сидя во избежание падения при обморочных
состояниях, которые встречаются во время процедуры у
подростков и взрослых. При проведении иммунопрофилактики
используют следующие способы введения препаратов: накожный,
внутрикожный, подкожный, внутримышечный, энтеральный,
интраназальный.
14. Проведение
** Парентеральное введение препаратов (накожным, внутрикожным,
подкожным и внутримышечным способом) может быть осуществлено с
помощью скарификаторов, шприцев и безыгольных инъекторов.
Безыгольные инъекторы обеспечивают введение вакцины,
сывороточных препаратов теплой струей через кожу под высоким
давлением. Последний метод безболезнен, им можно прививать до 1500
человек в 1 ч. Перед парентеральным введением инактивированной
вакцины кожу прививаемого в области инъекции протирают спиртом или
эфиром, а после прививки смазывают 70%-ным спиртом или 5%-ным
спиртовым раствором йода.
15. Проведение
** Внутрикожные вакцины вводят строго в кожу внутренней стороны предплечья или
наружной стороны плеча, вкалывая иглу срезом книзу под углом 10— 15 °С. Показателем
правильности введения является образование на коже в месте введения препарата
небольшого, беловатого, четко очерченного и плотного образования, имеющего вид
лимонной корочки. При подкожном введении вакцины иглу вкалывают под углом 45— 50
°С в подкожную клетчатку подлопаточной области или наружной стороны плеча (бедра),
либо в боковые участки живота. Внутримышечную инъекцию вакцины проводят в верхний
наружный квадрант ягодицы. Перед прививкой живых вакцин, применяемых накожно,
место, где предполагается скарифицировать кожу, обрабатывают спиртом, затем эфиром.
Затем наносят несколько капель препарата на таком расстоянии друг от друга, как это
указано в Инструкции данного препарата. После этого острием специального
скарификатора (пера) через нанесенные капли делают неглубокие надрезы кожи до
сосочкового слоя (должны появиться капли — росинки крови). Затем вакцину следует
вытереть плоскостью скарификатора, дать подсохнуть в течение 5— 10 мин и область
насечек покрыть стерильной салфеткой
16. Проведение
** При иммунизации энтеральными вакцинами, которые вводятся
через рот, жидкие и таблетированные препараты раздают
прививаемым соответственно ложкой или пинцетом, вакцина
полиомиелита вводится через рот специальной пипеткой.
Пероральные препараты вводятся прививаемым только в
присутствии медицинского работника. При интраназальной
иммунизации с помощью специального распылителя перед
введением вакцины каждому прививаемому наконечник
распылителя протирают 70%ным спиртом и вводят на глубину 0, 5
см в носовые ходы, предварительно очищенные от слизи.
Нарушения техники или объема вводимого препарата могут
привести к различным осложнениям и реакциям у прививаемых.
17. Осложнения
*К числу патологических состояний, сопровождающих
вакцинальный процесс, относятся:
Интеркуррентные инфекции или хронические заболевания,
присоединившиеся либо обострившиеся в поствакцинальном периоде;
Вакцинальные реакции (местные вакцинальные реакции могут включать
гиперемию, отек, инфильтрат в месте инъекции и пр.) Общие вакцинальные
реакции могут сопровождаться повышением температуры, миалгией,
катаральными симптомами, кореподобной сыпью (после вакцинации против
кори), увеличением слюнных желез (после вакцинации против паротита),
лимфаденитом (после вакцинации против краснухи);
Поствакцинальные осложнения. Поствакцинальные осложнения делятся на
специфические (вакциноассоциированные заболевания) и неспецифические
(чрезмерно сильные токсические, аллергические, аутоиммунные,
иммунокомплексные).
18. Наблюдение
** Наблюдение за привитыми осуществляется в соответствии с
инструкцией но применению препаратов в первые 30 мин после
введения, так как в это время теоретически возможно развитие
немедленных реакций, в том числе анафилактического шока.
Далее за привитыми детьми по соответствующему календарю
профилактических прививок наблюдают через 24 ч, 48 и 72 ч,
после введения живых вакцин — на 5— 6 и 10— 11 день, за
проведенной ребенку вакцинацией БЦЖ наблюдение проводится
до 9 месячного возраста с описанием общих и местных
проявлений. В случае превышения допустимых инструкциями по
применению данной вакцины показателей частоты и
интенсивности общих местных реакций или возникновения
необычных реакций проведение прививок препаратов данной
серии прекращается и об этом сообщается в территориальные
органы санитарноэпидемиологического надзора.
















 medicine
medicine








