Similar presentations:
Кардиогенный шок
1.
КАРДИОГЕННЫЙ ШОКВариант острой СН – синдром, при котором
быстро нарастает нарушения
систолической/диастолической функций сердца
(сниженный СВ, недостаточная перфузия тканей).
Э и П:АГ - ↑постнагрузка, избыток жидкости извне ↑преднагрузки, инфекция ↑СВ, ИМ - ↓СВ
Кл: бледность, с-м белого пятна, нарушение
сознания, олиго- /анурия, тахикардия и гипотония
Д: анамнез, ЭКГ, кровь(↑глюкоза, ↓pH), газы крови
2.
КАРДИОГЕННЫЙ ШОКЛечение:
1. Купировать болевой синдром (морфин,
промедол)
2. Оксигенотерапия
3. Диуретики
4. Усилить инотропную функцию (допамин/НА)
5. Внутриаортальная балонная контрпульсация
(ВАБК)
6. Инфузионная терапия
7. ГКС (преднизолон)
3.
ХСНХСН – заболевание, которое возникает вследствие
ухудшения систолической/диастолической функций сердца
и характеризуется рядом симптомов.
Эт: пат миокарда (ИБС, ГБ, миокардиты), обменные болезни
(СД, гипертериоз), ЛС.
П: эт ф→перегрузка объемом→↓МОК→активация локальной
нейрогуморальной системы→компенсаторные тахикардия,
ГТ, дилатация→↑энерг затраты, систолическая
дисфункция→↓СВ→ишемия органов, задержка жидкости,
перегрузка МКК
Кл: Вспоминаем пропед! Лево- и правожелудочковая
недост-ть
4.
ХСНПо ФВ ЛЖ:
• <40% - систолическая дисфункция
• 40-49% - незначительная сист дисф
• >50% - ХСН с сохраненной ФВ
Стадии СН:
1. Начальная (клиники нет, гемодинамика не
нарушена, есть дисфункция ЛЖ)
2а. Нарушение гемодинамики в одном КК
2б. Нарушение гемодинамики в обоих КК
3. Необратимые структурные изменения органовмишеней.
5.
ХСНД: ЭКГ, R, Эхо-КГ(ГТ, дилатация, дисфункция М)
Лабораторно: МНУП (>100) или N-концевой фрагмент
МНУП
Лечение: На причину ХСН и на саму ХСН
1. Модификация образа жизни
2. При сниженной ФВ: инотропная стимуляция (СГ) +
разгрузка (ИАПФ, БАБ, БРА-2, диуретики, омакор)
3. С сохраненной ФВ: только разгрузка
4. ХСН С ФВ <30%: кардиовертер-дефибрилятор
5. III-IV фк: сердечная ресинхронизирующая терапия
6.
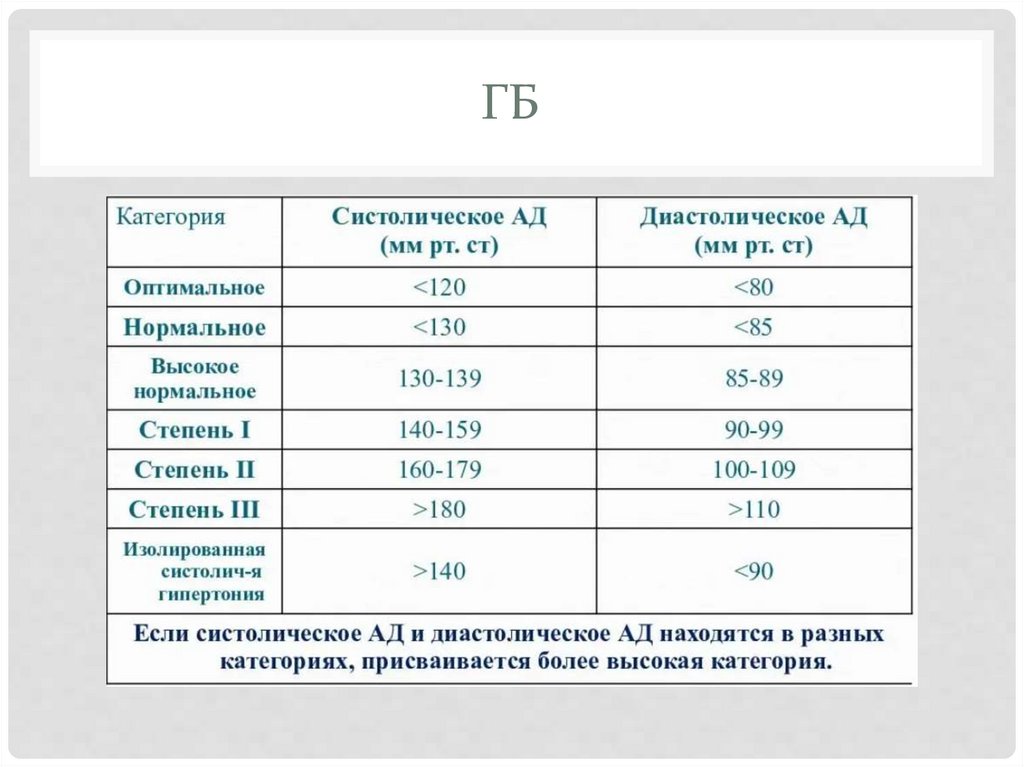
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬХроническое заболевание, которое проявляется
повышенным АД без явных на то причин.
140/90, 2 измерения с разницей в 2 недели.
ФР:
• Немодифицируемые (воз-т, пол, наслед-ть)
• Модифицируемые (дислипидемия, ↑Глюкоза, ожирение,
СД, стрессы, гиподинамия, алк и курение)
П: Активация РААС, эндотелиальная дисфункция, дисбаланс
ВНС → функциональные и структурные последствия
«Мембранная» теория (Орлов) основана на генетическом
дефекте мембран клеток, вследствие чего нарушается
транспорт Ca.
7.
ГБ8.
ГБСтадии:
I. Только ↑АД
II. АД + повреждение органов-мишеней(сосуды,
сердце, почки, глаза)
III. Наличие ассоциированных клинических
состояний (ИБС, ГТЛЖ, СД)
Кл: часто ее нет! Утренние гол боли, утомляемость,
носовые кровотечения, мелькание мушек.
Д: по АД
9.
ГБГБ неизлечима!
Сначала модификация образа жизни
ЛС:
• ИАПФ
• БРА-II
• БКК
• Диуретики
• БАБ
Используются в комбинациях.
10.
ГИПЕРТОНИЧЕСКИЕ КРИЗЫНеотложное состояние, которое характеризуется резким и
значительным повышением АД.
Эт: прекращение лечения, прием симпатомиметиков,
алкоголя; стресс, вторичные АГ
Компоненты П: сосудистый (РААС), кардиальный (САС),
срыв ауторегуляции
Осложненный (ПОМ – мозг, сердце, госпитализация, в/в
терапия) и неосложненный
Кл: головные боли, шум и заложенность в ушах,
головокружение, тошнота, признаки инсульта.
Д: фундоскопия, ЭКГ, ОАК, фибриноген, СКФ, электролиты
11.
ГИПЕРТОНИЧЕСКИЕ КРИЗЫЛечение: необходимо купировать криз!
• Вазодилататоры (НГ, нитропрусид натрия)
• ИАПФ (эналаприлат, каптоприл)
• БАБ (метопролол
• Диуретики (фуросемид)
• Альфа-адреноблокаторы (урапидил) – снижает
ОПСС
12.
ФИБРИЛЯЦИЯ ПРЕДСЕРДИЙФП (мерцательная аритмия) – наджелудочковая тахиаритмия
с частотой 350-700 сокращений в минуту. У ТП 250-300.
Точная Эт чаще неизвестна (ИБС, аномалии, АГ).
П: эт ф→ структурное ремоделирование миокарда
предсердий →образование очагов циркуляции возбуждения
(re-entry) → поддержание аритмии
• Впервые выявленная
• Пароксизмальная (меньше 7 суток)
• Персистирующая (больше 7 суток)
• Длительно персистирующая (больше 1 года, есть
стратегия контроля ритма)
• Постоянная (стратегии нет)
13.
ФИБРИЛЯЦИЯ ПРЕДСЕРДИЙКл: вариабельна! Одышка, чувство сердцебиения,
тяжесть в груди, плохой сон, либо ничего.
Используют шкалу EHRA.
Д: ЭКГ (нет Р, неправильный ритм, ff-волны)
Лечение:
1. Кардиоверсия – восстановление синусового
ритма (амиодарон, дефибрилятор, абляция)
2. Контроль ЧСС (БАБ, БКК – верапамил и
дилтиазем)
3. Антитромбоцитарная терапия – антикоагулянты
(низкомол гепарины, варфарин,
ривароксабан, апиксабан, дабигатран)
14.
АТРИОВЕНТРИКУЛЯРНЫЕ БЛОКАДЫАВБ – форма аритмии, которая характеризуется
нарушением АВ-проводимости.
Э: ИБС, ревматизм, передоз СГ, идиопатический
фиброз АВ-соединения
П: нарушение проведения импульса через АВсоединение к желудочкам из-за органического
поражения миокарда
Клиника: от бессимптомного течения до
усталости, одышки, признаков СН.
• АВ-блокада I степени
• АВ-блокада II степени (Мобитц-1 и Мобитц-2)
• АВ-блокада III степени (полная АВ-диссоциация)
15.
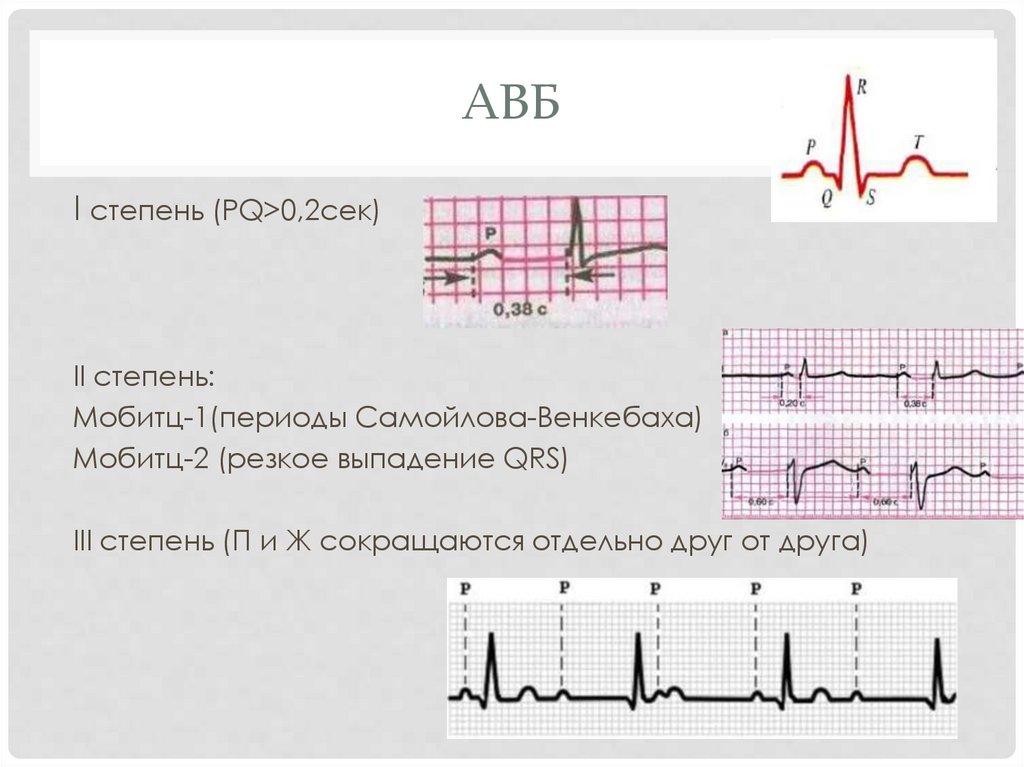
АВБI степень (PQ>0,2сек)
II степень:
Мобитц-1(периоды Самойлова-Венкебаха)
Мобитц-2 (резкое выпадение QRS)
III степень (П и Ж сокращаются отдельно друг от друга)
16.
АВБЛечение:
I ст и Мобитц-1 – динамическое наблюдение
Мобитц-2 и IIIст – ЭКС
Неотложка – атропин 0,1%
17.
НЕДОСТАТОЧНОСТЬ МКМН – нарушение смыкания створок МК в систолу с
регургитацией крови из ЛЖ в ЛП.
Э: дисплазии (с Марфана), Инфекц эндокардит, ОРЛ, ХРБС
П: Эт ф→регургитация →перегрузка ЛП →дилатация и ГТ ЛП
→застой в лег венах (клиника ЛЖ СН) → ГТ ПЖ (клиника ПЖ
СН)
Клиника по мере прогрессирования!
Ослабление I тона на верхушке, систолический шум
ЭКГ, R, бх крови и другая рутина
ЭхоКГ (ФВ, Vena contracta)
Леч: как при ХСН, пластика/протезирование МК
(биологические и механические)
18.
МИТРАЛЬНЫЙ СТЕНОЗМС – это сужение площади левого атриовентрикулярного
отверстия, приводящее к затруднению физиологического
тока крови из ЛП в ЛЖ.
Э: ХРБС, миксома, тромбы
П: сужение → перегрузка ЛП →дилатация и ГТ ЛП →застой в
лег венах (клиника ЛЖ СН) → ГТ ПЖ (клиника ПЖ СН)
1 тон усилен, диастолический шум на верхушке
ЭхоКГ (куполообразное выбухание створки МК/парусение)
Леч: как при ХСН, комиссуротомия, протезирование
19.
АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬАР - порок, характеризующийся несмыканием створок
АК, приводящий к обратному потоку крови во время
диастолы в ЛЖ.
Э: пороки АК(2 створки), ревматизм, ИЭ, расширение
аорты
П: несмыкание→регургитация→дилатация и ГТ
ЛЖ→дисфункция ЛЖ → перегрузка ЛП →дилатация и ГТ
ЛП →застой в лег венах (клиника ЛЖ СН) → ГТ ПЖ
(клиника ПЖ СН)
Д: ЭхоКГ(Vena contracta), ЭКГ, R
Ослабление 2 тона на аорте, диастолический шум
Леч: при 1степени только контроль и модификация
образа жизни; далее – лечение ХСН и протезирование.
20.
АОРТАЛЬНЫЙ СТЕНОЗАС - порок сердца, сопровождающийся деформацией
створок и /или сужением клапанного отверстия.
Э: кальцификация, ревматизм
П: Препятствие кровотоку → ↑давл в ЛЖ → дилатация и ГТ
ЛЖ→дисфункция ЛЖ → перегрузка ЛП →дилатация и ГТ ЛП
→застой в лег венах (клиника ЛЖ СН) → ГТ ПЖ (клиника ПЖ СН)
Ослабление 2 тона, систолический громкий грубый шум во всех
точках.
Д: ЭхоКГ, КАГ, катетеризация сердца, ЭКГ, МСКТ
Леч: пенициллин (проф ОРЛ), протезирование, балонная
дилатация.


















 medicine
medicine








