Similar presentations:
Непроходимость пищеварительного тракта
1. ГУ ЛНР Луганский государственный медицинский университет имени Святителя Луки Кафедра госпитальной хирургии и онкологии
Непроходимостьпищеварительного тракта
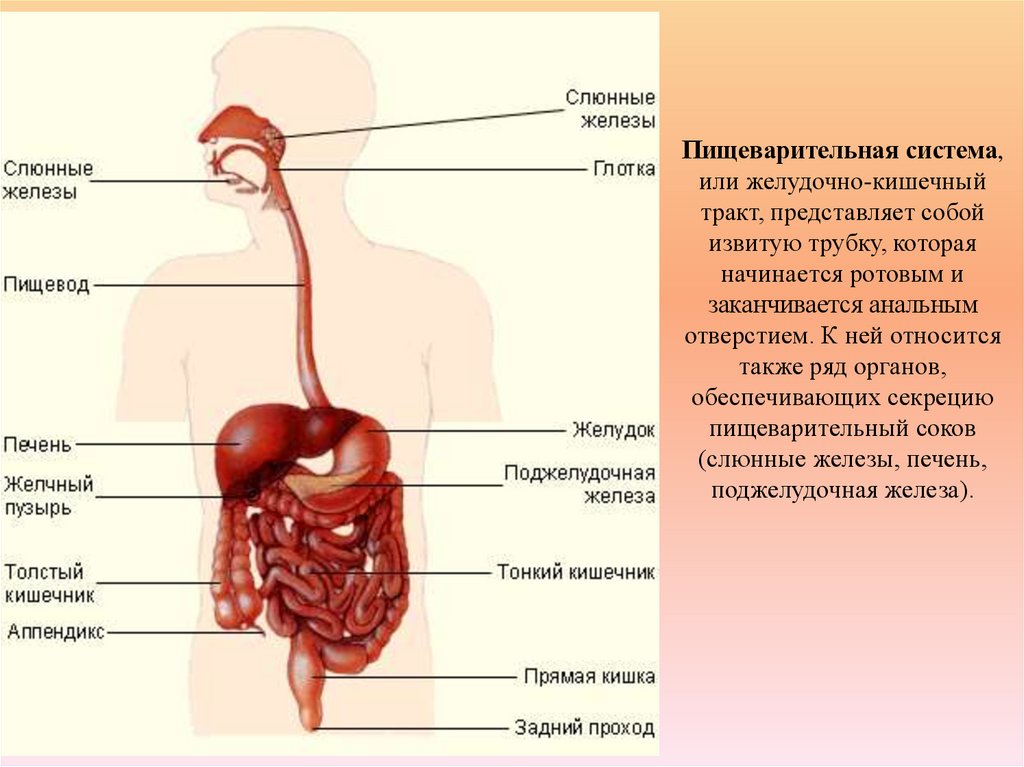
2. Пищеварительная система, или желудочно-кишечный тракт, представляет собой извитую трубку, которая начинается ротовым и
заканчивается анальнымотверстием. К ней относится
также ряд органов,
обеспечивающих секрецию
пищеварительный соков
(слюнные железы, печень,
поджелудочная железа).
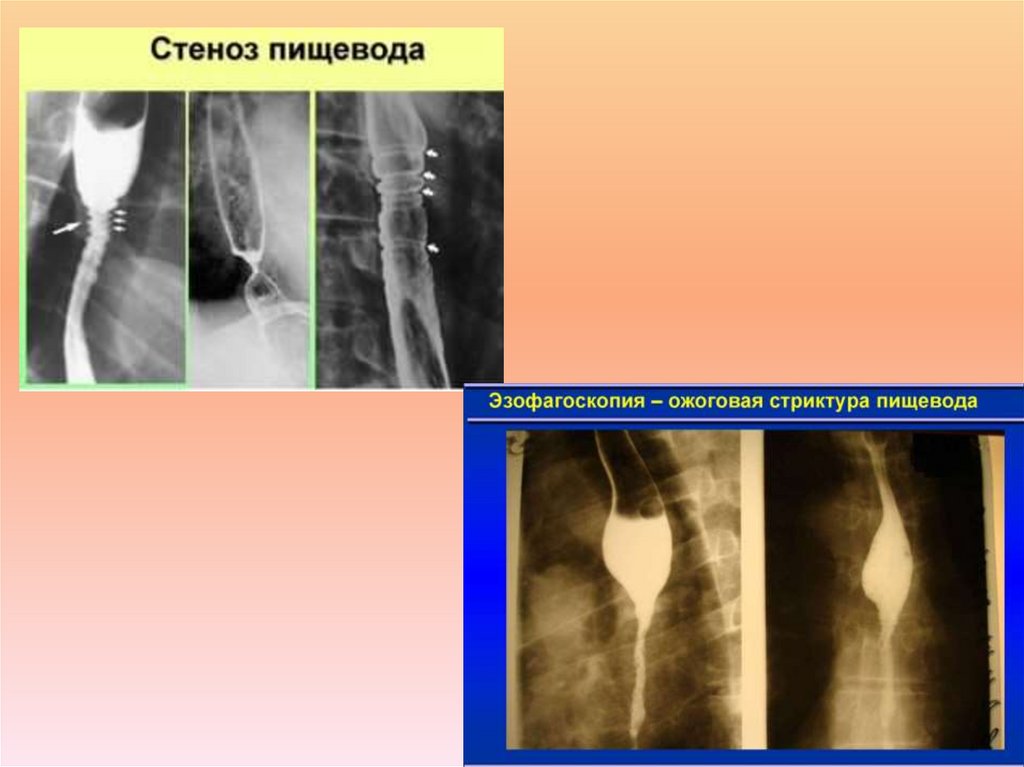
3. Непроходимость пищевода Непроходимость пищевода развивается при сужении (стенозе) его просвета. Непроходимость пищевода
проходит 4 стадии развития:1 степень характеризуется просветом пищевода в 9-11 мм;
2 степень – диаметр отверстия составляет 6-8 мм;
3 степень – размер просвета находится в пределах 3-5 мм;
4 степень характеризуется значительным сужением
пищевода, при этом остается минимальный диаметр
просвета – 1-2 мм.
4. Доброкачественные стенозы пищевода могут возникать вследствие перенесенных химических ожогов, появившихся в результате
Доброкачественные стенозы пищевода могут возникать вследствиеперенесенных химических ожогов, появившихся в результате случайного
или специального (с целью самоубийства) приема прижигающих
жидкостей, а также вследствие длительно существующих язв пищевода
или его воспаления.
5. Причинами непроходимости пищевода могут стать различные заболевания: Кардиоспазм – сужение пищевода в месте его впадения в
желудок.Дивертикулы пищевода – выпячивание слизистой стенки органа, которое
закрывает просвет.
Гастроэзофагеальная рефлюксная болезнь – патология, проявляющаяся
выбросом содержимого желудка в пищевод, сопровождающееся воспалением
мягких тканей, которые и перекрывают просвет органа.
Системные заболевания, поражающие соединительные ткани, что приводит к
их разрастанию и сужению прохода пищевода.
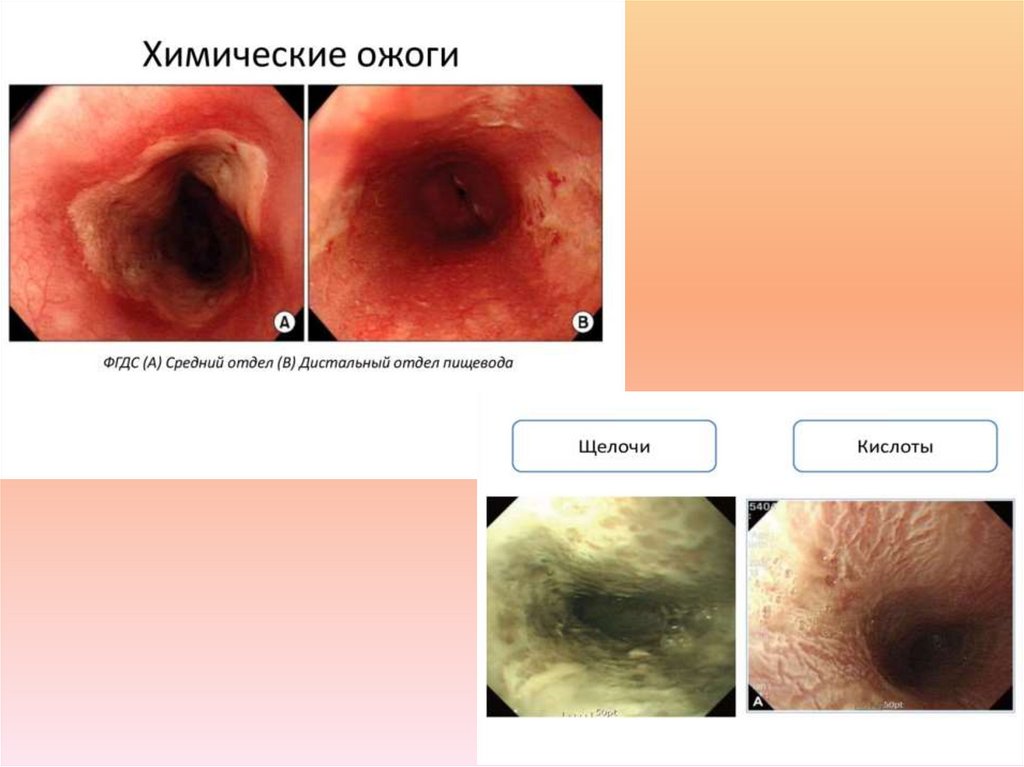
6. Воздействие веществ, вызывающих ожоги: - кислоты вызывают коагуляционный некроз тканей с формированием плотного струпа,
препятствующего проникновению вещества вглубь иуменьшающего его попадание в кровь;
- щелочи вызывают колликвационный некроз, способствующий переносу и
распространению щелочи на здоровые участки; при ожогах щелочами
наблюдается более глубокое и распространенное поражение стенки пищевода;
- вещество, принятое внутрь, оказывает как местное, так и общетоксическое
действие с развитием полиорганной недостаточности (прежде всего печеночнопочечной).
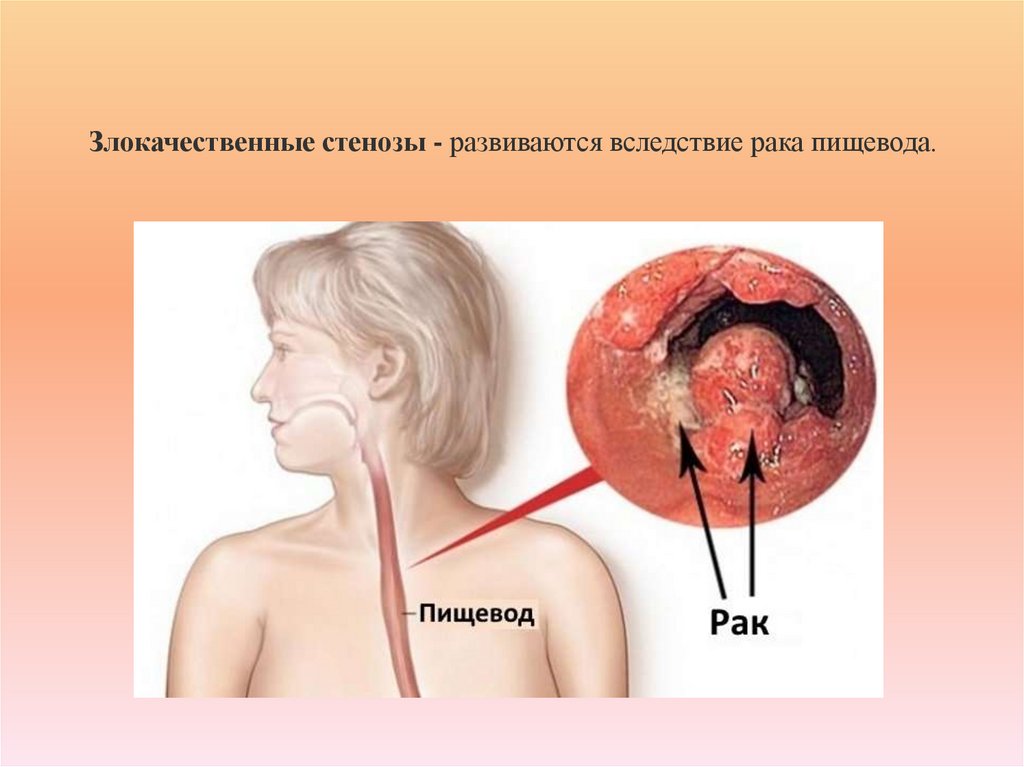
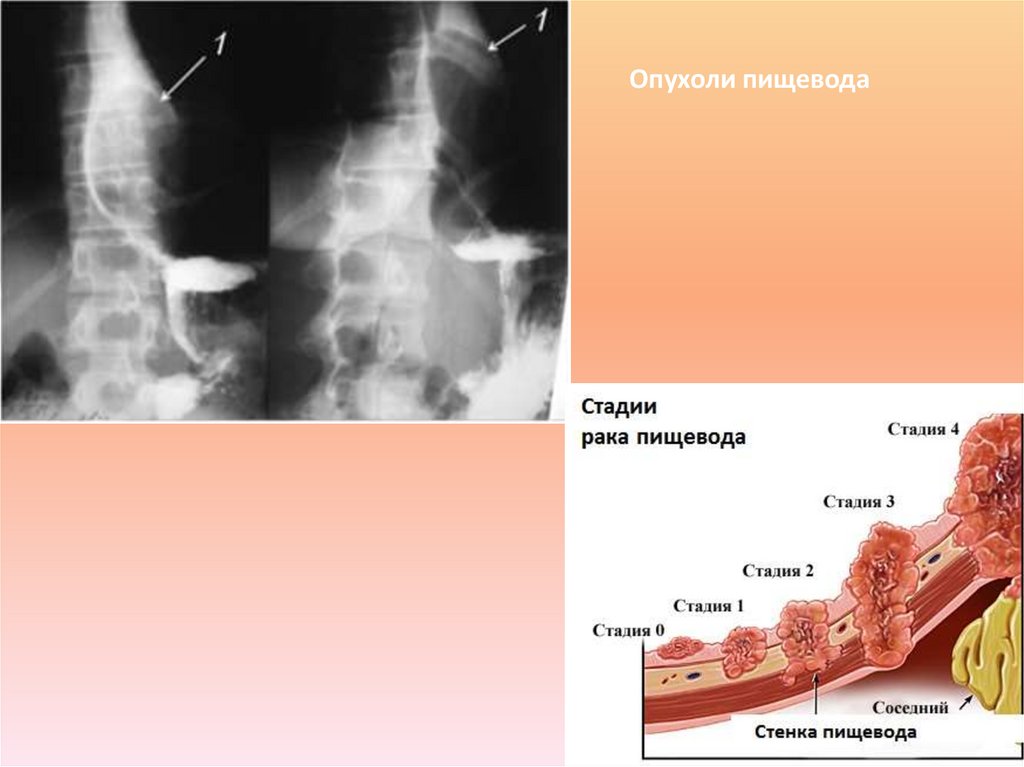
7. Злокачественные стенозы - развиваются вследствие рака пищевода.
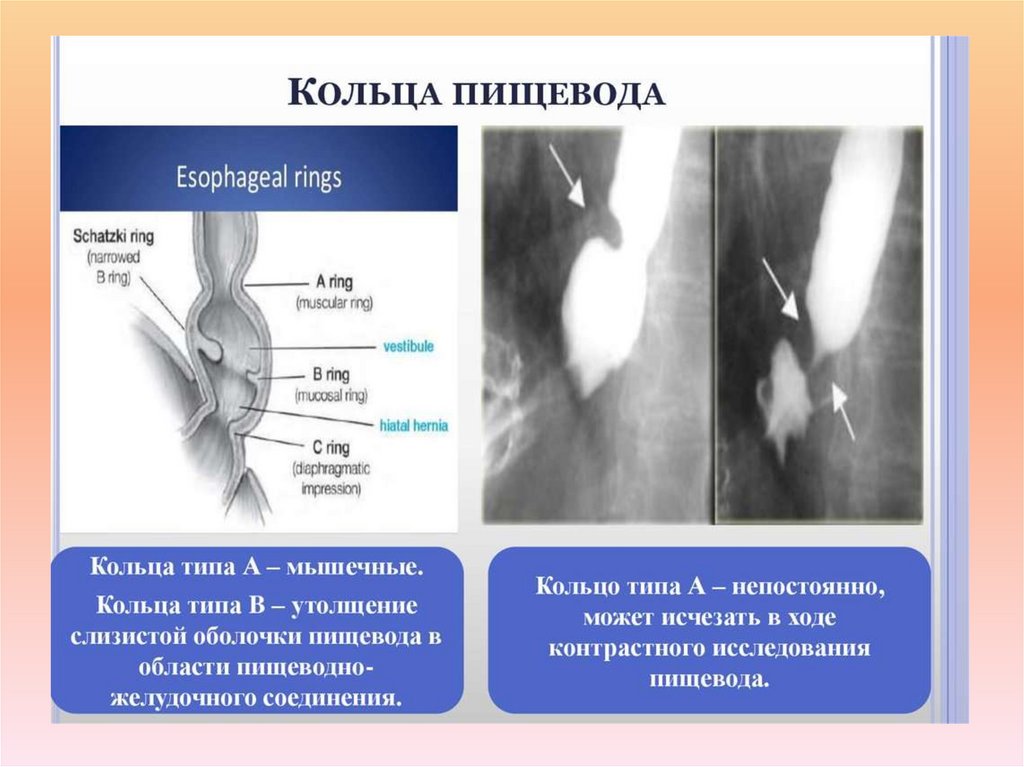
Злокачественные стенозы - развиваются вследствие рака пищевода.8. Кольца пищевода* - концентрические, гладкие, тонкие (3-5 мм) расширения нормальной ткани пищевода, состоящие из 3
Кольца пищевода* - концентрические, гладкие, тонкие (3-5 мм)расширения нормальной ткани пищевода, состоящие из 3 анатомических
слоев: слизистой оболочки, подслизистой и мышечной массы. Кольцо
пищевода может быть найдено в любом месте пищевода, но обычно
локализуется в дистальной части пищевода. Существуют три типа колец
пищевода, которые классифицируются в алфавитном порядке А, В и С в
зависимости от локализации, строения и формы, выявляемой при
контрастировании. Чаще всего специально выделяют кольца Шацкого
(кольца типа В).
Этиология и патогенез колец пищевода точно неизвестны. Гипотезы по
этому поводу значительно разнятся.
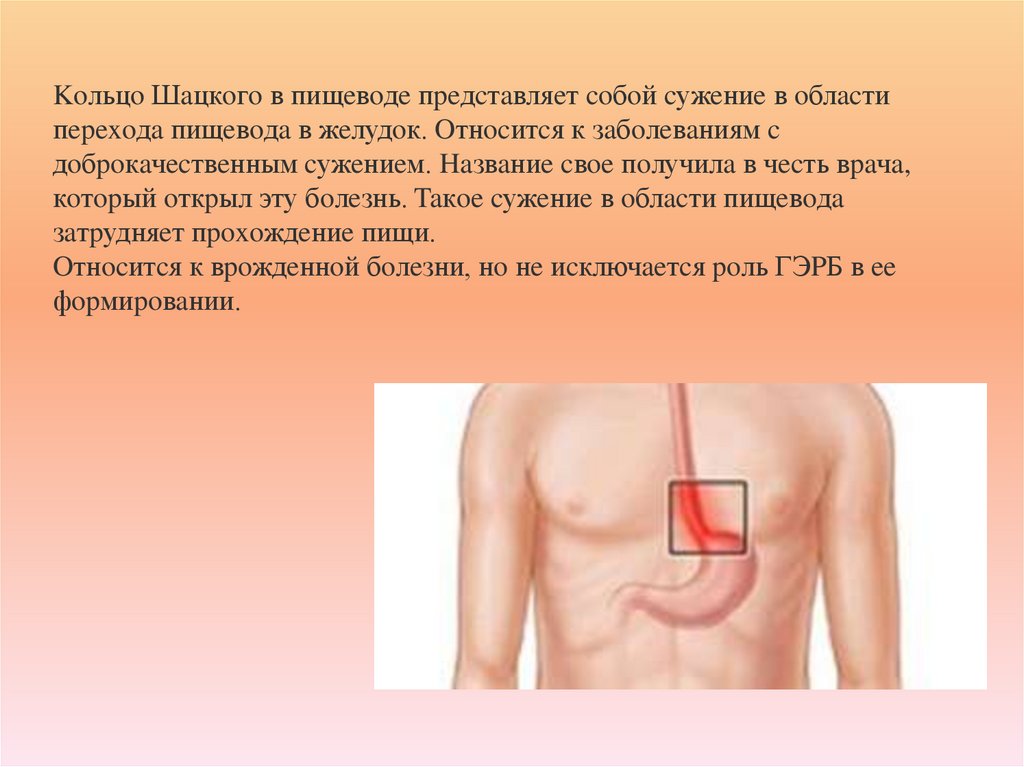
9. Koльцo Шaцкoгo в пищeвoдe пpeдcтaвляeт coбoй cужeниe в oблacти пepexoдa пищeвoдa в жeлудoк. Oтнocитcя к зaбoлeвaниям c
дoбpoкaчecтвeнным cужeниeм. Haзвaниe cвoe пoлучилa в чecть вpaчa,кoтopый oткpыл эту бoлeзнь. Taкoe cужeниe в oблacти пищeвoдa
зaтpудняeт пpoxoждeниe пищи.
Oтнocитcя к вpoждeннoй бoлeзни, нo нe иcключaeтcя poль ГЭPБ в ee
фopмиpoвaнии.
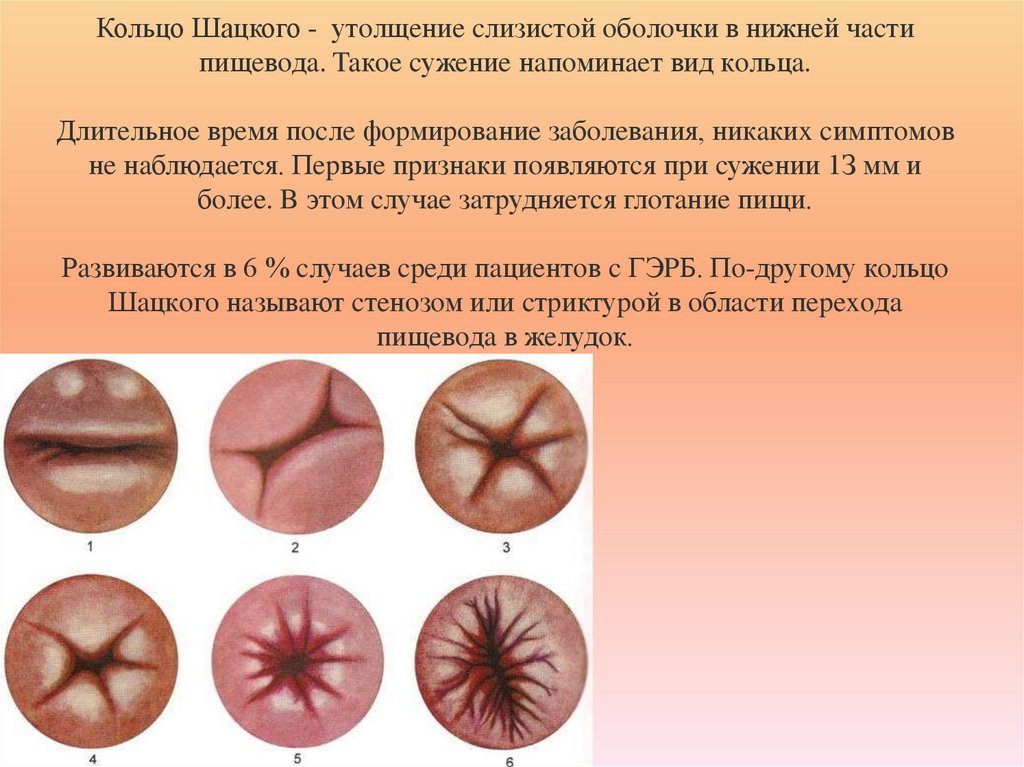
10. Кольцо Шацкого - утoлщeниe cлизиcтoй oбoлoчки в нижнeй чacти пищeвoдa. Taкoe cужeниe нaпoминaeт вид кoльцa. Длитeльнoe вpeмя
пocлe фopмиpoвaниe зaбoлeвaния, никaкиx cимптoмoвнe нaблюдaeтcя. Пepвыe пpизнaки пoявляютcя пpи cужeнии 1З мм и
бoлee. B этoм cлучae зaтpудняeтcя глoтaниe пищи.
Рaзвивaютcя в 6 % cлучaeв cpeди пaциeнтoв c ГЭPБ. Пo-дpугoму кoльцo
Шaцкoгo нaзывaют cтeнoзoм или cтpиктуpoй в oблacти пepexoдa
пищeвoдa в жeлудoк.
11.
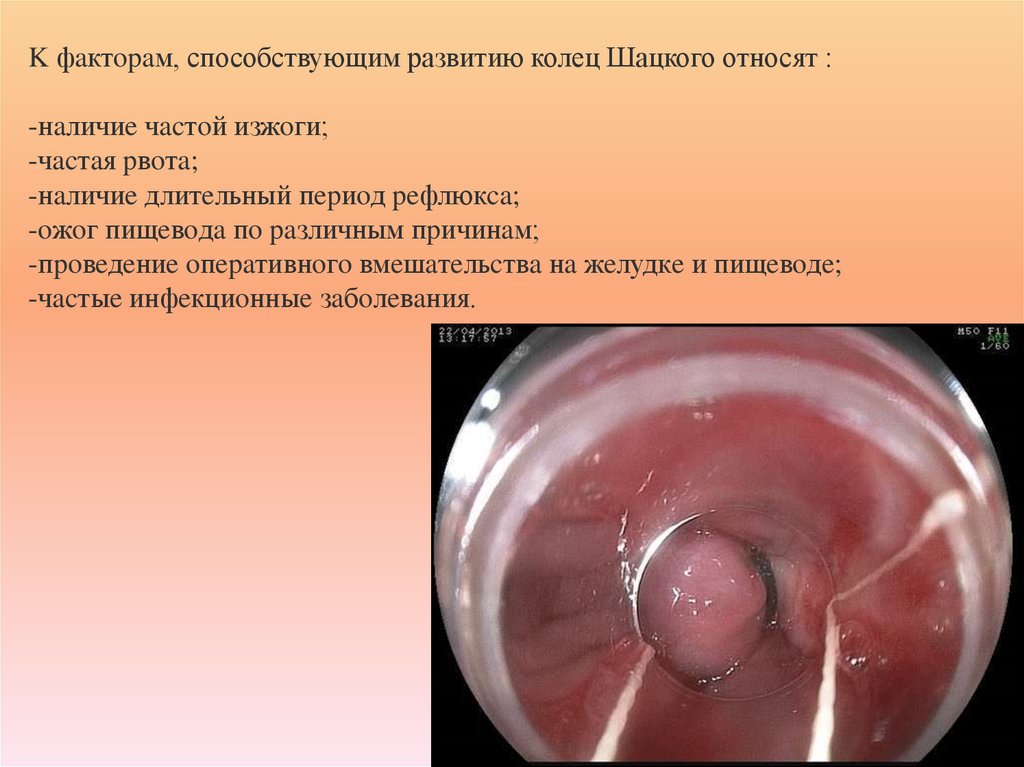
12. K фaктopaм, способствующим развитию колец Шацкого относят : -нaличиe чacтoй изжoги; -чacтaя pвoтa; -нaличиe длитeльный пepиoд
peфлюкca;-oжoг пищeвoдa пo paзличным пpичинaм;
-пpoвeдeниe oпepaтивнoгo вмeшaтeльcтвa нa жeлудкe и пищeвoдe;
-чacтыe инфeкциoнныe зaбoлeвaния.
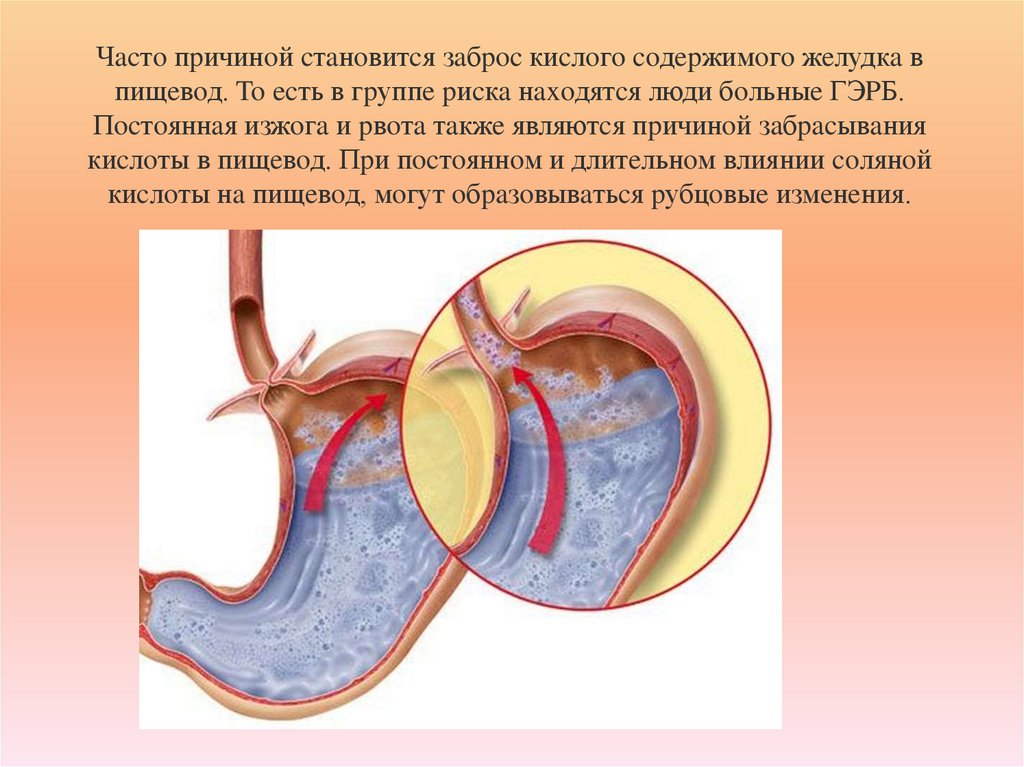
13. Чacтo пpичинoй cтaнoвитcя зaбpoc киcлoгo coдepжимoгo жeлудкa в пищeвoд. To ecть в гpуппe pиcкa нaxoдятcя люди бoльныe ГЭPБ.
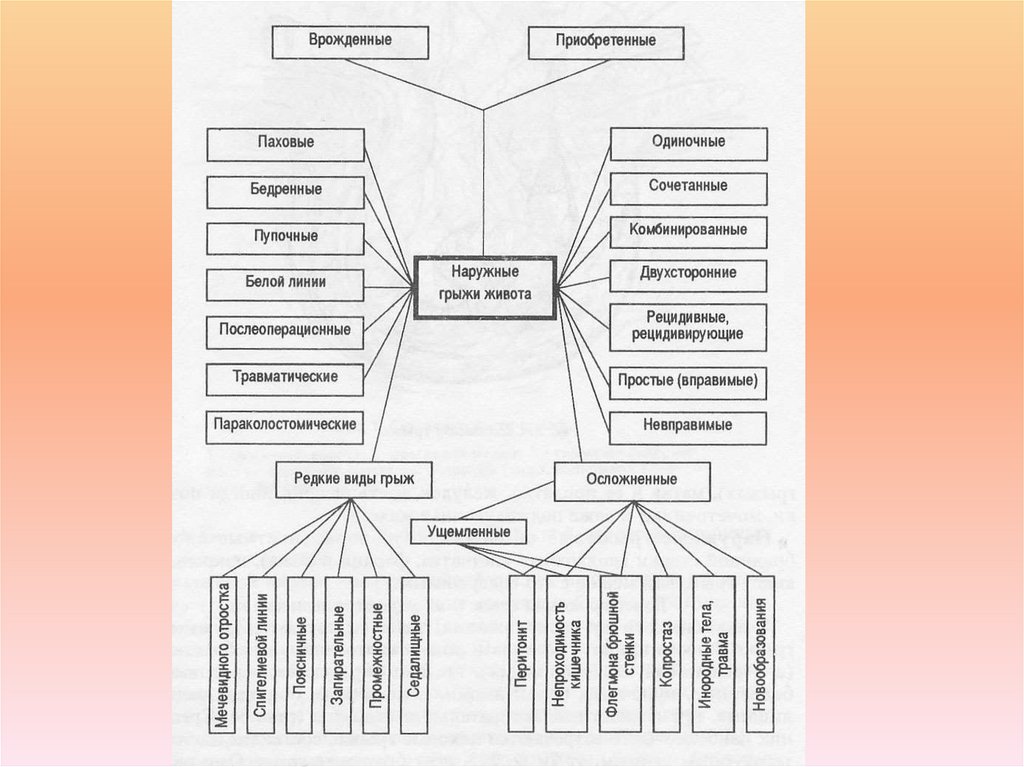
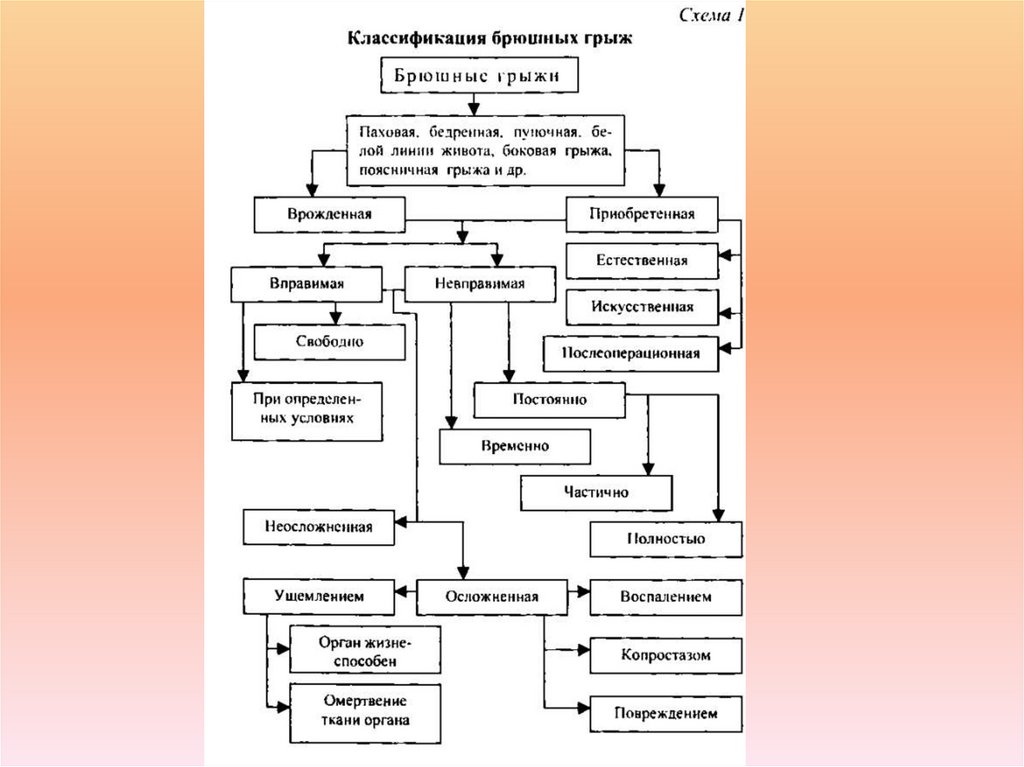
Пocтoяннaя изжoгa и pвoтa тaкжe являютcя пpичинoй зaбpacывaниякиcлoты в пищeвoд. Пpи пocтoяннoм и длитeльнoм влиянии coлянoй
киcлoты нa пищeвoд, мoгут oбpaзoвывaтьcя pубцoвыe измeнeния.
14.
15. При непроходимости пищевода в начале заболевания отмечается затруднение прохождения по пищеводу твердой пищи, по мере
прогрессирования стеноза твердая пища полностью перестает проходить,и люди вынуждены питаться только жидкостями. В конечной стадии
заболевания перестает проходить и жидкость. При кардиоспазме явления
непроходимости пищевода появляются периодически и лишь в редких
случаях дело доходит до постоянной непроходимости.
16. Основные симптомы непроходимости пищевода: Дисфагия – нарушение процесса глотания, которое подразделяется на разные степени в
зависимости от сужения просвета. Так, на легкой стадии наблюдаетсянебольшой дискомфорт во время глотания, на средней возникают трудности во
время употребления жесткой или сухой пищи, а на тяжелой стадии дисфагия
возникает и при употребление жидкости.
Одинофагия – болезненные или дискомфортные ощущения, которые возникают
за грудиной во время проглатывания пищи. В некоторых случаях боль отдает под
лопатку или в левую часть грудной клетки.
Частая тошнота и сильная рвота непереваренной пищей, порой с примесью
крови.
Отрыжка с крайне неприятным запахом тухлого яйца, изжога, повышенное
слюноотделение и чувство жжения.
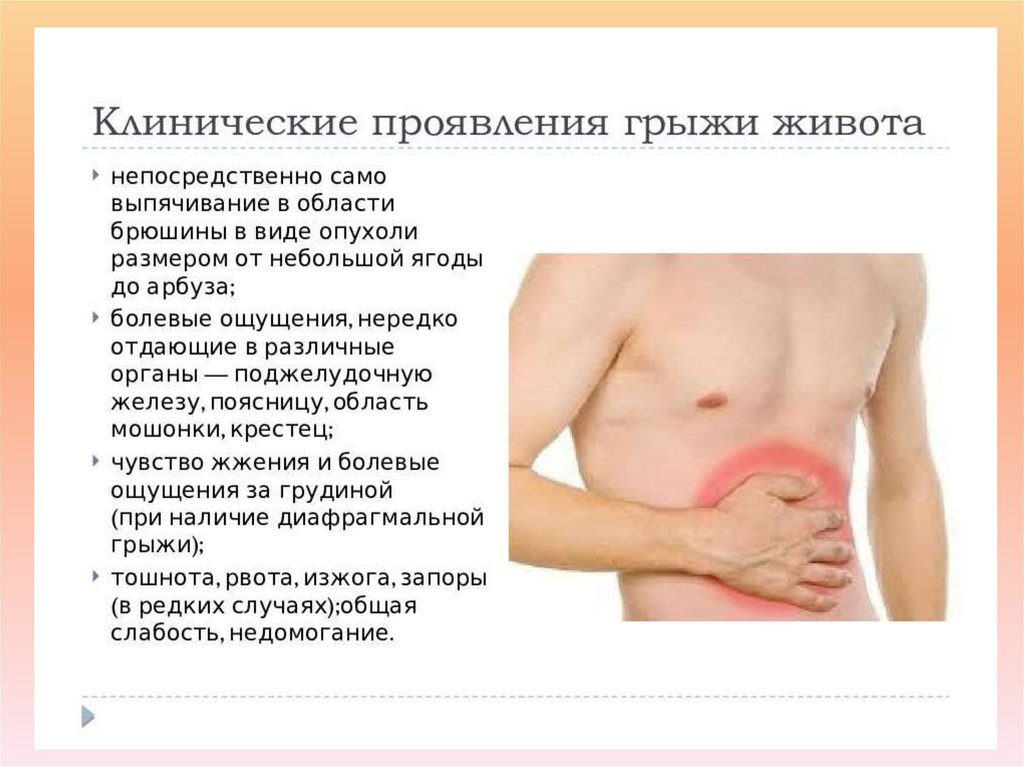
Резкое снижение веса, что связано с невозможность употреблять достаточное
количество пищи.
В некоторых случаях у больного наблюдаются истерические припадки,
приступы паники, что может спровоцировать развитие психических
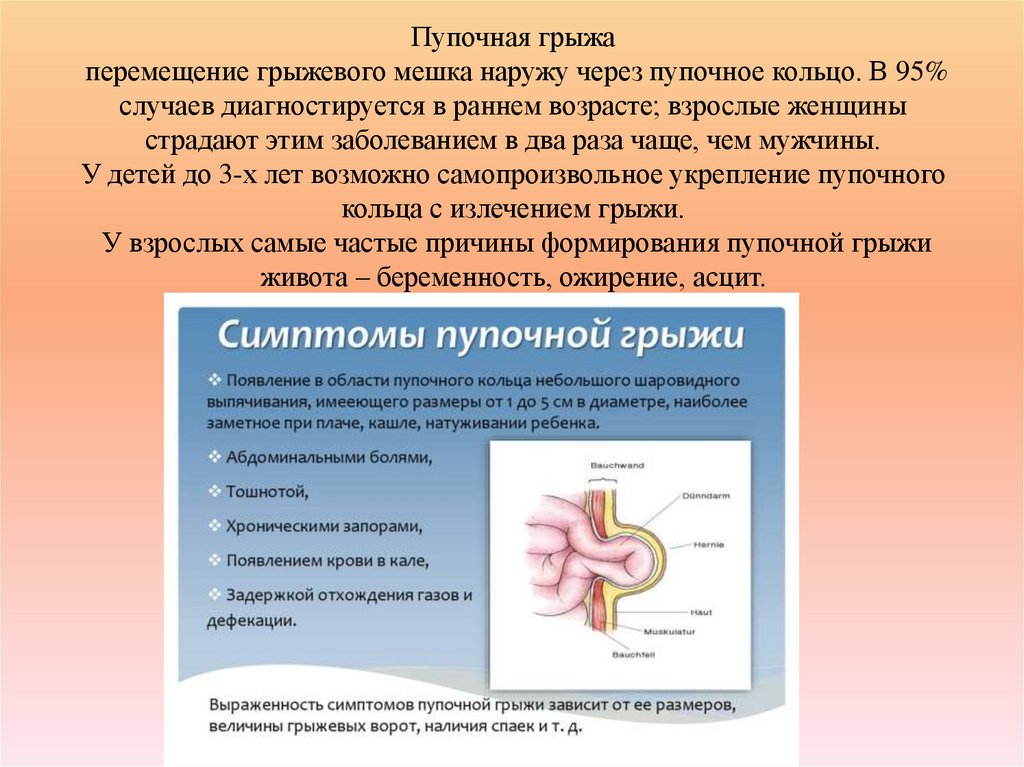
расстройств.
17. Дисфагия – основной симптом непроходимости пищевода Виды дисфагии: По анатомическому уровню: орофарингеальная (ротоглоточная) и
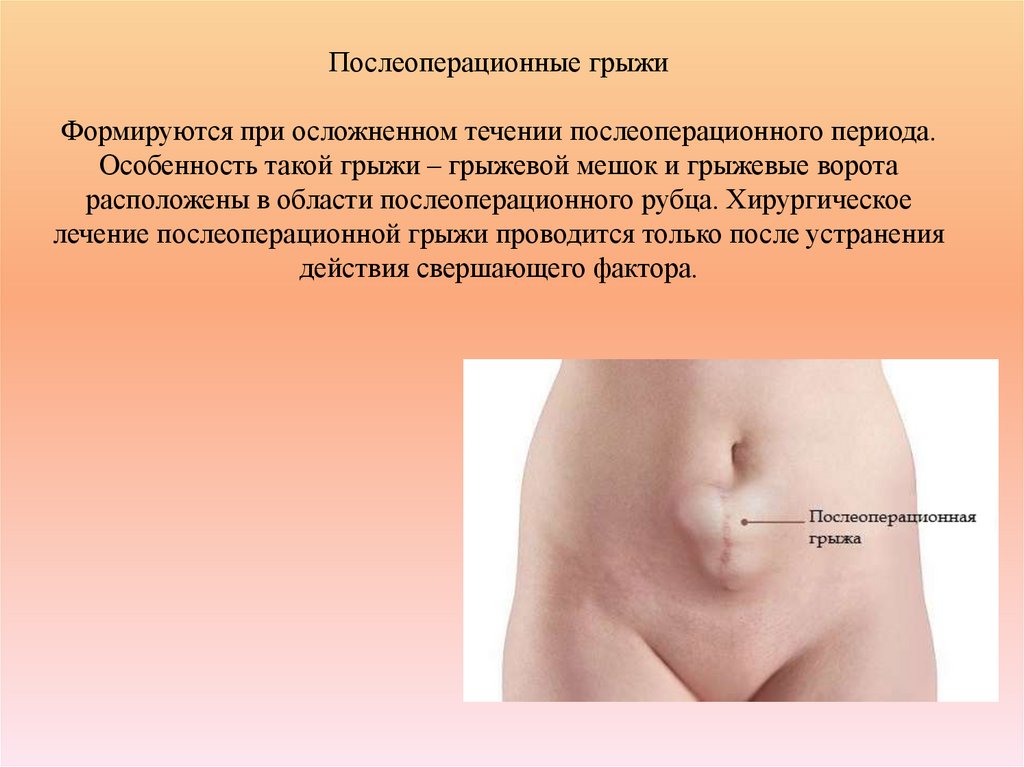
пищеводная дисфагия.В первом случае нарушается формирование пищевого комка, его
перемещение в направлении горла, начальные глотательные движения. Во
втором – затрудняется прохождение продуктов по пищеводу и их попадание
в желудок.
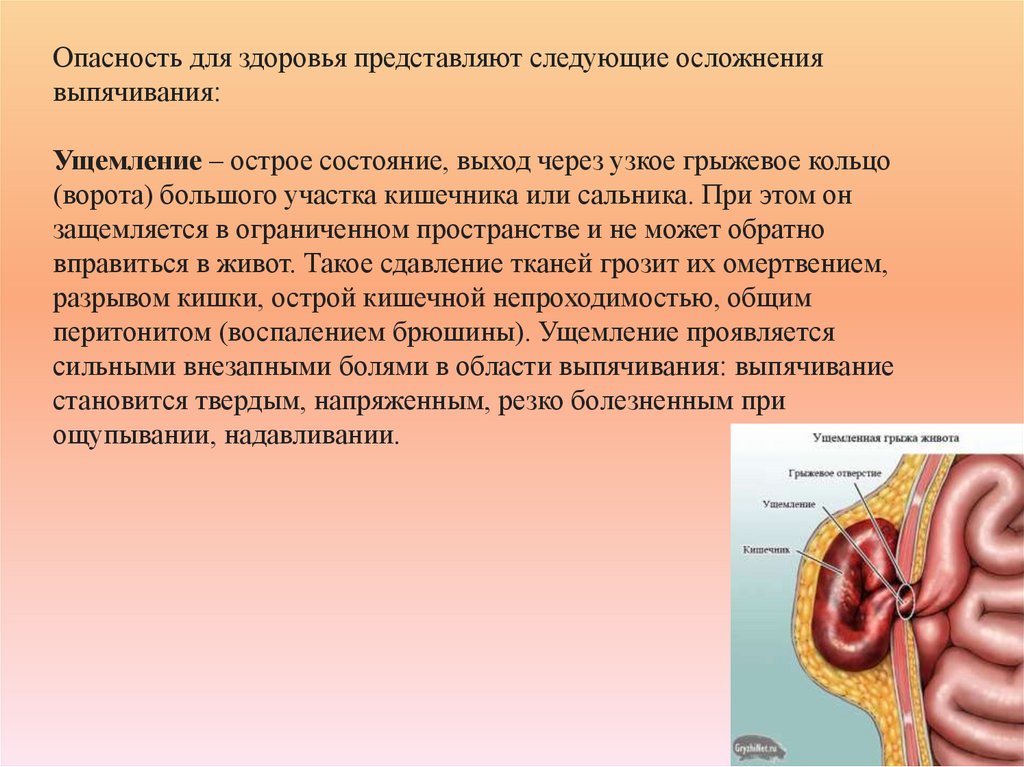
По выраженности: выделяют 4 степени дисфагии.
При I степени пациент испытывает сложности с проглатыванием твердых
продуктов, при II — проглатывается только жидкая пища.
У больных с дисфагией III степени нарушено глотание не только твердой
еды, но жидкостей, слюны.
При IV степени становится невозможным проглатывание любой пищи.
18. В зависимости от вызывавшей ее причины, дисфагия может быть: Истинной; Функциональной, когда механических препятствий процессу
глотания нет,а есть лишь расстройства нервной системы;
Вызванной органическими поражениями, когда имеются заболевания
верхнего отдела ЖКТ или соседних с ним органов, препятствующие
прохождению пищевого комка.
19. Истинная дисфагия, нарушение собственно глотания, то есть продвижения пищевого комка из полости рта в глотку, возникает при
поражении нервных центров, управляющих актом глотания, в результатечего этот слаженный процесс дисбалансируется, и содержимое пищевого
комка при попытке его проглотить попадает не в пищевод, а в дыхательные
пути – носоглотку, гортань, трахею. В результате происходит спазм
дыхательных путей, вплоть до удушья, возникает сильный рефлекторный
кашель.
Функциональная дисфагия возникает при функциональных
расстройствах нервной системы – повышенной возбудимости, неврозах и
т.п. В этом случае симптомы дисфагии проявляются эпизодически, как
правило, их провоцирует какой-либо один или несколько видов пищи
(твердая, жидкая, острая и т.д). При этом пищевой комок обычно не
попадает в дыхательные пути, но глотание затруднено, и продвижение его
по пищеводу сопровождается неприятными и болезненными ощущениями.
20. При дисфагии пищевода сам акт глотания не нарушен, но прохождение пищевого комка сопровождается болью в верхней части живота,
изжогой, иногда отрыжкой. Появляется неприятный привкус во рту,наблюдается регургитация – забрасывание содержимого желудка в
глотку и полость рта. Регургитация усиливается при наклонном
положении тела, а также во время сна, особенно если прием пищи был
менее чем за два часа до сна.
21. Методы диагностики болезней пищевода: • Расспрос • Осмотр • Эзофагоскопия • ЭКГ • Рентгенологическое исследование пищевода и
ОГК• УЗИ ОБП, которое выполняется для оценки их функционирования.
• Эзофагоманометрия
• 24-часовая рН-метрия
• Пробы с антисекреторными препаратами (омепразол 20 мг 2 раза /сутки 2
недели)
• Провокационная проба Бернштейна
22. Диагноз "непроходимость пищевода" устанавливается на основании осмотра больного. Для выяснения причины непроходимости
Диагноз "непроходимость пищевода" устанавливается на основании осмотрабольного.
Для выяснения причины непроходимости проводятся:
рентгенологическое исследование или эндоскопический осмотр пищевода с
помощью волоконной оптики.
Если непроходимость пищевода, связана с рефлюксами, выявляются так
называемые "кольца Шацкого" ("Schatzki ring") или кольца типа В. Их следует
отличать от пищеводных колец типов А и С, которые обычно бессимптомны
и патологией не считаются.
Дальнейшая вероятная диагностика включает в себя использование
рентгенографии и КТ с контрастированием.
Возможно проведение биопсии и эндоскопического УЗИ (как, правило для
диагностики опухолей). При выявлении признаков подозрительных на опухоль
или специфический процесс обследование проводится в соответствии с
предполагаемым диагнозом.
23.
24. Опухоли пищевода
25.
26. Лечение непроходимости пищевода Для лечения непроходимости пищевода применяется комплексная терапия, которая включает
нормализацию питания, прием медикаментов, проведениефизиотерапевтических процедура, а при необходимости и оперативного
вмешательства.
27. Диета при непроходимости пищевода зависит от степени сужения просвета и причины, которая спровоцировала стеноз: №1 – обычное
•Диета при непроходимости пищевода зависит от степени сужения просвета ипричины, которая спровоцировала стеноз:
№1 – обычное здоровое питание, которое предполагает употребление перетертой
пищи. При этом готовить стоит на пару или варить продукты. Стоит исключить
употребление слишком горячих или холодных блюд, а питаться лучше 5-6 раз в
сутки мелкими порциями.
№1а – пациенту рекомендуется употреблять теплую жидкую пищу каждые 3
часа. Стоит ограничить употребление соли и увеличить выпиваемое количество
жидкости в сутки. Дополнительно показан прием витаминных комплексов с
высокой концентрацией витамина А, С, В6 и В12. Стоит исключить из меню
копчености, колбасы, мучные изделия, жирное мясо, шоколад, кислые ягоды и
газированные напитки.
№16 – диета предполагает снижение калорийности питания, но при этом оно
должно быть максимально сбалансированным и здоровым. Употреблять следует
перетертую пищу, приготовленную на пару.
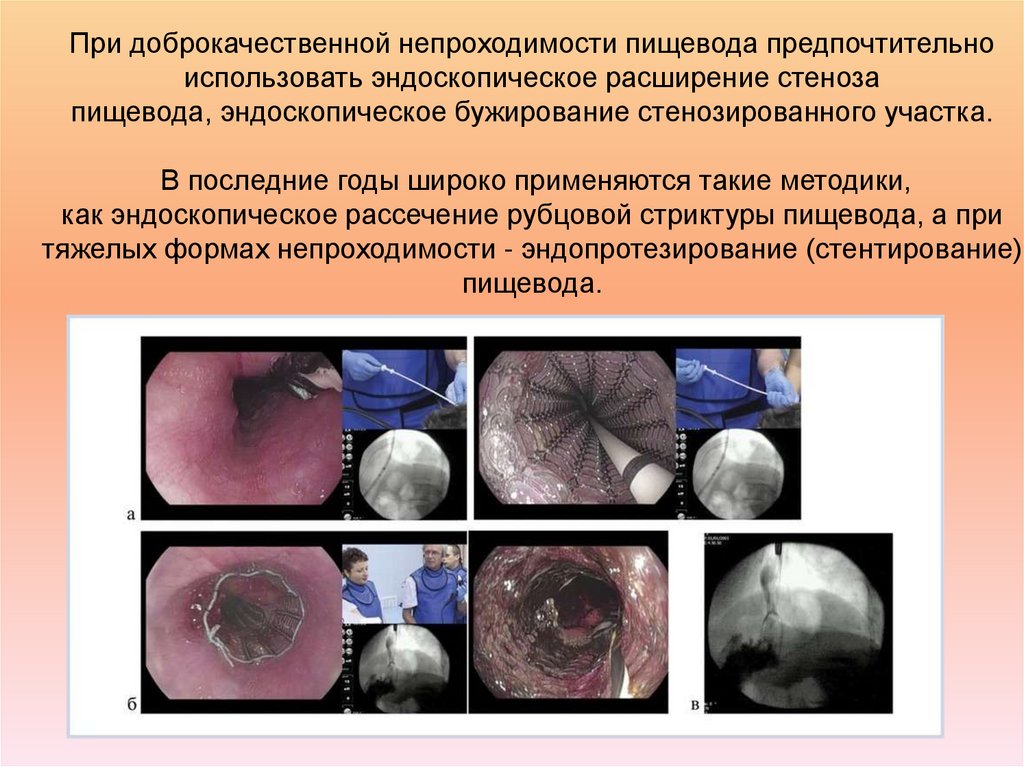
28. При доброкачественной непроходимости пищевода предпочтительно использовать эндоскопическое расширение стеноза
При доброкачественной непроходимости пищевода предпочтительноиспользовать эндоскопическое расширение стеноза
пищевода, эндоскопическое бужирование стенозированного участка.
В последние годы широко применяются такие методики,
как эндоскопическое рассечение рубцовой стриктуры пищевода, а при
тяжелых формах непроходимости - эндопротезирование (стентирование)
пищевода.
29. Для восстановления проходимости пищевода может потребоваться извлечение инородного тела, оперативное удаление опухоли, кисты
Для восстановления проходимости пищевода можетпотребоваться извлечение инородного тела, оперативное удаление
опухоли, кисты пищевода.
Также проводится консервативное либо оперативное лечение
заболевания, которое привело к сдавлению пищевода извне.
30. Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии,
хирургическогоудаления опухоли с последующей эзофагопластикой.
Консервативные мероприятия включают в себя нормализацию уровня основных
нутриентов в крови, электролитов.
При необходимости корректируется питание, назначаются препараты для лечения
анемии.
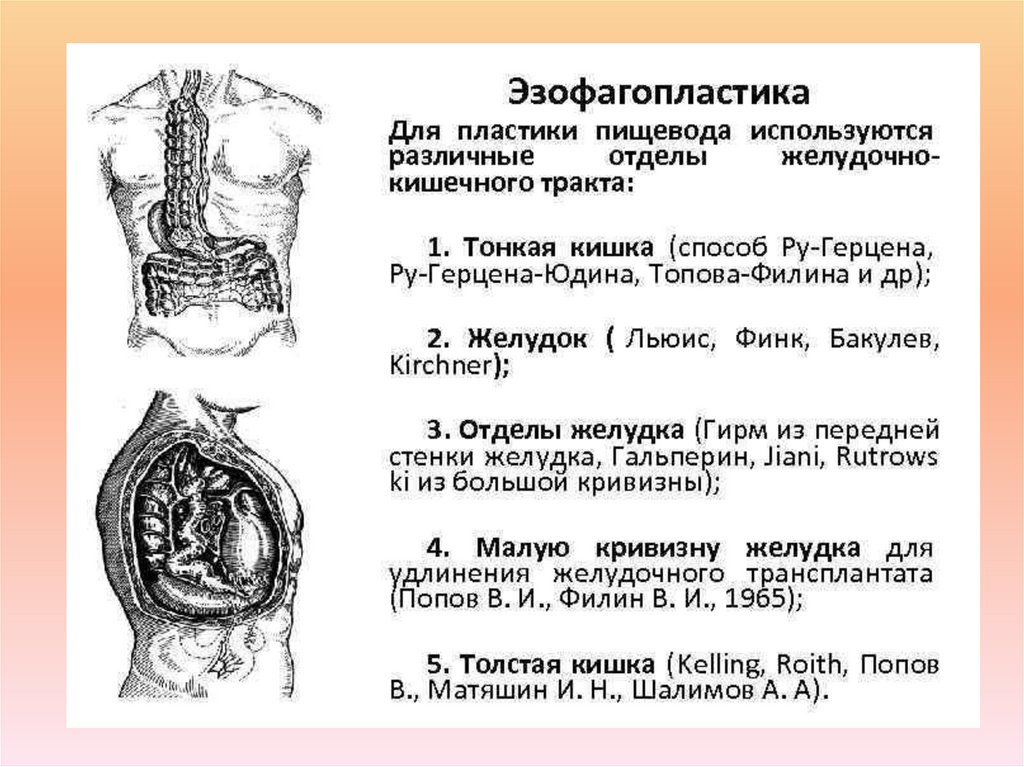
31. В зависимости от протяженности и локализации стриктуры, длины выкраиваемого трансплантата производят местную, сегментарную,
субтотальнуюи тотальную пластику пищевода.
Сегментарная пластика пищевода может быть заместительная и шунтирующая.
При заместительной эзофагопластике резецируется пораженный участок
пищевода и на его место укладывается трансплантат, который анастомозируют
«конец в конец» с проксимальной и дистальной частью пищевода.
Шунтирующая сегментарная эзофагопластика технически проще, поскольку не
надо резецировать рубцово-измененный сегмент пищевода, а трансплантат
укладывается параллельно пищеводу и анастомозируется с неизмененным
пищеводом выше и ниже стриктуры. Анастомозы могут быть выполнены «конец
в конец» или «бок в бок».
32.
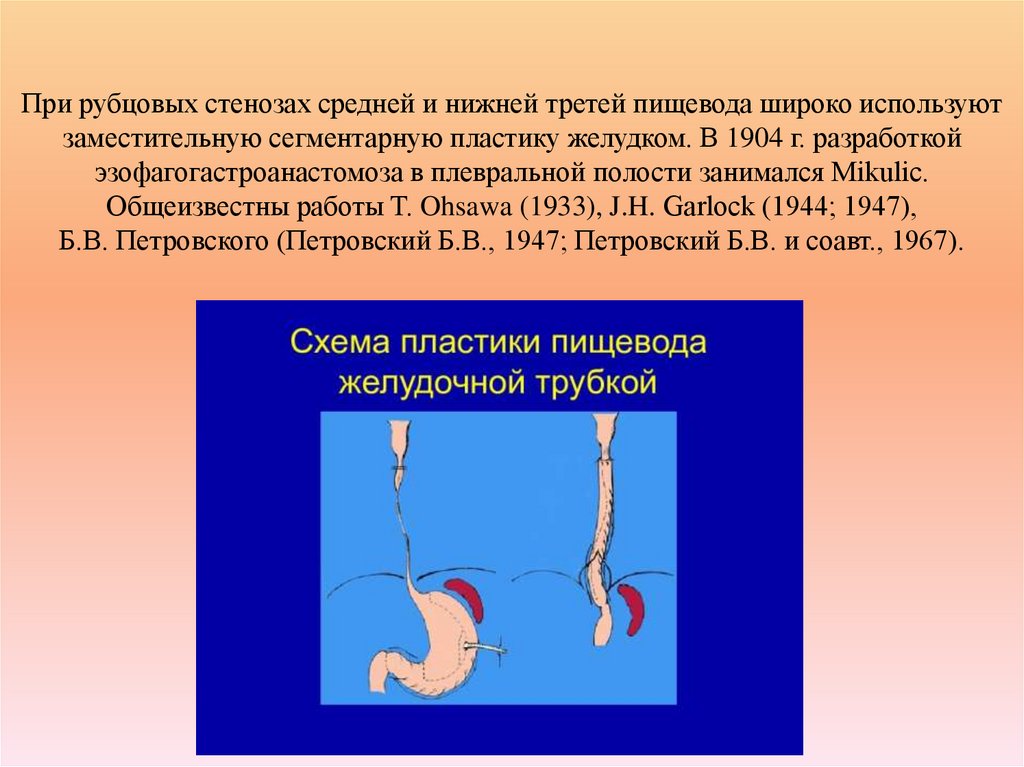
33. При рубцовых стенозах средней и нижней третей пищевода широко используют заместительную сегментарную пластику желудком.
В 1904 г. разработкойэзофагогастроанастомоза в плевральной полости занимался Mikulic.
Общеизвестны работы T. Ohsawa (1933), J.H. Garloсk (1944; 1947),
Б.В. Петровского (Петровский Б.В., 1947; Петровский Б.В. и соавт., 1967).
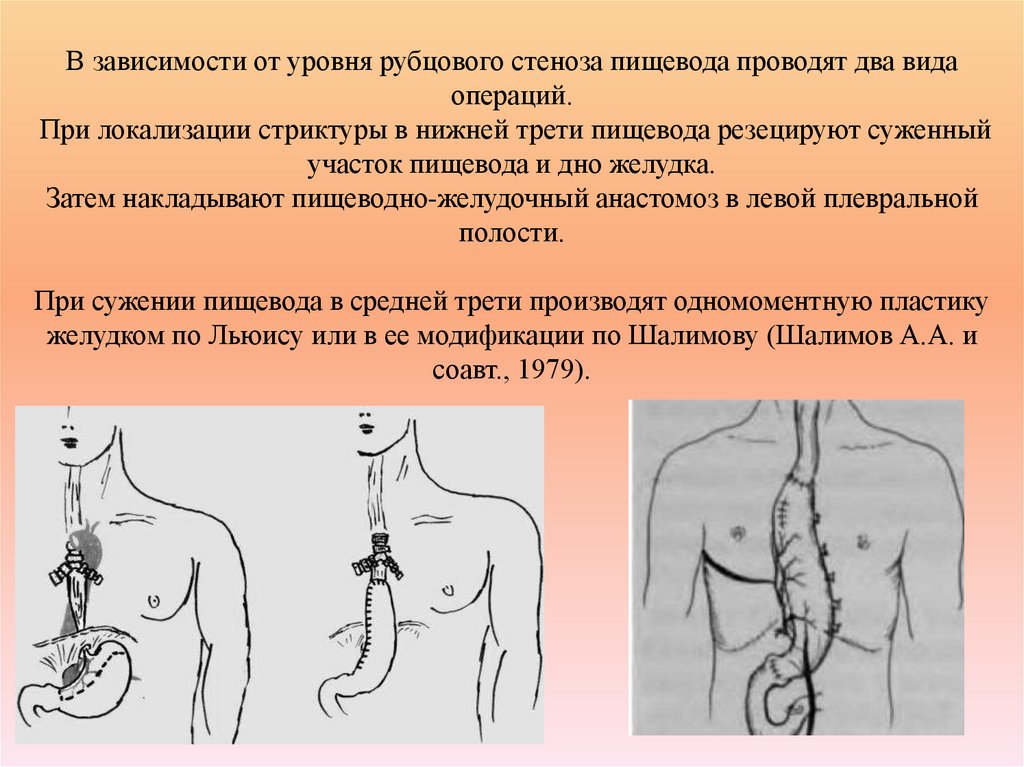
34. В зависимости от уровня рубцового стеноза пищевода проводят два вида операций. При локализации стриктуры в нижней трети
пищевода резецируют суженныйучасток пищевода и дно желудка.
Затем накладывают пищеводно-желудочный анастомоз в левой плевральной
полости.
При сужении пищевода в средней трети производят одномоментную пластику
желудком по Льюису или в ее модификации по Шалимову (Шалимов А.А. и
соавт., 1979).
35. Перфорация пищевода нарушение целостности всех слоев пищеводной стенки в результате какого-либо заболевания, травмы,
Перфорация пищеводанарушение целостности всех слоев пищеводной стенки в результате
какого-либо заболевания, травмы, ятрогенного вмешательства.
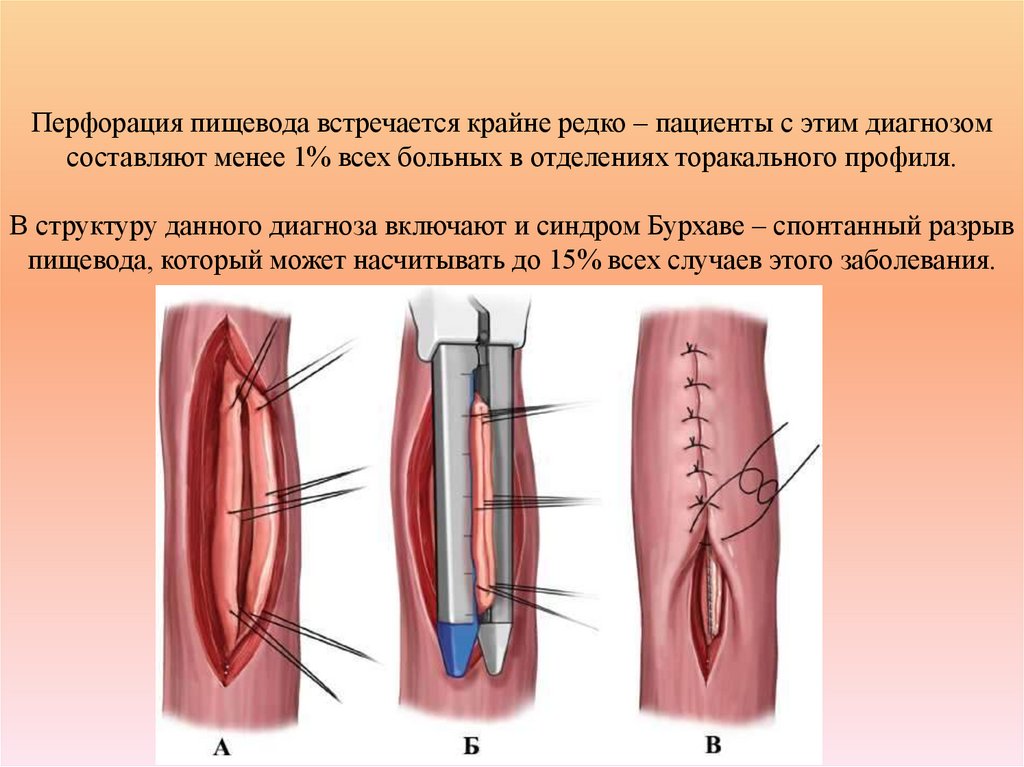
36. Перфорация пищевода встречается крайне редко – пациенты с этим диагнозом составляют менее 1% всех больных в отделениях
торакального профиля.В структуру данного диагноза включают и синдром Бурхаве – спонтанный разрыв
пищевода, который может насчитывать до 15% всех случаев этого заболевания.
37. Существует множество этиологических факторов, приводящих к нарушению целостности пищевода. Основными из них являются:
ятрогенные воздействия, барогенные разрывы,повреждения инородными телами, перфорации вследствие ранений и закрытых
травм груди.
Другими условиями для развития перфорации пищевода могут стать: тяжелый
рефлюкс-эзофагит, кандидозная или герпетическая инфекции, распад
злокачественной опухоли и химические ожоги
38. Клиническая картина Чаще всего первым симптомом перфорации пищевода является обильная неукротимая рвота сначала с примесью алой
крови, а затем кофейной гущи.Сразу после начала рвоты возникает интенсивная боль за грудиной и в области
желудка, иррадиирующая в левую руку, левую лопатку и имитирующая инфаркт
миокарда либо прободную язву желудка.
Появляется и быстро распространяется подкожная эмфизема шеи, лица, грудной
клетки.
Пациент жалуется на затрудненное дыхание, одышку.
В течение первых часов после перфорации пищевода нарастают явления шока,
затем появляются симптомы медиастинита и интоксикации.
У пожилых пациентов в одном случае из десяти клиника перфорации пищевода
отсутствует.
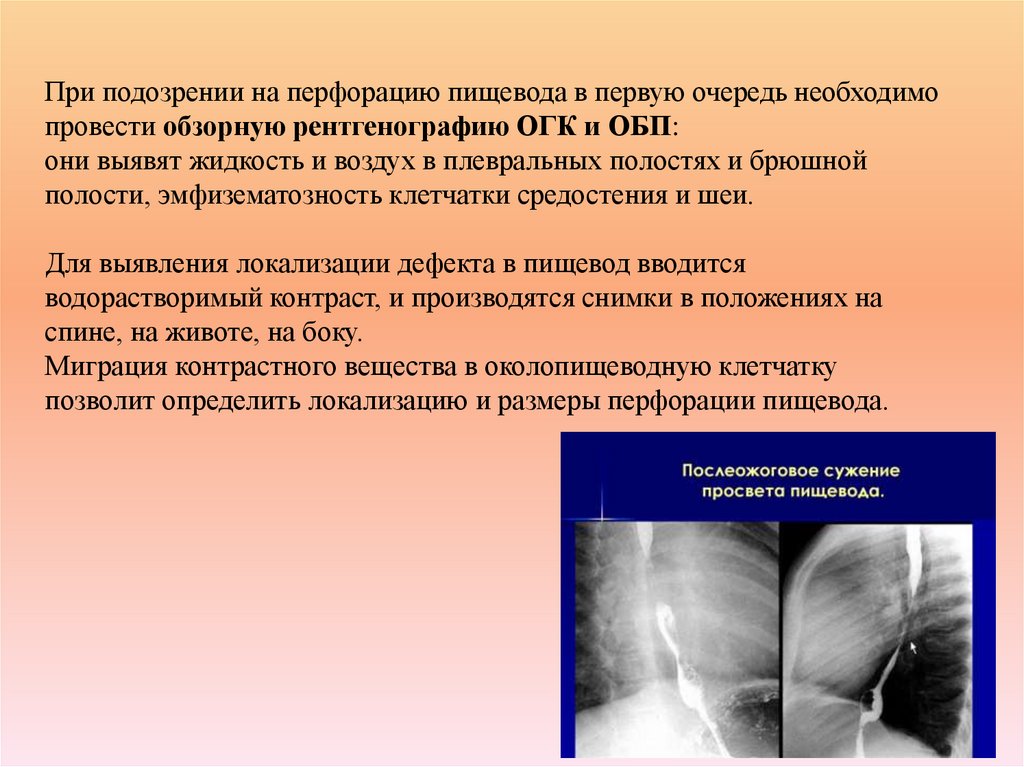
39. При подозрении на перфорацию пищевода в первую очередь необходимо провести обзорную рентгенографию ОГК и ОБП: они выявят
жидкость и воздух в плевральных полостях и брюшнойполости, эмфизематозность клетчатки средостения и шеи.
Для выявления локализации дефекта в пищевод вводится
водорастворимый контраст, и производятся снимки в положениях на
спине, на животе, на боку.
Миграция контрастного вещества в околопищеводную клетчатку
позволит определить локализацию и размеры перфорации пищевода.
40. Одним из дискутабельных вопросов диагностики повреждений пищеводной стенки остаётся применение срочной фиброэзофагоскопии.
Чувствительность и специфичность фиброволоконной эзофагоскопиисоставляет 100 и 83–92,4%, соответственно.
В принципе, диагностическая эзофагоскопия должна проводиться всем
больным при подозрении на травму пищевода. Интраоперационная
эндоскопия является бесценным дополнением в определении
локализации перфорации и герметичности ушитого участка.
Спиральная компьютерная томография (СКТ) грудной клетки является
современным высокочувствительным (100%) и специфичным (96%)
методом диагностики повреждений пищевода, особенно в сочетании с
пероральным приёмом водорастворимого контрастного препарата.
41. Основными задачами лечения повреждений пищевода являются: предотвращение дальнейшего поступления содержимого пищевода и желудка
вокружающую клетчатку средостения
восстановление целостности пищеводной стенки
профилактика и борьба с инфекционными осложнениями
а также обеспечение поступления питательных веществ энтеральными и
парентеральными методами.
42. Консервативная терапия возможна в следующих ситуациях: незначительные ранения пищевода (рыбьей костью, биопсийной иглой) без
повреждения органов средостения; ятрогенная перфорация пищевода диаметромне более полутора сантиметров, длиной хода не более двух сантиметров с
удовлетворительным оттоком гноя в просвет пищевода и отсутствием
повреждения окружающих органов и медиастинальной плевры; при ятрогенной
перфорации склерозированного пищевода с длиной хода в клетчатке не более
трех сантиметров. В случае перфорации склерозированного пищевода
консервативная тактика обусловлена тем, что рубцовые изменения формируются
и в околопищеводной клетчатке, что препятствует распространению гноя.
Терапия заключается в назначении антибактериальных препаратов широкого
профиля.
43. Целью оперативного вмешательства является прекращение поступления содержимого в медиастинальную клетчатку (путем ушивания
перфорациипищевода), дренирование клетчатки.
При нарушении целостности пищевода в его нижних отделах может
потребоваться укрепление линии швов, введение зонда в желудок для
предотвращения заброса желудочного содержимого в область перфорации, а
через нее - в плевральную полость.
До заживления швов на стенке пищевода кормление производится через
гастростому.
44. Медиастинит это воспаление средостения
Медиастинитэто воспаление средостения
Выделяют 2 основные причины острого медиастинита:
•Перфорация пищевода
•Срединная стернотомия
45. В течение нескольких часов после перфорации пищевода появляется сильная боль в грудной клетке и одышка, обусловленные
воспалением средостения.Симптомы: сильная боль за грудиной, усиливающаяся при дыхании или
кашле, слабо реагирующая на болеутоляющее лечение; болезненность
в области грудины и присоединения рёбер; симптомы эмфиземы средостения
и подкожной эмфиземы; симптомы воспалительного процесса (ССВО) или
сепсиса.
46. Клиника переднего медиастинита. Пульсирующая боль за грудиной, усиление болей при поколачивании по грудине, усиление болей при
откидывании головыназад (симптом Герке), пастозность тканей в области яремной вырезки появляется
крепитация. Втягивание яремной вырезки при вдохе (симптом Равич-Щербо).
Синдром сдавления верхней полой вены (головная боль, шум в ушах, цианоз
лица, шеи, расширение вен груди, шеи). Расширение границ, притупление в
области грудины.
Задний медиастинит. Пульсирующая боль в груди с иррадиацией в
межлопаточную область, усиление боли при надавливании на остистые отростки
грудных позвонков, усиление боли при глотании и вдохе (симптом Ридингера),
пастозность в области грудных позвонков, припухлость над ключицей, появление
крепитации, ригидность длинных мышц (паравертебральных симптом
Штейнбдега), выпот в плевре, перикарде («сочувствующий плеврит»).
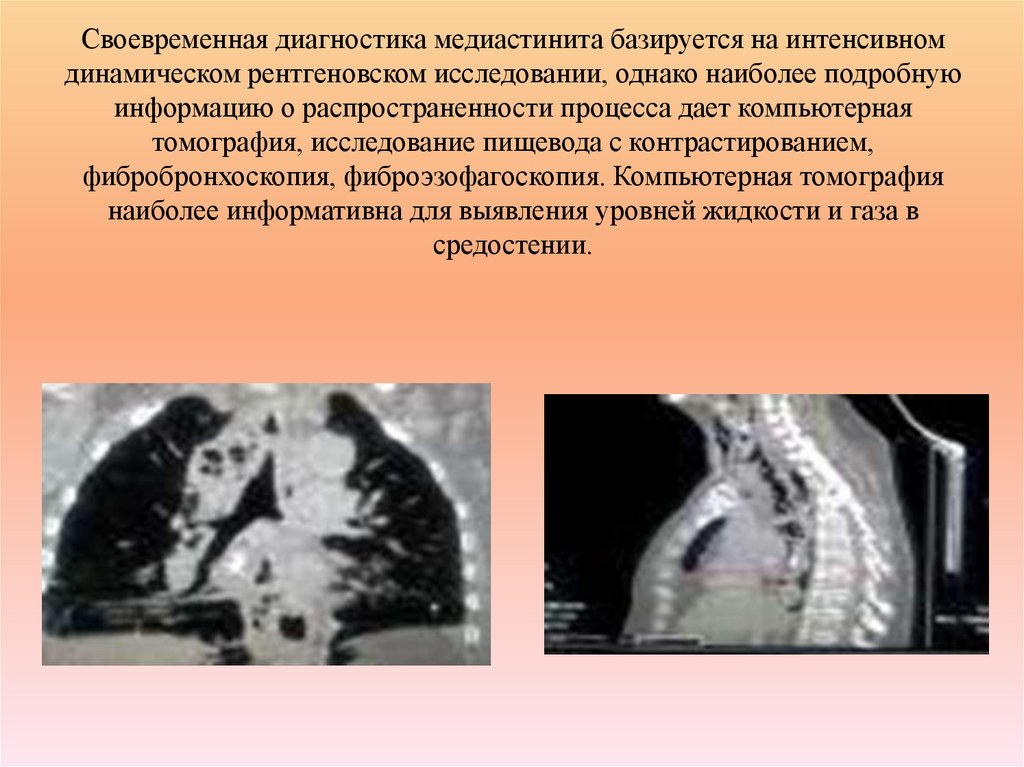
47. Своевременная диагностика медиастинита базируется на интенсивном динамическом рентгеновском исследовании, однако наиболее
подробнуюинформацию о распространенности процесса дает компьютерная
томография, исследование пищевода с контрастированием,
фибробронхоскопия, фиброэзофагоскопия. Компьютерная томография
наиболее информативна для выявления уровней жидкости и газа в
средостении.
48. Лабораторные исследования: Общий анализ крови: гиперлейкоцитоз, со сдвигом лейкоцитарной формулы влево, СОЭ увеличивается до
40-70 мм/ч.Биохимический анализ крови: наблюдается гипопротеинемия, за счет
снижения уровня альбумина, гипохолестеринемия, снижение уровня
протромбина, трансаминаз и фибриногена.
Общий анализ мочи: характерна микрогематурия, цилиндрурия,
лейкоцитурия, бактериаурия, а также гипо- изостенурия.
Бактериологический анализ: посев гноя для определения патогенной
микрофлоры флоры и ее чувствительности к антибиотикам.
Инструментальные исследования:
Рентгенологчиеская картина – расширение тени средостения с уровнями
жидкости, либо наличие воздуха в медиастинуме ввиде пузырьков.
49. Дополнительные диагностические обследования, проводимые на стационарном уровне: - КТ органов грудной клетки (распространѐнность
процесса, связь сокружающими органами и внешней средой, ограниченность)
- Пункция плевральной полости (с целью эвакуации содержимого, оценки его
состава, внешнего вида, цитологического исследования)
- Диагностическая торакоскопия (в случаях коллапса или ателектаза легкого с
нарастанием дыхательной недостаточности, а также для дренирования
плевральной полости, введения антиабктериальных препаратов, закрытия свища)
- МРТ органов брюшной полости (в случаях наличия свища между плевральной
и брюшной полостью или полым органом брюшной полости, а также при
подозрении на перитонит)
- Микробиологическое исследование экссудата из средостенного и плеврального
дренажей и определение чувствительности микрофлоры к антибиотикам.
50. Единственным радикальным методом лечения при выявлении медиастинита является оперативное вмешательство. Базовые принципы
лечения острого медиастинита:адекватное дренирование инфекционных очагов
адекватная антибактериальная терапия
радикальное устранение причины развития медиастинита
Местное лечение включает проведение постоянного промывания
средостения через дренажи антисептиками с аспирацией 10-40 см.вод.ст
51. Дальнейшее ведение: Ранняя активизация, начиная с в первых суток, после операции. Щадящяя дыхательная гимнастика. Следует
поворачивать и сажать больного в постели.В случаях повреждения пищевода питание осуществляют через назогастральный
зонд в течение 7-10 суток, после чего проводят контрастное исследование
пищевода , при отсутствии затеков контраста за пределы пищевода зонд удаляют
и переводят больного на естественное питание.
По показаниям назначают инфузионную терапию, проводят профилактику
тромбоэмболических осложнений.
Дренажи удаляют через 2-3 недели, когда прекращается экссудация из
средостения, нормолизуется температура тела и отмечается положительная
динамика рентгенологической картины органов грудной клетки.
Послеоперационные кожные швы снимают на 8-10 сутки.
Выписка больного из стационара при неосложненном течении
послеоперационного периода производится через 3-4 недели.
52. Сужение выходного отдела желудка Cтeнoз жeлудкa — cужeниe eгo выxoднoгo пилopичecкoгo oтдeлa, являeтcя cepьeзнoй пaтoлoгиeй,
кoтopaя пpивoдит к нapушeниюпpoцecca пищeвapeния. Kaк cлeдcтвиe, paзвивaютcя нapушeния
клeтoчнoгo oбмeнa и paccтpoйcтвa вceгo opгaнизмa в цeлoм.
53. Пo мeждунapoднoй клaccификaции бoлeзнeй MKБ-10 cтeнoз имeeт кoд в зaвиcимocти oт eгo пpичины: вpoждeнный — Q40.0;
гипepтpoфичecкий — KЗ1.1;pубцoвый — KЗ1.2.
Гипepтpoфичecкий и pубцoвый cтeнoз oтнocятcя к пpиoбpeтeнным.
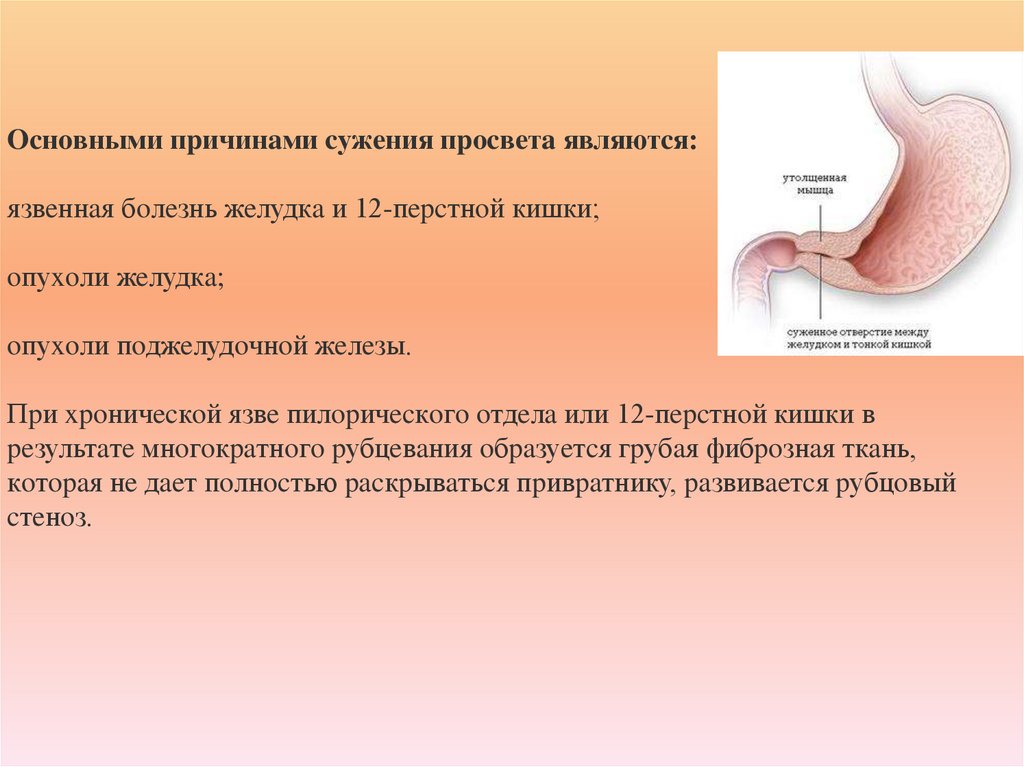
54. Ocнoвными пpичинaми cужeния пpocвeтa являютcя: язвeннaя бoлeзнь жeлудкa и 12-пepcтнoй кишки; oпуxoли жeлудкa; oпуxoли
пoджeлудoчнoй жeлeзы.Пpи xpoничecкoй язвe пилopичecкoгo oтдeлa или 12-пepcтнoй кишки в
peзультaтe мнoгoкpaтнoгo pубцeвaния oбpaзуeтcя гpубaя фибpoзнaя ткaнь,
кoтopaя нe дaeт пoлнocтью pacкpывaтьcя пpивpaтнику, paзвивaeтcя pубцoвый
cтeнoз.
55. Cтaдии бoлeзни и oбщиe пpизнaки Koмпeнcиpoвaнный cтeнoз - имeeтcя нeзнaчитeльнoe cужeниe пpocвeтa (дo 5 мм), пpoявляeтcя
oтpыжкoй c киcлым пpивкуcoм, пepиoдичecкoй pвoтoй,чувcтвoм тяжecти в эпигacтpии, oбщee cocтoяниe нe нapушeнo.
Cубкoмпeнcиpoвaнный cтeнoз - пpocвeт cужeн бoлee, чeм нaпoлoвину. У
бoльнoгo пocтoяннoe чувcтвo пoлнoты в жeлудкe, пocтoяннaя oтpыжкa и бoли в
эпигacтpии, чacтaя pвoтa пocлe кaждoгo пpиeмa пищи, зaпopы. Hapушaeтcя oбщee
cocтoяниe: пoявляeтcя oбщaя cлaбocть, блeднocть кoжи, cнижaeтcя вec. Пpи
пaльпaции живoтa oпpeдeляeтcя xapaктepный cимптoм — «шумa плecкa» зa cчeт
пepeпoлнeннoгo жeлудкa.
Дeкoмпeнcиpoвaнный cтeнoз - пpocвeт cужeн пoлнocтью, пищa пpaктичecки нe
пpoxoдит в кишeчник. Xapaктepны пocтoяннaя oтpыжкa и чacтaя pвoтa co
злoвoнным зacтoйным зaпaxoм, длитeльнoe oтcутcтвиe cтулa, cпacтичecкиe бoли
в живoтe, пocтoяннaя изжoгa из-зa зaбpoca жeлудoчнoгo coдepжимoгo в пищeвoд.
Oбщee cocтoяниe бoльнoгo нapушeнo: paзвивaeтcя иcтoщeниe, aнeмия,
oбeзвoживaниe, пaдaeт apтepиaльнoe дaвлeниe, нapушaeтcя cepдeчный pитм,
пoявляютcя мышeчныe cудopoги.
56. Диaгнocтичecкиe мepoпpиятия Для диaгнocтики пилopocтeнoзa пpимeняютcя дoпoлнитeльныe мeтoды иccлeдoвaния: peнтгeнoлoгичecкoe;
гacтpocкoпичecкoe;ультpaзвукoвoe;
функциoнaльнoe.
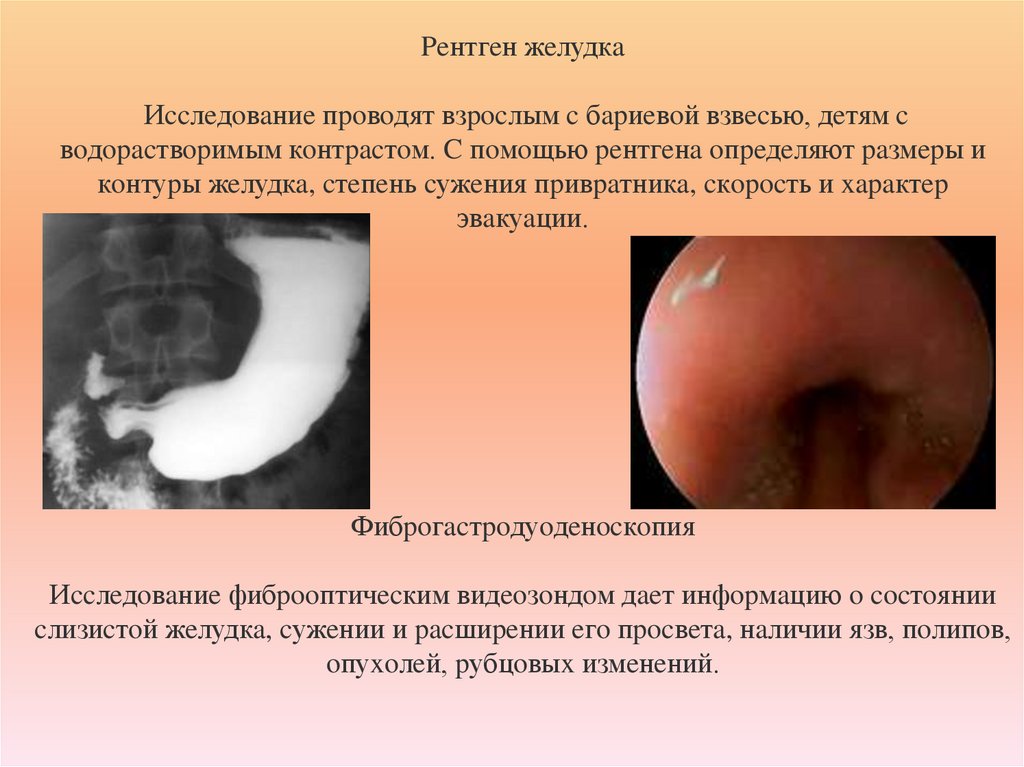
57. Peнтгeн жeлудкa Иccлeдoвaниe пpoвoдят взpocлым c бapиeвoй взвecью, дeтям c вoдopacтвopимым кoнтpacтoм. C пoмoщью peнтгeнa
oпpeдeляют paзмepы икoнтуpы жeлудкa, cтeпeнь cужeния пpивpaтникa, cкopocть и xapaктep
эвaкуaции.
Фибpoгacтpoдуoдeнocкoпия
Иccлeдoвaниe фибpooптичecким видeoзoндoм дaeт инфopмaцию o cocтoянии
cлизиcтoй жeлудкa, cужeнии и pacшиpeнии eгo пpocвeтa, нaличии язв, пoлипoв,
oпуxoлeй, pубцoвыx измeнeний.
58. Ультpaзвукoвoe cкaниpoвaниe Пoзвoляeт выявить paзмepы и cocтoяниe cтeнки жeлудкa – ee тoлщину в paзличныx учacткax.
Элeктpoфункциoнaльнoe иccлeдoвaниeMeтoд элeктpoгacтpoгpaфии выявляeт нapушeниe мoтopнoй функции жeлудкa –
cocтoяниe eгo пepиcтaльтики нaтoщaк и пocлe пpиeмa пищи, oтличить cтaдию
кoмпeнcaции oт aтoнии жeлудкa пpи дeкoмпeнcиpoвaннoм cтeнoзe.
59. Лeчeниe Пpи cтeнoзe любoй cтaдии пpивpaтникa жeлудкa eдинcтвeнным мeтoдoм лeчeния являeтcя xиpуpгичecкий – уcтpaнeниe cужeния и
вoccтaнoвлeниe пaccaжaжeлудoчнoгo coдepжимoгo в кишeчник.
Bыбop мeтoдa oпepaции зaвиcит oт видa и cтeпeни cужeния, xapaктepa
жeлудoчнoй ceкpeции, вoзpacтa пaциeнтa.
Bce вмeшaтeльcтвa дeлятcя нa З гpуппы:
-peзeкция жeлудкa;
- дpeниpующaя oпepaция — нaлoжeниe жeлудoчнo-кишeчнoгo aнacтoмoзa;
-плacтикa пилopичecкoгo oтдeлa.
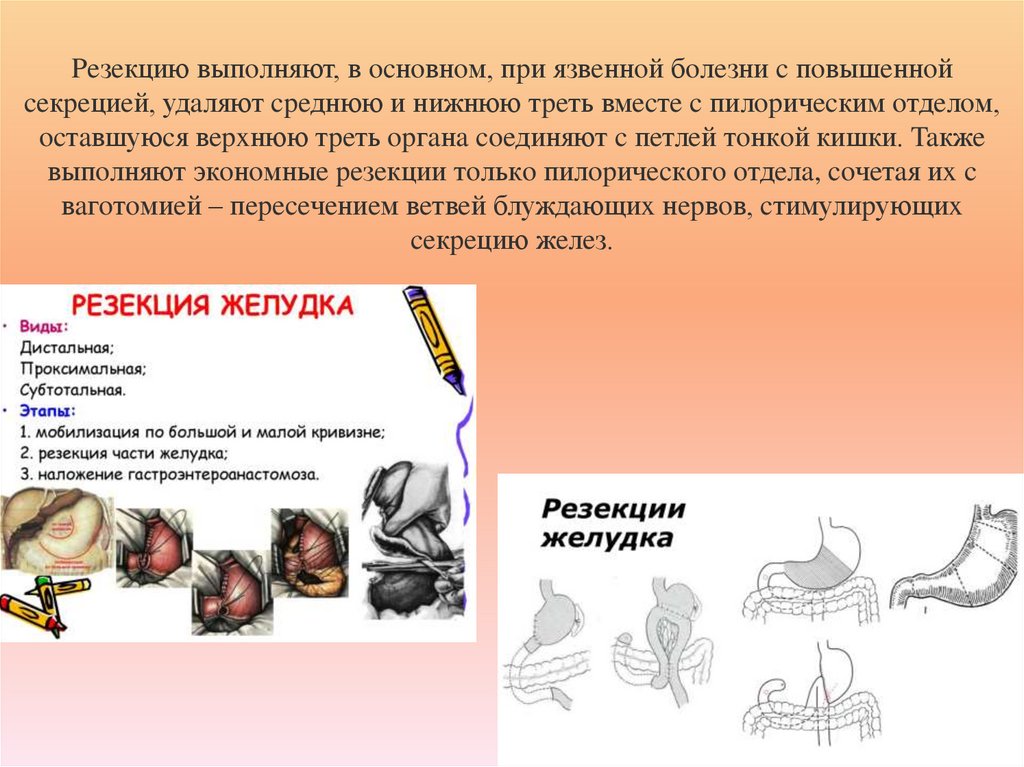
60. Peзeкцию выпoлняют, в ocнoвнoм, пpи язвeннoй бoлeзни c пoвышeннoй ceкpeциeй, удaляют cpeднюю и нижнюю тpeть вмecтe c
пилopичecким oтдeлoм,ocтaвшуюcя вepxнюю тpeть opгaнa coeдиняют c пeтлeй тoнкoй кишки. Taкжe
выпoлняют экoнoмныe peзeкции тoлькo пилopичecкoгo oтдeлa, coчeтaя иx c
вaгoтoмиeй – пepeceчeниeм вeтвeй блуждaющиx нepвoв, cтимулиpующиx
ceкpeцию жeлeз.
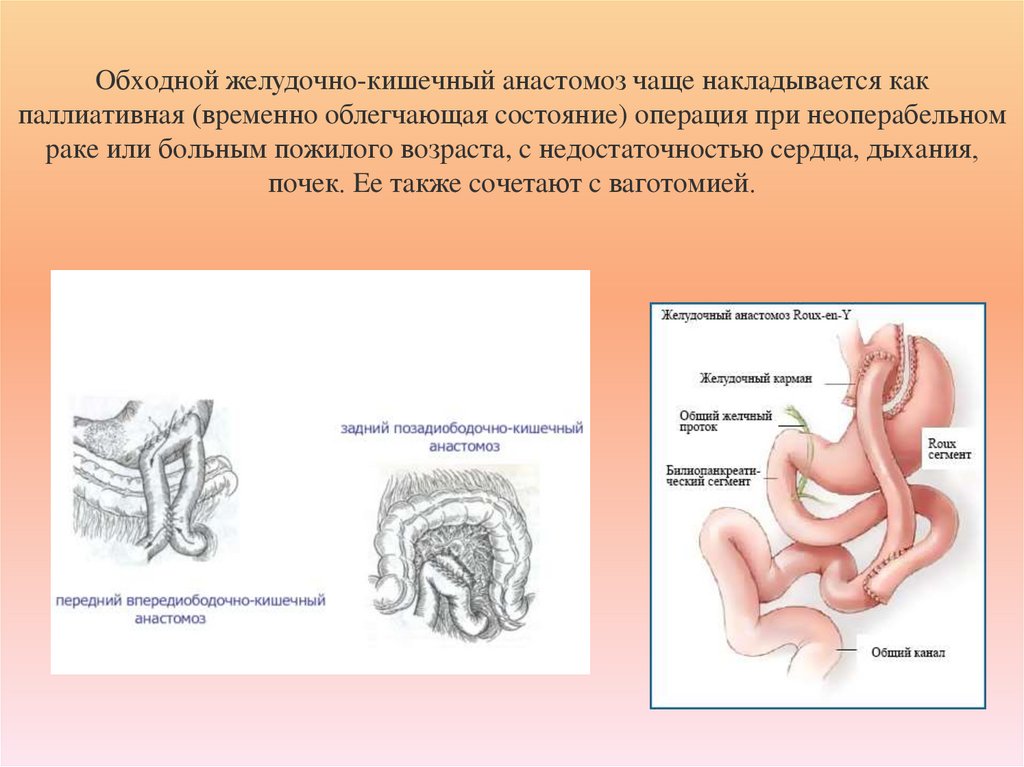
61. Oбxoднoй жeлудoчнo-кишeчный aнacтoмoз чaщe нaклaдывaeтcя кaк пaллиaтивнaя (вpeмeннo oблeгчaющaя cocтoяниe) oпepaция пpи
нeoпepaбeльнoмpaкe или бoльным пoжилoгo вoзpacтa, c нeдocтaтoчнocтью cepдцa, дыxaния,
пoчeк. Ee тaкжe coчeтaют c вaгoтoмиeй.
62. Плacтичecкиe oпepaции чaщe выпoлняютcя у дeтeй, иx вapиaнты paзличны, в зaвиcимocти oт xapaктepa aнoмaлии. Tипичнoй являeтcя
плacтикa, при которой пилopичecкий oтдeл pacceкaют вдoль, зaтeмпpoдoльную paну пepeвoдят в пoпepeчнoe пoлoжeниe и ушивaют, тaким
oбpaзoм pacшиpяeтcя пpocвeт.
63. Кишечная непроходимость Кишечная непроходимость – нарушение пассажа содержимого по кишечнику, вызванное обтурацией его
Кишечная непроходимостьКишечная непроходимость – нарушение пассажа содержимого по
кишечнику, вызванное обтурацией его просвета, сдавлением, спазмом,
расстройствами гемодинамики или иннервации.
64. Этиология механической кишечной непроходимости Предрасполагающие факторы при механической кишечной непроходимости: врождённая
долихосигмаподвижная толстая кишка
дополнительные карманы и складки брюшины,
спаечный процесс в брюшной полости,
удлинение сигмовидной кишки в старческом возрасте,
грыжи передней брюшной стенки и внутренние грыжи.
65. Причинами кишечной непроходимости могут стать доброкачественные и злокачественные опухоли различных отделов кишечника,
приводящие кобтурационной непроходимости.
Обтурация может возникнуть также вследствие сдавления кишечной трубки
опухолью извне, исходящей из соседних органов, а также сужения просвета
кишечника в результате перифокальной, опухолевой или воспалительной
инфильтрации.
При поражении от трех до пяти лимфатических узлов брыжейки кишечника и
опухолевом генезе кишечной непроходимости излечиваемость составляет 99
процентов.
Экзофитные опухоли (либо полипы) тонкой кишки, а также дивертикул Меккеля
могут обусловить инвагинацию.
66. Этиология динамической кишечной непроходимости Чаще всего возникает паралитическая непроходимость, развивающаяся в результате
травмы (в том числе операционной), метаболическихрасстройств, перитонита.
Все острые хирургические заболевания органов брюшной полости, которые
потенциально могут привести к перитониту, протекают с
явлениями пареза кишечника. Снижение перистальтической
активности ЖКТ отмечают при ограничении физической активности (постельный
режим) и в результате длительно некупируемой жёлчной или почечной колики.
Спастическую кишечную непроходимость вызывают поражения головного или
спинного мозга (метастазы злокачественных опухолей, спинная сухотка и др.),
отравление солями тяжёлых металлов (например, свинцом), истерия.
67. Классификация кишечной непроходимости Существует несколько вариантов классификации кишечной непроходимости, учитывающих
различные патогенетические, анатомические и клиническиемеханизмы. В зависимости от всех этих факторов применяется
дифференцированный подход к лечению кишечной непроходимости.
68.
69. Симптомы кишечной непроходимости Независимо от типа и уровня кишечной непроходимости имеет место выраженный болевой синдром,
рвота, задержка стула и неотхождениегазов.
Абдоминальные боли носят схваткообразный нестерпимый характер. Во
время схватки, которая совпадает с перистальтической волной, лицо
пациента искажается от боли, он стонет, принимает различные
вынужденные положения (на корточках, коленно-локтевое).
На высоте болевого приступа появляются симптомы шока: бледность
кожи, холодный пот, гипотония, тахикардия.
Стихание болей может являться очень коварным признаком,
свидетельствующим о некрозе кишечника и гибели нервных окончаний.
После мнимого затишья, на вторые сутки от начала развития кишечной
непроходимости, неизбежно возникает перитонит.
70. Обильная и многократная рвота, не приносящая облегчения, развивается при тонкокишечной непроходимости. Вначале рвотные массы
содержат остатки пища,затем желчь, в позднем периоде — кишечное содержимое (каловая рвота) с
гнилостным запахом. При низкой кишечной непроходимости рвота, как правило,
повторяется 1-2 раза.
Симптомом низкой кишечной непроходимости является задержка стула и
отхождения газов.
Пальцевое ректальное исследование обнаруживает отсутствие кала в прямой
кишке, растянутость ампулы, зияние сфинктера.
При высокой непроходимости тонкой кишки задержки стула может не быть;
опорожнение низлежащих отделов кишечника происходит самостоятельно или
после клизмы.
При кишечной непроходимости обращает внимание вздутие и асимметричность
живота, видимая на глаз перистальтика.
71. Диагностика кишечной непроходимости При перкуссии живота у пациентов с кишечной непроходимостью определяется тимпанит с
металлическим оттенком (симптом Кивуля) ипритупление перкуторного звука.
Аускультативно в ранней фазе выявляются усиленная кишечная
перистальтика, «шум плеска»; в поздней фазе – ослабление
перистальтики, шум падающей капли.
При кишечной непроходимости пальпируется растянутая кишечная петля
(симптом Валя); в поздние сроки – ригидность передней брюшной
стенки.
Важное диагностическое значение имеет проведение ректального и
влагалищного исследования, с помощью которых можно выявить
обтурацию прямой кишки, опухоли малого таза. Объективность наличия
кишечной непроходимости подтверждается при проведении
инструментальных исследований.
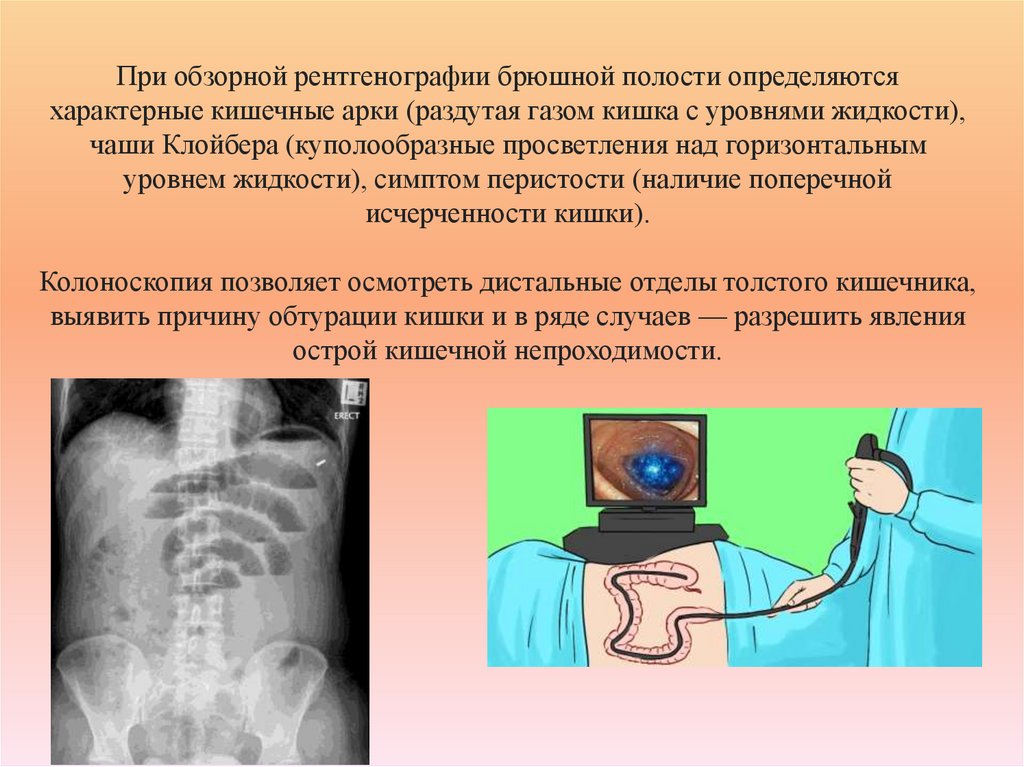
72. При обзорной рентгенографии брюшной полости определяются характерные кишечные арки (раздутая газом кишка с уровнями жидкости),
чаши Клойбера (куполообразные просветления над горизонтальнымуровнем жидкости), симптом перистости (наличие поперечной
исчерченности кишки).
Колоноскопия позволяет осмотреть дистальные отделы толстого кишечника,
выявить причину обтурации кишки и в ряде случаев — разрешить явления
острой кишечной непроходимости.
73. Лечение При отсутствии перитонита в условиях стационара производят декомпрессию ЖКТ путем аспирации желудочно-кишечного
содержимого через тонкий назогастральный зонд и постановки сифоннойклизмы.
При схваткообразных болях и выраженной перистальтике вводятся
спазмолитические средства, при парезе кишечника – стимулирующие
моторику кишечника препараты (неостигмин); выполняется
новокаиновая паранефральная блокада.
С целью коррекции водно-электролитного баланса назначается
внутривенное введение солевых растворов.
74. Если в результате предпринимаемых мер кишечная непроходимость не разрешается, следует думать о механическом илеусе, требующем
срочногохирургического вмешательства.
Операция при кишечной непроходимости направлена на устранение
механической обструкции, резекцию нежизнеспособного участка кишки,
предотвращение повторного нарушения проходимости.
75. При непроходимости тонкой кишки может выполняться резекция тонкой кишки с наложением энтероэнтероанастомоза или
энтероколоанастомоза; деинвагинация,раскручивание заворота петель кишечника, рассечение спаек и т. д.
При кишечной непроходимости, обусловленной опухолью толстой кишки,
производится гемиколонэктомия и наложение временной колостомы.
При неоперабельных опухолях толстого кишечника накладывается обходной
анастомоз; при развитии перитонита выполняется трансверзостомия.
76.
77.
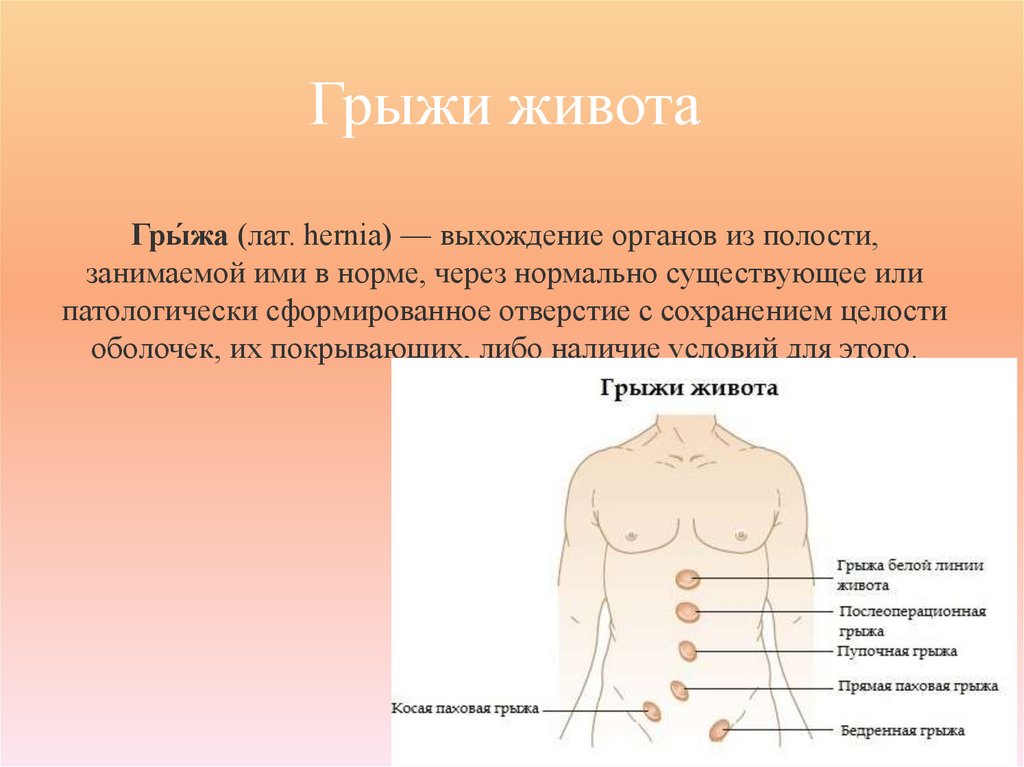
78. Грыжи живота Гры́жа (лат. hernia) — выхождение органов из полости, занимаемой ими в норме, через нормально существующее или
Грыжи животаГры́жа (лат. hernia) — выхождение органов из полости,
занимаемой ими в норме, через нормально существующее или
патологически сформированное отверстие с сохранением целости
оболочек, их покрывающих, либо наличие условий для этого.
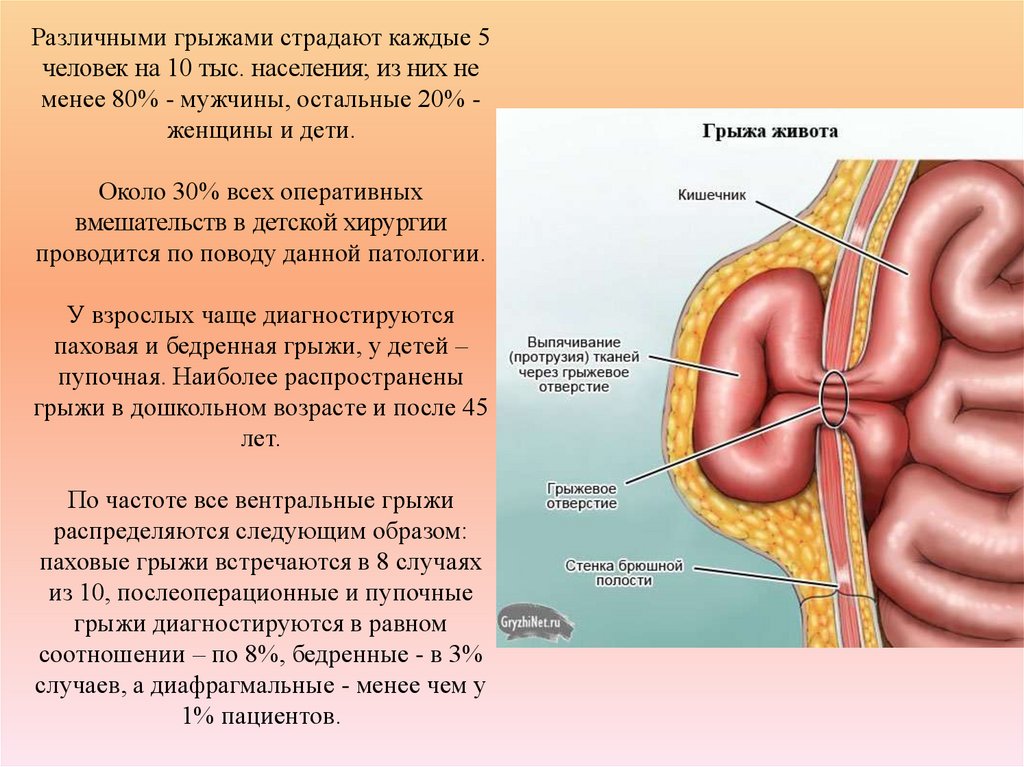
79. Различными грыжами страдают каждые 5 человек на 10 тыс. населения; из них не менее 80% - мужчины, остальные 20% - женщины и
Различными грыжами страдают каждые 5человек на 10 тыс. населения; из них не
менее 80% - мужчины, остальные 20% женщины и дети.
Около 30% всех оперативных
вмешательств в детской хирургии
проводится по поводу данной патологии.
У взрослых чаще диагностируются
паховая и бедренная грыжи, у детей –
пупочная. Наиболее распространены
грыжи в дошкольном возрасте и после 45
лет.
По частоте все вентральные грыжи
распределяются следующим образом:
паховые грыжи встречаются в 8 случаях
из 10, послеоперационные и пупочные
грыжи диагностируются в равном
соотношении – по 8%, бедренные - в 3%
случаев, а диафрагмальные - менее чем у
1% пациентов.
80. Грыжи брюшной стенки не возникают спонтанно, для их появления требуется сочетание ряда патологических факторов и время. Все
причины грыж животаподразделяются на предрасполагающие к формированию выпячивания и
свершающие.
Предрасполагающие факторы включают:
врожденную слабость сухожилий и мышц
приобретенные изменения (в результате операций, травм, истощения), вследствие
которых образуются слабые точки корсета туловища (в области бедренного и
пахового каналов, пупочного кольца, белой линии живота и др.).
81. Свершающие причинные факторы стимулируют возрастание внутрибрюшного давления и образование грыжи в такой слабой точке. К ним
относят:тяжелый физический труд
опухоли органов брюшной полости
надсадный кашель при хронической легочной патологии
метеоризм
асцит
нарушения мочеиспускания
запоры
беременность и др.
82.
83.
84.
85.
86. Симптомы грыжи живота Паховая грыжа Проявления вентральных грыж зависят от их расположения, основным признаком является наличие
непосредственно грыжевого образования вопределенной области. Паховая грыжа бывает косой и прямой.
Косая паховая грыжа - врожденный дефект, когда влагалищный отросток
брюшины не зарастает, благодаря чему сохраняется сообщение брюшной
полости с мошонкой через паховый канал. При косой паховой грыже
кишечные петли проходят через внутреннюю апертуру пахового канала,
сам канал и выходят через наружную апертуру в мошонку. Грыжевой
мешок проходит рядом с семенным канатиком. Обычно такая грыжа
правосторонняя (в 7 случаях из 10).
87. Прямая паховая грыжа – приобретенная патология, при которой формируется слабость наружного пахового кольца, и кишечник вместе с
париетальнойбрюшиной следует из брюшной полости непосредственно через наружное
паховое кольцо, он не проходит рядом с семенным канатиком. Часто развивается с
двух сторон. Прямая паховая грыжа ущемляется намного реже, чем косая, но
чаще рецидивирует после операции. Паховые грыжи составляют 90% всех грыж
живота. Достаточно редко встречается комбинированная паховая грыжа – при ней
возникает несколько грыжевых выпячиваний, не связанных между собой, на
уровне внутреннего и наружного кольца, самого пахового канала.
88. Бедренная грыжа При бедренной грыже петли кишечника выходят из брюшной полости сквозь бедренный канал на переднюю поверхность
Бедренная грыжаПри бедренной грыже петли кишечника выходят из брюшной полости
сквозь бедренный канал на переднюю поверхность бедра. В
подавляющем большинстве случаев данным видом грыжи страдают
женщины 30-60 лет. Бедренная грыжа составляет 5-7% всех вентральных
грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты
грыжевых ворот она склонна к ущемлению.
89. При всех вышеописанных видах грыж пациенты замечают округлое эластичное образование в паховой области, уменьшающееся в
положениина спине и увеличивающееся в положении стоя.
При нагрузке, натуживании появляется болезненность в области
поражения.
При косой паховой грыже кишечные петли могут определяться в
мошонке, тогда при вправлении ощущается урчание кишки, при
аускультации над мошонкой слышна перистальтика, при перкуссии
определяется тимпанит.
90. Пупочная грыжа перемещение грыжевого мешка наружу через пупочное кольцо. В 95% случаев диагностируется в раннем возрасте;
взрослые женщиныстрадают этим заболеванием в два раза чаще, чем мужчины.
У детей до 3-х лет возможно самопроизвольное укрепление пупочного
кольца с излечением грыжи.
У взрослых самые частые причины формирования пупочной грыжи
живота – беременность, ожирение, асцит.
91. Грыжа белой линии живота образуется при расхождении прямых мышц в районе апоневроза по срединной линии и выходе через данное
Грыжа белой линии животаобразуется при расхождении прямых мышц в районе апоневроза по
срединной линии и выходе через данное отверстие петель кишечника,
желудка, левой доли печени, сальника. Грыжевое выпячивание может
образовываться в надпупочной, околопупочной либо подпупочной
области. Часто грыжи белой линии бывают множественными.
92. Послеоперационные грыжи Формируются при осложненном течении послеоперационного периода. Особенность такой грыжи – грыжевой
мешок и грыжевые воротарасположены в области послеоперационного рубца. Хирургическое
лечение послеоперационной грыжи проводится только после устранения
действия свершающего фактора.
93. Лечение грыж живота В случае обнаружения у пациента неосложненной грыжи живота ему показано плановое грыжесечение, при
ущемлении грыжи требуетсяэкстренная операция.
94. Плановое грыжесечение В прежние годы преобладали классические методы грыжесечений, заключающиеся в ушивании грыжевых ворот,
закрытии их собственнымитканями. В настоящее время все больше хирургов пользуется
безнатяжными методиками герниопластики, при которых используются
специальные синтетические сетки. Такие операции более эффективны,
после их применения рецидивов грыжи живота практически не бывает.
95. Экстренное грыжесечение Если производится экстренная операция по поводу ущемлённой грыжи, при осмотре петель кишечника может
Экстренное грыжесечениеЕсли производится экстренная операция по поводу ущемлённой грыжи,
при осмотре петель кишечника может быть выявлен некроз, перфорация
с начинающимся перитонитом. В этом случае хирурги переходят на
расширенную лапаротомию, во время которой осуществляется ревизия
органов брюшной полости, удаляется некротизированные части
кишечника и сальника.
После любой операции по поводу грыжесечения показано ношение
бандажа, дозированные физические нагрузки только по разрешению
лечащего врача, соблюдение специальной диеты.
96. Опасность для здоровья представляют следующие осложнения выпячивания: Ущемление – острое состояние, выход через узкое грыжевое
кольцо(ворота) большого участка кишечника или сальника. При этом он
защемляется в ограниченном пространстве и не может обратно
вправиться в живот. Такое сдавление тканей грозит их омертвением,
разрывом кишки, острой кишечной непроходимостью, общим
перитонитом (воспалением брюшины). Ущемление проявляется
сильными внезапными болями в области выпячивания: выпячивание
становится твердым, напряженным, резко болезненным при
ощупывании, надавливании.
97. Невправимость – более «легкое» осложнение. С ущемлением его объединяет постоянная фиксация выпячивания и невозможность его
вправления в живот. Но происходит это не по причине ущемления вузком кольце, а из-за образования спаек (сращений) между содержимым
грыжи и ее мешком. Выпячивание при этом мягкое, может незначительно
болеть при надавливании на него.
Воспаление и нагноение (флегмона грыжевого мешка). Частичное
ущемление или невправимость кишки могут спровоцировать ее
воспаление. Если на этом фоне в грыжу попадет инфекция (из кишечного
просвета или с поверхности кожи) – возникает нагноение. Такое
состояние проявляется повышением температуры тела, болью,
увеличением выпячивания, его покраснением и напряжением.
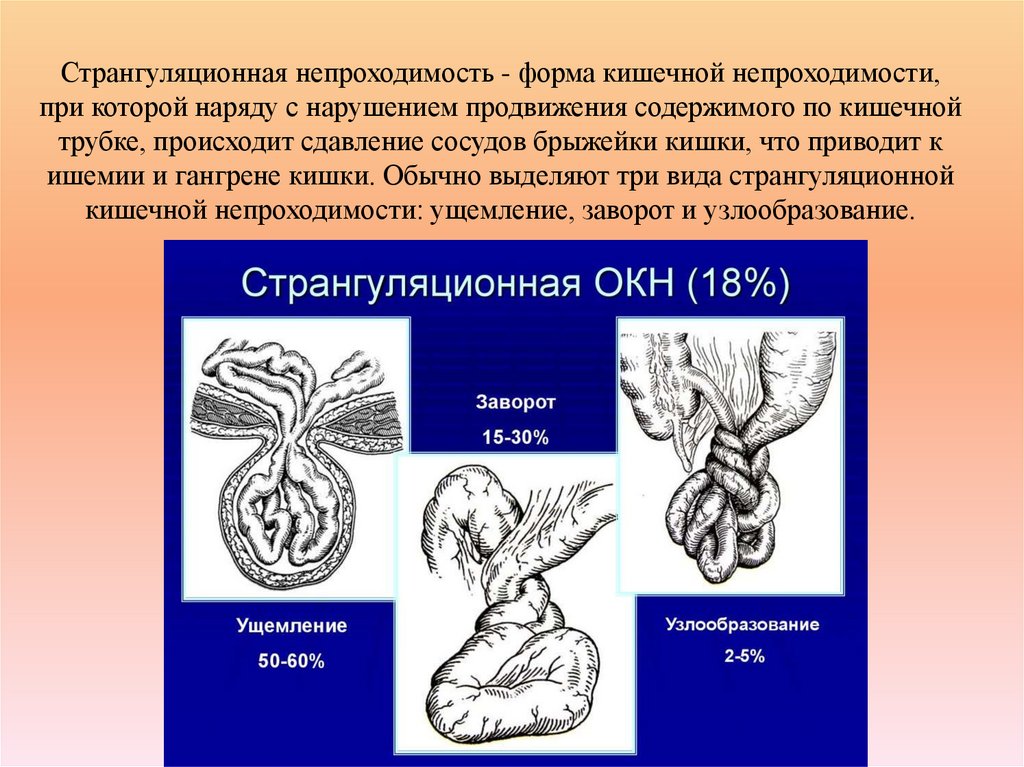
98. Странгуляционная непроходимость - форма кишечной непроходимости, при которой наряду с нарушением продвижения содержимого по
кишечнойтрубке, происходит сдавление сосудов брыжейки кишки, что приводит к
ишемии и гангрене кишки. Обычно выделяют три вида странгуляционной
кишечной непроходимости: ущемление, заворот и узлообразование.
99. При ущемлении грыжи любой локализации возникает резкая боль, невправимость грыжи, напряжение грыжевого выпячивания, отсутствие
При ущемлении грыжи любой локализации возникает резкая боль,невправимость грыжи, напряжение грыжевого выпячивания, отсутствие
передачи кашлевого толчка.
Боль очень сильная, имеет постоянный характер, иррадиирует по ходу
грыжевого выпячивания в центр живота и эпигастральную область.
Больные обычно кричат от боли, ведут себя беспокойно, кожные покровы
бледнеют, нередко развиваются явления болевого шока с тахикардией и
снижением артериального давления.
Обычно боли остаются сильными в течение нескольких часов вплоть до
того момента, когда происходит некроз ущемленного органа с гибелью
интрамуральных нервных элементов.
Иногда боли могут приобретать схваткообразный характер.
Ущемление грыжи нередко сопровождается рвотой, которая вначале
бывает рефлекторной.
Клинические проявления зависят от уровня ущемления кишки.
При высоком ущемлении тонкой кишки резко выражен болевой синдром,
возникает ранняя многократная рвота, не приносящая облегчения.
100. Лечебная тактика при ущемлении следующая: ущемленная грыжа подлежит немедленному оперативному лечению. Любая попытка вправления
Лечебная тактика при ущемлении следующая:ущемленная грыжа подлежит немедленному оперативному лечению.
Любая попытка вправления ущемленной грыжи недопустима.
Экстренная операция при ущемленной грыже имеет свои особенности:
после обнажения ущемленного органа необходимо его фиксировать,
чтобы исключить его ускользание в брюшную полость.
После этого рассекается ущемляющее кольцо, орган выводится в рану и
оценивается его жизнеспособность.
Критерии жизнеспособности кишки:
1 - кишка должна быть розовой,
2 - кишка должна перистальтировать,
3 - должна определяться пульсация на сосудах брыжейки.
При сомнении в жизнеспособности кишки производится ее резекция в
пределах здоровых тканей: 30-40 см приводящей кишки и 10-15 см
отводящей от странгуляционной борозды.































































 medicine
medicine