Similar presentations:
Клинический случай. Основной диагноз
1.
Клинический случайПАЦИЕНТ N
ВЕС-65, РОСТ-172
ИНДЕКС КЕТЛЕ-22 (НОРМАЛЬНАЯ МАССА ТЕЛА)
ВОЗРАСТ: 19 ЛЕТ
ДАТА ПОСТУПЛЕНИЯ-26.09.2022Г
ДАТА ВЫПИСКИ-04.10.2022Г
2.
Основной диагноз:Неалкогольная жировая болезнь печени: стеатоз печени 1 ст. по
Brunt (ПГИ от 28.09.2018г.) фиброз 0ст. По METAVIR (по данным
фиброэластометрии от 29.09.2022г.) Гипертрансаминазэмия
неуточненная , вероятно ассоциированная с патологией
мышечной ткани.
3.
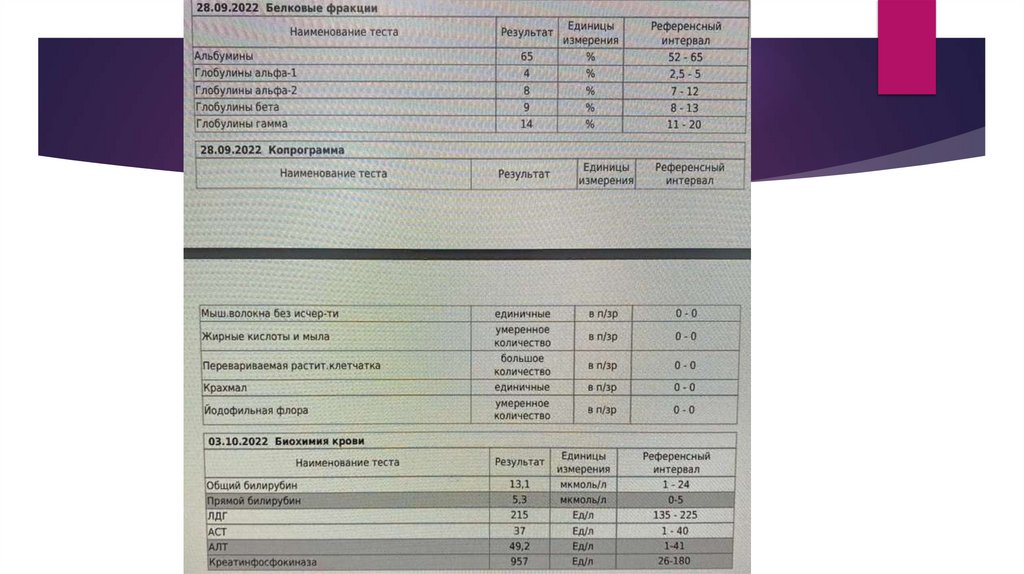
Анамнез заболевания:В 2007 году (5 лет) при обследовании в связи с ОРВИ было выявлено повышение
АЛТ, АСТ, ЛДГ, в последующем б/х показатели не контролировались до 2012
года. С 2011 года ( 9 лет)- периодические боли в животе, в б/х крови от марта
2012 года АЛТ-145,8, АСТ-205,6, ЩФ-271(н), ЛДГ-642,0(н. до 295). В 2015 г впервые
исследовали КФК 6333-48529. Пункционная биопсия печени(май 2016 год)гистологический материал малоинформативен , представлен мелкими
фрагментами печеночной ткани с единичным мелкоочаговым лобулярным
некрозом без портальных трактов. Электромиография (2016г.) – амплитуда Мответов скорости проведения возбуждения в пределах нормы.
4.
Анамнез заболевания:С 04.09.2018г по 03.10.2018 года находился в гастроэнтерологическом
отделении РДКБ. ФГДС от 10.09.2018г Заключение: антральный гастрит,
бульбит, дуоденит. Непрямая эластометрия печени от 25.09.2018г:
Эластичность печени не изменена. Биопсия от 28.09.2018г.: Минимально
выражена жировая дистрофия гепатоцитов, степень стеатоза по Brunt1cn(>33%). Морфологических признаков воспалительного процесса в
пределах исследованного материала не обнаружено. Никакие препараты
последние 2 года не принимал. 15.06.2022г в б/х анализе крови АЛТ-495,2
МЕ/л, АСТ-451,2 МЕ/л, кФК 8558,0 Ед/л. На данный момент самостоятельно
принимает отвары трав ( ромашка, душица) постоянно. Направлен на
госпитализацию в ГЭТО ГБУЗ ККБ№2 для дообследования и лечения
5.
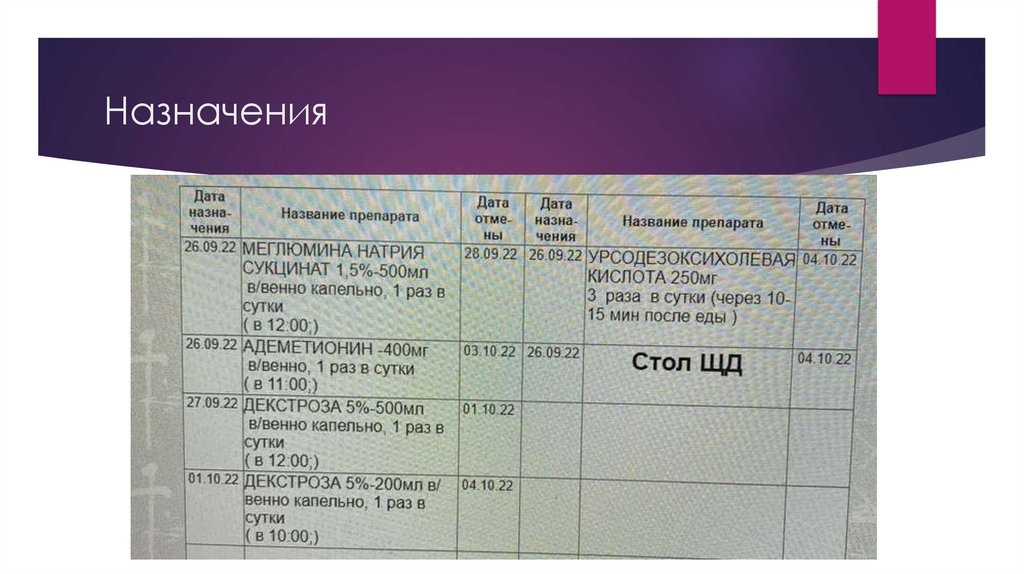
Назначения6.
27.09.2022г УЗИ ОБП7.
8.
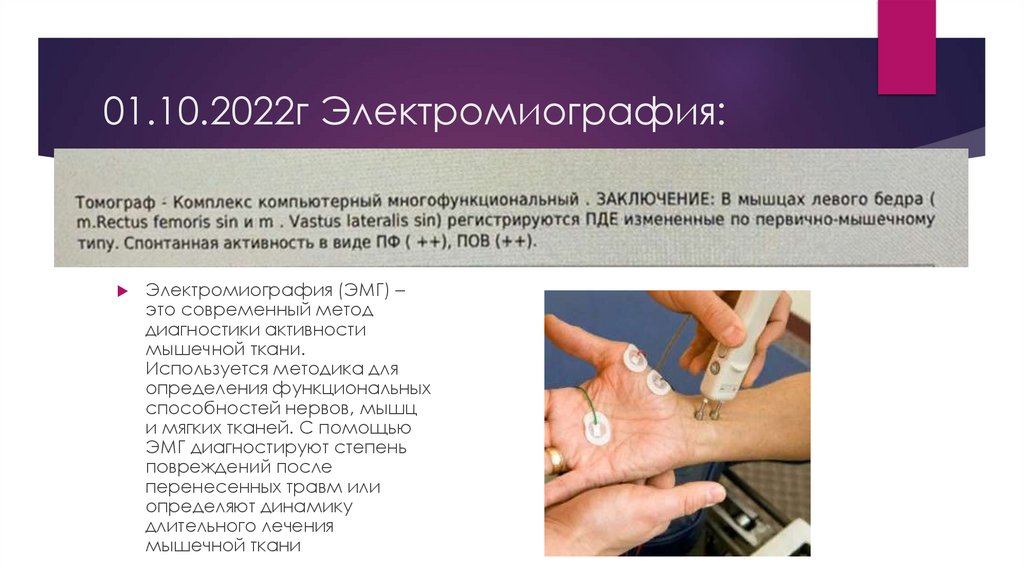
01.10.2022г Электромиография:Электромиография (ЭМГ) –
это современный метод
диагностики активности
мышечной ткани.
Используется методика для
определения функциональных
способностей нервов, мышц
и мягких тканей. С помощью
ЭМГ диагностируют степень
повреждений после
перенесенных травм или
определяют динамику
длительного лечения
мышечной ткани
9.
10.
11.
Консультации :12.
13.
КФККреатинкиназа – это фермент, который катализирует реакцию переноса фосфорильного
остатка с АТФ на креатин с образованием креатинфосфата и АДФ. АТФ
(аденозинтрифосфат) – молекула, являющаяся источником энергии в биохимических
реакциях человеческого организма.
Реакция, катализируемая креатинкиназой, обеспечивает энергией мышечные
сокращения. Различают креатинкиназу, содержащуюся в митохондриях и цитоплазме
клеток.
Молекула креатинкиназы состоит из двух частей, которые могут быть представлены
одной из двух субъединиц: М, от английского muscle – "мышца", и B, brain – "мозг".
Таким образом, в организме человека креатинкиназа есть в виде трех изомеров:
ММ, МВ, ВВ. ММ-изомер содержится в скелетной мускулатуре и миокарде, МВ – в
основном в миокарде, ВВ – в тканях головного мозга, в небольшом количестве в любых
клетках организма.
В крови здорового человека креатинкиназа присутствует в небольших количествах, в
основном в виде ММ-изомера. Активность креатинкиназы зависит от возраста, пола,
расы, мышечной массы и физической активности.
14.
• Поступление креатинкиназы в кровоток в больших количествах происходит приповреждении содержащих ее клеток. При этом по повышению активности определенных
изомеров можно сделать вывод о том, какая ткань поражена: ММ-фракция –
повреждение мышц и в меньшей степени поражение сердца, МВ-фракция –
повреждение миокарда, ВВ-фракция – онкологические заболевания. Обычно делают
анализы на общую креатинкиназу и ее МВ-фракции.
• Таким образом, повышение креатинкиназы в крови позволяет сделать вывод об
опухолевом процессе, поражении сердца или мышц, которое в свою очередь может
развиться как при первичном повреждении данных органов (при ишемии, воспалении,
травмах, дистрофических процессах), так и вследствие их поражения при других
состояниях (из-за отравления, метаболических нарушений, интоксикаций).
• Сердечные заболевания, при которых разрушаются клетки, – это инфаркт миокарда,
миокардиты, миокардиодистрофии, токсическое поражение миокарда. Анализ на
креатинкиназу имеет наибольшее значение для диагностики инфаркта миокарда, так как
активность этого фермента повышается раньше других, уже через 2-4 часа после
инфаркта, и достигает максимума через 1-2 суток, затем нормализуется.
• Заболевания мышц, при которых разрушаются клетки, – это миозиты, миодистрофии,
травмы, особенно при сдавливании, пролежни, опухоли, интенсивная работа мышц, в
том числе происходящая при судорогах. Кроме того, отмечена обратная зависимость
уровня гормонов щитовидной железы и креатинкиназы: при снижении T3 и T4 активность
креатинкиназы повышается и наоборот.
• Интересно, что впервые анализ на креатинкиназу был использован для выявления
миопатии, однако в настоящее время его используют главным образом для диагностики
инфаркта миокарда.
15.
16.
Основные клинические патологические синдромы поражения печениСиндром цитолиза (некроза)
в крови ферментов некроза клеток АлАТ, АсАТ, ЛДГ, альдолазы
гипербилирубинемия
в крови витамина В12 и железа
Синдром холестаза сопровождается повышением в крови
в крови активности щелочной фосфатазы, -ГТ, фосфолипидов и желчных кислот
гиперхолестеринемия
гипербилирубинемия
Синдром печеночно-клеточной недостаточности
Гиперазотемия
в сыворотке активности холинэстеразы
Иммуновоспалительный синдром
в крови уровня и -глобулинов, иммуноглобулинов A, G, M
в сыворотке общего белка
Появление неспецифических антител
Синдром портальной гипертензии
Синдром регенерации и опухолевого роста.
17.
Основные метаболические функции печени1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
Метаболизм билирубина
Метаболизм порфиринов
Метаболизм желчных кислот
Метаболизм аминокислот и белков
Метаболизм углеводов
Метаболизм жиров и липопротеинов
Метаболизм гормонов
Метаболизм витаминов
Микроэлементы и печень
Функция биотрансформации и детоксикации
Метаболизм алкоголя
Кислотно-щелочное равновесие
18.
Основные вопросы, которые следует задать больному сзаболеваниями печени:
• Предшествующие заболевания печени или билиарного тракта(печеночная колика, желтуха)
• Предшествующие операции
• Предшествующие переливания крови и ее компонентов
• Особенности питания
• Метаболические заболевания (сахарный диабет, гиперлипидемия и т.д.)
• Прием алкоголя
• Прием медикаментов
• Выезды заграницу
• Особенности сексуального поведения
• Врожденные заболевания печени
19.
Оценка лабораторных тестов1.
В связи с большими функциональными резервами печени и ее большой способностью к
регенерации морфологические повреждения могут не сопровождаться биохимическими
изменениями, т.е. быть биохимически «немыми».
2.
Большинство печеночных функциональных тестов не специфичны и могут изменяться при
различных заболеваниях печени и других органов.
3.
При различных заболеваниях печени могут повреждаться одна или несколько функций
печени; эти изменения широко варьируют по интенсивности у разных пациентов.
Следовательно, если используется небольшое количество биохимических тестов,
патологические изменения могут быть пропущены.
20.
Информативность лабораторных тестов (1)1.
Нарушение проницаемости клеточных мембран:
АЛТ, АСТ, ГГТ, ЛДГ
Железо
Цинк
Витамин В12
2. Экскреторные нарушения:
Билирубин
Желчные пигменты (в моче)
Желчные кислоты
ГГТ
Медь
Холестерин
Тест с индоцианом зеленым
Тест с бенгальским розовым
3. Нарушения синтетической функции печени:
Холинэстераза
Факторы свертывания крови
Альбумин
АФП
21.
Информативность лабораторных тестов (2)4. Нарушения метаболизма:
•Мочевины
•Тест с галактозой
•Свободные фенолы (в сыворотке крови и в моче)
5. Нарушения биотрансформации:
•Глюкуронизация билирубина
•14С-дыхательный тест с аллопуринолом
•Тест на элиминацию кофеина
6. Нарушения кровотока печени:
•Тест с индоцианом зеленым
7. Мезенхимальные реакции:
•Γлобулины
•Иммуноглобулины A, G, M
•Медь
•Проколлаген III-пептид
22.
Информативность лабораторных тестов (3)8. Изменения серологических и иммунологических тестов:
• Маркеры репликации вирусов В,С,Д
• Аутоантитела
• Онкомаркеры
23.
«Печеночные пробы»• Маркеры гепатоцеллюлярного повреждения
• Холестаз
• Синтетическая функция печени
24.
Маркеры цитолиза(трансаминазы)
• AСТ- печень, сердце, скелетные мышцы, почки, головной мозг
• В печени 20% активности в цитозоле, 80% - в митохондриях
• Клиренс осуществляется синусоидальными клетками, период полужизни 17
часов
• AЛТ – более специфичен для печени, в низких концентрациях в
почках, скелетных мышцах
• В печени локализуется в цитозоле
• Период полужизни 47 часов
25.
Внепеченочные причины повышения трансаминаз• Инфаркт миокарда
• Тяжелая тахикардия
• Поражения мышц (поперечно-полосатой мускулатуры)
• Легочная эмболия
• Гипо- и гипертиреоз
• Глютеновая энтеропатия
• Гипертермия
• Перегревание
• Выраженные физические нагрузки
• Длительное голодание
• Избыточный прием белка
• Гемолиз
• Постпрандиальный гастростаз
• Длительный венозный застой
26.
Цитолиз:•Желтуха
•Лихорадка
•Болевой синдром
•Астения
•АЛТ
•АСТ
•альдолаза
•ГДГ
•Орнитин-карбамилтрансфераза
•ЛДГ (5 фракция)
•ГГТ
•железо
•Витамин В12
•Свободный и связанный билирубин
27.
Положения консенсуса:• Повышение АЛТ и АСТ выше верхней границы нормы в популяции является
без выявленных дополнительных факторов риска ассоциировано с
увеличением риска смерти, обусловленной заболеваниями печени.
• Имеется линейная взаимосвязь между повышением АЛТ и ИМТ, что должно
учитываться врачами.
• Нормальные показатели АЛТ не исключают риск значимых заболеваний
печени.
• Уровень АЛТ выше у мужчин, чем у женщин.
28.
Причины повышения АСТ и АЛТ (1)Печеночные (чаще АСТ>АЛТ)
• Алкогольная болезнь печени
• ЦП (любой этиологии)
• Ишемический гепатит
• Острый синдром Бадда-Киари
• Тромбоз/ оклюзия печеночной артерии
• Тотальное парентеральное питание
29.
Причины повышения АСТ и АЛТ (2)Печеночные (чаще АЛТ>АСТ)
• НАЖБ
Стеатоз
НАСГ
• Хронический вирусный гепатит
• Острый вирусный гепатит
• Лекарственный гепатит
Прописанные медикаменты
Травянные сборы и биодобавки
30.
АЛТ и АСТ и риск смерти, ассоциированной с заболеваниями печениАввторы, год
Прдлагаемая
норма АЛТ/АСТ
Уровень АЛТ/АСТ,
предполагающий
повышение
смертности
Коментарии
Arndt et al., 1998
AST 18
AST>18
3 N увеличивает риск смертности
от всех причин
Kim et al., 2004
АЛТ <20
АЛТ 30-39
ОШ смертности от заболеваний
печени 2Б9 (2,4-3,5) и 9,5 (7,9-11,5)
для мужчин и 6,6 (1,5-25,6) для
женщин
Lee et al., 2008
АЛТ 45 для М, 29
для Ж
АЛТ 45-90 М
АЛТ 29-58 Ж
ОШ 1,32 для 1-2 N
ОШ 1,78 для >2 N
Ruhl and Everhart, 2009
АЛТ 30 М
АЛТ 19 Ж
АЛТ > 30 М
АЛТ >19 Ж
Увеличение смертности от
заболеваний печени
31.
Синдром холестаза•Кожный зуд
•Следы рассчессов
•Желтуха
•Ксантомы
•Ксантелазмы
•ЩФ
•ГГТП
•5-аминопептидаза
•лейцинаминопептидаза
•Желчные кислоты
•Холестерин
32.
Холестаз• Изолированная ЩФ 3й триместр, подростки
• Кости – исключают при повышении ГГТ, 5-NT или изоформы
• Предполагает билиарную обструкцию, хроническое заболевание
печени, объемное образование печени
• ЭндоУЗИ. ЭРХПГ, КТ – дилатированные протоки
• Диф.д-з: рак ПЖ, холедохолитиаз, холангит, mets в печень
33.
Холестаз без дилатации билиарных протоков• Холестатические желтухи – лекарства: антибиотики, НПВП,
гормоны
• ПБЦ – АМА, АМА2, IgM
• ПСХ – связь с ВЗК 70%, p-ANCA, РХПГ (МРХПГ) и биопсия печени
• Холангиокарционома
• Первичный или метастический рак печени, лимфома
• Часто требуется биопсия печени
34.
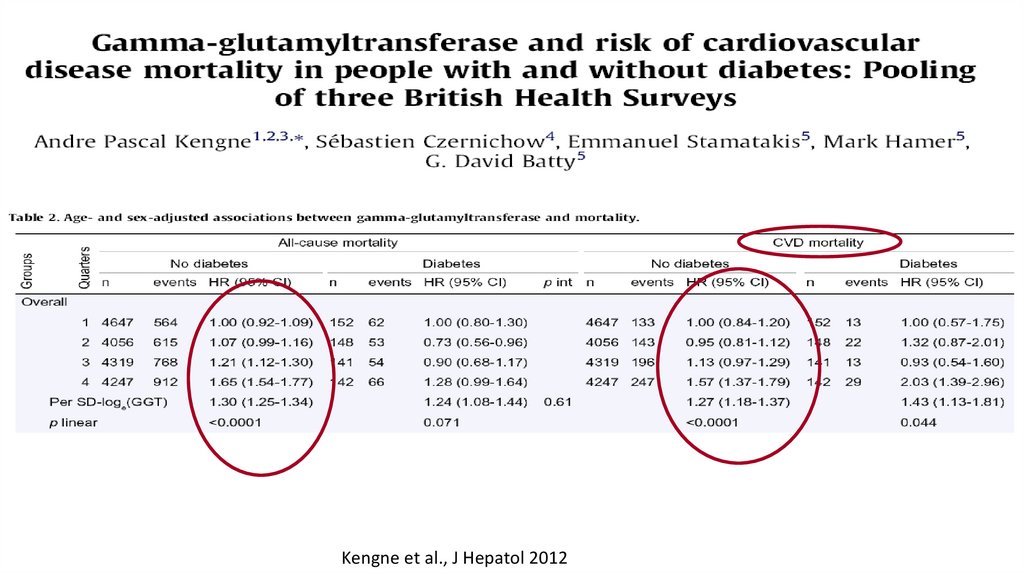
ГГТ и смертность35.
Гамма-глутамилтрасфераза (ГГТ)• 13 генов выделено, из них 6 активны в различных изотипах
• Экспрессируется в почках, печени, поджелудочной железе,
Желудке, легких
• Фермент соединен с мембраной
36.
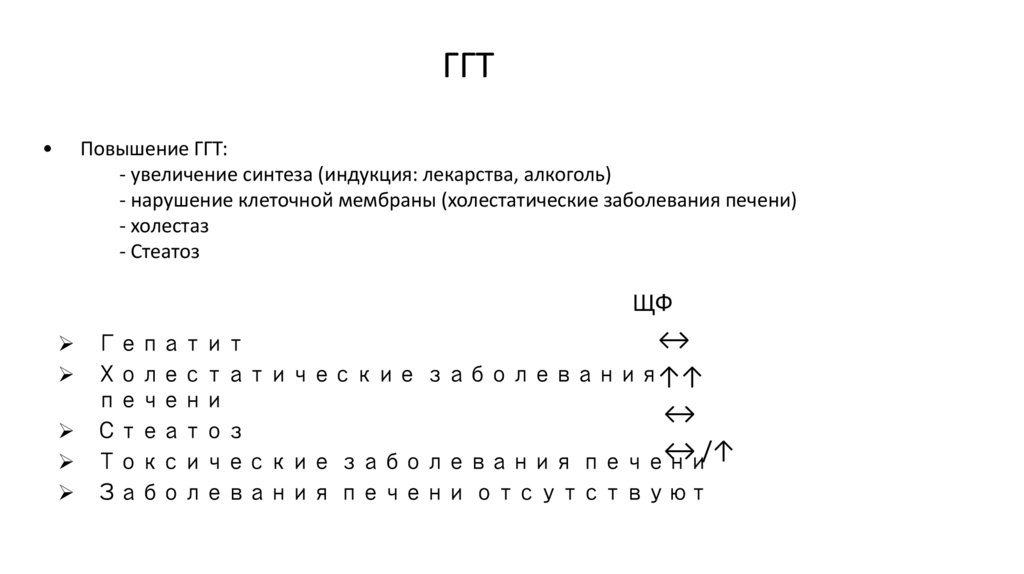
ГГТПовышение ГГТ:
- увеличение синтеза (индукция: лекарства, алкоголь)
- нарушение клеточной мембраны (холестатические заболевания печени)
- холестаз
- Стеатоз
ЩФ
↔
Гепатит
Холестатические заболевания↑↑
печени
↔
Стеатоз
↔ /↑
Токсические заболевания печени
Заболевания печени отсутствуют
37.
Kengne et al., J Hepatol 201238.
ГГТ• ГГТ – гепатоциты и билиарные эпителиальные клетки, почечные
канальцы и кишечник
• Очень чувствителен но не специфичен
• Повышен при ЛЮБОМ гепатоцеллюлярном или холестатическом
заболевании
• Подтверждает печеночное происхождение при повышении ЩФ
• Алкоголь, лекарства, любые токсические воздействия
• Изолированное повышение не требует дальнейших исследовании,
предполагает наблюдение
39.
Дифференциальный диагноз повышения ГГТ• Маркер холестаза
• Ранний признак алкогольного поражения печени (может быть повышен
>50% пациентов, злоупотребляющих алкоголем без явных признаков
поражения печени
• Заболевания ПЖ
• Инфаркт миокарда
• Почечная недостаточность
• Эмфизема
• Диабет
• Употребление большого количества лекарственных препаратов
40.
Дифференциальный диагноз повышения ЩФ1.
Заболевания костной системы с повышенной остеобластной активностью (болезнь Паджета, рахит,
остеомаляция, опухоли костей, асептический некроз костей)
2.
Аутоиммунный васкулит. Ревматическая полимиалгия
3.
Заболевания почек (диабетический гломерулярный склероз, острый острый тубулярный некроз,
гипернефроидный рак)
4.
Опухоли, особенно рак бронхов, болезнь Ходжкина
5.
Гипертиреоидизм
6.
Лейкопения, лимфома, миеломная болезнь
7.
Прием лекарств, химических препаратов
8.
Гиперфосфотаземия
9.
Интестинальная ишемия, целиакия
10.
Гиперлипидемия
11.
Акромегалия
12.
Цистаденома поджелудочной железы
13.
Саркоидоз
14.
III триместр беременности
41.
Причины повышения билирубина (1)Повышение неконьюгированного билирубина
• Синдром Жильбера
• Синдром Криглера Наяра
• Гемолиз (сосудистый и внесосудистый)
• Неэффективный эритропоэз
• Резорбция большой гематомы
• Неонатальная желтуха
• Гипертиреоидизм
• Медикаменты
• После гемотрансфузии
42.
Причины повышения билирубина (2)Коньюгированная гипербилирубинемия
• Обструкция желчных путей
• Холедохолитиаз
• Обструкция опухолью
• Стриктура желчных протоков
• СПИД-ассоциированная холангиопатия
• Вирусный гепатит
• Токсический гепатит
• Лекарственный гепатит
• Ишемический гепатит
• ЦП
• ПБЦ
• ПСХ
Инфильтрация паренхимы печени
• Саркоидоз
• Грануломатозный гепатит
• Туберкулез
• Метастазы рака
43.
Причины повышения билирубина (3)• ГЦК
• Болезнь Вильсона (особенно фульминантное течение)
• Аутоимунный гепатит
• Ишемический гепатит
• Сепсис
• Тотальное парентеральное питание
• Внутрипеченочный холестаз беременных
• Доброкачественная послеоперационная желтуха
• Доброкачественный рецидивирующий холестаз
• Дуктопения
44.
45.
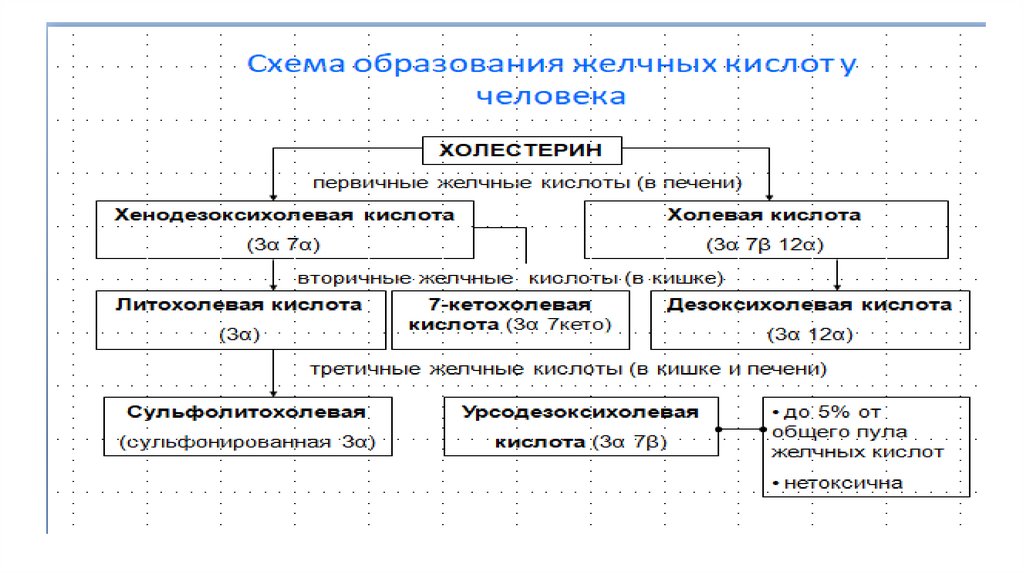
Функции желчных кислот1.
Метаболизм холестерина:
а)уменьшение избытка холестерина
- через деградацию холестерина в ж.к.
- через солюбилизацию холестерина в желчи
б) регуляция синтеза холестерина в печени и кишечнике
в) регуляция секреции холестерина в желчь
(3α, 7 α ж.к. ингибируют секрецию,
3α, 12α ж.к. увеличивают секрецию)
2. Переваривание и всасывание пищевых жиров:
- формирование мицел
- стабилизация и активация Ф (панкреатической липазы, фосфолипазы А2, панкреатической
холестеринэстеразы).
46.
Функции желчных кислот3. Влияние на ток желчи за счет осмотического давления
4. Влияние на секрецию желчи (моногидроксилированные ж.к. функционируют
холестатически, дигидрокси – и тригидрокси- ж.к. – холеретики).
5. Эмульгация жирорастворимых витаминов.
6. Стимуляция кишечной моторики.
47.
Клинические примеры:♂ 49 лет
♂ 46 лет
GGT: 108 ЕД/л
ALT : 55 ЕД/л
AST : 35 Ед/л
GGT: 52 ЕД/л
ALT : 49 ЕД/л
AST : 66 ЕД/л
♂ 79 лет
♂ 54 лет
GGT: 23 ЕД/л
ALT : 76 ЕД/л
AST : 74 Ед/л
GGT: 42 ЕД/л
ALT : 48 ЕД/л
AST : 51 ЕД/л
48.
56-летняя женщина с ХГС, генотип 1ALT 70 ЕД/l (норма 34)
AST 52 ЕД/л (normal 31)
GGT 198 ЕД/л (normal 38)
ЩФ 80 ЕД/л (норма 35-104)
УЗИ: нормальные желчные протоки и умеренный сеатоз
Повышение ГГТ диагностически значимо?
49.
ДА!!!Такие пациенты умирают чаще
(…но не от заболеваний печени)










































 medicine
medicine