Similar presentations:
Клиническая цитология. Воспалительные заболевания шейки матки
1. Клиническая цитология
Воспалительныезаболевания шейки матки
ASCUS
Профессор Р.И. Плешко
2. Бактериальный вагиноз, гарднереллез, неспецифический вагинит
Это инфекционныйневоспалительный синдром,
связанный с дисбиозом влагалища,
резким ↓содержания лактобацилл и
высокой концентрацией условнопатогенных анаэробных бактерий.
Чаще преобладают грамвариабельные мелкие палочки
(кокко-бациллы) – гемофильная
палочка Gardnerella vaginalis.
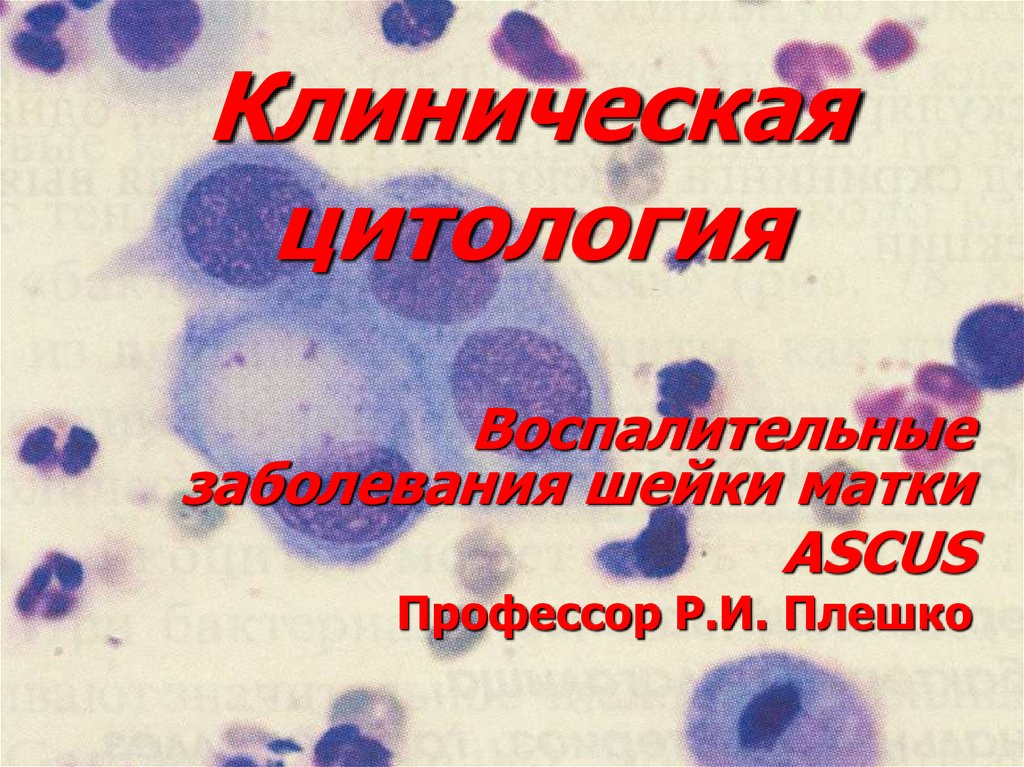
3. Бактериальный вагиноз, гарднереллез, неспецифический вагинит
Диагностические признаки:Клинические симптомы: выделения
с неприятным запахом,
усиливающиеся после менструации,
полового контакта, зуд, жжение.
Положительный аминотест: проба
на соли аминов (капля 10% КОН или
NаОН на выделения →рыбный запах.
Изменение рН влагалищного
отделяемого (выше 4,5).
Дизбиоз -отсутствие лактобацилл.
Обильная бактериальная флора на
цитологических мазках,
присутствие «ключевых» клеток.
Отсутствие воспалительной
реакции.
4. Бактериальный вагиноз, гарднереллез, неспецифический вагинит
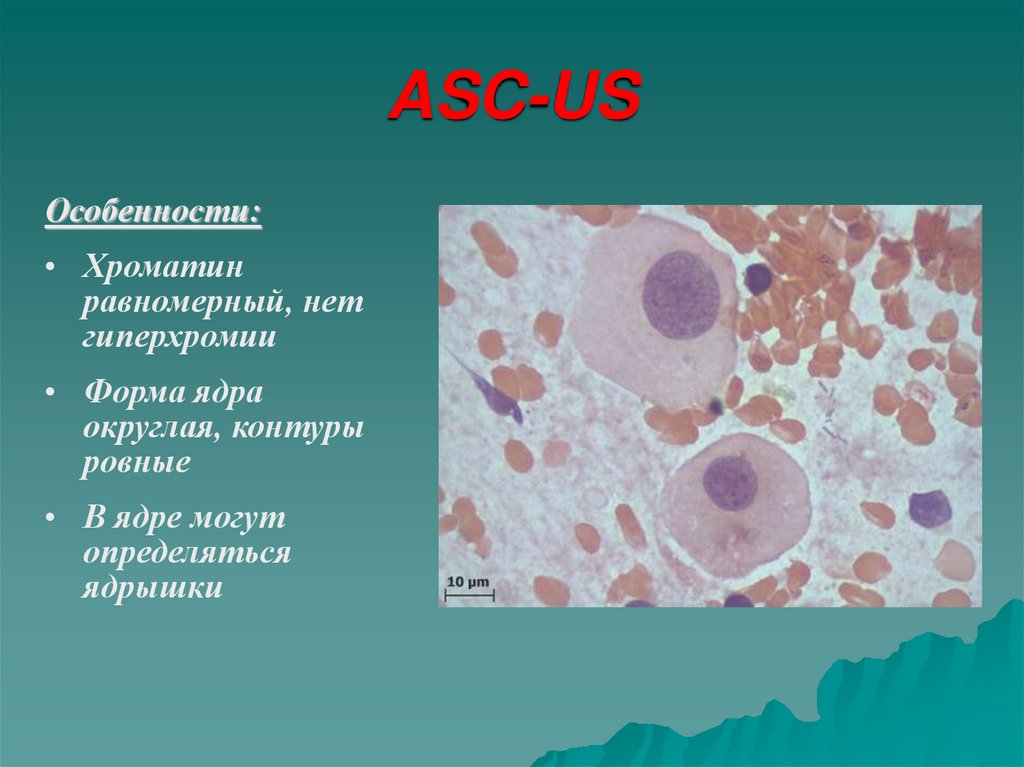
В мазках – обильная коккобациллярная флора,адгезированная на клетках –
«ключевых» клетках,
«бактериальный песок» фоном
или вокруг клеток («грязный
фон»).
Лейкоциты единичны. В мазках
из цервикального канала число
лейкоцитов может быть
значительным.
5. Кандидоз
Возбудитель: Candida allbicansЯвляется проявлением
иммунодефицитов, диабета, лечения
антибиотиками.
Цитологические признаки:
•Споры = бластоспоры (клетки
округлой или вытянутой формы)
•Почкующиеся формы
•Мицелий (псевдомицелий)
6. Кандидоз
Наличие кандидоза предполагаетобязательно присутствие нитей
мицелия. Наличие бластоспор –
носительство.
Фон: детрит, лейкоциты.
Часто сочетается с
гарднереллезом.
Клинически: бели, жжение, зуд.
7. Лептотрикс
Сборный терминмикроорганизмов разнообразных
видов, располагающихся в виде
цепочек (~мицелий). Это могут
быть тонкие нити типа
актиномицетов или толстые
длинные типа лактобацилл
(условно-патогенная или
патогенная флора).
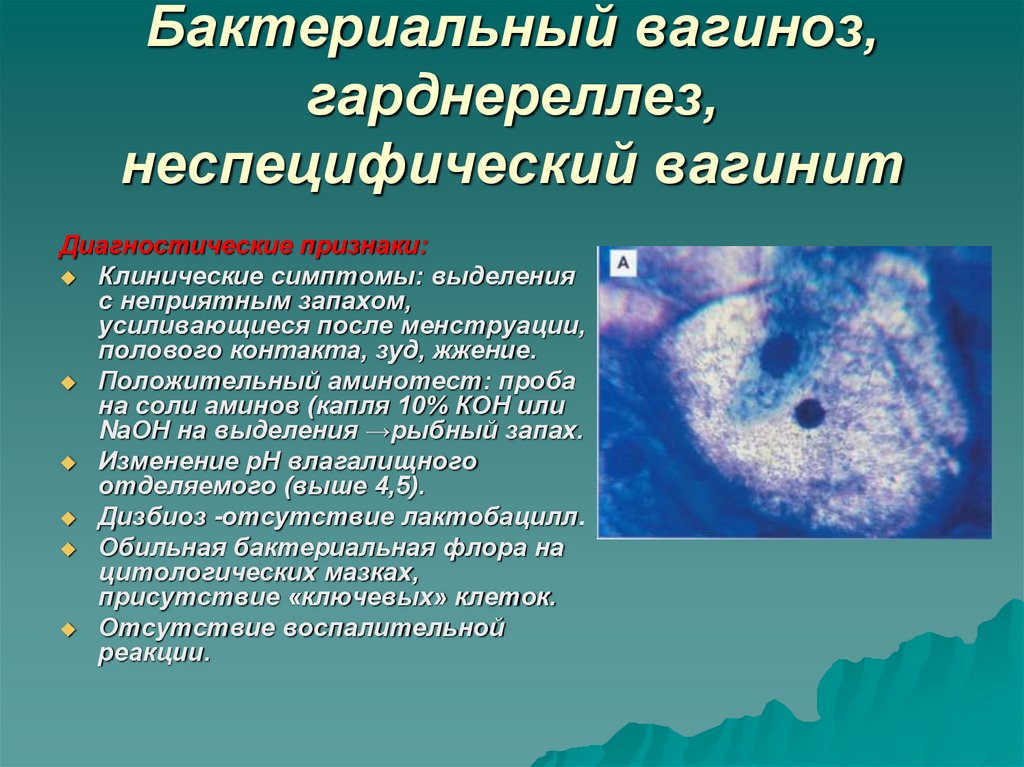
8. Актиномикоз
Возбудитель:Actinomices israeli из
рода актиномицет.
Бактерии образуют
скопления в виде
базофильных
комочков, клякс,
состоящих из
ветвящихся
нитевидных
структур.
Чаще клинической
симптоматики нет,
встречается при
наличии ВМС.
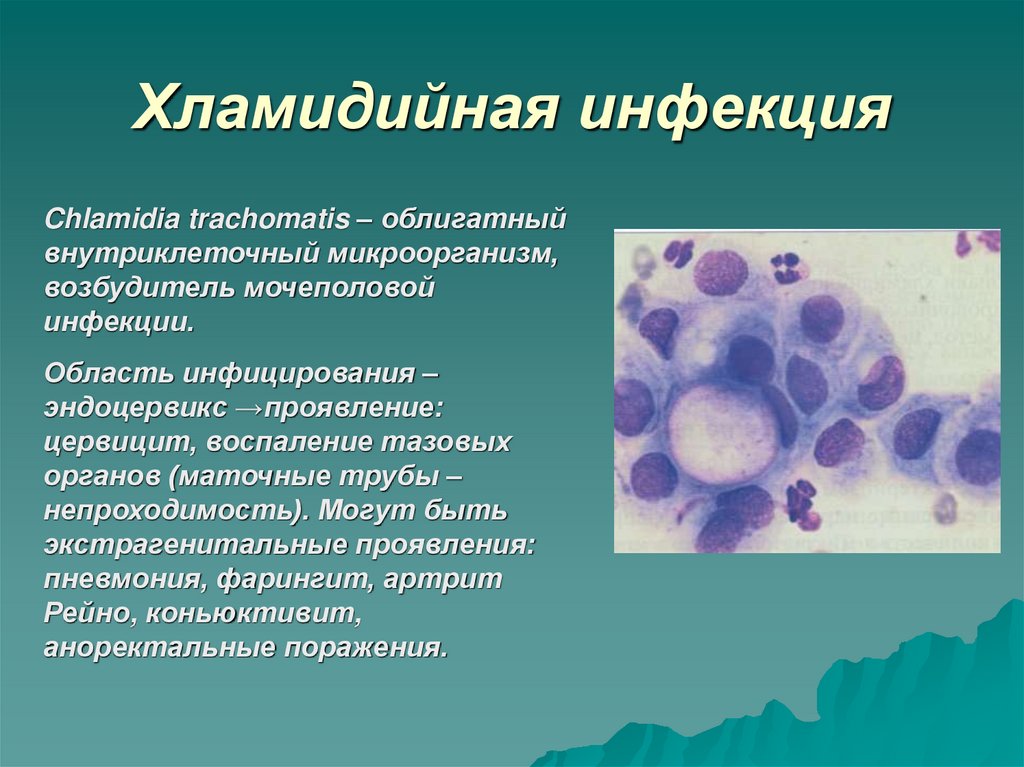
9. Хламидийная инфекция
Chlamidia trachomatis – облигатныйвнутриклеточный микроорганизм,
возбудитель мочеполовой
инфекции.
Область инфицирования –
эндоцервикс →проявление:
цервицит, воспаление тазовых
органов (маточные трубы –
непроходимость). Могут быть
экстрагенитальные проявления:
пневмония, фарингит, артрит
Рейно, коньюктивит,
аноректальные поражения.
10. Хламидийная инфекция
Биологические формы:элементарные тельца (0,30,7мкм, внеклеточно) и
ретикулярные тельца (0,91,5мкм, внутриклеточно).
Морфологическая
идентификация затруднена.
В цитоплазме
определяются мелкие
мутные включения.
Инфицируются только
клетки цервикального
эпителия или
метаплазированный
эпителий!
11. Хламидийная инфекция
Цитологические признаки:•Укрупнение клеток, ядер.
•Уплотнение ядра, анизохромия.
•Облаковидные включения в
цитоплазме с точками,
оттесняющие ядро.
Обязательно подтверждение:
ИФА-диагностика, ПЦР,
культуральные исследования.
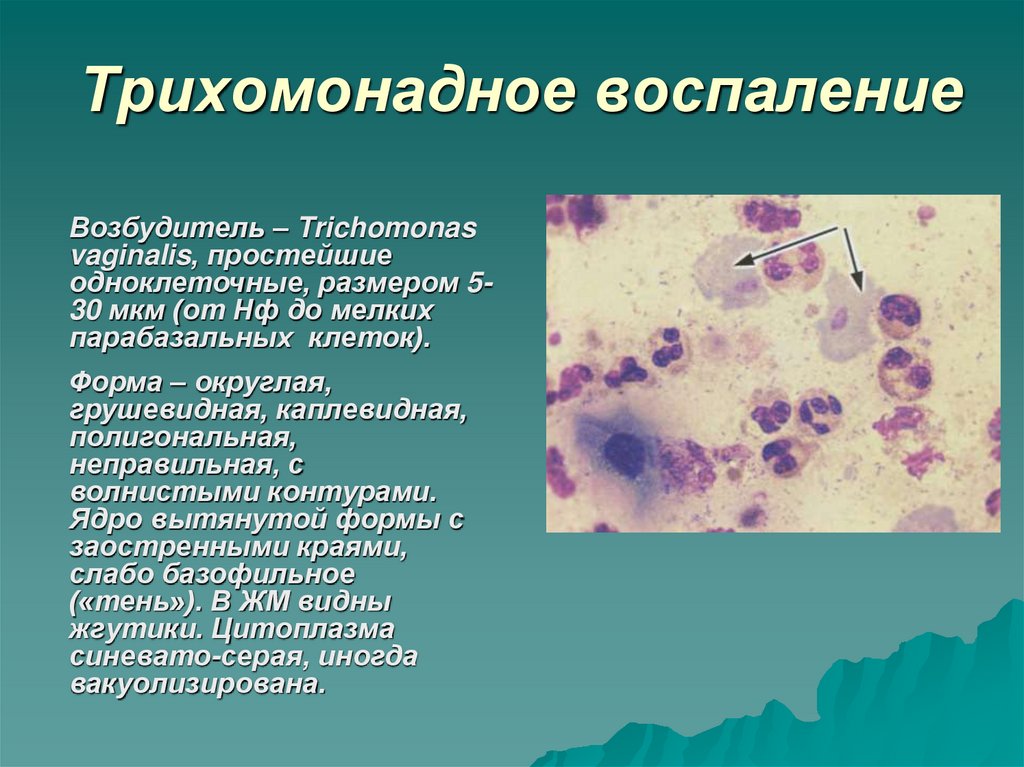
12. Трихомонадное воспаление
Возбудитель – Trichomonasvaginalis, простейшие
одноклеточные, размером 530 мкм (от Нф до мелких
парабазальных клеток).
Форма – округлая,
грушевидная, каплевидная,
полигональная,
неправильная, с
волнистыми контурами.
Ядро вытянутой формы с
заостренными краями,
слабо базофильное
(«тень»). В ЖМ видны
жгутики. Цитоплазма
синевато-серая, иногда
вакуолизирована.
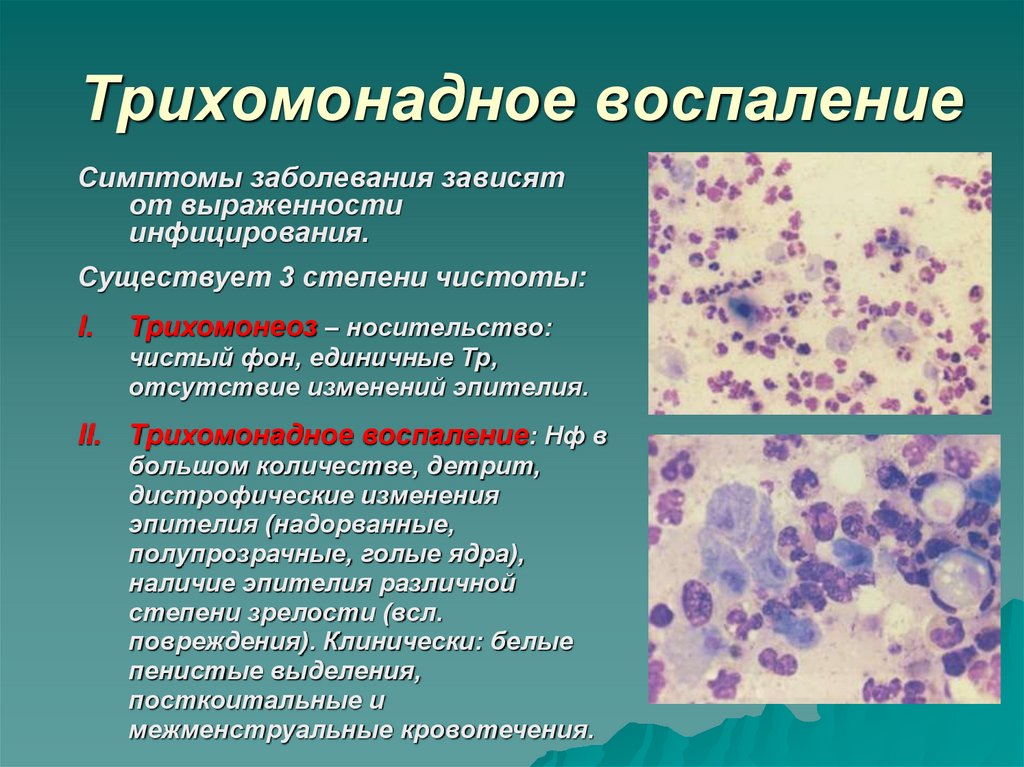
13. Трихомонадное воспаление
Симптомы заболевания зависятот выраженности
инфицирования.
Существует 3 степени чистоты:
I.
Трихомонеоз – носительство:
чистый фон, единичные Тр,
отсутствие изменений эпителия.
II. Трихомонадное воспаление: Нф в
большом количестве, детрит,
дистрофические изменения
эпителия (надорванные,
полупрозрачные, голые ядра),
наличие эпителия различной
степени зрелости (всл.
повреждения). Клинически: белые
пенистые выделения,
посткоитальные и
межменструальные кровотечения.
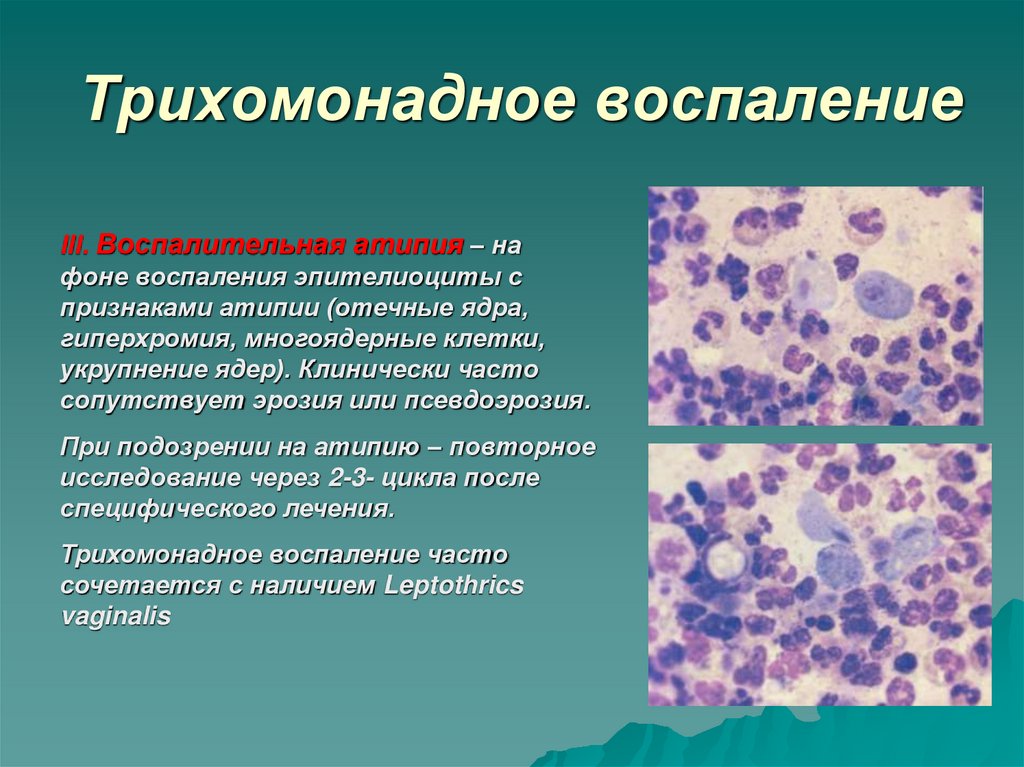
14. Трихомонадное воспаление
III. Воспалительная атипия – нафоне воспаления эпителиоциты с
признаками атипии (отечные ядра,
гиперхромия, многоядерные клетки,
укрупнение ядер). Клинически часто
сопутствует эрозия или псевдоэрозия.
При подозрении на атипию – повторное
исследование через 2-3- цикла после
специфического лечения.
Трихомонадное воспаление часто
сочетается с наличием Leptothrics
vaginalis
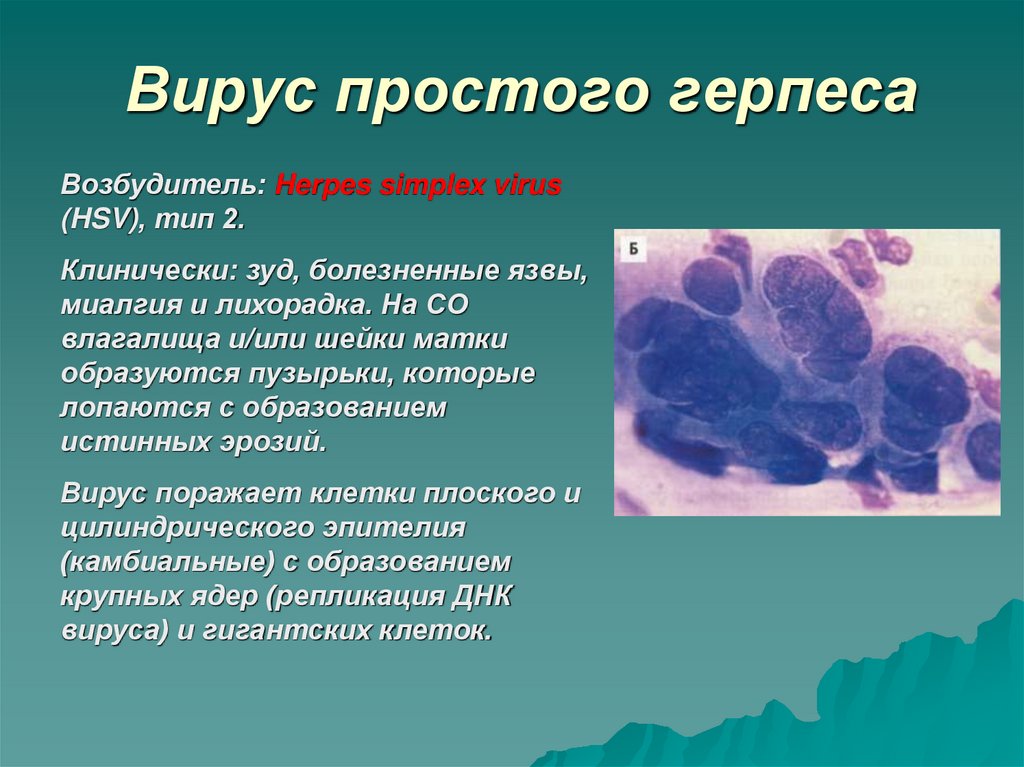
15. Вирус простого герпеса
Возбудитель: Herpes simplex virus(HSV), тип 2.
Клинически: зуд, болезненные язвы,
миалгия и лихорадка. На СО
влагалища и/или шейки матки
образуются пузырьки, которые
лопаются с образованием
истинных эрозий.
Вирус поражает клетки плоского и
цилиндрического эпителия
(камбиальные) с образованием
крупных ядер (репликация ДНК
вируса) и гигантских клеток.
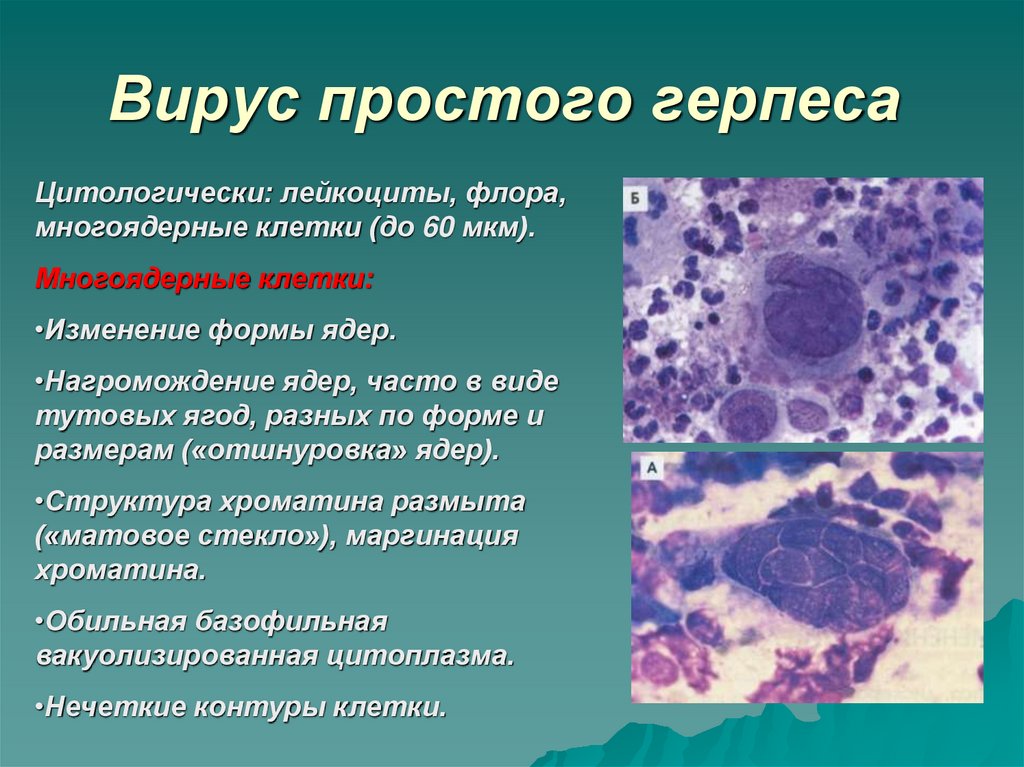
16. Вирус простого герпеса
Цитологически: лейкоциты, флора,многоядерные клетки (до 60 мкм).
Многоядерные клетки:
•Изменение формы ядер.
•Нагромождение ядер, часто в виде
тутовых ягод, разных по форме и
размерам («отшнуровка» ядер).
•Структура хроматина размыта
(«матовое стекло»), маргинация
хроматина.
•Обильная базофильная
вакуолизированная цитоплазма.
•Нечеткие контуры клетки.
17. Вирус простого герпеса
•Наличие эозинофильных илиамфифильных внутриядерных
включений (тельца Cowdry) –
мелких или больших,
занимающих все ядро и
окруженных внутриядерной
зоной просветления (лучше
видно при использовании
жидкостного метода)
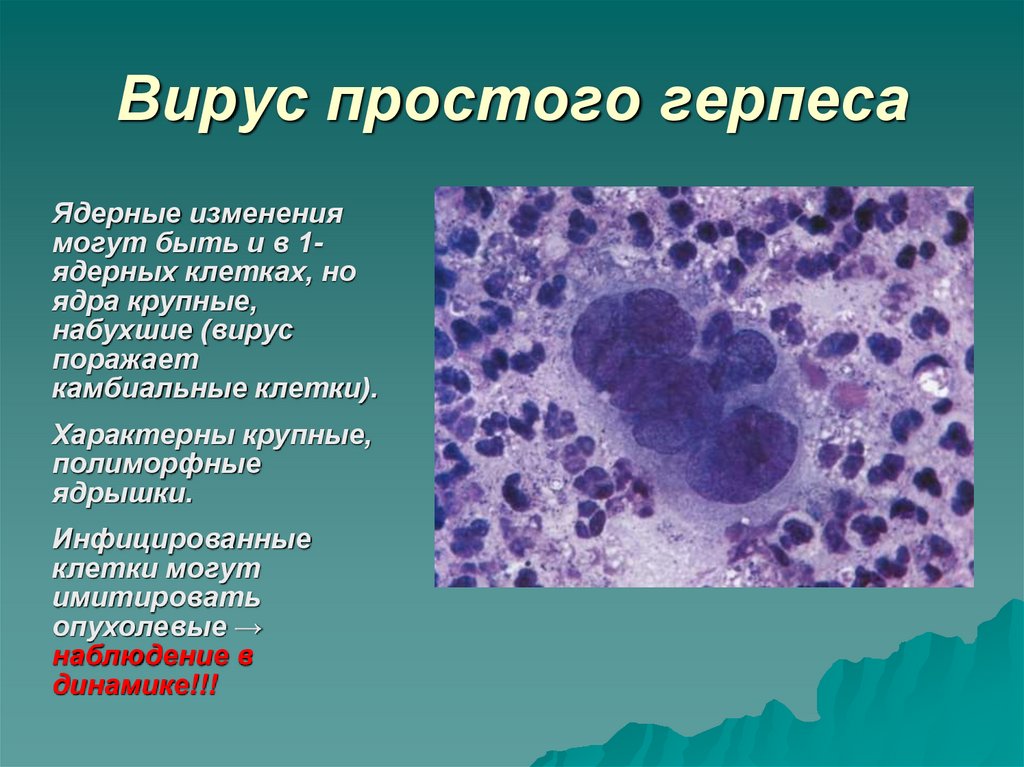
18. Вирус простого герпеса
Ядерные изменениямогут быть и в 1ядерных клетках, но
ядра крупные,
набухшие (вирус
поражает
камбиальные клетки).
Характерны крупные,
полиморфные
ядрышки.
Инфицированные
клетки могут
имитировать
опухолевые →
наблюдение в
динамике!!!
19. Папилломовирусная инфекция
Известно > 120 типов вируса папилломы человека (ВПЧ,HPV), 30 из них тропны к эпителию генитального
тракта.
Действие HPV:
Продуктивное (папилломы, кондиломы)
Трансформирующее (внутриэпителиальные поражения:
CIN, Cis, инвазивный рак)
Латентное течение
Бессимптомное носительство
В зависимости от способности к трансформации:
Вирусы высокого онкогенного риска – HPV-16, 18, 31, 33,
35, 45…(раки) – доказана роль HPV в возникновении и
развитии рака шейки матки (до 97%)
Вирусы низкого онкогенного риска – HPV6,36,42…(палилломы).
20. Папилломовирусная инфекция
Факторы, способствующие развитию рака:I.
Основной – HPV
II.
Кофакторы:
1.
Инфекции (хламидиоз – ↑в 3-7 раз; вирус
герпеса, вирус иммунодефицита человека)
2.
Снижение иммунитета
III.
Фоновые изменения эпителия:
Эктопия (гонорея, хламидии)
Плоскоклеточная метаплазия
Паракератоз и гиперкератоз
21. Папилломовирусная инфекция
Методы выявления:ПЦР
Гибридизация in situ
Цитологическое исследование
На шейке матки может проявляться:
- Кондилломами (папилломами)
- Лейкоплакией
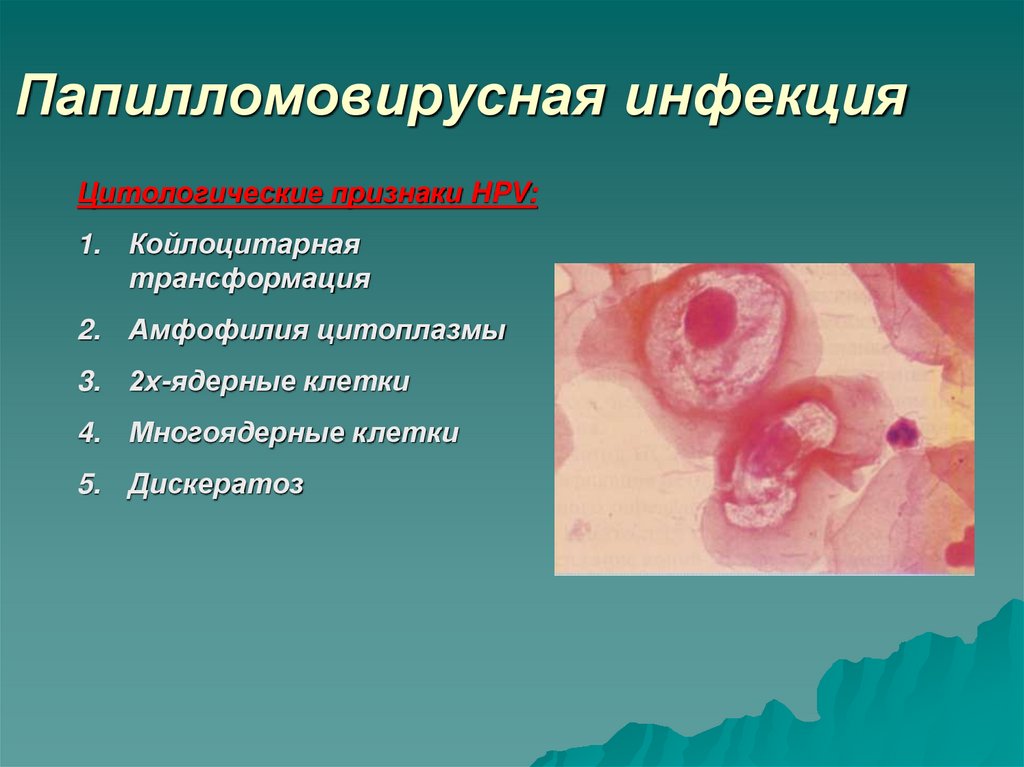
22. Папилломовирусная инфекция
Цитологические признаки HPV:1. Койлоцитарная
трансформация
2. Амфофилия цитоплазмы
3. 2х-ядерные клетки
4. Многоядерные клетки
5. Дискератоз
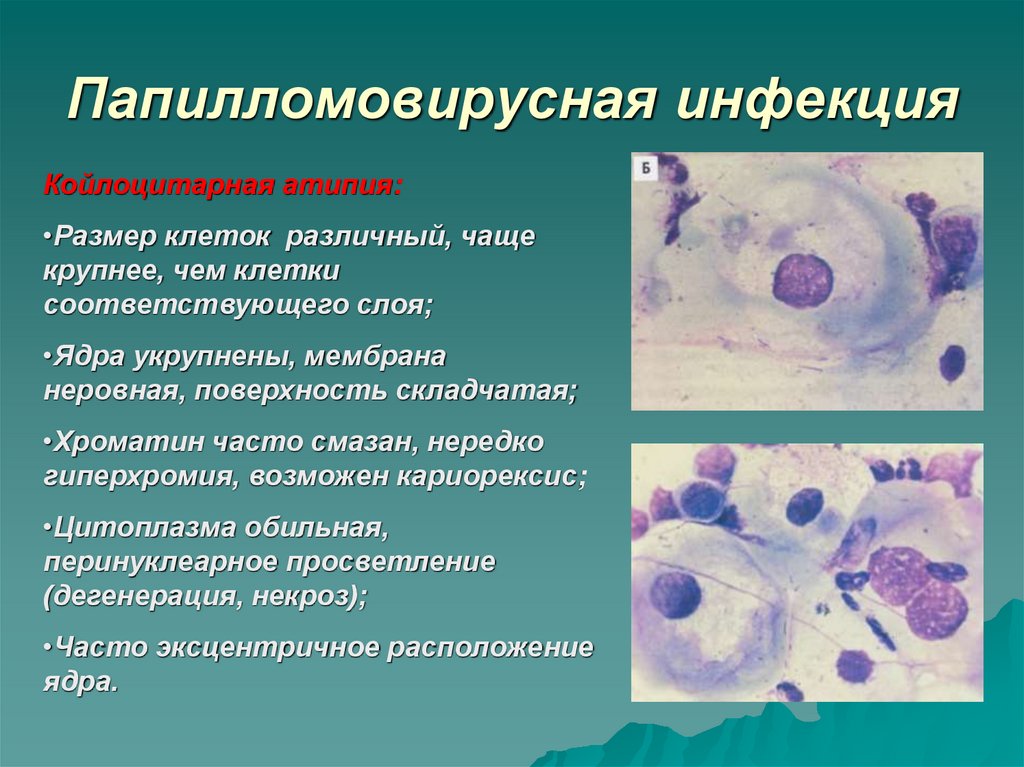
23. Папилломовирусная инфекция
Койлоцитарная атипия:•Размер клеток различный, чаще
крупнее, чем клетки
соответствующего слоя;
•Ядра укрупнены, мембрана
неровная, поверхность складчатая;
•Хроматин часто смазан, нередко
гиперхромия, возможен кариорексис;
•Цитоплазма обильная,
перинуклеарное просветление
(дегенерация, некроз);
•Часто эксцентричное расположение
ядра.
24. Папилломовирусная инфекция
Амфофилия цитоплазмыПричины:
•Цитопатическое действие вируса
→ разное восприятие окраски;
• накопление кератина.
•По Папаниколау – окраска от синезеленового до малиново-красных
оттенков
25. Папилломовирусная инфекция
Двухъядерные клетки:•Могут с околоядерной зоной
просветления или без нее
•Ядра располагаются
вплотную друг к другу
(«пенсне», восьмерка)
26. Папилломовирусная инфекция
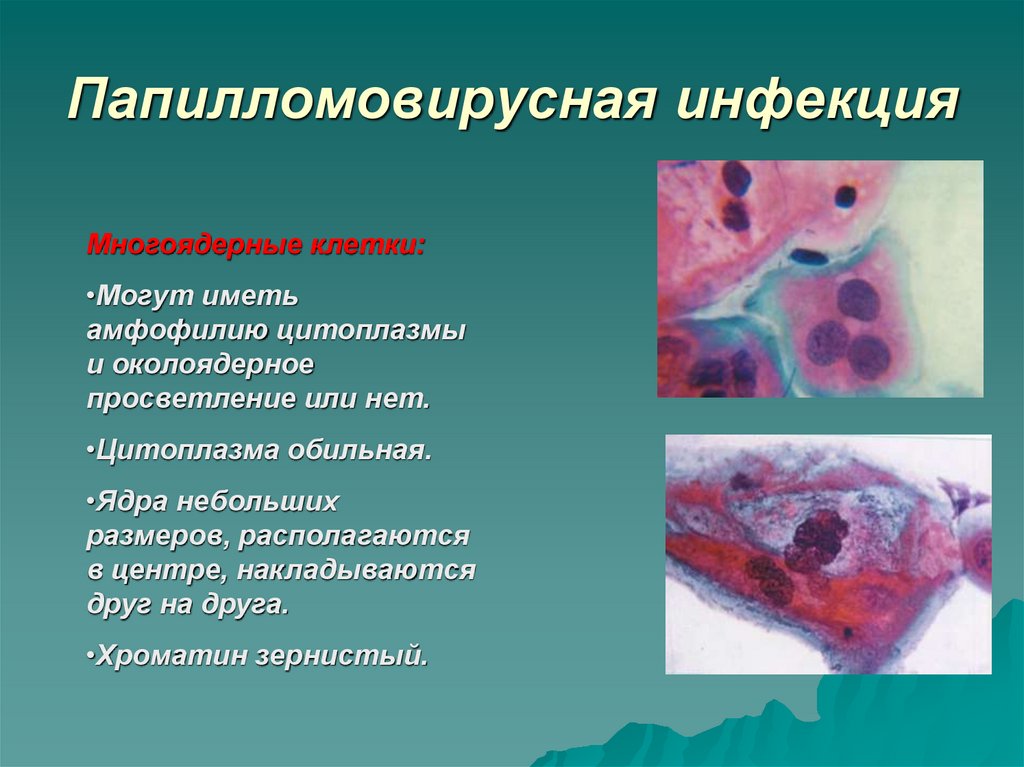
Многоядерные клетки:•Могут иметь
амфофилию цитоплазмы
и околоядерное
просветление или нет.
•Цитоплазма обильная.
•Ядра небольших
размеров, располагаются
в центре, накладываются
друг на друга.
•Хроматин зернистый.
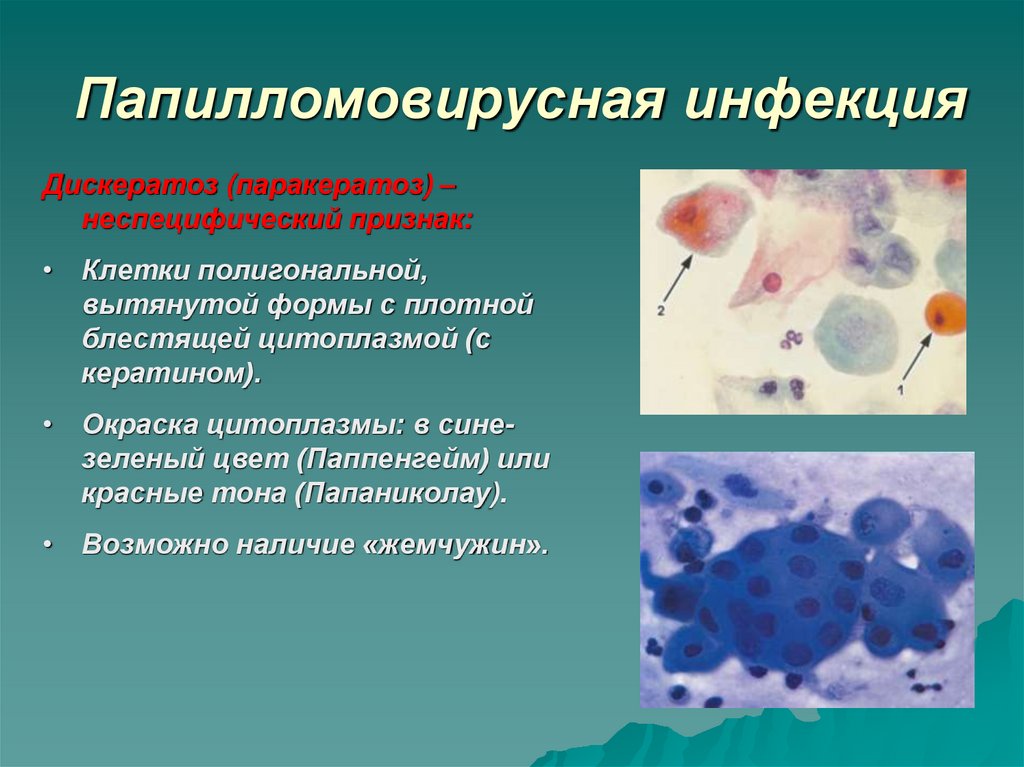
27. Папилломовирусная инфекция
Дискератоз (паракератоз) –неспецифический признак:
• Клетки полигональной,
вытянутой формы с плотной
блестящей цитоплазмой (с
кератином).
• Окраска цитоплазмы: в синезеленый цвет (Паппенгейм) или
красные тона (Папаниколау).
• Возможно наличие «жемчужин».
28. Классификация TBS (The Bethesda System), 2001
Доброкачественные изменения клеток (воспалительные,реактивные) – отрицательные по внутриэпителиальным
поражениям
Патологические изменения плоского эпителия
ASC-US –– внутриэпителиальные изменения трудно
дифференцируемы между реактивными и дисплазией
ASC-H – атипия клеток неясного генеза, нельзя исключить HSIL
Изменения эпителия неопухолевые, но требующие
динамического наблюдения
L-SIL – слабо выраженные (CIN-1, HPV)
H-SIL – выраженные изменения (CIN-2,3, CiS)
4.
Инвазивный рак
1.
2.
3.
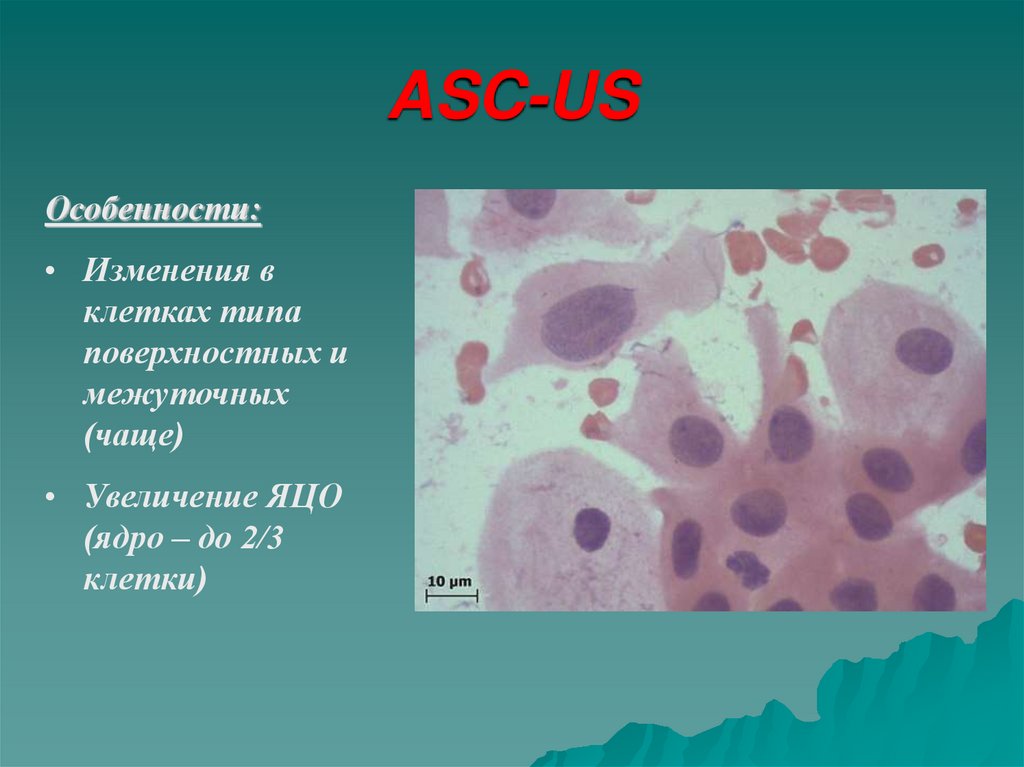
29. ASC-US
- atypical squamosus cells ofundetermined significance клетки плоского эпителия
с атипией неясного
значения (клеточные
изменения, трактовка
которых затруднена –
дисплазия/ реактивные
изменения)
30. ASC-US
Особенности:• Изменения в
клетках типа
поверхностных и
межуточных
(чаще)
• Увеличение ЯЦО
(ядро – до 2/3
клетки)
31. ASC-US
Особенности:• Хроматин
равномерный, нет
гиперхромии
• Форма ядра
округлая, контуры
ровные
• В ядре могут
определяться
ядрышки
32. ASC-US
Особенности:• Клетки округлой, овальной формы, могут напоминать
метаплазированные (с дискератозом)
• Вариации в размерах клеток
33. ASC-US
Часто возникает на фоне воспаления («воспалительная» атипия) илидисгормонального состояния. Таким образом, основным признаком
является наличие признаков воспаления и/или плоскоклеточной
метаплазии.
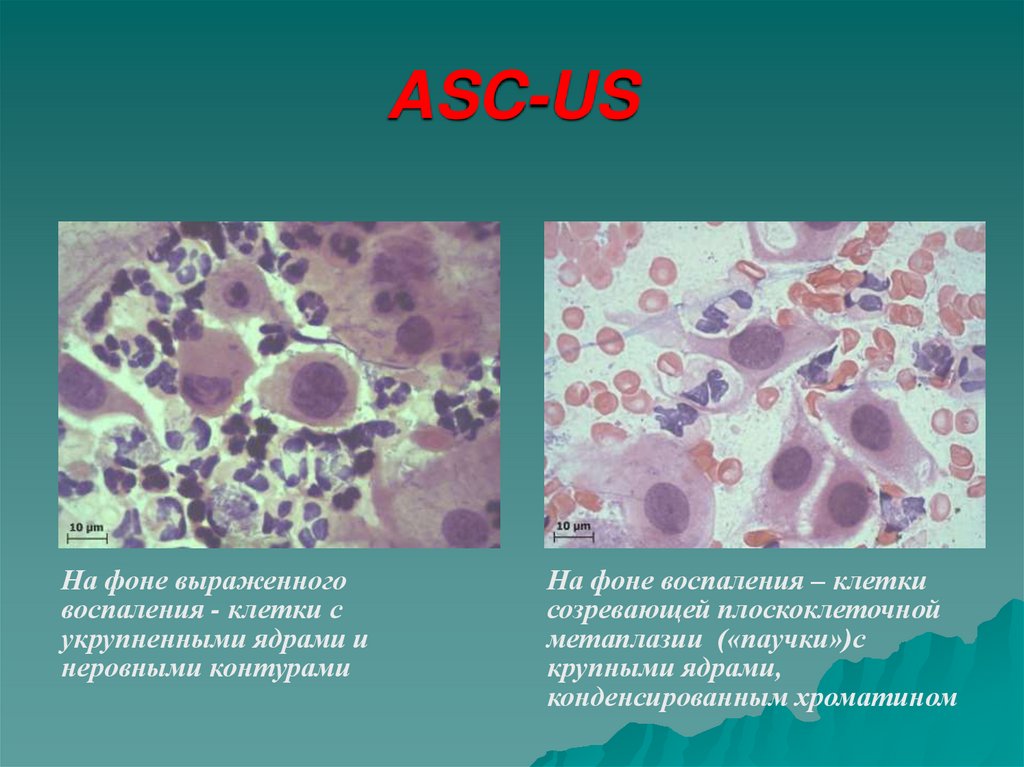
34. ASC-US
На фоне выраженноговоспаления - клетки с
укрупненными ядрами и
неровными контурами
На фоне воспаления – клетки
созревающей плоскоклеточной
метаплазии («паучки»)с
крупными ядрами,
конденсированным хроматином
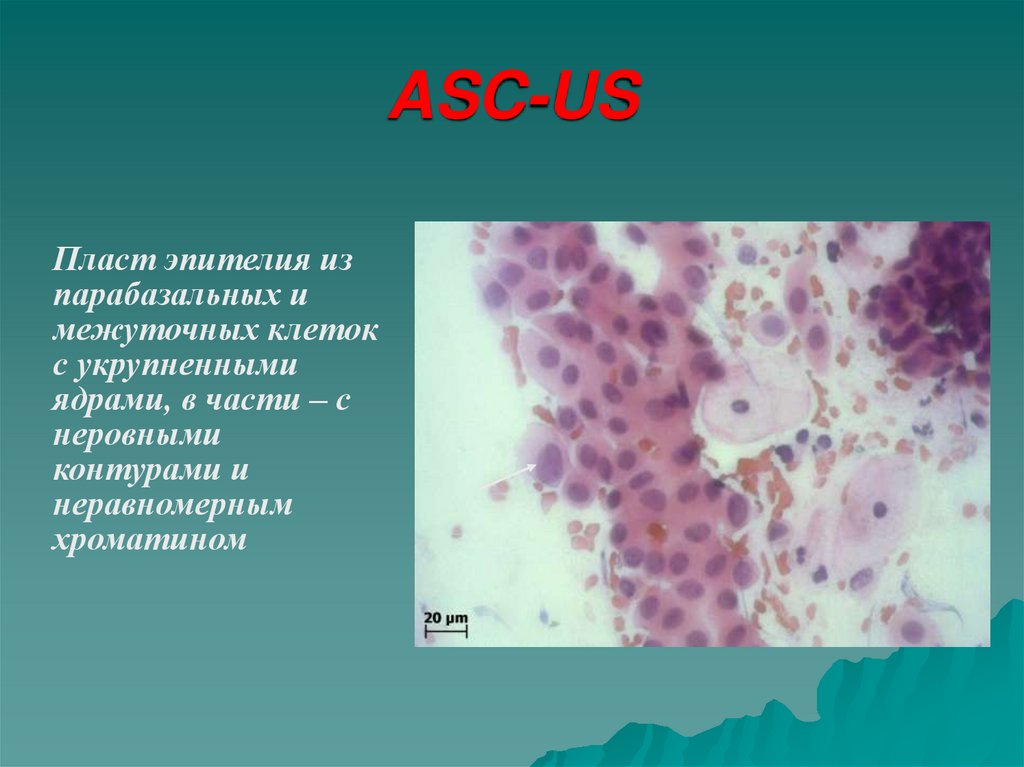
35. ASC-US
Пласт эпителия изпарабазальных и
межуточных клеток
с укрупненными
ядрами, в части – с
неровными
контурами и
неравномерным
хроматином
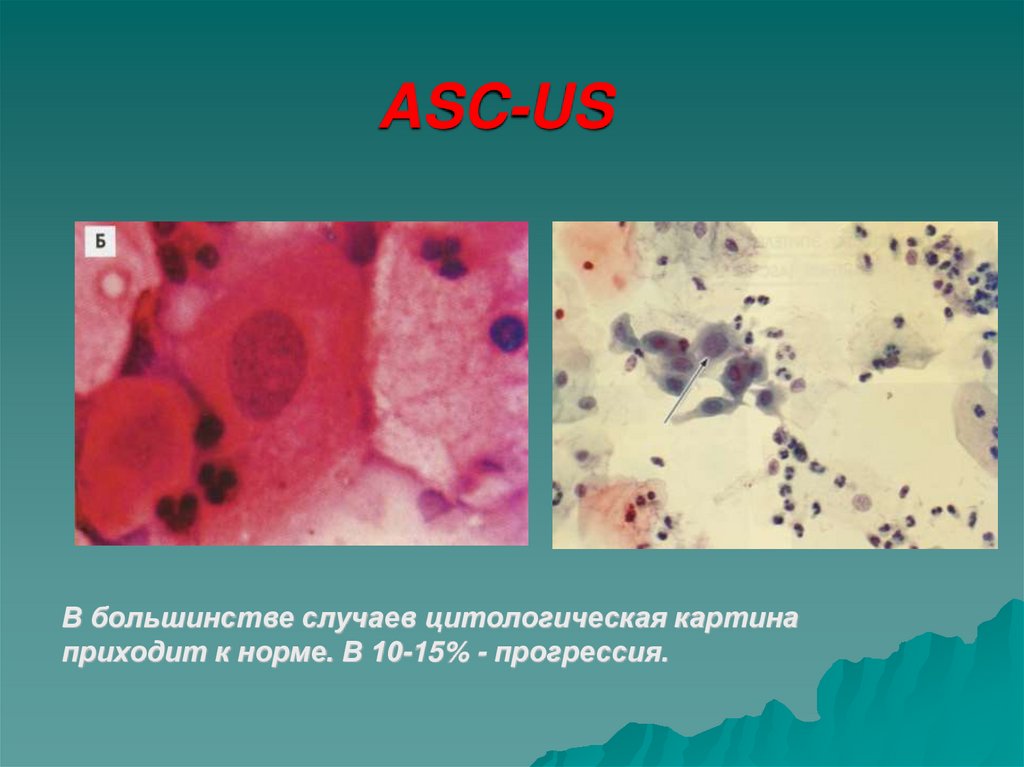
36. ASC-US
В большинстве случаев цитологическая картинаприходит к норме. В 10-15% - прогрессия.
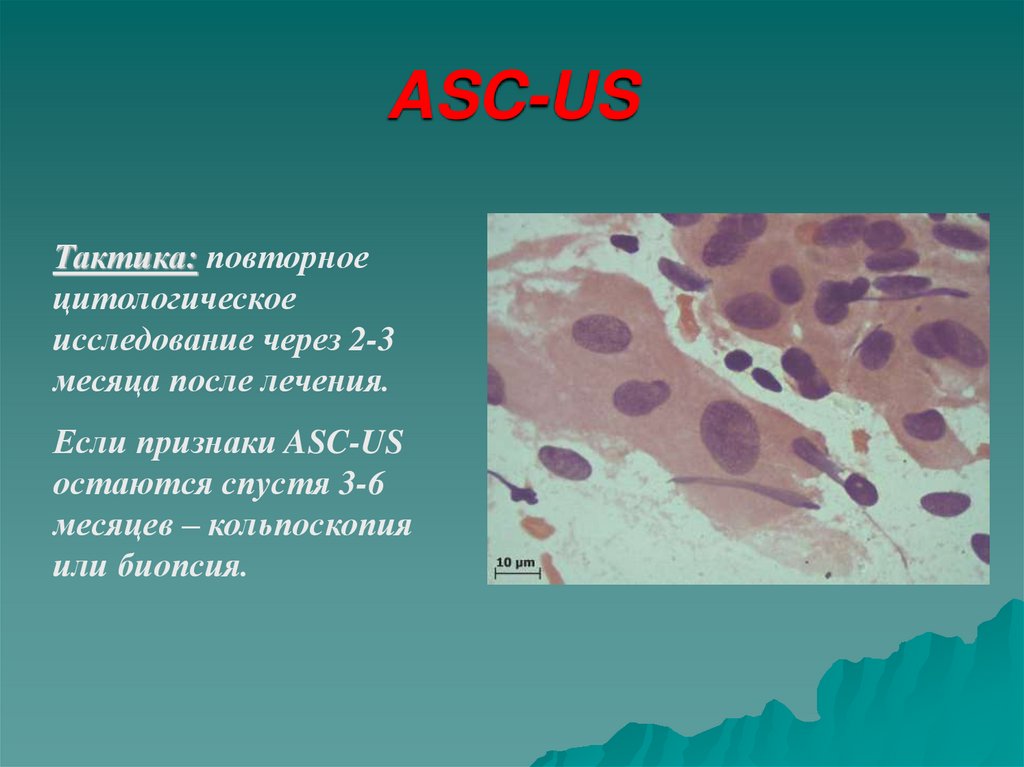
37. ASC-US
Тактика: повторноецитологическое
исследование через 2-3
месяца после лечения.
Если признаки ASC-US
остаются спустя 3-6
месяцев – кольпоскопия
или биопсия.
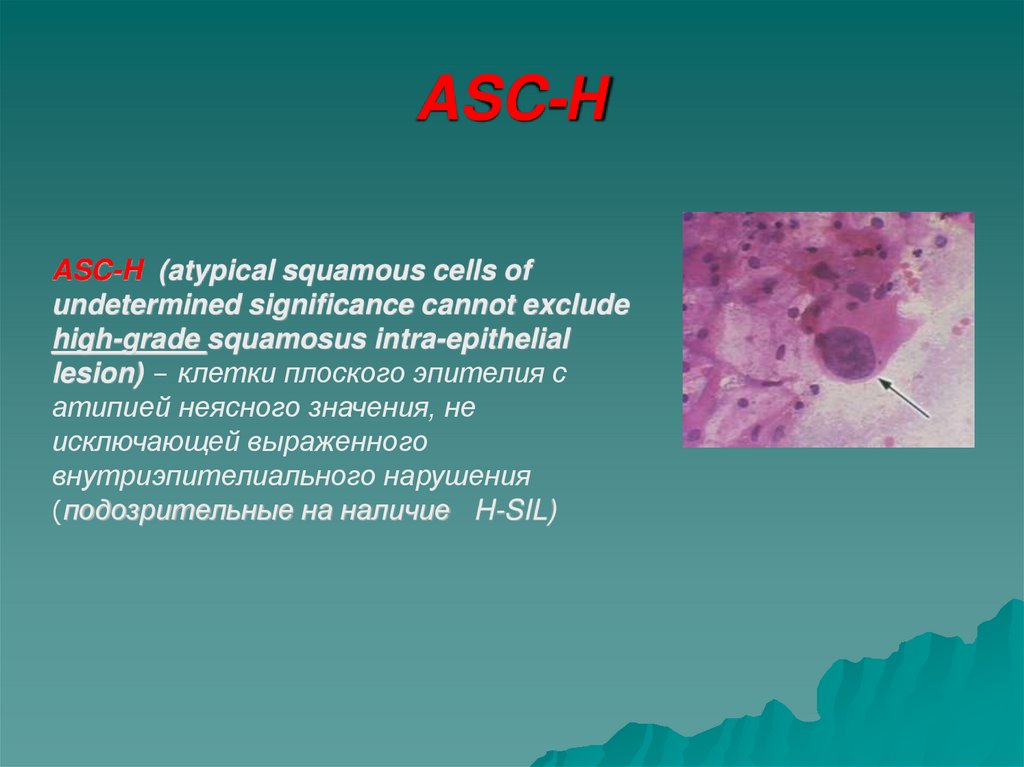
38. ASC-Н
ASC-H (atypical squamous cells ofundetermined significance cannot exclude
high-grade squamosus intra-epithelial
lesion) – клетки плоского эпителия с
атипией неясного значения, не
исключающей выраженного
внутриэпителиального нарушения
(подозрительные на наличие H-SIL)
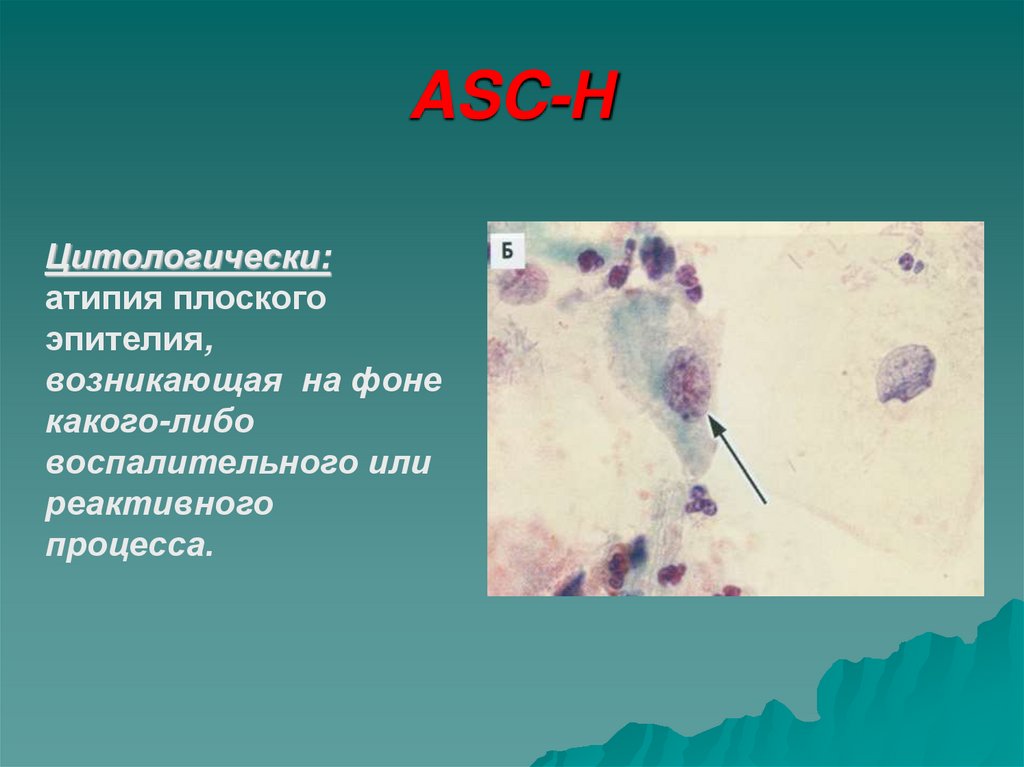
39. ASC-Н
Цитологически:атипия плоского
эпителия,
возникающая на фоне
какого-либо
воспалительного или
реактивного
процесса.
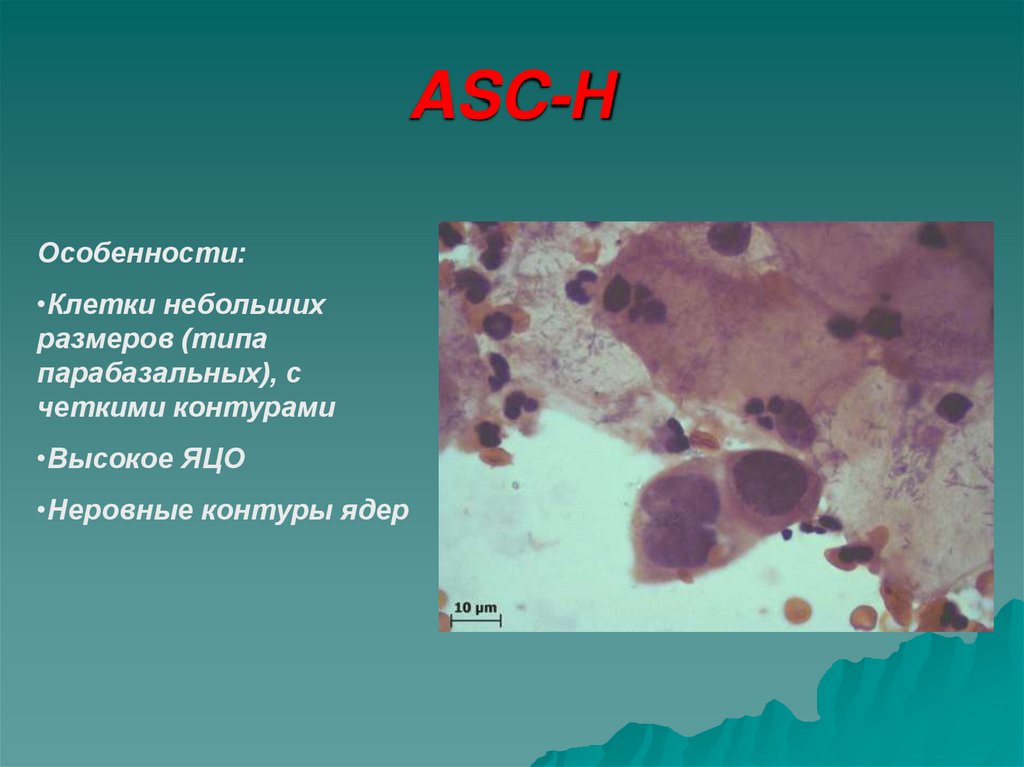
40. ASC-Н
Особенности:•Клетки небольших
размеров (типа
парабазальных), с
четкими контурами
•Высокое ЯЦО
•Неровные контуры ядер
41. ASC-Н
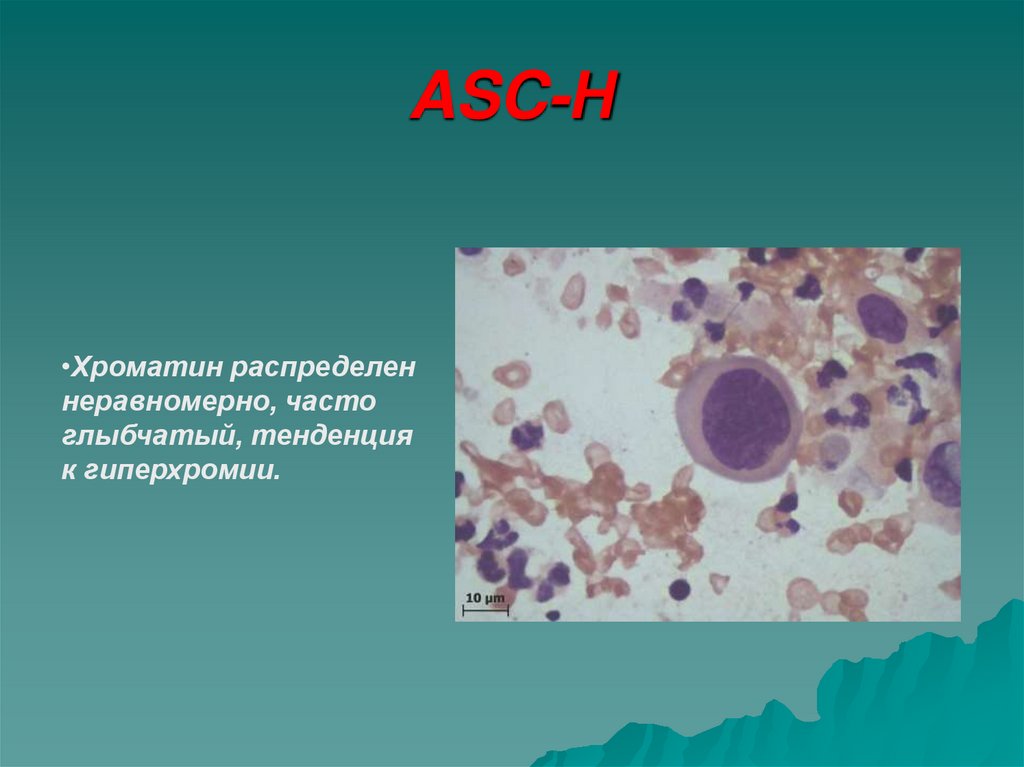
•Хроматин распределеннеравномерно, часто
глыбчатый, тенденция
к гиперхромии.
42. ASC-Н
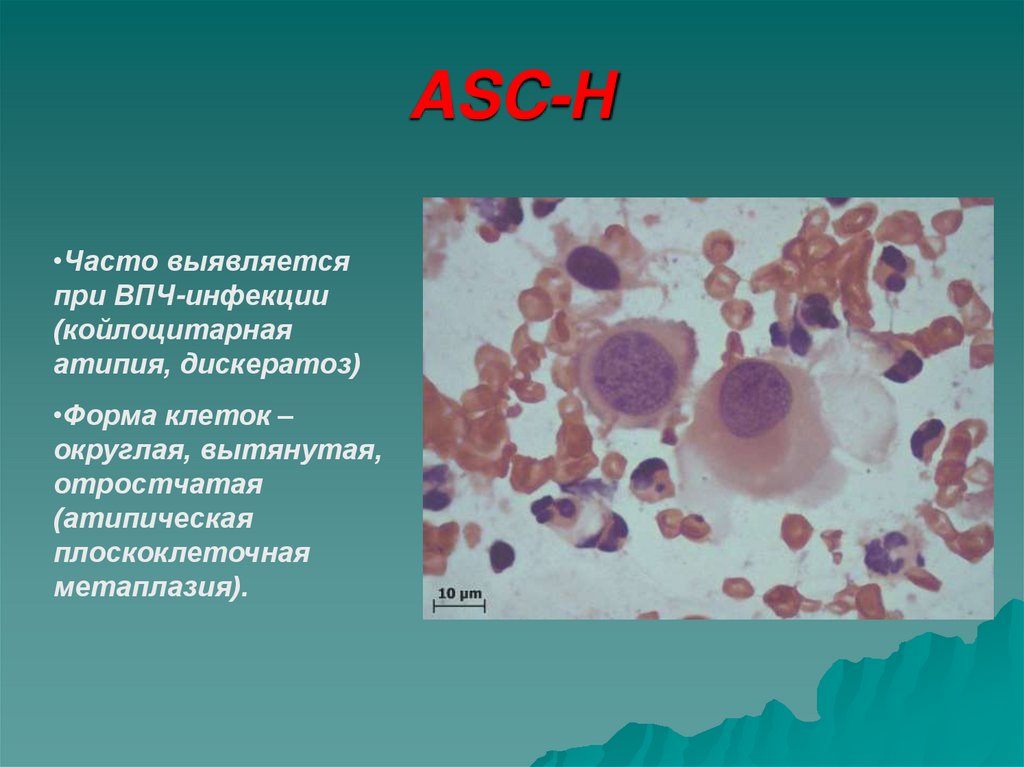
•Часто выявляетсяпри ВПЧ-инфекции
(койлоцитарная
атипия, дискератоз)
•Форма клеток –
округлая, вытянутая,
отростчатая
(атипическая
плоскоклеточная
метаплазия).
43. ASC-Н
Клетка типа незрелой межуточной, отростчатой формы,с плотной оксифильной цитоплазмой (дискератоз), ядро
крупное, с неровными контурами, глыбчатым
неравномерным хроматином (не исключены признаки
интраэпителиальной неоплазии, но есть Нф).
44. ASC-Н
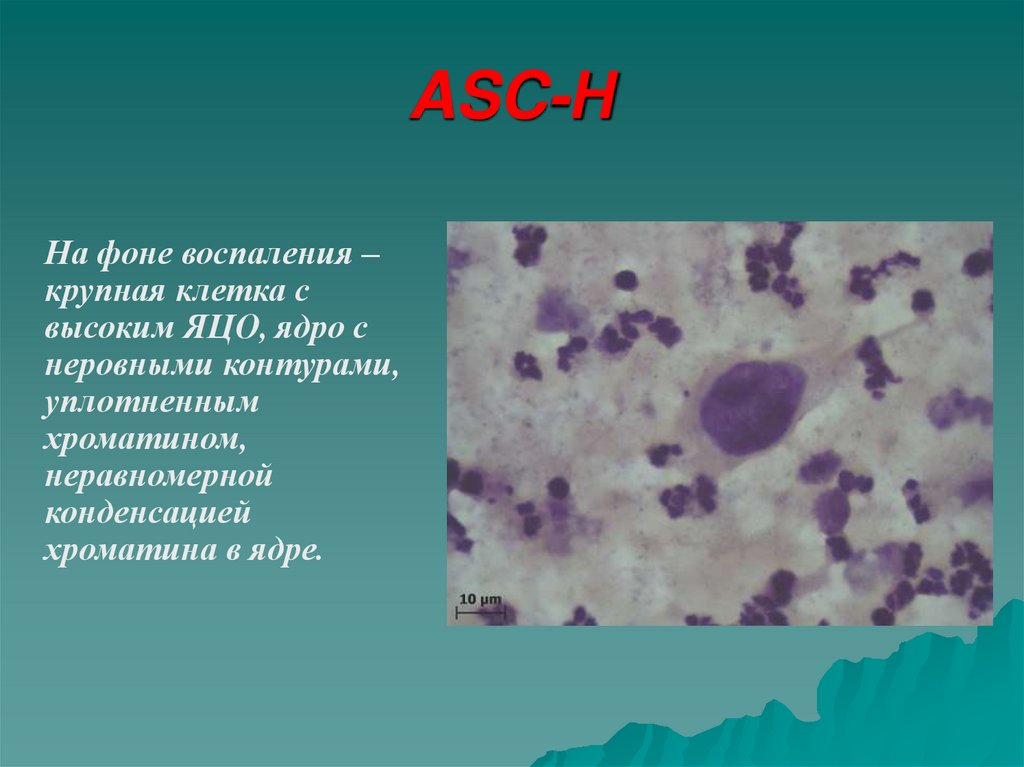
На фоне воспаления –крупная клетка с
высоким ЯЦО, ядро с
неровными контурами,
уплотненным
хроматином,
неравномерной
конденсацией
хроматина в ядре.
45. ASC-Н
Скоплениеотносительно мелких
клеток с плотной,
отростчатой
цитоплазмой,
округлыми
гиперхромными ядрами
с четкими неровными
контурами. Рядом
крупная клетка с
высоким ЯЦО,
неоднородным
хроматином.
46. ASC-Н
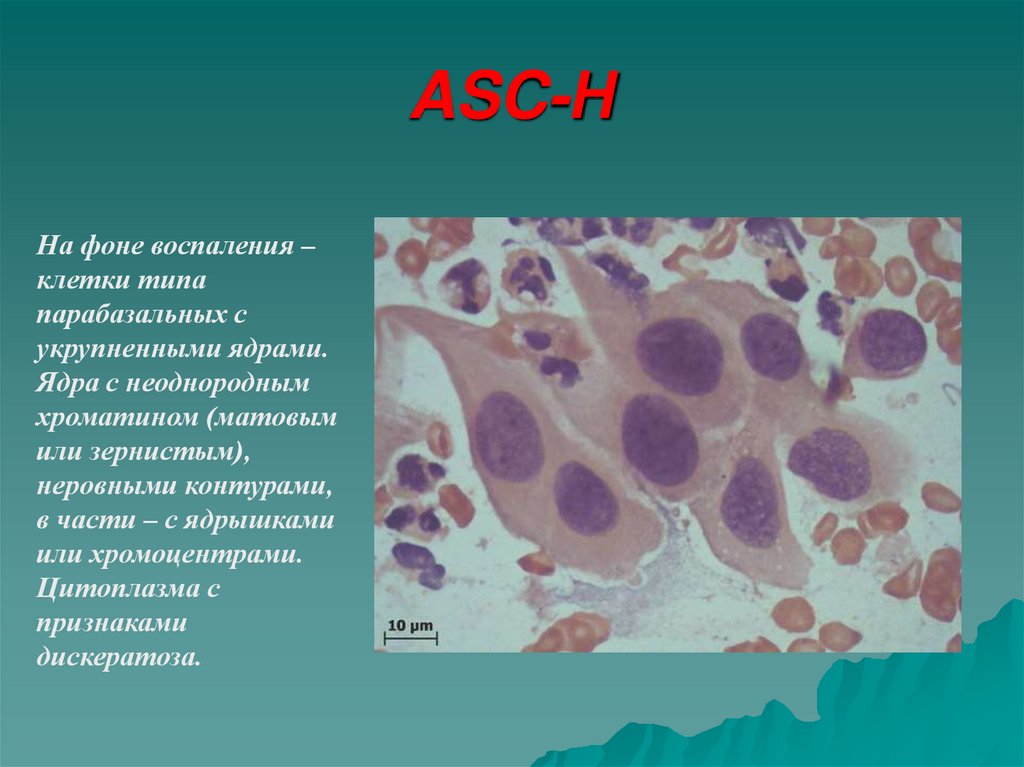
На фоне воспаления –клетки типа
парабазальных с
укрупненными ядрами.
Ядра с неоднородным
хроматином (матовым
или зернистым),
неровными контурами,
в части – с ядрышками
или хромоцентрами.
Цитоплазма с
признаками
дискератоза.
47. ASC-Н
На фоне воспаления – 2клетки с резко укрупненными
ядрами (глыбчатый хроматин,
неровные контуры, тенденция
к гиперхромии) и плотной
оксифильной цитоплазмой.




















 medicine
medicine