Similar presentations:
Сифилис
1.
«СИФИЛИС»Выполнил Смирнов Д.А (4СИС11)
2.
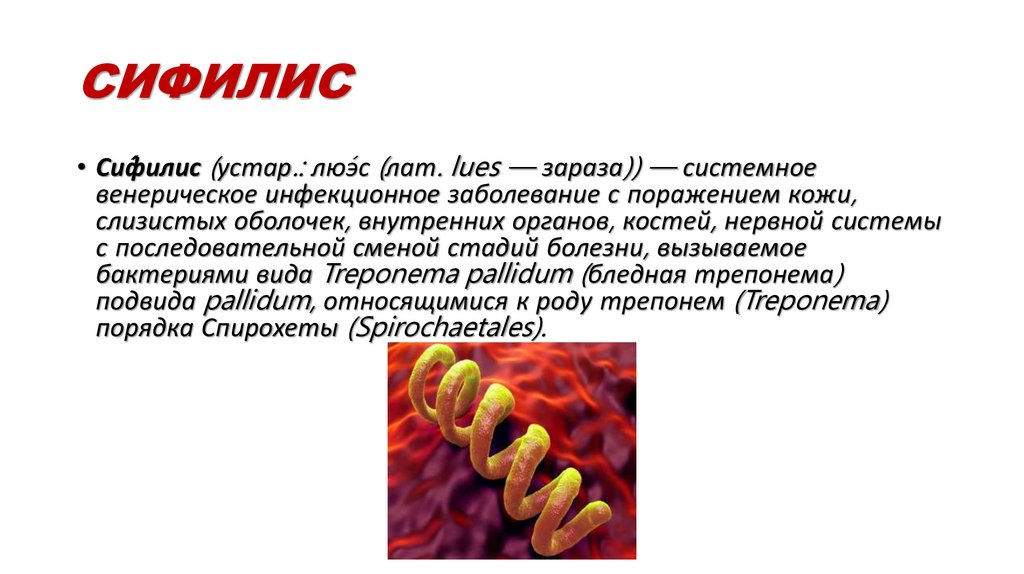
СИФИЛИС• Си́филис (устар.: лю́эс (лат. lues — зараза)) — системное
венерическое инфекционное заболевание с поражением кожи,
слизистых оболочек, внутренних органов, костей, нервной системы
с последовательной сменой стадий болезни, вызываемое
бактериями вида Treponema pallidum (бледная трепонема)
подвида pallidum, относящимися к роду трепонем (Treponema)
порядка Спирохеты (Spirochaetales).
3.
ИСТОРИЧЕСКИЕ АСПЕКТЫ• В настоящее время часто применяется
второе название заболевания - люес, предложенное в 1554
году французским врачом Жаком Фернелем. Lues veneria это название произошло от латинского слова Lues, что
значит "мор, зараза, гибель". В конце XX века в мире не было
более известного и пугающего своими
последствиями заболевания, чем сифилис. Считается, что в
практике косметологов это заболевание встречается редко.
К сожалению, это не совсем так. Если обратиться к
официальной статистике в России (пик заболеваемости в
1997 году - 405746 человек, в 2002- 171283, в 2003- 135702
человек), то можно предположить, что полностью исключить
вероятность визита к косметологу
больного сифилисом невозможно.
4.
ВОЗБУДИТЕЛЬ• Возбудителем заболевания является бледная трепонема. Свое
название «бледная» бактерия получила из-за плохого окрашивания
основными красителями. Это активный подвижный патогенный
грамотрицательный микроорганизм спиралевидной формы с
тонким изогнутым телом, двигающийся вокруг продольной
собственной оси. Впервые он был обнаружен в 1905 году Гофманом
и Шаудином. Бледная трепонема способна развиваться только в
безвоздушном пространстве, т.е. является облигатным
анаэробом.
• На сегодняшний день выделено три основных подвида трепонем:
• Классический возбудитель сифилиса (treponema pallidum);
• Возбудитель эндемического сифилиса (treponema pallidum
endemicum);
• Возбудитель тропической гранулемы - невенерического сифилиса –
(treponema pallidum pertenue).
5.
ПУТИ ЗАРАЖЕНИЯ• Половой
• Бытовой
• Трасплацентарный
• Трансфузионный
• Профессиональный
6.
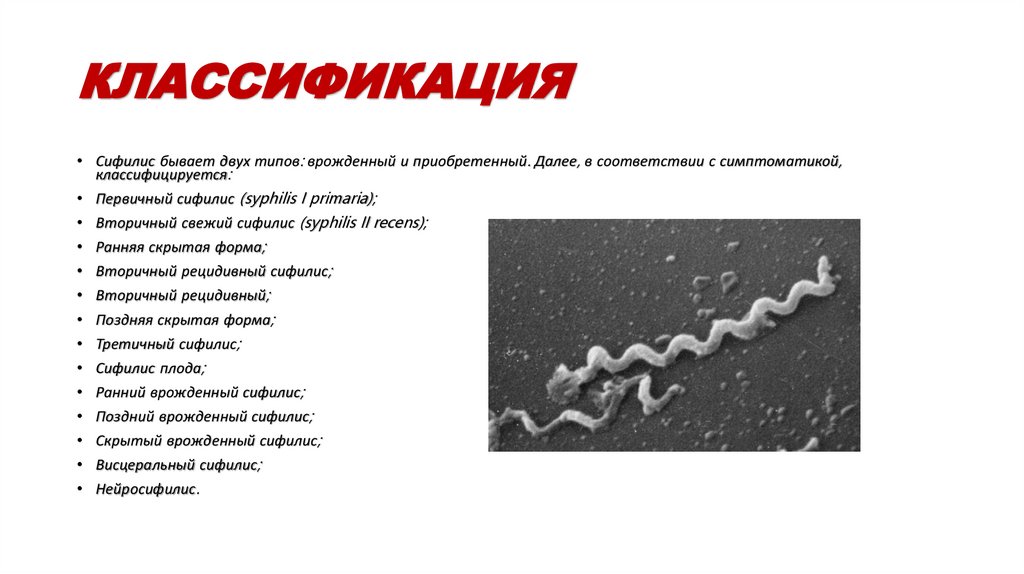
КЛАССИФИКАЦИЯ• Сифилис бывает двух типов: врожденный и приобретенный. Далее, в соответствии с симптоматикой,
классифицируется:
• Первичный сифилис (syphilis I primaria);
• Вторичный свежий сифилис (syphilis II recens);
• Ранняя скрытая форма;
• Вторичный рецидивный сифилис;
• Вторичный рецидивный;
• Поздняя скрытая форма;
• Третичный сифилис;
• Сифилис плода;
• Ранний врожденный сифилис;
• Поздний врожденный сифилис;
• Скрытый врожденный сифилис;
• Висцеральный сифилис;
• Нейросифилис.
7.
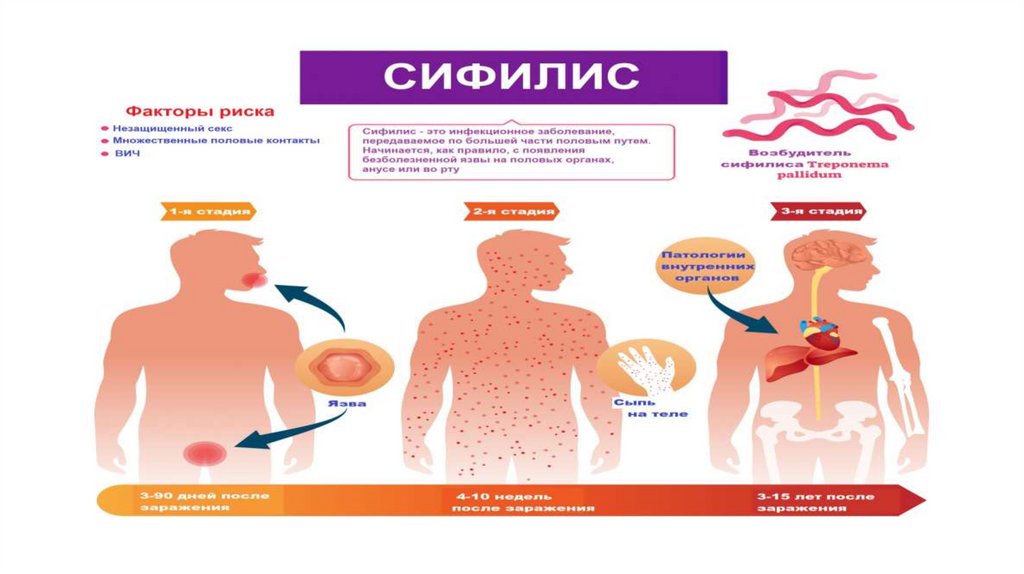
СИМПТОМЫ• Инкубационный период начинается с момента внедрения в
организм возбудителя сифилиса и заканчивается появлением
первичных симптомов. В среднем продолжительность
инкубационного периода составляет от 2 недель до 2 месяцев.
Болезнь по мере развития проходит 3 последовательные
стадии.
8.
ПЕРВАЯ СТАДИЯ• В месте контакта с инфицированной средой появляется язва
(шанкр) округлых очертаний с плотными ровными краями и
темно-красным дном. При трении из язвы может выделяться
жидкость, содержащая живые трепонемы. Через 1–2 недели
после появления первых признаков сифилиса начинают
воспаляться лимфоузлы. К этому моменту трепонемы уже
активно распространяются по организму и размножаются на
слизистых внутренних органов. Первичные язвы обычно
безболезненные, сохраняются от 3 до 6 недель и заживают
самостоятельно. Однако отсутствие внешних проявлений не
является поводом для отказа от лечения. Возбудитель
болезни с током крови и лимфы распространяется по тканям
и органам.
9.
ВТОРАЯ СТАДИЯ• Обычно начинается с появления сыпи на одном или нескольких участках
тела. Сыпь может появляться через несколько недель после того, как
заживает язва. Образуются шершавые красные или красно-коричневые
пятна в области груди, шеи, на верхней части спины (ожерелье Венеры),
которые не беспокоят и причиняют только эстетический дискомфорт.
Сыпь может появиться на различных частях тела, в том числе, на
ладонях рук и подошвах ног. Другие симптомы включают лихорадку,
увеличение лимфатических узлов, боль в горле, очаговое выпадение волос,
головную и мышечную боль, потерю веса, усталость. Возможны
остаточные явления первичного сифилиса, поражения внутренних
органов, опорно-двигательного аппарата и нервной системы. У каждого
десятого пациента обнаруживают сопутствующие патологии костей,
суставов, нервной системы. При ранних формах сифилиса чаще всего
развиваются только функциональные расстройства пораженных
внутренних органов и опорно-двигательного аппарата. Симптомы
вторичного сифилиса могут проходить самостоятельно без лечения. На
какое-то время больной чувствует облегчение, но болезнь
прогрессирует или приобретает хроническое течение.
10.
ТРЕТЬЯ СТАДИЯ• Третичный сифилис очень опасен и может начаться спустя
несколько лет при бессимптомном течении инфекции. Хотя
при отсутствии лечения третичный сифилис развивается не
всегда. В группе риска - люди с иммунодефицитом и
ослабленным здоровьем. На этой стадии высыпания бледнеют
и чаще появляются на участках кожи, подверженных трению.
Возможно развитие серьезных патологий сердца, желудочнокишечного тракта, дыхательных путей, головного мозга.
Заболевание поражает внутренние органы и может привести
к летальному исходу.
11.
.12.
ДИАГНОСТИКА• Диагностика сифилиса включает в себя визуальный осмотр
пациента, сбор эпидемиологического анамнеза, а также
лабораторные методы исследования.
• В лабораторной практике для выявления сифилиса
используется несколько методик:
13.
СЕРОЛОГИЧЕСКИЙ МЕТОД• Самый распространенный и
наиболее доступный способ
обнаружения возбудителя
заболевания. Данная методика
предусматривает выявление
иммуноглобулинов, которые
вырабатывает иммунная система
человека, больного сифилисом.
Реакция Вассермана, или, как её
называют, реакция связывания
комплимента, основана на том,
что сыворотка больного образует
комплекс с антигеном, который
адсорбирует комплимент.
14.
РЕАКЦИЯМИКРОПРЕЦИПИТАЦИИ
• Это быстрый
тест, который
также основан на
иммунологической
реакции
антителоантиген.
15.
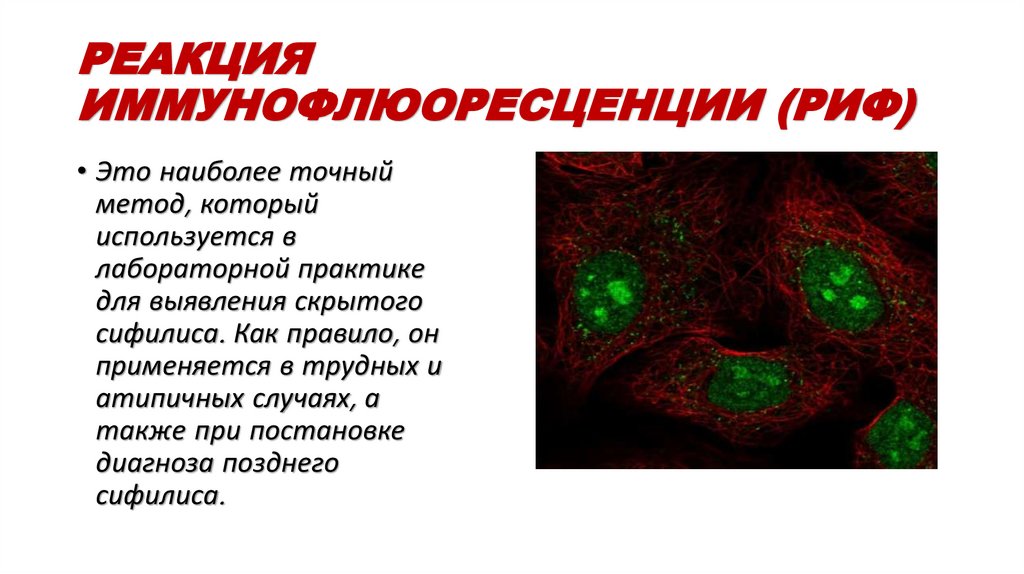
РЕАКЦИЯИММУНОФЛЮОРЕСЦЕНЦИИ (РИФ)
• Это наиболее точный
метод, который
используется в
лабораторной практике
для выявления скрытого
сифилиса. Как правило, он
применяется в трудных и
атипичных случаях, а
также при постановке
диагноза позднего
сифилиса.
16.
ЛЕЧЕНИЕ• Основной методикой лечения сифилиса является
антибактериальная терапия. В настоящий момент,
как и прежде, используются антибиотики
пенициллинового ряда (короткие и пролонгированные
пенициллины или дюрантные пенициллиновые
медикаментозные средства). В том случае, когда
такой вид лечения оказывается неэффективным, или у
пациента отмечается индивидуальная
непереносимость к данной группе препаратов, ему
назначаются препараты группы резерва (макролиды,
фторхинолоны, азитромицины, тетрациклины, стреп
томицины и пр.) Следует отметить, что на ранней
стадии сифилиса антибактериальное лечение
является наиболее эффективным и приводит к
полному излечению.
• Лечащий врач в процессе лечения может
корректировать его схему, а также, при
необходимости, назначить повторный курс
антибиотической терапии.
• Важным критерием излеченности пациента является
проведение контрольных серологических реакций.
17.
ПРОФИЛАКТИКА• После прохождения лечения больные обязаны находиться на диспансерном наблюдении
(для каждой формы сифилиса имеется соответствующий срок, определенный
инструкцией). Такие методы обеспечивают четкий контроль над успешным
проведением противосифилитической терапии. В обязательном порядке все половые и
бытовые контакты больного должны быть выявлены, обследованы и санированы, дабы
предотвратить возможность распространения инфекции среди населения.
• В течение всего срока диспансерного наблюдения пациенты, перенесшие сифилис,
обязаны воздерживаться от половых контактов, а также им запрещено быть
донорами крови.
• Общественными мерами профилактики принято считать:
• Ежегодную диспансеризацию населения (старше 14 лет) предусматривающую сдачу
крови на РМП.
• Регулярное обследование на сифилис лиц, находящихся в группе риске (наркоманов,
гомосексуалистов и проституток).
• Обследование беременных в целях профилактики врожденного сифилиса.
• Беременным женщинам, которые ранее переболели сифилисом и уже сняты с учета,
назначается дополнительное профилактическое лечение.











 medicine
medicine biology
biology