Similar presentations:
Подагра. Эпидемиология
1. ПОДАГРА
проф., д.м.н., зав. кафедрой факультетской терапииим. акад. А.И. Нестерова
ГБОУ ВПО РНИМУ им. Н.И. Пирогова
Шостак Надежда Александровна
Москва, 2016
2. Подагра
системное тофусное заболевание, развивающееся в связис воспалением в месте отложения кристаллов моноурата
натрия (МУН) у людей с гиперурикемией, обусловленной
внешнесекреторными и/или генетическими факторами
Распространенность
США – 3,9%
Франция – 0,9%
Великобритания – 1,4-2,5%
Германия – 1,4%
Новая Зеландия – 3,2%
Annals of the rheumatic diseases. 2014:annrheumdis-2013
3. Эпидемиология
Самоераспространенное
воспалительное
заболевание суставов у мужчин – до 2% взрослых
мужчин страдают подагрой
Соотношение мужчин и женщин составляет 7:1. Пик
заболеваемости отмечают в 40-50 лет у мужчин, 60 лет
и старше – у женщин
4.
Этиология и патогенезА. Основные причины гиперурикемии
I. Повышенное образование уратов
II. Замедление выведения МК почками
III.Уменьшение
разрушения
уриколитическими
ферментами
МК
(факт
уриколиза долго отрицался даже классиками, ему
отводилась
скромная
роль;
дальнейшие
исследования опровергли это мнение)
5. Этиология и патогенез
Б. 1. нарушение регуляции биосинтеза пуринов →гиперурикемия → подагрический артрит → висцеральные
изменения
2. гиперурикемия/гиперурикозурия → уратная нефропатия
(острая мочекислая нефропатия, тубулоинтерстициальный нефрит, уратный
нефролитиаз, иммунокомплексный гломерулонефрит) → гиперурикемия
подагрический артрит → висцеральные изменения
Гиперурикемия и подагра - компоненты метаболического
синдрома (ожирение, сахарный диабет, гипертоническая
болезнь)
6. КЛАССИФИКАЦИЯ ПОДАГРЫ
ПЕРВИЧНАЯ (ИДИОПАТИЧЕСКАЯ)ПОДАГРА – генетически
детерминирована (дефект ферментов)
ВТОРИЧНАЯ ПОДАГРА
7. Первичная подагра – болезнь гурманов
8.
Основные проявленияметаболического
синдрома
Абдоминальновисцеральное ожирение
Дислипидемия
Артериальная гипертензия
Инсулинорезистентность и
гиперинсулинемия
Сахарный диабет
Ранний атеросклероз/ИБС
Факторы риска ИБС
Избыточный вес
Дислипидемия
Артериальная гипертензия
Сахарный диабет 2 типа
Курение
ПОДАГРА
9. ВАКХ
Рубенс с ребенком10. Основные причины вторичной подагры
I.Заболевания крови (полицитемия, лейкозы,
парапротеинемии, лимфопролиферативные
заболевания)
II.
Ятрогенные факторы (диуретики,
туберкулостатические препараты, цитостатики,
салицилаты в небольших дозах, ГКС при длительном
приеме (стероидная подагра), лучевая терапия, вит.
В12)
III.
Псориаз
IV.
ХПН
V.
Свинцовая подагра
11. В клинической картине подагры выделяют 4 стадии
1)Острый подагрический артрит
2)
Межприступная («интервальная») подагра
3)
Хронический рецидивирующий артрит
4)
Хроническая тофусная подагра
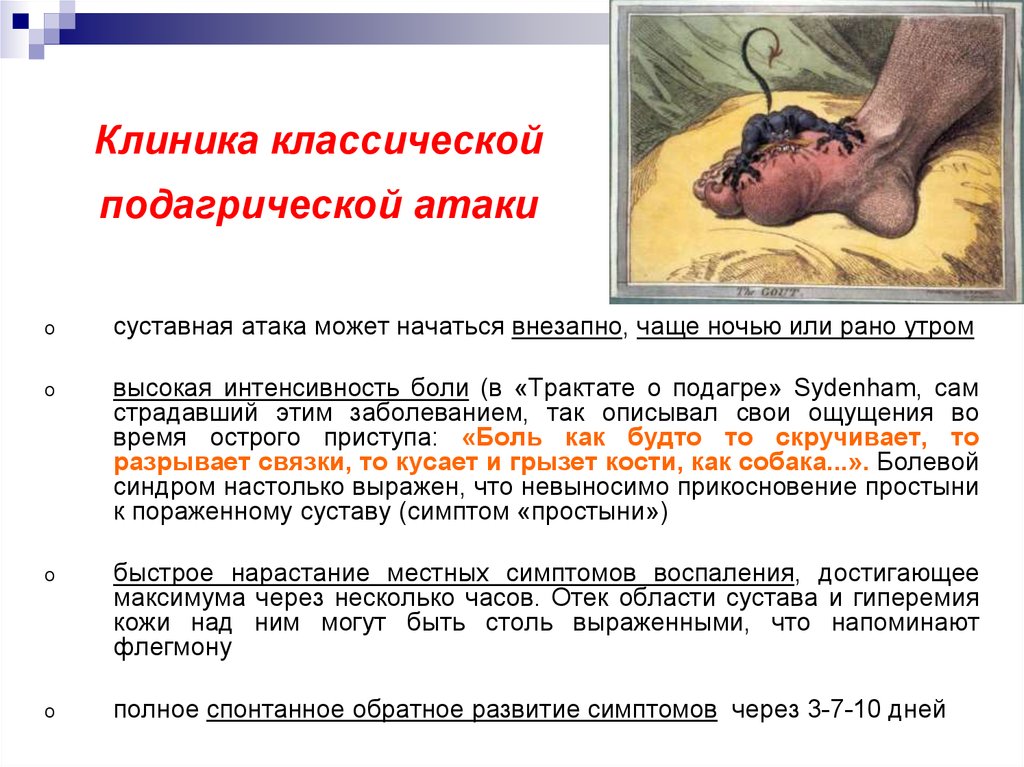
12. Клиника классической подагрической атаки
oсуставная атака может начаться внезапно, чаще ночью или рано утром
o
высокая интенсивность боли (в «Трактате о подагре» Sydenham, сам
страдавший этим заболеванием, так описывал свои ощущения во
время острого приступа: «Боль как будто то скручивает, то
разрывает связки, то кусает и грызет кости, как собака...». Болевой
синдром настолько выражен, что невыносимо прикосновение простыни
к пораженному суставу (симптом «простыни»)
o
быстрое нарастание местных симптомов воспаления, достигающее
максимума через несколько часов. Отек области сустава и гиперемия
кожи над ним могут быть столь выраженными, что напоминают
флегмону
o
полное спонтанное обратное развитие симптомов через 3-7-10 дней
13. Провоцирующие факторы развития приступа подагры:
АлкогольОбильная пища, содержащая пуриновые основания
Продолжительное голодание
Физическая нагрузка
Травма
Хирургические вмешательства ( ̴ на 3-й день)
Кровотечение
Острые инфекции
Лучевая терапия
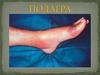
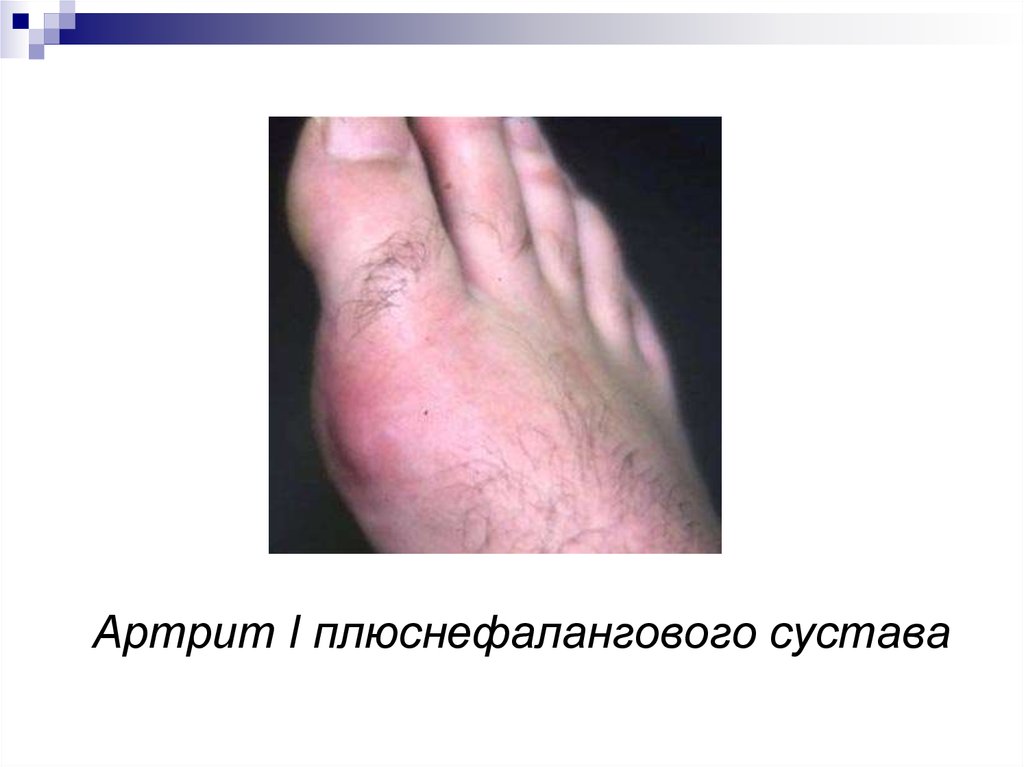
14. Артрит I плюснефалангового сустава
15. Острый подагрический артрит I плюснефалангового сустава правой стопы
Первый день«суставной атаки»
Стихающее
обострение
артрита
16.
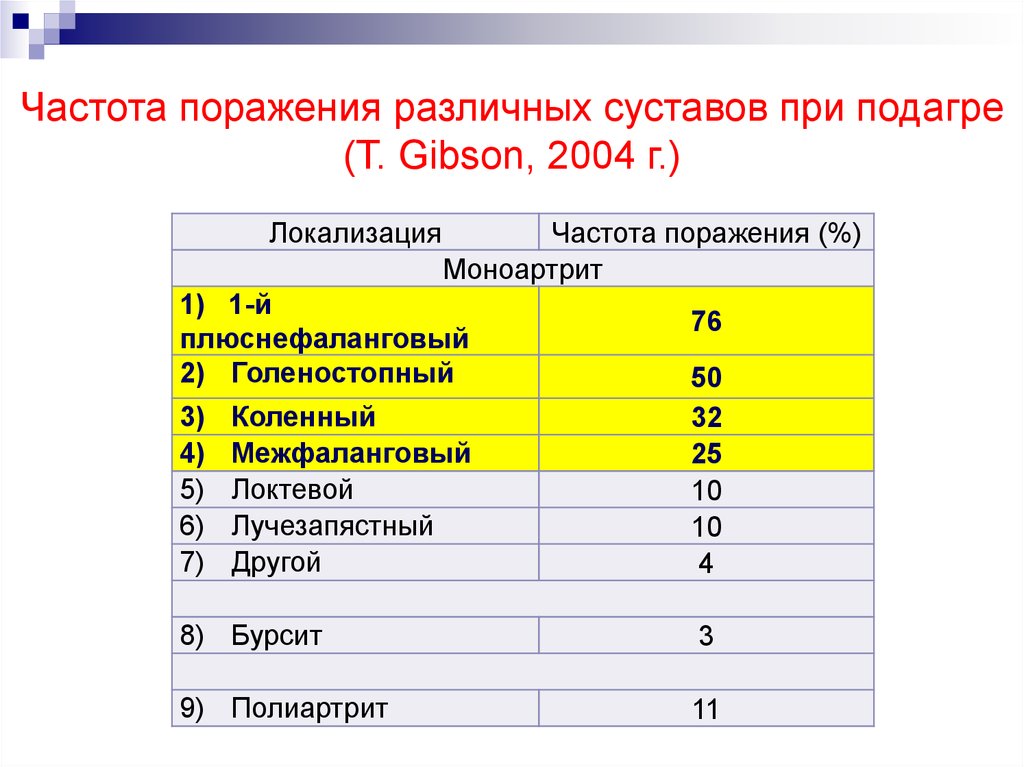
Частота поражения различных суставов при подагре(T. Gibson, 2004 г.)
Локализация
Частота поражения (%)
Моноартрит
1) 1-й
плюснефаланговый
2) Голеностопный
3)
4)
5)
6)
7)
Коленный
Межфаланговый
Локтевой
Лучезапястный
Другой
76
50
32
25
10
10
4
8) Бурсит
3
9) Полиартрит
11
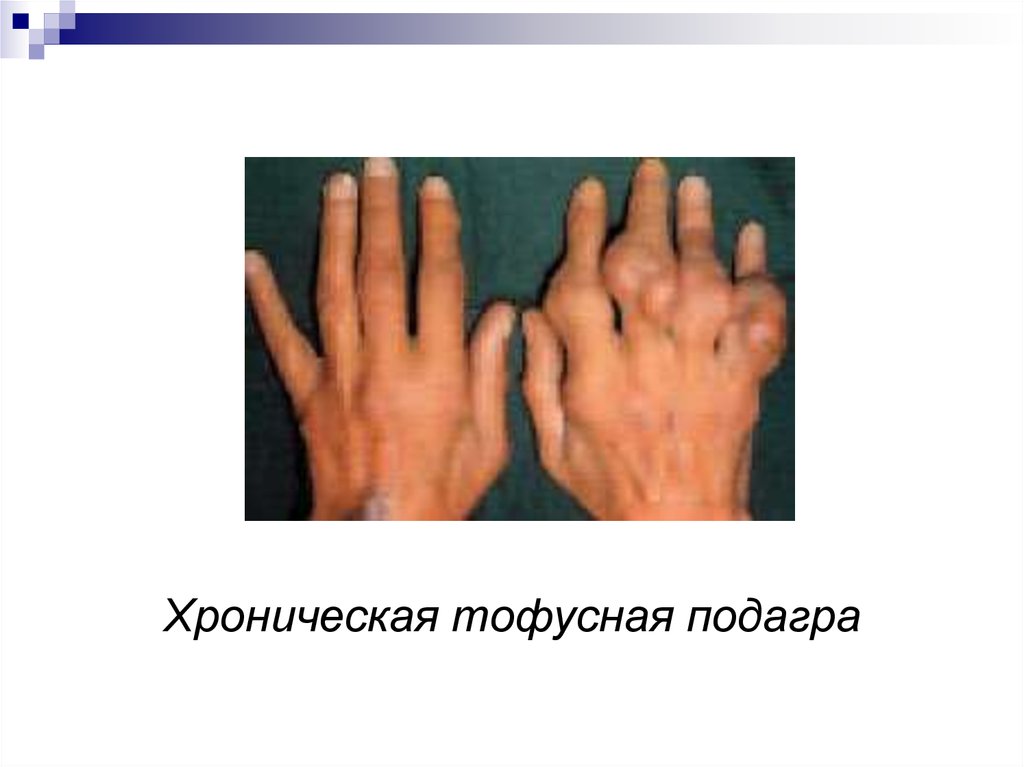
17. Хроническая подагра
Спустя 6-7 лет после дебюта ихарактеризуется:
хроническим артритом
внесуставными проявлениями: тофусами,
уратной нефропатией
ТОФУСЫ
–
безболезненные
узелковые
образования, размерами от булавочной головки до
грецкого ореха. Ядро тофуса – большое скопление
кристаллов уратов, окруженное гранулематозной
тканью.
18. Подагрические тофусы
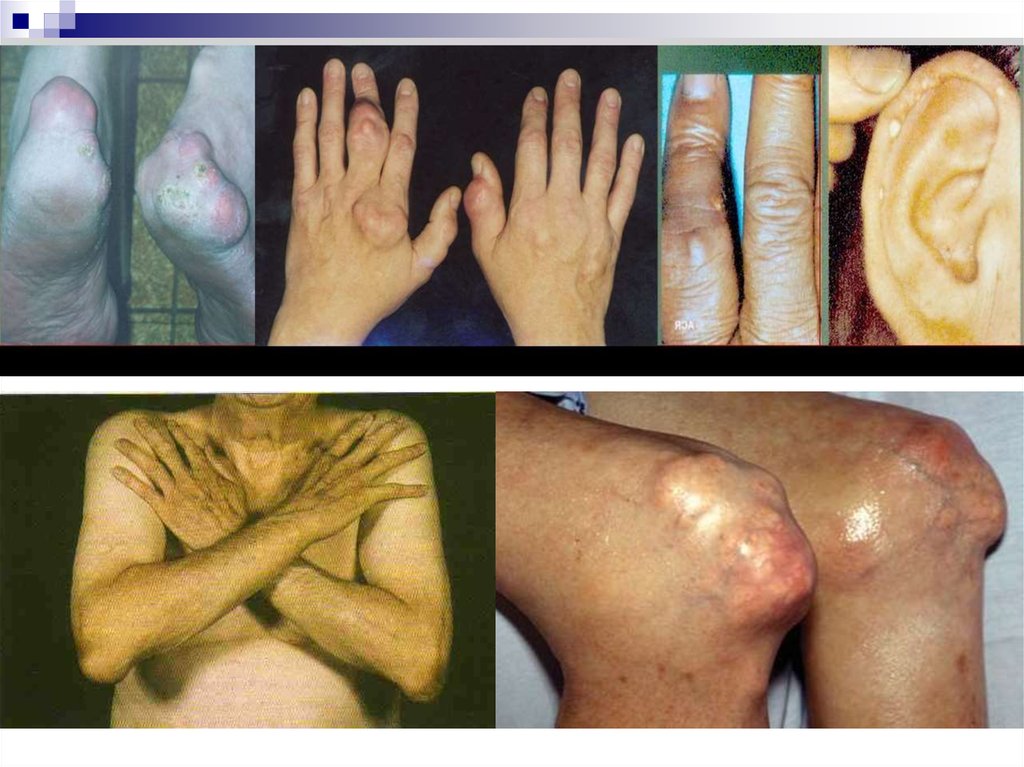
19. Хроническая тофусная подагра
20.
21.
22.
Кожа над тофусами можетизъязвляться с выделением
содержимого белого цвета,
пастообразной консистенции
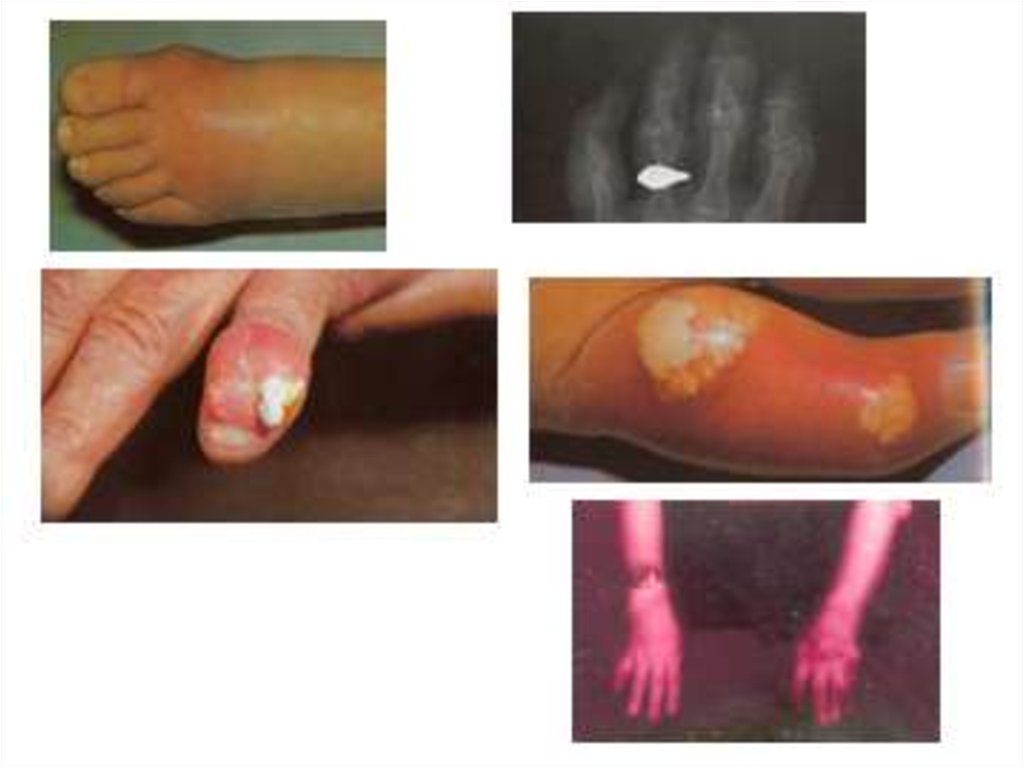
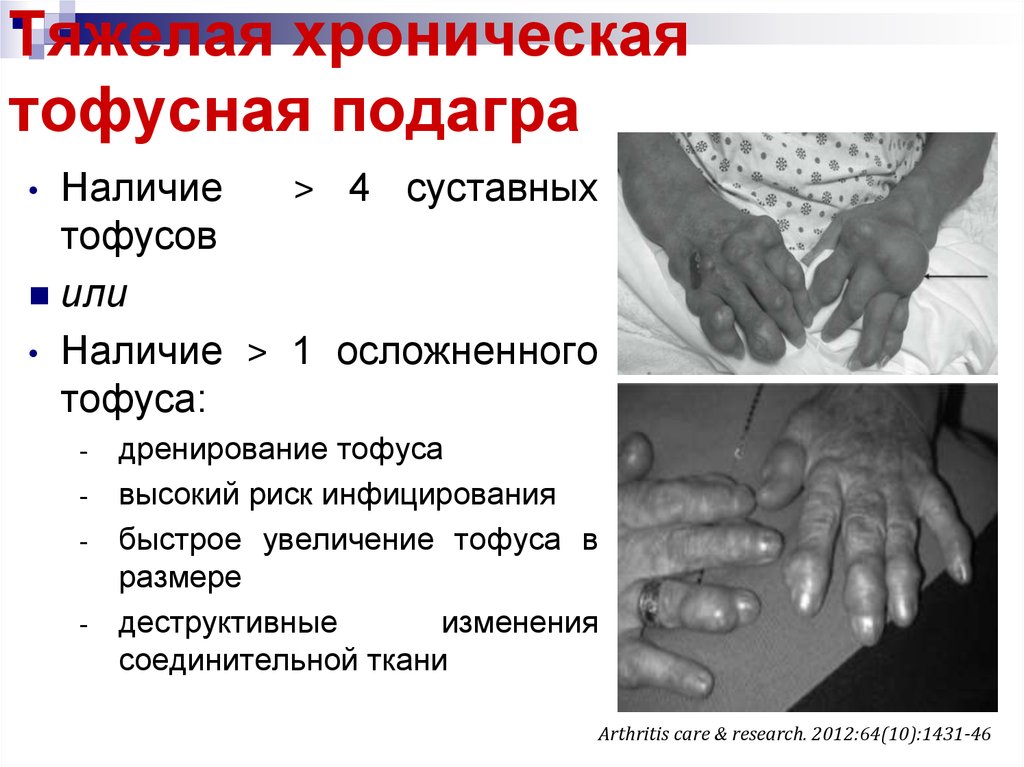
23. Тяжелая хроническая тофусная подагра
Наличие> 4 суставных
тофусов
или
• Наличие > 1 осложненного
тофуса:
дренирование тофуса
- высокий риск инфицирования
- быстрое увеличение тофуса в
размере
- деструктивные
изменения
соединительной ткани
-
Arthritis care & research. 2012:64(10):1431-46
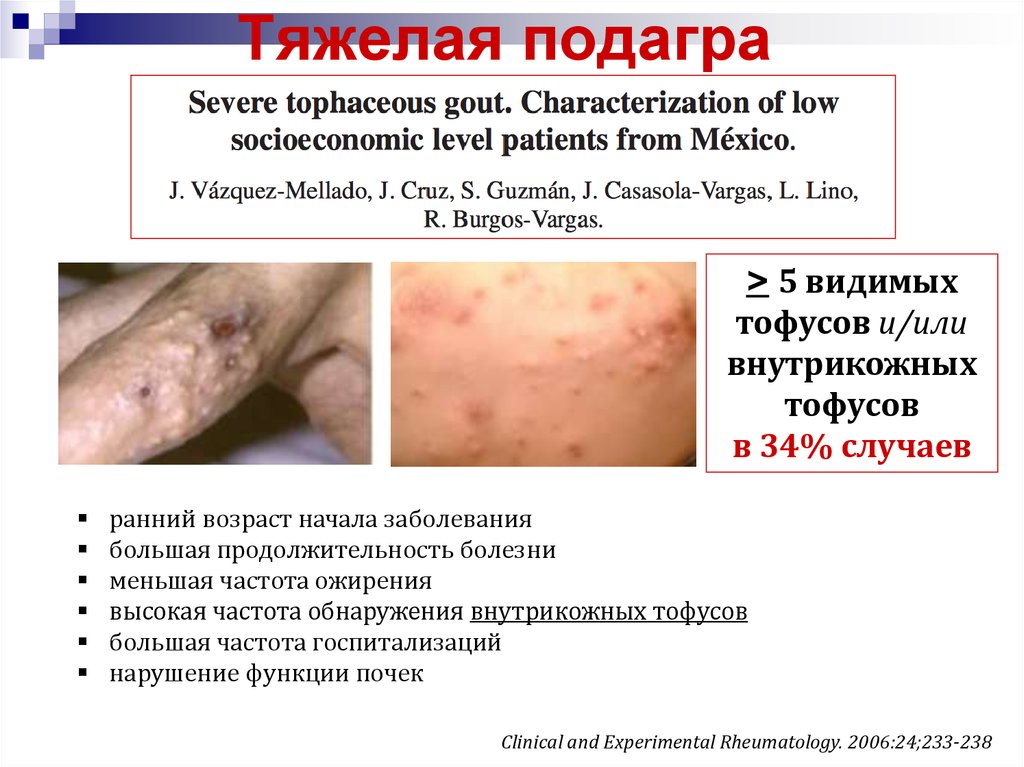
24. Тяжелая подагра
> 5 видимыхтофусов и/или
внутрикожных
тофусов
в 34% случаев
ранний возраст начала заболевания
большая продолжительность болезни
меньшая частота ожирения
высокая частота обнаружения внутрикожных тофусов
большая частота госпитализаций
нарушение функции почек
Clinical and Experimental Rheumatology. 2006:24;233-238
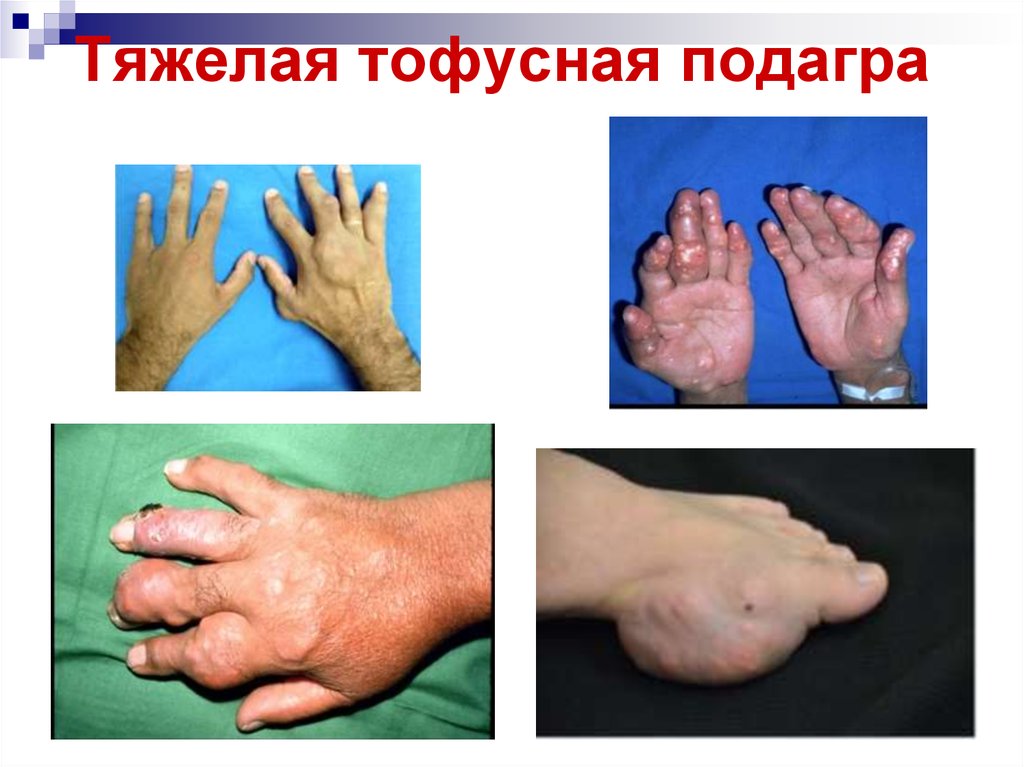
25. Тяжелая тофусная подагра
26.
Классификационные критерии диагноза подагры(Wallace et al., 1997 г.)
A. Наличие характерных мононатриевых уратных кристаллов в синовиальной
жидкости
B. Наличие подтвержденных тофусов (химическим анализом или поляризационной
микроскопией)
C. Наличие клинических, лабораторных и рентгенологических признаков:
максимальное воспаление сустава в 1 день болезни
наличие более одной атаки острого артрита в анамнезе
моноартрит
гиперемия кожи над пораженным суставов
боль и припухание плюснефалангового сустава (ПФС) первого пальца
одностороннее воспаление ПФС
одностороннее поражение суставов стопы
асимметричный отек суставов
подозрение на тофусы
гиперурикемия
субкортикальные кисты без эрозий при рентгенологическом
исследовании
отсутствие микроорганизмов в культуре синовиальной жидкости
Диагностическое правило: комбинация из 6 (шести) и более признаков является
наиболее специфичной и чувствительной и встречается у 95,5% больных подагрой.
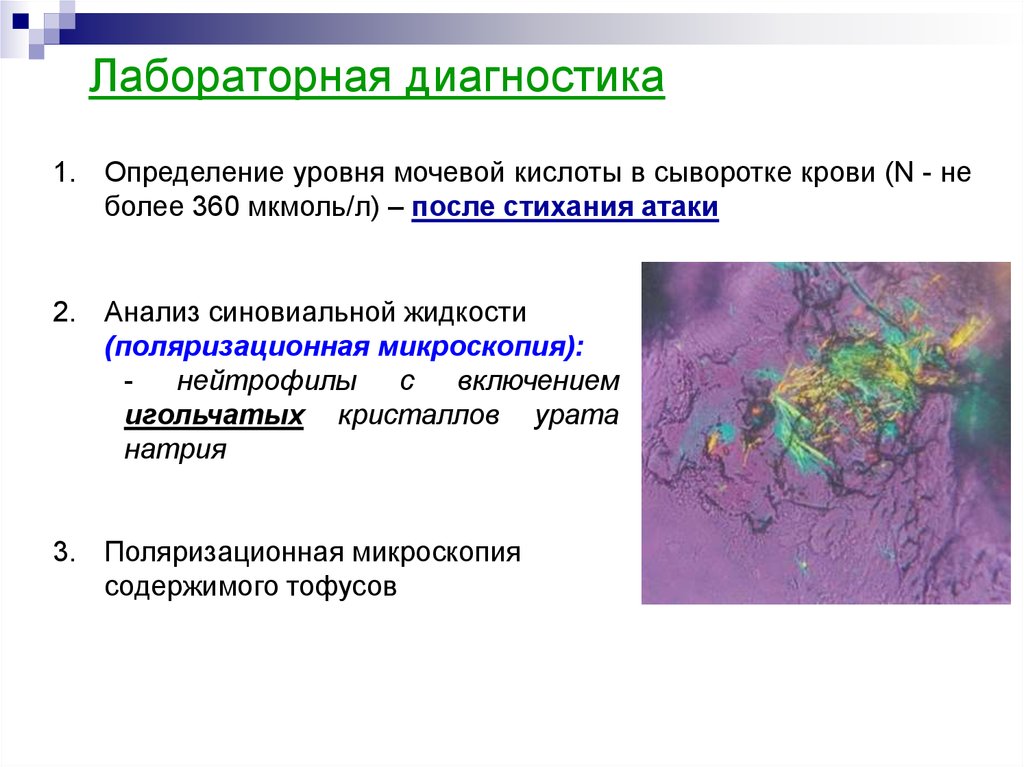
27. Лабораторная диагностика
1. Определение уровня мочевой кислоты в сыворотке крови (N - неболее 360 мкмоль/л) – после стихания атаки
2. Анализ синовиальной жидкости
(поляризационная микроскопия):
нейтрофилы
с
включением
игольчатых кристаллов урата
натрия
3. Поляризационная микроскопия
содержимого тофусов
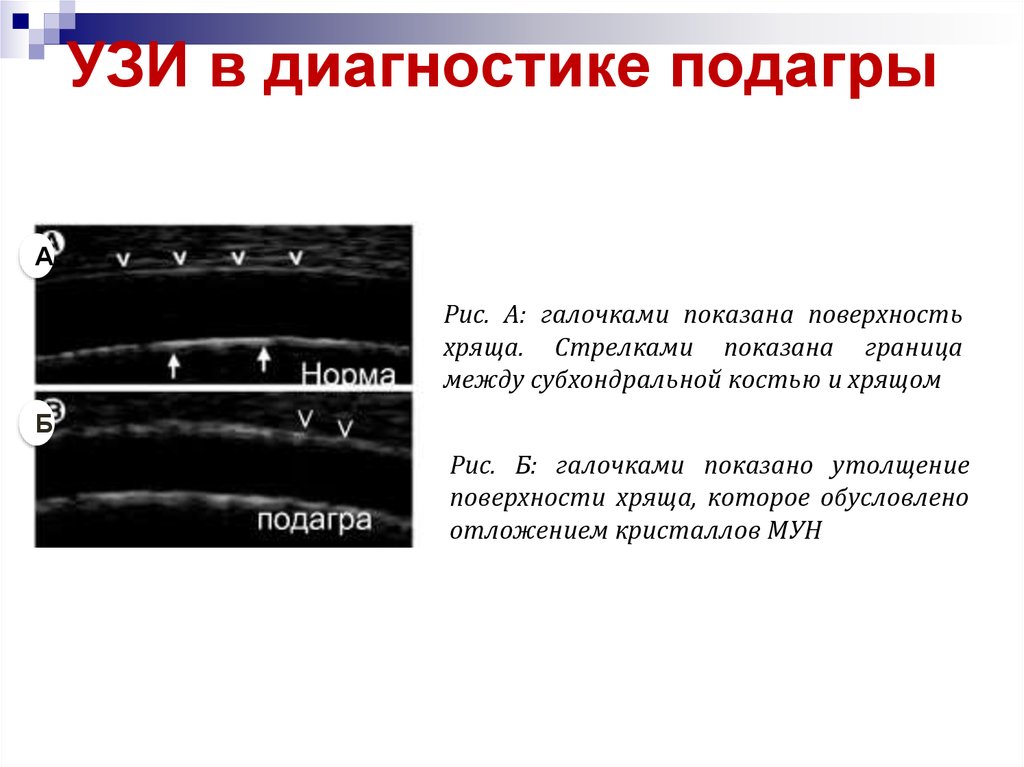
28. УЗИ в диагностике подагры
АРис. А: галочками показана поверхность
хряща. Стрелками показана граница
между субхондральной костью и хрящом
Б
Рис. Б: галочками показано утолщение
поверхности хряща, которое обусловлено
отложением кристаллов МУН
29. УЗИ в диагностике подагры (2)
Больной Т., 49 летУЗИ тофуса в области левого
коленного сустава
Больной Т., 49 лет
УЗИ левого коленного сустава –
«двойной контур»
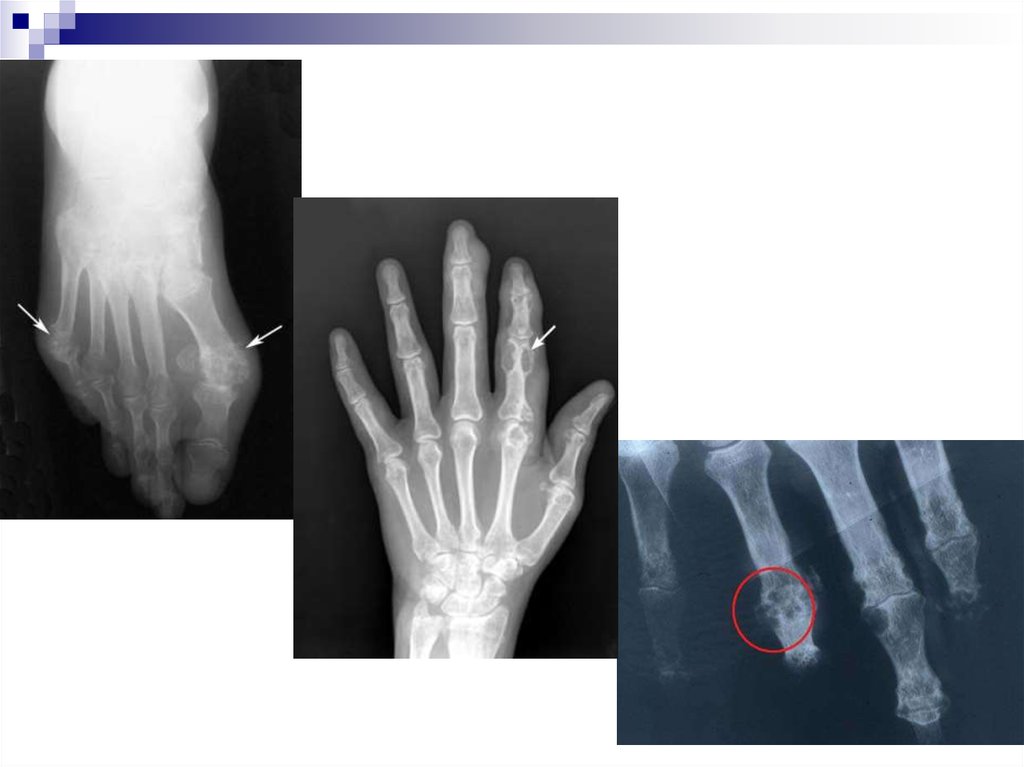
30. Рентгенологические изменения при подагре
круглые “штампованные” дефекты эпифизовкостей, окруженные склеротической каймой
кистовидные дефекты, которые могут разрушать
кортикальный слой кости – симптом “пробойников”
в мягких тканях могут обнаруживаться тофусы
(участки повышенной плотности)
31.
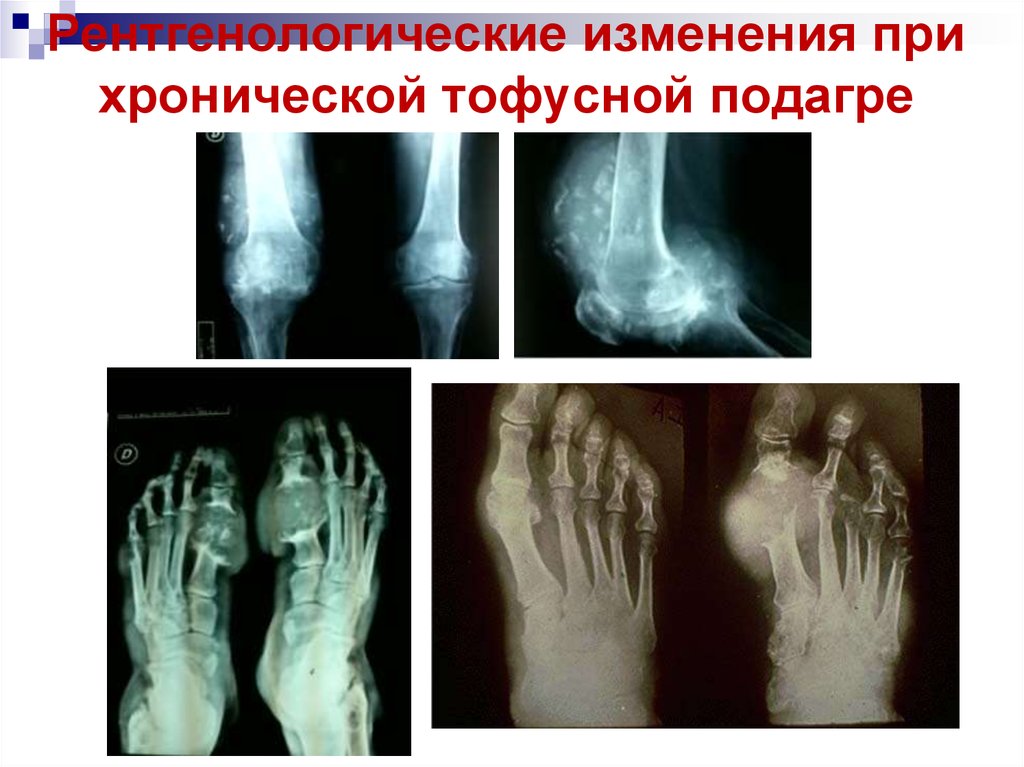
32. Рентгенологические изменения при хронической тофусной подагре
33. КТ коленных суставов
Множественные тофусы в области мягкихтканей (стрелки)
34.
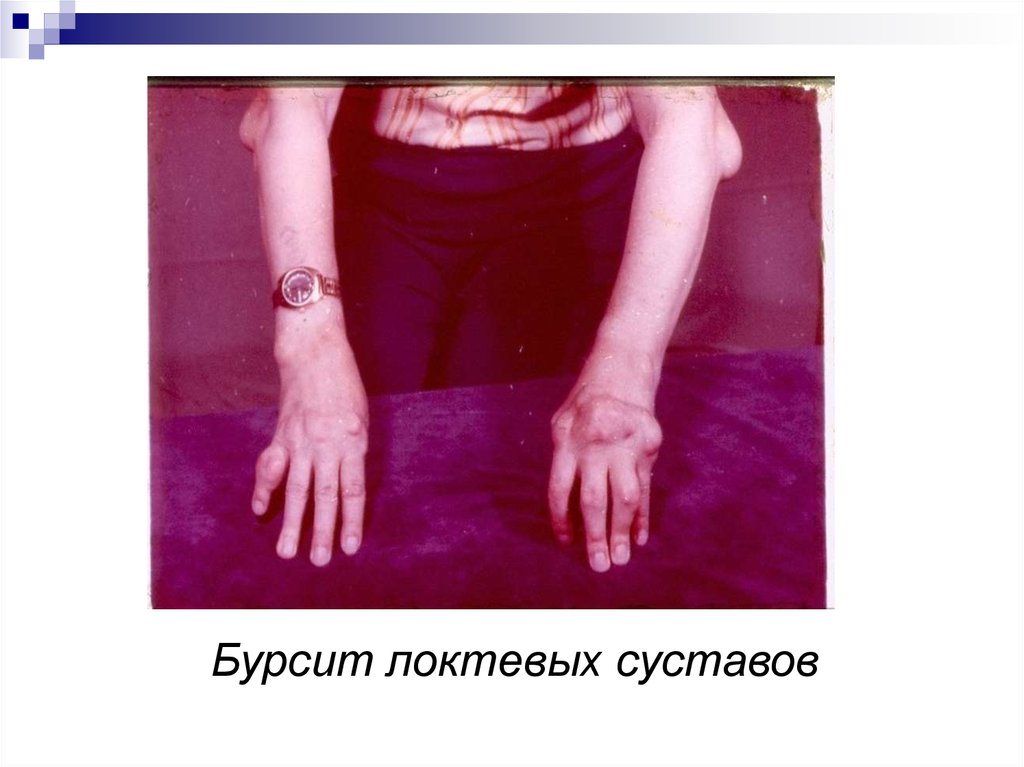
Бурсит локтевых суставов35. Классификационные критерии подагры (ACR/EULAR, 2015)
Шаг 1. Критерий «входа»По крайней мере, 1 эпизод припухания, боли
(болезненности) в периферическом суставе
или синовиальной сумке
Шаг 2. Достоверный критерий (если применимо, то
диагноз подагры устанавливается без применяя ниже
представленных критериев)
Определение кристаллов МУН в пораженном
суставе или синовиальной сумке (т.е., в
синовиальной жидкости) или в тофусе
Баллы
Шаг 3. Критерии (использовать, если достоверные
критерий не выявлен)
Клинические
Локализация атаки
Характеристика атаки
• Эритема в области пораженного сустава
• Не выносит прикосновения или давления на
пораженный сустав
• Выраженное ограничение объема движений в суставе
Временные характеристики атаки
Наличие > 2 характеристик (независимо от
проводимой противовоспалительной терапии)
• Максимальная боль <24 ч.
• Обратное развитие симптомов < 14 дней
• Отсутствие симптомов между атаками
Голеностопный или средний отдел стопы (как
вариант
моноили
олигоартикулярного
поражения без вовлечения I ПлФС)
1
Вовлечение I ПлФС (как вариант моно- или
олигоартикулярного поражения)
2
1 признак
1
2 признака
2
3 признака
3
Один типичный эпизод
1
Рецидивирующие типичные эпизоды
2
Arthritis & Rheumatology, 2015;67:2557–68
36. Классификационные критерии подагры (ACR/EULAR, 2015) (2)
БаллыКлинические (продолжение)
Подозрение на тофусы
• Подкожные узелки, расположенные в типичных местах
(в области суставов, на ушных раковинах, в области
локтевого сустава, пальцев стоп, в сухожилиях)
Лабораторные
• Уровень мочевой кислоты в сыворотке крови. (в
идеале мочевая кислота должна быть определена до
лечения или через > 4 недель от начала атаки (т.е., в
межприступный периода); если возможно, повторное
определение уровня мочевой кислоты
Присутствуют
4
<4 мг/дл (<0,24 ммоль/л)
-4
6 - <8 мг/дл (0,36 – <0,48 ммоль/л)
2
8 - <10 мг/дл (0,48 – <0,60 ммоль/л)
3
≥ 10 мг/дл (≥ 0,60 ммоль/л)
4
• Анализ синовиальной жидкости пораженного сустава
МУН не выявлены
-2
Визуализация
• Выявление депозитов МУН при УЗИ (двойной контур)
или при КТ
Присутствуют
4
• Выявление при рентгенографии кистей и/или стоп, по
крайней, 1 эрозии (симптом «пробойника»)
Присутствуют
4
Сумма баллов > 8 позволяет поставить достоверный диагноз подагры
Arthritis & Rheumatology, 2015;67:2557–68
37. Стратегия ведения больного с острой подагрической атакой
Обильное питье (соки из свежих ягод, фруктов, отвар из плодовшиповника, молоко)
средства, сдвигающие рН мочи в щелочную сторону: например,
БЛЕМАРЕН (содержит лимонную кислоту), применяют при
всех клинических вариантах болезни
Растворимость МК в щелочной моче улучшается, а
кристаллизация уратов в присутствии цитрата уменьшается
Временный отказ от мяса, рыбы, некоторых овощей (горох,
бобы, шпинат, цветная капуста)
Отказ от диуретиков
Категорически запрещен алкоголь
Соблюдение постельного режима
Купирование острого приступа
38.
Медикаментозное лечениеКупирование острого приступа подагры:
НПВП (диклофенак, вольтарен, фламакс, артрозилен)
Колхицин (по 0,5 мг 3-4 раза в сутки – при неэффективности
НПВП)
Аспирация синовиальной жидкости и введение ГКС
• внутрисуставное введение при поражении одного
или 2-х суставов
• невозможность назначить НПВП или колхицин
ГКС: системное назначение при
поражении суставов (в/м, перорально)
полиартикулярном
39. Лечение межприступной подагры и хронического подагрического артрита
А. ДИЕТА1.
2.
разрешается:
Нежирное мясо (курица, телятина, индейка), длительно проверенное
(удаление пуринов)
Все виды рыбы (без кожи)
Грибы
Продукты растительного происхождения (в том числе спаржа, цветная
капуста)
Обезжиренные молоко, сыры до 20% жирности, творог, для салатов –
йогуртовые заправки.
Растительное масло
Хлеб из муки грубого помола
Цитрусовые соки, кисели, клюквенный морс, зеленый чай, кофе, 1 бокал
сухого вина в день
исключить:
Морепродукты! (содержат большое количество пуринов), копченую рыбу,
икру, печень, сосиски, колбасы, майонез, соленые соусы, плавленые сыры,
булки, пирожки, пиво, крепкие алкогольные напитки, кока-колу, десерты
40. Лечение межприступной подагры и хронического подагрического артрита
Назначение антигиперурикемическогосредства – аллопуринола и других.
41. Аллопуринол (милурит, пуринол)
Таблетки по 100 мг, 300 мгУрикостатическое средство – ингибитор синтеза
мочевой кислоты.
Терапевтическая цель – растворение кристаллов
моноурата натрия и предотвращение нового
кристаллообразования.
НО! Это возможно только при достижении
поддержания уровня мочевой кислоты крови
ниже точки насыщения тканей, т.е. < 360
мкмоль/N или 6 мг/дл
42. Урикозурические средства – альтернатива аллопуринолу, но при сохраненной функции почек
I. Бензбромарон (дезурик, нормурат) 50-100мг 1 раз в день.
Достоверно снижает уровень мочевой
кислоты, но гепатотоксичен и противопоказан
при уролитиазе.
II. Блемарен: (лимонная кислота + цитрат
натрия+ калия гидрокарбонат).
Способствует растворению и выведению
солей мочевой кислоты. Применяется при
всех вариантах подагры.
43. Новые методы лечения подагры 1. Фебуксостат (Adenouric,Urolic)
непуриновый ингибитор ксантиноксидазы40 мг → 80 мг (эквивалент 300 мг аллопуринола) →
120 мг
Применяется при хронической подагре, аллергии на
аллопуринол, показан при легкой и умеренной ХБП.
контроль печеночных ферментов
44. Пеглотиказа (pegloticase) (в РФ пока нет)
пегилированная (соединенная с полиэтиленгликолем)модифицированная рекомбинантная
уриказа (конвертирует мочевую кислоту в
растворимый аллантоин)
одобрена FDA в 2010 г. для лечения
подагры, резистентной к другим
антигиперурикемическим препаратам
45. Моноклональные антитела к ИЛ-1ß
КАНАКИНУМАБ- полностью человеческое
моноклональное антитело IgGl к ИЛ-1ß –
нейтрализует его рецепторы, а также
продукцию медиаторов воспаления (ИЛ-6, ЦОГ2 и др.)
Торговое название «ИЛАРИС», назначается
150 мг п/к при первых симптомах обострения
подагрического артрита. Повторное введение
не ранее, чем через 14 дней.
46. Примеры формулировки диагноза
Подагра, хроническое течение, острый подагрическийартрит I плюснефалангового сустава правой стопы. ФК
II.
Подагра межприступная («интервальная»). Уратная
нефропатия. ХБП стадия C2, А1.
Хроническая тофусная подагра. ФК II. Уратная
нефропатия: уратный нефролитиаз. ХБП стадия С3а, А2.
Лимфопролиферативное заболевание (лимфома, …).
Вторичная подагра хронического течения. ФК I.
Тубулоинтерстициальный нефрит. ХБП С1, А1.
47. Для острого подагрического артрита нехарактерно:
1.2.
3.
4.
5.
Развитие максимального воспаления в
течение первых суток болезни
Поражение 3-4 суставов
Асимметричность поражения суставов
стоп
Стерильность синовиальной жидкости
Обратное развитие симптомов в
течение 7-10 дней
48. Для острого подагрического артрита нехарактерно:
1.2.
3.
4.
5.
Развитие максимального воспаления в
течение первых суток болезни
Поражение 3-4 суставов
Асимметричность поражения суставов
стоп
Стерильность синовиальной жидкости
Обратное развитие симптомов в
течение 7-10 дней
49. Резюме
Подагра –заболевание, связанное с осаждениемкристаллов мононатрия урата в тканях, обычно внутри и
вокруг суставов, что приводит к рецидивирующим острым и
хроническим артритам.
Острый артрит проявляется как моноартрит, чаще I
плюснефалангового сустава, с острой болью,
покраснением и припухлостью. Сустав становится горячим
на ощупь и напоминает инфекционный (гнойный) процесс.
Диагностика требует идентификации кристаллов в
синовиальной жидкости, а в межприступный период уровня мочевой кислоты в крови.
При острых приступах назначаются НПВП, колхицин, а для
профилактики обострений – аллопуринол или
урикозурические средства.



































 medicine
medicine