Similar presentations:
Трансплантация органов и тканей. Трансплантационная иммунология
1. История трансплантации
1900 - Алексис Каррель - базовая хирургичечкаятехника для пересадки органов
1933 - первая пересадка почки человеку -
Вороной, Украина
1954 - первая успешная пересадка почки человеку Мюррей и Меррил
1945-1960 - разработка технологии пересадки сердца -
Демихов
1967 - первая успешная пересадка печени человеку Старзл
1977 - первая успешная пересадка почки в Украине
1979 - начало использования Циклоспорина при
трансплантации
1996 - первая успешная пересадка печени в Украине
2. История трансплантации
1902 – АлексисКаррель –
сосудистый шов.
1912 – лауреат
Нобелевской
премии по
медицине
3. История
1970 – Жан Баррельоткрыл
иммуносупрессивный
эффект
циклоспорина А
4. Трансплантация сердца
Кристиан Барнардпересадил первым
в мире сердце в
1967 году
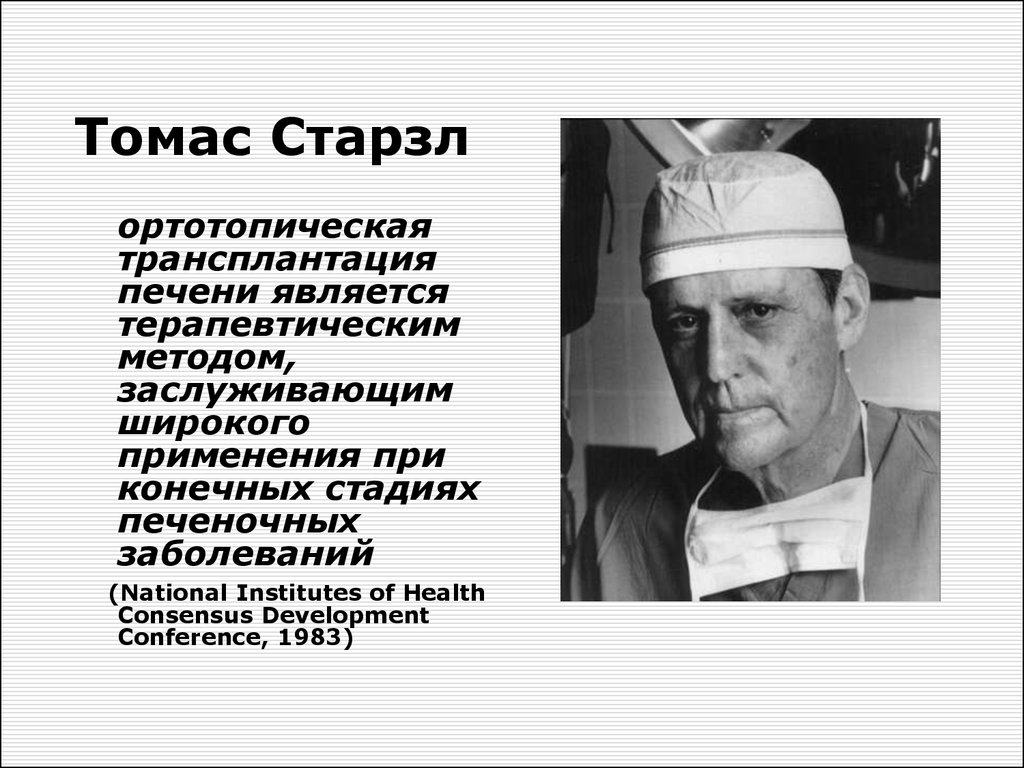
5. Томас Старзл
ортотопическаятрансплантация
печени является
терапевтическим
методом,
заслуживающим
широкого
применения при
конечных стадиях
печеночных
заболеваний
(National Institutes of Health
Consensus Development
Conference, 1983)
6. Терминология
Аутотрансплантация – пересадкасобственных тканей (органов)
Аллотрансплантация – пересадка органов
(тканей) в пределах одного
биологического вида
Ксенотрансплантация – пересадка в
пределах разных биологических видов
Изотрансплантация – пересадка между
идентичными близнецами
7. Трансплантационная иммунология
1908 – И. Мечников ввел терминтрансплантационная иммунология –
взаимодействие организма и
чужеродных клеток (тканей)
1923 – C. Willimson высказал
мнение о значении совместимости
донора и реципиента по группе
крови
8. Трансплантационная иммунология
1952 – Ж. Дюссе открыл комплексгистосовместимости
1960 – P. Medawar открыл роль
лимфоцитов в реакции отторжения
9. Селекция пары донор-реципиент
Селекция пары донорреципиентАнтигены гистосовместимости – HLA
Лимфоцитотоксический тест
(перекрестная проба, cross-match)
Группа крови – AB0
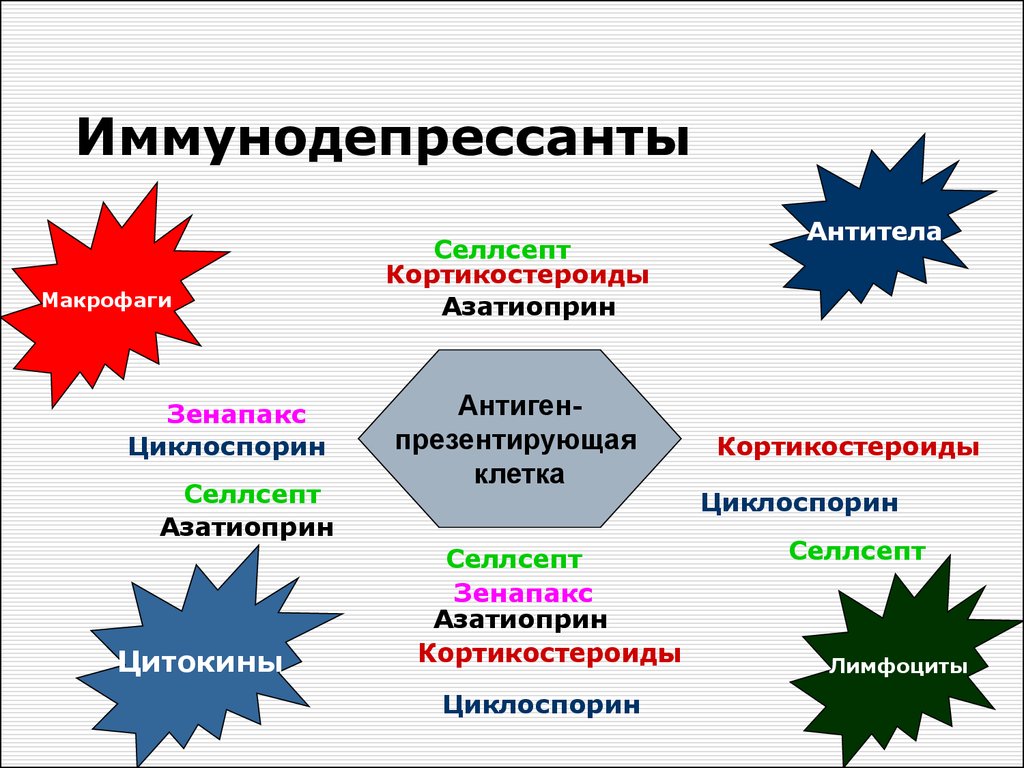
10. Иммунодепрессанты
МакрофагиЗенапакс
Циклоспорин
Селлсепт
Азатиоприн
Цитокины
Селлсепт
Кортикостероиды
Азатиоприн
Антигенпрезентирующая
клетка
Селлсепт
Зенапакс
Азатиоприн
Кортикостероиды
Циклоспорин
Антитела
Кортикостероиды
Циклоспорин
Селлсепт
Лимфоциты
11. Иммуносупрессия
Циклоспорин – тормозит активность Тлимфоцитов, действует на Т-хелперы,препятствует созреванию Т-киллеров
Глюкокортикоиды – угнетают активность
макрофагов, синтез комплемента и
цитотоксинов, снижают активность Тлимфоцитов
Азатиоприн (имуран) – угнетает
клеточный ответ, подавляет индукцию Ткиллеров
12. Потенциальные доноры
ЧМТ, инфаркт, опухоль,абсцесс мозга, стволовые и
мозжечковые
кровоизлияния, ишемия
13. Донор
Идентификация потенциальных доноровДиагностика смерти мозга
Получение согласия родственников
Кондиционирование
Стабилизация центральной гемодинамики
Нормализация функции почек
Отсутствие противопоказаний (сифилис,
гепатиты, СПИД)
14. Диагностика смерти мозга
Предварительные условияОбязательные тесты
Кома
Неврологические тесты
Отсутствие спонтанного дыхания
Дополнительные пробы –
транскраниальная сонография,
потребление кислорода,
панартериальная ангиография
15.
Больной с тяжелымпоражением головного мозга
Диагностика смерти мозга
Реаниматолог
Реаниматолог, транспланткоординатор
Получение согласия
Реаниматолог, транспланткоординатор, родственники
Забор органов
Трансплант-координатор,
трансплантолог
Трансплантация
Трансплантолог, транспланткоординатор
16. Забор органов
Мультиорганный забор – заборнескольких органов
Консервация органов
Охлаждение
Консервирующие растворы
Custodiol
Euro-Collins
Viaspan
17. Мультиорганный забор
Один донор:2 почки
Сердце
Печень – 2 реципиента – сплит-трансплантация
Легкие
Поджелудочная железа
Тонкий кишечник
Один донор – пять реципиентов
18. Мультиорганный забор органов
Временная линияДонорский этап, биопсия, оповещение
Подготовка реципиентов, сбор бригад, трансфузионных сред
back-table печени, сердца
Печень
Сердце
Типирование, back-table
почек и панкреас
Почка
Почка и поджелудочная железа
1
2
3
4
5
6
7
8
9
10
11
12
19. Временная линия
Кризы отторженияСверхострые – развиваются
немедленно после подключения
трансплантата в кровоток
реципиента
Острые – развиваются в срок до 1
месяца после трансплантации
Хронические – после одного месяца
после трансплантации
20. Кризы отторжения
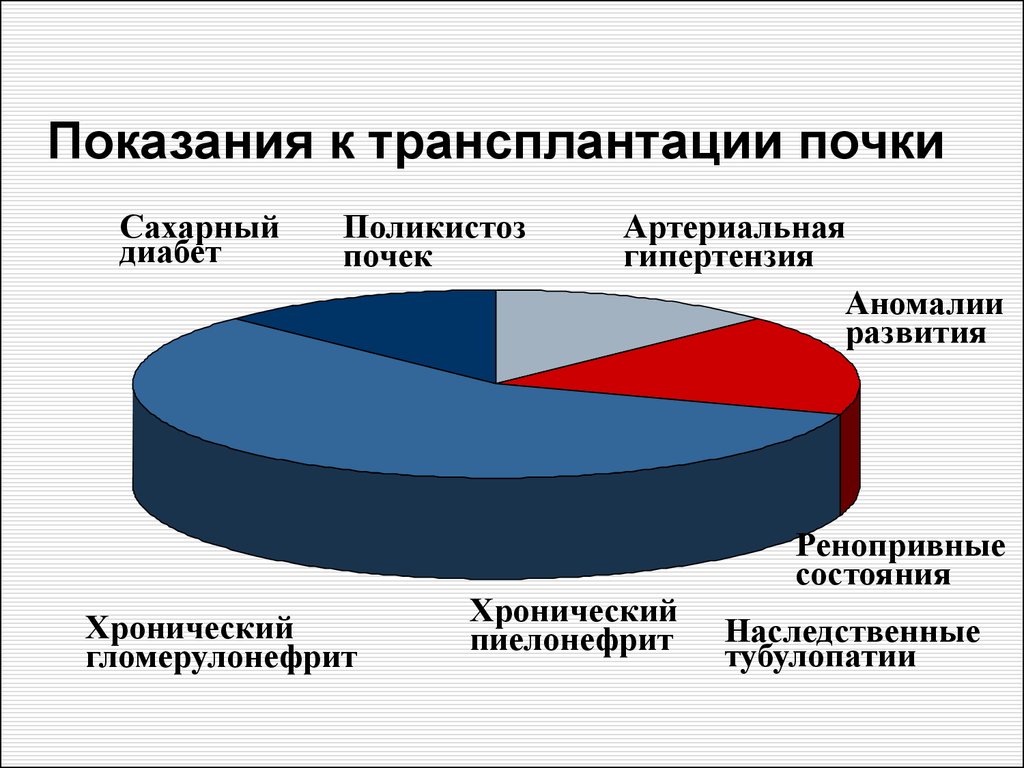
Показания к трансплантации почкиСахарный
диабет
Поликистоз
почек
Хронический
гломерулонефрит
Артериальная
гипертензия
Аномалии
развития
Хронический
пиелонефрит
Ренопривные
состояния
Наследственные
тубулопатии
21. Показания к трансплантации почки
История трансплантациипочки
1902 – венский хирург Э. Ульман –
трансплантация почки в
эксперименте
1933 – Ю.Ю. Вороной – первая
трансплантация трупной почки
человеку
22. История трансплантации почки
1951 – С. Дюбуа (Франция)разработал методику пересадки
почки на подвздошные сосуды с
имплантацией мочеточника в
мочевой пузырь
1954 – Д. Мюррей (Бостон)
трансплантация почки от близнеца
23. История трансплантации почки
Количество трансплантацийпочки в год
14000
12000
10000
8000
6000
4000
2000
0
США
З.Европа
Азия
В.Европа
СНГ
Украина
24. Количество трансплантаций почки в год
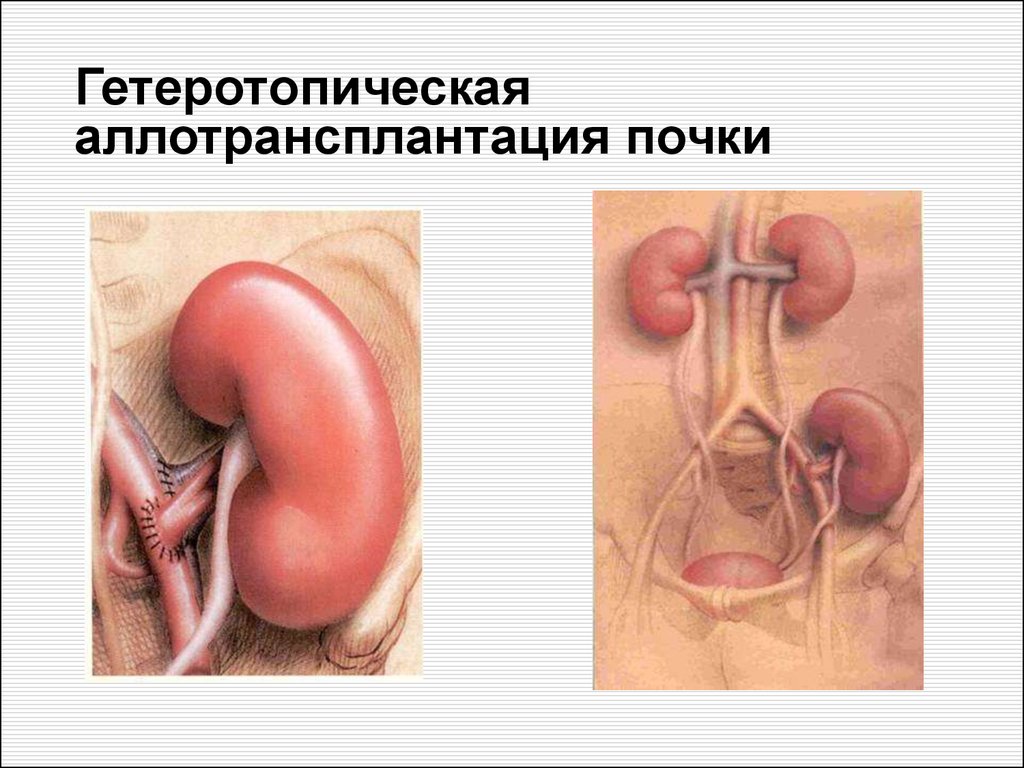
Гетеротопическаяаллотрансплантация почки
25. Гетеротопическая аллотрансплантация почки
Консервация почечногоаллотрансплантата
26. Консервация почечного аллотрансплантата
Реконструкция сосудовпочечного трансплантата
27. Реконструкция сосудов почечного трансплантата
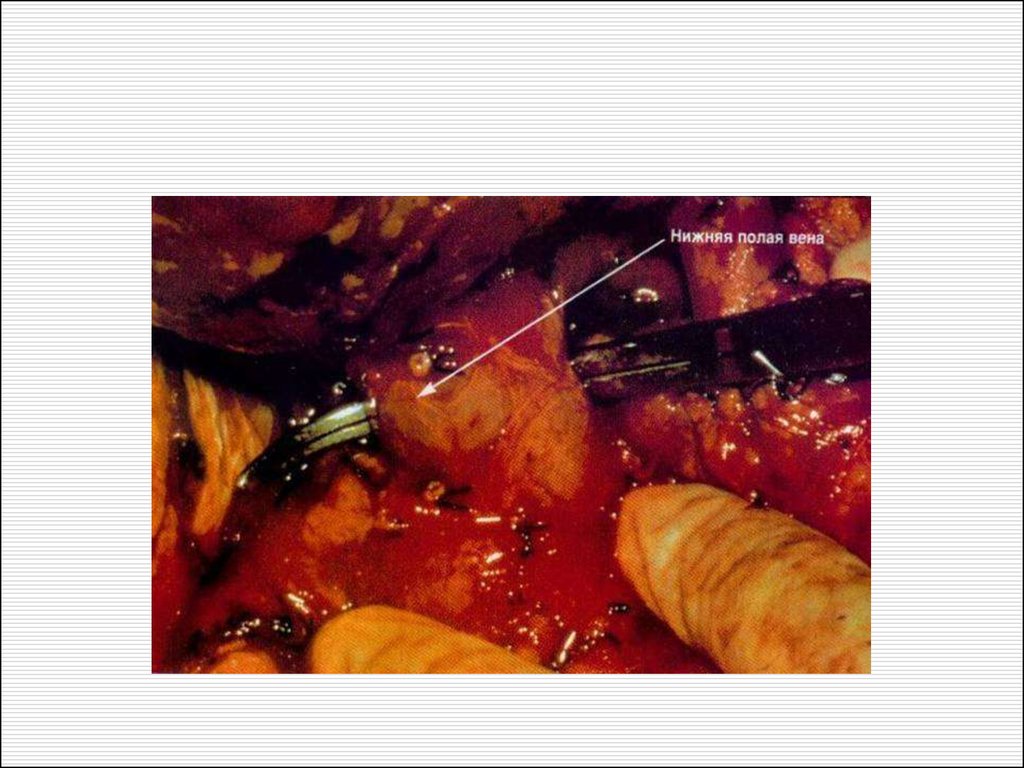
Аллотрансплантация почки.Донорский этап операции.
28. Аллотрансплантация почки. Донорский этап операции.
Этап аллотрансплантации почки.Вторичная тепловая ишемия
29. Этап аллотрансплантации почки. Вторичная тепловая ишемия
Показания к трансплантациипечени
Хронические заболевания печени в
терминальной стадии
первичный билиарный цирроз
хронический вирусный гепатит
портальный тромбоз
Нерезектабельные опухоли печени
гепатоцеллюлярный рак
гемангиоэндотелиома
Фульминантная печеночная недостаточность
острые вирусные и токсические гепатиты
Метаболические заболевания печени
болезнь Коновалова-Вильсона
Паразитарные заболевания
Эхинококкоз, Альвеококкоз
30. Показания к трансплантации печени
Протокол ПиттсбургскогоУниверситета
Подтверждение диагноза основного заболевания
(гистологическое исследование)
Определение выраженности процесса и временного
прогноза в плане реабилитации и жизни больного
Исключение возможности адекватного лечения
больного терапевтическими либо хирургическими
методами
Выявление патологии или аномалии со стороны
других органов, которые могут влиять на исход ОТП
Решение вопроса о возможности ОТП с
анатомической и технической точки зрения
Определение соответствия интеллектуального и
психического статуса кандидата
31. Протокол Питтсбургского Университета
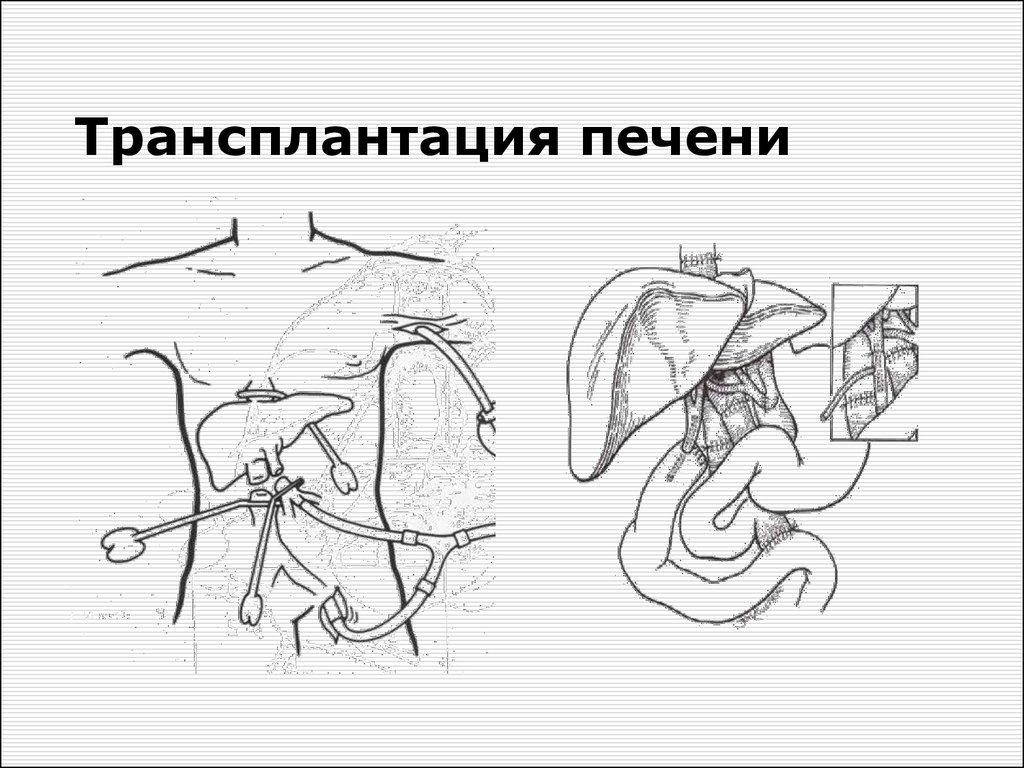
Трансплантация печени32. Трансплантация печени
33.
34.
35.
36.
37.
38.
39.
40.
Хирургическое лечениесахарного диабета
Трансплантация поджелудочной
железы
Транспалнтация β-клеток
41. Хирургическое лечение сахарного диабета
Трансплантация β-клеток:Улучшает углеводный обмен и стабилизирует
лабильные формы ИЗСД
Вызывает стойкую и длительную
стабилизацию офтальмологического статуса
- 82,14%
Уменьшает клинические проявления
диабетической полинейропатии - 88,1%
Улучшает течение диабетической
энтеропатии - 100%
Улучшает осморегулирующую функцию
почек - 75,6%
42. Трансплантация β-клеток:
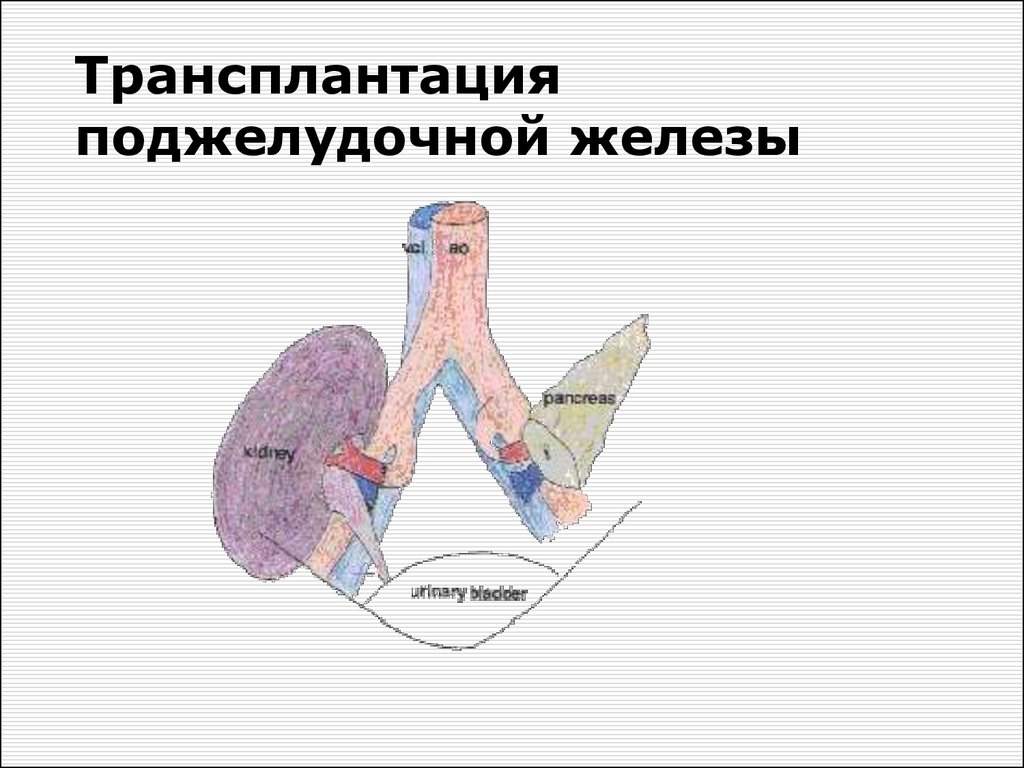
Трансплантацияподжелудочной железы
43. Трансплантация поджелудочной железы
Трансплантация сердцаКристиан Барнард
пересадил первым
в мире сердце в
1967 году
До настоящего
времени
выполнено более
60000
трансплантаций
сердца
44. Трансплантация сердца
Отдаленные результатытрансплантации сердца
Выживаемость более 1 года – 80%
Выживаемость более 10 лет – 50%
Максимальная продолжительность
жизни после операции - 23 года
45. Отдаленные результаты трансплантации сердца
Показания к трансплантациисердца
Дилятационная кардиомиопатия – 44%
ИБС
- 45%
Терминальные
Пороки сердца - 6%
стадии
сердечной
Прочие заболевания – 5%
недостаточности
Противопоказания:
Фиксированная легочная гипертензия
Активная инфекция
Онкозаболевания
46. Показания к трансплантации сердца
Классификация UNOS1А Инотропная или
механическая поддержка функции
сердца менее 30 дней без
улучшения, сопровождающаяся
осложнениями
1В Механическая или
медикаментозная поддержка более
30 дней без осложнений
2 -Все остальные пациенты,
ожидающие трансплантации сердца
47. Классификация UNOS
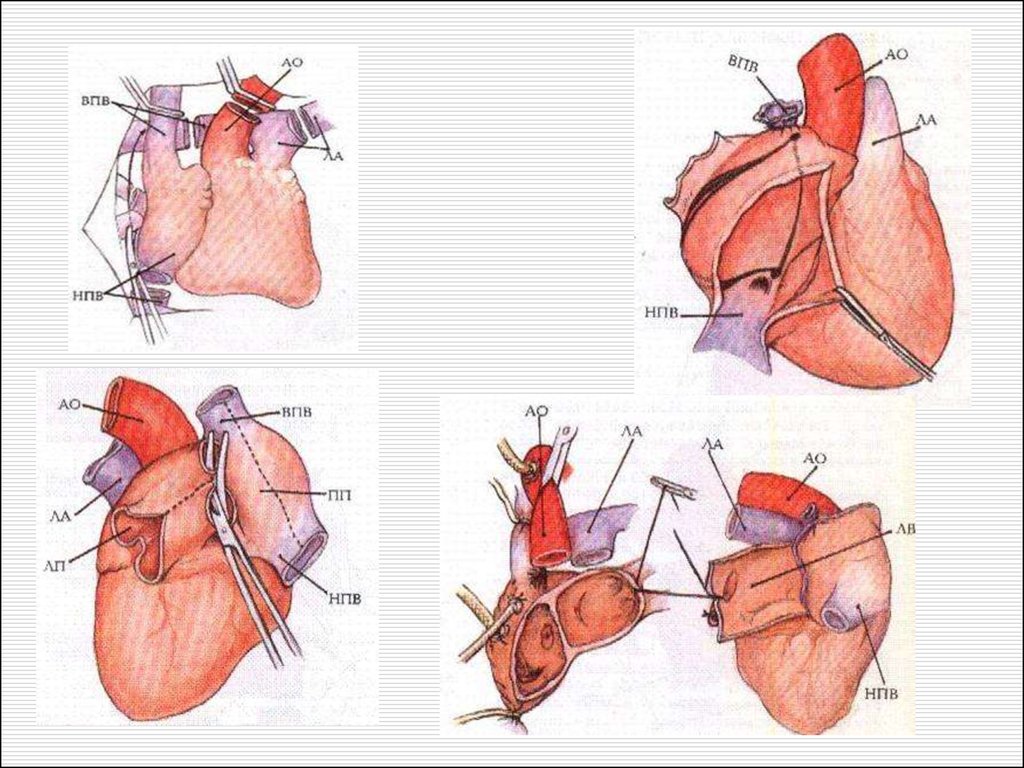
Временная линиямультиорганной трансплантации
27.01.03 – 18 часов
Донорский этап, биопсия, оповещение
Подготовка реципиентов, сбор бригад, трансфузионных сред
back-table сердца
Реперфузия сердца
Сердце
Типирование, back-table
почек
Почка
Почка 2
1
2
3
4
5
6
7
8
9
10
11
12
48. Потребности в трансплантации сердца на Украине
49. Информация о реципиенте
50. ЭХО-КС с допплером у реципиента до операции
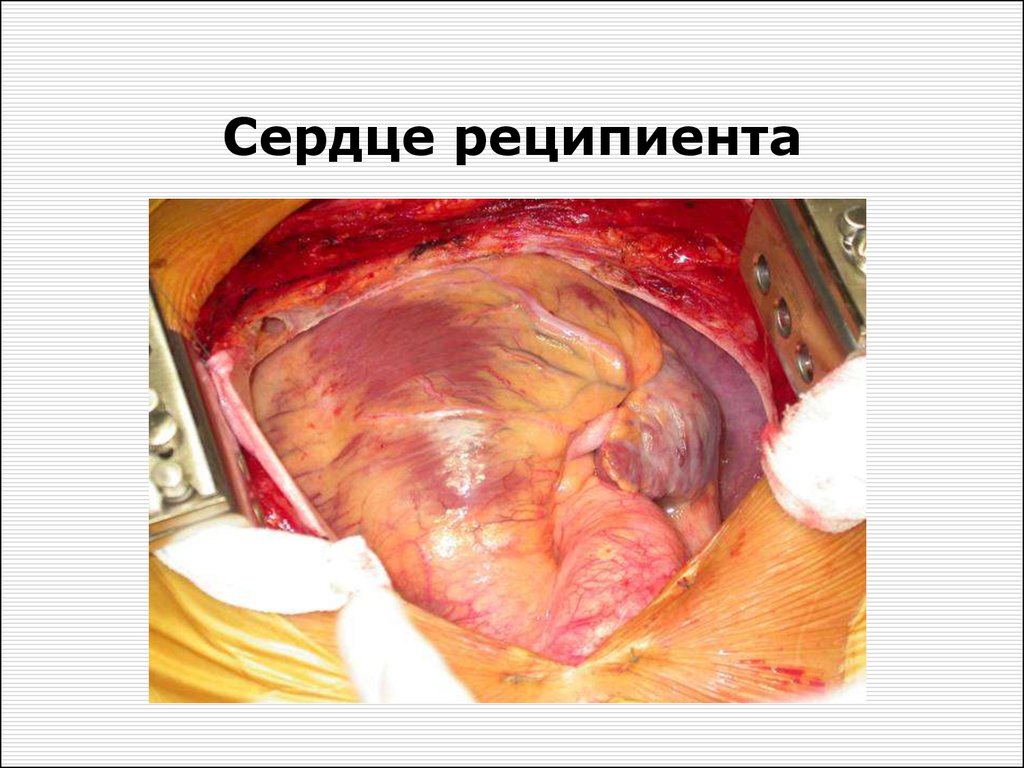
Сердце реципиента51. ЭХОКС с допплером у реципиента до операции
Этап операции: канюляция аорты,полых вен, начало ИК
52. ЭХОКС с допплером у реципиента до операции
Этап операции: идет ИК, общаягипотермия 32 С, сердце у реципиента
удалено
53. Мультиорганный забор органов
Сердце реципиента послеудаления
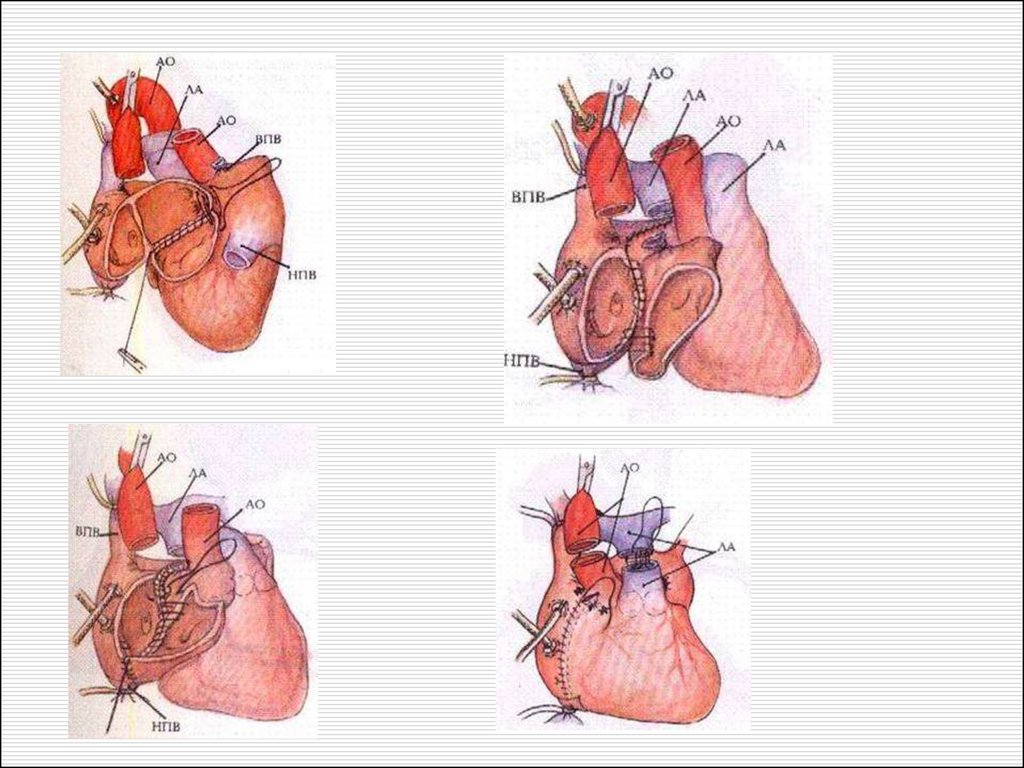
54. Временная линия мультиорганной трансплантации 27.01.03 – 18 часов
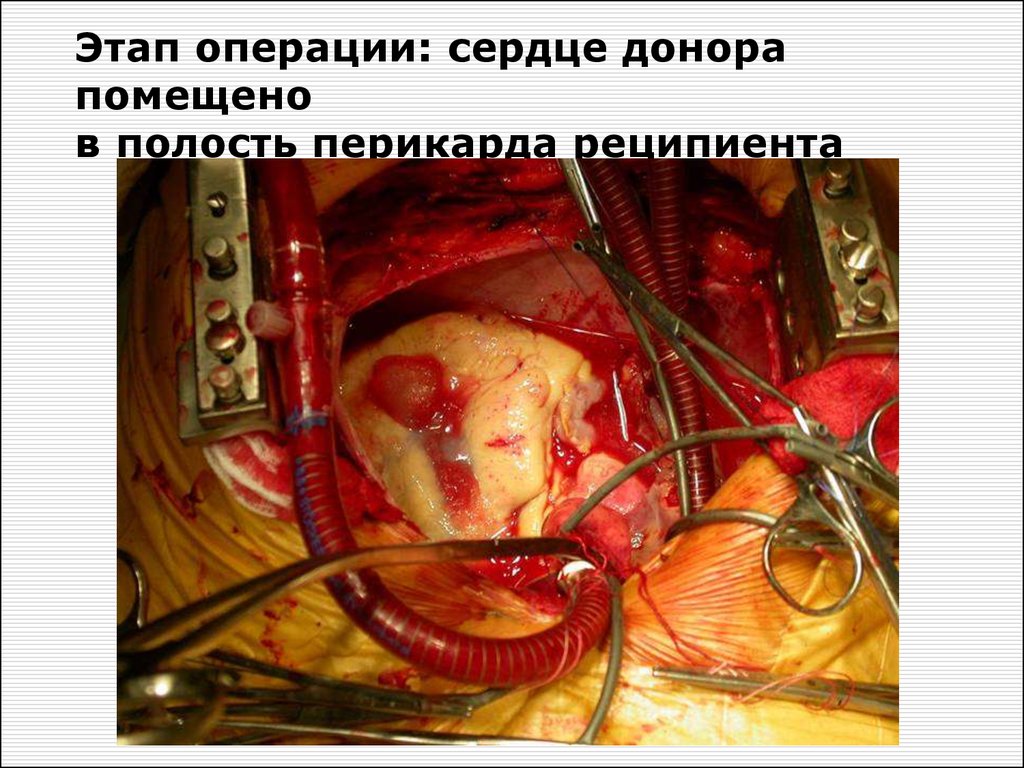
Сердце донора55.
Этап операции: сердце донорапомещено
в полость перикарда реципиента
56.
Подготовка левого предсердия донорскогосердца к анастомозированию с легочными
венами реципиента
57. Сердце реципиента
Анастомоз между правым предсердиемдонорского сердца и полыми венами
реципиента
58. Этап операции: канюляция аорты, полых вен, начало ИК
Шов аорты59. Этап операции: идет ИК, общая гипотермия 32 С, сердце у реципиента удалено
Основные диагностические критерииострого отторжения трансплантата
сердца
Увеличение диастолического размера ЛЖ
Нарушение диастолической функции ЛЖ
Нарушение наполнения желудочков по
рестриктивному типу
Увеличение правых отделов сердца
Увеличение степени недостаточности ТК
60. Сердце реципиента после удаления
Лечение острого кризаотторжения сердечного
трансплантата:
Пульс-терапия метипредом (4,75 г)
Увеличение дозировки селлсепта до 3 г
Увеличение дозировки неорала под
контролем С0
Плазмаферез
Вазапростан
61. Сердце донора
Кардиотропная терапия вовремя острого отторжения
Пульс-терапия для купирования
криза отторжения
Верапамил 80 мг – 3 раза в день.
Кордарон 200 мг 3 раза в день.
Сердечные гликозиды
Эналаприл в суточной дозе 40 мг
62. Этап операции: сердце донора помещено в полость перикарда реципиента
Терапия в отдаленные срокипосле трансплантации сердца
Иммуносупрессия
Антиаггреганты –
ИПАТОН
Антиатеросклеротическая
терапия
Антиоксиданты
Антиаритмическая терапия по
показаниям
63. Подготовка левого предсердия донорского сердца к анастомозированию с легочными венами реципиента
ЭХОКС через 9 месяцев послетрансплантации сердца
КДР 5.3 см.
КСР 3.4 см.
ФВ 65%
Давление
в ЛА 32 мм.рт.ст.
МЖП 1.4 мм
ЗСЛЖ 1.3 см.
64. Анастомоз между правым предсердием донорского сердца и полыми венами реципиента
Этический подход кдонорству состоит в
соблюдении свода правил,
обеспечивающих пользу
донору и реципиенту при
сохранении их автономии
65. Шов аорты
Реципиент•Информация
•Биоэнергетика
•Воздействие
на личность
Иммуносупрессия
Орган
66. Временная наружная предсердно-желудочковая электрокардиостимуляция донорского сердца после пуска кровотока, идет параллельное ИК
Специфика биоэтики втрансплантации
Общество
Медперсонал
Родственники
СМИ
Религия
Реципиент
Донор
Трансплантолог
Экономика
Юристы
67. Схема иммуносупрессии в раннем послеоперационном периоде
Человек – индивидуальность, частьобщества
Каждая личность - самоцель и ни в коем случае не
должна рассматриваться как средство для
осуществления каких бы то ни было задач, хотя бы
это были задачи всеобщего блага
Кант
Смерть мозга
Тело – отсутствие индивидуальности,
часть окружающей среды
68. ЭХОКС в первые сутки после трансплантации сердца
Наследуются деньги,недвижимость,
движимость…
Наследуются
органы ??????
69. ЭХОКС в первые сутки после трансплантации сердца
Можно ли завещать органы?Кому?
Какие?
Органы трупа
не принадлежат родственникам
не наследуются
Родственники не могут распоряжаться
органами трупа
70. ЭКГ больного на 2-е сутки после трансплантации сердца
Общественная мораль и законодательствосчитают этичным захоронение, кремацию
органов трупов, но создает барьеры для
трансплантации
В Запорожской области ежегодно
погибает 3-3.5 тыс. лиц трудоспособного
возраста
умирает более 20 тысяч пациентов с
терминальными поражениями сердца, печени,
легких, почек, поджелудочной железы
Этично ли не спасать живых людей
донорскими органами ???
71. Кардиотропная терапия в раннем послеоперационном периоде
Живое донорствоОрганы
Живое донорство
Родственное
Неродственное
Почки
Печень
Легкие
Поджелудочная
железа
Кишечник
72. Спонтанный синусовый ритм восстановлен на 4-е сутки после операции.
Специфика биоэтики в живойтрансплантации
Общество
Трансплантолог
Родственники
Риск
исхода
Реципиент
Донор
Экономика
Чувство долга
73. Стандартная ЭКГ на 7-е сутки после операции до диагностики криза отторжения
Новые направления в медицинесоздают новые моральноэтические принципы основанные
на вечных моральных
ценностях : «благо», «добро»,
«милосердие», «долг»,
«человеколюбие».
74. Результаты холтеровского мониторирования ЭКГ на 8-е сутки во время криза отторжения
Смерть может служить продлениюжизни? Жизнь любой ценой?
Кто вправе решать за донора
возможность посмертного забора
органов?
Ваше отношение к живому
донорству?
Могут ли родственники в состоянии
стресса решать сложные этические
проблемы?
Вы согласны заполнить донорскую
карту?





























































 medicine
medicine