Similar presentations:
Заболевания пищеварительной системы
1. Заболевания пищеварительной системы.
2019гАрхангельск
2. Анатомия ЖКТ
3. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое рецидивирующее многосимптомное заболевание, обусловленное
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – этохроническое рецидивирующее многосимптомное заболевание,
обусловленное спонтанным, регулярно повторяющимся забросом
в пищевод желудочного и/или дуоденального содержимого,
приводящим к поражению нижнего отдела пищевода.
Снижения тонуса нижнего
сфинктера пищевода.
Повышение внутрибрюшного
давления.
Диафрагмальная грыжа.
Торопливое и обильное
употребление пищи
Избыточное употребление
продуктов, богатых
животными жирами,
продуктов, жареные блюда,
острые приправы,
газированные минеральные
воды.
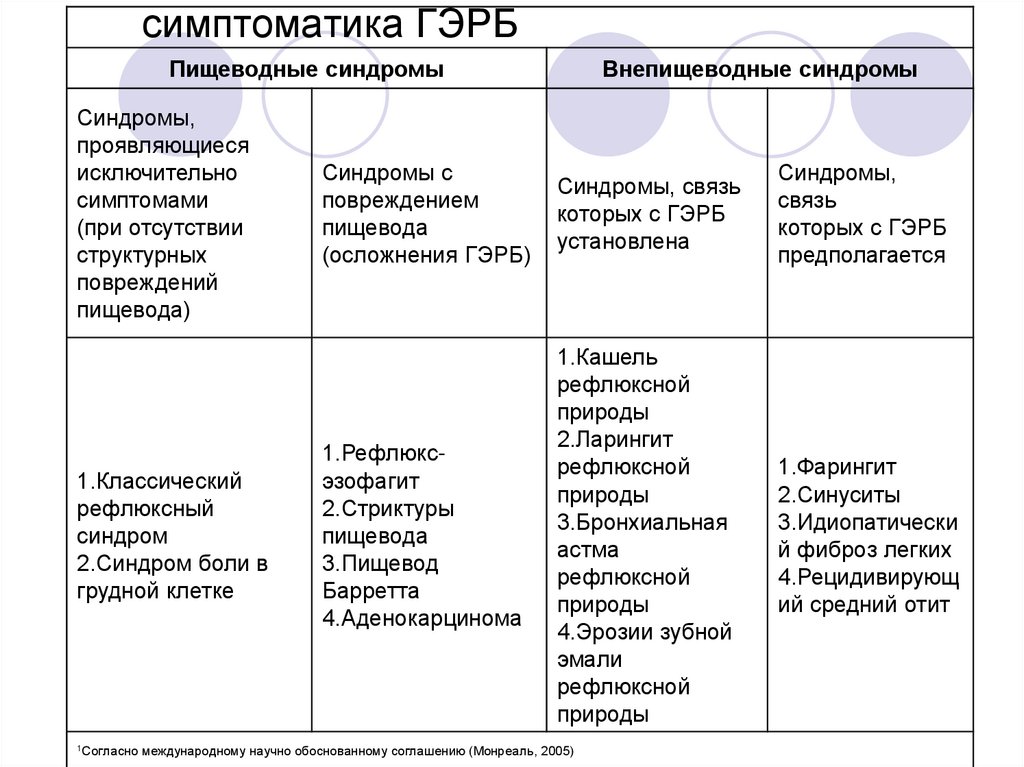
4. симптоматика ГЭРБ
Пищеводные синдромыСиндромы,
проявляющиеся
исключительно
симптомами
(при отсутствии
структурных
повреждений
пищевода)
1.Классический
рефлюксный
синдром
2.Синдром боли в
грудной клетке
1Согласно
Внепищеводные синдромы
Синдромы с
повреждением
пищевода
(осложнения ГЭРБ)
Синдромы, связь
которых с ГЭРБ
установлена
Синдромы,
связь
которых с ГЭРБ
предполагается
1.Рефлюксэзофагит
2.Стриктуры
пищевода
3.Пищевод
Барретта
4.Аденокарцинома
1.Кашель
рефлюксной
природы
2.Ларингит
рефлюксной
природы
3.Бронхиальная
астма
рефлюксной
природы
4.Эрозии зубной
эмали
рефлюксной
природы
1.Фарингит
2.Синуситы
3.Идиопатически
й фиброз легких
4.Рецидивирующ
ий средний отит
международному научно обоснованному соглашению (Монреаль, 2005)
5. Лечение рефлюксной болезни
Для контроля симптомов и лечения осложнений ГЭРБ используютсяингибиторы протонной помпы:
омепразол 20 мг х 2 раза в день
лансопразол 30 мг (эпикур) х 2 раза в день
пантопразол 40 мг (нольпаза, контролок, санпраз) х 2 раза в день
рабепразол (париет, зульбексх 20 мг х 2 раза в день или разо 40
мг х 1 раза в день)
эзомепразол 20–40 мг (эманера, нексиум) х 2-1 раз в день
назначаются 1–2 раза в сутки за 30–60 минут до приема пищи.
Длительность основного курса терапии составляет не менее 6–8
недель.
при желчном рефлюксе урсодезоксихолевая кислота
прокинетики (домперидон, метоклопрамид).
для кратковременного купирования симптомов (изжоги, отрыжки) антациды. Гавискон форте (1-2 чайные ложки через 30-40 минут
после еды и пред сном), фосфалюгель (по 1-2 пакета 2-3 раза
после еды и на ночь).
6. Гастрит.
Причины возникновения:алиментарный фактор (погрешности
питания)
токсическое повреждение слизистой
желудка (ядами, алкоголем,
лекарственными препаратами)
патогенная флора- хеликобактер
аутоиммунные процессы
профессиональные факторы
7. Основные клинические формы гастрита.
Острый гастритХронический гастрит
8. Острый гастрит
острое воспаление слизистой оболочкижелудка, которое появляется под
воздействием химических, механических,
термических или бактериальных факторов.
Проявляется гастрит в частичном
повреждении поверхностного эпителия
слизистой и железистого аппарата, и в
дальнейшем развитием в ней
воспалительных изменений.
Клиника: тяжесть, боли в желудке; тошнота и
рвота
Лечение острого гастрита- симптоматическое.
9. Хронический гастрит группа хронических заболеваний, которые морфологически характеризуются наличием воспалительных и
дистрофических процессов вслизистой оболочке желудка, прогрессирующей
атрофией, функциональной и структурной перестройкой
с разнообразными клиническими признаками.
Методы диагностики хронического гастрита:
Эндоскопический с морфологической оценкой
биоптатов.
Диагностика Helicobacter pylori
Определение кислотообразующей и
кислотонейтрализующей функций желудка
(внутрижелудочная рН-метрия)
Рентгенологический.
10. Принципы лечения хронического гастрита
Хронический антральный гастрит, ассоциированный сHelicobacter pylori
эрадикация Helicobacter pylori
Хронический реактивный гастрит
Причиной гастрита является заброс (рефлюкс) дуоденального
содержимого в желудок. При дуоденогастральном рефлюксе
повреждающее воздействие на слизистую оболочку желудка
оказывают желчные кислоты и лизолецитин.
При лечении рефлюкс-гастрита используют:
Висмута трикалия дицитрат (120 мг 4 раза или 240 мг 2 раза в
день в течение 28 дней);
Сукральфат (вентер) 500–1000 мг 4 раза в день
Препараты урсодезоксихолевой кислоты (10 мг/кг/сут) в течение
1–1,5 месяцев;
Для нормализации моторной функции – прокинетики,
регуляторы моторной функции, спазмолитики (итоприда
гидрохлорид, метоклопрамид,
домперидон, тримебутин, мебеверин, альверина
цитрат, гиосцина бутилбромид).
11. Язвенная болезнь, ассоциированная с Helicobacter pylori
хроническое рецидивирующеезаболевание, основным
морфологическим проявлением
которого является язва желудка
или двенадцатиперстной кишки, как
правило, развивающаяся на фоне
хронического гастрита,
ассоциированного с Helicobacter
pylori.
12. Клиническая картина
бессимптомного течения до яркойвыраженности клинических проявлений: боли
тупые, распирающие, жгучие, острые
сжимающие часто натощак или ранние (при
ЯБ желудка), ночные, поздние (при ЯБ 12
п.к.), облегчение может натупить после
приема щелочей
диспептические расстройства (тошнота,
рвота, отрыжка и изжога, запоры, аппетит
обычно сохранен, но могут испытывать
чувство голода (при ЯБ 12 п.к.))
13. Осложнения:
1.Язвенное кровотечение:проявляются рвота малоизмененной
кровью и/или содержимым по типу
«кофейной гущи»;
мелена и/или черный кал при
пальцевом исследовании прямойкишки;
коллаптоидное состояние.
14. Осложнения:
2. перфорация;3. пенетрация, проникновение (или распространение)
язвы за пределы стенок желудка или
двенадцатиперстной кишки в смежные органы и
ткани. Язвы задней стенки двенадцатиперстной
кишки и постбульбарные язвы пенетрируют в головку
поджелудочной железы, реже — в желчные пути,
печень, печеночно-желудочную связку и очень редко
— в толстую кишку и ее брыжейку. Язвы желудка
проникают в малый сальник и тело поджелудочной
железы ;
4. стеноз (компенсированный, субкомпенсированный,
декомпенсированный);
5. малигнизация.
15. Методы диагностики язвенной болезни
Клинический.Эндоскопический, при язве желудка в обязательном
порядке для исключения малигнизации – прицельная
биопсия (5–7 фрагментов) дна и краев язвы.
Рентгенологический, для выявления осложнений
(пенетрация, перфорация, стеноз, малигнизация).
По показаниям – определение кислотообразующей и
кислотонейтрализующей функций желудка
(внутрижелудочная pH-метрия).
16. Методы диагностики инфекции Helicobacter pylori
Антител в крови на H. pylori .Анализ кала на хеликобактер пилори, с целью выявления в нем
антигенов, принадлежащих H. Pylori.
Эндоскопическое обследование, позволяющее рассмотреть
через эндоскоп стенки пищевода и желудка и взять на
исследование образцы их тканей. Такой анализ хеликобактер
пилори как биопсия позволит определить ее наличие в стенках
ЖКТ.
Дыхательный тест на хеликобактер. Для проведения теста
пациент принимает внутрь вещество с мечеными атомами
углерода. Вещество разлагается в желудке при наличии в нем
бактерий H. Pylori, а с выдыхаемым воздухом выделяется
радиоактивный углерод, который фиксируется специальным
устройством.
17. Первая линии антихеликобактерной терапии
Один из ингибиторов протонной помпы встандартной дозировке (омепразол 40 мг,
лансопразол 60 мг, пантопразол 40 мг,
эзомепразол 40 мг, рабепразол 40 мг в день)
амоксициллин (1000 мг 2 раза в день)
кларитромицин (500 мг 2 раза в день)
или джозамицин (1000 мг 2 раза в день)
Использование высоких доз ИПП (двойная
доза два раза в день) повышает
эффективность трехкомпонентной терапии.
18.
Второй вариант (четырехкомпонентная терапия).Препараты, используемые при первом варианте
(один из ИПП в стандартной дозировке,
амоксициллин в сочетании с кларитромицином или
джозамицином, или нифурателем) с добавлением
четвертого компонента – висмута трикалия
дицитрата 120 мг 4 раза в день или 240 мг 2 раза в
день продолжительностью 10–14 дней.
Третий вариант (при аллергии к препаратам
пенициллинового ряда) – классическая
квадротерапия. Один из ИПП в стандартной
дозировке, висмута трикалия дицитрат по 120 мг 4
раза в день, метронидазол по 500 мг 3 раза в день,
тетрациклин 500 мг 4 раза в день в течение 10–14
дней.
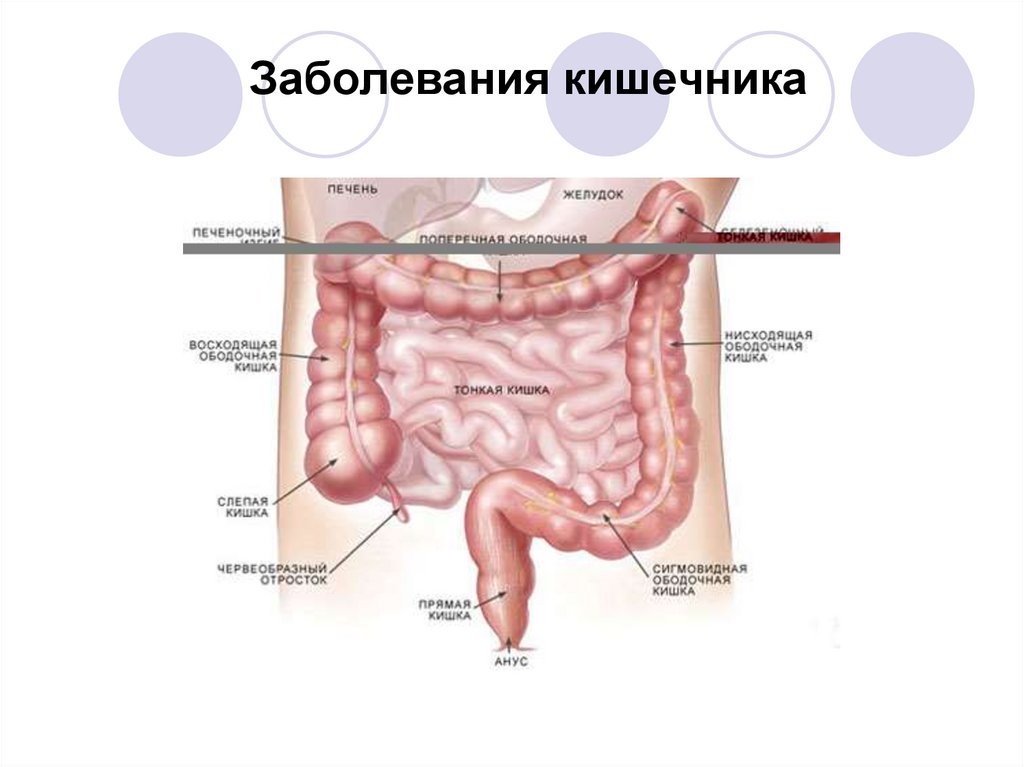
19. Заболевания кишечника
20. Факторы риска при заболеваниях кишечника.
алиментарный факторпищевая аллергия
глистные инвазии, празиты, гельминты,
амебы, лямблии
экзогенные и эндогенные токсины
нарушение функции пищеварительных желез
как исход острой формы
возбудители кишечных инфекций (шигеллы,
сальмонеллы, гонококки и др.)
патологические грибки
злоупотребление лекарственными
средствами (антибиотиками, слабительными)
21. ПАТОГЕНЕЗ
Выделяют следующие основные механизмы патогенезахронического колита:
- Изменение микробной флоры, связанные с
размножением бактерий в тонкой кишке вследствие
нарушения пищеварения, моторики и
пищеварительно-транспортного конвейера.
- Расстройство всех видов обмена веществ (особенно
белка и жиров) из-за нарушения функции тонкого
кишечника.
"Пусковым" патогенетическим механизмом считают
дисбактериоз кишечника, возникающий при действии
одного или нескольких из вышеперечисленных
этиологических факторов.
22. Основные клинические формы и варианты течения энтеритов, колитов.
1. Латентная, или компенсированная форма.Клинические признаки отсутствуют, нарушения
нормального состава кишечной микрофлоры
выявляют при лабораторном исследовании.
2. Местная, или субкомпенсированная. Локальные
воспалительные изменения в кишечнике (дуоденит,
энтерит, колит).
3. Декомпенсированная форма с генерализацией
дисбактериоза. Наблюдается выраженная
интоксикация, бактериемия с возможным исходом в
сепсис, абсцессы, в других органах, особенно при
стафилококковом дисбактериозе.
23.
Клиническая картина складывается из 2-хсимптомокомплексов:
1) местный энтеральный синдром,
обусловленный нарушением пристеночного и
полостного пищеварения (мальдигестия);
2) общий энтеральный синдром, связанный с
нарушением всасывания (мальабсорбции) и
проявляющийся изменением общего
состояния организма из-за расстройства всех
видов обмена веществ.
24. Медикаментозное лечение.
антибактериальная терапия, противогрибковыепрепараты и препараты нитрофуранового ряда.
эубиотики для восстановления нормальной
микрофлоры кишечника курсами, по полтора-два
месяца каждый квартал в году.
восстановление двигательной функции кишечника:
при поносах назначаются прокинетики,
обволакивающие средства и адсорбенты; при
запорах иногда назначаются спазмолитики, в
некоторых случаях лекарственные слабительные.
вяжущие и обволакивающие средства
холинолитики (препараты белладонны, атропина
сульфат) или спазмолитики при спастическом колите.
уголь активированный (по 0,25-0,5 г 3-4 раза в день),
пищеварительные ферменты.
25. Невирусные гепатиты.
диффузное воспалительно-дистрофическоехроническое поражение печени различной
этиологии, морфологически
характеризующееся дистрофией печеночных
клеток и умеренным фиброзом портальных
трактов при сохранении дольковой структуры
печени.
понятие "хронический гепатит" обусловлено
длительностью заболевания: условная
граница хронизации составляет 6 мес.
26. Основные клинические симптомы.
Астеновегетативный синдром: слабость, повышеннаяраздражимость, снижением памяти, интереса к окружающему.
Диспепсический синдром: понижение аппетита, изменение
вкуса, при хроническом алкоголизме - снижение толерантности
к алкоголю: чувство горечи во рту, особенно характерен
метеоризм, тупая ноющая боль в правом предреберье, чувство
тяжести: отрыжка горечью, воздухом, рвота, стул чаще жидкий.
Холестатический синдром: темный цвет мочи, светлый кал,
кожный зуд, желтуха.
Синдром малой печеночной недостаточности: развивается
печеночная желтуха, кроме того, нарушается синтез белков
печенью и инактивация альдостерона - это приводит к отекам,
может быть геморрагический синдром из-за нарушения синтеза
белков крови.
Гепатомегалия.
Спленомегалия - чаще при активной форме гепатита.
бывает лихорадка, аллергическая сыпь, перикардит, нефрит.
27. Лечение
Сейчас в клинической практике эссенциальные фосфолипиды широкоиспользуются при неалкогольном стеатогепатите, токсических
поражениях печени, в качестве прикрытия при приеме гепатотоксичных
лекарств, но эффективность остается под сомнением. Кроме того, при
активных гепатитах их применение требует осторожности, либо отказе
от использования, поскольку это может способствовать усилению
активности процесса и усилению холестаза.
К фосфолипидам относятся:
Эссенциале Н, Эссенциале фортеН Состав: эссенциальные
фосфолипиды.
Эссливер Форте Состав: эссенциальные фосфолипиды, витамины (В1,
В2, В6, Е, РР, В12)
Фосфонциале Состав: Липоид С100, Силимарин (экстракт расторопши)
Гепагард Состав: эссенциальные фосфо- липиды, витамин Е
Фосфоглив Состав: фосфолипиды, тринатриевая соль
глицирризиновой кислоты (противовирусное и иммуномодулирующее
действие)
Резалют Состав: Липоид PPL 600, в составе которого: триглицериды
средней цепи, фосфолипиды, глицерола моно/ диалконат, масло
соевое, витамин Е.
28. Лечение печени аминокислотами Адеметионин
Гептрал, Гептор- жировой гепатоз
- хронический и токсический гепатит,
- абстинентный синдром с депрессией.
29. Таблетки - желчные кислоты
Урсодезоксихолевая кислотаОказывает желчегонное действие, поэтому противопоказан при
наличии рентгенположительных (с высоким содержанием
кальция) желчных камней, снижает насыщенность желчи
холестерином (до полного растворения холестериновых
камней), вызывает повышение панкреатической и желудочной
секреции.
УДХК является наиболее эффективным средством для лечения
первичного билиарного цирроза, первичного склерозирующего
холангита. Патогенетическая терапия урсодезоксихолевой
кислотой проводится пациентам с вирусными гепатитами при
отягощающих факторах - при беременности, алкогольновирусном поражении печени, гемофилии, в подростковом
возрасте, при онкогематологических заболеваниях, нарко- и
токсикомании.
Урсофальк Урсосан Урослив Урсодез Урдокса Ливодекса
30. дискинезия желчевыводящих путей и желчного пузыря
Дискинезия желчевыводящих путей ижелчного пузыря — это функциональное
расстройство двигательной функции
желчного пузыря и внепеченочных протоков.
Причины заболевания — нарушение функции
центральной нервной системы, различные
болезни внутренних органов, перенесенные
инфекции, нарушения режима питания,
интоксикация организма и аллергия.
Различают гипотоническую и
гепертоническую формы дискинезии
желчного пузыря. В первом случае пузырь
плохо сокращается и желчь из него
постоянно вытекает. Во втором случае
пузырь сокращен и не выделяет желчи.
31. холецистит
Холецистит - воспалительное заболевание стенкижёлчного пузыря, сочетающееся с моторнотоническими нарушениями желчевыводящей
системы.
Причина - нарушение оттока жёлчи и её застой,
заболевание обычно возникает на фоне
желчнокаменной болезни или дискинезии
желчевыводящих путей; с другой стороны,
хронический воспалительный процесс в жёлчном
пузыре всегда сопровождается нарушением его
моторно-эвакуаторной функции и способствует
формированию камней.
Связано это с малоподвижным образом жизни,
характером питания (избыточное употребление
богатой животными жирами пищей - жирное мясо,
яйца, масло), ростом эндокринных нарушений
(ожирение, сахарный диабет). Женщины болеют в 4
раза чаще, чем мужчины, это связано с приемом
оральных контрацептивов, беременностью.
32. Клинические проявления
Симптомы: болевой синдром, которыйвозникает в области правого подреберья,
реже — одновременно или даже
преимущественно в подложечной области.
Боль чаще иррадиирует в правую лопатку,
ключицу, плечевой сустав и плечо, реже в
левое подреберье, имеет ноющий характер,
продолжается в течение многих часов, дней,
иногда недель. Обострению болевого
приступа обычно сопутствуют повышение
температуры тела, тошнота, рвота, отрыжка,
понос или чередование поносов и запоров,
вздутие живота, чувство горечи во рту, общие
невротические расстройства.
33. Лечение острого холецистита.
Больные острым холециститом, подлежатгоспитализации в хирургический стационар.
Абсолютным показанием к хирургическому лечению
является подозрение на перфорацию, гангрену,
флегмону пузыря.
При отсутствии осложнений - выжидательная тактика
с применением антибиотиков широкого спектра
действия: гентамицин 3-5 мг\кг\сут, цефазолин 24г\сут
В легких случаях оперативное лечение проводится в
первые 6—12 часов с момента поступления в
стационар (после предоперационной подготовки).
Если физическое состояние больного требует более
интенсивной и длительной предоперационной
подготовки — в сроки от 12 до 48 часов.
34. Лечение хронического холецистита
Малокалорийная пища, содержащаяКратность приёма пищи — 5—6 р/сут
небольшими порциями.
Урсодезоксихолевая кислота (урзофалк) - 810 мг/кг/сут в 2—3 приёма внутрь в течение
длительного времени (до 2 лет).
миотропные спазмолитики (но-шпа по 2
таблетки 3 раза в день, папаверин 2мл 2 %
раствора в/м 2-3 раза в день, анальгетики
(анальгин, баралгин).
При наличии признаков гипотонии желчного
пузыря и при отсутствии конкрементов
назначают: желчегонные препараты:
аллохол, холензим, фитотерапию.
35. Желчнокаменная болезнь
заболевание, при котором в желчном пузыреи желчных протоках из холестерина,
пигментов и известковых солей образуются
камни, которые вызывают закупорку желчных
протоков и инфекционно-воспалительный
процесс.
По химическому составу различают камни
холестериновые, пигментные, известковые,
сложные холестерино-пигментноизвестковые.
36. Причины возникновения ЖКБ
Способствуют камнеобразованию ·- наследственность; ·
- пожилой возраст
- особенности обменных процессов в
организме;
- ожирение;
- пищевые привычки;
- сидячий образ жизни;
- застой желчи;
- инфекция желчного пузыря и желчных путей.
37. Клинические признаки
Боль в правом подреберье, горечь во рту,изжогу, жидкий стул.
Течение болезни складывается из приступа и
межприступного периода. Приступ
желчнокаменной болезни - билли колика развивается при внезапном возникновении
препятствия на пути оттока желчи из печени в
желчный пузырь.
Желчнокаменная болезнь у женщин
встречается чаще, чем у мужчин.
38. Спровоцировать билиарную колику могут:
резкие физические движения;отрицательные эмоции;
работа в наклонном положении;
употребление жирной и острой пищи;
обильное употребление жидкости.
39. Билиарная колика
Основной симптом - сильная боль, локализующаясяв правом подреберье, но может распространяться в
область спины и правой лопатки, плечо, шею,
челюсть, лобную область, правый глаз.
Боль бывает такой интенсивности, что возможна
потеря сознания или болевой шок.
Если камень попадает в общий желчный проток и
закупоривает его, то развивается механическая
желтуха, кал становится светлым (лишенным
желчных пигментов), моча темнеет вследствие
наличия в ней желчных пигментов.
Иногда возникает рефлекторная тошнота, рвота
желчью, быстрое повышение температуры тела.
40. Лечение ЖКБ
При бессимптомном течении наиболеецелесообразно придерживаться тактики наблюдения
пациента без активного лечения
Образ жизни, питание: поддержание нормальной
массы тела и рациональный стиль питания
лечение ЖКБ, протекающей с клинической
симптоматикой, холецистэктомия.
средством для перорального растворения камней –
препараты урсодеоксихолевой кислоты (УДХК).
Однако они эффективны лишь у ограниченной части
пациентов (порядка 10% от всех пациентов с ЖКБ)
41. Хронический панкреатит
прогрессирующее хроническоевоспалительное заболевание
поджелудочной железы,
проявляющееся хроническим
воспалительно-дегенеративным
процессом железистой ткани, в
результате которого развивается
склероз органа с утратой его экзо- и
эндокринной функции.
42. ЭТИОЛОГИЯ
Хронический панкреатит является полиэтиологическимзаболеванием. Острый панкреатит может предшествовать
хроническому. Чаще всего хронический панкреатит
формируется постепенно в результате воздействия
определенных факторов:
Бессистемное нерегулярное питание.
Частое употребление острой и жирной пищи.
Хронический алкоголизм, особенно в сочетании с
систематическим дефицитом белков и витаминов.
Инфекционные заболевания (паротит, острый гепатит,
туберкулез, сифилис).
Заболевания желчного пузыря и желчных путей.
Сосудистые поражения.
Первичные дуоденальные факторы: оддит, склероз сосочка,
пара-папиллярные дивертикулы.
Наследственная предрасположенность.
43. КЛИНИКА
Во многом клиника заболеванияобусловлена фазой развития, имеет
ряд стадий и характеризуется
наклонностью к периодическим
обострениям.
44. Болевой синдром
обычно ощущаются в эпигастральной области. Взависимости от преимущественной локализации
боль может локализоваться в правом подреберье
(при локализации в головке поджелудочной железы),
в эпигастрии (при вовлечении в процесс ее тела), в
левом подреберье (при поражении ее хвоста).
Нередко боль иррадирует в спину (на уровне X-XI
грудных позвонков) или имеет опоясывающий
характер, усиливается в положении лежа на спине и
может ослабевать в положении сидя, особенно при
небольшом наклоне вперед. Боли могут быть
периодическими, длительностью от нескольких часов
до нескольких дней, возникающими обычно после
приема пищи, особенно острой и жирной, алкоголя,
или постоянными, усиливающимися после еды.
45. диспентические явления
потеря аппетита, жажда, тошнота, рвота,отвращение к жирной пище, метеоризм,
понос и исхудание. Рвота облегчения не
приносит.
при явных признаках внешнесекреторной
недостаточности поджелудочной железы
характерны панкреатические поносы с
выделением зловонного с жирным блеском
кала.
запоры, или чередование запора и поноса.
В период ремиссии все диспептические
явления могут исчезнуть полностью или быть
слабо выраженными
46. Прочие симптомы
общая слабость,быстрая утомляемость,
адинамию, нарушение сна.
Изменения в головке поджелудочной
железы вследствие отека или развития
фиброза может привести к сдавлению
общего желчного протока и развитию
механической желтухи.
Стойкая желтуха как поздний симптом
обусловлена чаще стенозом желчного
протока вследствие склероза головки
железы.
47. диагностика
Лабораторные исследования:клинический анализ крови: лейкоцитоз со сдвигом влево,
токсигенная зернистость нейтрофилов, увеличение СОЭ,
общий анализ мочи: появление билирубина,
биохимия крови: общий билирубин повышен за счёт прямого
(конъюгированного), АсАТ, АлАТ, ЩФ, ГГТП, амилаза, липаза,
кальций, общий белок, гамма-глобулины, глюкоза повышены,
копрограмма: полифекалия, стеаторея, амилорея, креаторея,
ТТГ (глюкоза крови после приема глюкозы - сахарная кривая) –
нарушение толерантности к глюкозе.
Инструментальные исследования:
УЗИ поджелудочной железы – воспаление, атрофия, камни,
фиброз,
эндоскопическая ретроградная панкреатохолангиография
(ЭРХПГ) – воспаление, камни,
компьютерная томография (КТ) поджелудочной железы –
воспаление, атрофия, фиброз, камни,
лапароскопия с прицельной биопсией поджелудочной железы.
48. Лечение в стадии обострения:
Лечение в стадии обострения:в первые 2-3 дня голод, приём жидкости 1,0—1,5 л в
сутки, щелочную минеральную воду без газа, отвар
шиповника, некрепкий чай.
Затем диета № 1
дезинтоксикация при тяжелых обострениях:
реополиглюкин 400 мл, гемодез 300 мл,
Ферментные препараты («Креон», «Мезим»,
«Микразим»).
Антациды («Альмагель», «Фосфалюгель»).
Антисекреторные препараты (ингибиторы
протоновой помпы).
Анальгетики и спазмолитики
Препараты, уменьшающие секрецию поджелудочной
железы («Сандостатин», «Октреотид»).
Прокинетические средства («Церукал», «Мотилиум»).
Используются во время обострения панкреатита для
подавления рвоты и тошноты.
49. профилактика
соблюдение диеты, отказ от алкоголя,курения
режим труда и отдыха
лечение гастрозависимых заболеваний
СКЛ
















































 medicine
medicine








