Similar presentations:
Гострий діарейний синдром. Холера
1.
Запорізький державний медичнийуніверситет
ГОСТРИЙ ДІАРЕЙНИЙ СИНДРОМ
ХОЛЕРА
2. План лекції
1.2.
3.
4.
5.
6.
7.
Поняття і види діарей
Етіологія холери
Епідеміологія холери
Клініка холери
Ускладнення холери
Діагностика холери
Лікування холери
3.
ДІАРЕЯОдин
з
найбільш
поширених
синдромів в лікарській практиці,
супроводжує багато захворювань.
Щодня лікарі всіх спеціальностей з
різною
частотою
стикаються
зі
скаргами хворих на діарею, шукають
ефективні шляхи вирішення цієї
проблеми.
4. Діарея
ГостраХронічна
Гостра діарея (ВООЗ)
часте
(більше
спорожнення
рідких
3
разів
кишківника
калових
мас
перевищує 300 г / добу.
у
з
на
добу)
виділенням
кількості,
що
5. Патофізіологія розвитку діареї
• секреторна діарея• гіперексудативна діарея
• гіперосмолярна діарея
• гіперкінетична діарея
6. Секреторна діарея
• В основі - посилення секреції натрію і води впросвіт
кишки
(холера,
сальмонельоз,
ешерихіоз, клебсієльоз).
• Неінфекційна патологія (термінальний ілеїт,
постхолецистектомічний синдром, ураження
підшлункової залози, ворсинчата аденома
прямої кишки).
• Осмотичний тиск калових мас нижче
осмотичного тиску плазми крові.
• Калові маси - водянисті, рясні.
7. Гіперексудативна діарея
• В основі лежить випотівання плазми, крові,слизу і сироваткових білків в просвіт кишки
(шигельоз, кампілобактеріоз, сальмонельоз,
клостридіоз).
• При
неінфекційних
захворюваннях
неспецифічний виразковий коліт, хвороба
Крона, лімфома і карцинома кишківника.
• Осмотичний тиск фекальних мас вище
осмотичного тиску плазми крові.
• Калові маси у хворих рідкі, з домішками
слизу, крові і гною.
8.
Гіперосмолярна діареяспостерігається при синдромі
мальабсорбції (розладі всмоктування в
тонкій кишці одного або декількох
живильних речовин і порушенні обмінних
процесів)
Гіперкінетична діарея
при порушеннях транзиту кишкового вмісту
через підвищену моторику кишки (у хворих з
синдромом подразненого кишечника, при
неврозах і зловживанні проносними і
антацидами).
Виникають тільки у неінфекційних хворих.
9. Локалізація та розповсюдженість запального процесу в кишківнику
•Синдром гострого гастриту - біль і відчуттятяжкості в епігастральній ділянці, нудота,
блювання, болючість в епігастрії.
•Синдром гострого ентериту - бурчання,
періодичний приступоподібний біль по
всьому животі. Випорожнення водянисті, з
грудочками неперетравленої їжі, пінисті,
мають світле жовтувате або жовтуватозелене забарвлення. Пальпація живота
виявляє
бурчання,
шум
плескоту,
відзначається болючість у проекції тонкої
кишки.
10. Локалізація та розповсюдженість запального процесу в кишківнику
• Синдром гострого коліту - періодичнийбіль у нижній частині живота, частіше в
лівій здухвинній області, псевдопозиви до
дефекації, тенезми, відчуття неповного
випорожнення кишківника після дефекації.
Калові маси часті, скудні, з патологічними
домішками (слиз, кров, гній). Пальпаторно
спостерігається спазм, ущільнення і
болючість уражених відділів товстої
кишки.
11.
У зв'язку з розширенням контактів з різними країнами,збільшенням числа туристичних і ділових поїздок в
регіони з жарким кліматом зростає ризик зараження
холерою для громадян України.
Належить до особливо небезпечних конвенційних
хвороб. У 1851 р. В Парижі представники 12 країн
прийняли Першу міжнародну санітарну конвенцію,
завданням якої була розробка заходів щодо захисту
територій від холери.
За оцінками ВООЗ щорічно відзначається від 1,4 до 4,3 мільйона
випадків захворювання на холеру і 28 000-142 000 випадків
смерті від холери.
12. Історія
До XIX ст. захворювання реєструвалося в межахпівострова Індостан, з середини XIX сторіччя - стала
виходити за межі свого історичного вогнища.
З 1817 по 1925 рр. зареєстровано шість пандемій
холери.
У 1872 р. збудник холери Vibrio cholerae відкритий Е.
Недзвецьким, не був отриманий в чистій культурі.
У 1883 р Р. Кох описав збудника хвороби і виділив його
в чистій культурі.
З 1926 до 1960 рр. холера реєструвалася в Індії і
Пакистані та рідко поширювалася в інші регіони.
З 1961 р. відзначений початок сьомої пандемії холери,
пов'язаний з появою нового збудника Vibrio eltor,
виділений Ф. Готшліхом в 1905 р.
13. Актуальність
• Спалахи холери тривають в даний час.Класична холера реєструється в Індії,
Пакистані, Бангладеші, холера Ель-Тор - в
Таїланді, Індонезії та інших країнах ПівденноСхідної Азії.
• Холера є актуальною проблемою для
України після епідемії 1994 р., коли було
зареєстровано понад 1 тис. випадків
хвороби.
• Південь
України
визнаний
ВООЗ
ендемічною
територією
(2011
рік
м.
Маріуполь - 33 випадки холери, 24вібріоносійства).
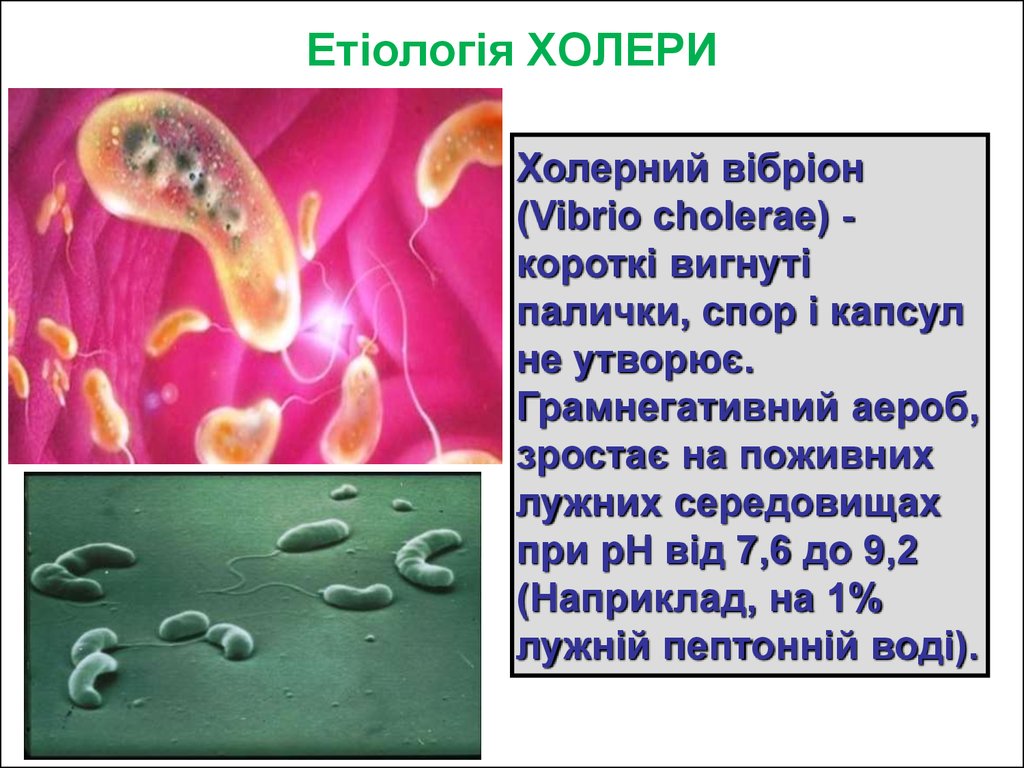
14. Етіологія ХОЛЕРИ
Холерний вібріон(Vibrio choleraе) короткі вигнуті
палички, спор і капсул
не утворює.
Грамнегативний аероб,
зростає на поживних
лужних середовищах
при pH від 7,6 до 9,2
(Наприклад, на 1%
лужній пептонній воді).
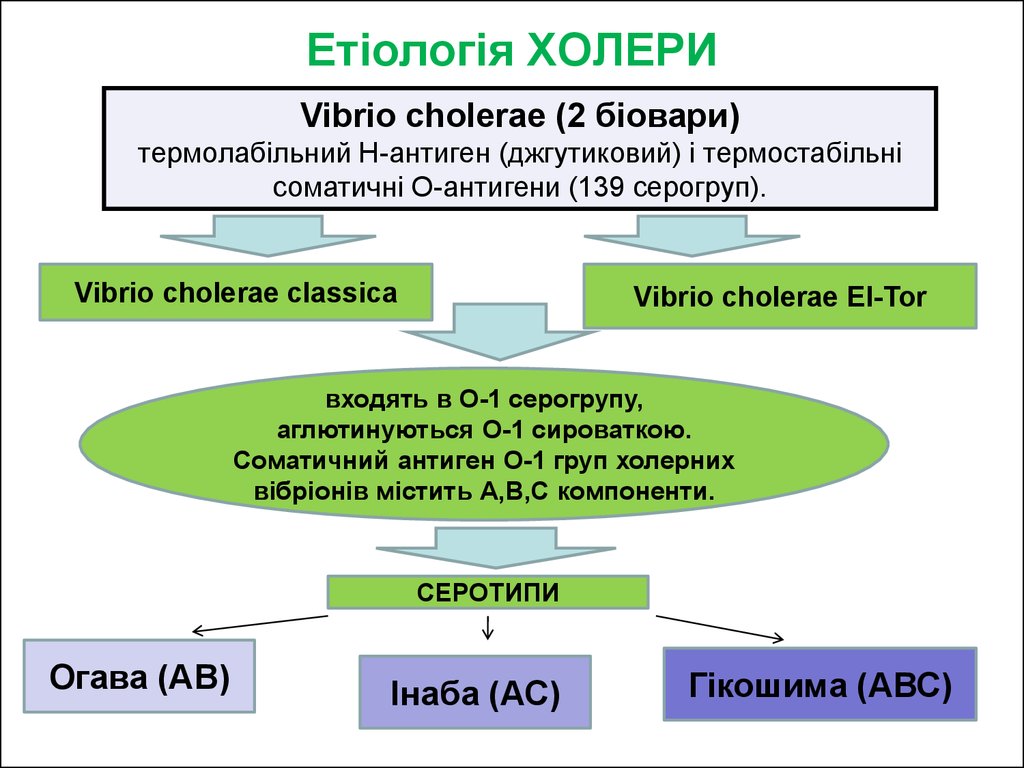
15. Етіологія ХОЛЕРИ
Vibrio choleraе (2 біовари)термолабільний Н-антиген (джгутиковий) і термостабільні
соматичні О-антигени (139 серогруп).
Vibrio choleraе classiсa
Vibrio choleraе El-Tor
входять в О-1 серогрупу,
аглютинуються О-1 сироваткою.
Соматичний антиген О-1 груп холерних
вібріонів містить А,В,С компоненти.
СЕРОТИПИ
Огава (АВ)
Інаба (АС)
Гікошима (АВС)
16. Етіологія
• Холерні вібріони ділять на 16 фаготипів.• Вібріон Ель-Тор відрізняється від
класичних тим, що володіє гемолітичними
властивостями, стійкий до поліміксину.
• Ідентифікація холерних вібріонів
здійснюється на підставі визначення не
тільки специфічного О-антигену, чутливості
до холерних фагів, поліміксину, здатності
до гемаглютинації, а й за токсигенністю.
• Токсигенність визначається наявністю
гена холерного токсину (vct ген +).
17. Етіологія
Холерний вібріон патогенний тільки для людини.До факторів патогенності належать:
• екзотоксин (холероген), що складається з двох
фрагментів - А і В;
• ендотоксин,
• «Фактор проникності» (токсин III типу),
• ферментоутворення (нейрамінідаза, гіалуронідаза,
муциназа, протеїназа та ін.),
• здатність до адгезії
При загибелі вібріону вивільнюється ендотоксин.
Вібріони, що не аглютинуються О1 сироваткою,
називають Vibrio choleraе non О1 (холероподібні),
можуть викликати ентерити і гастроентерити.
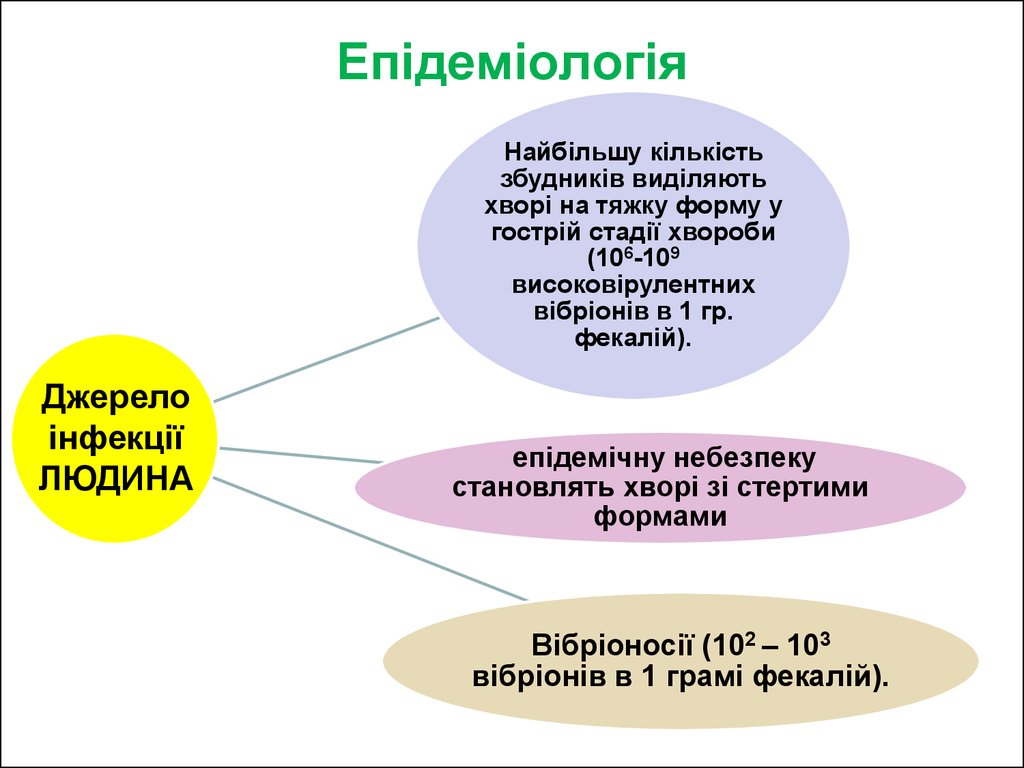
18. Епідеміологія
Найбільшу кількістьзбудників виділяють
хворі на тяжку форму у
гострій стадії хвороби
(106-109
високовірулентних
вібріонів в 1 гр.
фекалій).
Джерело
інфекції
ЛЮДИНА
епідемічну небезпеку
становлять хворі зі стертими
формами
Вібріоносії (102 – 103
вібріонів в 1 грамі фекалій).
19. Епідеміологія
• В ендемічних регіонах холера реєструєтьсяпротягом року, в інших регіонах - в період
літньо-осіннього сезону.
• Сприйнятливість до холери у людей висока.
• У перехворілих - нестійкий видоспецифічний
антибактеріальний і антитоксичний імунітет
(до 12-36 місяців).
• В Україні з прісноводних водойм в літній
період вібріон не О1 групи (холероподібні
вібріони (v.ch.non O1) виявляються в 45%
проб, з морської води в 50-57%, фактори
передачі - риба, креветки, молюски та ін.
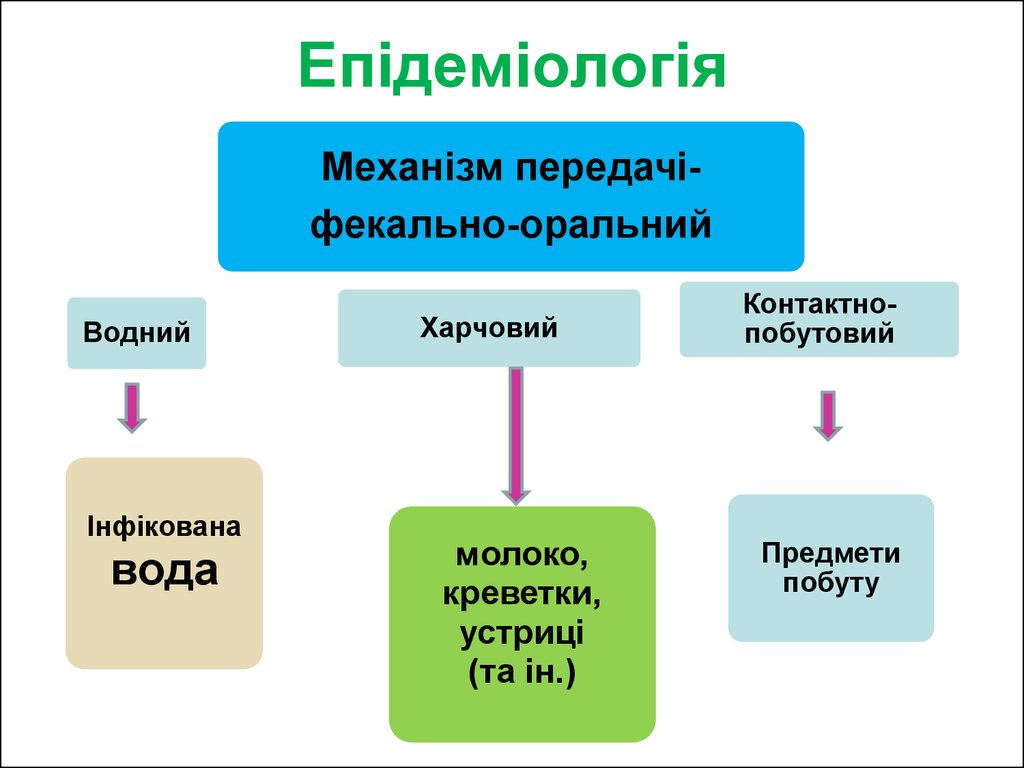
20. Епідеміологія
Механізм передачіфекально-оральнийВодний
Інфікована
вода
Харчовий
молоко,
креветки,
устриці
(та ін.)
Контактнопобутовий
Предмети
побуту
21. Патогенез
вхідні ворота інфекції - тільки шлунковокишковий тракт;холерні вібріони потрапляють через рот з
інфікованою водою, їжею або з інфікованих рук,
предметів побуту;
зараження
не
завжди
призводить
до
захворювання;
захворювання розвивається, якщо холерні
вібріони подолають захисний бар'єр, яким є
соляна кислота шлункового соку;
інфікуюча доза при холері дорівнює 106-109
вібріонів;
при зниженні кислотності в шлунку кількість
вібріонів зменшується до 10 мікробних клітин.
22. Патогенез
Вібріони, що потрапили у шлунок, частковогинуть, виділяючи ендотоксин
Минаючи кислотний бар'єр шлунка, надходять
до просвіту тонкої кишки, де інтенсивно
розмножуються внаслідок лужної реакції
середовища і високого вмісту пептону.
Рухливість і здатність до адгезії забезпечують
умови для колонізації тонкого кишківника
вібріонами, розмноження вібріонів з
продукцією екзотоксину (холерогену)
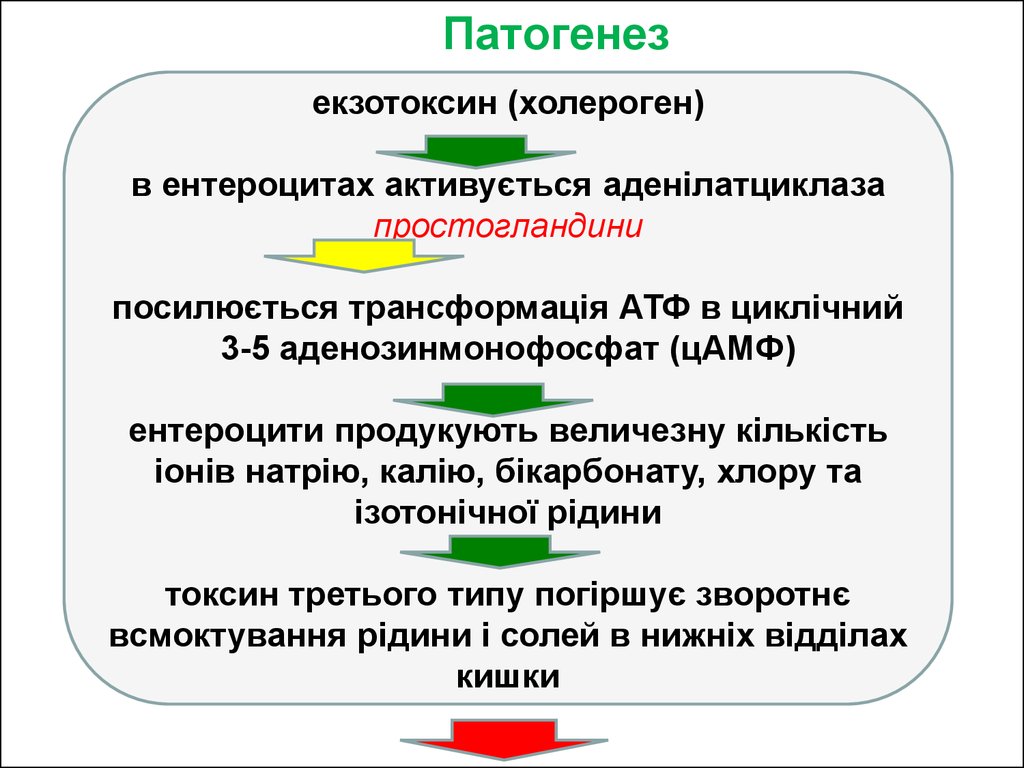
23. Патогенез
екзотоксин (холероген)в ентероцитах активується аденілатциклаза
простогландини
посилюється трансформація АТФ в циклічний
3-5 аденозинмонофосфат (цАМФ)
ентероцити продукують величезну кількість
іонів натрію, калію, бікарбонату, хлору та
ізотонічної рідини
токсин третього типу погіршує зворотнє
всмоктування рідини і солей в нижніх відділах
кишки
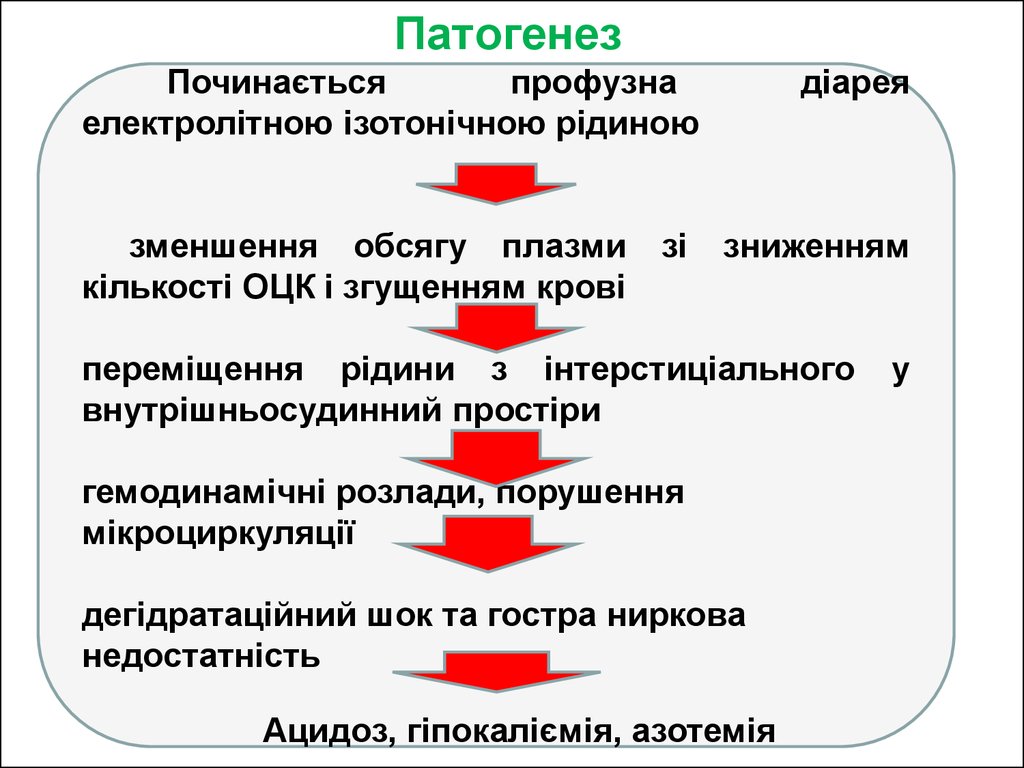
24. Патогенез
Починаєтьсяпрофузна
електролітною ізотонічною рідиною
зменшення обсягу плазми
кількості ОЦК і згущенням крові
зі
діарея
зниженням
переміщення рідини з інтерстиціального
внутрішньосудинний простіри
гемодинамічні розлади, порушення
мікроциркуляції
дегідратаційний шок та гостра ниркова
недостатність
Ацидоз, гіпокаліємія, азотемія
у
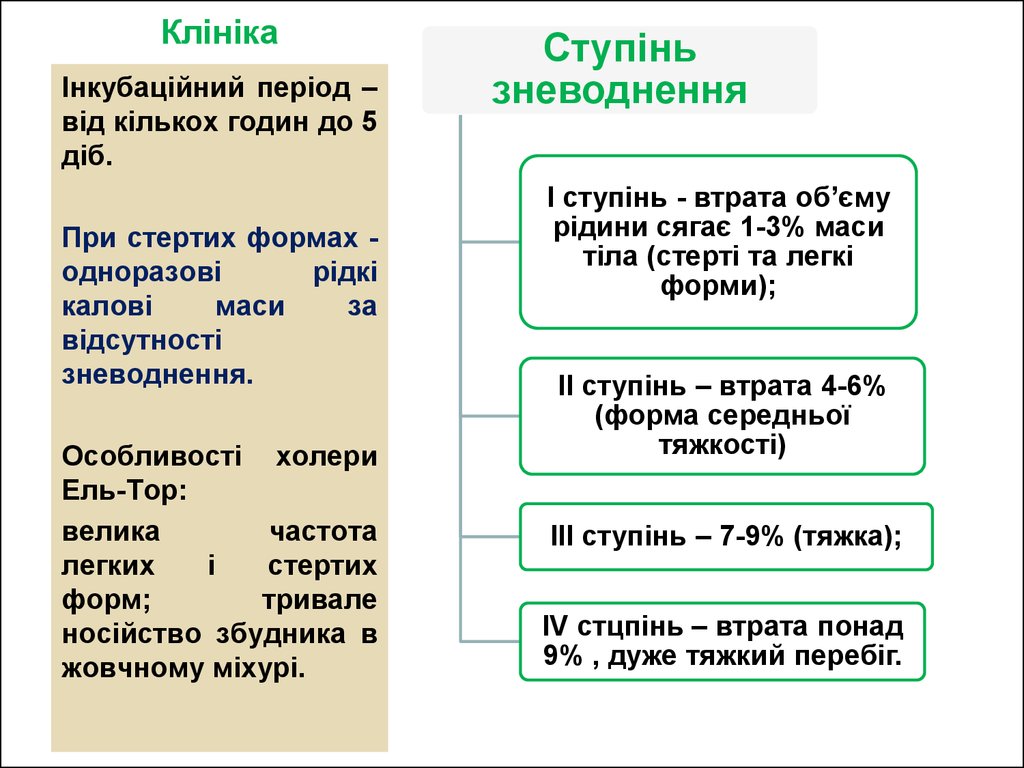
25. Клініка
Інкубаційний період –від кількох годин до 5
діб.
При стертих формах одноразові
рідкі
калові
маси
за
відсутності
зневоднення.
Особливості холери
Ель-Тор:
велика
частота
легких
і
стертих
форм;
тривале
носійство збудника в
жовчному міхурі.
Ступінь
зневоднення
I ступінь - втрата об’єму
рідини сягає 1-3% маси
тіла (стерті та легкі
форми);
II ступінь – втрата 4-6%
(форма середньої
тяжкості)
III ступінь – 7-9% (тяжка);
IV стцпінь – втрата понад
9% , дуже тяжкий перебіг.
26. Клініка
Легка форма холери• гострий початок,
• без лихоманки і продромальних
явищ,
• дефекація повторюється не частіше
3-5 разів на добу,
• самопочуття задовільне,
• незначні відчуття слабкості, спраги,
сухості в роті.
• тривалість хвороби -1-2 дні.
27. Клініка
Середня ступінь тяжкості, зневоднення ІІ
раптовий позив на дефекацію, випорожнення мають
вигляд «рисової води»: напівпрозорі, мутноватобілого
забарвлення,
іноді
з
плаваючими
пластівцями сірого кольору, без запаху або з
запахом прісної води;
бурчання і неприємні відчуття у пупковій області;
блювання раптове, без нудоти, зневоднення швидко
прогресує;
жага болісна, язик сухий, шкіра і слизові бліді,
тургор шкіри знижується, поодинокі судоми,
акроціаноз, захриплість, тахікардія, гіпотензія,
олігурія, гіпокаліємія. Захворювання триває 4-5 днів.
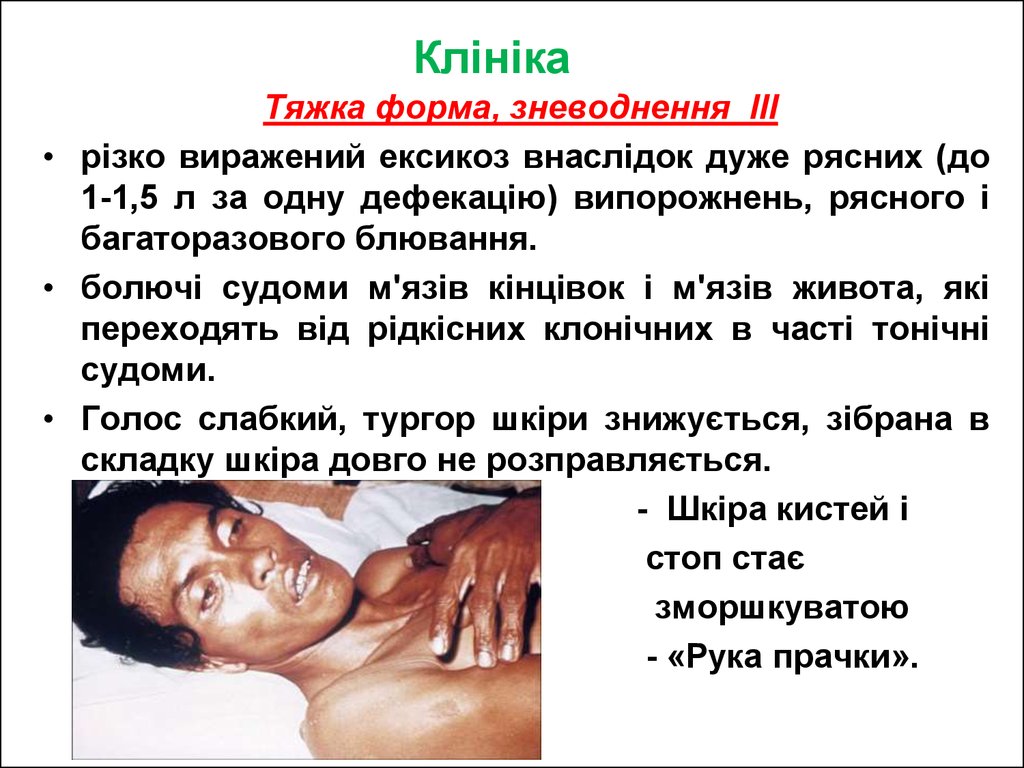
28. Клініка
Тяжка форма, зневоднення III• різко виражений ексикоз внаслідок дуже рясних (до
1-1,5 л за одну дефекацію) випорожнень, рясного і
багаторазового блювання.
• болючі судоми м'язів кінцівок і м'язів живота, які
переходять від рідкісних клонічних в часті тонічні
судоми.
• Голос слабкий, тургор шкіри знижується, зібрана в
складку шкіра довго не розправляється.
- Шкіра кистей і
стоп стає
зморшкуватою
- «Рука прачки».
29. Клініка
Тяжка форма, зневоднення III
Обличчя приймає характерний вигляд: загострені
риси обличчя, запалі очі, ціаноз губ, вушних
раковин, мочок вух, носа.
При пальпації живота визначаються переливання
рідини кишківником, посилене бурчання, шум
плескоту рідини. Пальпація живота безболісна.
Печінка, селезінка не збільшені.
З'являється тахіпное, наростає тахікардія до 110-120
уд/хв.
Пульс
слабкого
наповнення
(«ниткоподібний»), тони серця глухі, АТ прогресивно
падає нижче 90 мм рт. ст. Спочатку максимальнйе,
потім мінімальний і пульсовий.
30. Клініка
Дуже тяжка форма, зневоднення IV• бурхливий раптовий початок з масивних дефекацій і
масивним блюванням.
• через 3-12 год розвивається важкий стан алгіду
(зниження Т до 34-35,5 ° С, крайнє зневоднення,
задишка, анурія, порушення гемодинаміки за типом
гіповолемічного шоку, тотальний ціаноз, очі запалі,
голос відсутній, шкіра холодна і липка на дотик,
живіт втягнутий).
• при госпіталізації розвивається парез м'язів шлунка
і кишківника (припиняються блювання (гикавка) і
пронос (зяючий анус, вільне витікання «кишкової
води» при легкому натисканні на передню черевну
стінку).
31. Клініка
Дуже тяжка форма, зневоднення IV• Виражена гемоконцентрація - еритроцитоз,
високий рівень гемоглобіну, лейкоцитоз (до
20 × 109 / л),
• відносна щільність плазми крові досягає
1,050-1,060,
• індекс гематокриту 0,65-0,7
• рівень калію, натрію і хлору значно
знижений (гіпокаліємія до 2,5 ммоль / л),
• декомпенсований метаболічний ацидоз.
• в ЗАС протеїнурія, відносна щільність сечі
досягає 1030 і більше.
32. Специфічна лабораторна діагностика
Матеріал для дослідження:• випорожнення;
• блювотні маси хворих;
• жовч (беруть в період реконвалесценції у
перехворілих
при
дуоденальному
зондуванні);
• інфіковані харчові продукти;
• об'єкти навколишнього середовища;
• у
осіб,
які
загинули
від
холери,
досліджують відрізок тонкої кишки і
жовчний міхур.
33. Специфічна лабораторна діагностика
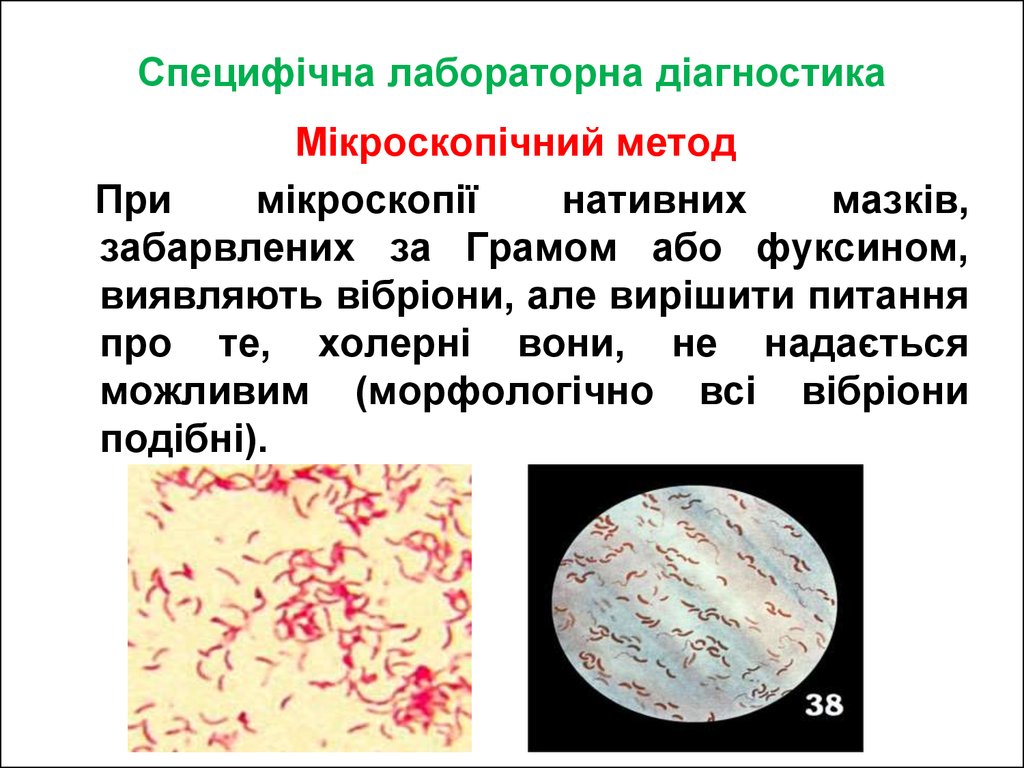
Мікроскопічний методПри
мікроскопії
нативних
мазків,
забарвлених за Грамом або фуксином,
виявляють вібріони, але вирішити питання
про те, холерні вони, не надається
можливим (морфологічно всі вібріони
подібні).
34. Специфічна лабораторна діагностика
• Бактеріологічнийдвагностики.
-
основной
метод
• Забір материалу проводять до призначення
антибактеріальної терапії.
• Посів досліджуваного матеріалу здійснюють на
рідкі та тверді поживні середовища
(пептонна вода,
лужний агар,
середовище Монсура,
агар Хоттінгера та ін.)
для виділення чистої
культури.
35. Специфічна лабораторна діагностика
• Дослідження матеріалу починають негайно, непізніше ніж через 3 години після його забору.
• При
наявності
холерних
вібріонів
в
досліджуваному матеріалі на пептонній воді вже
через 3-6 год з'являється блакитнувата плівочка.
• Плівку
і
характерні
колонії
досліджують
(рухливість, біохімічна активність), проводять
реакцію аглютинації з протихолерною О1сироваткою, реакцію зі специфічним фагом.
• Культури О1 і О139 серогруп вивчають на
токсигенність ПЛР на наявність гена холерного
токсину (vct-гена).
36. Специфічна лабораторна діагностика
Прискорені методи (додаткові)метод імунофлюоресценції,
іммобілізації,
мікроаглютинації у фазовому контрасті,
РНГА.
Серологічні
методи
використовують
для
ретроспективної діагностики, для визначення
напруженості
імунітету
у
перехворілих
і
щеплених.
Токсин-нейтралізуючі
антитіла
з'являються
на
2-му
тижні
хвороби.
Діагностичним титром, і захисним у щеплених,
вважається 1: 160 (РНГА).
37. Лікування холери
Усі хворі на холеру і вібріононосіїобов'язковій і негайній госпіталізації.
підлягають
Основні принципи терапії:
а) відновлення об'єму циркулюючої крові;
б) відновлення електролітного складу тканин;
в) вплив на збудника.
Терапія хворих на холеру включає:
первинну регідратацію (поповнення води і солей,
втрачених до початку лікування)
компенсаторну регідратацію (корекція триваючих
втрат води і електролітів).
38. I етап первинна регідратація
Перорально розчини вводять тільки при I ступені(рідше - II) дегідратації, при відсутності блювання.
Для пероральної регідратації використовують:
Глюкосолан, цитраглюкосолан, Регідрон, Ораліт,
Гастроліт, Розчин Мерсона;
Розчин, запропонований ВООЗ: 3,5 г натрію
хлориду, 2,9 г натрію цитрату, 1,5 г калію хлориду і
20,0 г глюкози.
Температура 40-42 ° С, розрахунок 30-40 мл/кг.
39. I етап первинна регідратація
Парентерально розчини вводять при II-IV ступеняхдегідратації.
o «Трисоль» (розчин 5, 4, 1 або розчин Філіпс №1):
бідистильована воду 1 л, 5 г натрію хлориду, 4 г натрію
гідрокарбонату і 1 г калію хлориду;
o «Квартасоль»: 1 л води; 4,75 г натрію хлориду, 1,5 г
калію хлориду, 2,6 г натрію ацетату і 1 г натрію
гідрокарбонату;
o «Ацесоль», «Хлосоль», «Лактосоль»
o «Дисоль» (розчин Філіпс №2): бідистильована воду 1
л, 5 г натрію хлориду, 4 г натрію гідрокарбонату;
o «Розчин ВООЗ» - 1 л апірогенної води, 4 г натрію
хлориду, 1 г калію хлориду, 5,4 г натрію лактату і 8 г
глюкози
40. I етап первина регідратація
Полііоннірозчини
вводять
внутрішньовенно, попередньо підігріті до
38-40° С, зі швидкістю:
• II ступінь зневоднення 40-48 мл/хв
• при зневодненні III-IV ступенів починають
введення розчинів зі швидкістю 80-120
мл/хв.
Обсяг регідратації визначається вихідними
втратами рідини (за ступенем зневоднення і
масою тіла).
41. I етап первинна регідратація
формула Філліпса:V = 4*103*(D-1,025)*P,
де V — об’єм рідини, що вводять (в
мілілітрах);
Р — маса тіла хворого (в кілограмах);
D — відносна щільність плазми хворого;
1,025 — норма відносної щільності плазми
крові.
42. I етап первинна регідратація
Формула Коена:V=4(або 5)*Р*(Htб- Htн),
V- дефіцит рідини, що визначають, в мл;
Р – маса тіла хворого;
Htб- гематокрит хворого;
Htн – гематокрит в нормі;
4 – коефіцієнт у випадку різниці гематокриту
до 15, а 5 – у випадку різниці більш, ніж 15.
43. I етап первинна регідратація
Для введення рідини з необхідною швидкістюодночасно використовують 2 і більше системи для
одноразового переливання рідини і вводять
розчини в вени рук і ніг
Тривалість I етапу первинної регідратації 3-4
години, контроль:
- пульсу, артеріального тиску,
- гематокриту (норма 0,40-0,45),
- Відносної щільності плазми (норма 1,024-1,026),
- КОС, ЦВТ (норма 80-100 мм.вод.ст.),
- ОЦК (норма 60-75 мл/кг),
- вмісту калію (3,5-5,5 ммоль/л), натрію (136-145
ммоль/л), хлоридів (98-107 ммоль/л).
44. I етап первинна регідратація
При дефіциті калію додають внутрішньовенно 1%розчин, розрахунок за формулою:
V= Р*1,44*(5—К),
•де V — необхідний об’ем 1 % розчину калію
хлориду (в мілілітрах); Р — маса тіла хворого (в
кілограмах); 1,44 — коефіцієнт; К — вміст калію в
плазмі крові пацієнта (ммоль/л); 5 — нормальний
вміст калію в плазмі крові (ммоль/л).
Додаткова потреба в лужному буфері (для 5 %
розчину NaHC03):
V=0,3*Р*ВЕ,
де V — шуканий об’єм 5% розчину NaHCО3 (в
мілілітрах); Р - маса тіла хворого (в кілограмах); BE дефіцит основ.
45. I етап первинна регідратація
Критерії завершення I етапу:Клінічні:
• Потепління і відновлення забарвлення
шкіри;
• Зниження
частоти
і
поліпшення
властивостей пульсу;
• Нормалізація артеріального тиску.
Лабораторні:
• Нормалізація ОЦК;
• Нормалізація ЦВТ;
• Нормалізація
показника
відносної
щільності плазми.
46. II етап компенсаторна регідратація
-Корекція триваючих втрат води і електролітіввідбувається
з
урахуванням
показників
шомеостазу,
кількості
випорожнень
і
блювотних мас;
- За
необхідності
розчини
вводять
парентерально зі швидкістю 20-40 мл/кг на
годину
- Поточні втрати визначають кожні 2-3 години;
-Критерії завершення II етапу:
• Відновлення діурезу;
• Поява калових випорожнень;
• Припинення блювання
пероральна регідратація
47. Етіотропна терапія
Антибактеріальна терапія не відіграє вирішальноїролі в лікуванні, однак підвищує ефективність
патогенетичної терапії, скорочує тривалість діареї і
вібріоновиділення.
Міністерство охорони здоров’я України рекомендує
(1995):
- За легкого перебігу - тетрациклін (по 0,5 г 4 рази на
добу) чи доксициклін (200 мг 1 раз на добу) протягом 5
днів;
- За тяжкого і середньотяжкого перебігу еритроміцин
(по 0,5 г 4 рази на добу), курс лікування — 5 днів;
норфлоксацин по 400 мг 2 рази на добу протягом 5
днів.
48. Критерії виписки
Підстави для виписки:- зникнення діарейного синдрому, нормалізація
біохімічних показників,
- 3
негативних
результати
бактеріологічних
досліджень випорожнень, проведених через 48
годин
після
закінчення
антибактеріального
лікування протягом 3 днів поспіль.
Працівникам підприємств харчування та іншим
особам, які до них прирівнюються, проводиться
одноразове контрольне бактеріологічне дослідження
порцій В і С жовчі.
Реконвалесценти холери підлягають диспансерному
спостереженню протягом 3 місяців.
49. Протиепідемічні заходи
Осіб, які контактували з хворим на холеру:- направляють в ізолятор,
- проводять протягом 5 днів медичне спостереження,
- при надходженні - одноразове бактеріологічне
дослідження випорожнень
- призначають екстрену профілактику (тетрациклін
(300 ТОВ ОД 3 рази на добу) або доксициклін (0,2 г 1
раз на добу) протягом 4 днів.
50. Специфічна профілактика
Застосовують:Холерну
вакцину
(за
епідемічними
показаннями, вакцину вводять под шкіру,
перший раз 1 мл, другий раз (через 7 -10 днів)
1,5 мл)
Холероген-анатоксин вводять щороку
одноразово 0,5 мл препарату суворо під шкіру
нижче кута лопатки.
Міжнародне свідоцтво про вакцинацію проти
холери дійсне протягом 6 місяців післе
вакцинації або ревакцинації.






































 medicine
medicine








