Similar presentations:
Липоидный нефроз
1.
Клинико-морфологические вариантынефротического синдрома
ЛИПОИДНЫЙ НЕФРОЗ
(болезнь малых отростков подоцитов,
Minimal Change Disease,
гломерулонефрит с минимальными изменениями)
2. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЛИПОИДНОГО НЕФРОЗА
Основное проявление– рецидивирующий нефротический
синдром, стероидочувствительный,
склонный к спонтанным ремиссиям
Характерны:
отсутствие артериальной гипертензии
«пустой» мочевой осадок
сохранная функция почек
отсутствие серологических изменений
3.
Клинико-морфологическиеварианты гломерулонефрита
ЛИПОИДНЫЙ НЕФРОЗ
Синонимы
– гломерулонефрит с минимальными изменениями
– минимальные изменения
– нефротический синдром с минимальными изменениями
– болезнь малых отростков подоцитов
Морфологический критерий
– изолированная обратимая деструкция ножек подоцитов
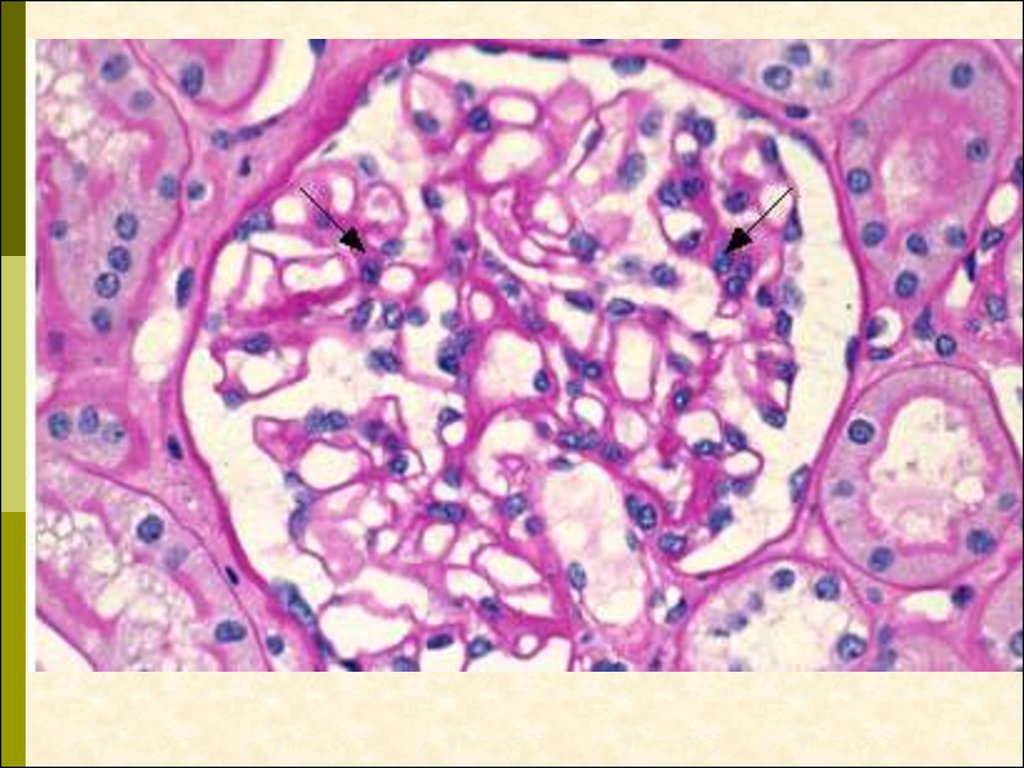
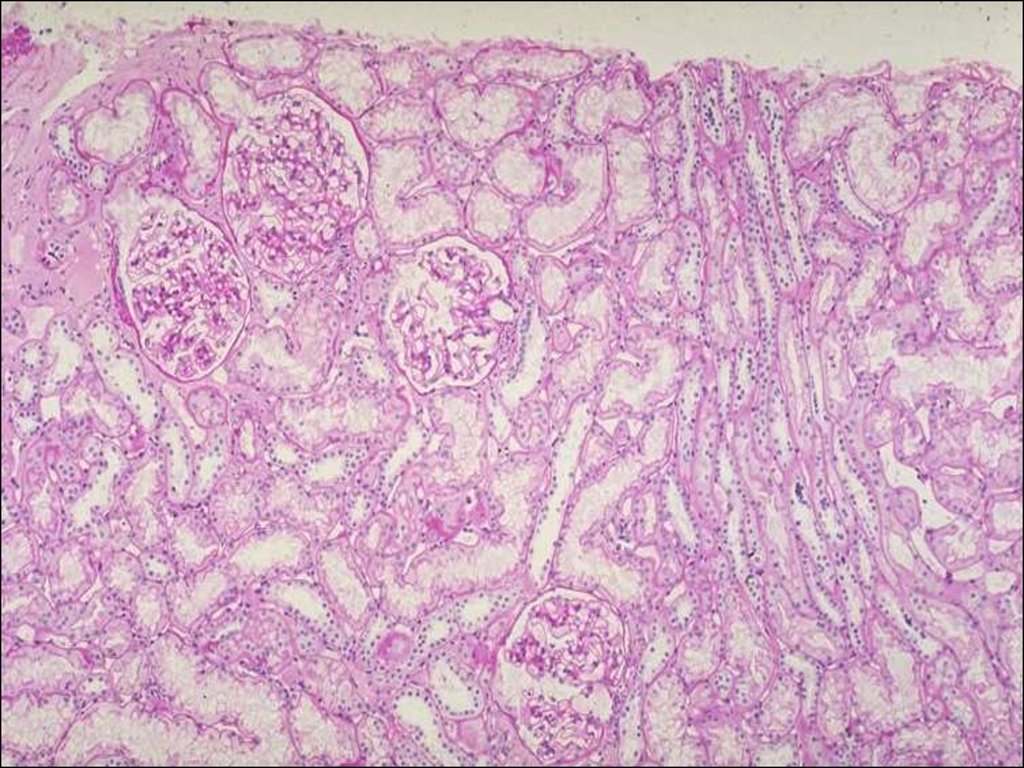
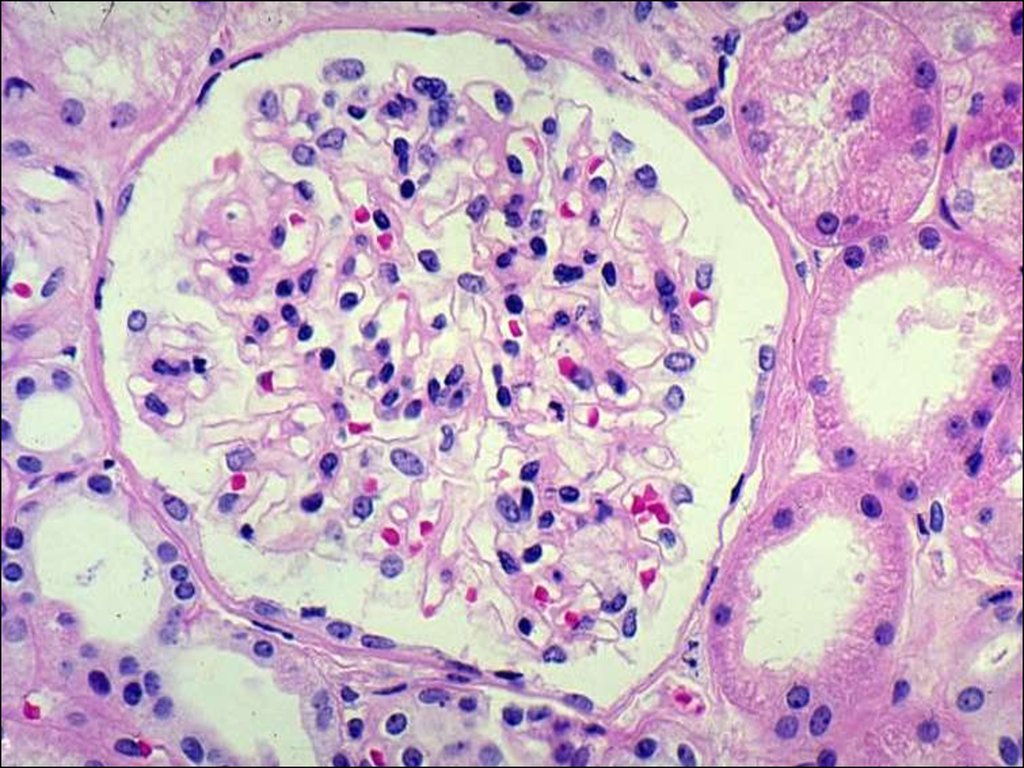
Морфология
СМ – клубочки не изменены
– выраженная дистрофия эпителия проксимальных канальцев
ИФ – иммунных депозитов нет
ЭМ – слияние ножек подоцитов
Клинические проявления
рецидивирующий нефротический синдром,
стероидочувствительный,
склонный к спонтанным ремиссиям
4.
ИСТОРИЧЕСКИЕ ВЕХИЛИПОИДНОГО НЕФРОЗА
1905 – F. Müller разграничил понятия «нефрит»
(воспалительное заболевание почек) и
«нефроз» (дегенеративное заболевание)
Müller, F: Morbus Brightii. Verh Dtsch Ges Pathol 1905 9: 64–99
Термин «нефроз» был утвержден на съезде патологоанатомов в 1913 г.
1913 – F. Munk описал больного с выраженной протеинурией
и отеками, без артериальной гипертензии, гипертрофии
миокарда и азотемии, без значительных изменений
гломерул при микроскопии, у которого обнаружил липоиды
в моче и определил такое состояние как «липоидный
нефроз»
Munk, F: Klinische Diagnostik der degenerativen Nierenerkrankungen. Z Klin Med 1913 78: 1–52
5.
Franz Volhard(1872–1950)
клиницист, работал
во Франкфурте
Theodor Fahr
(1877–1945)
профессор патологии
в Гамбурге
1914 – Franz Volhard and Theodor Fahr определили «нефроз»
как дегенеративное состояние канальцев, развивающееся
под действием токсинов, бактериальных продуктов или
метаболических расстройств
Volhard F, Fahr T. Die Brightsche Nierenkrankheit. Klinik, Pathologie und Atlas. Berlin,
Germany: Springer; 1914
Lipoid nephrosis был определен Фольгардом и Фаром как
"genuine nephrosis."
6.
ИСТОРИЧЕСКИЕ ВЕХИ ЛИПОИДНОГО НЕФРОЗА1917 – Epstein, обнаружив при «нефрозе» изменения коллоидных свойств белков, предположил, что нефроз представляет собой первичное расстройство белкового обмена
F: Müller Morbus Brightii. Verh Dtsch Ges Pathol 1905 9: 64–99
1918 – F. Munk в некоторых случаях хронического нефроза
обнаружил жировую дегенерацию эпителия капсулы
Munk, F: Klinische Diagnostik der degenerativen Nierenerkrankungen.
Z Klin Med 1913 78: 1–52
1925 – Theodor Fahr подтвердил набухание и жировое перерождение как париетального, так и висцерального эпителия,
а в некоторых случаях нашел гиалиноз капиллярных
петель – «нефроз»
Volhard F, Fahr T. Die Brightsche Nierenkrankheit. Klinik, Pathologie und Atlas. Berlin, Germany: Springer; 1914
1925 – Bell применил окраску анилином по Mallory, что позволило четко отграничить эндотелиоциты и подоциты, обнаружил в различной степени увеличение количества
эндотелиоцитов и их размеров, а также и некоторое
утолщение базальной мембраны
Volhard F, Fahr T. Die Brightsche Nierenkrankheit. Klinik, Pathologie und Atlas. Berlin, Germany: Springer; 1914
7.
Nephrosis is defined as a degenerativerenal disease in which the lesions are resticted
chiefly to the tubules. On the basis of etiology
several types are dingished:
I. Nephroses due to imple chemical poisons
(е. g., corrosie sublimate).
2. Nephroses due to poisons of metabolic origin
(e. g., bile adds).
3. Nephroses due to poisons of bacterial origin, as in
pneumonia, diphtheria, abscess, etc.
4. Nephroses due to the toxemia of pregnancy.
5. Amyloid nephrosis.
6. Lipoid nephrosis.
Elexius T. Bell, Chair of the Department of Anatomical Pathology at
the University of Minnesota School of Medicine from 1921 until 1949.
8.
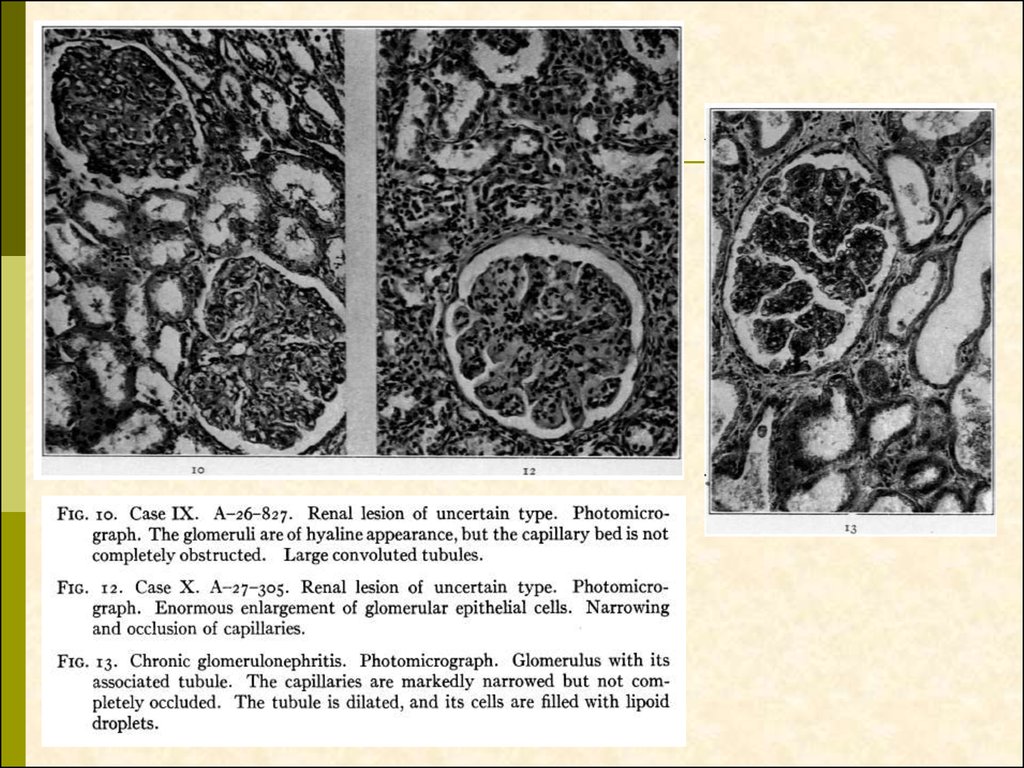
9.
10.
11.
12.
13.
14.
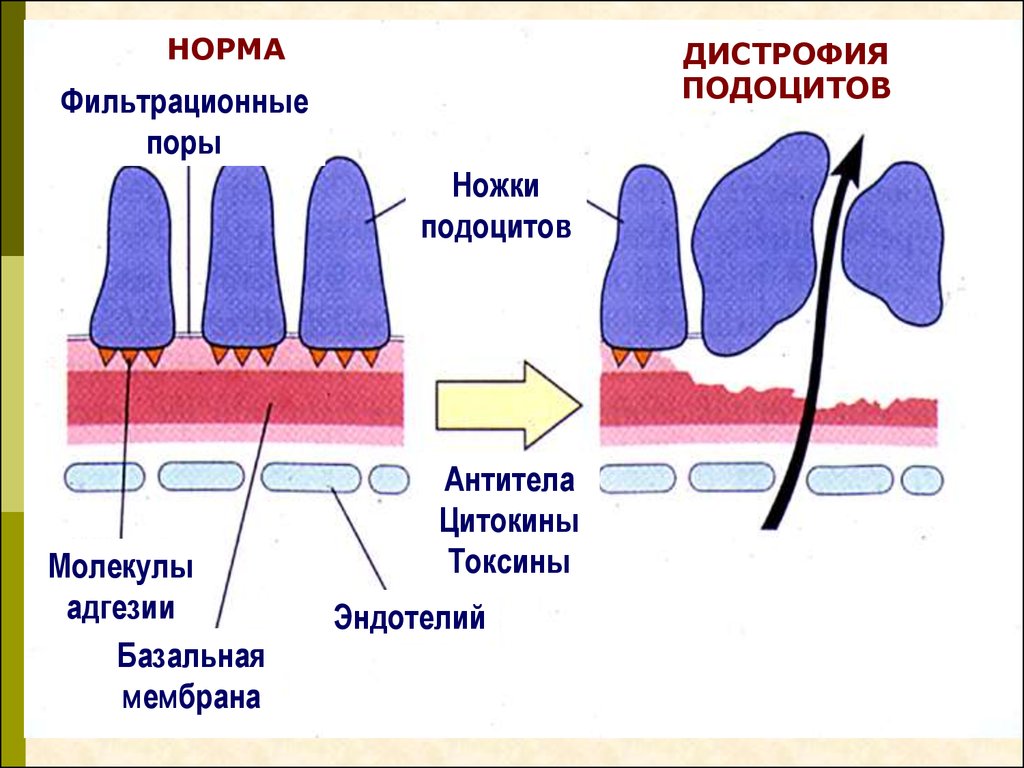
НОРМАДИСТРОФИЯ
ПОДОЦИТОВ
Фильтрационные
поры
Ножки
подоцитов
Молекулы
адгезии
Базальная
мембрана
Антитела
Цитокины
Токсины
Эндотелий
15.
Структурные изменения подоцитов при липоидном нефрозе (справа)16.
17.
18.
19.
20.
21. КЛИНИЧЕСКОЕ ТЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ У ВЗРОСЛЫХ
6 – 10% больных погибают в течениенескольких лет от дебюта болезни
Большинство случаев – нелеченные или
не ответившие на лечение больные
Основные причины смерти:
сердечно-сосудистые заболевания
легочная эмболия
почечная недостаточность
инфекции
22. КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ГЛОМЕРУЛОНЕФРИТА С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ У ВЗРОСЛЫХ
протеинурия часто неселективнаямикрогематурия (40%)
диастолическая гипертензия (30 – 40%)
почечная недостаточность, особенно
у пожилых больных (20 – 50%)
23.
Эпидемиология липоидного нефрозаУ детей до 10-летнего возраста липоидный нефроз
составляет до 90% всех случаев нефротического
синдрома, и около 50% в старшей возрастной
группе.
Nachman PH, Jennette JC, Falk RJ. Primary Glomerular Disease.
In: Brenner BM, ed. Brenner and Rector’s The Kidney, 8th ed.
Philadelphia, PA: Saunders Elsevier; 2008:987-1000.
Fogo AB. Minimal change disease and focal segmental glomerulosclerosis.
Nephrol Dial Transplant. 2001;16(Suppl 6):74-76.
У взрослых внутри идиопатического нефротического
синдрома гломерулопатия с минимальными
изменениями стоит на 3-ем месте после ФСГС
и мембранозной нефропатии, составляя 10-15%.
Haas M, Spargo BH, Coventry S. Increasing incidence of focal-segmental
glomerulosclerosis among adult nephropathies: a 20-year renal biopsy study.
Am J Kidney Dis. 1995;26(5):740-750.
Korbet SM, Genchi RM, Borok RZ, Schwartz MM. The racial prevalence of
glomerular lesions in nephrotic adults. Am J Kidney Dis. 1996;27(5):647-651.
24.
Патогенез гломерулопатиис минимальными изменениями
1974 – Shalhoub RJ предположил, что ЛН представляет
собой расстройство функции Т-лимфоцитов
(ассоциация с лимфогранулематозом, ответ на
иммуносупрессию, ремиссия в ответ на measles,),
а в крови больных циркулирует вырабатываемый
аномальным клоном Т-клеток фактор, увеличивающий проницаемость гломерулярного фильтра.
Shalhoub RJ. Pathogenesis of lipoid nephrosis: a disorder of T-cell function.
Lancet. 1974;2(7880):556-560.
1994 – одно из доказательств: почки больного НС, пропускавшие до 23 г белка в сутки, после пересадки
в другой организм восстанавливают гломерулярный фильтр.
Ali AA, Wilson E, Moorhead JF, et al. Minimal-change glomerular nephritis.
Normal kidneys in an abnormal environment? Transplantation.1994;58(7):849-852.
25.
Патогенез гломерулопатиис минимальными изменениями
2005 – Hygiene hypothesis – снижение частоты хронических детских инфекций в развитых странах
привело к сдвигу иммунного ответа по Th-2
фенотипу, увеличению частоты аллергических
расстройств и риска ЛН.
Hurtado A, Johnson RJ. Hygiene hypothesis and prevalence of glomerulonephritis.
Kidney Int Suppl. 2005;(97):S62-67..
2006 – Попытки найти корреляцию между уровнем Th2ассоциированных цитокинов (IL-4, IL-13, IFN-α)
в крови с обострениями ЛН, а также и других
цитокинов или секретированных факторов
(сосудистого эндотельного фактора роста, IL-8,
ФНО-α) успеха не имели.
. Araya CE,Wasserfall CH, Brusko TM, et al. A case of unfulfilled expectations.
Cytokines in idiopathic minimal lesion nephrotic syndrome. Pediatr Nephrol. 2006;21(5):603-610.
26.
Патогенез гломерулопатиис минимальными изменениями
2007 – Модель идиопатического НС на мышах
путем введения периферических мононуклеаров или костномозговых CD34+.
Альбуминурия
развивается
только при введении
CD34+ незрелых
клеток.
Sellier-Leclerc AL, Duval A, Riveron S, et al. A
humanized mouse model of idiopathic
nephrotic syndrome suggests
a pathogenic role for immature cells.
J Am Soc Nephrol. 2007;18(10):2732-2739.
27.
Прогноз гломерулопатиис минимальными изменениями
Спонтанные ремиссии НС (протеинурия <1 г/сут.) при ЛН
развиваются примерно у 20% нелеченных и примерно
у 65% больных в течение 2 лет.
Black DA, Rose G, Brewer DB. Controlled trial of prednisone in adult patients
with the nephrotic syndrome. Br Med J. 1970;3(5720):421-426.
Лечение глюкокортикостероидами убыстряет развитие ремиссии и увеличивает число больных, ее развивающих.
Медленнее, чем у детей, но ремиссия развивается
в 80–90% случаев.
Fujimoto S, Yamamoto Y, Hisanaga S, Morita S, Eto T, Tanaka K. Minimal
change nephrotic syndrome in adults: response to corticosteroid therapy and
frequency of relapse. Am J Kidney Dis. 1991;17(6):687-692.
Tse KC, LamMF, Yip PS, et al. Idiopathic minimal change nephrotic syndrome
in older adults: steroid responsiveness and pattern of relapses.
Nephrol Dial Transplant. 2003;18(7):1316-1320.
Ранняя агрессивная терапия снижает риск осложнений
липоидного нефроза.
Рецидивы болезни наблюдаются у 50% взрослых больных.
28.
Осложнения гломерулопатиис минимальными изменениями
• Инфекции
• перитонит, целлюлит, сепсис
• Тромбозы
• глубоких вен конечностей, почечных вен, артериальные
(чаще у детей)
• Острый канальцевый некроз
• Ускоренный атеросклероз
• Белковое истощение
29.
Развитие гломерулопатии с минимальнымиизменениями возможно при:
• Опухолях
Болезни крови – лимфогранулематоз, неходжкинские
лимфомы, лейкемии
Солидные опухоли
• Лекарствах
(часто сочетание с интерстициальными изменениями)
НПВС, литий, эналаприл,интерферон (α,γ), тамоксифен,
антибиотики (ампициллин, цефиксим и др.), иммунные
сыворотки
• Инфекциях
Сифилис, ВИЧ, микоплазма, эхонококкоз, туберкулез
• Аллергических стимулах
• Редко – ИгА-нефропатия, сахарный диабет, другие нефропатии
Glassock RJ. Nephrol Dial Transplant. 2003;
18(Suppl 6):vi52-58.
30.
Диагностика гломерулопатиис минимальными изменениями
• При оценке нефробиоптата от больного с недавним
анамнезом может быть не распознан ФСГС
• Выделяют синдром MINIMAL CHANGE
DISEASE/FGS/
MesPGN complex, не позволяющий в первые
месяцы болезни дифференцировать липоидный
нефроз и очаговый гломерулосклероз
• При повторной нефробиопсии у больного со стероиднечувствительным нефротическим синдромом
нередко находят ФСГС
• Инфекциях
Howie AJ. Pathology of minimal change nephropathy and segmentalsclerosing
glomerular disorders. NDT 2008 18 (Suppl 6):vi 33-38.
Сифилис, ВИЧ, микоплазма, эхонококкоз, туберкулез
• Аллергических стимулах
Glassock RJ. Nephrol Dial Transplant. 2003;
18(Suppl 6):vi52-58.
31. ЛИПОИДНЫЙ НЕФРОЗ: основные положения терапии
• Большинство больных чувствительны к стероидам и цитостатическим иммунодепрессантам.• Лечение всегда начинают с кортикостероидов. Доза должна
быть полной, а длительность – не менее 1,5 – 2 мес.
(оптимально 6–8 мес. в уменьшенной дозе).
• Чем быстрее и чаще возникают рецидивы, тем длительнее
должен быть повторный курс лечения
• Стероидонечувствительные больные (отсутствие эффекта
от кортикостероидов в течение 2–12 ?? мес. лечения) и
стероидозависимые (рецидив нефротического синдрома
на фоне уменьшения дозы преднизолона или вскоре
после его отмены) должны своевременно переводиться
на лечение циклофосфамидом.
• Препаратом третьего ряда является циклоспорин (поддержание концентрации в плазме на уровне 200-300-400 г%).
• Вся другая терапия относится к экспериментальной.
• Явное отсутствие эффекта лечения требует только симптоматической терапии (+пересмотр диагноза !!).
32.
Кумулятивная частота полной ремиссии гломерулонефрита с минимальными изменениями в зависимости от возраста, характера и длительности лечения. У большинства детей ремиссия развивается в течение8 нед., у взрослых необходима более длительная терапия.
(Сameron, 1996)
33.
Лечение гломерулопатии с минимальнымиизменениями. А. Начальная терапия.
Золотой стандарт – кортикостероиды
Преднизолон 1 мг/кг/сут. (макс. 60-80 мг) в течение 8 нед.
При достижении ремиссии доза снижается до отмены
в течение 8 нед. Если нет, то лечение продолжается
еще 8 нед. При отсутствии ремиссии в течение 16 нед.
нефропатия оценивается как стероидорезистентная.
Nolasco F, Cameron JS, Heywood EF, Hicks J, Ogg C, Williams DG. Adultonset
minimal change nephrotic syndrome: a long-term follow-up. Kidney Int.
1986;29(6):1215-1223.
Пульс-терапия метилпреднизолоном 20 мг/кг/сут. в течение
3-х дней, далее 0,5 мг/кг/сут. с постепенным снижением
дозы в течение 5 мес. или преднизолон 1 мг/кг/сут.
в течение 4-х нед. и постепенным снижением дозы.
Результат – одинаковый.
Imbasciati E, Gusmano R, Edefonti A, et al. Controlled trial of methylprednisolone
pulses and low dose oral prednisone for the minimal change nephrotic
syndrome. Br Med J (Clin Res Ed). 1985;291(6505):1305-1308.
34. КОРТИКОСТЕРОИДЫ В ЛЕЧЕНИИ ГЛОМЕРУЛОНЕФРИТА С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ У ВЗРОСЛЫХ
Ответ на терапию преднизолоном:через 6 недель – 50–80%, через 20 недель – до 90%
Через 24 мес. ремиссия сохраняется у 40–60% больных
Перед тем, как сделать заключение о стероидорезистентности нефропатии, лечение должно продолжаться не
менее 8-16 (?) недель (или дольше ?)
35.
Лечение гломерулопатии с минимальнымиизменениями. А. Начальная терапия.
Средства, дополнительные к кортикостероидам
Петлевые диуретики – при наличии явных отеков.
Антигипертензивные – иАПФ, блРА и другие – при наличии АГ.
Статины – при сохранности НС более 8 нед.
Варфарин – при развитии венозного тромбоза с продолжением
терапии до 6-12 мес. вне зависимости от наличия или отсутствия
симптомов.
Кальций и витамин Д при длительном приеме стероидов для
снижения риска остеопороза.
Trimethoprimsulfamethoxazole – для профилактики инфекции
Pneumocystis carinii – рассматривается у каждого больного,
получающего преднизолон в дозе >15 мг/сут.
Дапсон и atovaquone – альтернативные средства, которые могут
использоваться у аллергикам к сульфосодержащим антибиотикам.
36.
Лечение гломерулопатиис минимальными изменениями.
Б. Средства, альтернативные кортикостероидам
Применение других средств, нежели
кортикостероидов, обсуждается при:
– стероидонечувствительной нефропатии
(отсутствие ремиссии в теч. 16 нед. на фоне
стандартной агрессивной терапии),
– стероидозависимой нефропатии,
– осложнениях глюкокортикоидной терапии
(ожирение, инфекции, диабет, остеопороз,
гипертензия, миопатия, and insomnia),
– частых обострениях .
37. ПОКАЗАНИЯ К НАЗНАЧЕНИЮ ЦИТОСТАТИКОВ ПРИ НЕФРОТИЧЕСКОМ СИНДРОМЕ С МИНИМАЛЬНЫМИ ИЗМЕНЕНИЯМИ
противопоказания для стероидовплохая переносимость стероидов
частые обострения
стероидозависимость
38.
Средства, альтернативные кортикостероидамЦиклофосфамид – алкилирующий иммунодепрессант.
Оптимальная доза и длительность применения не
установлены.
Обычный режим – 2-3 мг/кг/сут. per os в течение 8-12
нед., в большинстве случаев с одновременной малой
дозой преднизолона.
39.
Средства, альтернативные кортикостероидамЦиклоспорин – мощный иммуносупрессор, подавляет
подавляет образование и высвобождение лимфокинов,
включая интерлейкин 2 (фактор роста Т-лимфоцитов). .
2250 руб.
40.
Отдельные серьезные исследования:52 больных со стероидорезистентным или стероидозависимым
ЛН. ЦС в дозе 5 мг/кг/сут. вместе с преднизолоном.
69% достигли ремиссии в течение 6 мес. После отмены
– рецидивы.
Meyrier A, CondaminMC, Broneer D. Treatment of adult idiopathic nephrotic
syndrome with cyclosporin A: minimal-change disease and focal-segmental
glomerulosclerosis. Collaborative Group of the French Society of Nephrology.
Clin Nephrol. 1991;35(Suppl 1):S37-S42.
22 больных ЛН ЦС в дозе 5 мг/кг/сут. в течение 4-8 мес.
Добавление к стероидам вызывало полную ремиссию
в 80% случаев. Однако около 60% развивали
обострение на уменьшении дозы или после отмены
в течение 4 мес. – проявляли зависимость
к циклоспорину.
Lee HY, Kim HS, Kang CM, Kim SG, Kim MJ. The efficacy of cyclosporine A
in adult nephrotic syndrome with minimal change disease and focal-segmental
glomerulosclerosis: a multicenter study in Korea. Clin Nephrol. 1995;43(6):375-381.
41.
Рекомендация международной группы иследователей:- циклоспорин рекомендуется для взрослых больных с ЛН,
резистентным или зависимым от стероидов, или не
переносящих стероиды;
- циклоспорин должен назначаться в дозе 2 мг/кг/сут.
с постепенным повышением дозы каждые 2 нед.
до достижения ремиссии или дозы 5 мг/кг/сут.,
или развития токсичности;
- лечение должно продолжаться 1-2 года после достижения
полной ремиссии и затем медленно уменьшаться.
Cattran DC, Alexopoulos E, Heering P, et al. Cyclosporin in idiopathic
glomerular disease associated with the nephrotic syndrome: workshop recommendations.
Kidney Int. 2007;72(12):1429-1447.
Отдаленная токсичность циклоспорина (интерстициальные
и сосудистые изменения) имеется, но риск ее при ЛН
меньше, чем у трансплантированных.
Повторная нефробиопсия рекомендуется при повышении
креатинина на фоне дозы >3.5 мг/кг/сут.
Другие осложнения – гипертензия, тремор, гипертриглицеридемия, гирсутизм.
42.
Средства, альтернативные кортикостероидамРитуксимаб – моноклональные антитела, обладающие
специфичностью к CD20 антигену, обнаруживаемому на
поверхности нормальных и малигнизированных В-лимфоцитов.
30724
43.
44.
Средства, альтернативные кортикостероидамТакролимус – иммуносупрессор, относящийся к группе
природных макролидов
45.
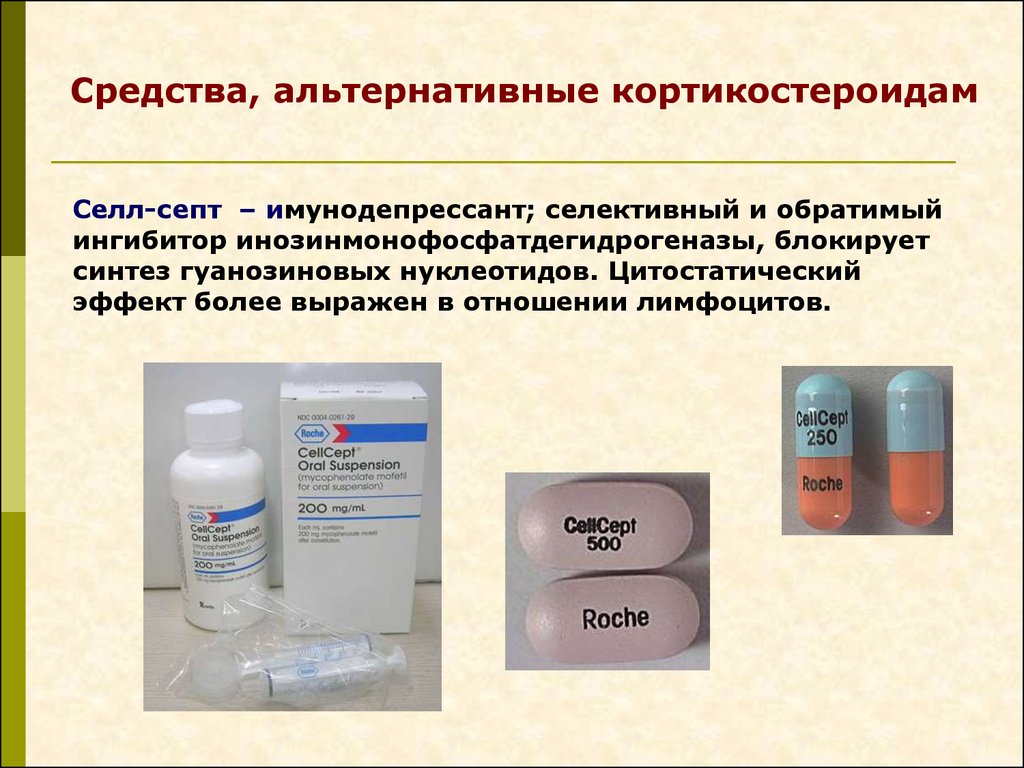
Средства, альтернативные кортикостероидамСелл-септ – имунодепрессант; селективный и обратимый
ингибитор инозинмонофосфатдегидрогеназы, блокирует
синтез гуанозиновых нуклеотидов. Цитостатический
эффект более выражен в отношении лимфоцитов.
46.
Перспективы в патогенезе/леченииподоцитопатий
ожидаемый срок –
2015-2020 гг.



































 medicine
medicine








