Similar presentations:
Гломерулонефриты
1. Гломерулонефриты
Гуранова Наталья Николаевнак.м.н., доцент кафедры факультетской терапии с
курсами физиотерапии, лечебной физкультуры
2. ГЛОМЕРУЛОНЕФРИТЫ (ГН)
ГН впервые былописан Ричардом
Брайтом в 1827 г.
ГН – это генетически обусловленное
иммуноопосредованное воспаление с
преимущественным исходным поражением
клубочков и вовлечением в патологический
процесс всех почечных структур, клинически
проявляющийся почечными и (или)
внепочечными симптомами.
Код поМКБ10: N 00-08.
3. АКТУАЛЬНОСТЬ
Среди почечной патологии гломерулонефритызанимают доминирующее место, около 1% больных
с заболеваниями внутренних органов страдают ГН.
Интерес к данной медицинской проблеме
обусловлен еще и тем, что ГН чаще болеют люди
молодого и среднего возраста, чаще мужчины.
Течение ХГН характеризуется развитием почечной
недостаточности
4. ЭТИОЛОГИЯ ГН
ЭТИОЛОГИЯПроисхождение
Экзогенные
ГН
Характер антигенов
клебсиеллы,
1.Бактериальные:стрептококки,
пневмококки,
сальмонеллы и др.
2. Вирусы: респираторные (аденовирусы, парагриппозные, гриппозные),
коксаки, инфекционного паротита,
вирусного гепатита, геморрагической
лихорадки Денге, кори, краснухи, ВИЧ, ЕСНО.
3. Паразитарные малярия, токсоплазмоз, шизомотоз и др.
4. Сыворотки, вакцины, -глобулин, любые лекарства
5. Пищевые продукты, пыльца растений
Эндогенные
1. специфические опухолевые, клеточные (тканевые) (особенно рак
бронха,
гипернефрома),
алкогольный
гиалин
из
гепатоцитов
при
алкогольном гепатите и циррозе печени
Не
установлено
Неустановленный
нефропатия беременных, системные васкулиты
5.
МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ ГНПролиферативные ГН характеризуются внутриклубочковым
воспалением и пролиферацией клеток (гиперклеточность);
непролиферативные ГН, или склерозирующие гломерулопатии,
— поражением слоев клубочкового фильтра (подоциты,
базальная мембрана).
Локализация повреждений внутри клубочка определяет
морфологический вариант ГН:
—
в капиллярной стенке (подоциты, базальная мембрана) —
минимальные изменения, фокально-сегментарный
гломерулосклероз, мембранозная нефропатия;
—
в мезангиальной области — мезангиопролиферативный (в
том числе IgA-нефропатия);
—
в обеих областях (в мезангии и под эндотелием
капилляров клубочка) — мезангиокапиллярный
мембранопролиферативный), экстракапиллярный ГН.
6. КЛАССИФИКАЦИЯ ГН
1.2.
3.
4.
5.
Пролиферативные гломерулонефриты
Острый диффузный пролиферативный ГН.
Экстракапиллярный (ГН с «полулуниями») – с
иммунными отложениями (анти-БМК,
иммуннокомплексный) и «малоиммунный».
Мезангиопролиферативный ГН (МПГН).
IgА-нефропатия.
Мезангиокапиллярный ГН (объединяет черты
обеих групп).
7. КЛАССИФИКАЦИЯ ГН
1.2.
3.
Непролиферативные формы
Минимальные изменения.
Фокально – сегментарный гломерулосклероз (ФСГС).
Мембранозный ГН.
Протекают главным образом с развитием
нефротического синдрома.
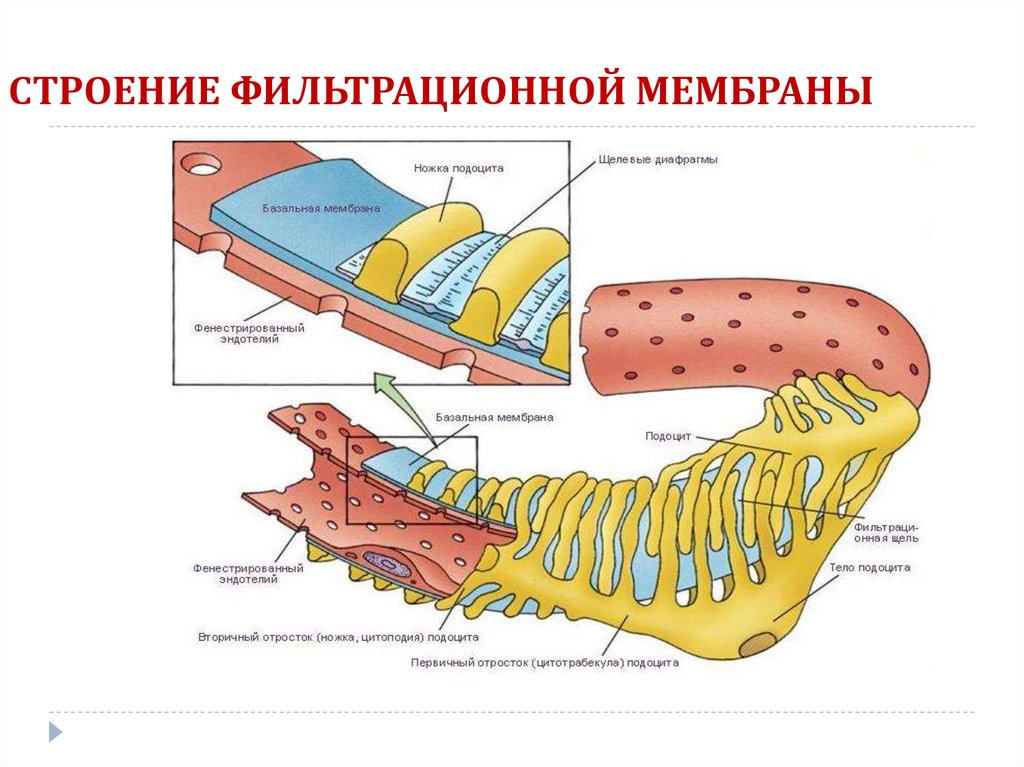
8. СТРОЕНИЕ ФИЛЬТРАЦИОННОЙ МЕМБРАНЫ
9.
подоциты, висцеральные эпителиальные клетки — клетки в капсулахБоумена — Шумлянского почек, которые покрывают капилляры
клубочков. Капсулы Боумена фильтруют кровь, не пропуская крупные
молекулы, такие как белки, и пропуская небольшие молекулы, такие как
молекулы воды, солей и сахаров. Такая фильтрация является первой
стадией формирования мочи. «Ножки» подоцитов покрывают капилляры,
оставляя щели. Кровь фильтруется через эти щели, известные как
фильтрационные щели.
Строение почечного тельца Кровь течет в приносящую артериолу (9) вверху, и из
выносящей артериолы (11) внизу. Кровь протекает через капилляры клубочка (10), где
она фильтруется за счет давления. Подоциты (3b) покрывают капилляры. Кровь
фильтруется через фильтрационные щели между «ножками» подоцитов (3а).
Отфильтрованная моча проходит через проксимальный каналец (В) справа. A Почечное тельце B - Проксимальный каналец C - Дистальный извитой каналец D Юкстагломерулярный аппарат 1. Базальная мембрана 2. Капсула Боумена —
париетальная часть 3. Капсула Боумена — висцеральная часть 3a. «Ножки» подоцита
3b. Подоцит 4. Пространство Боумена 5a. Мезангий - Интрагломерулярные клетки 5b.
Мезангий - Экстрагломерулярные клетки 6. Гранулярные клетки 7. Macula densa 8.
Миоцит (гладкая мускулатура) 9. Приносящая артериола 10. Капилляры клубочка 11.
Выносящая артериола
10.
Подоциты, висцеральные эпителиальные клетки — клетки в капсулахБоумена — Шумлянского почек, которые покрывают капилляры клубочков.
Капсулы Боумена фильтруют кровь, не пропуская крупные молекулы, такие
как белки, и пропуская небольшие молекулы, такие как молекулы воды, солей
и сахаров. Такая фильтрация является первой стадией формирования мочи.
«Ножки» подоцитов покрывают капилляры, оставляя щели. Кровь
фильтруется через эти щели, известные как фильтрационные щели. Некоторые
белки необходимы для выполнения функций этих «ножек». Если дети
рождаются с дефектами этих белков (например, нефрина или CD2AP), то
их почки не могут функционировать. У разных людей есть разные варианты
этих белков, причем некоторые варианты могут предрасполагать к почечной
недостаточности в будущем. Нефрин — белок, который образует
фильтрационные щели. Его структура похожа на молнию, зубья которой
достаточно велики, чтобы пропускать воду и сахара, но при этом слишком
малы для пропуска белков. Дефекты нефрина являются причиной врожденной
почечной недостаточности. CD2AP регулирует цитоскелет подоцитов и
стабилизирует фильтрационные щели.[1][2]
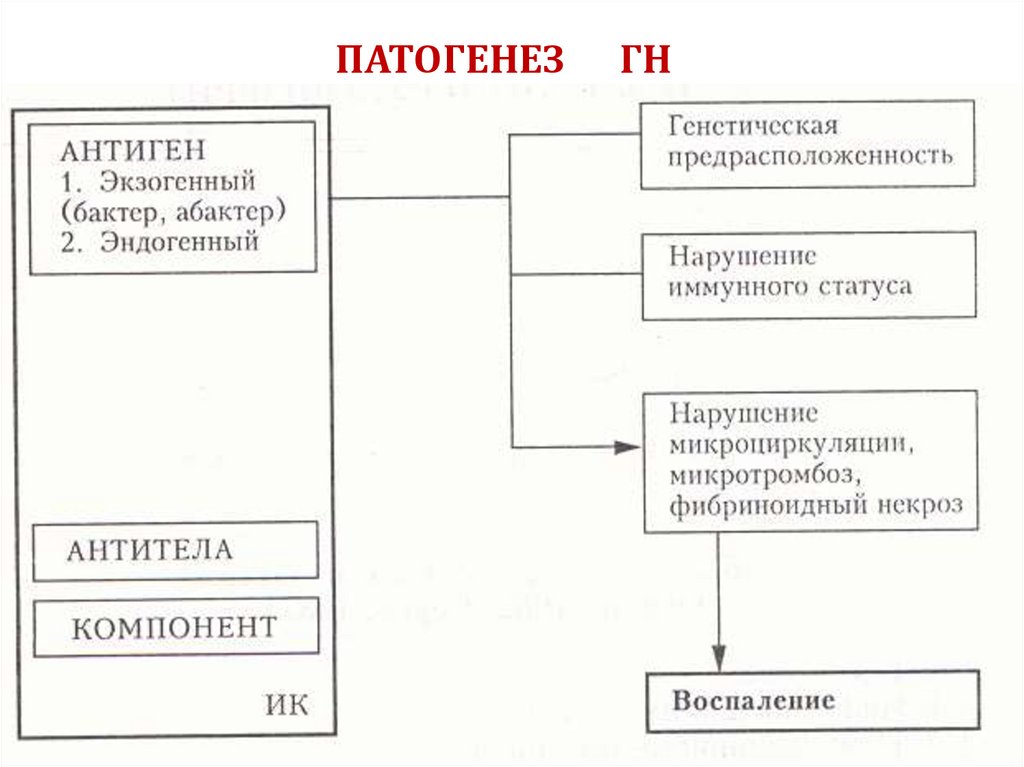
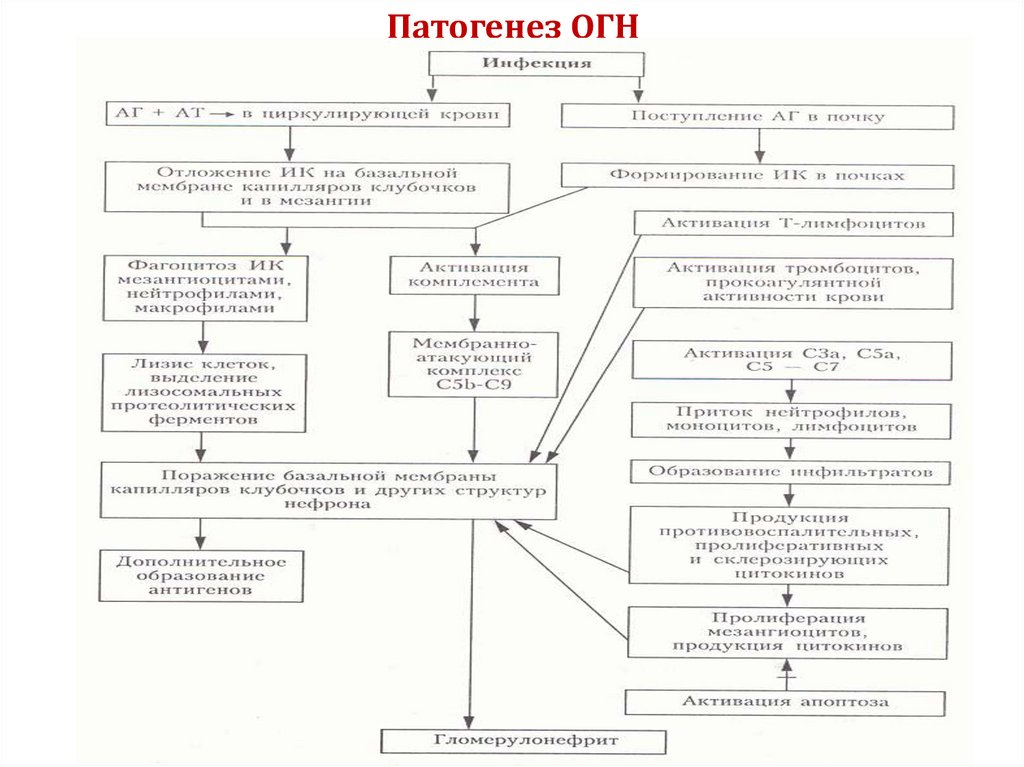
11. ПАТОГЕНЕЗ ГН
12. Патогенез ОГН
13. ОСНОВНЫЕ СИНДРОМЫ ГН
Мочевой синдромОтечный синдром
Нефротический синдром
Гипертензивный синдром
Нефритический
Болевой
14. МОЧЕВОЙ СИНДРОМ
незначительная или маловыраженнаяпротеинурия;
эритроцитурия;
цилиндрурия;
лейкоцитурия.
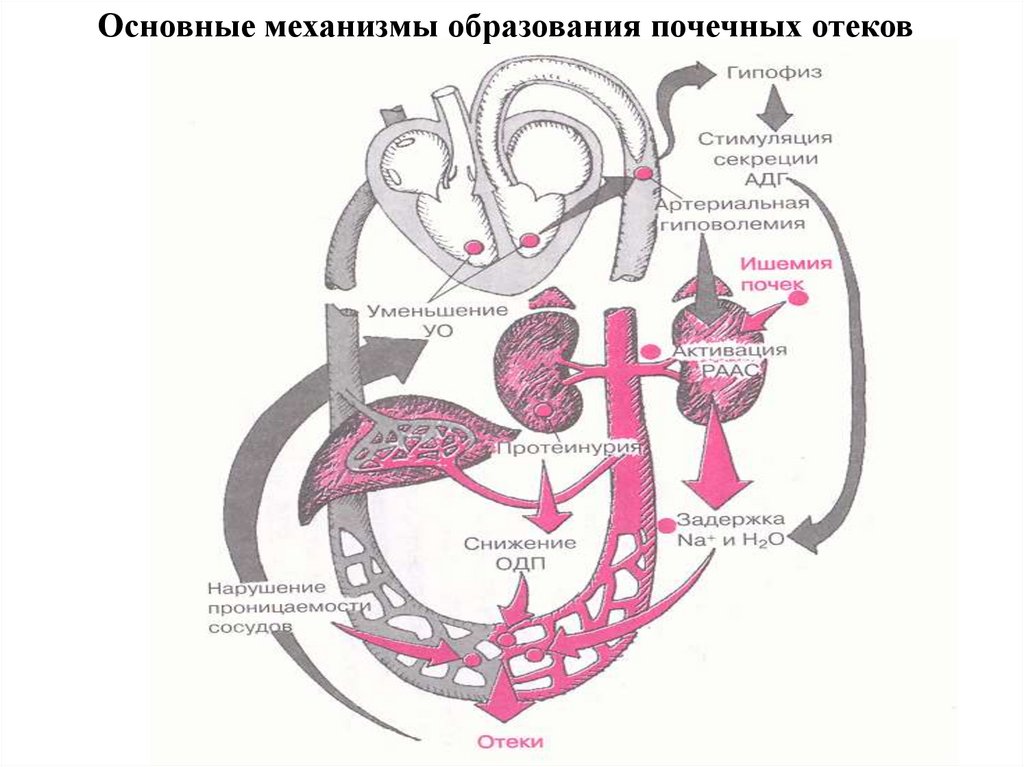
15. ОТЕЧНЫЙ СИНДРОМ
Патогенез отеков:уменьшение клубочковой фильтрации в результате
поражения клубочков, которое приводит к уменьшению
фильтрационного заряда Na и ее повышенной
реабсорбции;
задержка Na ведет к задержке Н2О;
задержка Na и Н2О приводит к повышению ОЦК;
повышение альдостерона приводит к задержке Na;
16. ОТЕЧНЫЙ СИНДРОМ
повышенная секреция антидиуретического гормонаприводит к резорбции Н2О в дистальных канальцах;
повышенная проницаемость капилляров из-за
выброса клетками фермента гиалуронидазы;
происходит перераспределение Н2О в организме со
скоплением его в рыхлой клетчатке;
уменьшение онкотического давления плазмы
из-за уменьшения белка плазмы (при нефротическом
синдроме).
17.
Основные механизмы образования почечных отеков18. НЕФРОТИЧЕСКИЙ СИНДРОМ
протеинурия более 3,5 г/сут;гипопротеинемия ниже 60 г/л,
т.е. от 40-30 г/л;
диспротеинемия;
гиперхолестеринемия
более 6,5 мг/л;
массивные отеки;
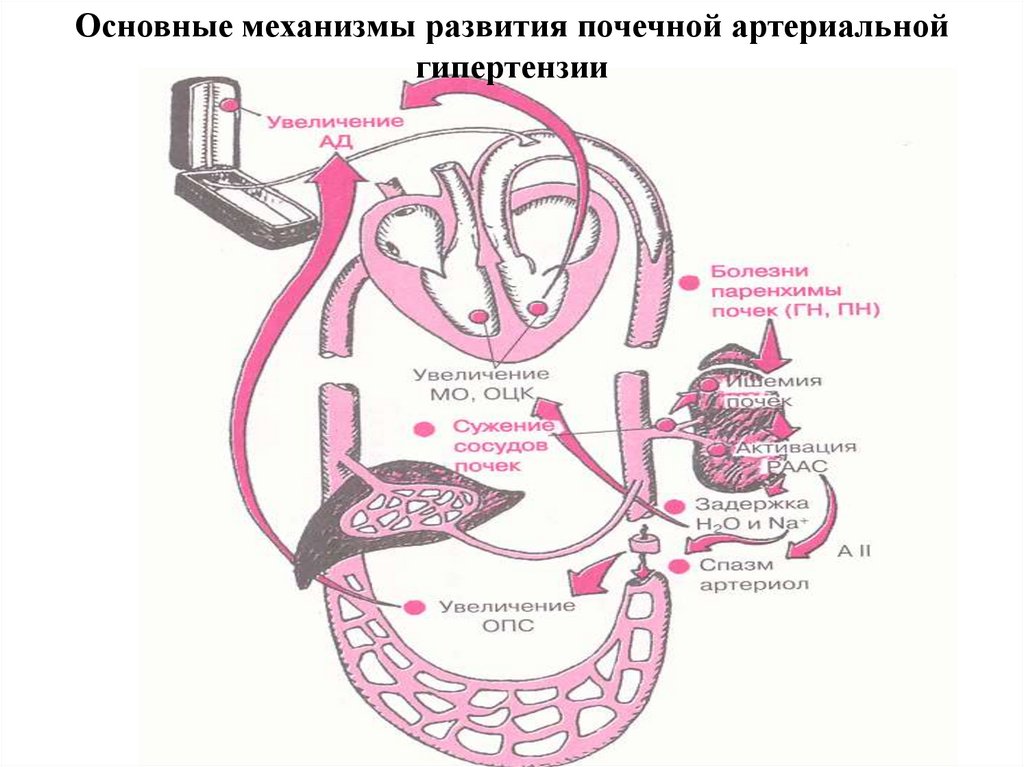
19. ГИПЕРТЕНЗИВНЫЙ СИНДРОМ
Рениновый фактор.Повышение ОЦК.
20.
Основные механизмы развития почечной артериальнойгипертензии
21. ОСТРЫЙ ПОСТСТРЕПТОКОККОВЫЙ ГЛОМЕРУЛОНЕФРИТ (ОПСГН)
одна из форм острого постинфекционногогломерулонефрита – представляет собой
иммунокомплексное, обусловленное
перенесенной стрептококковой инфекцией
заболевание, характеризующееся
разнообразными клиническими
проявлениями в сочетании с
морфологической картиной острого
диффузного пролиферативного
гломерулонефрита.
22. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причиной ОПСГН являются стрептококки группы А, главнымобразом, нефритогенные М- штаммы: 1, 4, 12 (вызывают ОПСГН
после фарингитов) и 2, 49, 55, 57, 60 (вызывают ОПСГН после
кожных инфекций).
В качестве патогенетического механизма ОПСГН рассматривают
отложение АГ нефритогенных штаммов стрептококков в
клубочках почек и связывание их с аутоАТ с образованием ИК in
situ и активацией комплемента.
Морфология
При световой микроскопии выявляют диффузный
пролиферативный гломерулонефрит с преимущественно
эндокапиллярной пролифераций и большим количеством
нейтрофилов. Окраска трихромом позволяет в некоторых
случаях обнаружить субэпителиальные отложения в виде
«горбов».
23. ОСОБЕННОСТИ НАЧАЛА ОГН
ОГН развивается через 1—2 нед после инфекцииверхних дыхательных путей, эпизода фарингита,
обострения тонзиллита или через 3—6 нед после
кожной инфекции (стрептококковое импетиго).
Выделяют классический (манифестный) и
субклинический (олиго- или моносимптомный)
варианты болезни.
В последние годы классический вариант нефрита
встречается в 4—5 раз реже, чем субклинический.
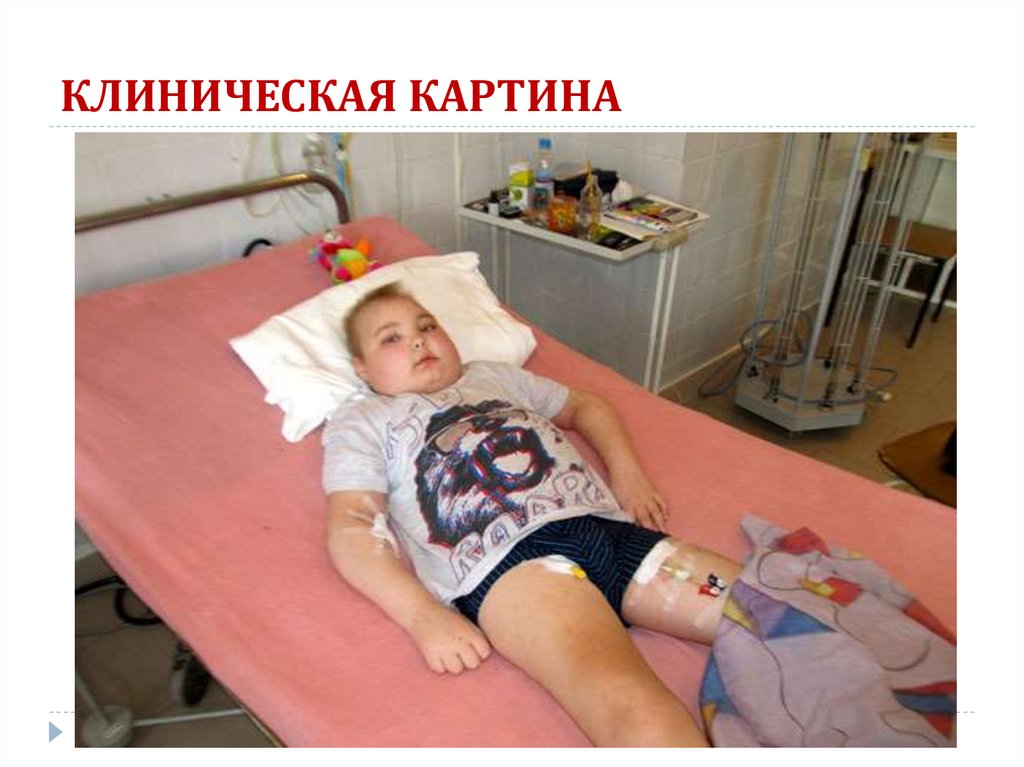
24. Клиническая картина ОГН
Моносимптомный вариант.Развернутая форма (отеки, повышение АД мочевой
синдром).
Нефротическая форма
Нефротический синдром:
- протеинурия более 3,5 г/сут;
- гипопротеинемия ниже 60 г/л, т.е. от 40-30 г/л;
- диспротеинемия;
- гиперхолестеринемия более 6,5 мг/л;
- массивные отеки;
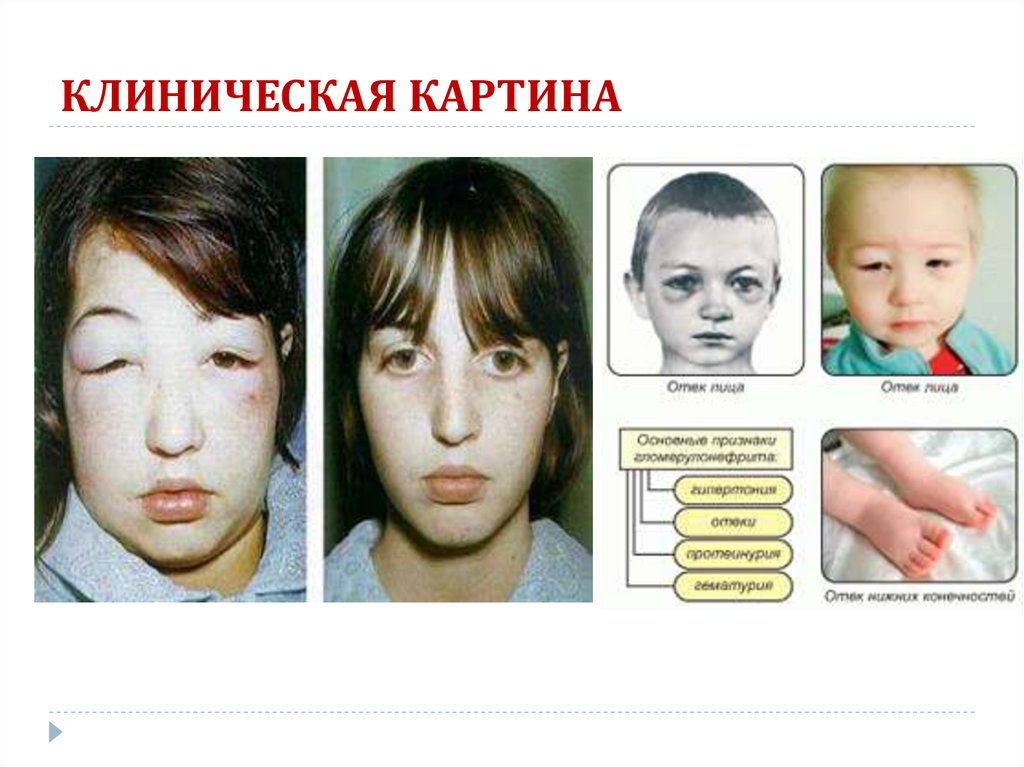
25. КЛИНИЧЕСКАЯ КАРТИНА
26. КЛИНИЧЕСКАЯ КАРТИНА
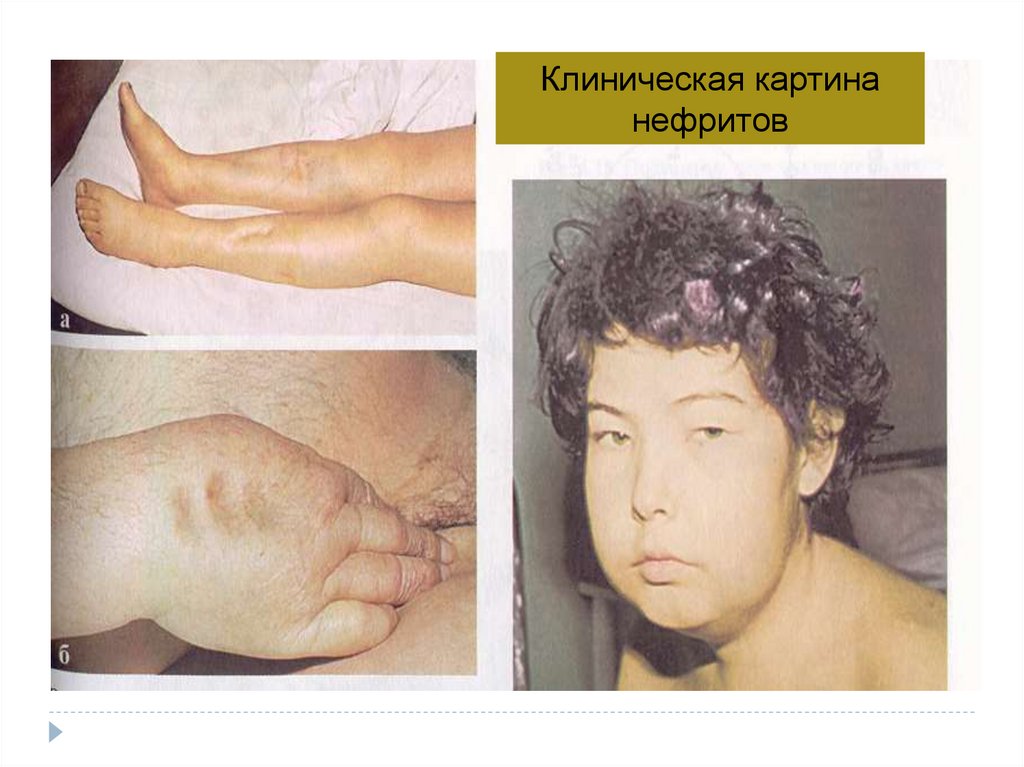
27.
Клиническая картинанефритов
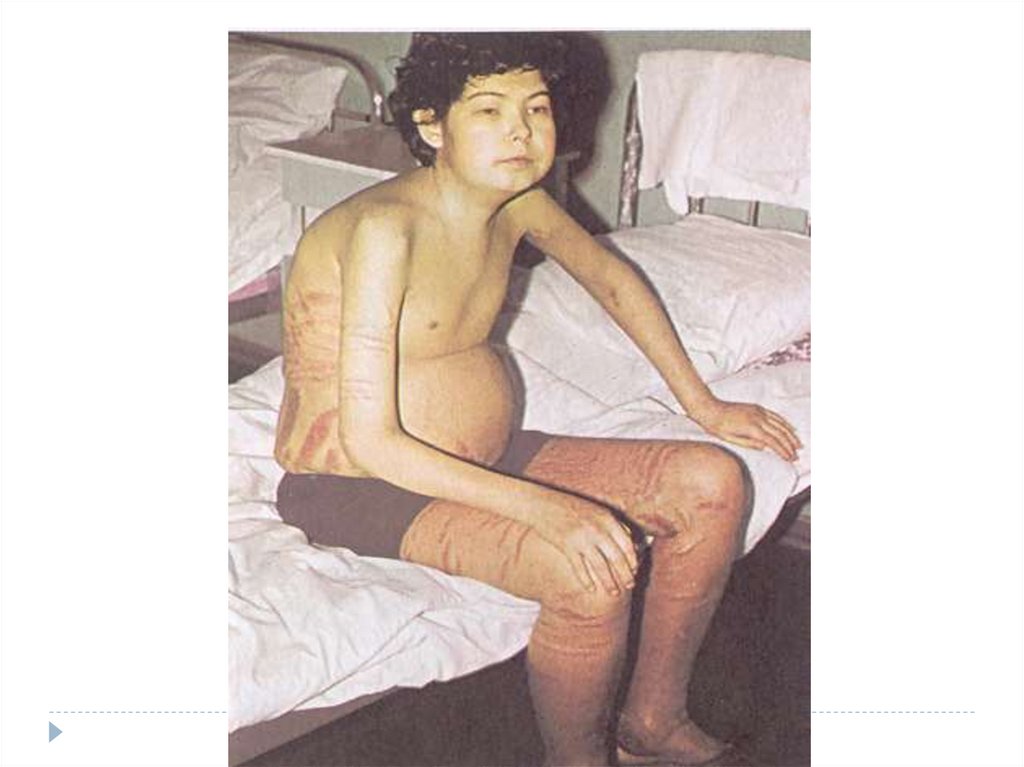
28.
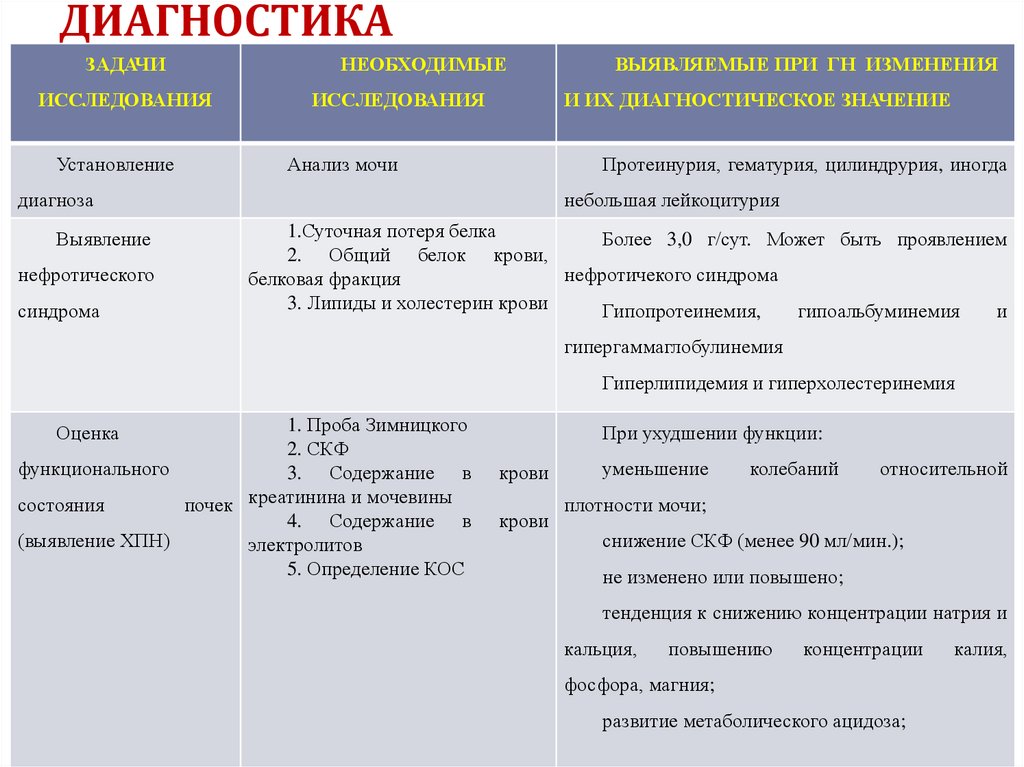
29. ДИАГНОСТИКА
Анализ крови выявляет умеренный лейкоцитоз,увеличение СОЭ.
Общий анализ мочи (мочевой синдром)
В биохимическом анализе крови: положительный Среактивный белок, увеличение уровня серомукоида,
фибриногена, 2- и -глобулинов, снижение содержания
альбуминов.
Концентрация креатинина сыворотки у некоторых
пациентов может быть повышена.
30. ДИАГНОСТИКА
ЗАДАЧИИССЛЕДОВАНИЯ
Установление
НЕОБХОДИМЫЕ
ИССЛЕДОВАНИЯ
И ИХ ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ
Анализ мочи
Протеинурия, гематурия, цилиндрурия, иногда
диагноза
Выявление
нефротического
синдрома
ВЫЯВЛЯЕМЫЕ ПРИ ГН ИЗМЕНЕНИЯ
небольшая лейкоцитурия
1.Суточная потеря белка
Более 3,0 г/сут. Может быть проявлением
2. Общий белок крови,
нефротичекого синдрома
белковая фракция
3. Липиды и холестерин крови
Гипопротеинемия,
гипоальбуминемия
и
гипергаммаглобулинемия
Гиперлипидемия и гиперхолестеринемия
1. Проба Зимницкого
2. СКФ
функционального
3. Содержание в
состояния
почек креатинина и мочевины
4. Содержание в
(выявление ХПН)
электролитов
5. Определение КОС
Оценка
При ухудшении функции:
крови
крови
уменьшение
колебаний
относительной
плотности мочи;
снижение СКФ (менее 90 мл/мин.);
не изменено или повышено;
тенденция к снижению концентрации натрия и
кальция,
повышению
концентрации
фосфора, магния;
развитие метаболического ацидоза;
калия,
31. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
1. Мазок из зева на выявление стрептококков.2. Исследование глазного дна. Изменения возникают при
повышении АД: сужение артериол, иногда феномен
патологического артериовенозного перекреста, отек соска
зрительного нерва, возможны точечные кровоизлияния.
3. УЗИ. Размеры почек при УЗИ не изменены или слегка
увеличены (в норме длина 75 – 120 мм, ширина 45 –
65мм, толщина 35 – 50 мм), выявляют отечность ткани
почек. Чашечно-лоханочная система не изменена.
4. Мониторирование АД полезно для выявления
артериальной гипертензии, не замечаемой больным, а
также для верификации его ощущений.
32. Диагностика
Титр антител против агента, вызвавшего инфекцию, обычно нирастает в течение 1-2 нед. В частности, можно определить в
крови высокие титры антител к внеклеточным продуктам
стрептококка: антистрептолизину-0 (АСЛ-О),
антигиалуронидазе, антистрептокиназе, анти-М-протеиновым
антителам, анти-ДНКазе и др.
Титры АСЛ-О, АСГ, анти-ДНКазы являются маркерами
стрептококковой инфекции верхних дыхательных путей, а
антигиалуронидазы и антидезоксирибонуклеазы В —
пиодермии.
Уровень комплемента в сыворотке (СЗ, С4) в активной фазе
болезни снижается и возвращается к норме в течение 6-8 нед.
Криоглобулинемия стойко удерживается на протяжении
нескольких месяцев, тогда как ИК выявляются только в
течение нескольких недель.
33. Диагностические критерии ОГН
1.2.
3.
4.
Острое начало заболевания через 10-20 дней после
перенесенной очаговой инфекции.
Отсутствие указаний в анамнезе на перенесенный в
прошлом ОГН, преходящих отеков не ясного генеза и
повышенного АД.
Отсутствие в анализах мочи выраженных изменений
концентрационной функции почек в сторону снижения.
Относительная плотность мочи в норме или выше
нормы (1025-1035).
Отсутствие на ЭКГ, в случае повышения АД, признаков
явной или выраженной гипертрофии левого
желудочка.
34.
Диагностические критерии ОГН5. Отсутствие выраженных изменений на глазном дне,
характерных для гипертонической ангиопатии.
6. Почки нормальных или увеличенных размеров при обзорной
рентгенографии и УЗИ.
7. Обратная динамика экстраренальных и ренальных симптомов
с последующей полной нормализацией показателей и
восстановлением функционального состояния почек.
Изолированный мочевой синдром может сохраняться до
года (выздоровление с остатком).
8. При биопсии почки – признаки острого пролиферативного
интракапиллярного или др. варианта
(мезангиокапиллярного) ГН.
35. Осложнения ОГН
Сердечная недостаточность (увеличение ОЦК,повышение АД, метаболические нарушения в
миокарде).
Энцефалопатия с эклампсией: сильная головная боль,
ощущение тумана перед глазами, тошнота, рвота,
судороги и потеря сознания (задержка воды и
повышение внутричерепного давления).
Острое нарушение зрения из-за отека зрительного
соска.
ОПН
36. Дифференциальная диагностика ОГН
С «застойной почкой»ОПН
Острым пиелонефритом
ХГН
37. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ
ХГН - хронически прогрессирующееиммунное воспаление почек с длительно
персистирующим или рецидивирующим
мочевым синдромом и постепенным
ухудшением почечных функций.
38. Клинические формы ХГН по И.Е.Тареевой (1995 .)
Злокачественный подострыйэкстракапиллярный быстропрогрессирующий
гломерулонефрит (4%).
Смешанный ГН (псевдонефроз, классический
Брайтов нефрит, нефрозо-нефрит).
Нефротический ГН- липоидный нефроз.
Гипертонический ГН – васкулярная форма.
Латентная форма.
Гематурическая форма или болезнь Берже.
39. Клинико-морфологическая классификация ХГН
Болезнь минимальных изменений (БМИ)Фокально – сегментарный гломерулосклероз
(ФСГС)
Мембранозный ГН
Мезангиопролиферативный ГН
Мезангиопролиферативный ГН с отложением
в клубочках IgА (болезнь Берже)
Мезангиокапиллярный ГН
Быстропрогрессирующий ГН с
«полулуниями»
40. БОЛЕЗНЬ МИНИМАЛЬНЫХ ИЗМЕНЕНИЙ (БМИ)
(БМИ) – это непролиферативная гломерулопатия, неимеющая каких-либо морфологических критериев при
световой микроскопии, обусловленная повреждением
(иммунным или неиммунным) подоцитов
(подоцитопатия), которое диагностируется исключительно
при ультраструктурном анализе в виде диффузного
слияния ножковых отростков подоцитов. Повреждение
подоцита определяет формирование в клинике
заболевания НС.
Исторически, для определения этой группы болезней в 1905 году немецкий патолог Friedrich
von Muller, предложил термин «нефроз», применив его к патологии почек,
характеризующейся отсутствием морфологических признаков воспаления, в отличие от
«нефрита» – воспалительного варианта заболеваний почек. Вскоре этот, исходно
морфологический, термин стал использоваться в клинике для обозначения
«генерализованных отеков с альбуминурией», прежде называемых «болезнь Брайта», однако
в 1929г Henry Christian предложил заменить его на используемый и ныне термин
«нефротический синдром».
41. КЛИНИЧЕСКАЯ КАРТИНА БМИ
Дебют БМИ характеризуется быстрым развитием картиныразвернутого НС, проявляющегося протеинурией более 3,5
г/сутки, гипоальбуминемией, подчас непропорциональной
степени протеинурии, выраженной гиперхолестеринемией, а
также массивными генерализованными отеками.
Почти внезапное развитие НС отличает БМИ от других
причин НС, в частности, от мембранозной нефропатии, при
которой развернутая картина НС формируется постепенно.
Типичной чертой БМИ также является ответ на терапию ГК с
развитием полной ремиссии у большинства пациентов,
поэтому в педиатрической практике, при отсутствии
морфологической верификации, пользуются термином
«стероид- чувствительный нефротический синдром».
42. Фокально-сегментарный гломерулосклероз (ФСГС)
ФСГС — форма гломерулопатии, для которойхарактерно склерозирование отдельных сегментов
(cегментарные изменения) в части клубочков
(фокальные изменения); остальные клубочки в
начале болезни интактны. Этот морфологический
тип изменений трудно отличим от болезни
минимальных изменений (БМИ). Полагают, что это
разной тяжести варианты или разные стадии
одного и того же заболевания, объединяемые
термином «идиопатический нефротический
синдром».
43. КЛАССИФИКАЦИЯ ФСГС
Первичный (идиопатический) ФСГС – причины неизвестны• Вторичный ФСГС
Генетически обусловленный
- Мутации ACTN4, NPHS1, NPHS2, CD2AP, TRPC6, WT-1 и др.
- Связанный с другими наследственными заболеваниями (с-м
Альпорта, Дауна, митохондриальные цитопатии, болезнь
Шарко-Мари-Туф)
Ассоциированный с вирусами (HIV, парвовирус В19,
цитомегаловирусы, вирус Эпштей-Барр, вирус Коксаки и др.)
Индуцированные лекарствами 7 (героин, интерферон-α,
адриамицин, доксорубицин, литий, анаболические
стероиды, памидронат и др.)
44. КЛАССИФИКАЦИЯ ФСГС
Адаптивные структурно-функциональные изменения, вызванныегипертрофией клубочков или гиперфильтрацией
1.
при уменьшении массы почечной ткани (олигомеганефрония,
односторонняя агенезия, дисплазия почечной ткани, кортикальный
некроз, рефлюкс-нефропатия, нефрэктомия, хроническая
трансплантационная нефропатия, низкий вес при рождении, поздняя
стадия любого заболевания почек со снижением массы действующих
нефронов и др.)
2. при изначально нормальном числе нефронов (артериальная гипертензия,
сахарный диабет, ожирение, врожденные «синие» пороки сердца,
серповидно-клеточная анемия)
Злокачественные новообразования (лимфома и др.)
Неспецифические ФСГС-подобные изменения, вызванные сморщиванием
почек при гломерулярных заболеваниях (очаговый пролиферативный
ГН, пурпура Шенляйн-Геноха, мембранозная нефропатия, волчаночный
нефрит, тромботические микроангиопатии).
45. КЛИНИЧЕСКАЯ КАРТИНА
НС развивается более чем у 70% больных, персистирующую ПУбез НС имеют 30% пациентов
У большинства больных НС и ПУ сочетаются с микрогематурией,
макрогематурия редка
Более чем у 50% больных наблюдается АГ
У 25–50% больных уже в дебюте заболевания отмечается ПН
При генетических вариантах ФСГС в начале проявлений болезни
протеинурия часто носит субнефротический характер
Развитие вторичной стероидрезистентности у детей в
большинстве случаев может быть связано с трансформацией
минимальных изменений в ФСГС
При ряде вторичных форм ФСГС отмечают клинические и
лабораторные признаки заболевания, вызвавшего поражение
почек
46. МЕМБРАНОЗНАЯ НЕФРОПАТИЯ (МН)
Мембранозная нефропатия (МН) (синониммембранозный гломерулонефрит) - вариант
иммуноопосредованной гломерулопатии,
характеризующийся диффузным утолщением и
изменением структуры гломерулярной базальной
мембраны вследствие субэпителиальной и
интрамембранозной депозиции иммунных
комплексов и отложения матриксного материала,
продуцируемого пораженными подоцитами.
Клеточная пролиферация при МН не выявляется.
47. КЛАССИФИКАЦИЯ
Первичная (идиопатическая) МН. Основой формирования иммунныхкомплексов является образование аутоантител к внутренним антигенам
клубочка. У 70-80% пациентов выявляются антитела к подоцитарному
трансмембранному рецептору фосфолипазы А2 М-типа (PLA2R-AТ)
(преимущественно IgG4 класса). У 20-30 % пациентов с первичной МН
внутренние антигены клубочков и аутоантитела к ним не
идентифицированы.
Вторичная МН. Является результатом специфического поражения
клубочков иммунными комплексами, в которые включены экзогенные
(вирусные, опухолевые и др.) антигены. Развивается на фоне
аутоиммунных заболеваний, опухолей, инфекций, лекарственных
воздействий.
Аллоиммунная МН. Связывают с фетоматеринской иммунизацией женщин
антителами к нейтральной эндопептидазе (NEP)
(мембраноассоциированному антигенному белку подоцитов) и развитием
типичной МН у плода. Аллоиммунный механизм развития наблюдается в
случае de novo развившейся посттрансплантационной МН у NEPдефицитных реципиентов.
48. МЕХАНИЗМ РАЗВИТИЯ
Иммунокомплексный:• In situ формируются иммунные комплексы из связанного с
подоцитами антигена и аутоантител IgG-класса, что ведет к
активации комплемента по классическому пути 7 с образованием в
субэпителиальном пространстве мембраноатакующего комплекса
– МАC (С5в-9). Основной субкласс антител при идиопатической МН
- IgG4, при вторичных формах МН могут обнаруживаться
субэпителиальные и интрамембранозные депозиты и других
субклассов – IgG1, IgG3 и др.
• МАC (С5в-9) вызывает сублетальное повреждение подоцитов через
образование реактивных кислородных радикалов и эйкозаноидов,
реорганизацию активного цитоскелета, диссоциацию белков
щелевидной диафрагмы путем прямого цитопатического действия.
В результате этих повреждений усиливается проницаемость
гломерулярной капиллярной стенки, развивается протеинурия
(ПУ).
49. КЛИНИЧЕСКАЯ КАРТИНА
У большинства больных развивается НС (80%), реже ПУ без НС(20%).
Артериальная гипертензия в начале заболевания наблюдается
редко, в дальнейшем она развивается у 20-50% больных.
Содержание комплемента в сыворотке крови при первичной
МН не изменено, при ряде вторичных форм (системная
красная волчанка, НВV- инфекция) может быть снижено.
При вторичной форме отмечают клинические и лабораторные
признаки заболевания, вызвавшего развитие МН.
У больных МН с НС чаще, чем при других морфологических
вариантах ГН, развиваются тромботические осложнения, в том
числе тромбоз почечных вен (29%), тромбозы глубоких вен
конечностей (17 %), легочные тромбоэмболии (17%).
50. Мембранопролиферативный гломерулонефрит (МБПГН)
МБПГН это генерический термин(«морфологический синдром»), объединяющий
группу гломерулопатий, имеющих сходную
морфологическую картину при световой
микроскопии биоптатов, но различающихся по
этиологии, патогенезу, иммуногистохимическим и
ультраструктурным (электронная микроскопия)
изменениям почечной паренхимы (НС).
51. Мембранопролиферативный гломерулонефрит (МБПГН)
По данным световой микроскопии ииммуноморфологии следует различать три
варианта МБПГН:
• иммуноглобулин- и С3-позитивный МБПГН;
• С3-гломерулопатия;
• иммуноглобулин- и С3-негативный МБПГН.
Термин С3-гломерулопатия означает иммуноглобулин-
негативный и С3- позитивный МБПГН, включающий 2
формы МБПГН, которые при дальнейшем
ультраструктурном анализе могут быть уточнены как:
иммуноглобулин-негативный, С3-позитивный МБПГН I
или III типа или болезнь плотных депозитов.
52. IGA-НЕФРОПАТИЯ
IgA-нефропатия (синонимы – IgA-нефрит, болезньБерже, синфарингитная гематурия) –
иммунокомплексный гломерулонефрит,
характеризующийся преимущественным
отложением в мезангии иммуноглобулина А (IgA),
при классическом течении – мезангиальной
пролиферацией.
Механизм развития IgA-нефропатии –
иммунокомплексный.
53. ВАРИАНТЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ IGA-НЕФРОПАТИИ
Классический с повторными эпизодами макрогематурии (синфарингитнаягематурия) (30-50% больных):
• чаще развивается у молодых лиц;
• характерно острое начало с эпизода макрогематурии, возникает на фоне
инфекционного заболевания (обычно респираторной, реже мочевой, кишечной
инфекции и т.д.) одновременно или в первые 2-3 дня болезни и сохраняется от
нескольких часов до нескольких дней; • выявляется моча бурого цвета;
• могут отмечаться боли в поясничной области;
• наличие сгустков крови в моче не характерно;
• при микроскопическом исследовании осадка мочи обнаруживают дисморфные
эритроциты, эритроцитарные цилиндры;
• выявляется протеинурия (ПУ);
• возможно нарушение функции почек, как правило, обратимое;
• отмечается транзиторная артериальная гипертония (АГ);
• в промежутках между эпизодами макрогематурии сохраняется персистирующая
микрогематурия, или наблюдается полная нормализация анализов мочи (до
следующего эпизода).
54. ВАРИАНТЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ IGA-НЕФРОПАТИИ
2. Бессимптомный (у 30-40% больных)• чаще развивается у лиц после 40 лет;
• при обследовании выявляют персистирующую
микрогематурию в сочетании с ПУ и/или АГ.
3. Атипичные формы протекают с клинической картиной, в
большей степени сходной с другими вариантами
гломерулярного повреждения – болезнь минимальных
изменений с IgA-депозитами в мезангии; острое
повреждение почек (ОПП), ассоциированное с эпизодами
макрогематурии; быстропрогрессирующий ГН с
полулуниями и депозитами IgA в мезангии.
55. Дифференциальная диагностика ХГН
Хронический пиелонефрит2. Острый гломерулонефрит
3. Злокачественная артериальноая
гипертензия с нефроангиосклерозом
4. Туберкулез почки
1.
56. Осложнения ХГН
ХПНЛевожелудочковая недостаточность на фоне
артериальной гипертензии
Инсульт
Интеркуррентные инфекции
Тромбозы
Нефротический криз.
57.
РежимЛечебное питание
ограничение поваренной соли и воды;
ограничение простых углеводов;
ограничение белка;
снижение энергетической ценности рациона с учетом
уровня энергозатрат организма;
исключение из рациона экстрактивных веществ и
полно
Этиологическое лечение
Пенициллин вводится в/м по 500.000 ЕД каждые 4 ч в течение 10-14 дней
Полусинтетические пенициллины (оксациллин в/м по 0,5 г 4 раза в день,
ампиокс в той же дозе)
Макролиды II и III поколений являются препаратами второй линии терапии.
Патогенетическое лечение
Иммунодепрессантная терапии
Лечение глюкокортикоидами
Преднизолон (1 мг/кг в сутки в течение 1'/2-2 месяцев)
Пульс - терапия метилпреднизолоном (ежедневно внутривенно капельно вводится 1000 мг в течение 3 дней)
е обеспечение потребности организма больного в витаминах и минеральных веществах.
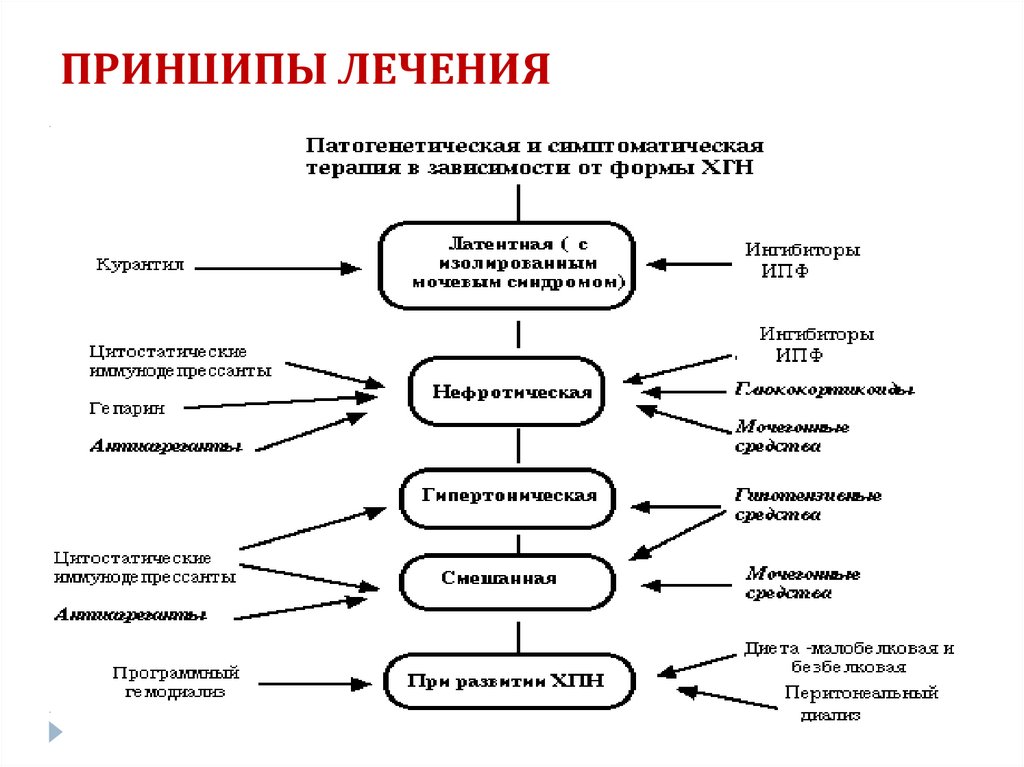
58. Принципы лечения
Лечение негормональными иммунодепрессантамиАзатиоприн (имуран) и Меркаптопурин назначают по
2 – 3 мг на 1 кг массы тела больного (150-200 мг) в сутки
Циклофосфамид — по 1,5-2 мг/кг (100-150 мг) в сутки
Лейкеран — по 0,2 мг сутки в течение 4-8-10 недель.
Такролимус (FK-506) – ингибитор кальцинейрина,
селективно подавляет Т-хелперы.
Мофетила микофенолат (Майфортик) – селективно
ингибирует пролиферацию Т- и В-лимфоцитов, продукцию
АТ и образование цитотоксичных Т-лимфоцитов.
59. Принципы лечения
Этиологическое лечениеПенициллин вводится в/м по 500.000 ЕД каждые 4 ч в течение
10-14 дней
Полусинтетические пенициллины (оксациллин в/м по 0,5 г 4
раза в день,
ампиокс в той же дозе)
Макролиды II и III поколений являются препаратами второй
линии терапии.
Патогенетическое лечение
Иммунодепрессантная терапии
• Лечение глюкокортикоидами
Преднизолон (1 мг/кг в сутки в течение 1'/2-2 месяцев)
Пульс - терапия метилпреднизолоном (ежедневно внутривенно
капельно вводится 1000 мг в течение 3 дней)
60.
•Лечение негормональными иммунодепрессантамиАзатиоприн (имуран) и Меркаптопурин назначают по
2 – 3 мг на 1 кг массы тела больного (150-200 мг) в сутки
Циклофосфамид — по 1,5-2 мг/кг (100-150 мг) в сутки
Лейкеран — по 0,2 мг сутки в течение 4-8-10 недель.
Такролимус (FK-506) – ингибитор кальцинейрина, селективно подавляет Т-хелперы.
Мофетила микофенолат (Майфортик) – селективно ингибирует пролиферацию Т- и Влимфоцитов, продукцию АТ и образование цитотоксичных Т-лимфоцитов.
Лечение антикоагулянтами
• Лечение гепарином
Гепарин вводится под кожу живота по 5000-10.000 ЕД
через каждые 4- 6 ч.
Лечение антиагрегантами
- Курантил (суточная доза 250- 400 мг)
- Трентал в дозе 0,2 - 0,3 г в сутки (в 3 приема).
Ингибиторы АПФ
Блокаторы рецепторов ангиотензина II
Лечение аминохинолиновыми соединениями
Делагил (в дозе 0,5-0,75 г в сутки на протяжении 3-6 недель, а затем в
поддерживающих дозах по 0,25 г в течение нескольких месяцев
амбулаторно)
Применение НПВС в настящее время не рекомендуется
61.
Симптоматическое лечениеЛечение артериальной гипертензии
Блокаторы кальциевых каналов
Из препаратов центрального действия
Метилдопа, Физиотенз
а-Адреноблокаторы (доксазосин 2- 8 мг в сут.)
ß-Адреноблокаторы (атенолол 50 мг в сут.)
а- и ß-адреноблокатор
Лабеталол (300-1200 мг/сут).
Диуретики (гипотиазид 25 мг в сут.)
62. Принципы лечения
Лечение антикоагулянтами• Лечение гепарином
Гепарин вводится под кожу живота по 5000-10.000 ЕД
через каждые 4- 6 ч.
Лечение антиагрегантами
- Курантил (суточная доза 250- 400 мг)
- Трентал в дозе 0,2 - 0,3 г в сутки (в 3 приема).
Ингибиторы АПФ
Блокаторы рецепторов ангиотензина II
Лечение аминохинолиновыми соединениями
Делагил (в дозе 0,5-0,75 г в сутки на протяжении 3-6 недель, а
затем в поддерживающих дозах по 0,25 г в течение нескольких
месяцев амбулаторно)
63. Принципы лечения
Применение НПВС в настящее время не рекомендуетсяСимптоматическое лечение
Лечение артериальной гипертензии
Блокаторы кальциевых каналов
Из препаратов центрального действия
Метилдопа, Физиотенз
а-Адреноблокаторы (доксазосин 2- 8 мг в сут.)
ß-Адреноблокаторы (атенолол 50 мг в сут.)
а- и ß-адреноблокатор
Лабеталол (300-1200 мг/сут).
Диуретики (гипотиазид 25 мг в сут.)
64. ПРИНЦИПЫ ЛЕЧЕНИЯ
65. ПРИНЦИПЫ ЛЕЧЕНИЯ
Санаторно-курортное лечениеСатараи-Махи-Хаса (в 9 км от Бухары);
Янгантау (курорт лесной зоны в 152 км от Уфы);
Байрам-Али (Туркменистан);
Приморские климатические курорты на Южном берегу
Крыма (Ялта — санатории "Запорожье", "Киев",
"Энергетик").
Диспансеризация
Лица, перенесшие ОГН, должны наблюдаться в течение 2-х
лет.
66. Пример формулировки диагноза
Острый постстрептококковый диффузныйпролиферативный гломерулонефрит.
Нефротической синдром. Транзиторная
почечная недостаточность.
67. Пример формулировки диагноза
Хронический гломерулонефрит, нефротическаяформа, фаза обострения. ХБП IIIА ст.
Хронический гломерулонефрит, гипертоническая
форма, фаза ремиссии. ХБП0.
Хронический гломерулонефрит: мембранозная
нефропатия, нефротический вариант, обострение.
ХБП III Б ст.
Мембранознопролиферативный гломерулонефрит,
смешанный вариант (нефротический синдром,
артериальная гипертензия 2 стад, группа риска 3),
обострение. ХБП IV ст.
























































 medicine
medicine