Similar presentations:
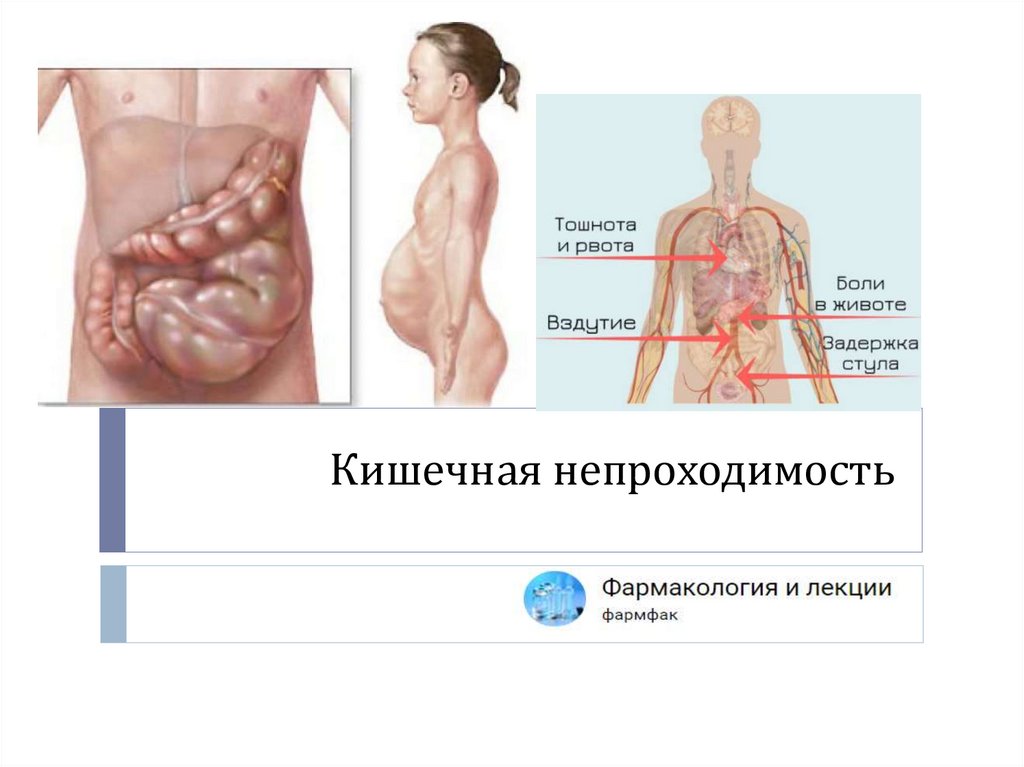
Кишечная непроходимость
1.
Кишечная непроходимость2.
1. Общие вопросы. КлассификацияКишечная непроходимость – нарушение пассажа (движения)
содержимого по кишечнику, вызванное обтурацией его просвета,
сдавлением, спазмом, расстройствами гемодинамики или
иннервации.
Кишечная непроходимость – это полиэтиологический синдром,
который может быть обусловлен множеством причин и иметь
различные формы. Своевременность и правильность диагностики
кишечной непроходимости являются решающими факторами в исходе
этого тяжелого состояния.
Острая кишечная непроходимость встречается в 64-80% случаев и
имеет тяжелое течение и неблагоприятный прогноз.
Она бывает во всех возрастных группах, но наиболее часто в возрасте
от 30 до 60 лет и мужчины болеют чаще, преимущественно
странгуляционной формой.
У женщин встречается обтурация гинекологическими опухолями
и спаечная непроходимость.
3.
Причины:1. Спайки брюшной полости (после травм, ранений,
перенесенных операций и воспалительных заболеваний
органов брюшной полости и таза)
2. Длинная брыжейка тонкой или толстой кишки,
обуславливающая значительную подвижность их петель
3. Опухоли брюшной полости и забрюшинного
пространства
4. Заворот кишок, ущемление
5. Врожденные аномалии развития кишечной трубки
6. Алиментарный фактор (нерегулярные приемы пиши,
употребление грубой пищи, попадание инородных тел)
7. Резкое повышение внутрибрюшного давления,
обусловленное физической нагрузкой
8. Ущемление грыжи живота
4.
КлассификацияI. По этиологии:
1. Врожденная
а. Пороки развития кишечной трубки
б. Пороки развития стенки кишки
в. Нарушение вращения кишечника
г. Пороки развития других органов брюшной полости
2. Приобретенная
5.
I. По механизму возникновения:1. Динамическая (функциональная) непроходимость:
а. Спастическая
б. Паралитическая
2. Механическая непроходимость:
а. Обтурационная
б. Странгуляционная (сдавление, ущемление кишки и
её брыжейки с одновременным нарушением
проходимости и кровообращения)
в. Смешанная (инвагинация, спаечная ОКН)
6.
III. По локализации:1. Высокая (тонкокишечная) непроходимость
2. Низкая (толстокишечная) непроходимость
IV. По течению:
1. Острая
2. Хроническая
3. Рецидивирующая
V. По степени закрытия просвета кишки:
1. Полная
2. Частичная или относительная
7.
Общая клиническая симптоматика8.
2. Динамическая (функциональная)непроходимость
ПАРАЛИТИЧЕСКАЯ
Почти всегда вызывается другими заболеваниями, т.е. является вторичной.
При паралитической непроходимости прекращается перистальтика кишечника и пассаж
его содержимого, параллельно возникает венозный застой в стенке кишки и нарушается
всасывание.
Теоретически при сильном вздутии живота может возникнуть нарушение
кровообращения кишечной стенки и ее некроз, но такое бывает крайне редко, поэтому
паралитическая непроходимость лечиться консервативно.
Основной механизм – это повышение тонуса симпатической нервной системы, при этом
замедляется перистальтики с одновременным расширением сфинктеров привратника и
баугиниевой заслонки между тонкой и толстой кишкой.
Причины паралитической непроходимости:
1. Поражение самой симпатической нервной системы на одном из ее уровней.
Первый уровень – это раздражение и повреждение аутохтонных сплетений в самой стенке
кишки. Их воспаление при перитоните, а также грубые манипуляции с кишкой во время операции.
Возможно поражение этих сплетений при нарушении кровоснабжении в кишечной стенке при
вздутии и сдавлении кишки.
Второй уровень - это воспаление и сдавление нервных сплетений, расположенных забрюшинно.
Наиболее часто это происходит при панкреатитах, панкреонекрозах, разрывах и гематомах
поджелудочной железы.
Третий уровень - это позвоночник и спиномозговые нервы, их повреждение и сдавление возникает
при переломах тел позвонков, паравертебральных гематомах.
9.
2. Водно-электролитные нарушения, в первую очередьпотеря организмом калия, без которого не работает калийнатриевый насос и сама мышечная клетка.
3.Интоксикация, например токсемия при ожоговой
болезни.
4.Отравление опиатами (героин), о проблемах с
кишечником знает любой наркоман.
5. Прочие причины: уремия (ОПН и ХПН), воспаление
легких, менингит.
6.Рефлекторно может возникать при: переломе ребер,
завороте сальника, завороте яичка, перекручивания
яичника.
10.
Клиническая картина.Боли появляются постепенно, носят ноющий характер и не бывают
схваткообразными.
Иногда боли совсем отсутствуют, но пациенты жалуются на
распирание, которое сопровождается равномерным вздутием живота.
Вздутие может очень долго нарастать и стать очень сильным, на кишке
может образоваться разорвана серозная поверхность.
Через 1-2 суток может появиться рвота
Позже появляются признаки интоксикации и обезвоживания.
При осмотре:
живот раздут, вздутие носит равномерный характер;
при пальпации живот мягкий и безболезненный;
при аускультации перистальтики нет – «гробовая тишина».
при пальпации и перемещении кишечных петель возникает звенящий, металлический плеск.
Лечение.
Консервативное, операция может быть сделана только по поводу
основного заболевания: перитонит, панкреонекроз, гематома и пр.
11.
Принципы лечения:1. Лечение основного заболевания!!!
2. Вещества возбуждающие перистальтику кишечника
(прозерин, питуитрин); перидуральная анастезия.
3. Нормализация электролитных нарушений
(введения К, поляризующей смеси).
4. Клизмы: очистительные, сифонные,
гипертонические.
5. Декомпрессия кишечника: зондирование желудка,
постоянная аспирация, газоотводные трубки в прямую
кишку.
12.
СПАСТИЧЕСКАЯСамая редкая форма непроходимости. Иногда она предшествует паралитической непроходимости и,
как это не парадоксально звучит, является предфазой паралитической непроходимости. Так
происходит при травмах позвоночника или повреждении ганглиев в брюшной полости. В начале
возникает мощный спазм кишечника, который сменяется глубоким парезом кишечника.
Причинами спастической непроходимости являются:
1. Отравление солями тяжелых металлов (свинец).
2. Истерический синдром (преимущество это молодые женщины).
3. Осложненное течение хронических патологий органов пищеварения
4. Травмы живота
Клиническая картина.
Обычно это молодые люди.
Начало внезапное,
Боли сильные схваткообразные или постоянные, по всему животу.
Пациент. беспокоен, мечется.
Задержка стула и газов.
При этом общие проявления отсутствуют, нет гемодинамических расстройств (падения АД,
тахикардии), нет интоксикации и обезвоживания. Лабораторные показатели не меняются.
Живот не вздут, иногда он наоборот втянут – ладьевидный живот.
При пальпации напряжение, симптомы раздражения брюшины и болезненность отсутствуют.
13.
Лечение.Оперативное лечение не проводиться, так как может
усугубить тяжесть состояния больного.
Применяют спазмолитики и обезболивающие.
Иногда используются «новокаиновые блокады», но
этот способ сейчас довольно редок .
Местное тепло
Клизмы.
По показаниям используют детоксикационную
инфузионную терапию, восполняют водноэлектролитные нарушения (в первую очередь К)
14.
3. Механическая непроходимостьОбтурационная
Причины:
1. Интраинтестинальная кишечная непроходимость возникает при
наличии препятствий в кишечнике. К таковым можно отнести желчные
камни, инородные тела, стенозы и опухоли кишечника.
2. Экстраинтестиальную кишечную непроходимость вызывают
процессы, происходящие снаружи кишечника. К ним относятся кисты,
опухоли, воспалительные инфильтраты, а также ущемление без
вовлечения брыжейки.
Клиническая картина.
Выделяют общие симптомы, присущие любой этиологической форме
этого заболевания, и частные (возникают при определенных причинах
непроходимости).
Особенностью обтурационной кишечной непроходимости является
то, что иногда от начала заболевания до появления первых
признаков может пройти несколько дней.
15.
К общим симптомам относят:Боль обычно является самым ранним признаком кишечной непроходимости.
Боли при обтурационном илеусе обычно схваткообразные, появляются
внезапно, имеют волнообразный характер. На высоте приступа пациент может
характеризовать боль как невыносимую.
Усиление перистальтики кишечной стенки – кишка пытается преодолеть
возникшее препятствие. С течением времени нервно-мышечный аппарат
кишечной стенки истощается, перистальтика начинает ослабевать, а затем
полностью исчезает.
Рвота. Характер рвотных масс зависит от уровня непроходимости – если
препятствие расположено в верхних отделах ЖКТ, то в рвотных массах будет
содержаться съеденная пища, желудочный сок, желчь. При более низкой
обтурации кишечника рвота постепенно принимает каловый характер,
неприятный запах. Если обтурация произошла на уровне толстого кишечника,
рвоты может и не быть.
Парез кишечника, отмечается выраженное вздутие живота. При высокой
кишечной непроходимости на начальных этапах еще могут отходить газы и
кал, а на поздних стадиях и при низком уровне обтурационной кишечной
непроходимости кал и газы не отходят.
16.
17.
СтрангуляционнаяЭто такая форма кишечной непроходимости, при которой наряду с нарушением продвижения
содержимого по кишечной трубке, происходит сдавление сосудов брыжейки кишки, что приводит к
ишемии и гангрене кишки.
Обычно выделяют три вида странгуляционной кишечной непроходимости: ущемление, заворот и
узлообразование.
При этой форме непроходимости имеют место те же расстройства водно-электролитного обмена, как
и при обтурационной непроходимости.
I. Ущемление
Развивается чаще всего. Ущемление кишки происходит в грыжевых воротах - паховых, бедренных,
пупочных, послеоперационных.
Клиническая картина:
резкая боль, имеет постоянный характер, иррадиирует по ходу грыжевого выпячивания в центр
живота и эпигастральную область
больные обычно кричат от боли, ведут себя беспокойно
боли остаются сильными в течение нескольких часов вплоть до того момента, когда происходит
некроз ущемленного органа с гибелью интрамуральных нервных элементов
невправимость грыжи, напряжение грыжевого выпячивания
отсутствие передачи кашлевого толчка
кожные покровы бледнеют
нередко развиваются явления болевого шока с тахикардией и снижением артериального давления
рвота, которая вначале бывает рефлекторной
18.
ЛечениеЛечебная тактика при ущемлении следующая: ущемленная
грыжа подлежит немедленному оперативному лечению. Любая
попытка вправления ущемленной грыжи недопустима.
Экстренная операция при ущемленной грыже имеет свои
особенности: после обнажения ущемленного органа
необходимо его фиксировать, чтобы исключить его ускользание
в брюшную полость. После этого рассекается ущемляющее
кольцо, орган выводится в рану и оценивается его
жизнеспособность. Критерии жизнеспособности кишки:
1 - кишка должна быть розовой,
2 - кишка должна перистальтировать,
3 - должна определяться пульсация на сосудах брыжейки.
При сомнении в жизнеспособности кишки производится ее
резекция в пределах здоровых тканей: 30-40 см приводящей
кишки и 10-15 см отводящей от странгуляционной борозды.
19.
II. Заворот1. Заворот тонкой кишки
Может развиться при усиленной перистальтике, переполнении кишечника содержимым,
особенно при наличии чрезмерно длинной брыжейки, а также врожденного прямого
или вертикального положения ее, наличия спаек, сращений, резкого похудания и т.д.
Клиническая картина:
Заболевание обычно носит острый характер
Сильные постоянные боли
Рвота возникает практически сразу.
Вздутие живота, вначале может не наблюдаться.
Видимая перистальтика отмечается только в первые часы, в дальнейшем она угасает.
При пальпации живота определяется положительный симптом Тевенера - боль при
пальпации на 6-8 см ниже пупка (проекция брыжейки тонкой кишки).
Живот мягкий, имеется шум плеска.
Перкуторно над вздутыми петлями кишки определяется тимпанит
При аускультации вначале выслушивается перистальтика, которая затем исчезает.
20.
2. Заворот слепой кишки.В возникновении заворота слепой кишки большое значение имеет ее подвижность, обусловленная наличием
собственной брыжейки.
Клиническая картина:
Протекает остро, с внезапным началом.
Задержка стула и газов
Наличие рвоты.
Отчетливая асимметрия живота с расположенным выпячиванием вверху слева, а пальпаторно определяется "пустая"
подвздошная ямка - симптом Данса.
3. Заворот поперечно-ободочной кишки
Является редкой формой кишечной непроходимости. Предрасполагающими причинами ее заворота являются
большая длина кишки, длинная брыжейка, наличие рубцов, спаек и сращений.
Клиническая картина:
Развивается по типу толстокишечной непроходимости.
Начало внезапное
Боли в животе
Рвота
Задержка стула и газов
Живот резко вздут, асимметричен
Перкуторно над раздутой кишкой определяется тимпанит
21.
4. Заворот сигмовидной кишкиВстречается чаще всего. В его возникновении имеют большое значение анатомо-физиологические
особенности самой кишки и ее брыжейки. Предрасполагающими факторами выступают: величина,
форма и положение кишки, усиленная перистальтика, хронические кишечные стазы и т.д.
Клиническая картина:
Резкие приступообразные боли в животе
Тошнота, рвота
Задержка стула и газов
Неравномерное вздутие живота - симптом "косого живота", асимметрия и выпячивание левой
половины.
При пальцевом исследовании ампула прямой кишки пуста, сфинктер зияет - симптом
Обуховской больницы.
Симптом Цеге-Мантейфеля - малая вместимость (не более 600 мл воды) нижнего отдела
кишечника при постановке сифонной клизмы (вода быстро вытекает без примеси кала и без
отхождения газов)
Лечение
Лечение больных с заворотом кишки только хирургическое и преследует две цели: устранение
непроходимости и предупреждение ее рецидива.
Самое простое вмешательство - раскручивание (деторсия) заворота.
После этого в прямую кишку вводят газоотводную трубку, через которую эвакуируют кишечное
содержимое.
После ликвидации заворота и освобождения кишки оценивают ее жизнеспособность.
При жизнеспособной кишке производят операцию по укорочению брыжейки кишки и фиксации ее
к боковой стенке - слепую кишку - к правой, сигмовидную - к левой.
22.
III. УзлообразованиеОтносится к наиболее тяжелой форме странгуляционной кишечной непроходимости.
При узлообразовании в процесс вовлекается не менее двух отделов кишечника. Самой
частой формой является образование узла, состоящего из сигмовидной и тонкой кишок.
В механизме узлообразования различают предрасполагающие (большая подвижность
кишок на длинной брыжейке, общая брыжейка слепой кишки и подвздошной, наличие
сращений) факторы и производящие (усиленная перистальтика, неравномерное
наполнение петель кишок содержимым и т.д.)
Клиническая картина:
Бурное начало
Наличие сильных, внезапно возникающих болей в животе
Признаки шока и интоксикации в ранней стадии.
Симптоматика со стороны брюшной полости бедная.
Живот почти не вздут, перистальтика не прослушивается.
В брюшной полости появляется свободный выпот.
Лечение
Лечение узлообразования - хирургическое. Операция должна проводиться как можно
раньше.
Очень важную роль играет комплекс противошоковых мероприятий как до операции,
так во время, и после нее.
23.
4. ИнвагинацияИнвагинация - это внедрение одного отдела пищеварительного тракта в другой.
При этом образуется цилиндр, состоящий из трех кишечных трубок, переходящих одна в
другую. В инвагинате выделяют головку и тело, состоящее из внутреннего и наружного
цилиндров кишки. Наружная кишка называется влагалищем инвагината.
Если приводящая кишка внедряется в отводящую, такая инвагинация называется
антеградной, если приводящая кишка наползает на отводящую - ретроградная.
Инвагинацию относят к смешанной форме кишечной непроходимости, так как
внутренний цилиндр перекрывает просвет кишечной трубки, как при обтурационной
непроходимости и сдавливается брыжейка кишки, что характерно для странгуляционной
кишечной непроходимости.
Инвагинация чаще всего возникает у детей в возрасте 4-12 месяцев в результате
временной дискоординации перистальтики кишечника с образованием участков спазма
и расслабления, что приводит в момент очередной перистальтической волны к
внедрению одной кишки в просвет другой.
Среди причин, которые могут способствовать дискоординации кишечной перистальтики,
можно назвать первый прикорм или введение в рацион нового продукта, а так же
кишечные инфекции. У взрослых причиной инвагинации чаще бывают механические
причины - опухоли, полипы, дивертикулы.
Наиболее частым видом инвагинации является слепоободочная, при которой слепая
кишка внедряется в восходящую и втягивает за собой подвздошную кишку.
24.
Клиническая картинаРазнообразна и определяется многими факторами, такими как локализация и вид
инвагинации, степень нарушения кровоснабжения в инвагинате, давностью
заболевания, состоянием и возрастом больного.
У взрослых инвагинация протекает в подострой и хронической форме.
Внезапное, острое начало,
Приступообразные боли в животе со светлыми промежутками,
Приступ боли длится 1-10 минут, во время которого ребенок кричит, ведет себя
беспокойно, бледнеет, покрывается потом.
Последующие приступы длятся дольше, а светлые промежутки становятся короче. К
концу первых суток от начала заболевания боли становятся практически постоянными.
Повторная рвота (как правило связана с приступом боли),
Примесь крови в стуле, кровянистые выделения из прямой кишки (симптом
"малинового желе")
В начале заболевания живот нормальной конфигурации, мягкий. К началу вторых суток
живот становится болезненным.
Пальпируемый инвагинат.
Симптом Данса - запустевание правой подвздошной области.
Быстро нарастают признаки интоксикации.
25.
ЛечениеЗависит от срока инвагинации.
При поступлении ребенка в первые 24 часа от начала
заболевания возможна попытка консервативного расправления
инвагината. Манипуляцию проводят в рентгеновском кабинете.
В прямую кишку вводят специальный зонд с манжетой для
создания герметичности и нагнетают воздух. Под контролем
рентгеновского экрана следят за расправлением инвагината.
При поступлении ребенка позже 24 часов проводят операцию
дезинвагинации. Операция заключается в расправлении
инвагината методом "выдаивания". Если инвагинат расправить
не удается, или если после расправления кишка оказывается
нежизнеспособной, то производят ее резекцию по общим
правилам.
























 medicine
medicine