Similar presentations:
Постхолецистэктомический синдром
1. ПОСТХОЛЕЦИСТЭКТОМИЧЕСКИЙ СИНДРОМ
Кафедра госпитальной терапии №1Асс. ,к.м.н. Хамидова Х.А.
2. ИСТОРИЯ ВОПРОСА
C. Langenbuch, 1882 г.- первая холецистэктомия, в России этаоперация впервые выполнена в 1889 г. Ю. Ф. Косинским.
Ги Малли, 1926 г. – предложил термин «ПХЭС», в основе
которого были заложены хирургические ошибки, которые в
общем составили 8.1%
N.A. Womak, R.L. Crider, 1947 г. – предложили трактовать термин
«ПХЭС» для обозначения болевых ощущений в верхних
отделах живота, сохраняющиеся у пациентов после операции
холецистэктомии.
С тех давних пор стало очевидным, что абсолютно неверно
связывать весь комплекс патологических состояний (боли в
верхних отделах живота, диспепсические расстройства,
признаки поражения общего желчного протока),
наблюдаемых сразу или через некоторое время после
холецистэктомии напрямую с удалением патологически
измененного желчного пузыря.
3.
• В основе синдрома могут лежать самыеразнообразные причины, как существующие до,
так и возникшие в связи, либо просто после
операции, а то и вовсе не имеющие отношения к
билиарной системе.
• 1999 г. – определение «Римский консенсус II»:
«ПХЭС- функциональное расстройство, в основе
которого лежит дисфункция сфинктера Одди (СО)
2006 г.- «Римский консенсус III»- подтвердил эту
концепцию
2016 г – «Римский консенсус IV»- ……….
4.
• ПХЭС- это сложная, комплексная проблема. С ней-то исталкивается врач-интернист, когда к нему на прием с
разнообразными жалобами приходит пациент, ранее
перенесший операцию холецистэктомии. Значимость
проблемы обусловлена большим количеством
пациентов, а сложность - многообразием причин этого
страдания, трудностями диагностики и лечения. В
среднем в России выполняется около 100 000 операций
холецистэктомии в год, в основном у лиц активного,
трудоспособного возраста. При этом частота развития
ПХЭС составляет в среднем 10-20%, при разбросе от 3,5
до 50%, и по данным ряда авторов, общее их
количество в России может достигать 20 млн. человек.
5.
• Понятие «постхолецистэктомический синдром»(ПХЭС) широко распространено в практике и
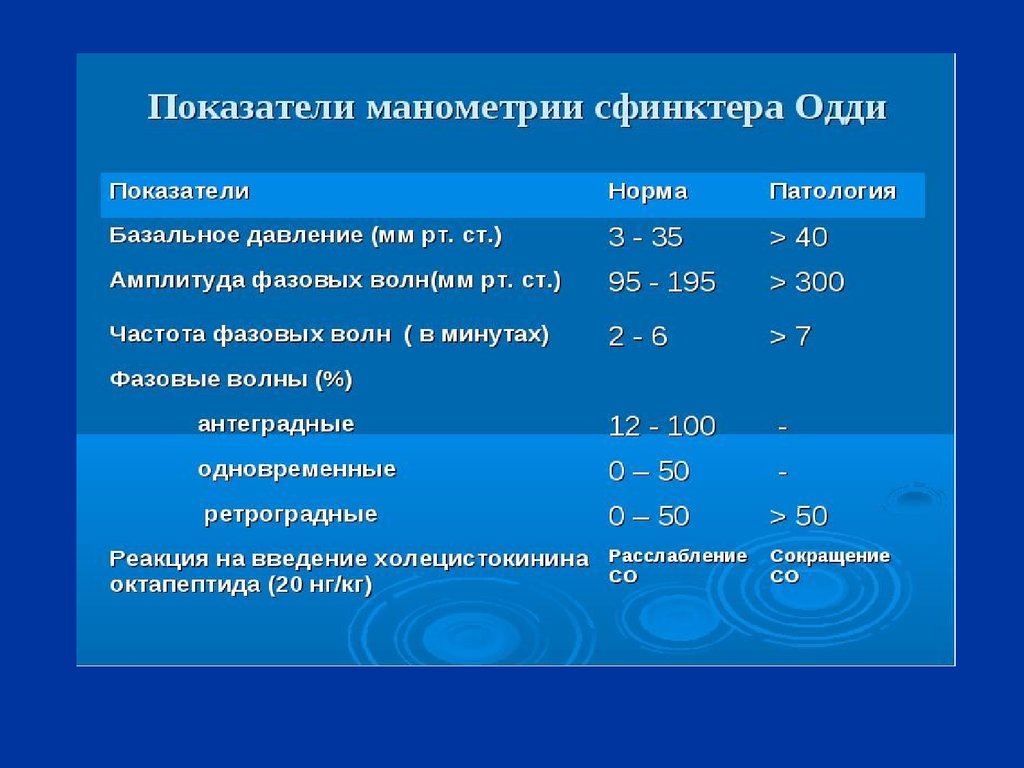
включено в современную классификацию
болезней МКБ-10 (шифр К91.5). Важно отметить,
что термин «Постхолецистэктомический
синдром» не должен быть использован в качестве
окончательного клинического диагноза и требует
указания на причину его развития.
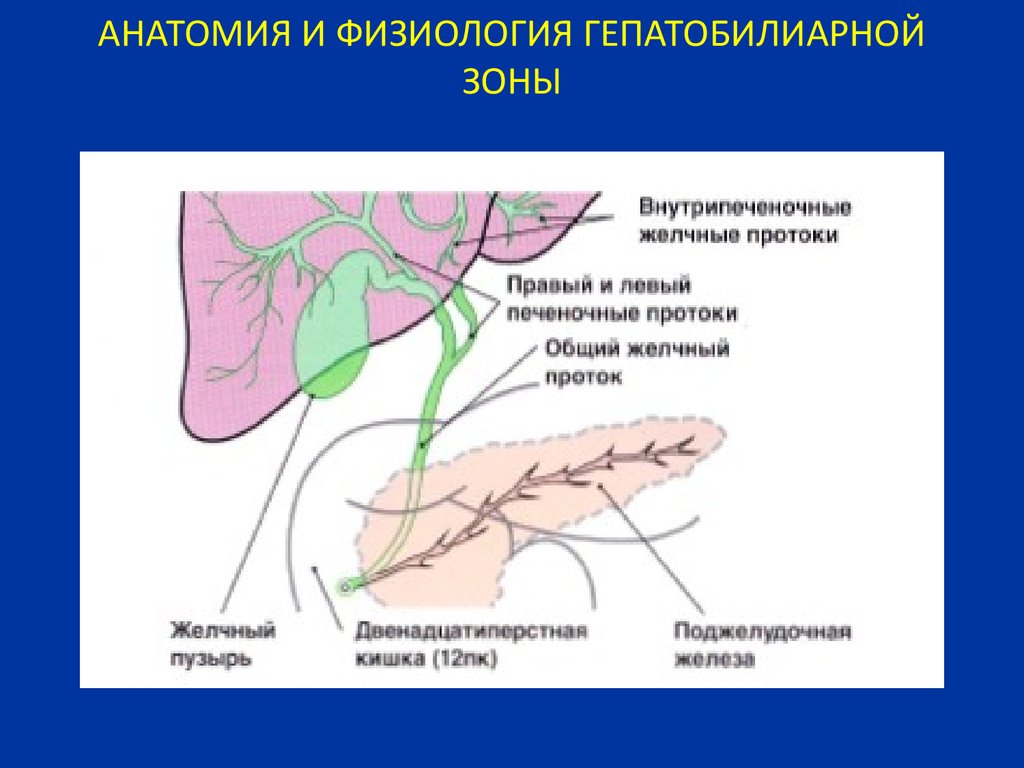
6. АНАТОМИЯ И ФИЗИОЛОГИЯ ГЕПАТОБИЛИАРНОЙ ЗОНЫ
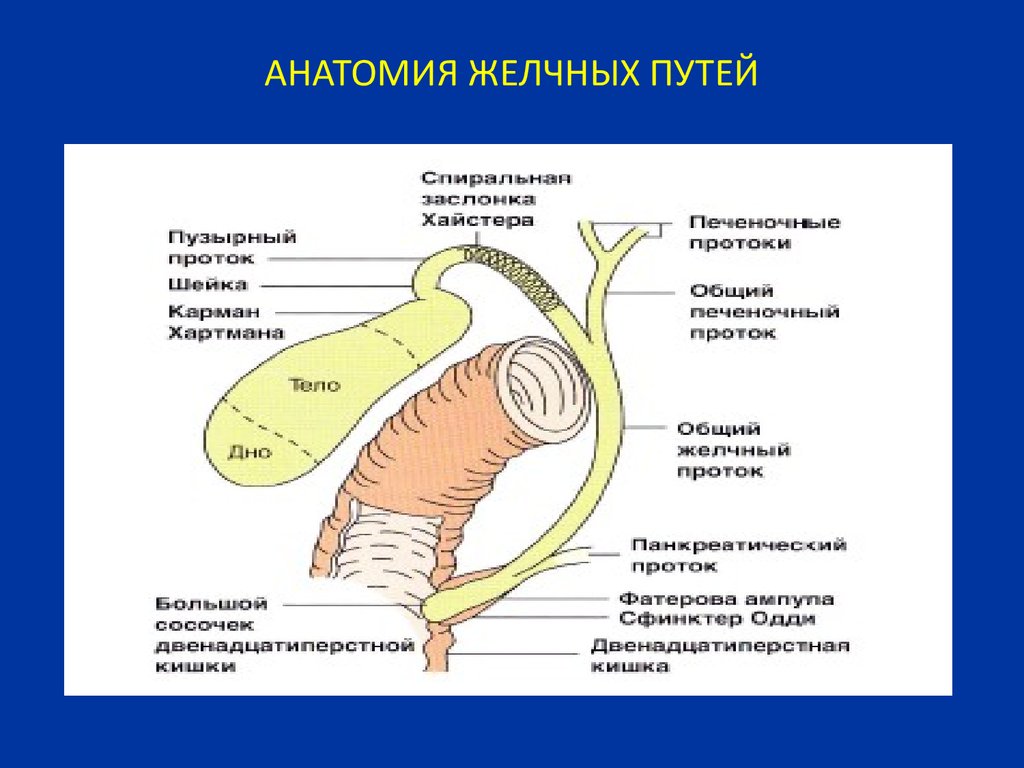
7. АНАТОМИЯ ЖЕЛЧНЫХ ПУТЕЙ
8. Строение сфинктера Одди
1. Сфинктер общего желчногопротока - наиболее мощный из
группы сфинктеров Одди, он
отграничивает полость общего
желчного протока от полости
большого дуоденального сосочка.
2. Сфинктер главного
панкреатического протока, обычно
развитого слабо.
3. Сфинктер ампулы большого
дуоденального сосочка,
окружающий общий канал,
представляет собой группу
кольцевидных и продольных
волокон, достигающих верхушки
дуоденального сосочка; при
сокращении - отграничивает
полость сосочка от полости ДПК.
9. Патофизиологические изменения в гепа тобилиарной системе после холецистэктомии. Понятие билиарной недостаточности
Патофизиологические изменения в гепатобилиарной системе после холецистэктомии.
Понятие билиарной недостаточности
• утрата модулирующего эффекта желчного пузыря на СО спо
собствует развитию его гипертонуса;
• выпадение эвакуаторной и концентрационной функций желч
ного пузыря сопровождается нарушением выделения адек
ватного количества желчи, необходимого для полноценного
пищеварения (билиарная недостаточность), что приводит
к нарушению прежде всего процесса гидролиза жира в тонкой
кишке, обусловленного снижением активизации
панкреатической липазы;
• снижение бактерицидных свойств желчи (снижение концен
трации желчных кислот в желчи) способствует развитию син
дрома избыточного бактериального роста (СИБР) в тонкой
кишке, дисбиозу толстой кишки, что усугубляет нарушенные
процессы пищеварения.
10.
• Билиарная недостаточность - это полиэтиологический симптомокомплекс нарушения пищеварения, характерный для
большинства заболеваний органов пищеварения, ведущим
патологическим звеном в развитии которого является
изменение количества желчи и желчных кислот, поступающих
в кишечник за 1 час после введения раздражителя (В.А.
Максимов).
• Билиарная недостаточность может быть связана как с
уменьшением продукции желчи и желчных кислот, так и
развиться вследствие невосполнимой потери желчных кислот.
Клинические проявления билиарной недостаточности
разнообразны и зависят от ее степени. Степень билиарной
недостаточности может быть определена по суммарному
дебиту холевой кислоты в желчи, полученной при
дуоденальном зондировании.
11.
• У пациентов с ЖКБ, перенесших холецистэктомию, безорганических препятствий оттока желчи чаще всего
обнаруживается легкая и реже средняя степень
билиарной недостаточности . Выраженность
клинических проявлений билиарной недостаточности
зависит от рациона питания и объема приема пищи
(прежде всего от количества жира и других продуктов
липидной природы), а также и от патоло гических
изменений в других органах ЖКТ, что требует
заместительной терапии препаратами (УДХК) .
12.
Таким образом, после холецистэктомии :• изменяется химический состав желчи,
• нарушается пассаж желчи в двенадцатиперстную
кишку за счет дисфункции СФО,
• происходит нарушение микрофлоры ЖКТ (СИБР в
тонкой кишке и дисбиоз толстой кишки.
• В этих условиях увеличивается содержание
токсичных вторичных желчных кислот (прежде
всего литохолевой и дезоксихолевой).
13. Течение желчнокаменной болезни
• Заболевание может протекать вполне доброкачественно,бессимптомно или же камни в желчном пузыре
проявляют себя повторными приступами желчных колик,
формируется хронический холецистит. Возможны и
другие сценарии. Камни из желчного пузыря мигрируют
в желчные протоки и приводят к нарушению пассажа
желчи, вызывают развитие желчной гипертензии и
механической желтухи, нередко с явлениями холангита и
панкреатита (вплоть до панкреонекроза). Также при
нарушении желчеобразования и желчеоттока камни
могут образовываться непосредственно в желчных
протоках.
14.
• Классикой проявления ЖКБ являетсявоспалительный процесс в желчном пузыре острый холецистит, при неправильном или
несвоевременном лечении грозящий гангреной и
перфорацией желчного пузыря, желчным
перитонитом и т.д. , что требует экстренного
оперативного вмешательства
• Если симптомы не появляются в течение 15 лет,
вероятность их развития при дальнейшем
наблюдении низка. У большинства пациентов, у
которых развились осложнения, ранее уже
отмечались болевые ощущения
15.
Из накопленного опыта показано, что:• 1) кумулятивный риск смерти от ЖКБ при
выжидательной тактике низок,
• 2) нет оснований рекомендовать холецистэктомию с
целью профилактики. При наличии указаний на
приступы билиарной боли осложнения, требующие
проведения холецистэктомии, наблюдаются
существенно чаще
Риск развития рака ЖП на фоне ЖКБ повышен по
сравнению с популяцией без желчных камней.
Наиболее высокий риск (порядка 20%) наблюдается
при «фарфоровом» ЖП, поэтому при выявлении этого
состояния показана профилактическая
холецистэктомия.
16.
«Когда надо направлять на операциюбольного с камнями в желчном пузыре?»
• Врач должен четко представлять, что выше: риск
осложнений от предстоящей операции или риск
тяжелых осложнений калькулезного холецистита:
перитонита, механической желтухи, гнойного
холецистита, тяжелейшего панкреатита и других.
Но, кроме того, во многом от своевременности
направления больного на операцию зависит
самочувствие его в раннем и позднем
послеоперационном периоде.
17.
«Хирургическое лечение показано всембольным, имеющим клинические
симптомы болезни» (Ш. Шерлок).
Если у больного в настоящий момент или в анамнезе
была клиническая симптоматика желчнокаменной
болезни, а именно: классическая желчная колика,
либо любые диспепсические явления,
обусловленные калькулезным холециститом или
хроническим панкреатитом, следовательно, у
пациента есть показания для холецистэктомии.
18.
• Не оперируются только так называемые «немые» камни. Хотячасть специалистов считает, что и в этом случае больного надо
оперировать, так как с увеличением возраста больного и
развитием сопутствующей патологии проведение операции
будет более рискованным, даже при наличии показаний. В
2009 были опубликованы обобщенные результаты
исследования , проведенного в Италии (GREPCO) по
«Бессимптомной желчнокаменной болезни». Согласно
результатам исследования, частота развития осложнений при
«бессимптомных камнях» составляет 0,3-1,2%, при
«симптоматических» - 0,7-2%. Риск развития рака желчного
пузыря при ЖКБ за 30 лет составляет 0,3%. Более высокий
риск у пациентов с камнями более 3 см в диаметре. При этом
необходимо учитывать, что смертность, связанная с
проведением холецистэктомии, составляет 0, 14-0,5%.
19.
При сумме баллов: 1-2 операция не рекомендуется; 3-4- показанияотносительные, 5 и выше- показания к операции абсолютные (суммируются
баллы разделов «Клиническая ситуация» и «Основные характеристики»
20. Показания к холецистэктомии и оптимальные сроки для оперативного вмешательства (РГА , 2015 г.)
СостоянияРецидивирующие приступы билиарной
колики
Дискинезия желчных путей (?)*
Кальцифицированный («фарфоровый») ЖП
Сроки оперативного вмешательства
В плановом порядке (класс В клинических
рекомендаций)
В плановом порядке
В плановом порядке
Острый холецистит (осложненные формы или отсутствие улучшения на фоне
консервативного лечения)
Срочное (в ближайшие 48-72 ч) (класс А
Перенесенный острый холецистит
В плановом порядке, оптимально – в
клинических рекомендаций)
ближайшие 4-6, максимум - 12 недель (класс
С клинических рекомендаций)
Холедохолитиаз
После извлечения камня из холедоха
Атака билиарного панкреатита (высока
(практикуется также одновременное выполнение холецистэктомии и экстракции
конкремента холедоха)
В настоящую госпитализацию, но после
вероятность рецидивов острого панкреа-
стихания явлений панкреатита (класс А
21.
Если бы пациентам с «бессимптомными камнями» провелиоперацию сразу по мере выявления камней, то от 10 до 50
пациентов (на 100 000 пац. за 10 лет) умерли бы от
послеоперационных осложнений немедленно. Это
исследование подтверждает постулат, что бессимптомные
камни менее 3 см в диаметре оперировать не следует.
При необходимости проведения холецистэктомии во время
беременности (в случаях развития острого холецистита,
панкреатита или невозможности употреблять пищу в
адекватном количестве из-за появления симптомов) риск
оперативного вмешательства для матери и плода
наименьший во втором триместре.
22. Патологические состояния, наблюдающиеся у больных после холецистэктомии
• Функциональные расстройства сфинктера Одди врезультате потери функционирующего желчного пузыря
(нарушение тонуса сфинктера холедоха или
панкреатического протока).
• Наличие органических препятствий для оттока желчи,
сопровождающиеся симптомами билиарной
гипертензии: рецидивный холедохолитиаз (5-20%), стеноз
БДС (1 1-14%), стриктуры желчных протоков и
желчеотводящих анастомозов (6,5-20%), избыточная культя
пузырного протока (0,1-1,9%)
23.
Сопутствующие заболевания, которые имелись дооперативного вмешательства или развившиеся
после него:
• - хронический панкреатит (билиарнозависимый),
• - дискинезия двенадцатиперстной кишки,
• - дуоденит, чаще бактериальной природы,
обусловленный контаминацией микрофлоры
• язвенная болезнь желудка и двенадцатиперстной
кишки,
• - гастроэзофагеальная рефлюксная болезнь, часто
на фоне грыжи пищеводного отверстия диафрагмы,
• - синдром раздраженного кишечника (СРК) или
СРК-подобные расстройства.
24. Патофизиологические последствия холецистэктомии
Патофизиологические последствияхолецистэктомии
• Удаление желчного пузыря перестраивает процессы
желчеобразования и желчевыделения. Увеличение
желчевыделения наступает уже через 2 недели после
холецистэктомии. Повышение холереза - основная
причина холагенной диареи после холецистэктомии.
• Экспериментальными и клиническими наблюдениями
установлено, что выпадение функционирующего
желчного пузыря отражается на работе сфинктерного
аппарата желчных путей. В настоящее время преобладает
точка зрения, что после холецистэктомии развивается
гипертонус сфинктера, и в первый месяц после операции
эта патология отмечается у подавляющего числа больных.
25.
• Механизм гипертонуса сфинктера Одди связываютс выключением регулирующей роли сфинктера
Люткенса и мышечной активности желчного
пузыря, так как тонус сфинктера Одди рефлекторно
понижается во время сокращения желчного
пузыря, что обеспечивает скоординированную
деятельность всего сфинктерного аппарата
желчных путей. Функционирующий желчный
пузырь модулирует ответ сфинктера Одди на
влияние холецистокинина. Экспериментально
установлено уменьшение реакции сфинктера Одди
в ответ на холецистокинин после холецистэктомии.
26.
Исследования внешнесекреторной функции печени показывают, чтохолецистэктомия не оказывает существенного влияния на
секрецию основных компонентов желчи. Изменения появляются
лишь при гепатите или возникновении холестаза, существовавших
и до операции, что отмечается, например, когда калькулезный
холецистит сочетается с холедохолитиазом.
Развитию хронического панкреатита при билиарной патологии
способствуют часто встречающиеся функциональные нарушения
(дисфункции сфинктерного аппарата желчных путей) или
органические заболевания протоковой системы, нарушающие
пассаж желчи (сужения и стенозы терминальной части общего
желчного протока, камни внепеченочных желчных протоков,
холангиты и др.). Как правило, чем больше длительность ЖКБ, тем
чаще встречается хронический панкреатит и тем тяжелее его
течение. В связи с этим одним из проявлений ПХЭС являются
стойкие нарушения ферментообразующей функции
поджелудочной железы.
27.
• Есть данные о снижении секреторной функциижелудка при наличии билиарной патологии. При этом
наибольшее снижение кислотообразующей функции
желудка отмечается у больных хроническим
холециститом с длительным анамнезом заболевания.
Холецистэктомия не восстанавливает
кислотообразующую функцию желудка, а нередко
морфологические изменения в слизистой оболочке
антрального отдела после операции даже
прогрессируют. Основной причиной подобных
изменений в первую очередь является часто
развивающийся после операции дуоденогастральный
рефлюкс, обусловленный моторно-эвакуаторными
нарушениями двенадцатиперстной кишки.
28.
• Практически у всех пациентов с диспепсическимсиндромом после холецистэктомии выявляется
активизация роста микробной флоры в начальных
отделах тонкой кишки (преобладает Е. Coli).
• Удаление желчного пузыря приводит к
структурной перестройке слизистой оболочки
толстой кишки. После холецистэктомии в ней
развивается атрофия и одновременно повышается
пролиферативная активность слизистой оболочки.
Снижается число клеток, продуцирующих
серотонин, что приводит к формированию
моторных нарушений со стороны толстой кишки.
29.
• Исходя из вышеизложенного можносделать вывод, что даже при отлично
сделанной операции остается достаточно
причин для того разнообразия клинических
проявлений и жалоб, которые предъявляют
пациенты после удаления желчного пузыря.
30. Клинические проявления
31. Симптомы, связанные с нарушением оттока желчи, холангитом, стенозирующим папиллитом:
Симптомы, связанные с нарушением оттока желчи,холангитом, стенозирующим папиллитом:
• - боли в эпигастрии или правом подреберьи, связанные с приемом
пищи: после еды и при нарушении диеты
• тошнота, рвота (иногда)
• - субфебрилитет, эпизоды фебрильной температуры, особенно
совпадающие с болевым синдромом в эпигастрии или правом
подреберье
• - ознобы
• - эпизоды болевых приступов с желтухой или иктеричностью склер
• - неэффективность стандартного лечения болевых приступов
спазмолитиками и ферментами
• - повышение прямого билирубина, щелочной фосфатазы, ГГТП
(маркеры холестаза)
• - лейкоцитоз
• - симптомы обострения хронического панкреатита
32. Симптомы обострения ранее имевшихся заболеваний:
• язвенная болезнь, хронический панкреатит,хронический гепатит и другие, симптомы которых
пациенты часто связывают с перенесенной
холецистэктомией. Следует отметить, что впервые
возникшие язва желудка или двенадцатиперстной
кишки могут быть непосредственно связаны с
холецистэктомией. Это так называемые гепатогенные
язвы.
Симптомы заболеваний, не связанных с перенесенной
холецистэктомией.
• Это, как правило, либо вновь возникшие заболевания,
либо заболевания других органов и систем (инфаркт
миокарда, боли, связанные с корешковым синдромом и
т.д.).
33. Симптомы функциональных расстройств
• Римский консенсус II (1 999 г.) - III (2006 г.) предлагаетрассматривать «ПХЭС»- как функциональное
расстройство, характеризующееся дисфункцией СФО,
обусловленное нарушениями его сократительной
функции, затрудняющими нормальный отток желчи в
двенадцатиперстную кишку при отсутствии
органических препятствий, и вместо терминов
«постхолецистэктомический синдром», «билиарная
дискинезия» и др. рекомендуется использовать в
качестве диагноза термин «дисфункция сфинктера
Одди».
34. Дисфункция сфинктера Одди Диагностические критерии
• В соответствии с Римским консенсусом III(Рим, 2006г.) в рубрику Е
• «Функциональные расстройства желчного пузыря
и СФО» включены:
• - El «Функциональное расстройство желчного
пузыря»;
• - Е2 «Функциональное билиарное расстройство
СФО»;
• - ЕЗ «Функциональное панкреатическое
расстройство СФО».
35.
• Эпизоды болей, локализованных в эпигастрии и/или вправом верхнем квадранте живота, и все следующие
признаки:
• - Боль 30 мин и более
• - Боли повторяются с различными интервалами
• - Боли достигают постоянного уровня
• - Боли умеренные или сильные, достаточные для
нарушения повседневной активности или приводящие в
отделения неотложной помощи
• - Боли не уменьшаются при перемене положения
• - Боли не уменьшаются после приема антацидов
• ! Исключены другие структурные заболевания, которые
могли бы объяснить симптомы заболевания.
36.
Диагностические критерии функциональногобилиарного расстройства сфинктера Одди:
• Критерии функциональных расстройств (см.
выше)
• - Нормальный уровень амилазы/липазы
• Подтверждающие критерии: подъем трансаминаз
сыворотки крови, щелочной фосфатазы или
конъюгированного билирубина, по времени
связанных по крайне мере с 2 эпизодами болей
37.
Диагностические критерии функциональнойпанкреатической дисфункции сфинктера
Одди:
- Критерии функциональных расстройств
( боли обычно локализуются в левом подреберье с
иррадиацией в спину и уменьшаются при наклоне
вперед)
• - Повышение амилазы/липазы , связанное по
крайней мере с двумя эпизодами болей.
Экспертами, участвующими в разработке Римских критериев,
подчеркивается , что данная клиническая картина не исключает
наличия желчнокаменной болезни или хронического панкреатита. С
этой целью используется ряд скрининговых и уточняющих методов
исследования.
38.
• Следует отметить, что в Римский консенсус III невходит ситуация, которая возникает достаточно часто
после холецистэктомии - это, холагенная диарея,
обусловленная гипотонусом сфинктера Одди
(недостаточность сфинктера Одди). Как правило,
пациенты жалуются на дефекацию после каждого
приема пищи или чаще.
39. Синдромы заболеваний, входящих в группу ПХЭС:
• - Болевой• - Нарушение процессов переваривания и
всасывания
• - Нарушение моторной функции желудочнокишечного тракта
• - Симптомы, связанные с холангитом,
стенозирующим папиллитом
• - Развитие избыточного бактериального роста в
тонкой кишке
40. ДИАГНОСТИКА
• Рутинные лабораторные и инструментальные исследования• • Клинический анализ крови (лейкоцитоз, СОЭ)
• • Биохимические исследования (билирубин и фракции, щелочная
фосфатаза, АЛТ, АСТ, амилаза крови и мочи, гамма
глютамилтранспептидаза)
• • УЗИ органов брюшной полости, поджелудочной железы и почек
• • Эзофагодуоденоскопия с осмотром залуковичных отделов
двенадцатиперстной кишки (в случае подозрения на патологию
фатерова соска, дополнительно - дуоденоскопия аппаратом с
боковым расположением оптики)
Следует помнить о некоторых особенностях этих методик:
повышение уровня прямого билирубина, щелочной фосфатазы,
ГГТП указывает на нарушение оттока желчи; АЛТ, АСТ - на
повреждение печени, амилазы крови - на ферментемию при
панкреатите.
41.
Уточняющие методы:
- УЗИ с оценкой функционального состояния СФО;
- эндоскопическая ультрасонография;
- динамическая холесцинтиграфия;
- магнитно-резонансная холангиопанкреатография
(МРХПГ), мультиспиральная компьютерная
томография (МСКТ).
• - эндоскопическая
ретроградная
холангиопанкреатография (ЭРХПГ) с
интрахоледохеальной манометрией;
• Эндоскопическая манометрия сфинктера Одди
42. Ультразвуковое исследование
• Профессором Минушкиным О.Н. предложенследующий вариант исследования дисфункции СФО с
использованием УЗИ с пищевой нагрузкой. У
пациента измеряется диаметр общего желчного
протока натощак, затем дается пищевая нагрузка,
включающая 20 г сливочного масла, сыр, сладкий чай
(6,5 г сахара). Повторное УЗИ проводят через 30 и 60
минут для определения диаметра общего желчного
протока.
43.
Трактовка результатов УЗИ:• - Расширение общего желчного протока даже на 1
мм после пищевой нагрузки может
свидетельствовать о спазме СФО или об
органическом его стенозе.
• - Уменьшение диаметра общего желчного протока
свидетельствует о нормальном его
функционировании .
• - Отсутствие изменений диаметра общего желчного
протока после пищевой нагрузки может
свидетельствовать о гипотонии либо о зиянии СФО
в связи с его недостаточностью (спаечный процесс).
44.
Недостатки ЭРХПГ:• - Невозможно получить изображение протоковой
системы в 9% случаев из-за анатомических особенностей
• Осложнения в виде панкреатита 3-4% и
панкреонекроза 1-1,5% , летальность 0,2-0,3%
• МРХПГ - - высокоэффективный, неинвазивный
диагностический метод при патологии протоковой
системы. Позволяет оценить протоки без прямого
введения в них контрастных средств: диаметр желчных
путей, состояние культи пузырного протока, исключить
дефекты наполнения билиарного тракта (камни),
наличие стенозов и стриктур, избежать осложнений,
присущих ЭРХПГ.
45.
• КТ, МРТ - наиболее информативны для выявленияпатологии паренхиматозых органов, менее эффективны
для выявления патологии протоковой системы.
Мультиспиральная компьютерная томография с
внутривенным контрастированием - высокоэффективный
метод.
Эндоскопическая ультрасонография - высокоэффективный
метод диагностики, но недостаточно распространен,
требует анестезиологического пособия, инвазивный.
Эндоскопическая манометрия сфинктера Одди
(выполняется, как правило, в научных исследованиях,
диагностическая ценность ограничена).
Холесцинтиграфия (выполняется редко, диагностическая
ценность ограничена).
46.
• Наиболее точным методом, подтверждающимдисфункцию СФО, является манометрия. При этом
возможно раздельное канюлирование холедоха и
панкреатического протока с проведением
манометрии их сфинктеров, что позволяет выделить
билиарный или панкреатический тип расстройств, а
также установить этиологию рецидивирующих
панкреатитов у больных, перенесших
холецистэктомию . Манометрическое исследование
СФО может быть проведено с помощью Т-образного
зонда, вводимого или при чрескожной
транспеченочной канюляции общего желчного
протока, или, наиболее часто, при ЭРХПГ. Обычно
используется перфузионный катетер с 3 датчиками ,
расположенными с интервалом 2 мм.
47.
48. Дополнительные методы исследования
• Для подтверждения синдрома избыточного бактериального ростав тонкой кишке могут использоваться прямые и непрямые методы.
• К прямым методам относится посев аспирата из тонкой кишки или
дуоденального содержимого, полученного с помощью стерильного
зонда. Избыточный рост бактерий диагностируется в случае, если
количество бактерий превышает 105/мл или в нем определяются
микроорганизмы, находящиеся в толстой кишке (энтеробактерии,
бактероиды, клостридии и др.).
• водородный дыхательный тест с нагрузкой лактулозой. Метод
основан на корреляции образования водорода в
пищеварительном тракте при метаболизации бактериями субстрата
и выделении его в выдыхаемом воздухе. Степень обсеменения
тонкой кишки находится в прямой зависимости от концентрации
водорода в выдыхаемом воздухе натощак и после нагрузки
лактулозой, которая в норме не расщепляется в тонкой кишке.
49. Примеры формулировки диагноза:
• 1. Дисфункция сфинктера Одди билиарного типа.Желчнокаменная болезнь, холецистэктомия в 1989 г.
• 2. Дисфункция сфинктера Одди билиарного типа.
Желчнокаменная болезнь, холецистэктомия в 2001 г.
Сопутствующие заболевания: хронический катаральный,
преимущественно дистальный дуоденит, синдром избыточного
бактериального роста в тонкой кишке.
• 3. Хронический рецидивирующий билиарный панкреатит с
нарушением внешнесекреторной функции в стадии обострения.
Желчнокаменная болезнь, холецистэктомия в 2003 г.
Сопутствующие заболевания: хронический антральный гастрит с
эрозиями, ассоциированный с Н.р. Синдром разраженного
кишечника с диареей, синдром избыточного бактериального
роста в тонкой кишке
50. ЛЕЧЕНИЕ
ДиетаМедикаментозные методы лечения
Инвазивные методы лечения (при наличии показаний)
• Диета
• - Питание до 6 раз в сутки (после операции)
• - Ограничение жиров до 60-70 г в сутки
• - Овощи, фрукты, травы - термически обработанные
• - Пшеничные отруби
• - Раннее расширение диеты в послеоперационном периоде в
зависимости от сопутствующих заболеваний
Ошибка, которую до сих пор совершают врачи - рекомендация длительного
соблюдения строгой диеты после операции (до полугода и более). В то время,
когда больного следует максимально рано переводить на обычное питание, что
позволит быстрее включиться адаптационным механизмам организма после
удаления желчного пузыря.
51.
• Группы препаратов, использующихся при леченииПХЭС:
• - Спазмолитические средства
• - Антибиотики
• - Ферменты
• - Препараты, восстанавливающие нормальный состав
желчи
• - Пребиотики
• Практически все пациенты нуждаются в назначении
спазмолитиков, поскольку причиной болевого синдрома
является спазм гладкой мускулатуры сфинктера БДС.
Выбор спазмолитика зависит от его механизма действия.
52.
Нейротропные спазмолитики (холинолитики, М-холиноблокаторы)Неселективные
• - атропинового ряда (атропин, платифиллин) (М2)
• - гастроцепинового ряда (гастроцепин) (М1)
Селективные
• - гиосцина бутилбромид (бускопан) (МЗ, М2)
Миотропные спазмолитики
Неселективные (миотропные ингибиторы фосфодиэстеразы)
• - папаверин
• - дротаверин
Селективные
• - мебеверин (миотропный блокатор Nа-каналов)
• - пиновериум бромид (миотропный ингибитор Са-каналов)
• - отилония бромид (миотропный ингибитор Са-каналов)
53.
ПрепаратДротаверин
Дротаверин
парентерально
Мебеверин
Пинавериум
бромид
Дозы
( раз в день)
Уровень
спазмолитического
действия
Побочные действия
40 мг (2 табл.) - 3
раза в день
2 мл (40 мг) в/м или
в/в
На всем протяжении
ЖКТ
На всем протяжении
ЖКТ
Есть
200 мг (1табл.) – 2 раза
в день
50-100 мг (1-2 табл.) –
3 раза в день
Преимущественно
верхние отделы ЖКТ
Преимущественно
верхние отделы ЖКТ
Нет
На всем протяжении
ЖКТ
На всем протяжении
ЖКТ
Нет
На всем протяжении
ЖКТ
На все протяжении
ЖКТ
Выражены
100-200 мг (1-2 табл.)
Тримебутин
– 3 раза в день
10 мг (1 табл.) – 3 раза
Гиосцина бутилбромид в день, свечи 10 мг – 35 раз в день
0,1% 1 мл подкожно
Атропин
Платифиллин
0,2% 1 мл подкожно
Есть
Нет
Нет
Выражены
54.
При выраженном болевом синдроме лечениенеобходимо начинать с назначения нейротропных
спазмолитиков, действие которых начинается
значительно быстрее. Возможно также и
применение широко распространенной в практике
методики сочетания нейротропных и миотропных
спазмолитиков. При умеренно выраженном,
длительном болевом синдроме может быть
достаточно только миотропных спазмолитиков.
• Следует отметить, что по силе и скорости
спазмолитического воздействия на мышечный
аппарат сфинктера Одди лидером является гиосцина
бутилбромид (бускопан).
55. АНТИБИОТИКИ
Препараты для леченияхолангита
Препараты для лечения
микробной контаминации
тонкой кишки
Тетрациклин
Эритромицин
Доксициклин
Кларитромицин
Ципрофлоксацин
Ко-тримоксазол
Цефалоспорины
Рифаксимин
Эрсефурил
Интетрикс
Ципрофлоксацин
Ко- тримоксазол
Цефалоспорины
56.
• Антибиотики следует применять также и ехjuvantibus, когда у пациента, несмотря на
применение адекватных доз спазмолитиков,
сохраняется болевой синдром, и можно
предполагать воспалительные изменения в
панкреатодуоденальной зоне, которые мы ни
подтвердить, ни отвергнуть не можем.
57.
Ферментная терапия• Назначение ферментной терапии необходимо практически всем
пациентам, независимо от причин развития ПХЭС. Это
обусловлено, прежде всего, ухудшением качества и
уменьшением объема желчи, необходимого для пищеварения, а
также высокой частотой хронических панкреатитов.
• Адекватную ферментную терапию применяют сразу после
купирования интенсивного обострения с выраженным болевым
синдромом. Назначают панкреатические ферменты обычно по 13 капсулы во время или сразу после еды. Дозы препаратов
устанавливают в зависимости от потребности в липазе. Для
большинства больных достаточно 10000 - 25 000 ед. на прием;
при особо тяжелых формах болезни с выраженной стеатореей
разовую дозу липазы увеличивают до 40000 ед
58. Препараты, восстанавливающие нормальный состав желчи
Препараты, восстанавливающие нормальныйсостав желчи
• У многих больных после перенесенного оперативного лечения
желчь остается литогенной. Это угрожает рецидивом
камнеобразования в желчных протоках, либо развитием повторных
приступов панкреатита, связанных со спастическим воздействием
микролитов или микрокристаллов на сфинктер Одди, попаданием
их в главный панкреатический проток. В этой ситуации необходимо
назначение препаратов урсодезоксихолиевой кислоты (УДХК). УДХК
назначается в дозе 10-15 мг/кг веса в сутки в течение не менее 4-5
месяцев, в течение первого месяца комбинируется со
спазмолитиками, при необходимости - с ферментными
препаратами. К тому же, УДХК может быть использована при
лечении дуодено-гастрального рефлюкса, как в виде монотерапии,
так и в комбинации с прокинетиками (тримебутин, домперидон).
59.
Пребиотики (псиллиум, лакто-бифидобактерии и т.д.),адсорбенты ( холагенная диарея)
Инвазивные методы лечения
Показания для инвазивных методов лечения :
• - Стенозы, стриктуры общего желчного протока
• - Резидуальные или рецидивные камни общего желчного
протока
• - Стенозы билидигестивных анастомозов
• -Стенозы, стриктуры, камни общего панкреатического протока
Эндоскопические операции (папиллосфинктеротомия, дробление
и извлечение камней протоков, дренирование, стентирование и
т.д.)
60.
• Постхолецистэктомический синдром – это собирательноепонятие, включающее многие заболевания, проявившиеся после
удаления желчного пузыря по поводу ЖКБ. Необходимость более
глубокого изучения этого состояния обусловлено значительной
распространенностью данной патологии, связано с высокой
частотой оперативных вмешательств по поводу ЖКБ. По этой
причине врачи разных специальностей -терапевты, хирурги,
гастроэнтерологи и другие, часто сталкиваются с проблемами
диагностики и лечения пациентов с постхолецистэктомическим
синдромом в своей повседневной практике. Учитывая высокую
гетерогенность данного синдрома, необходимо развитое
клиническое мышление, а также умение проведения широкой
дифференциальной диагностики. Следует отметить, что именно
при этой патологии, своевременно поставленный диагноз и
адекватно проведенное лечение позволяют помочь больному и
улучшить качество его жизни.

























































 medicine
medicine








