Similar presentations:
Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых
1.
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПОДИАГНОСТИКЕ, ЛЕЧЕНИЮ И
ПРОФИЛАКТИКЕ ТЯЖЕЛОЙ
ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ У
ВЗРОСЛЫХ
Российское респираторное общество (РРО)
Межрегиональная ассоциация по клинической микробиологии
и антимикробной химиотерапии (МАКМАХ)
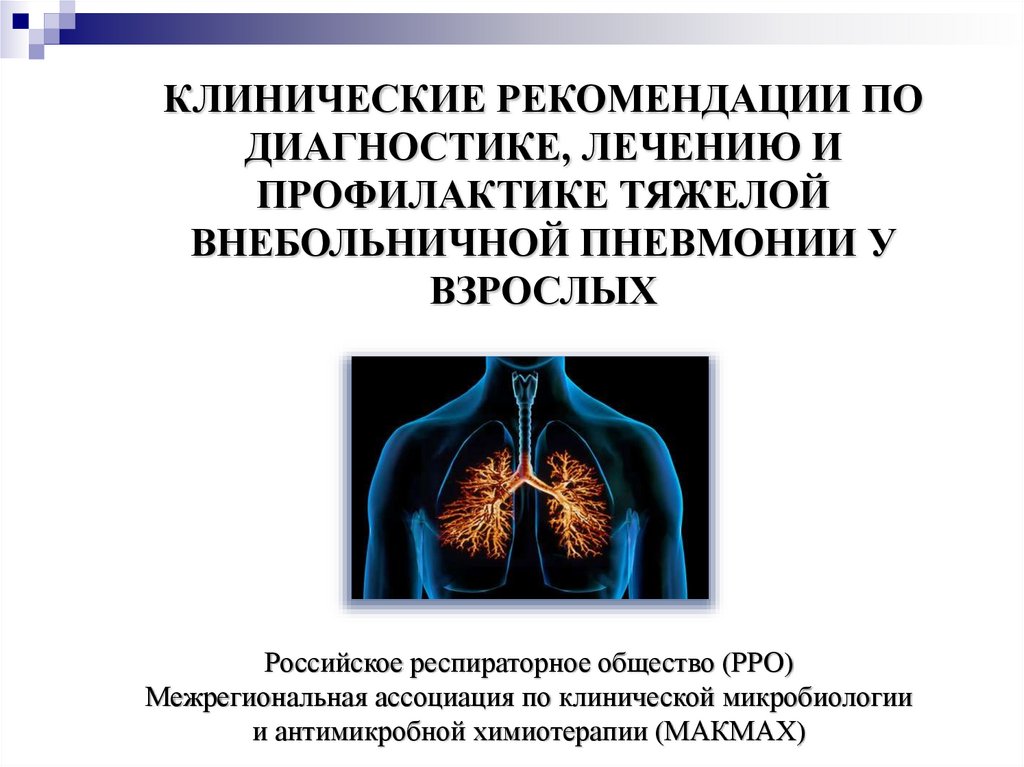
2. Эпидемиология тяжелой внебольничной пневмонии
22–42% пациентовтребуют госпитализации
10% – госпитализация
в ОИТР
Летальность 36,5% (21,7% –57,3%)
Niederman M.S., Mandell L.A., Anzueto A. Guidelines for the management of adults with community-acquired
pneumonia: diagnosis, assessment of severity, antimicrobial therapy, and prevention. Am J Respir Crit Care Med,
2001, 163, 1730-1754.
3.
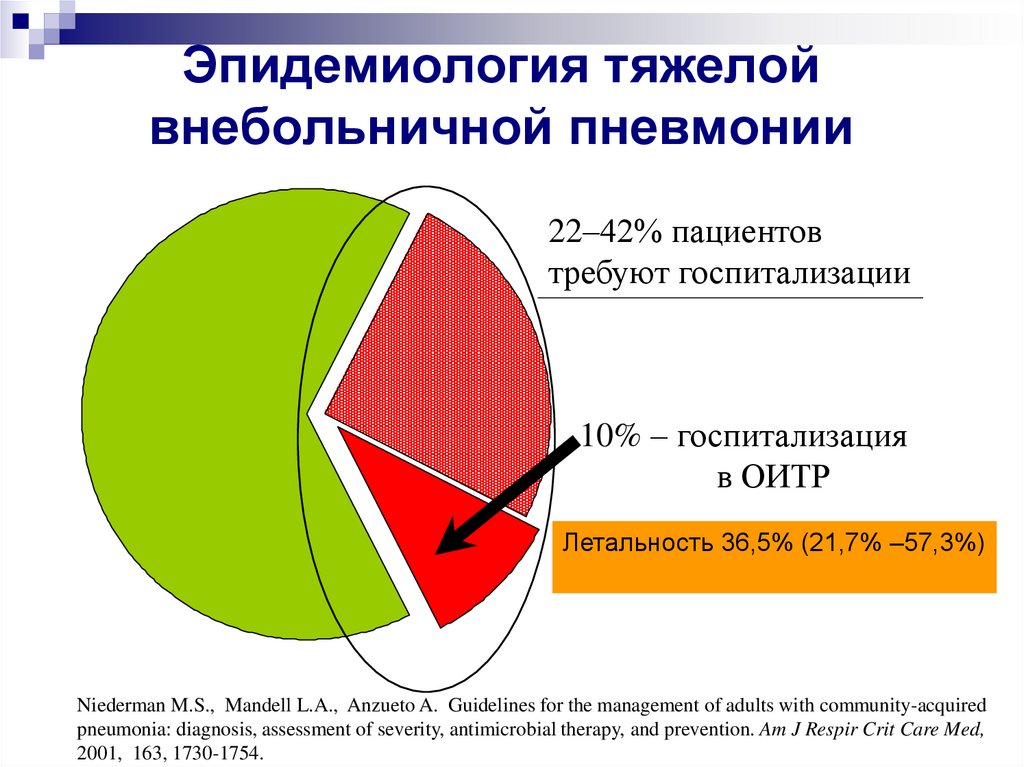
Внебольничная пневмония.Показатели летальности
Hirani '97
52
BTS '92
48
Woodhead '85
ОИТР
57
Alkhayer '90
45
Bewick '12
10
Chalmers '08
9.6
Lim '01
13
BTS '87
Стационар
6
McNabb '84
11
Macfarlane '82
15
White '81
8
Woodhead '87
Домашние условия
3
0
10
20
30
40
50 % 60
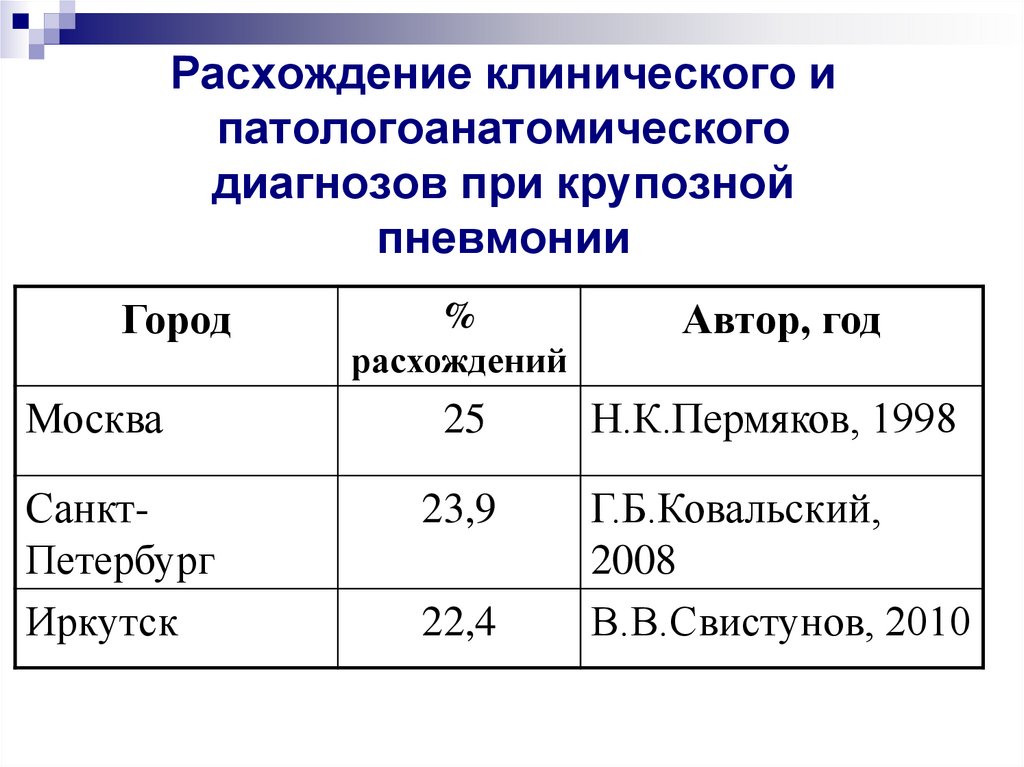
4. Расхождение клинического и патологоанатомического диагнозов при крупозной пневмонии
ГородМосква
СанктПетербург
Иркутск
%
расхождений
Автор, год
25
Н.К.Пермяков, 1998
23,9
Г.Б.Ковальский,
2008
В.В.Свистунов, 2010
22,4
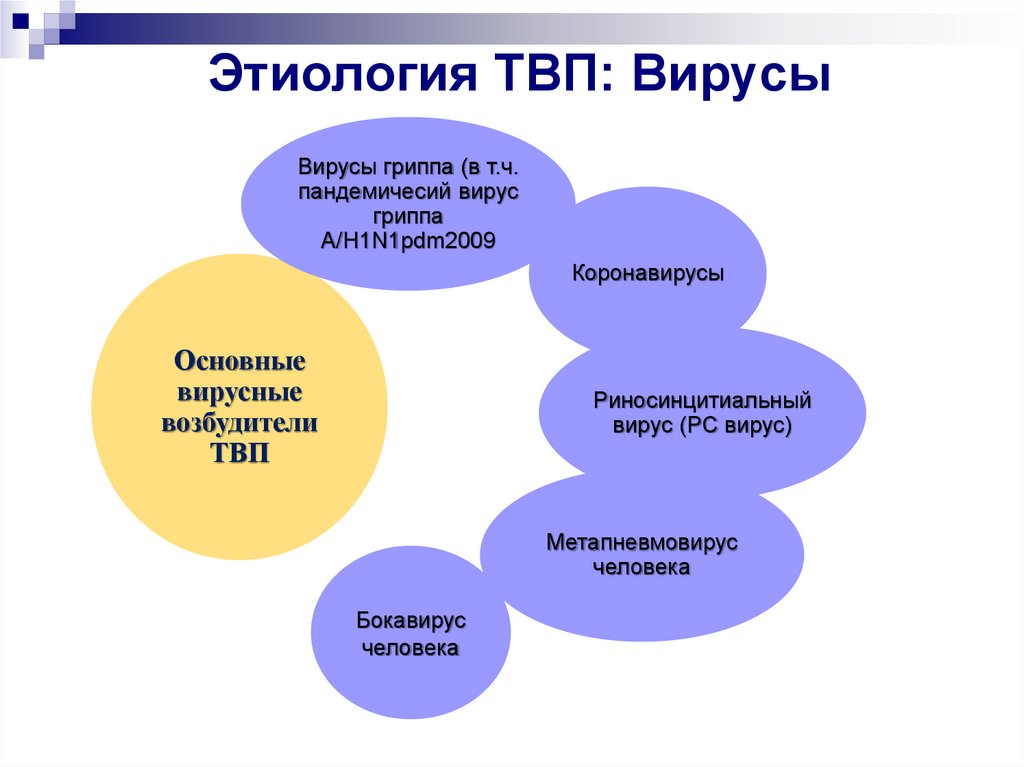
5. Этиология ТВП: Вирусы
Вирусы гриппа (в т.ч.пандемичесий вирус
гриппа
A/H1N1pdm2009
Коронавирусы
Основные
вирусные
возбудители
ТВП
Риносинцитиальный
вирус (РС вирус)
Метапневмовирус
человека
Бокавирус
человека
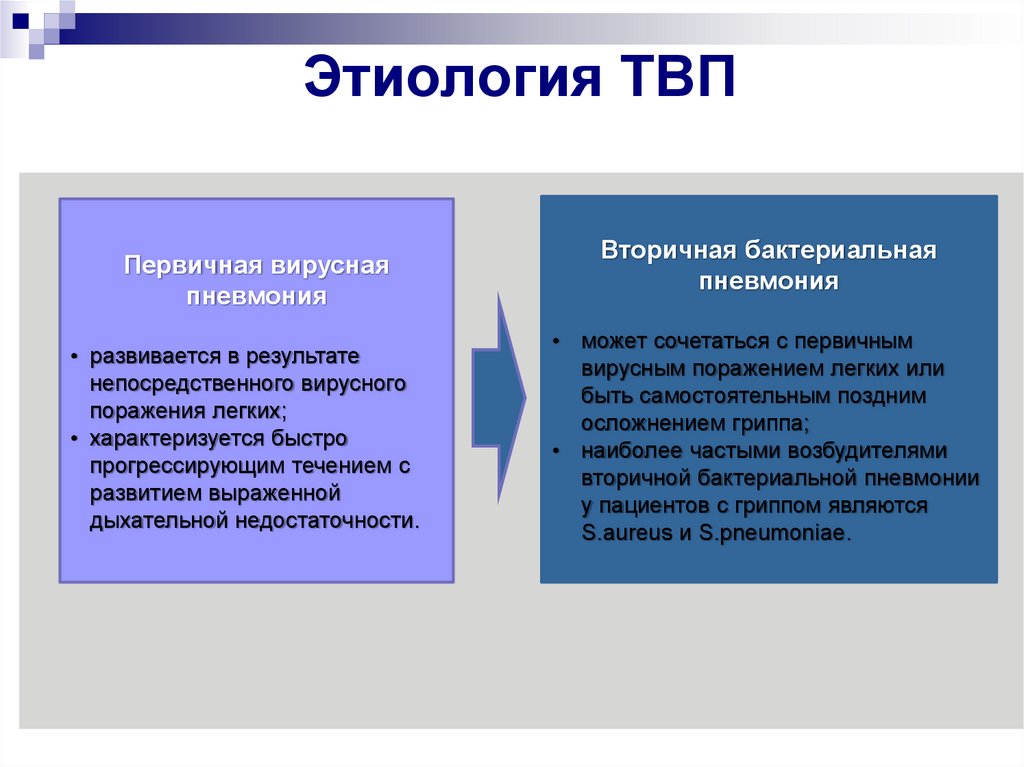
6. Этиология ТВП
Первичная вируснаяпневмония
• развивается в результате
непосредственного вирусного
поражения легких;
• характеризуется быстро
прогрессирующим течением с
развитием выраженной
дыхательной недостаточности.
Вторичная бактериальная
пневмония
• может сочетаться с первичным
вирусным поражением легких или
быть самостоятельным поздним
осложнением гриппа;
• наиболее частыми возбудителями
вторичной бактериальной пневмонии
у пациентов с гриппом являются
S.aureus и S.pneumoniae.
7. Тяжелая внебольничная пневмония = Увеличение частоты МRSA и P.aeruginosa
У каждого пятого пациента, госпитализированного всвязи с тяжелой пневмонией в ОИТР,
подтверждается синегнойная инфекция.
МRSA –основная причина увеличением числа
деструктивных процессов, септических «метастазов»,
плеврального выпота, лейкопении и бактериальных
осложнений гриппа.
Arancibia F., Bauer T.T., Ewig S., et al: Arch Intern Med 162. (16): 1849-1858.2002
Lobo L.J., Reed K.D., Wunderink R.G.: Chest 138. (1): 130-136.2010
8. Тяжелая пневмония ─ сепсис
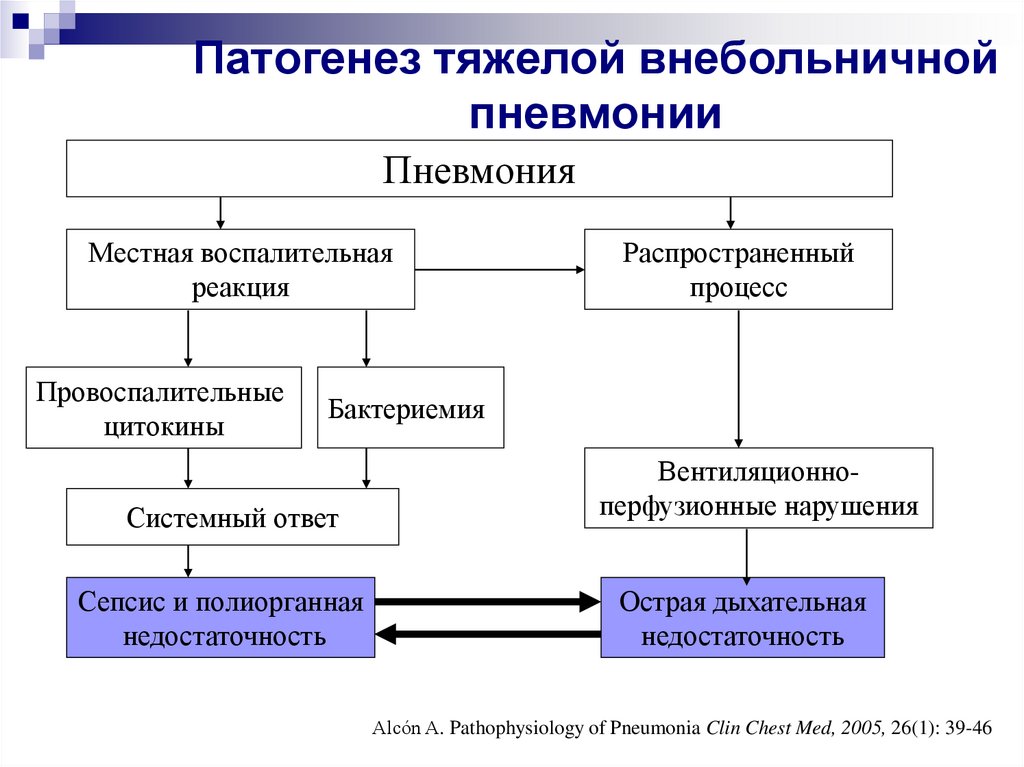
9. Патогенез тяжелой внебольничной пневмонии
ПневмонияМестная воспалительная
реакция
Провоспалительные
цитокины
Распространенный
процесс
Бактериемия
Системный ответ
Сепсис и полиорганная
недостаточность
Вентиляционноперфузионные нарушения
Острая дыхательная
недостаточность
Alcón A. Pathophysiology of Pneumonia Clin Chest Med, 2005, 26(1): 39-46
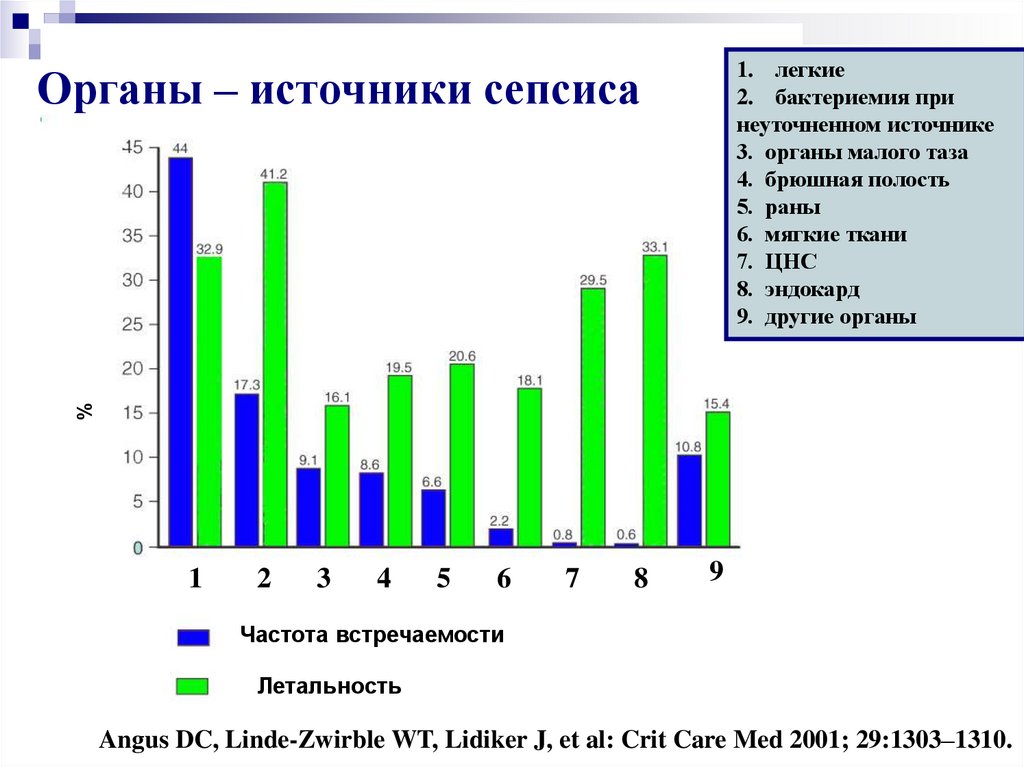
10. Органы – источники сепсиса
1. легкие2. бактериемия при
неуточненном источнике
3. органы малого таза
4. брюшная полость
5. раны
6. мягкие ткани
7. ЦНС
8. эндокард
9. другие органы
%
Органы – источники сепсиса
1
2
3
4
5
6
7
8
9
Частота встречаемости
Летальность
Angus DC, Linde-Zwirble WT, Lidiker J, et al: Crit Care Med 2001; 29:1303–1310.
11.
Критерии сепсиса и септического шока (по R.Bone, 1992)
Патологический процесс
Клинико-лабораторные признаки
Синдром системного воспалительного Характеризуется 2 или более признаками:
ответа (ССВО)
– температура >38°C или <36°С
– ЧСС>90/мин
– ЧД>20/мин или гипервентиляция (РаСО2 ≤32
мм рт.ст.)
– лейкоциты крови > 12х109/мл или < 4 x 109/мл
или незрелых форм >10%
Сепсис
Наличие очага инфекции+2 или более
признаков ССВО
Тяжелый сепсис
Септический шок
Сепсис+органная дисфункция, гипотензия,
нарушение тканевой перфузии (↑ лактата,
олигурия, острое нарушение сознания)
Тяжелый сепсис с признаками стойкой
артериальной гипотонии, не устраняющейся с
помощью инфузионной терапии.
12. Характеристика критериев синдрома воспалительной реакции
Специфичность крайне низкаяЧувствительность – 100 %.
Главный практический смысл – выделение
группы больных «тревоги», требующих
переосмысления лечебно-диагностической
тактики
13. Характеристика шкалы PIRO (Predisposition, Insult, Response, Organ dysfunction)
Группа признаковУточнение
Predisposition
ХОБЛ
(предрасположенность к
Иммуносупрессия
инфекции)
Возраст>70
«Вес» признака
1
лет
Insult
(особенности этиологии
и локализации
первичного очага)
Бактериемия
Response
(системная реакция
организма)
Шок
Organ dysfunction
(наличие органной
дисфункции)
Острая
1
Мультилобарная
инфильтрация
Тяжелая
1.1
гипоксемия
почечная
недостаточность
ОРДС
1.1
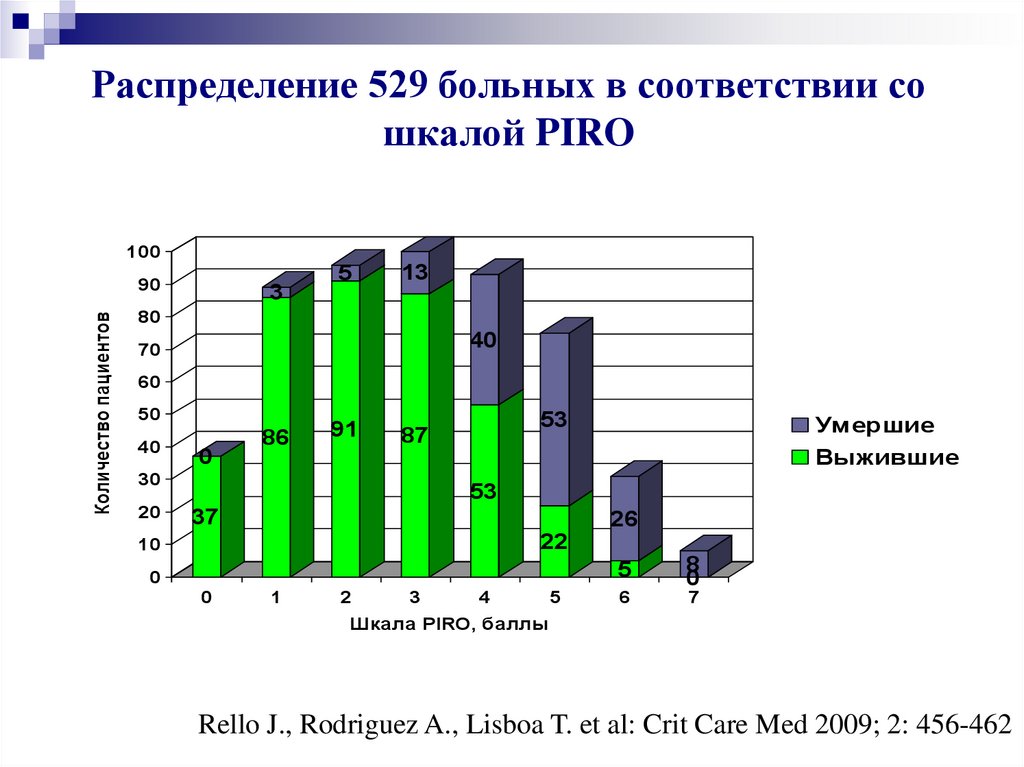
14. Распределение 529 больных в соответствии со шкалой PIRO
100Количество пациентов
90
3
5
13
80
40
70
60
50
40
0
86
91
30
20
53
87
Умершие
Выжившие
53
37
26
22
10
0
0
1
2
3
4
5
5
8
0
6
7
Шкала PIRO, баллы
Rello J., Rodriguez A., Lisboa T. et al: Crit Care Med 2009; 2: 456-462
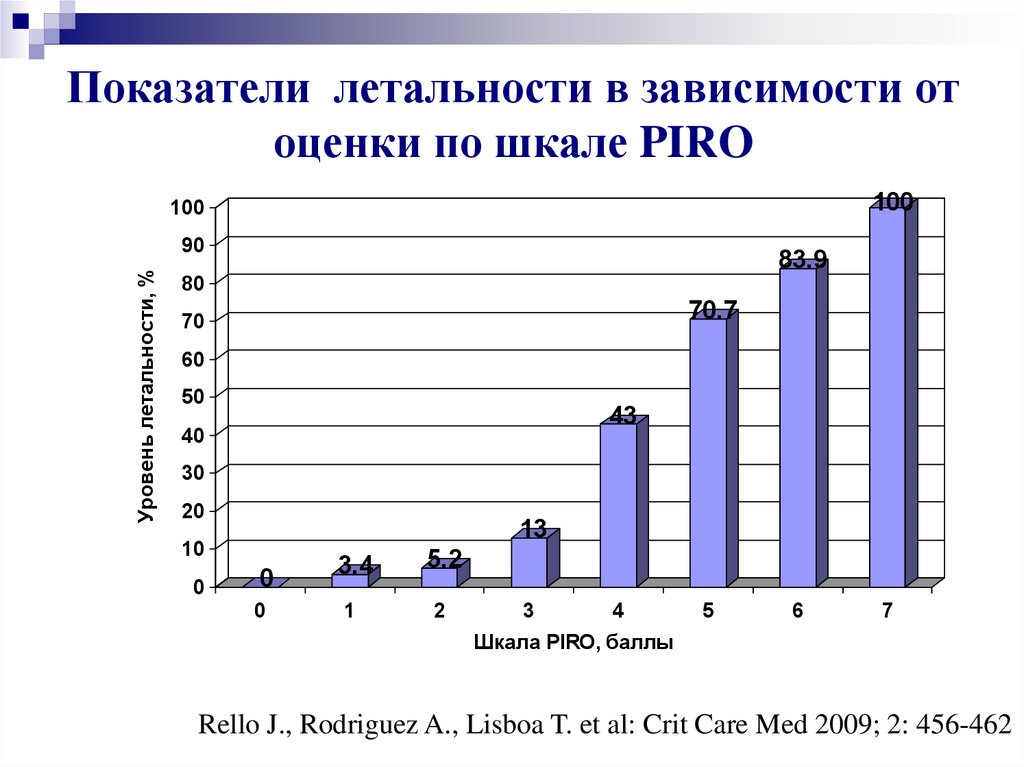
15. Показатели летальности в зависимости от оценки по шкале PIRO
100100
Уровень летальности, %
90
83.9
80
70.7
70
60
50
43
40
30
20
13
10
0
0
0
3.4
5.2
1
2
3
4
5
6
7
Шкала PIRO, баллы
Rello J., Rodriguez A., Lisboa T. et al: Crit Care Med 2009; 2: 456-462
16. Недостатки шкалы PIRO
Подход требует дальнейшей валидизацииОтсутствуют доказательства
эффективности шкалы за пределами ОИТР
17.
Тяжелая внебольничная пневмониярасширение объема леченияМесто лечения
Дом.условия
Стационар
ОИТР
Антибактериальная
терапия
Один препарат,
per os
Два препарата (per
os)
Два препарата,
в/в
в/в инфузии
в/в инфузии
+
вазопрессоры
CPAP / НВЛ
Интубация
Сердечнососудистая
поддержка
Респираторная
поддержка
Носовой катетер
O2
Наращивание объема помощи
(Стоимости лечения)
18.
Тяжелая пневмония =обязательное лечение в
отделении реанимации?
19.
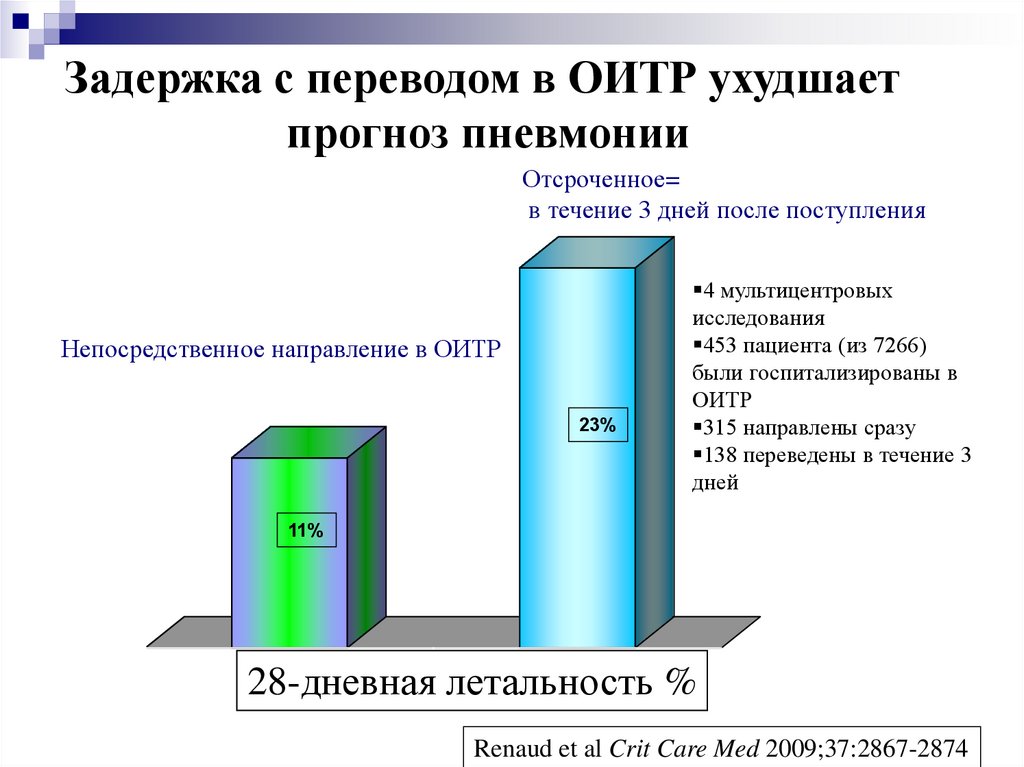
Задержка с переводом в ОИТР ухудшаетпрогноз пневмонии
Отсроченное=
в течение 3 дней после поступления
23.4
25
20
Непосредственное направление в ОИТР
15
11.7
23%
10
4 мультицентровых
исследования
453 пациента (из 7266)
были госпитализированы в
ОИТР
315 направлены сразу
138 переведены в течение 3
дней
11%
5
0
Direct
Delayed %
28-дневная
летальность
Renaud et al Crit Care Med 2009;37:2867-2874
20. Критерии Американского торакального общества
«Малые» критерии:Как минимум 3
ЧДД 30/мин
РаО2/FiO2≤250
Мультилобарная инфильтрация
Нарушение сознания
Уремия (показатель мочевины ≥ 20мг/дл)
ОИТР
Лейкопения (лейкоциты< 4000 клеток/мм3)
Тромбоцитопения (тромбоциты < 100.000 клеток/мм3)
Гипотермия
Гипотензия, требующая инфузионной терапии
Как минимум 1
«Большие» критерии:
Необходимость ИВЛ
Септический шок (необходимость введения вазопрессоров)
Clinical Infectious Diseases, 2007; 44:S27-72
21. Тяжелая пневмония
Направление в реанимацию =Необходимость оказания интенсивной
респираторной или вазопрессорной
поддержки?
22. Характеристика шкалы SMART-COP
Разработана в Австралии в 2008 годуЦель работы – унифицировать показания
интенсивной респираторной или вазопрессорной
поддержки
Использован ретроспективный анализ 882
историй болезни, из которых 91 больной получал
интенсивную поддержку
23. Характеристика шкалы SMART-COP
(S) систолическая гипотензия < 90 мм рт.ст. (2балла)
(M) мультилобарная инфильтрация
(A) снижение показателей альбумина < 3,5 г/дл
(R) учащение ЧД (≥25 для пациентов≤50 лет и ≥30
для пациентов> 50 лет)
(T) тахикардия (>125/мин)
(C) нарушение сознания
(O)гипоксемия (<70 мм рт.ст. для пациентов ≤50
лет или < 60 мм рт.ст. для пациентов> 50 (2 балла)
(P) ацидоз артериальной крови (pH<7,35) (2 балла)
0-2 балла – низкий риск
3-4 балла – средний риск
5-6 баллов – высокий риск
≥7 – очень высокий риск
24. Недостатки шкалы SMART-COP
Подход требует большей валидизацииНе всегда эффективен у пациентов
молодого возраста
Не является предиктором летального
исхода
25.
Тяжелая пневмония =неблагоприятный прогноз?
26. Причины летальных исходов от пневмонии
1 фаза (3 дня)- острая сердечная или дыхательнаянедостаточность
2 фаза (1-3 недели) - прогрессирование
дыхательной недостаточности, почечная
недостаточность, нозокомиальная суперинфекция,
обострение сопутствующей патологии
3 фаза (после выписки) – прогрессирование
сопутствующей патологии
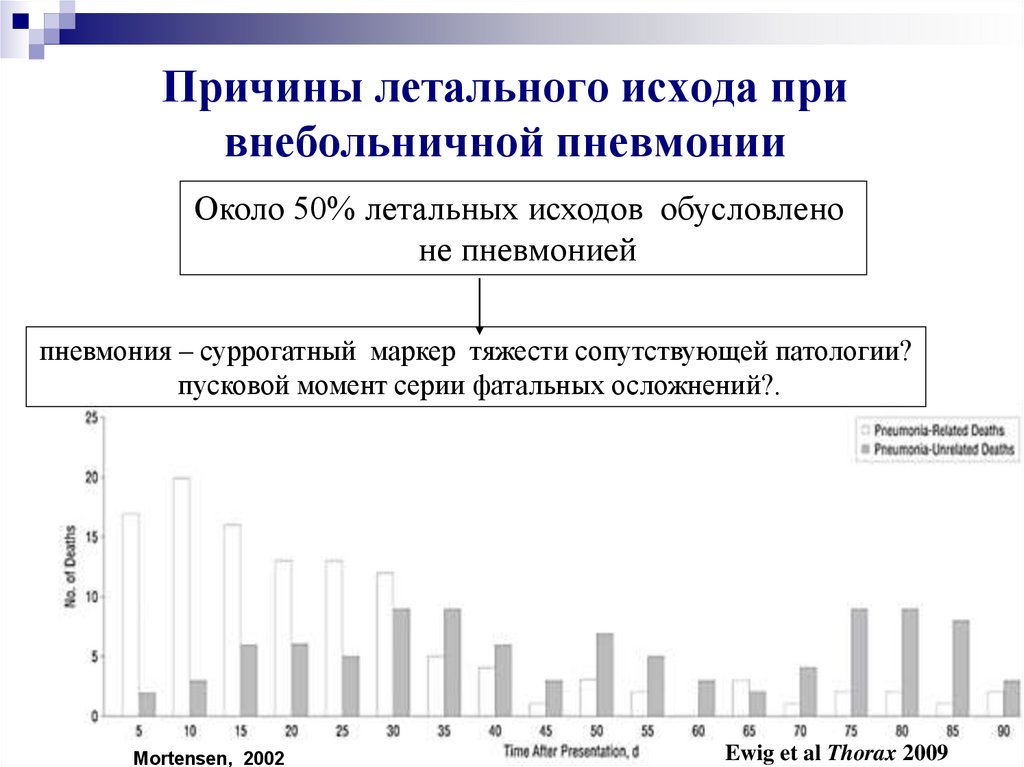
27. Причины летального исхода при внебольничной пневмонии
Около 50% летальных исходов обусловленоне пневмонией
пневмония – суррогатный маркер тяжести сопутствующей патологии?
пусковой момент серии фатальных осложнений?.
Mortensen, 2002
Ewig et al Thorax 2009
28. Характеристика шкалы PORT – Pneumonia Outcomes Research Trial (исследование исходов пневмонии) и PSI – Pneumonia Severity Index
(индекс тяжести пневмонии)Разработана для оценки прогноза только
при пневмониях
Регистрирует 13 показателей, наибольшим
«весом» обладает возраст больного
29. Характеристика шкалы PORT. Дизайн исследования
1.2.
3.
Ретроспективный анализ 14.199
госпитализированных больных с
пневмонией
Валидизация полученных данных у 38.039
пациентов
Проспективное исследование 2.287
случаев пневмонии
30. Шкала PSI
Характеристика пациентовКоличество баллов
Демографические данные
Возраст
Возраст (в годах)
Данные физикального обследования
Нарушение сознания
+20
Пульс≥125 в мин
+10
Частота дыхания ≥30 в мин
+20
Систолическое АД < 90 мм рт.ст.
+20
Температура <35 С или ≥40 C
+15
Лабораторные данные
Гематокрит < 30%
+30
рН < 7,35
+30
Мочевина в сыворотке крови > 10,7 ммоль/л
+20
Натрий в сыворотке < 130
+20
Глюкоза в сыворотке > 13,9 ммоль/л
+10
рО2< 60 мм рт.ст. или насыщение кислородом < 90%
+10
Плевральный выпот
+10
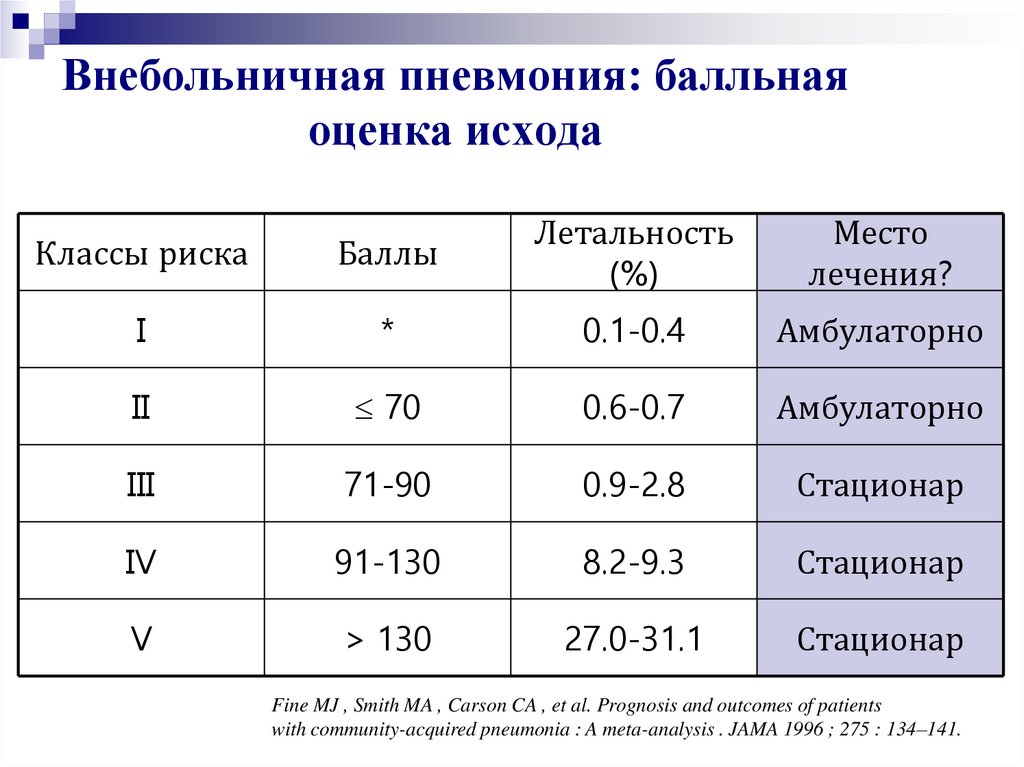
31. Внебольничная пневмония: балльная оценка исхода
Классы рискаБаллы
Летальность
(%)
Место
лечения?
I
*
0.1-0.4
Амбулаторно
II
70
0.6-0.7
Амбулаторно
III
71-90
0.9-2.8
Стационар
IV
91-130
8.2-9.3
Стационар
V
> 130
27.0-31.1
Стационар
Fine MJ , Smith MA , Carson CA , et al. Prognosis and outcomes of patients
with community-acquired pneumonia : A meta-analysis . JAMA 1996 ; 275 : 134–141.
32. Исследования эффективности шкалы PSI
Автор, годРезультат
Marrie T.J. et al
(2000)
43% больных I-III классов требуют
госпитализации
Angus DS et al
(2002)
Из 170 больных, направленных в
ОИТР, 27% соответствовали I-III
классам
Ewig S et al (2004)
Из 116 больных, направленных в ОИТР,
37% соответствовали I-III классам
Valencia et al
(2007)
Из 457 больных, формально
соответствующих V классу риска, в
ОИТР госпитализированы лишь 92
33. История создания шкалы CURB
1987 год : 3 показателяR (частота дыхания)> 30/мин
U (азот мочевины)>7 ммоль/л
В (диастолическое давление)<60 мм рт.ст.
1991 год: С (сознание)
1999 год: возраст 65 = СURB-65
2006 год: CRB-65
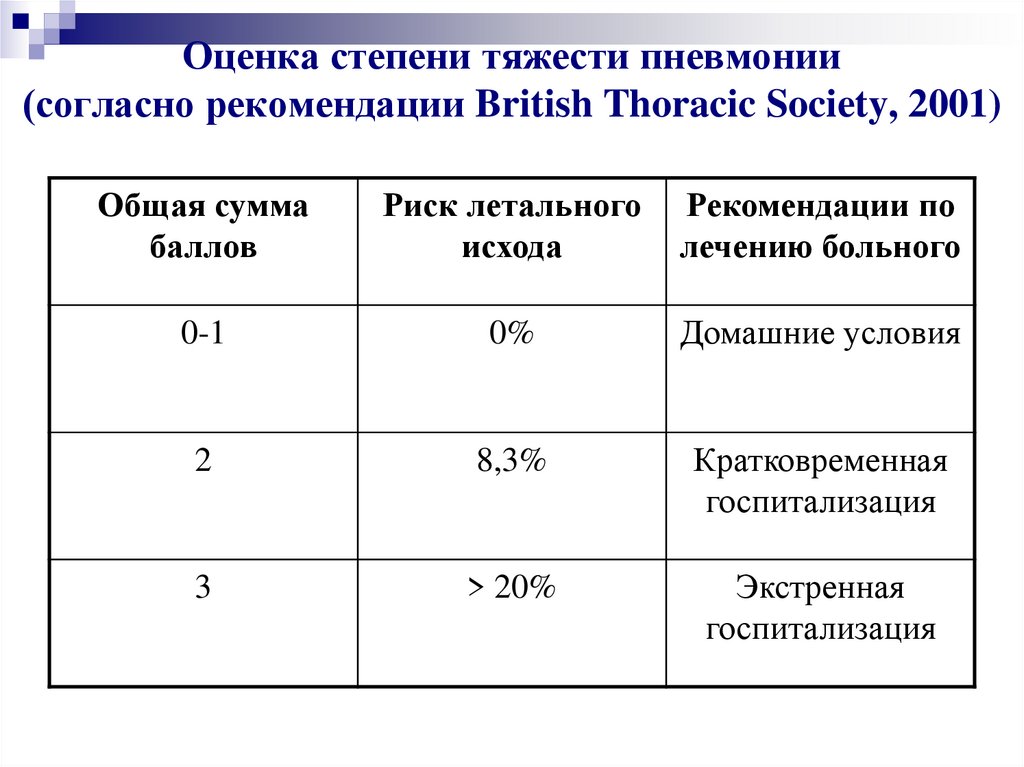
34. Оценка степени тяжести пневмонии (согласно рекомендации British Thoracic Society, 2001)
Общая суммабаллов
Риск летального
исхода
Рекомендации по
лечению больного
0-1
0%
Домашние условия
2
8,3%
Кратковременная
госпитализация
3
> 20%
Экстренная
госпитализация
35.
Каждый больной с пневмонией должен бытьстратифицирован по шкале CURB-65
Lim et al Thorax 2009;64 (Suppl III)
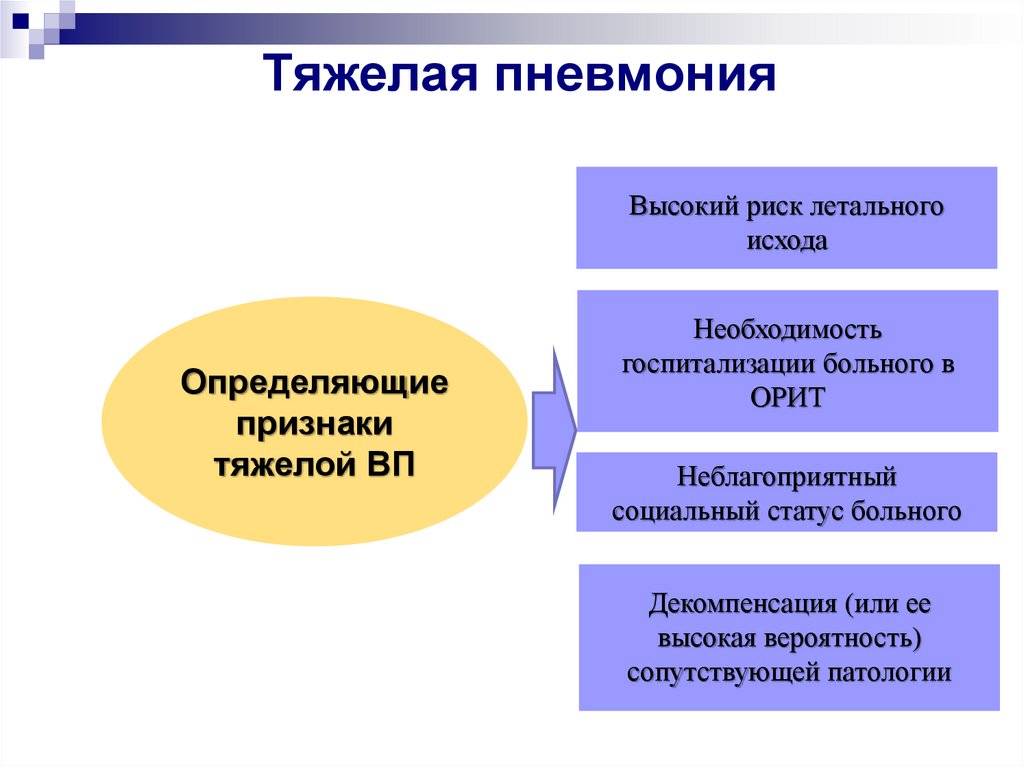
36. Тяжелая пневмония
Высокий риск летальногоисхода
Определяющие
признаки
тяжелой ВП
Необходимость
госпитализации больного в
ОРИТ
Неблагоприятный
социальный статус больного
Декомпенсация (или ее
высокая вероятность)
сопутствующей патологии
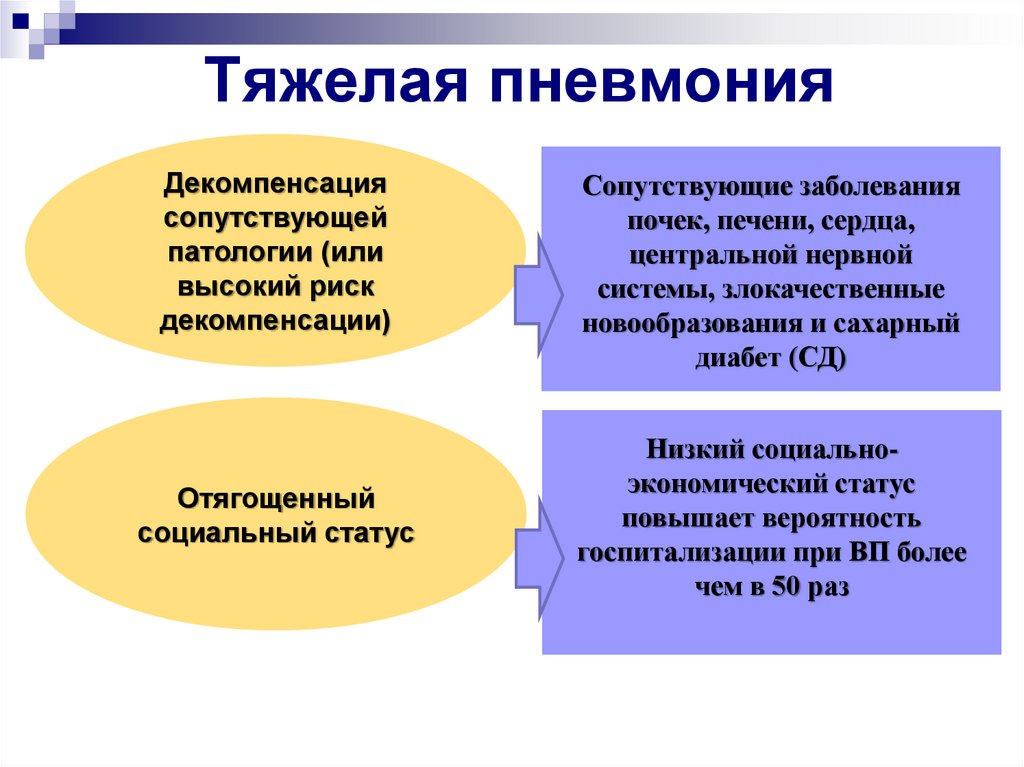
37. Тяжелая пневмония
Декомпенсациясопутствующей
патологии (или
высокий риск
декомпенсации)
Отягощенный
социальный статус
Сопутствующие заболевания
почек, печени, сердца,
центральной нервной
системы, злокачественные
новообразования и сахарный
диабет (СД)
Низкий социальноэкономический статус
повышает вероятность
госпитализации при ВП более
чем в 50 раз
38. Рекомендации по эмпирической антимикробной терапии тяжелой ВП
1. Пациенты без факторов риска инфицирования P. aeruginosa и аспирацииЦефтриаксон, цефотаксим , амоксициллин/клавуланат, ампициллин/сульбактам, цефепим,
цефтаролин, эртапенем в/в + макролид в/в
или
Моксифлоксацин, левофлоксацин в/в + цефтриаксон, цефотаксим в/в
2.
Пациенты с факторами риска инфицирования P. aeruginosa
Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в +
+ ципрофлоксацин или левофлоксацин в/в1
или
Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в
+ аминогликозид II-III поколения в/в + макролид в/в
или
Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в
+ аминогликозид II-III поколения в/в + моксифлоксацин или левофлоксацин в/в
39. «Инструменты» оптимизации исходов внебольничной пневмонии
Время до определения SaO2 (пульсоксиметрия) < 3 чВремя до взятия образца артериальной крови (РаО2) < 3 ч
Взятие образцов крови для бактериологического
исследования (до введения первой дозы антибиотика)
Время до введения первой дозы антибиотика (ов) – 4-8 ч
Антимикробная терапия в соответствии с
существующими рекомендациями
Использование доступных шкал оценки для всех
госпитализированных больных ВП























 medicine
medicine