Similar presentations:
Профилактика внутрибольничных инфекций. Организация инфекционного контроля в клинике
1. Профилактика внутрибольничных инфекций. Организация инфекционного контроля в клинике
Федеральный научно-клинический центрдетской гематологии, онкологии и иммунологии им. Дмитрия Рогачева
Профилактика внутрибольничных инфекций.
Организация инфекционного контроля в
клинике
Новичкова Г. А.
Сентябрь, 2016
2. Определение ВОЗ
Внутрибольничные (госпитальные, нозокомиальные) инфекцииили инфекции, связанные с оказанием медицинской помощи
(ИСМП)
Любое инфекционное заболевание, которое возникает
• у госпитализированных больных после 48 часов
пребывания в стационаре
При условии:
• отсутствия клинических проявлений этих инфекций в момент
поступления
• исключения вероятности инкубационного периода
• у пациентов в течение 30 дней после хирургического
вмешательства
• у пациентов в течение 3-х дней после выписки
• любая инфекция у сотрудника, связанная с его работой
в клинике
3. Распространенность ВБИ
• В развитых странах ВБИ возникают у 5-12%госпитализированных пациентов
• В США – 6%, ≈1,7-2 млн /год, вызванных всеми типами
микроорганизмов, в Англии – 7-10%, в Швеции – 6%
• В России ≈ 30 тыс/год ВБИ (в СССР- 5 млн- 7,1% больных,
1991 г)
Отсутствие эпидемиологических и статистических
исследований в России!
• В отделениях реанимации до 40% всех ВБИ
ОРИТ - 8% от всего коечного фонда
4. Внутрибольничные инфекции
• Тяжесть ВБИ варьирует от легкой до тяжелой, вплоть долетальных исходов
• Продолжительность и стоимость госпитализации
пациентов с ВБИ увеличивается в 3-4 раза
• Стоимость терапии ВБУ в США составляет ≈ 30 $ млрд/год
• в Европе ≈ 37 тыс летальных исходов/год, из них 2/3
вызываны грам (-) микроорганизмами (ECDC-Европейский
Центр контроля по заболеваемости)
а
н
и
ч
и
р
яп
а
н
в
о
н
с исходов вотвовсех
сем
о
в
–
• В США ≈ 90-100 тыс/годелетальных
видов
и
и
о
т
ц
н
к
И
е
Б
и
ф
В
ц
н
а
з
и
п
е
е
б
ых
и
ны
н
м
ч
ВБИ (Центр
контроля
и
профилактики
заболеваний)
н
а
и
а
т
н
в
н
ь
о
е
л
р
и
ци
бо
Внутри ти госпитализ авнении с па
ср
• ВмРоссии
ос ???
в
з
а
р
7
с ертн
5в
е
ш
ы
мире, в
5. Группы риска развития ВБИ
Длительная госпитализация > 3-х недель
Хирургические операции
Пациенты с ЦВК
Пациенты с наличием инвазивных устройств
жизнеобеспечения (катетеры, зонды, стомы)
Пациенты на ИВЛ
Новорожденные дети
Дети младшего возраста
Пожилые пациенты
Иммунокомпрометированные пациенты
6. Иммунокомпрометированные пациенты:
Пациенты с онкологическими онкогематологическими,
гематологическими заболеваниями, получающие
иммуносупрессивную и/или химиотерапию,
Пациенты с врожденной и приобретенной иммунной
недостаточностью
В этой группе в подавляющем большинстве случаев
развиваются тяжелые генерализованные инфекции –
бактериальный сепсис, вызванный госпитальными
штаммами, инвазивные грибковые инфекции и
тяжелые вирусные инфекции
7. Нейтропения
Нейтропения:• гранулоциты < 1500/мкл у взрослых
• гранулоциты < 1000/мкл
у детей
Риск развития инфекций:
Опасный порог
• гранулоциты < 1000/мкл
Высокий риск
• гранулоциты < 500 /мкл
Очень высокий риск
• гранулоциты < 100/мкл
Экстремальный риск (бактериемия > 20%)
• гранулоциты < 100/мкл в течение > 10-14 дней
8.
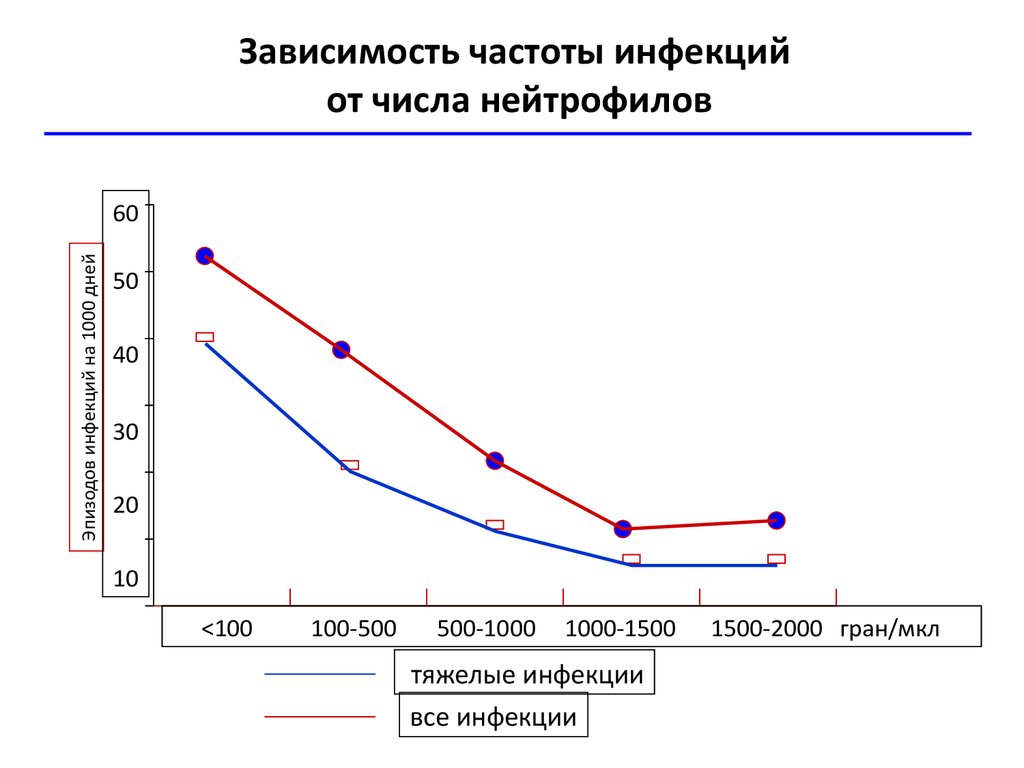
Зависимость частоты инфекцийот числа нейтрофилов
Эпизодов инфекций на 1000 дней
60
50
40
30
20
10
<100
100-500
500-1000
1000-1500
тяжелые инфекции
все инфекции
1500-2000 гран/мкл
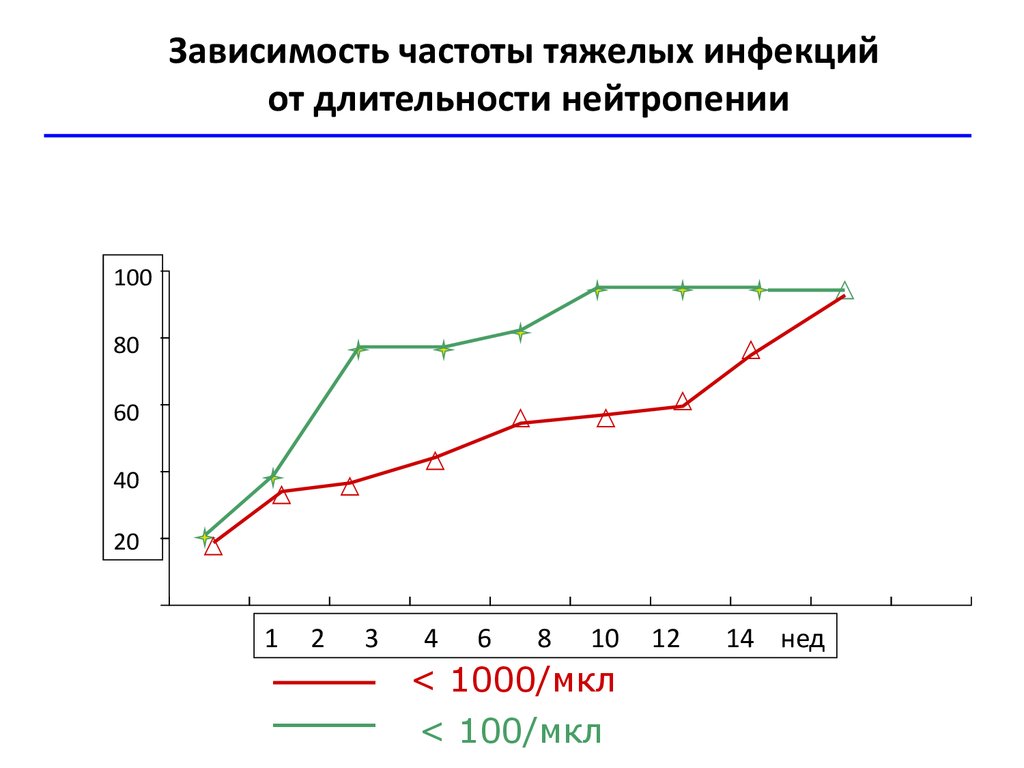
9.
Зависимость частоты тяжелых инфекцийот длительности нейтропении
100
80
60
40
20
1
2
3
4
6
8
10
< 1000/мкл
< 100/мкл
12
14 нед
10. Основные виды ВБИ и частота встречаемости в общей популяции пациентов
Инфекция мочевыводящих путей -40%
Пневмония -20%
Послеоперационные -15-20%
Бактеремии у пациентов с ЦВК – 8-10%
• Пневмония – 0,5 -1,0/100 в общей группе пациентов
И 1045% пациентов на ИВЛ
• Бактеремия – 1,5% от всех всех пациентов с ЦВК
или 24/1000 катетер/дней
• Уроренальные инфекции у пациентов с катетерами - 2,34/100
госпитализаций или 5,3-10,5/1000 катетер/дней
• Послеоперационные ВБИ– всего 4,6-8,2/1000 пациентов,
в
области п/о раны – 2-7%
11. Эпидемиологические факторы развития ВБИ
• нарушение медперсоналом правил асептики и антисептики, личнойгигиены
• несвоевременное проведение текущей и заключительной дезинфекции,
нарушение режима уборки
• недостаточное оснащение ЛПУ дезинфекционными средствами;
• нарушение режима дезинфекции и стерилизации медицинских
инструментов, аппаратов, приборов и т. д.
• устаревшее оборудование
• неудовлетворительное состояние пищеблоков, водоснабжения
• отсутствие современной и какой-либо вентиляции
• перегрузка ЛПУ
• наличие невыявленных носителей внутрибольничных штаммов среди
медперсонала и пациентов
• Недооценка эпидемической опасности внутрибольничных источников
инфекции
12. Основные микроорганизмы при ВБИ
• Известно более 200 агентов, которые могут быть причинойВБИ
• До появления антибиотиков -стрептококки и анаэробные
палочки
• После начала клинического применения антибиотиков
возбудителями основных ВБИ стали ранее непатогенные
(или условно-патогенные) микроорганизмы: St. aureus, St.
epidermidis, St. saprophiticus, Escherichia coli, Enterococcus
faecalis, Enterococcus durans, Klebsiella sp., Proteus mirabilis,
Providencia spp, Acinetobacter, Citrobacter, Serratia marcescens.
13. Госпитальные штаммы микроорганизмов
• Госпитальный штамм — это микроорганизм,изменившийся в результате циркуляции в стационаре по
своим генетическим свойствам и обретший некоторые
несвойственные «дикому» штамму характерные черты,
позволяющие ему выживать в условиях стационара
• Основные черты —устойчивость к одному или нескольким
антибиотикам широкого спектра действия, устойчивость в
условиях внешней среды, снижение чувствительности к
антисептикам
• Госпитальные штаммы очень разнообразны, в каждой
клинике возможно появление своего характерного штамма
со свойственным только ему набором биологических свойств
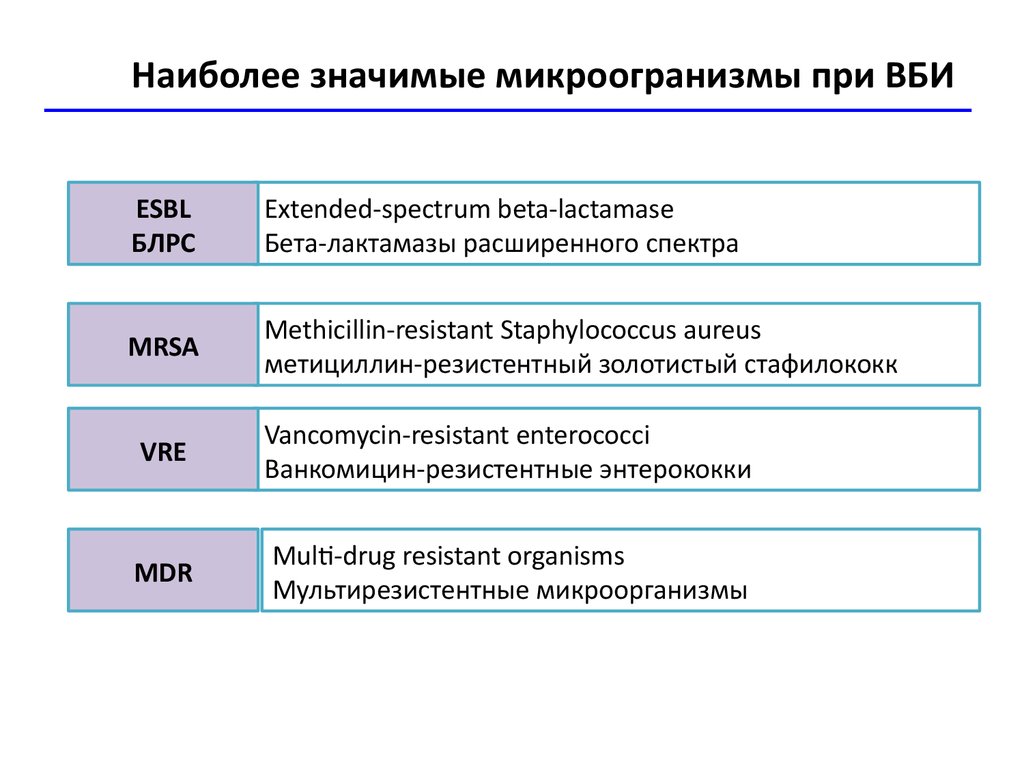
14. Наиболее значимые микроогранизмы при ВБИ
ESBLБЛРС
Extended-spectrum beta-lactamase
Бета-лактамазы расширенного спектра
MRSA
Methicillin-resistant Staphylococcus aureus
метициллин-резистентный золотистый стафилококк
VRE
Vancomycin-resistant enterococci
Ванкомицин-резистентные энтерококки
MDR
Multi-drug resistant organisms
Мультирезистентные микроорганизмы
15. Внутрибольничные инфекции
• Продолжительность госпитализации в 2-3 раза• Стоимость госпитализации в 3-4 раза
• Смертность в 5-7 раз (главная причина смертности)
• Устойчивость м/о к антибиотикам!
R298
ВОЗ, 2011
Critical Care 2004, 8:R291-
16. Война устойчивых м/о против 21 века
17.
18. Профилактика ИСМП
Профилактика: предохранительный комплекс мероприятий,направленных на предупреждение заболеваний и устранение
факторов риска.
Эпидемиологические мероприятия
Медикаментозная профилактика
• Первичная профилактика рекомендована пациентам с
высоким риском развития ИСМП при отсутствии
клинических признаков и лабораторных показателей
инфекции (BII)
• Вторичная профилактика- терапия, направленная против
ранее выявляемого возбудителя. Актуальна для
иммунокомпрометированных пациентов проводится в
течение всего периода нейтропении и иммуносупрессивной
терапии (AII)
19. Эпидемиологические мероприятия
• Технические требования к клинике (поверхности, окна,коммуникации, санузлы)
• Фильтры высокой очистки воздуха, водоподготовка
• Грамотное разделение потоков пациентов и персонала
• Тактика проведения ремонтных работ
• Ограничение контакта с высоко контаминированными
объектами (животные, растения в горшках, букеты)
• Особенности гигиенического ухода за пациентом
(осведомленность!)
• Единые требования к персоналу
• Проведение обучения и мастер-классов
Sullivan K.M. et al ASH 2001, 1: 392-421.
Yokoe D. e al Biol Blood Marrow Transplant 15: 1143-1238, 2009
20.
21. Современная система вентиляции подача воздухом с позитивным давлением и высокой степенью очистки
22. Система подготовки воды с противолегионеллезным контролем
23. Палата для иммунокомпрометированных пациентов
24.
25. Правильно организованная работа процедурной медсестры
26. Особенности ухода за иммунокомпроментированными пациентами
• Ежедневная смена белья у пациента и мамы• Ежедневная обработка кожных покровов (душ или уход со
специальными средствами)
• Слизистых, атравматичная чистка зубов, санация зубов
• Смена постельного белья минимум 2 р/нед,
в ОРИТ и ТГСК – ежедневно
• Низкобактериальная диета
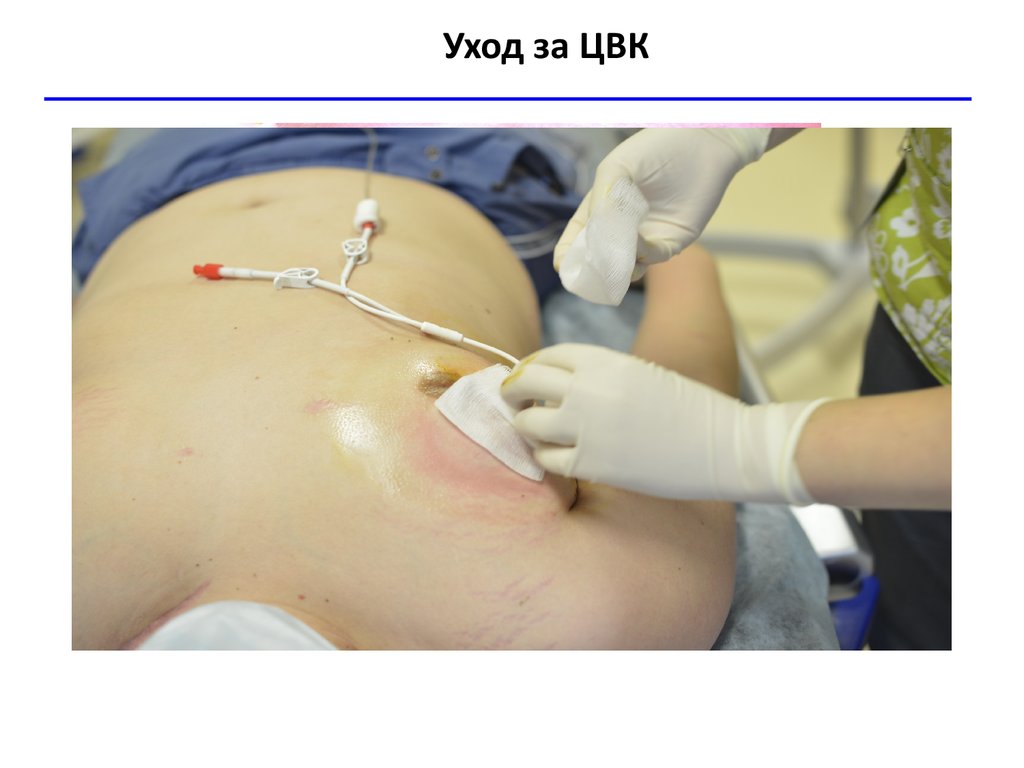
• Установка ЦВК длительного стояния и грамотный уход за
ним
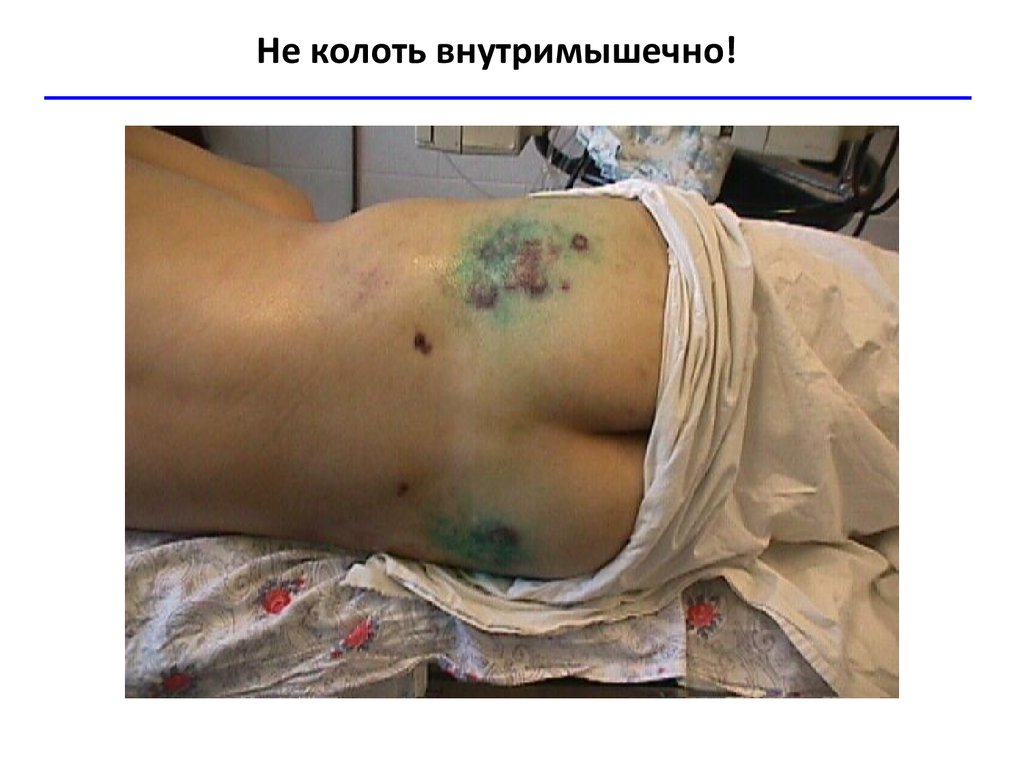
• Запрет на проведение в/м инъекций и кровь из пальца!
27. Уход за ЦВК
28.
Внешний вид удаленного катетера29.
Не брать кровь из пальца!!!30.
Не колоть внутримышечно!31.
Развитие инфекцийнеизбежно, хотя многие из
них могут быть
предотвращены
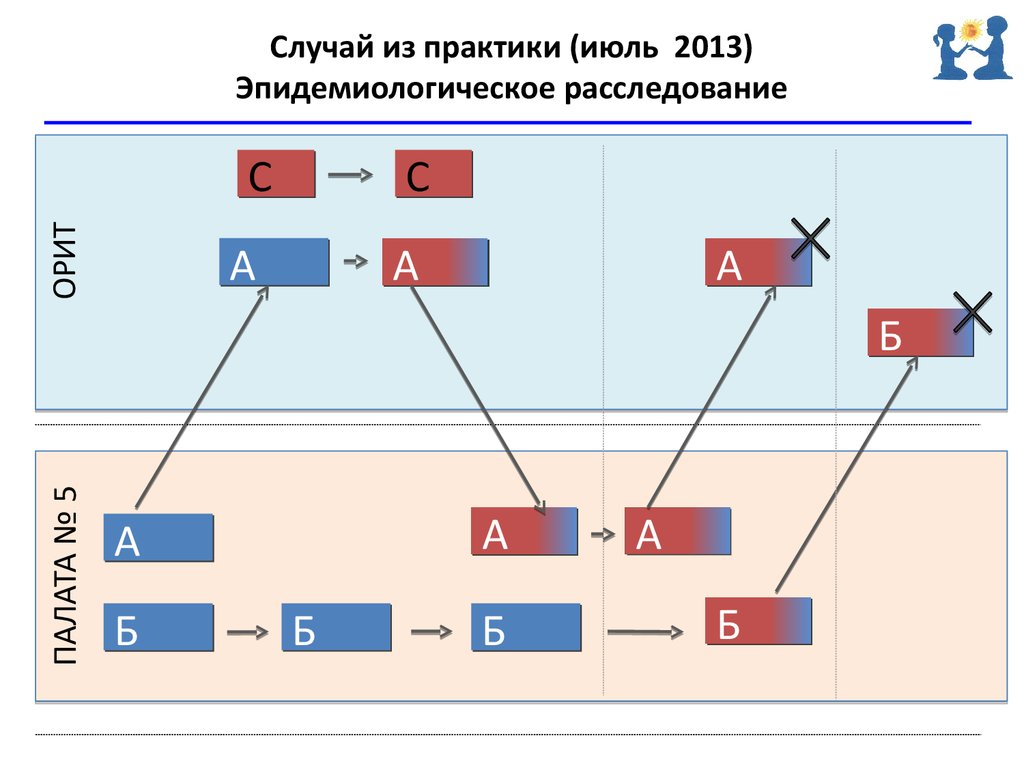
32. Случай из практики (июль 2013) Эпидемиологическое расследование
ОРИТС
С
А
А
А
ПАЛАТА № 5
Б
А
А
Б
Б
Б
А
Б
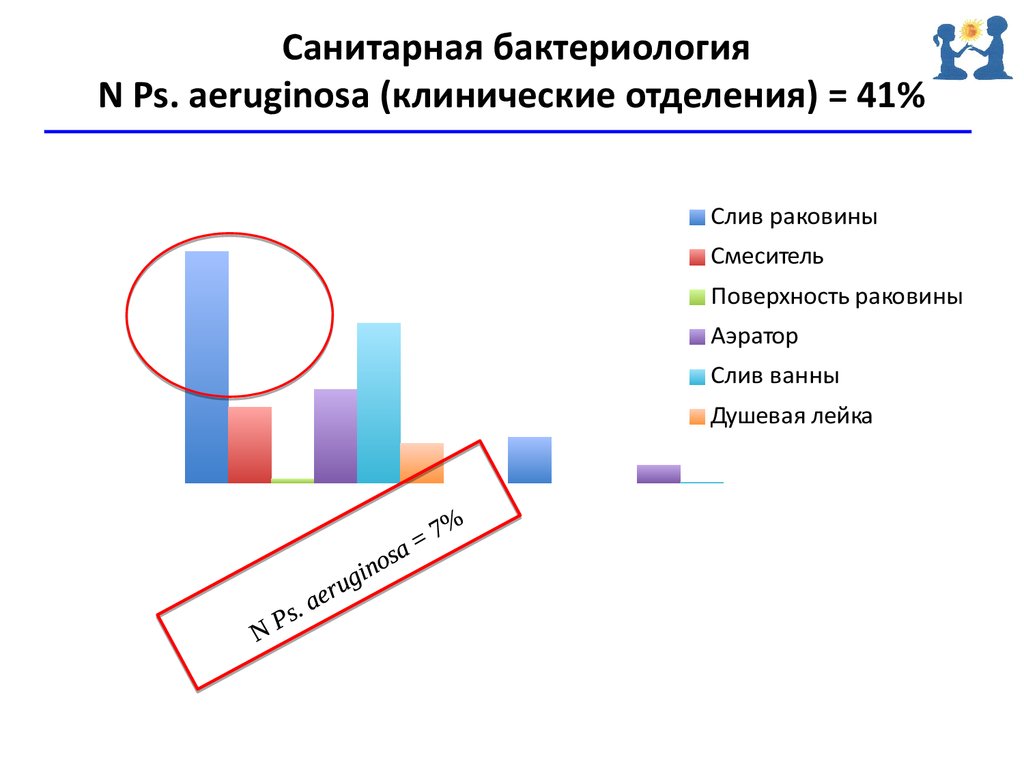
33.
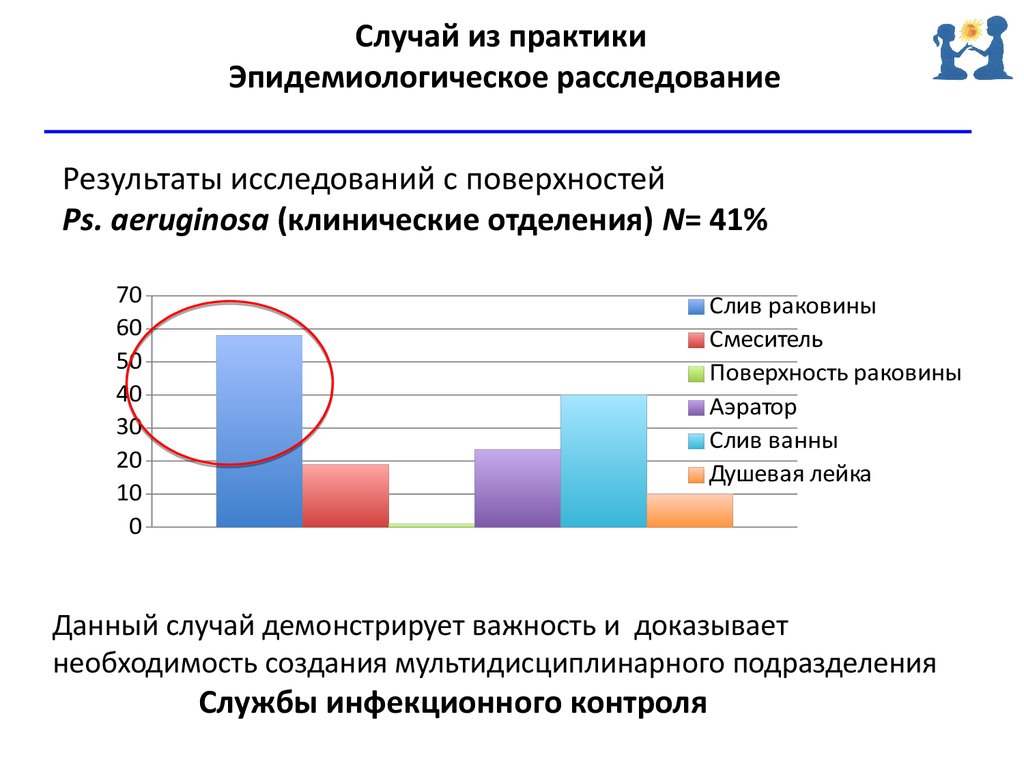
Случай из практикиЭпидемиологическое расследование
Результаты исследований с поверхностей
Ps. aeruginosa (клинические отделения) N= 41%
70
60
50
40
30
20
10
0
Слив раковины
Смеситель
Поверхность раковины
Аэратор
Слив ванны
Душевая лейка
Данный случай демонстрирует важность и доказывает
необходимость создания мультидисциплинарного подразделения
Службы инфекционного контроля
34. Инфекционный контроль в ФНКЦ ДГОИ
• Врачи – клиницисты (гематологи, инфекционисты)- консультации, терапия пациентов
• Клинические эпидемиологи
- создание санитарно-эпидемиологического режима
- работа с сотрудниками Центра
• Бак.лаборатория
- микробиология, ИФА, ПЦР
• ЦСО
Мультидисциплинарная команда !!!
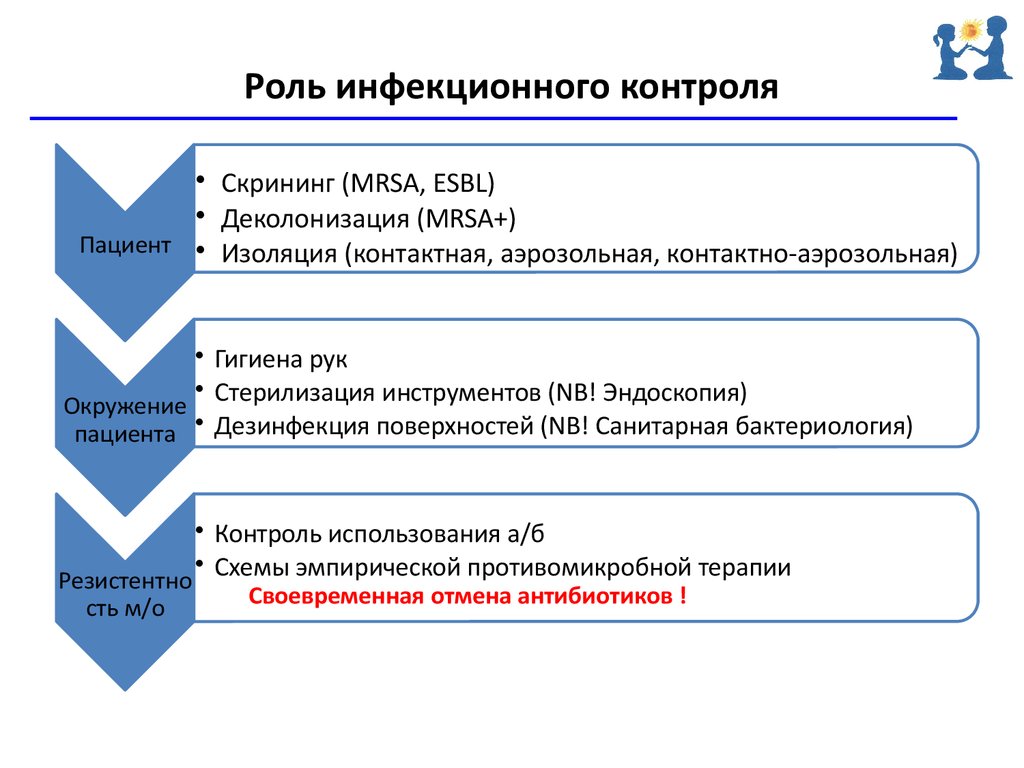
35. Роль инфекционного контроля
• Скрининг (MRSA, ESBL)• Деколонизация (MRSA+)
Пациент • Изоляция (контактная, аэрозольная, контактно-аэрозольная)
• Гигиена рук
• Стерилизация инструментов (NB! Эндоскопия)
Окружение
пациента • Дезинфекция поверхностей (NB! Санитарная бактериология)
• Контроль использования а/б
• Схемы эмпирической противомикробной терапии
Резистентно
сть м/о
Своевременная отмена антибиотиков !
36. Мероприятия: пациент
• Активный скрининг при госпитализации (MRSA – мазок износа/зева; ESBL, MRGN - ректальный мазок)
• Изоляция деконтаминация MRSA+: мупироцин 2%,
растворы октенидина/повидон йода - 5 дней
контрольные исследования снятие изоляции?
• Санация (гигиена ЛОР-органов, очагов инфекции, санация
ротовой полости и кариозных зубов, системная терапия)
• Подбор схемы эмпирической а/б терапии с учетом скрининга;
режимы интраоперационной профилактики
• Скрининг контактных лиц (сопровождающие, пациенты)
37.
Эффективность программыактивного скрининга
38.
STOP!КО Н Т А КТ Н О - А Э Р О З О Л Ь Н А Я И З О Л Я ЦИ Я
ПУТИ ПЕРЕДАЧИ ИНФЕКЦИИ:
ОБРАБОТАЙТЕ РУКИ КОЖНЫМ
АНТИСЕПТИКОМ ПЕРЕД
КОНТАКТОМ С ПАЦИЕНТОМ
НАДЕНЬТЕ МАСКУ И
ОДНОРАЗОВЫЙ ХАЛАТ ПРИ
ВХОДЕ В ПАЛАТУ
ПРИ КОНТАКТЕ С ПАЦИЕНТОМ
НАДЕНЬТЕ ПЕРЧАТКИ
ДЕРЖИТЕ ДВЕРЬ В ПАЛАТУ
ЗАКРЫТОЙ
ОТХОДЫ «КЛАСС Б»
ОТХОДЫ «КЛАСС А»
ПРИ ВЫХОДЕ ИЗ ПАЛАТЫ:
- СБРОСЬТЕ ПЕРЧАТКИ,
ОДНОРАЗОВЫЙ ХАЛАТ, МАСКУ
В ОТХОДЫ «КЛАСС Б»
- ОБРАБОТАЙТЕ
ОБОРУДОВАНИЕ (фонендоскоп,
УЗИ-аппарат и т.д.)
НЕ ВЫНОСИТЕ ОТХОДЫ ИЗ
ПАЛАТЫ
ОБРАБОТАЙТЕ РУКИ КОЖНЫМ
АНТИСЕПТИКОМ ПЕРЕД
ВЫХОДОМ ИЗ ПАЛАТЫ
39. Значение рук в распространении ИСМП
• 80% инфекций передаются через необеззараженные руки(ВОЗ, 2006)
• Касаясь поверхностей в комнате пациента в 53% случаев руки
обсеменяются микрофлорой
(Bhalla А. ICHE 2004, 25: 164)
• MRSA высевается на руках у 42% медсестер после контакта с
пациентом
(Бойс Дж. ICHE 1997 года; 18: 622)
• Соблюдают рекомендации по гигиене рук:
15% врачей
35% мед. сестер
(Erasmus V et. al., systematic review of Studies on HH Guidelines in
Hospital Care, Infection Control Hospital Epidemiology, 2010)
• Распространение МУЛЬТИРЕЗИСТЕНТНЫХ ШТАММОВ!!!
40.
Гигиеническая обработка рукМотивирование
персонала
ВНИМАНИЕ !
ОБРАБОТКА РУК
КРАЙНЕ ВАЖНА В
ЭТОЙ ПАЛАТЕ
ПОСЛЕ КОНТАКТА
С ПАЦИЕНТОМ И
ПЕРЕД ВЫХОДОМ
ИЗ ПАЛАТЫ!
ВНИМАНИЕ !
ОБРАБОТКА РУК
КРАЙНЕ ВАЖНА В
УВАЖАЕМЫЕ РОДИТЕЛИ
И ПАЦИЕНТЫ!
ОБРАБАТЫВАЙТЕ РУКИ
ПРИ ВХОДЕ И ВЫХОДЕ
ПРАВИЛЬНОЕ
ОБЕЗЗАРАЖИВАНИЕ РУК
ПРЕДОТВРАЩАЕТ
РАСПРОСТРАНЕНИЕ
ИНФЕКЦИЙ
ЭТОЙ ПАЛАТЕ
ПОСЛЕ КОНТАКТА
С ПАЦИЕНТОМ И
ПЕРЕД ВЫХОДОМ
ИЗ ПАЛАТЫ!
41. Обработка рук: мытье с мылом или антисептик?
Мытьё водой и мылом• Руки кажутся или выглядят загрязненными;
• Работа с пациентом у которого рвота и/или диарея;
• Работа с пациентом на изоляции по поводу Clostridium
difficile (контактная изоляция с обязательным мытьем
рук);
• После соприкосновения с биологическими жидкостями
любого пациента (без перчаток);
• После посещения туалета
• Каждый раз, когда Вам хочется помыть руки с мылом
Во всех остальных случаях предпочтительна обработка рук
спиртосодержащим антисептиком!
42. 5 моментов обработки рук, рекомендация ВОЗ
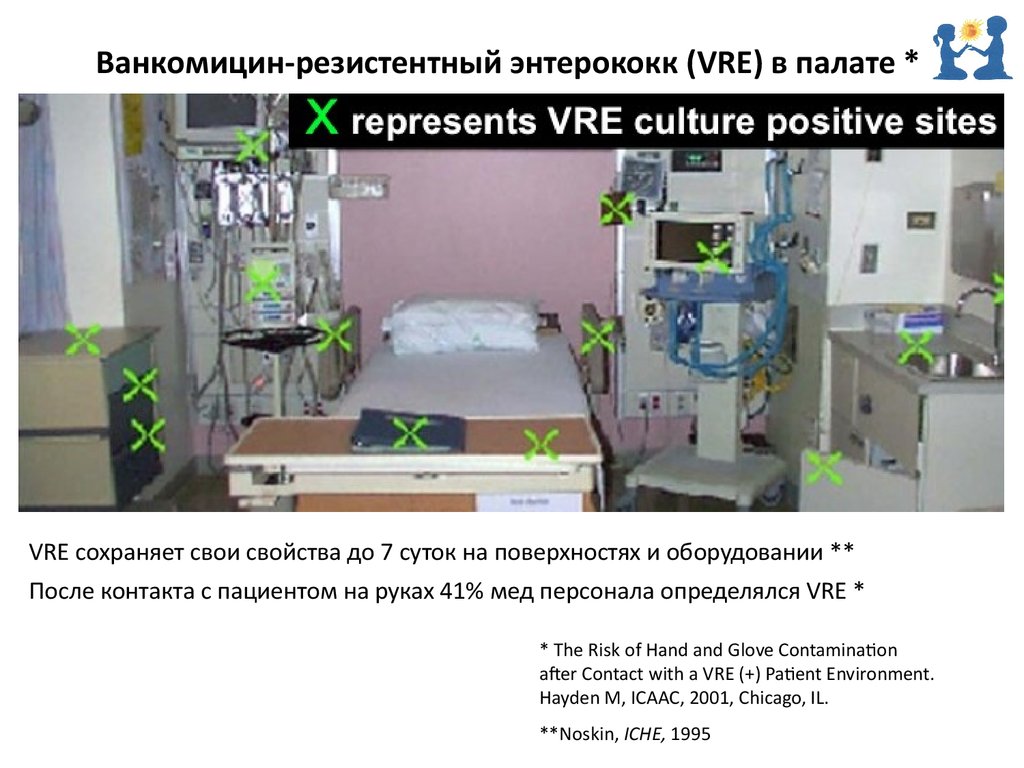
NB! перчатки не заменяют гигиеническую обработку рук43. Ванкомицин-резистентный энтерококк (VRE) в палате *
VRE cохраняет свои свойства до 7 суток на поверхностях и оборудовании **После контакта с пациентом на руках 41% мед персонала определялся VRE *
* The Risk of Hand and Glove Contamination
after Contact with a VRE (+) Patient Environment.
Hayden M, ICAAC, 2001, Chicago, IL.
**Noskin, ICHE, 1995
44. Поверхности, окружающие пациента
45. Факторы, влияющие на микрофлору рук
• Ношение часов/браслетовобщее бактериальное число (3,25 (95% CI 1,73-6,07, p<0,001))
• Ношение колец/накладные ногти
колонизация Enterobacteriaceae (2,71 (95% CI 1,42-5,20, p=0,003))
• Длина ногтей >2 мм
колонизация
Staph.aureus (2,17 (95% CI 1,29-3,66, p=0,004))
J Adv Nurs. 2011 Feb;67 (2): 297-307
J Infect Public Health 2010; 3(1): 25 – 34
WHO guidelines on hand hygiene in health care, 2009
46. Дезинфекция инструментов
Предстерилизационная обработкаКачество стерилизации
Обработка эндоскопического оборудования
Системы хранения
Контроль эффективности обработки
47. Качество стерилизации
Плазменныйстерилизатор
Дезинфекционномоечные машины
Проходные
моечные машины
представляют
надежный барьер
между грязной и
чистой зонами
Температура цикла 560С.
Во время стерилизации не
повреждаются оптические
изделия,
изделия
из
полимерных
материалов,
тем самым продлеваются
сроки их эксплуатации.
Система
документирования
Паровой стерилизатор
1340С–7 мин
1210С–20 мин
стерилизуются общие
хирургические
и
специальные
инструменты, детали
приборов, аппаратов
из стойкой к коррозии
материалов, изделие
из резины, стекла,
перевязочный
материал, белье.
T-DOC – это система
документирования,
контроля
и
учета
инструментов в ЦСО.
48. Дезинфекция поверхностей и оборудования
Ps. aeruginosa сохраняется до 16 мес49. Санитарная бактериология
• Смывы с поверхностей после дезинфекции• Смывы с поверхностей раковин
• Контроль проб воздуха
• Контроль ЦСО/эндоскопии/пищеблока/прачечной/
клининговой компании (разработка алгоритмов, контроль
выполнения)
50. Санитарная бактериология N Ps. aeruginosa (клинические отделения) = 41%
Слив раковиныСмеситель
Поверхность раковины
Аэратор
Слив ванны
Душевая лейка
51. Возможные пути решения
• Обработка стоков щелочными средствами• Дезинфекция (Микробак форте 1,5 – 2,5%), Жавель солид
0,2% - экспозиция 60 минут
• Проливание горячей воды (Т воды > 60° С)
• Изменить направление струи воды
• Запретить мытье посуды (овощей, фруктов)
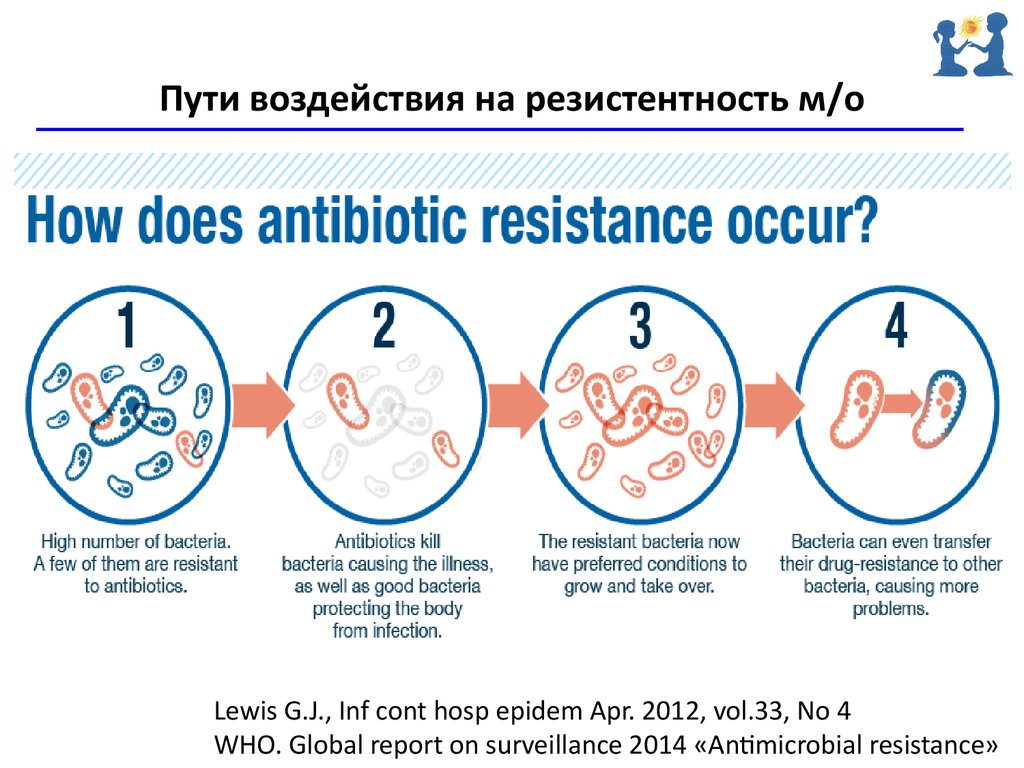
52. Пути воздействия на резистентность м/о
• Основной путь – внедрение программ по оптимизациииспользования а/б
• Алгоритм эмпирической а/б терапии
• Оптимизация комбинированной а/б терапии
• Контроль своевременной отмены а/б
• Ограничение использования фторхинолонов
• Протокол интраоперационной профилактики
Lewis G.J., Inf cont hosp epidem Apr. 2012, vol.33, No 4
WHO. Global report on surveillance 2014 «Antimicrobial resistance»
53. Алгоритм при фебрильной нейтропении
ФЕБРИЛЬНАЯ НЕЙТРОПЕНИЯНейтропения: количество гранулоцитов <500/мкл или <1000/мкл с тенденцией к снижению; Фебрилитет: Т ≥ 38.0 C в течение ≥ 1 часа либо Т≥ 38.3 C однократно
Стандартный риск: Солидные опухоли; «Домашняя» лихорадка; Гранулоциты ≥ 500-1000/мкл;
Предполагаемая длительность нейтропении < 7 дней; Нет очагов инфекции; Не получают фторхинолоны
Высокий риск: ОМЛ, АА, лимфома, ТКМ, ОЛЛ - на этапе индукции; «Госпитальная» лихорадка; Гранулоциты
< 500/мкл; Длительность нейтропении > 7 дней; Наличие очагов инфекции
·
·
·
·
Стартовая(антибактериальная(терапия(
·
·
·
·
фебрилитета, учитывать рекомендации инфекционного контроля
·
·
Цефтриаксон*+/- Амикацин
Пиперациллин/тазобактам*
Цефепим*
Цефоперазон/сульбактам*
Пиперациллин/тазобактам* + ванкомицин** +/- амикацин
Цефепим*+ ванкомицин** +/- амикацин
*При аллергии к пенициллинам назначить цефалоспорины; при аллергии к цефалоспоринам альтернативные а/б: фторхинолоны (ципрофлоксацин, таваник) либо азтреонам
** При отсутствии микробиологического результата (Грам+) через 48 – 72 часа ванкомицин необходимо отменить; дальнейшее использование – по согласованию с инфекционным контролем
Стабильное клиническое состояние,
афебрилитет
Нет микробиологического
результата через 72 часа
Стабильное клиническое состояние,
сохранение фебрилитета 48 часов
Есть микробиологический результат
(ведение бактериемии см.приложение 2)
Высев Грам (+)
Отмена ванкомицина,
отмена амикацина
Нестабильная гемодинамика,
Высокая лихорадка с ознобом
Высев Грам (-)
Отмена амикацина
Ванкомицин продолжить только при
высеве метициллинрезистентного штамма
Отмена ванкомицина
Эскалация а/б терапии:
Добавить амикацин
Добавить ванкомицин
Усиление а/б терапии:
Карбапенемы (меропенем, имипенем, дорипенем)
+ амикацин + ванкомицин
Консультация инфекционного контроля
Сохранениефебрилитета ≥96 часов/развитие«нового» эпизода
КТ легких! Повторноеобследование. Консультация инфекционного контроля
БАЛ (приложение 3)
галактоманнан
Вориконазол (дозы см. приложение)
Консультация инфекционного контроля
Терапия возбудителя
Консультация инфекционного контроля
Консультация инф.контроля
Пациентам группы высоко риска – эмпирическая противогрибковая терапия (эхинокандины –
см.приложение 4)
54. Фебрильная нейтропения
• Нейтропения: количество гранулоцитов <500/мкл или<1000/мкл с тенденцией к снижению, «?» число
гранулоцитов при приеме ГКС
• Фебрилитет: Т ≥ 37.8 C в течение ≥ 1 часа либо Т≥ 38.3 C
однократно
55. Группы риска
Высокий риск:• ОМЛ, ОЛЛ, лимфома – индукция ремиссии,
консолидация/рецидив
• АА
• ТКМ
• ПИДс (ТКИН)
• Гранулоциты < 500/мкл
• Ожидаемая длительность нейтропении более 7 дней
Стандартный риск (при отсутствии очагов инфекции):
• Солидные опухоли
• Поддерживающие режимы ХТ при ОЛ
• Гранулоциты < 1000/мкл
• Продолжительность нейтропении менее 7 дней
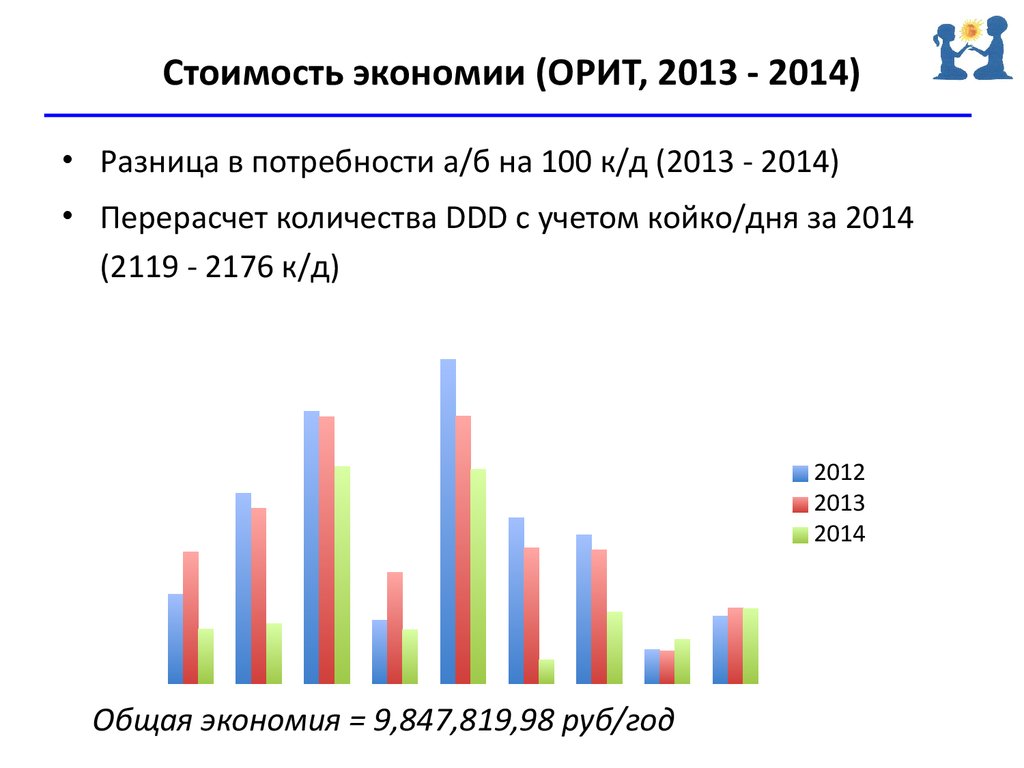
56. Принципы подсчета антимикробных препаратов
Стоимость экономии (ОРИТ, 2013 - 2014)• Разница в потребности а/б на 100 к/д (2013 - 2014)
• Перерасчет количества DDD с учетом койко/дня за 2014
(2119 - 2176 к/д)
2012
2013
2014
Общая экономия = 9,847,819,98 руб/год
57. Стоимость экономии (ОРИТ, 2013 - 2014)
Отделение 1/Отделение 22012
2013
2014
2015
2012
2013
2014
2015
58. Отделение 1/Отделение 2
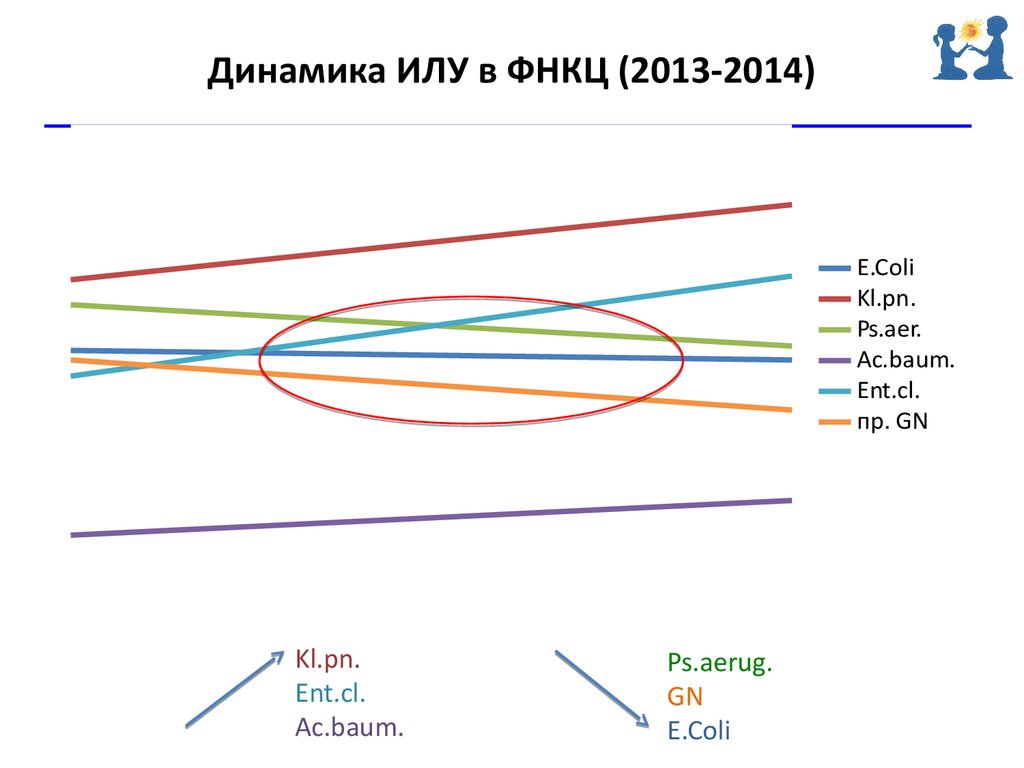
Расчет индекса лекарственной устойчивости• ИЛУ – для оценки уровня устойчивости микроорганизмов к
антибиотикам, которые мы применяем!
• ИЛУ – наглядно отражает изменение лекарственной
устойчивости микроорганизмов во времени с учетом
потребления различных антимикробных препаратов в ЛПУ
• Отображает эффективность внедрения системы контроля
антимикробной терапии в ЛПУ
• Стратегическое планирование антимикробной терапии в ЛПУ
59. Расчет индекса лекарственной устойчивости
Динамика ИЛУ в ФНКЦ (2013-2014)E.Coli
Kl.pn.
Ps.aer.
Ac.baum.
Ent.cl.
пр. GN
Kl.pn.
Ent.cl.
Ac.baum.
Ps.aerug.
GN
E.Coli
60. Динамика ИЛУ в ФНКЦ (2013-2014)
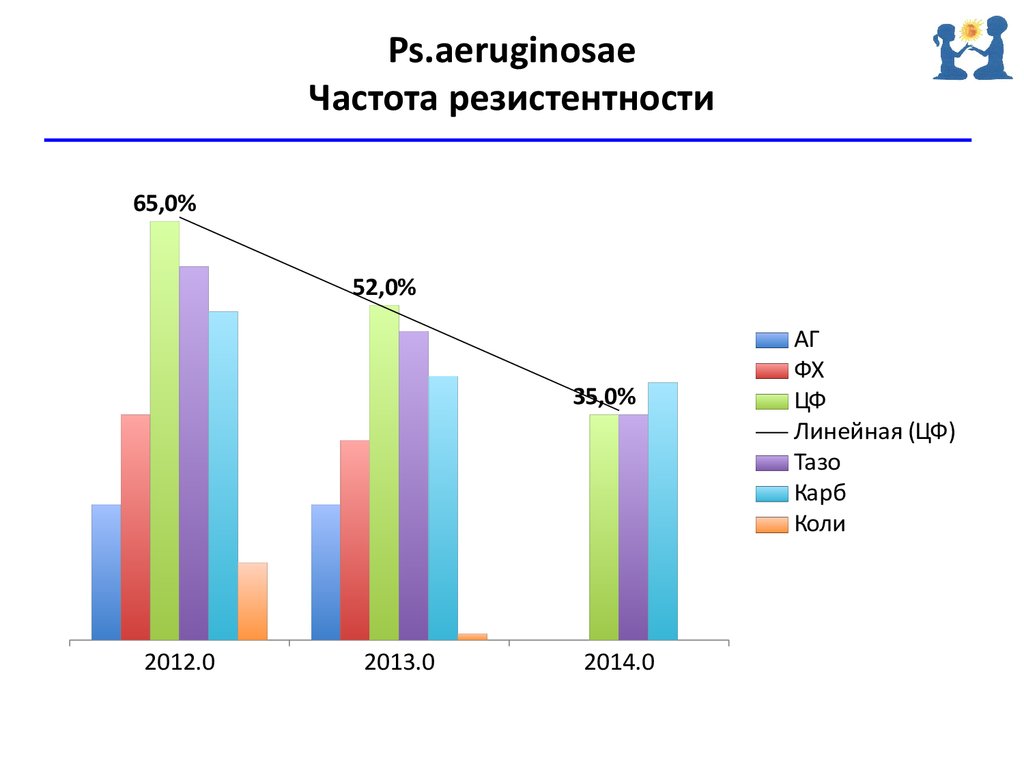
Ps.aeruginosaeЧастота резистентности
65,0%
52,0%
35,0%
2012.0
2013.0
2014.0
АГ
ФХ
ЦФ
Линейная (ЦФ)
Тазо
Карб
Коли
61. Ps.aeruginosae Частота резистентности
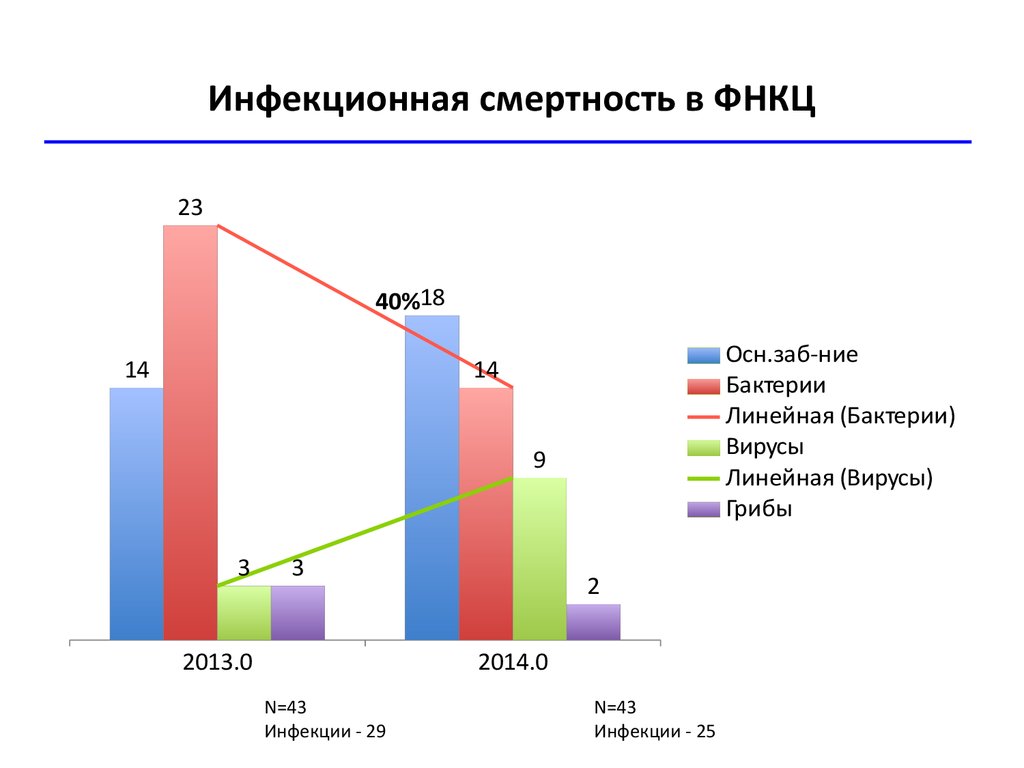
Инфекционная смертность в ФНКЦ23
40%18
14
Осн.заб-ние
Бактерии
Линейная (Бактерии)
Вирусы
Линейная (Вирусы)
Грибы
14
9
3
3
2013.0
2
2014.0
N=43
Инфекции - 29
N=43
Инфекции - 25
62. Инфекционная смертность в ФНКЦ
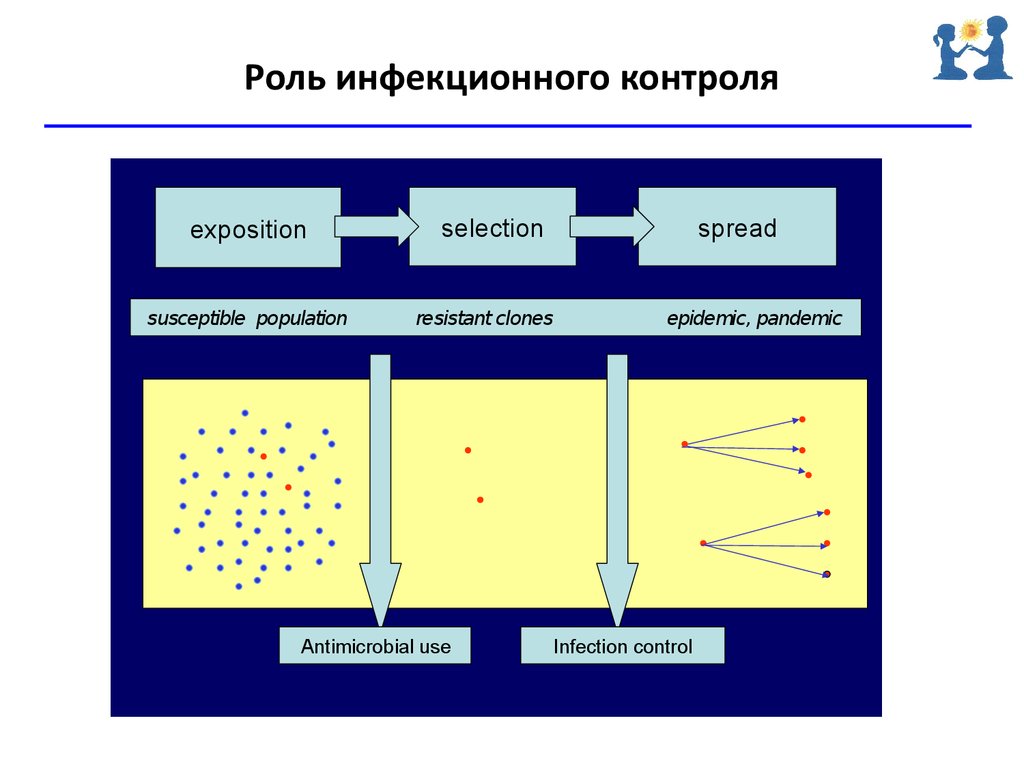
Роль инфекционного контроляexposition
susceptible population
selection
resistant clones
Antimicrobial use
spread
epidemic, pandemic
Infection control
63. Роль инфекционного контроля
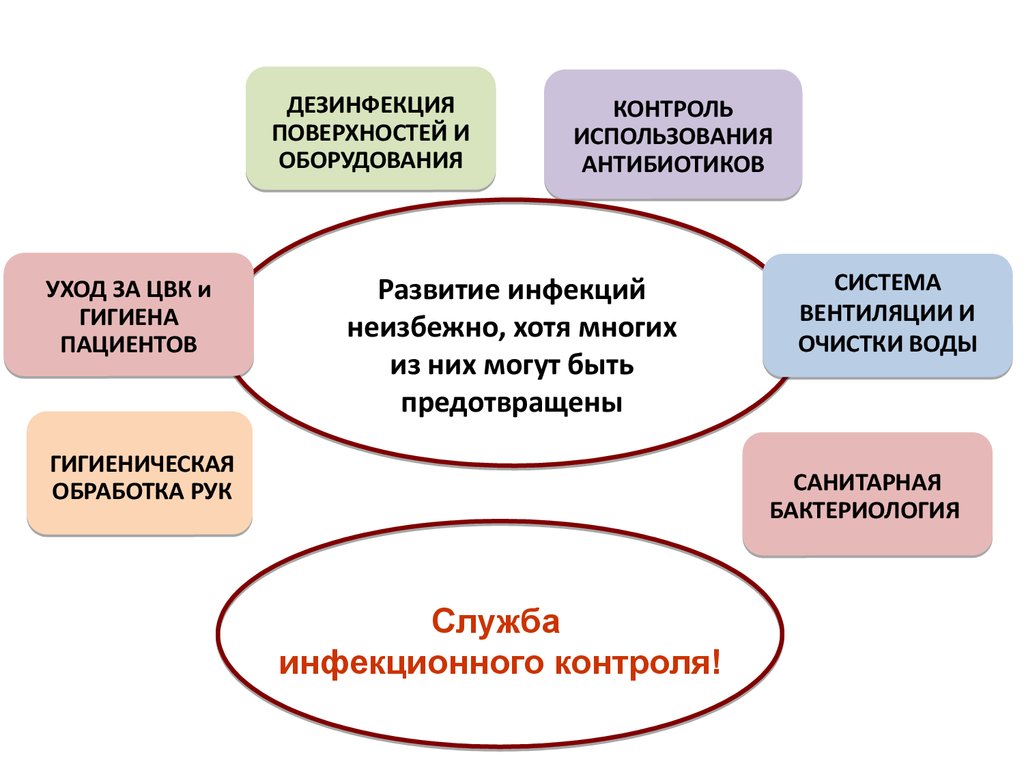
ДЕЗИНФЕКЦИЯПОВЕРХНОСТЕЙ И
ОБОРУДОВАНИЯ
УХОД ЗА ЦВК и
ГИГИЕНА
ПАЦИЕНТОВ
КОНТРОЛЬ
ИСПОЛЬЗОВАНИЯ
АНТИБИОТИКОВ
Развитие инфекций
неизбежно, хотя многих
из них могут быть
предотвращены
ГИГИЕНИЧЕСКАЯ
ОБРАБОТКА РУК
СИСТЕМА
ВЕНТИЛЯЦИИ И
ОЧИСТКИ ВОДЫ
САНИТАРНАЯ
БАКТЕРИОЛОГИЯ
Служба
инфекционного контроля!











































 medicine
medicine