Similar presentations:
Достижения в диагностике и лечении болезни Иценко-Кушинга. Дифференциальный диагноз гиперкортицизма
1. Достижения в диагностике и лечении болезни Иценко-Кушинга. Дифференциальный диагноз гиперкортицизма.
ФГБОУ ВО Тюменский ГМУ Минздрава РоссииДостижения в диагностике и
лечении болезни ИценкоКушинга.
Дифференциальный диагноз
гиперкортицизма.
2019
Профессор Суплотова Людмила
Александровна
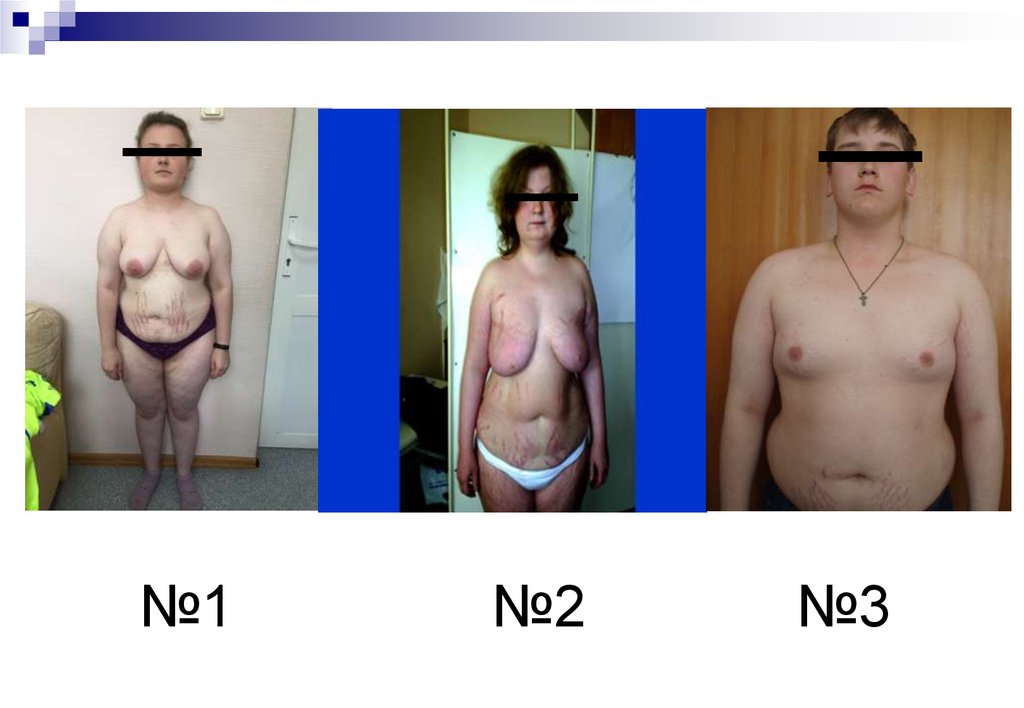
2. №1 №2 №3
3.
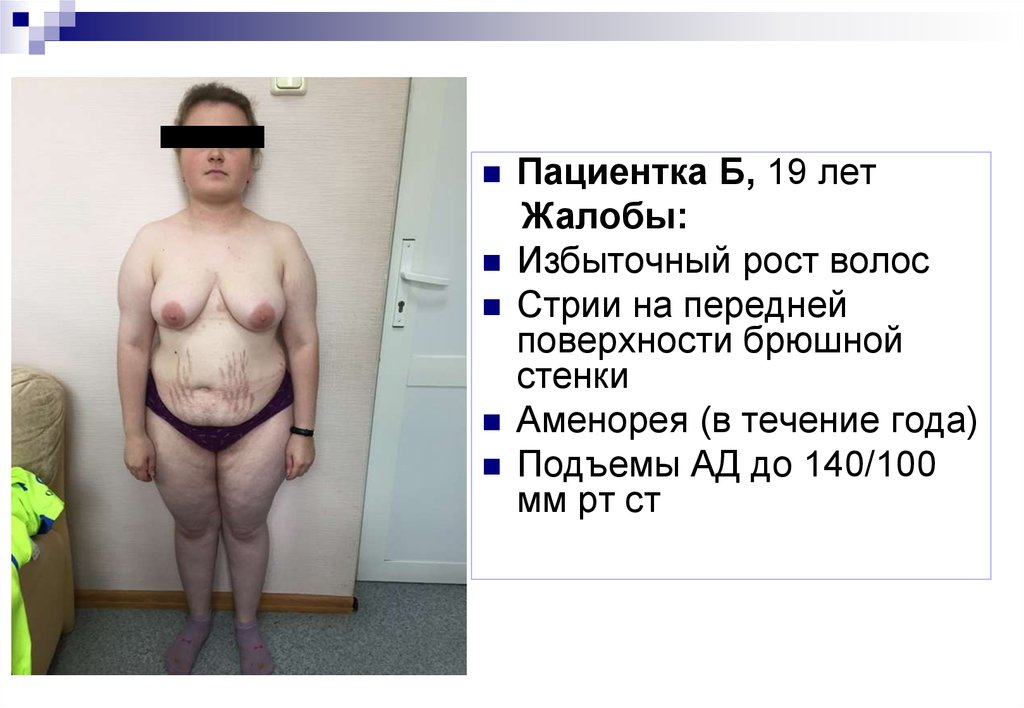
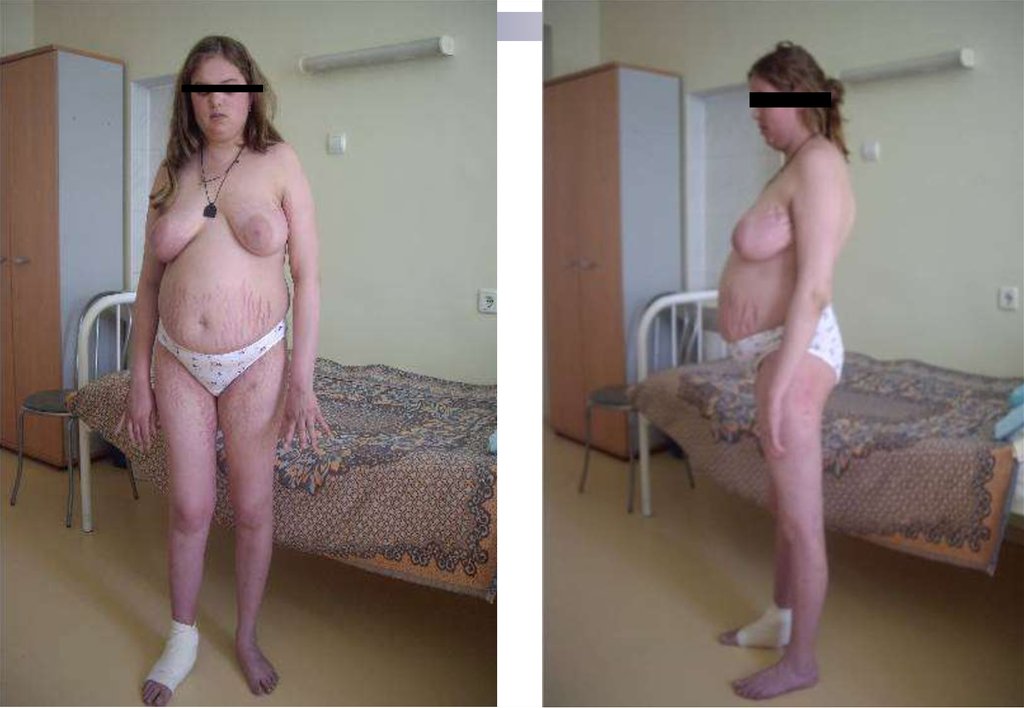
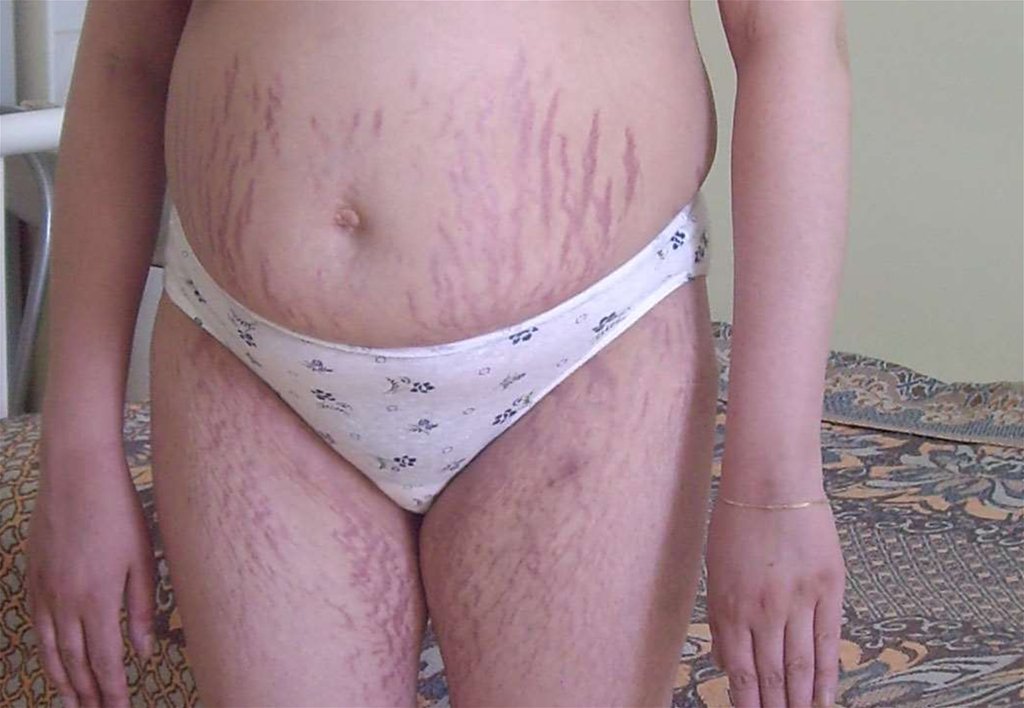
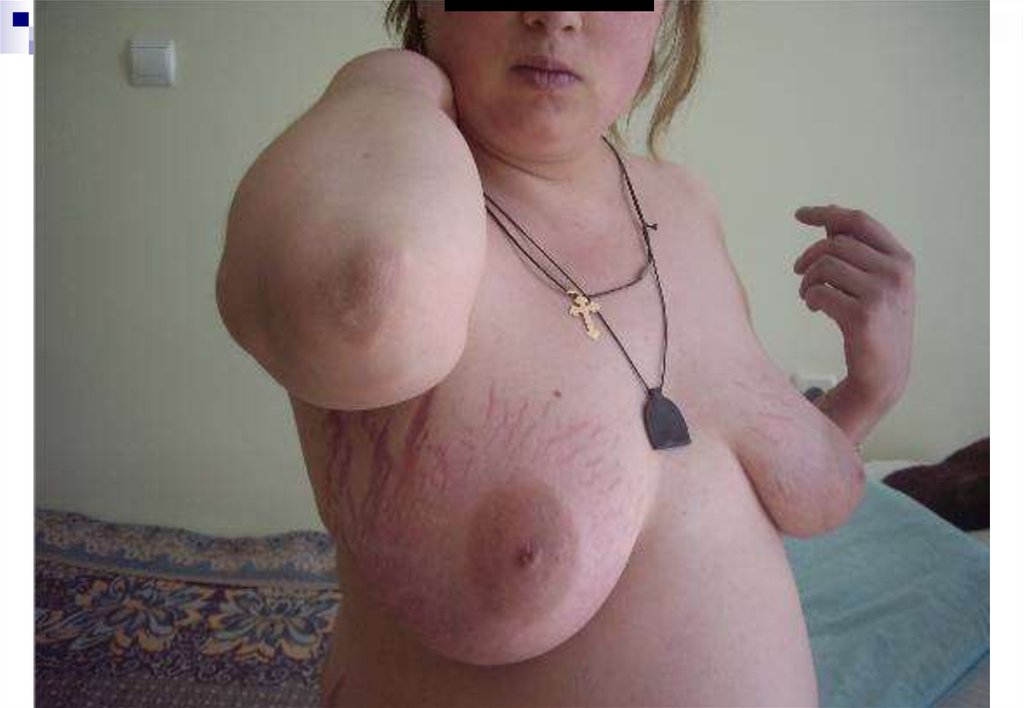
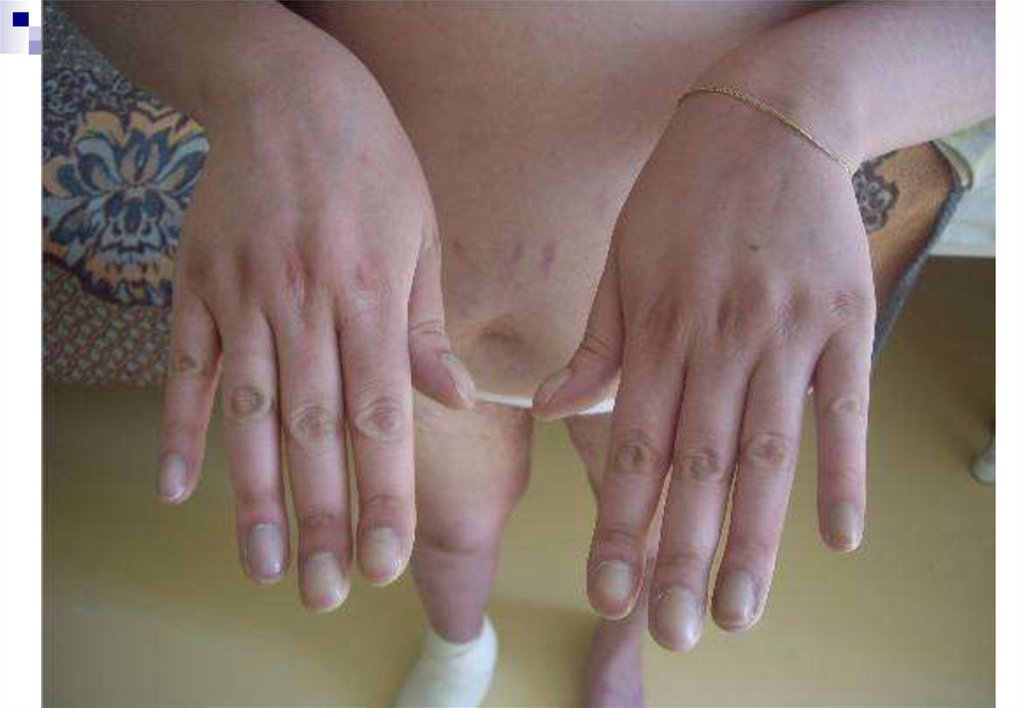
Пациентка Б, 19 летЖалобы:
Избыточный рост волос
Стрии на передней
поверхности брюшной
стенки
Аменорея (в течение года)
Подъемы АД до 140/100
мм рт ст
4.
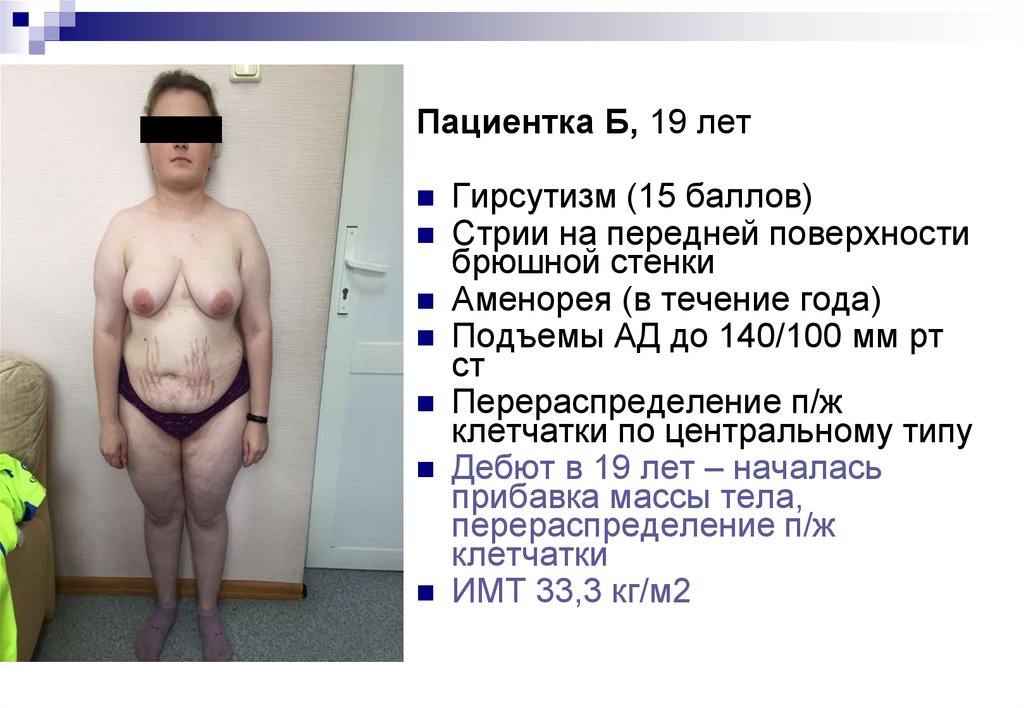
Пациентка Б, 19 летГирсутизм (15 баллов)
Стрии на передней поверхности
брюшной стенки
Аменорея (в течение года)
Подъемы АД до 140/100 мм рт
ст
Перераспределение п/ж
клетчатки по центральному типу
Дебют в 19 лет – началась
прибавка массы тела,
перераспределение п/ж
клетчатки
ИМТ 33,3 кг/м2
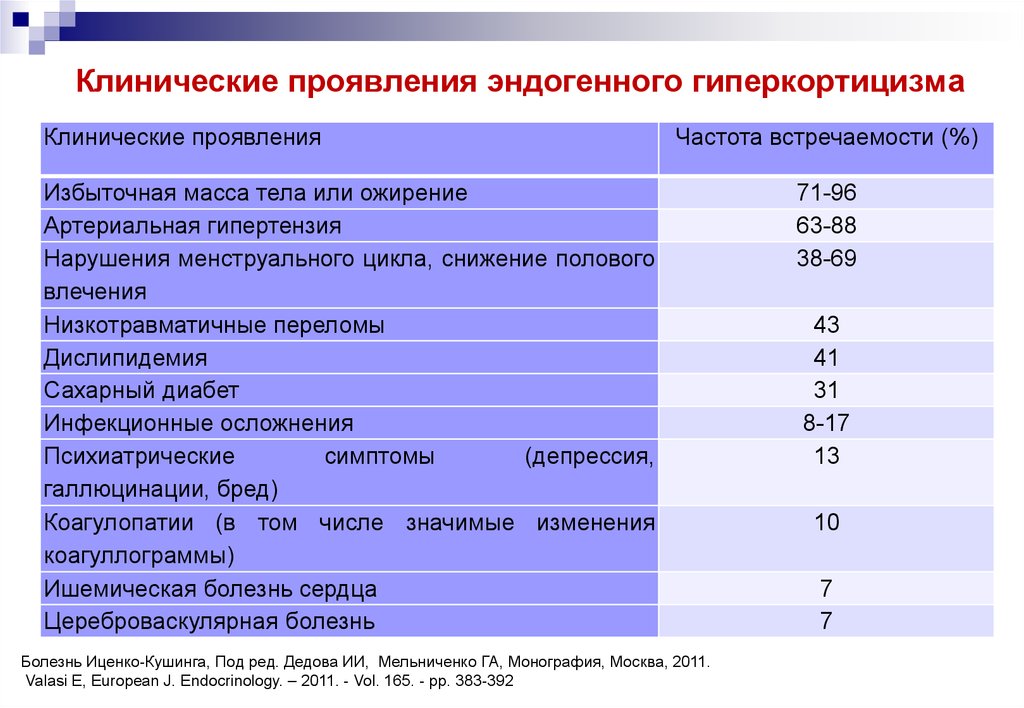
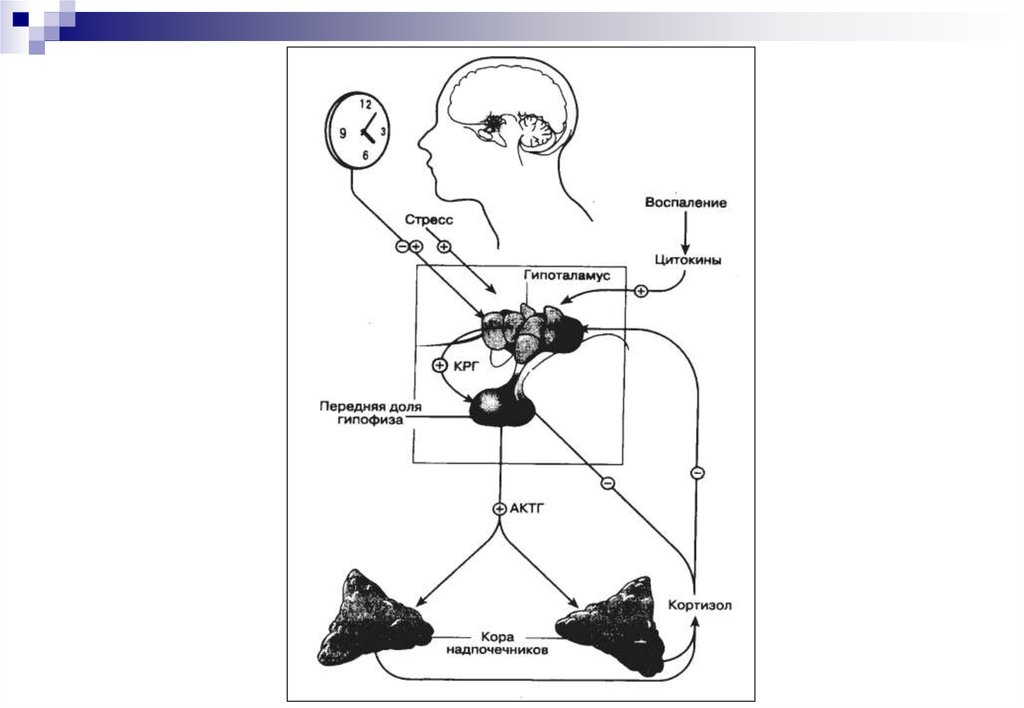
5. Клинические проявления эндогенного гиперкортицизма
Клинические проявленияЧастота встречаемости (%)
Избыточная масса тела или ожирение
Артериальная гипертензия
Нарушения менструального цикла, снижение полового
влечения
Низкотравматичные переломы
Дислипидемия
Сахарный диабет
Инфекционные осложнения
Психиатрические
симптомы
(депрессия,
галлюцинации, бред)
Коагулопатии (в том числе значимые изменения
коагуллограммы)
Ишемическая болезнь сердца
Цереброваскулярная болезнь
Болезнь Иценко-Кушинга, Под ред. Дедова ИИ, Мельниченко ГА, Монография, Москва, 2011.
Valasi E, European J. Endocrinology. – 2011. - Vol. 165. - pp. 383-392
71-96
63-88
38-69
43
41
31
8-17
13
10
7
7
6. КОЖА
АТРОФИЯ КОЖИ:багровые стрии, главным образом на животе; истончение кожи
(атрофия эпидермиса и дермы); экхимозы при малейших травмах;
телеангиэктазии (полнокровное лицо)
ПОДКОЖНЫЕ ЖИРОВЫЕ ОТЛОЖЕНИЯ:
лицо, шея, живот,
надлопаточная область (жировой горбик).
ВОЛОСЫ:
гипертрихоз (усиленный рост терминальных волос на лице и часто
пушковых волос на лице и руках), у женщин - гирсутизм и
андрогенетическая алопеция
СТЕРОИДНЫЕ УГРИ:
мономорфные высыпания, отличаются от обыкновенных угрей почти
полным отсутствием комедонов
ГИПЕРПИГМЕНТАЦИЯ:
при повышенной продукции АКТГ кожа приобретает бронзовый цвет
СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ КОЖИ:
оттрубевидный лишай и дерматофитии
7.
8.
9.
10.
11. Клинические проявления эндогенного гиперкортицизма
Основные жалобыПрибавка массы тела
Полосы растяжения,
нечистота кожи и сухость,
синяки, избыточный рост
волос на лице и теле у
женщин, матронизм,
округление лица
Мышечная слабость
Головные боли,
раздражительность
снижение памяти,
настроения
Боли в спине, снижение
роста
Осложнения и
дифференциальный диагноз…
Артериальная гипертензия
Ожирение
Сахарный диабет
Депрессия, реже биполярные
аффективные расстройства
Снижение либидо, аменорея,
Нарушения менструального
цикла
Остеопороз с переломами
Инфекции, длительно
незаживающие раны
Камни в почках
Коагулопатии
Дедов И.И., Мельниченко Г.А. «Болезнь Иценко-Кушинга» Методические рекомендации МЗ РФ 2012
12.
Федеральные клинические рекомендацииБолезнь Иценко-Кушинга: клиника,
диагностика, дифференциальная
диагностика, методы лечения. РАЭ, Москва,
2014 г.
13.
Болезнь Иценко-Кушинга гипофизарногопроисхождения
шифр по МКБ-10 Е 24.0
14.
БИК – это тяжелое нейроэндокринноезаболевание, обусловленное хронической
гиперпродукцией АКТГ опухолью гипофиза.
Увеличение секреции АКТГ приводит, в
свою очередь, к хронической повышенной
выработке кортизола корой надпочечников
и развитию симптомокомплекса
эндогенного гиперкортицизма.
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная
диагностика, методы лечения. РАЭ, Москва, 2014 г.
15. Сложности диагностики болезни Иценко-Кушинга
Сложности диагностики болезни ИценкоКушингаУ 67% пациентов диагноз ставится лишь
после смены поликлинического врача или
во время госпитализации уже по поводу
осложнений основного заболевания.
Лишь 33% всех случаев диагностируется
на этапе первичного звена медицинской
помощи.
Медиана задержки постановки диагноза
при БИК составляет 2 года
Psaras T, et.al.: Exp Clin Endocrinol Diabetes, 2011, Vol.119:21-5
16. 1.1 Обследование для исключения эндогенного гиперкортицизма оправдано в следующих когортах пациентов:
Молодые люди с необычными для их возраста проявлениями (например,остеопороз с низкотравматичными переломами, сахарный диабет и
ожирение, артериальная гипертензия, аменорея у женщин и снижение
полового влечения у мужчин, быстрая прибавка массы тела в сочетании с
выраженной общей и мышечной слабостью)
Пациенты с характерными изменениями внешности и множеством
разнообразных клинических проявлений гиперкортицизма
Дети, у которых отмечается задержка роста в сочетании с увеличением
массы тела
Пациенты со случайно выявленным новообразованием надпочечника
Пациенты любого возраста с плохо контролируемым сахарным диабетом
и/или гипертонией в сочетании с ожирением или быстрой прибавкой массы
тела; пациенты с переломами тел позвонков, особенно множественными
переломами в возрасте до 65.
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ III C
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика, методы
лечения. РАЭ, Москва, 2014 г.
17.
При естественном течение БИК (безлечения), пятилетняя выживаемость
составляет 50%
При своевременной диагностике и
лечении в высокоспециализированном
центре ремиссии удается добиться в
80% случаев, и смертность у пациентов
в ремиссии не отличается от
популяционной
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
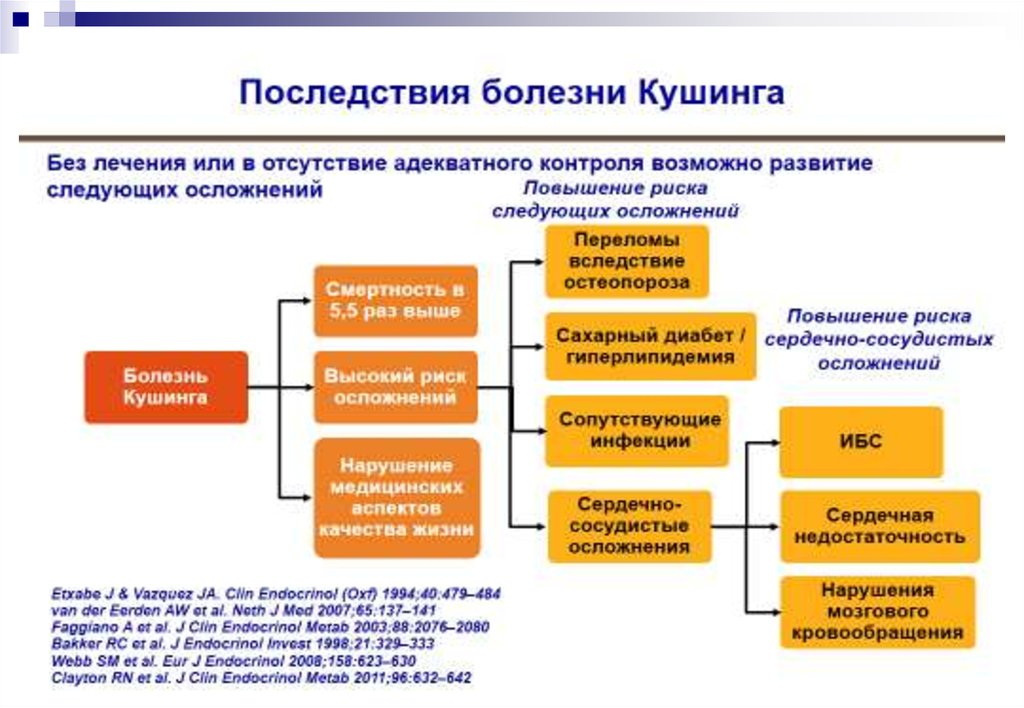
18. В отсутствие адекватного лечения БИК приводит к значимым осложнениям и летальному исходу
Неблагоприятный прогноз при БИК обусловлен вовлечениемв патологический процесс важнейших систем и органов,
основные причины летальных исходов при БИК:
Сердечно-сосудистые осложнения – 29%,
Цереброваскулярные осложнения – 15 %,
Инфекционные осложнения и сепсис - 9%
Болезнь Иценко-Кушинга, Под ред. Дедова ИИ, Мельниченко ГА, Монография, Москва, 2011
Ntali G et al., European Journal of Endocrinology 2013, 169 :715–723
19. Этапы диагностики болезни Кушинга
1)Лабораторное подтверждение эндогенной
гиперпродукции кортизола
2)
Дифференциальная диагностика АКТГ-зависимого и
АКТГ-независимого эндогенного гиперкортицизма
3)
Дифференциальная диагностика БИК и АКТГэктопированным синдромом
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
20. Этапы диагностики болезни Кушинга
1)Лабораторное подтверждение
эндогенной гиперпродукции
кортизола
2)
Дифференциальная диагностика АКТГ-зависимого и
АКТГ-независимого эндогенного гиперкортицизма
3)
Дифференциальная диагностика БИК и АКТГэктопированным синдромом
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
21. Диагностика
1-й этап - выявление повышеннойпродукции кортизола:
►Определение
кортизола в слюне, собранной
в 23:00 – тест сохранения циркадности
Определение уровня свободного кортизола
в суточной моче – повышение суточной
экскреции
Малая проба с дексаметазоном (1 мг
дексаметазона на ночь) – тест подавления
22. 1.2 При проведении лабораторных исследований для подтверждения или исключения ЭГ рекомендуется придерживаться следующего
алгоритмаОправдано проведение как минимум двух
тестов первой линии (определение кортизола
в слюне, собранной в 23:00; кортизола в
сыворотке крови, взятой утром после приема
1 мг дексаметазона накануне в 23:00).
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ II B
Федеральные клинические рекомендации Болезнь Иценко-Кушинга:
клиника, диагностика, дифференциальная диагностика, методы лечения.
РАЭ, Москва, 2014 г.
23. 1.2 При проведении лабораторных исследований для подтверждения или исключения ЭГ рекомендуется придерживаться следующего
алгоритмаПри дискордантном результате двух первых тестов показано
проведение дополнительных исследований (кортизол в суточной
моче, определение кортизола в крови вечером). Если два теста
свидетельствуют о наличии ЭГ пациентам показано направление
в специализированное учреждение, поиск новообразования.
Если оба теста отрицательны, диагноз может быть исключен или
пациент может наблюдаться в динамике в случае подозрения на
циклическое течение заболевания.
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ II B
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика,
дифференциальная диагностика, методы лечения. РАЭ, Москва, 2014 г.
24. Малая дексаметазоновая проба
В первый день в 8.00 проводится забор крови дляопределения исходного уровня кортизола; в 23.00 дают
внутрь 1 мг дексаметазона.
На следующий день в 8.00 проводится забор крови для
определения уровня кортизола.
У здоровых людей
назначение дексаметазона приводит
к подавлению секреции кортизола более чем в 2 раза или
снижению его до уровня менее 50 нмоль/л
25. Малая дексаметазоновая проба проба Лиддла
Определяют исходную суточнуюэкскрецию свободного кортизола, затем
в течение двух суток пациент принимает
внутрь по 0,5 мг дексаметазона каждые
6 ч.
На вторые сутки приема дексаметазона
оценивают экскрецию свободного
кортизола с мочой
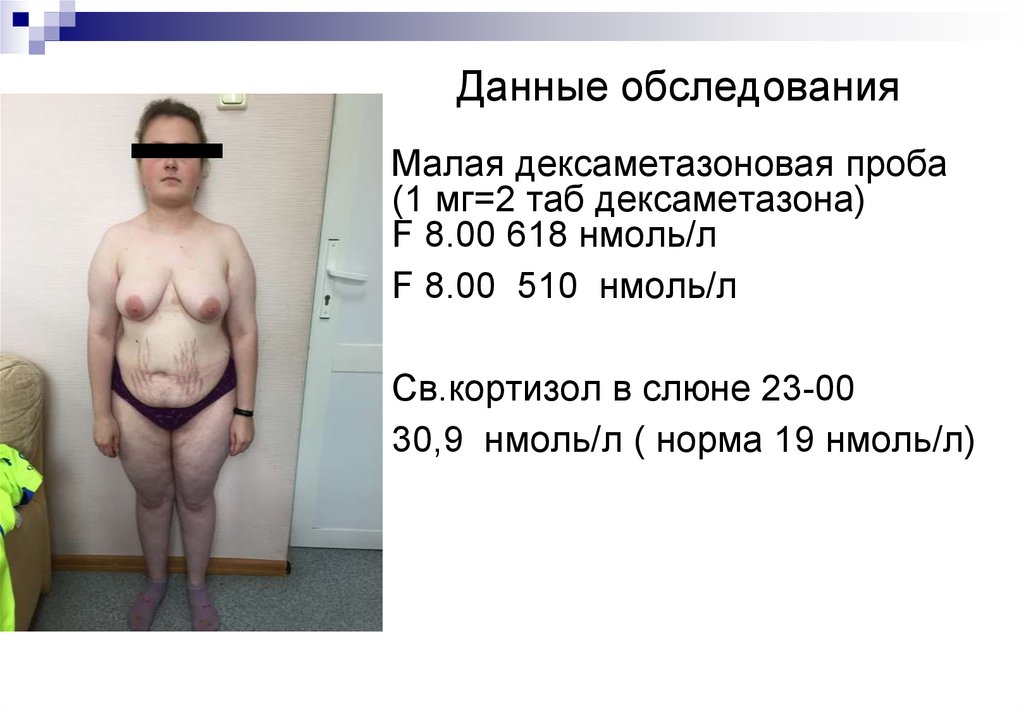
26. Данные обследования
Малая дексаметазоновая проба(1 мг=2 таб дексаметазона)
F 8.00 618 нмоль/л
F 8.00 510 нмоль/л
Св.кортизол в слюне 23-00
30,9 нмоль/л ( норма 19 нмоль/л)
27. Этапы диагностики болезни Кушинга
1)2)
3)
Лабораторное подтверждение эндогенной
гиперпродукции кортизола
Дифференциальная диагностика АКТГзависимого и АКТГ-независимого
эндогенного гиперкортицизма
Дифференциальная диагностика БИК и АКТГэктопированным синдромом
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
28.
29.
30.
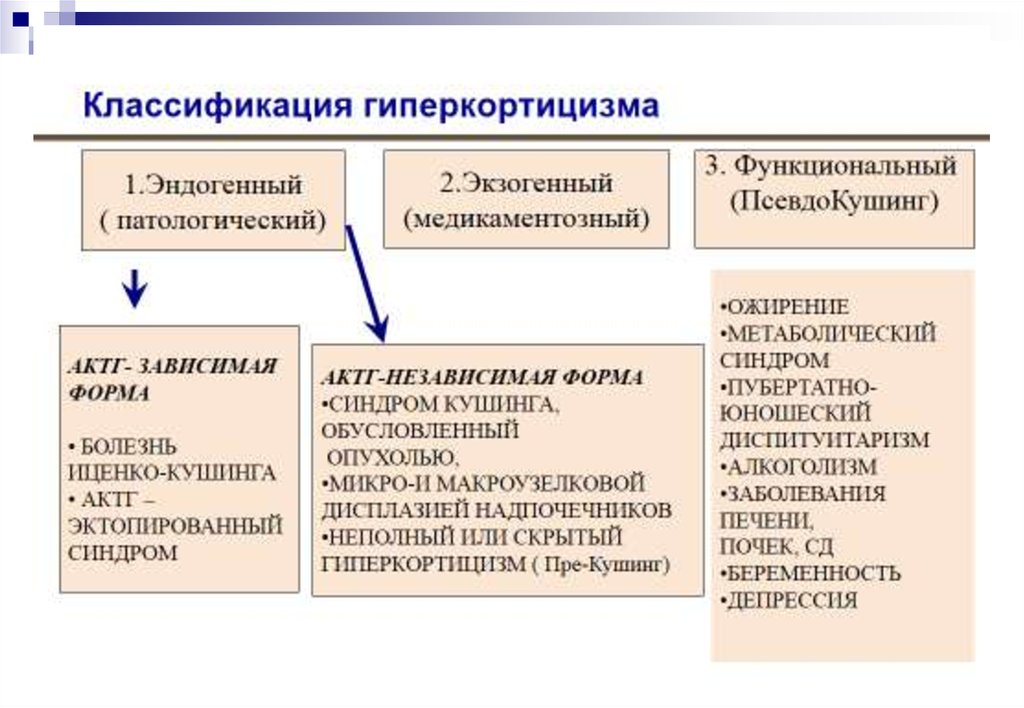
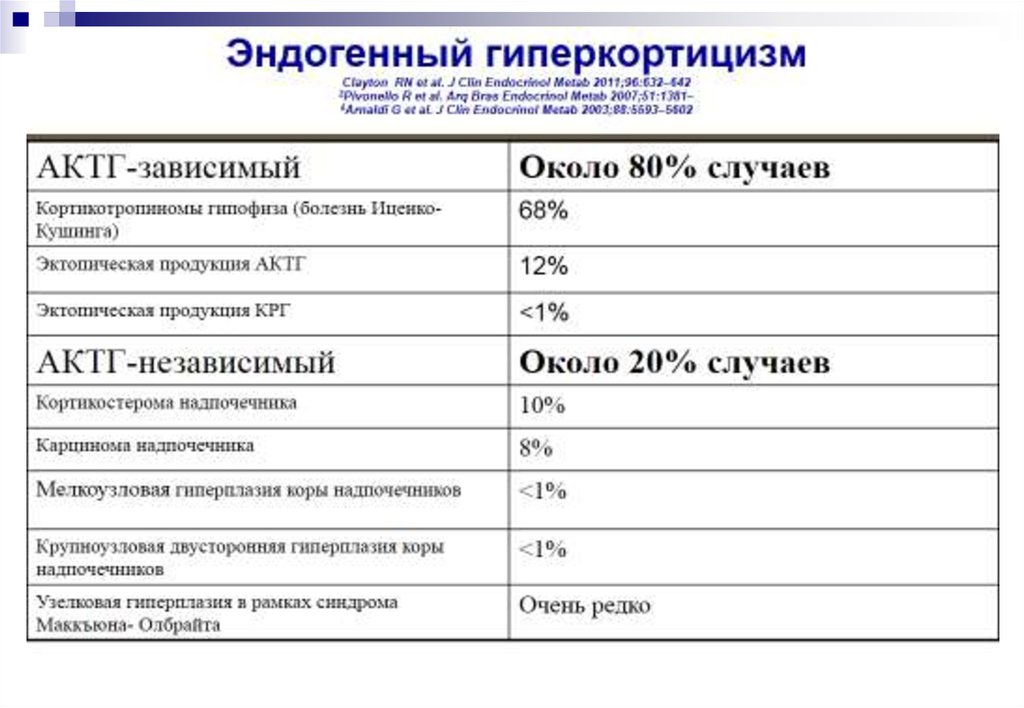
Классификация гиперкортицизма (I)I. Эндогенный гиперкортицизм
1. АКТГ-зависимый гиперкортицизм (85%):
1.1. Болезнь Иценко-Кушинга («гипофизарный
Кушинг»), гиперпродукция АКТГ кортикотрофами
1.2. АКТГ-эктопированный синдром, вызываемый
опухолями эндокринной и неэндокринной
системы, которые секретируют кортикотропинрилизинг-гормон (КРГ) и/или АКТГ
31. ЭКТОПИЧЕСКИЕ ОПУХОЛИ, СЕКРЕТИРУЮЩИЕ АКТГ, МОГУТ БЫТЬ ПРЕДСТАВЛЕНЫ:
МЕЛКОКЛЕТОЧНЫМ РАКОМ, КАРЦИНОИДОМ В ЛЕГКИХТИМОМОЙ
ХЕМОДЕКТОМОЙ СРЕДОСТЕНИЯ
МЕДУЛЛЯРНЫМ РАКОМ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
ФЕОХРОМОЦИТОМОЙ МОЗГОВОГО СЛОЯ НАДПОЧЕЧНИКОВ
КАРЦИНОИДОМ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, РАЗЛИЧНЫХ
ОТДЕЛОВ ЖКТ
РАК ШЕЙКИ МАТКИ, ЯИЧЕК, ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ,
СЛЮННЫХ ЖЕЛЕЗ МОГУТ ПРИВЕСТИ К РАЗВИТИЮ ЭКТОПИЧЕСКОЙ
ПРОДУКЦИИ АКТГ.
32. ГИПЕРКОРТИЦИЗМ ПРИ АКТГ-ЭКТОПИРОВАННОМ СИНДРОМЕ НЕСКОЛЬКО ОТЛИЧАЕТСЯ ОТ ДРУГИХ ФОРМ:
ГИПЕРКОРТИЦИЗМ ПРИ АКТГЭКТОПИРОВАННОМ СИНДРОМЕ НЕСКОЛЬКООТЛИЧАЕТСЯ ОТ ДРУГИХ ФОРМ:
Выраженная гипокалиемия,
сопровождающаяся тяжелой миопатией
Злокачественная гипертония
Различной степени гиперпигментация
Похудание
Более высокий уровень секреции АКТГ и
продукции кортизола.
33.
Классификация гиперкортицизма (I)I. Эндогенный гиперкортицизм
2. АКТГ-независимый гиперкортицизм (15%)
2.1. опухоль коры надпочечника
(кортикостерома, кортикобластома,
кортикоандростерома)
2.2. Макронодулярная гиперплазия
надпочечников
2.3. Микронодулярная гиперплазия
надпочечников (комплекс Карней)
34.
35. Циклический синдром Кушинга
редкий вариант эндогенногогиперкортицизма разной этиологии,
который характеризуется
неоднократными эпизодами повышения
уровня кортизола, чередующимися с
периодами нормальной его секреции
36.
Классификация гиперкортицизма (II)II. Экзогенный гиперкортицизм
Ятрогенный синдром гиперкортицизма, связанный с
длительным применением кортикостероидов
(прием глюкокортикоидов,
превышающих
физиологическую дозу)
37.
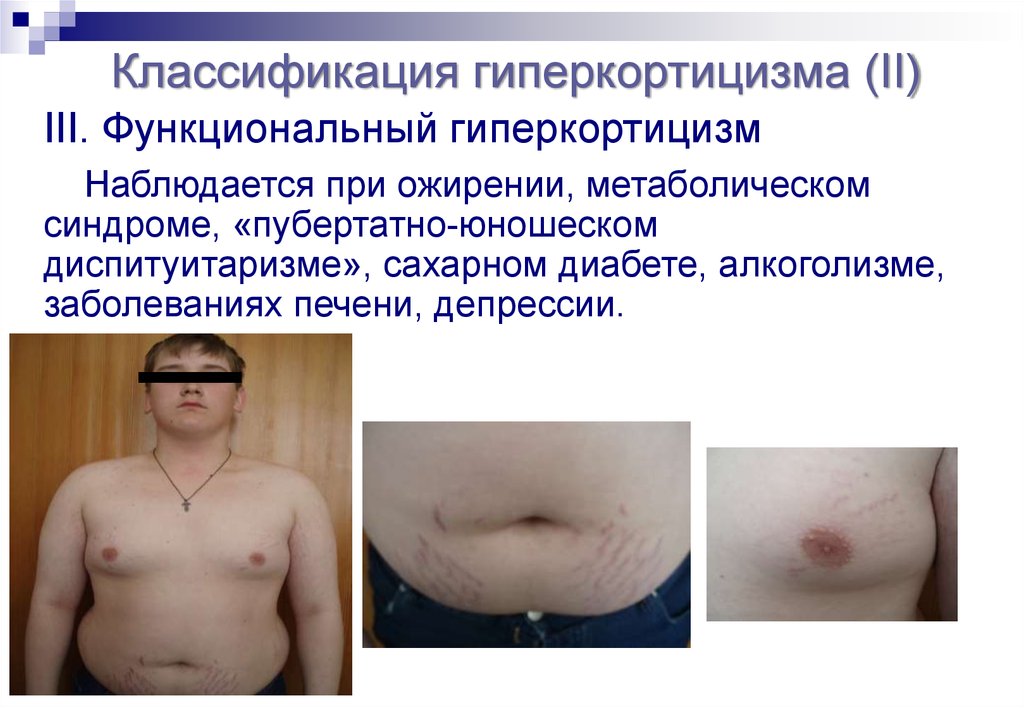
Классификация гиперкортицизма (II)III. Функциональный гиперкортицизм
Наблюдается при ожирении, метаболическом
синдроме, «пубертатно-юношеском
диспитуитаризме», сахарном диабете, алкоголизме,
заболеваниях печени, депрессии.
38. 2 ЭТАП - ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АКТГ-ЗАВИСИМОГО И АКТГ-НЕЗАВИСИМОГО ЭНДОГЕННОГО ГИПЕРКОРТИЦИЗМА
2 ЭТАП -ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АКТГЗАВИСИМОГО И АКТГ-НЕЗАВИСИМОГО ЭНДОГЕННОГО
ГИПЕРКОРТИЦИЗМА
2.1 После установления диагноза ЭГ
необходимо исследование уровня АКТГ.
Значение АКТГ менее 10 пг/мл в утренние
часы является показанием для проведения
компьютерной томографии (МСКТ)
надпочечников
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ II B
39. Данные обследования
АКТГ 8.00 60,3 пг/мл(< 46 пг/мл)
40. Этапы диагностики болезни Кушинга
1)Лабораторное подтверждение эндогенной
гиперпродукции кортизола
2)
Дифференциальная диагностика АКТГ-зависимого и
АКТГ-независимого эндогенного гиперкортицизма
3)
Дифференциальная диагностика
БИК и АКТГ-эктопированным
синдромом
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
41. 3 ЭТАП - ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АКТГ-ЗАВИСИМОГО ЭНДОГЕННОГО ГИПЕРКОРТИЦИЗМА
3 ЭТАП - ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АКТГЗАВИСИМОГО ЭНДОГЕННОГО ГИПЕРКОРТИЦИЗМА3.1. При лабораторном подтверждении ЭГ и уровне АКТГ в утренние часы
более или равном 10пг/мл необходимо выполнение магнитно-резонансной
томографии (МРТ) головного мозга на аппарате с мощностью 1,5 – 3,0 Тесла в
условиях обязательного контрастирования парамагнетиками при отсутствии
визуализации без контрастного усиления.
1) При наличии аденомы гипофиза размером 6 мм и более целесообразно
устанавливать диагноз болезнь Иценко-Кушинга.
2) При отсутствии визуализации аденомы гипофиза или при выявлении
аденомы гипофиза менее 6 мм (наиболее частый размер гормональнонеактивных инсиденталом) показано проведение большой пробы с
дексаметазоном (БПД) и других исследований для дифференциальной
диагностики АКТГ-зависимого эндогенного гиперкортицизма
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ III C
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика, методы лечения.
РАЭ, Москва, 2014 г.
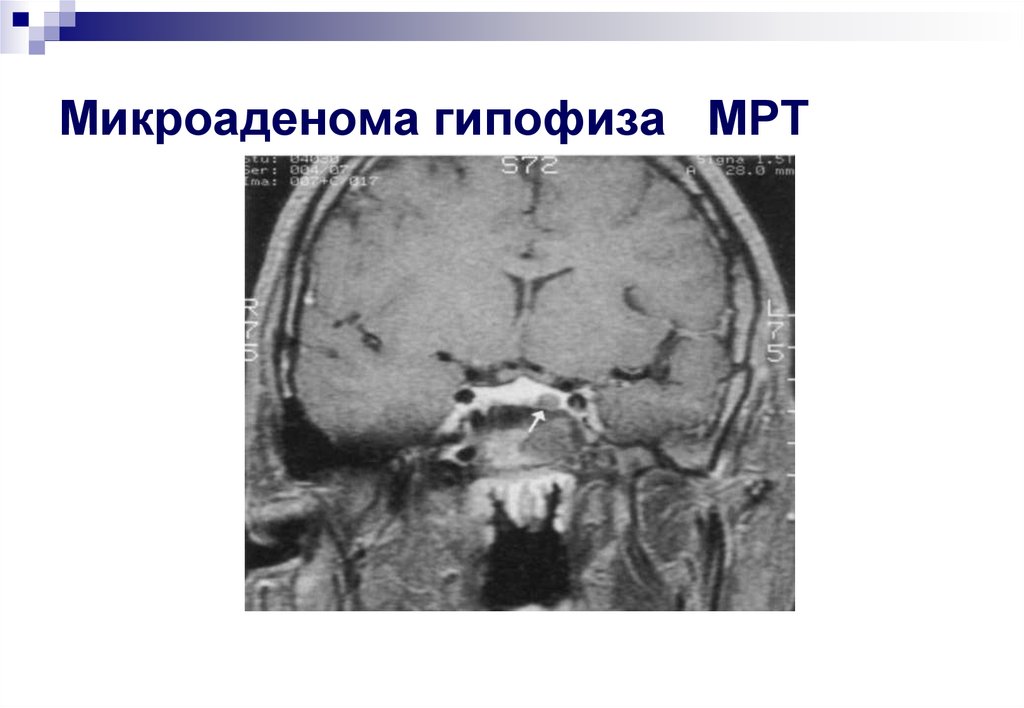
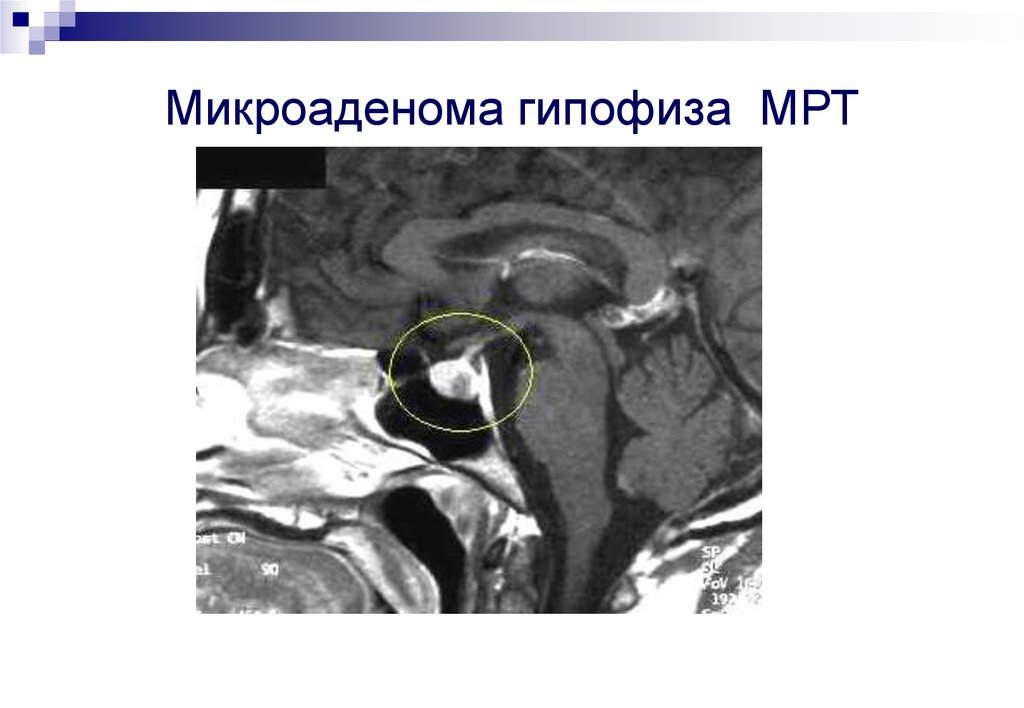
42. Микроаденома гипофиза МРТ
43. Границы турецкого седла
Микроаденома гипофиза МРТ44.
Данные обследованияИССЛЕДОВАНИЕ ГИПОФИЗА
При МРТ исследовании область
турецкого седла не изменена.
Гипофиз не увеличен -14\5\9 мм.
Аденогипофиз однородный ,
гипофизарная ножка
визуализируется , расположена по
средней линии. Зрительный
перекрест и супраселлярная
цистерна не изменены.
Заключение: МРТ данных за
патологические изменения в
веществе головного мозга не
выявлено
45. Данные обследования
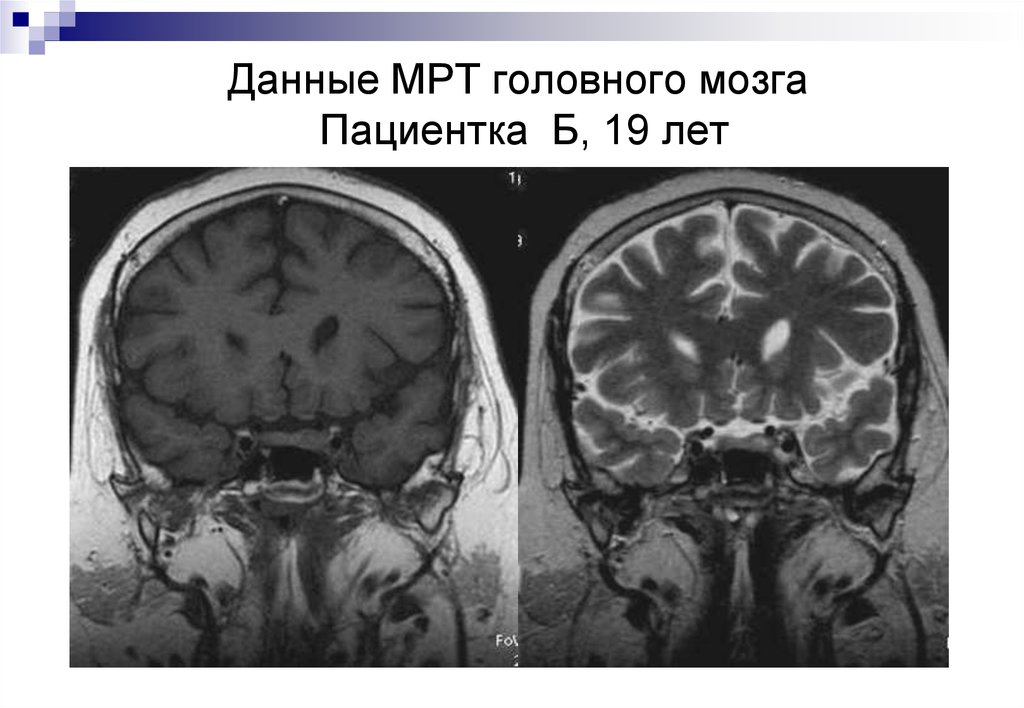
Данные МРТ головного мозгаПациентка Б, 19 лет
46. Данные МРТ головного мозга Пациентка Б, 19 лет
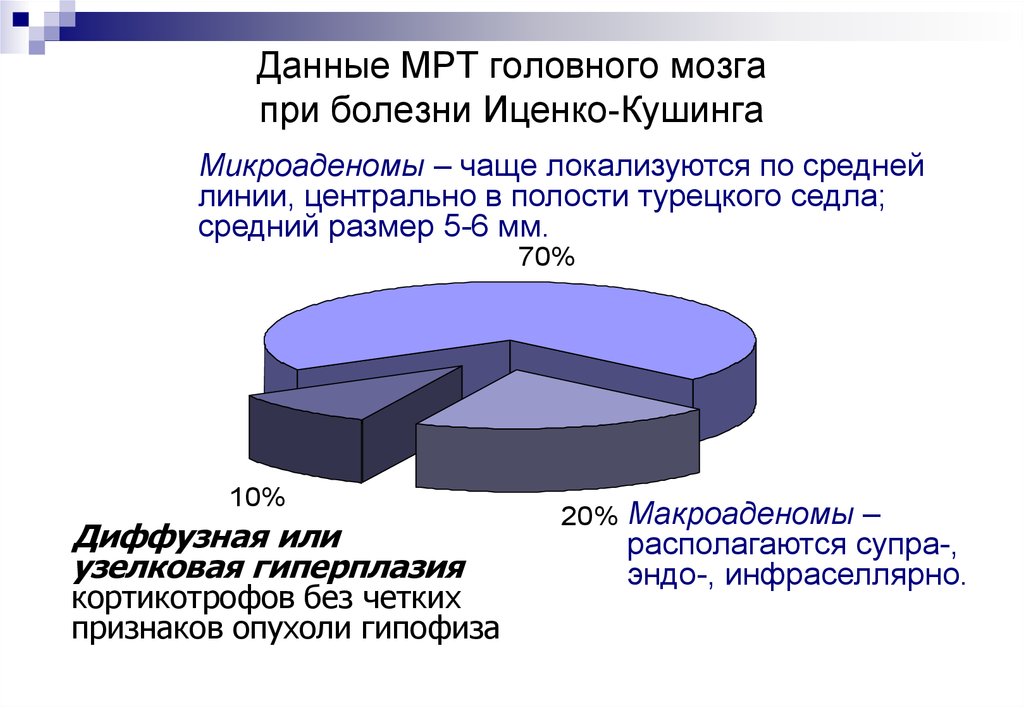
Данные МРТ головного мозгапри болезни Иценко-Кушинга
Микроаденомы – чаще локализуются по средней
линии, центрально в полости турецкого седла;
средний размер 5-6 мм.
70%
10%
Диффузная или
узелковая гиперплазия
кортикотрофов без четких
признаков опухоли гипофиза
20% Макроаденомы –
располагаются супра-,
эндо-, инфраселлярно.
47. Данные МРТ головного мозга при болезни Иценко-Кушинга
Большая дексаметазоновая пробаВариант 1 (классическая проба Лиддла)
Определяется исходная экскреция свободного
кортизола в суточной моче,
затем назначается 2 мг дексаметазона каждые 6
часов в течение двух суток (всего 16 мг) и на вторые
сутки повторно определяется уровень свободного
кортизола в моче.
Вариант 2 («ночной» тест)
В первый день в 8.00 проводится забор крови для
определения исходного уровня кортизола; в 24 часа
назначается 8 мг дексаметазона внутрь.
На второй день в 8.00 проводится забор крови для
определения уровня кортизола
48. Большая дексаметазоновая проба
Данные обследования:Большая дексаметазоновая
проба
F 8.00 618 нмоль/л
F 8.00 32,8 нмоль\л
49. Данные обследования:
3.2 Селективный забор крови из нижних каменистых синусов на фонестимуляцонного агента для дифференциальной диагностики АКТГ-зависимого ЭГ
может проводиться в высокоспециализированном учреждении по следующим
показаниям:
отсутствие визуализации аденомы гипофиза на МРТ;
размер аденомы гипофиза менее 6 мм в сочетании с
отрицательной большой дексаметазоновой пробой
и/или уровнем АКТГ в вечернее время более 110
пг/мл;
в случае неэффективности первой операции на
гипофизе, сомнительном диагнозе и недоступности
гистологического материала для
иммуногистохимического исследования.
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ II B
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика, методы лечения.
РАЭ, Москва, 2014 г.
50. Алгоритм установления источника гиперкортицизма
Забор крови из нижних каменистых синусов(стимуляции десмопрессином 8мкг)
N= 110 проведённых N= 87 (74 БИК; 13 АКТГ-эктопий)
подтверждены гитологически
Большая проба с
дексаметазоном
В общей
популяции (n=85)
Чувствительность
95%ДИ
64,7%
(54,1-74,0%)
Специфичность
95% ДИ
91,7%
(64,6-98,5%)
СЗК без
десмопрессина
83,8%
(73,8-90,5%)
СЗК на фоне
стимуляции
десмопрессином
(8мкг в/в)
90,5%
(81,7-95,3%)
100% (77,2-100%)
N=59 (53 гистологически подтверждено) градиент пролактина
В 3-х случаях градиент отсутствовал из-за неправильной постановки катетера,
но в 8 случаях< 1.8 при наличии градиента АКТГ.
Вывод: информативно только при отсутствии градиента АКТГ
Белая Ж.Е., Ситкин И.И., Рожинская Л.Я., Дзеранова Л.К., Марова Е.И. и др.
51. 3.2 Селективный забор крови из нижних каменистых синусов на фоне стимуляцонного агента для дифференциальной диагностики
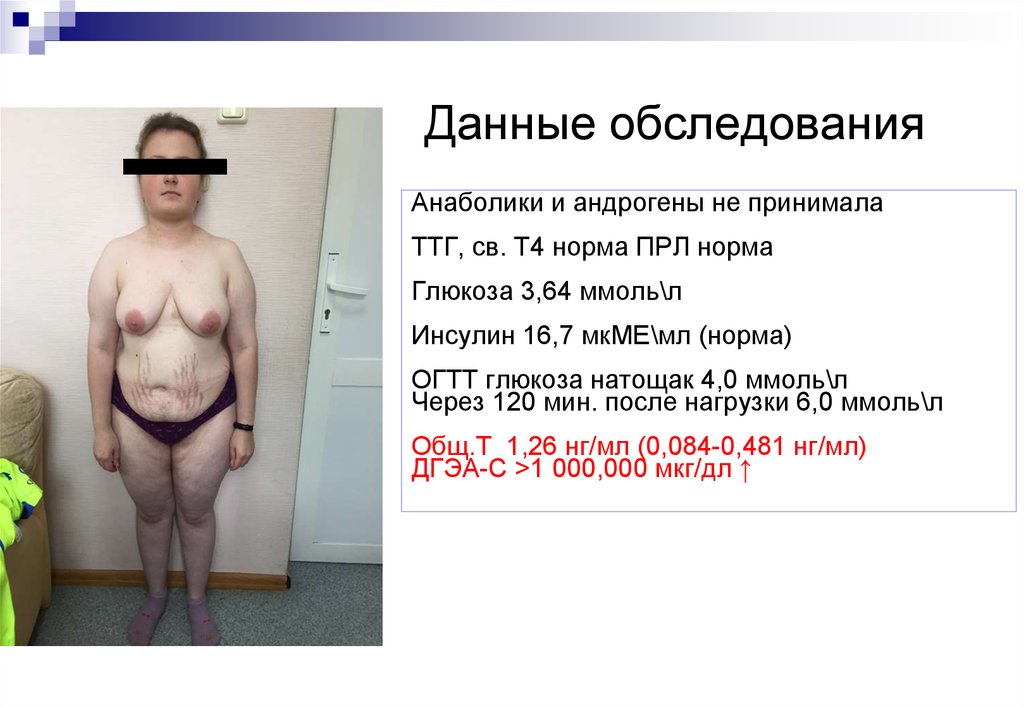
Данные обследованияАнаболики и андрогены не принимала
ТТГ, св. Т4 норма ПРЛ норма
Глюкоза 3,64 ммоль\л
Инсулин 16,7 мкМЕ\мл (норма)
ОГТТ глюкоза натощак 4,0 ммоль\л
Через 120 мин. после нагрузки 6,0 ммоль\л
Общ.Т 1,26 нг/мл (0,084-0,481 нг/мл)
ДГЭА-С >1 000,000 мкг/дл ↑
52. Забор крови из нижних каменистых синусов (стимуляции десмопрессином 8мкг)
Патогенетические механизмы нарушенияполовой функции при гиперкортицизме
у женщин (вследствие гиперсекреции
надпочечниковых андрогенов) – гирсутизм,
вторичный поликистоз яичников, бесплодие,
олиго-опсо- или аменорея
у мужчин (вследствие подавления продукции
тестикулярных андрогенов) – развитие
эректильной дисфункции, снижение либидо и
потенции
53. Данные обследования
МРТ МАЛОГО ТАЗА от 23.08.2016:Матка развита, в положении антефлексио, общими размерами
50х27х40мм. Шейка сформирована правильно, канал шейки
равномерно прослеживается на всем протяжении. Полость матки
щелевидная. Эндометрий с однородным мр-сигналом. Миометрий - без
особенностей.
Правый яичник размерами 26х13х24мм с наличием фолликулов до 4-510мм.
Левый яичник размерами 26х20х28мм, с наличием фолликулов до 3-613мм.
Мочевой пузырь слабого наполнения, с четкими ровными контурами,
однородным содержимым.
Стенки влагалища – без особенностей.
Параметральная клетчатка не изменена.
Регионарные лимфоузлы не увеличены.
В позадиматочном пространстве физиологический выпот.
Очаговый остеит в латеральных субкортикальных отделах головки
правого бедра до 9мм (без признаков деструкции и импрессии).
Заключение: Патологических изменений органов малого таза не
выявлено. Очаговый остеит головки правого бедра.
54. Патогенетические механизмы нарушения половой функции при гиперкортицизме
Данные обследованияРЕНТГЕН-ДЕНСИТОМЕТРИЯ
Заключение: в поясничном
отделе позвоночника
снижение минеральной
плотности до уровня
остеопороза.
55.
Симптомы, характерные длясиндрома гиперкортицизма
Артериальная гипертензия 50%
Остеопенический синдром 70-90%
Сахарный диабет 15-25%/НТГ 29-40%
Язвенная болезнь желудка и
двенадцатиперстной кишки 34-56%
Нарушение репродуктивной функции
55-80%
Диспластическое ожирение 79-97%
Дерматопатии, включая
гнойничковое/грибковое поражение
кожи 26-80%
Стрии 51-71%
Мышечная атрофия 29-90%
Мочекаменная болезнь 45-51%
Иммуносупрессия
Гиперандрогения
56. Данные обследования
Диагностика БИККлиническая картина заболевания (характерный внешний вид
больного);
Суточный ритм секреции кортизола и адренокортикотропного
гормона (АКТГ);
Для дифференциальной диагностики опухоли (кортикостеромы)
или гиперплазии коры надпочечников (опухоли гипофиза)
решающее значение имеют: функциональные пробы с
дексаметазоном, АКТГ и др;
КТ или МРТ гипофиза и надпочечников;
Рентгенологическое исследование органов грудной клетки с
целью обнаружения опухоли и ее возможных метастазов;
При злокачественных опухолях органов грудной клетки может
иметь место АКТГ-эктопированный синдром.
Болезнь Иценко-Кушинга, под редакцией академика РАН и РАМН И.И. Дедова, члена-корреспондента Г.А. Мельниченко
57. Симптомы, характерные для синдрома гиперкортицизма
Дополнительные инструментальныеисследования
Для уточнения состояния
органов и систем применяют:
ЭКГ
Рентгенографию органов грудной клетки и
средостения
Компьютерная томография лёгких и средостения
Рентгенографию грудного и поясничного отделов
позвоночника
ФГС
УЗИ органов брюшной полости и почек
УЗИ органов малого таза
58. Диагностика БИК
ЛЕЧЕНИЕ БОЛЕЗНИ ИЦЕНКОКУШИНГА59. Дополнительные инструментальные исследования
Цели терапии БИКОбратное развитие клинических симптомов
Нормализация уровня кортизола и его
циркадного ритма
Удаление новообразования, уменьшение
объема опухоли и\или стабилизация роста
Сохранение гормональной функции
гипофиза при минимальном риске
рецидива
60.
Виды терапии при БИК:• Нейрохирургическое (транссфеноидальная
аденомэктомия),
• Лучевая терапия,
• Комбинированное лечение (лучевая терапия в сочетании
с односторонней или двусторонней адреналэктомией),
• Медикаментозное лечение.
БИК является гетерогенным заболеванием, нуждающимся в
мультидисциплинарном и индивидуализированном подходе
к тактике лечения пациента.
B. M. K. Biller, et al., J Clin Endocrinol Metab 93: 2454–2462, 2008
61. Цели терапии БИК
Основные факторы, определяющие выборметода лечения
Размер и характер роста аденомы гипофиза по
данным КТ или МРТ
Тяжесть заболевания
Возраст больного
Наличие тяжелых сопутствующих осложнений
Желание больного
62. Виды терапии при БИК:
Какому методу лечениябольного БИК Вы отдадите
предпочтение на момент
диагностики заболевания?
63. Основные факторы, определяющие выбор метода лечения
IV. Лечение болезни Иценко-Кушинга(Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника,
диагностика, дифференциальная диагностика, методы лечения. РАЭ, Москва, 2014 г. )
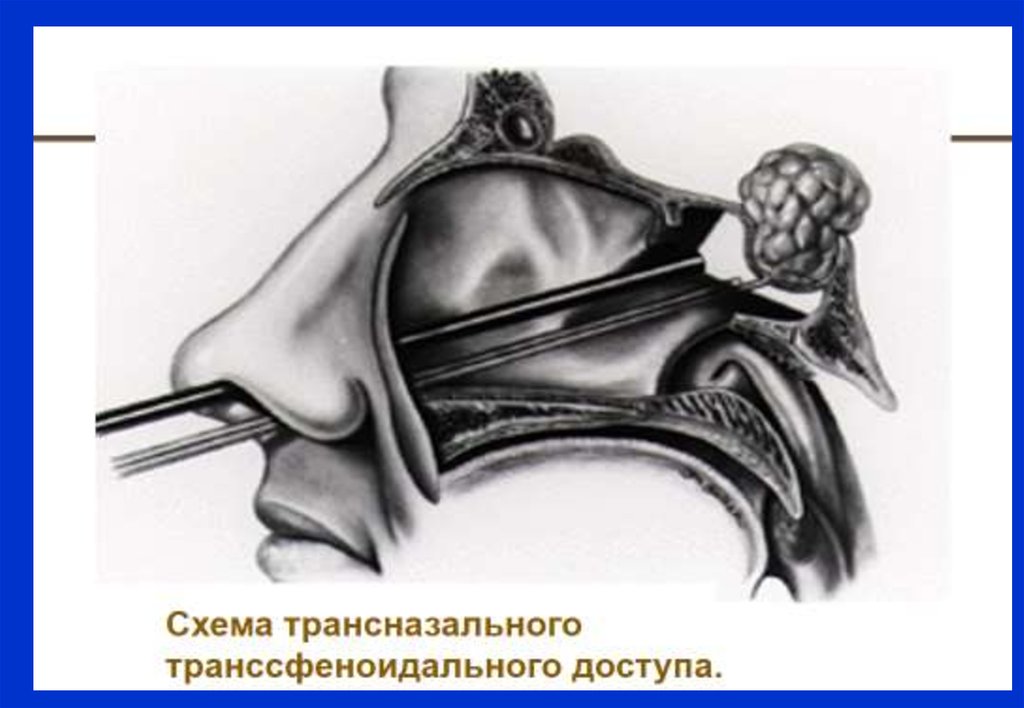
Нейрохирургическое лечение
• 4.1. Всем пациентам с впервые установленным
диагнозом болезнь Иценко-Кушинга должно
быть рекомендовано нейрохирургическое
лечение в высокоспециализированном центре:
эндоскопическая трансназальная
аденомэктомия.
Ремиссии удается достичь в 65-90% случаев
уровень доказательности IIB
64.
65. IV. Лечение болезни Иценко-Кушинга (Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика,
Основные предикторы успешного исходаоперативного лечения
• Размеры опухоли гипофиза менее
10 мм
• Хорошая визуализация опухоли
гипофиза на МРТ
• Высокая квалификация
нейрохирурга
66.
• 4.2. После нейрохирургического леченияремиссия заболевания с низким риском
рецидива регистрируется в случае
развития лабораторно-подтвержденной
надпочечниковой недостаточности
(уровень кортизола в крови < 50 нмоль/л) в
первые дни после операции. Ремиссия
также может быть зарегистрирована позже
при нормализации всех показателей (ритм
АКТГ, кортизола, нормальный уровень
кортизола в суточной моче).
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ II B
67. Основные предикторы успешного исхода оперативного лечения
Главным преимуществомоперативного вмешательства
является быстрое через 6 мес.
наступление ремиссии заболевания
68.
• 4.3. При неэффективности первогонейрохирургического вмешательства,
проведение повторной нейрохирургической
операции может быть рекомендовано не
ранее чем через 3-6 месяцев при
сохраняющейся активности заболевания.
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ III C
Федеральные клинические рекомендации Болезнь ИценкоКушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
69.
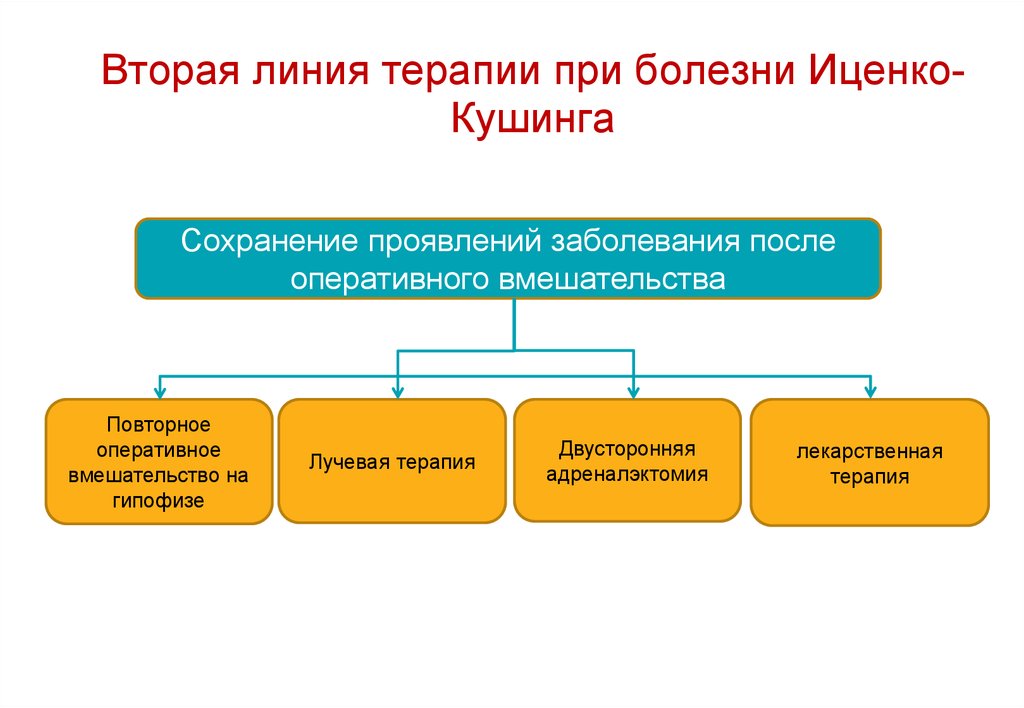
Вторая линия терапии при болезни ИценкоКушингаСохранение проявлений заболевания после
оперативного вмешательства
Повторное
оперативное
вмешательство на
гипофизе
Лучевая терапия
Двусторонняя
адреналэктомия
лекарственная
терапия
70.
71. Вторая линия терапии при болезни Иценко-Кушинга
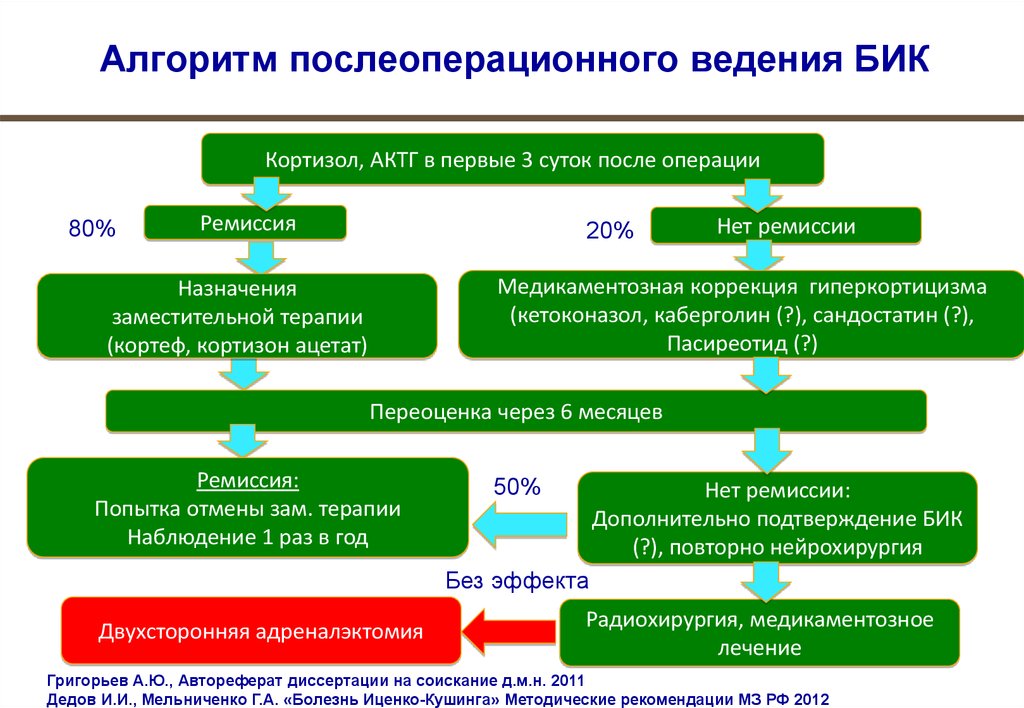
Алгоритм послеоперационного ведения БИККортизол, АКТГ в первые 3 суток после операции
80%
Ремиссия
20%
Нет ремиссии
Медикаментозная коррекция гиперкортицизма
(кетоконазол, каберголин (?), сандостатин (?),
Пасиреотид (?)
Назначения
заместительной терапии
(кортеф, кортизон ацетат)
Переоценка через 6 месяцев
Ремиссия:
Попытка отмены зам. терапии
Наблюдение 1 раз в год
50%
Нет ремиссии:
Дополнительно подтверждение БИК
(?), повторно нейрохирургия
Без эффекта
Двухсторонняя адреналэктомия
Радиохирургия, медикаментозное
лечение
Григорьев А.Ю., Автореферат диссертации на соискание д.м.н. 2011
Дедов И.И., Мельниченко Г.А. «Болезнь Иценко-Кушинга» Методические рекомендации МЗ РФ 2012
72.
ДВУСТОРОННЯЯ АДРЕНАЛЭКТОМИЯ4.10. При неэффективности всех методов
лечения или невозможности их проведения,
или для спасения жизни пациента при крайне
тяжелом течении гиперкортицизма (уровень
кортизола в суточной моче более чем в 10
раз выше верхней границы референсных
значений и жизнеугрожающие осложнения)
оправдано проведение двусторонней
адреналэктомии преимущественно
эндоскопическим методом.
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная
диагностика, методы лечения. РАЭ, Москва, 2014 г.
73. Алгоритм послеоперационного ведения БИК
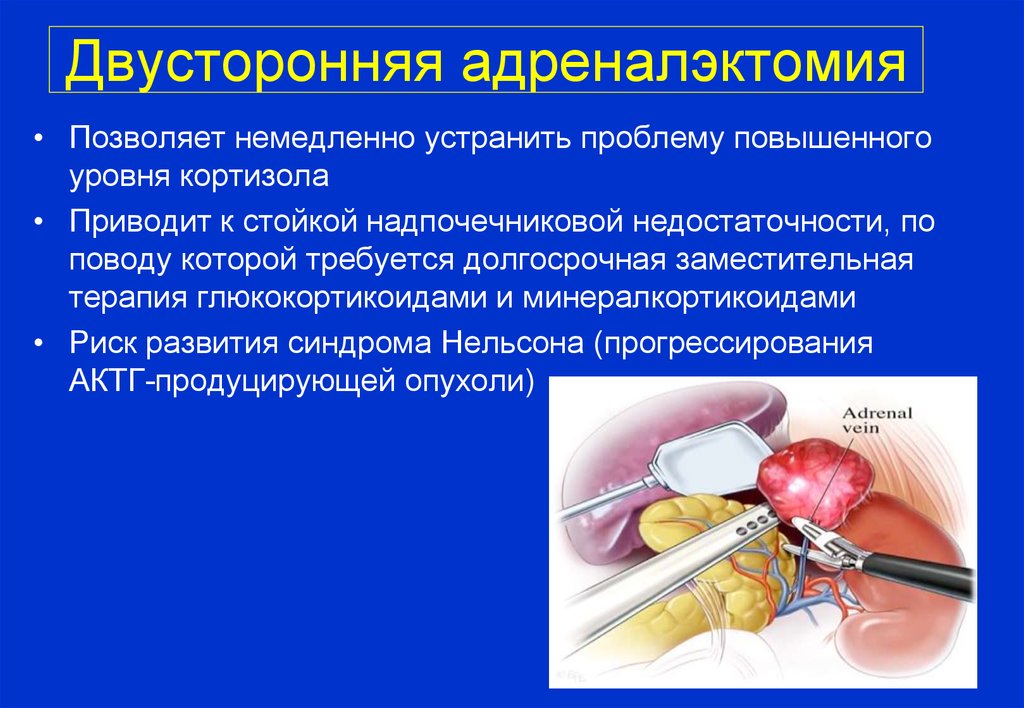
Двусторонняя адреналэктомия• Позволяет немедленно устранить проблему повышенного
уровня кортизола
• Приводит к стойкой надпочечниковой недостаточности, по
поводу которой требуется долгосрочная заместительная
терапия глюкокортикоидами и минералкортикоидами
• Риск развития синдрома Нельсона (прогрессирования
АКТГ-продуцирующей опухоли)
74. ДВУСТОРОННЯЯ АДРЕНАЛЭКТОМИЯ
Медикаментозная терапия75. Двусторонняя адреналэктомия
У каких пациентов следует рассматриватьвозможность лекарственной терапии?
76.
У каких пациентов следует рассматриватьвозможность лекарственной терапии?
В случае неэффективности оперативного вмешательства
В ожидании эффекта от лучевой терапии
Если аденому не удается визуализировать
При отсутствии нейрохирурга, специализирующегося на
оперативных вмешательствах в хиазмально-селлярной области
• При наличии аденомы, с локализацией неблагоприятной для
выполнения оперативного вмешательства
• При наличии макроаденомы, с распространением латерально
за пределы турецкого седла
• При наличии тяжелых сопутствующих заболеваний
Gadelha MR, et al., Clin Endocrinol (Oxf). 2014 Jan;80(1):1-12
77.
Медикаментозная терапияВ зависимости от механизма действия:
1. Нейромодуляторы – которые блокируют образование АКТГ
аденомой гипофиза (бромкриптин, каберголин, соматостатин)
2. Ингибиторы стероидогенеза – снижают уровень кортизола
либо за счет прямого ферментного ингибирования синтеза
кортизола надпочечниками или подавления адренолитической
активности (кетоконазол, мамомит, хлодитан)
3. Антагонисты глюкокортикоидов - блокируют действие
кортизола на уровне рецепторов (мифепристон)
78. У каких пациентов следует рассматривать возможность лекарственной терапии?
Мультилигандный аналог соматостатина –пасиреотид (Сигнифор)
79. Медикаментозная терапия
• 4.4. Мультилигандный аналог соматостатина –пасиреотид- рекомендован для лечения болезни
Иценко-Кушинга у пациентов старше 18 лет при
неэффективности или невозможности
проведения нейрохирургического лечения.
Пасиреотид – единственный препарат в
Российской Федерации, который официально
зарегистрирован для лечения болезни ИценкоКушинга.
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
80.
Сигнифор (пасиреотид)Аналог соматостатина, воздействующий на
различные подтипы рецепторов
H
• Аффинность по отношению к sst1,
N
sst3 и sst5 в 30, 5 и 39 раз выше, чем у
O
H
октреотида, аффинность в отношении
N
H
N
N пациентов
H
Сигнифор зарегистрирован
в
показании:
лечение
O
H2N
O с БИК
N
O
1
sst2 такая
же
O
O
O
NH
при невозможности проведения либо неэффективности
В АКТГ-продуцирующих
аденомах гипофиза
хирургического
лечения
преобладает экспрессия sst5 2,3
• Также имеет место экспрессия sst1, sst2 и sst3
N
H
H
N
NH 2
O
O
Широкий профиль связывания означает
возможность применения пасиреотида в
качестве эффективного метода лечения
болезни Иценко-Кушинга
1Bruns
C et al. Eur J Endocrinol 2002;146:707–716; 2Strowski MZ et al. Neuroendocrinology 2002;75:339–346; 3Sharma
K et al. Mol Endocrinol 1999;13:82–90
81.
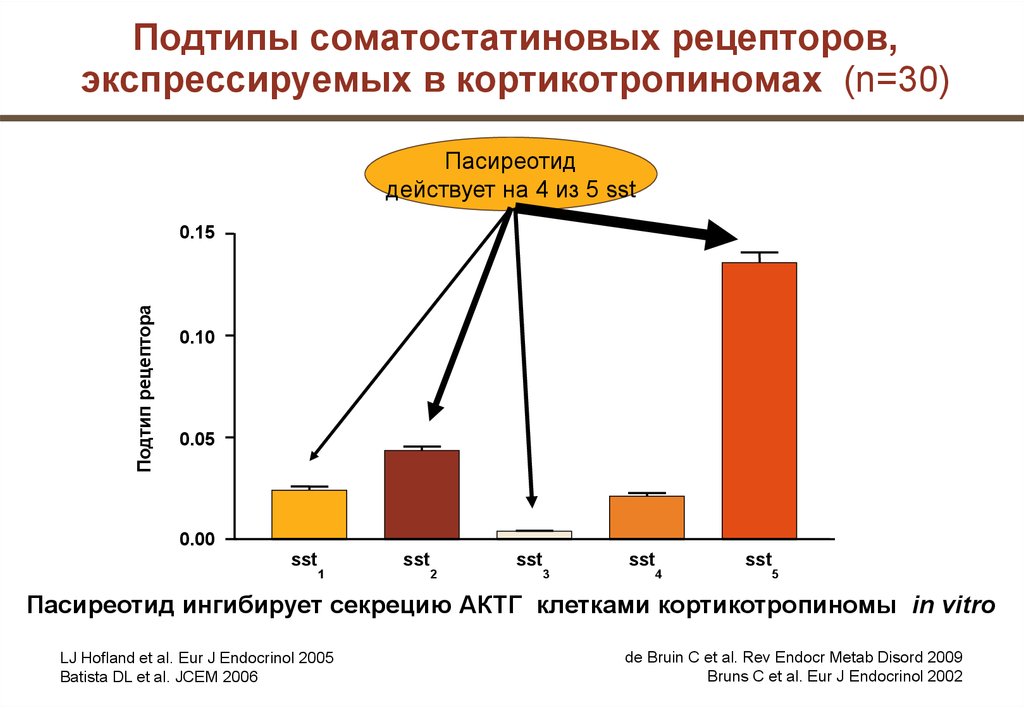
Подтипы соматостатиновых рецепторов,экспрессируемых в кортикотропиномах (n=30)
Пасиреотид
действует на 4 из 5 sst
Подтип рецептора
0.15
0.10
0.05
0.00
sst
1
sst
2
sst
3
sst
4
sst
5
Пасиреотид ингибирует секрецию АКТГ клетками кортикотропиномы in vitro
LJ Hofland et al. Eur J Endocrinol 2005
Batista DL et al. JCEM 2006
de Bruin C et al. Rev Endocr Metab Disord 2009
Bruns C et al. Eur J Endocrinol 2002
82. Сигнифор (пасиреотид)
1) Рекомендуемая стартовая доза пасиреотида не менее 600 мкг двараза в сутки подкожно.
2) Коррекция дозы с шагом в 300 мкг проводится каждые 3 месяца и
может увеличиваться при недостаточном снижении уровня кортизола в
суточной моче (уровень кортизола в суточной моче в 2 раза превышает
референсные значения) или снижаться при достижении нижней границы
референсных значений уровня кортизола в суточной моче.
3) Доза Пасиреотида 900 мкг дважды в сутки подкожно более
эффективна для уменьшения размеров опухоли гипофиза по сравнению
с 600 мкг дважды в сутки подкожно.
4) Пасиреотид наиболее эффективен при уровне кортизола в суточной
моче менее чем в 5 раз превышающего верхнюю границу референсного
интервала.
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ IIB
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
83. Подтипы соматостатиновых рецепторов, экспрессируемых в кортикотропиномах (n=30)
При назначении Пасиреотида необходимоконтролировать состояние углеводного обмена с
коррекцией показателей гликемии по
необходимости в течение всего курса лечения.
Кроме того, как и при назначении других аналогов
соматостатина показан мониторинг состояния
желчного пузыря, печеночных ферментов,
интервала Q-T, уровня тиреотропного гормона.
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ IIB
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
84. Пасиреотид действует на гипофиз и подавляет секрецию АКТГ
Особые предупреждения и предостереженияНежелательные
явления
Наблюдаемые в клинических
исследованиях
Контроль
Нарушения
метаболизма глюкозы
Во время терапии Сигнифором часто
отмечались отклонения уровня глюкозы
крови.
До начала применения Сигнифора у пациента следует
оценить уровень глюкозы крови натощак и HbA1c. В
течение первых 2-3 месяцев лечения пациенты должны
самостоятельно контролировать концентрацию глюкозы в
крови (натощак) с интервалами в одну неделю;
впоследствии эти показатели должны контролироваться по
мере клинической необходимости.
Активность
ферментов печени
На фоне применения Сигнифора, также
как и на фоне применения других
аналогов соматостатинов, отмечалось
преходящее повышение активности
ферментов печени.
Рекомендуется определять биохимические показатели
функции печени (билирубин, активность «печеночных»
ферментов) до начала терапии пасиреотидом, через 1-2
недели и через 2-3 месяца.
Было выявлено несколько случаев
повышения активности АЛТ (в 3 раза
выше верхней границы нормы)
Сердечно-сосудистые
нарушения
Гипокортицизм
На фоне применения Сигнифора
отмечались случаи брадикардии.
У пациентов с заболеваниями сердца и/или факторами
риска развития брадикардии рекомендован тщательный
контроль показателей, отражающих функцию сердца.
Эффект препарата Сигнифор на длину
интервала QT оценивали в двух открытых,
контролируемых перекрестных
исследованиях. Было показано, что
Сигнифор влияет на интервал QTc.
Рекомендуется контролировать длину интервала QTс на
фоне применения Сигнифора: электрокардиографическое
исследование рекомендуется проводить перед началом
лечения, а затем по клиническим показаниям.
Эффект препарата Сигнифор приводит к
быстрому подавлению секреции АКТГ у
пациентов с болезнью Иценко-Кушинга.
Необходимо контролировать состояние и инструктировать
пациентов относительно возможного возникновения
симптомов гипокортицизма.
85.
86.
Каберголин87. Профиль безопасности пасиреотида
4.5 Каберголин (Достинекс, Агалатес, Берголак) можетиспользоваться для лечения болезни Иценко-Кушинга при
неэффективности нейрохирургического лечения, как в
монотерапии, так и в комбинациях с другими препаратами,
вне зависимости от исходного уровня пролактина.
Необходимо учитывать, что возможность применения
каберголина для лечения БИК официально не
зарегистрирована, и этот факт должен обсуждаться с
пациентом. Дозирование и мониторинг нежелательных
явлений осуществляется на усмотрение врача
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ IIIC
Федеральные клинические рекомендации Болезнь ИценкоКушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
88. Особые предупреждения и предостережения
Ингибиторы стероидогенеза89.
4.6. Препараты, преимущественно влияющие на синтезкортизола в надпочечниках, могут быть рекомендованы для
контроля симптомов гиперкортицизма при подготовке к
нейрохирургическому лечению или другим методам
лечения. Необходимо учитывать, что возможность
применения этих препаратов для лечения БИК официально
не зарегистрирована, и этот факт должен обсуждаться с
пациентом. Дозирование и мониторинг нежелательных
явлений осуществляется на усмотрение врача
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ IVD
Федеральные клинические рекомендации Болезнь ИценкоКушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
90.
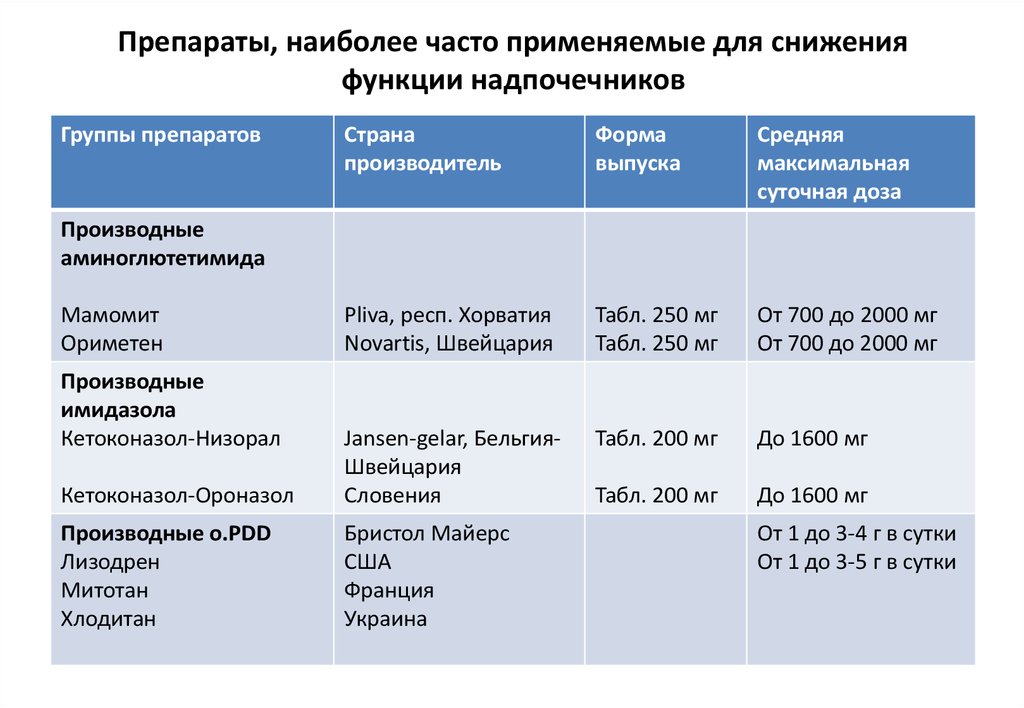
Препараты, наиболее часто применяемые для сниженияфункции надпочечников
Группы препаратов
Страна
производитель
Форма
выпуска
Средняя
максимальная
суточная доза
Pliva, респ. Хорватия
Novartis, Швейцария
Табл. 250 мг
Табл. 250 мг
От 700 до 2000 мг
От 700 до 2000 мг
Табл. 200 мг
До 1600 мг
Кетоконазол-Ороназол
Jansen-gelar, БельгияШвейцария
Словения
Табл. 200 мг
До 1600 мг
Производные о.РDD
Лизодрен
Митотан
Хлодитан
Бристол Майерс
США
Франция
Украина
Производные
аминоглютетимида
Мамомит
Ориметен
Производные
имидазола
Кетоконазол-Низорал
От 1 до 3-4 г в сутки
От 1 до 3-5 г в сутки
91.
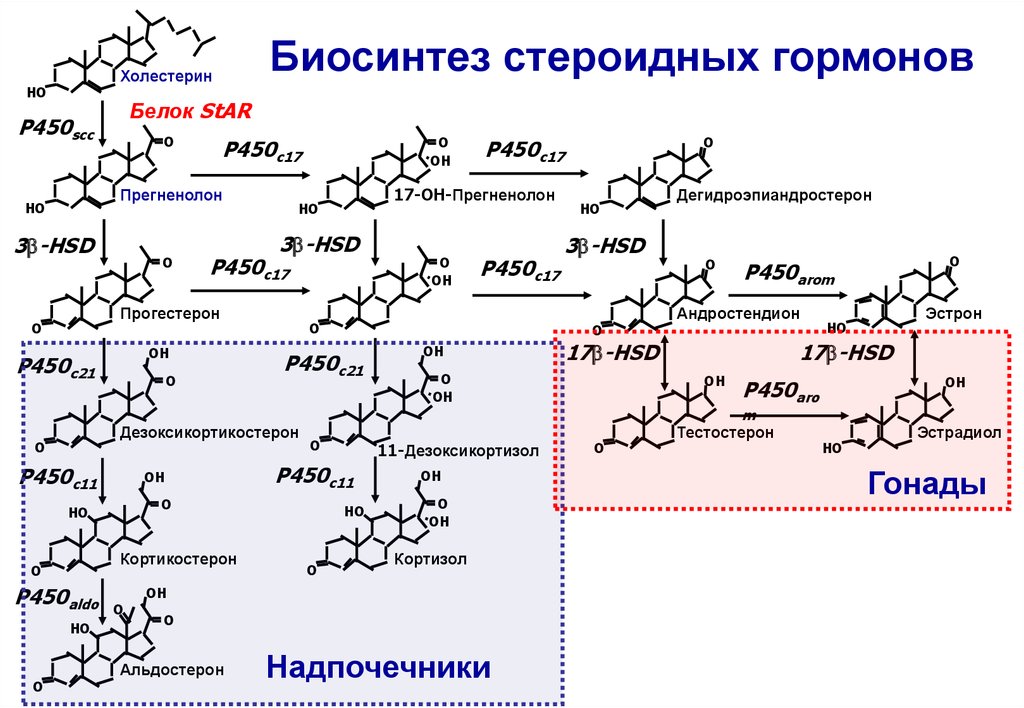
Производные аминоглютетимида(мамомит) –ингибирует синтез всех
предшественников кортизола и других
стероидов, блокируя конверсию
холестерина в прегненолон
Обладает невысокой эффективность
92.
Биосинтез стероидных гормоновХолестерин
HO
Белок StAR
P450scc
O
Прегненолон
HO
3 -HSD
O
P450c17
OH
P450c21
O
P450c11
OH
Кортикостерон
O
P450aldo
HO
P450c17
OH
O
11-Дезоксикортизол
17 -HSD
P450c11
HO
O
OH
O
OH
Кортизол
Надпочечники
Эстрон
HO
17 -HSD
OH
O
O
P450arom
OH
P450aro
m
O
Альдостерон
O
Андростендион
O
OH
OH
O
3 -HSD
Дегидроэпиандростерон
O
P450c21
O
HO
O
OH
HO
17-OH-Прогестерон
O
Дезоксикортикостерон
O
O
3 -HSD
O
P450c17
17-OH-Прегненолон
HO
Прогестерон
O
O
OH
P450c17
Тестостерон
HO
Эстрадиол
Гонады
93.
Хлодитан – является адренолитическимпрепаратом: он вызывает токсическое
повреждение митохондрий клеток коры
надпочечников, что приводит к
дегенерации и атрофии их секреторных
элементов
Препарат на территории РФ не
зарегистрирован
94. Препараты, наиболее часто применяемые для снижения функции надпочечников
Производные имидазола -кетоконазол(низорал) –снижает стероидную продукцию
в надпочечниках, ингибируя многие
стероидные ферменты
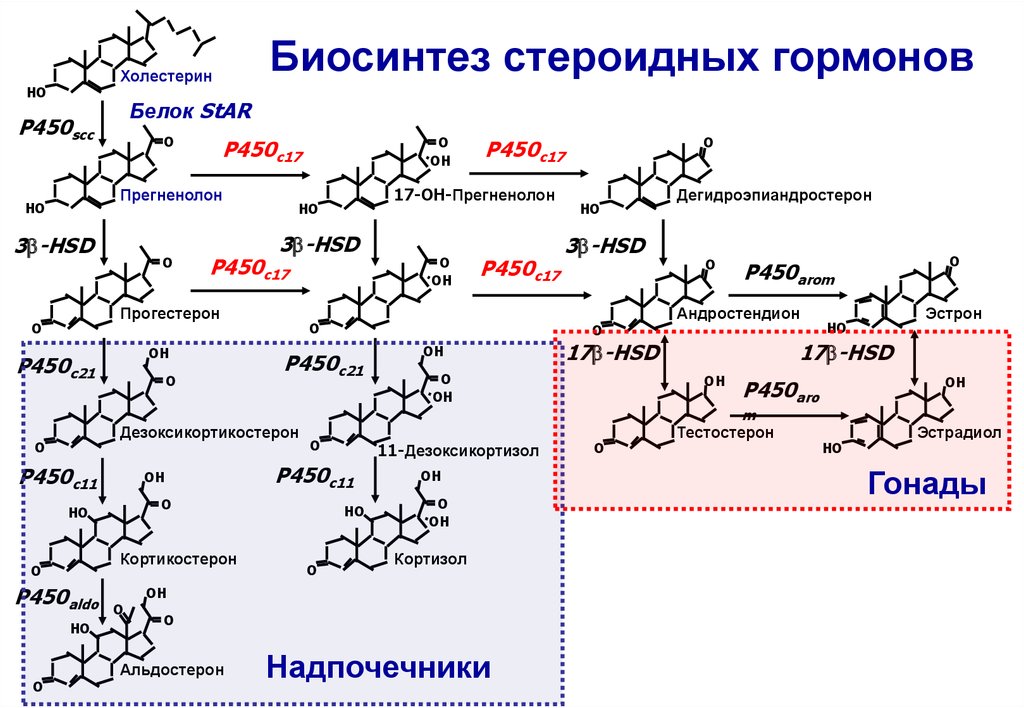
95. Лекарственная терапия, целенаправленно воздействующая на биосинтез стероидов
Биосинтез стероидных гормоновХолестерин
HO
Белок StAR
P450scc
O
Прегненолон
HO
3 -HSD
O
P450c17
OH
P450c21
O
P450c11
OH
Кортикостерон
O
P450aldo
HO
P450c17
OH
O
11-Дезоксикортизол
17 -HSD
P450c11
HO
O
OH
O
OH
Кортизол
Надпочечники
Эстрон
HO
17 -HSD
OH
O
O
P450arom
OH
P450aro
m
O
Альдостерон
O
Андростендион
O
OH
OH
O
3 -HSD
Дегидроэпиандростерон
O
P450c21
O
HO
O
OH
HO
17-OH-Прогестерон
O
Дезоксикортикостерон
O
O
3 -HSD
O
P450c17
17-OH-Прегненолон
HO
Прогестерон
O
O
OH
P450c17
Тестостерон
HO
Эстрадиол
Гонады
96.
Мифепристон97.
4.7 Мифепристон может быть рекомендованы дляконтроля симптомов гиперкортицизма при подготовке к
нейрохирургическому лечению или другим методам
лечения у пациентов с тяжелым течением
гиперкортицизма, в том числе с плохо контролируемым
сахарным диабетом и артериальной
гипертензией. Необходимо учитывать, что возможность
применения мифепристона для лечения БИК
официально не зарегистрирована в Российской
Федерации, и этот факт должен обсуждаться с
пациентом. Дозирование и мониторинг нежелательных
явлений осуществляется на усмотрение врача.
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ
IIIC
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
98.
МифепристонАнтагонист глюкокортикоидных рецепторов
Блокирует эффекты кортизола путем
связывания с рецепторами GR-II
(кортизола)
Аффинность в 3-4 раза выше, чем у
дексаметазона
Аффинность в 18 раз выше, чем у
кортизола
Fleseriu M et al. J Clin Endocrinol Metab 2012;Epub
99.
Применение мифепристона в лечении болезниКушинга: выводы
Терапия мифепристоном сопровождалась улучшением клинического состояния
пациентов с рефрактерным синдромом Кушинга
– Выраженность нарушений толерантности к глюкозе и гипертензии уменьшилась
у 60% и 38% соответственно
– В среднем на 5,7 кг снизилась масса тела
– Окружность талии уменьшилась в среднем на 7 см у женщин и на 8 см у мужчин
Тем не менее, мифепристон не воздействует на основную причину болезни
Кушинга, лишь блокирует глюкокортикоидные рецепторы
На терапии мифепристоном наблюдалось увеличение уровней АКТГ и свободного
кортизола в моче
Связанные с лечением нежелательные явления включали в себя гипокалиемию
(44%) и утолщение эндометрия (20%)
Fleseriu M et al. J Clin Endocrinol Metab 2012;Epub
100.
Дозы и режимы применения препаратов для леченияболезни Иценко-Кушинга
Препарат
Дозы и режимы
применения
Уровень доказательности
Препараты центрального действия (влияют на аденому)
Пасиреотид
Подкожно, 0,6-0,9 мг 2 раза IIB
в сутки
Каберголин
Внутрь, 0,5-0,7 мг в неделю
IIC
Препараты, блокирующие синтез кортизола
Кетоконазол
Внутрь, 400-1200 мг в сутки
(2-3 приема)
IIIC
Метирапон (не зарегистрирован в РФ)
Внутрь 1,0-4,5 г в сутки (4
приема)
IIIC
Аминоглутетимид (не зарегистрирован в
РФ)
Внутрь 500-2000 мг в сутки
IIID
Митотан (не зарегистрирован в РФ)
Внутрь, 2-4 г в сутки
IIID
Препараты, конкурентно блокирующие рецепторы к прогестерону и глюкокортикоидам
Мифепристон
Внутрь, 300-1200 мг в сутки
IIC
101.
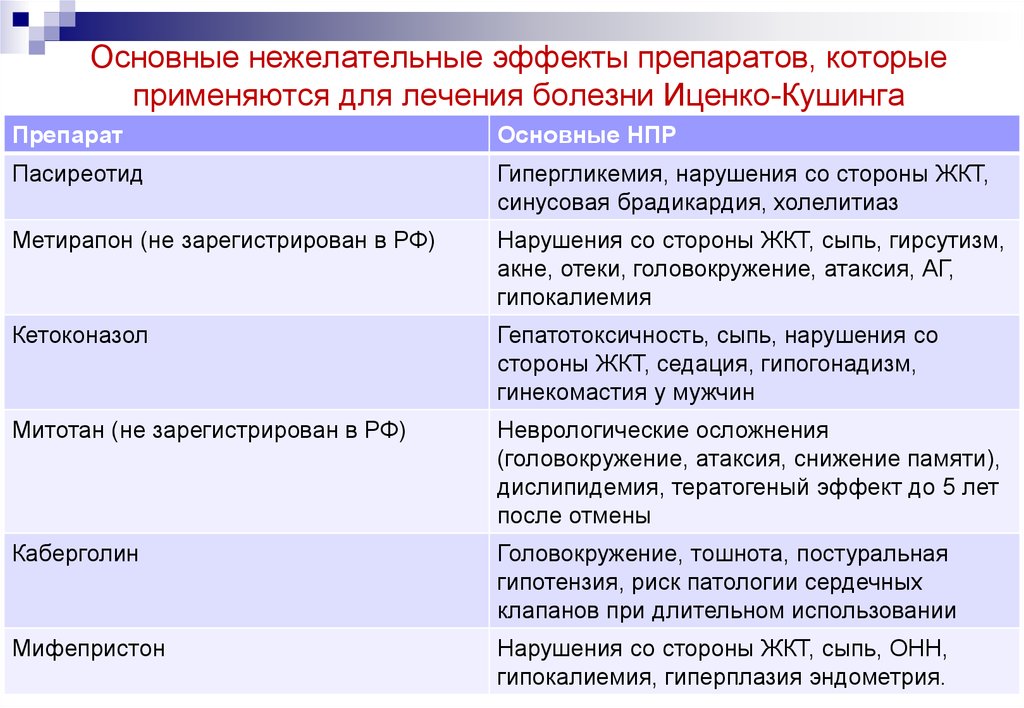
Основные нежелательные эффекты препаратов, которыеприменяются для лечения болезни Иценко-Кушинга
Препарат
Основные НПР
Пасиреотид
Гипергликемия, нарушения со стороны ЖКТ,
синусовая брадикардия, холелитиаз
Метирапон (не зарегистрирован в РФ)
Нарушения со стороны ЖКТ, сыпь, гирсутизм,
акне, отеки, головокружение, атаксия, АГ,
гипокалиемия
Кетоконазол
Гепатотоксичность, сыпь, нарушения со
стороны ЖКТ, седация, гипогонадизм,
гинекомастия у мужчин
Митотан (не зарегистрирован в РФ)
Неврологические осложнения
(головокружение, атаксия, снижение памяти),
дислипидемия, тератогеный эффект до 5 лет
после отмены
Каберголин
Головокружение, тошнота, постуральная
гипотензия, риск патологии сердечных
клапанов при длительном использовании
Мифепристон
Нарушения со стороны ЖКТ, сыпь, ОНН,
гипокалиемия, гиперплазия эндометрия.
102.
Лучевые методы леченияКонвенциональная лучевая терапия
Стереотаксическая радиохирургия
Стереотаксическая радиотерапия
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика,
методы лечения. РАЭ, Москва, 2014 г.
103. Мифепристон
Лучевая терапия• Для проведения стереотаксической лучевой терапии
требуется работа специализированной группы
профессионалов; опухолевый очаг также должен быть
визуализируемым (на МРТ),
• Контроль заболевания после 3-5 лет достигается у 50–
60% пациентов,
• Риск гипофизарной
недостаточности вследствие
терапии,
• Риск образования вторичной
опухоли – порядка 1–2%
Treatment of Cushing’s Disease: a Consensus Statement. J Clin Endocrinol Metab 2008;93:2454–2462
104. Применение мифепристона в лечении болезни Кушинга: выводы
ЛУЧЕВАЯ ТЕРАПИЯ4.8 Лучевая терапия (радиотерапия,
радиохирургия) рекомендуется пациентам, у
которых нейрохирургическое лечение было
неэффективным или его проведение невозможно
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ IIB.
4.9 Для контроля симптомов гиперкортицизма до
или после радиохирургии или радиотерапии
возможно применения всех доступных
медикаментов для лечения БИК на усмотрение
врача
УРОВЕНЬ ДОКАЗАТЕЛЬНОСТИ IVD
Федеральные клинические рекомендации Болезнь Иценко-Кушинга: клиника, диагностика, дифференциальная диагностика, методы
лечения. РАЭ, Москва, 2014 г.
105. Новые методы лекарственной терапии
Лучевое лечениеДанный вид лечения используется в первую
очередь у пациентов:
В возрасте до 20 лет
Отказавшихся от нейрохирургического
лечения
Имеющих противопоказания для
нейрохирургического лечения
106. Дозы и режимы применения препаратов для лечения болезни Иценко-Кушинга
107. Основные нежелательные эффекты препаратов, которые применяются для лечения болезни Иценко-Кушинга
Критерии эффективности лечения БИКРегрессия симптомов гиперкортицизма
Нормализация массы тела
Нормализация артериального давления
Восстановление репродуктивной функции
Стойкая нормализация уровня АКТГ и
кортизола в плазме крови с
восстановлением их суточного ритма.
















































































 medicine
medicine