Similar presentations:
Болезнь фон Гиппеля-Линдау
1. Болезнь фон Гиппеля-Линдау
Министерство здравоохранения Российской ФедерацииФедеральное государственное бюджетное
образовательное учреждение высшего образования
«Российский национальный исследовательский
медицинский университет им. Н.И. Пирогова»
СНК кафедры онкологии и гематологии
педиатрического факультета
.
Выполнила: студентка 5 курса группы
2.5.03в Банколе В.А.
Руководитель: д.м.н. Румянцева Ю.В.
Москва 2018 г.
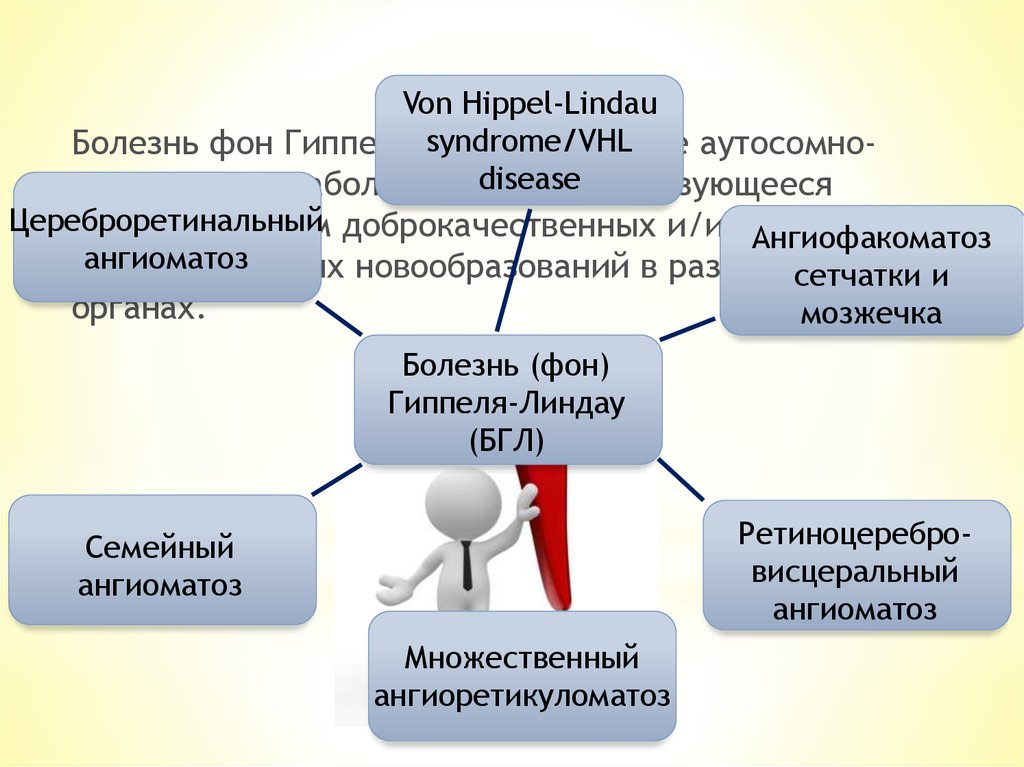
2. Что такое болезнь фон Гиппеля-Линдау?
3.
Von Hippel-Lindausyndrome/VHL
Болезнь фон Гиппеля-Линдау
– редкое аутосомноdisease
доминантное заболевание,
характеризующееся
Цереброретинальный
формированием доброкачественных и/илиАнгиофакоматоз
ангиоматоз
злокачественных
новообразований в различных
сетчатки и
органах.
мозжечка
Болезнь (фон)
Гиппеля-Линдау
(БГЛ)
Ретиноцеребровисцеральный
ангиоматоз
Семейный
ангиоматоз
Множественный
ангиоретикуломатоз
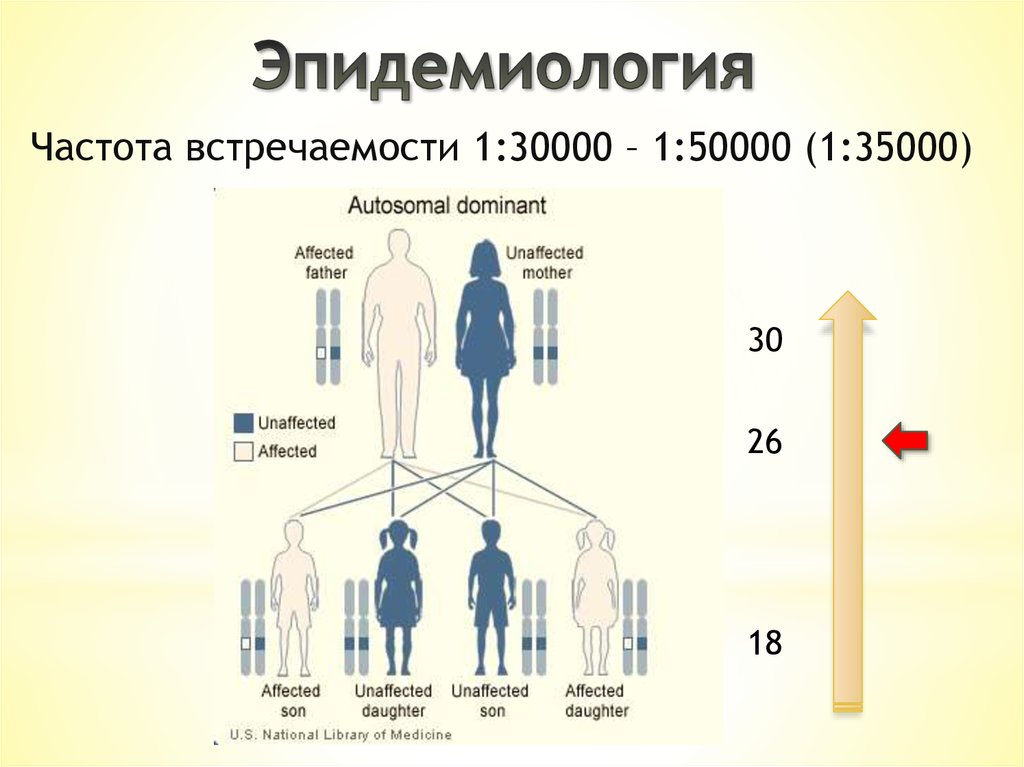
4. Эпидемиология
Частота встречаемости 1:30000 – 1:50000 (1:35000)30
26
18
5. История
Евген фон Гиппель(1867-1939)
Арвид Вильгельм Линдау
(1892–1958)
6. Генетический аспект заболевания
Мутация в гене VHL – короткое плечо3-й хромосомы 3p25-3p26
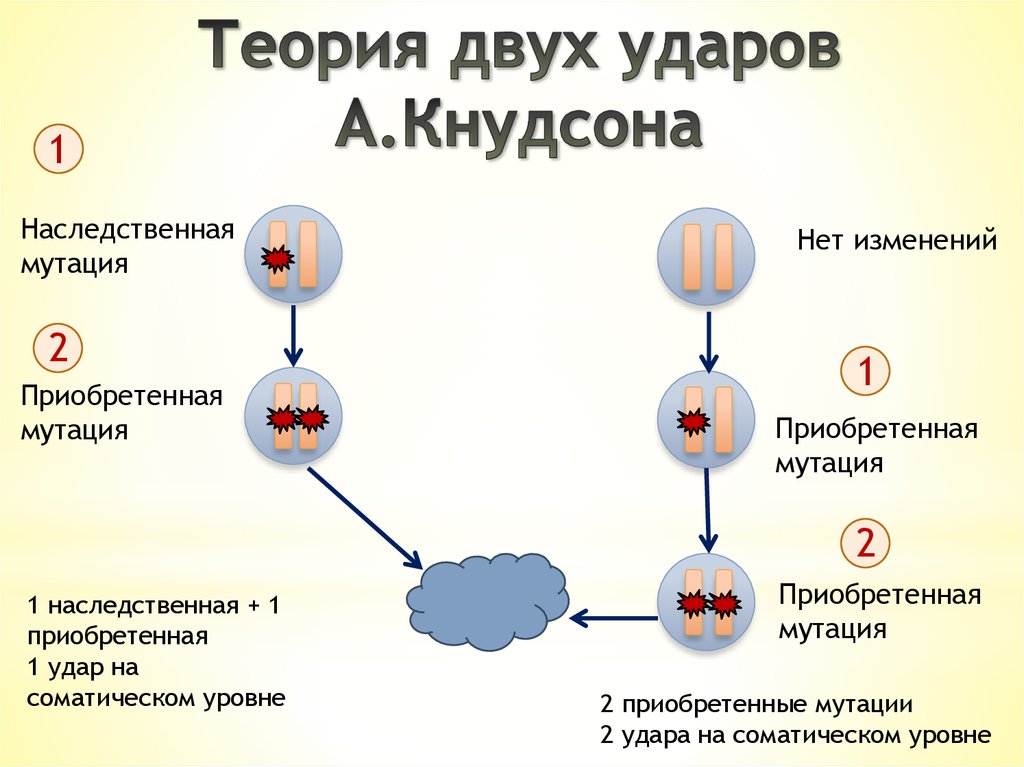
7. Теория двух ударов А.Кнудсона
1Наследственная
мутация
2
Приобретенная
мутация
Нет изменений
1
Приобретенная
мутация
2
1 наследственная + 1
приобретенная
1 удар на
соматическом уровне
Приобретенная
мутация
2 приобретенные мутации
2 удара на соматическом уровне
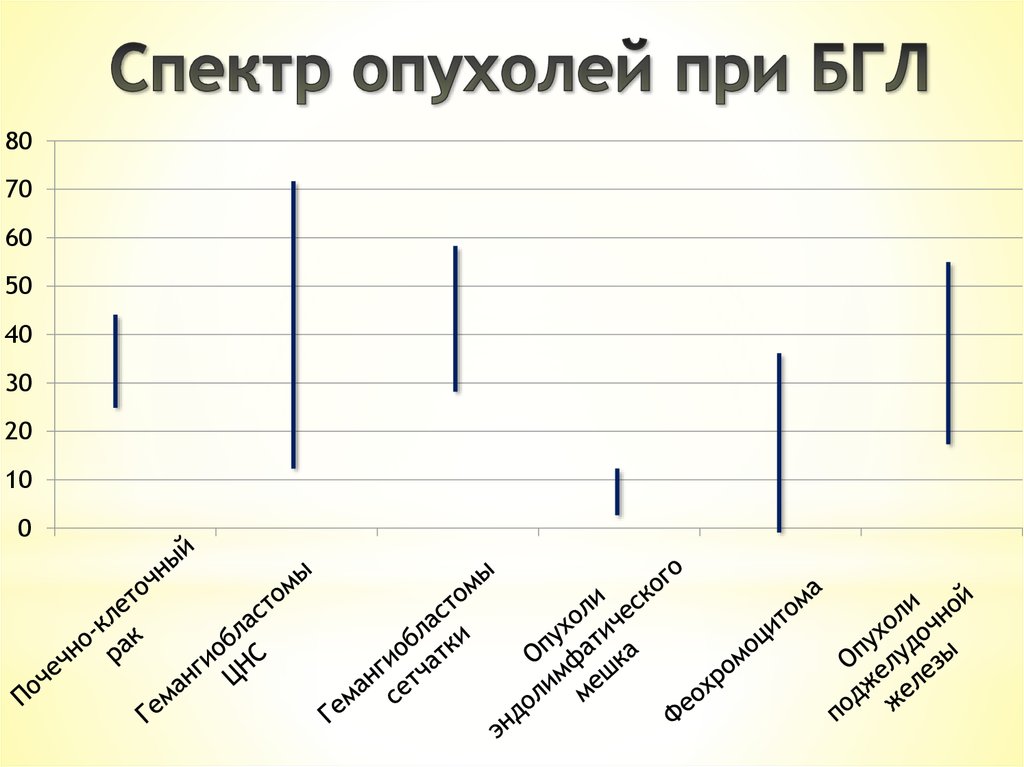
8.
8070
60
50
40
30
20
10
0
9.
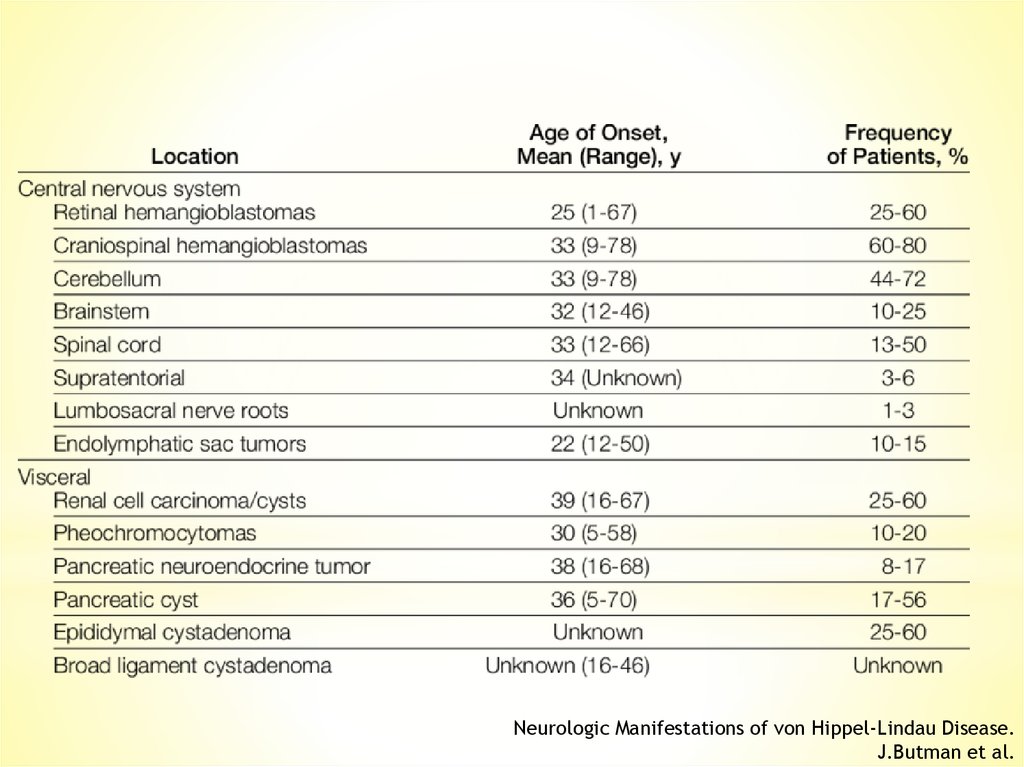
Neurologic Manifestations of von Hippel-Lindau Disease.J.Butman et al.
10.
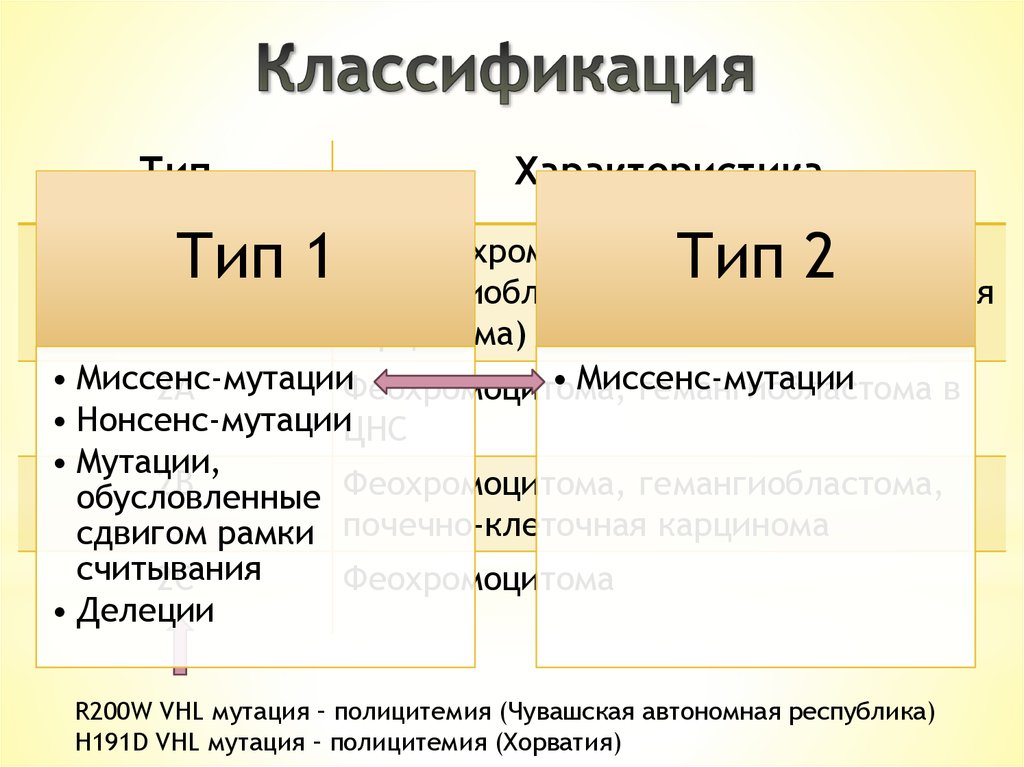
ТипХарактеристика
феохромоцитомыТип 2
Тип 1 Без
(гемангиобластома и почечно-клеточная
1
карцинома)
• Миссенс-мутации
• Миссенс-мутации
2А
Феохромоцитома,
гемангиобластома в
• Нонсенс-мутацииЦНС
• Мутации,
2В
Феохромоцитома, гемангиобластома,
обусловленные
сдвигом рамки почечно-клеточная карцинома
считывания
2С
Феохромоцитома
• Делеции
R200W VHL мутация – полицитемия (Чувашская автономная республика)
H191D VHL мутация – полицитемия (Хорватия)
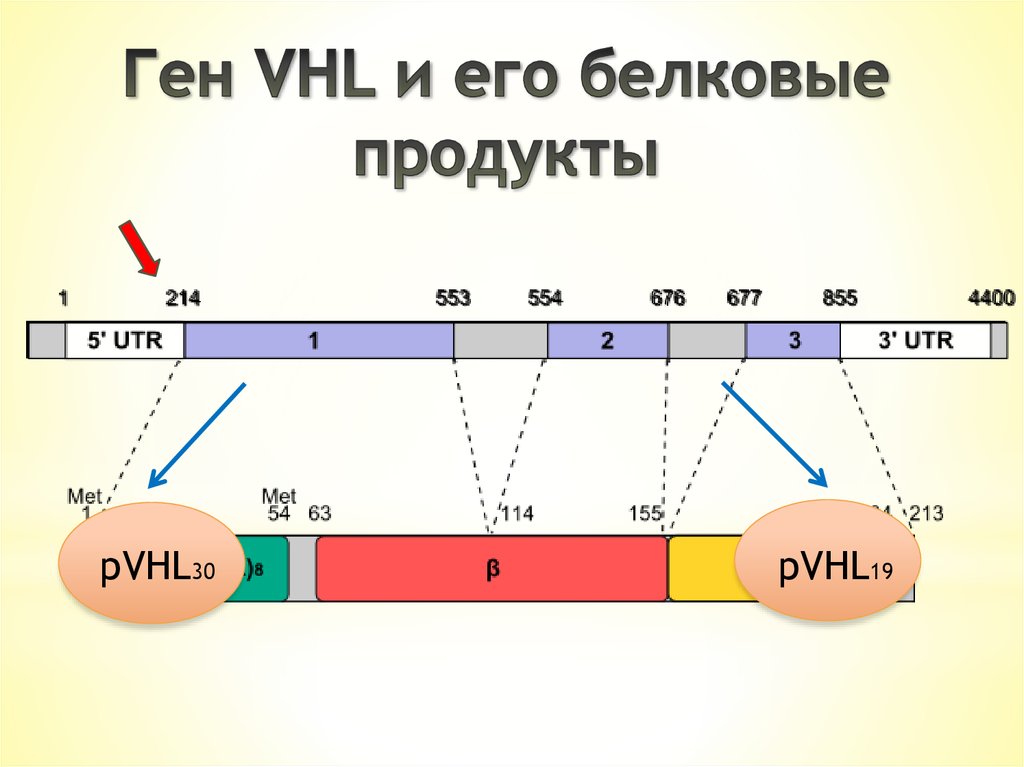
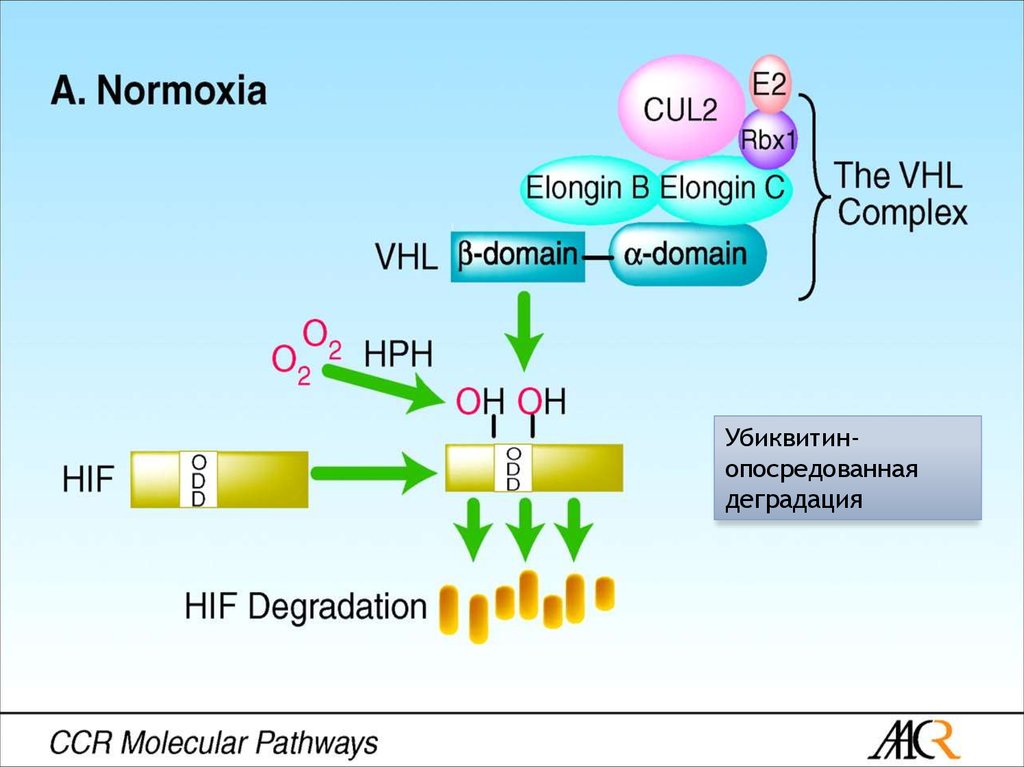
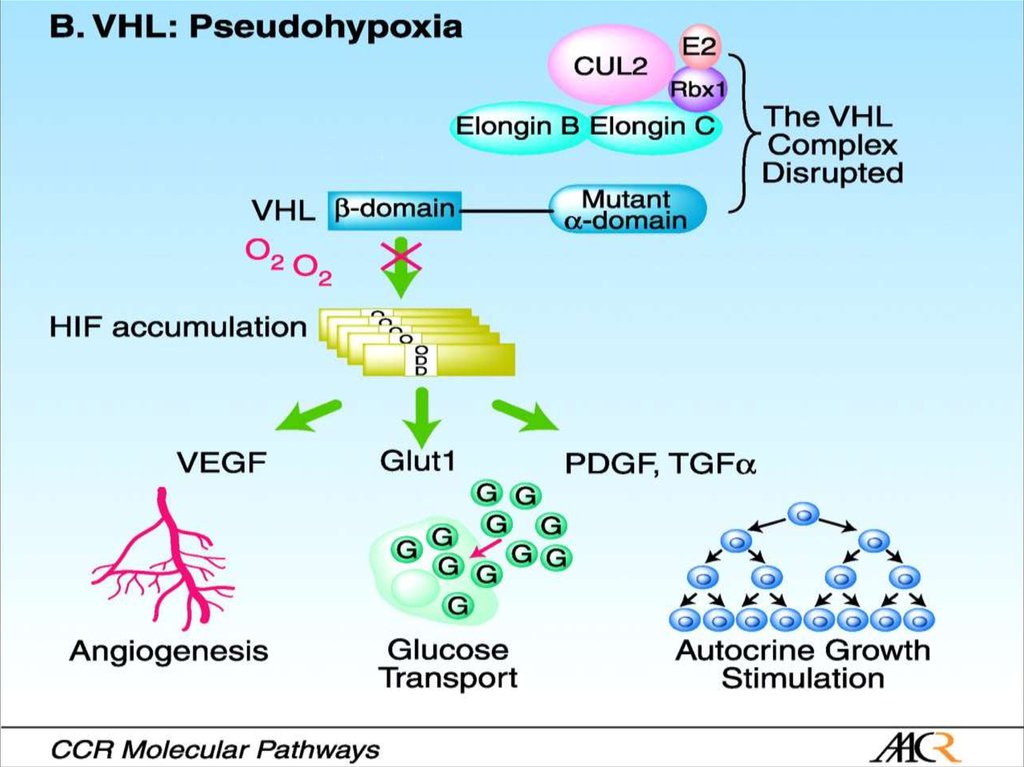
11. Ген VHL и его белковые продукты
pVHL30pVHL19
12.
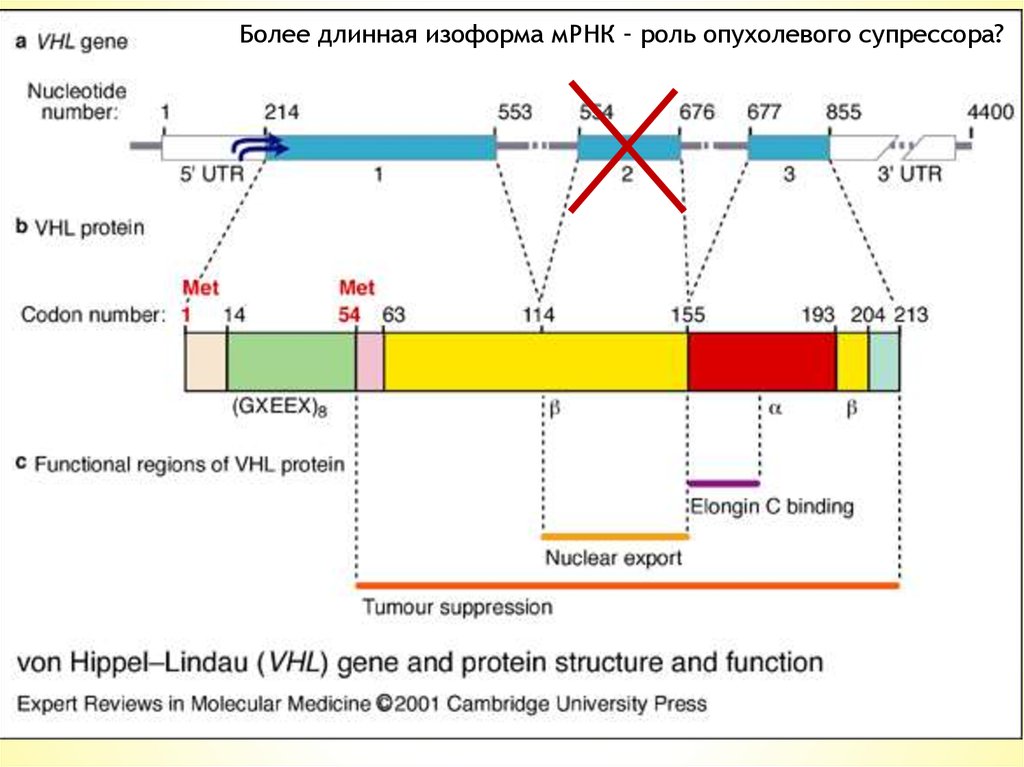
Более длинная изоформа мРНК – роль опухолевого супрессора?13.
14.
Убиквитинопосредованнаядеградация
15.
16.
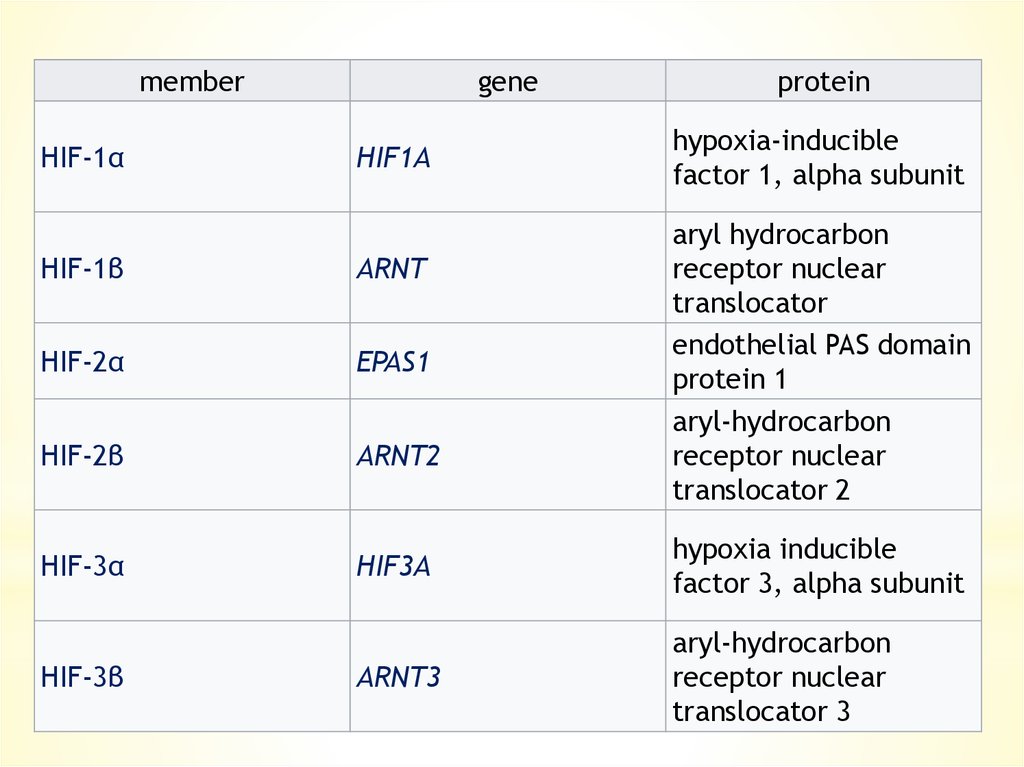
memberHIF-1α
gene
HIF1A
protein
hypoxia-inducible
factor 1, alpha subunit
aryl hydrocarbon
receptor nuclear
translocator
endothelial PAS domain
protein 1
aryl-hydrocarbon
receptor nuclear
translocator 2
HIF-1β
ARNT
HIF-2α
EPAS1
HIF-2β
ARNT2
HIF-3α
HIF3A
hypoxia inducible
factor 3, alpha subunit
ARNT3
aryl-hydrocarbon
receptor nuclear
translocator 3
HIF-3β
17.
18.
Наследственный анамнез (наличиесемейной истории заболевания, VHLассоциированных опухолей у
ближайших родственников)
Жалобы
Анамнез заболевания
Результаты диагностических
исследований
19.
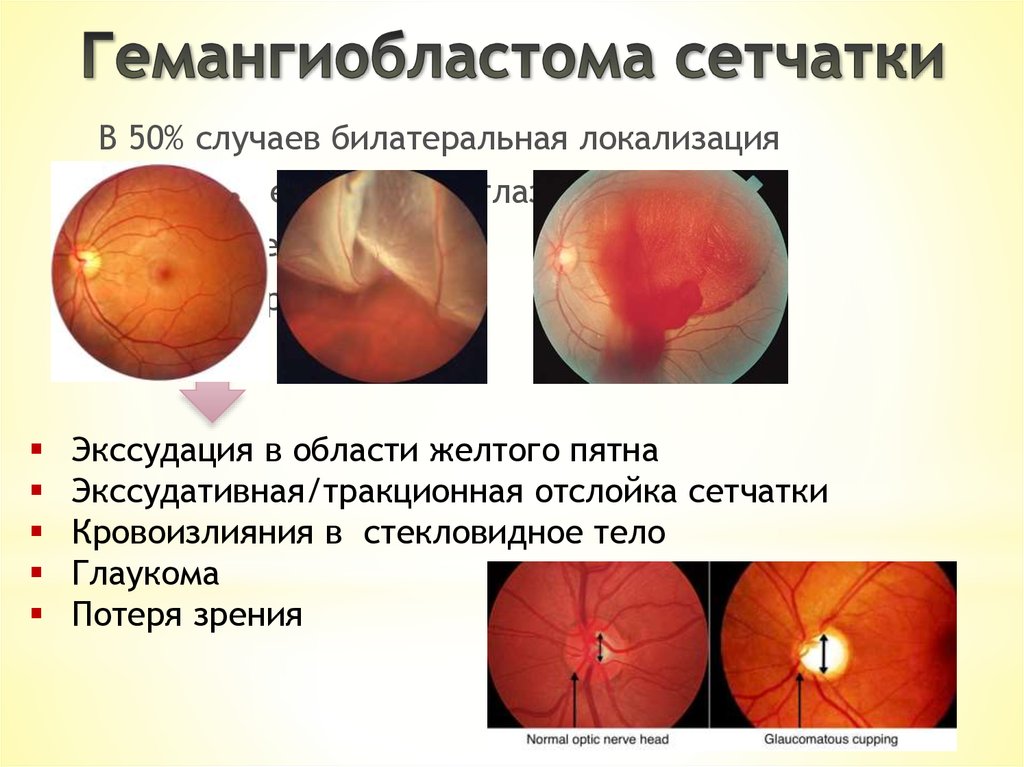
В 50% случаев билатеральная локализация- Ощущение вспышки в глазах
- Снижение зрения
- Туман перед глазами
Экссудация в области желтого пятна
Экссудативная/тракционная отслойка сетчатки
Кровоизлияния в стекловидное тело
Глаукома
Потеря зрения
20.
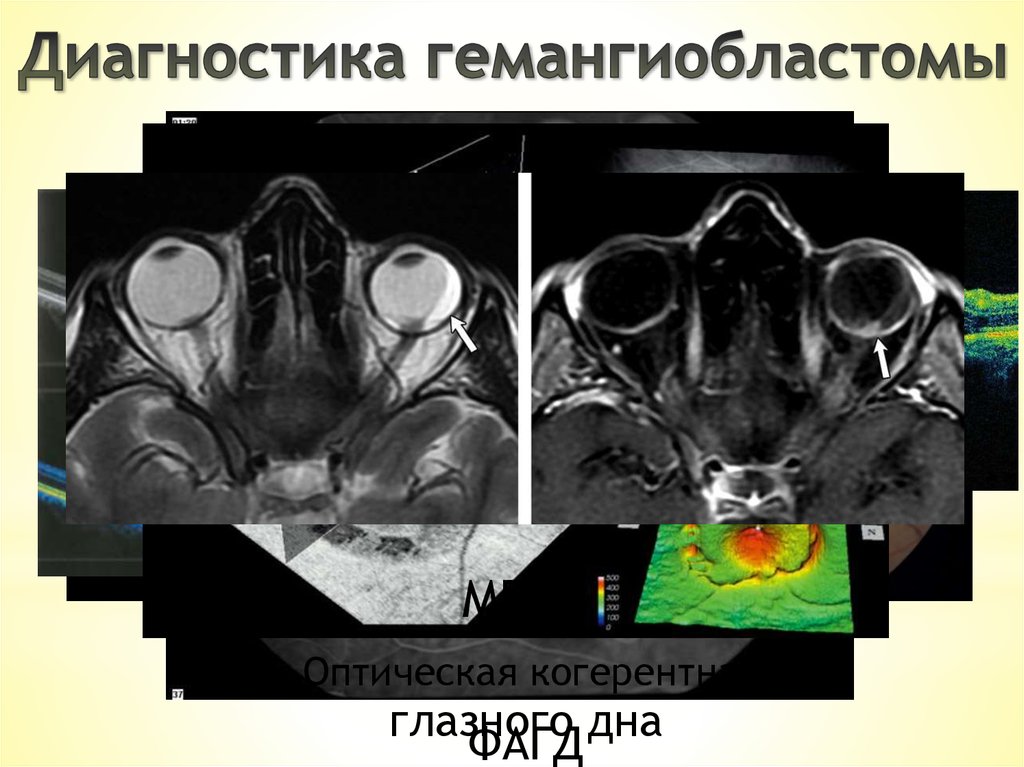
МРТЦифровая
Оптическаяфотография
когерентная КТ
глазного дна
ФАГД
21.
Постоянное наблюдение!Аргонная лазерная фотокоагуляция
Криотерапия
Фотодинамическая терапия
Протонная лучевая терапия
Хирургическое удаление
22.
23.
24.
25.
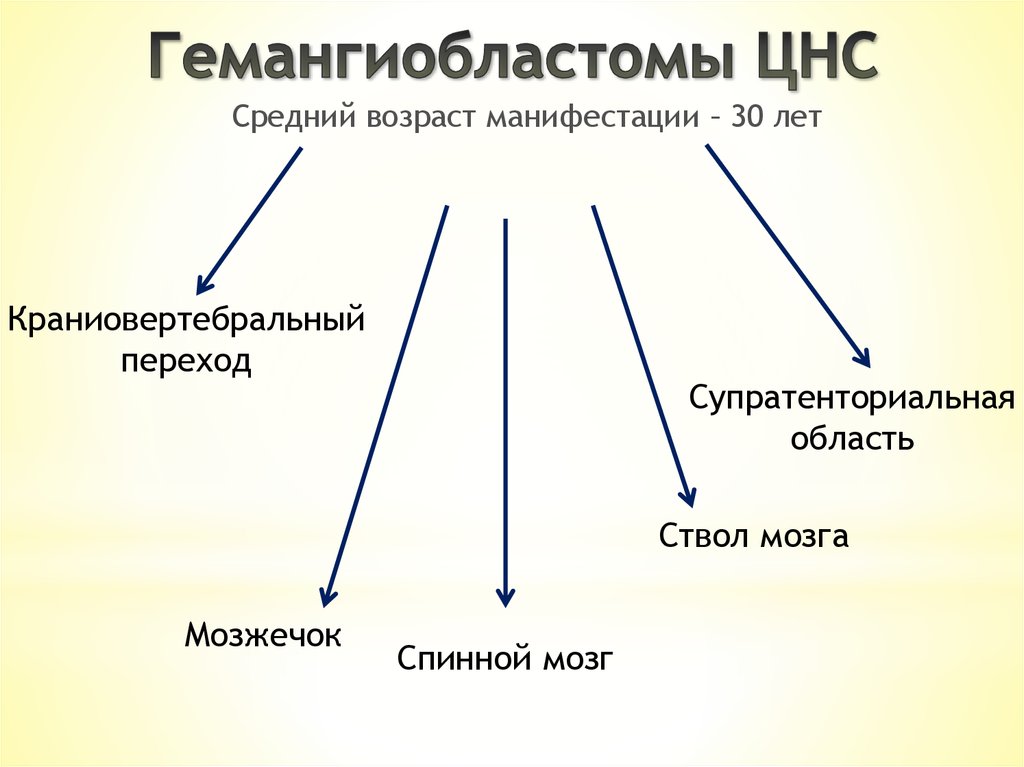
Средний возраст манифестации – 30 летКраниовертебральный
переход
Супратенториальная
область
Ствол мозга
Мозжечок
Спинной мозг
26.
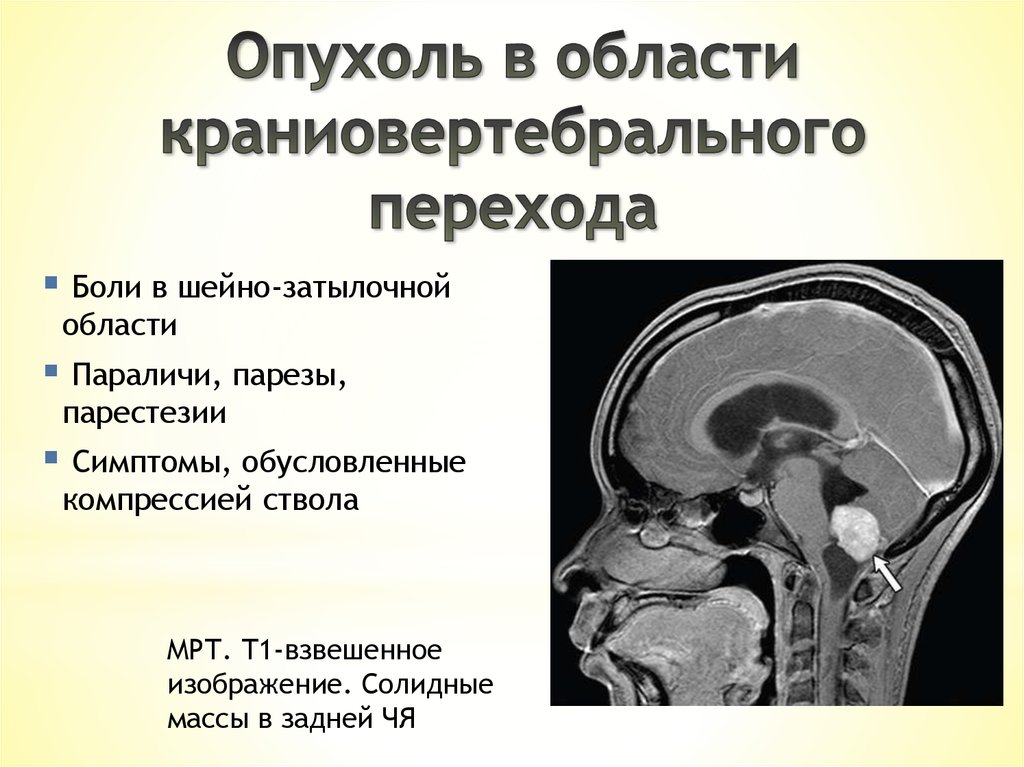
Боли в шейно-затылочнойобласти
Параличи, парезы,
парестезии
Симптомы, обусловленные
компрессией ствола
МРТ. Т1-взвешенное
изображение. Солидные
массы в задней ЧЯ
27.
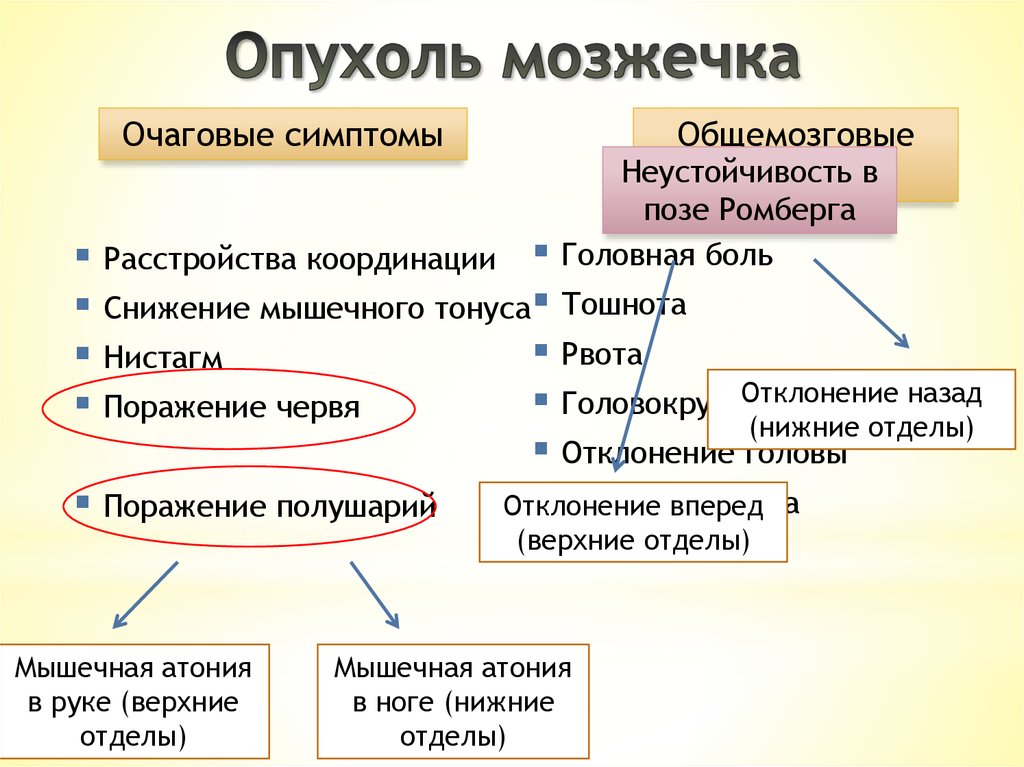
Очаговые симптомыОбщемозговые
Неустойчивость
симптомыв
позе Ромберга
Головная боль
Расстройства координации
Снижение мышечного тонуса Тошнота
Рвота
Нистагм
Отклонение назад
Головокружение
Поражение червя
(нижние отделы)
Отклонение головы
Синдромвперед
Брунса
Отклонение
Поражение полушарий
(верхние отделы)
Мышечная атония
в руке (верхние
отделы)
Мышечная атония
в ноге (нижние
отделы)
28.
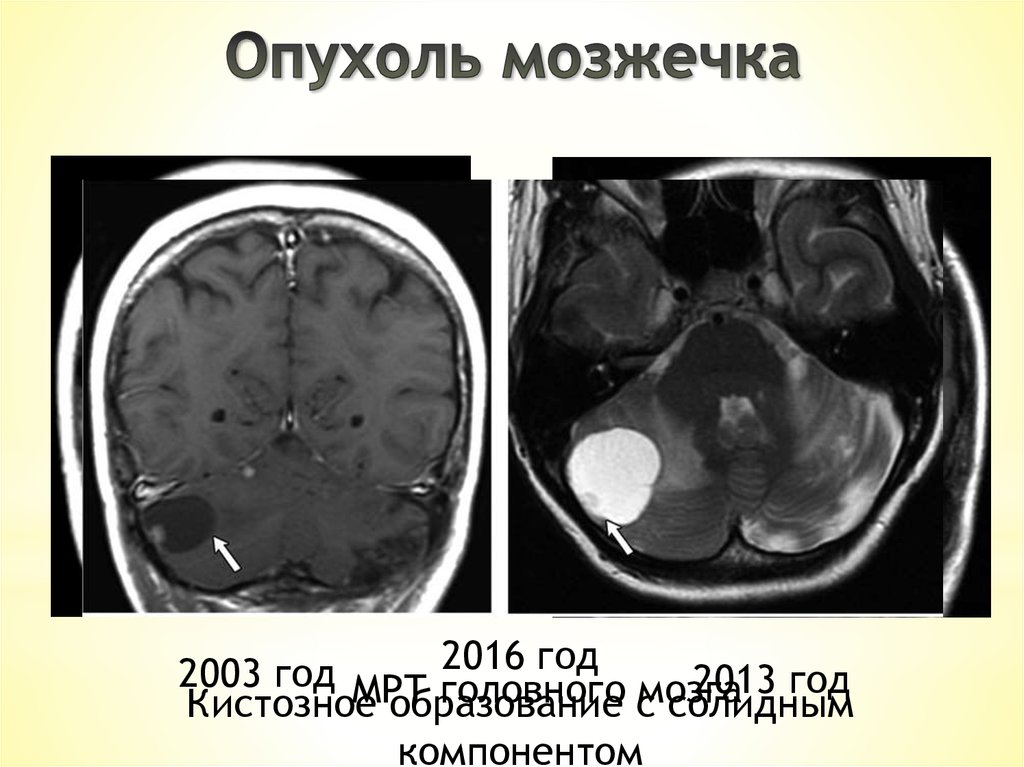
2016 год2003 год МРТ головного
2013 год
мозга
Кистозное образование с солидным
компонентом
29.
ГиперестезияСлабость
Гиперрефлексия
Боль
Сенситивная атаксия
Расстройства тазовых функций
Вегетативно-трофические нарушения
Двигательные нарушения
30.
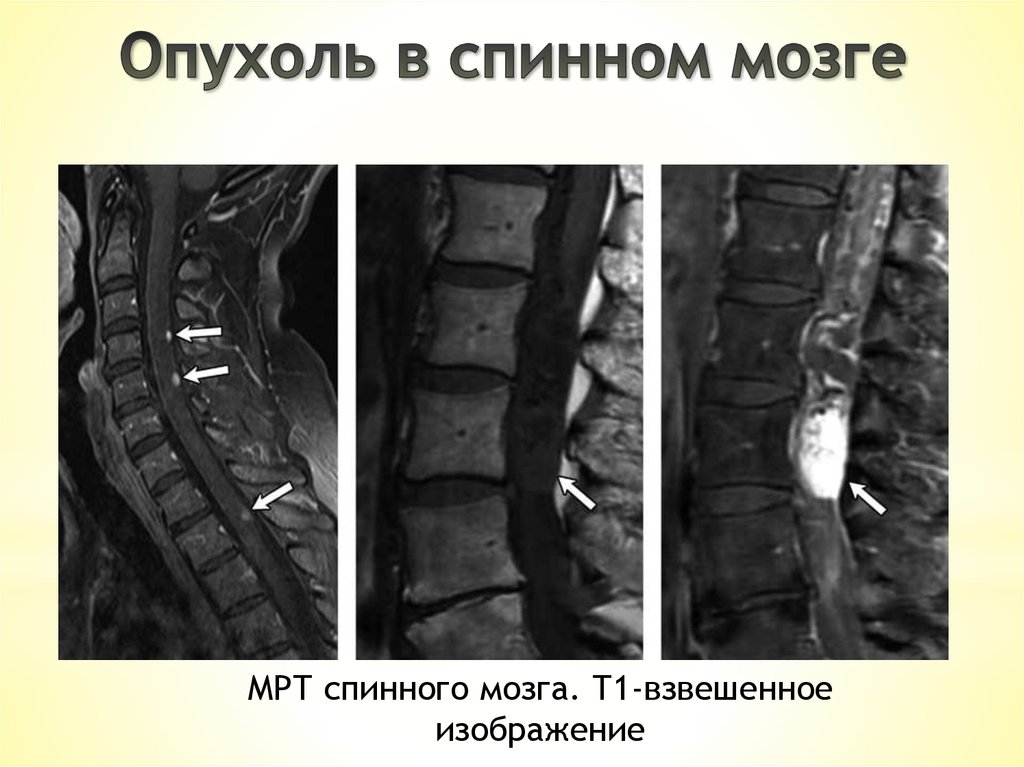
МРТ спинного мозга. Т1-взвешенноеизображение
31.
Средний мозгГлазодвигательные
расстройства
Птоз
Диплопия
Нарушение
конвергенции,
аккомодации
Синдромы Вебера,
Бенедикта, Клода
Мост
Парез взора в
сторону очага
Синдромы
Мийяра-Гюблера,
Фовилля
Атаксия
Вегетативные
расстройства
Продолговатый
мозг
Нарушение
дыхания
Расстройства
сердечнососудистой
деятельности
Синдромы
Джексона,
Шмидта
Бульбарный
паралич
32.
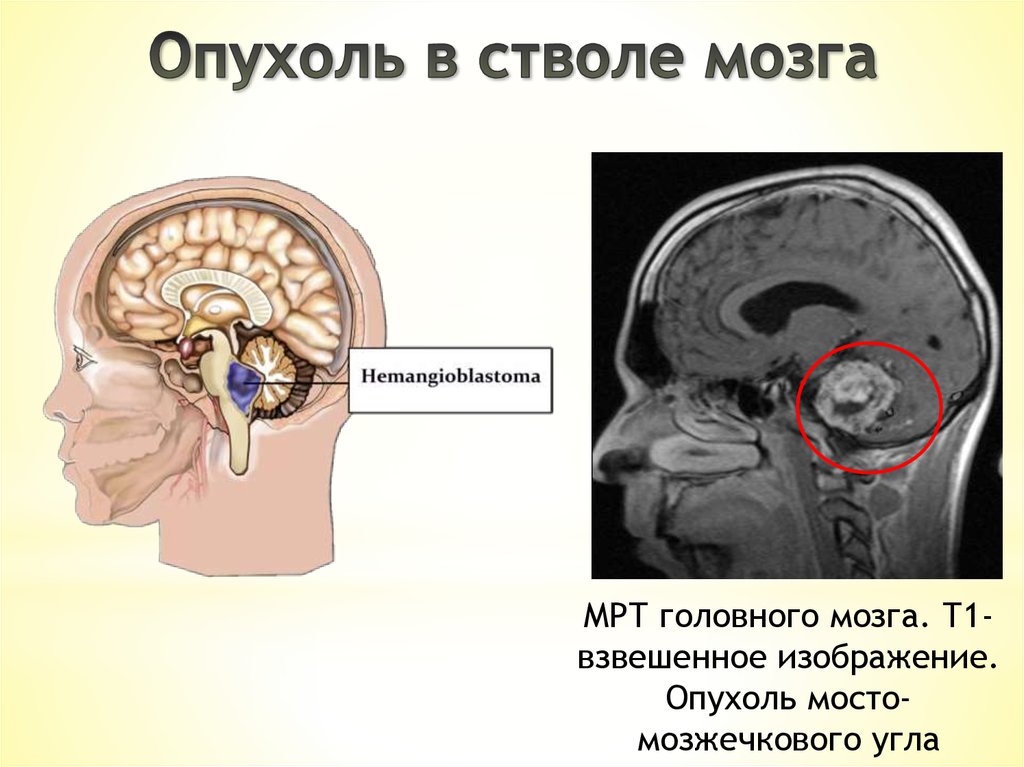
МРТ головного мозга. Т1взвешенное изображение.Опухоль мостомозжечкового угла
33.
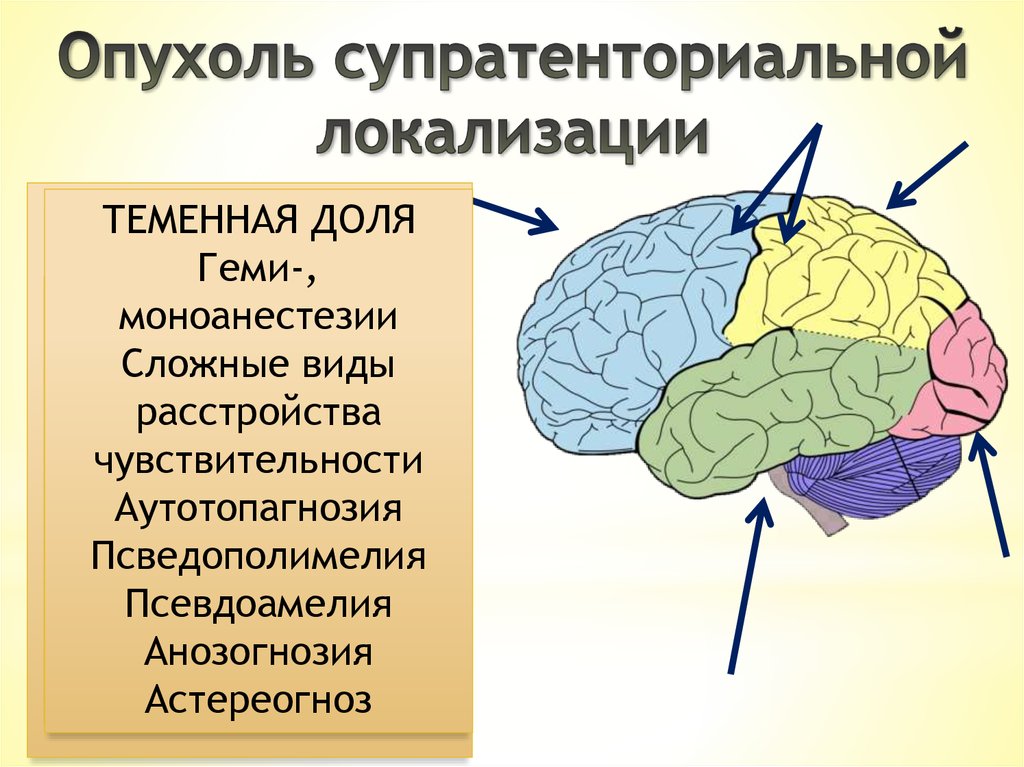
ПЕРЕДНЯЯИ ЗАДНЯЯ
ТЕМЕННАЯ
ДОЛЯ
ЦЕНТРАЛЬНАЯ
Геми-,
ЛОБНАЯ
ДОЛЯ
ВИСОЧНАЯ
ДОЛЯ
ЗАТЫЛОЧНАЯ
ДОЛЯ
ИЗВИЛИНА
моноанестезии
Астазия-абазия
Эпилептиформные
Гемианопсия
Джексоновские
Сложные
виды
Снижение
памяти,
припадки
Зрительная
агнозия
судорожные
приступы
расстройства
внимания
Гемианопсия
Зрительные
Сенсорные
чувствительности
Изменение
Сенсорная,
галлюцинации
джексоновские
Аутотопагнозия
поведения
амнестическая
Микро-,
макропсии
приступы
Псведополимелия
С-м
Фостераафазия
Моно-,
гемипарезы
Псевдоамелия
Кеннеди
Апраксия,
аграфия
Моторная
афазия
Анозогнозия
Нижний
парапарез
Астереогноз
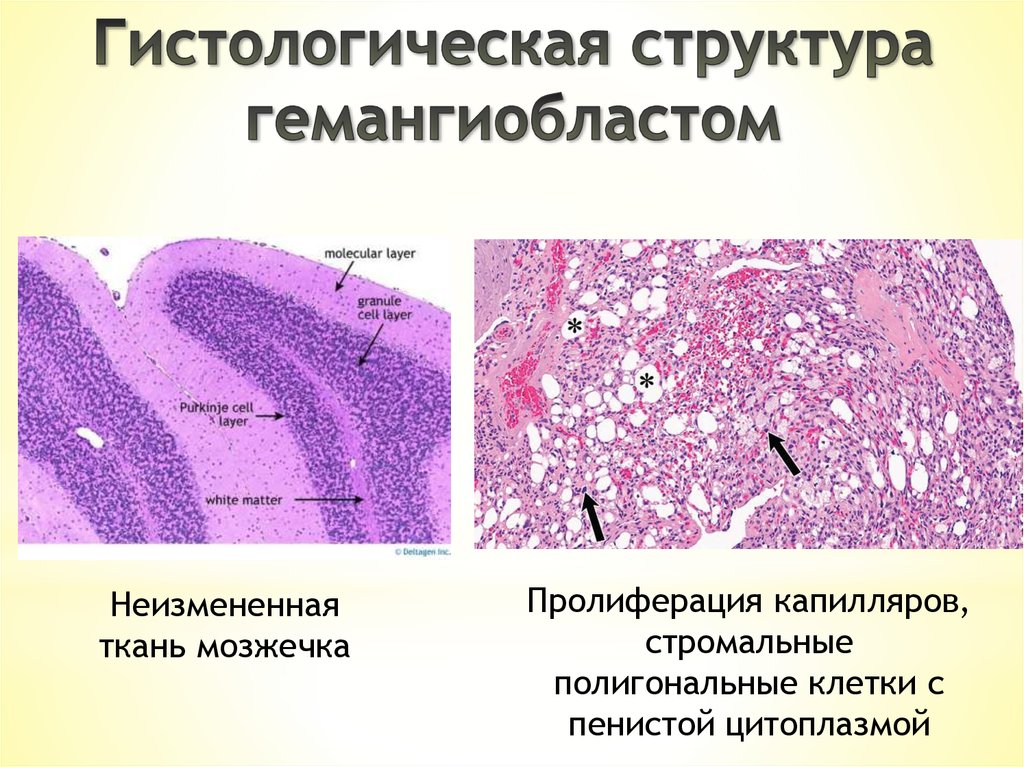
34.
Неизмененнаяткань мозжечка
Пролиферация капилляров,
стромальные
полигональные клетки с
пенистой цитоплазмой
35.
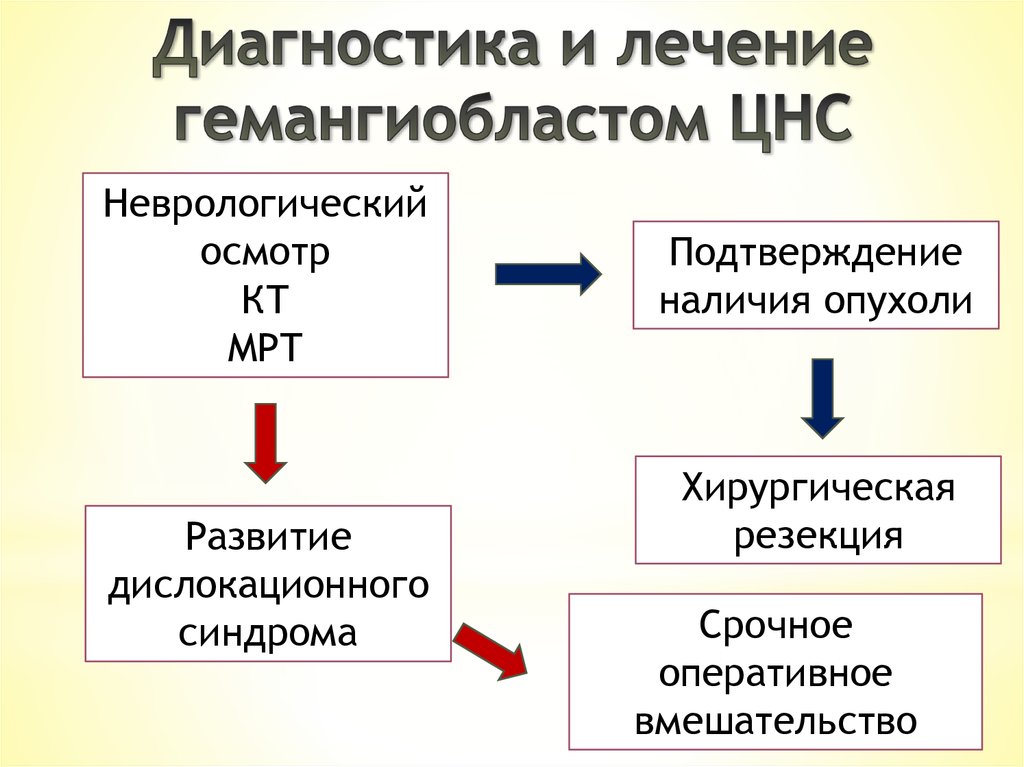
Неврологическийосмотр
КТ
МРТ
Развитие
дислокационного
синдрома
Подтверждение
наличия опухоли
Хирургическая
резекция
Срочное
оперативное
вмешательство
36.
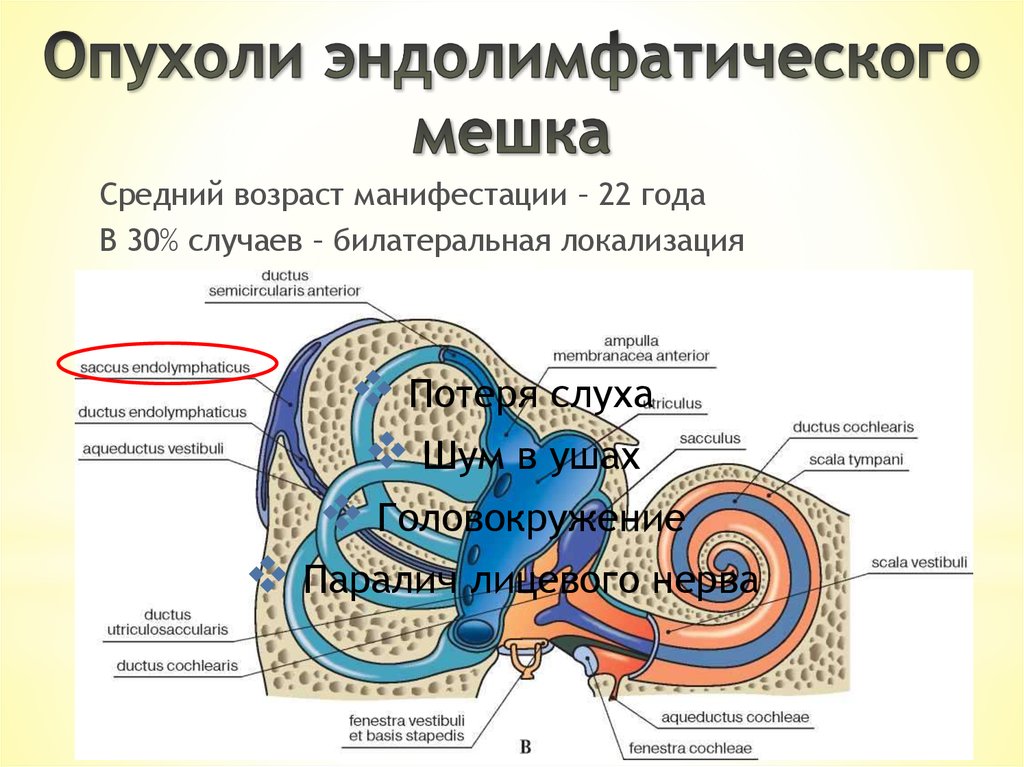
Средний возраст манифестации – 22 годаВ 30% случаев – билатеральная локализация
Потеря слуха
Шум в ушах
Головокружение
Паралич лицевого нерва
37.
КТМРТ
КТ. Массивная
инфильтрация. Картина
кости, «изъеденной
молью»
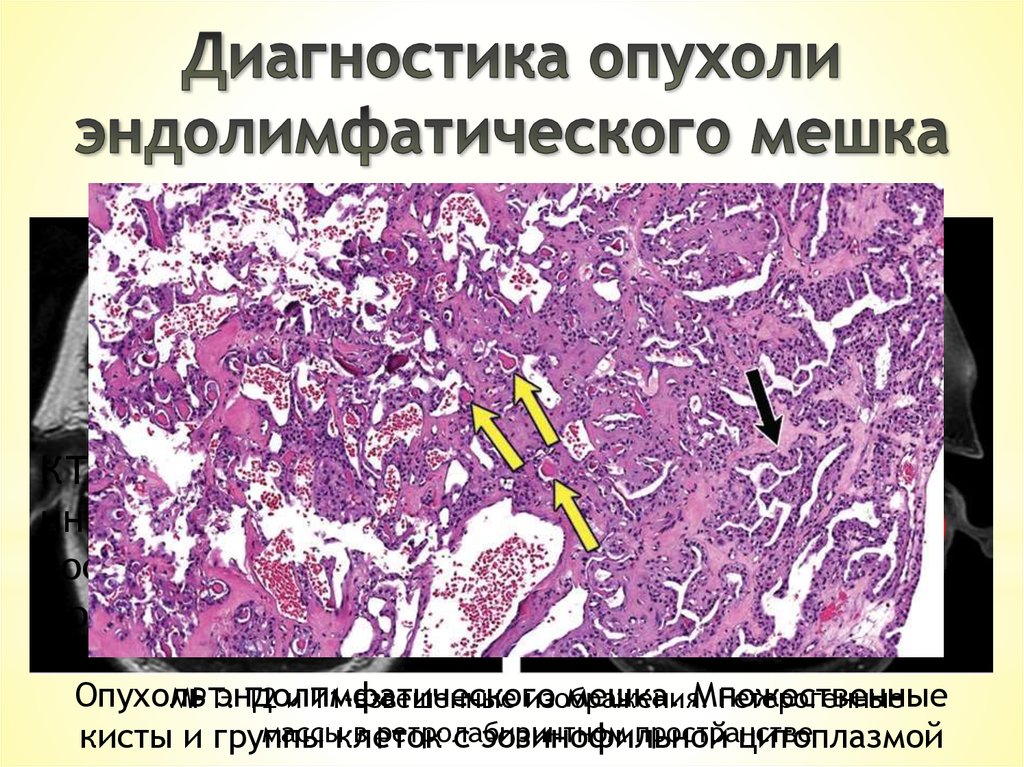
Опухоль
эндолимфатического
мешка. Множественные
МРТ.
Т2 и Т1-взвешенные изображения.
Гетерогенные
массыклеток
в ретролабиринтном
пространстве
кисты и группы
с эозинофильной
цитоплазмой
38.
Незамедлительноехирургическое лечение
39.
Манифестация более, чем у 2/3 пациентовСредний возраст – 39 лет
Кровь в моче
Потеря веса
Варикоцеле
40.
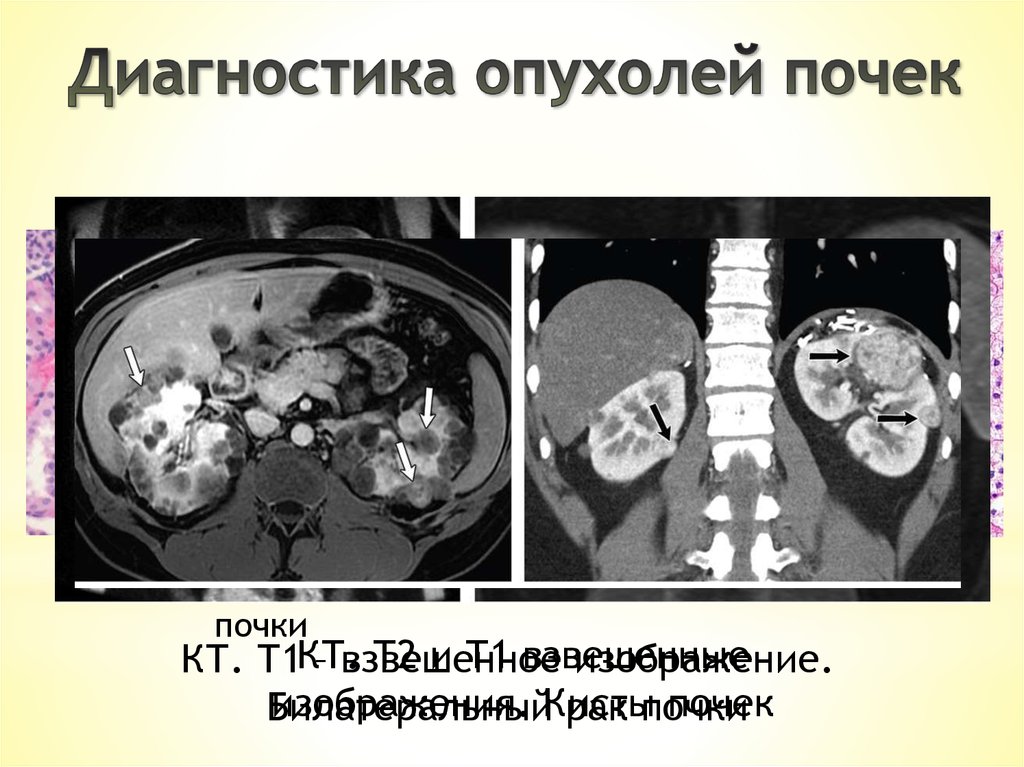
Ткань неизмененнойпочки
Почечно-клеточный рак
Т2 и Т1 взвешенные
КТ. Т1КТ.
– взвешенное
изображение.
изображения. Кисты
почек
Билатеральный
рак почки
41.
НефрэктомияРадиочастотная аблация
Постоянное наблюдение!
Мультитирозинкиназные ингибиторы
(сорафениб, сунитиниб, пазопаниб,
акситиниб)
42.
Простые кисты(42%)
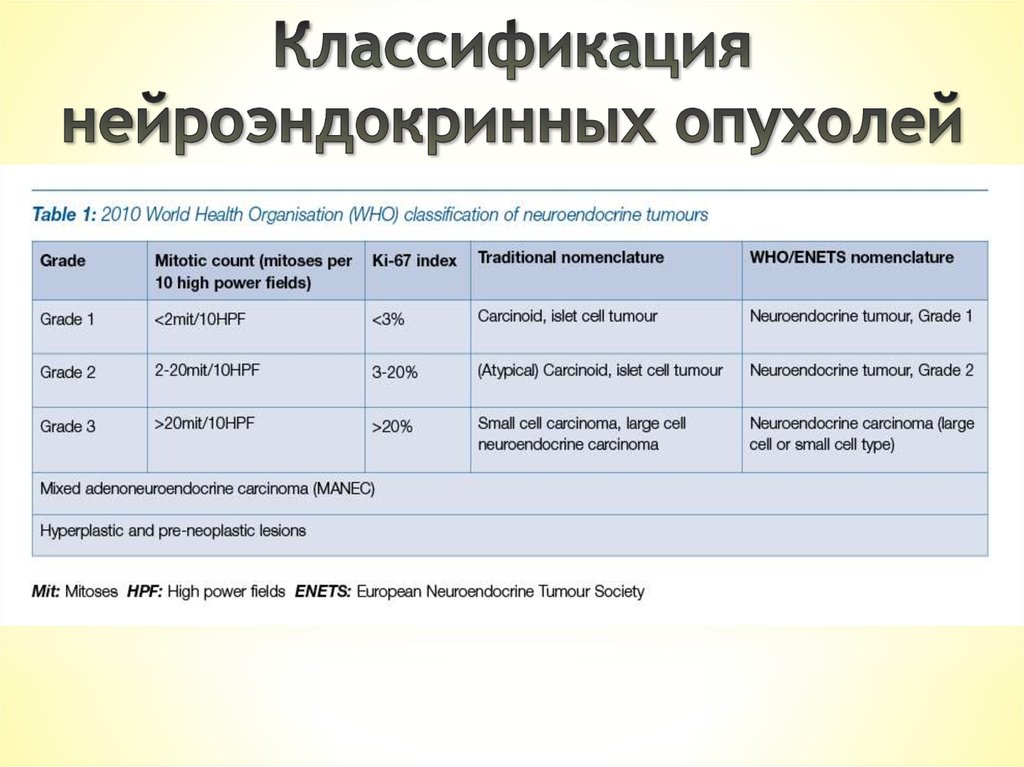
Нейроэндокринная
опухоль
(15%)
Серозная
цистаденома
(11%)
- бессимптомное течение
- неспецифическая боль в животе
- секреторная недостаточность поджелудочной
железы
-
сахарный диабет
Малигнизация в 8-13%
случаев
43.
44.
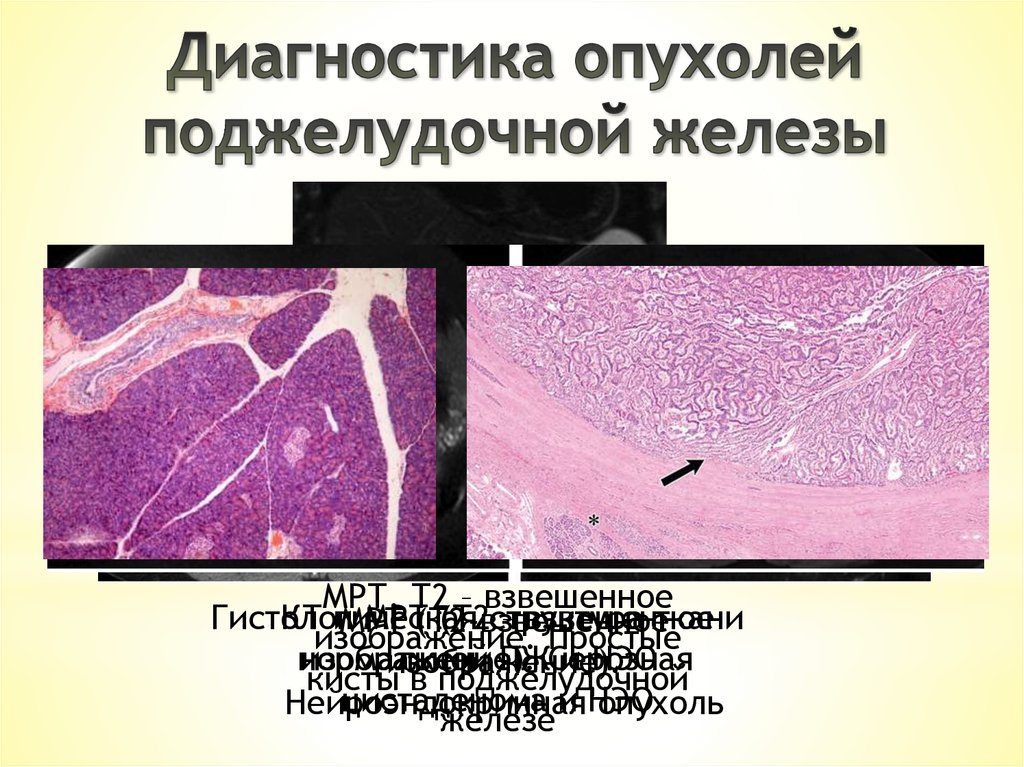
МРТ. Т2 – взвешенноеГистологическая
КТ иМРТ
МРТ(Т2-взвешенное
(Т2структура
– взвешенное
ткани
изображение. Простые
нормальной
изображение).
ПЖСерозная
и НЭО
изображение).
кисты в поджелудочной
цистаденома и НЭО
Нейроэндокринная
опухоль
железе
45.
46.
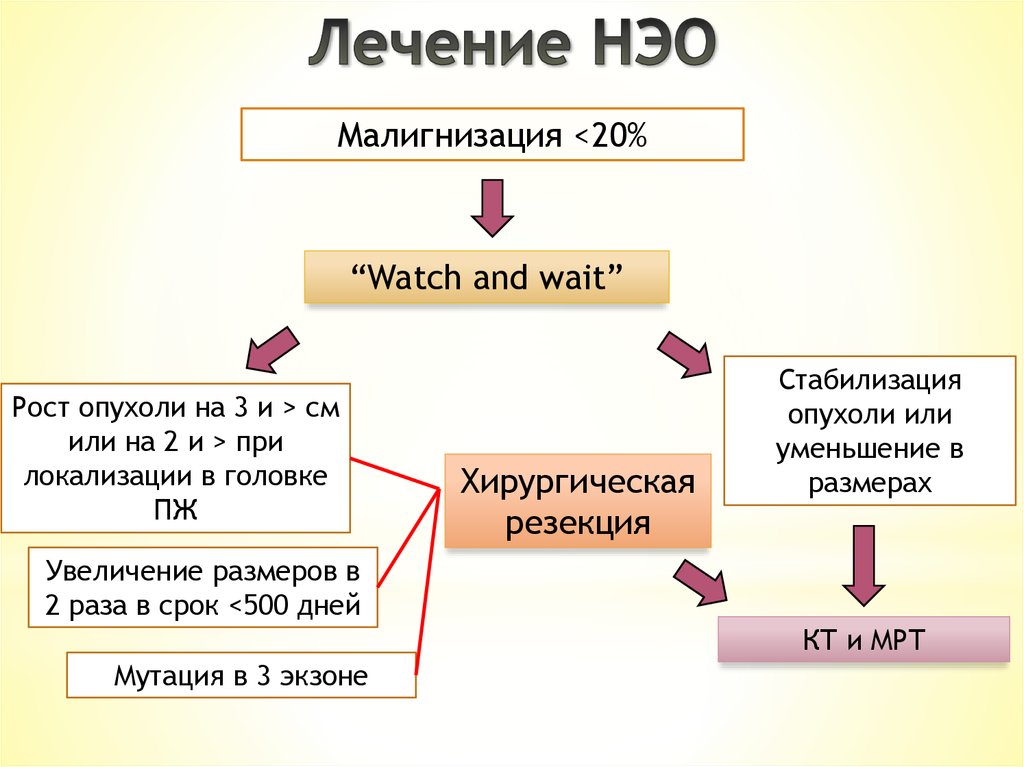
Малигнизация <20%“Watch and wait”
Рост опухоли на 3 и > см
или на 2 и > при
локализации в головке
ПЖ
Хирургическая
резекция
Стабилизация
опухоли или
уменьшение в
размерах
Увеличение размеров в
2 раза в срок <500 дней
КТ и МРТ
Мутация в 3 экзоне
47.
В 25-30% случаевСредний возраст манифестации – 27 лет
- Головные боли
- Повышенная потливость
- Тахикардия
- Артериальная гипертензия
- Гипертонические кризы
48.
- Определение уровня КА вплазме крови
- Суточный анализ мочи
- Анализ трехчасовой порции
мочи
- Уровень метанефрина в
плазме крови
- Уровень метанефрина
в моче
Адреналин: 10 - 85 пг/мл.
Норадреналин: 95 - 450
пг/мл.
Дофамин: 10 - 100 пг/мл.
Норма катехоламинов:
200 мкг/дл
Метанефрин свыше 2-3690 пг/мл.
Норметанефрин свыше 5-3814 пг/мл
Метанефрин свыше 345 мкг/сут.
Норметанефрин свыше 440 мкг/сут
49.
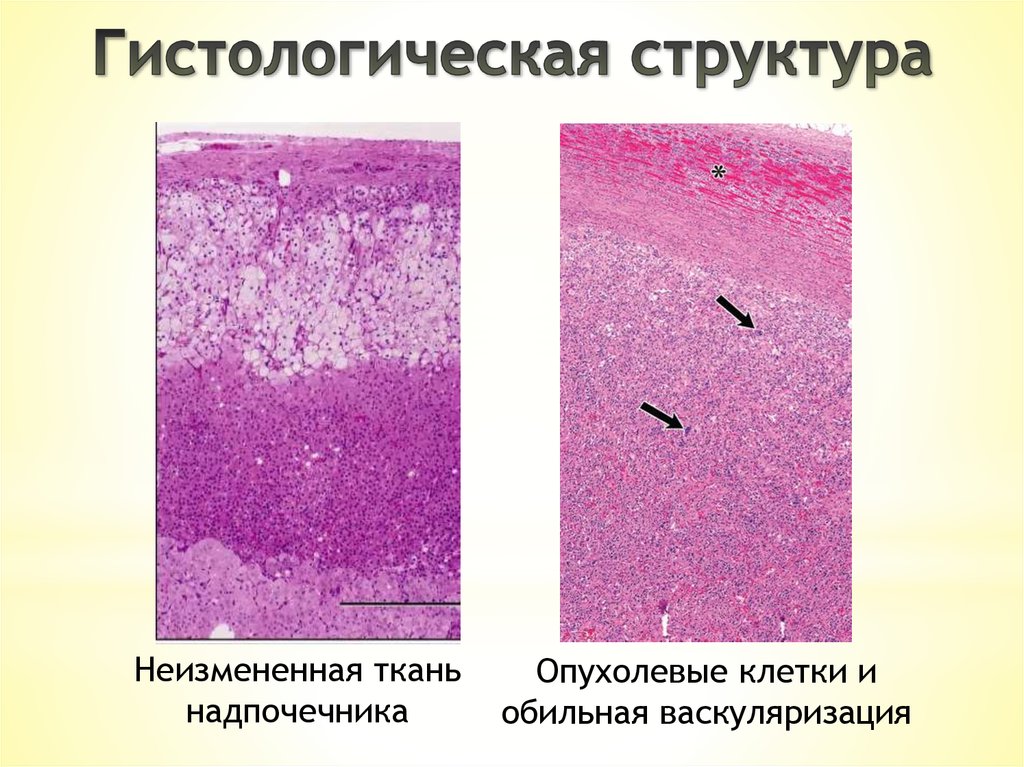
Неизмененная тканьнадпочечника
Опухолевые клетки и
обильная васкуляризация
50.
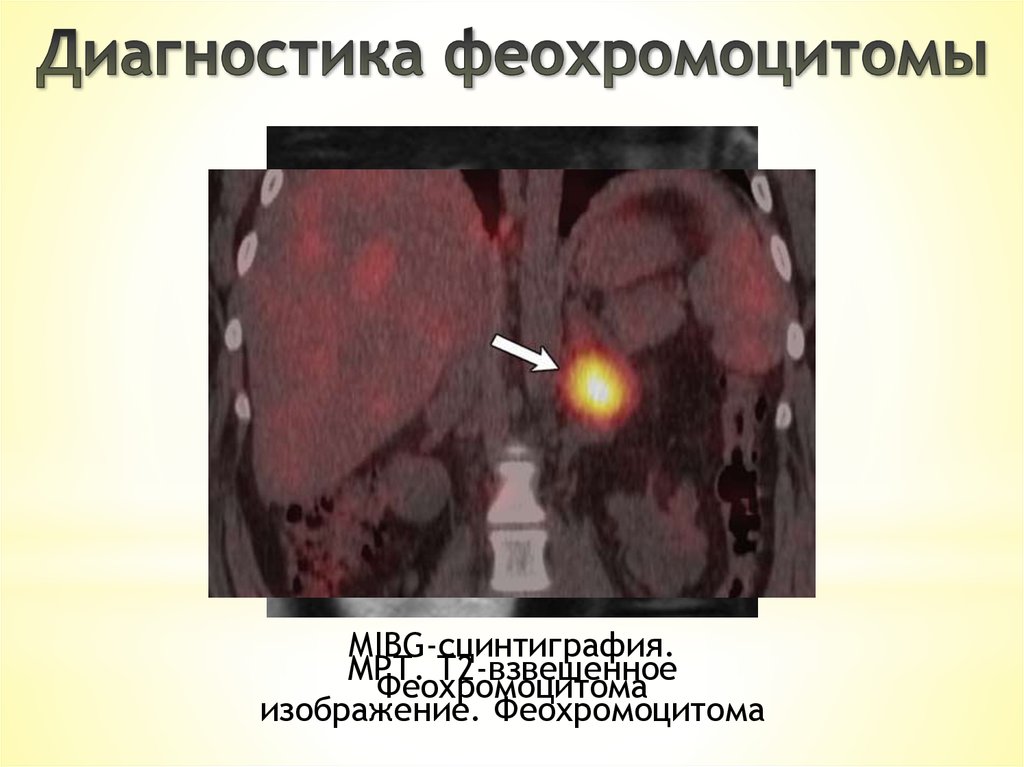
MIBG-сцинтиграфия.МРТ. Т2-взвешенное
Феохромоцитома
изображение. Феохромоцитома
51.
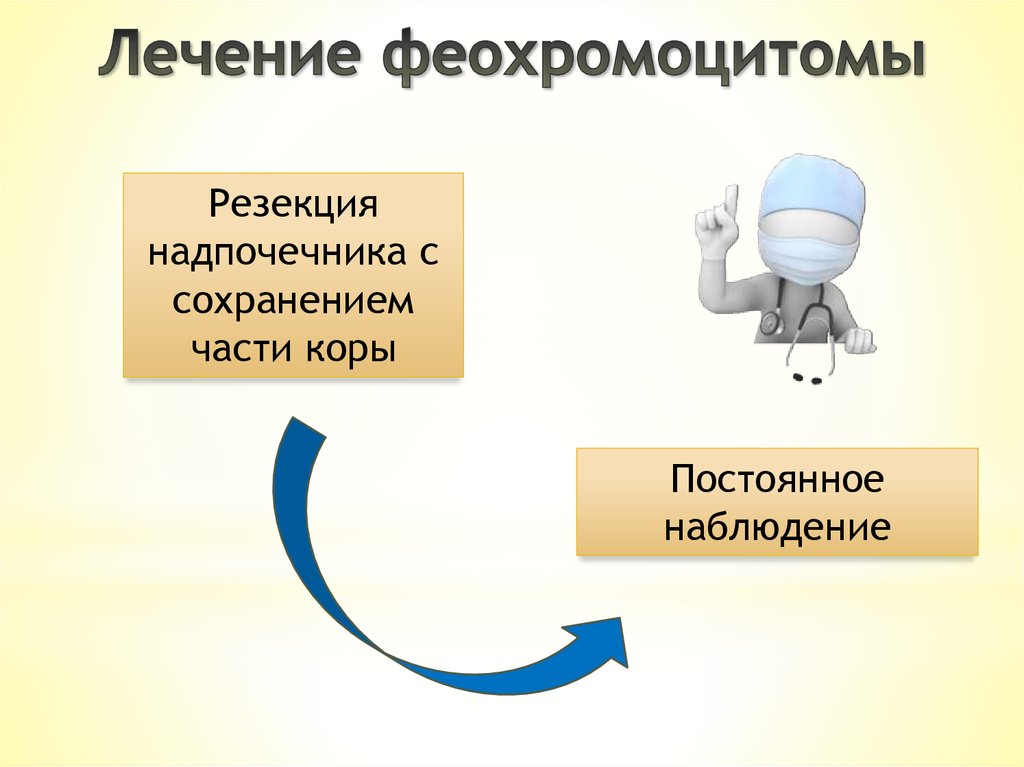
Резекциянадпочечника с
сохранением
части коры
Постоянное
наблюдение
52.
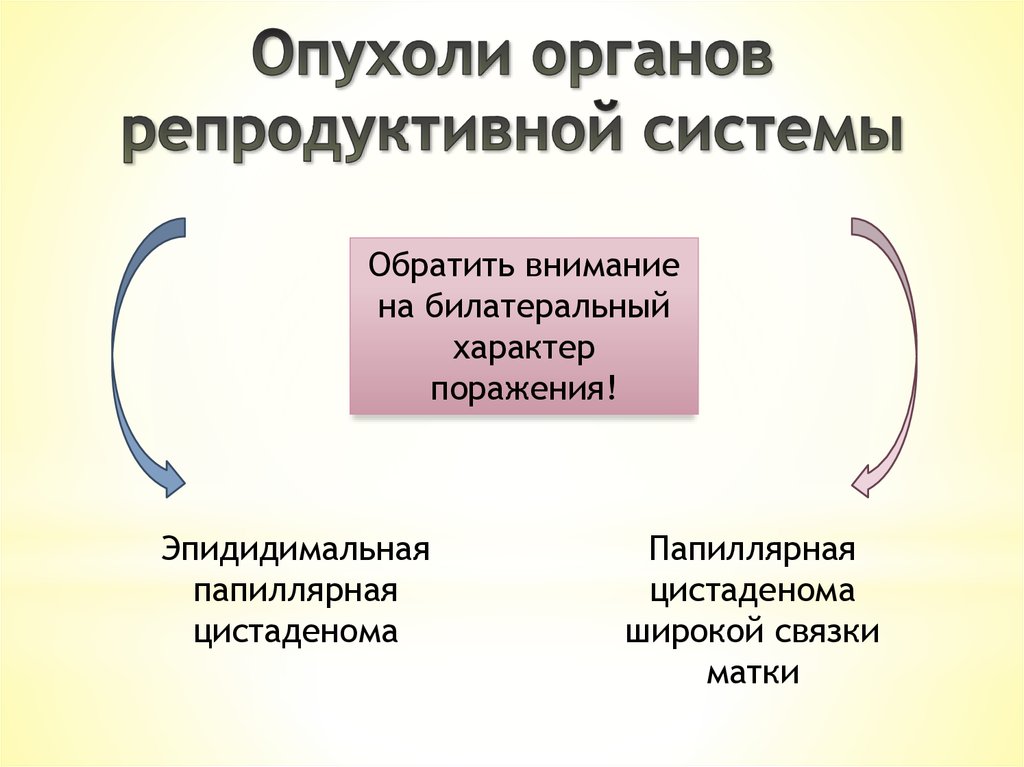
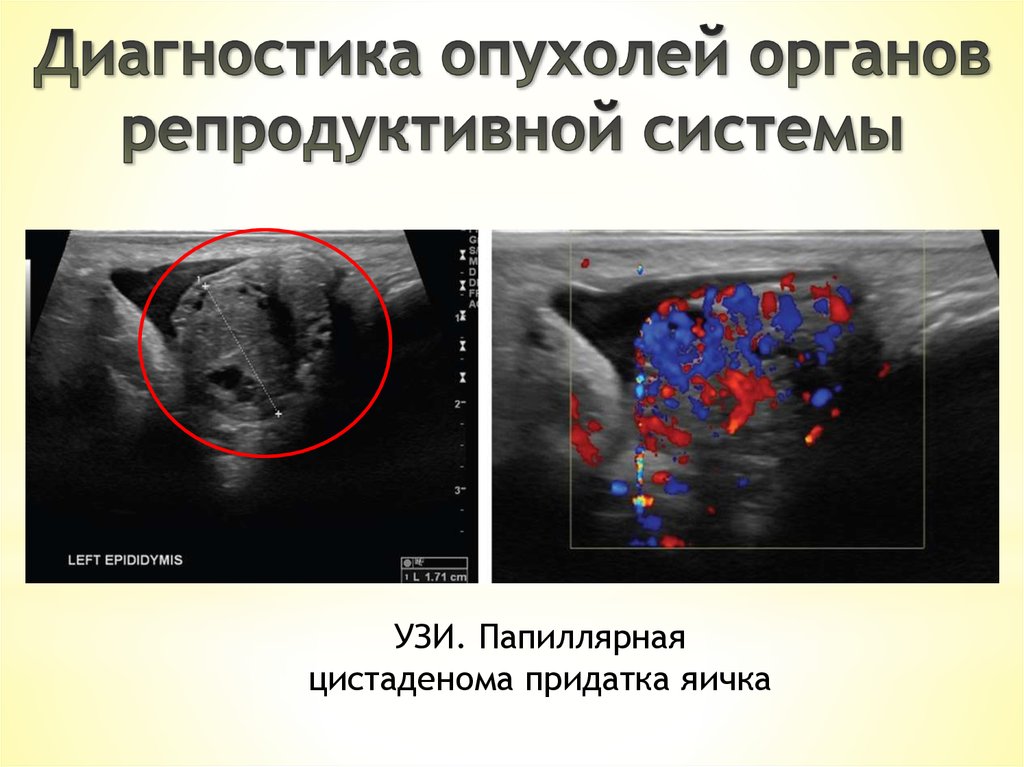
Обратить вниманиена билатеральный
характер
поражения!
Эпидидимальная
папиллярная
цистаденома
Папиллярная
цистаденома
широкой связки
матки
53.
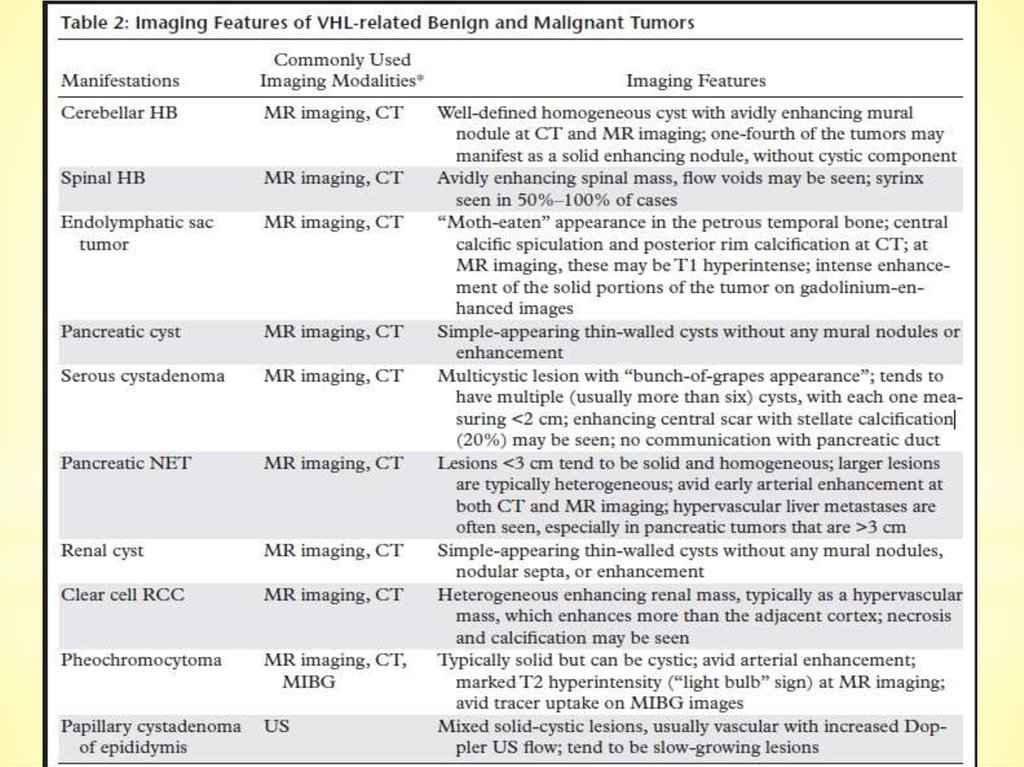
УЗИ. Папиллярнаяцистаденома придатка яичка
54.
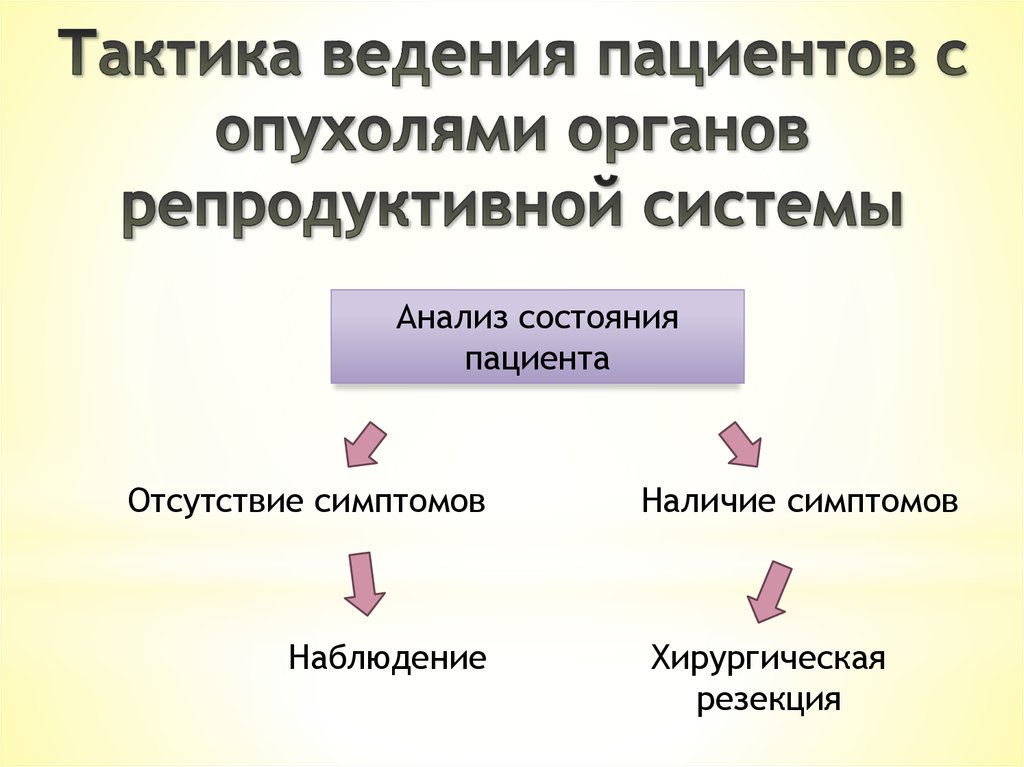
Анализ состоянияпациента
Отсутствие симптомов
Наблюдение
Наличие симптомов
Хирургическая
резекция
55.
56.
57.
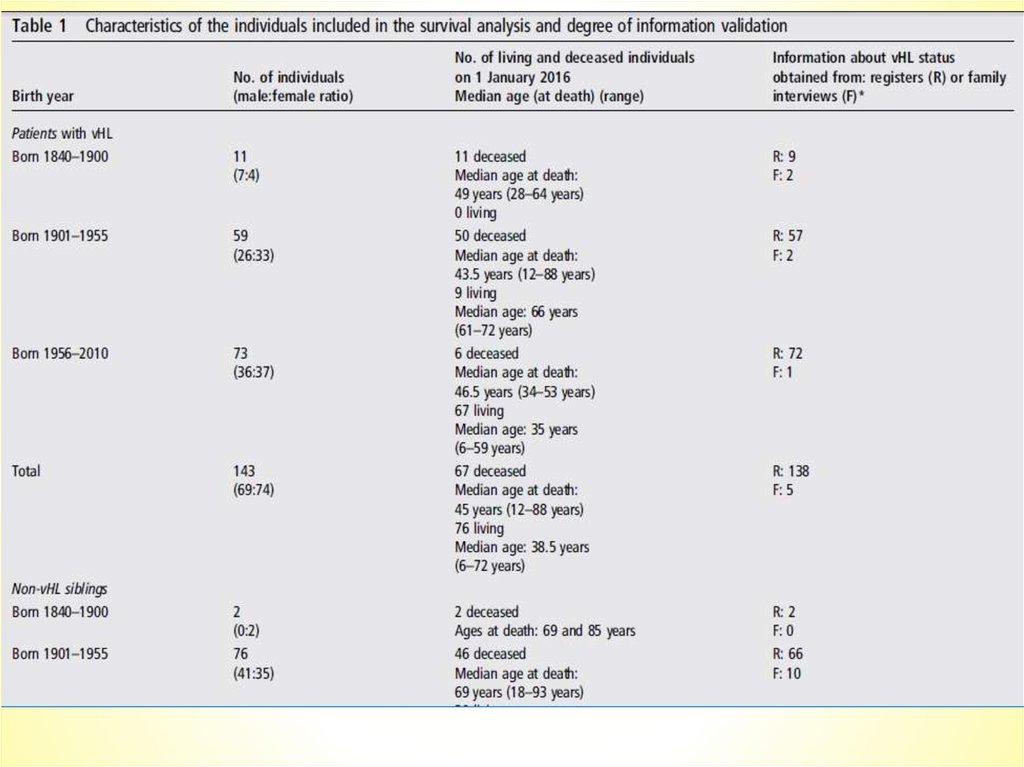
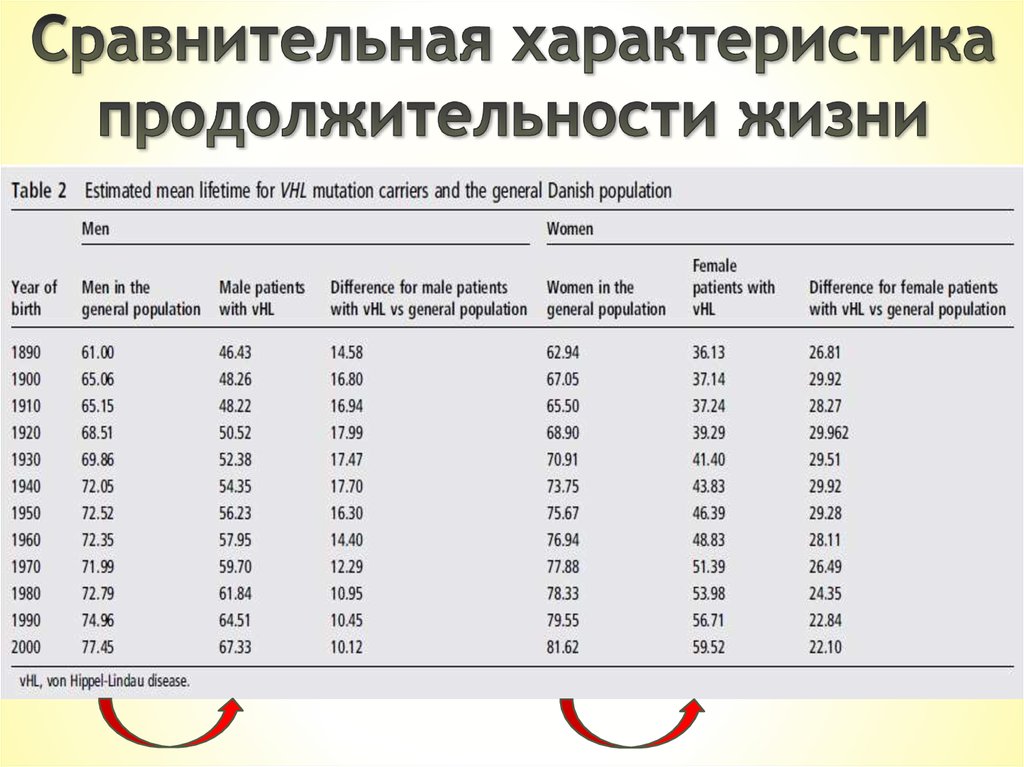
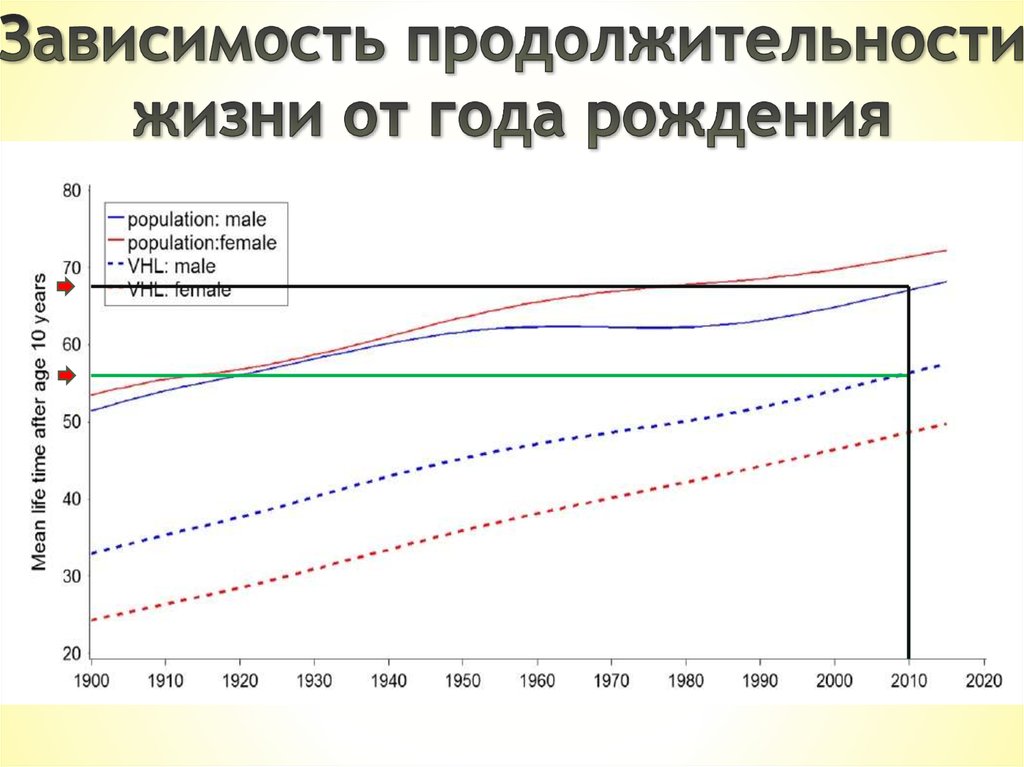
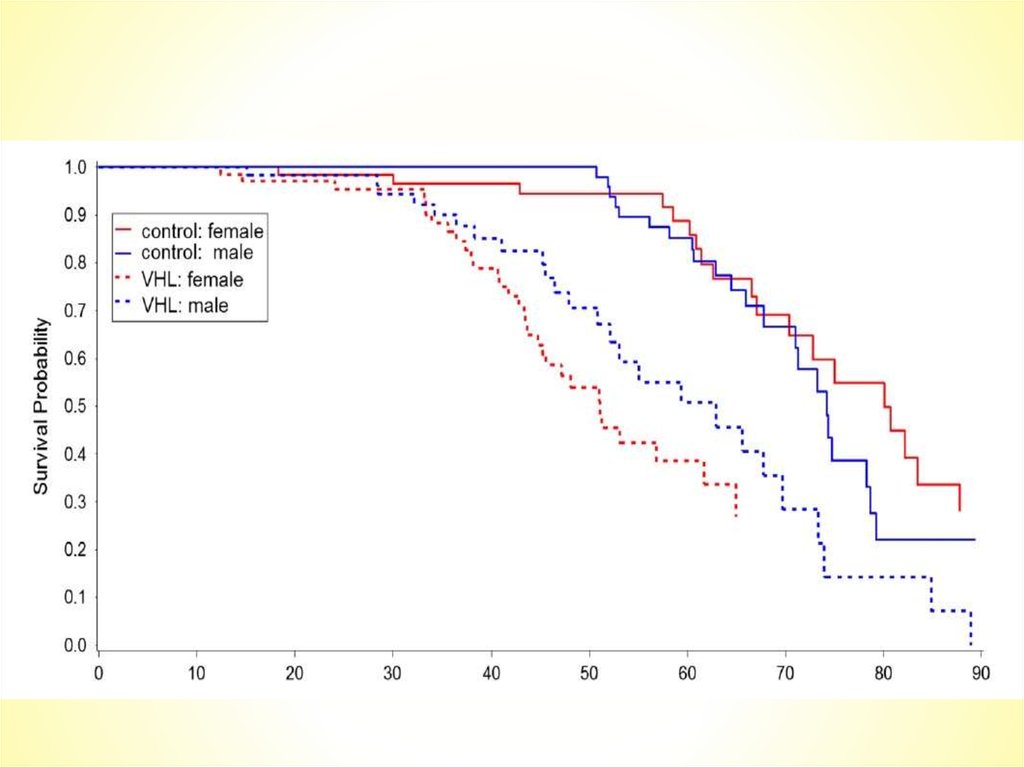
143 пациентас vHL
1841
137 сиблингов
без vHL
2010
58.
наличие герминальной мутации в генеVHL
клинические признаки vHL
облигатные носители мутаций в гене
vHL без клинических проявлений
59.
60.
61.
62.
63.
64.
ХирургОфтальмолог
Эндокринолог
Пациент
с БГЛ
Невролог
Онколог
Гастроэнтеролог
Уролог
65.
Болезнь Гиппеля-Линдау – редкое, но серьезноезаболевание, которое требует настороженности
врачей разных специальностей и внимательного
отношения к пациенту
Постоянное наблюдение за пациентами с
данным заболеванием – основополагающий
фактор, влияющий на качество и
продолжительность жизни
Знание спектра опухолей и характерных для них клинических
признаков позволяет предположить наличие данного
заболевания и своевременно поставить диагноз
В связи с отсутствием этиопатогенетического лечения может
быть рассмотрен вариант использования мультитирозинкиназных
ингибиторов и пропранолола вследствие имеющихся данных об
их успешном применении
66.
Von Hippel Lindau Syndrome. Magui I.Mikhail, Achint K.SinghThe HIF and other quandaries in VHL disease. D.Tarade and M
Ohh
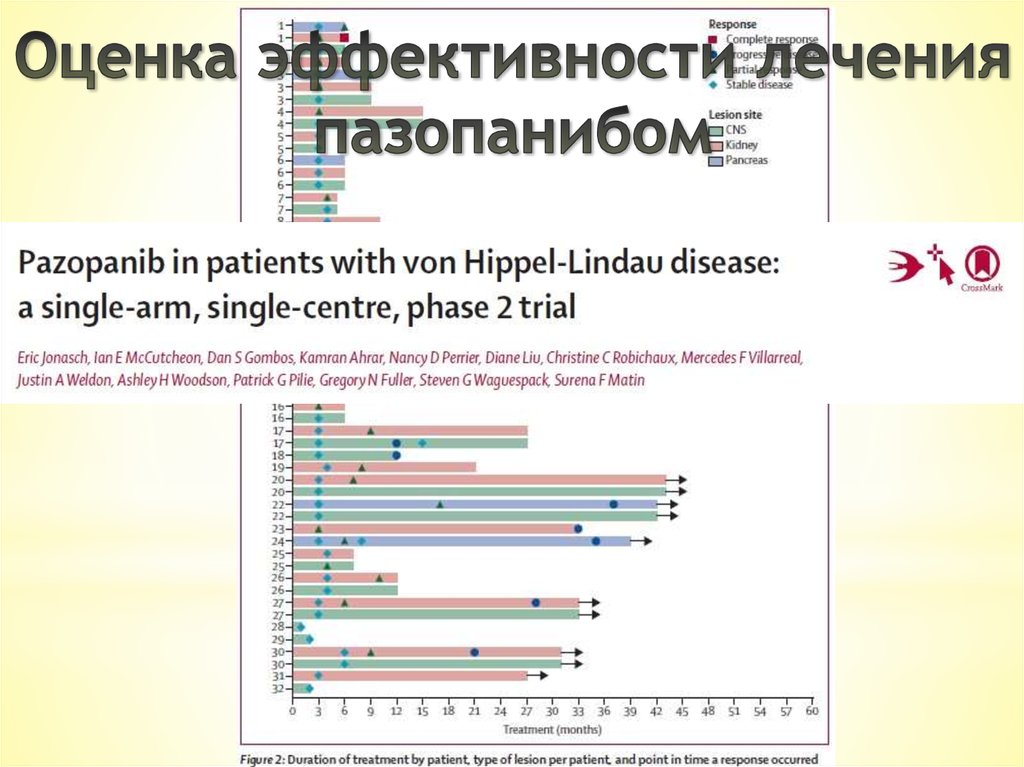
The first prospective trial for von Hippel-Lindau disease:
pazopanib. Rachel H Giles, Sven Gläsker
Survival and causes of death in patients with von Hippel-
Lindau disease. Marie Louise Mølgaard Binderup, Annette Møller
Jensen, Esben Budtz-Jørgensen,Marie Luise Bisgaard
https://ghr.nlm.nih.gov/condition/von-hippel-lindausyndrome
A Comprehensive Study of the VHL-R200W Chuvash
Polycythemia Mutation Reveals a Gradual Dysregulation of the
Hypoxia Pathway in Oncogenesis. Betty Gardie et al.
67.
Tumors in von Hippel-Lindau Syndrome: From Head to ToeComprehensive State-of-the-Art Review. Ganeshan D et al.Pazopanib in patients with von Hippel-Lindau disease: a
single-arm, single-centre, phase 2 trial. Eric Jonasch et al.
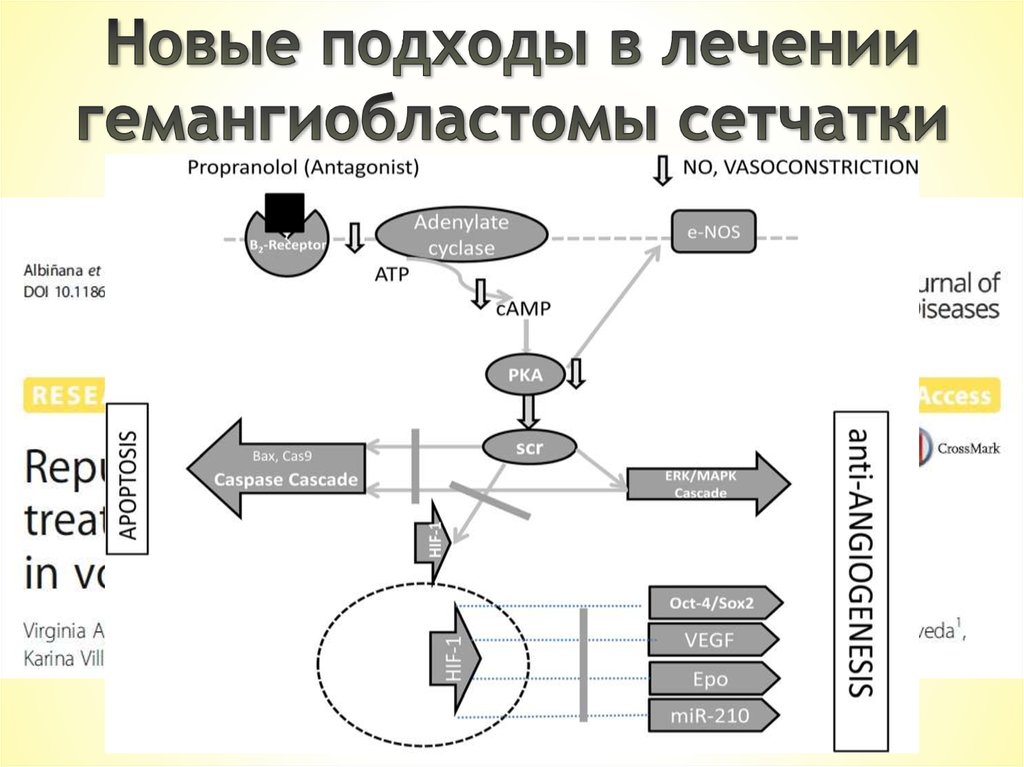
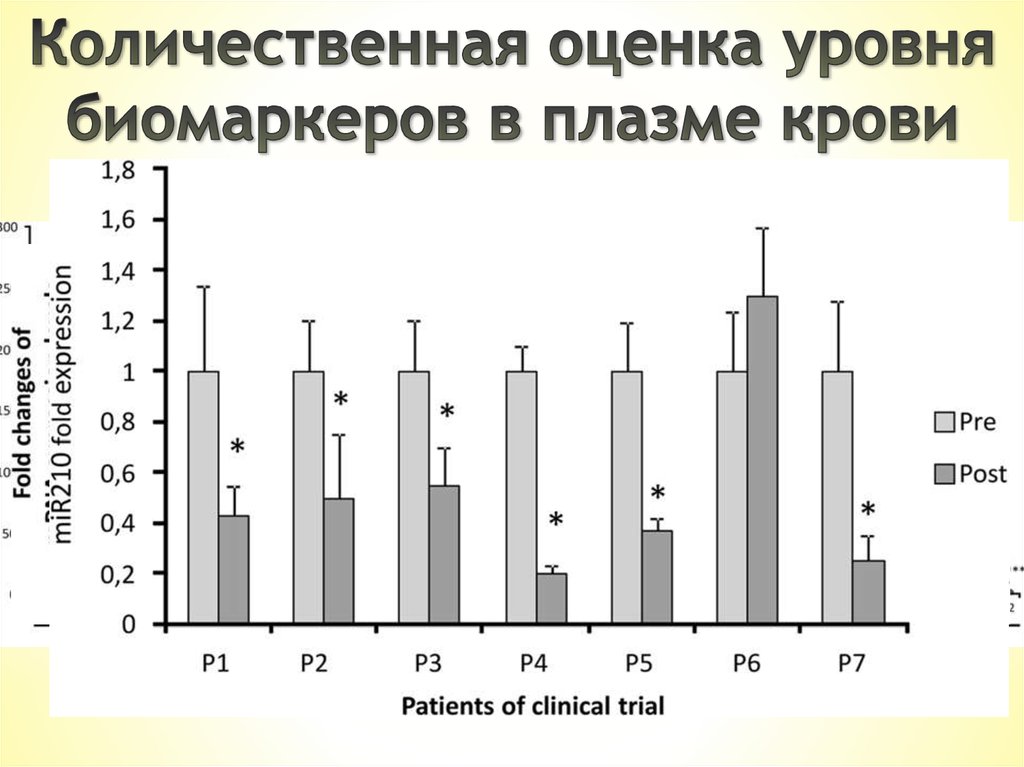
Repurposing propranolol as a drug for the treatment of retinal
haemangioblastomas in von Hippel-Lindau disease. Virginia
Albinana et al.
Neurological Management of Von Hippel-Lindau Disease. Trent
S. Hodgson, MD et al.























 medicine
medicine








