Similar presentations:
Острая почечная недостаточность. Причины. Клинические проявления
1. ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ. ПРИЧИНЫ. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. ПРИНЦИПЫ ЛЕЧЕНИЯ И УХОДА. ОСОБЕННОСТИ ДИЕТОТЕРАПИИ.
ЛекцияСоставитель: Лебедева О,Д.
2. Острая почечная недостаточность (ОПН)
- это внезапно наступившее потенциально обратимоезначительное снижение или полное прекращение всех
(секреторной, выделительной и фильтрационной)
функций почек.
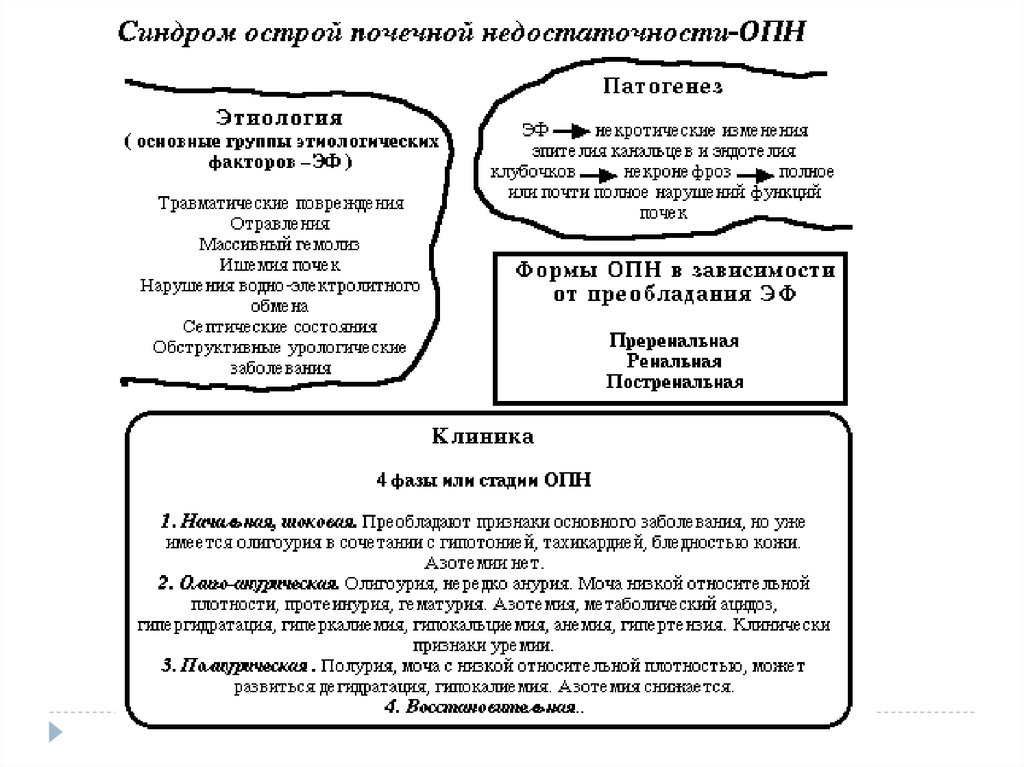
3. Этиология ОПН
1.Внепочечные (экстраренальные) причины приводят куменьшению ОЦК и резкому снижению почечного
кровотока, что может вызвать необратимую гибель клеток
почечной ткани.
- Тяжелые обширные операции, особенно у ослабленных
больных или у пациентов пожилого возраста;
-травмы, сопровождающиеся болевым шоком и
гиповолемией;
- сепсис;
-массивная гемотрансфузия;
-обширные ожоги;
- неукротимая рвота;
- бесконтрольный прием мочегонных препаратов;
- тампонада сердца.
4.
5. Этиология ОПН
2.Почечные (ренальные) причины включают ишемические и токсическиепоражения почечной ткани, острое воспаление паренхимы почек или
поражение сосудов почек, которые вызывают некроз почечной ткани.
К почечным причинам ОПН относятся:
острый гломерулонефрит;
острый канальцевый некроз;
ревматические поражения почек;
болезни крови;
отравление солями ртути, меди, кадмия, ядовитыми грибами,
органическими удобрениями;
злокачественная артериальная гипертензия;
волчаночный нефрит;
бесконтрольный прием препаратов из группы сульфаниламидов,
противоопухолевых препаратов, аминогликозидов, НПВП.
6. Этиология ОПН
3.Подпочечные (постренальные) причины связаны снарушением оттока мочи, что приводит к накоплению
мочи в чашечно-лоханочной системе, отеку и некрозу
клеток почечной ткани.
К почечным причинам ОПН относятся:
двухсторонняя обструкция мочеточников
конкрементами, сгустком крови;
ретрит и периуретрит;
опухоли мочеточников, простаты, мочевого пузыря;
длительное сдавление мочеточников при травме,
оперативных вмешательствах на органах брюшной
полости.
7. Факторы риска развития ОПН
Наличие заболеваний почек или печени, таких какнефротический синдром или цирроз печени.
Диабет.
Сердечная недостаточность.
Высокое артериальное
давление.
Ожирение.
8. Факторы риска развития ОПН
группу риска входят люди, которые перенеслиоперацию на сердце, хирургию брюшной полости, или
пересадку костного мозга.
9. В течении ОПН выделяют несколько стадий:
I стадия (начальная) характеризуется симптоматикойосновного заболевания, приведшего к ОПН (шок,
кровопотеря, отравление).
Специфические симптомы на этой стадии отсутствуют.
10. II стадия ОПН (олигоанурическая)
проявляется резким уменьшением количествавыделяемой мочи. Если в сутки выделяется 300-500
мл мочи, то говорят об олигурии.
При анурии объем мочи составляет не более 50 мл.
В этот период в крови накапливаются конечные
продукты метаболизма, основную часть которых
составляют азотистые шлаки. Так как почки перестают
выполнять свои функции, нарушаются водноэлектролитный баланс и кислотно-щелочное
равновесие.
Развивается метаболический ацидоз (закисление
крови).
11. II стадия ОПН (олигоанурическая)
В результате перечисленных процессов возникаютследующие симптомы ОПН:
потеря аппетита;
тошнота и рвота;
периферические отеки;
нервно-психические нарушения (головная боль,
сонливость, спутанность сознания кома);
нарушение сердечного ритма, обусловленное
повышением содержания в крови магния и калия.
12. III стадия ОПН
Постепенное восстановление диуреза.Протекает в две фазы.
В первой фазе суточное количество мочи не превышает 400 мл
(начальный диурез).
Фаза полиурии, когда в сутки может выделяться до 2 л и более
мочи. Такое количество выделяемой жидкости говорит о
восстановлении клубочковой функции почек, в то время как
патологические изменения канальцевого эпителия сохраняются.
В полиурический период моча имеет низкую относительную
плотность, в осадке содержится много белка и эритроцитов.
Из крови постепенно удаляются продукты азотистого обмена,
нормализуется содержание калия.
При длительном течении этой стадии гиперкалиемия может
смениться гипокалиемией, что тоже приводит к аритмии.
Стадия восстановления диуреза длится около 10-12 дней.
13. IV стадия , или период выздоровления
характеризуется восстановлением нормальногосуточного объема мочи, кислотно-щелочного и водноэлектролитного баланса организма. Эта стадия
протекает длительно, иногда до 1 года и более. В
некоторых случаях острая почечная недостаточность
может перейти в хроническую.
14.
15. Лабораторные исследования Общий анализ крови:
во всех периодах ОПН наблюдается анемия, волигоанурической стадии возможны лейкоцитоз и
лимфопения.
Уменьшается гематокрит (отношение клеточных
элементов к плазме), что говорит об увеличении ОЦК
(гипергидратации).
16. Общий анализ мочи
снижение удельного веса менее 1012, наличиегиалиновых и зернистых цилиндров, эритроцитов,
лейкоцитов – при пост- и преренальной ОПН.
Эозинофилы в моче присутствуют при остром
нефрите.
Наличие пигментных цилиндров и множества
эпителиальных клеток характерно для острого
канальцевого некроза.
17. Бактериологическое исследование мочи
для диагностики острых воспалительных заболеванийпочек.
18. Биохимический анализ крови
Увеличение уровня мочевины (более 6,6 ммоль/л) икреатинина (более 145 мкмоль/л); гиперкалиемия,
гипонатриемия, гиперфосфатемия, гипокальциемия.
В фазу полиурии может развиваться гипокалиемия и
гиперкальциемия. рН крови менее 7,35
свидетельствует о метаболическом ацидозе.
19. Инструментальные исследования
ЭКГ: нарушения ритма и сердечной проводимости.Рентгенография органов грудной клетки: скопление
жидкости в плевральных полостях, отек легких.
Ангиография: для исключения сосудистых причин ОПН
(стеноза почечной артерии, расслаивающей аневризмы
брюшной аорты, восходящего тромбоза нижней полой
вены).
УЗИ почек, брюшной полости: увеличение объема почек,
наличие конкрементов в почечных лоханках или
мочевыводящих путях, диагностика различных опухолей.
Радиоизотопное сканирование почек: оценка почечной
перфузии, диагностика обструктивной патологии.
Компьютерная и магнитно-резонансная томография.
биопсия почек.
20. Принципы лечения
Больные подлежат обязательной госпитализации.21. Принципы лечения
Исключение причин, приведших к острой почечнойнедостаточности – прекращение приема лекарств,
лечение инфекционного заболевания, удаления яда.
22. Принципы лечения
Фуросемид в/в в сочетании с маннитоломДопамин.
23. Принципы лечения
Инфузионная терапия глюкозо-солевыми растворами(изотонический раствор натрия хлорида, раствор
глюкозы).
24. Коррекция анемии:
переливание эритроцитарной массы.25. Плазмаферез
удаляемую плазму замещают свежезамороженнойплазмой, раствором альбумина.
26. Гемодиализ или перитонеальный диализ:
показания – содержание мочевины в плазме более 24ммоль/л, калия более 7 ммоль/л, уремическая
интоксикация (заторможенность, тошнота, рвота).
Противопоказания – геморрагический синдром, шок,
только что произведенная операция на органах брюшной
полости.
При невозможности проведения диализа – промывание
желудка и кишечника большим количеством слабого
раствора натрия гидрокарбоната (по 10 л раствора 2 раза в
сутки) с помощью специальных двухканальных зондов и
сифонных клизм.
27.
28. Профилактика
Контролирование приема препаратов.лечение таких хронических заболеваний как:
пиелонефрит, гломерулонефрит, мочекаменная
болезнь.

























 medicine
medicine