Similar presentations:
МРТ злокачественных опухолей головного мозга (часть 2)
1. МРТ злокачественных опухолей головного мозга
мск 2018ФГБОУ ВО СибГМУ Минздрава России
Выполнил: студент МБФ группа 4301
Горянова А.М.
2.
• Первая классификация нейроэпителиальных опухолейпринадлежит О. Bailey и Н. Cushing (1926). Она основывается
на гистологическом сходстве, которое наблюдается между
некоторыми видами клеток нервной системы,
развивающихся в течение нормального онтогенеза, и
клетками опухолей.
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная томография в
нейрохирургии, 1997.
3.
• Самую большую группу среди нейроэпителиальных опухолейсоставляют первичные глиомы мозга. В зависимости от
гистологического типа глиальных клеток, составляющих основу
опухоли, выделяют следующие типы глиом:
• Астроцитома (АСЦ);
• Оленгодендромиома (ОДГ);
• Эпендимома (ЭП);
• К последнему типу относятся также опухоли сосудистого сплетения,
которые содержат модифицированные эпендимарные клетки, и их
опухолевый рост имеет много общих черт с другими глиомами.
Нейроэпителиальные
опухоли
Другие
опухоли
ГМ
Bourgouin P.M., Tampieri D., Grahovac S.Z. et al. CT and MR imaging findings in adults in
children // AJR. 1993
4.
• Астроцитарные опухолиАСЦ (НСЗ или доброкачественная АСЦ)
• Варианты: фибриллярная, протоплазматическая, гемистоцитарная (крупноклеточная)
АСЦ
• Анапластическая(злокачественная) АСЦ
Глиобластома (ГБ)
• Варианты: гигантоклеточная ГБ, глиосаркома; Пилоцитарная АСЦ; Плеоморфная
ксантоастроцитома; Субэпендимарная гигантоклеточная АСЦ
• Олигодендроглиальные опухоли ОДГ
• Анапластическая ОДГ
• Эпендимарные опухоли ЭП
• Варианты: клеточная, сосочковая, светлоклеточная ЭП; Анапластическая ЭП;
Миксопапиллярная ЭП; Субэпендимома
Смешанные глиомы
• Олигоастроцитома
• Анапластическая олигоастроцитома
• Другие смешанные глиомы
• Опухоли сосудистого сплетения
• Папиллома
• Рак (карцинома)
Bourgouin P.M., Tampieri D., Grahovac S.Z. et al. CT and MR imaging findings in adults in
children // AJR. 1993
5. Астроцитомы
• АСЦ являются гистологически гетерогенной группой первичныхопухолей мозга и наиболее часто встречающимся видом
нейроэпителиальных опухолей. Они составляют от 6 до 21% всех
интракраниальных опухолей и около 40% всех глиальных
опухолей.
Burger PC., Scheithauer B.W., Vogel F.S. Surgical Pathology of the Nervous System and its
Coverings. 3th ed. N.Y.: Churchill Livingstone, 1991.
6. Анапластическая астроцитома (АнАСЦ)
• занимает промежуточное положение междудоброкачественной АСЦ и ГБ
• АнАСЦ является инфильтративной опухолью со слабо
очерченными границами Часто наблюдаются кистозная
дегенерация, кровоизлияния, но некроз отсутствует.
Obana W.G., Cogen PH., Davis R.L., Edwards M.S.B. Metastatic juvenile pilocytic astrocytoma
// J. Neuro¬surg. 1991.
7.
• При микроскопическом исследовании АнАСЦхарактеризуется скоплением плотно расположенных
астроцитов с полиморфизмом и гиперхроматозом ядер.
В опухолевых клетках выявляются фигуры митотического
деления, а в отдельных сосудах - пролиферация клеток
эндотелия.
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная томография в
нейрохирургии, 1997.
8.
• АнАСЦ могут встречаться в любом возрасте, нообычно выявляются у пожилых пациентов. Пик
их встречаемости приходится на возраст 50-60
лет. В клинической картине преобладают
эпиприпадки и симптомы очагового поражения
мозга.
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная
томография в нейрохирургии, 1997.
9.
• Могут встречаться в любом участке полушарий мозга,но чаще поражается лобная и височная доли.
• Отмечается распространение на подкорковые
образования и в противоположное полушарие.
• Протоплазматические АнАСЦ часто локализуются
периферически в кортикальных слоях.
• Редко наблюдаются в субтенториальных структурах
Case courtesy of A.Prof Frank Gaillard, Radiopaedia.org, rID: 27733
10. МРТ
• Чаще выглядит как слабо отграниченное образование, имеющеегетерогенный сигнал как на Т1-взвешенных, так и на Т2-взвешенных
изображениях
• Т1 ВИ наблюдаются участки смешанной изо- и гипоинтенсивности.
• Т2-ВИ наличие обширной зоны гетерогенного повышения
интенсивности МРС. В центральных отделах опухоли могут выявляться очаги кистозного перерождения. В этом же режиме лучше
оценивается окружающий перифокальный отек, имеющий
повышенный сигнал и характерную форму в виде расходящихся
лучей. При больших размерах опухоли или выраженном отеке
обычно определяется значительный масс-эффект.
• Интенсивное усиление сигнала после введения контраста. Однако
могут наблюдаться опухоли без перифокального отека и
накопления КВ.
• МР-спектроскопия
увеличение отношения холина к креатину
NAA сохранена или умеренно подавлена
никакого значительного лактата
промежуточные уровни Myo-inositol
11.
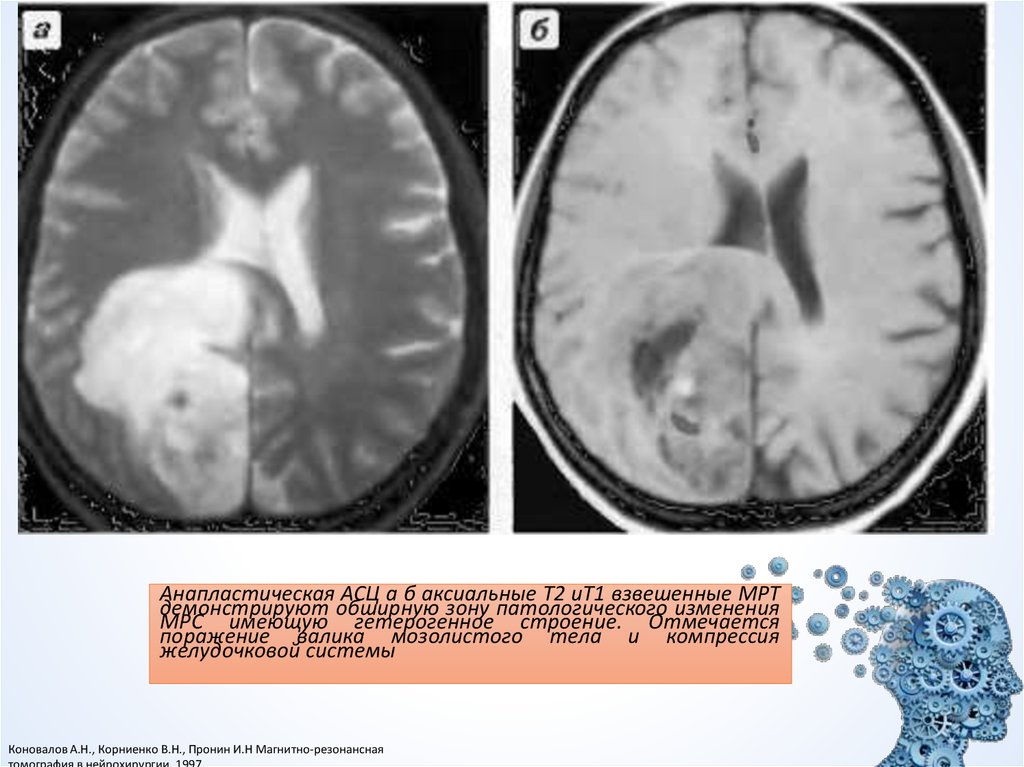
Анапластическая АСЦ а б аксиальные Т2 иТ1 взвешенные МРТдемонстрируют обширную зону патологического изменения
МРС имеющую гетерогенное строение. Отмечается
поражение валика мозолистого тела и компрессия
желудочковой системы
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная
томография в нейрохирургии, 1997.
12.
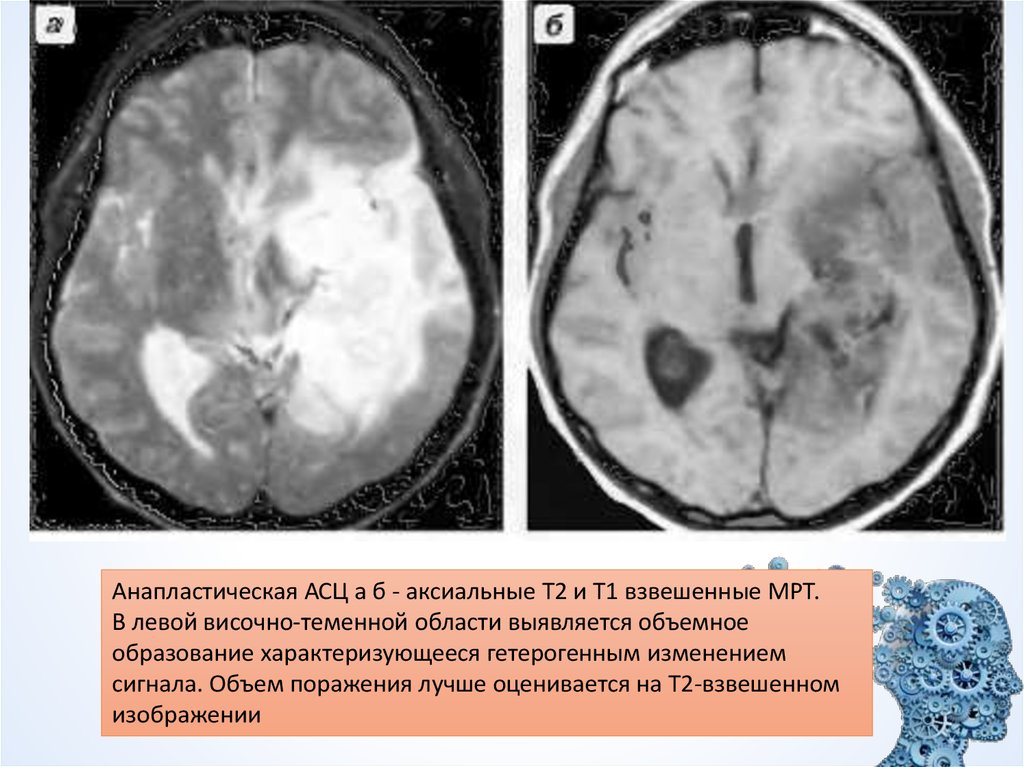
Анапластическая АСЦ а б - аксиальные Т2 и Т1 взвешенные МРТ.В левой височно-теменной области выявляется объемное
образование характеризующееся гетерогенным изменением
сигнала. Объем поражения лучше оценивается на Т2-взвешенном
изображении
13.
Правое лобно-париетальное геморрагическое массивное поражение с мягким масс-эффектом.Обычные и спектроскопические особенности анапластической астроцитомы (класс III степени)
Case courtesy of Dr Mohammad A. ElBeialy, Radiopaedia.org, rID: 23559
14.
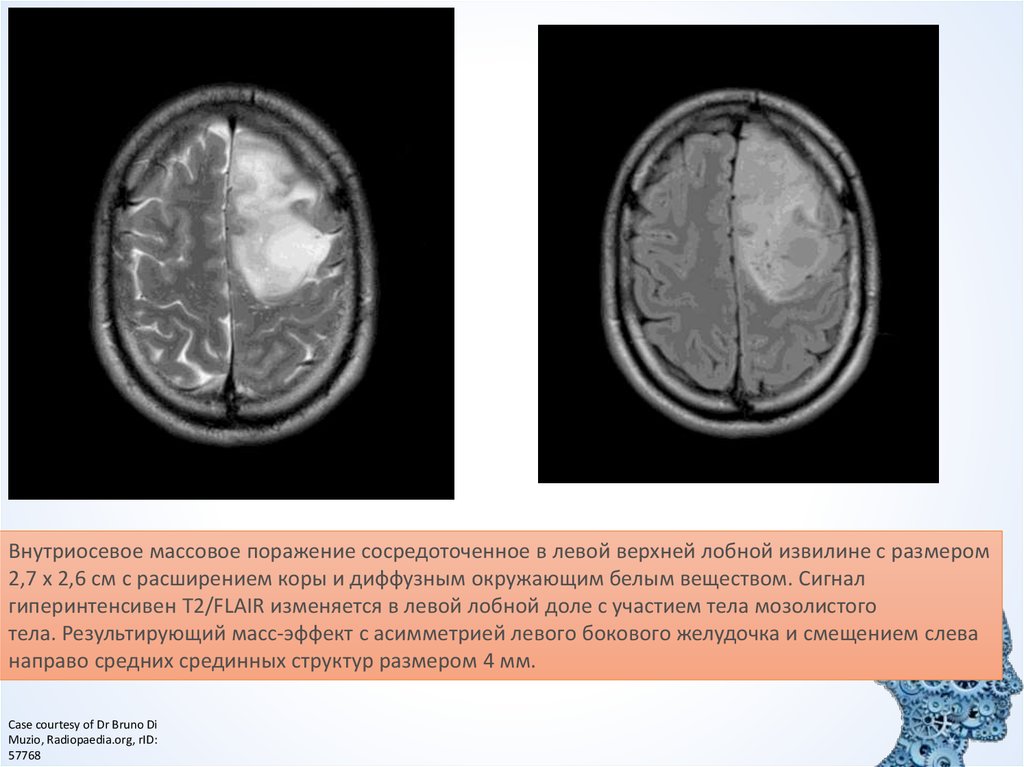
Внутриосевое массовое поражение сосредоточенное в левой верхней лобной извилине с размером2,7 x 2,6 см с расширением коры и диффузным окружающим белым веществом. Сигнал
гиперинтенсивен T2/FLAIR изменяется в левой лобной доле с участием тела мозолистого
тела. Результирующий масс-эффект с асимметрией левого бокового желудочка и смещением слева
направо средних срединных структур размером 4 мм.
Case courtesy of Dr Bruno Di
Muzio, Radiopaedia.org, rID:
57768
15. Глиобластома
• Наиболее злокачественная из всех глиальных опухолей.• Самая частая первичная опухоль ЦНС (около 10-20% всех
интракраниальных опухолей). Приблизительно половина
всех глиом - это ГБ. ГБ - наиболее частая
супратенториальная опухоль у взрослых, обычно
встречается у пациентов после 50 лет и редко до 30 лет.
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная
томография в нейрохирургии, 1997.
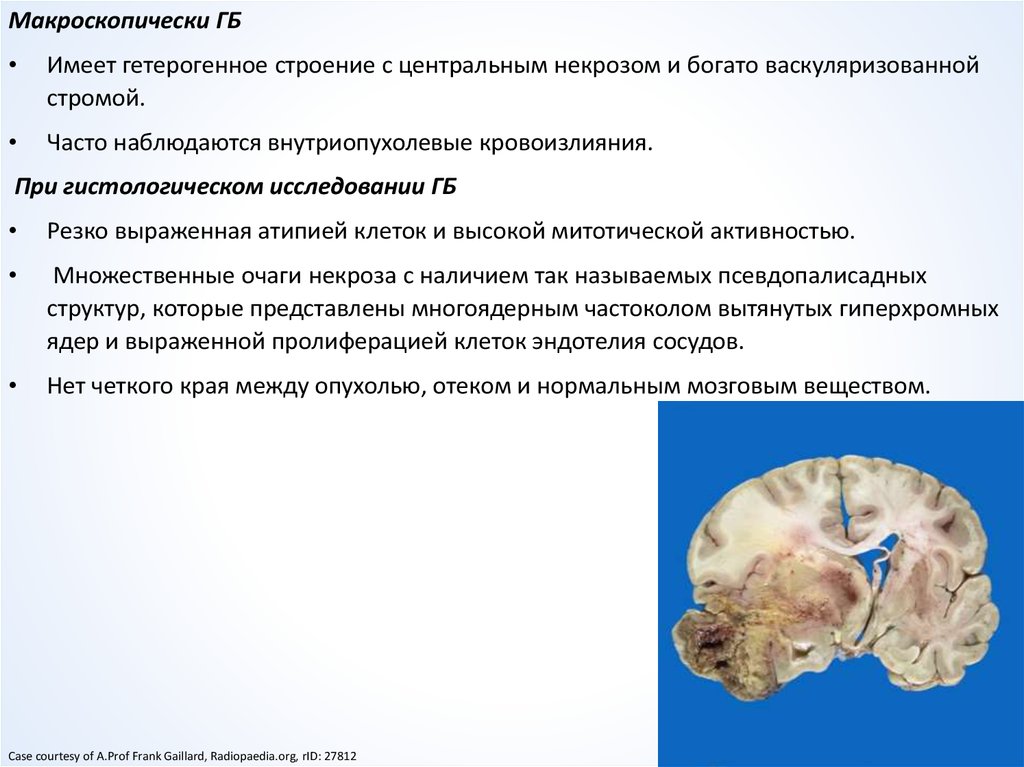
16.
Макроскопически ГБИмеет гетерогенное строение с центральным некрозом и богато васкуляризованной
стромой.
Часто наблюдаются внутриопухолевые кровоизлияния.
При гистологическом исследовании ГБ
Резко выраженная атипией клеток и высокой митотической активностью.
Множественные очаги некроза с наличием так называемых псевдопалисадных
структур, которые представлены многоядерным частоколом вытянутых гиперхромных
ядер и выраженной пролиферацией клеток эндотелия сосудов.
Нет четкого края между опухолью, отеком и нормальным мозговым веществом.
Case courtesy of A.Prof Frank Gaillard, Radiopaedia.org, rID: 27812
17.
• Быстрое нарастание клинических симптомов• Внезапное ухудшение состояния вследствие
повышения внутричерепного давления и появление
симптомов вклинения мозга.
• Часто проходит меньше одного месяца от появления
первых признаков заболевания до практически полной
инвалидизации больного.
Bilaniuk L.T. Adult infratentorial tumors // Sem Poentgenol. 1990.
18.
• В большинстве случаев ГБ поражает большие полушария головного мозга ичаще локализуется в глубинных отделах белого вещества височной, лобной и
теменной долей мозга, в мозолистом теле с распространением на одно или оба
полушария в форме “бабочки”.
• Реже ГБ встречается в корковых отделах и задней черепной ямке, а также в
базальных ганглиях. Может наблюдаться метастазирование по ЦНС. ГБ имеет
наихудший прогноз среди всех первичных опухолей ЦНС. Средняя
продолжительность жизни составляет 8 мес, 5-летняя выживаемость без
рецидива приравнивается к нулю.
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная
томография в нейрохирургии, 1997.
19. МРТ
• Т1- ВИ плохо отграниченное объемное образование со смешанным (изо- игипоинтенсивным) сигналом, центральным некрозом, который имеет обычно
сниженный по отношению к опухолевой массе сигнал.
• Т2-ВИ разнообразны, с участками гипо-, изо- и гиперинтенсивного сигнала от
стромы ГБ, некроза, кист и кровоизлияний.
• Обширный масс-эффект и отек белого вещества часто сопровождает и
небольшие по размерам опухоли. Границы опухоли неразличимы с перифокальным отеком, поэтому часто периферическую зону ГБ называют
“опухоль + отек”.
• Большинство ГБ значительно, но гетерогенно контрастируются при введении
КВ. Так как эти опухоли часто бывают сильно васкуляризованы, то на МРТ, особенно в режиме Т2, могут наблюдаться сосуды опухоли в виде извитых
вытянутых участков с феноменом потери сигнала от движущейся крови
• В 5% случаев встречаются множественные ГБ - на МРТ они практически неотличимы от метастазов
• МР-спектроскопия
холин: повышен
лактат: повышен
липиды: повышен
NAA: уменьшен
миоинозитол: снижение
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная
томография в нейрохирургии, 1997.
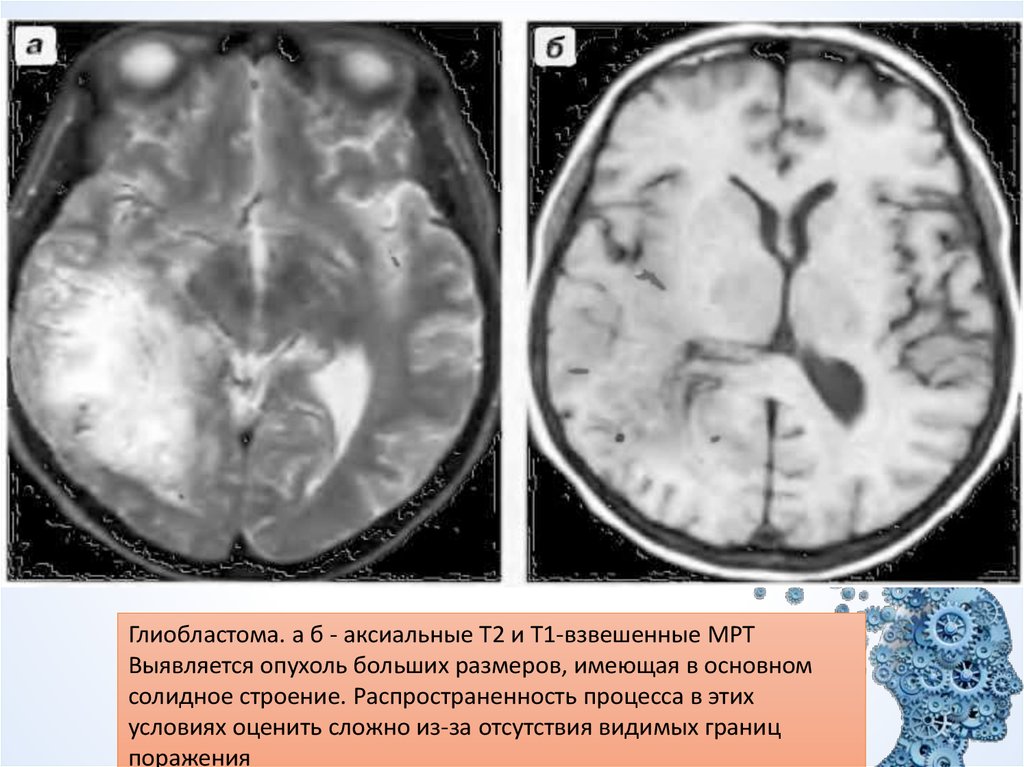
20.
Глиобластома. а б - аксиальные Т2 и Т1-взвешенные МРТВыявляется опухоль больших размеров, имеющая в основном
солидное строение. Распространенность процесса в этих
условиях оценить сложно из-за отсутствия видимых границ
поражения
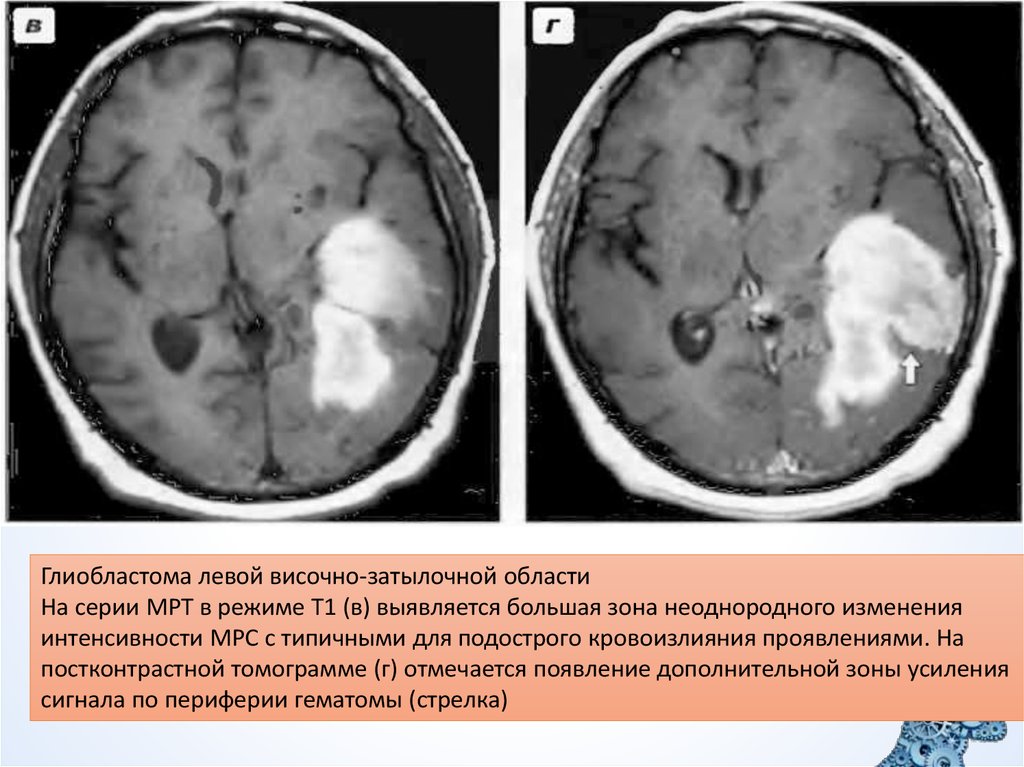
21.
Глиобластома левой височно-затылочной областиНа серии МРТ в режиме Т1 (в) выявляется большая зона неоднородного изменения
интенсивности МРС с типичными для подострого кровоизлияния проявлениями. На
постконтрастной томограмме (г) отмечается появление дополнительной зоны усиления
сигнала по периферии гематомы (стрелка)
22.
Два выбранных изображения из постконтрастного МРТ демонстрируют большуюгетерогенную массу, которая пересекает мозолистое тело в обеих лобных долях.
Лучше всего видно на корональном изображении - это свидетельство предыдущей
левосторонней краниотомии и пути биопсии до поражения. Особенность: глиома в
виде бабочки .
Case courtesy of A.Prof Frank Gaillard, Radiopaedia.org, rID: 2589
23. Глиосаркома (ГС)
• Представляет собой одновременное сочетание ГБ и ангиосаркомы (илифибросаркомы).
Макроскопически ГС
• Плотная опухоль с центральным некрозом. Саркоматозная часть четко
отграничена от соседнего мозгового вещества. В то же время астроцитарный
компонент имеет мягкое строение и слабо отграничен от окружающих структур.
Гистологический диагноз ГС
• Зависит от идентификации глиального и мезенхимального опухолевого
компонентов. Последний похож на типичную фибросаркому или
злокачественную фиброзную гистиоцитому Инфильтративным компонентом ГС
является почти всегда ГБ. Саркоматозная трансформация встречается менее чем
в 2% ГБ.
Leiming Wang et al., J Clin Pathol
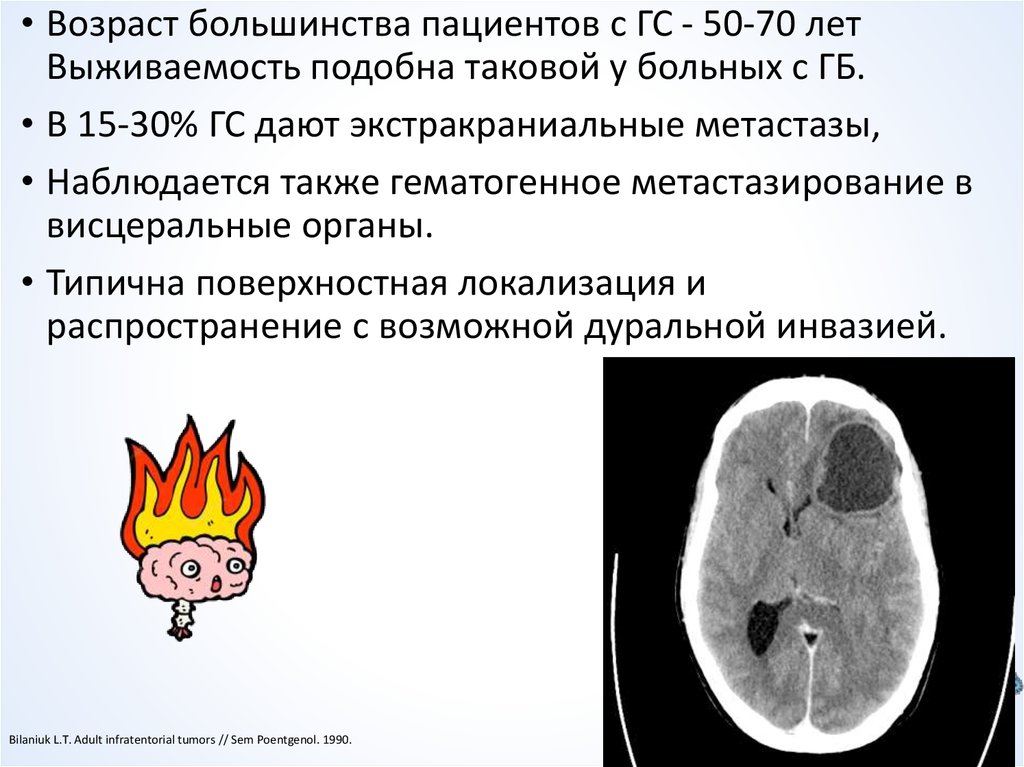
24.
• Возраст большинства пациентов с ГС - 50-70 летВыживаемость подобна таковой у больных с ГБ.
• В 15-30% ГС дают экстракраниальные метастазы,
• Наблюдается также гематогенное метастазирование в
висцеральные органы.
• Типична поверхностная локализация и
распространение с возможной дуральной инвазией.
Bilaniuk L.T. Adult infratentorial tumors // Sem Poentgenol. 1990.
25. МРТ
• Из-за гетерогенности строения Т1- и Т2-ВИдемонстрируют негомогенную опухоль. В ней часто
наблюдаются некроз и кровоизлияния
• После введения МР КВ отмечается усиление сигнала от
опухоли; как правило, структура опухоли на МРТ имеет
гетерогенный характер. На основе МР характеристик ГС
невозможно дифференцировать от ГБ.
Коновалов А.Н., Корниенко В.Н., Пронин И.Н Магнитно-резонансная
томография в нейрохирургии, 1997.
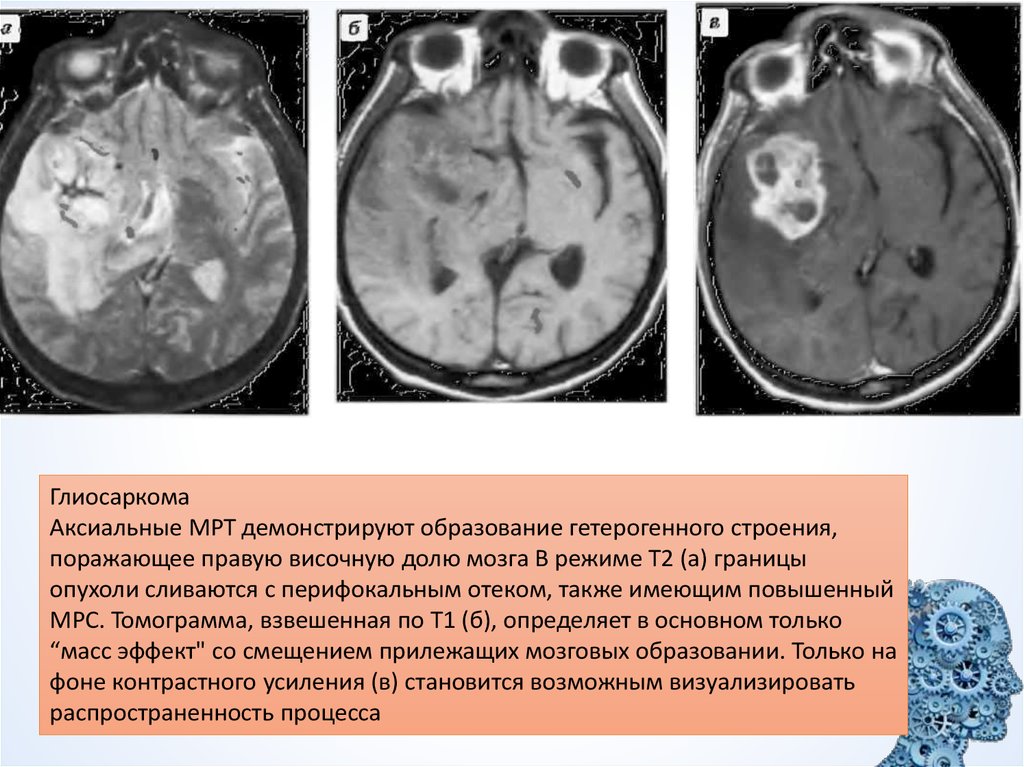
26.
ГлиосаркомаАксиальные МРТ демонстрируют образование гетерогенного строения,
поражающее правую височную долю мозга В режиме Т2 (а) границы
опухоли сливаются с перифокальным отеком, также имеющим повышенный
МРС. Томограмма, взвешенная по Т1 (б), определяет в основном только
“масс эффект" со смещением прилежащих мозговых образовании. Только на
фоне контрастного усиления (в) становится возможным визуализировать
распространенность процесса
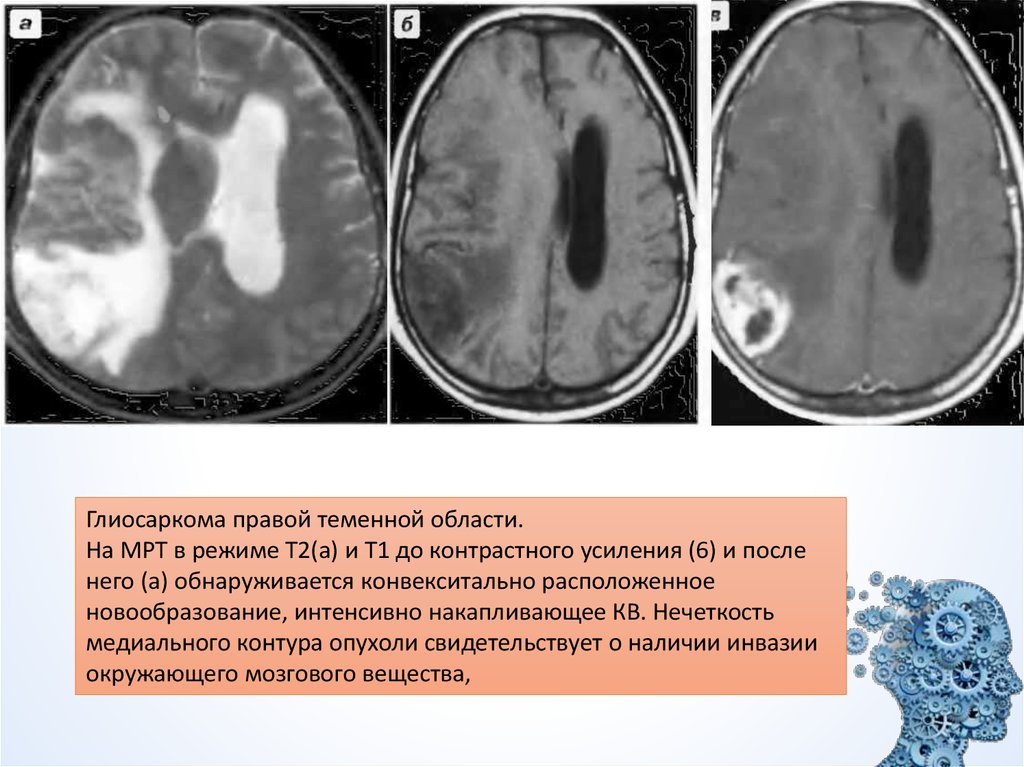
27.
Глиосаркома правой теменной области.На МРТ в режиме Т2(а) и Т1 до контрастного усиления (6) и после
него (а) обнаруживается конвекситально расположенное
новообразование, интенсивно накапливающее КВ. Нечеткость
медиального контура опухоли свидетельствует о наличии инвазии
окружающего мозгового вещества,
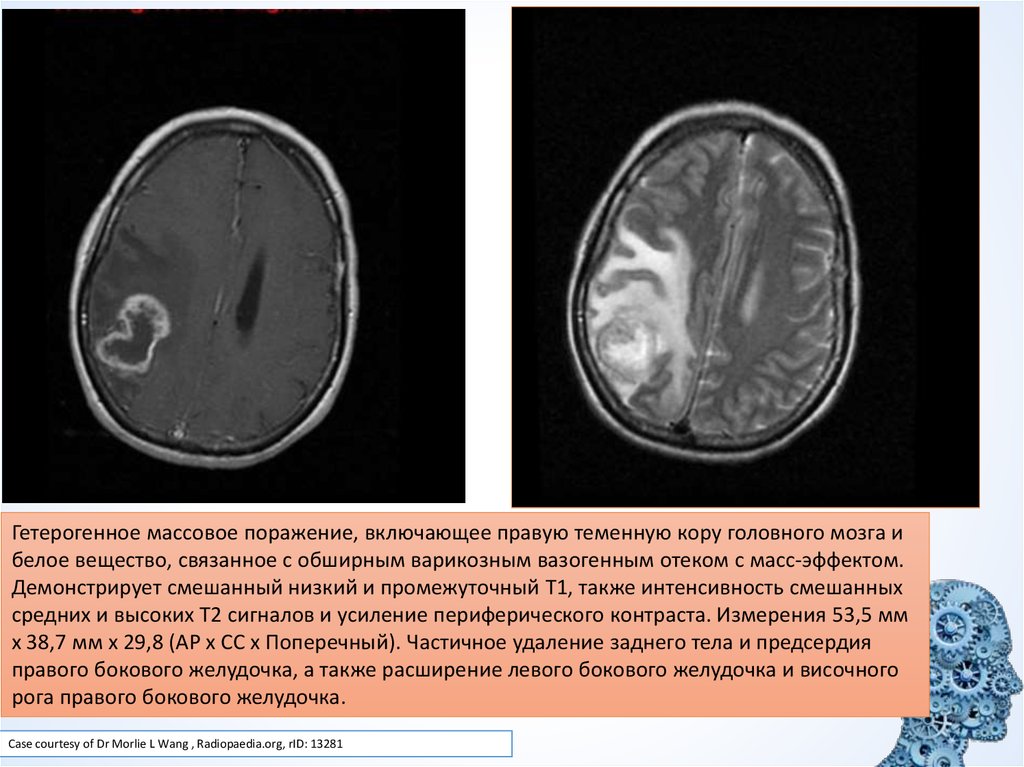
28.
Гетерогенное массовое поражение, включающее правую теменную кору головного мозга ибелое вещество, связанное с обширным варикозным вазогенным отеком с масс-эффектом.
Демонстрирует смешанный низкий и промежуточный Т1, также интенсивность смешанных
средних и высоких T2 сигналов и усиление периферического контраста. Измерения 53,5 мм
x 38,7 мм x 29,8 (AP x CC x Поперечный). Частичное удаление заднего тела и предсердия
правого бокового желудочка, а также расширение левого бокового желудочка и височного
рога правого бокового желудочка.
Case courtesy of Dr Morlie L Wang , Radiopaedia.org, rID: 13281


















 medicine
medicine








