Similar presentations:
Геморрагический синдром
1. Геморрагический синдром
Дорохова С.С.2. План лекции
• Понятие о гемостазе.• Геморрагический васкулит. Болезнь Шенлейн
– Геноха.
• Идиопатическая тромбоцитопеническая
пурпура. Болезнь Верльгофа.
• Гемофилия.
• ДВС синдром.
• Острый лейкоз
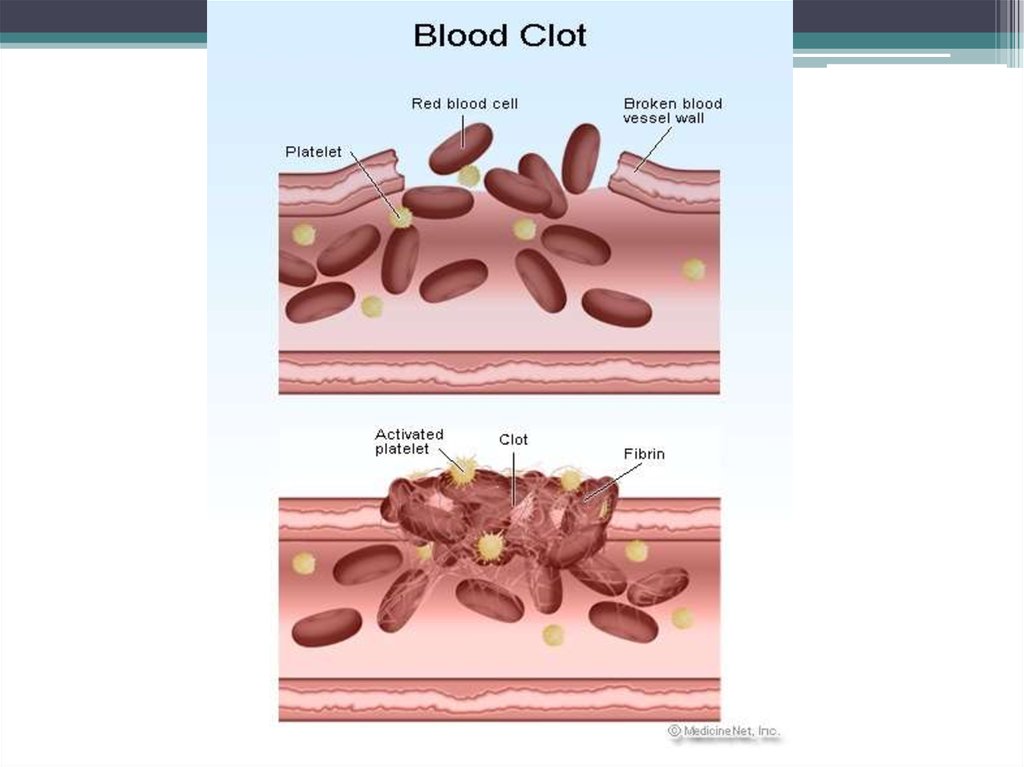
3. Гемостаз - это
биологическая система, обеспечивающаясохранение жидкого состояния крови,
предупреждение и остановку кровотечения.
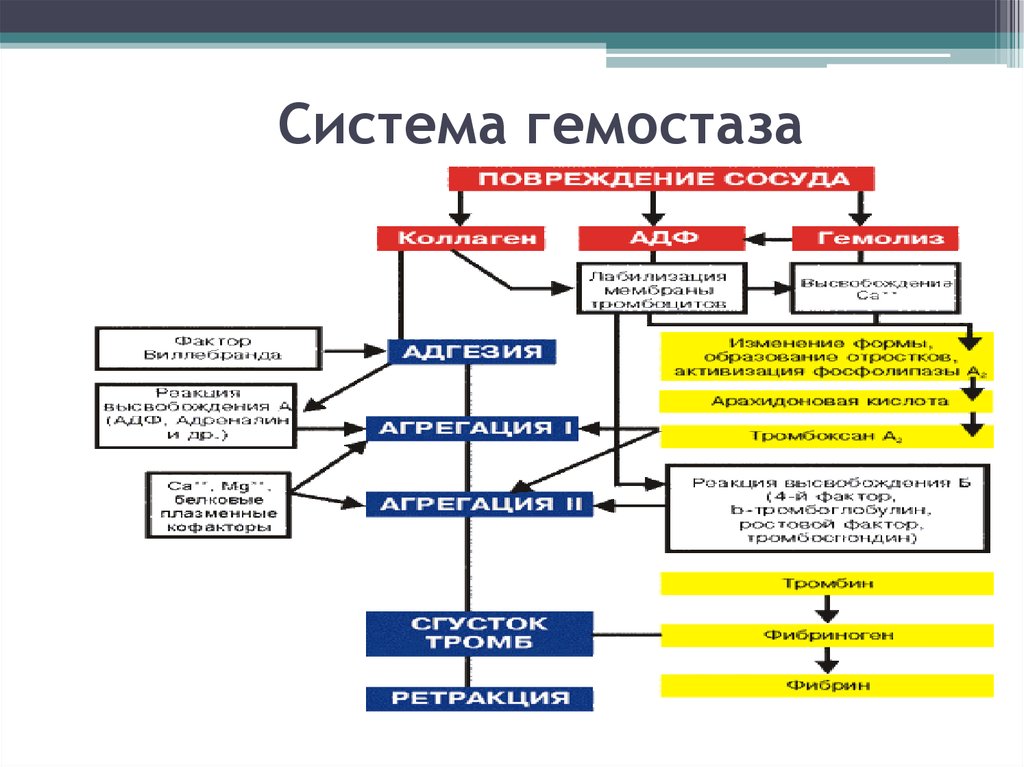
4. Система гемостаза
5.
6. Три звена гемостаза:
• сосудистое (стенка сосуда)• тромбоцитарное (тромбоциты)
• плазменное (плазменные факторы
свертывания крови).
7.
8. Провоцирующие факторы: инфекционное заболевание, обострение хронического заболевания, прием медикаментов, неблагоприятная
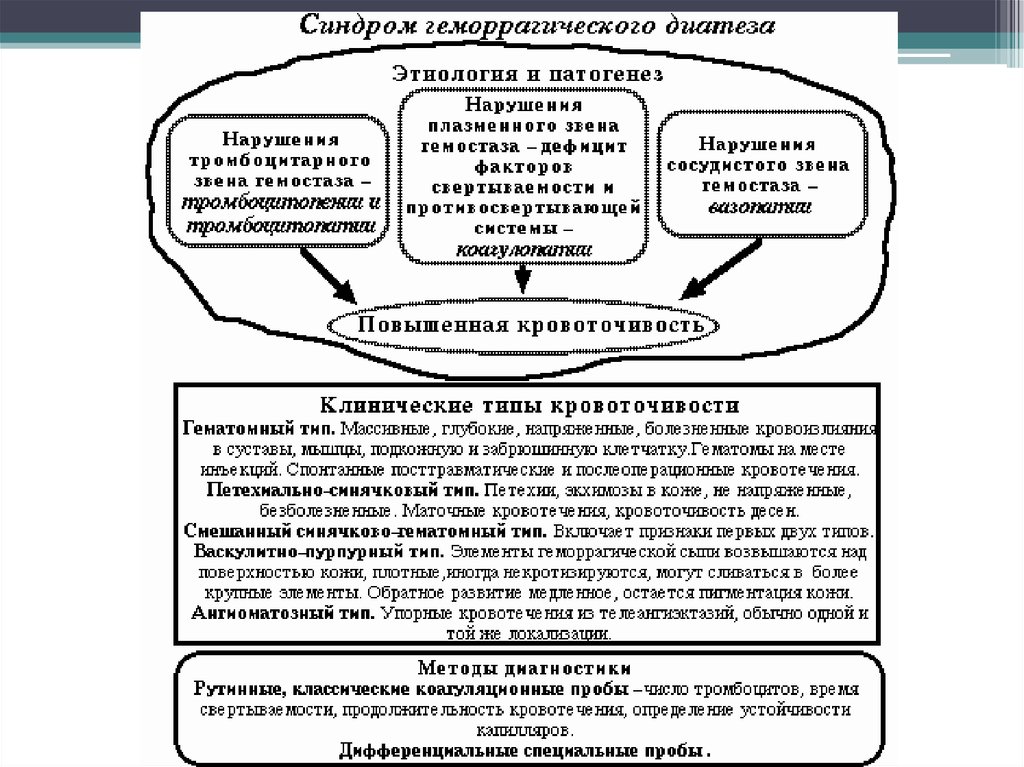
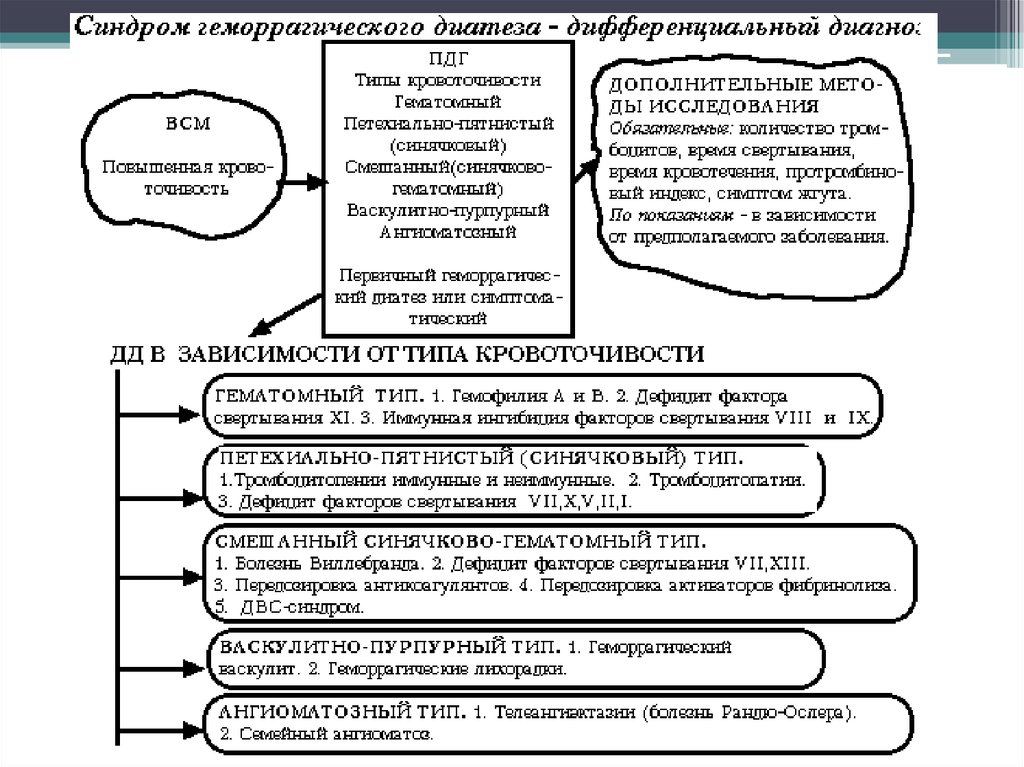
экология.• При повреждении сосудистого звена гемостаза
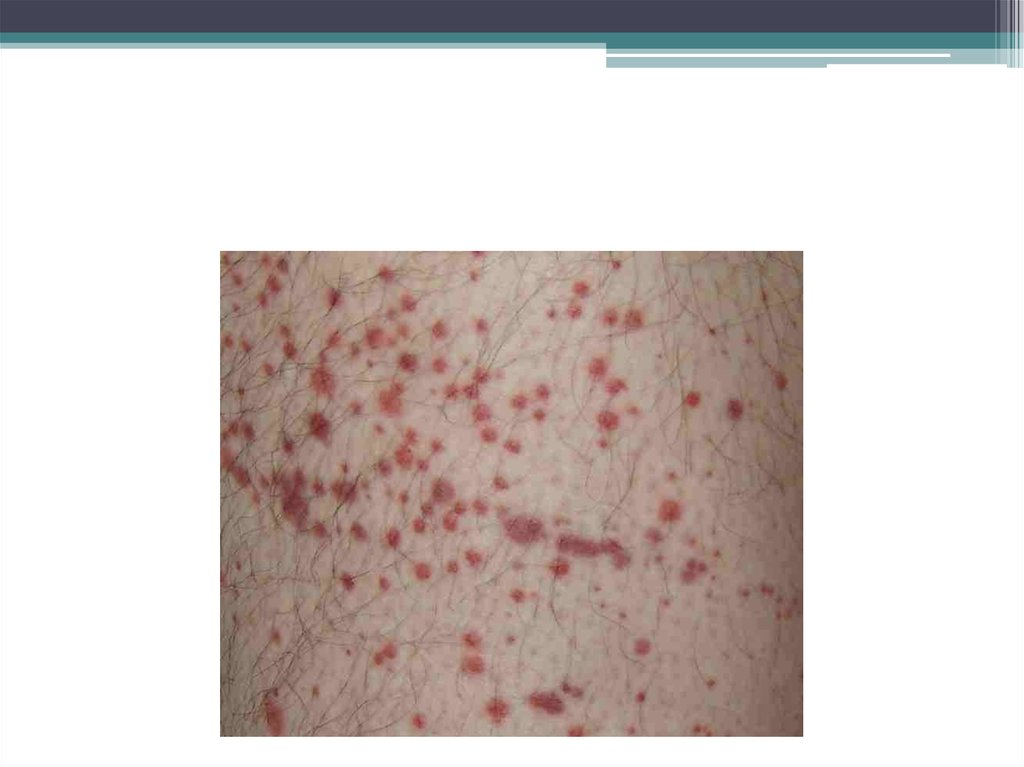
(вазопатии) характерен васкулитно – пурпурный тип
повышенной кровоточивости: симметричные, цветущие,
эритематозные или геморрагические сыпи, могут быть
кишечные кровотечения.
• При нарушении второго звена: петехиально – пятнистый
тип повышенной кровоточивости – несимметричные,
спонтанно возникающие, «цветущие» (меняющие свою
окраску) кровоизлияния в кожу и слизистые. Периодически
возникают носовые кровотечения, микрогематурия, мелена.
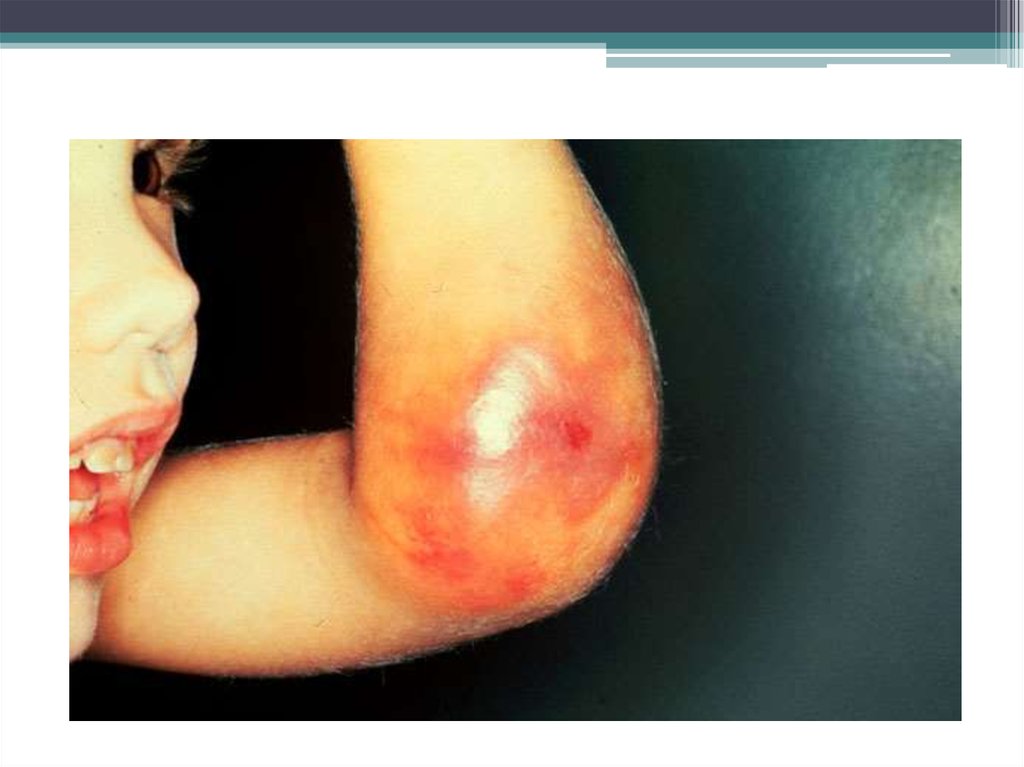
• При нарушении коагуляции (3 звено) – гематомный тип
повышенной кровоточивости: болезненные кровоизлияния
в мягкие ткани, суставы, внутренние органы после
минимальных травм, инъекций, длительные кровотечения
из ран.
9.
10. Вазопатии – геморрагический васкулит болезнь Шенлейн – Геноха
Этиология не известна, считают, что подвлиянием аллергического фактора идет
реакция на стенках сосудов. Болезнь
Шенлейн – Геноха развивается через 10
– 14 дней после перенесенной
инфекции
11. Клиника: начало острое Синдромы
• а)кожный
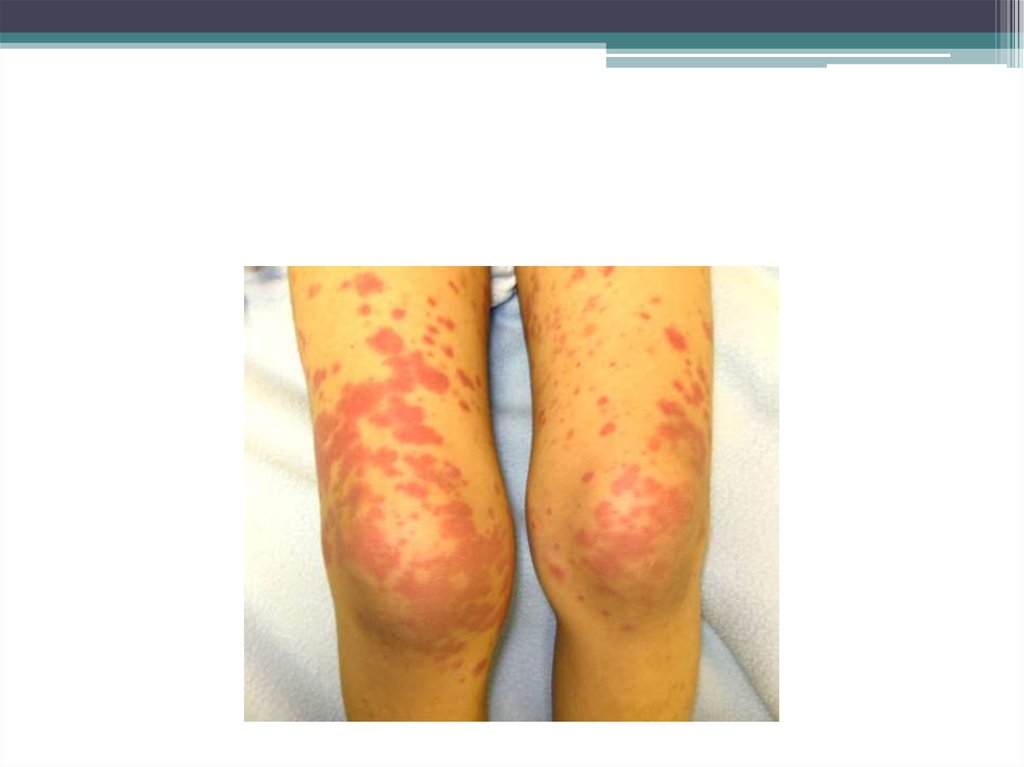
•б) суставной
•в) абдоминальный синдром
•г) почечный синдром
12.
13.
14.
15. Диагностика
• кровь на иммунологическое исследование –повышение ЦИК, Ig A, в анализах мочи –
изменения характерные для гломерулонефрита.
• Лечение:
• Базисная терапия: ограничение двигательной
активности, гипоаллергенная диета,
энтеросорбция (активированный уголь,
полифепан, смекта), антикоагулянтная (гепарин,
курантил, аспирин), антигистаминная,
антибактериальная терапия, макролиды
16. . Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа).
• Это аутоиммунное заболевание, для которогохарактерна тромбоцитопения (нарушение
образования тромба, вследствие чего
появляется повышенная кровоточивость).
• Провоцирующие факторы: вирусные
инфекции, переохлаждение, медикаменты,
физические и психические травмы.
17.
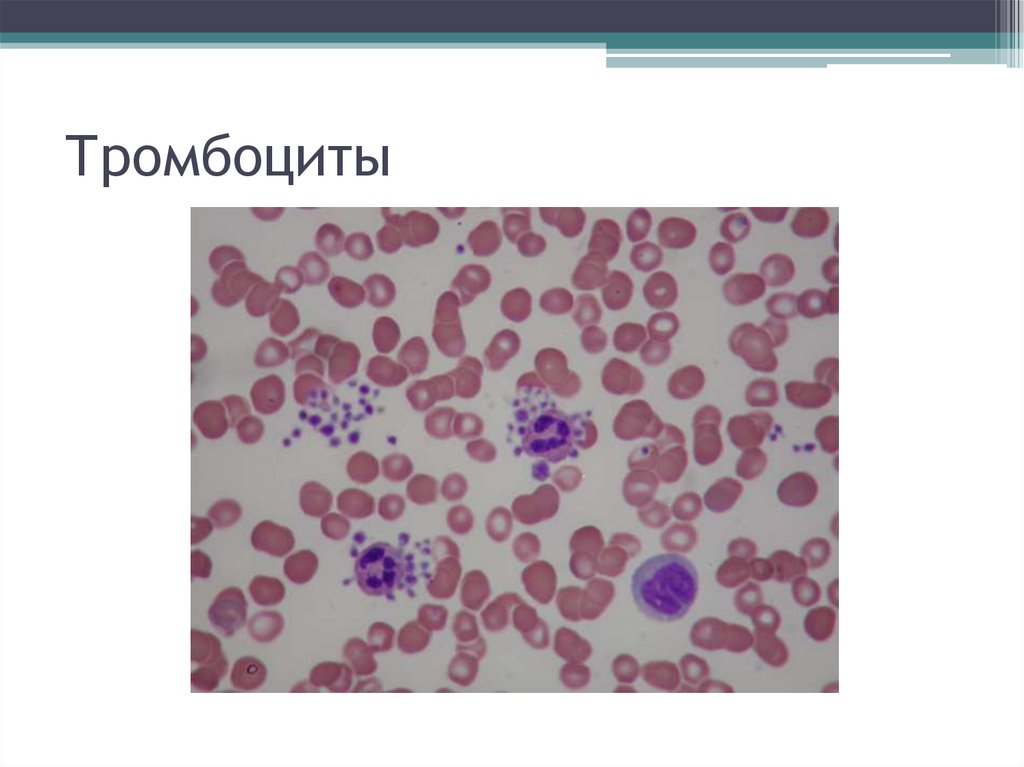
18. Тромбоциты
19. Клиника:
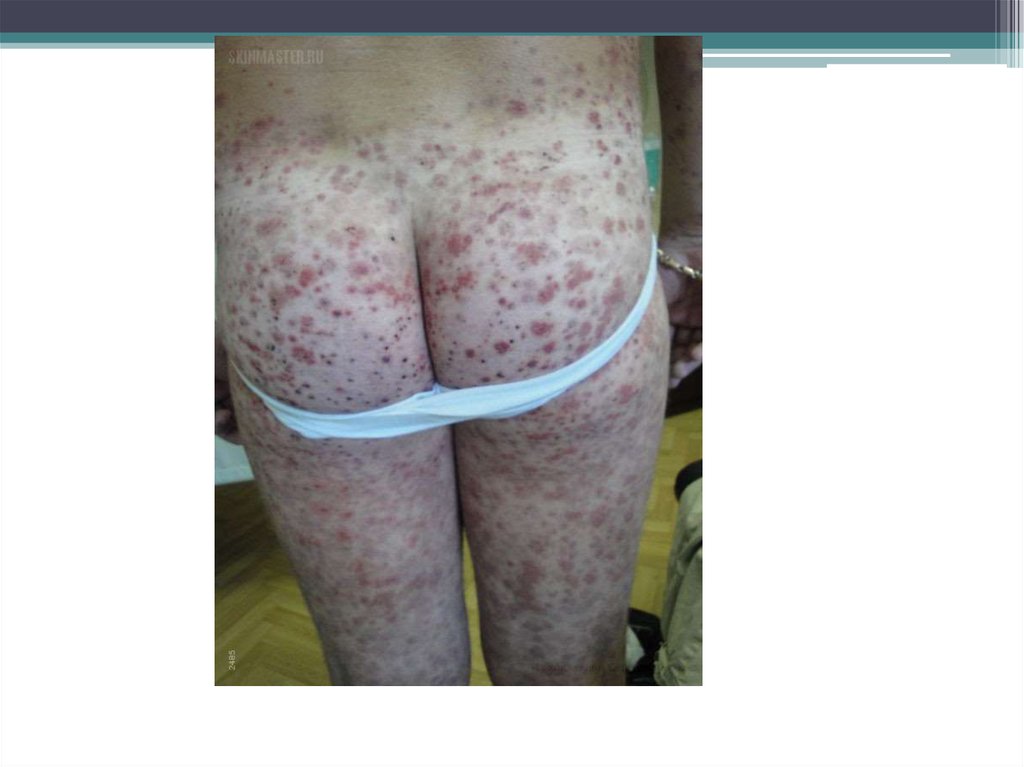
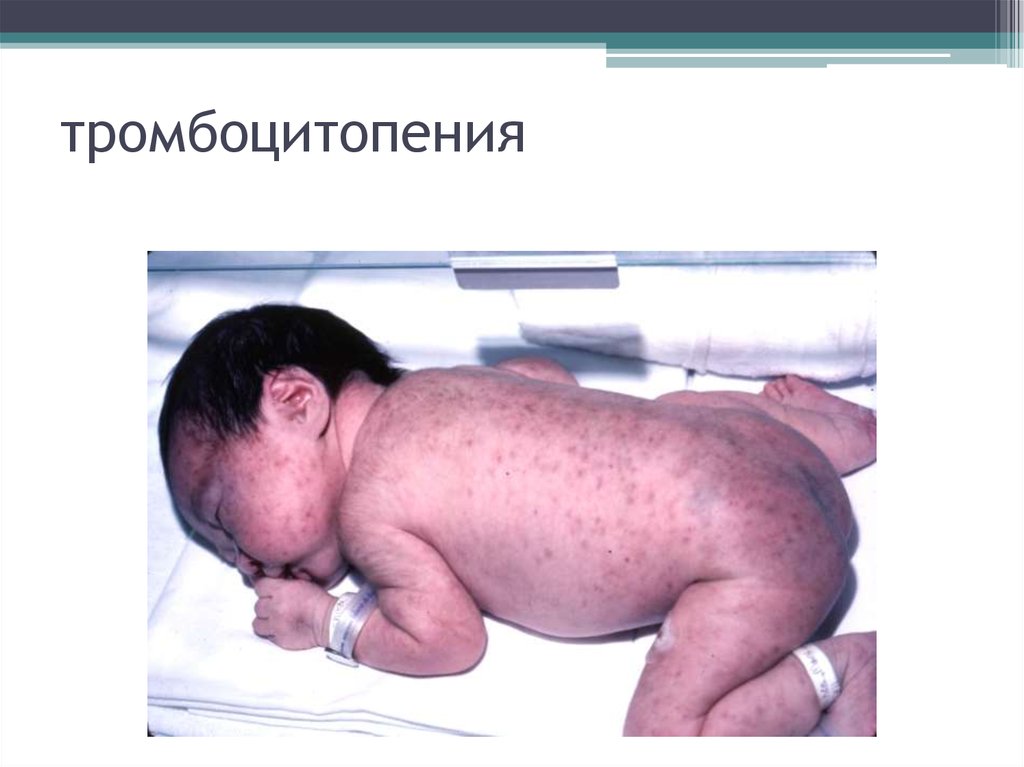
• а) подкожные кровоизлияния – мелкаягеморрагическая сыпь (петехии) или крупные
кровоизлияния (экхимозы), гематомы
(кровоизлияния под кожу). Расположены
беспорядочно, возникают спонтанно и от травм.
• б) кровоизлияния на слизистых полости рта,
миндалинах, задней стенки глотки.
• в) кровотечения – обильные и длительные
(носовые, маточные, из лунки удаленного зуба).
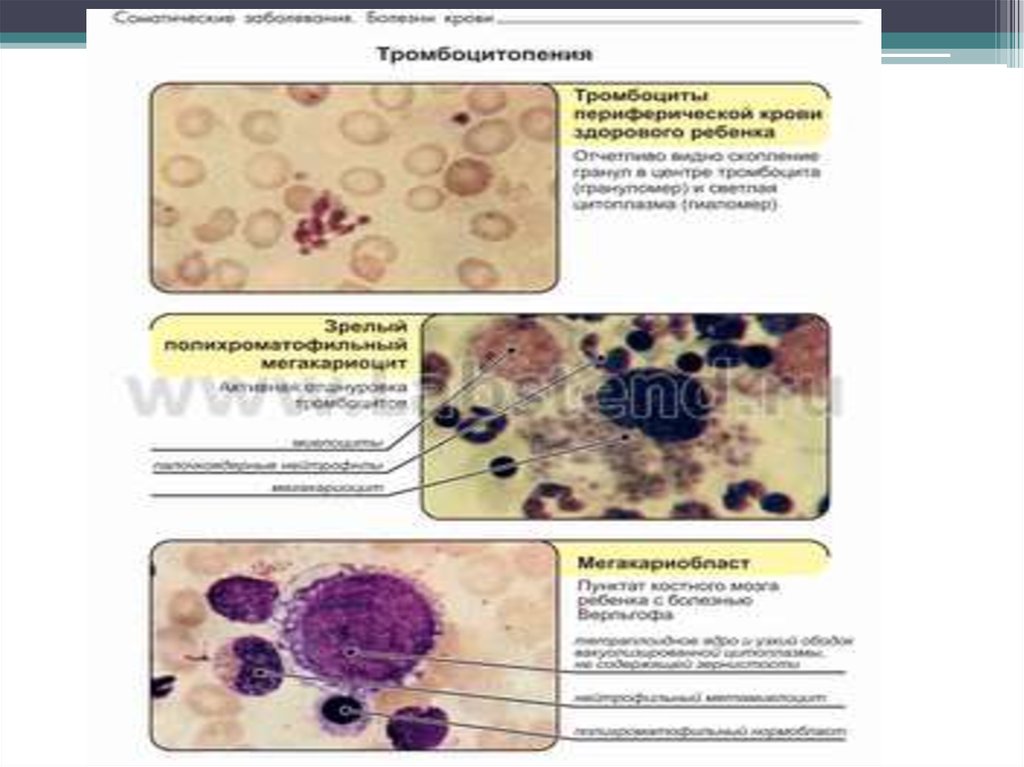
20. тромбоцитопения
21. Диагностика:
• в анализе крови – снижение числа тромбоцитов (в норме150 – 300 тысяч 10.9/л).
• Лечение:
• При легком течении возможно спонтанное
выздоровление. При тяжелом течении – переливание
тромбомассы, преднизолон, внутривенно препараты
иммуноглобулины, препараты, улучшающие функцию
тромбоцитов (дицинон, этамзилат, андроксон, пантетонат
кальция, АТФ). Фитотерапия: сборы трав –
тысячелистник, крапива, пастушья сумка, зайцегуб
опьяняющий, зверобой, земляника лесная.
• При отсутствии эффекта – спленэктомия.
• Прогноз: благоприятный, летальность до 1 – 2 %.
• Диспансерное наблюдение – 5 лет у гематолога
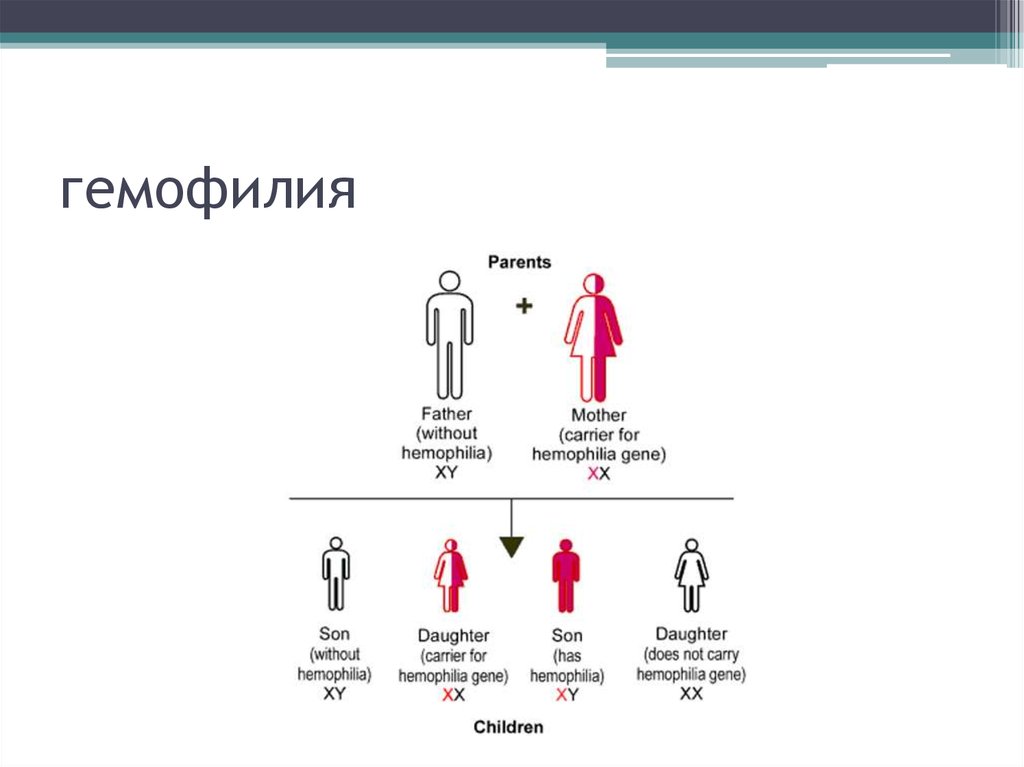
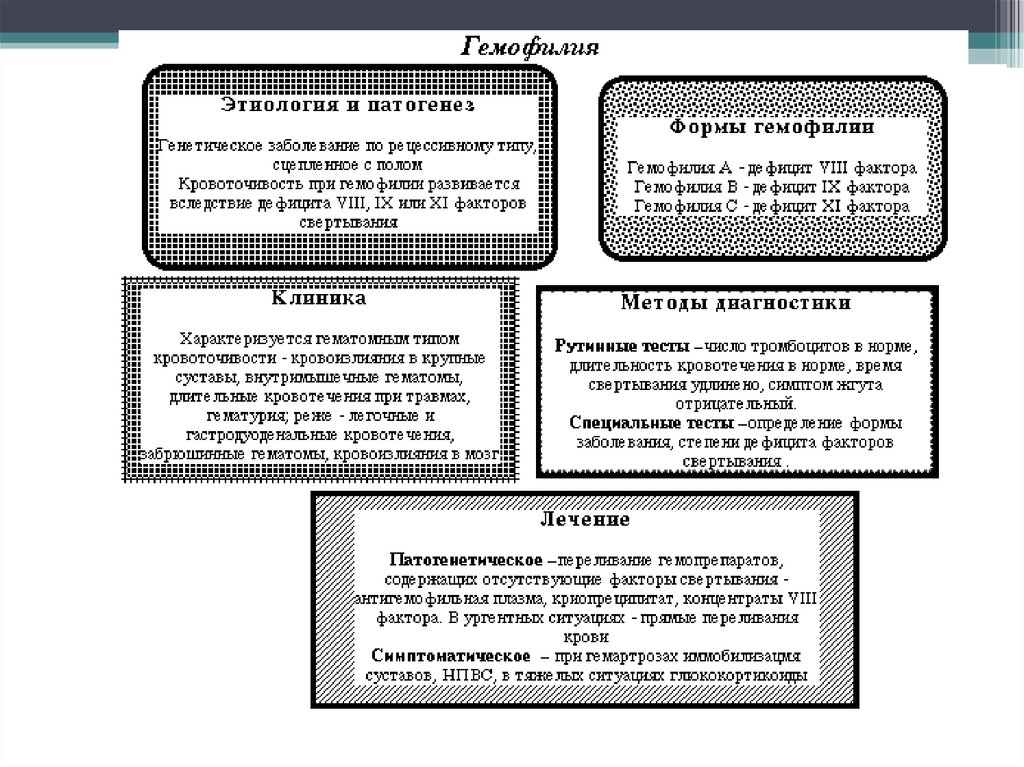
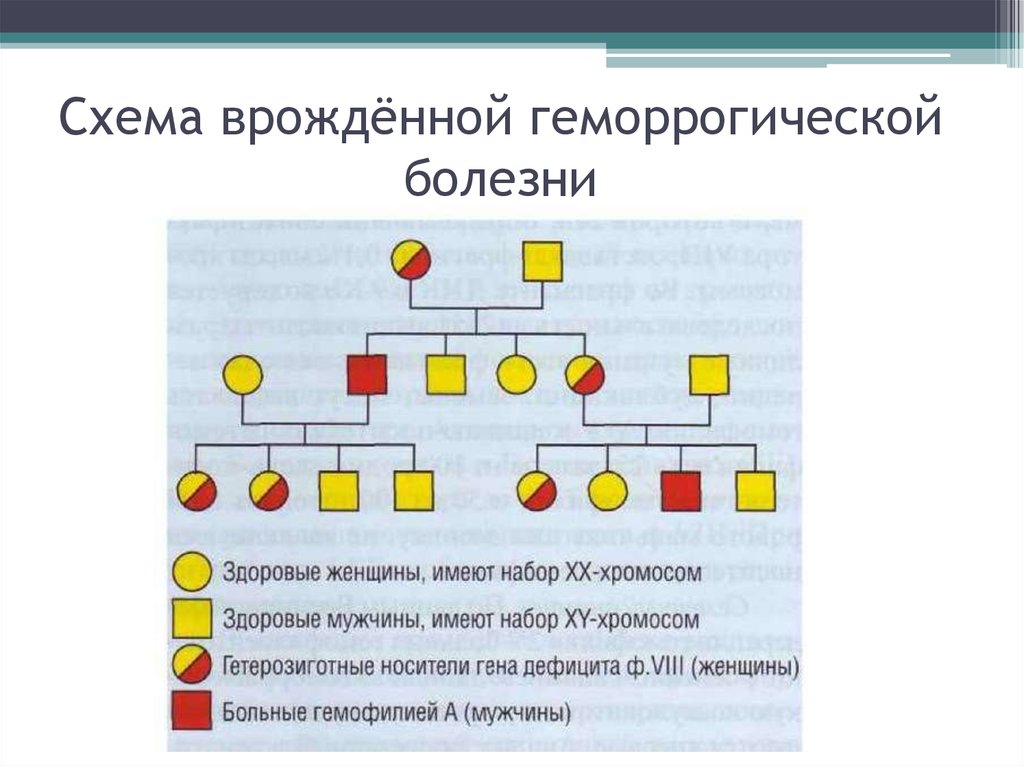
22. Гемофилия - это
• наследственное заболевание, сцепленное с Х– хромосомой. Болеют лица мужского пола,
заболевание передается через мать. При
гемофилии имеется дефицит VIII или IX
плазменных факторов свертывания крови.
23. гемофилия
24.
25. Клиника:
• при рождении обширные кефалогематомы,подкожные и внутрикожные кровоизлияния,
поздние пупочные кровотечения.
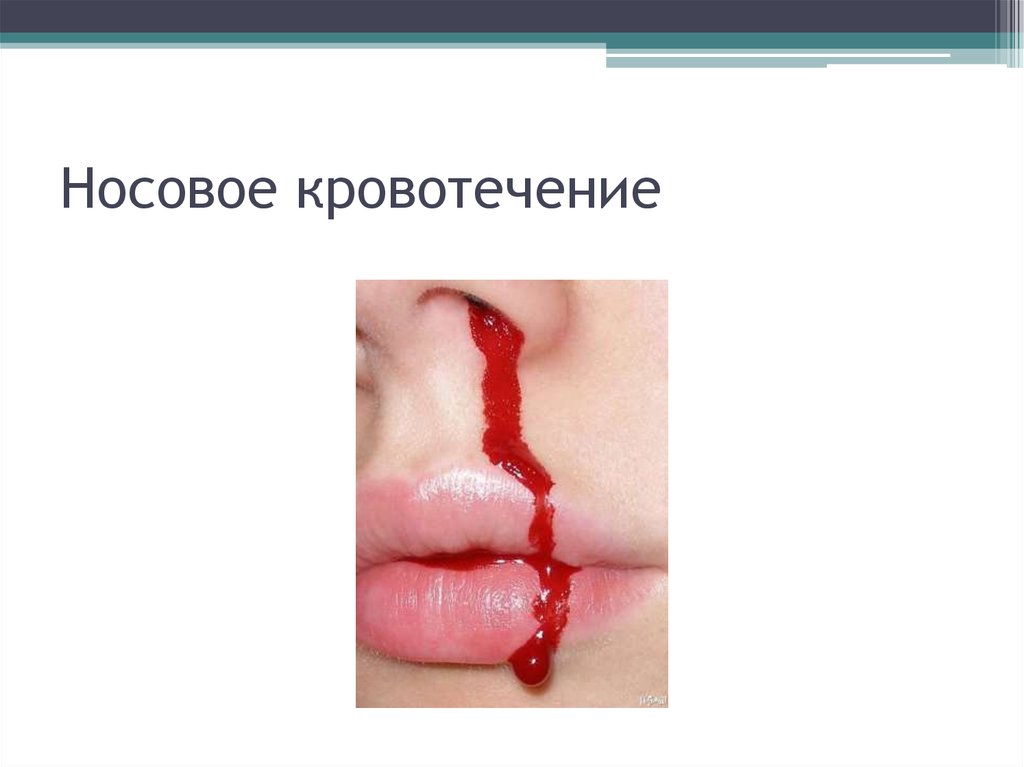
• На втором году длительные носовые
кровотечения, массивные гематомы. На
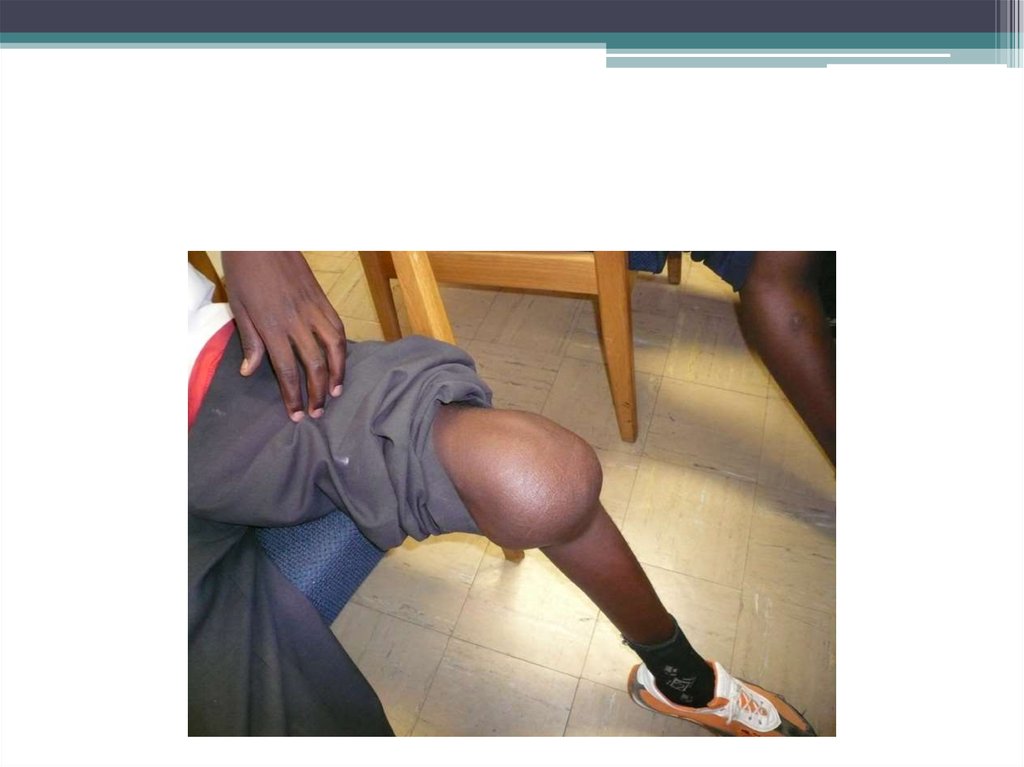
первый план выступают геморрагии в
крупные суставы, гемартрозы. Суставы очень
болезненны, движение затруднено,
повышается температура.
26.
27. Носовое кровотечение
28.
29. Диагностика:
• в крови – резко замедлено время свертывания (внорме – 8 минут).
• Лечение: внутривенное введение
антигемофильного глобулина (АГГ).
• Симптоматическое лечение.
• Профилактика кровотечений. Воспитание в
домашних условиях, в школе – освобождение от
физкультуры, оберегать от травм. Оберегать от
контакта с инфекционными больными.
Лекарственные препараты вводить внутрь или
внутривенно, освобождать от прививок. Не
назначать ацетилсалициловую кислоту и
индометацин
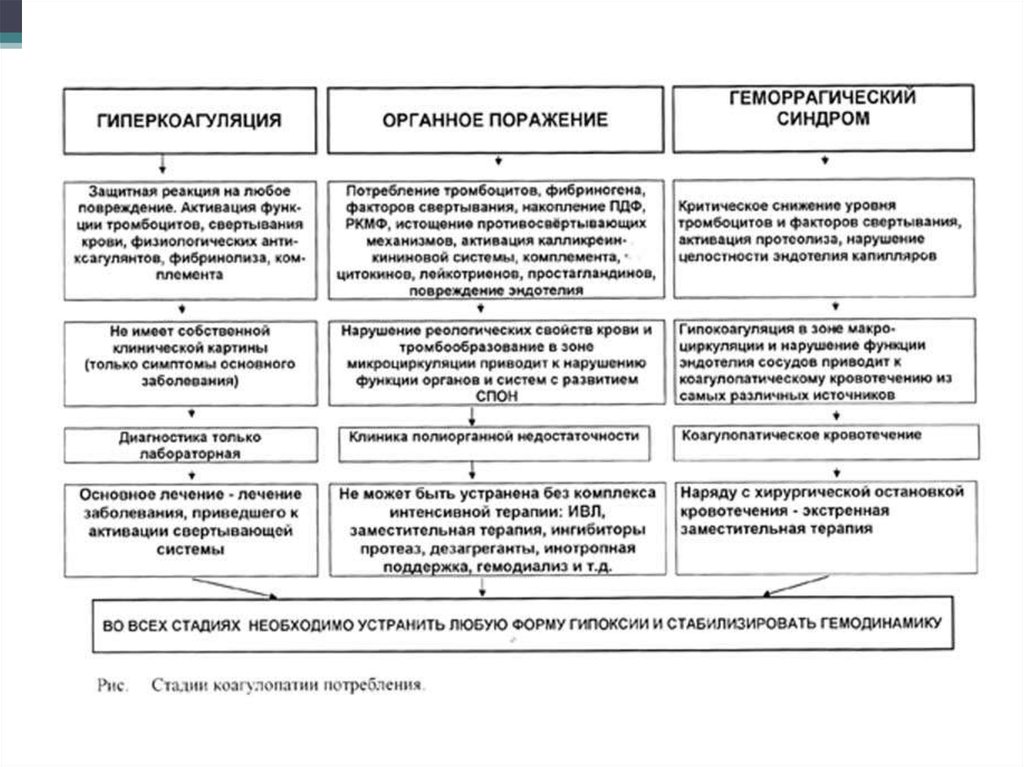
30. Синдром дессиминированного внутрисосудистого свертывания. ДВС синдром
• Это поражение системы микроциркуляции,связанное с активацией свертывающих
факторов крови и патологического
фибринолиза (растворение тромбов) с
исходом в тромбозы и кровотечения.
31. Этиология:
Инфекции
Затяжные гипоксии
Острый внутрисосудистый гемолиз
Травматичные хирургические вмешательства с
использованием аппаратов искусственного
кровообращения.
Все терминальные состояния и все виды шока.
Термические и химические ожоги.
Некоторые иммунокомплексные болезни
((системная красная волчанка, геморрагический
васкулит, гломерулонефрит).
Отравления змеиными ядами.
32. ДВС синдром
33. Клиника:
• Геморрагические расстройства: длительныекровотечения из мест инъекций, венепункций,
хирургических травм. На коже – петехии,
экхимозы. Спонтанные кровотечения (носовые,
легочные, желудочно – кишечные, мелена),
кровоизлияния во внутренние органы и мозг.
• Проявления тромбозов сосудов: некрозы
кожи, увеличение в объеме и цианоз
конечностей.
• Развивается гемолитико – уремический
синдром: гемолитическая анемия,
тромбоцитопеническая пурпура,
гломерулонефрит
34.
35. Диагностика
в развернутом виде крови – укорочениевремени свертывания крови (норма 4 – 8
минут).
Лечение: лечение основного заболевания.
Инфузионная терапия, антиагреганты
(курантил, трентал), нестероидные
противовоспалительные средства, гепарин.
Прогноз серьезный, летальность 30 – 40 %.
36.
37.
38.
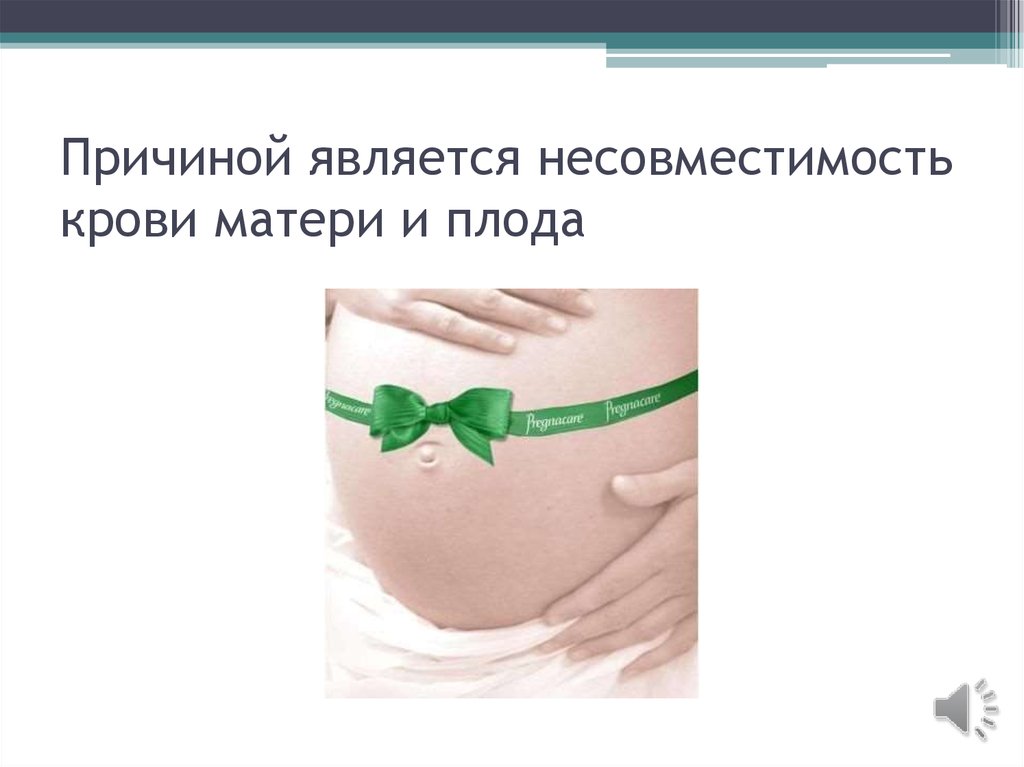
39. Причиной является несовместимость крови матери и плода
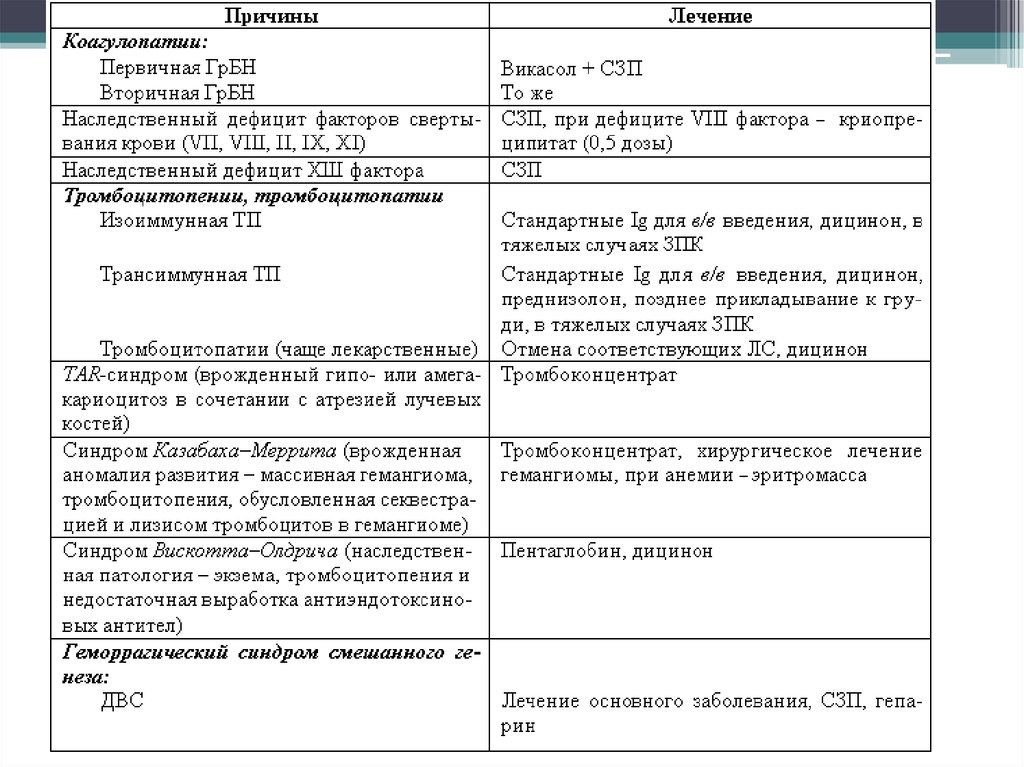
40. Схема врождённой геморрогической болезни
41. Желчно-гемморогические лептоспиры
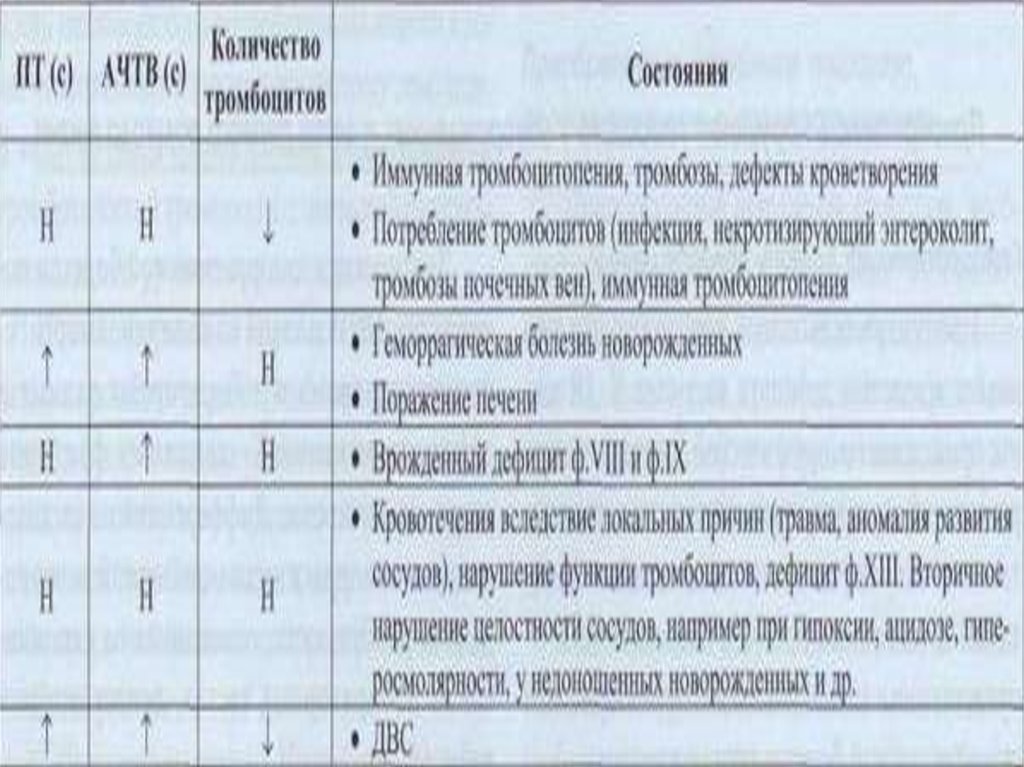
42. Характеристика геморрогической болезни новорождённых
43.
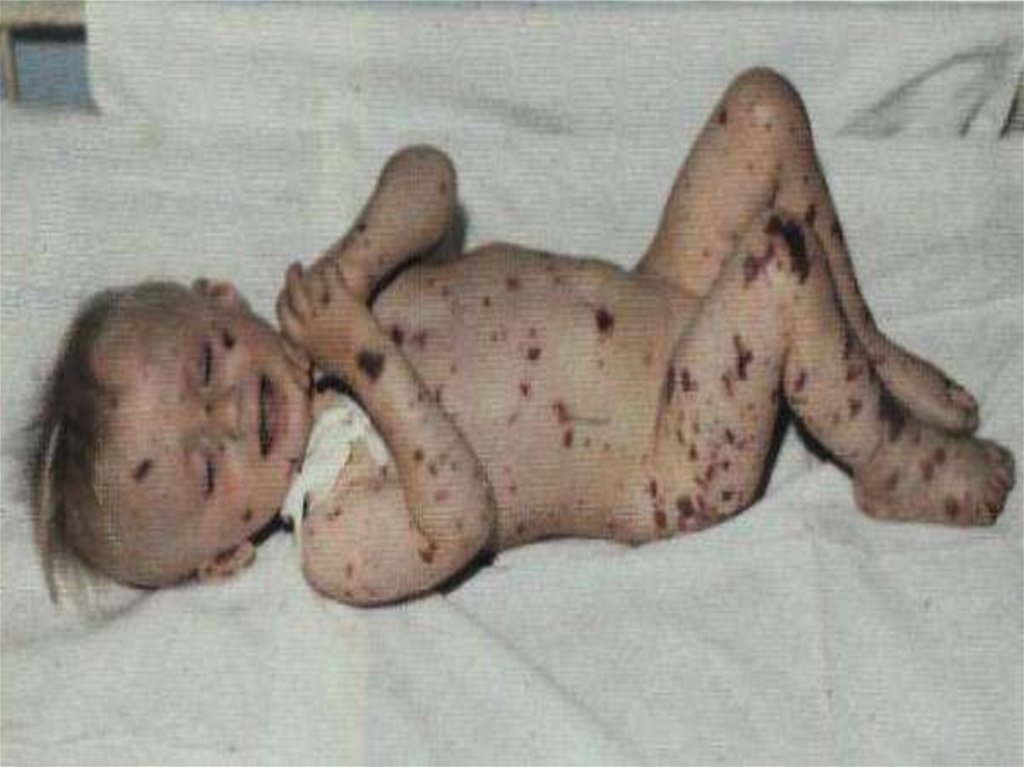
44. Геморрогическая сыпь
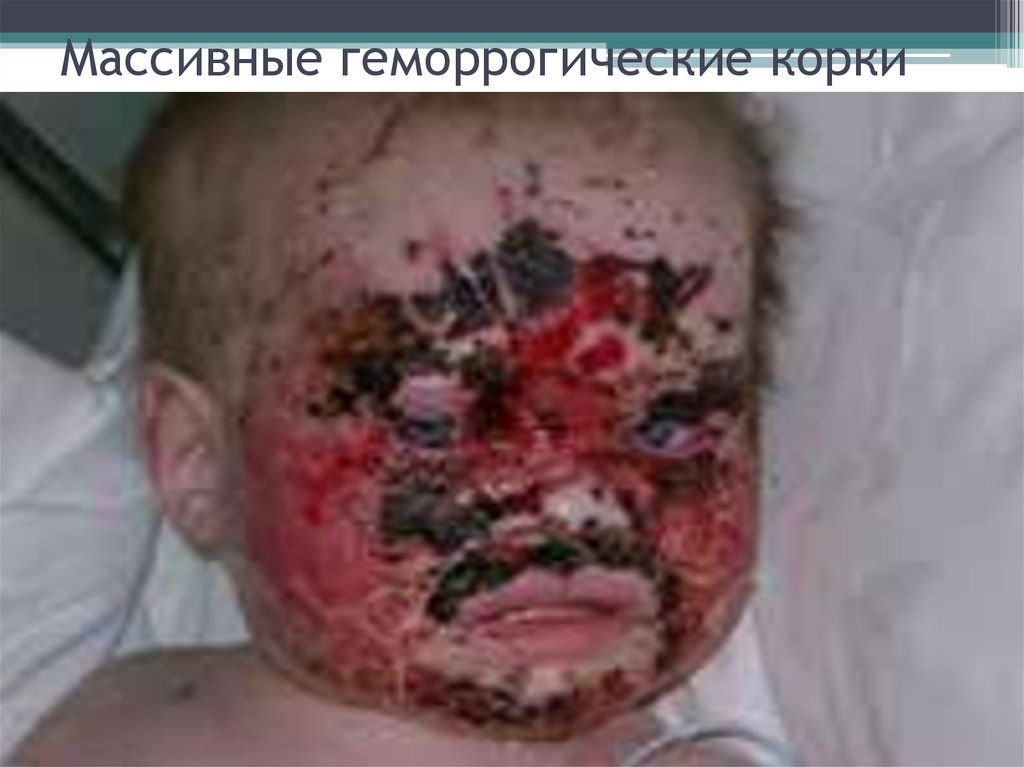
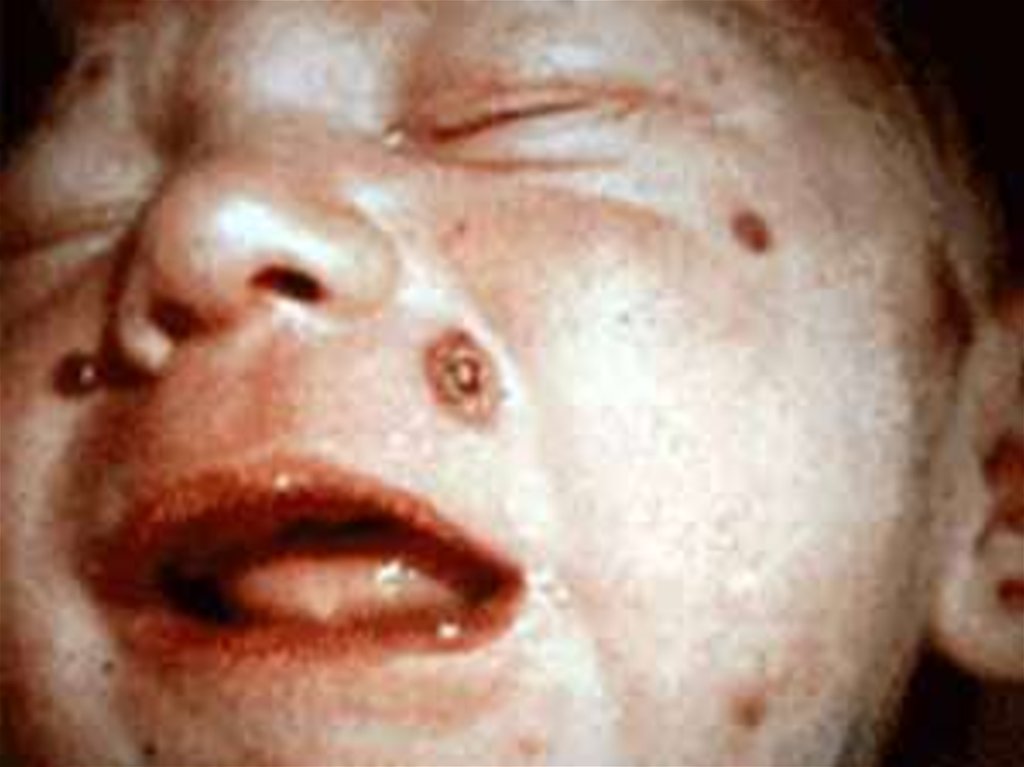
45. Массивные геморрогические корки
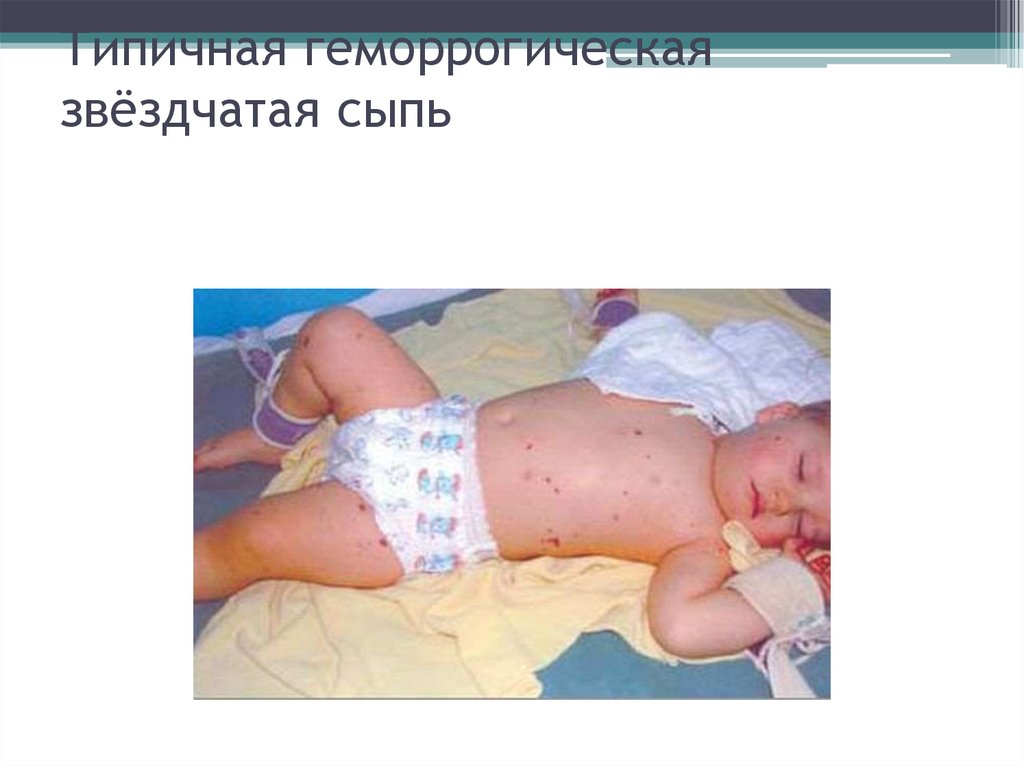
46. Типичная геморрогическая звёздчатая сыпь
47.
48.
49. Геморрогический диатез
50.
51. Витамин К предупреждает геморрогическую болезнь
52. Лейкозы. Это общее название злокачественных опухолей, возникающих из кроветворных клеток.
Этиология: не известна.Факторы риска: вирусные инфекции,
ионизирующее облучение, массивная
рентгенотерапия, применение некоторых
медикаментов.
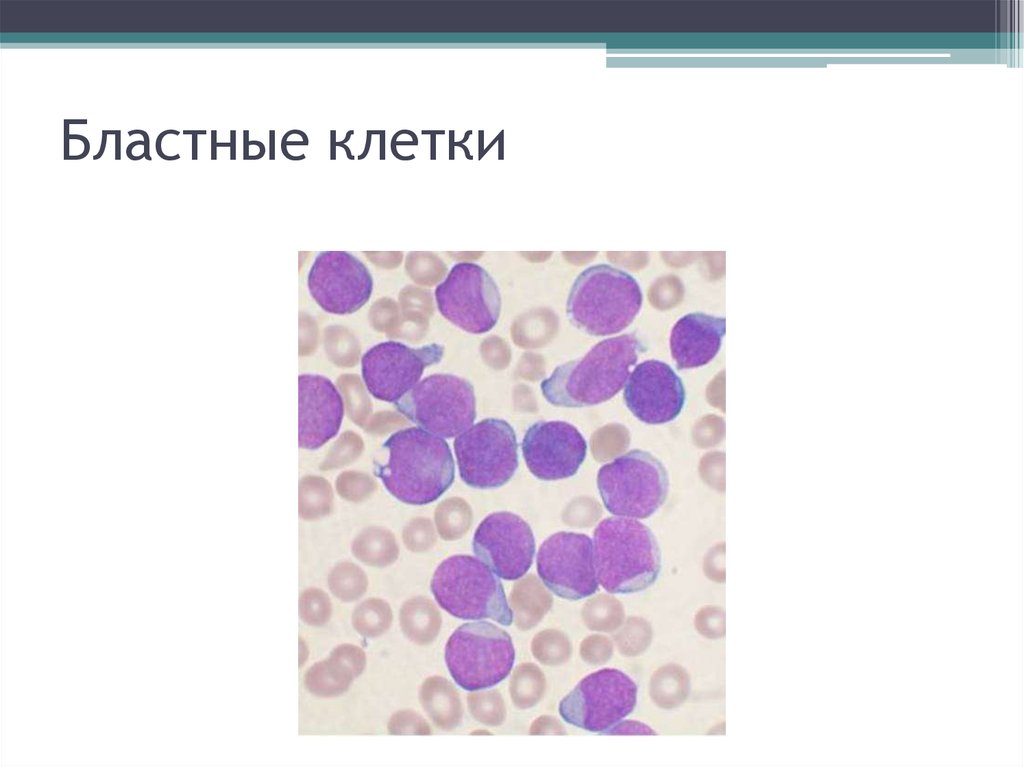
53. Бластные клетки
54.
55. Клиника. Синдромы:
• Анемический (бледность кожи и слизистых).• Интоксикационный (вялость, слабость,
субфибрилитет).
• Пролиферативный (увеличение лимфоузлов,
гепатоспленомегалия).
• Геморрагический (кожные кровоизлияния,
носовые кровотечения).
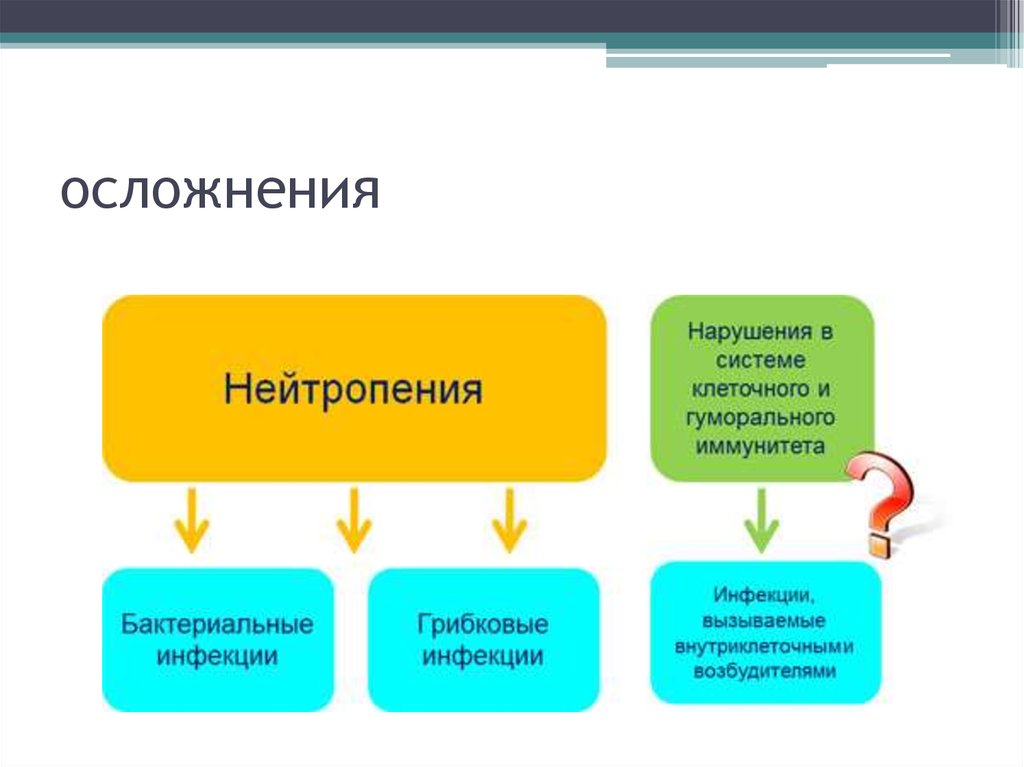
56. осложнения
57. Лечение и уход
• госпитализация в боксированные палаты, режим зависит отсостояния. Диета высококалорийная с увеличением белка,
витаминов, микроэлементов.
• В программы терапии острого лейкоза включают:
противоопухолевые препараты (цитостатики) – винкристин,
винбластин, 6-меркаптопурин, рубомицин в сочетании с
преднизолоном.
• Цель медикаментозного лечения – уничтожение опухолевого
клона лейкозных клеток.
• Симптоматическое лечение: гемотрансфузии
(лейкоцитарная масса, компоненты крови, тромбоцитарная
масса), свежезамороженная плазма.
• Эффективным лечением является трансплантация костного
мозга донорского или самого пациента, взятого во время
ремиссии.
• Лечение цитостатиками дает часто осложнения: угнетение
кроветворения, стоматиты, поражение печени, сердца, легких,
нервной системы.
58. Уход и наблюдение за детьми с повышенной кровоточивостью
Строгий постельный режим и постоянныйконтроль медицинской сестры. Кормить в
палате, транспортировка на каталке.
Профилактика травматизма




























 medicine
medicine








