Similar presentations:
Тістер мен альвеолярлы өсіндінің сынуы, шығып кетуі және емі
1. “Астана Медициналық Университеті” АҚ
СӨЖТақырыбы: Тістер мен альвеолярлы өсіндінің сынуы,
шығып кетуі және емі.
Тексерген: Алдабергенова Т.К.
Орындаған: Қадыр Е.И.
Топ: 505 стом
Астана 2016
2. Жоспар:
Переломы и вывихи зубов;Вывих зуба;
Неполный вывих зуба;
Полный вывих зуба;
Вколоченный вывих зуба;
Лечение больных с вывихом зуба;
Перелом зуба;
Перелом коронки зуба;
Перелом корня зуба;
Лечение больных с переломом зуба;
Особенности анатомического строения альвеолярного отростка;
Клиническая картина и диагностика переломов альвеолярного отростка или
альвеолярной части;
Лечение больных с переломом альвеолярного отростка или альвеолярной
части.
3. ПЕРЕЛОМЫ И ВЫВИХИ ЗУБОВ
Участок челюсти с принадлежащим ему зубом обозначают как сегмент.Он включает в себя зуб, луночку и прилежащую к ней часть челюсти,
покрытую слизистой оболочкой, связочный аппарат, фиксирующий зуб
в лунке, сосуды и нервы. Основу каждого из сегментов составляет
альвеолярный отросток.
Корень зуба прикрепляется к лунке пучками соединительнотканных
волокон, которые вместе с рыхлой соединительной тканью и
клеточными элементами образуют соединительнотканную оболочку
зуба - периодонт. Ширина периодонтальной щели зубов составляет в
области устья альвеолы 0,23 - 0,27 мм, у шейки - 0,17 - 0,19 мм, у
верхушки корня 0,16 - 0,19 мм, на дне альвеолы - 0,23 - 0,28 мм.
Переломы и вывихи зубов.
На долю повреждений зубов верхней челюсти в среднем приходится
64,4%, нижней - 22,1%, обеих челюстей -13,5%.
Таким образом, повреждения зубов верхней челюсти встречаются в
три раза чаще, чем нижней.
4. Вывих зуба
Причинами вывиха зуба являются:- удар по зубу,
- откусывание жесткой пищи подвижным зубом,
- нарушение техники удаления зуба и неаккуратное применение зубоврачебных щипцов и элеваторов,
- вредные привычки (открывание зубами пивной бутылки).
Под воздействием чрезмерного усилия, приложенного к зубу, он весь смещается в определенном
направлении. Это приводит к изменению взаимоотношения корня зуба со стенками альвеолы, что
сопровождается частичным или полным разрывом волокон периодонта, частичным повреждением
сосудисто-нервного пучка зуба или его разрывом. Клинически это может проявляться изменением
положения зуба в альвеоле или полным выхождением его из соответствующей луночки. Характер
смещения зуба по отношению к стенкам альвеолы зависит от направления и выраженности
действующей силы, места ее приложения, возрастных особенностей строения костной ткани.
Различают:
- неполный вывих зуба,
- полный вывих зуба,
- вколоченный вывих зуба. Вывих, кроме того, может быть:
- изолированным,
- сопровождаться переломом коронки или корня зуба,
- сочетаться с переломом альвеолярного отростка или челюсти.
5. Неполный вывих зуба
При неполном вывихе разрывается часть волокон периодонта. Волокна, сохранившие непрерывность, как правило,растянуты в той или иной степени.
Для неполного вывиха характерно изменение положения коронки зуба в зубном ряду и корня по отношению к стенкам
альвеолы (рис. 8).
Зуб может сместиться в сторону окклюзионной плоскости, соседнего зуба, в губную или оральную сторону,
повернуться вокруг оси. Это зависит от направления, места приложения и силы удара. При этом нарушается форма
зубного ряда. Коронка и корень зуба всегда смещаются в противоположном направлении.
Неполный вывих может сочетаться с переломом коронки или корня зуба, определяться при переломе альвеолярного
отростка.
Больные при неполном вывихе зуба жалуются на самопроизвольную боль различной интенсивности, усиливающуюся
при откусывании или пережевывании пищи, на неправильное положение зуба, его подвижность, невозможность
плотно и правильно сомкнуть зубы.
При внешнем осмотре можно отметить отек верхней или нижней губы, щеки, ссадины на коже, кровоподтеки, иногда раны тканей приротовой области. Рот у больного полуоткрыт, так как смыкание зубов в положении центральной
окклюзии часто сопровождается болью из-за смещения зуба в направлении окклюзионной плоскости (нижнего зуба вестибулярно, верхнего - в небную сторону).
В полости рта: десна отечна, слизистая оболочка ее гиперемирована, пальпация болезненная. Из зубодесневой щели
может выделяться кровь (рис. 9). Положение коронки травмированного зуба по отношению к соседним зубам
изменено (неправильное). Зуб подвижен в нескольких направлениях. Горизонтальная и вертикальная перкуссия его
резко болезненная.
Если зафиксировать второй палец левой руки на вестибулярной поверхности альвеолярного отростка в проекции
корня вывихнутого зуба и осторожно сместить его коронковую часть пальцами правой руки, то можно ощутить
подвижность корня на всем его протяжении. Этот клинический прием позволяет дифференцировать вывих зуба от
перелома его корня, когда подвижна только часть корня, связанного с коронкой зуба, то есть до щели перелома.
6.
При смещении зуба в сторону образуется промежуток (зазор) между коронками вывихнутого зуба истоящего рядом. Корень при этом отклоняется в противоположную от наклона коронки сторону,
поэтому на рентгенограмме видно сужение или полное отсутствие периодонтальной щели на стороне
наклона зуба, а на противоположной - расширение периодонтальной щели, более выраженное по
направлению к пришеечной части.
При смещении коронки зуба в оральном или вестибулярном направлениях режущий край ее будет
расположен не на одном уровне с таковым рядом стоящих зубов. Межзубный промежуток по обе
стороны от смещенного зуба увеличен. Зубодесневая щель оказывается более глубокой с язычной
стороны (в случае смещения коронки орально), что можно определить с помощью зубного зонда. При
отломе края альвеолы в пределах корня подвижность зуба значительно увеличивается. Это возможно
при выраженном наклоне коронки в вестибулярную сторону. Отломанный край альвеолы в
последующем чаще всего секвестрируется.
На рентгенограмме корень зуба укорочен из-за его наклонного положения (противоположному
коронке). В случае значительного смещения корня верхушечная часть альвеолы будет свободна от
верхушки корня, а периодонтальная щель существенно расширена у боковых поверхностей корня.
При умеренном смещении определяется расширение периодонтальной щели в верхушечной части (у
дна альвеолы).
При смещении зуба вследствие вывиха в сторону окклюзионной плоскости режущий край его
располагается ниже (на верхней челюсти) или выше (на нижней челюсти) рядом стоящих зубов. При
смыкании зубов в первую очередь контактирует вывихнутый зуб. Коронка зуба при этом кажется
удлиненной из-за обнажения шейки, реже - корня его. Зуб всегда подвижен, выраженность чего
зависит от степени смещения зуба. Перкуссия его резко болезненна. При зондировании определяется
глубокая зубодесневая щель по всему периметру окружности корня из-за разрыва круговой связки
зуба.
На рентгенограмме корень кажется укороченным за счет выдвижения зуба из альвеолы. Верхушка
корня вывихнутого зуба несколько смещена к гребню альвеолярного отростка по сравнению с
соседними зубами. Периодонтальная щель слева и справа равномерно расширена, а дно альвеолы
свободно от верхушки корня (рис. 10).
7.
При повороте зуба вокруг оси режущий край коронки зуба будет располагатьсяпод некоторым углом к продольной оси зубной дуги, что является причиной
образования зазора между коронкой вывихнутого зуба и рядом стоящего.
При повороте зуба, корень которого сплющен с боков (нижние резцы, верхние
клыки), более широкая часть корня перемещается в сторону узкой части
альвеолы. Поэтому на рентгенограмме определяется сужение периодонтальной
щели или она вообще отсутствует.
При неполном вывихе повреждается пульпа зуба, периодонт и костная ткань
альвеолы. В случае невыраженного смещения зуба в вестибулярном или
оральном направлениях, в сторону окклюзионной поверхности, а также при
повороте зуба вокруг своей оси пульпа зуба может сохранить свою
жизнеспособность. Она более устойчива к травме в несформировавшемся
корне зуба. У сформированного корня вероятность разрыва сосудистонервного
пучка у входа в верхушечное отверстие в той же клинической ситуации
значительно возрастает.
При неполном вывихе повреждаются не все волокна периодонта. Возможно
растяжение, частичный или полный разрыв отдельных волокон или их пучков
на различном протяжении. Корень зуба при этом сохраняет связь с костью
лунки.
Перелом края альвеолы вывихнутого зуба происходит не всегда и только на
незначительном участке. На рентгенограмме это, как правило, не определяется
из-за наложения данного участка костной ткани на корень зуба.
8.
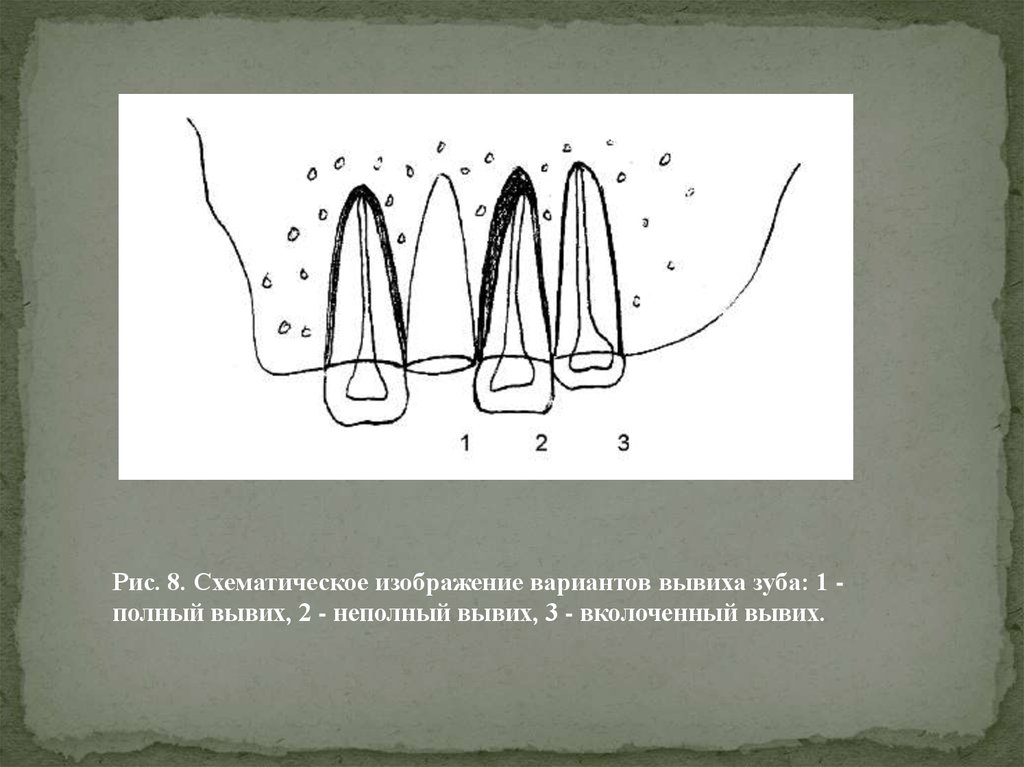
Рис. 8. Схематическое изображение вариантов вывиха зуба: 1 полный вывих, 2 - неполный вывих, 3 - вколоченный вывих.9.
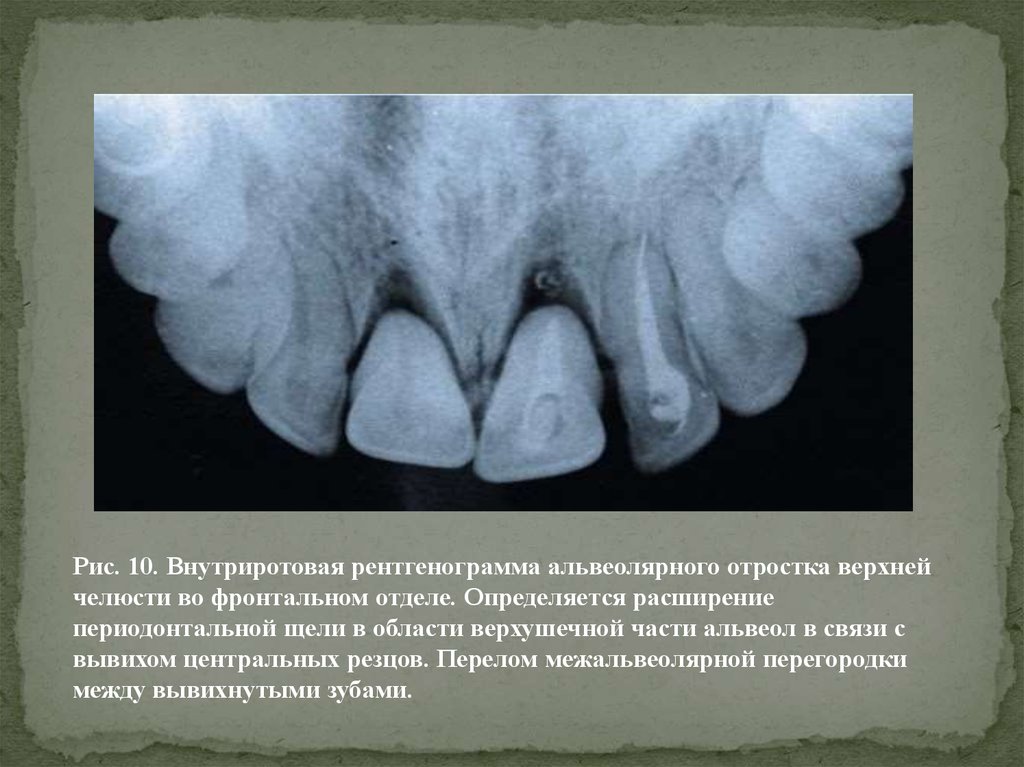
Рис. 10. Внутриротовая рентгенограмма альвеолярного отростка верхнейчелюсти во фронтальном отделе. Определяется расширение
периодонтальной щели в области верхушечной части альвеол в связи с
вывихом центральных резцов. Перелом межальвеолярной перегородки
между вывихнутыми зубами.
10.
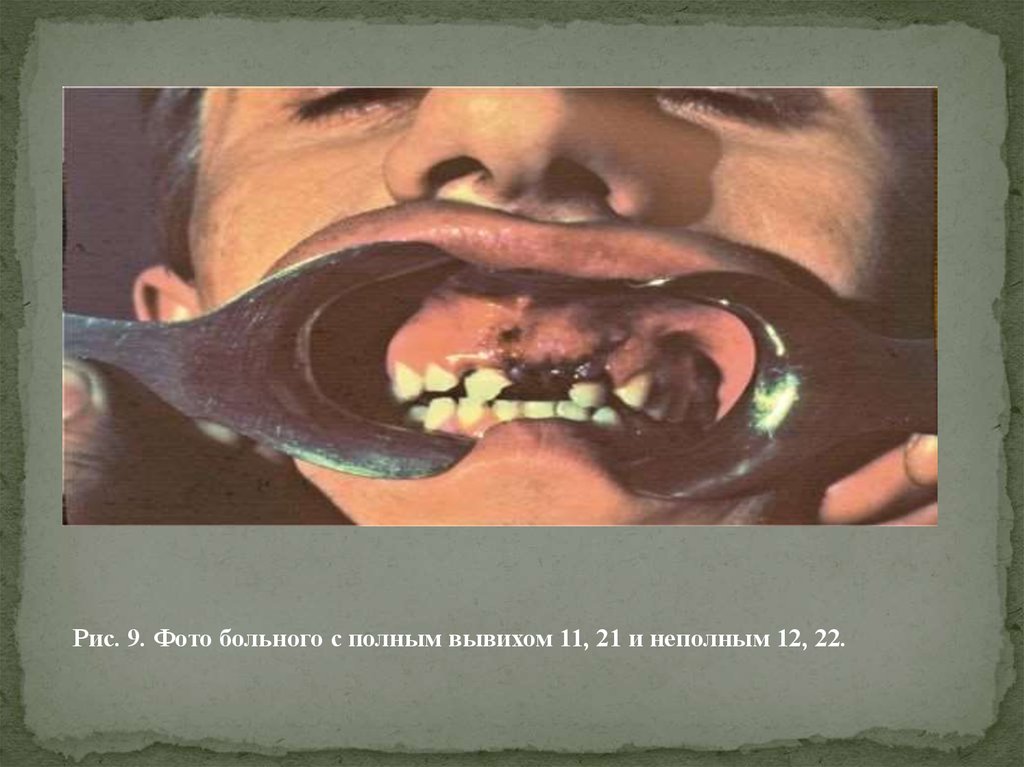
Рис. 9. Фото больного с полным вывихом 11, 21 и неполным 12, 22.11. Полный вывих зуба
При полном вывихе происходит разрыв тканей всего периодонта и круговой связки зуба.Это приводит к выпадению зуба из альвеолы под действием приложенной силы или
собственного веса зуба. Сосудисто-нервный пучок всегда разрывается. Может произойти
перелом края альвеолы.
Иногда зуб удерживается в альвеоле единичными сохранившимися волокнами круговой
связки зуба или за счет адгезивных свойств двух влажных поверхностей: корня зуба и
стенки альвеолы.
Чаще полностью вывихиваются фронтальные зубы верхней челюсти, реже - нижней.
Центральные резцы - чаще боковых. Реже других подвержены полному вывиху клыки.
Полностью вывихнутый зуб больные могут принести к врачу. Пациенты жалуются на
боль в области лунки отсутствующего зуба, эстетический недостаток и дефект речи. При
внешнем осмотре изменения не отличаются от таковых при неполном вывихе. Лунка
вывихнутого зуба в раннем посттравматическом периоде кровоточит или заполнена
кровяным сгустком (рис. 11). Слизистая оболочка десны в области лунки иногда
разорвана, что чаще бывает при переломе края альвеолы. Пальпация ее болезненна. В
случае перелома края альвеолы последний податлив, что можно определить, пальпируя
его. Обследование лунки обязательно, так как последующая реплантация вывихнутого
зуба может быть эффективна лишь при отсутствии призаков перелома ее стенок.
На рентгенограмме определяется свободная от зуба альвеола с четкими контурами.
Стенки лунки ограничены компактной пластинкой, хуже выраженной по альвеолярному
краю. Возможно нарушение целости внутреннего компактного слоя, а иногда и
губчатого вещества на определенном участке стенки лунки, или ее края.
12.
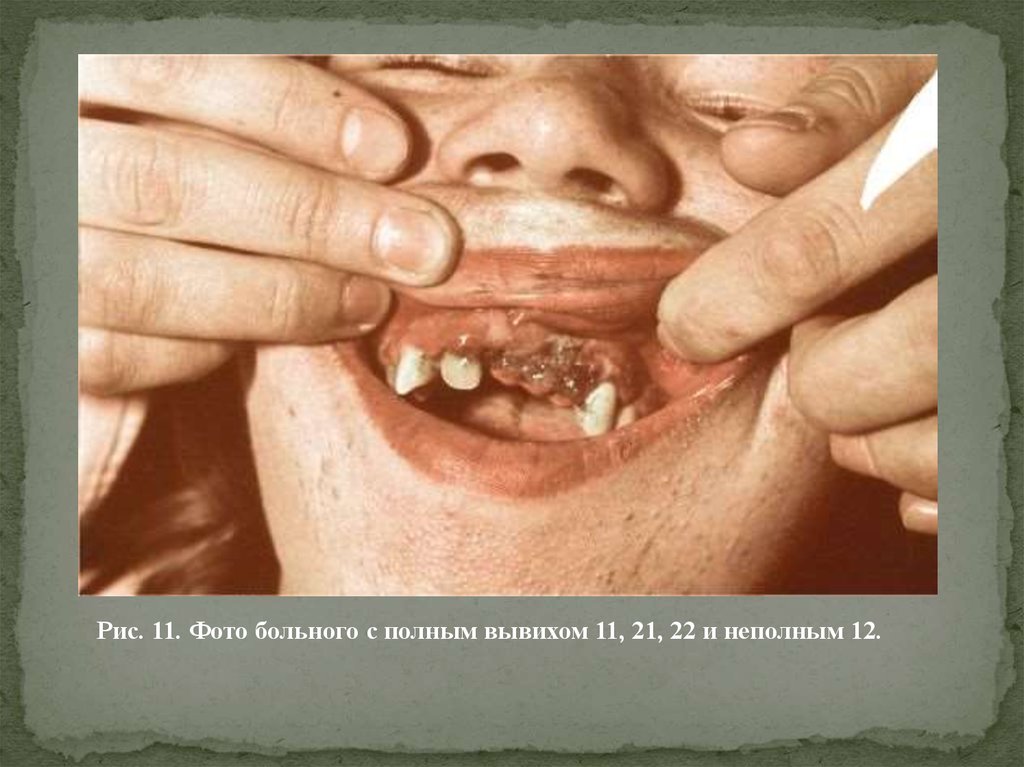
Рис. 11. Фото больного с полным вывихом 11, 21, 22 и неполным 12.13. Вколоченный вывих зуба
При вколоченном вывихе корень зуба внедряется в глубь альвеолярного отростка и тела челюсти. Этоможет произойти при ударе по режущему краю зуба в направлении его вертикальной оси. Для
вколоченного вывиха характерен полный разрыв волокон периодонта. Крайне редко некоторая их
часть сохраняет свою непрерывность, но существенно растягивается, надрывается, разволокняется.
Сосудисто-нервный пучок, как правило, разрывается. Вследствие внедрения широкой части зуба в
более узкую часть альвеолы стенки ее деформируются, раздвигаются, костные балочки губчатого
вещества сдавливаются и ломаются. Костномозговые пространства сплющиваются. Вколачивание
зуба иногда сочетается с поворотом его вокруг оси, смещением в вестибулярном или небном
направлении.
Вколоченный вывих рационально выделять в отдельную группу. Некоторые авторы считают его
разновидностью полного вывиха. Однако он может иметь клинико-рентгенологические признаки
неполного вывиха. В то же время для него характерны признаки, которые не встречаются при двух
предыдущих: полное исчезновение щели периодонта, деформация стенок альвеолы, разрушение дна
альвеолы.
Клиническая картина. Больные жалуются на самопроизвольную боль в зубе, эстетический недостаток
вследствие уменьшения высоты коронковой части зуба, кровотечение из десны, боль при
пережевывании пищи. Данные осмотра лица не отличаются от приведенных выше. При осмотре
полости рта определяется значительное укорочение коронки травмированного зуба. Создается
впечатление, что часть коронки отломана. Однако при внимательном обследовании можно
обнаружить сохраненный режущий край коронки зуба. Она иногда повернута вокруг оси, наклонена
орально или вестибулярно. Режущий край коронки может выступать над десной или быть на ее
уровне. Нередко коронка зуба не видна и определяется в глубине альвеолы при зондировании. Зуб
неподвижен вследствие его механического заклинивания в костной ткани. Перкуссия его
безболезненная или малоболезненная. Слизистая оболочка десны в проекции вколоченного зуба
отечная, пальпация ее болезненная.
На рентгенограмме коронка травмированного зуба всегда проецируется в лунке, а верхушка корня
вколоченного зуба - за пределами лунки. На верхней челюсти она располагается выше, а на нижней ниже верхушки корня одноименного зуба, занимающего правильное положение в зубном ряду.
Приодонтальная щель не определяется, так как широкая часть корня, внедрившись в более узкую
часть альвеолы, разрушила периодонт
и контактирует непосредственно с костью стенки лунки. Кортикальная пластинка альвеолы чаще не
определяется, что зависит от степени смещения зуба в альвеолу (рис. 12). Иногда смещение зуба
столь велико, что на рентгенограмме он может определяться в теле верхней или нижней челюсти,
носовой в области носовой вырезки, у дна носа или верхнечелюстной пазухи.
14. Лечение больных с вывихом зуба
При неполном вывихе зуба под проводниковым обезболиванием аккуратно репонируютего. Пальцы при вправлении зуба располагают на вывихнутом зубе, а также на рядом
стоящих и альвеолярном отростке для предотвращения случайного вывихивания его в
противоположном направлении. Давление на зуб развивают постепенно и умеренно, с
тем чтобы дополнительно не повредить сосудисто-нервный пучок вывихнутого зуба.
При правильной репозиции отсутствует соприкосновение при смыкании вывихнутого
зуба и антагониста, если это происходит, то необходимо его вывести из окклюзии.
Репонировать зуб сложнее, если с момента травмы прошло более двух суток, так как
возвращению зуба в правильное положение мешает организующийся кровяной сгусток.
В данной ситуации следует произвести люксацию зуба с последующей репозицией по
вышеприведенной методике.
В случае обращения больного за помощью через несколько недель и если зуб уже
самостоятельно укрепился в неправильном положении, переместить его можно только с
использованием ортодонтических аппаратов.
После репозиции проводят иммобилизацию вывихнутого зуба. Для этого используют
индивидуальную шину-каппу из быстротвердеющей пластмассы, изготовленную
непосредственно на больном. В шину обязательно включают не менее двух здоровых
зубов с каждой стороны от вывихнутого зуба. Режущий край последнего освобождают от
пластмассы, для того чтобы он не испытывал дополнительного давления. Кроме того,
это позволяет осуществлять динамический контроль за жизнеспособностью пульпы с
помощью ЭОД. Шину накладывают не менее чем на пять-шесть недель.
15.
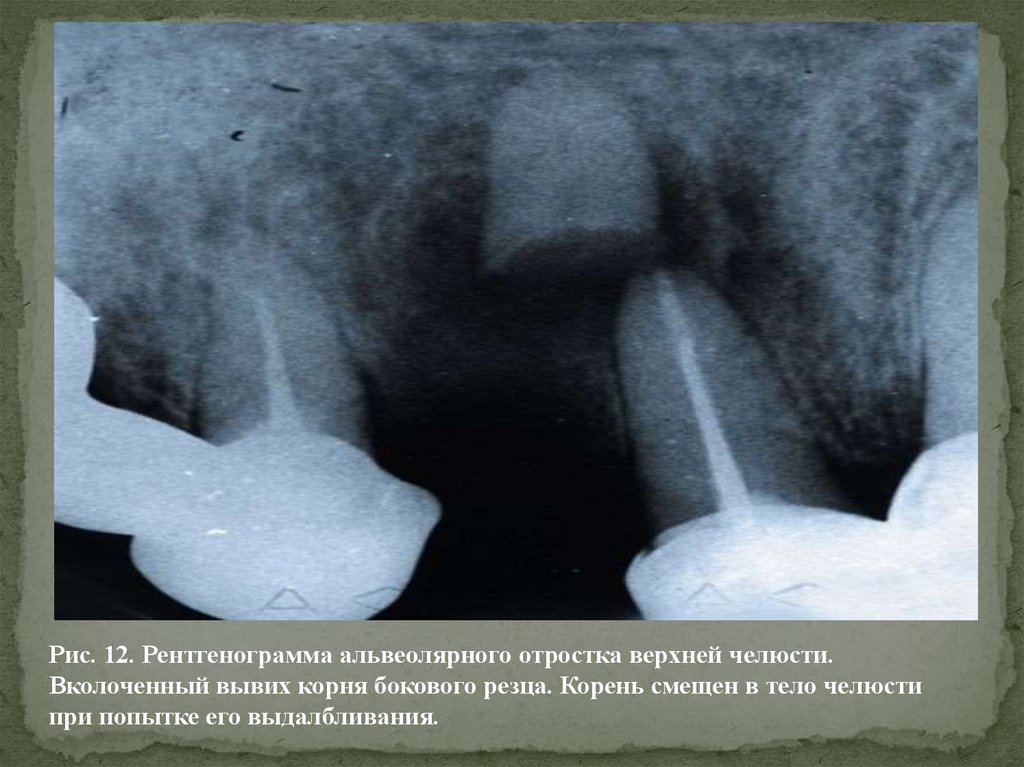
Рис. 12. Рентгенограмма альвеолярного отростка верхней челюсти.Вколоченный вывих корня бокового резца. Корень смещен в тело челюсти
при попытке его выдалбливания.
16.
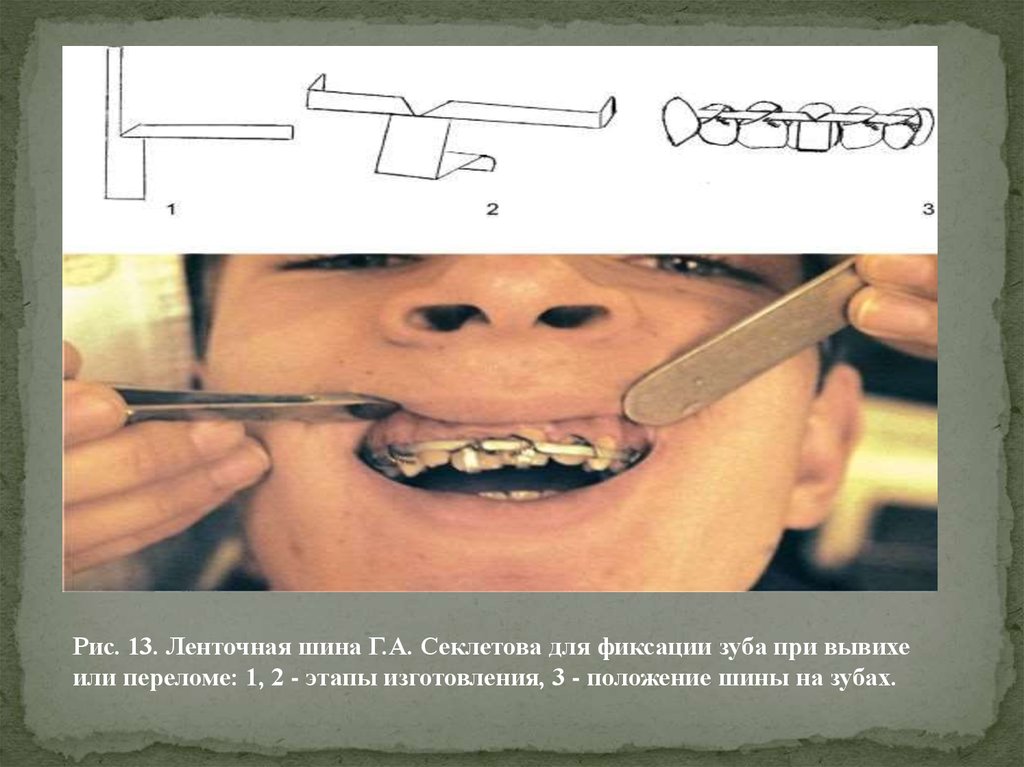
Для иммобилизации вывихнутого зуба можно использовать«фрагментную ленточную шину» Г.А. Секлетова (1997),
изготовляемую врачом из полоски жести таким образом, чтобы
охватывать режущий край и небную поверхность зуба,
предотвращая его смещение (рис. 13). Использование гладкой
шины-скобы менее предпочтительно, так как фиксирующая зуб
проволочная лигатура при закручивании может смещать зуб из
лунки (рис. 14).
Перед шинированием и в динамике лечения следует проверить
электровозбудимость пульпы. Понижение или отсутствие
электровозбудимости не только в первые дни, но и 1 - 2 недели
после травмы не обязательно свидетельствует о необратимых
изменениях в пульпе зуба. Восстановление нормальных
значений ЭОД пульпы возможно в течение нескольких месяцев.
Так, известно, что электровозбудимость восстанавливалась до
нормы в 59,2% случаев, в 16,9% - оставалась пониженной и в
23,9% снижалась или не определялась. При наличии
клинических признаков гибели пульпы ее необходимо удалить и
канал запломбировать по общепринятым методам, в противном
случае оставшаяся в канале мертвая пульпа приводит к
развитию острого периодонтита или периостита, который часто
вскрывается самостоятельно, но с образованием свища.
17.
Рис. 13. Ленточная шина Г.А. Секлетова для фиксации зуба при вывихеили переломе: 1, 2 - этапы изготовления, 3 - положение шины на зубах.
18.
При этом острый процесс в периодонте стихает и переходит в хронический.В случае одновременного с вывихом отлома края альвеолы и его секвестрации
в последующем возникает и прогрессирует воспаление в периодонте, что
может привести к выпадению зуба.
Возможно срастание корня травмированного зуба со стенкой альвеолы.
После неполного вывиха не исключена внешняя резорбция корня, которая не
прогрессирует. Выраженность ее определяется степенью смещения корня зуба.
Чем больше смещение, тем большая поверхность корня подвержена
резорбции.
В случае полного вывиха зуба в раннем посттравматическом периоде, то есть
не позже двух суток - проводится его реплантация. Она не показана в случае:
- разрушения стенок лунки и развившегося воспалительного процесса,
- выраженного разрушения вывихнутого зуба.
Чем раньше проводится реплантация, тем больше надежд на положительный
результат. Процесс резорбции корня в этом случае протекает более медленно и
менее выражен. Реплантацию проводят по общепринятой методике.
Вывихнутый зуб промывают и содержат до момента операции в изотоническом
растворе натрия хлорида с антибиотиками. Некоторые авторы рекомендуют
хранить его в молоке, осмотические характеристики которого являются
оптимальными для тканей и клеток, имеющихся на поверхности корня зуба.
При работе зуб держат за коронку, а корневую часть постоянно увлажняют. В
эксперименте доказано, что зубы с высушенными корнями приживают хуже.
19.
Рис. 14. Иммобилизация зубов по методу К.С. Ядровой с помощьюгладкой шины-скобы и проволочных лигатур.
20.
Если с момента травмы прошло не более 10 часов, можно реплантировать вывихнутый зуб, не удаляяпульпу. В этом случае пульпу удаляют через 2 - 3 недели после реплантации, когда становится
очевидным приживление зуба, но восстановление жизнедеятельности пульпы не происходит. После
экстирпации пульпы канал не следует обрабатывать сильнодействующими препаратами и
антибиотиками. Временно его заполняют гидрооксидом кальция, который в некоторой степени
предотвращает резорбцию корня. Позднее его заменяют эвгеноловой или другой пастой.
Если зуб находился вне полости рта более 10 часов, пульпу из него удаляют, а канал после
соответствующей обработке пломбируют фосфатцементом со штифтом. При рассасывании части
корня штифт с фосфатцементом вокруг него удерживает зуб в лунке, предотвращая его подвижность
и выпадение.
Если проводится реплантация зуба с погибшей пульпой, необходимо резецировать верхушку его
корня для удаления ответвлений от макроканала. В то же время некоторые авторы не рекомендуют
это делать и придают большее значение качественной обтурации канала. На процессе резорбции
корня это не отражается. Перед введением зуба в лунку последнюю промывают физиологическим
раствором, однако стенки ее не выскабливают, так как более благоприятные результаты реплантации
отмечены при сохранении обрывков периодонта не только на поверхности корня, но и на стенках
лунки.
Зуб после реплантации выводят из окклюзии, шинируют пластмассовой шиной-каппой. Снимают
шину через 3-4 недели.
Некоторые авторы не рекомендуют проводить иммобилизацию зуба после реплантации, если его
подвижность меньше чем 2 степени, так как это может способствовать усилению резорбции.
Рентгенологический контроль в сроки от одного до двенадцати месяцев после реплантации позволяет
судить о состоянии корня зуба, периодонта и кости. В зависимости от степени сохранности волокон
периодонта возможны три типа сращения стенок альвеолы с корнем зуба:
- периодонтальный,
- периодонтально-фиброзный,
- остеоидный.
21.
Периодонтальный тип сращения происходит при достаточном количестве сохраненныхволокон периодонта на корне зуба и стенке альвеолы. Он является наиболее
оптимальным. На рентгенограмме прослеживается периодонтальная щель и четко
определяется граница кортикальной пластинки альвеолы.
Периодонтально-фиброзный тип сращения возникает, если периодонт сохраняется
только на корне или стенках альвеолы. На рентгенограмме периодонтальная щель в
данной ситуации имеет неравномерную ширину, с участками полного его отсутствия.
Остеоидный тип сращения возникает, если периодонтальная ткань отсутствует на корне
и стенках альвеолы. При этом на рентгенограмме периодонтальная щель не
определяется.
После реплантации обычно происходит рассасывание корня.
Воспалительная резорбция развивается на ранних сроках после реплантации (через 6 - 8
недель) в результате продолжающегося воспалительного процесса в окружающих
тканях. Сопровождается это образованием патологического зубодесневого кармана и
усилению подвижности зуба, что в конечном итоге приводит к необходимости его
удаления. Причиной прогрессирующей подвижности является рассасывание корня зуба
и стенок альвеолы.
Обменная резорбция возникает чаще, она бывает временная или постоянная. Временная
резорбция прекращается спонтанно, постоянная - медленно прогрессирует. Причина
обменной резорбции не выяснена. Однако соблюдение техники реплантации снижает ее
интенсивность.
Чем раньше проведена операция, тем медленнее протекает обменная резорбция. Самые
хорошие результаты получены при проведении реплантации через 20 - 30 минут после
травмы. При остеоидном типе сращения резорбция возникает рано и протекает
интенсивно.
На рентгенограмме при обменной резорбции периодонтальная щель отсутствует, а в
области корня определяются узуры, заполненные костной тканью.
22.
Лечение вколоченного вывиха представляет определенные трудности. Некоторые авторы считаютцелесообразным придерживаться выжидательной тактики, рассчитанной на сомопроизвольное
выдвижение вколоченного зуба. Такая практика обычно оправдывает себя при вколоченных вывихах
молочных резцов: выдвижению зуба способствует продолжающееся формирование корня зуба, если
ростковая зона его не погибла вследствие травмы.
При неглубоком вколачивании зуба (коронка выстоит из альвеолы не менее, чем наполовину) можно
наблюдать сомопроизвольное выдвижение постоянного зуба, особенно в молодом возрасте, когда еще
не закончилось формирование корня и имеется ростковая зона. При этом так называемое повторное
прорезывание совпадает с окончанием формирования корня. Первые признаки самопроизвольного
выдвижения зуба отмечаются через 1 - 1,5 недели после травмы, реже - через 4 - 6 недель.
При появлении признаков острого воспаления необходимо трепанировать зуб и удалить пульпу.
Резорбция корня в случае вколоченного вывиха также происходит, но она менее интенсивна, чем при
реплантации.
Выдвижение зуба маловероятно при: его глубоком вколачивании, выраженном воспалительном
процессе, а также при наличии хронических очагов инфекции в периапикальных тканях.
Репозицию вколоченного зуба с фиксацией на 4-6 недель можно проводить сразу или в течение трех
суток после травмы. Эта манипуляция сопровождается потерей маргинального участка альвеолы и
последующей резорбцией корня, который напоминает таковую при реплантации зуба. Трепанацию
коронки и удаление пульпы следует производить после укрепления зуба в лунке.
Также показано выдвижение зуба с помощью ортодонтических аппаратов. Это возможно при
неглубоком внедрении зуба в кость, когда часть коронки технически позволяет зафиксировать на ней
ортодонтическую конструкцию.
В случае развития анкилоза (сращение корня с костью) ортодонтический аппарат не всегда может его
разорвать. Поэтому рекомендуется предварительно произвести люксацию зуба инструментом с целью
разрушения образовавшегося соединения между цементом корня и костью.
23.
Глубоко вколоченные зубы иногда вытягивают хирургическимиприемами с целью создания более приемлемых условий для
наложения ортодонтического аппарата. Ортодонтическое
выдвижение зуба следует начинать сразу после травмы, так как
это предупреждает анкилоз, который проявляется уже на 5-6
сутки. Кроме того, такая тактика уменьшает частоту резорбции
корня.
Ортодонтическое лечение у детей начинают не ранее, чем через
3-4 недели после травмы.
При лечении вколоченного вывиха можно удалить зуб с
последующей его реплантацией. Чем раньше проведена
реплантация, тем позже наступает резорбция корня. Такая
тактика оправдана, если зуб находится под слизистой оболочкой
гайморовой пазухи или дна носа, в мягких тканях преддверия
рта, в теле челюсти или в случае, когда нет возможности
трепанировать коронку зуба, а воспалительные явления
нарастают.
Показано удаление вколоченного зуба без его реплантации при
развившемся анкилозе и в случае значительной травмы
альвеолы - переломе стенок ее.
24. Перелом зуба
Причины перелома зуба те же, что и при его вывихе.Кроме того, коронки верхних зубов могут быть сломаны при удалении нижних
зубов щипцами, когда, неаккуратно (рывком) проводя тракцию, врач случайно
ударяет щипцами по зубу - антагонисту верхней челюсти.
Нередко встречается перелом коронки ранее леченых по поводу пульпита или
периодонтита малых и больших коренных зубов при наличии пломб
значительных размеров на жевательной поверхности во время приема жесткой
пищи. Чаще отламывается небная (язычная) часть коронки, реже вестибулярная.
Перелом может быть в любом участке зуба. Возможен отлом части коронки без
вскрытия полости зуба и со вскрытием ее, отлом всей коронки, перелом корня
на различном уровне, перелом коронки и корня одновременно.
Перелом зуба бывает поперечным, косым, реже - продольным. Щель перелома
может проходить по эмали, эмали и дентину, цементу и дентину. Эти
положения отражены в «Классификации острой травмы зуба» (Чупрынина
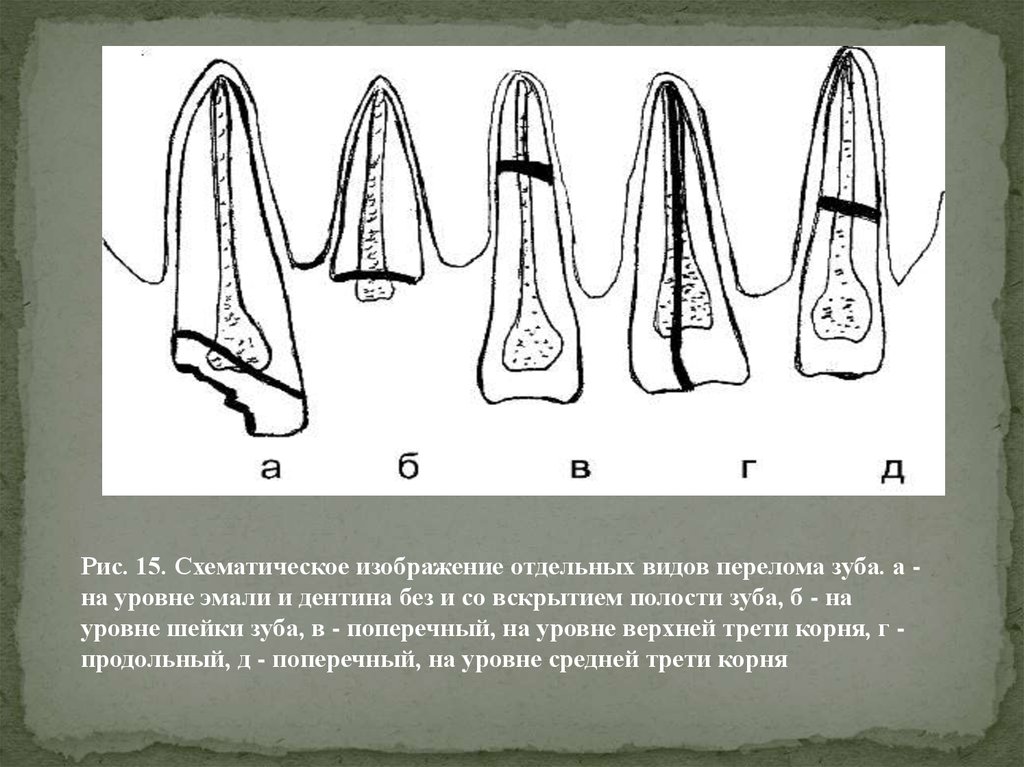
Н.М. 1985), из которой приводим классификацию перелома зуба (рис. 15).
25.
Перелом (поперечный, косой, продольный) зуба:а) коронки в зоне эмали,
б) коронки в зоне эмали и дентина без вскрытия полости
зуба,
в) коронки в зоне эмали и дентина со вскрытием полости
зуба,
г) зуба в области эмали, дентина и цемента,
д) корня в пришеечной, средней и верхушечной трети.
Чаще повреждаются зубы верхней челюсти, реже нижней. Возникает перелом преимущественно
центрального, реже - бокового резцов. Перелом других
зубов встречается редко. Однако могут быть переломы
сразу нескольких зубов (в том числе премоляров и
моляров) вследствие производственной травмы или
автомобильной катастрофы.
26.
Рис. 15. Схематическое изображение отдельных видов перелома зуба. а на уровне эмали и дентина без и со вскрытием полости зуба, б - науровне шейки зуба, в - поперечный, на уровне верхней трети корня, г продольный, д - поперечный, на уровне средней трети корня
27. Перелом коронки зуба
Коронка зуба может сломаться в пределах:- эмали, когда чаще отламывается угол коронки,
- эмали и дентина с обнажением коронковой пульпы или без вскрытия пульпарной камеры,
- эмали, дентина и цемента - происходит отлом всей коронки в пришеечной области вдоль эмалево-дентиновой
границы. При этом с небной стороны ткани скалываются под острым углом, с вестибулярной - под прямым.
В случае отлома части коронки без вскрытия полости зуба больные жалуются на боль от температурного и
механического раздражения, на эстетический недостаток. В поздние сроки после травмы возможно появление
признаков пульпита. На слизистой оболочке губ, языка может образовываться эрозия, реже - декубитальная язва, что
связано с травмой мягких тканей полости рта острыми краями излома коронки. На сохранившейся части коронки зуба
встречаются мелкие трещины эмали.
В случае вскрытия полости зуба и обнажения пульпы возникает резкая боль, усиливающаяся от температурного,
химического или механического раздражения, что заставляет больного обращаться к врачу в ранние сроки после
травмы. На поверхности излома коронки видна пульпа ярко-красного цвета.
Перелом зуба на уровне шейки встречается достаточно часто. Плоскость перелома нередко имеет косое направление и
частично заходит под десну, располагаясь под слизистой оболочкой альвеолярного отростка в области коронковой
трети корня зуба. Иногда коронка фиксирована обрывками круговой связки зуба.
При отломе коронки зуба всегда разрывается пульпа, что проявляется соответствующими клиническими признаками
травматического пульпита. Над поверхностью корня может выступать участок пульпы в виде розового или синюшнокрасного резко болезненного комочка. Слизистая оболочка по краям лунки нередко разорвана.
При оказании помощи и лечении больного не следует торопиться с удалением корня зуба, так как довольно часто его
можно использовать для изготовления штифтового зуба, культевой вкладки. Коронково-корневой перелом является
продольным, при этом щель перелома проходит вдоль оси зуба, одновременно через коронку и корень. Он возникает
при ударе по зубу вдоль вертикальной его оси, при введении в канал зуба штифта, диаметр которого превышает
величину просвета канала, реже - при эндодонтических манипуляциях. Повреждается эмаль, дентин, цемент, пульпа.
У больного возникает боль во время пережевывания пищи, подвижность части зуба.
На рентгенограмме четко определяется щель перелома вдоль вертикальной оси зуба.
28. Перелом корня зуба
может локализоваться:- вблизи шейки зуба,
- в средней части корня,
- на границе средней и верхушечной трети корня,
- вблизи верхушки корня.
Направление линии перелома чаще поперечное, реже - косое. Она проходит через
цемент, дентин и пульпу зуба. Если щелей перелома две и более, принято говорить об
оскольчатом переломе корня.
По данным Н.М. Чупрыниной и соавт. (1993), корни резцов чаще ломаются между
средней и верхушечной третью (69,0%). Одинаково часто - в области шейки и середины
(14,5%), реже - вблизи верхушки корня (2%).
Перелому корня всегда сопутствует вывих коронковой части его, что проявляется
характерными для вывиха зуба клиническими признаками. Больные могут жаловаться на
самопроизвольную ноющую боль в зубе различной интенсивности, усиливающуюся при
откусывании пищи, подвижность зуба, неудобство и боль при смыкании зубов.
При обследовании на первый план выступают признаки вывиха зуба. Однако простой
клинический прием позволяет заподозрить перелом корня. Если правой рукой
производить незначительное по амплитуде смещение коронки зуба в передне-заднем
направлении, то под вторым пальцем левой руки, находящемся на вестибулярной
поверхности альвеолярного отростка, в проекции корня зуба можно ощутить
перемещение отломленного корня. Этот клинический прием позволяет довольно точно
установить границу перелома.
29.
Если происходит надлом наружной стенки луночки, то при наклоне зубаорально пальпаторно можно определить острый край излома. Симптом
смещения отломков оказывается недостоверным лишь при переломе верхушки
корня зуба, так как из-за возросшей толщины стенки лунки в области
верхушки корня границу между подвижной и неподвижной частью корня
определить не удается. Клинически может быть ошибочно диагностирован
вывих зуба вместо перелома. Однако и в этом случае прикосновение к зубу и
перкуссия его болезненны, он имеет подвижность. Лечение вывиха зуба и
столь высокого для зуба верхней челюсти перелома корня почти полностью
совпадают. Цвет коронки зуба обычно не изменен. Однако при переломах,
расположенных вблизи от коронки зуба, она вследствие разрыва пульпы и
кровоизлияния в полость зуба может окрашиваться в розовый цвет, а позднее,
по мере превращения гемоглобина в гемосидерин, приобретать желтоватую
окраску.
По рентгенограмме можно уточнить локализацию щели перелома, ее
направление, характер смещения отломков, состояние периодонта и костной
ткани альвеолы. Рентгенологически линия перелома представлена узкой или
широкой (в зависимости от степени смещения отломков) полоски
просветления в пределах корня зуба (рис. 16). Может быть излом и ступенька,
что свидетельствует о смещении отломков в сторону. При сопутствующем
переломе стенки альвеолы на рентгенограмме виден разрыв компактной
пластинки в пределах лунки зуба и полоска просветления в губчатом веществе
костной ткани.
30.
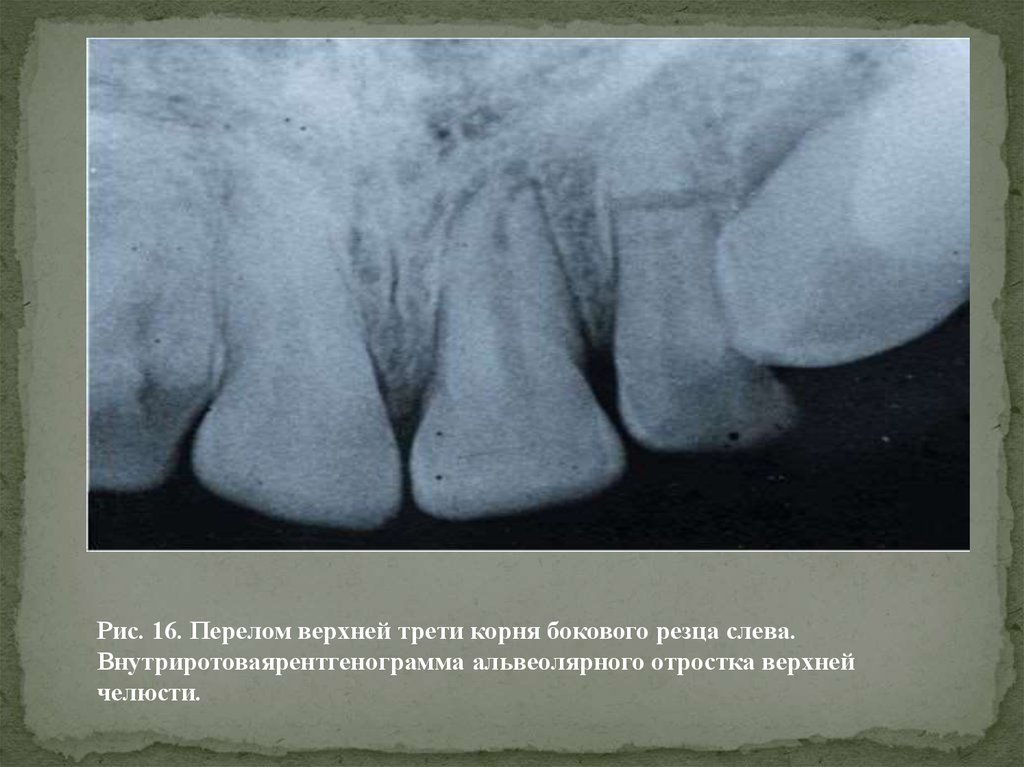
Рис. 16. Перелом верхней трети корня бокового резца слева.Внутриротоваярентгенограмма альвеолярного отростка верхней
челюсти.
31. Лечение больных с переломом зуба
Лечение больных с переломом коронки зуба проводят по правилам, принятымв терапевтической и ортопедической стоматологии: восстановление
утраченных тканей коронки зуба без экстирпации пульпы или после ее
удаления в зависимости от клинических признаков.
В случае перелома зуба на уровне шейки используют ортопедические методы
восстановления утраченной коронки, если щель перелома проходит над
зубодесневым прикреплением. Иногда целесообразно иссечь края слизистой
оболочки для обнажения пришеечной части культи корня. При невозможности
ортопедического лечения показано удаление корня.
При коронково-корневом переломе зуба последний, как правило, удаляют.
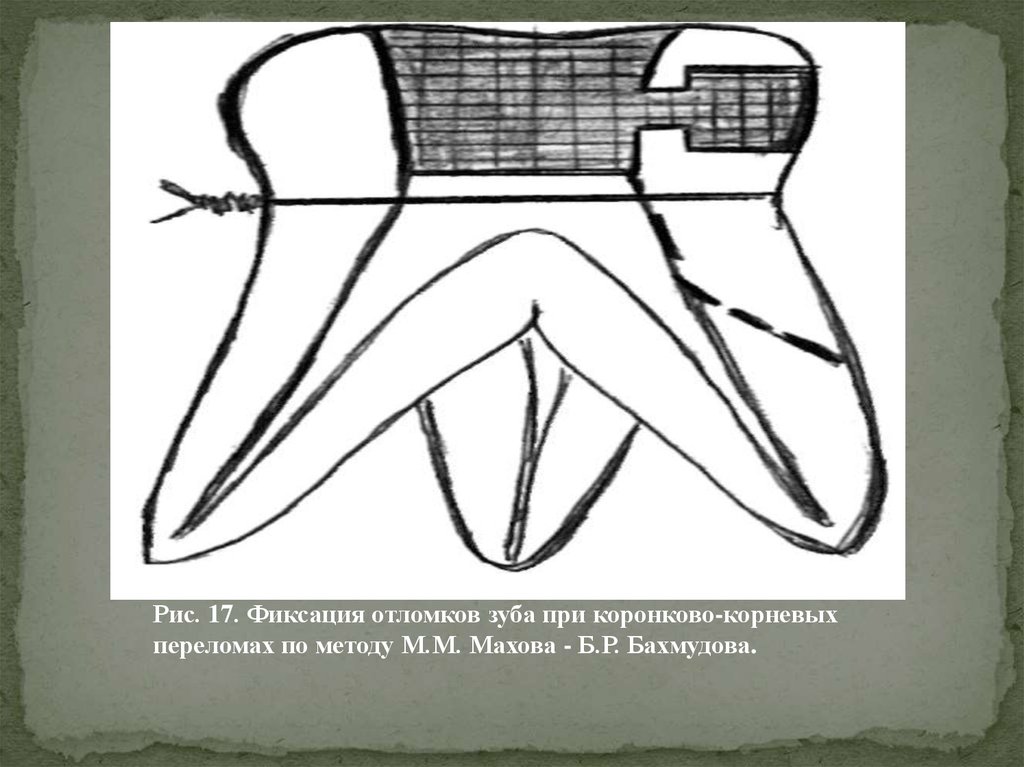
М.М. Махов и Б.Р. Бахмудов предложили метод лечения коронково-корневых
переломов жевательных зубов, при котором отломанные части зуба фиксируют
проволочной лигатурой (рис. 17). Далее удаляют остатки пломбы из кариозной
полости (если она имеется) и создают на отломанной части зуба в области
экватора Т-образную полость, сообщающуюся с основной полостью.
Пломбируют обе полости и далее препарируют зуб под искусственную
коронку, после чего удаляют лигатурную проволоку. Снимают слепок и в
течение суток изготавливают и фиксируют изготовленную коронку.
32.
Рис. 17. Фиксация отломков зуба при коронково-корневыхпереломах по методу М.М. Махова - Б.Р. Бахмудова.
33.
Выбор методов лечение больных с переломом корня определяется:- локализацией щели перелома,
- степенью смещения отломков,
- состоянием пульпы зуба.
При переломе корня пульпа часто сохраняет жизнеспособность. При переломе
корня зуба с разрывом пульпы на уровне щели перелома последняя гибнет в
коронковом отломке, а в верхушечном -остается живой. Об этом следует
помнить, определяя тактику лечения таких больных.
Поперечный перелом корня вблизи шейки зуба является наименее
благоприятным. Иммобилизация коронковой части отломка даже при живой
пульпе в корневом отделе, как правило, не приводит к срастанию фрагментов.
Редко положительные результаты достигаются при введении стального штифта
в канал после экстирпации пульпы (в том числе и живой) через
трепанационное отверстие коронки. Штифт фиксируют фосфатцементом.
Чаще при переломе корня вблизи шейки отломившийся участок коронки с
частью корня удаляют и затем зуб восстанавливают штифтом или штифтовой
вкладкой. При переломе корня в средней трети метод лечения определяется:
- состоянием пульпы зуба,
- степенью смещения отломков.
34.
При переломе корня без смещения пульпа травмируется незначительно и сохраняетжизнеспособность у 75-80% больных. Инфицирования ее не происходит, так как
периодонт защищен неповрежденным зубодесневым соединением и круговой связкой.
Если разрыва пульпы не произошло и смещения отломков нет, производится
иммобилизация зуба шиной-каппой из пластмассы на 4 недели. Можно использовать и
гладкую шину-скобу, но закреплять ее целесообразно пластмассой.
В случае смещения коронкового фрагмента его следует репонировать и осуществить
иммобилизацию вышеописанным способом.
Однако чаще всего пульпа в коронковом фрагменте погибает. Коронка при этом теряет
присущий ей блеск и приобретает серый, серо-желтый или коричневый оттенок. В этой
клинической ситуации показано лечение зуба по правилам, принятым в терапевтической
стоматологии.
При переломе корня в средней трети со смещением отломков возможно скрепление их
штифтом после экстирпации погибшей и жизнеспособной пульпы. При этом необходимо
тщательно сопоставить фрагменты корня, прижать их друг к другу, с тем чтобы фосфатцемент после пломбирования корня не попал между отломками, что может быть
причиной развития хронического воспаления в периодонте.
Для скрепления отломков зуба подбирают штифт по диаметру канала, вводят в канал
коронкового отломка и продвигают в верхушечный. Если отломки смещены и штифт не
входит в верхушечный отломок, покачивают коронковый фрагмент зуба, меняют
положение отломка в лунке и самого штифта, слегка надавливая на штифт. При
совпадении каналов штифт соскальзывает в канал верхушечного отломка. После этой
манипуляции запоминают положение коронкового отломка и штифт извлекают. Канал
высушивают, штифт смазывают фосфат-цементом и вводят в канал обоих отломков
описанным выше способом. После затвердения цемента зуб выводят из окклюзии.
35.
Если щель перелома проходит в верхушечной трети и пульпа погибла, то ее удаляют из коронковойчасти корня, пломбируют канал фосфат-цементом до линии перелома и зуб закрепляют с помощью
шины, если он подвижен. Верхушечный отломок с живой пульпой можно сохранить, если он не
вызывает воспаления. При возникновении такового верхушку корня удаляют, проводя операцию типа
резекции верхушки корня. Крайне редко удаляют пульпу из коронкового и верхушечного отломков и
скрепляют их с помощью штифта, как это было описано выше.
Иногда фрагменты корня удаляют, соединяют их штифтом вне полости рта, после чего зуб
реплантируют. Издержки этого метода лечения не отличаются от таковых после реплантации зуба
вообще.
Если не удается сопоставить фрагменты корня в правильное положение или имеется его оскольчатый
перелом, а также в случае отлома стенки альвеолы, зуб подлежит удалению.
При отсутствии смещения отломков корня или невыраженности его, когда пульпа жизнеспособна и
сохранена компактная пластинка лунки зуба, отломки корня соединяются цементоидной тканью.
Если отломки смещаются более чем на 2 мм и нарушена целостность компактной пластики альвеолы,
отломки корня зуба соединяются с помощью фиброзной (рубцовой) и цементоидной или только
фиброзной ткани. Пульпа отломков при этом срастается с образованием рубца, в которой
преобладают коллагеновые волокна с большим количеством клеток фибробластического ряда.
При значительном смещении отломков и повреждении компактной пластики лунки зуба четко
определяется гиперостоз компактной пластинки. В области щели перелома депульпированных зубов
происходит постепенное замещение периодонта компактной грубоволокнистой костной тканью,
оппозиционный рост которой начинается с стороны стенок альвеолы. Отломки корня соединяются,
скрепляясь образующейся вокруг щели перелома костной муфтой. Этот процесс занимает около пяти
месяцев.
Таким образом, в зависимости от состояния тканей пародонта и пульпы зуба соединение отломков
корней зубов при их переломе может произойти с помощью костной муфты, цементоидной,
собственно соединительной (фиброзной) ткани, или их сочетания.
36. Особенности анатомического строения альвеолярного отростка
Особенности анатомического строения альвеолярного отростка верхней иальвеолярной части нижней челюстей во многом определяет частоту и локализацию их
перелома.
Альвеолярный отросток верхней челюсти представляет собой изогнутую костную
структуру. Он является продолжением тела верхней челюсти книзу и имеет
вестибулярную, небную поверхности и край, на котором расположены восемь альвеол.
Альвеолярный отросток состоит из губчатого вещества, заключенного между наружной
и внутренней пластинками компактного вещества. Луночки отделены друг от друга
костными межальвеолярными перегородками. По бокам они выстланы твердой
пластинкой, которая в области дна прилежит к губчатому веществу альвеолярного
отростка, а в краевой части сливается с наружной вестибулярной и внутренней оральной
компактными пластинками альвеолярного отростка. Твердая пластинка содержит
фиброзные волокна, которые принимают участие в фиксации зуба в лунке. Луночка
клыка является самой глубокой, достигая 18 мм.
Межлуночковые и межкорневые перегородки состоят из губчатого вещества, покрытого
твердой пластинкой. Губчатое вещество составляет 2/3, а компактное - 1/3 общего
объема костной ткани альвеолярного отростка. Наружная компактная пластинка тоньше
внутренней, особенно в области передних зубов.
37.
Альвеолярная часть нижней челюсти также содержит по восемьлуночек с каждой стороны. Анатомические обозначения их
составляющих не отличаются от таковых для верхней челюсти.
Луночки резцов сдавлены с боков, а дно их расположено ближе к
губной компактной пластинке. Поэтому в области этих зубов язычная
стенка луночек толще, чем губная. Такое же соотношение сохраняется
и в области луночек клыков и премоляров. Наиболее глубокой является
луночка клыка и второго премоляра. Стенки луночек в области клыков
и премоляров толще, чем в области резцов. Эта разница в области
моляров выражена еще больше, особенно у второго большого
коренного зуба. Толщина язычной и щечной стенок практически
одинаковая. Стенки луночек моляров утолщены за счет косой и
челюстно-подъязычной линий.
Следует обратить внимание, что общая толщина компактных
пластинок и губчатого вещества в области основания тела нижней
челюсти меньше, чем в альвеолярной части. Толщина наружной
компактной пластинки альвеолярной части больше, чем внутренней.
Изолированный перелом альвеолярного отростка возникает вследствие
перегиба или сдвига в месте приложения силы.
38.
Наибольшее распространение получила классификация переломовальвеолярного отростка, предложенная К.С. Ядровой, согласно которой
выделяют следующие виды переломов:
1. Частичный - линия перелома проходит через наружную часть альвеолярного
отростка. При этом возникает перелом наружной компактной пластинки в
пределах лунок нескольких зубов и части межзубных перегородок.
2. Неполный - линия перелома в виде трещины проходит через всю толщу
альвеолярного отростка, захватывая наружную и внутреннюю компактные
пластики, губчатое вещество. Смещения отломков не происходит.
3. Полный - две вертикальные линии перелома объединены одной
горизонтальной и проходят через толщу всего альвеолярного отростка.
4. Оскольчатый - линии переломов пересекаются в нескольких направлениях.
5. С дефектом кости - происходит отрыв сломанной части альвеолярного
отростка. Альвеолярный отросток верхней челюсти ломается чаще, чем
нижней, что связано с
его анатомическими особенностями. Известно, что альвеолярный отросток
верхней челюсти длиннее и тоньше, чем нижней. Компактные пластинки его
также тоньше и пронизаны большим количеством отверстий для сосудов и
нерных стволиков. Он более уязвим при ударе в сагиттальной плоскости, так
как верхняя челюсть у большинства больных несколько перекрывает нижнюю.
Иллюзорной защитой для него в этом случае является лишь хрящевая часть
носа.
39.
Альвеолярная часть нижней челюсти при этих же условияхоказывается защищенной выступающим подбородочным бугром и
альвеолярным отростком верхней челюсти (при широкой площади
ранящего предмета). При ударе сбоку, когда сила приложена на
значительной площади, защитой для бокового отдела альвеолярного
отростка верхней челюсти может служить скуловая дуга и кость, а для
бокового отдела альвеолярной части нижней челюсти в той же
ситуации - скуловая дуга, кость, а также утолщенный боковой участок
тела нижней челюсти за счет косой линии.
Отломанный фрагмент альвеолярного отростка смещается, как
правило, по направлению действующей силы: фронтальный отдел кзади в полость рта, а боковой - медиально, в полость рта. Редко
отломок может дополнительно развернуться вокруг своей продольной
оси. Иногда фронтальный участок альвеолярного отростка верхней
челюсти смещается кнаружи. Это возможно при нанесении удара по
подбородку снизу вверх у больного с глубоким прикусом при
отсутствии малых и больших коренных зубов. В этом случае
воздействие на альвеолярный отросток верхней челюсти происходит
через зубы нижней челюсти.
Отломленный участок альвеолярного отростка чаще сохраняет связь с
надкостницей и слизистой оболочкой хотя бы с одной стороны, реже
происходит полный его отрыв.
40.
Перелом альвеолярного отростка нередко сопровождается переломомили вывихом зубов. Щель перелома чаще имеетаркообразную форму.
Она начинается от гребня альвеолярного отростка в межзубном
промежутке, поднимается вверх (на верхней челюсти) или вниз (на
нижней челюсти), идет горизонтально вдоль нескольких зубов с
неодинаковым уровнем расположения верхушек корней и
неодинаковой толщиной компактной пластинки соответственно им,
затем опускается вниз между зубами до гребня альвеолярного
отростка. Щель перелома чаще проходит вне корней зубов, то есть на
верхней челюсти - выше верхушек, на нижней - ниже их. Реже располагается в пределах корней зубов, что сочетается с их переломом
в верхушечной трети. Во втором случае условия для лечения крайне
неблагоприятны и отломленный фрагмент, как правило, не приживает.
Перелом бокового отдела альвеолярного отростка возникает при
нанесении удара во фронтальной плоскости между скуловой костью и
телом нижней челюсти узким предметом (ломиком, трубой, прутом и
др.). При переломе бокового участка альвеолярного отростка верхней
челюсти может произойти отлом дна верхнечелюстной пазухи.
41. Клиническая картина и диагностика переломов альвеолярного отростка или альвеолярной части
Больные могут предъявлять жалобы на кровотечение изо рта, боль самопроизвольногохарактера в области верхней или нижней челюстей, усиливающуюся при смыкании
зубов или попытке пережевывания пищи, неправильный контакт зубов или
невозможность сомкнуть их вследствие усиливающейся боли. Ткани в приротовой
области и щек отечны. Могут отмечаться ссадины, раны, кровоподтеки. Рот у больного
полуоткрыт, иногда из него выделяется слюна с примесью крови. На слизистой оболочке
губ или щек
имеются рвано-ушибленные раны и кровоизлияния вследствие повреждения мягких
тканей о зубы в момент удара. При смещении отломка возможен разрыв слизистой
оболочки альвеолярного отростка по линии перелома. В этом случае через рану на
слизистой оболочке иногда можно увидеть излом костной ткани. Зубы сломанного
фрагмента смещены в полость рта или в сторону окклюзионной плоскости, что приводит
к нарушению конфигурации зубной дуги. При смыкании челюстей в контакт входят
зубы только сместившегося участка альвеолярного отростка. Они, как правило,
подвижны, перкуссия их болезненна.
При незначительном смещении отломка разрыва слизистой оболочки может и не быть.
Однако кровоизлияние по переходной складке определяется обязательно (рис. 18).
Наиболее интенсивным оно будет в проекции щели перелома. Перкуссия зубов, между
которыми проходит щель перелома, болезненная.
42.
Рис. 18. Перелом альвеолярного отростка верхней челюсти вофронтальном отделе. Определяется смещение зубов и кровоизлияние
по переходной складке.
43.
Если клинически смещения отломка не определяется, щельперелома можно определить, аккуратно смещая
предполагаемый фрагмент в передне-заднем или боковом
направлениях и пальпаторно определяя пальцами другой
руки его подвижность. Проецируя ряд подвижных точек на
слизистую оболочку десны, можно воспроизвести на ней
проекцию щели перелома.
Рентгенологическое исследование позволяет подтвердить
диагноз. На рентгенограмме щель перелома альвеолярного
отростка верхней челюсти видна в виде полосы
просветления с нечеткими и неровными краями (рис. 19).
На нижней челюсти щель перелома альвеолярной части
более четкая, что объясняется отличием ее анатомического
строения от верхней челюсти (рис. 20). По рентгенограмме
можно также проследить взаимоотношение ее с
верхушками зубов отломка
44.
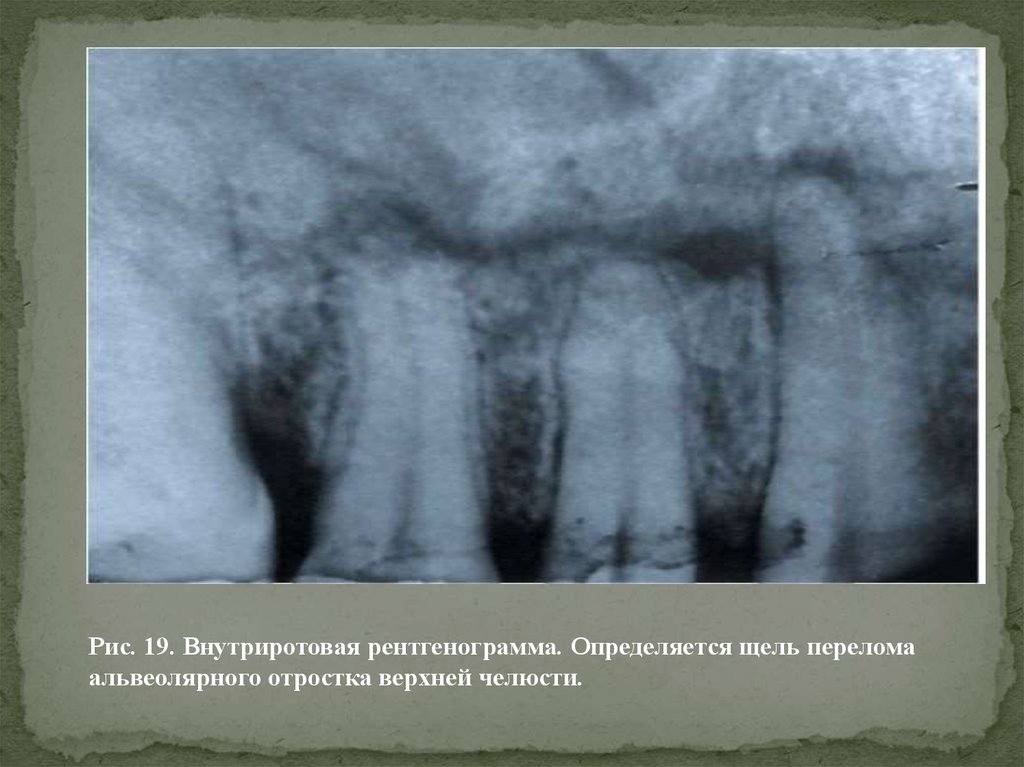
Рис. 19. Внутриротовая рентгенограмма. Определяется щель переломаальвеолярного отростка верхней челюсти.
45.
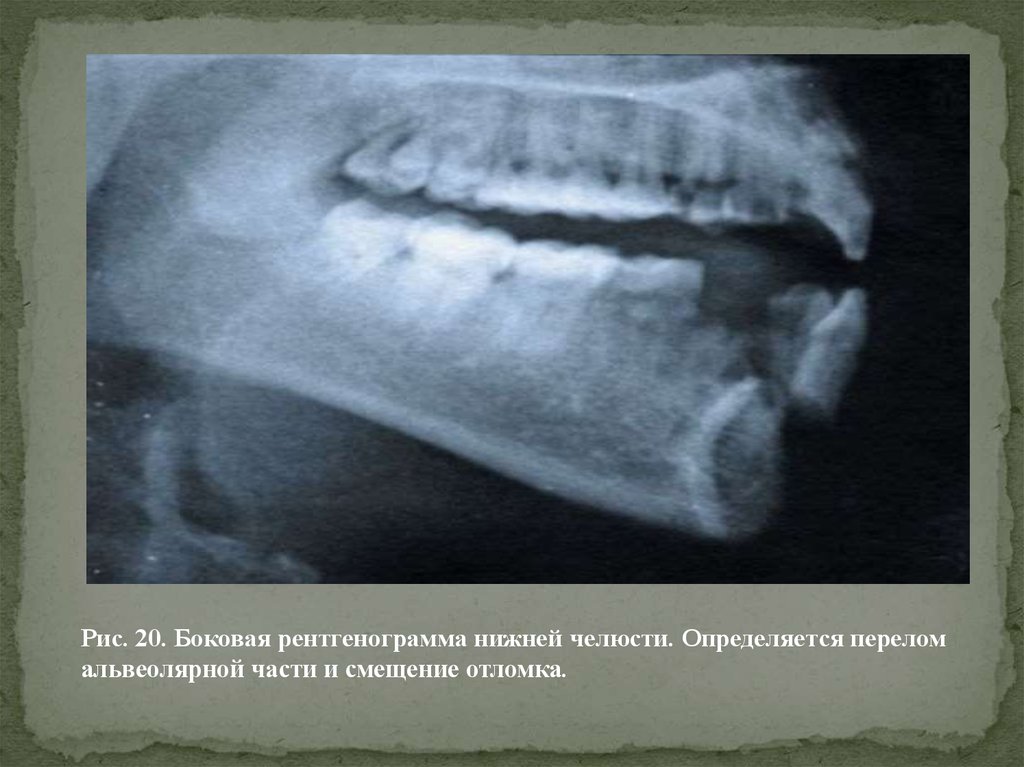
Рис. 20. Боковая рентгенограмма нижней челюсти. Определяется переломальвеолярной части и смещение отломка.
46. Лечение больных с переломом альвеолярного отростка или альвеолярной части
Под проводниковым обезболиванием производят репозицию отломка в правильноеположение. При этом пальцы рук фиксируют на здоровом участке альвеолярного
отростка с тем, чтобы случайно дополнительно не разорвать слизистую оболочку и
надкостницу, что имеет существенное значение для исхода лечения. Иммобилизацию
отломка можно осуществить с помощью гладкой шины-скобы, если на неповрежденном
участке альвеолярного отростка имеется достаточное количество устойчивых зубов (не
менее 2 - 3 с каждой стороны от щели перелома).
В случае перелома бокового участка альвеолярного отростка при односторонней опоре
шины-скобы следует включать в нее не менее 4-5 устойчивых зубов. Иногда
дополнительно следует наложить подбородочную пращу.
Если по бокам отломленного участка альвеолярного отростка нет зубов (или их
невозможно использовать для прикрепления назубной проволочной шины), для
иммобилизации отломка изготавливают из быстротвердеющей пластмассы
зубонадесневую шину. Центр ее располагают на поврежденном альвеолярном отростке,
а боковые отделы в виде базиса протеза - по обе стороны от него. Через шину
просверливают насквозь неповрежденный альвеолярный отросток с обеих сторон с
вестибулярной стороны в оральную. В образовавшиеся каналы вводят капроновые или
проволочные лигатуры и их концы связывают над шиной в преддверии рта.
Иммобилизацию отломка осуществляют в течение 5 - 7 недель.
47.
Если произошел полный отрыв отломка, острые костные краянеобходимо сгладить фрезой, а слизистую оболочку после
мобилизации ушивают наглухо над костной раной. Если это сделать не
представляется возможным, костную рану закрывают марлевым
тампоном, пропитанным йодоформной смесью или пастой Alvogil.
Первую смену тампона производят на 7 - 8-е сутки.
Если щель перелома проходит через корни зубов, консолидация
отломка чаще не наступает. Связано это с плохим кровоснабжением и
нарушением иннервации фрагмента, так как он оказывается как бы
скелетированным при столь близком расположении щели перелома к
десневому краю. Кроме того, удалить отломанные верхушки зубов без
дополнительных разрезов и отслаивания слизистонадкостничного
лоскута не всегда представляется возможным. Это еще больше
ухудшает питание отломанного участка альвеолярного отростка.
Поэтому велика вероятность развития воспалительного процесса и
последующей его секвестрации. С учетом сказанного в данной
клинической ситуации рациональнее сразу же провести первичную
хирургическую обработку раны, аналогичную таковой при полном
отрыве сломанного фрагмента.




































 medicine
medicine