Similar presentations:
Рак гастроэзофагеального перехода
1. РАК ГАСТРОЭЗОФАГЕАЛЬНОГО ПЕРЕХОДА
Подготовила: Красавина М. А.5 курс, лечебный факультет
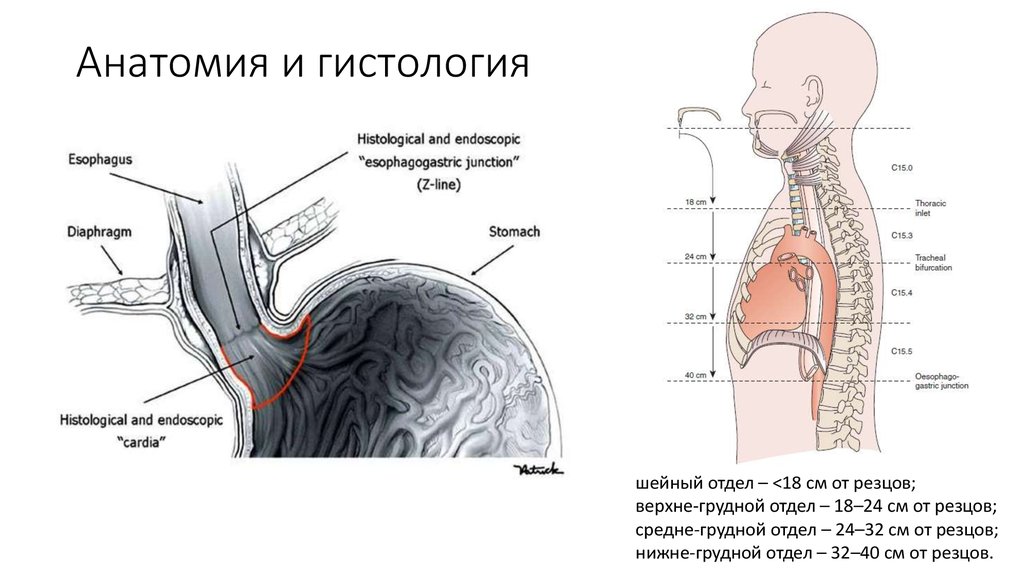
2. Анатомия и гистология
шейный отдел – <18 см от резцов;верхне-грудной отдел – 18–24 см от резцов;
средне-грудной отдел – 24–32 см от резцов;
нижне-грудной отдел – 32–40 см от резцов.
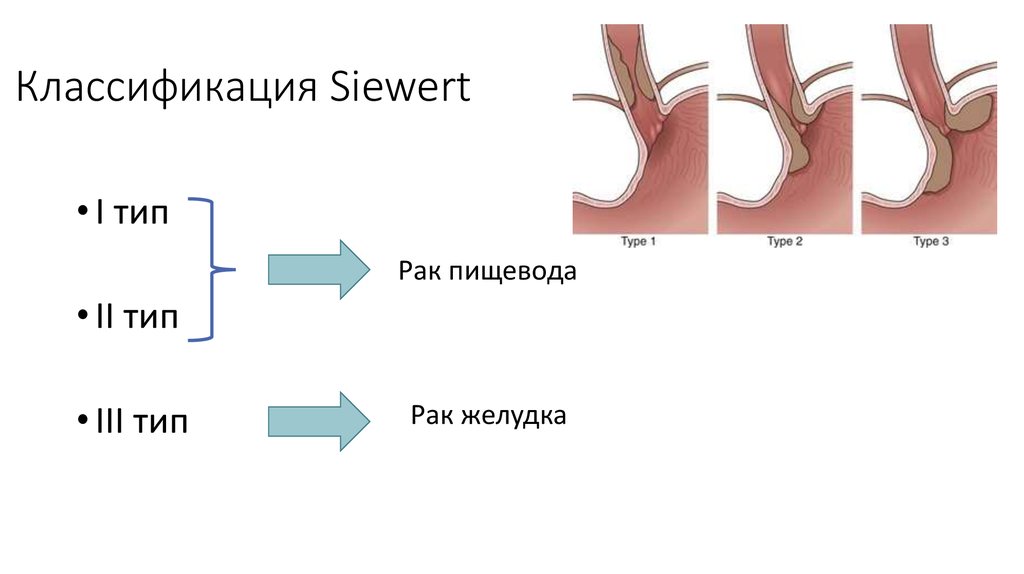
3. Классификация Siewert
• I тип – аденокарцинома дистального отделапищевода (часто ассоциируется с пищеводом
Barett), центр которой расположен в пределах
от 1 до 5 см выше Z-линии
• II тип – истинная аденокарцинома зоны
пищеводно-желудочного перехода (истинный
рак кардии), центр опухоли расположен в
пределах 1 см выше и 2 см ниже Z-линии
• III тип – рак с локализацией основного массива
опухоли в субкардиальном отделе желудка (от
2 до 5 см ниже Z-линии) и возможным
вовлечением дистальных отделов пищевода
4. Классификация Siewert
• I типРак пищевода
• II тип
• III тип
Рак желудка
5. Актуальность
• Скудная симптоматика => более, чем у 70% пациентовдиагностируются III-IV стадии заболевания
• Сложности визуализации
• Принципиальное различие подходов
• Редкая встречаемость (растет!)
• Недостаток данных
6. Факторы риска
Плоскоклеточный рак:1. Курение
2. Алкоголь
3. Низкий социальный статус
4. Пищевые факторы
5. Ахалазия (в 16 раз!)
6. Ожоги щелочью
7. Жидкости высокой температуры
8. Инфицированность ВПЧ?
7. Факторы риска
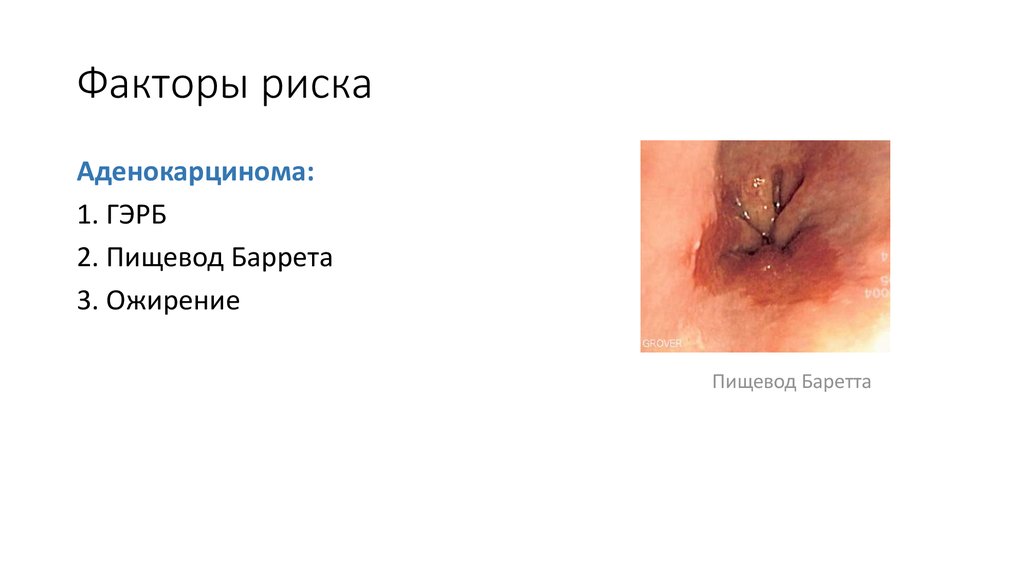
Аденокарцинома:1. ГЭРБ
2. Пищевод Баррета
3. Ожирение
Пищевод Баретта
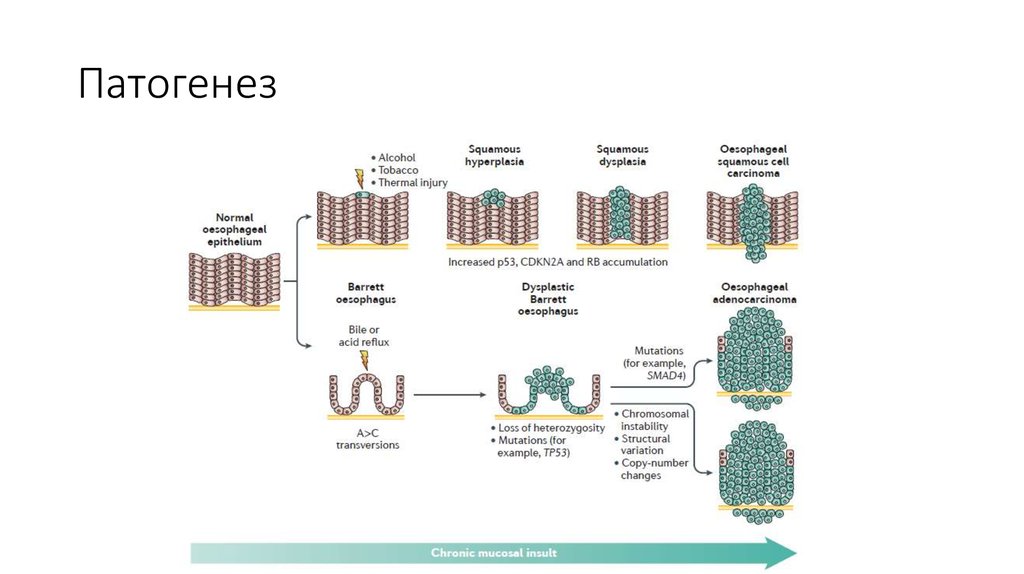
8. Патогенез
9. Типичные жалобы
• боли при глотании• затруднение прохождения пищи
• похудание
• общая симптоматика (слабость, недомогание, симптомы
интоксикации)
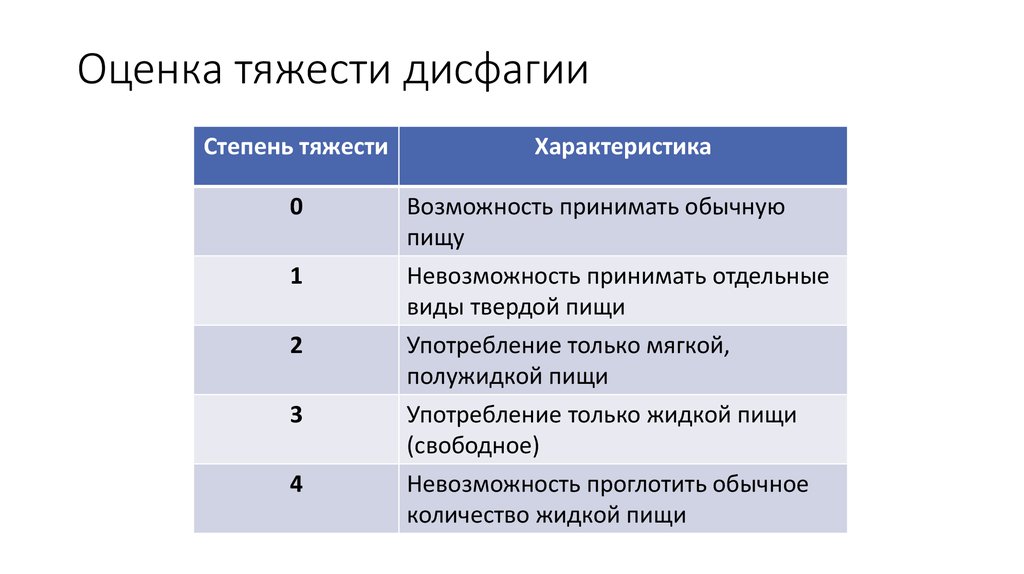
10. Оценка тяжести дисфагии
Степень тяжестиХарактеристика
0
Возможность принимать обычную
пищу
Невозможность принимать отдельные
виды твердой пищи
1
2
3
4
Употребление только мягкой,
полужидкой пищи
Употребление только жидкой пищи
(свободное)
Невозможность проглотить обычное
количество жидкой пищи
11. Лабораторные исследования
• развёрнутый клинический анализ крови• биохимический анализ крови
• онкомаркеры РЭА, СА 19.9
• коагулограмма
• анализ мочи
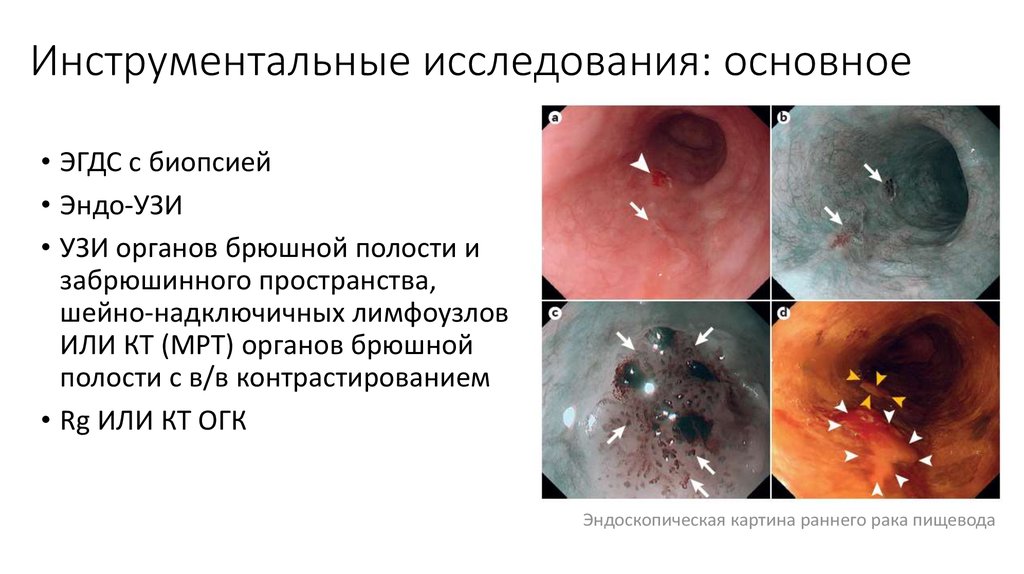
12. Инструментальные исследования: основное
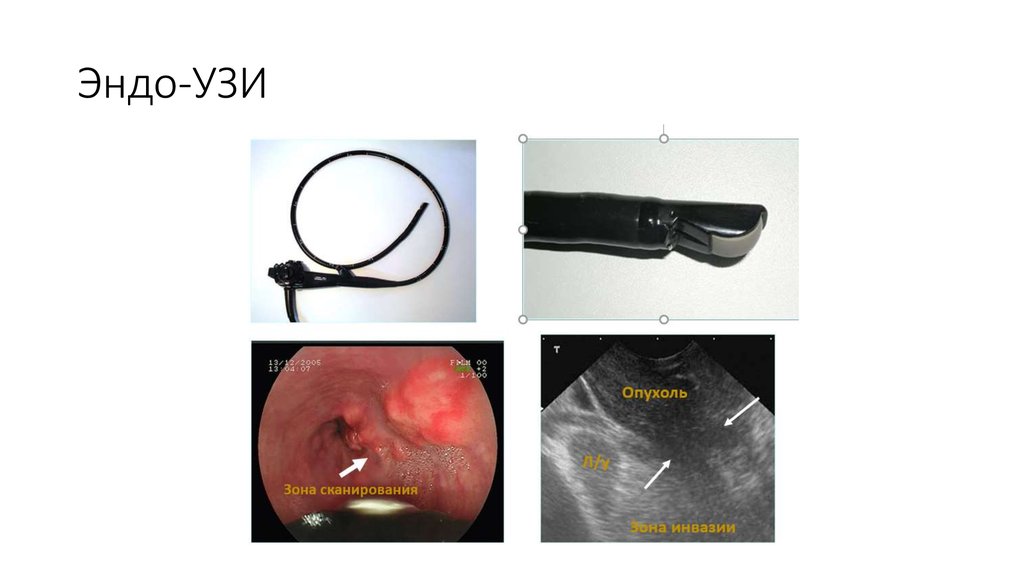
• ЭГДС с биопсией• Эндо-УЗИ
• УЗИ органов брюшной полости и
забрюшинного пространства,
шейно-надключичных лимфоузлов
ИЛИ КТ (МРТ) органов брюшной
полости с в/в контрастированием
• Rg ИЛИ КТ ОГК
Эндоскопическая картина раннего рака пищевода
13. Эндо-УЗИ
14. Клиническая классификация TNM
Т = первичная опухольTis Карцинома in situ (дисплазия высокой
степени)
T1 Слизистая оболочка
• T1a собственная и мышечная пластики
слизистой оболочки
• T1b подслизистый слой
T2 мышечная оболочка
T3 адвентиция
Т4 прилегающие структуры
• Т4а плевра, брюшина, перикард, диафрагма
• Т4b прилежащие органы: аорта, позвонки,
трахея.
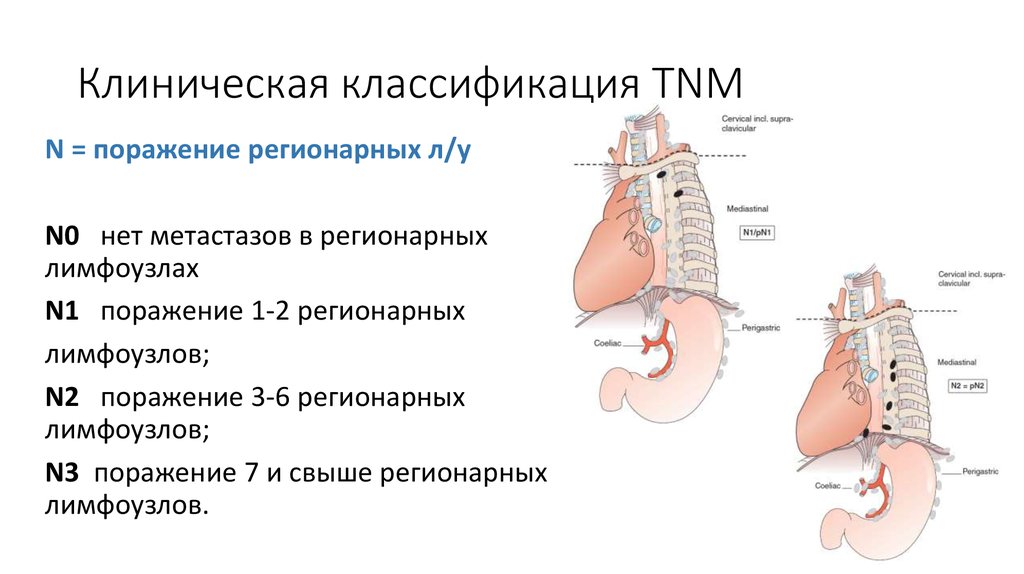
15. Клиническая классификация TNM
N = поражение регионарных л/уN0 нет метастазов в регионарных
лимфоузлах
N1 поражение 1-2 регионарных
лимфоузлов;
N2 поражение 3-6 регионарных
лимфоузлов;
N3 поражение 7 и свыше регионарных
лимфоузлов.
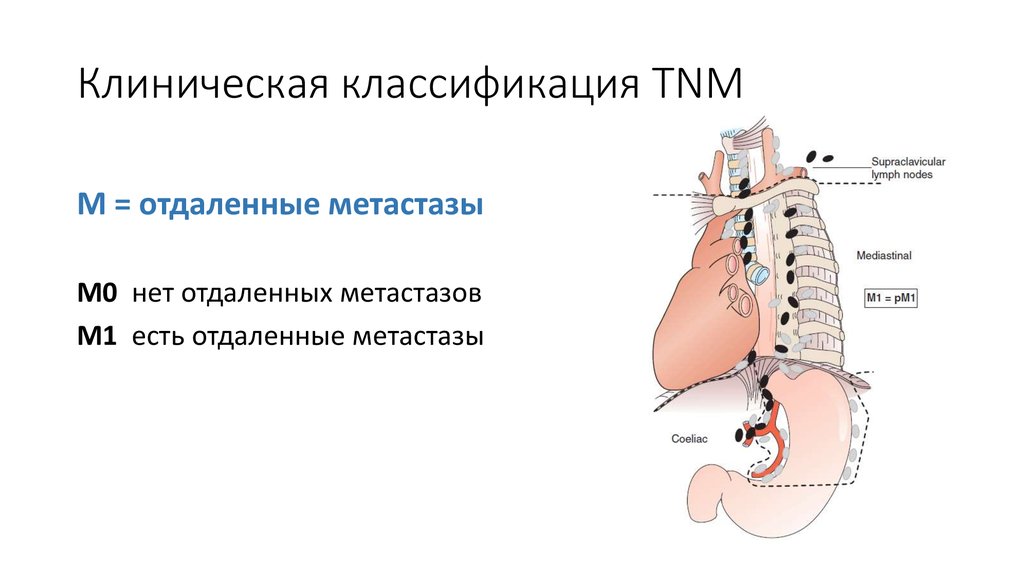
16. Клиническая классификация TNM
М = отдаленные метастазыМ0 нет отдаленных метастазов
М1 есть отдаленные метастазы
17.
G = cтепень дифференцировки опухолиG1 высокодифференцированная опухоль
G2 умеренно дифференцированная опухоль
G3 низкодифференцированная опухоль
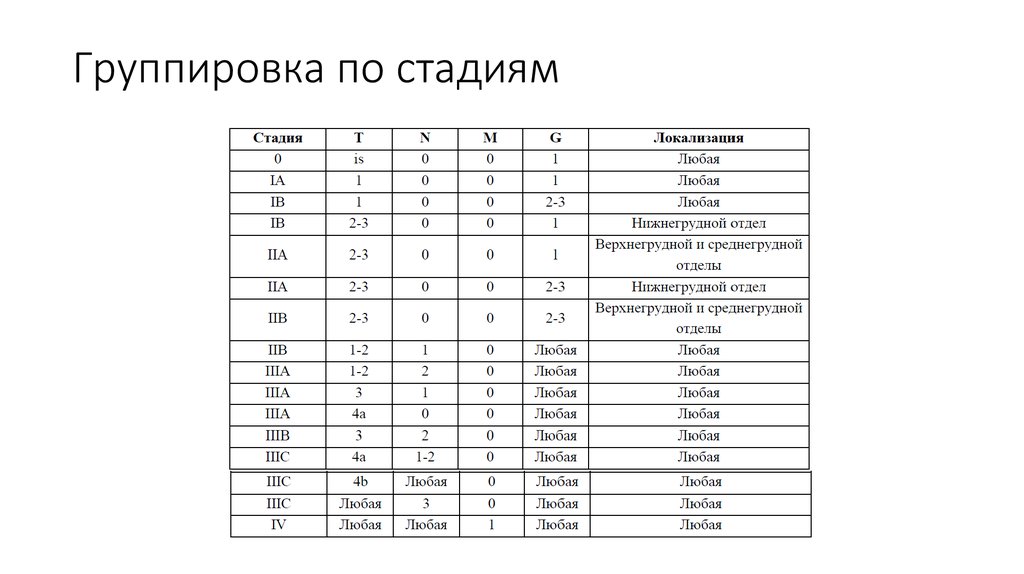
18. Группировка по стадиям
19. Лечение
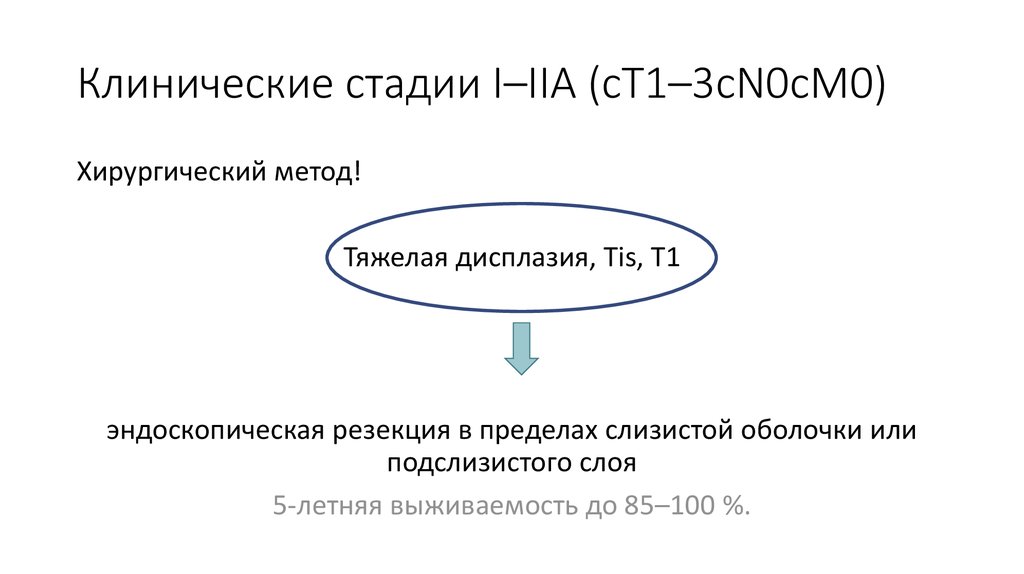
20. Клинические стадии I–IIA (сТ1–3сN0сM0)
Хирургический метод!Тяжелая дисплазия, Tis, T1
эндоскопическая резекция в пределах слизистой оболочки или
подслизистого слоя
5-летняя выживаемость до 85–100 %.
21. Показания
Низкий рискВысокий риск
Максимальный размер: консенсус не достигнут
Хорошо или умеренно
Низко дифференцированная
дифференцированная карцинома карцинома
Ограничена собственной
пластинкой слизистой оболочки
Инвазия глубже мышечной
пластинки слизистой оболочки
Нет инвазии в лимфатические
сосуды
Инвазия в лимфатические сосуды
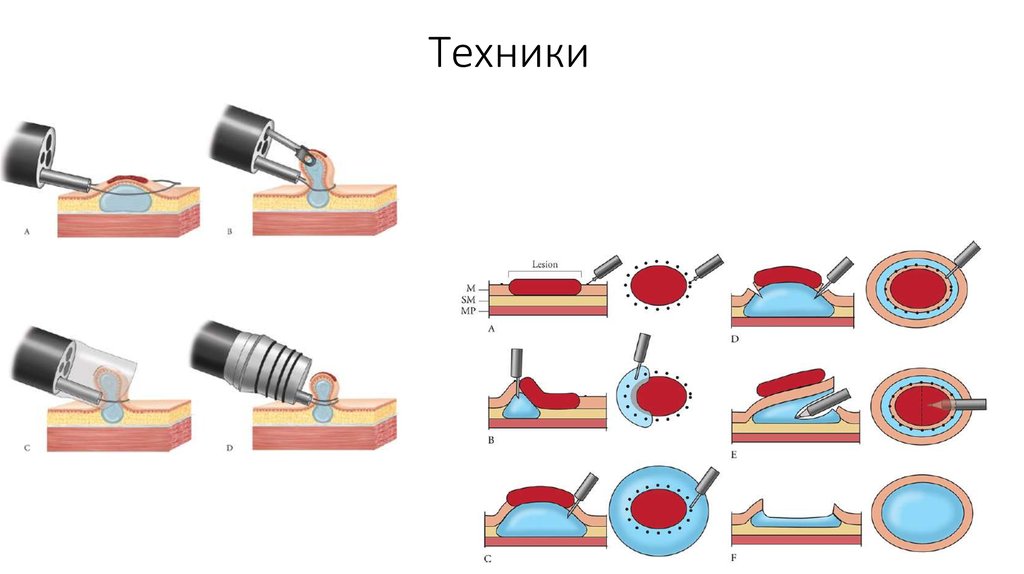
22. Техники
23. Базовые принципы онкохирургии
Радикальное удаление первичной опухоли!Удовлетворяет принципам:
• Абластики (резекция в пределах здоровых тканей)
• Антибластики (удаление оставшихся в операционном поле опухолевых
клеток)
• Зональности (знание особенностей местного распространения
опухоли и ее метастазирования в регионарные л/у)
• Футлярности (удаление опухоли в едином блоке со всеми
анатомическими структурами фасциального футляра, в котором она
находится)
24. Особенности пищевода
• трудный доступ• расположение в 3х анатомических областях
• толстая, но легко рвущаяся стенка
• отсутствие серозных покровов
• относительно бедное кровоснабжение
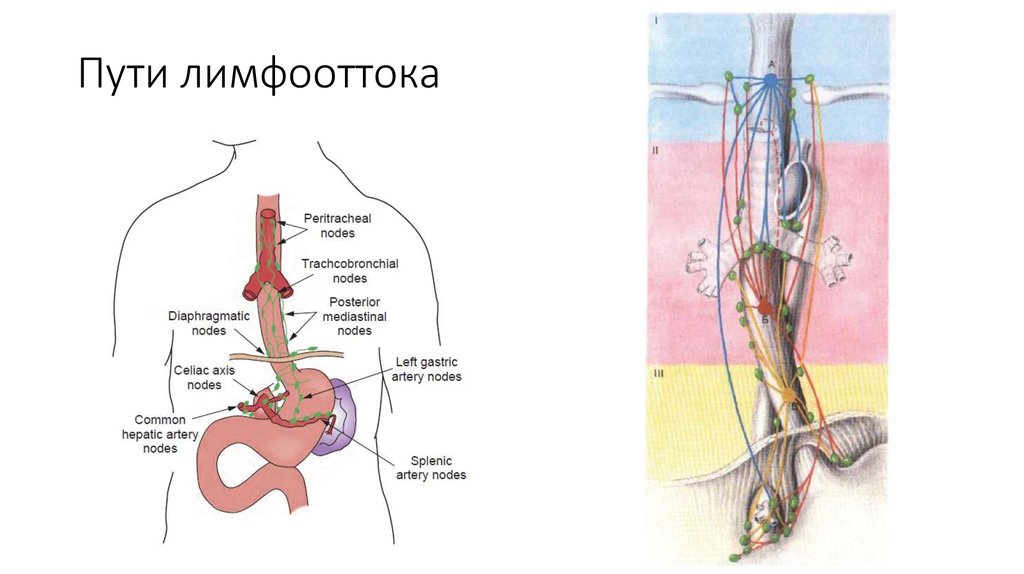
• особенности лимфатической системы пищевода
1. крупные продольные лимфатические коллекторы в подслизистом
слое
2. отводящие лимфатические сосуды пищевода нередко, минуя
регионарные л/у, непосредственно впадают в систему грудного
протока
25. Основные операции
1. Операция типа Льюисатрансторакальная субтотальная
резекция пищевода с
одномоментной внутриплевральной
пластикой стеблем желудка или
сегментом толстой кишки с
билатеральной двухзональной
медиастинальной лимфодиссекцией
из комбинированного
лапаротомного и правостороннего
торакотомного доступов
26. Основные операции
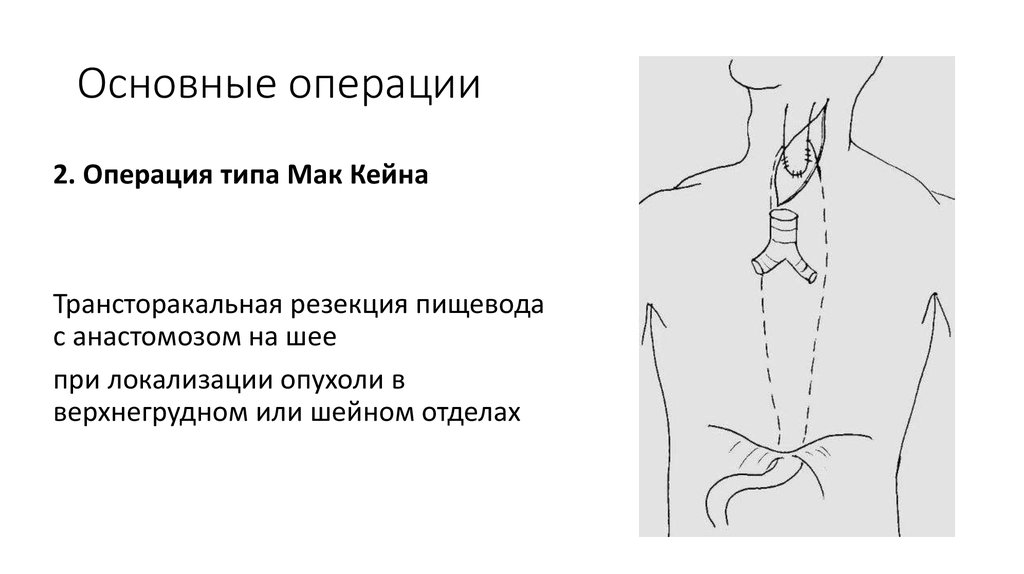
2. Операция типа Мак КейнаТрансторакальная резекция пищевода
с анастомозом на шее
при локализации опухоли в
верхнегрудном или шейном отделах
27. Основные операции
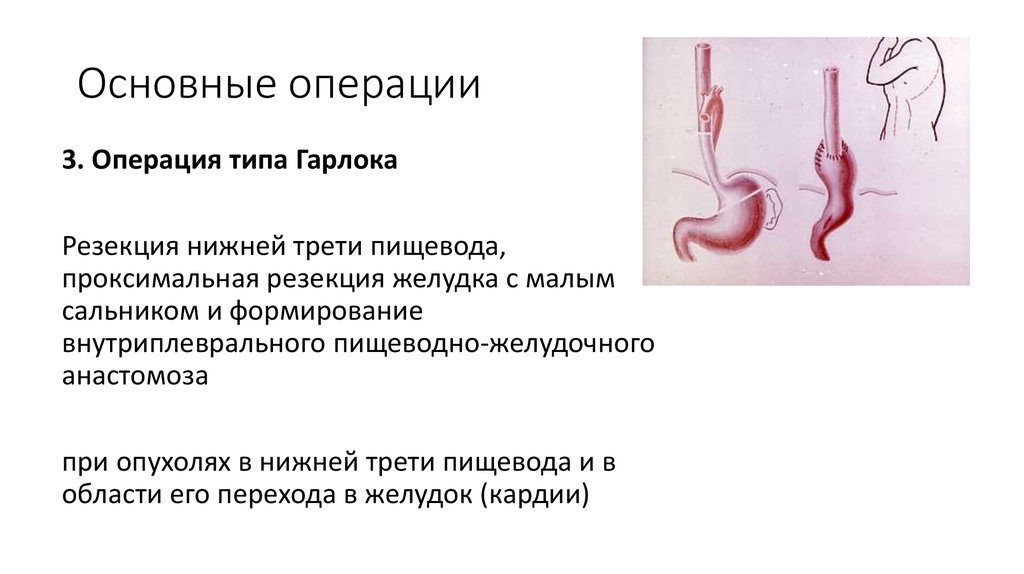
3. Операция типа ГарлокаРезекция нижней трети пищевода,
проксимальная резекция желудка с малым
сальником и формирование
внутриплеврального пищеводно-желудочного
анастомоза
при опухолях в нижней трети пищевода и в
области его перехода в желудок (кардии)
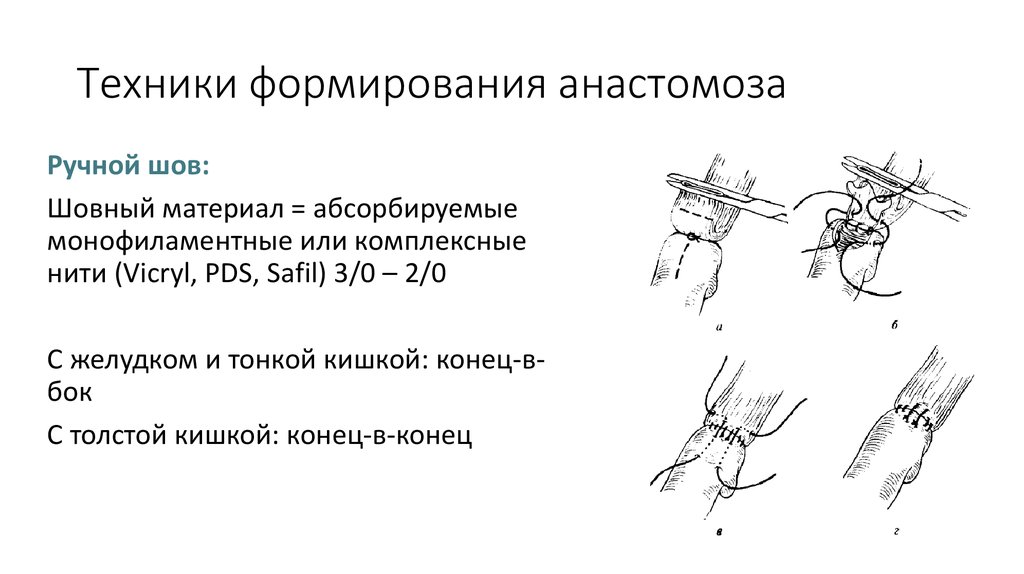
28. Техники формирования анастомоза
Ручной шов:Шовный материал = абсорбируемые
монофиламентные или комплексные
нити (Vicryl, PDS, Safil) 3/0 – 2/0
С желудком и тонкой кишкой: конец-вбок
С толстой кишкой: конец-в-конец
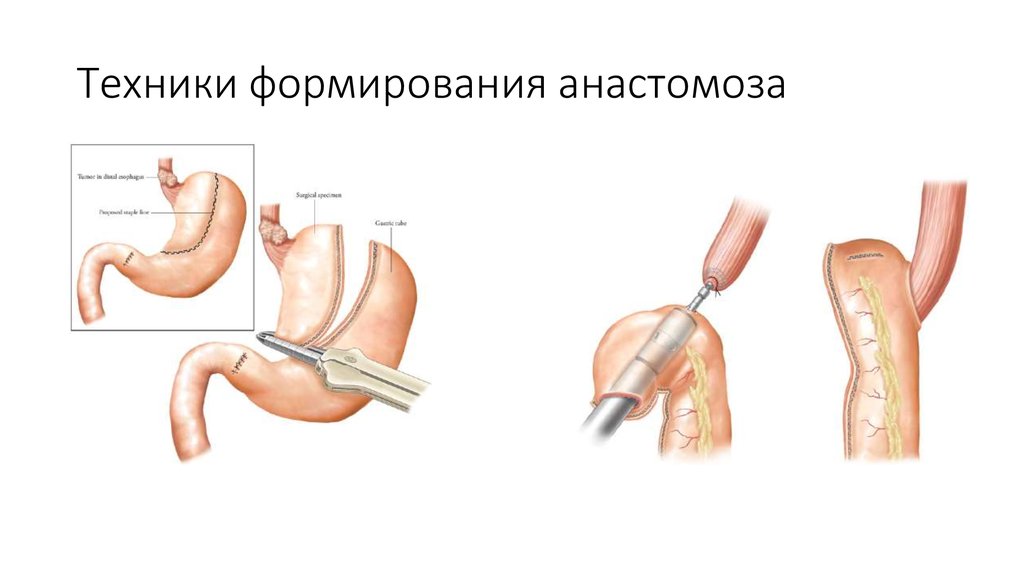
29. Техники формирования анастомоза
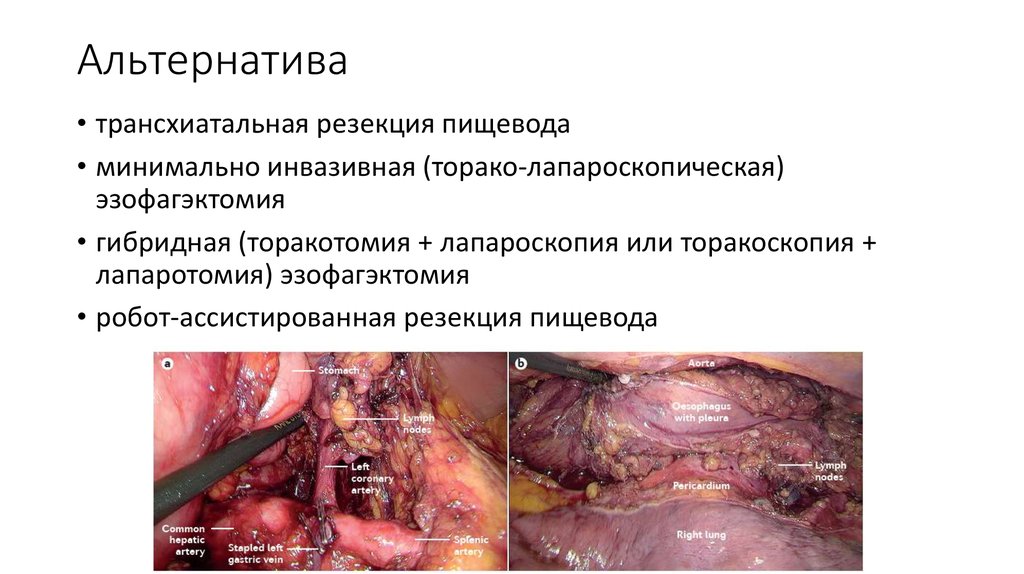
30. Альтернатива
• трансхиатальная резекция пищевода• минимально инвазивная (торако-лапароскопическая)
эзофагэктомия
• гибридная (торакотомия + лапароскопия или торакоскопия +
лапаротомия) эзофагэктомия
• робот-ассистированная резекция пищевода
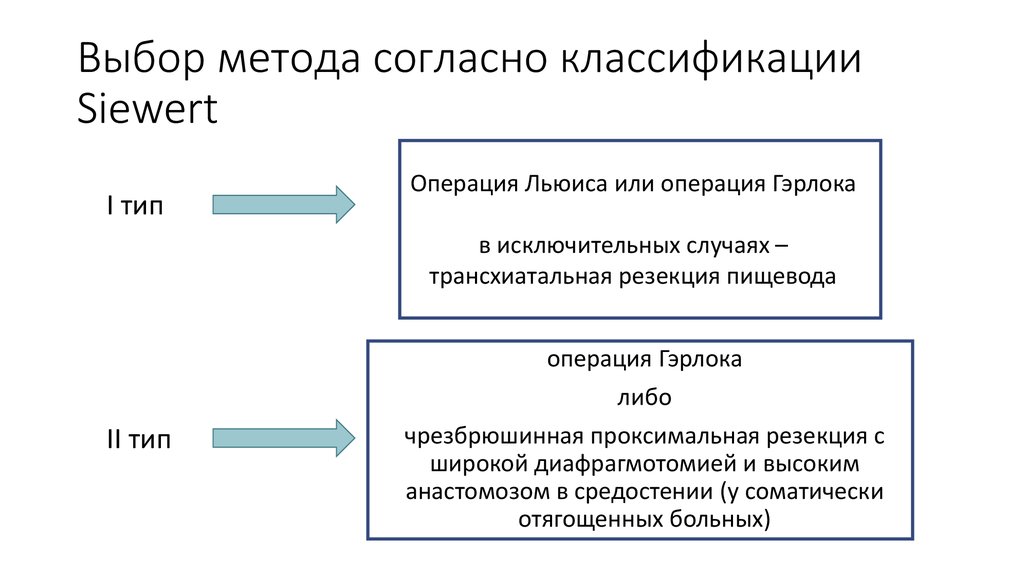
31. Выбор метода согласно классификации Siewert
I типОперация Льюиса или операция Гэрлока
в исключительных случаях –
трансхиатальная резекция пищевода
II тип
операция Гэрлока
либо
чрезбрюшинная проксимальная резекция с
широкой диафрагмотомией и высоким
анастомозом в средостении (у соматически
отягощенных больных)
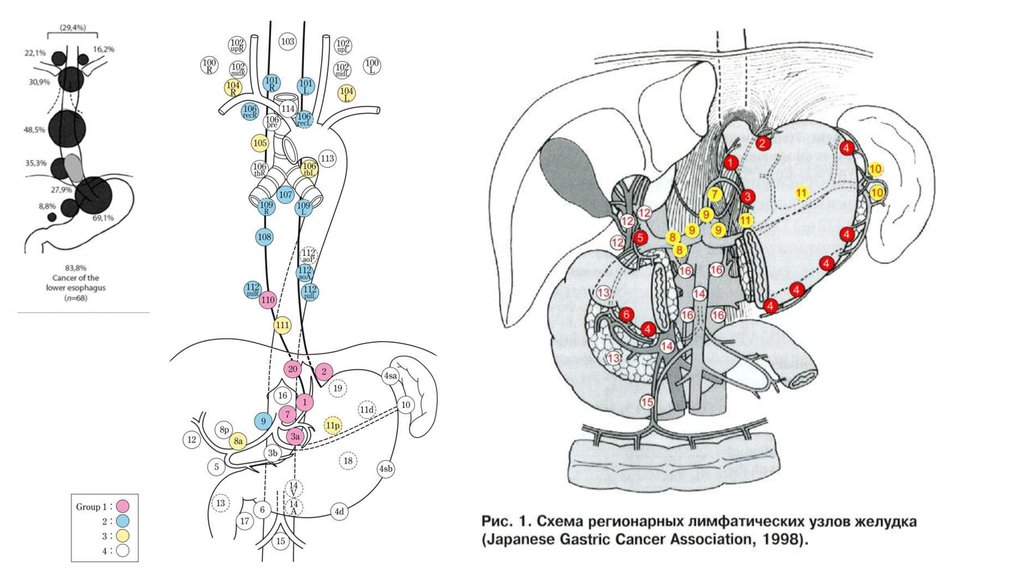
32. Пути лимфооттока
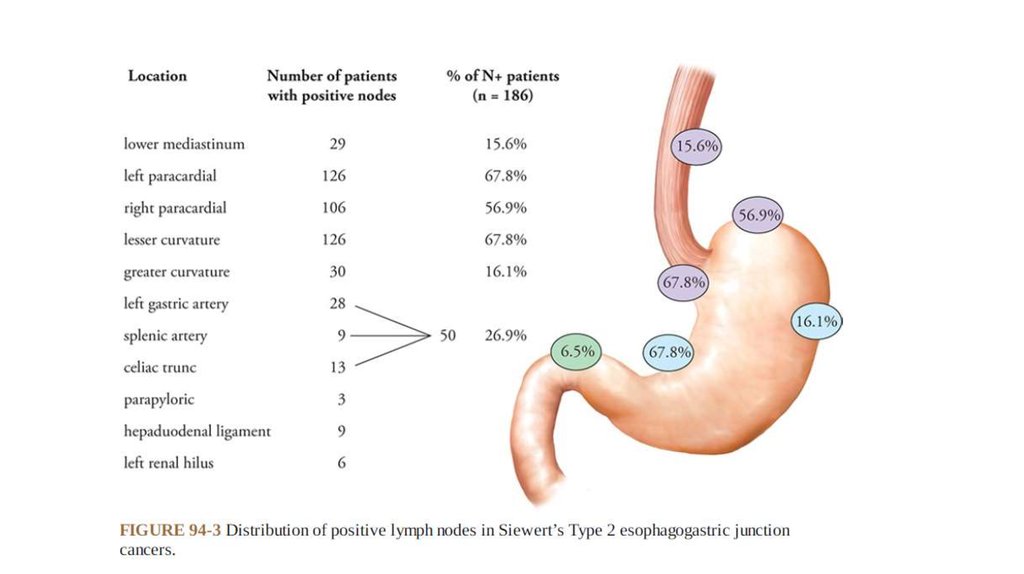
33.
34.
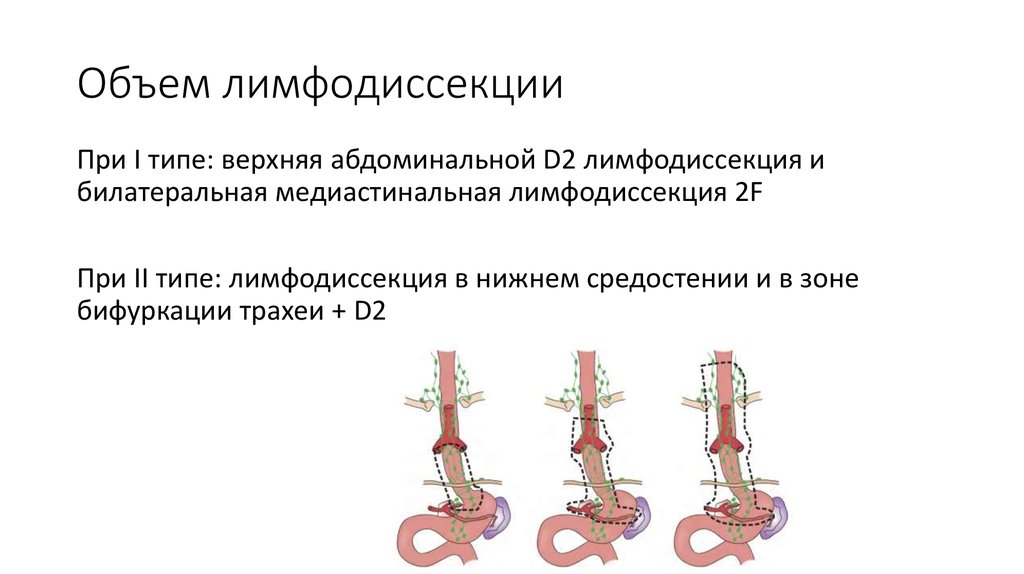
35. Объем лимфодиссекции
При I типе: верхняя абдоминальной D2 лимфодиссекция ибилатеральная медиастинальная лимфодиссекция 2F
При II типе: лимфодиссекция в нижнем средостении и в зоне
бифуркации трахеи + D2
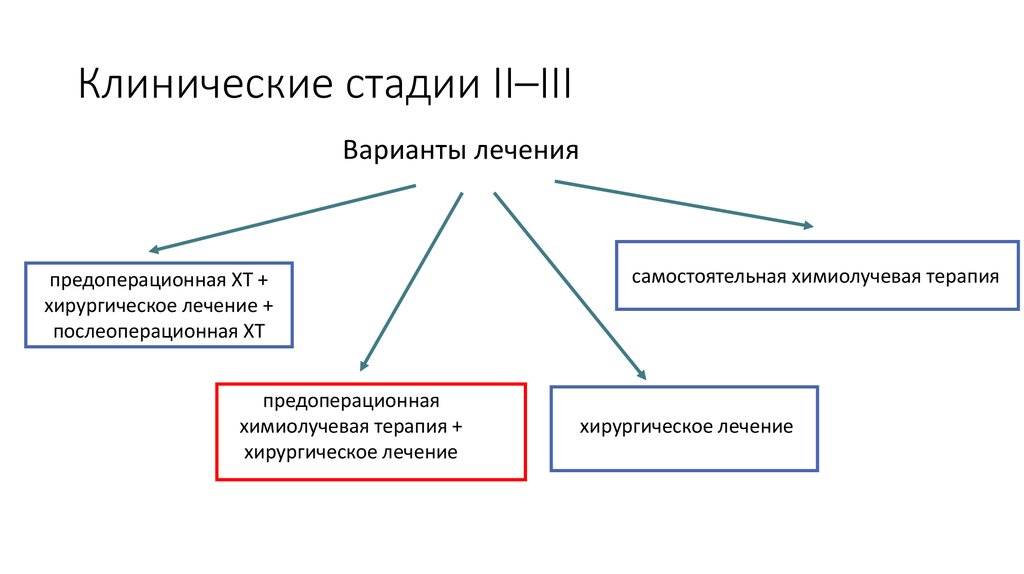
36. Клинические стадии II–III
Варианты леченияпредоперационная ХТ +
хирургическое лечение +
послеоперационная ХТ
предоперационная
химиолучевая терапия +
хирургическое лечение
самостоятельная химиолучевая терапия
хирургическое лечение
37.
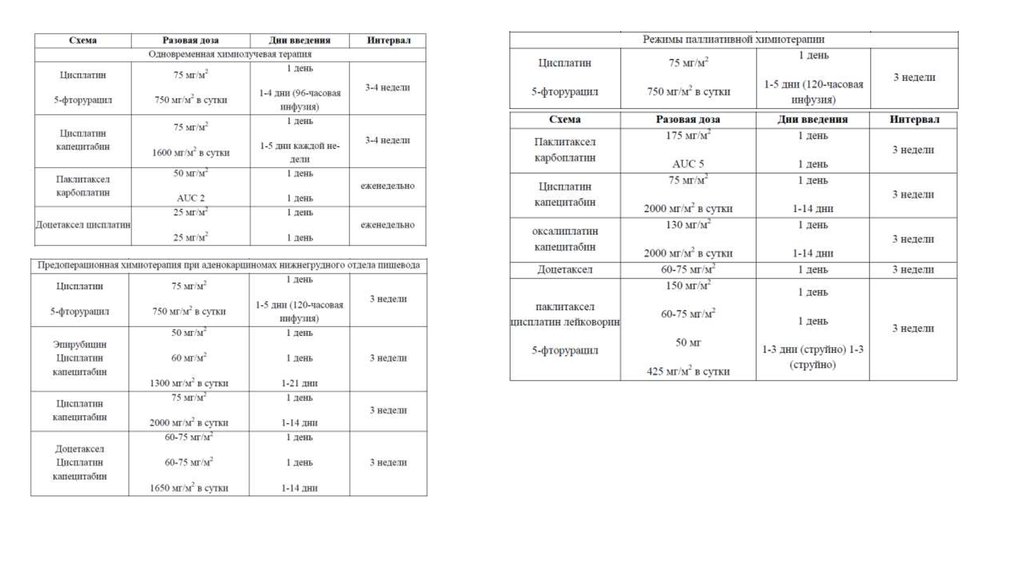
38. Лечение дисфагии
• эндоскопические процедуры (баллоннаядилатация, электро-, аргонно-плазменная или
лазерная деструкция, фотодинамическая терапия)
• лучевая терапия (дистанционная или
брахитерапия)
• постановка внутрипросветных стентов
39. Активное наблюдение
стадия I (после эндоскопических резекций слизистого /подслизистого слоя) и стадии II–III (после химиолучевой терапии):
• ЭГДС – каждые 3–4 мес. в течение первых двух лет, каждые 6 мес.
– в течение третьего года, далее ежегодно до общей
продолжительности наблюдения 5 лет
• КТ ОГК и ОБП – каждые 6 мес. в течение первых 2 лет, далее –
ежегодно до общей продолжительности наблюдения 5 лет
стадия I–III (после хирургического лечения):
• КТ ОГК и ОБП – каждые 6 мес. в течение первых 2 лет, далее –
ежегодно до общей продолжительности 5 лет
40. Бонус:
Гайд, как искать литературу по лечению опухолей1. Сайт Ассоциации онкологов России – рекомендации 2017 года
oncology-association.ru
2. Сайт RUSSCO rosoncoweb.ru – рекомендации по лекарственному
лечению опухолей
3. Иллюстрированный атлас TNM 8 издание
4. Devita, Hellman, and Rosenberg’s cancer : principles & practice of
oncology
5. Morita: Textbook of complex general surgical oncology
6. Гайдлайны зарубежных ассоциаций: ESMO, ASCO
















 medicine
medicine