Similar presentations:
Артериальная гипертензия беременных
1.
Артериальная гипертензиябеременных.
Клиниеский протокол.
Выполнила: Алтынбек А.Б.
Приняла: Кожабекова Т.А.
Группа: 701-02
2. Рекомендовано Экспертным советом РГП на ПВХ «Республиканский центр развития здравоохранения» Министерства здравоохранения и
социального развития от «10» декабря 2015 года Протокол№19 КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ У БЕРЕМЕННЫХ
I.ВВОДНАЯ ЧАСТЬ
1. Название протокола: Артериальная гипертензия у беременных.
2. Код протокола:
3. Код (ы) МКБ-10:
4. О10 Существовавшая ранее гипертензия,осложняющая
беременность,роды и послеродовой и послеродовой период
О13 Вызванная беременностью гипертензия без значительной
протеинурии
О14.1Вызванная беременностью гипертензия со значительной
протеинурией
О15Эклампсия
3.
Артериальная гипертензия – определяется каксистолическое АД ≥140 мм рт.ст. и диастолическое
АД ≥90 мм рт.ст. измеренное в состоянии покоя в
течении 5 минут, дважды с интервалом 2 минуты.
4.
Степени гипертензии :умеренная гипертензия - при уровне АД 140159/90-109 мм рт.ст.
тяжелая гипертензия - при уровне САД ≥ 160 мм
рт.ст и/или ДАД ≥ 110 мм рт.ст при 2х кратном
измерении с интервалом 15 минут друг от друга, на той
же руке (УД - B).
устойчивая гипертония должна определяться
как потребность в 3 антигипертензивных препаратах для
контроля артериального давления при беременности ≥ 20
недель (УД - С)
5.
Клиническая классификация:хроническая артериальная гипертензия – гипертензия,
которая существовала до беременности или выявлена до 20 недель
беременности.
Гипертензия сохраняется после 6 недель родов.
гестационная гипертензия – возникает после 20 недели
беременности, АД нормализуется в течение 6-8 недель
послеродового периода.
6.
преэклампсия –это гипертензия с манифестацией после 20 недель спротеинуриейболее 300 мг белка в суточной моче и отеки на верхних конечностях.
тяжѐлая преэклампсия – диагностируется при наличии симптомов
преэклампсии и дополнительно хотя бы одного из критериев;
систолическое AД, измеренное два раза в течение 6 ч., ≥160 mmHg;
диастолическое AД, измеренное два раза в течение 6 ч., ≥110 mmHg, или
диастолическое AД, измеренное хотя бы 1 раз, ≥120 mmHg.;
высокая протеинурия (5 г/24 ч., или ≥3 +);
головная боль, нарушение зрения;
боль под грудиной или под правым подреберьем;
увеличенная концентрация ферментов в крови (AСАТ, AЛАT, ЛДГ);
синдром HELLP;
олигурия (((
отек легких;
недостаточный рост плода;
внезапно возникший отѐк лица, рук или ног, при наличии признаков тяжѐлой
гипертензии;
отслойка плаценты;
ДВС синдром
7.
8.
эклампсия –судорожное состояние, связанное спреэклампсией, значительной протеинурией (более 300
мг белка в суточной моче) с/без отклонениями в
лабораторныхпоказателях(креатинин,трансаминазы,били
рубин,тромбоциты)
(диагностируется в случаях возникновения судорог,
которые не могут быть объяснены по другим причинам.)
HELLP синдром – повышение активности
печѐночных ферментов, низкое количество тромбоцитов,
микроангиопатическая гемолитическая анемия.
9.
другие гипертензивные состояния: Гипертензия на белый халат относится картериальному давлению, которое повышается в медицинском учреждении (то
есть
систолическое ≥ 140 мм рт. ст. или диастолическое ≥ 90 мм рт. Ст.), но <135 мм
рт.ст. (систолический) и <85 мм рт. ст. (диастолический) при домашнем контроле
артериального давления (УД - B); Преходящий гипертензивный эффект следует
определять как систолическое артериальное давление в лечебном учреждении ≥
140
мм рт. ст. или диастолическое артериальное давление ≥ 90 мм рт.ст., которое не
подтверждается после отдыха, повторного измерения, на том же или при
последующих посещениях (УД - B); Маскированный гипертензивный эффект
относится к артериальному давлению, которое является нормальным в лечебном
учреждении (т.е. систолическое <140 мм рт. ст. и диастолическое <90 мм рт. ст.),
но
повышенное при домашнем контроле артериального давления (т.е. систолическое
≥
135 мм рт.ст. или диастолическое ≥ 85 мм рт.ст. ) (УД - B).
10.
Показания для госпитализации с указанием типагоспитализации:
Показания для экстренной госпитализации:
преэклампсия с артериальной гипертензией
любой степени;
тяжелая гипертензия.
Показания для плановой госпитализации:
умеренная гипертензия.
11.
ПараметрыХроническая
гипертензия
Гестационная
гипертензия
Преэклампсия/экл
ампс
ия
Преэклампсия
и эклампсия на
фоне ХР АГ
Анамнез и жалобы
Гипертензия
вне
беременности,
и/или наличие
коморбидных
состояний*
Наличие
факторов риска:
возраст 40 лет
и старше;
наличие
гипертензии в
предыдущих
беременностях;
многоплодная
беременность;
предварительно
существовашие
заболевания ССС;
предварительно
существовавшие
заболевания
почек.
Наличие жалоб
преэклампсии
/эклампсии.
Гипертензия вне
беременности,
и/или наличие
коморбидных
состояний*,
появление после
20 недель
признаков
полиорганной
недостаточности
Визуальная
диагностика
гипертензия во время беременности определяться как систолическое
артериальное давление ≥ 140 мм рт. Ст. и / или диастолическое артериальное
давление ≥ 90 мм рт.ст., при 2х кратном измерении, с интервалом в 15 мин, на той
же руке в положении сидя. (УД - B);
диагноз гипертонии должен основываться на измерениях артериального
давления в лечебном учреждении. (УД - В);
для ПЭ на фоне ХР АГ - характерно прогрессирование АГ у тех женщин, у
которых до 20 недель АД легко контролировалось.
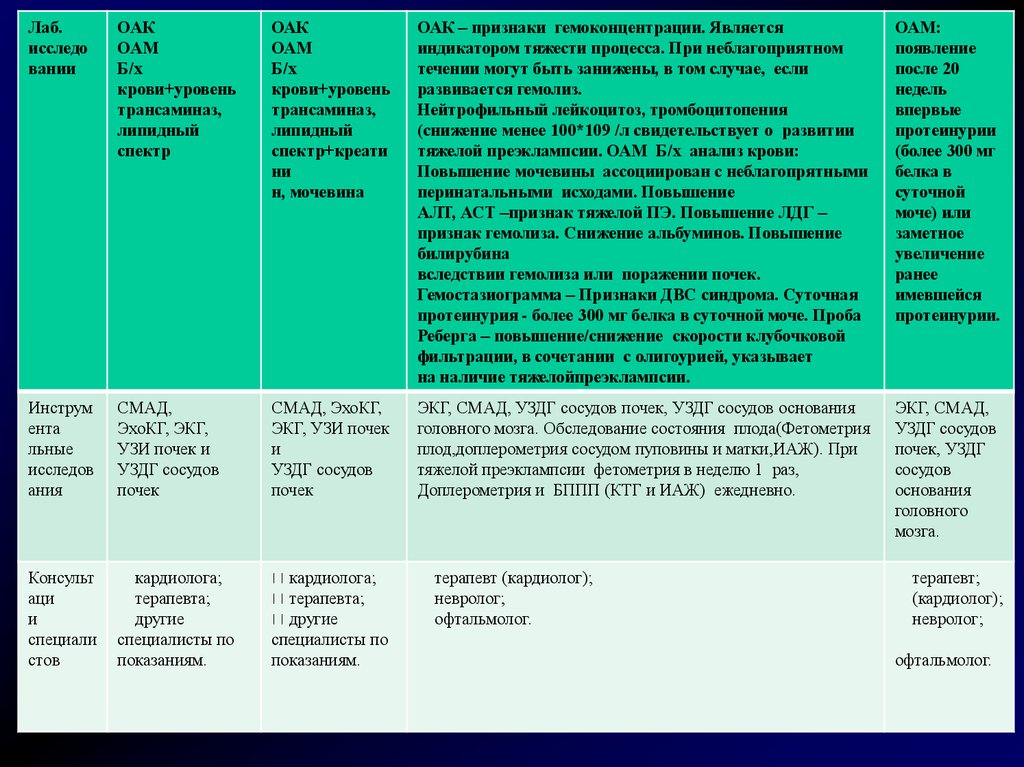
12.
Лаб.исследо
вании
ОАК
ОАМ
Б/х
крови+уровень
трансаминаз,
липидный
спектр
ОАК
ОАМ
Б/х
крови+уровень
трансаминаз,
липидный
спектр+креати
ни
н, мочевина
ОАК – признаки гемоконцентрации. Является
индикатором тяжести процесса. При неблагоприятном
течении могут быть занижены, в том случае, если
развивается гемолиз.
Нейтрофильный лейкоцитоз, тромбоцитопения
(снижение менее 100*109 /л свидетельствует о развитии
тяжелой преэклампсии. ОАМ Б/х анализ крови:
Повышение мочевины ассоциирован с неблагопрятными
перинатальными исходами. Повышение
АЛТ, АСТ –признак тяжелой ПЭ. Повышение ЛДГ –
признак гемолиза. Снижение альбуминов. Повышение
билирубина
вследствии гемолиза или поражении почек.
Гемостазиограмма – Признаки ДВС синдрома. Суточная
протеинурия - более 300 мг белка в суточной моче. Проба
Реберга – повышение/снижение скорости клубочковой
фильтрации, в сочетании с олигоурией, указывает
на наличие тяжелойпреэклампсии.
ОАМ:
появление
после 20
недель
впервые
протеинурии
(более 300 мг
белка в
суточной
моче) или
заметное
увеличение
ранее
имевшейся
протеинурии.
Инструм
ента
льные
исследов
ания
СМАД,
ЭхоКГ, ЭКГ,
УЗИ почек и
УЗДГ сосудов
почек
СМАД, ЭхоКГ,
ЭКГ, УЗИ почек
и
УЗДГ сосудов
почек
ЭКГ, СМАД, УЗДГ сосудов почек, УЗДГ сосудов основания
головного мозга. Обследование состояния плода(Фетометрия
плод,доплерометрия сосудом пуповины и матки,ИАЖ). При
тяжелой преэклампсии фетометрия в неделю 1 раз,
Доплерометрия и БППП (КТГ и ИАЖ) ежедневно.
ЭКГ, СМАД,
УЗДГ сосудов
почек, УЗДГ
сосудов
основания
головного
мозга.
Консульт
аци
и
специали
стов
кардиолога;
терапевта;
другие
специалисты по
показаниям.
кардиолога;
терапевта;
другие
специалисты по
показаниям.
терапевт (кардиолог);
невролог;
офтальмолог.
терапевт;
(кардиолог);
невролог;
офтальмолог.
13.
Коморбидные состояния:Состояния, требующие более жесткого контроля АД вне беременности изза их ассоциации с повышенным кардиоваскулярным риском.
К ним относятся:
хронические заболевания почек (гломерулонефрит,
рефлюкс пиелонефрит, поликистоз почек);
стеноз почечной артерии;
системные заболевания с поражением почек (сахарный
диабет, Системная красная волчанка);
эндокринные забоелвания (фетохромоцитома, С-м ИценкоКушинга, Гиперальдостеронизм);
коарктация аорты.
14.
11.1 Основные (обязательные) диагностические обследования,проводимые на стационарном уровне при экстренной госпитализации и
по истечении сроков более 10 дней с момента сдачи анализов в
соответствии с приказом МО:
сбор жалоб анамнеза заболевания и жизни;
физикальное обследование (оценка состояния беременной, повышение
АД, пульс);
общий анализ крови с подсчетом тромбоцитов;
количественное определение белка в разовых порциях мочи или суточная
протеинурия;
биохимический анализ крови (определение трансаминаз и билирубина,
креатинин);
кардиотокография плода, биофизический профиль плода, доплерометрия
пупочной артерии.
15.
11.2 Дополнительные диагностические обследования, проводимые настационарном уровне при экстренной госпитализации и по истечении
сроков более 10 дней с момента сдачи анализов в соответствии с
приказом МО:
осмотр глазного дна при подозрении на внутримозговое
кровоизлияние;
УЗИ органов брюшной полости при подозрении на патологию
печени, почек;
ЭХО КГ при хронической артериальной гипертензии;
11.3 Диагностические мероприятия, проводимые на этапе скорой
неотложной помощи:
сбор жалоб, анамнеза заболевания и жизни;
физикальное обследование (АД);
определение протеинурии (тест-полоски).
16.
17.
12. Диагностические критерии:12.1. Жалобы и анамнез:
Жалобы:
головная боль;
тошнота, рвота;
боли в эпигастрии, правом подреберье;
отеки;
снижение мочеотделения
18.
Анамнез:в анамнезе возможно указание на наличие гипертензии вне
беременности/или при предыдущих беременностях.
12.2 Физикальное обследование:
общий осмотр:
артериальная гипертензия;
отеки;
протеинурия;
нарушение зрения;
рвота;
клонус (судорожные подѐргивания отдельных групп мышц);
болезненность при пальпации печени.
19.
12.3.Лабораторные исследования:Количественное определение белка в моче:
в разовой порции мочи – более 0,3 г/л;
суточная протеинурия – протеинурия в суточной моче более 0,3
г\с.
Общий анализ крови с подсчетом тромбоцитов – тромбоциты ниже
100 x 106 г/л;
Биохимический анализ крови – повышение уровня печѐночных
ферментов более чем в 2 раза от нормы (АлАТ или АсАТ выше 70
МЕ/л при норме АСТ 0-30 МЕ/л, АЛТ 0-20 МЕ/л).
20.
12.4 Инструментальные исследования:КТГ плода;
Биопрофиль плода;
Допплерометрия сосудов пуповины.
При наличии тяжелой гипертензии, преэклампсии
обязателен мониторинг за состоянием внутриутробного
плода. Кратность исследования определяется тяжестью
гипертензии, наличием преэклампсии,данными
предыдущего исследования оценки состояния плода.
12.5 Показания для консультации узких специалистов: только при
наличие показаний.
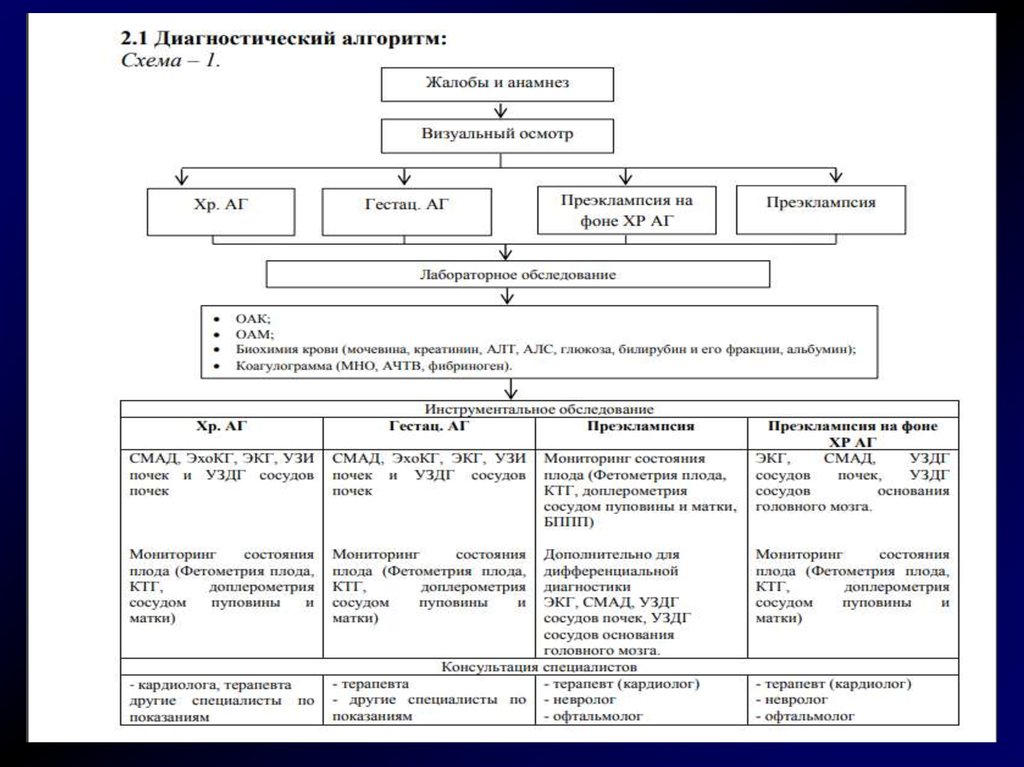
21. Дифференциальная диагностика артериальной гипертензии у беременных.
ДиагнозПреэклампсия
Обоснование
для
дифференциал
ьной
диагностики
Единство симптомов
заболевания
Обследова
ния
Критерии
исключения диагноза
1. Анамнез
2. ОАМ
3. ОАК, Б/х
анализ
крови
4. Мониторинг
состояния
плода
1. АГ возникает после 20 недель беременности
2. Протеинурия без изменения других форменных элементов
мочи– ПЭ
3. Возможны снижения
тромбоцитов ниже 100 x 106г/л, повышение трансаминаз более
чем в 2 раза .
4. Маловодие, ЗВУР Жалобы и анамнез Визуальный осмотр
Хр. АГ Гестац. АГ Преэклампсия на Преэклампсия фоне ХР АГ
Лабораторное обследование
ОАК; ОАМ; Биохимия крови (мочевина, креатинин, АЛТ,
АЛС, глюкоза, билирубин и его фракции, альбумин);
Коагулограмма (МНО, АЧТВ, фибриноген). характерно для
Преэклампсии.
22.
Другиегипертенз
ивные
состояния
1. АГ предшествует беременности или имеются другие
коморбидные состояния
2. Гемоглобинурия: гемолитическая анемия. Красные
кровяные элементы: МКБ, некроз паренхимы почек
(сочетается сболями в
пояснице, олиго- или анурия). Красные кровяные
элементы и /или другие форменные элементы
характерно для других заболевания почек в сочетании с
почечной недостаточности, и тромбоцитопениеская
пурпура, гемолитический уринарный синдром.
Бактериурия: инфекции МВП, бессимптомная
бактериурия. Протеинурия обычно отсутствует во
вторичных причинах гипертонии, таких как
феохромоцитома, гиперальдостеронизм, тиреотоксикоз,
коарктация аорты и синдромы отмены.
3. ↑ при остром жировом гепатозе, ↑ при гемолитической
анемии, другие заболевания печени,
генетические болезни.
4. Состояние плода – Чаще удовлетворительное




















 medicine
medicine








