Similar presentations:
Бронхиальная астма у детей
1.
ГАПОУ РБ «Бирский медико-фармацевтический колледж»Презентация
на тему:
Бронхиальная астма у детей
Бирск, 2016г.
2.
Бронхиальная астмаБА — хроническое аллергическое воспалительное заболевание дыхательных путей,
в котором принимают участие многие клетки и клеточные элементы. Хроническое
воспаление обусловливает развитие бронхиальной гиперреактивности, которая
приводит к повторным эпизодам свистящих хрипов, одышке, чувству заложенности в
груди и кашлю, особенно по ночам или ранним утром. Во время этих эпизодов
обычно отмечают диффузную, вариабельную бронхиальную обструкцию, обратимую
спонтанно или под действием лечения.
Коды по МКБ-10
• J45.0. Астма с преобладанием аллергического компонента.
— J45.1 Неаллергическая астма
— J45.9 Астма неуточненная
• J46. Астматический статус [status asthmaticus]
3.
Классификации БА:• по этиологии
• по степени тяжести и уровню контроля
• по периоду болезни
4.
Классификация бронхиальной астмы поэтиологии
аллергическая / атопическая
неаллергическая
Различают аллергическую и неаллергическую формы болезни. У детей в
90–95% случаев имеет место аллергическая/атопическая БА. К
неаллергической относят неиммунные формы астмы. Поиск специфических
причинных факторов окружающей среды важен для назначения
элиминационных мероприятий и в определенных ситуациях — проведения
аллергенспецифической иммунотерапии.
5.
Классификация бронхиальной астмы по степенитяжести
Классификация тяжести БА по клиническим признакам (следует учитывать
количество дневных симптомов в день/неделю, количество ночных симптомов в
неделю, кратность применения (32-адреномиметиков короткого действия, значения
пиковой скорости выдоха (ПСВ) или объема форсированного выдоха за 1 с (ОФВ1) и
суточные колебания ПСВ (вариабельность).
Классификация тяжести БА, представленная в GINA (2006), прежде всего
ориентирована на клинико-функциональные параметры заболевания [следует
учитывать количество дневных и ночных симптомов в день/неделю, кратность
применения ß 2-адреномиметиков короткого действия, значения пиковой скорости
выдоха (ПСВ) или объема форсированного выдоха за первую секунду (ОФВ 1) и
суточные колебания ПСВ (вариабельность)]. Помимо клинико-функциональных
нарушений, характерных для данной патологии, при классификации астмы учитывают
объем текущего лечения, степень контроля над заболеванием, а также его период.
Классификация по периоду болезни предусматривает два периода —
обострение и ремиссию
6.
Ступень 1: интермиттирующая БАСимптомы возникают реже 1 раза в неделю.
Короткие обострения.
Ночные симптомы возникают не чаще 2 раз в месяц.
ОФВ1 или ПСВ > 80% от должных величин.
Вариабельность показателей ПСВ или ОФВ1 < 20%.
Ступень 2: легкая персистирующая БА
Симптомы возникают чаще 1 раза в неделю, но реже 1 раза в день.
Обострения могут влиять на физическую активность, сон.
Ночные симптомы возникают чаще 2 раз в месяц.
ОФВ1 или ПСВ > 80% от должных величин.
Вариабельность показателей ПСВ или ОФВ1 - 20-30%.
Ступень 3: персистирующая БА средней тяжести
Симптомы возникают ежедневно.
Обострения могут влиять на физическую активность и сон.
Ночные симптомы возникают чаще 1 раза в неделю.
Ежедневный прием ингаляционных Р2-агонистов короткого действия.
ОФВ1 или ПСВ от 60 до 80% от должных величин.
Вариабельность показателей ПСВ или ОФВ1 > 30%.
7.
Ступень 4: тяжелая персистирующая БАСимптомы возникают ежедневно.
Частые обострения.
Частые ночные симптомы.
Ограничение физической активности.
ОФВ1 или ПСВ < 60% от должных величин.
Вариабельность показателей ПСВ или ОФВ1 >30%.
Наличие хотя бы одного признака тяжести состояния позволяет определить ребенка в
данную категорию.
Дети с интермиттирующим течением БА, но с тяжелыми обострениями должны
получать терапию, как при персистирующей БА средней тяжести. У детей с любой
степенью тяжести, даже с интермиттирующей БА, могут быть тяжелые обострения.
Такой тип классификации, основанный на степени тяжести, важен в ситуации, когда
необходимо решить вопрос о стартовой терапии при оценке состояния пациента.
8.
Диагноз аллергической и неаллергической астмы у детейПринято различать аллергическую и неаллергическую формы БА, их
характеризуют специфические клинические и иммунологические признаки.
Термин «аллергическая астма» используют как базовый для астмы,
опосредованной иммунологическими механизмами. При неаллергическом
варианте аллергенспецифические антитела при обследовании не выявляют,
характерен низкий уровень сывороточного IgE, отсутствуют другие
доказательства вовлечения иммунологических механизмов в патогенез
заболевания.
9.
Классификация в зависимости от периода болезниОбострение — эпизоды нарастающей одышки, кашля, свистящих хрипов,
заложенности в грудной клетке или какой-либо комбинации перечисленных
клинических проявлений. Стоит отметить, что присутствие симптомов у пациентов с
астмой в соответствии с этими критериями — проявление заболевания, а не обострение.
В том случае, когда у пациента к существующим симптомам добавляется
дополнительная (сверх существующей) потребность в бронхолитиках короткого
действия, увеличивается количество дневных и ночных симптомов, возникает
выраженная одышка, констатируют обострение астмы, которое также необходимо
классифицировать по степени тяжести.
Контроль — устранение проявлений заболевания на фоне текущего базисного
противовоспалительного лечения астмы. Полный контроль (контролируемая астма)
сегодня определен экспертами GINA как основная цель лечения астмы.
Ремиссия — полное отсутствие симптомов болезни на фоне отмены базисного
противовоспалительного лечения. Так, контроль над заболеванием будет достигнут, если
при назначении соответствующего степени тяжести астмы фармакотерапевтического
режима в течение некоторого времени произойдет уменьшение или полное исчезновение
клинических проявлений болезни и восстановление функциональных параметров
легких. В случае же если функция легких остается неизмененной, а симптомов БА нет и
после отмены лечения, констатируют ремиссию.
10.
ДиагностикаПримеры формулировки диагноза:
БА, аллергическая (бытовая, грибковая, пищевая аллергия), средней
степени тяжести, персистирующая, частично контролируемая (J45.0)
БА, атопическая (пыльцевая сенсибилизация), средней степени
тяжести, персистирующая, обострение средней степени тяжести (J45.0)
БА, неаллергическая, тяжелая, персистирующая, контролируемая (J45.1)
11.
Анамнез и физикальное обследованиеВероятность БА возрастает, если в анамнезе присутствуют атопический
дерматит; аллергический риноконъюнктивит; отягощенный семейный анамнез
по БА или другим атопическим заболеваниям.
Диагноз БА часто можно предположить, если у пациента
присутствуют следующие симптомы:
эпизоды одышки
свистящие хрипы
кашель, усиливающийся преимущественно в ночные или предутренние
часы
заложенность в грудной клетке
12.
Появление или усиление симптомов:после эпизодов контакта с аллергенами (при контакте с животными,
клещами домашней пыли, пыльцевыми аллергенами)
в ночные и предутренние часы
при контакте с триггерами (химические аэрозоли, табачный дым, резкий
запах)
при перепадах температуры окружающей среды
при любых острых инфекционных заболеваниях дыхательных путей;
при сильных эмоциональных нагрузках
при физической нагрузке (пациенты отмечают типичные симптомы БА
или иногда длительный кашель, обычно возникающий через 5–10 мин после
прекращения нагрузки, редко — во время нагрузки, который
самостоятельно проходит в течение 30–45 мин)
13.
При осмотре необходимо обратить внимание на следующиепризнаки, характерные для БА:
одышка;
эмфизематозная форма грудной клетки;
вынужденная поза;
дистанционные хрипы.
При перкуссии возможен коробочный перкуторный звук. Во время
аускультации определяют удлинение выдоха или свистящие хрипы, которые
могут отсутствовать при обычном дыхании и обнаруживаться только во время
форсированного выдоха. Необходимо учитывать, что в связи с вариабельностью
астмы проявления болезни могут отсутствовать, что не исключает БА.
Следует учитывать, что в стадии ремиссии патологическая симптоматика
может отсутствовать (нормальная физикальная картина не исключает диагноза
БА).
У детей до 5 лет диагноз БА основывается главным образом на результатах
клинического (но не функционального) обследования и анамнеза. У детей
грудного возраста, имевших 3 и более эпизодов свистящих хрипов, связанных с
действием триггеров, следует подозревать БА, проводить обследование и
дифференциальную диагностику.
14.
Лабораторные иинструментальные методы
15.
СпирометрияУ детей старше 5 лет необходимо проводить оценку функции внешнего
дыхания. Спирометрия позволяет оценить степень обструкции, ее
обратимость и вариабельность, а также тяжесть течения заболевания. Однако
спирометрия позволяет оценивать состояние ребенка только на момент
осмотра. При проведении спирометрии оценивают следующие показатели:
ОФВ 1
ФЖЕЛ
отношение ОФВ 1/ФЖЕЛ
обратимость бронхиальной обструкции — увеличение ОФВ 1 по
крайней мере на 12% (или 200 мл) после ингаляции сальбутамола либо в
ответ на пробное лечение ГКС
16.
ПикфлоуметрияПикфлоуметрия
(определение
ПСВ)
— важный метод
диагностики и последующего контроля лечения БА. При анализе показателей
ПСВ у детей используют специальные номограммы, но более информативен
ежедневный мониторинг ПСВ в течение 2–3 нед. для определения
индивидуального наилучшего показателя. ПСВ измеряют утром (обычно
наиболее низкий показатель) до ингаляций бронхолитиков, если ребенок их
получает, и вечером перед сном (как правило, наиболее высокий показатель).
Мониторинг ПСВ может быть информативен для определения ранних
симптомов обострения заболевания. Дневной разброс показателей ПСВ более
20% рассматривают как диагностический признак БА, а величина отклонений
прямо пропорциональна тяжести заболевания. Результаты пикфлоуметрии
свидетельствуют в пользу диагноза БА, если ПСВ увеличивается по крайней
мере на 15% после ингаляции бронхолитика или при пробном назначении ГКС.
17.
Выявление гиперреактивности дыхательныхпутей
У пациентов c симптомами, характерными для БА, но с нормальными
показателями функции легких, в постановке диагноза БА может помочь
исследование реакции дыхательных путей на физическую нагрузку (6минутный протокол нагрузки бегом).
Использование этого метода исследования совместно с определением ОФВ
1 или ПСВ может быть полезно для постановки точного диагноза БА.
Для выявления бронхиальной гиперреактивности можно применять тест с
метахолином (P). В педиатрии он назначается редко (в основном у подростков),
с большой осторожностью, по особым показаниям. При диагностике БА эти
тесты имеют высокую чувствительность, но низкую специфичность.
Специфическую
аллергологическую
диагностику
проводят
врачиаллергологи/иммунологи
в
специализированных
учреждениях
(отделениях/кабинетах), она обязательна для всех больных с БА и включает
сбор аллергологического анамнеза, проведение кожного тестирования,
определение уровня общего IgE (и специфических IgE в случаях, когда
невозможно проведение кожных проб).
18.
Лабораторные исследованияКожные тесты с аллергенами или определение общего или специфических
IgE в сыворотке крови малоинформативны для диагностики БА. Однако эти
исследования помогают выявить аллергический характер заболевания,
установить факторы риска и триггеры, на основании чего может быть
рекомендован соответствующий контроль факторов окружающей среды.
Определение тяжести обострения БА показано в таблице
Определение степени тяжести обострений бронхиальной
астмы и показаний к госпитализации при обострении
Обострения БА классифицированы в соответствии с критериями,
указанными в табл.
19.
Определение тяжести обострений бронхиальной астмыПоказатель
Легкое
обострение
Среднетяжелое
обострение
Тяжелое
обострение
Одышка
При ходьбе;
может лежать
При разговоре; плач тише
и короче, трудности при
кормлении
В покое; прекращает
принимать пищу
Речь
Предложения
Отдельные фразы
Отдельные слова
ЧДД
Повышена
Повышена
Высокая (>30/мин)
Участие дополнительной
мускулатуры, втяжение
надгрудинной ямки
Обычно нет
Обычно есть
Обычно есть
Парадоксальное торакоабдоминальное
движение
Сухие хрипы
Умеренные
Громкие
Обычно громкие
Отсутствуют
ЧСС
<100/мин
100-200/мин
>120/мин
Брадикардия
>80%
60-80%
<60%
РаО2
Обычно нет необходимости измерять
>60 мм рт.ст.
<60 мм рт.ст.
РаСО2
<45 мм рт.ст.
<45 мм рт.ст.
>45 мм рт.ст.
S 2 O2
>95%
91-95%
<90%
ПСВ
Стадия немого
легкого
Спутанность или
заторможенность
сознания
Парадоксальное
дыхание
20.
Указаны показатели для детей школьного возраста иподростков, в каждом конкретном случае необходимо
ориентироваться на возрастную норму.
Нормальная частота дыхания у детей:
более 2 мес. — <60 в минуту
2–12 мес. — <50 в минуту
1–5 лет — <40 в минуту
6–8 лет — <30 в минуту
Нормальный пульс у детей:
2–12 мес. — <160 в минуту
1–2 лет — <120 в минуту
2–8 лет — <110 в минуту
21.
Дифференциальная диагностикаПри повторных эпизодах свистящих хрипов необходимо исключать
следующие заболевания:
аспирацию инородного тела;
муковисцидоз;
бронхолегочную дисплазию;
пороки развития сердца и легких;
синдром первичной цилиарной дискинезии;
гастроэзофагеальный рефлюкс;
хронический риносинусит;
туберкулез;
иммунодефицитные состояния;
обструкциию верхних дыхательных путей (респираторный
папилломатоз);
обструктивные и необструктивные заболевания легких (например,
диффузные поражения паренхимы легких);
гипервентиляционный синдром и панические атаки;
дисфункцию голосовых связок;
тяжелую деформацию грудной клетки со сдавлением бронхов;
трахео- или бронхомаляцию;
22.
При наличии следующих симптомов следует заподозрить отличное от БАзаболевание.
Данные анамнеза:
Появление симптомов заболевания в возрасте до 2 лет
Респираторный дистресс синдром и/или применение ИВЛ
Неврологическая дисфункция в неонатальном периоде
Отсутствие эффекта от применения бронхолитиков
Свистящие хрипы, связанные с кормлением или рвотой
Затруднение глотания и/или рецидивирующая рвота
Диарея
Плохая прибавка массы тела
Сохранение потребности в оксигенотерапии в течение более чем 1 недели после
обострения заболевания
Физикальные данные:
Деформация пальцев рук в виде «барабанных папочек»
Шумы в сердце
Стридор
Очаговые изменения в легких
Крепитация при аускультации
Цианоз
23.
ПрофилактикаПрофилактика БА — система комплексных мер, направленная
на предупреждение заболевания, обострения болезни, а также
уменьшение
неблагоприятных
последствий.
Различают
первичную, вторичную и третичную профилактику БА.
24.
Первичная профилактикаПервичная профилактика направлена на лиц группы риска и предусматривает
предотвращение у них аллергической сенсибилизации (образование IgE). Известно,
что сенсибилизация может возникнуть уже внутриутробно, во II триместре
беременности. Именно поэтому профилактикой аллергии у плода в этом периоде
служит предупреждение патологического течения беременности. Фактически
единственное мероприятие, направленное на развитие толерантности в постнатальном
периоде, — сохранение естественного вскармливания ребенка до 4–6 мес. жизни.
Однако следует обратить внимание, что эффект грудного вскармливания носит
транзиторный и кратковременный характер. Среди мероприятий первичной
профилактики обосновано исключение влияния табачного дыма, воздействие которого
как в пренатальном, так и в постнатальном периодах имеет неблагоприятное влияние
на развитие и течение заболеваний, сопровождаемых бронхиальной обструкцией.
Следует поощрять грудное вскармливание, его преимущества включают
защитный эффект от возникновения свистящих хрипов в раннем возрасте.
Курящих родителей необходимо предупредить о вреде курения для ребенка, в том
числе об увеличении частоты возникновения свистящих хрипов. Воздействие
табачного дыма как пренатально, так и постнатально оказывает неблагоприятное
влияние на течение заболеваний, сопровождающихся бронхиальной обструкцией.
25.
Вторичная профилактикаМероприятия вторичной профилактики ориентированы на детей, у
которых при существовании сенсибилизации симптомы БА отсутствуют. Для
этих детей характерны:
отягощенный семейный анамнез в отношении БА и других
аллергических заболеваний;
другие аллергические заболевания (атопический дерматит, АР и др.);
повышение уровня общего IgE в крови в сочетании с выявлением
значимых количеств специфических IgE к коровьему молоку,
куриному яйцу, аэроаллергенам.
26.
Третичная профилактикаЦель третичной профилактики — улучшение контроля БА и
уменьшение потребности в медикаментозном лечении путем устранения
факторов риска неблагоприятного течения заболевания. Большое значение
имеет здоровый образ жизни, профилактика респираторных инфекций,
санация ЛОР-органов, рациональная организация быта с исключением
активного и пассивного табакокурения, контактов с пылью, животными,
птицами, устранением плесени, сырости, тараканов в жилом помещении.
Необходима известная осторожность в применении лекарственных
препаратов, особенно антибиотиков и НПВП у детей с атопией.
Существенное влияние на контроль астмы может оказывать лечение
сопутствующих заболеваний: аллергического бронхо-легочного аспергиллеза,
гастроэзофагеального
рефлюкса,
ожирения
(ограниченное
число
исследований), ринита/синусита.
Важный раздел третичной профилактики — регулярное базисное
противовоспалительное лечение.
27.
Элиминационный режимВ ряде исследований показано, что несоблюдение элиминационного
режима даже на фоне адекватного базисного лечения способствовало
повышению бронхиальной гиперреактивности и усилению симптомов БА и не
позволяло достичь полного контроля над заболеванием. Важно использовать
комплексный подход, так как большинство вмешательств по элиминации,
применяемых по отдельности, в целом нерентабельны и неэффективны.
Соблюдение элиминационного режима может способствовать
уменьшению тяжести течения уже существующего заболевания. Частый
контакт с аллергенами у сенсибилизированных пациентов способствует
усилению симптомов БА, бронхиальной гиперреактивности, ухудшению
функции легких.
Из аллергенов, с которыми человек контактирует в быту, следует
выделить аллергены клещей домашней пыли, животных(имеющих
шерсть или мех), тараканов и грибов.
28.
Мероприятия для уменьшения воздействияаллергенов клещей домашней пыли
Необходимо использовать специальные непроницаемые чехлы для
матрацев, подушек и одеял.
Ковры или ковровые покрытия следует заменить на
линолеум, деревянные полы либо паркет.
Все постельные принадлежности нужно ежедневно стирать в горячей
(55-60°С) воде.
Ковры необходимо обрабатывать акарицидными жидкостями и/или
таниновой кислотой.
Для уборки желательно использовать пылесос со встроенным НЕРАфильтром и пылесборником с толстыми стенками.
Мягкие игрушки нужно стирать в горячей воде или периодически
замораживать. Применение домашних ионизаторов воздуха не
приводит к уменьшению выраженности симптомов БА.
Необходимо устранить очаги плесени и не допускать высокой
влажности в квартире в течение всего года.
29.
Мероприятия для уменьшения контакта саллергенами домашних животных
Не следует пускать животное в спальню или основную жилую
комнату.
Для уборки желательно использовать пылесос со встроенным НЕРАфильтром и пылесборником с толстыми стенками.
Даже после полного удаления животных из дома может пройти много
месяцев, прежде чем концентрация аллергена снизится до приемлемых
величин.
Заселение квартиры тараканами - важная причина аллергической
сенсибилизации, особенно в городских домах. Однако мероприятия по
борьбе с тараканами оказывают лишь частичный эффект.
Пищевая аллергия редко является фактором обострения БА, главным
образом у детей раннего возраста.
Риск аллергической сенсибилизации у детей увеличивает пассивное
курение. Оно также повышает частоту и тяжесть симптомов у детей,
страдающих БА. Всем пациентам с БА и родителям детей с БА следует
воздерживаться от курения.
30.
ЛечениеПроведение элиминационных мероприятий, направленных на
уменьшение или исключение воздействия причинных
аллергенов
Фармакотерапия
Аллергенспецифическая иммунотерапия
Обучение больных и членов их семей
31.
Показания к госпитализацииТяжелое обострение:
затрудненное дыхание в покое, вынужденное положение,
отказ от еды у младенцев, возбуждение, сонливость или спутанное сознание,
брадикардия или одышка (ЧДД более 30 в минуту);
громкие свистящие хрипы или их отсутствие;
частота сердечных сокращений (ЧСС) более 120 в минуту (у детей грудного
возраста более 160 в минуту);
ПСВ менее 60% от должной или наилучшей индивидуальной величины, даже
после начального лечения;
истощение ребенка.
Отсутствие быстрой и сохраняемой на протяжении не менее 3 ч
явной реакции на бронходилататор.
Отсутствие улучшения после начала лечения ГКС в течение 2–6 ч.
Дальнейшее ухудшение состояния.
Жизнеугрожающие обострения БА в анамнезе или госпитализация в
реанимационное отделение, интубация по поводу обострения БА.
Социальное неблагополучие.
32.
ФармакотерапияРазличают две большие группы препаратов, используемых
для лечения астмы у детей:
средства базисного (поддерживающего, противовоспалительного) лечения
симптоматические
К препаратам базисного лечения относят:
ЛС с противовоспалительным и/или профилактическим эффектом (ГКС,
антилейкотриеновые препараты, кромоны, анти-IgE-препараты)
длительно действующие бронходилататоры (длительно действующие
ß2-адреномиметики, препараты теофиллина с медленным высвобождением)
33.
Средства, облегчающие симптомы:ингаляционные короткодействующие ß 2-адреномиметики (наиболее
эффективные бронходилататоры)
антихолинергические препараты
препараты теофиллина с немедленным высвобождением
пероральные короткодействующие ß 2-адреномиметики
Эти препараты также называют средствами «скорой помощи»
использовать их необходимо для устранения бронхообструкции и
сопутствующих ей острых симптомов (свистящие хрипы, чувство
стеснения в груди, кашель). Данный режим применения ЛС (т.е. только в тех
случаях, когда есть необходимость устранить появившиеся симптомы астмы)
называют «режимом по требованию».
Препараты для лечения БА вводят различными путями: внутрь,
парентерально и ингаляционно. Последний предпочтительнее. У детей
применяют три типа устройств для ингаляции: небулайзеры, дозирующие
аэрозольные ингаляторы и порошковые ингаляторы.
34.
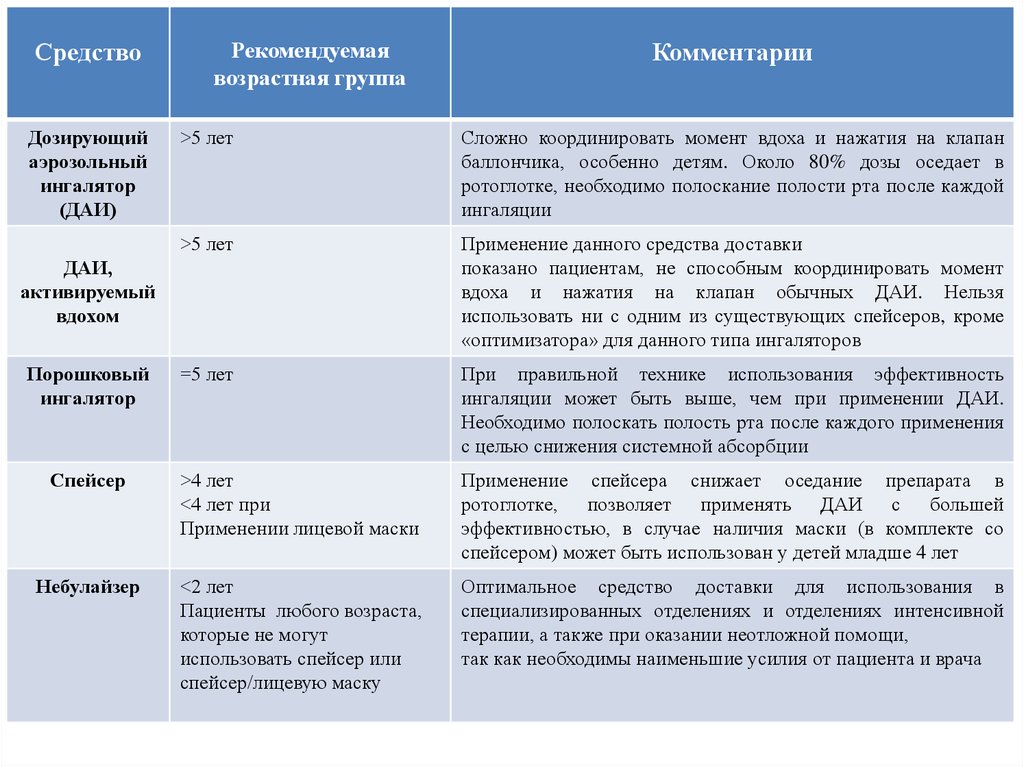
СредствоДозирующий
аэрозольный
ингалятор
(ДАИ)
Рекомендуемая
возрастная группа
Комментарии
>5 лет
Сложно координировать момент вдоха и нажатия на клапан
баллончика, особенно детям. Около 80% дозы оседает в
ротоглотке, необходимо полоскание полости рта после каждой
ингаляции
>5 лет
Применение данного средства доставки
показано пациентам, не способным координировать момент
вдоха и нажатия на клапан обычных ДАИ. Нельзя
использовать ни с одним из существующих спейсеров, кроме
«оптимизатора» для данного типа ингаляторов
=5 лет
При правильной технике использования эффективность
ингаляции может быть выше, чем при применении ДАИ.
Необходимо полоскать полость рта после каждого применения
с целью снижения системной абсорбции
Спейсер
>4 лет
<4 лет при
Применении лицевой маски
Применение спейсера снижает оседание препарата в
ротоглотке, позволяет применять ДАИ с большей
эффективностью, в случае наличия маски (в комплекте со
спейсером) может быть использован у детей младше 4 лет
Небулайзер
<2 лет
Пациенты любого возраста,
которые не могут
использовать спейсер или
спейсер/лицевую маску
Оптимальное средство доставки для использования в
специализированных отделениях и отделениях интенсивной
терапии, а также при оказании неотложной помощи,
так как необходимы наименьшие усилия от пациента и врача
ДАИ,
активируемый
вдохом
Порошковый
ингалятор
35.
Ведение больных, направленное на достижениеконтроля бронхиальной астмы
Цель лечения БА — достижение и поддержание контроля над
клиническими проявлениями заболевания. С помощью медикаментозного
лечения, разработанного врачом в сотрудничестве с пациентом и членами его
семьи, эта цель может быть достигнута у большинства пациентов. В
зависимости от текущего уровня контроля каждому пациенту назначают
лечение, соответствующее одной из пяти «ступеней терапии» в процессе его
постоянно оценивают и корректируют на основе изменений уровня контроля
астмы.
Пациентов необходимо обучить:
избегать факторов риска
правильно принимать ЛС
различать ЛС для контроля заболевания и для купирования симптомов
обострения
мониторингу симптомов заболевания, пикфлоуметрии (у детей старше 5 лет)
распознавать признаки, предполагающие ухудшение БА, и предпринимать
соответствующие действия
обратиться за медицинской помощью при необходимости
36.
ОСТРЫЙ ПРИСТУП БРОНХИАЛЬНОЙ АСТМЫКлиническая картина
Клинически проявляется одышкой, спастическим кашлем,
затрудненным или свистящим дыханием. Для обострения
бронхиальной астмы характерно снижение скорости выдоха,
что выражается снижением объема форсированного выдоха за
первую секунду и пиковой скорости выдоха.
Объем проводимого лечения при приступе бронхиальной
астмы зависит от степени тяжести обострения.
37.
При легком приступе:ингаляции бронходилатирующими препаратами с помощью
дозирующего аэрозольного ингалятора или небулайзера;
ß 2-адреномиметик короткого действия — сальбутамол, разовая доза
через дозированные аэрозольные ингаляторы (ДАИ) — 100–200 мкг,
через небулайзер —1,25–2,5 мг (1/2–1 небулы);
М-холинолитик — ипратропия бромид, доза через ДАИ составляет 20–
40 мкг (1–2 дозы), через небулайзер — 0,4–1 мл;
комбинированный препарат ипратропия бромид + фенотерол, доза
через небулайзер составляет 0,5–1 мл, с помощью ДАИ — 1–2 дозы
(фенотерол по 50 мкг + ипратропия бромид по 20 мкг).
Оценка через 20 мин, при неудовлетворительном эффекте назначают
повторную дозу бронхолитического препарата. Критерии эффективности:
уменьшение одышки, количество сухих хрипов в легких и увеличение пиковой
скорости выдоха. При отсутствии эффекта проводят переоценку степени
тяжести приступа и корригируют лечение.
38.
При приступе средней степени тяжести ингаляция (1–2)бронхолитических препаратов через ДАИ или небулайзер
Сальбутамол в дозе 2,5 мг (2,5 мл) либо ипратропия бромид +
фенотерол в дозе 0,5 мл (10 капель) у детей в возрасте до 6 лет и в дозе 1
мл (20 капель) у детей в возрасте старше 6 лет в течение 5–10 мин.
Через небулайзер ингаляционные ГК (ИГК) — будесонид в небулах по
0,5–1 мг, а также парентерально преднизолон в дозе 1–2 мг/кг.
Оценка через 20 мин, при неудовлетворительном эффекте — повторная
доза бронхолитического препарата, ИГК. Только при отсутствии
дозирующего аэрозольного ингалятора или небулайзера применяют
аминофиллин (эуфиллин) в дозе 4–5 мг/кг внутривенно струйно медленно в
течение 10–15 мин на изотоническом растворе натрия хлорида. После
ликвидации приступа продолжить бронходилатационную терапию ß2агонистами каждые 4–6 ч в течение 1–2 сут. При среднетяжелом приступе
возможен перевод на пролонгированные бронхолитики (ß2-агонисты,
метилксантины). Проводить коррекцию базисной противовоспалительной
терапии.
39.
При тяжелом приступе предпочтение отдают небулайзернойтерапии
ß2-агонисты с интервалом 20 мин в течение часа, затем каждые 1–4 ч
или проводят длительную небулизацию. Применяют сальбутамол в дозе
2,5 мг или ипратропия бромид + фенотерол в дозе 0,5–1 мл
Будесонид через небулайзер в течение 0,5–1 мг
Системные ГК — преднизолон внутривенно в дозе 60–120 мг или внутрь
в дозе 2 мг/кг
40.
При астматическом статусеОксигенотерапия 100% кислородом.
Мониторирование АД, частоты дыхательных движений и сердечных
сокращений, пульсоксиметрия.
Преднизолон в дозе 2–5 мг/кг или дексаметазон в дозе 0,3–0,5 мг/кг
внутривенно.
Эпинефрин (адреналин) в дозе 0,01 мг/кг подкожно.
При отсутствии эффекта — введение 2,4% раствора аминофиллина
(эуфиллина) в дозе 4–6 мг/кг внутривенно в течение 20–30 мин с
последующим продолжением в дозе 0,6–0,8 мг/кг в час.
При необходимости — проведение интубации и искусственной
вентиляции легких.
Продолжение инфузионной терапии.
41.
Сестринский процесс прибронхиальной астме
42.
I этапСбор информации
Субъективные методы обследования:
Жалобы: затрудненное дыхание, кашель.
История (анамнез) заболевания: начало острое с повышения температуры
тела.
История (анамнез) жизни: наличие аллергических заболеваний у родителей
и/или родственников; сопутствующие аллергические заболевания у ребенка
(дерматит, крапивница, отек Квинке и др.); повторяющиеся эпизоды
свистящего дыхания, экспираторной одышки; кашель в ночные и утренние
часы.
Объективные методы обследования:
Осмотр во время приступа: самочувствие ребенка нарушено, испуган,
вынужденная поза - сидит с приподнятым плечевым поясом, опираясь на край
стула/постели; экспираторная одышка, дыхание шумное, дистанционные
свистящие хрипы, цианоз носогубного треугольника. раздувание крыльев
носа, набухание шейных вен; кашель приступообразный с тягучей, вязкой
мокротой. При аускультации - сухие свистящие и влажные хрипы.
43.
II этапВыявление проблем больного ребенка
У пациента с БА нарушаются потребности: поддерживать общее
состояние, дышать, есть, спать, отдыхать, общаться.
Существующие проблемы, обусловленные бронхоспазмом. отеком
слизистой оболочки, гиперсекрецией слизи в просвет бронхов:
экспираторная одышка, участие в акте дыхания вспомогательной
мускулатуры.
тахикардия,
кашель
с
вязкой
мокротой.
Потенциальные
проблемы:
риск
ателектаза,
пневмоторакса. сердечной недостаточности.
эмфиземы,
44.
III-IV этапыПланирование и реализация ухода за
пациентом в стационаре
Цель ухода: способствовать наступлению ремиссии, не допустить
развитие осложнений
45.
1.Обеспечивать организацию и контроль над соблюдением режима.Реализация ухода:
Независимые вмешательства: Провести беседу с пациентом и /или родителями о
причинах развития заболевания, особенностях лечения и профилактике осложнений.
Убедить в необходимости лечения в стационаре, выполнении всех рекомендаций.
Мотивация:
Создание режима щажения ЦНС и органов дыхания. Расширение знаний.
2. Обеспечивать организацию и контроль питания.
Реализация ухода:
Независимые вмешательства . Проведение беседы с пациентом/родителями об
особенностях гипоаллергенной диеты. необходимости ее строгого соблюдения не
только в стационаре, но и дома после выписки.
Мотивация:
Удовлетворение, физиологических, потребностей. Профилактика обострений.
3. Организация досуга.
Реализация ухода:
Независимые вмешательства: Рекомендовать родителям принести ребенку любимые
книги, игры и др.
Мотивация:
Создание условий для соблюдения режима
46.
4. Создание комфортных условий в палате.Реализация ухода:
Независимые вмешательства: Контролировать проведение влажной уборки и
регулярного проветривания; регулярность смены постельного белья; соблюдение
тишины в палате.
Мотивация:
Удовлетворение физиологических потребностей во сне. Улучшение дыхания.
5. Оказание помощи в проведении гигиенических мероприятий, и приеме
пищи.
Реализация ухода:
Независимые вмешательства: Провести беседу о необходимости соблюдения гигиены.
Рекомендовать родителям принести зубную пасту, расческу, чистое сменное белье.
Мотивация:
Удовлетворение потребности быть чистым.
47.
6. Выполнять назначения врача.Реализация ухода:
Зависимое вмешательство: Проведение базисной терапии.
Независимые вмешательства : Объяснить пациенту и/или родителям
необходимость приема лекарственных препаратов. Провести беседу с
пациентом и/или родителями о возможных побочных эффектах препаратов.
Научить пациента и /или родителей правилам применения ДАИ и других
устройств для ингаляций, методике проведения пиклоуметрии и ведению
дневника самоконтроля. Контролировать устойчивость практических навыков
у пациента/родителей. Сопровождать на диагностические исследования,
объясняя цель и необходимость проведения. Обеспечить психологическую
поддержку пациенту и родителям.
Мотивация:
Нормализация морфологических изменений в бронхах и функциональных
показателей. Повышение уровня знаний. Эффективность лечения. Раннее
выявление побочных действий лекарственных препаратов.
48.
7. Обеспечивать динамическое наблюдение за реакциейпациента на лечение.
Реализация ухода:
Независимое вмешательство: Опрос о самочувствии, жалобах, измерение
температуры тела утром и вечером; контроль ЧД, ЧСС; наличия и характера
одышки и кашля; контроль физиологических отправлений. При ухудшении
общего состояния срочно сообщить лечащему или дежурному врачу.
Мотивация:
Контроль эффективности проводимого лечения и ухода. Раннее выявление и
профилактика осложнений.
49.
V этапОценка эффективности ухода
При правильной организации сестринского ухода наступает ремиссия,
пациент выписывается под наблюдение педиатра, аллерголога, пульмонолога
в детской поликлинике. Пациент и его родители должны знать об
особенностях организации режима, диеты, элиминационных мероприятиях, о
необходимости диспансерного наблюдения и строгом соблюдении всех
рекомендаций.
















































 medicine
medicine