Similar presentations:
Профилактика и коррекция периоперационных нарушений легочного газообмена
1.
Тверь,07.-08.06.2018
Профилактика и коррекция
периоперационных
нарушений легочного газообмена
И.А.КОЗЛОВ
МОНИКИ им. М.Ф.Владимирского, Москва
2.
«… Возможно, самым важным фактором для будущегоявляется признание вероятности, последствий и
необходимости предотвращения
послеоперационных легочных осложнений, которые
имеют длительные последствия для больных.»
3.
Эпидемиологияпослеоперационных легочных осложнений
ОБЩАЯ ЧАСТОТА – 2-40%
Вариабельность частоты послеоперационных легочных осложнений:
неторакальная хирургия – 5-10%
«большие» полостные операции – 27%
«малая» хирургия – 1-2%
кардиохирургия – 30 -100%
Клинико-экономические показатели:
Легочные осложнения удлиняют госпитализацию в среднем на 2 недели
Лечение «больших» легочных осложнений может потребовать
дополнительно 52 000 $ на больного
Стоимость лечения легочных осложнений на 50% дороже стоимости
лечения кардиальных
Еременко А.А., Левиков Д.И., Зорин Д.Е. и др. Применение рекрутирующего манёвра при лечении
дыхательной недостаточности у кардиохирургических больных. Анест. реаниматол. 2006, № 6, с. 37-42.
Дементьева И.И., Чарная М.А., Морозов Ю.А. и соавт. Факторы риска развития дыхательной недостаточности после
операций на сердце в условиях искусственного кровообращения. Вестник интенсивной терапии 2004, № 3, с. 41-43.
Wynne R., Botti M. Postoperative pulmonary dysfunction in adults after cardiac surgery
with cardiopulmonary bypass: clinical significance and implications for practice. Am. J. Crit. Care, 2004, vol. 13, № 5, р. 384-393.
Branson R.D. The scientific basis for postoperative respiratory care. Respir. Care, 2013. vol. 58, № 11, p. 1974-1984.
Kelkar K.V. Post-operative pulmonary complications after non-cardiothoracic surgery. Indian J. Anaesth., 2015, vol. 59, № 9, p. 599–605.
Rock P., Rich P.B. Postoperative pulmonary complications. Curr. Opin. Anaesthesiol., 2003, vol. 16, № 2, p. 123-131.
4.
Послеоперационные легочныеосложнения возникают в результате
взаимодействия между
немодифицируемыми и
модифицируемыми
факторами.
До 88% легочных осложнений развиваются в первые 24 ч после
окончания анестезии, причем многие из них
могут быть предотвращены
5.
Эпидемиологияпослеоперационных легочных осложнений
Общие факторы риска
Предоперационные: возраст >50 лет (увеличение
каждые 10 лет), ASA >2, застойная сердечная
недостаточность, обструктивная болезнь легких,
сонное апноэ, курение, нарушения ЦНС, почечная
недостаточность, истощение, ожирение, лечение
кортикостероидами, алкоголизм
Интраоперационные: длительность операции >3 ч,
экстренная операция, гемотрансфузия, общая анестезия,
миорелаксанты, ИВЛ, тип операции (торакальные,
абдоминальные и т.д.), постуральные реакции
Branson R.D. The scientific basis for postoperative respiratory care. Respir. Care, 2013. vol. 58, № 11, p. 1974-1984.
Kelkar K.V. Post-operative pulmonary complications after non-cardiothoracic surgery. Indian J. Anaesth., 2015, vol. 59, № 9, p. 599–605.
Rock P., Rich P.B. Postoperative pulmonary complications. Curr. Opin. Anaesthesiol., 2003, vol. 16, № 2, p. 123-131.
6.
Прогнозирование осложнений7 академических клиник
1202 больных ASA 3
анестезия с ИВЛ > 2 ч
Больные с 1 или более легочным осложнением имели:
большую длительность пребывания в ОРИТ
более длительную госпитализацию
более высокую летальность
Предикторы
легочных осложнений:
экстренность операции
вид операции
возраст
предоперационный О2
объем кровопотери
инфузия коллоидов
длительность анестезии большой дыхательный объем
7.
Умеренно повышенныйриск –осложнений
26 – 44 балла
Прогнозирование
Высокий риск > 45 баллов
Возраст, лет
< 50
0
51 – 80 3
> 80
16
Предоперационный SpO2, %
>96 0
91 – 95 8
< 90 24
Респираторная инфекциия
в последний
месяц 17
Предоперационная анемия
(< 10 г/дл) - 11
Операция:
периферическая - 0
верхний этаж
брюшной полости 15
интраторакальная - 24
Длительность операции, ч
<2
- 0
> 2 – 3 - 16
>3
- 23
Экстренность
операции - 8
Шкала риска ARISCAT, 2008
8.
492 исследователя из 146 госпитиалей из 29 стран9.
Включены 9413 больных,которым проводили ИВЛ
Частота оценки по ARISCAT > 26 баллов – 28 %
Летальность при оценке по ARISCAT > 26 баллов – 1,7% (с низким риском 0,2%)
Госпитализация при оценке по ARISTAT > 26 баллов (сут) – 4 [1-7] (1 [0-3])
ДО > 8 мл/кг ИМТ – более 40%
FiO2 > 60% – более 40%
ПДКВ – 0-5
Отличия в режимах ИВЛ в подгруппе
больных с высоким риском минимальны
ДО
ПДКВ
10.
Послеоперационныелегочные осложнения:
точно предсказать трудно,
а предотвратить ?
11.
Частые болезни бывают часто …(Народная медицинская мудрость)
Снижение артериальной оксигенации:
PO2/FiO2 < 400 <300 мм рт.ст.
Наиболее частая причина нарушения оксигенирующей
функции легких при неосложненных операциях ?
Повышенное внутрилегочное
шунтирование крови за счет
вентиляционно-перфузионных диспропорций
12.
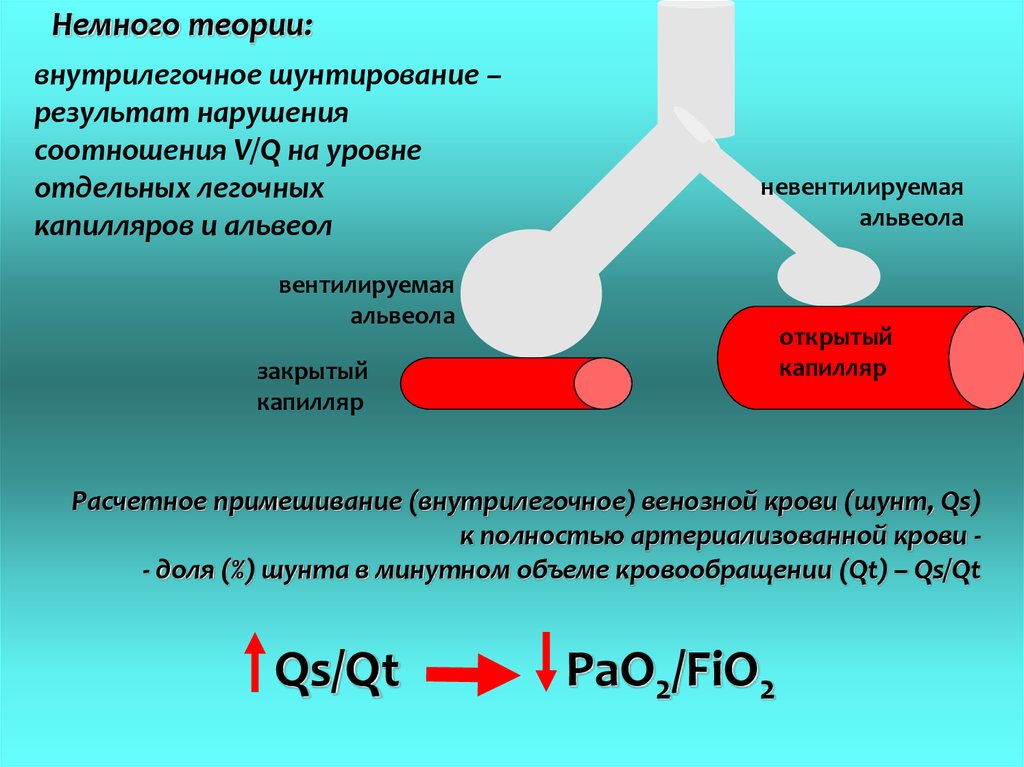
Немного теории:внутрилегочное шунтирование –
результат нарушения
соотношения V/Q на уровне
отдельных легочных
капилляров и альвеол
невентилируемая
альвеола
вентилируемая
альвеола
открытый
капилляр
закрытый
капилляр
Расчетное примешивание (внутрилегочное) венозной крови (шунт, Qs)
к полностью артериализованной крови - доля (%) шунта в минутном объеме кровообращении (Qt) – Qs/Qt
Qs/Qt
PaO2/FiO2
13.
Причины повышения Qs/Qt принеосложненных операциях
микроателектазы
вентиляционно-перфузионные диспропорции
за счет особенностей исходного состояния,
постуральных реакций и ИВЛ
ингаляционные анестетики (севофлуран),
в/в вазодилататоры и любые другие
воздействия, блокирующие гипоксическую
легочную вазоконстрикцию
14.
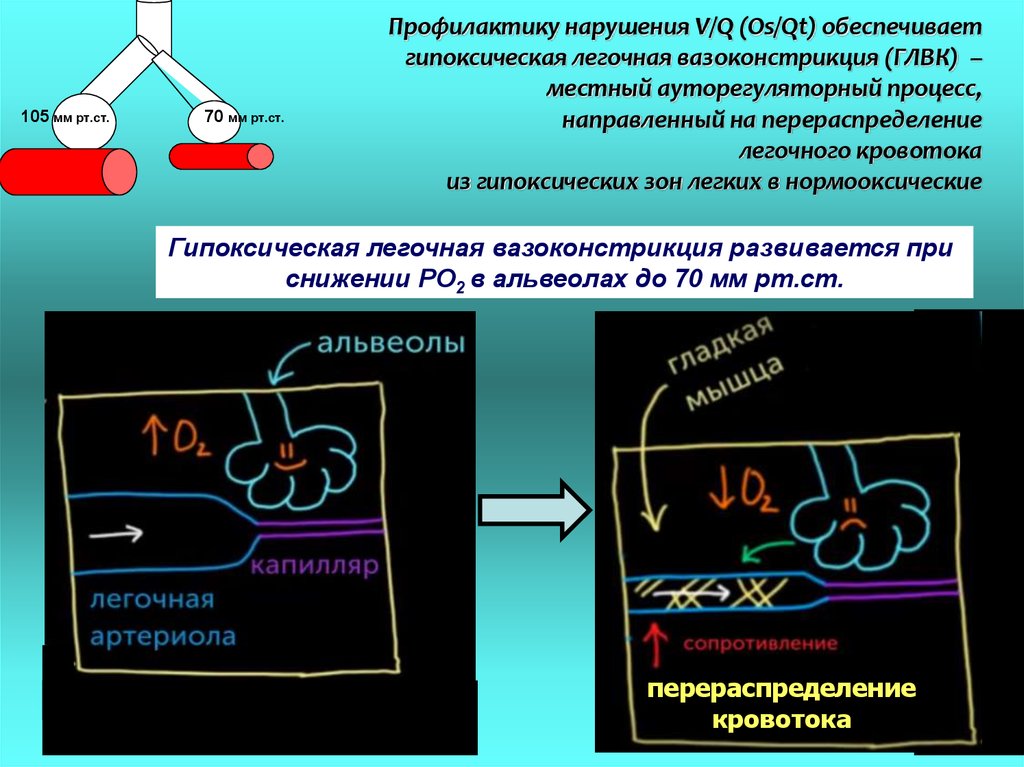
105 мм рт.ст.70 мм рт.ст.
Профилактику нарушения V/Q (Os/Qt) обеспечивает
гипоксическая легочная вазоконстрикция (ГЛВК) –
местный ауторегуляторный процесс,
направленный на перераспределение
легочного кровотока
из гипоксических зон легких в нормооксические
Гипоксическая легочная вазоконстрикция развивается при
снижении РО2 в альвеолах до 70 мм рт.ст.
перераспределение
кровотока
15.
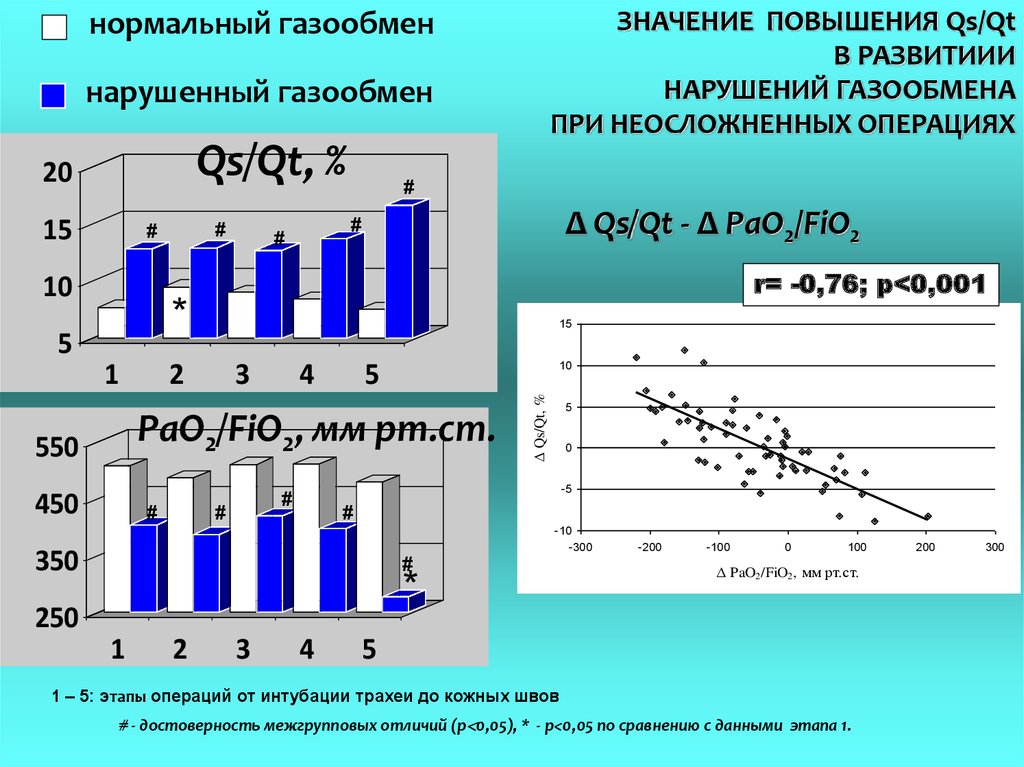
ЗНАЧЕНИЕ ПОВЫШЕНИЯ Qs/QtВ РАЗВИТИИИ
НАРУШЕНИЙ ГАЗООБМЕНА
ПРИ НЕОСЛОЖНЕННЫХ ОПЕРАЦИЯХ
нормальный газообмен
нарушенный газообмен
Qs/Qt, %
20
15
#
#
10
#
Δ Qs/Qt - Δ PaO2/FiO2
#
#
r= -0,76; p<0,001
*
1
2
3
4
PaO2/FiO2, мм рт.ст.
550
450
#
#
5
0
-5
#
#
-10
-300
350
250
10
5
Δ Qs/Qt, %
5
15
#
*
1
2
3
4
-200
-100
0
100
Δ PaO2 /FiO2 , мм рт.ст.
5
1 – 5: этапы операций от интубации трахеи до кожных швов
# - достоверность межгрупповых отличий (р 0,05), * - р<0,05 по сравнению с данными этапа 1.
200
300
16.
с.199-203Предикторы снижения PO2/FiO2
после неосложненных операций
Индекс массы тела (р=0,008)
Сst после интубации трахеи (р<0,001)
r=0,64; р 0,001
Корреляция между Сst
после интубации трахеи и
PO2/FiO2 в конце операции
17.
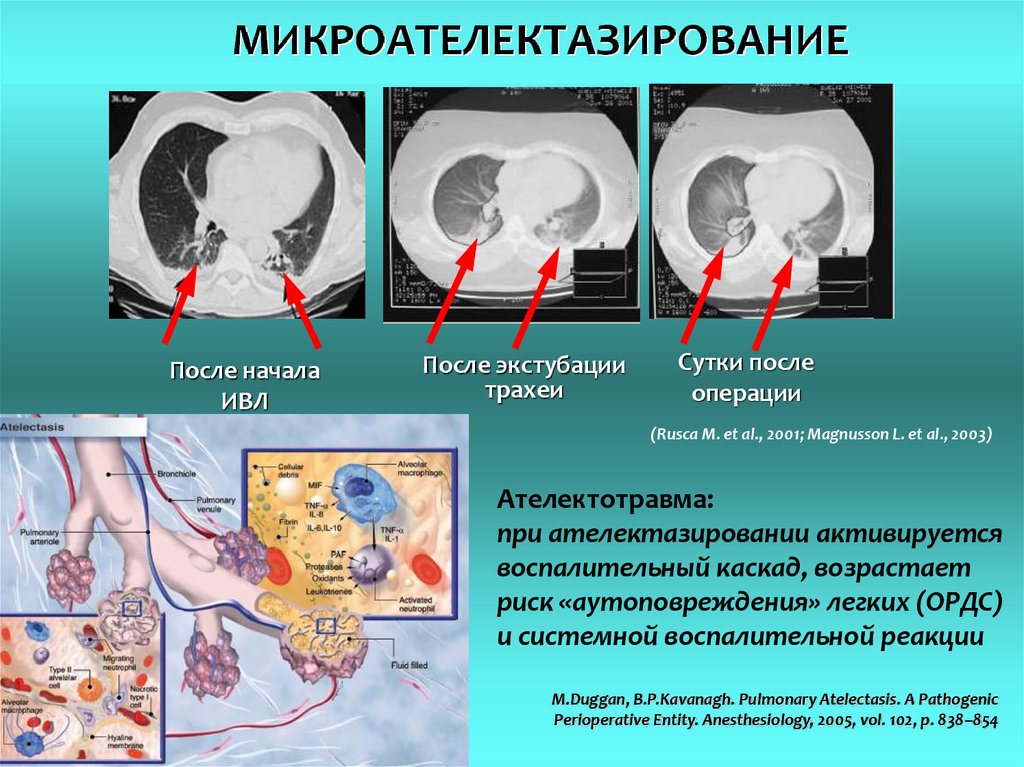
После началаИВЛ
После экстубации
трахеи
Сутки после
операции
(Rusca M. et al., 2001; Magnusson L. et al., 2003)
Ателектотравма:
при ателектазировании активируется
воспалительный каскад, возрастает
риск «аутоповреждения» легких (ОРДС)
и системной воспалительной реакции
M.Duggan, B.P.Kavanagh. Pulmonary Atelectasis. A Pathogenic
Perioperative Entity. Anesthesiology, 2005, vol. 102, p. 838–854
18.
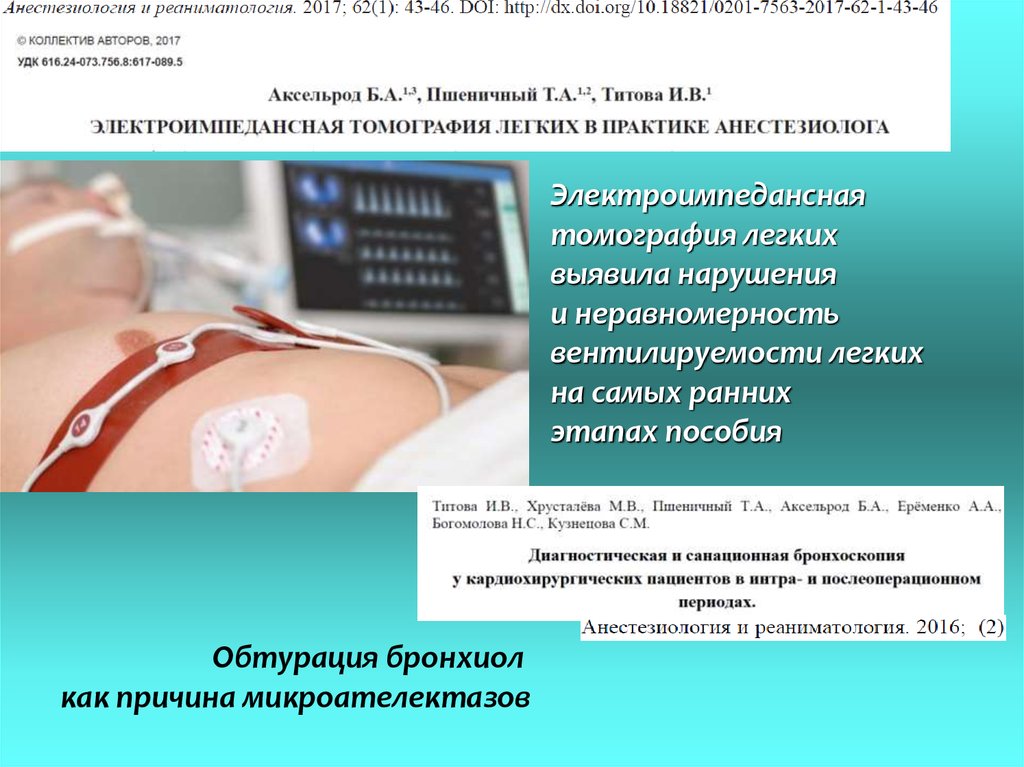
Электроимпеданснаятомография легких
выявила нарушения
и неравномерность
вентилируемости легких
на самых ранних
этапах пособия
Обтурация бронхиол
как причина микроателектазов
19.
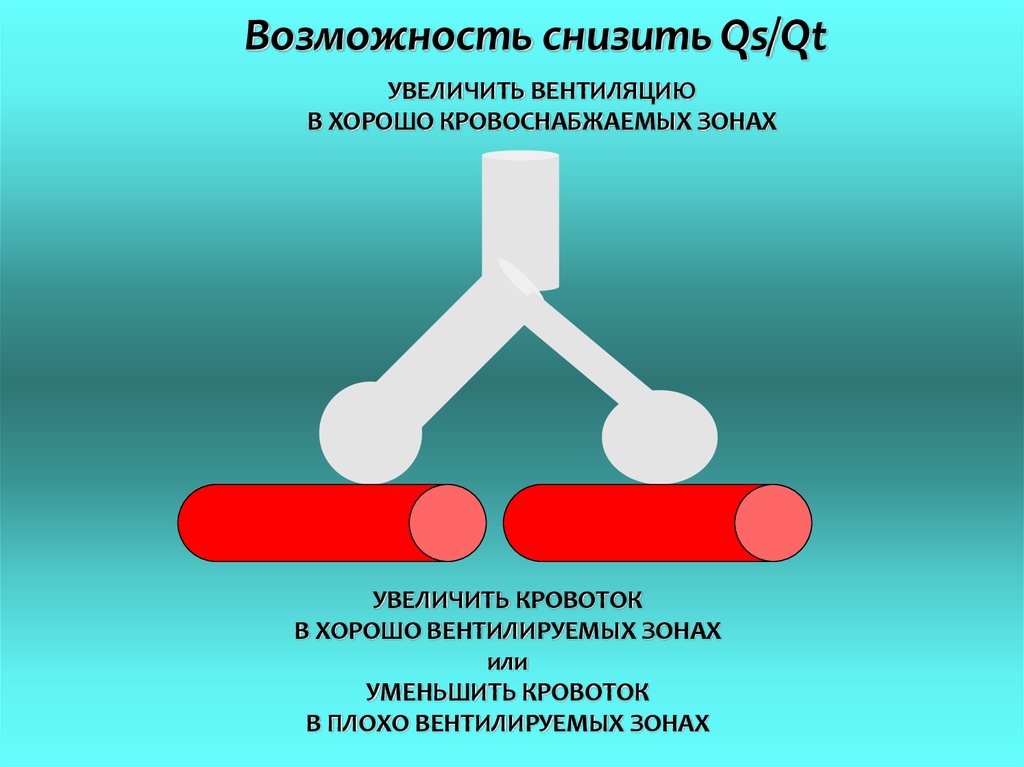
Возможность снизить Qs/QtУВЕЛИЧИТЬ ВЕНТИЛЯЦИЮ
В ХОРОШО КРОВОСНАБЖАЕМЫХ ЗОНАХ
УВЕЛИЧИТЬ КРОВОТОК
В ХОРОШО ВЕНТИЛИРУЕМЫХ ЗОНАХ
или
УМЕНЬШИТЬ КРОВОТОК
В ПЛОХО ВЕНТИЛИРУЕМЫХ ЗОНАХ
20.
ПРОФИЛАКТИКА НАРУШЕНИЙ ГАЗООБМЕНА ЗА СЧЕТУВЕЛИЧЕНИЯ ВЕНТИЛЯЦИИ В ХОРОШО
КРОВОСНАБЖАЕМЫХ ЗОНАХ:
адекватная ИВЛ
«мобилизация» альвеол
21.
)2016 год, Майами, США
… течение традиционного интраоперационного ведения
больного … Вначале легкие вентилируются
100%
Интраоперационная
ИВЛ
кислородом, большим дыхательнымиспользуется
объемом с нулевым
в год
давлением в конце выдоха … у 234 млн пациентов
22.
Интраоперационная ИВЛв клиниках США и Франции
Большинство больных (более 80%)
вентилируют с управлением по объему
ДО более 10 мл/кг МТ используют у 16-24%
больных
ПДКВ не используют у 81% больных
В 2015 г. во Франции
91% кардиоанестезиологов используют
ДО 6-8 мл/кг. Использование ПДКВ и
«мобилизации альвеол» не имеет
регулярного характера.
23.
При ИВЛ с большим ДО, без ПДКВ, с высокимпиковым давлением и высокой FiO2 интраоперационное
вентилятор-индуцированное повреждение легких
начинается во время вводной анестезии:
циклическое открытие и закрытие нестабильных
альвеол и респираторных бронхиол
перерастяжение стабильных альвеол
кислородные ателектазы, кислородная токсичность
Последствия сохраняются после экстубации
24.
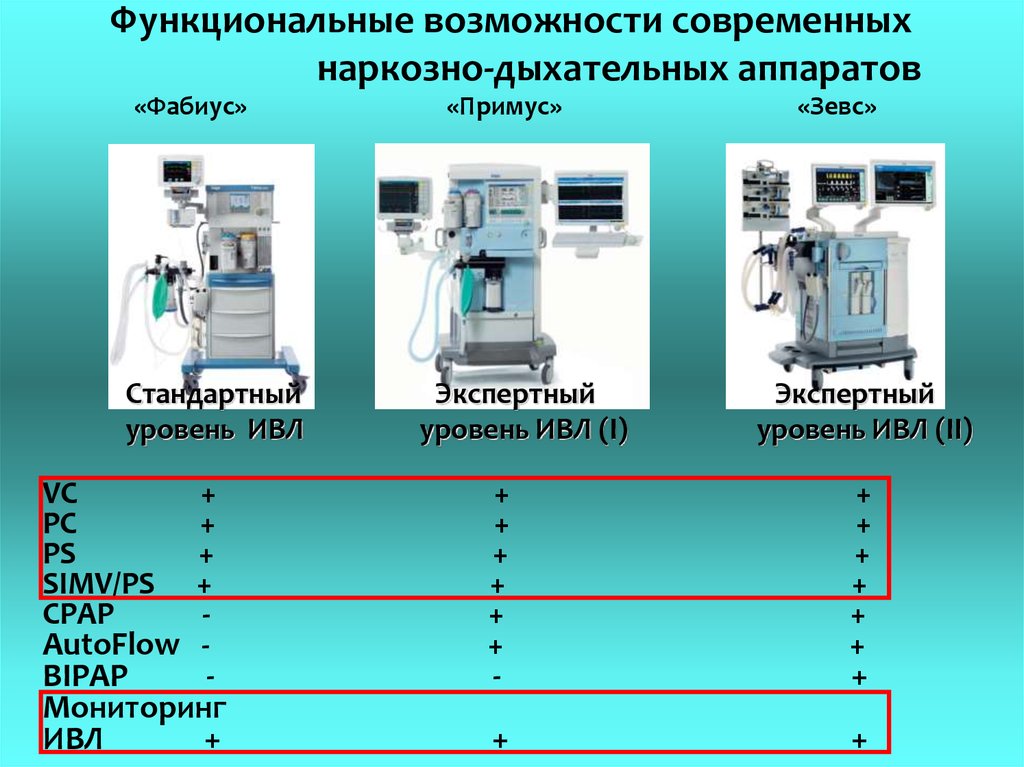
Функциональные возможности современныхнаркозно-дыхательных аппаратов
«Фабиус»
Стандартный
уровень ИВЛ
VC
PC
PS
SIMV/PS
CPAP
AutoFlow
+
+
+
+
-
BIPAP
Мониторинг
ИВЛ
+
«Примус»
Экспертный
уровень ИВЛ (I)
«Зевс»
Экспертный
уровень ИВЛ (II)
+
+
+
+
+
+
+
+
+
+
+
+
+
+
-
+
25.
Функциональные возможности современныхнаркозно-дыхательных аппаратов
Не используемые регулировки:
ПДКВ, время вдоха (I:E),
плато и т.д. …
Не учитываемые данные
мониторинга:
Рср, Cst, Csys,
петли различных комбинаций
дыхательных параметров
и т.д. …
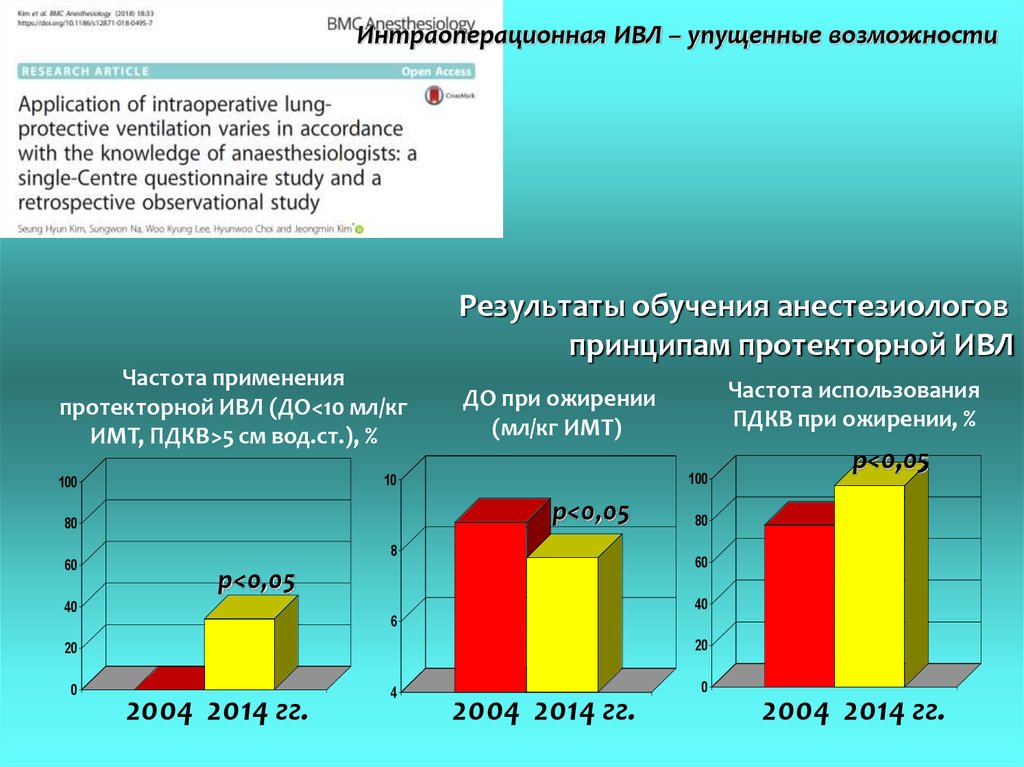
Интраоперационная ИВЛ – упущенные возможности
26.
Исследование IMPROVEЗаключение.
В сравнении с непротекторной ИВЛ, использование протекторной
вентиляционной стратегии у больных высокого и среднего риска,
которым выполняют большие абдоминальные операции, обеспечивает
улучшение клинических исходов (снижение частоты больших легочных
осложнений) и уменьшает потребность в лечении.
27.
http://www.far.org.ru/guidesprojectsРЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ
РЕСПИРАТОРНОЙ ПОДДЕРЖКИ В ПРОЦЕССЕ ОБЩЕЙ АНЕСТЕЗИИ
Грицан А.И., Колесниченко А.П., Власенко А.В., Киров М.Ю., Лебединский К.М.,
Николаенко Э.М., Проценко Д.Н.
ИВЛ с регуляцией по объему
ДО =6-8 мл/кг должной массы тела
ЧД =10-14 в минуту
(PetCO2 =32-34 мм рт.ст.)
I:E =1:2
ПДКВ =5 см вод.ст.
28.
Интраоперационная ИВЛ – упущенные возможностиРезультаты обучения анестезиологов
принципам протекторной ИВЛ
Частота применения
протекторной ИВЛ (ДО<10 мл/кг
ИМТ, ПДКВ>5 см вод.ст.), %
100
10
100
р<0,05
80
8
60
Частота использования
ПДКВ при ожирении, %
ДО при ожирении
(мл/кг ИМТ)
р<0,05
80
60
р<0,05
40
40
6
20
20
0
2004 2014 гг.
4
0
2004 2014 гг.
2004 2014 гг.
29.
ПРОФИЛАКТИКА НАРУШЕНИЙ ГАЗООБМЕНА ЗА СЧЕТУВЕЛИЧЕНИЯ ВЕНТИЛЯЦИИ В ХОРОШО
КРОВОСНАБЖАЕМЫХ ЗОНАХ:
адекватная ИВЛ
«мобилизация» альвеол
Методика, подразумевающая раскрытие спавшихся
альвеол за счет высокого пикового давления и
поддержание исходно спавшихся и нестабильных
альвеол в раскрытом состоянии
за счет оптимального ПДКВ
30.
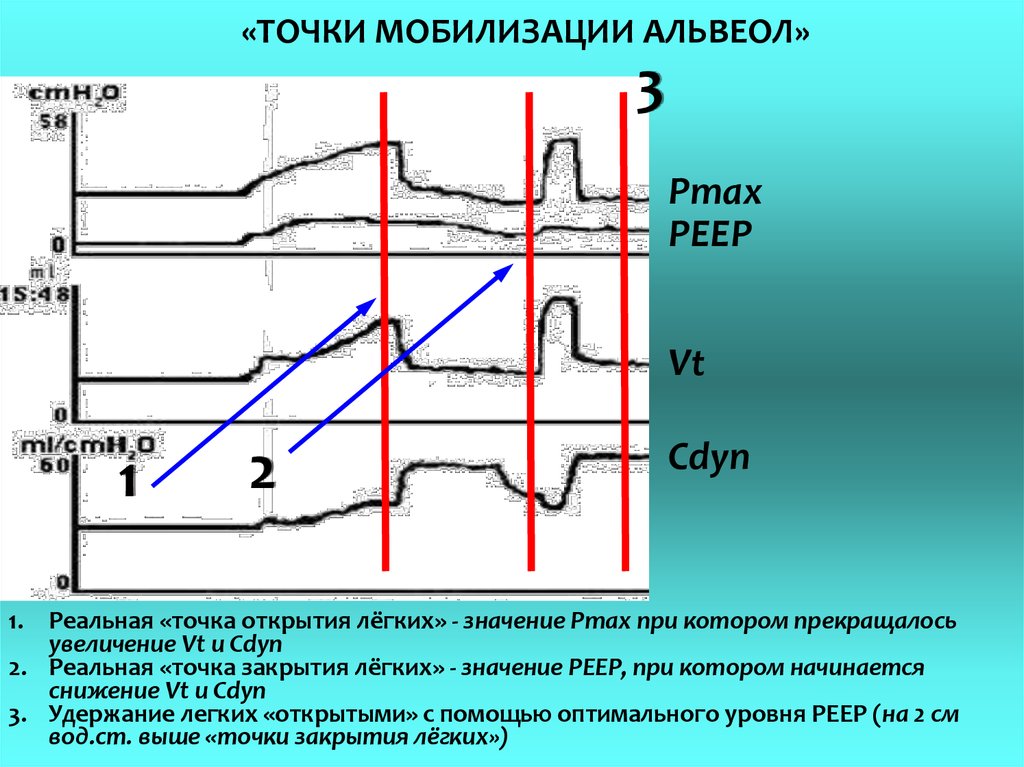
«ТОЧКИ МОБИЛИЗАЦИИ АЛЬВЕОЛ»3
Pmax
PEEP
Vt
1
2
Сdyn
1. Реальная «точка открытия лёгких» - значение Pmax при котором прекращалось
увеличение Vt и Cdyn
2. Реальная «точка закрытия лёгких» - значение РЕЕР, при котором начинается
снижение Vt и Cdyn
3. Удержание легких «открытыми» с помощью оптимального уровня РЕЕР (на 2 см
вод.ст. выше «точки закрытия лёгких»)
31.
«Мобилизация» альвеол во время операцийУсловия:
миорелаксация, стабильная ГД,
«спокойный» этап операции,
режим ИВЛ «PC», наличие мониторинга
дыхания
Особенности:
отсутствие необходимости в резком повышении
давления в дыхательных путях в большинстве наблюдений достаточно Рпик 30 см вод.ст.
при ПДКВ 15 см вод.ст.,
после маневра ПДКВ 6-8 см вод.ст.
повторное проведение после разгерметизаций контура
Необходимое время – 6-8 мин
Прирост ДО при исходном уровне Рвдоха – 304+50 мл
32.
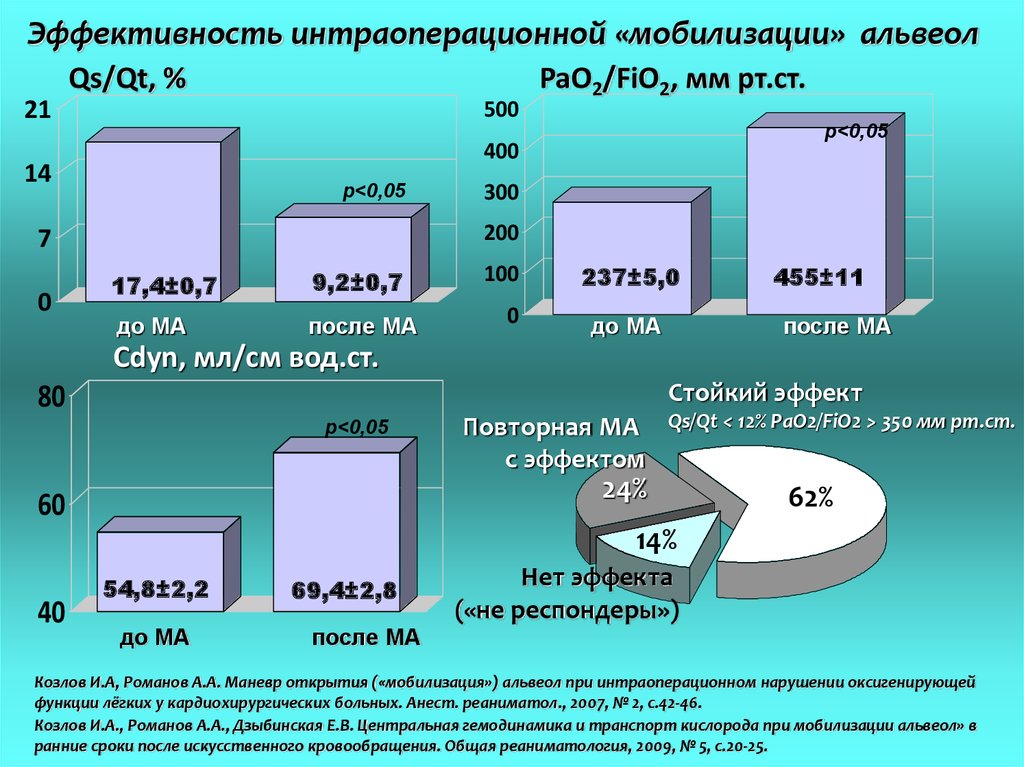
Эффективность интраоперационной «мобилизации» альвеолQs/Qt, %
21
500
p<0,05
400
14
p<0,05
300
200
7
0
PaO2/FiO2, мм рт.ст.
17,4±0,7
9,2±0,7
до МА
после МА
100
0
237±5,0
до МА
455±11
после МА
Cdyn, мл/см вод.ст.
Стойкий эффект
80
p<0,05
Повторная МА
с эффектом
Qs/Qt < 12% PaO2/FiO2 > 350 мм рт.ст.
24%
60
62%
14%
40
54,8±2,2
до МА
69,4±2,8
после МА
Нет эффекта
(«не респондеры»)
Козлов И.А, Романов А.А. Маневр открытия («мобилизация») альвеол при интраоперационном нарушении оксигенирующей
функции лёгких у кардиохирургических больных. Анест. реаниматол., 2007, № 2, с.42-46.
Козлов И.А., Романов А.А., Дзыбинская Е.В. Центральная гемодинамика и транспорт кислорода при мобилизации альвеол» в
ранние сроки после искусственного кровообращения. Общая реаниматология, 2009, № 5, с.20-25.
33.
Гемодинамические эффекты МАиУО, мл/м2
35
85
АДср, мм рт.ст.
p<0,05
20
30,6±1,2
25,2±0,9
p<0,05
31,1±1,4
55
ДПП, мм рт.ст.
15
5
12,7±0,3
До МА
На «пике»
65,4±2,7
9,3±0,5
После МА
82,0±2,6
ЗДЛА, мм рт.ст.
15
p<0,05
9,0±0,5
76,6±1,7
5
p<0,05
9,6±0,5
13,3±0,4
До МА
На «пике»
9,4±0,5
После МА
Козлов И.А, Романов А.А. Маневр открытия («мобилизация») альвеол при интраоперационном нарушении оксигенирующей
функции лёгких у кардиохирургических больных. Анест. реаниматол., 2007, № 2, с.42-46.
Козлов И.А., Романов А.А., Дзыбинская Е.В. Центральная гемодинамика и транспорт кислорода при мобилизации альвеол» в
ранние сроки после искусственного кровообращения. Общая реаниматология, 2009, № 5, с.20-25.
34.
Счастлив не тот,кто имеет все лучшее,
а тот, кто извлекает
все лучшее из того, что имеет.
Конфуций, VI-V вв. до нашей эры
Спасибо за внимание !























 medicine
medicine