Similar presentations:
Синдром хронической сердечной недостаточности
1. Синдром хронической сердечной недостаточности
Работа студентки 514 подгруппыТельхиговой А.А.
2. Хроническая сердечная недостаточность (ХСН)
• Это синдром, обусловленный снижениемнасосной функции сердца, приводящий к
уменьшению кровоснабжения тканей
организма сначала при нагрузке, а затем в
покое.
3. Причины ХСН:
• Перегрузка сердца давлением• Перегрузка сердца объемом
• Поражение миокарда
4. Синдром ХСН условно включает:
Хроническую ИБС
Врожденные пороки сердца и сосудов
Приобретенные пороки сердца и сосудов
Перикардит
Кардиомиопатии
Опухоли сердца
Нарушения ритма
5. Классификация ХСН, принятая NYHA (1994):
• 1-й класс – одышка появляется только при значительнойфизической нагрузке
• 2-й класс – одышка сопровождает обычную физическую
активность
• 3-й класс – одышка возникает при минимальной физической
нагрузке
• 4-й класс – одышка отмечается в покое
6. Клинические стадии (по Н.Д.Стражеско – В.Х. Василенко):
• I - симптомы недостаточности кровообращения появляются только прифизической нагрузке, отсутствуют в покое, гемодинамических нарушений нет
• IIА - симптомы выражены умеренно, появляются при незначительной
физической нагрузке, снижена толерантность к физическим нагрузкам,
умеренные нарушения гемодинамики
• IIB – симптомы выражены значительно, появляются в покое, значительные
нарушения гемодинамики
• III – дистрофическая, терминальная с выраженными нарушениями
гемодинамики, обмена веществ и необратимыми изменениями в структуре
органов и тканей
7. Синдром коронарной недостаточности
• Коронарная недостаточность –это несоответствие коронарного
кровообращения энергетическим
потребностям миокарда,
проявляющееся ишемией
миокарда
8. Причины коронарной недостаточности:
• Уменьшение коронарного кровотока при неизменившихсяметаболических запросах миокарда
• Усиление работы сердца с возрастанием метаболических
потребностей миокарда при неспособности венечных
сосудов к увеличению кровотока
• Сочетание сосудистого и метаболического факторов
9. Факторы риска:
Наследственная предрасположенность
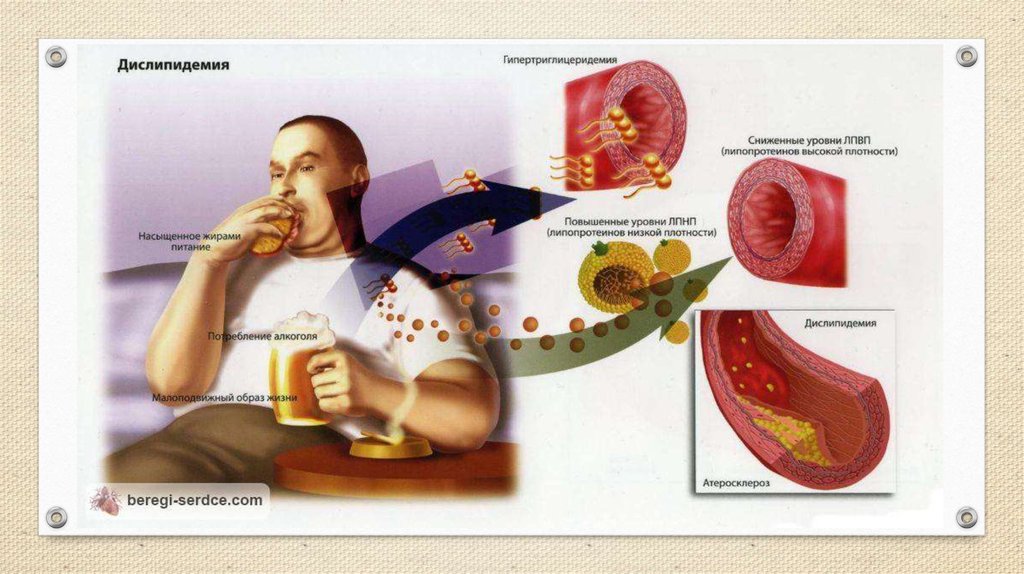
Гиперлипидемия
АГ
СД 2 типа
Стрессы
Курение
Малоподвижный образ жизни
Избыточная масса тела
10.
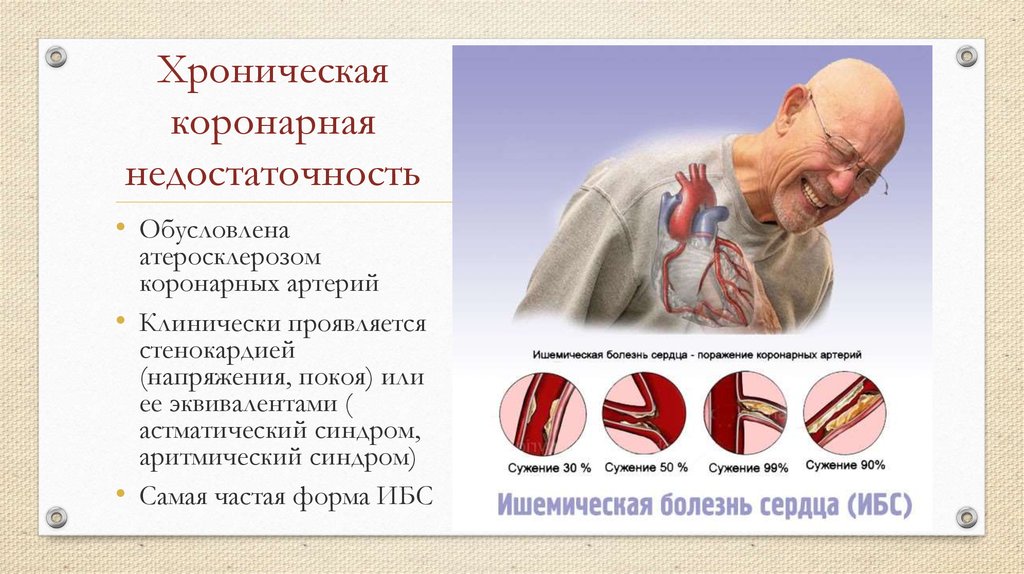
11. Хроническая коронарная недостаточность
• Обусловленаатеросклерозом
коронарных артерий
• Клинически проявляется
стенокардией
(напряжения, покоя) или
ее эквивалентами (
астматический синдром,
аритмический синдром)
• Самая частая форма ИБС
12. Классификация хронической коронарной недостаточности:
• I степень – начальная: приступы стенокардии редки и вызываютсязначительными психоэмоциональными и физическими нагрузками,
выраженных атеросклеротических изменений в артериях нет,
велоэргометрическая проба может быть отрицательной
• II степень – стабильная (выраженная): приступы стенокардии возникают часто
под влиянием умеренных, обычных физических нагрузок,
атеросклеротический процесс суживает просвет 1-2 ветвей коронарной
системы более чем на 50%
• III степень – тяжелая: приступы стенокардии возникают при малых нагрузках
и в покое, появляются симптомы сердечной недостаточности и нарушения
ритма сердца
13. Острый коронарный синдром:
• Нестабильнаястенокардия
• Инфаркт миокарда
без зубца Q
• Инфаркт миокарда с
зубцом Q
14. К нестабильной стенокардии относят:
• Любой эпизод ангинозного загрудинного болевого синдрома или егоэквивалент, продолжающийся в течение 20 мин и более
• Впервые возникшую (менее 2 мес) стенокардию напряжения, проявляющуюся
возникновением ангинозных болевых эпизодов и ограничением обычной
физической активности
• Острое (менее 2 мес) прогрессирование стабильной стенокардии напряжения
• Вариантную стенокардию
• Раннюю постинфарктную стенокардию (через 24 ч и более после начального
приступа)
15. Диагностика синдрома коронарной недостаточности:
• Изучение жалоб и анамнезазаболевания
• Физикальное обследование
пациента
• Неинвазивные исследования
• Контрастирование коронарных
артерий и полостей сердца
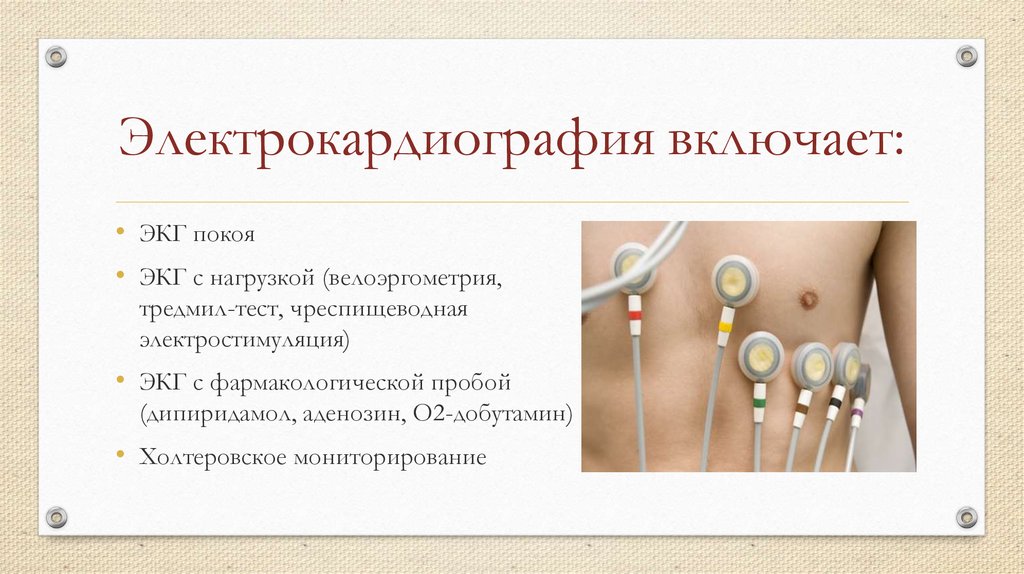
16. Электрокардиография включает:
• ЭКГ покоя• ЭКГ с нагрузкой (велоэргометрия,
тредмил-тест, чреспищеводная
электростимуляция)
• ЭКГ с фармакологической пробой
(дипиридамол, аденозин, О2-добутамин)
• Холтеровское мониторирование
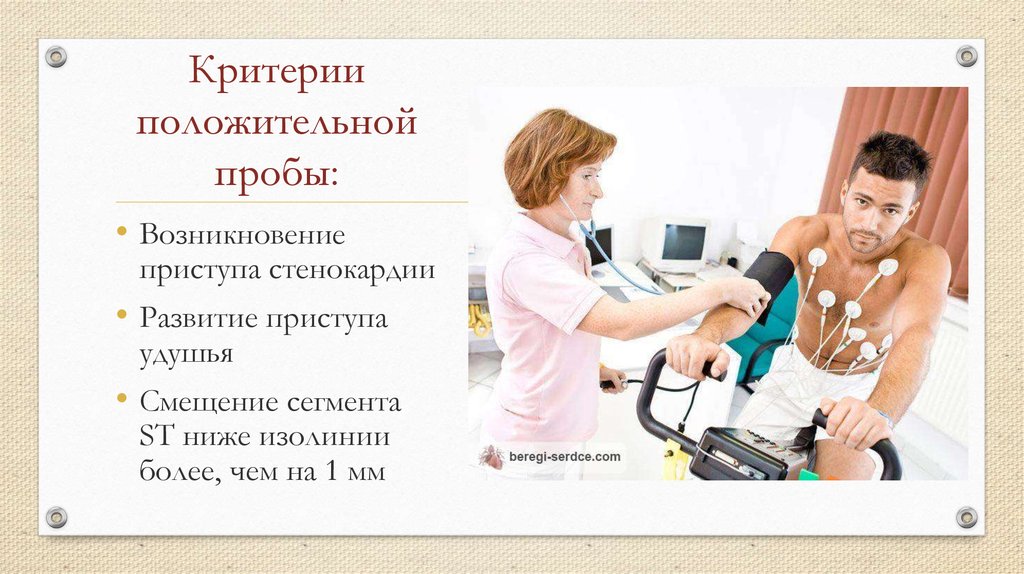
17. Критерии положительной пробы:
• Возникновениеприступа стенокардии
• Развитие приступа
удушья
• Смещение сегмента
ST ниже изолинии
более, чем на 1 мм
18. ЭхоКГ включает:
Двухмерную ЭхоКГ в В-режиме
Одномерную ЭхоКГ в М-режиме
Допплеровскую ЭхоКГ
Цветное допплеровское картирование
при ЭхоКГ
• Стресс-ЭхоКГ
• Допплер-стресс-ЭхоКГ
• Чреспищеводную ЭхоКГ
19. Показания к операции оцениваются на основании:
• Анатомии поражения коронарных артерий• Клинической картины синдрома коронарной
недостаточности
• Функционального резерва коронарного кровотока
• Состояния миокарда
20. Аортокоронарное шунтирование (АКШ)
• Рекомендовано пациентам с выраженной клиникойстенокардии при сужении просвета левой КА более
чем на 50% или значительном (>70%) поражении
трех КА, а также при поражении двух КА с
субтотальным (>90%) стенозированием
проксимальных отделов передней межжелудочковой
артерии
21. Чрескожная транслюминальная коронарная ангиопластика
• Показана пациентам со значительнымпоражением КА, если у них имеется
недостаточная стабилизация при
медикаментозном лечении или рецидивирование
стенокардии в покое или при низком уровне
активности
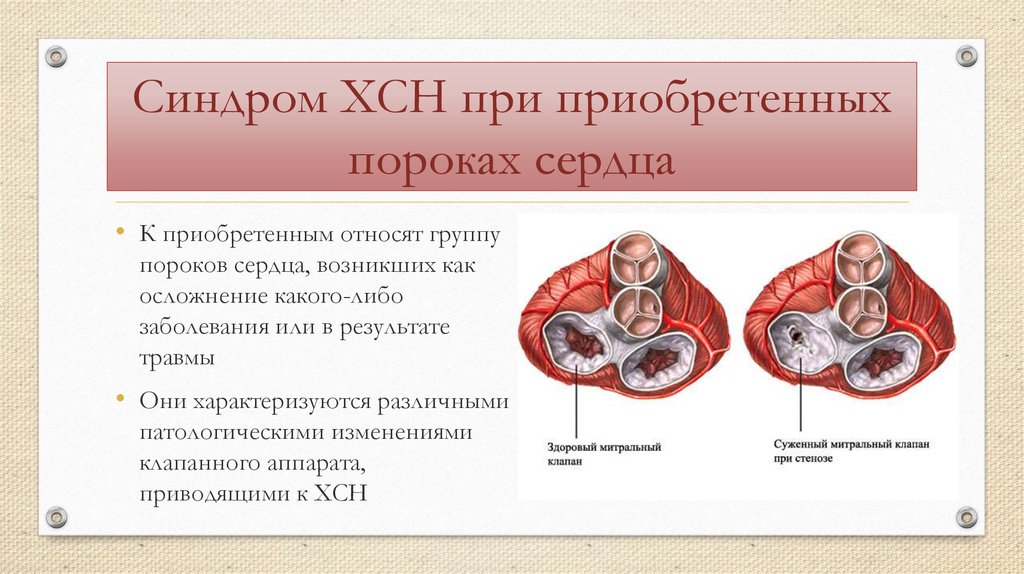
22. Синдром ХСН при приобретенных пороках сердца
• К приобретенным относят группупороков сердца, возникших как
осложнение какого-либо
заболевания или в результате
травмы
• Они характеризуются различными
патологическими изменениями
клапанного аппарата,
приводящими к ХСН
23. Причины приобретенных пороков сердца:
Ревматизм
Инфекционный эндокардит
ИБС
Дегенеративные изменения
соединительной ткани
• Атеросклероз
• Тупая травма грудной клетки
• Ранение венечного сосуда
24. Недостаточность митрального клапана
• Сердцебиение• Одышка при физическом
напряжении, а затем и в покое
Отеки
Гепатомегалия
Расширение левой и верхней
границ сердца
Верхушечный толчок усилен и
смещен влево, иногда вниз
• Ослабление тона на верхушке
сердца
• Усиление II тона на легочной
артерии
• Систолический шум на верхушке и
в 5-й точке, который проводится к
основанию сердца и в левую
подмышечную область, реже на
спину
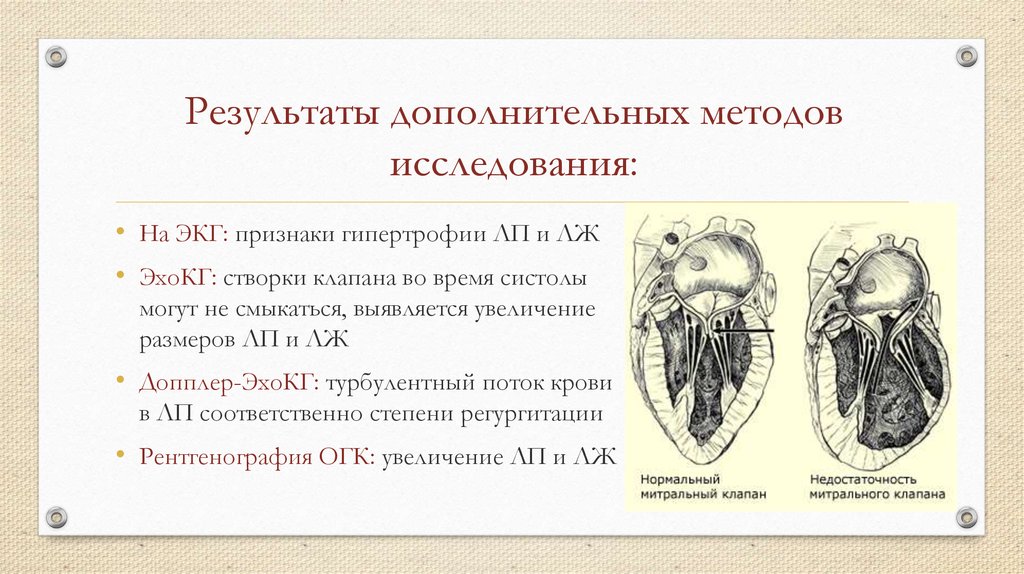
25. Результаты дополнительных методов исследования:
• На ЭКГ: признаки гипертрофии ЛП и ЛЖ• ЭхоКГ: створки клапана во время систолы
могут не смыкаться, выявляется увеличение
размеров ЛП и ЛЖ
• Допплер-ЭхоКГ: турбулентный поток крови
в ЛП соответственно степени регургитации
• Рентгенография ОГК: увеличение ЛП и ЛЖ
26. Митральный стеноз
• Одышка• Быстрая утомляемость
• Бледность в сочетании с
цианотичным румянцем губ и щек
• Акцент II тона на легочной артерии,
иногда его раздвоение или
расщепление
• Охриплость голоса при выраженной
дилатации ЛП
• Верхушечный толчок ослаблен
• Ортопноэ
• Пальпируется «кошачье мурлыканье» • Ночные приступы сердечной астмы
• «Хлопающий» I тон и
диастолический шум на верхушке
27. Результаты дополнительных методов исследования:
• На ЭКГ: зубец Р вначале увеличен, затем становится двухвершинным.• Рентгенологическое исследование: отмечается увеличение левого
предсердия
• При ЭхоКГ: однонаправленное движение передней и задней створок
клапана вперед (в норме задняя створка в диастоле смещается кзади),
снижение скорости раннего диастолического закрытия передней
створки и амплитуды ее движения, утолщение клапана, расширение
полости правого желудочка, сужение митрального отверстия до 1-1,5
см2 и более.
28. Недостаточность аортального клапана
• жалобы на одышку и сердцебиение,возникающие при физической нагрузке
• боли в области сердца
• кожные покровы бледные
• усиленная пульсация сонных артерий (пляска
каротид)
• пульс скорый и высокий
• реже появление капиллярного пульса
• АД характеризуется снижением минимального
при нормальном или умеренно повышенном
максимальном
• верхушечный толчок при пальпации усилен и
смещен кнаружи и вниз
• границы сердца расширены влево
• на верхушке сердца выслушивается ослабление I
тона
• на основании или в третьем-четвертом
межреберье слева от грудины протодиастолический шум
• одновременно может выслушиваться и
систолический шум (клапанное отверстие
сужено относительно расширенных левого
желудочка и аорты)
• диастолический шум особого тембра (шум
Флинта) выслушивается на верхушке сердца
(обратный ток крови из аорты приподнимает
опущенные в левый желудочек створки
митрального клапана)
29. Результаты дополнительных методов исследования:
• На ЭКГ: признаки диастолической перегрузки левого желудочка• На рентгенограмме: сердце имеет аортальную конфигурацию с подчеркнутой
талией
• На ЭхоКГ: створки аортального клапана не смыкаются, могут выявляться
вегетации на клапанах, косвенные признаки порока - дилатация левого
желудочка и гиперкинез его створок
• Допплеровское исследование: позволяет выявить аортальную недостаточность
и определить ее тяжесть (по ширине регургитирующей струи и глубине ее
проникновения в левый желудочек, по времени обратного кровотока в
грудной аорте и подключичных артериях).
30. Стеноз устья аорты
• В фазе компенсации жалобы отсутствуют• Определяется систолическое дрожание на основании сердца
• Во втором межреберье справа и в точке Боткина выслушивается
систолический шум, скребущий, дующий, который проводится на сонные
артерии
• II тон на аорте ослаблен
• Пульс малый, медленный
• Систолическое давление снижено.
31. Результаты дополнительных методов исследования:
• На ЭКГ: присутствуют признаки гипертрофии левого желудочка• На ЭхоКГ: при выраженном стенозе створки лоцируются как единый
конгломерат эхо-сигнала, обнаруживается увеличение размеров левого
желудочка
• Допплерэхокардиография: выявляет турбулентный поток крови в аорту
и позволяет с высокой точностью определить градиент давления между
аортой и левым желудочком.
32. Пролапс митрального клапана (ПМК)
• ПМК - это прогибание (пролабирование) митральных створок вполость левого предсердия во время систолы левого желудочка.
• Этот синдром чаще связан с аномалией строения клапана, при которой
одна из его створок (чаще задняя) или обе провисают в конце систолы
в полость левого предсердия.
• ПМК может быть первичным (идиопатическим) и вторичным (в
результате врожденных или приобретенных заболеваний)
• Выделяются «аускультативная» и «немая» формы ПМК.
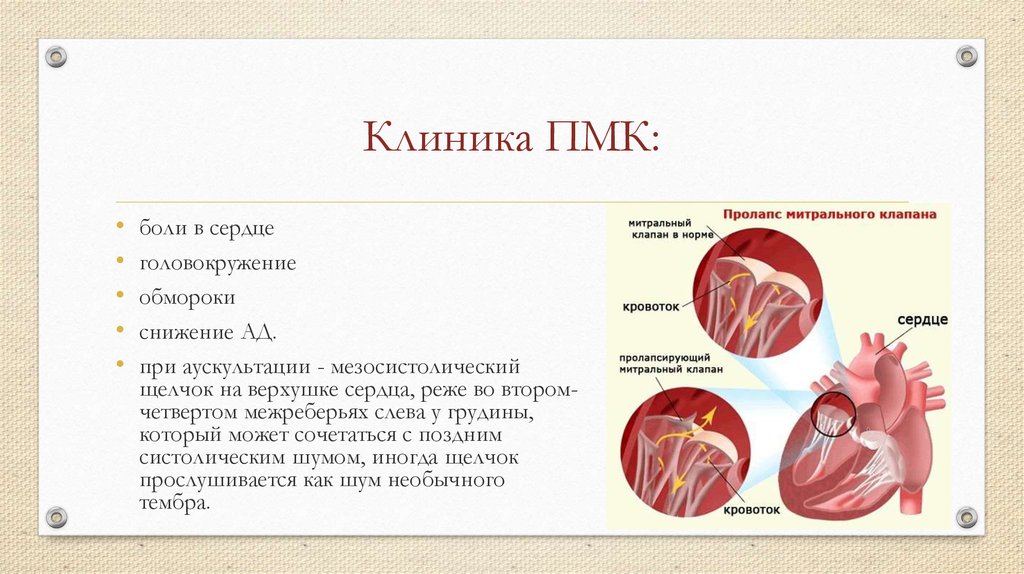
33. Клиника ПМК:
боли в сердце
головокружение
обмороки
снижение АД.
при аускультации - мезосистолический
щелчок на верхушке сердца, реже во второмчетвертом межреберьях слева у грудины,
который может сочетаться с поздним
систолическим шумом, иногда щелчок
прослушивается как шум необычного
тембра.
34. Результаты дополнительных методов исследования:
• При первичном пролапсе без регургитации на рентгенограммах груднойклетки: размеры сердца нормальные, при вторичных они определяются
характером основного заболевания.
• ЭКГ: может не отличаться от нормы, однако для ПМК чаще характерны
сниженные, двухфазные зубцы Т в отведениях II, III, AVF, V5, V6. Форма и
величина зубца R могут варьировать в зависимости от положения больного (в
вертикальном положении ниже).
• При ЭхоКГ выявляется пролабирование одной или обеих створок.
• При «немом» ПМК на ЭКГ и рентгенограммах изменений не обнаруживается,
он распознается только при эхокардиографии.
35. Хирургическое лечение приобретенных пороков сердца:
• Операцией выбора в молодом возрасте при митральном стенозе при умереннойдеформации створок, сохранении их подвижности, отсутствии кальциноза и
выраженного поражения хорд и папиллярных мышц является баллонная
вальвулопластика
• Однако она противопоказана при митральной недостаточности, инфекционном
эндокардите, тромбозе левого предсердия.
• В этих случаях наиболее эффективной считается открытая комиссуротомия, иногда в
сочетании с пластикой митрального клапана, в ходе которой вместе с рассечением
спаек освобождают створки митрального клапана от кальцификатов, удаляют тромбы
из левого предсердия и ушивают его ушко, а при наличии митральной
недостаточности проводят митральную аннулопластику.
36.
• Показания к операции при бессимптомно протекающем стенозе устья аорты градиентсистолического давления между ЛЖ и аортой более 50 мм рт.ст. либо площадь
аортального отверстия менее 0,7 см2 (в норме его площадь у взрослых 2,5-3,5 см2),
стенокардия, обмороки, признаки СН.
• Противопоказанием к операции является тяжелая сопутствующая патология,
угрожающая жизни больного, терминальная стадия недостаточности
кровообращения.
• Радикальное лечение включает пересадку аортального клапана. Иссекают
стенозированный клапан и заменяют его протезом (используют гомотрансплантат,
гетеротрансплантаты сердца свиньи или искусственный клапан).
• Замена аортального клапана показана всем больным с аортальным стенозом,
сопровождающимся выраженной клинической симптоматикой.
37.
• При выраженной аортальной недостаточностипоказано протезирование аортального клапана.
• Операция при ПМК выполняется в случае развития
выраженной митральной недостаточности, развития
и прогрессирования СН. Выполняется пластика МК,
реже протезирование клапана.
38. Кардиомегалия (КМГ)
• Кардиомегалия (КМГ) - значительное увеличение размеров сердца засчет его гипертрофии и дилатации, или накопления продуктов
нарушенного обмена веществ, или развития неопластических
процессов.
• КМГ возникает при развитии миогенной дилатации сердца и
характеризуется различными симптомами сердечной недостаточности
и нарушением ритма.
• Возможно развитие парциальной и тотальной КМГ.
39. Этиология КМГ:
• - ишемическая болезнь сердца;• - атеросклеротический
кардиосклероз;
- постинфарктный кардиосклероз;
- аневризма сердца;
- врожденные пороки сердца;
- приобретенные пороки сердца;
- гипертоническая болезнь;
• - вторичные гипертензии;
• - миокардиты;
• - миокардитический
кардиосклероз;
• - кардиомиопатии первичные;
• - дилатационные, или застойные,
кардиомиопатии
40. Дилатационные (застойные) кардиомиопатии (ДКМП)
• Характеризуются дилатацией и вторичнойгипертрофией всех отделов сердца, преимущественно
желудочков, со снижением их пропульсивной
способности.
• Формирование cor bovinum преимущественно за счет
дилатации
• Описаны острые и подострые формы заболевания
41. Клиника ДКМП:
• СН, рефрактерная к лечению, неуклонно прогрессирует, развивается тотальная СН санасаркой и асцитом.
• Верхушечный толчок часто ослаблен, АД снижено
• Тромбоэмболические осложнения: эмболии в большом и малом кругах
кровообращения, ТЭЛА. Иногда из-за эмболии коронарных артерий развивается
ОИМ с типичным болевым синдромом.
• Симптомы, выявляемые при аускультации сердца, неспецифичны и характерны для
дилатации сердечных камер: глухой I тон, III и IV тоны, ритм галопа, акцент II тона
над легочной артерией, систолические шумы, диастолические шумы.
• Типичны различные нарушения ритма и проводимости.
42. Результаты дополнительных методов исследования:
• ЭКГ: различные нарушения ритма и проводимости, иногда инфарктоподобные изменения и истинныеинфаркты миокарда, гипертрофии различных камер сердца.
• Рентгенологически: гипертрофия сердца, повышение кардиоторакального индекса (КТИ). КТИ более 0,55
считается неблагоприятным прогностическим признаком.
• Эхокардиография: позволяет исключить клапанные пороки сердца, оценить состояние камер сердца и
толщину их стенок.
• Сцинтиграфия миокарда с T1201 выявляет мозаичный мелкоочаговый характер поражения.
• Радионуклидная вентрикулография обнаруживает увеличение размеров камер сердца, диффузное снижение
сократительной способности миокарда, иногда пристеночные внутрижелудочковые тромбы.
• Используются СКТ и МРТ.
• Возможно выполнение биопсии миокарда и его гистологическое исследование.
43. Обструктивные гипертрофические кардиомиопатии (ОГКМП)
• Обструктивные гипертрофические кардиомиопатии, илиидиопатический гипертрофический субаортальный стеноз (ОГКМП),
характеризуются непропорциональным утолщением части или всей
межжелудочковой перегородки, приводящим к сужению полости
левого желудочка и возникновению его «обтурации» во время систолы.
• Отношение толщины межжелудочковой перегородки к толщине
свободной стенки левого желудочка превышает 1,3:3.
44. Клиника ОГКМП:
• На первой стадии заболевания жалобы отсутствуют и лишь случайно обнаруживаютсякардиомегалия и сердечные шумы: наиболее характерен систолический шум изгнания,
отстающий от I тона, который имеет максимум в четвертом межреберье слева от грудины,
не проводится на крупные сосуды и не изменяется по интенсивности в зависимости от
положения тела. II тон на основании сердца сохранен.
• В дальнейшем возможно появление систолического шума регургитации из-за
относительной недостаточности митрального клапана, реже диастолического шума
относительного митрального стеноза.
• Возможно возникновение синкопальных состояний из-за аритмий и ишемии головного
мозга, особенно при значительной физической нагрузке.
• У некоторых больных длительное время возможно моносиндромное течение болезни:
кардиалгическое, аритмическое, псевдоклапанное (физикальные признаки порока сердца);
инфарктоподобное и др.
45. Клиника ОГКМП:
• Во II стадии отмечаются жалобы на сердцебиение, перебои в работе сердца, кардиалгию,иногда на типичные приступы стенокардии напряжения, одышку.
• Симптомы прогрессируют более медленно, чем сходные проявления у больных ДКМП, и
возникают часто в более молодом возрасте.
• Внешний осмотр выявляет усиленный и смещенный влево и вниз верхушечный толчок,
возможен симптом «коромысла»: два систолических движения предсердечной области, сходные
с таковыми при аневризме переднебоковой области левого желудочка.
• Иногда определяется сердечный горб, пульс часто скачущий и аритмичный, АД снижено или
нормальное.
• Возникает и рецидивирует синдром сердечной астмы, наступает «митрализация» болезни,
нарастают симптомы хронической левожелудочковой СН правого сердца, возникает тотальная
СН. В отличие от ДКМП
• Тромбоэмболические осложнения возникают реже.
46. Результаты дополнительных методов исследования:
ЭКГ: выраженная гипертрофия ЛЖ, иногда Р-mitrale; разнообразные нарушения ритма и проводимости, синдром WPW,синдром слабости синусового узла, инфарктоподобные изменения, выраженные нарушения реполяризации (косой подъем ST
и высокий Т), псевдоинфарктные Q в отведениях II, III, AVF, V4-V6 в связи с гипертрофией МЖП.
ФКГ: ромбовидный шум изгнания, амплитуда которого возрастает при пробе с нитроглицерином, амилнитритом, пробе
Вальсальвы, при быстром переходе в вертикальное положение. Часто регистрируются III и IV тоны, возможен систолический
шум митральной регургитации.
Рентгенография и томография: увеличение размеров соответствующих камер сердца.
Кривая каротидограммы: характерный двугорбый вид, напоминающий «клешню рака».
ЭхоКГ: динамическая обструкция выходного отверстия ЛЖ, уменьшение полости ЛЖ, малая подвижность межжелудочковой
перегородки, смещение в систолу створки митрального клапана и др.
Радионуклидное сканирование миокарда с 201 Тх визуализирует субаортальный стеноз.
При катетеризации сердца: градиент давления внутри полости левого желудочка, который в систолу может достигнуть 170 мм
рт.ст.
Коронарография показывает, как правило, неизмененные коронарные артерии.
47. Необструктивные гипертрофические кардиомиопатии (НКГМП)
• Характеризуются несимметричной или симметричной гипертрофиейЛЖ без непропорциональной гипертрофии межжелудочковой
перегородки, поэтому синдром обструкции выходного отдела ЛЖ не
возникает.
• Первыми клиническими проявлениями являются одышка, кардиалгия,
позже может появиться типичная стенокардия напряжения.
• Отсутствие систолического шума изгнания.
48. Результаты дополнительных методов исследования:
ЭКГ: появляются глубокие отрицательные зубцы Т в левых грудных отведениях самплитудой более 10 мм, высокие зубцы R (более 26 мм) в V4-V5, сумма SV1 и RV5 более
35 мм.
Двухмерная эхокардиография: уменьшение диаметра полости левого желудочка в
диастоле, нормальная ширина пути оттока, утолщение миокарда левого желудочка
(симметричное или различных его отделов). Створка митрального клапана в систолу
кпереди не смещается.
Увеличение размеров камер сердца выявляют рентгенография и томография.
Изменения на ФКГ не отличаются от таковых при ОГКМП, за исключением отсутствия
ромбовидного систолического шума изгнания.
Для определения гипертрофии отдельных участков миокарда используют также
вентрикулографию.
49. Рестриктивные кардиомиопатии
• Сопровождаются нарушением диастолической функции миокардажелудочков, стенки которых становятся ригидными, давление
наполнения желудочков при длительно сохраняющейся нормальной
сократительности миокарда повышается.
• Рестриктивные поражения миокарда чаще бывают вторичными и
встречаются при гемохроматозе, гликогенозе, карциноидном синдроме,
опухолях сердца и других заболеваниях
50. Клиника:
• Проявляется нарастающими симптомами застоя крови в большом круге, а такжеодышкой.
Кардиалгия встречается редко.
Типично сочетание тяжелой сердечной недостаточности с незначительным
увеличением размеров сердца, но в терминальный период возможно постепенное
развитие кардиомегалии.
Умеренное расширение границ сердца, на поздней стадии возможна кардиомегалия
I тон на верхушке ослаблен, определяется III тон, протодиастолический ритм галопа,
возможен систолический шум митральной регургитации.
Сравнительно часто присоединяются тромбоэмболии в большом и малом кругах
кровообращения.
51. Результаты дополнительных методов исследования:
• Для диагностики рестриктивных поражений данные рентгенографии, ЭКГ,ФКГ неспецифичны.
• Оценку диастолической функции левого желудочка получают с помощью
эхокардиографии, доплероэхокардиографии, катетеризации сердца и других
методов.
• Двухмерная эхокардиография выявляет локальные участки поражения
эндокарда в типичных зонах, уменьшение амплитуды колебаний размеров
желудочков в систолу и диастолу.
• Используют также радиоизотопную вентрикулографию, КТ.









































 medicine
medicine








