Similar presentations:
Категории МКБ: хориоретинальное воспаление
1. Категории МКБ: Хориоретинальное воспаление (H30)
КатегорииМКБ: Хориоретинальное
воспаление (H30)
Хориоретинит – острое или хроническое воспаление
заднего отдела сосудистой оболочки глаза с вовлечением
сетчатки. Бывают врожденные и приобретенные.
2.
По этиологии:- Инфекционные
- - Аллергические при неинфекционной аллергии
- - Инфекционно-аллергические
- При системных и синдромных заболеваниях
- Посттравматические
Инфекционно-аллергические и инфекционные хориоретиниты могут быть вызваны
вирусами, бактериями, паразитами, грибами.
неинфекционная аллергическая форма;
инфекционный вид, который может быть вызван разнообразными грибами, вирусами,
а также паразитами;
инфекционно-аллергический вид, провоцируемый различными паразитами, а также
грибами и вирусами;
постравматическая форма;
хориоретинит, развитие которого происходит в результате наличия определенных
системных заболеваний.
3.
• В зависимости от локализации процесса:• - центральные (в макулярной зоне),
- перипапиллярные (область вокруг диска
зрительного нерва)
- экваториальные (в районе экватора)
- периферические (возле зубчатой линии).
- По распространенности подразделяются на
очаговые, мультифокальные
диссеминированные (несколько очагов),
диффузные.
- По течению :острые (до 3 месяцев)
- хронические (часто рецидивируют).
4. Локализация хориоретинита
5. Центральный монофокусный хориоретинит
6.
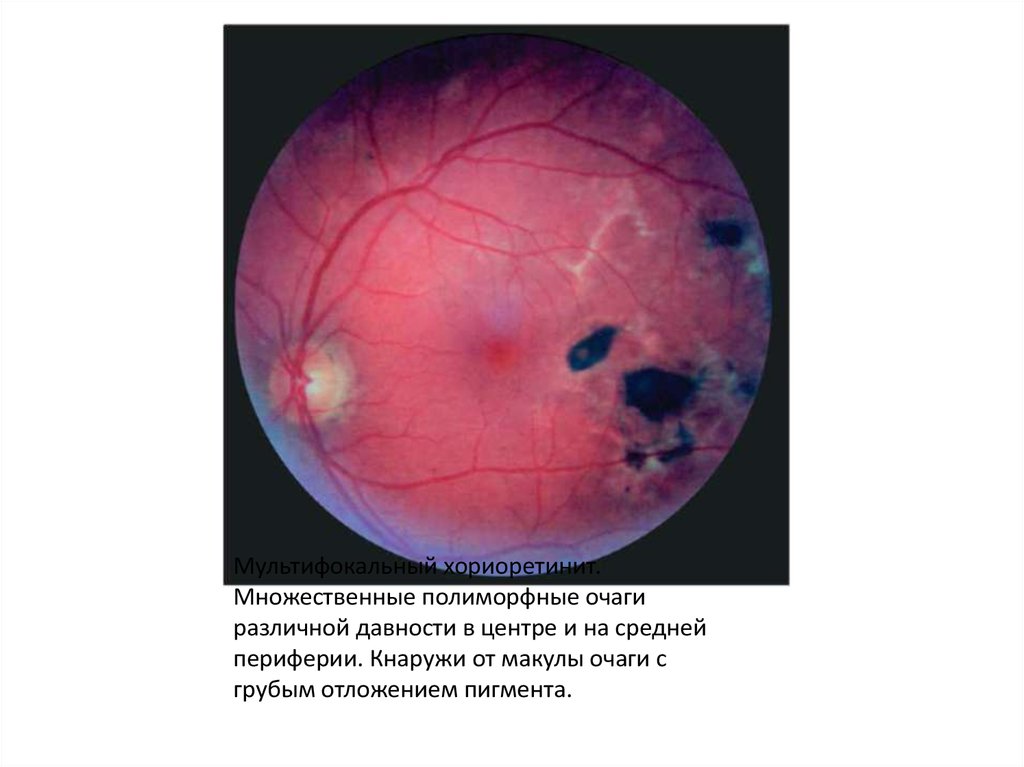
• Мультифокальныйхориоретинит.
Множественные
полиморфные очаги различной давности в центре и на
средней периферии. Кнаружи от макулы – очаги с
отложением пигмента.
7.
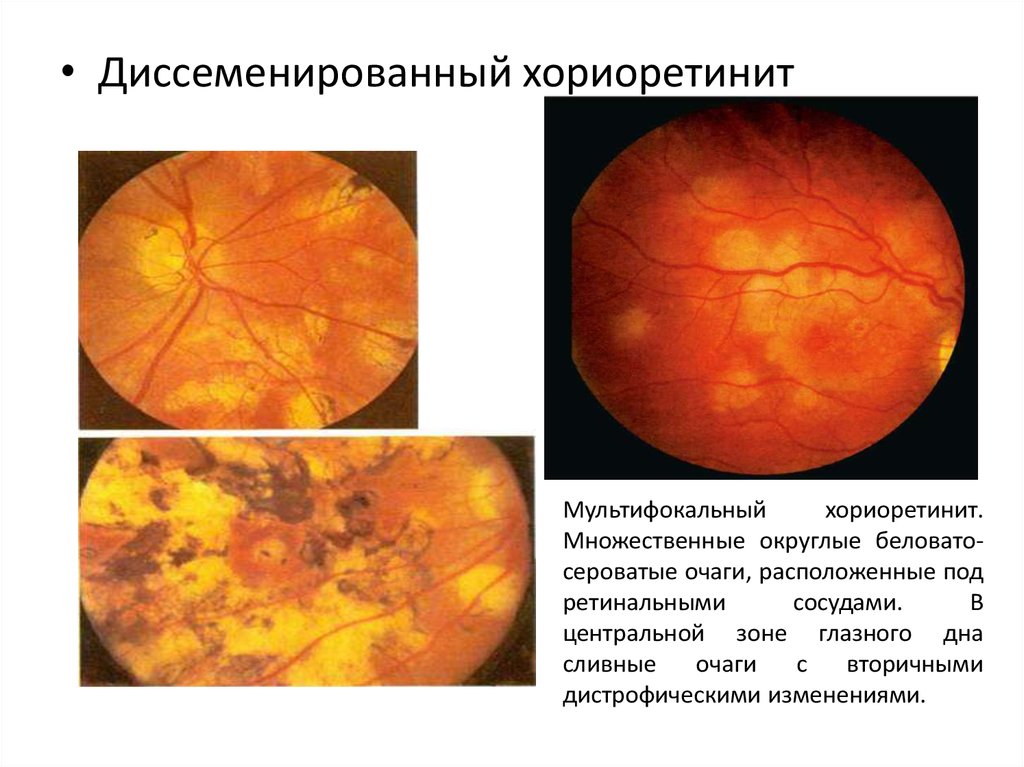
• Диссеменированный хориоретинитМультифокальный
хориоретинит.
Множественные округлые беловатосероватые очаги, расположенные под
ретинальными
сосудами.
В
центральной зоне глазного дна
сливные
очаги
с
вторичными
дистрофическими изменениями.
8.
• Диффузныйхориоретинит
Офтальмоскопически
определяется в виде зон отложения желтовато-белого
или сероватого экссудата. Очаги занимают большую
часть глазного дна. Постепенно экссудат организуется,
оставляя после себя белые поля с большими
хориоидальными сосудами. Появляются отложения
пигмента различной формы. Сосуды сетчатки
изменяются мало.
Диффузный
экссудативный
хориоретинит.
Обширные поля серобелого экссудата.
9.
• Перечень основных диагностических мероприятий:• визометрия;
• биомикроскопия глаза;
• тонометрия;
• офтальмоскопия;
• биомикроскопия глазного дна;
• периметрия;
• УЗИ глазного яблока;
• электрофизиологические исследования сетчатки и
зрительного нерва;
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови (глюкоза, АСТ, АЛТ);
• реакция Вассермана;
• кровь на ВИЧ методом ИФА;
• определение маркеров гепатитов «В, С» методом ИФА;
• определение С-реактивного белка в крови.
10.
• УЗИ глазного яблока11.
• Перечень дополнительных диагностическихмероприятий:
• осмотр периферии глазного дна
трехзеркальной линзой Гольдмана;
• оптическая когерентная резонансная
томография заднего отрезка;
• офтальмохромоскопия;
• флюоресцентная ангиография;
• УЗИ орбиты
• МРТ головного мозга;
• электроретинография;
12.
Показания для консультации специалистов:
Основные:
· консультация терапевта – для оценки общего состояния организма,
исключения хронических воспалительных и системных заболеваний;
· консультация оториноларинголога – при подозрении на воспаление в
гайморовой или лобной пазухе;
· консультация стоматолога – при хронических, несанированных
воспалительных процессах полости рта;
· консультация ревматолога – для исключения системных заболеваний при
положительных ревмопробах.
Дополнительные:
· консультация нефролога – для исключения патологии почек;
· консультация невропатолога – для исключения заболеваний нервной
системы;
· консультация дерматовенеролога – для исключения
дерматовенерологической патологии;
· консультация фтизиатра - при торпидном, рецидивирующем течении
процесса, резистентном к стандартной терапии; указании на перенесенный
туберкулезный процесс в анамнезе для исключения туберкулезного
поражения глаз;
· консультация инфекциониста – для исключения инфекционных
поражений, сопровождающихся хориоретинальным воспалением, при
положительных результатах анализов крови на инфекции.
13.
Диагностика хориоретинита
Для подтверждения диагноза проводятся следующие исследования:
- определение остроты зрения (снижается при центральном хориоретините, не
корригируется);
- периметрия, в том числе компьютерная (возможно появление скотом, или
темных пятен, снижается контрастная чувствительность сетчатки);
- рефрактометрия – не изменяется при хориоретините;
- биомикроскопия – выявляют изменения стекловидного теда
- исследование в проходящем свете – возможны помутнения в стекловидном
теле;
- офтальмоскопия при широком зрачке. В зависимости от формы и стадии
различная картина глазного дна. Классические изменения: очаги с нечеткими
границами, выступающие в стекловидное тело (в стадии инфильтрации), вдоль
сосудов экссудат, возможны кровоизлияния. Далее границы становятся четкими,
и появляется пигментация в области очага. Со временем развивается атрофия
сетчатки
и
сосудистой
оболочки
в
пораженной
области.
ФАГ
выявляет
изменение
сосудов
глазного
дна;
- ЭРГ позволяет определить функциональное состояние сетчатки;
-ОСТ
–
определяют
морфологию
воспалительного
очага;
- УЗИ -выявляет изменения и помутнения сред глаза
14.
• В зависимости от локализации появляютсяхарактерные жалобы.
• Периферические
хориоретиниты
могут
протекать бессимптомно, их выявляют при
профилактическом осмотре.
• При поражении макулярной области пациент
замечает затуманивание и снижение остроты
зрения, темные пятна, вспышки (фотопсии),
искры перед глазами, форма и размер
предметов
искажены
(метаморфопсии,
микропсии и макропсии), больному трудно
ориентироваться в сумерках (гемералопия,
«куриная слепота»).
15. Лабораторная диагностика
- идентификация патогена, его антигена илиДНК (реакция иммунофлюоресценции,
полимеразной цепной реакции,
дотгибридизации)
- выявление специфических антител и
клеточных реакций (реакция гемаглютинации
–РГА, реакция связывания комплемента – РСК,
реакция иммунофлюоресценции, (РИФ),
радиоиммунный анализ – РИА,
иммуноферментный анализ (ИФА)
16. ПЦР (полимеразная цепная реакция)
• ПЦР аналогичен росту бактерий на искусственных питательныхсредах.
Позволяет определить 1 молекулу ДНК в образце, содержащем 10
клеток
• ПЦР – токсоплазмоз, вирусные инфекции. Недостаток – нельзя
отдифференцировать активный и латентный вирус
• При ПЦР часто получают ложноположительные результаты, особенно
при латентных инфекциях.
В
случаях,
когда
патогенные
бактерии
переходят
в
некультивируемое состояние, т.е. не делятся, ПЦР – единственный
метод диагностики
17. ИФА позволяет дифференцировать класс Ig, к которым относятся обнаруженные антитела
• Ig М – показатель острой инфекции• Ig G –хронической инфекции.
Можно использовать любые жидкие среды организма для проведения
исследования
• Рост титров гуморальных антител в 4 и более раз в парных
сыворотках свидетельствует о воспалении
• Метод ИФА только косвенно указывает на активность
воспалительного процесса и специфического иммунного ответа
• При ИФА изучают парные сыворотки с интервалом в 7 дней
Для объективной информации – ИФА +ПЦР
18.
• Показания для плановой госпитализации:нет.
Показания для экстренной
госпитализации:
• активный воспалительный процесс;
• неэффективность амбулаторного
лечения, отрицательная динамика на фоне
проводимой терапии;
• угроза генерализации воспалительного
процесса.
19.
• Центральная серозная хориоретинопатия. Острое снижение зрения,иногда после перенесенной вирусной инфекцииЖалобы, анамнез,
офтальмоскопия, периметрия, рефрактометрия, ОСТ, ФАГСнижение
зрения незначительное. Появление гиперметропии, которой ранее не
было. В поле зрения – центральная относительна скотома. При
офтальмоскопии - дисковидная серозная отслойка в макулярной
области, ограниченная дуговым рефлексом, макулярный рефлекс
размыт, часто отсутствует, в пределах серозной отслойки - сероватые
или желтоватые точки -преципитаты на задней поверхности сетчатой
оболочки (преципитаты Бэра). В бескрасном свете цвет зоны отека
становится более темным, чем остальной части глазного дна, край
отека различим четче.
ФАГ - Феномен потемнения
(гипофлюоресценция) зоны серозной отслойки в ранних фазах,
наличие точек просачивания (дефекты в отслоенном эпителии). При
поступлении флюоресцеина в количестве, недостаточном для
прокрашивания большой площади отслойки, точка просачивания
видна в виде пятнышка. При более интенсивном поступлении
превращается
в
полоску.
Наличие дисковидного пятна «фара в ночи» является четким
доказательством отслойки пигментного эпителия. ОСТ - наличие
субретинальной жидкости, отслойка нейроэпителия.
20.
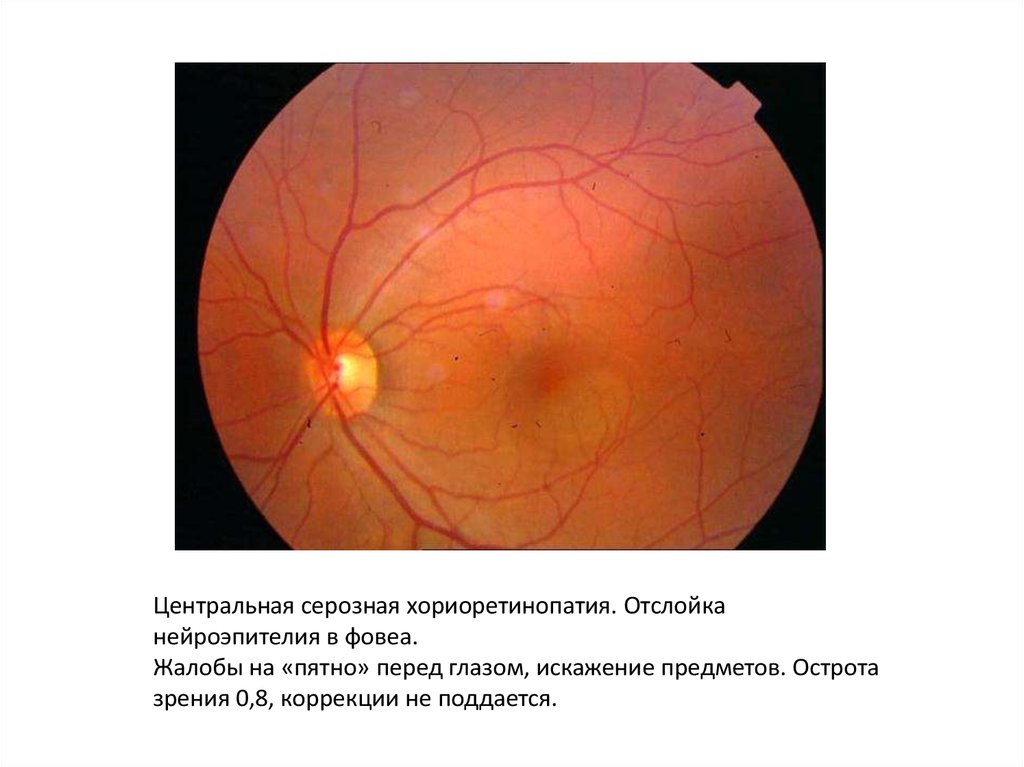
Центральная серозная хориоретинопатия. Отслойканейроэпителия в фовеа.
Жалобы на «пятно» перед глазом, искажение предметов. Острота
зрения 0,8, коррекции не поддается.
21.
ДиагнозЦентральная
хориоретинальная
дистрофия
(вторичная)
Обоснование для
дифференциально Обследования
й диагностики
Критерии
исключения
диагноза
В анамнезе –
перенесенное
воспалительное
заболевание глаза.
Центральная
скотома в поле
зрения.
Наличие в
анамнезе
перенесенного
воспаления
сетчатки, травмы
органа зрения. На
ОСТ – истончение
сетчатки, на ФАГ –
гипофлюоресценци
я в зоне очага
поражения в
ранние стадии,
гиперфлюоресценц
ия с сохранением
размеров очага и
четкости его
контуров – в
поздние фазы.
Анамнез,
визометрия,
периметрия, ОСТ,
ФАГ
22.
Атрофическийочаг
хориоидеи
и
пигментного
ретинального
эпителя
в
исходе
перенесенного
врожденного центрального хориоретинита.
Развития СНМ не ожидается.
23. Рубцовые изменения в макулярной зоне (гипогиперфлюоресценция)
24.
• Возрастная макулярная дегенерация.• Снижение остроты зрения, центральная скотома в поле зрения.
• Анамнез, визометрия, периметрия, ОСТ, ФАГ
• Возраст – старше 45-50 лет. Заболевание возникает на одном
глазу, в среднем через 5 лет – на втором. В анамнезе –
атеросклероз, гипертоническая болезнь и др. сосудистая
патология.
• При офтальмоскопии: неэкссудативная фаза – твердые или
мягкие друзы, географическая атрофия; при экссудативной
форме – отек в макулярной зоне, могут быть кровоизлияния,
субретинальная неоваскулярная мембрана. На ОСТ: друзы
(твердые и мягкие) при неэкссудативной форме, утолщение
сетчатки (отек), новообразованные сосуды под пигментным
эпителием сетчатки.
• На ФАГ – гиперфлюоресценция в зоне дефекта пигментного
эпителия, гипофлюоресценция в области крововоизлияний.
25.
• ВМДВМД. Мягкие сливные друзы в заднем
полюсе Острота зрения с максимальной
коррекцией 0,7.
ВМД. ФАГ того же больного
26.
• Абиотрофии сетчатки.• Снижение зрения, наличие дефектов в поле зрения.
• При офтальмоскопии – очаги различной формы и
локализации на сетчатке.
• Анамнез, периметрия офтальмоскопия, ФАГ.
• Нет связи снижения зрения с перенесенной
инфекцией. Снижение зрения чаще постепенное.
Наличие наследственности.
• Очаги с четкими контурами, не проминирующие. На
ФАГ – зоны гипо- и гиперфлюоресценции с четкими
контурами.
• Длительное стабильное сохранение зрительных
функций.
27.
Болезнь ШтаргардтаАбиотрофия Беста
28.
• Новообразования хориоидеи Снижение остроты зрения. Приофтальмоскопии
очаг
с
нечеткими
контурами,
проминирующий.Анамнез, офтальмоскопия, ОСТ, ФАГ, УЗДГ,
УЗИПри офтальмоскопии – вторичная отслойка сетчатки, друзы
на поверхности образования, «поля оранжевого пигмента»,
кровоизлияния в ткань нововобразования и подлежащую
сетчатку, неоваскуляризация. По данным УЗИ и ОСТ
определяется «+ ткань». УЗДГ выявляет наличие
новообразованных сосудов в области новообразования. На
ФАГ: Ранняя импрегнация очага повреждения флюоресцеином
в хориоидальной фазе; импрегнация очага повреждения
флюоресцеином в артериальной фазе; выраженная пятнистость
в венозной и последующих фазах. имеет неясные границы и
напоминает тигровую кожу; глубокая неоваскуляризация
мелкими сосудами; поверхностная микронеоваскуляризация;
флюоресценция, продолжающаяся в течение нескольких часов;
свечение коллатеральных расширенных сосудов опухоли;
патологическая макроваскуляризация (наличие больших
внутриопухолевых сосудов).
Наличие 5 из 8 перечисленных
признаков свидетельствует о наличии меланомы.
29.
Меланома хориоидеи. А. Определяется значительное по размеру,приподнятое, пигментированное хориоидальное образование, окружающее
височную часть диска зрительного нерва с лежащим на поверхности
оранжевым пигментом. Основной целью лечения меланомы хориоидеи
является предотвращение распространения системных метастазов. Б.
Большое проминирующее пигментированное образование хориоидеи с
субретинальной жидкостью и оранжевым пигментом. Оранжевый пигмент
представляет собой скопление макрофагов с фагоцитированным пигментом
липофусцина
и
говорит
об
опухолевой
активности.
30.
• Острая мультифокальная плакоидная эпителиопатияСнижение зренияпосле перенесенной вирусной инфекции, центральные и
парацентральные
скотомы,
возможны
метаморфопсии,
фотопсии.Жалобы, анамнез, офтальмоскопия, ОСТ, ФАГДвустороннее
поражение. Заболевание сопровождается преходящей головной
болью асептическими менингитами, нарушениями мозгового
кровообращения, вследствие васкулита сосудов головного мозга. При
офтальмоскопии - множественные крупные бляшковидные очаги
серовато-белого или кремового цвета на уровне пигментного
эпителия, с четкими контурами, располагаются в заднем полюсе и
распространяются в постэкваториальную зону. На ОСТ - изменения
локализуются на уровне наружных слоев сетчатки ( пигментного
эпителия сетчатки и на уровне фоторецепторов).
• На ФАГ - фокусы гипофлюоресценции в раннюю фазу,
прокрашивание постепенное и неодновременное, может быть
задержка
хориоидальной
флюоресценции.
Гиперфлюоресценция в поздние фазы, сохраняется на отсроченных
снимках. При наличии серозной отслойки нейроэпителия - диффузное
распространение красителя за пределы фокусов.
31.
Мультифокальная плакоидная эпителиопатия. Множественные беловато-желтоватыеочаги, расположенные на уровне
пигментного эпителия. В отдельных участках
глазного дна сливные очаги.
ФАГД. Артерио-венозная фаза. Мульти
фокальная плакоидная эпителиопатия
Множественные
очаги
гипои
гиперфлюоресценции,
создающи
пёструю картину глазного дна.
32.
• Субретинальныеи
субхориоидальные
кровоизлияния Резкое снижение зрения. В поле
зрения скотома. При офтальмоскопии – наличие
очага с нечеткими контурами.Анамнез, периметрия,
офтальмоскопия, ОСТ, ФАГ.Возникают у лиц,
страдающих гипертонической болезнью. При
офтальмоскопии – проминирующий очаг без четких
границ, быстрое увеличение его размеров.
Положительная динамика на фоне рассасывающей
терапии кровоизлияния.
• На
ФАГ
–
гипофлюоресценция
в
зоне
кровоизлияния
–
отсутствие
свечения
хориоидальных сосудов при сохраняющейся
проходимости ретинальных сосудов.
33.
Субретинальное кровоизлияние,окруженное более светлым ободком
кровоизлияния в сетчатку
34.
• Геморрагическаяотслойка
сетчатки
Резкое
снижение зрения, скотома в поле зрения. При
офтальмоскопии – патологический очаг на сетчатке.
• Анамнез, периметрия, офтальмоскопия, ОСТ,
ФАГ.При офтальмоскопии – проминирующий очаг
серовато-зеленого цвета.
• Быстрая резорбция патологического очага на фоне
рассасывающей терапии.
• На ОСТ – серозная отслойка пигментного эпителия.
• На ФАГ – очаг гипофлюоресценции в зоне
поражения.
35.
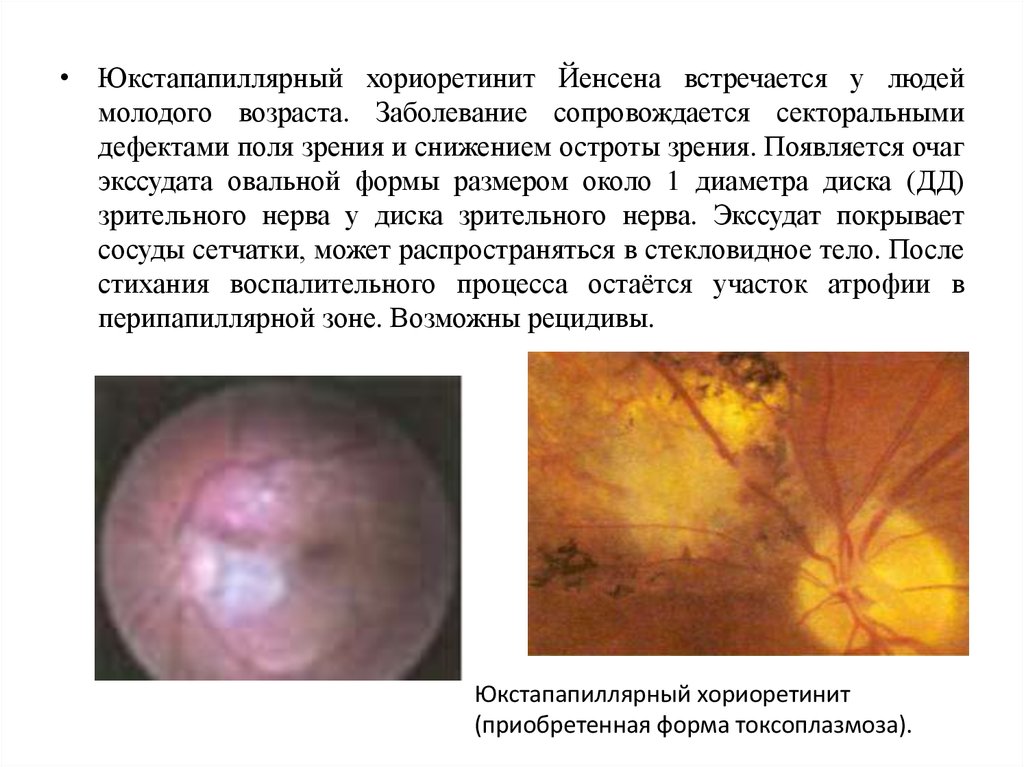
• Юкстапапиллярный хориоретинит Йенсена встречается у людеймолодого возраста. Заболевание сопровождается секторальными
дефектами поля зрения и снижением остроты зрения. Появляется очаг
экссудата овальной формы размером около 1 диаметра диска (ДД)
зрительного нерва у диска зрительного нерва. Экссудат покрывает
сосуды сетчатки, может распространяться в стекловидное тело. После
стихания воспалительного процесса остаётся участок атрофии в
перипапиллярной зоне. Возможны рецидивы.
Юкстапапиллярный хориоретинит
(приобретенная форма токсоплазмоза).
36.
Юкстапапиллярный хориоретинит Иенсена.
Экссудативный
очаговый
процесс
вблизи
диска
зрительного
нерва.
Этиология и патогенез окончательно не выяснены. Основное значение имеют
туберкулезная инфекция, реже сифилис, токсоплазмоз. Патологический процесс
представляет собой, по-видимому, метастатический хориоидит: изменения в сетчатке
возникают вследствие спастического и тромботического сужения просвета ее артериол,
приводящих к ишемическим инфарктам в слое нервных волокон с сегментарным
ретинальным
отеком,
имеющим
вид
ватоподобного
очага.
Заболевание обычно наблюдается в старшем детском и юношеском возрасте чаще у
лиц, склонных к аллергии и имеющих пониженную сопротивляемость к различным
повреждающим факторам. На глазном дне обнаруживают крупный проминирующий
очаг (1—2 диаметра диска зрительного нерва) с нечеткими контурами. Он имеет цвет от
беловатого до серовато-пепельного, напоминает комок ваты и кое-где прикрывает
расширенные сосуды сетчатки. Диск зрительного нерва гиперемирован, особенно в
области локализации очага, отечен, имеет стушеванные контуры. В стекловидном теле
— помутнения. Острота зрения обычно понижена. Характерно секторообразное
выпадение поля зрения, начинающееся от слепого пятна и расширяющееся к
периферии. Наблюдаются также и другие виды скотом (кольцевидная или арочная,
квадрантная,
секторообразная,
не
связанная
со
слепым
пятном).
Диагноз
ставят
на
основании
клинической
картины.
Для установления этиологического диагноза необходимы серологические реакции на
сифилис, туберкулиновые пробы и лабораторные исследования на токсоплазмоз.
37.
Токсоплазмозныйхориоретинит
почти
всегда
врожденный.
Инфицирование
происходит
внутриутробно.
Поражения выявляют также в
центральной нервной системе и
других органах. Периоды ремиссии
чередуются
с
обострениями.
Хронические очаги имеют четкие
границы с грубой пигментацией.
При
активном
процессе
инфильтрация появляется по краям
старых поражений. Свежие очаги
проминируют в стекловидное тело,
возможна
отслойка
сетчатки,
ретинальные
кровоизлияния
с
последующим
образованием
неоваскулярной мембраны.
38.
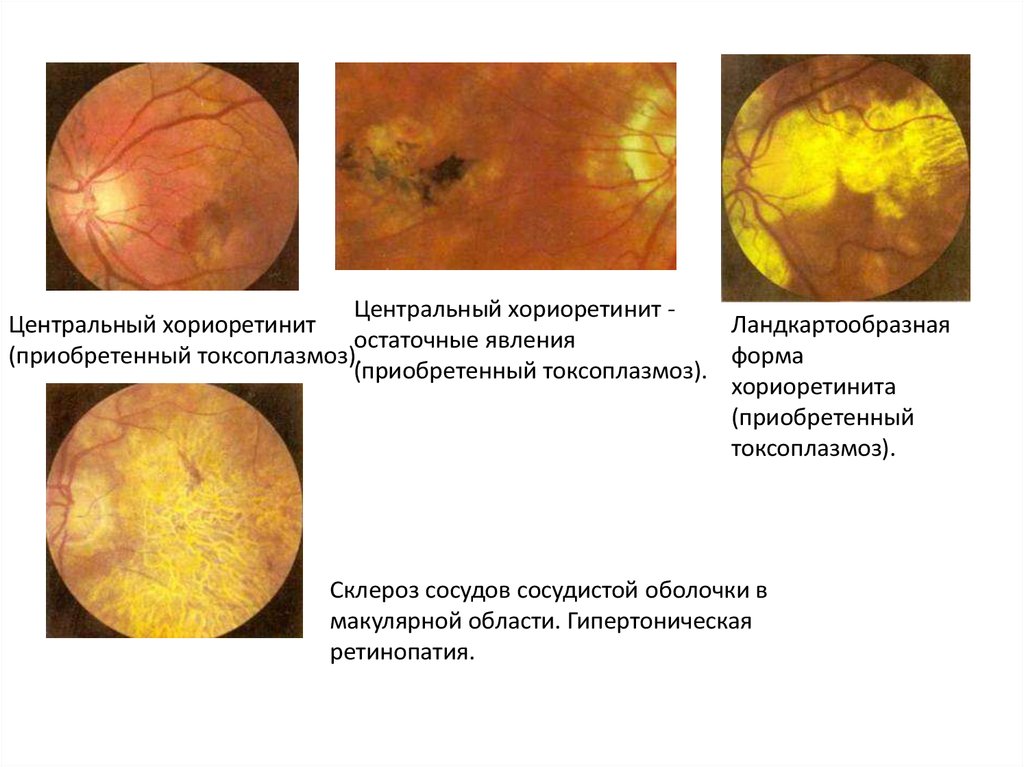
Центральный хориоретинит(приобретенный токсоплазмоз).
Ландкартообразная форма
хориоретинита (приобретенный
токсоплазмоз).
Центральный хориоретинит остаточные явления
(приобретенный токсоплазмоз).
39. Лабораторная диагностика токсоплазмоза
ИФА - широко используется для эпидемиологических исследований, при перинатальном
скрининге и с диагностической целью. Имеет высокую чувствительность и
специфичность. ИФА является универсальным методом и позволяет выявлять в
сыворотке (плазме) и в спинномозговой жидкости специфические антитела различных
классов (чаще всего определяют антитела классов IgM и IgG к Т. gdndii). Определение
суммарных антител при диагностике оппортунистических инфекций имеет низкую
диагностическую ценность, дает лишь предварительную информацию о наличии
инфекции и требует дальнейшего лабораторного уточнения.
Обнаружение антител класса IgM позволяет дифференцировать активную инфекцию от
латентно протекающей. IgM к токсоплазмам можно выявить уже с первой недели после
инфицирования. Интерпретация иммунологических показателей осложняется тем, что по ходу
токсоплазмозной инвазии образуются антитела различного типа, и динамика их может быть
неодинаковой и несинхронной.
Положительный результат однократного обследования по IgG-omeemy свидетельствует
только о том, что обследуемый пациент был инфицирован токсоплазмами.
Отрицательный результат свидетельствует лишь об отсутствии инфекции у пациента,
но возможны серонегативные случаи у новорожденных и детей раннего возраста, а
также у лиц с выраженным иммунодефицитом.
При исследовании крови у большинства больных отмечаются эозинофилия и моноцитоз
40.
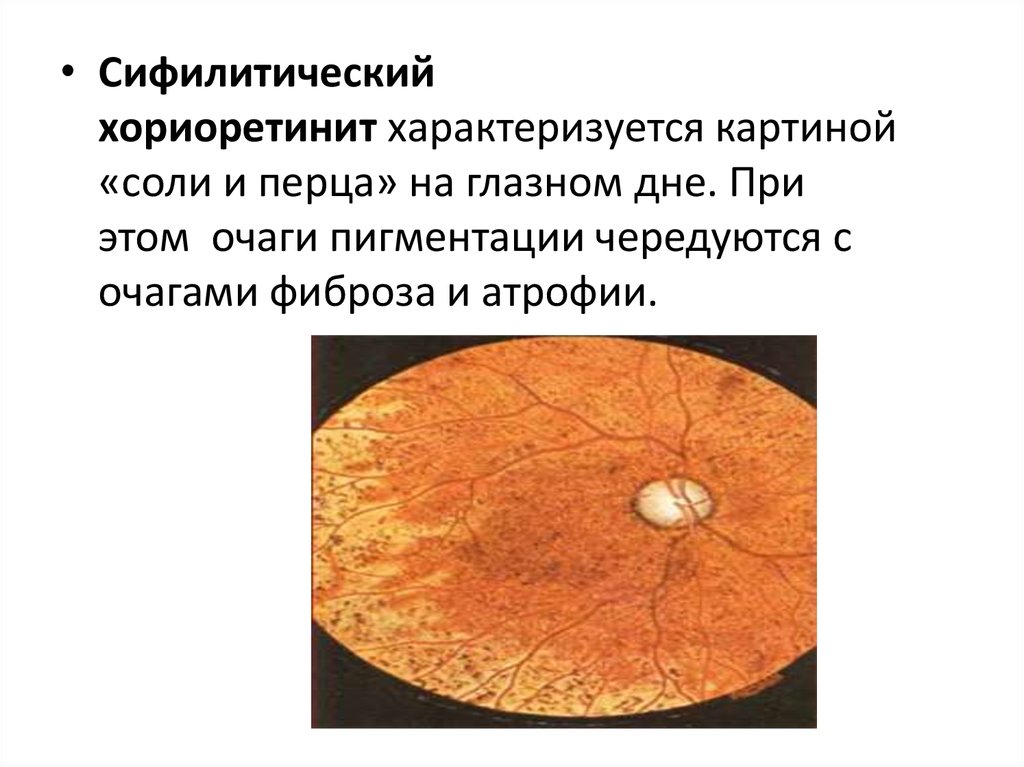
• Сифилитическийхориоретинит характеризуется картиной
«соли и перца» на глазном дне. При
этом очаги пигментации чередуются с
очагами фиброза и атрофии.
41.
Хориоретинит при сифилисеОстрый хориоретинит при сифилисе
42.
Паренхиматозный кератит при позднем врожденном сифилисе.Хориоретинит при
раннем врожденном
сифилисе. Симптом
«соли и перца»,
который
характеризуется
появлением по
периферии глазного
дна глыбок пигмента
и зон депигментации.
Воспаление лабиринта,
периостит и поражение
слухового нерва при
сифилисе приводят к
глухоте.
зубы Гетчинсона.
43.
Туберкулезныйхориоретинит вторичный, то есть
возникает при наличии первичного
очага, чаще в легких.
На
глазном
дне
появляются
диссеминированные туберкулы, после
лечения остаются хориоретинальные
рубцы.
Туберкулезно-аллергические
воспаления сосудистой оболочки не
имеют характерных отличительных
признаков.
При определении туберкулезного генеза увеита необходимо учитывать: анамнез
заболевания (контакт с больным туберкулезом); перенесенное в прошлом
туберкулезное заболевание других органов (легкие, кожа, суставы); данные
рентгенологических, томографических исследований легких и других органов,
обнаружение в сыворотке крови больных антител к туберкулину; усиление кожных
и внутри кожных туберкулиновых реакций при обострении воспалительного
процесса; очаговые реакции на внутрикожное введение и электрофорез
туберкулина, результаты экспресс-диагностики; снижение тигров антител
сенсибилизации
лимфоцитов
в
процессе
лечения.
Источник:
http://medbe.ru/materials/zabolevaniya-i-travmy-glaz/zadnie-uveity-ili-khorioidity/
44. Быстротекущий ЦМВ ретинит при СПИДе
• Хориоретинитпри
ВИЧ-инфекции
возникает
на
фоне
иммунодефицита и часто имеет цитомегаловирусную причину.
Характеризуется обширным распространенным поражением, имеет
некротический и геморрагический характер, трудно поддается
лечению и приводит к слепоте.
Быстротекущий
ЦМВ ретинит при
СПИДе
45.
• Хориоретинит при СПИДе46.
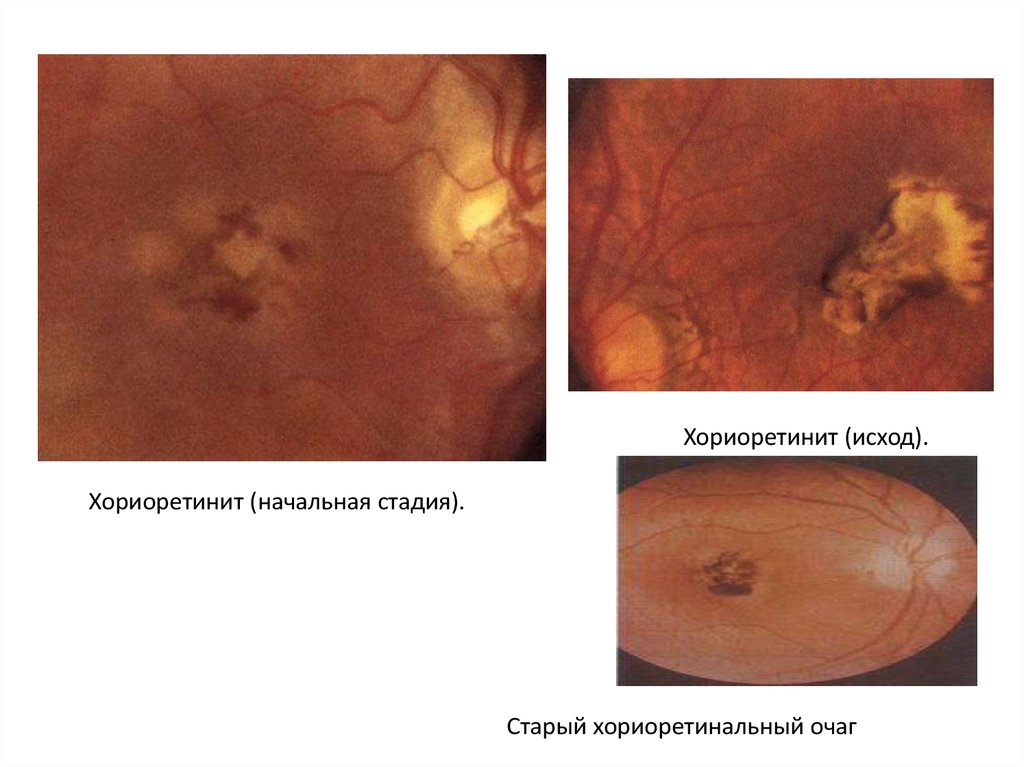
Хориоретинит (исход).Хориоретинит (начальная стадия).
Старый хориоретинальный очаг
47.
Исход врожденного хориретинита с грубой пигментацией.48.
Мультифокальный кандидозныйхориоретинит с ватообразными очагами
в стекловидном теле (предоставлено J.
Salmon)
Мультифокальный кандидозный
хориоретинит
49.
Центральный хориоретинит(флюоресцентная ангиография).
Исход центрального хориоретинита
(флюоресцентная ангиография).
ФАГД. Артериовенозная фаза.
Центральный хориоретинит. В
парамакулярной зоне снаружи очаги гипои гиперфлюоресценции. Барьерная
лазерная коагуляци
50. Лечение
• Лечениехориоретинитов
носит
комплексный характер и направлено на:
• -подавление
инфекционного
этиологического фактора;
• -блокирование или регуляцию местных и
системных аутоиммунных реакций;
• -профилактику
осложнений
51.
• Лечение зависит от этиологии процесса иобязательно включает в себя курсы
специфической терапии, антибиотики и
кортикостеронды. Предпочтение нужно
отдавать
антибиотикам
из
группы
аминогликозидов
(гентамицин,
нетромицин), так как они лучше проникают
через
гематоофтальмический
барьер.
Кортикостероиды можно назначать как
местно, так и системно.
52.
• Противовирусные средства: назначаются при хориоретинитах,вызванных вирусной инфекцией:
ацикловир 200 мг 5 раз в сутки 5-7 дней
или
валацикловир 500мг 2-3раза в сутки 5-7дней
Противогрибковые средства: назначаются при хориоретинитах,
вызванных грибковой инфекцией:
флуконазол по 150 мг 1-3 раза в сутки 10 дней
или
кетоконазол по 200 мг 1-2 раза в сутки перорально, 7-14 дней
53.
Диуретики показан при воспалительных процессах, протекающих с офтальмогипертензией
или при вторичной глаукоме. Ингибитор карбоангидразы; увеличивает почечную экскрецию
бикарбонатов из организма. При длительном лечении требуется назначение препаратов калия
или калийсберегающей диеты.
Ацетазоламид 0,25 г. перорально1 раз в день
или
Фуросемид 40 мг 1 раз в день 3 дня;
или
Фуросемид 1% 2 мл внутримышечно 1 раз в день 1-3 дня.
Нестероидные противовоспалительные средства: ингибируют биосинтез простагландинов
и других противовоспалительных факторов.
Индометацин 25 мг 3 раза в день 14 дней;
или
Диклофенак натрия 25 мг, 75 мг 1 раз в сутки внутримышечно, 3-7 дней;
или
Мелоксикам 15 мг 1 раз в сутки внутримышечно, 3-7 дней.
Цитостатистические средства:
Показаны при часто рецидивирующих увеитах при системных и синдромных заболеваниях,
неэффективности глюкокортикостероидной терапии.
Антиметаболиты:
метотрексат 0,005; 0,05; 0,1г - раствор по 0,03 в субтеноновое пространство через день 4-5 раз
или
5-фторурацил 1,0 г – раствор по 0,03 в субтеноновое пространство через день 4-5 раз
В тяжелых случаях:
Циклоспорин 50 мг,100 мг по 2 раза в сутки 3-6 месяцев, с постепенным снижением дозы
или
Циклофосфамид 50 мг по 2 раза в сутки 2-6 месяцев
Другие виды лечения: нет.
54.
• Спасибо за внимание55.
Врожденное недоразвитиесосудистой оболочки.
Нормальное глазное дно.
Псевдоколобома желтого пятна
(врожденная патология).
Колобома макулярной области.
Дистрофия макулярной области с
отложением липоидов под сетчаткой.
Колобома сосудистой
оболочки (врожденная
патология).
56.
Ареолярная дистрофия сосудистойоболочки.
Склероз сосудов сосудистой оболочки. а перипиллярная область; б - периферические
участки.
Atrophia gyrata chorioidea et rethinae
Atrophia gyrata (далеко зашедшая
(начальная стадия, периферия).
стадия).
57.
Увеит. Крупные жирные преципитаты наУвеит. Серозные преципитаты на задней
задней поверхности роговицы.
поверхности роговицы.
58.
Очаговый хориоретинит.Диссеминированныи хориоретинит (а, б).
"Географический" хориоретинит (а, б).
59.
Исход врожденного хори-оретинита сгрубой пигментацией.
Псевдоколобома (а, б) желтого пятна
(врожденный токсо-плазмоз).
60.
Юкстапапиллярный хориоретинит(приобретенная форма токсоплазмоза).
Исход обширного внутриутробного
хориоретинита (а, б).
Исход нейроретинита (приобретенный
токсоплазмоз).
61.
Острый центральный экссудативныйретинит (приобретенный токсоплазмоз).
Центральный экссудатив-ный ретинит с
кровоизлиянием (приобретенный
токсоплазмоз).
Исход экссудативного нейроретинита.
Область диска зрительного нерва
(приобретенный токсоплазмоз).
62.
Центральный хориоретинит Центральный хориоретинитЛандкартообразная
остаточные явления
(приобретенный токсоплазмоз).
форма
(приобретенный токсоплазмоз).
хориоретинита
(приобретенный
токсоплазмоз).
Склероз сосудов сосудистой оболочки в
макулярной области. Гипертоническая
ретинопатия.
63.
Центральный хориоретинит. В парамакулярной зоне сверху экссудативный округлыйфокус с нечёткими границами размером 1
ДД с интраретиналь-ными геморрагиями и
отложением твёрдого экссудата. В области
диска зрительного нерва миелиновые
волокна.
64.
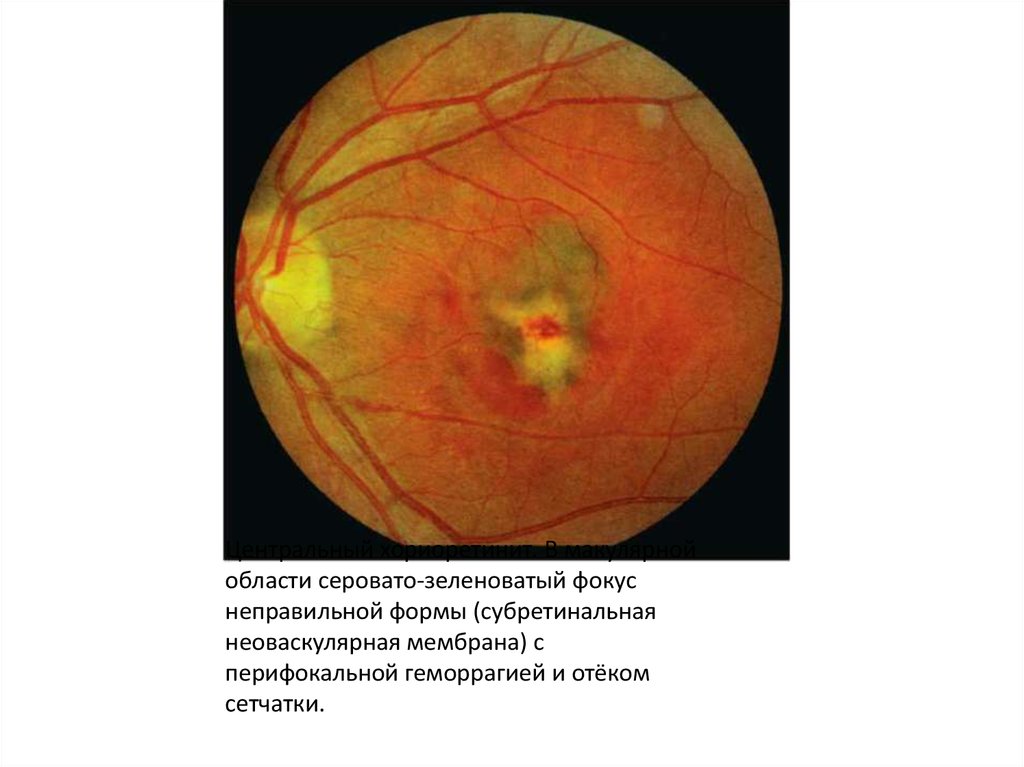
Центральный хориоретинит. В макулярнойобласти серовато-зеленоватый фокус
неправильной формы (субретинальная
неоваскулярная мембрана) с
перифокальной геморрагией и отёком
сетчатки.
65.
Артерио-венозная фаза. Центральныйхориоретинит. В парамакулярной зоне
снаружи очаги гипо- и
гиперфлюоресценции. Барьерная лазерная
коагуляция.
66.
Мультифокальный хориоретинит.Множественные округлые беловатосероватые очаги, расположенные под
ретинальными сосудами. В центральной
зоне глазного дна сливные очаги с
вторичными дистрофическими
изменениями.
67.
Мультифокальный хориоретинит.Множественные полиморфные очаги
различной давности в центре и на средней
периферии. Кнаружи от макулы очаги с
грубым отложением пигмента.
68.
Юкстапапиллярный хориоретинит. В юкстапапиллярной зоне овальный сероватыйфокус с пери-фокальной субретинальной
геморрагией. Отложение твёрдого экссудата
в центральной зоне.
69.
Диффузный экссудативный хориоретинит.Обширные поля серо-белого экссудата.
70.
Центральный хориоретиниттоксоплазмозной этиологии. В центральной
зоне глазного дна атрофический фокус
округлой формы с чёткими границами
размером 4 ДД с отложением пигмента.
71.
Офтальмоскопическая картина глазного днапри дистрофии Штаргардта (а) и Беста (б):
а — в макулярной области сетчатки виден
круглый атрофический очаг со светлыми и
темными вкраплениями; б — вблизи диска
зрительного нерва (1) виден атрофический
очаг (2) с отложениями пигмента по его
периферии (3).
72.
• Презентация на тему: Острая потеря зрения!!!!!!• Глава 7. Воспалительные заболевания сетчатки и
хориоидеи
• ХОРИОРЕТИНИТЫ
• К хориоретинитам относят воспалительные
заболевания сетчатки и хориоидеи.
• Глава 8. Абиотрофии сетчатки
• ПИГМЕНТНАЯ АБИОТРОФИЯ СЕТЧАТКИ
• ГЛАВА 14. ЗАБОЛЕВАНИЯ СЕТЧАТКИ
73.
-инфекциионные (токсоплазмоз, туберкулез, сифил
ис, вирус герпеса), в том числе локальные (ЛОРорганы, ротовая полость);
- радиация;
- некоторые токсины (например, длительный
гемофтальм приводит к хориоретиниту, т.к.
разрушившиеся элементы крови могут быть
токсичными);
- аллергические реакции;
- аутоиммунные состояния;
- иммунодефициты (у ВИЧ-инфицированных, у
ослабленных людей, после длительного лечения);
- травмы
74.
Хориоидит.а - острый хориоидит, сероватый очаг с
нечеткими границами; б - врожденный
токсоплазмоз, очаг атрофии хориоидеи с
гиперпигментацией.
75.
Данное заболевание необходимодифференцировать с опухолью хориоидеи
и, при центральном расположении очага, —
с макулодистрофией. Ведущий симптом при
хориоидите — наличие воспалительной
реакции в тканях. Учитывая отсутствие ярких
внешних проявлений заболевания,
сложность диагностики (использование
специальных методов обследования
больного), помощь необходимо оказывать в
условиях специализированного глазного
стационара. Прежде всего необходимо
выявить и лечить основное заболевание,
вызвавшее хориоидит или хориоретинит.
Читать
полностью: http://www.km.ru/zdorove/encycl
opedia/khorioretinit



































































 medicine
medicine