Similar presentations:
Гематология. Клинический анализ крови
1. ГЕМАТОЛОГИЯ
Чинённая Г.А. научно- консультационный отдел2014 г.
2. Клинический анализ крови
Варианты клинического анализа крови:• ОАК с лейкоформулой 5DIFF
В случае обнаружения повышенного количества палочек или
других незрелых клеток, а также атипичных клеток, в том числе
мононуклеаров, автоматически выполняется мазок и
микроскопическое исследование (ЦИФРОВАЯ МИКРОСКОПИЯ)
• ОАК без лейкоформулы
2
3. Гематологические исследования KDL
XE-Alpha N - XE-5000 / XE-2100 +прибор окрашивания SP-1000i
Автоматические гематологичие
анализаторы «XT-1800i» (Sysmex,
Япония) ескА
Автоматические
гематологические
анализаторы «XT-2000i»
(Sysmex, Япония)
CellaVision DM1200
система дигитальной
морфологии
Автоматический
анализатор СОЭ
«TEST1» (AliFax SPA,
Италия)
4. Проточная цитофлуориметрия
Анализ лейкоформулына основе подсчета
8000 клеток
Количество клеток для
подсчета базофилов – 10000
5. Цифровая микроскопия
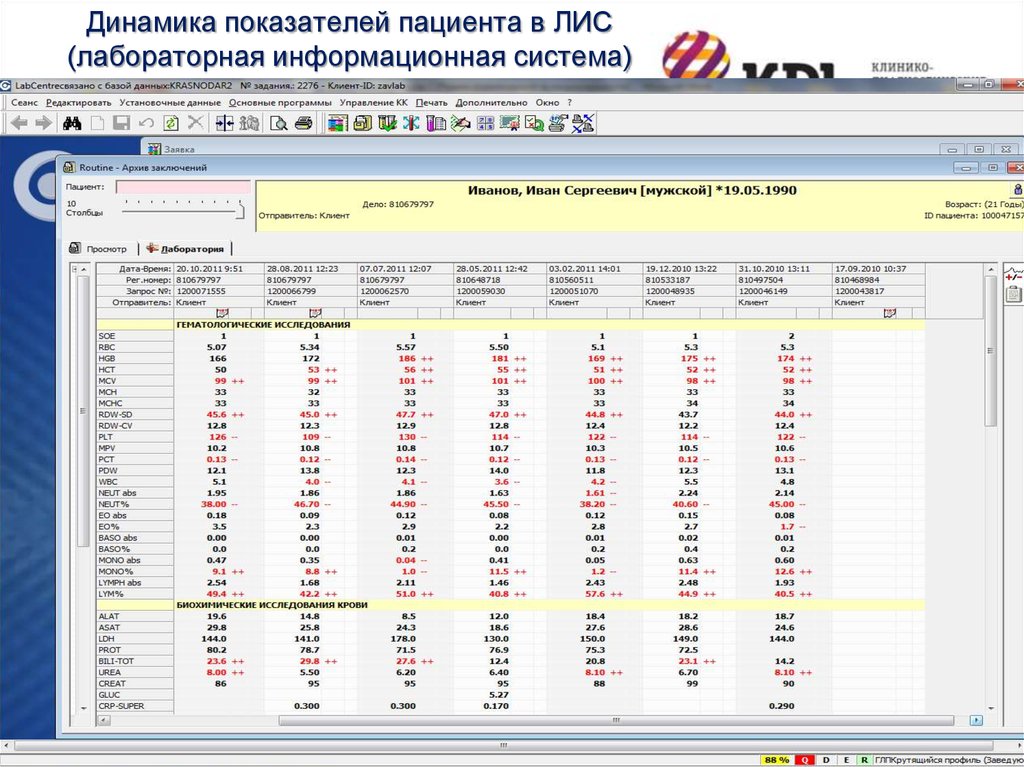
56. Динамика показателей пациента в ЛИС (лабораторная информационная система)
7. ОАК норма
ТЕМА ДОКЛАДА ИЛИПРЕЗЕНТАЦИИ
7
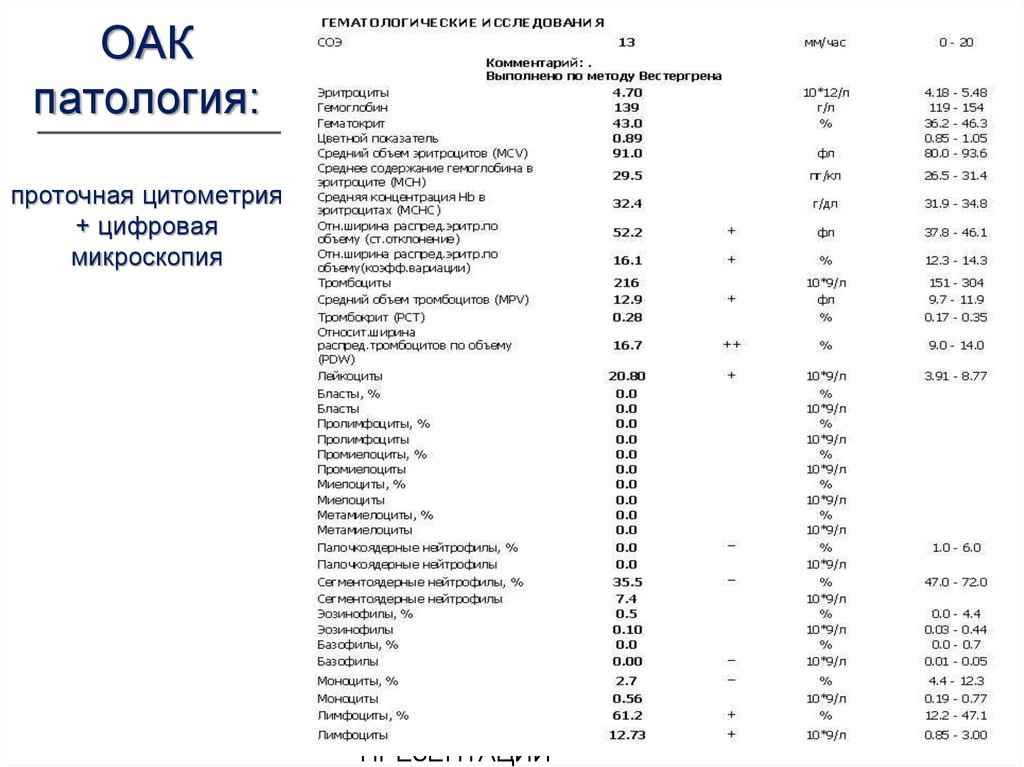
8. ОАК патология: проточная цитометрия + цифровая микроскопия
ТЕМА ДОКЛАДА ИЛИПРЕЗЕНТАЦИИ
8
9. Показатели красной крови
- Эритроциты – косвенный показатель экологическогонеблагополучия, маркер гипоксии.
Эритроцитоз. Небольшое повышение уровня эритроцитов (на 30 40%) не имеет самостоятельного клинического значения и
возможно при:
физиологическом сгущении крови при взятии крови утром натощак
(поэтому рекомендовано перед взятием крови пить воду), после
перенесенной вирусной или бактериальной инфекции, в условиях
гипоксии.
Более значительное повышение уровня эритроцитов требует
исключения пролиферативного заболевания (эритремия).
10. Морфология эритроцитов
-Средний объем эритроцитов, MCV.- Снижение MCV + снижение количества эритроцитов – признак
железодефицитной анемии.
- Снижение MCV без снижения количества эритроцитов – скрытый
железодефицит в организме в течение 3 и более месяцев.
- Повышен MCV при дефиците фолиевой кислоты и витамина В12.
-MCH (среднее содержание гемоглобина в эритроците). Аналогичен
цветовому показателю, но является более объективным параметром.
Изменения MCH лежат в основе разделения анемий на
- нормохромные (MCH – 27-31 пг)
- гипохромные (MCH менее 27 пг)
-гиперхромные (MCH более 31 пг).
-- Ширина распределения эритроцитов по объему, RDW - показатель
гетерогенности эритроцитов по объему, характеризует степень
анизоцитоза.
11. Анемия – клинико-лабораторный синдром
симптомы гипоксии+
лабораторный комплекс - снижение
гемоглобина
эритроцитов
гематокрита
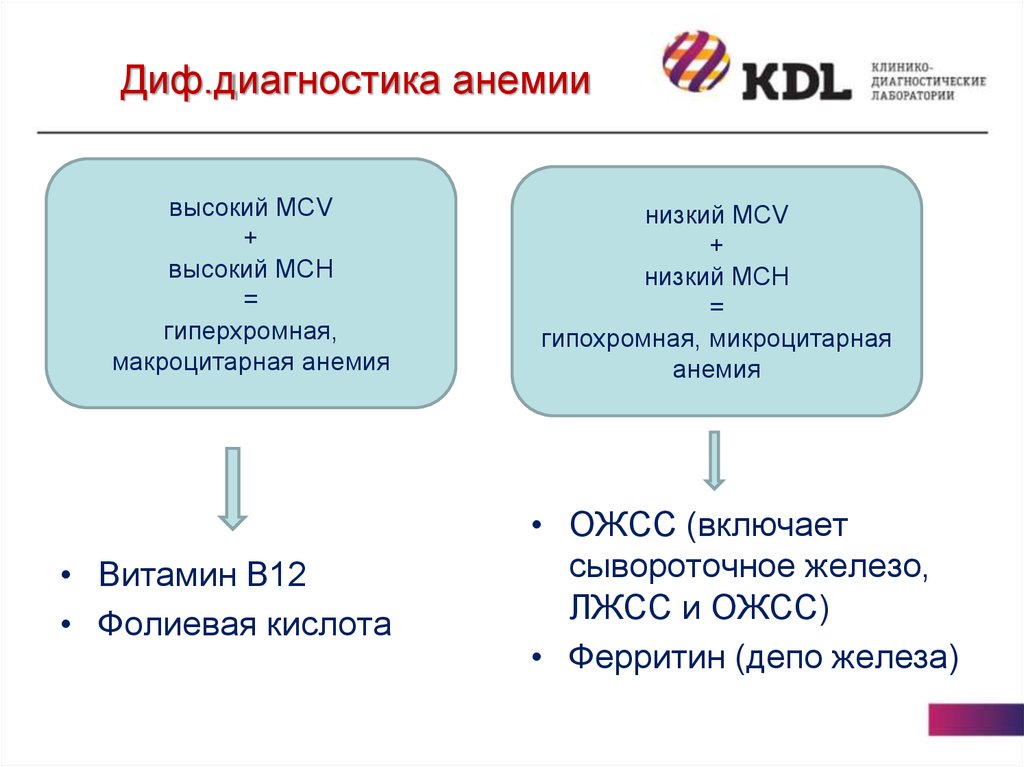
12. Диф.диагностика анемии
высокий MCV+
высокий MCH
=
гиперхромная,
макроцитарная анемия
• Витамин В12
• Фолиевая кислота
низкий MCV
+
низкий MCH
=
гипохромная, микроцитарная
анемия
• ОЖСС (включает
сывороточное железо,
ЛЖСС и ОЖСС)
• Ферритин (депо железа)
13. Железодефицитная анемия
Срок жизни эритроцитов в крови - 120 дней. Если при формировании этих клеток вкостном мозге в организме имелся дефицит железа, эритроциты выходят в кровяное
русло с признаками микроцитоза и гипохромии, которые можно проанализировать с
помощью показателей MCV (размер эритроцитов) и МСH (насыщение эритроцитов
гемоглобином).
Показатель RDW отражает разнородность эритроцитов по объему, его повышение
свидетельствует о том, что в течение последних 3-4 месяцев в организме были
периоды как нормального уровня железа, так железодефицита.
Сывороточное железо является ненадежным маркером обеспечения организма
железом. Он варьирует в широких пределах, в зависимости от поступления железа в
организм, усвоения его в кишечнике, своевременной мобилизации из депо
(ферритина).
Кроме того, при любом воспалительном процессе, даже субклиническом, ферритин
выступает как белок острой фазы, временно блокируя пополнение количества железа
в сыворотке - наступает т.н. блок биодоступности железа.
Для мониторинга сидеропении показатель сывороточного железа рекомендуется
анализировать в комплексе с ферритином и ОЖСС, не забывая при этом
контролировать СРБ для исключения временного (воспалительного) блока
боидоступности железа.
14. Тромбоциты
Повышение уровня тромбоцитов. Тромбоцитоз до 800 тыс/мкл не имеет
самостоятельного клинического значения.
Причины: перенесенное заболевание или кровопотеря (реактивный тромбоцитоз), сгущение
крови при капиллярном взятии крови (из пальца).
Гипертромбоцитоз – более 800 тыс/мкл - требует исключения
пролиферативного заболевания.
Тромбоцитопения. Снижение уровня тромбоцитов встречается у девочек старше 11
лет (с менструациями) - тромбоциты могут падать до 100 тысяч в микролитре (100х10*9/л),
что не является патологией. Повышенная кровоточивость появляется, как правило, лишь
при значительном снижении тромбоцитов - ниже 30 - 35 тысяч (30х10*9/л).
Тромбоцитопению может вызвать любая вирусная инфекция. В
этом случае в крови появляются антитела (IgG) к тромбоцитам.
Они повреждают тромбоциты, снижая их количество.
- РCT (тромбокрит) - отражает сумму измеренных объемов тромбоцитов в единице объема
крови.
- MРV (средний объем тромбоцитов)
- Тромбоцитопения гипорегенераторная - низкий MPV
- Тромбоцитопения гиперрегенераторная – высокий MPV
- RDW (ширина распределения тромбоцитов по объему)
- показатель
гетерогенности тромбоцитов по объему, показатель анизоцитоза тромбоцитов.
15. Лейкоцитоз
• Воспалительный процесс (стимуляции выбросалейкоцитов из костного мозга пирогенными
веществами) - сопровождается нейтрофилезом с
палочкоядерным сдвигом.
• Стресс (мобилизация всех лейкоцитов из зон «краевого
стояния» при спазме сосудов) – лейкоцитоз без
нейтрофилеза.
16. Лейкемоидная реакция
Лейкемоидная реакцияЧрезмерная стимуляция
костного мозга (на фоне
повышенной реактивности
организма)
Обратима (не
трансформируется в лейкоз)
Лейкоцитоз не превышает 30-50
тыс в мкл
Омоложение до миелоцитов,
пролимфоцитов (бласты редки)
Обязательно есть причина
Нет аплазии других ростков
(анемии и тромбоцитопении)
Лейкоз
Опухолевый процесс
Необратим
Лейкоцитоз значительно выше
(может превышать 100-200
тыс/мкл)
Резкое омоложение (бластов
много):
острый – отсутствуют
промежуточные формы, много
бластов
хронический – промежуточные
формы есть
Без видимой причины
Аплазия всех ростков
кроветворения
17. Нейтропения
Снижение абсолютного количества нейтрофилов• менее 1000 / мкл – дети до года
• менее 1500 / мкл – старше 1 года
Нейтропения
отсутствие защиты от чужеродных агентов
высокий риск инфекций
Менее 500 / мкл – агранулоцитоз – нарушение взаимоотношения
макроорганизма с собственной микрофлорой
При 200 / мкл – не развивается воспалительный ответ – генерализация
инфекции
Легкая форма (до 1000 – 1500 / мкл) при отсутствии угнетения других ростков
кроветворения - доброкачественная, транзиторная нейтропения:
Относительная, «перераспределительная» (после перенесенного заболевания – за
счет лимфоцитоза)
Младенческая доброкачественная (незрелость иммунной системы) у детей до 1
года
18.
Если рассматривать любое воспалительное заболевание сгематологической точки зрения, то, исследовав кровь
на 1-ой неделе заболевания, мы увидим нейтрофильный лейкоцитоз,
на 2-ой неделе - лимфоцитоз,
а на 3-ей - моноцитоз и эозинофилию, как реакцию адаптации
Лимфоциты
Увеличение количества лимфоцитов в крови свидетельствует о вирусном
происхождении воспалительного процесса в организме или о хроническом течении
процесса. У детей до 5 лет лимфоцитоз часто сопровождает вакцинацию
(стимуляция микробными антигенами вакцин).
Моноциты
Повышение уровня моноцитов в крови свидетельствует о повышенной потребности в
этом виде клеток, что может быть после активного воспалительного процесса,
вызвавшего разрушение клеток в тканях (моноциты при этом уходят в ткани для
фагоцитирования разрушенных клеток).
моноциты
гистиоциты
макрофаги
Моноцитоз относительный (без лейкоцитоза) – перенесенное заболевание (чаще
всего, вирусное)
Моноцитоз абсолютный (с лейкоцитозом) – активный процесс, сопровождающийся
повышенным разрушением клеток (аутоиммунное заболевание)
19.
ЭозинофилыЭозинофил - это не клетка крови, а клетка ткани. В периферической крови
она может не появляться совсем, либо появляться в небольшом
количестве. Если эозинофилов в крови больше 5%, то в ткани их
огромное количество. Причиной этого может быть аллергия, гельминтоз,
грибковое поражение, злокачественный процесс.
• При аллергическом процессе количество эозинофилов, как правило,
невелико (не соответствует тяжести процесса), а при глистной инвазии и
грибковом поражении эозинофилия отражает тяжесть заболевания.
Особенно высокая эозинофилия возникает при паразитозах в тех случаях,
когда паразит тесно соприкасается с тканями (трихинеллез, эхинококкоз,
описторхоз) - до 80%.
!!! При эозинофилии более 7-10%, нужно искать глистную инвазию.
• Длительная эозинофилия неблагоприятно сказывается на организме, так
как продуктом дегрануляции эозинофилов являются белки, которые
повреждают здоровые ткани.
• Эозинофильный катионный белок – маркер повреждения тканей при
аллергическом процессе. Используется для оценки тяжести
аллергического процесса и оценки его динамики на фоне терапии.
20. СОЭ
Неспецифический и низкочувствительный маркер воспалительного процесса.В норме, благодаря отрицательно заряженным мембранам, эритроциты
отталкиваются друг от друга.
При воспалительном процессе в плазме появляется много белков острой фазы,
в том числе, СРБ, в связи с чем снижается отрицательный заряд эритроцитов и
усиливается их агрегация – повышается скорость оседания.
Повышение:
• Воспалительные заболевания, в т.ч. неинфекционного генеза (диагностика
обострения при аутоиммунном процессе) – за счет повышения в крови
белков острой фазы
• Инфекционные заболевания – за счет появления иммуноглобулинов
(при вирусном процессе не повышается)
• Онкологические заболевания (повышение СОЭ до 60-80 мм/час без
признаков воспалительного процесса)
• Повреждение тканей (инфаркт миокарда, острый панкреатит, обширная
травма)
21. На СОЭ влияют:
pH плазмы (ацидоз снижает СОЭ, алкалоз повышает)
ионный заряд плазмы
липиды
вязкость крови
наличие антиэритроцитарных антител
число, форма и размер эритроцитов:
анемия ускоряет оседание, однако при выраженной серповидности, сфероцитозе,
анизоцитозе СОЭ может быть низкой (так как форма клеток препятствует образованию
монетных столбиков)
эритроцитоз снижает СОЭ
• СОЭ постепенно повышается с возрастом, примерно на 0,8 мм/ч
каждые 5 лет.
• у беременных СОЭ обычно повышена, начиная с 4-го месяца
беременности, к её концу она достигает пика — 40-50 мм/ч и
возвращается к норме после родов.
22. СРБ
Наиболее специфичный и чувствительный качественный иколичественный лабораторный индикатор воспаления и некроза.
Концентрация СРБ быстро изменяется в ответ на усиление
тяжести воспаления или на его уменьшение - применяется для
мониторинга и контроля эффективности терапии бактериальных
и
вирусных
инфекций,
хронических
воспалительных
заболеваний, онкологических заболеваний.
23. Повышение СРБ
До 10—30 мг/л СРБ повышается при:вирусных инфекциях
метастазировании опухолей
вялотекущих хронических
некоторых системных ревматических заболеваниях.
До 40-100 мг/л (а иногда и до 200 мг/л) СРБ возрастает при:
бактериальных инфекциях
обострении некоторых хронических воспалительных заболеваний
повреждении тканей (хирургические операции, острый инфаркт миокарда).
При эффективной терапии бактериальных инфекций уровень СРБ
снижается уже на следующий день, если нет – необходимо более
эффективное антибактериальное лечение
До 300 мг/л и более СРБ возрастает при:
тяжелых генерализованных инфекциях
ожогах
сепсисе
24. Частные случаи
• При подозрении на сепсис новорожденных:уровень СРБ более 12 мг/л - указание на немедленное начало
противомикробной терапии (у части новорожденных
бактериальная инфекция может и не повышать СРБ).
• Нейтропения:
у пациентов с нейтропенией уровень СРБ более 10 мг/л может
быть единственным объективным указанием на бактериальную
инфекцию.
• Послеоперационные осложнения:
если в течение 4-5 дней после операции СРБ продолжает
оставаться высоким (или увеличивается), это указание на
развитие осложнений (пневмонии, тромбофлебита, раневого
абсцесса).
25. Белковые фракции (электрофорез белков)
Электрофорез белков– способ разделения смеси белков на фракции или индивидуальные белки
Показания для назначения:
- Снижение общего белка ниже 60 г/л, повышение выше 80 г/л, снижение
концентрации альбумина ниже 35 г/л
- Диагностика миеломной болезни:
- выявление моноклонального иммуноглобулина при выраженной
клинической картине
- ранняя диагностика асимптоматической миеломы
- Мониторинг динамики течения онкологических заболеваний и оценка
эффективности иммуносупрессивной терапии
- Диагностика патологических состояний (в комплексе в другими методами
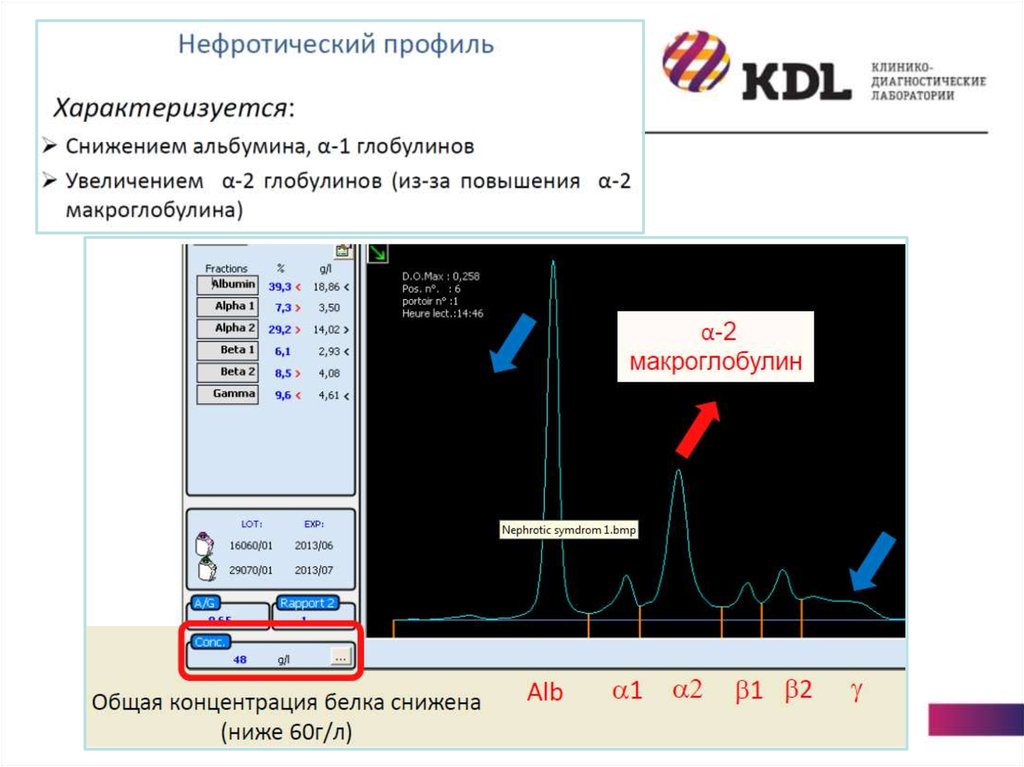
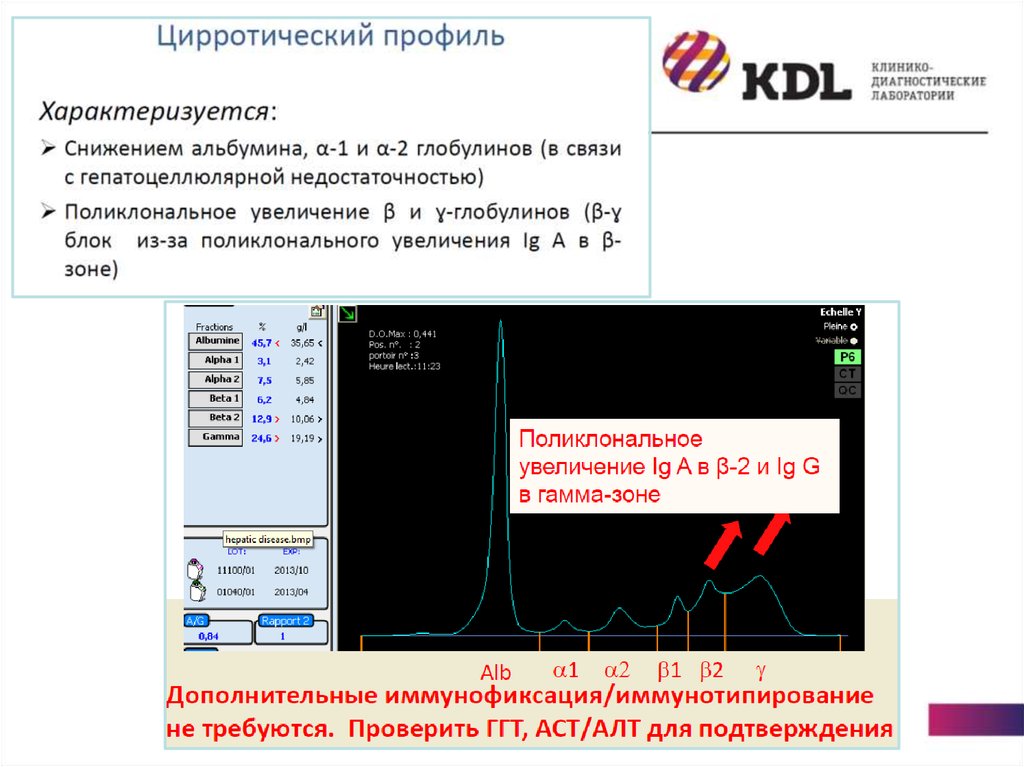
исследования): воспаление острое и хроническое, гепатит, цирроз,
нефротический синдром
26. График
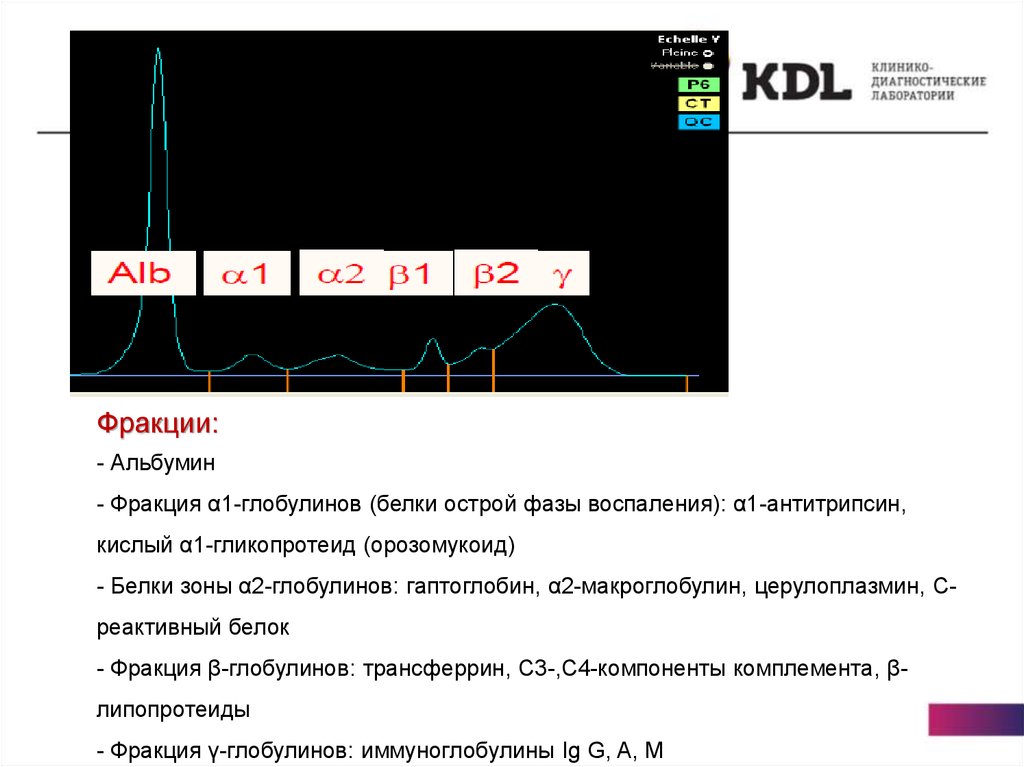
Фракции:- Альбумин
- Фракция α1-глобулинов (белки острой фазы воспаления): α1-антитрипсин,
кислый α1-гликопротеид (орозомукоид)
- Белки зоны α2-глобулинов: гаптоглобин, α2-макроглобулин, церулоплазмин, Среактивный белок
- Фракция β-глобулинов: трансферрин, С3-,С4-компоненты комплемента, βлипопротеиды
- Фракция γ-глобулинов: иммуноглобулины Ig G, A, M
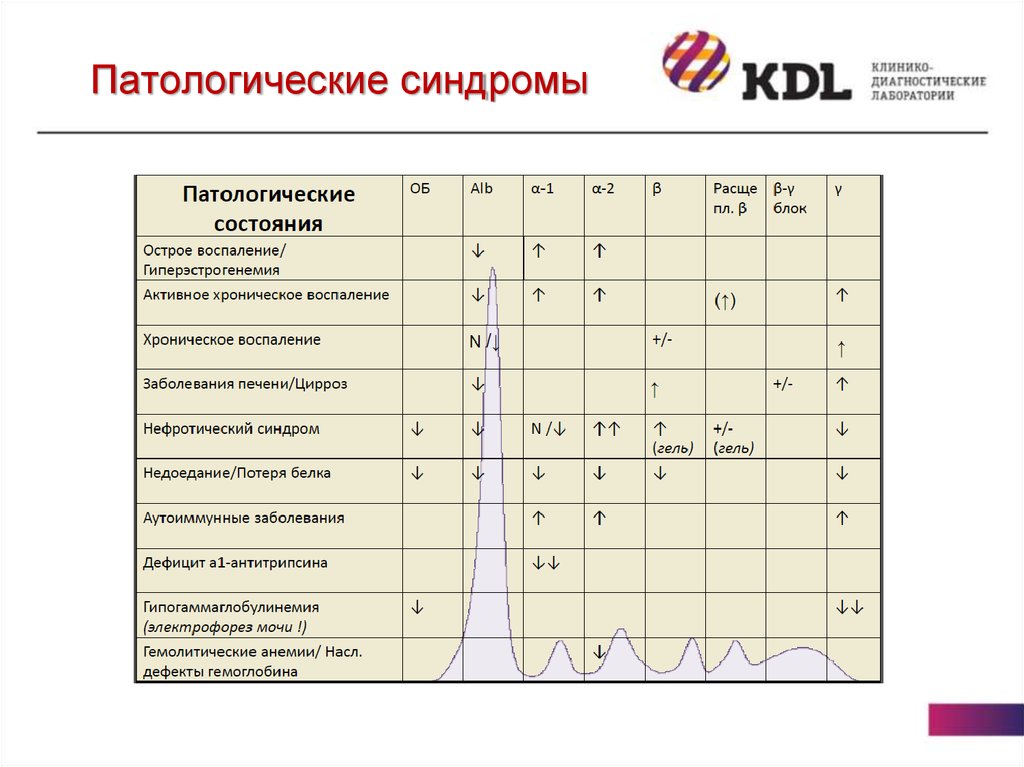
27. Патологические синдромы
28.
29.
30.
31.
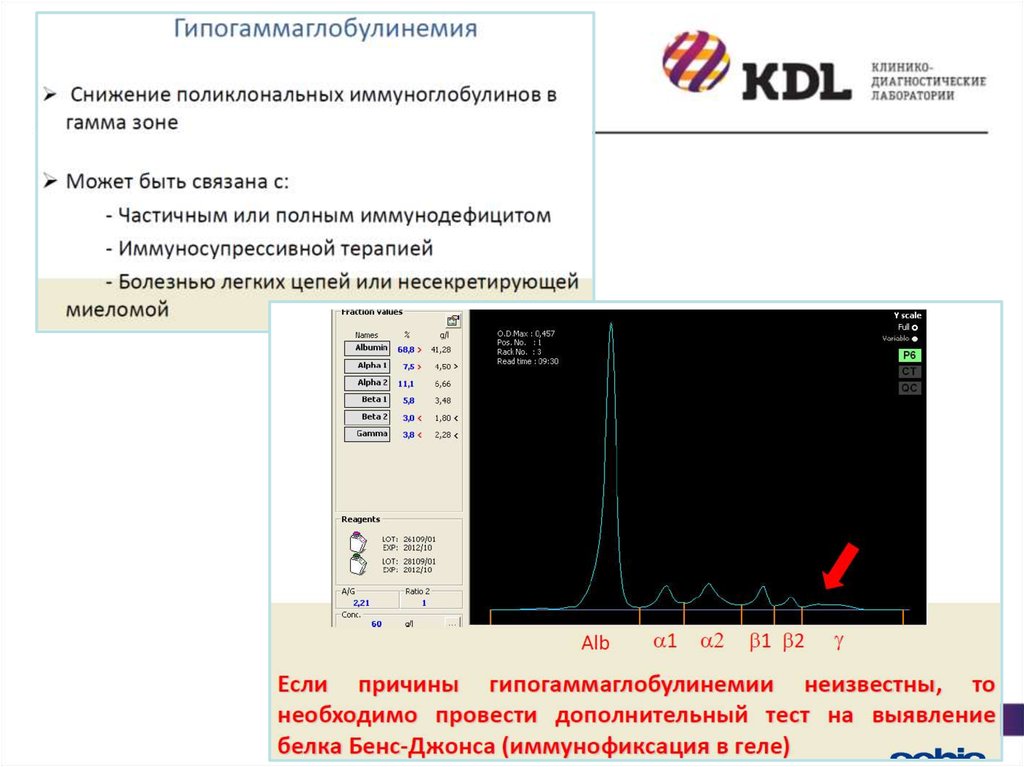
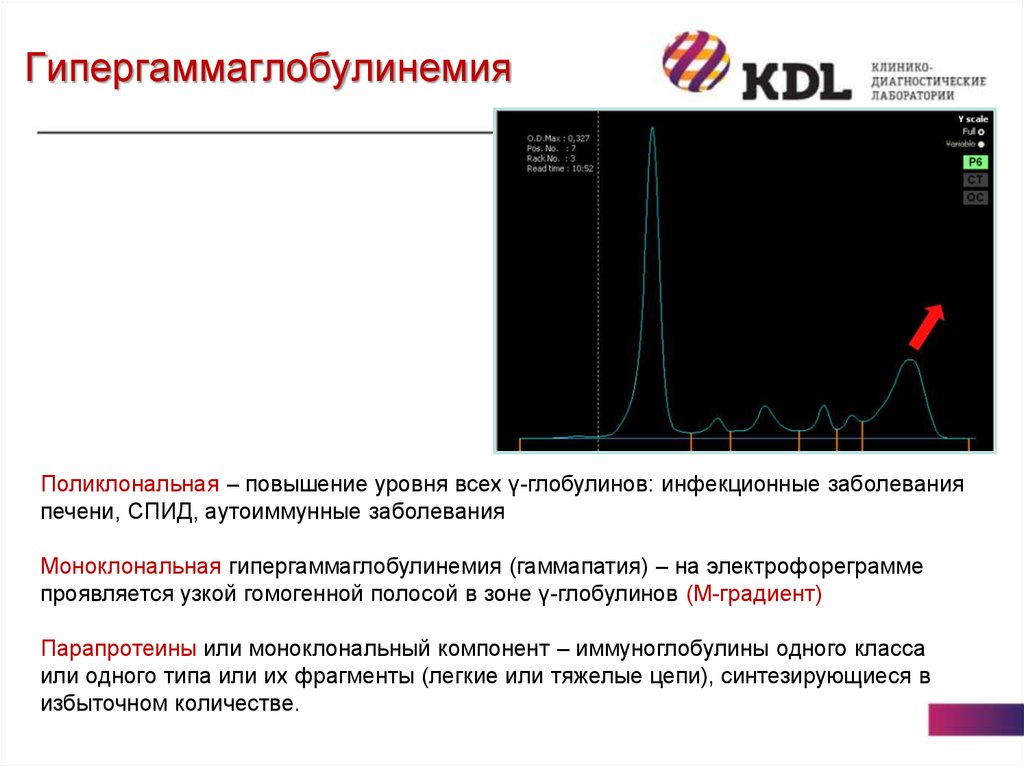
32. Гипергаммаглобулинемия
Поликлональная – повышение уровня всех γ-глобулинов: инфекционные заболеванияпечени, СПИД, аутоиммунные заболевания
Моноклональная гипергаммаглобулинемия (гаммапатия) – на электрофореграмме
проявляется узкой гомогенной полосой в зоне γ-глобулинов (М-градиент)
Парапротеины или моноклональный компонент – иммуноглобулины одного класса
или одного типа или их фрагменты (легкие или тяжелые цепи), синтезирующиеся в
избыточном количестве.
33.
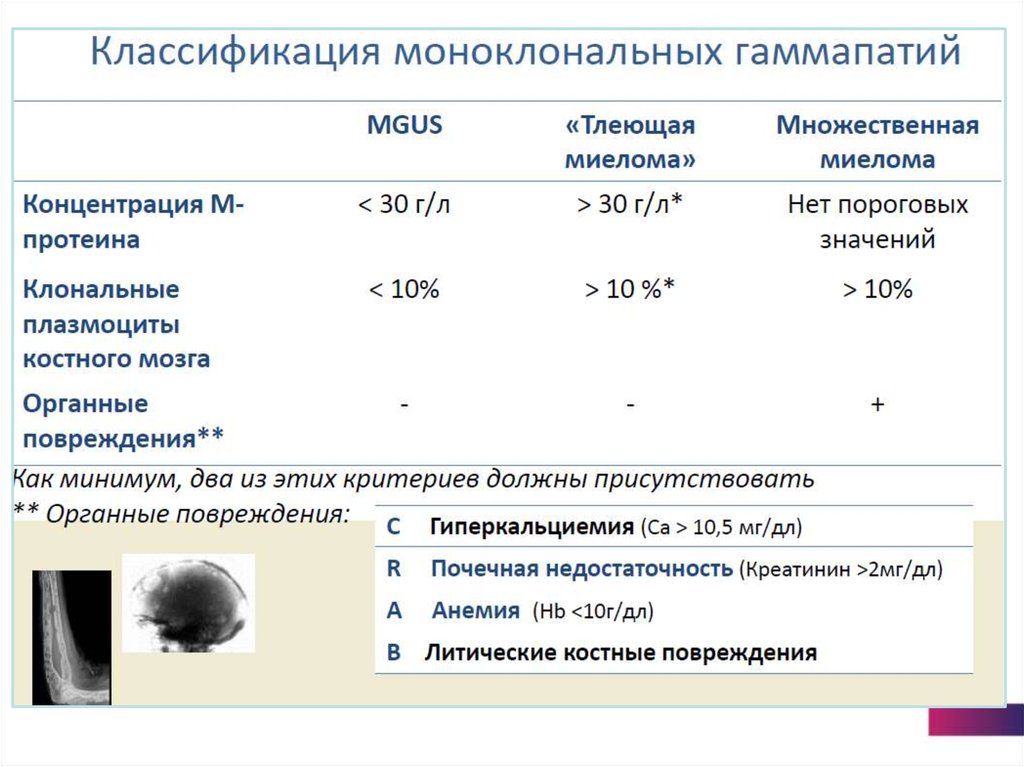
34. Злокачественные гаммапатии:
Множественная миелома:Варианты парапротеинов: целая молекула IgG или IgA или редко IgM, IgD,IgE
1) биклональный тип
- общий белок более 80 г/л (120-130 г/л)
- гиперкальциемия
- иммунный парез нормальных иммуноглобулинов
- моноклональный IgG 20-50 г/л
2) в 20% случаев продуцируются только легкие цепи κ-λ-, которые фильтруются в
почках (в моче электрофорезом обнаруживают белок Бенс-Джонса). Общий белок
сыворотки понижен.
Болезнь Вальденстрема: моноклональный IgM повышен до 10-40г/л
Неходжкинская лимфома
Болезнь тяжелых цепей
Неспецифические моноклональные гаммапатии:
- хронический лимфолейкоз
- первичный и вторичный иммунодефицит
- вирусные инфекции (ВИЧ, ЦМВ)
- амилоидоз
- возможно у пожилых людей, протекает бессимптомно
Асимптомные гаммапатии: «Тлеющая» миелома (TM), MGUS – моноклональные
гаммапатии неопределенного значения.
35.
36.
37.
38.
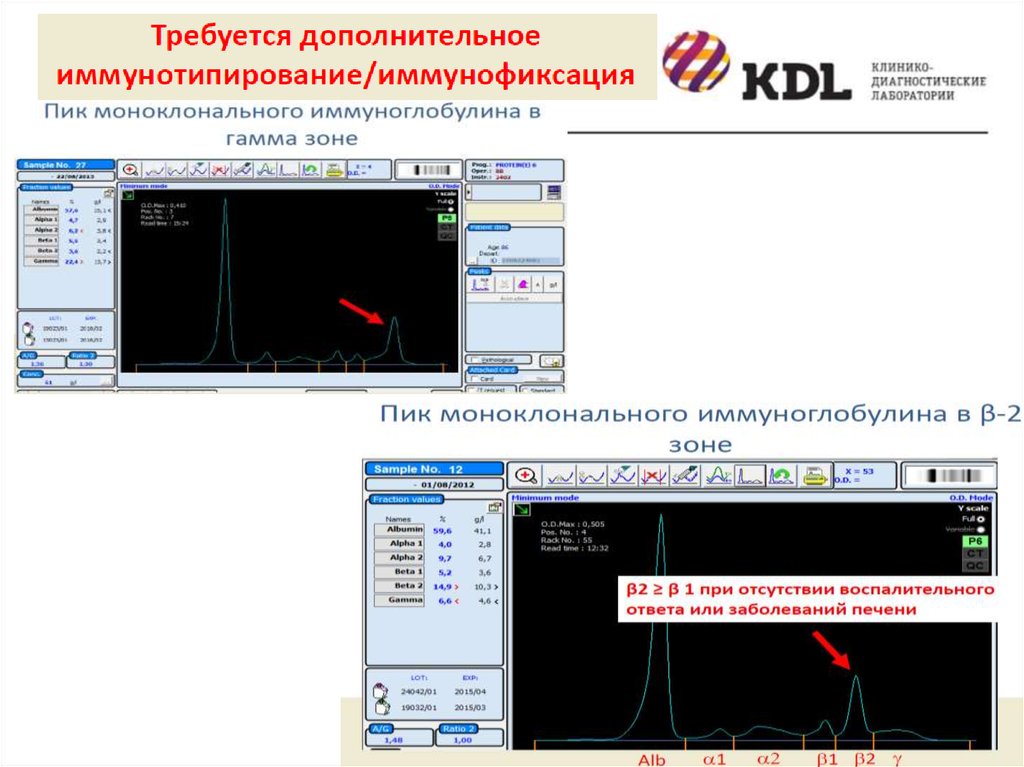
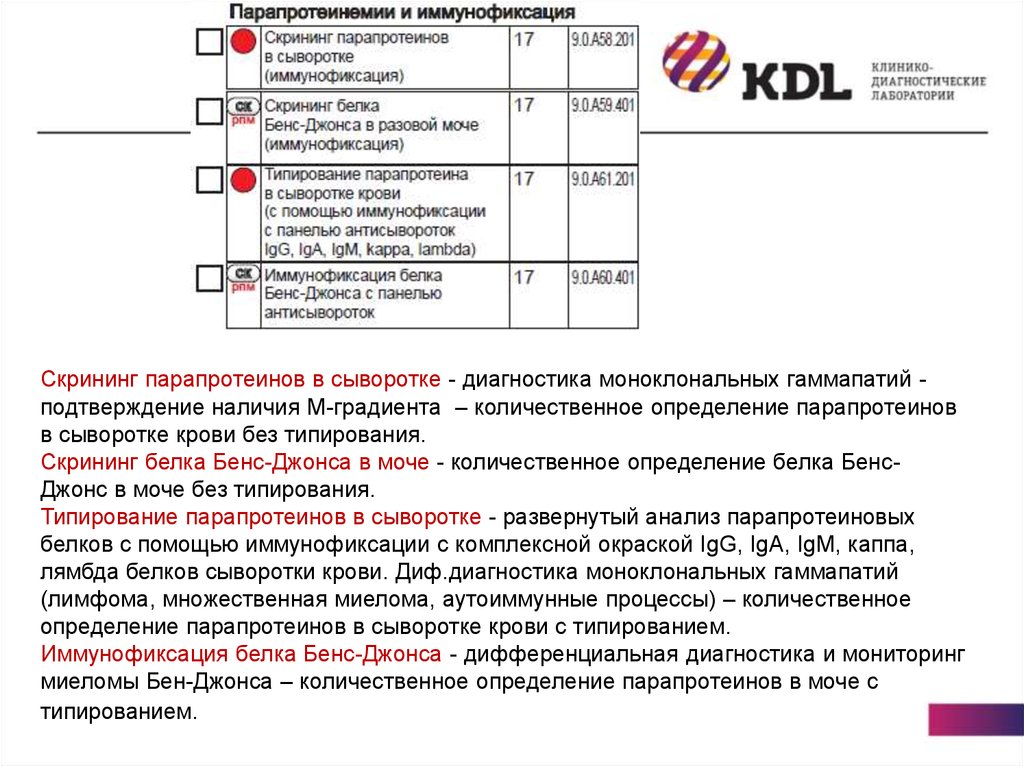
Скрининг парапротеинов в сыворотке - диагностика моноклональных гаммапатий подтверждение наличия М-градиента – количественное определение парапротеиновв сыворотке крови без типирования.
Скрининг белка Бенс-Джонса в моче - количественное определение белка БенсДжонс в моче без типирования.
Типирование парапротеинов в сыворотке - развернутый анализ парапротеиновых
белков с помощью иммунофиксации с комплексной окраской IgG, IgA, IgM, каппа,
лямбда белков сыворотки крови. Диф.диагностика моноклональных гаммапатий
(лимфома, множественная миелома, аутоиммунные процессы) – количественное
определение парапротеинов в сыворотке крови с типированием.
Иммунофиксация белка Бенс-Джонса - дифференциальная диагностика и мониторинг
миеломы Бен-Джонса – количественное определение парапротеинов в моче с
типированием.



























 medicine
medicine








