Similar presentations:
ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК. Классификация. Возможности нефропротекции в додиализный период
1. ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК. Классификация. Возможности нефропротекции в додиализный период
2. Определение ХПН
3. Хроническая почечная недостаточность (ХПН) - это нарушение гомеостаза, вызванное необратимым снижением массы действующих нефронов (МДН) по
Хроническая почечная недостаточность(ХПН) - это нарушение гомеостаза,
вызванное необратимым снижением
массы действующих нефронов (МДН)
почек. Возникает она при всех
прогрессирующих заболеваниях почек и
проявляется многосимптомным
комплексом, отражающим участие в этом
процессе практически всех органов и
систем больного.
4. Определение ХБП, стадии ХБП
1.Определение ХБПХроническая болезнь почек (ХБП) определяется как
1.Повреждение почек продолжительностью > 3 мес, которое
проявляется в виде структурных или функциональных нарушений
деятельности органа со снижением или без снижения СКФ;
или
2. Снижение СКФ менее 60 мл/мин/1,73 м2 в течение трех и более
месяцев, вне зависимости от наличия или отсутствии других признаков
повреждения почек.
Классификация хронической болезни почек (NKF-K/DOQI, USA)
(Стадии ХБП определяются по уровню СКФ по формуле Кокрофта Голта или
MDRD)
Стадия ХБП
CКФ (мл/мин/1,73
м2) -*
Характеристика
I
Поражение
почек
повышенной СКФ
II
Повреждение почек с умеренным снижением
СКФ
60-89
III
Средняя степень снижения СКФ
30-59
IV
Выраженная степень снижения СКФ
15-29
Почечная недостаточность
< 15
или
заместительная
почечная терапия
V
с
нормальной
или
> 90
5. Этиология ХПН
6.
Основные причины ХПН1.
2.
3.
4.
5.
6.
7.
8.
9.
Хронический гломерулонефрит
Сахарный диабет
Артериальная гипертензия
Хр. обструктивные нефропатии
Лекарственные поражения почек
Хр. инфекции мочевых путей
Поликистоз почек
Туберкулез почек
Наследственные и врожденные нефропатии
Все большее значение в связи со старением
населения приобретает - ангиогенный
нефросклероз (гипертонический,
атеросклеротический)
7. Распространенность ХПН
8. Распространенность ХПН
• Распространенность ХПН колеблется в различных странах от100 до 150 на 1 млн населения.
• Частота в зависимости от возраста:
- от 4 до 10 случаев на 1 млн у детей;
- до 1200 случаев на 1млн у лиц старше 70 лет
• Популяция больных ХПН увеличивается на 3-6% в год в связи:
- увеличением средней продолжительности жизни
населения;
- с улучшением выявляемости ХПН;
- повышением продолжительности жизни на ЗПТ;
- увеличением числа больных сахарным диабетом
9. Распространенность ХБП по стадиям течения (2000 г США)
• Стадия 5 (СКФ <15мл/мин) –• Стадия 4 (СКФ 15-29 мл/мин) –
400 000 больных
300 000 больных
• Стадия 3 (СКФ 30-59 мл/мин) – 7 400 000 больных
• Стадия 2 (СКФ 60-90 мл/мин) – 5 700 000 больных
• Стадия 1 (СКФ >90 мл/мин) – 5 600 000 больных
Corech et al. AJKD 41:1-12. 2003
10. Морфология ХПН
• Несмотря на различия в этиологическихфакторах, приводящих к развитию ХПН,
морфологические изменения почек при
далеко зашедшей ХПН достаточно однотипны
и характеризуются гломерулосклерозом,
тубуло-интерстициальным фиброзом,
склерозом внутрипочечных артерий и
артериол, гипертрофией сохранившихся
нефронов. Морфологическая специфика
исходного поражения почек при этом
утрачивается.
11. Нефросклероз
12. Деятельность почек обеспечивает: 1) сохранение объемов жидкостных сред организма и поддержание в них адекватного количества ионов и осмот
Деятельность почек обеспечивает:1) сохранение объемов жидкостных сред
организма и поддержание в них адекватного
количества ионов и осмотически активных
веществ;
2) сохранение кислотно-щелочного равновесия;
3) экскрецию эндогенных метаболитов и экзогенно
вводимых веществ;
4) синтез ряда биологически активных веществ
(ренин, простагландины, активные метаболиты
витамина D3, натрийуретический пептид,
эритропоэтин и др);
5) метаболизм белков, липидов, углеводов.
13. Факторы, влияющие на прогрессирование ХПН
Основные:а) воспалительные, прежде всего
б) неиммунные
Они зависят от:
Основного заболевания;
Системной и внутриклубочковой гипертензии;
Белковая нагрузка с пищей;
Вторичный гиперпаратиреоз;
Дислипидемия;
Протеинурия;
иммунные
14. НЕИММУННЫЕ ФАКТОРЫ ПРОГРЕССИРОВАНИЯ
• Системная гипертензия• Внутриклубочковая гипертензия
• Протеинурия
• Генетическое предрасположение
• Ишемия почки
• Дислипидемия
• Курение
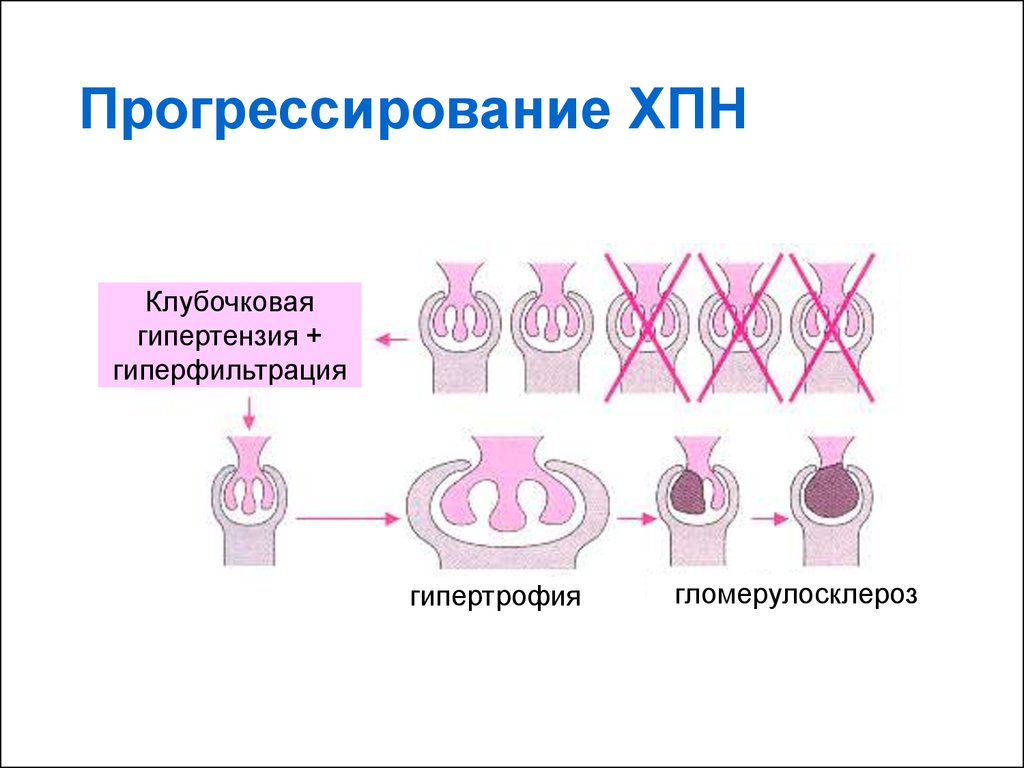
15.
Прогрессирование ХПНКлубочковая
гипертензия +
гиперфильтрация
гипертрофия
гломерулосклероз
16. ВЛИЯНИЕ ГИПЕРТЕНЗИИ НА ПРОГРЕССИРОВАНИЕ
ИсследованиеPerry H. et al.,
1995
Parving H. et al.,
1993
MRFIT,1996
(Multiple Risk Factors
Intervention Trail)
AIPRI, 1996
(Angiotensin converting
enzime Inhibition in
Progressing Renal
Insufficiency)
Количество
больных
Дизайн
10000 б-ных АГ снижение АДсист на 20 мм.рт.ст.
предупредило за 14 лет развитие ХПН
у 70% б-ных
диабет I типа
на фоне поддержания в течение 6 лет
АД~130/85 мм.рт.ст. замедление
падения СКФ с 0,94 до 0,1 мл/мин/мес
332000
б-ных АГ
риск развития ХПН при АДсист 210
мм.рт.ст. был в 22 раза выше, чем при
АД 120 мм.рт.ст.
беназеприл
или плацебо
лечение в течение 11 лет позволило
отсрочить диализ в среднем на 4 г.,
при ПУ < 1-3 г/сут – на 5 лет,
при ПУ > 3,0 г/сут – на 1 год.
17. Влияние высокобелковой диеты на функцию почек
1. Развитие внутриклубочковойгипертензии и гиперфильтрации
2. Развитие дислипопротеинемии
3. Увеличение фильтрационной нагрузки
белком
4. Повышение активности тканевых
факторов роста
18. МЕХАНИЗМ ПОВРЕЖДАЮЩЕГО ДЕЙСТВИЯ ДИСЛИПИДЕМИИ
• Отложение липидов (ЛНП, апо В) и стимуляцияобразования коллагена IV типа в ткани почек
• Окисление мезангиальными клетками ЛНП
стимулирует пролиферацию мезангия
• Симвастатин уменьшает в крови больных СД
концентрацию СРБ и фибриногена
(Коваль Д., Маньковский Б.,
Укр. кардиолог. журнал, 2002, №3, 90-3)
19. Клиническая картина ХПН
20. Поражения органов при ХПН
• Поражение центральной и периферическойнервной системы:
1. психозы
2. периферическая нейропатия
3. поражение вегетативной нервной системы
4. диализная энцефалопатия
5. дизэквилибриум синдром
• Поражение сердечно-сосудистой системы:
– кардиомиопатия и застойная сердечная недостаточность
– перикардит
– гипертония
• Поражение легких
21. Поражения органов при ХПН
• Поражение системы кроветворения:– анемия
– кровоточивость и нарушение коагуляции
• Поражение пищеварительной системы
• Метаболические и эндокринные нарушения:
- нарушение углеводного обмена
- нарушение липидного обмена
- нарушение азотистого обмена
- нарушение метаболизма пептидных гормонов
- сексуальная дисфункция
• Поражение кожи и придатков
• Нарушение водно-электролитного и
кислотно-основного обмена
22. Поражения органов при ХПН
• Поражение костно-мышечной системы и суставов:–
–
–
–
ренальная остеодистрофия
уремическая миопатия
моно- и полиартриты
периартрит
• Поражение иммунной системы:
– нарушение гуморального иммунитета
– нарушение клеточного иммунитета
23. Основные факторы нарушения питания при ХПН (1)
• Анорексия:органическая – снижение вкусовых ощущений;
замедление перистальтики;
дефицит микроэлементов (цинк,
железо и др.)
психологическая – депрессия;
непереносимость бессолевой
пищи
24. Основные факторы нарушения питания при ХПН (2)
• Гиперкатаболизм.- Комплекс нарушений, обусловленный использованием тканевых
белков (прежде всего мышечных) для покрытия высоких
энергозатрат (при инфекциях, декомпенсированном СД,
недостаточной энергетической ценности пищи и т.д.)
- Характеризуется быстрой потерей веса, ростом мочевины,
гиперкалиемией.
- Дефицит незаменимых аминокислот:
- Недостаточное поступление с пищей (анорексия,
недостаточность белковой квоты)
- Синдром нарушенного всасывания (уремический гастрит,
дисбактериоз, хр.панкреатит, системные заболевания –
например амилоидоз)
25. Спонтанное потребление белка при ХПН
Потребление энергииПотребление белка
КФ 60 ml/min
30 ml/min
26. Течение ХПН
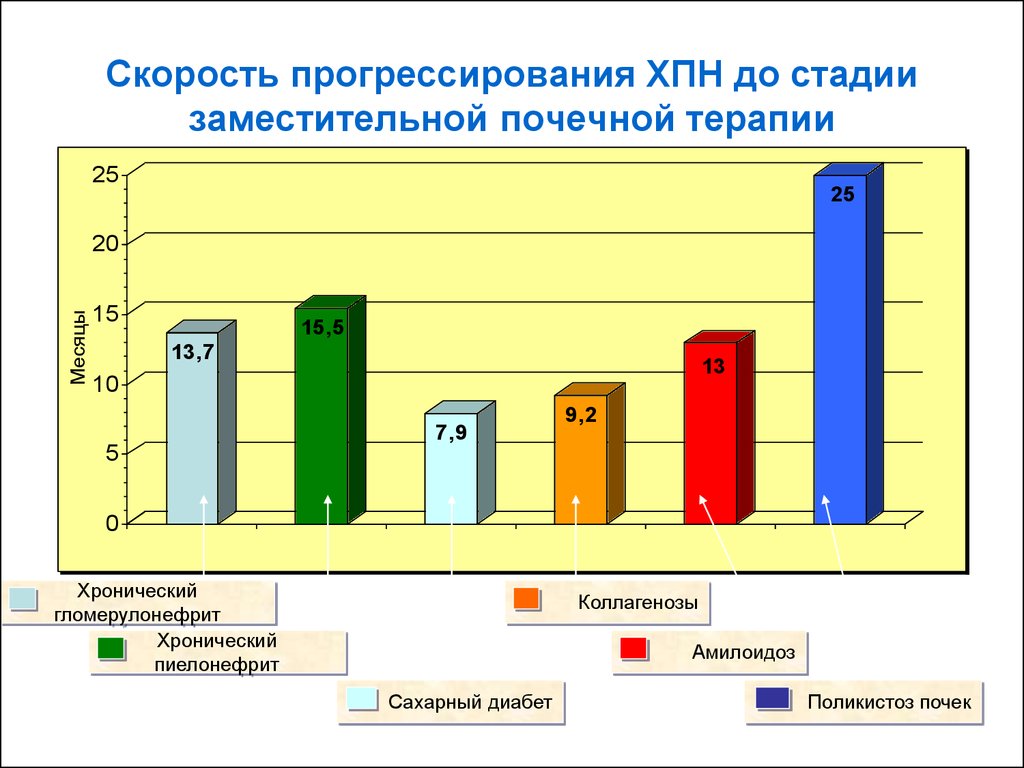
27. Естественное течение ХПН
Сахарный диабет – 15 мес.
Хр. нефрит – 24 мес.
Хр. пиелонефрит – от 20 до 40 мес.
Амилоидоз – 18 мес.
Поликистоз почек – 25-35 мес.
28. Скорость прогрессирования ХПН до стадии заместительной почечной терапии
2525
Месяцы
20
15
15,5
13,7
13
10
7,9
9,2
5
0
Хронический
гломерулонефрит
Хронический
пиелонефрит
Коллагенозы
Амилоидоз
Сахарный диабет
Поликистоз почек
29. Диагностика ХПН
30. Диагностика ХПН
• Клиника• Методы визуализации почки – уменьшение
размеров;
• Лабораторные методы: удельный вес мочи,
повышение уровня креатинина, мочевины,
анемия, СахР нарушения
• Расчетные методы: расчет СКФ – по
клиренсу эндогенного креатинина;
по формуле Кокрофта-Голда или MDRD
31. Формула Кокрофта-Голда
(140-возраст) х вес (кг)х88• СКФ =
72 х креатинин плазмы (мг/дл)
Примечание:
А) вычисленный показатель меньше на 15% для
женщин
Б) меньше на 20% при параплегии и на 40% при
тетраплегии
32. Общие принципы лечения ХПН
33. Цели лечения больных с предиализной ХПН
• Замедление прогрессирования• Предупреждение развития
сопутствующих заболеваний
• Подготовка больных к заместительной
почечной терапии
34. Задачи лечения ХПН
Мониторирование нутритивного статуса
Контроль гипертензии
Поддержание КЩР
Коррекциия Са*Р баланса
Лечение анемии
Лечение дислипидемии
35. Лечение ХПН на додиализном периоде
• Если необходимо – подавление активностизаболевания приведшего к ХПН
• Воздействие на неиммунные механизмы
прогрессирования:
–
–
–
–
–
Диета с ограничением белка
Гипотензивная терапия, ингибиторы АПФ
Коррекция гиперлипидемии
Коррекция анемии
Подготовка к заместительной почечной терапии
36. МАЛОБЕЛКОВАЯ ДИЕТА В НЕФРОПРОТЕКЦИИ
•При ре-анализе результатов исследования MDRD(Modification of Diet in Renal Disease) оказалось, что
ограничение потребления белков на 0,2 г /кг /сутки
приводило к замедлению темпа падения СКФ на 29%, что
сопровождалось увеличением почечной выживаемости на
41%.
Levey A.S., Adler S., Caggiula A.W. et al.
Am J. Kidney Dis. 1996; 27: 652 - 63
Рекомендуется ограничение содержания белка в диете
(до 0.6 г /кг/сутки), при соблюдении необходимого
количества незаменимых аминокислот и достаточной
калорийности пищи (30-35 ккал/кг), регулярный контроль
нутритивного статуса, пищевых дневников, консультации
диетолога
NKF K/DOQI 2000
37. Малобелковая диета при ХПН
• Необходимое количество калорий:- Взрослым 30-35 ккал/кг/сут
- Детям:
- 1-3 лет 102 ккал/кг/сут
- 4-10 лет 90-70 ккал/кг/сут
- 11-18 лет 40-55 ккал/кг/сут
• Достаточное количество незаменимых аминокислот:
50 % белок высокой биологической ценности
- Консервативная стадия ХПН:
Суточное количество белка 0.6 – 0.5 г/кг/сут – МБД
0.3-0.4 г/кг/сут – строгая МБД
«Кетодиета» - строгая МБД + незаменимые кетокислоты,
иногда употребляют этот термин для МБД + кетокислоты
- У больных на диализе 1.2 г/кг/сут
38. Предостережения при применении малобелковой диеты
• Риск развития синдрома недостаточногопитания и БЭН
– Анорексия
– Потеря белка с мочой
– Нарушение всасывания, диаррея
• Отказ больного от подобной диеты:
– В связи с трудностями выполнения
– Снижением качества жизни
– Ятрогенные факторы
39. Рекомендации Почечной Группы Кокрановского сотрудничества по МБД
МБД И ПРОГРЕССИРОВАНИЕ ХПНАнализ большого числа публикаций позволил установить:
• больные с ХПН на свободной диете вследствие спонтанного
снижения аппетита потребляют белка меньше ожидаемого
количества
• при резком ограничении белка больные, как правило, не
придерживаются этих рекомендаций
• кооперативность (compliance) больных достигается при
содержании белка не менее 0,6 г/кг/массы тела
• влияние МБД на прогрессирование ХПН сравнительно не
велико и замедляет снижение СКФ на 0,53 мл/мин/год
• применение МБД безопасно и не индуцирует
гипоальбуминемию или других признаков malnutrition
(В. Kasiske et al., 1998)
40. МБД И ПРОГРЕССИРОВАНИЕ ХПН
Малобелковая диета при ХПНТаким образом малобелковая диета приводит к:
• Подавлению деградации собственных тканевых белков
• Стимуляция синтеза белков
• Снижение выраженности уремических симптомов;
• Улучшению почечной остеодистрофии;
• Замедлению скорости прогрессирования ХПН;
• Снижению протеинурии;
• Снижению концентрации алюминий фосфат-связывающих
агентов;
• Положительному эффекту на нарушенный метаболизм углеводов;
• Возможность варьировать различными источниками белка;
• Больше возможностей составления диеты по вкусу пациента.
41. Малобелковая диета при ХПН
Лечение больных ХПН на стадии ЗПТ• Выбор заместительной почечной терапии –
гемодиализ, перитонеальный диализ,
трансплантация
• Борьба с осложнениями ХПН – прежде всего
инфекционными
• Лечение осложнений диализной терапии
• Коррекция АД (учитывать гиперволемический
характер гипертензии)
• Диетотерапия с учетом нутритивного статуса –
повышенное количество белка, незаменимых
аминокислот, калорий
• Симптоматическая терапия
42. Лечение больных ХПН на стадии ЗПТ
43.
Факторы, влияющие на лечениехронической почечной недостаточности
на стадии заместительной терапии
Доза гемодиализа
Качество диализа
Железо
Потери крови, в том числе ятрогенные
Воспаление
БЭН - малнутришн
44. Факторы, влияющие на лечение хронической почечной недостаточности на стадии заместительной терапии
Белково-энергетическаянедостаточность
(БЭН, рrotein-caloric malnutrition)
-
это
состояние,
когда
объективные потребности
в белке и/или энергии не
могут быть обеспечены
диетой.
45. Белково-энергетическая недостаточность (БЭН, рrotein-caloric malnutrition)
Клинические признаки БЭН (ВОЗ)чрезмерное выступание костей скелета
потеря кожной эластичности
тонкие, редкие, легко выдёргиваемые волосы
низкая масса тела по отношению к росту
чешуйчатый дерматит
депигментация кожи и волосяного покрова
отёки
мышечная слабость
снижение умственной и физической
работоспособности
46. Клинические признаки БЭН (ВОЗ)
Проблема БЭН у пациентов с ХПН• Частота белково-энергетической
недостаточности (БЭН) у пациентов с
терминальной ХПН ~ 50 - 70%;
• БЭН увеличивает смертность пациентов с
терминальной ХПН;
• БЭН значительно снижает качество жизни этих
пациентов;
• Требуется сохранить баланс между
назначением МБД и профилактикой БЭН
47. Проблема БЭН у пациентов с ХПН
Основные принципы питаниядиализных больных
• Больше энергетическая ценность пищи
• Больше белка, незаменимых аминокислот
Меньше жидкости
Меньше соли
Меньше калия
Меньше фосфора
48. Основные принципы питания диализных больных
КЕТОСТЕРИЛНаиболее важные показания
• Белково-энергетическая
недостаточность у пациентов с ХПН
• Профилактика и лечение нарушений у
взрослых и детей от 3 лет, вызванных
измененным или недостаточным
белковым метаболизмом при
хронической почечной недостаточности
49. КЕТОСТЕРИЛ Наиболее важные показания
КЕТОСТЕРИЛОсновные свойства и
преимущества
• уменьшение симптомов
• содержит все
уремии
незаменимые
• сохранение и коррекция
кето/аминокислоты в
нутритивного статуса
оптимальном
• уменьшение
соотношении
метаболических
нарушений при ХПН
• кетокислоты не
(фосфорно-кальциевого,
содержат аминогруппу,
липидного и углеводного
обмена)
при превращении в
аминокислоты
• замедление
захватывают азот
прогрессирования ХПН
мочевины, снижая
при сочетании с
уровень мочевины крови
малобелковой диетой
• поддержание
50. КЕТОСТЕРИЛ Основные свойства и преимущества
• уменьшение симптомов• содержит все
уремии
незаменимые
• сохранение и коррекция
кето/аминокислоты в
нутритивного статуса
оптимальном
• уменьшение
соотношении
метаболических
нарушений при ХПН
• кетокислоты не
(фосфорно-кальциевого,
содержат аминогруппу,
липидного и углеводного
обмена)
при превращении в
аминокислоты
• замедление
захватывают азот
прогрессирования ХПН
мочевины, снижая
при сочетании с
уровень мочевины крови
малобелковой диетой
• поддержание
51. КЕТОСТЕРИЛ Основные свойства и преимущества
Основные приказы, методическиерекомендации МЗ и СР РФ (2)
4. Приказ МЗ и СР №772 от 1.12.2005 "Об
утверждении стандарта медицинской
помощи больным диабетической
нефропатией» Стандарт мед помощи
утвержден как для взрослых, так и для детей
при оказании стационарной помощи
5.
"Федеральное руководство по
использованию лекарственных
средств" IX выпуск 2008 г,
раздел 12.14.2 «Лечение хронической
52. Основные приказы, методические рекомендации МЗ и СР РФ (2)
Кетостерил® - оптимальный комплекс всехнезаменимых кето/аминокислот для лечения
симптомов хронической почечной недостаточности
и сохранения нутритивного статуса
53.
Кетостерил®1 покрытая оболочкой таблетка содержит:
67 мг
101 мг
68 мг
86 мг
59 мг
-кетоаналог изолейцина, кальциевая соль
-кетоаналог лейцина, кальциевая соль
-кетоаналог фенилаланина, кальциевая соль
-кетоаналог валина, кальциевая соль
-гидрокси-аналог метионина, кальциевая соль
105 мг
53 мг
23 мг
38 мг
30 мг
лизина ацетат
треонин
триптофан
гистидин
тирозин
50 мг
кальций
Общий азот: 36 мг
54.
Ketosteril ® – состав аминокислотНезаменимые
Аминокислоты
Заменимые
аминокислоты
гистидин
изолейцин
лейцин
лизин
метионин
фенилаланин
треонин
триптофан
валин
аланин
аспарагиновая кислота
аспарагин
глутаминовая кислота
серин
Аминокислоты, представленные в виде кетоаналогов
Условно-заменимые
аминокислоты
аргинин
цистеин
глутамин
глицин
пролин
тирозин
55.
Преимущество кетокислот !NH2
56.
Способ применения и дозы*0,1 г/кг/ день
( 1 таблетка/ 5-6 кг / день)
Кетостерил применяется в предиализном
периоде при соблюдении МБД**
Кетостерил применяется на диализе при
высокобелковой диете
* Рекомендации Международного Консультативного Совета
по применению кетокислот (24.09.2003, Рим)
** МБД (Малобелковая Диета): 0,6 г белка / кг / день
57.
Кетокислоты:Стимулируют синтез белка
Поддерживают азотистый баланс
Ингибируют распад белка
Снижают выделение белка с мочой
Разветвленные АК (изолейцин, лейцин, валин более 42%) в
составе Кетостерила оказывают меньшее влияние на
клубочковую фильтрацию, чем другие АК.
58.
Прогрессирование ХПНГиперфильтрация
Высокое поступление белка
(аминокислот)
Повышение клубочковой
фильтрации
Гибель нефронов
= снижение клубочковой фильтрации
Раннее начало МБД
+ назначение
Кетоаналогов АК
59.
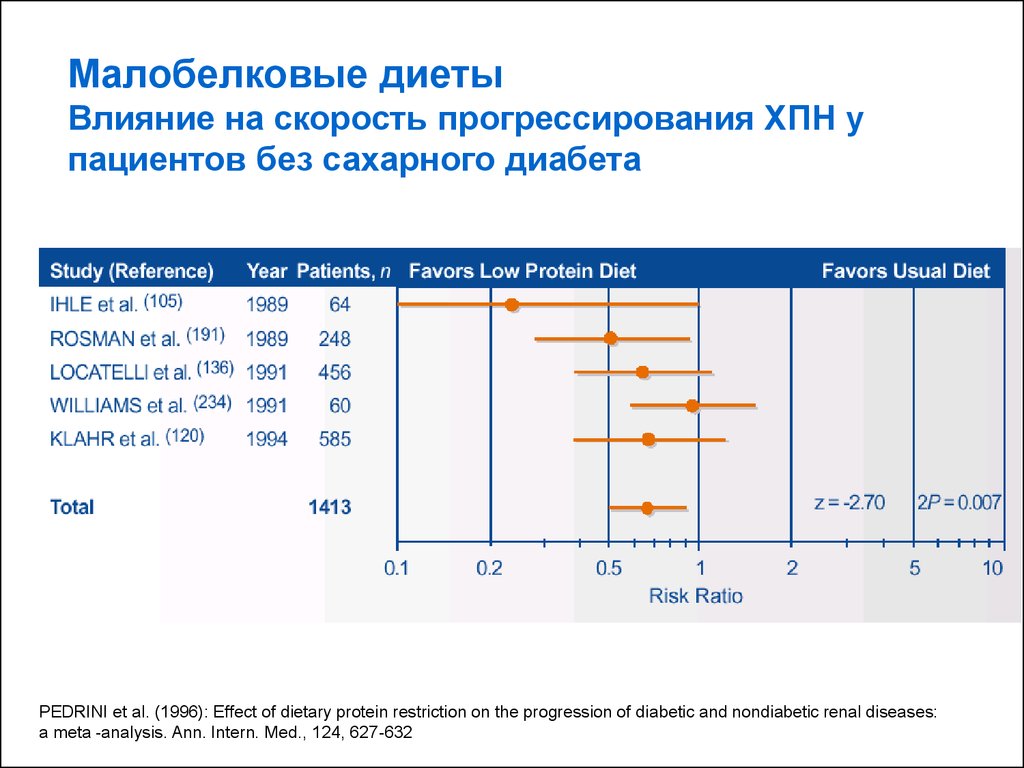
Малобелковые диетыВлияние на скорость прогрессирования ХПН у
пациентов без сахарного диабета
PEDRINI et al. (1996): Effect of dietary protein restriction on the progression of diabetic and nondiabetic renal diseases:
a meta -analysis. Ann. Intern. Med., 124, 627-632
60.
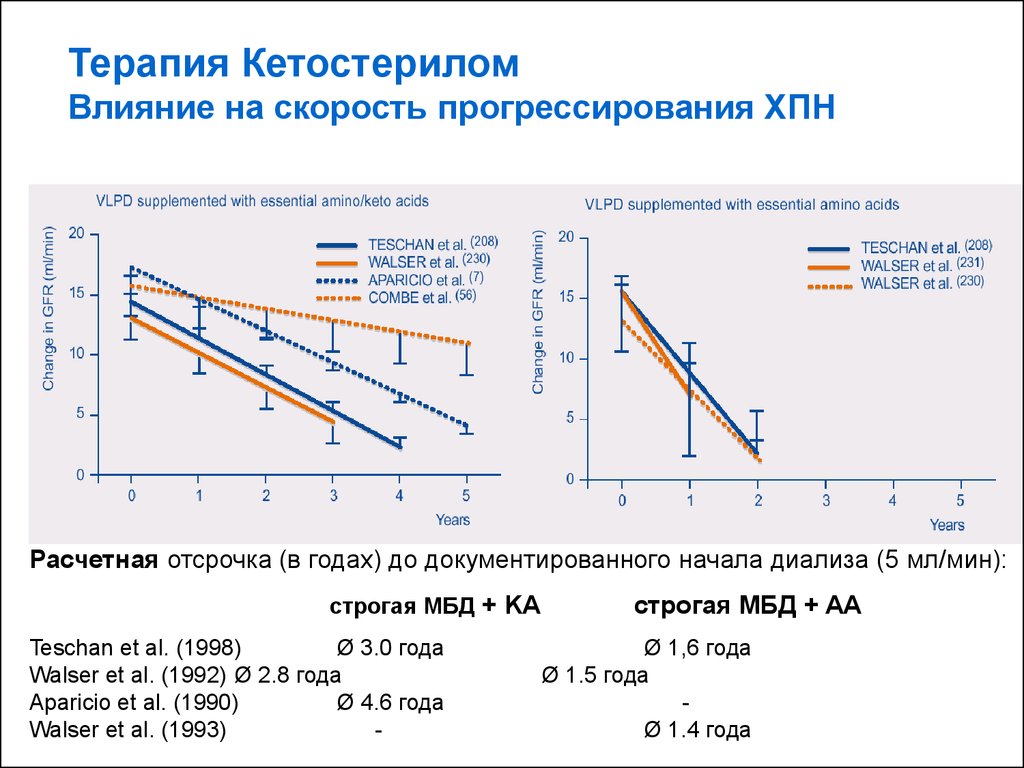
Терапия КетостериломВлияние на скорость прогрессирования ХПН
Расчетная отсрочка (в годах) до документированного начала диализа (5 мл/мин):
строгая МБД + KA
Teschan et al. (1998)
Ø 3.0 года
Walser et al. (1992) Ø 2.8 года
Aparicio et al. (1990)
Ø 4.6 года
Walser et al. (1993)
-
строгая МБД + AA
Ø 1,6 года
Ø 1.5 года
Ø 1.4 года
61.
Teplan, V., Schück, O., Votruba, M., Poledne, R.,Kazdová, L., Skibová, J., Malý, J.
Метаболические эффекты применения препаратов
кетокислот и аминокислот у пациентов с ХПН,
получающих МБД и рекомбинантный человеческий
эритропоэтин – рандомизированное
контролируемое исследование.
Wien.Klin.Wochenschr., 2001, 113/17-18, s. 661 - 669
62.
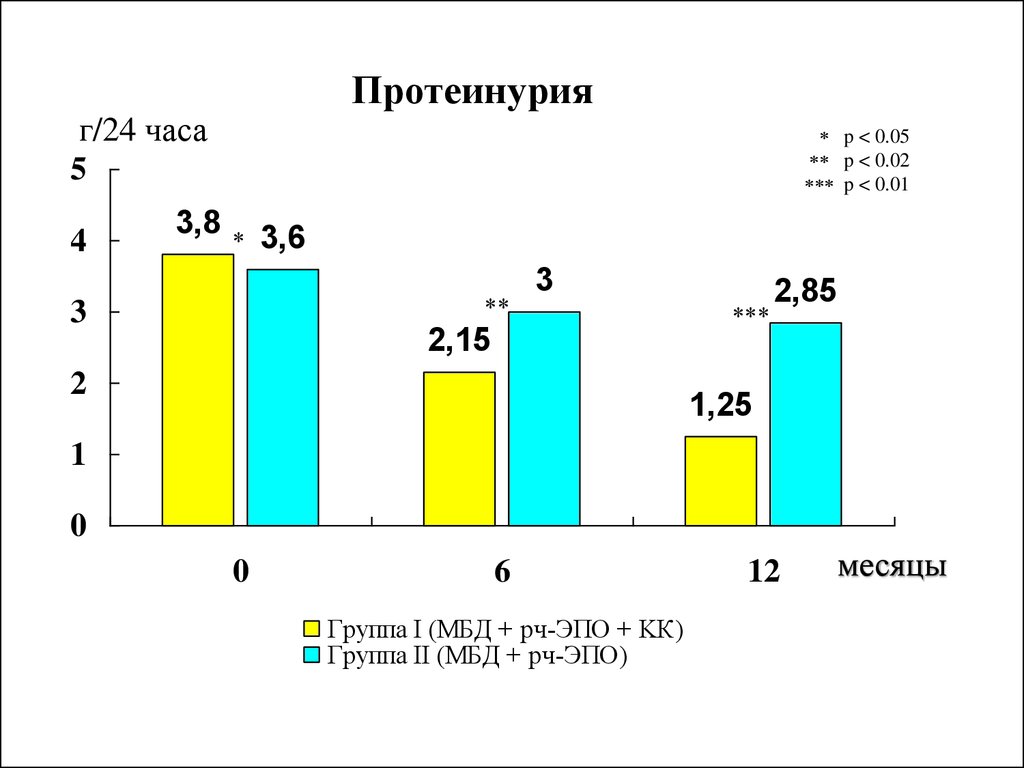
Протеинурияг/24 часа
5
4
3,8
* p < 0.05
** p < 0.02
*** p < 0.01
*
3,6
**
3
3
***
2,85
2,15
2
1,25
1
0
0
6
Группа I (МБД + рч-ЭПO + KК)
Группа II (МБД + рч-ЭПО)
12
месяцы
63.
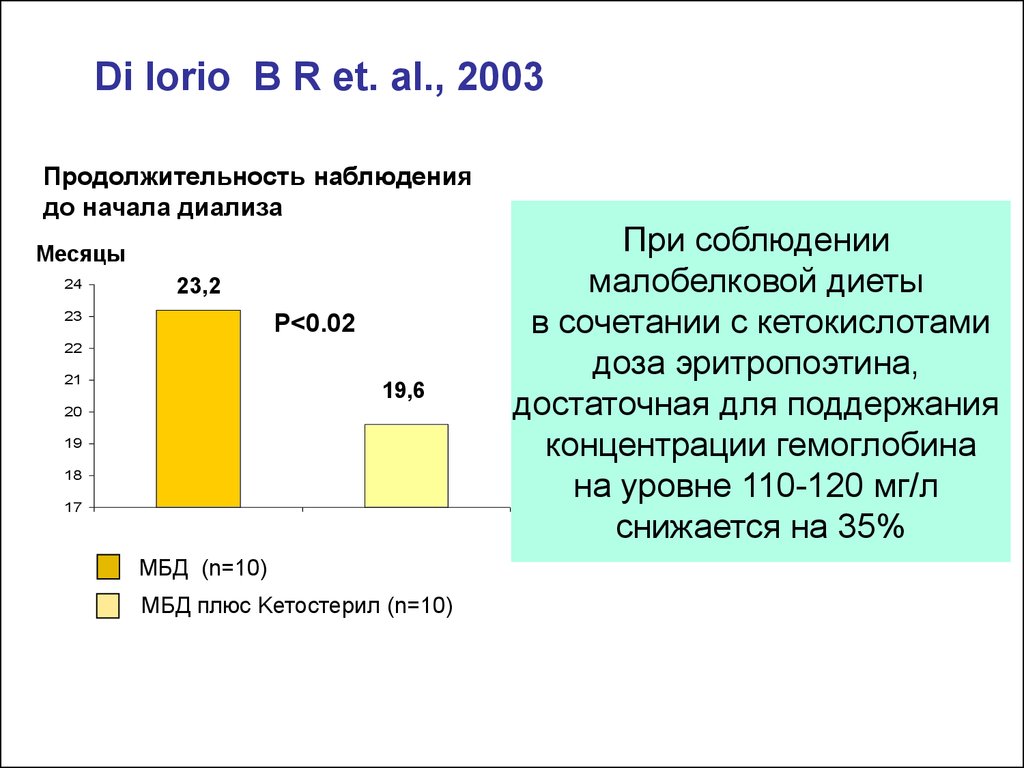
Di Iorio B R et. al., 2003Продолжительность наблюдения
до начала диализа
Месяцы
24
23,2
23
P<0.02
22
21
19,6
20
19
18
17
МБД (n=10)
МБД плюс Kетостерил (n=10)
При соблюдении
малобелковой диеты
в сочетании с кетокислотами
доза эритропоэтина,
достаточная для поддержания
концентрации гемоглобина
на уровне 110-120 мг/л
снижается на 35%
64.
Основные приказы, методическиерекомендации МЗ и СР РФ (1)
1. Приказ № 2343-р "Перечень жизненно
необходимых и важнейших
лекарственных средств" Кетостерил в разделе
"Средства терапии при почечной недостаточности и
пересадке органов" на стр.43
2. Приказ МЗ и СР №601 от 28.09.05 "Перечень
лекарственных препаратов, отпускаемых по
рецептам врача (фельдшера) при оказании
дополнительной бесплатной мед. помощи
отдельным категориям граждан, имеющим право
на получение государственной социальной
помощи»
65. Основные приказы, методические рекомендации МЗ и СР РФ (1)
Основные приказы, методическиерекомендации МЗ и СР РФ (2)
4. Приказ МЗ и СР №772 от 1.12.2005 "Об
утверждении стандарта медицинской
помощи больным диабетической
нефропатией» Стандарт мед помощи
утвержден как для взрослых, так и для детей
при оказании стационарной помощи
5.
"Федеральное руководство по
использованию лекарственных
средств" IX выпуск 2008 г,
раздел 12.14.2 «Лечение хронической

























































 medicine
medicine