Similar presentations:
Резистентность к антибиотикам. Основные правила
1. Антибиотикорезистентность Основные правила
Ольга Ершова2.
Пациентка Б.Д. Возраст: 25, дата поступления: 23.09.2014дата выбытия: 26.05.2016 Число койко-дней: 611,
выполнено 10 оперативных вмешательств
на головном мозге, связанных с шунт-системами
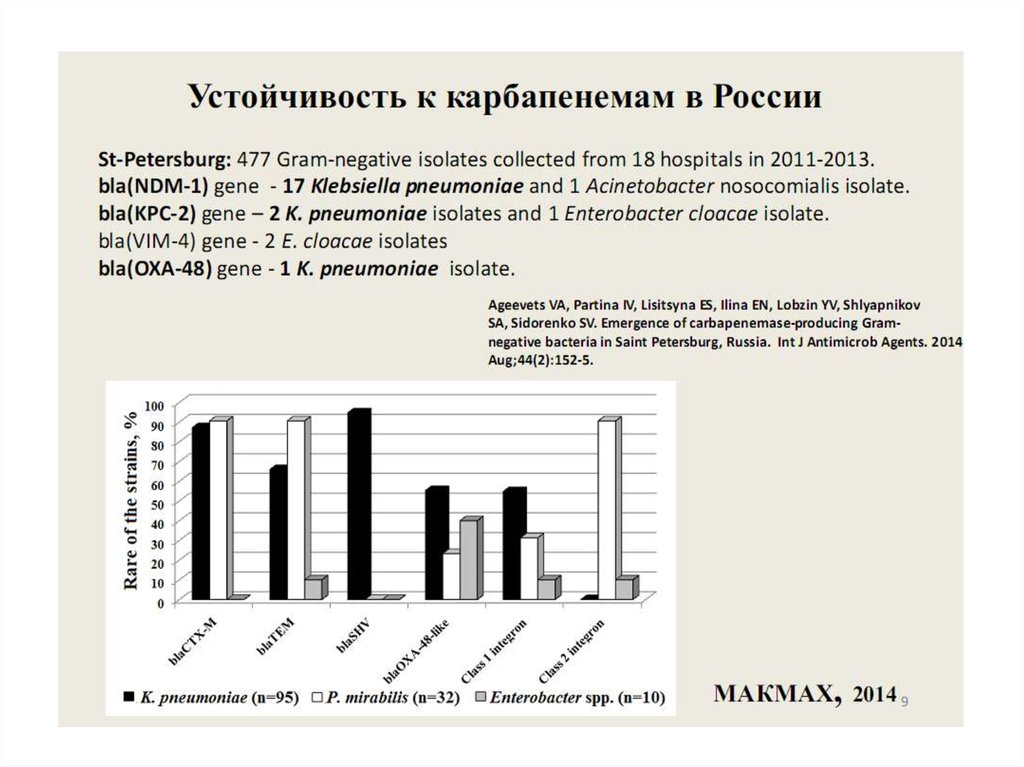
5 генов вирулентности клебсиелл –
uge 2 wabG, kfu, fimH, alls
Механизмы
антибиотикорезистентности:
Устойчивость к бета-лактамам – гены
бета-лактамаз (SHV), БЛРС (CTX-M),
карбапенемаз (OXA-48)
Устойчивость к другим классам
препаратов – интегроны (1 и 2 классов),
модификация проницаемости
3.
Hara G. L. et al. Detection, treatment, and prevention of carbapenemase-producingEnterobacteriaceae: recommendations from an International Working Group
//Journal of chemotherapy. – 2013. – Т. 25. – №. 3. – С. 129-140.
4.
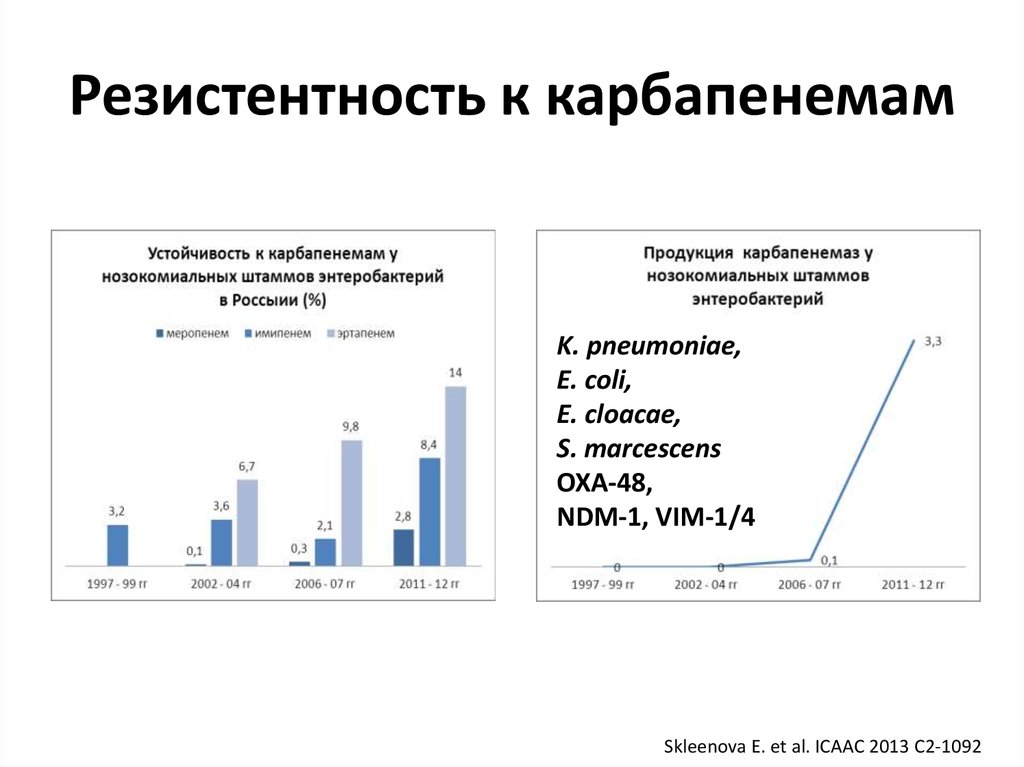
5. Резистентность к карбапенемам
K. pneumoniae,E. coli,
E. cloacae,
S. marcescens
OXA-48,
NDM-1, VIM-1/4
Skleenova E. et al. ICAAC 2013 C2-1092
6.
В США объявлено о первой смерти от супербактерии,устойчивой к 26 антибиотикам
(Pan-Resistant New Delhi Metallo-Beta-Lactamase-Producing
Klebsiella pneumoniae)
Among >250 CRE isolate reports collected as part of the Emerging
Infections Program, approximately 80% remained susceptible to at least
one aminoglycoside and nearly 90% were susceptible to tigecycline .
CDC recommends that when these bacteria are identified, facilities
ensure that appropriate infection control contact precautions are
instituted to prevent transmission and that health care contacts are
evaluated for evidence of transmission. The patient in this report had
inpatient health care exposure in India before receiving care in the
United States. Health care facilities should obtain a history of health care
exposures outside their region upon admission and consider screening for
CRE when patients report recent exposure outside the United States or in
regions of the United States known to have a higher incidence of CRE
Chen L, Todd R, Kiehlbauch J, Walters M, Kallen A. Notes from the Field: Pan-Resistant New Delhi Metallo-BetaLactamase-Producing Klebsiella pneumoniae — Washoe County, Nevada, 2016. MMWR Morb Mortal Wkly
Rep 2017;66:33. DOI: http://dx.doi.org/10.15585/mmwr.mm6601a7
7.
Коллеги, а что нынче с применением антисептиков при резистентных
инфекциях? Когда-то, помнится, спирт, гипохлорид На применяли. Что скажут
фармакологи?
16 января 2017 21:04
Полная резистентность - явление крайне редкое. Это обнадёживает. А вот по
поводу появления за короткое время столь агрессивных микробов с
удивительным сочетанием самых негативных свойств - это наверняка дело
рук человеческих, бак. лабораторий. А не от того, что АБ широко
применяют.
Если бы в первые секунды произвели асептическую обработку раны, то
ничего бы такого не произошло. Очередная страшилка для народа,
Конечно же в таких случаях ,надо использовать все изобретенные
антибиотики, даже запрещенные..
Второй метод борьбы, думаю это изобретение метода пресечения
образования штаммов или уничтожение памяти бактерии.
http://vrachirf.ru/away?key=51719a8e-b270-4551-a6cc9e68e270eefd&distId=1717&to=http%3a%2f%2fvrachirf.ru%2f
8.
Как мы оцениваем ситуацию срезистентностью бактерий?
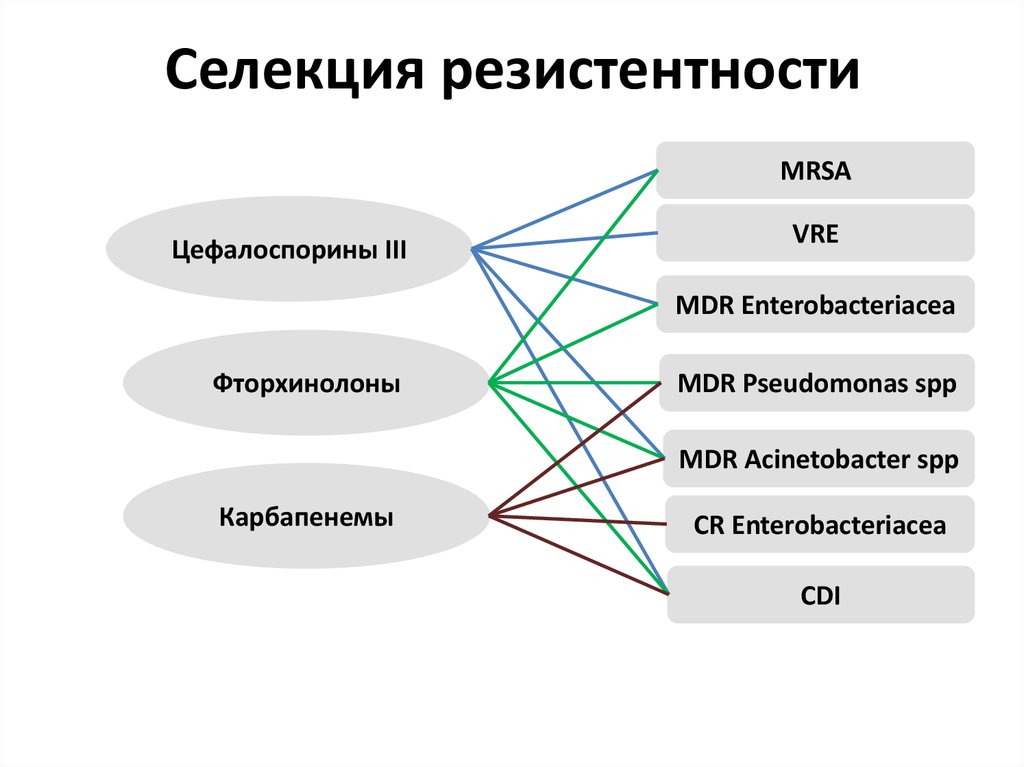
9. Селекция резистентности
MRSAЦефалоспорины III
VRE
MDR Enterobacteriacea
Фторхинолоны
MDR Pseudomonas spp
MDR Acinetobacter spp
Карбапенемы
CR Enterobacteriacea
CDI
10. Рациональное использование антибиотиков: баланс между пациентом и экологией отделения
Кому? Когда? Как много? Как долго?то, что нужно тому, кому нужно в нужное время
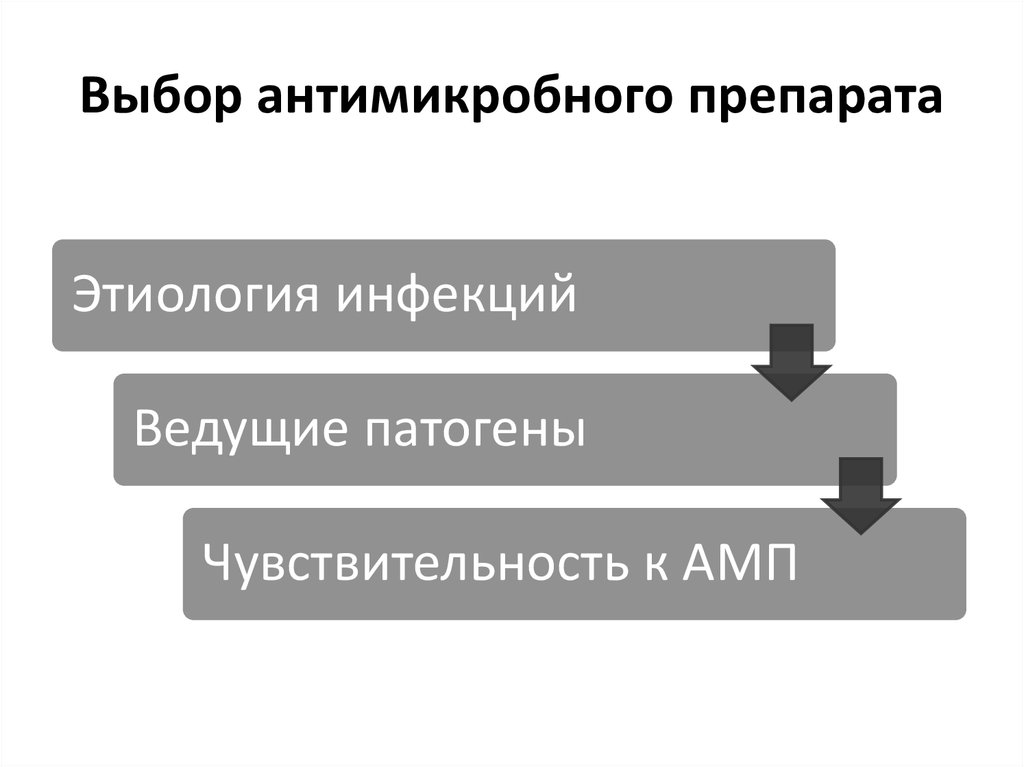
11. Выбор антимикробного препарата
Этиология инфекцийВедущие патогены
Чувствительность к АМП
12. Что необходимо для назначения адекватной антибиотикотерапии
1. Гипотеза о локализации очага инфекции2. Гипотеза о возбудителе инфекции
3. Ранний старт
13. Неадекватная антибиотикотерапия
1. Антибиотик не покрывают весь спектрвозбудителей инфекции
2. Патоген обладает резистентностью к
антибиотику
3. Поздний старт терапии
4. Неадекватная доза
5. Плохое проникновение в ткань очага
инфекции
6. Отсутствовала комбинированная терапия, где
это необходимо
14. Что следует учесть делая выбор антибактериального препарата?
1. Локализация очага инфекции2. Вероятный возбудитель
3. Чувствительность возбудителя инфекции к
антимикробным препаратам
4. Способность препарата проникать и
накапливаться в различных тканях и жидкостях
(СМЖ, легкие, мягкие ткани, кости…)
15. Антибактериальный препарат
1. Активен в отношении вероятного возбудителя2. Способен проникать и накапливаться в
различных тканях и жидкостях (СМЖ, легкие,
мягкие ткани, кости…)
3. Путь введения
16. Польза и ограничения микробиологического исследования
Микробиологическая лаборатория:Выделение возбудителя из образца – забор
материала и преаналитика
Определение чувствительности
выделенной культуры к антибиотикам in vitro –
фенотип резистентности
17. Польза и ограничения микробиологического исследования
Лечащий врач:Оценка клинического значения выделенного
патогена
Оценка фенотипа резистентности и
прогнозирование эффективности
антимикробной терапии
18.
IN VITROIN VIVO
19.
• Цель определения чувствительности прогнозирование эффективностиантибактериальной терапии инфекций у
пациентов
• Существуют различия между
микробиологической чувствительностью
микроорганизмов и клинической
эффективностью терапии
20. Отсутствие эффекта от АБ
Нечувствительность к терапевтическимконцентрациям АБ в биологических тканях и
жидкостях
Сохранение жизнеспособности отдельными
изолятами при концентрациях АБ, которые
подавляют рост большинства штаммов
21. Природная резистентность
Анаэробные бактерии – аминогликозиды
Enterococcus faecium – β-лактамы
Stenotrophomonas maltophilia – карбапенемы
Serratia marcescens, Proteus spp. – полимиксин
(колистин), тетрациклин (тайгециклин)
• Pseudomonas aeruginosa – хлорамфеникол,
триметоприм, тайгециклин
• ……….
22. В пределах популяций бактерий EUCAST выделяет:
«Дикий» тип(wild type - WT), к
которому относятся
микроорганизмы,
лишенные
мутационных или
других
приобретенных
механизмов
устойчивости к
конкретному
антибактериальному
препарату.
«Недикий» тип
(non-wild type – NWT),
к которому относятся
микроорганизмы,
обладающие
мутационными или
другими
приобретенными
механизмами
устойчивости к
конкретному
антибактериальному
препарату.
23.
• Микроорганизм оценивается какчувствительный к антибактериальному
препарату, если уровень активности
последнего позволяет предположить
высокую вероятность эффективности
терапии.
24.
• Микроорганизм оценивается какумеренно-резистентный, если уровень
активности антибактериального препарата
связан с неопределенным результатом
лечения.
25.
• Микроорганизм оценивается какрезистентный (устойчивый) к
антибактериальному препарату, если
уровень активности последнего позволяет
предположить высокий риск
неэффективности терапии
26. Необычные (редкие) фенотипы резистентности, требующие подтверждения
Streptococcus pyogenes резистентнтный кпенициллину
Staphylococcus aureus резистентнтный к
ванкомицину
Enterococcus faecium чувствительный к
ампициллину
Анаэробы резистентные к метронидазолу
Serratia marcescens и Proteus spp
чувствительные к колистину
Enterococcus spp. устойчивые к линезолиду,
даптомицину, тигециклину, телаванцину.
27. Как определить, что мы имеем дело с приобретенной резистентностью?
28. Фенотип Генотип
Bacterial type IV secretion systemstructure reveals how antibiotics
resistance genes move from one
bacterium to another.
Harry H. Low, Francesca Gubellini, Angel Rivera-Calzada, Nathalie Braun,
Sarah Connery, Annick Dujeancourt, Fang Lu, Adam Redzej, Rémi Fronzes,
Elena V. Orlova, Gabriel Waksman. Structure of a type IV secretion system.
Nature, 2014; DOI: 10.1038/nature13081
29. Локализация генов резистентности
хромосомнаяплазмидная
Локализация генов на
конъюгативных плазмидах
способствует их быстрому
горизонтальному
распространению
30.
• В одной бактерии может быть много плазмид ,и они чаще всего несут именно гены
устойчивости к антибиотикам.
• Бактерии способны обмениваться
плазмидами. Проникновение плазмиды в
бактериальную клетку называется
трансформацией.
31. Горизонтальный перенос генов резистентности
1.Трансформацией – приобретением и
интеграцией в собственный геном свободных
фрагментов чужеродной ДНК
2.
Конъюгацией – переносом генов путем
прямого контакта между бактериальным клетками
(наиболее частый и эффективный механизм
переноса генов резистентности с помощью
плазмид)
32.
Некоторые бактериофаги могут бытьпосредниками, переносящими генетический
материал между особями. Такой способ
переноса называется трансдукцией.
В ряде случаев геном бактериофага может
встраиваться в геном бактерии, в течение
нескольких поколений не убивая клетку
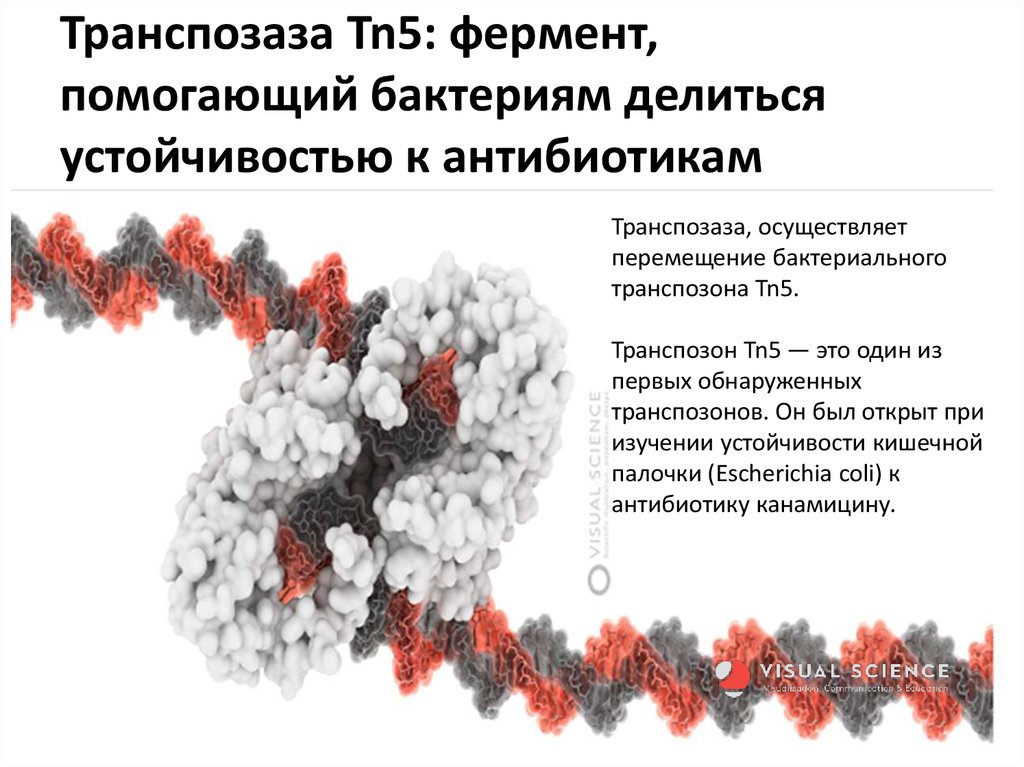
33. Транспозаза Tn5: фермент, помогающий бактериям делиться устойчивостью к антибиотикам
Транспозаза, осуществляетперемещение бактериального
транспозона Tn5.
Транспозон Tn5 — это один из
первых обнаруженных
транспозонов. Он был открыт при
изучении устойчивости кишечной
палочки (Escherichia coli) к
антибиотику канамицину.
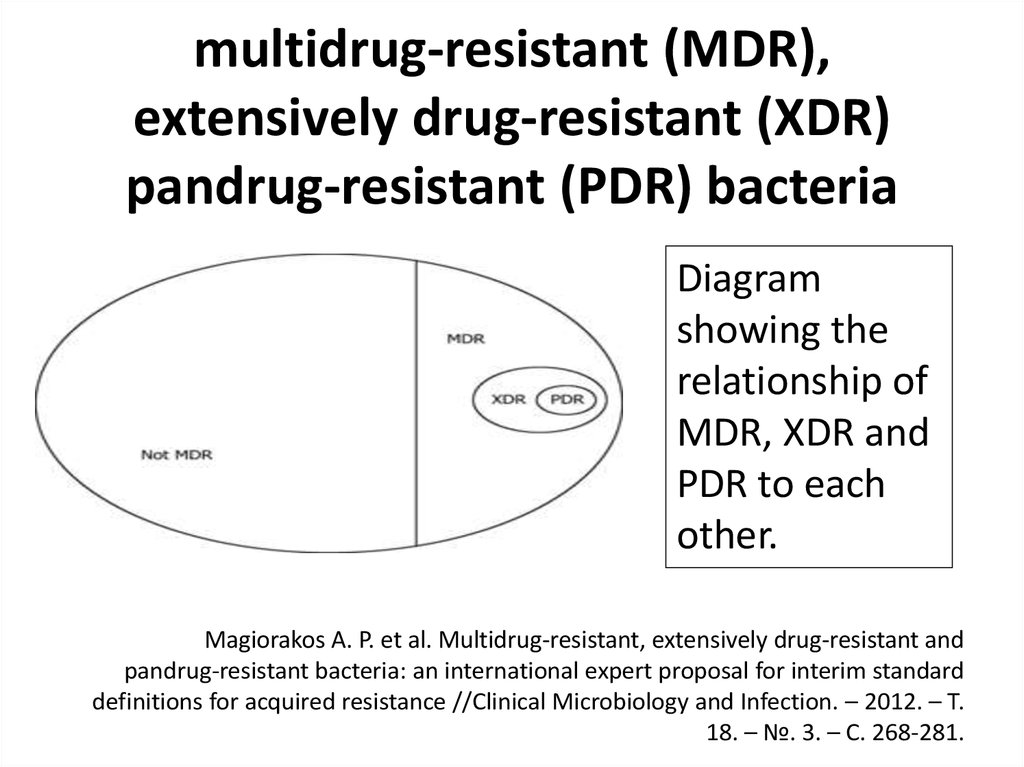
34. multidrug-resistant (MDR), extensively drug-resistant (XDR) pandrug-resistant (PDR) bacteria
Diagramshowing the
relationship of
MDR, XDR and
PDR to each
other.
Magiorakos A. P. et al. Multidrug‐resistant, extensively drug‐resistant and
pandrug‐resistant bacteria: an international expert proposal for interim standard
definitions for acquired resistance //Clinical Microbiology and Infection. – 2012. – Т.
18. – №. 3. – С. 268-281.
35.
• ПолирезистентныеMDR (multidrug-resistant) –
нечувствительность (НЧ) к препаратам (≥1)
3 классов АБ
• Экстремально резистентные
XDR (extensively drug-resistant) –
НЧ к препаратам (≥1) всех за исключением
1-2 классов АБ
• Панрезистентные
PDR (pandrug-resistant) –
НЧ ко всем АБ всех классов
36.
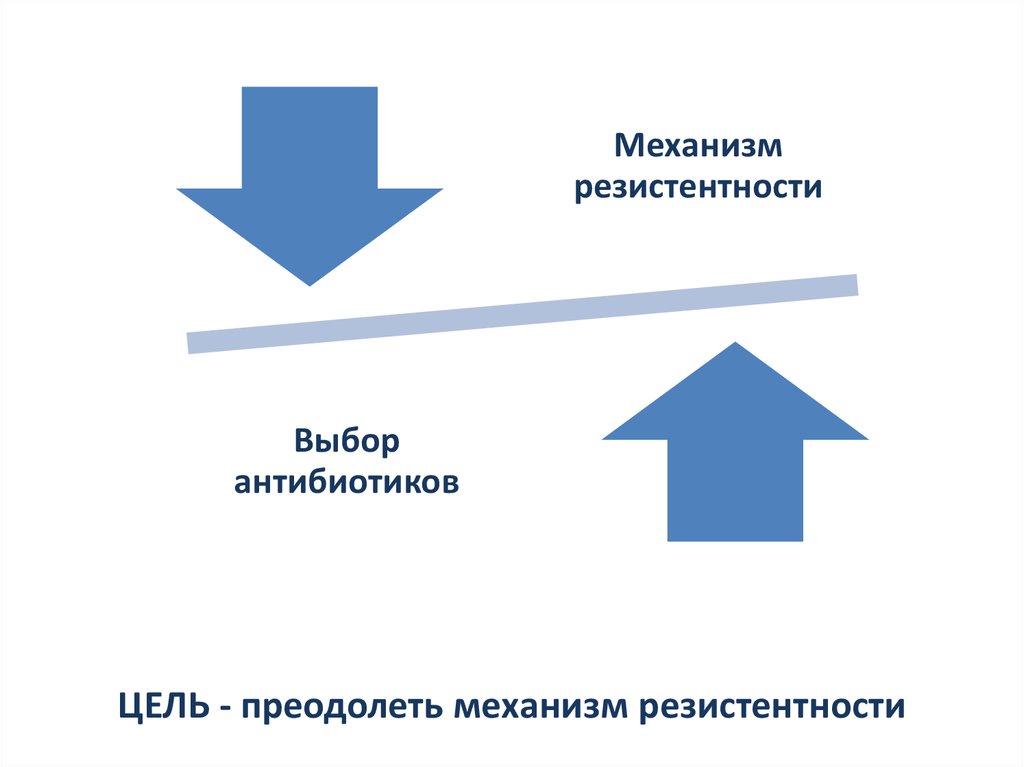
Механизмрезистентности
Выбор
антибиотиков
ЦЕЛЬ - преодолеть механизм резистентности
37.
38. Выделение MDR, XDR, PDR
Грамположительные:• Staphylococcus spp. – выявление
устойчивости к оксациллину (MRSA),
ванкомицину (VISA)
• Enterococcus spp. – выявление устойчивости к
ванкомицину
39. Интерпретация результатов определения чувствительности Staphylococcus spp.
Резистентность к оксациллину, опосредованная наличием гена mecAИзоляты, резистентные к метициллину (оксациллину), являются
резистентными ко всем β-лактамным препаратам.
Резистентность и к метициллину (оксациллину) обусловлена наличием
гена mecA.
Изоляты, резистентные к метициллину (оксациллину), являются
резистентными ко всем карабапенемам.
40. Интерпретация результатов определения чувствительности Staphylococcus spp.
МПК ванкомицина 2 мг/л – значение эпидемиологической точкиотсечения (ECOFF), разграничивающее популяцию "дикого" и "недикого
типа".
Клиническая эффективность терапии инфекций, вызванных такими
штаммами, может быть сниженной.
Терапия тяжелых инфекций, вызванных штаммами стафилококков с
более высокими значениями МПК (умеренно резистентные штаммы,
GISA), может быть неэффективной даже при использовании повышенных
доз ванкомицина и тейкопланина.
41. Выделение MDR, XDR, PDR
Грамотрицательные:• Enterobacteriaceae, Неферментирующие
грамотрицательные бактерии - НГОБ
(Pseudomonas spp., Acinetobacter spp. )
• Выявление ESBL, АmpC
• Выявление карбапенемаз
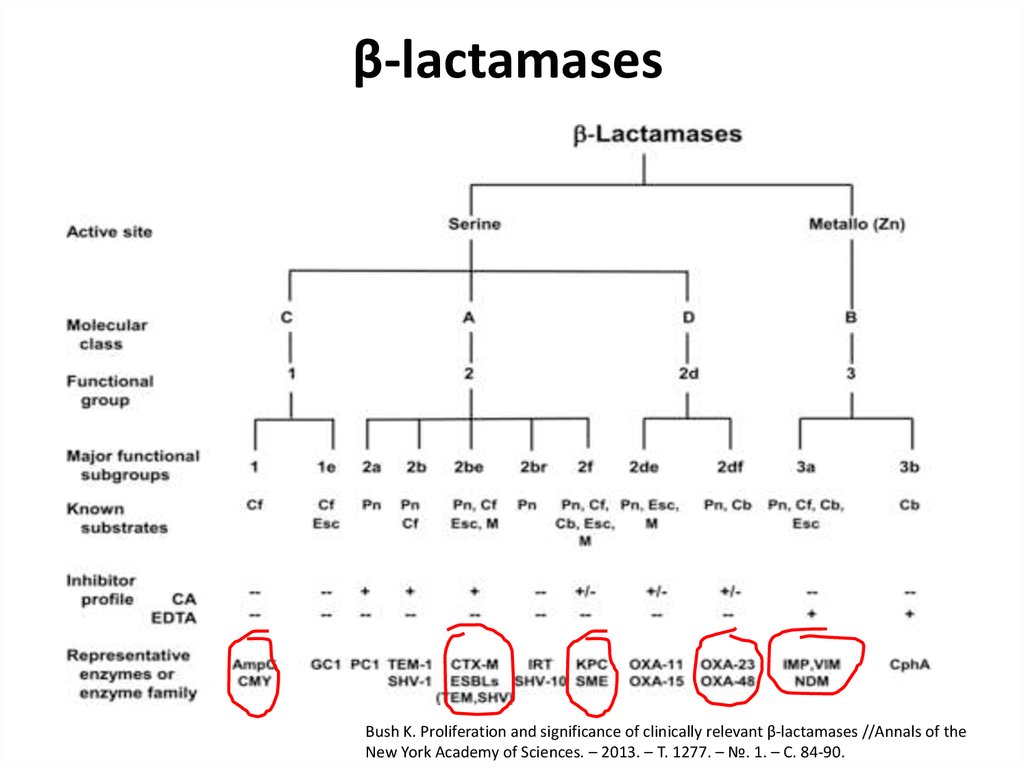
42. Клинически значимые приобретенные bla (b-лактамазы)
Клинически значимые приобретенные
bla (b-лактамазы)
Β-лактамазы расширенного спектра (ESBL)
класс А и D
CTX-M, TEM, SHV у Enterobacteriaceae
Плазмидные AmpC цефалоспориназы (класс С)
Металло-β-лактамазы (класс В)
VIM,IMP, NDM у ГОБ
OXA карбапенемазы (класс D)
у Acinetobacter spp. and Enterobacteriaceae
KPC карбапенемазы (класс А) у
Enterobacteriaceae
43. β‐lactamases
Bush K. Proliferation and significance of clinically relevant β‐lactamases //Annals of theNew York Academy of Sciences. – 2013. – Т. 1277. – №. 1. – С. 84-90.
44.
Вторичные плазмидныеЦефалоспориназы AmpC
AmpC , кодируемые
хромосомными и плазмидными
генами более эффективно
гидролизуют цефалоспорины
широкого спектра действия, чем
ESBL
В настоящее время этот механизм
устойчивости недооценивают
Diagram of AmpC from E. coli complexed
with acylated ceftazidime
available at http://www.ncbi.nlm.nih.gov
Jacoby G. A. AmpC β-lactamases //Clinical
microbiology reviews. – 2009. – Т. 22. – №. 1. – С. 161182.
45.
European Committee on Antimicrobial Susceptibility Testing et al. EUCAST guidelinesfor detection of resistance mechanisms and specific resistances of clinical and/or
epidemiological importance //EUCAST, Basel, Switzerland: http://www. eucast.
org/clinical_breakpoints. – 2013.
46. Приобретенные АmpC
Молекулярный класс С
Функциональная группа 1
Гидролизуют пенициллины и ЦС I-III
НЕ Чувствительны к ингибиторам или
малочувствительны (клавуланата,
сульбактам, тазобактам)
• Множество генетических групп
• Экспрессируют конститутционально
• Распространены среди Энтеробактерий
47. Фенотип резистентности
Ампициллин – RАмоксициллин/клавуланат – R
Цефотаксим – R
Цефтазидим – R
Цефоперазон/сульбактам – R
Цефокситин – R
Цефепим – S
устойчивость к ЦС III и цефокситину, отсутствие
синергизма с клавуланатом могут указывать на
наличие приобретенных AmpC у E.coli, Klebsiella
spp., Proteus mirabilis
48. Enterobacter spp., Citrobacter freundii, Serratia spp. и Morganella morganii
Селекция AmpC-дерепресированныхцефалоспорин-резистентных мутантов может
происходить во время терапии.
Использование ЦС III поколения в комбинации с
аминогликозидами также может быть
клинически неэффективным из-за селекции
резистентных штаммов.
Комбинации ЦС III поколения с
фторхинолонами могут быть более
эффективными.
Риск селекции резистентых мутанных штаммов
отсутствует или значительно снижается при
использовании цефепима
49.
• Продуценты ESBL часто относятся ккатегории чувствительных к комбинациям
пенициллинов и ингибиторов β-лактамаз.
• Возможность использования комбинаций
этих препаратов остается спорной̆ и требует
осторожного подхода.
50. Правила интерпретации результатов определения чувствительности к бета-лактамам у Enterobacteriaceae
Если изолят резистентен или умереннорезистентен к любому из ЦС III поколения(цефотаксим, цефтриаксон, цефтазидим) или ЦС
IV поколения (цефепим) и чувствителен к
амоксициллину-клавуланату, ампициллинусульбактаму или пиперациллину-тазобактаму,
то он расценивается в соответствии с
полученной категорией чувствительности, но
терапевтическом исходе не предсказуем для
всех инфекций, за исключением ИМП
51. Правила интерпретации результатов определения чувствительности к аминогликозидам
Все энтеробактерии, Pseudomonas aeruginosa иAcinetobacter baumannii :
•При выявлении резистентности или умереннойрезистентности к тобрамицину и
чувствительности к гентамицину и амикацину,
представители Enterobacteriaceae должны
рассматриваться как умеренно-резистентные к
амикацину, а Pseudomonas aeruginosa и
Acinetobacter baumannii – как резистентные к
амикацину
52. Правила интерпретации результатов определения чувствительности к фторхинолонам
ЭнтеробактерииЕсли изолят резистентен к ципрофлоксацину,
то он рассматривается как резистентный ко
всем фторхинолонам
53. Выявление карбапенемаз
• Тесты для выявления продукции карбапенемаз уклинических изолятов энтеробактерий
рекомендуется использовать в случаях
обнаружения пониженной̆ чувствительности к
меропенему
• В целях получения эпидемиологических данных и
осуществления инфекционного контроля,
выявление карбапенемаз рекомендуется также
проводить у всех нечувствительных к
карбапенемам изолятов Pseudomonas и
Acinetobacter spp.
54. Карбапенемазы
• Металло-β-лактамазы (MBL)- Класс В VIM IMP NDM
• Сериновые карбапенемазы
- Класс А KPC
- Класс D группа OXA 48 – Энтеробактерии
группа ОХА 23, 58,- Ацинетобактер
55.
Overview of CarbapenemaseEnzyme Types in
Enterobacteriaceae
Карбапенемазы
Энтеробактерий
A (serine) KPC- Mainly found in Klebsiella pneumoniae (have
been identified in other Enterobacteriaceae and nonfermenters)
В Zinc binding thiol –“MBLs” NMD-1 IMP-I VIM-1
Enterobacteriaceae and nonfermenters
D (serine) OXA-48 Enterobacteriaceae (other types of OXA
carbapenemases mainly found in Acinetobacter spp.)
Morrill H. J. et al. Treatment options for carbapenemresistant Enterobacteriaceae infections //Open forum
infectious diseases. – Oxford University Press, 2015. – С.
ofv050.
56. Критерии оценки чувствительности Enterobacteriaceae к карбапенемам
Пограничные значения МПК мг/лРоссия
МУК 4.2-2004
США
CLSI - 2014
Антибиотик
S
R
S
R
S
R
Имипенем
≤4
≥ 16
≤1
≥4
≤2
>8
Меропенем
≤4
≥ 16
≤1
≥4
≤2
>8
Эртапенем
≤2
≥8
≤ 0,5
≥2
≤ 0,5
>1
≤ 1**
>2
Дорипенем
≤ 0,5*
Европа
EUCAST - 2014
Все ли ясно?
* Kaniga K. et al. Worldwide experience with the use of doripenem against extended-spectrum-β-lactamase-producing
and ciprofloxacin-resistant Enterobacteriaceae: analysis of six phase 3 clinical studies //Antimicrobial agents and
chemotherapy. – 2010. – Т. 54. – №. 5. – С. 2119-2124.
**The European Committee on Antimicrobial Susceptibility Testing. Breakpoint tables for interpretation of MICs and
zone diameters. Version 6.0, 2016.
http://www.eucast.org
57.
The carbapenem breakpoints for Enterobacteriaceae will detect all clinicallyimportant resistance mechanisms (including the majority of carbapenemases).
Carbapenemase detection and characterisation are recommended for public
health and infection control purposes
Пограничные значения для карбапенемов в большинстве случаев
позволяют выявить клинически значимые механизмы резистентности
(включая продукцию различных карбапенемаз). Однако при
использовании этих пограничных значений некоторые изоляты,
продуцирующие карбапенемазы, могут быть отнесены к категориям Ч и
УР. В связи с этим, а также учитывая особое значение карбапенемаз и
тенденцию роста их распространенности (в основном среди
нозокомиальных штаммов), выявление продукции карбапенемаз
является строго рекомендуемым
The European Committee on Antimicrobial Susceptibility Testing. Breakpoint tables for interpretation
of MICs and zone diameters. Version 6.0, 2016.
http://www.eucast.org
58. Клинический пример - Б.П.И.
• Дата поступления: 17.06.2016 Возраст: 57• Клинический диагноз: Тяжелая ЗЧМТ. Ушиб
головного мозга тяжелой степени тяжести с
формированием контузионного очага в
правой лобно-височной области головного
мозга. Перелом нижней челюсти. Состояние
после декомпрессивной трепанации черепа и
удаления внутримозговой гематомы от
13.06.2016 и установки датчика ВЧД от
17.06.2016г.
59.
• ЧМТ получена в результате ДТП• На 4 сутки перевод в НИИ Нейрохирургии
для дальнейшего лечения.
• При поступлении - уровень сознания- кома
1
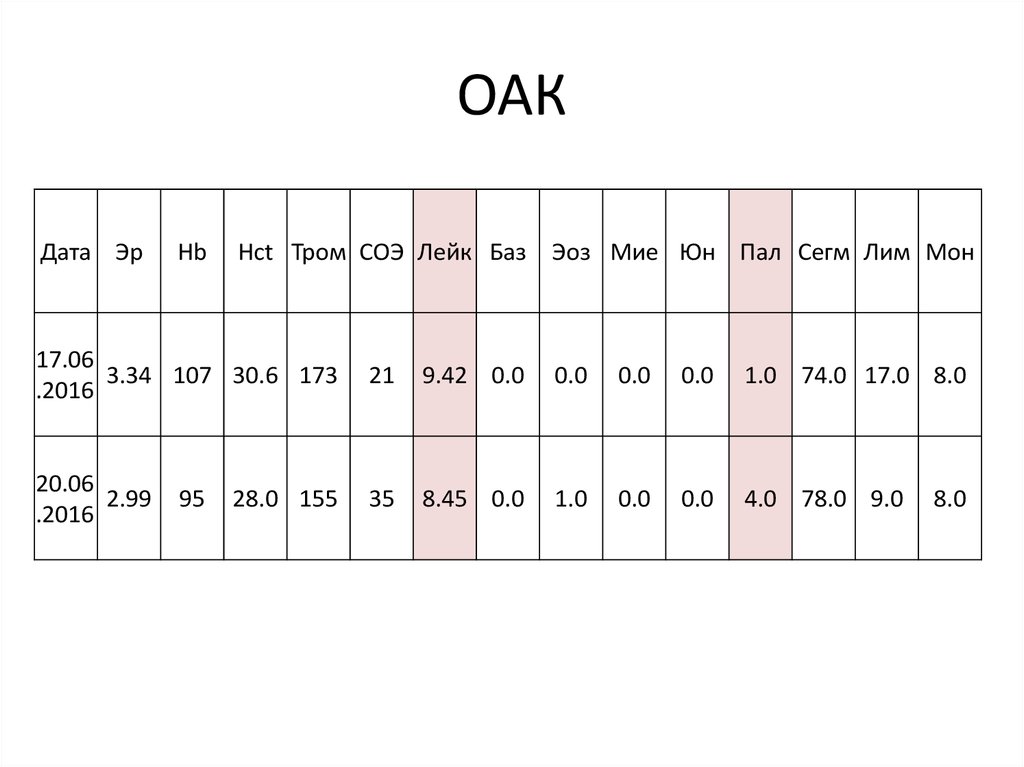
60. ОАК
Дата ЭрHb
Hct Тром СОЭ Лейк Баз Эоз Мие Юн Пал Сегм Лим Мон
17.06
3.34 107 30.6 173
.2016
21
9.42 0.0
0.0
0.0
0.0
1.0 74.0 17.0 8.0
20.06
2.99
.2016
35
8.45 0.0
1.0
0.0
0.0
4.0 78.0 9.0
95
28.0 155
8.0
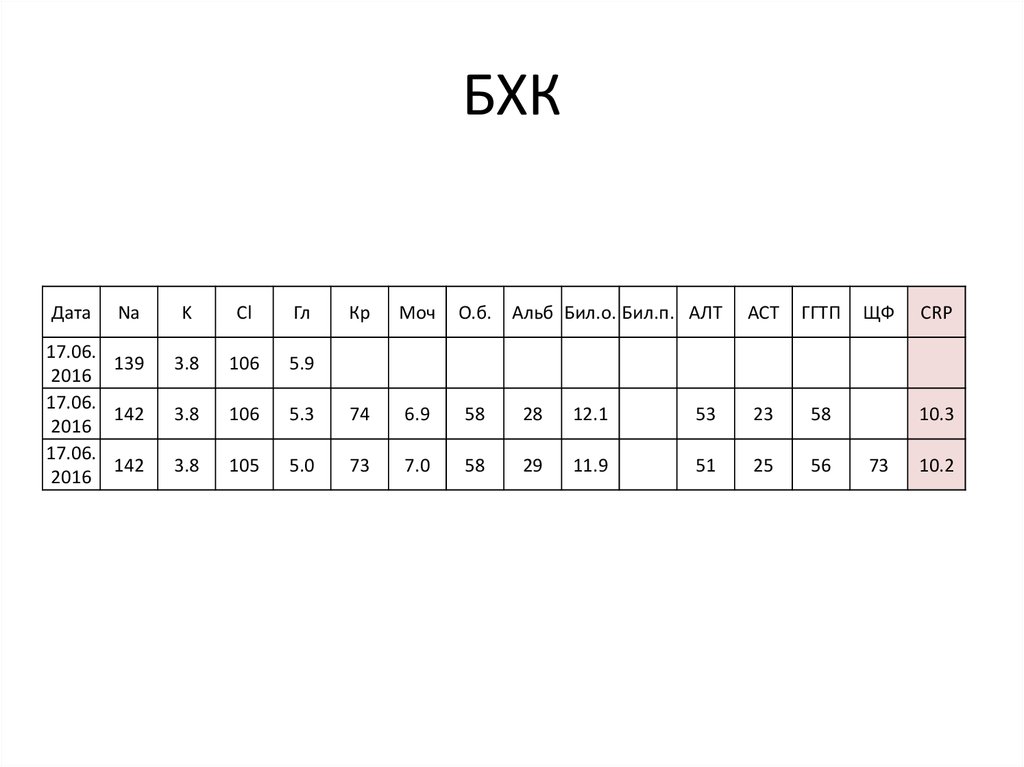
61. БХК
ДатаNa
17.06.
139
2016
17.06.
142
2016
17.06.
142
2016
K
Cl
Гл
Кр
Моч
3.8
106
5.9
3.8
106
3.8
105
О.б. Альб Бил.о. Бил.п. АЛТ
5.3
74
6.9
58
28
12.1
5.0
73
7.0
58
29
11.9
АСТ
ГГТП
53
23
58
51
25
56
ЩФ
CRP
10.3
73
10.2
62.
• Рентген легких от: 17.06.2016• На обзорной рентгенограмме-лежаусилен легочный рисунок в нижних долях ,
прикорневых зонах. Корни легких
неструктурные. Куполы диафрагмы
четкие. Границы сердца не расширены.
Аорта развернута, несколько расширена.
63.
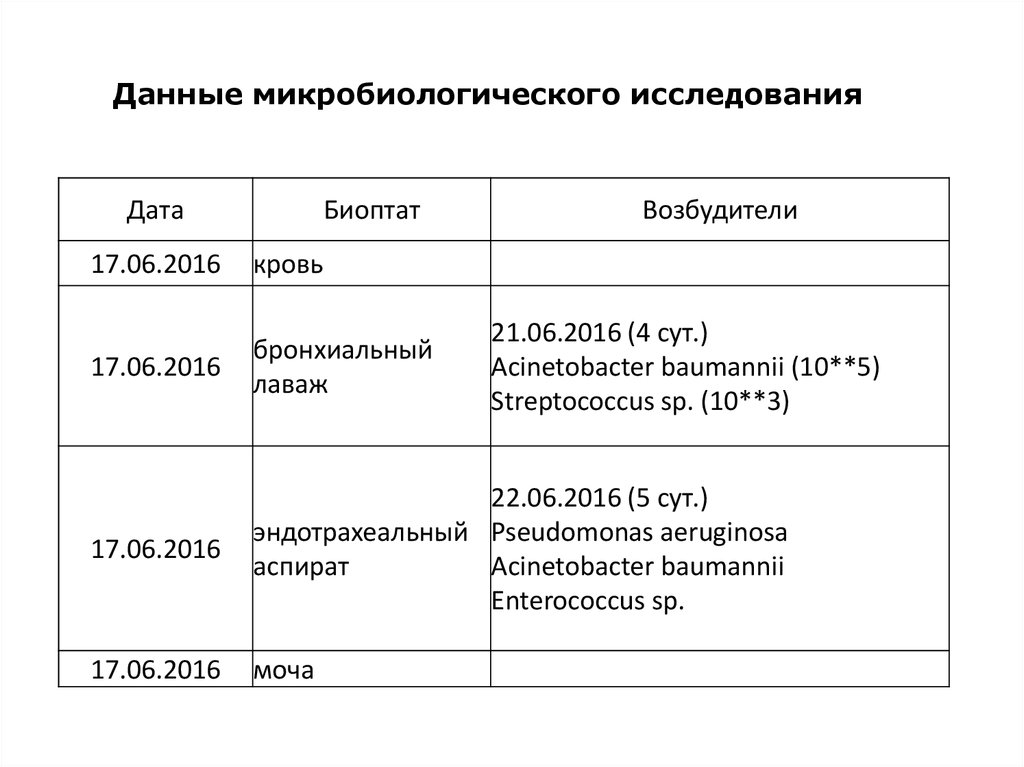
Данные микробиологического исследованияДата
Биоптат
Возбудители
17.06.2016
кровь
17.06.2016
бронхиальный
лаваж
17.06.2016
22.06.2016 (5 сут.)
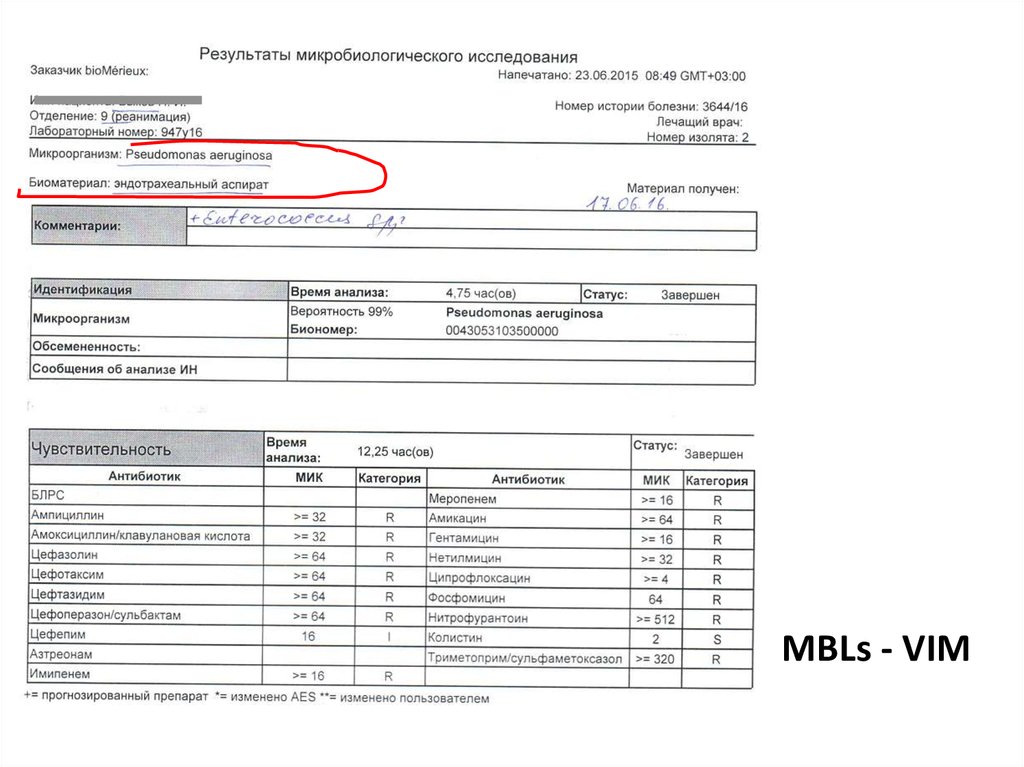
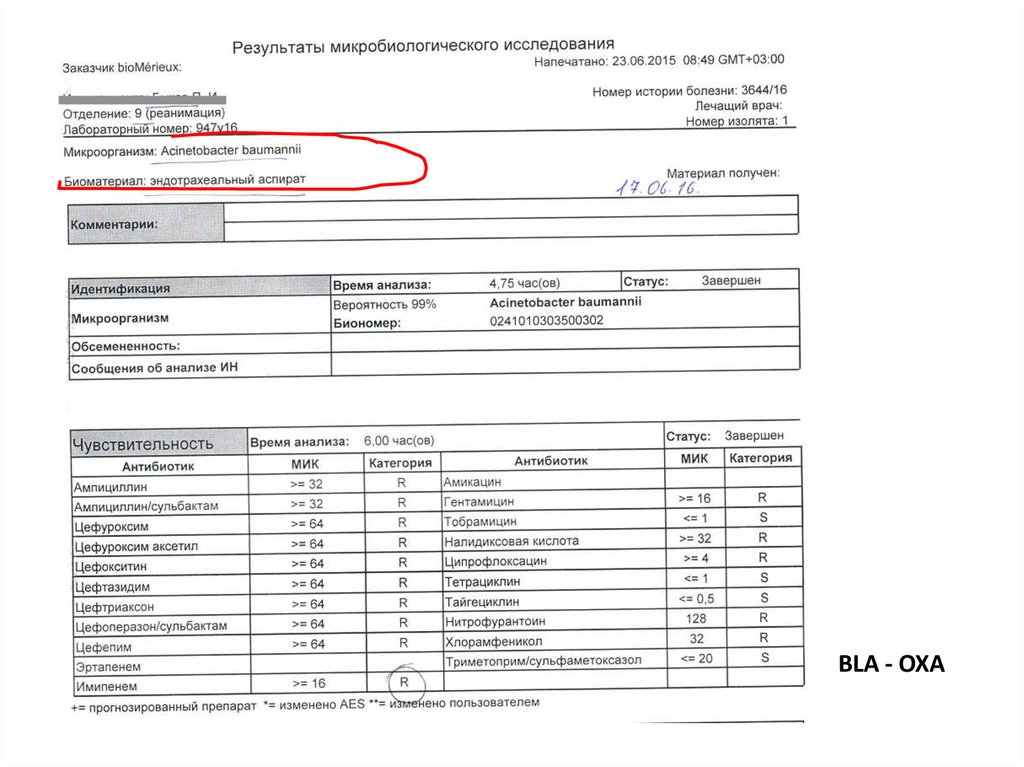
эндотрахеальный Pseudomonas aeruginosa
аспират
Acinetobacter baumannii
Enterococcus sp.
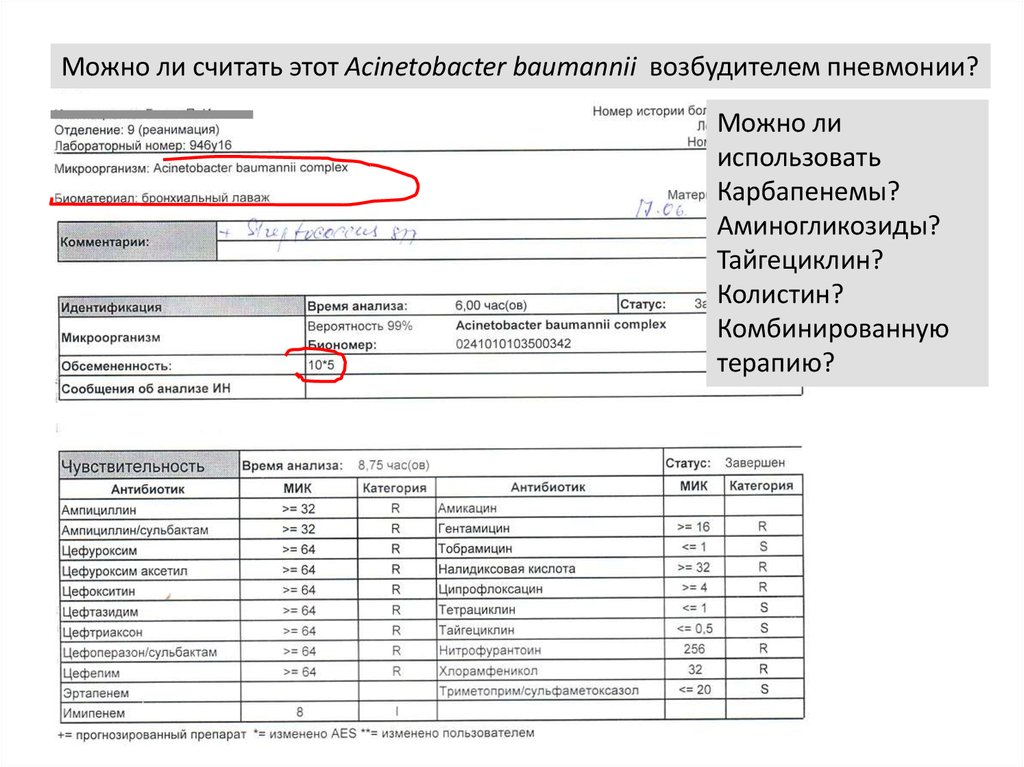
17.06.2016
моча
21.06.2016 (4 сут.)
Acinetobacter baumannii (10**5)
Streptococcus sp. (10**3)
64.
MBLs - VIM65.
BLA - OXA66.
Можно ли считать этот Acinetobacter baumannii возбудителем пневмонии?Можно ли
использовать
Карбапенемы?
Аминогликозиды?
Тайгециклин?
Колистин?
Комбинированную
терапию?
67.
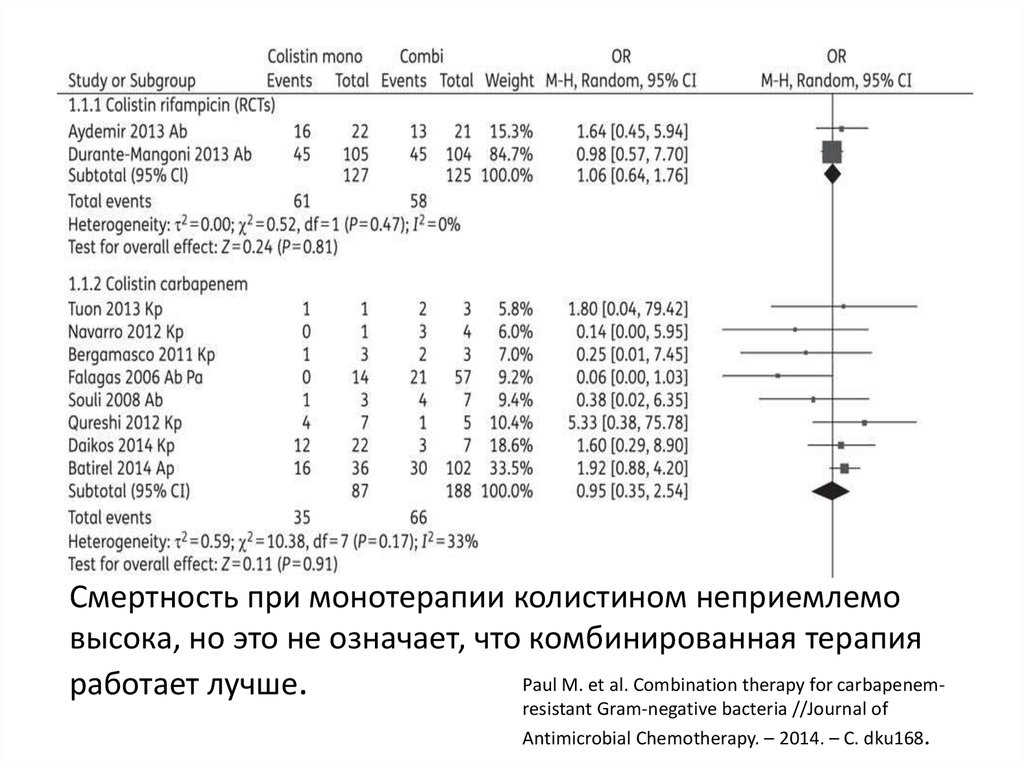
Смертность при монотерапии колистином неприемлемовысока, но это не означает, что комбинированная терапия
Paul M. et al. Combination therapy for carbapenemработает лучше.
resistant Gram-negative bacteria //Journal of
Antimicrobial Chemotherapy. – 2014. – С. dku168.
68.
Multidrug-resistant Gram-negativeinfections: what are the treatment
options?
While the pharmaceutical pipeline
is waning, two revived old
antibacterials (colistin and
fosfomycin), a newer one
(tigecycline) and an 'improved'
member of an existing class
(doripenem) are the only
therapeutic options left.
Колистин, фосфомицин,
тигециклин и
дорипенем остаются
единственной
возможностью для
лечения
Giamarellou H., Poulakou G. Multidrug-resistant
gram-negative infections //Drugs. – 2009. – Т. 69. –
№. 14. – С. 1879-1901.





















































 medicine
medicine








