Similar presentations:
Повреждения и заболевания прямой кишки
1. Повреждения и заболевания прямой кишки.
2.
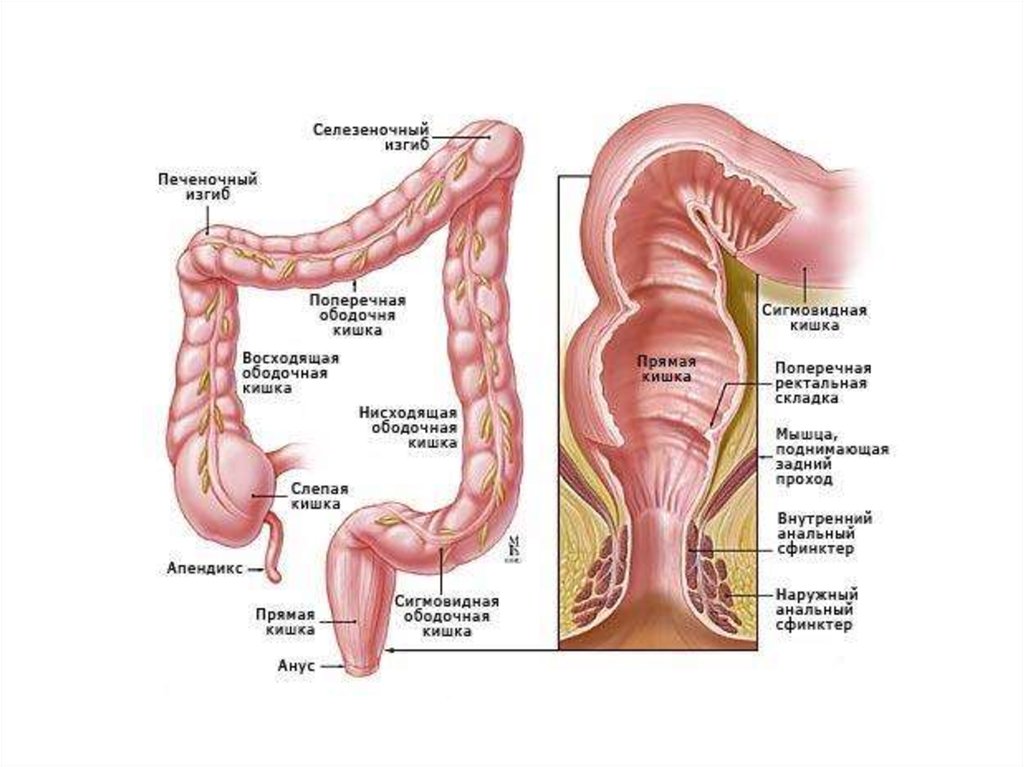
Анатомо-физиологические особенности.Прямая кишка - дистальный отдел кишечной трубки,
расположенный в полости малого таза и
заканчивающийся в области промежности.
Два отдела
1 Тазовый: надампулярная часть и ампулярная часть
2 Промежностный: заднепроходный (анальный) канал
и заднепроходное (анальное) отверстие.
Мышцы анального канала сверху образуют
внутренний сфинктер а снаружи – наружный
сфинктер (наружный жом).
3.
4. Функции прямой кишки
1 Адсорбционная – всасывание воды.2 Резервуарная – формирование каловых
масс.
3 Эвакуационная – изгнание каловых масс.
5. Проктология
• наука, изучающая методы диагностики илечения заболеваний и травм прямой
кишки.
6. Методы исследования
• Осмотр проводится в коленно-локтевомположении или на гинекологическом
кресле. Локализацию патологического
процесса определяют по «циферблату»
7. Пальцевое исследование
• Проводится всем старше 40 лет сподозрением на заболевание прямой
кишки. Можно исследовать до 10 см.
8. Пальцевое исследование
9. Аноскопия
• Исследование с помощью ректальногозеркала.
10. Ректальное зеркало Субботина
11. Ректороманоскопия
• С помощью ректороманоскопа.• Проводится подготовка кишечника –
очистительная клизма.
• Позволяет осмотреть до 30 см.
12. Ректороманоскоп
13.
• Ирригоскопия – в прямую кишку вводитсяконтрастное вещество и проводится
рентгенография
• КТ
• МРТ
• Сфинктерометрия – определение силы
сфинктера.
14. Травмы прямой кишки.
• При закрытых и открытых травмахбрюшной полости и промежности.
• Медицинских манипуляциях
• Родах
• Внедрении инородного тела.
15. Клинические признаки травм прямой кишки.
• Боли внизу живота и промежности• Тенезмы (позывы на дефекацию)
• Свежая кровь в стуле
При тяжелых ранениях признаки
кровотечения, шока, перитонита.
При наличие инородного тела – задержка
стула и газов, слизистые выделения.
16. Первая помощь при травмах прямой кишки и промежности.
1 Обеспечить покой в удобном положении.2 Наложить асептическую салфетку на
промежность.
3 Местное охлаждение
4 Инородные тела не извлекать
5 Экстренная госпитализация.
17. Лечение травм прямой кишки.
• При поверхностных травмахконсервативное – обезболивание,
введение тампонов с мазями.
• При глубоких ранениях – хирургическое
ушивание дефекта
• Инородные тела удаляются после
анестезии с помощью ректального зеркала.
18. Заболевания прямой кишки
Выпадение прямой кишки
Геморрой
Парапроктит
Трещина заднего прохода
Неспецифический язвенный колит
19. Выпадение прямой кишки
• Чаще у детей до 3х летПричины:
- Врожденная слабость промежности
- Атрофия жировой клетчатки
- Повышение внутрибрюшного давления при
заболеваниях (дизентерия).
• У взрослых часто при внутреннем
геморрое.
20. Клинические признаки выпадения прямой кишки.
• Обычно после дефекацииВ начальных стадиях выпадает слизистая
оболочка, которая самостоятельно
вправляется.
В дальнейшем выпадение становится
плотным имеет вид колбасовидной
опухоли, развивается отек, изъязвление.
Возможно ущимление с развитием
омертвения и перитонита.
21. Тактика при выпадении у детей.
• Прямую кишку без признаков ущимленияследует вправить. С помощью салфетки
смоченной вазелиновым маслом
вворачивают кишку начиная с центральной
части. Затем сводят ягодицы и наклеивают
полоску пластыря. В течение часа строгий
постельный режим.
• При ущимлении и невозможности вправить
– госпитализация.
22. Лечение выпадений прямой кишки.
• Консервативное:- Нормализация диеты (ограничение веществ
вызывающих запоры)
- Очистительные клизмы
- Запрет сильного натуживания.
При неэффективности – склерозирующая
терапия (инъекции спирта в параректальную
клетчатку)
При неэффективности – операция Тирша –
вшивание толстой нити вокруг прямой кишки.
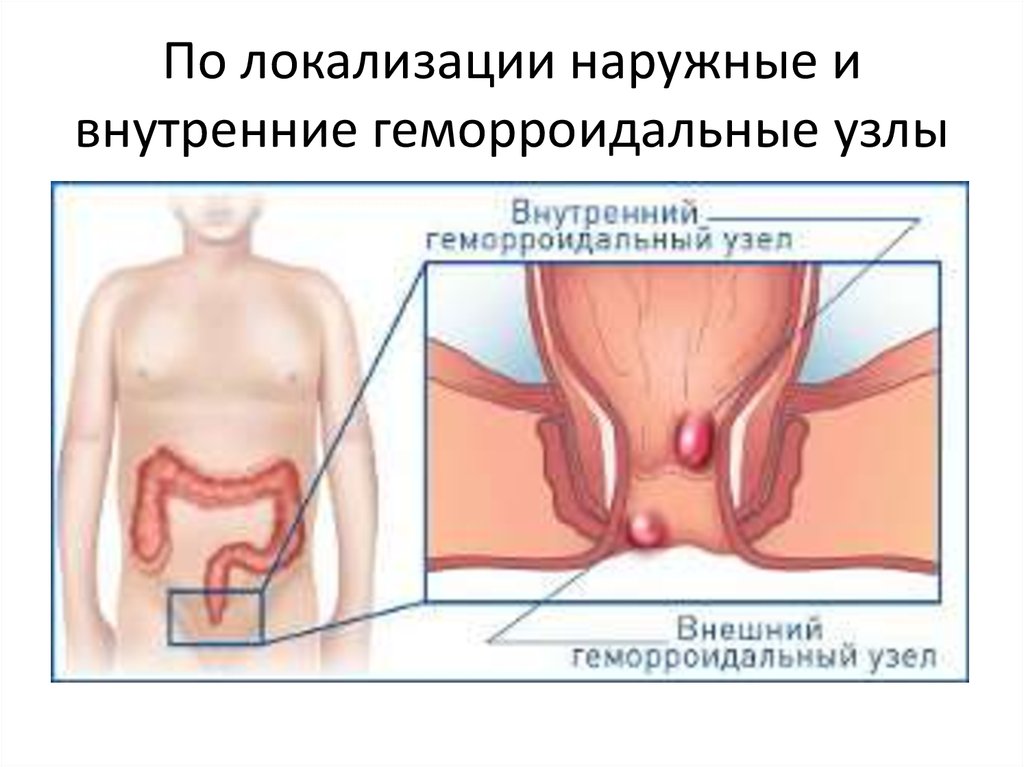
23. Геморрой
• Варикозное расширение вен прямой кишки.• Обычно у лиц старше 50 лет.
Причины:
- Наследственная предрасположенность
- Запоры
- Малоподвижный образ жизни
- Чрезмерные физические нагрузки
- Воспаление и опухоли прямой кишки.
24. Клинические признаки
• Триада симптомов1 Ректальное кровотечение
2 Образование геморроидальных узлов
3 Воспаление геморроидальных узлов
25. Развитие геморроя
• В начальных стадиях – расширениеперианальных вен при натуживаниии.
• Постепенно вены остаются расширенными и в
покое, формируются узлы
• При дефекации узлы могут травмироваться с
развитием венозного кровотечения
• При инфицировании узлов развивается
воспаление.
• Возможно тромбирование узлов и выпадение
внутренних узлов.
26. По локализации наружные и внутренние геморроидальные узлы
27. Тактика при геморроидальном кровотечении (скорая помощь)
1 Обмывание области заднего проходаохлажденным раствором антисептика
(хлоргекседина биглюконат)
2 Наложение асептической повязки
3 Введение гемостатических средств.
4 Госпитализация, транспортировка лежа на
боку.
28. Лечение геморроя
1 Немедикаментозное – изменение образажизни, диета (профилактика запоров)
2 Малоинвазивное лечение – склеротерапия
(введение раздражающих веществ
усиливающих склерозирование)
3 Медикаментозное – свечи (проктоседил),
лекарственные клизмы
4 Физиотерапевтическое – ванночки, туалет
анального кольца после дефекции
4 Оперативное – перевязка и удаление узлов
29. Следует обучить пациента правильному использованию ректальных свечей
• Свечи необходимо хранить в холодильнике, прикомнатной температуре они могут подтаивать, что
усложнит процедуру введения.
• Свечи лучше всего ставить перед сном,
предварительно опорожнив кишечник и выполнив
все необходимые гигиенические процедуры.
• Свечи оказывают местное действие, поэтому не
допускайте их проваливания в прямую кишку.
Задерживайте свечу в заднем проходе до полного
растворения, удерживая салфеткой.
• Если есть необходимость двукратного применения
лечебного средства, делайте это вечером и утром.
После утреннего введения оставайтесь в постели 30
минут.
30.
• Для беспрепятственного введения лучше всегопринять позу «лежа на боку».
• Из упаковки извлечь свечу, при этом долго
держать ее в руках не стоит, она может
растаять, что затруднит введение.
• Раздвинуть ягодицы и свободной рукой ввести
свечу в заднепроходное отверстие
• Чтобы предотвратить вытекание свечи можно
лечь на живот и оставаться так не менее 30
минут. Не допускайте, чтобы свеча
провалилась внутрь, лучше удерживать ее
салфеткой.
• По истечении времени можно принять
удобное положение.
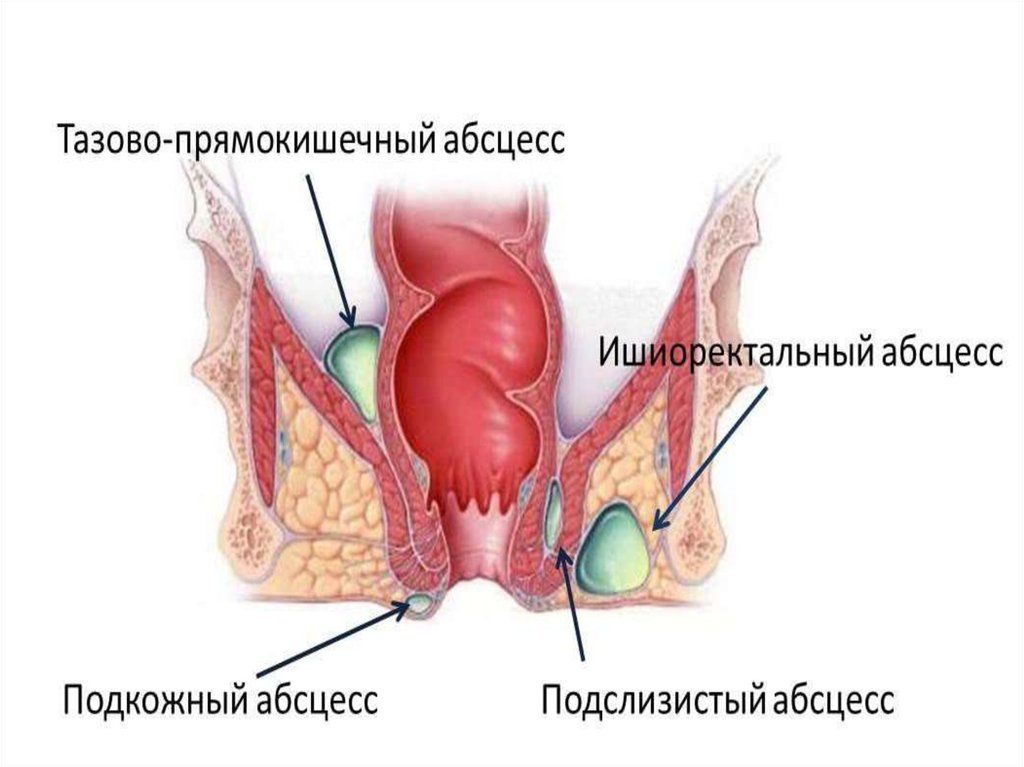
31. Парапроктит
• острое гнойное воспаление рыхлойжировой клетчатки, окружающей прямую
кишку.
• В зависимости от локализации
1 Поверхностные: подкожный, подслизистый
2 Глубокие: седалищно-прямокишечный,
тазово-прямокишечный.
Причины – инфицирование клетчатки при
травмах и заболеваниях прямой кишки.
32. 1
33. Острый парапроктит
• Клиническая картина:Острое начало заболевания, озноб,
повышение температуры тела, боль в
области ануса, усиливающаяся при ходьбе,
дефекации, задержка стула.
34.
• Подкожный парапроктитПокраснение, инфильтрат под кожей в области
анального отверстия, при нагноении – флюктуация.
• Подслизистый парапроктит
Боль при дефекции, общие симптомы, при пальцевом
исследовании на одной из стенок отечность,
болезненность.
• Седалищно-прямокишечный
Общие симптомы, отек тканей ягодицы возле заднего
прохода. При пальцевом исследовании глубокий
болезненный инфильтрат
• Тазово-прямокишечный
Нет местных симптомов, тяжесть, боль в глубине таза,
выраженные признаки интоксикации
35. Лечение острого парапроктита
1 В фазу инфильтрации консервативное:грелки, сидячие ванны, компрессы на
промежность. Антибиотики.
2 В фазу нагноения – оперативное – вскрытие
и дренирование гнойника.
Операции как можно раньше для
профилактики развития свищей прямой
кишки.
36. Хронический парапроктит
• Свищи прямой кишки – образованиепатологического канала между полостью
прямой кишки и внешней средой или
органами и полостями организма.
• Через свищ может выделяться кал, гной,
газы.
• Лечение свищей только оперативное.
37.
38. Трещина заднепроходного канала
• Дефект слизистой оболочки анального канала.• Причины:
- травмы твердым калом при запорах
- Длительные поносы
- Проктит (воспаление слизистой прямой кишки)
- Нетрадиционные сексуальные отношения
39. Клинические признаки
• Резкая сильная боль во время дефекациикоторая затем прекращается.
• Пациенты боятся дефекации, развиваются
запоры с образованием твердого кала –
еще большая травматизация.
• В конце дефекации может быть несколько
капель свежей крови.
40. Лечение трещин заднепроходного канала
1 Консервативное:- Нормализация питания
- Клизмы с облипиховым маслом, настоем
ромашки
- Теплые ванны
- Свечи с анестезином
2 Хирургическое:
- иссечение трещины
41. Неспецифический язвенный колит и болезнь Крона
• хронические по течению неспецифическиевоспалительные заболевания толстой
кишки неустановленной этиологии.
• При НЯК воспаление и изъязвление
слизистой оболочки.
• При болезни Крона воспаление
распространяется на всю стенку кишки.
42. Клинические признаки НЯК и болезни Крона
1 Боли в животе2 Диареи
3 Кровотечения из заднего прохода.
43. Лечение НЯК и болезни Крона
1 Консервативное:- Диета
- Антидиарейные препараты (лоперамид)
- Седативные, антигистаминные препараты
2 Хирургическое – при осложнениях
(перфорация язв, интенсивные
кровотечения, малигнизация)
44. Колостома
• это искусственно выведенная часть толстогокишечника на переднюю брюшную стенку
после операции на нижних отделах
кишечника.
• Колостомы производятся когда следует
исключить прямую кишку из процесса
каловыведения (опухоли, НЯК)
• Колостомы могут быть временными и
постоянными.
45. колостома
46.
47.
48. Особенности ухода за проктологическими больными.
Особенности предоперационной подготовки- За двое суток ограничивают продукты
содержащие клетчатку
- Вечером и за два часа до операции
очистительные или сифонные клизмы.
- Психологическая подготовка к наложению
колостомы.
49. Особенности послеоперационного периода.
- Постельный режим двое суток, питаниепарентеральное.
- С 3х суток полужидкая пища, масляные
слабительные, масляные клизмы.
- После дефекации сидячие ванночки с
антисептиком (перманганат калия).
- Перевязки
50. Проблемы пациента с колостомой
1 Психологический дискомфорт, депрессии2 Неприятный запах
3 Непроизвольное отхождение кала.
4 Соблюдение диеты
На сегодняшний день в большинстве случаях
применяются калоприемники.
51. Уход за колостомой
1 Без калоприемника- Обмывание колостомы, высушивание,
обработка мазями предохраняющими от
мацерации, наложение многослойных
повязок.
2 С калоприемником
- Гигиена области стомы, замена калосборника.
- Обучение пациента правилам ухода за
колостомой.
Пациенты с колостомой могут жить очень долгое
время (20-30 и более лет).















































 medicine
medicine








