Similar presentations:
Развитие высших хордовых. Млекопитающие
1.
РАЗВИТИЕ ВЫСШИХХОРДОВЫХ:
МЛЕКОПИТАЮЩИЕ
лекция 10
2.
Особенности эмбрионального развития низшихи высших млекопитающих
Живорождение: вынашивание зародышей в матке (кроме однопроходных).
Яйцеклетки микроскопических размеров. Дробление полное.
Развитие по меробластическому типу.
• однопроходные: тип развития, присущий рептилиям.
• сумчатые: несложная форма взаимоотношений зародыша с материнским
организмом.
– яйцеклетка олиголецитальная;
– дробление полное: первые три борозды меридиональные (как у
дискоидального типа);
– бластомеры обрастают желток, образуют стенку пузырька (внутри
разжиженный желток, смешанный с белком);
– желточной энтодермы не образуется;
– питание: всасывания веществ, вырабатываемых слизистой матки;
– внутриутробный период короткий;
– развитие детёнышей заканчивается в сумке матери.
• плацентарные: связь зародыша с материнским организмом посредством
плаценты (образована тканями зародыша и матери).
3.
Яйцеклетка, оплодотворение, дроблениеЯйцеклетки плацентарных ~ 200 мкм в диаметре,
алецитальные.
Оплодотворение моноспермное, внутреннее.
Дробление полное, чередующееся, асинхронное.
Стадии: 1–2–3–4–5–7–9–11 (человек). Желток
выталкивается из бластомеров (экзоцитоз).
Протекает медленно:
• первое деление более 24 ч
• последующие по 12 ч каждое
На стадии:
• 2–4 бластомеров начинает
функционировать геном зародыша
• 8 бластомеров трансляция белков
полностью на зародышевых матрицах
4.
КомпактизацияНа 8-клеточной стадии (после третьего деления) бластомеры сближаются и в
результате образуется плотный клеточный шар – компактизация .
Морула:
• внутренние клетки (будущий
эмбриобласт): щелевые контакты
• наружные бластомеры (будущий
трофобласт): плотные контакты
Механизмы:
• поляризация мембран бластомеров: увоморулин
• реорганизация цитоскелета бластомеров
Клетки эмбрионов млекопитающих до стадии 8 бластомеров сохраняют
тотипотентность, т. е. способность сформировать все ткани и органы.
Со стадии 64 бластомеров ни трофобласт, ни эмбриобласт не поставляют
клетки друг другу.
5.
БластулаС момента появления полости внутри морулы
зародыш именуется бластоцистой.
• внутренняя клеточная масса:
эмбриобласт
• наружная клеточная масса:
трофобласт соответствует
внезародышевой эктодерме
Эмбриобласт млекопитающих входит в
состав бластодермы, а у человека он
полностью покрывается трофобластом.
Рауберов слой – участок трофобласта, к которому прилегает эмбриобласт.
6.
Высвобождение бластоцистыПри перемещении по маточной трубе
прозрачная оболочка яйцеклетки
предотвращает прилипание зародыша
к стенкам яйцевода, пока зародыш не
попадет в матку.
В матке зародыш освобождается от
прозрачной оболочки.
Один из бластомеров трофобласта образует
вырост цитоплазмы, выделяется протеаза,
разрушающая прозрачную зону, и
бластоциста выдавливается в это
отверстие.
7.
ИмплантацияНа стадии бластулы (5–5,5 суток развития) или в начале гаструляции зародыш
попадает из яйцевода в матку и здесь имплантируется (у человека она
происходит на стадии 107 бластомеров и на 7-е сутки).
Имплантация длится 40 часов и состоит из двух фаз:
• адгезия: прилипание трофобласта к слизистой оболочке матки. Два слоя:
– клеточный трофобласт (цитотрофобласт): внутренний
– синцитиотрофобласт: наружный слой.
• инвазия: проникновение с образованием имплантационной ямки.
Имплантация зародыша человека: А – адгезия бластоцисты; Б – инвазия бластоцисты;
В, Г – разрастание синцитиетрофобласта и образование лакун трофобласта.
1 – стенка матки; 2 – материнские капилляры; 3 – эндометрий; 4 – эпибласт; 5 – гипобласт;
6 – бластоцель; 7 – трофобласт; 8 – полость амниона; 9 – амнион; 10 – синцитиотрофобласт; 11 – кровеносные лакуны; 12 – внезародышевая мезодерма; 13 – желточный мешок
8.
Хорион и типы питания зародышаВорсинчатая оболочка (трофобласт с ворсинками) называется хорионом.
Это эволюционное усложнение серозной оболочки рептилий и птиц.
Ворсинки хориона:
• первичные: выросты только из эпителиальных клеток трофобласта;
• вторичные: ворсинки, покрытые снаружи трофобластом, а внутри
содержащие мезодермальную мезенхиму;
• третичные: содержат кровеносные сосуды (из мезодермы аллантоиса).
Тип питания (изменяется в ходе имплантации зародыша):
• аутотрофный: В течение короткого времени после оплодотворения зародыш
использует небольшие запасы питательных веществ, содержащихся в
яйцеклетке.
• гистиотрофный: используется секрет слизистых клеток эпителия яйцевода,
матки, а также маточных желез и продукты распада тканей в начальные фазы
имплантации (после израсходования материала желточных включений).
• гемотрофный: питательные вещества и кислород поступают от
материнского организма (после разрушения сосудов эндометрия).
9.
Гаструляция (1)• первая фаза одновременно с имплантацией
(5–6 сутки развития)
• вторая фаза начинается на 14–15 сутки развития
В период между ними активно формируются
внезародышевые органы.
Клетки эмбриобласта расщепляются на
два листка (деламинация):
• эпибласт
• гипобласт
10.
Гаструляция (2)Полость амниона возникает кавитационным (шизоцельным).
Амниотический пузырек:
• крыша: внезародышевая амниотическая эктодерма
• дно: эпибласт (начало всех трёх зародышевых листков)
К 13–14 суткам:
• трофобласт
(образует хорион)
• амниотическая ножка:
прикрепляются к хориону
амнион и желточный
пузырек
• зародышевый щиток
(эпибласт и гипобласт)
11.
Гаструляция (3)В период между 9–14 сутками:
в эпибласте начинается дифференцировка
и перемещения клеток:
• первичная полоска
• гензенский узелок
Из материала первичной
полоски выселяется
зародышевая энтодерма. Ее
клетки, сдвигая клетки
гипобласта, занимают крышу
желточного мешка. В это же
время выселяется и
внезародышевая мезодерма.
Итоги гаструляции:
• возникновение 3-х
слойного зародыша
• формирование осевого
комплекса зачатков
12.
Внезародышевые органы:Внезародышевая мезодерма:
• окружает амниотический и
16-18 суток
желточный пузырьки
• занимает пространство между
трофобластом и первичным
желточным мешком
• появляются лакуны (формируют
полость хориона)
• формируется соединительная
ножка (связывает амниотический и
желточный пузырьки с трофобластом)
Начиная с 20–21 суток:
• обособление тела зародыша от внезародышевых
органов (туловищная складка)
• окончательное формирование осевых органов
(желточный стебелек)
• дифференциация мезодермы
Начиная с
15 суток в
амниотическую
ножку врастает
аллантоис.
13.
Внезародышевые органы: желточный мешокРудиментарное образование, утратившее
функцию хранилища питательных веществ
Образован:
• первичной или желточной энтодермой
• внезародышевой мезодермой: кровяные
островки (желточный круг)
Функции:
• первый орган кроветворения
• первый орган дыхания
• обеспечение питания
Вторичные функции:
• энтодерма желточного мешка местом
образования первичных половых клеток
• мезодерма дает форменные элементы крови зародыша
• в мезенхиме желточного мешка образуются первичные клетки крови.
• заполнен жидкостью (высокой концентрацией аминокислот и глюкозы)
14.
Внезародышевые органы: амнионАмнион образуется различными способами:
• в форме двух амниотических складок
внезародышевой эктодермы и париетального
листка внезародышевой мезодермы
• шизоцельным или кавитационным путем
раздвигая клетки зародышевого узелка.
Амнион заполнен постоянно
обновляющейся (полная смена за три часа)
жидкостью (околоплодные воды) –
оптимальная среда для развития
зародыша:
• коллоидный раствор: белки, жиры,
Функции:
• водная оболочка
• обратное всасывание
углеводы, микроэлементы, соли, гормоны,
антигены плода и т. д.
околоплодных вод
• регуляторная (стимуляция
• роль в формообразовательных
эмбриогенез и деятельности
кишечника)
процессах: развитие ротовой и носовой
полостей, органов дыхания, пищеварения
• газообмен
• пренатальная диагностика
• выделительная
(выратабывает простагландины, стимулирующие родовую деятельность).
15.
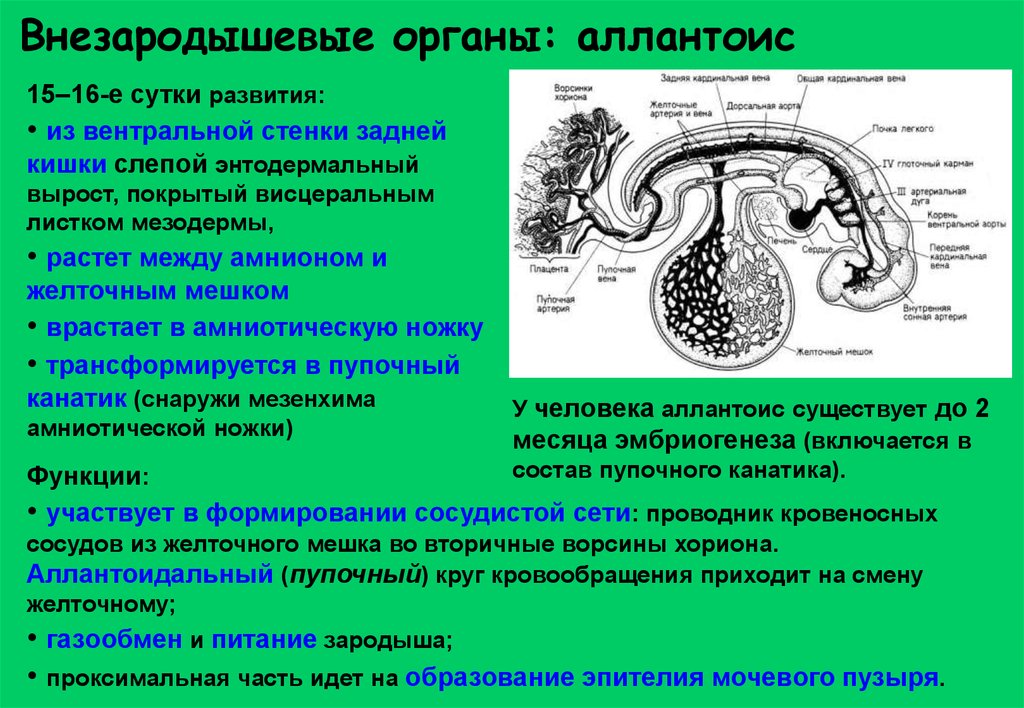
Внезародышевые органы: аллантоис15–16-е сутки развития:
• из вентральной стенки задней
кишки слепой энтодермальный
вырост, покрытый висцеральным
листком мезодермы,
• растет между амнионом и
желточным мешком
• врастает в амниотическую ножку
• трансформируется в пупочный
канатик (снаружи мезенхима
амниотической ножки)
У человека аллантоис существует до 2
месяца эмбриогенеза (включается в
состав пупочного канатика).
Функции:
• участвует в формировании сосудистой сети: проводник кровеносных
сосудов из желточного мешка во вторичные ворсины хориона.
Аллантоидальный (пупочный) круг кровообращения приходит на смену
желточному;
• газообмен и питание зародыша;
• проксимальная часть идет на образование эпителия мочевого пузыря.
16.
Плацента (1)Осуществляет связь зародыша
с материнским организмом.
Различают:
• зародышевую часть: ворсинки хориона
• материнскую часть: слизистая матки, где имплантировался зародыш.
В норме у всех млекопитающих кровь зародыша и кровь матери нигде не
смешиваются (отделены стенками сосудов зародыша и тканями хориона).
Морфологическая классификация (О. Гертвигом):
• диффузная: образование ворсин по всей
поверхности хориона (свиньи);
• островная (котиледонная): ворсинки хориона
собраны в группы (котиледоны), между которыми
поверхность хориона гладкая (жвачные);
• поясная (зонарная): ворсинки хориона
сосредоточены внутри небольшого участка,
опоясывающего плодный пузырь (хищные).
• дискоидальная: вид диска, ворсинки хориона
распределены по всей ее поверхности равномерно (у
человекообразных обезьян и человека, у мартышек и
макак – бидискоидальная).
17.
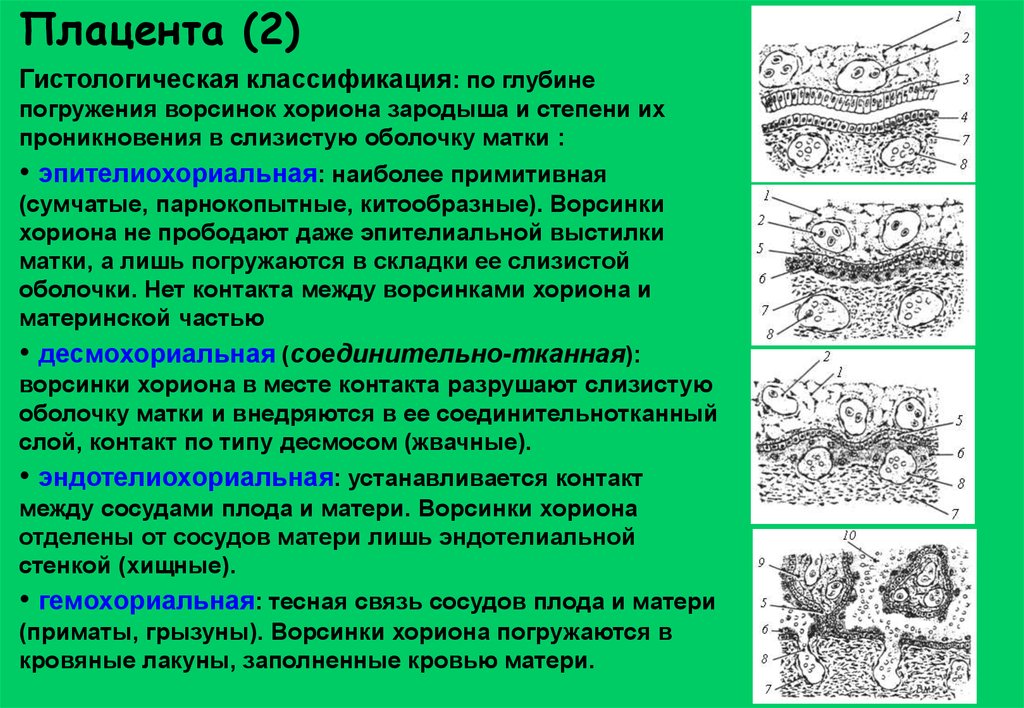
Плацента (2)Гистологическая классификация: по глубине
погружения ворсинок хориона зародыша и степени их
проникновения в слизистую оболочку матки :
• эпителиохориальная: наиболее примитивная
(сумчатые, парнокопытные, китообразные). Ворсинки
хориона не прободают даже эпителиальной выстилки
матки, а лишь погружаются в складки ее слизистой
оболочки. Нет контакта между ворсинками хориона и
материнской частью
• десмохориальная (соединительно-тканная):
ворсинки хориона в месте контакта разрушают слизистую
оболочку матки и внедряются в ее соединительнотканный
слой, контакт по типу десмосом (жвачные).
• эндотелиохориальная: устанавливается контакт
между сосудами плода и матери. Ворсинки хориона
отделены от сосудов матери лишь эндотелиальной
стенкой (хищные).
• гемохориальная: тесная связь сосудов плода и матери
(приматы, грызуны). Ворсинки хориона погружаются в
кровяные лакуны, заполненные кровью матери.
18.
Плацента (3)Степень развития плода не стоит в
связи с типом плаценты.
Функции:
• трофическая: обеспечивает питание развивающегося зародыша.
• депонирующая: откладываются многие необходимые для организма
соединения: макро- и микроэлементы, витамины С, А, D, Е.
• дыхательная: поступает кислород и удаляется углекислый газ.
• экскреторная: выделение в кровь матери конечных продуктов обмена
зародыша.
• эндокринная: начиная с четвертого месяца выработка гормонов
(синцитиотрофобласт): прогестерон, релаксин, эстрогены. Также: хорионический
гонадотропин; соматомаммотропин (плацентарный лактоген); трансферрин;
кортиколиберин. Синтезирует гормонов, регулирующих развитие гипофиза
плода (тиротропин, адренокортикотропин, меланотропин), андрогены и
кортикоиды.
• защитная (барьерная, детоксикационная и иммунологическая). Ряд
веществ не способен проходить через плацентарный барьер. Функция зависит
от свойств вещества, состояния организма матери, срока беременности и т. п.
Проникают: эфир, закись азота и другие газы, алкоголь, наркотики, никотин,
ртуть, мышьяк, антибиотики, барбитураты, токсины, антитела матери. Почти все
фармакологические препараты, возбудители инфекционных заболеваний.
19.
ХорионВ течение беременности мать и плод
отличаются друг от друга по антигеным
детерминантам, но
иммунные взаимоотношения
не переходят в
иммунный конфликт.
Хорион обеспечивает:
• имплантацию бластоцисты в стенку матки, а после формирования
кровеносных сосудов в ворсинах трофобласта – перенос растворимых веществ
между плодом и матерью.
• продукцию хорионического гонадотропина: пептидный гормон,
побуждающий клетки плаценты (и материнского яичника) к синтезу
прогестерона, подготавливающего матку к беременности. После первой трети
беременности хорион способен продуцировать прогестерон самостоятельно.
• защищает плод от иммунного ответа матери: реакция отторжения у
генетически различающихся индивидуумов обусловлена гликопротеинами
главного комплекса тканевой совместимости.
20.
ПуповинаЗародыш остается связан с плацентой при помощи пупочного канатика
(пуповины):
• пупочная вена (несёт артериальную кровь из плаценты к телу зародыша)
• две пупочные артерии (венозная кровь от зародыша к плаценте)
Источники развития пуповины:
• мезенхима амниотической ножки и
желточного мешка,
• аллантоис и растущие по нему сосуды.
• после образования туловищных складок
пупочный кантик покрытым с поверхности
амниотической эктодермой.
Пуповинные сосуды окружены студенистым веществом (вартонов студень)
т. е. мезенхимой, содержащей много основного вещества и
соединительнотканные клетки.
Ход сосудов пуповины извилистый, пупочный канатик скручен по длине.
Длина пупочного канатика доношенного плода составляет 40–50 см, а
диаметр около 1,5 см (размеры изменяются с возрастом плода).
21.
ОСОБЕННОСТИЭМБРИОГЕНЕЗА
ЧЕЛОВЕКА
лекция 10а
22.
Периодыонтогенеза:
Постнатальный период
человека:
• прогенез – возникновение и
• новорождённые: 1–10 дней
• грудной возраст: 10 дней – 1 год
• раннее детство: 1–3 года
• первое детство: 4–7 лет
• второе детство: 8–12 (♂), 8–11 (♀) лет
• подростковый в.: 13–16 (♂), 12–15 (♀)
• юношеский в.: 17–21 (♂), 16–20 (♀) лет
• зрелый возраст:
развитие половых клеток у
родительских особей;
• эмбриональный период –
время от момента оплодотворения
до формирования организма и
выхода зародыша из яйцевых
оболочек;
• постэмбриональный период –
время от рождения до смерти
индивидуума.
Постэмбриональные процессы:
• рост
• метаморфоз
• бесполое размножение
• регенерация
I период: 22–35 (♂), 21–35 (♀) лет
II период: 36–60 (♂), 36–55 (♀) лет
• пожилой возраст:
• старческий возраст:
• долгожители:
23.
Беременность человека:40 недель (280 дней или 10 лунных
месяцев)
В клинической практике выделяют 3 триместра (12, 14 и 14 недель).
• гестационный возраст: отсчитывается от момента оплодотворения;
• акушерский возраст: отсчитывается от первого дня последней менструации
Фенотипические характеристики эмбриона и/или плода (венечно-крестцовая
и венечно-пяточная длина, бипариетальный размер, окружность головы, длина
бедра или стопы) соответствуют его возрасту.
А – максимальная длина; Б, В – венечно-крестцовая; Г – венечно-пяточная длина
24.
Периоды эмбриогенеза человека (1):• начальный (1-я неделя развития): образование бластоцисты, имплантация;
• зародышевый (со 2-й по 8-ю недели развития): закладка всех систем
2-я неделя: первый этап гаструляции (разделение эмбриобласта на
эпи- и гипобласт, образование амниона, желточного мешка, хориона;
3-я неделя: вторая фаза гаструляции (образование экто-, энто- и
мезодермы, образование всех внезародышевых органов;
4–8 недели (предплодный период): органо- и гистогенез.
• плодный (начиная с 9-й недели и до момента рождения): заложенные главные
системы организма начинают функционировать, однако имеет место
рост и дифференцировка органов, продолжающаяся и после рождения.
В развитии
эмбриона человека
обнаруживается
выраженный
краниокаудальный
градиент
(4 неделя, 22–23 дня)
(5 неделя, 31–35 дней)
25.
Периоды эмбриогенеза человека (2):6 нед., 37–42 день
(длина 8–11 мм)
7 нед., 44–48 день
(длина 13–17 мм)
8 нед., 51–53 день
(длина 18–22 мм)
9 нед., 56–60 день
(длина 27–31 мм)
К 8-й неделе зародыш приобретает человеческий облик. С 3 месяца и до
рождения он называется плодом. К концу 5-го месяца длина 20–25 см, масса
250–300 г. В 7 месяцев способен к самостоятельной жизни (35 см, 1300 г).
• гистогенез: возникновение специализированных скоплений клеток (тканей) из
малодифференцированного клеточного материала эмбриональных зачатков;
• нотогенез: образование осевого комплекса зачатков органов;
• органогенез: процесс формирования органов и их систем.
Гистогенез следуют за формированием зачатка органа, но тканевая
детерминация наступает раньше органной.
Эмбриологическая периодизация: оплодотворение, зигота, дробление,
бластула, гаструляция, образование зародышевых листков, тканей и органов.
26.
Критические периоды развития:Периоды в онтогенезе с наибольшей чувствительности к повреждающему
действию разнообразных факторов. Повреждающие факторы – тератогены.
Критические периоды совпадают с моментом детерминации (П.Г. Светлов):
• имплантация зародыша: конец 1-й начало 2-й недели (~ 50–70 % зигот гибнет)
• формирование плаценты: с 3-й по 6-ю неделю (нейруляция и органогенез)
На 1000 беременностей погибает 300 плодов: 112 (1-й), 72 (2-й), 43 (3-й месяц).
Гибель эмбрионов неравномерна среди зародышей мужского и женского пола:
1-й месяц – 600 (♂) : 100 (♀), 5-й – 140 (♂) : 100 (♀).
Пороки развития:
Врожденные пороки развития – структурные нарушения, возникающие до
рождения , выявляются сразу и вызывают нарушение функции органа.
Аномалии – нарушение функции обычно не наблюдается.
• наследственные: мутации (генные, хромосомные, геномные)
• экзогенные средовые: под влиянием тератогенных факторов
• мультифакториальные: гамето-, бласто-, эмбрио-, фенопатии.
Фенотипическое проявление экзогенных и генетических пороков сходно (фенокопия)
27.
Дополнительная литература по теме:• Иванова-Казас О.М. Эволюционная эмбриология животных. Спб.,
1995.
• Кноррэ Б. Краткий очерк эмбриологии человека. М. : Медицина, 1967.
• Данилов Р.К., Боровая Т.Г. Общая и медицинская эмбриология. СПб.:
Наука, 2003.
• Hill, M. UNSW Embryology [Electronic resource]. 2011.
Mode of access:
http://php.med.unsw.edu.au/embryology

























 biology
biology