Similar presentations:
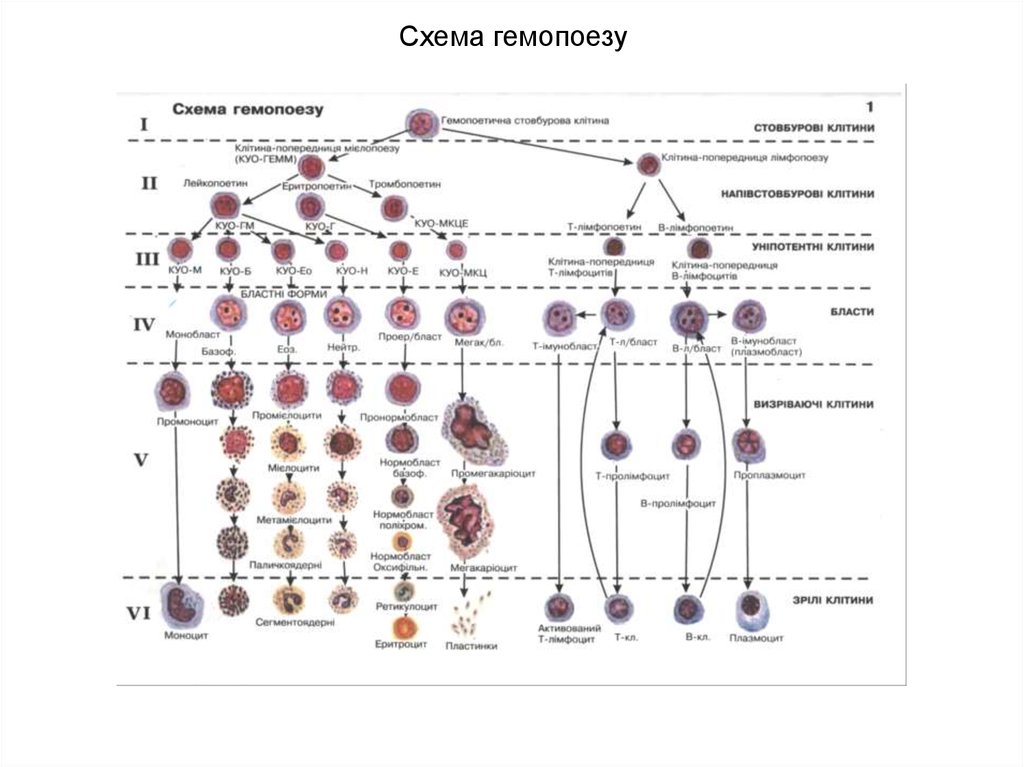
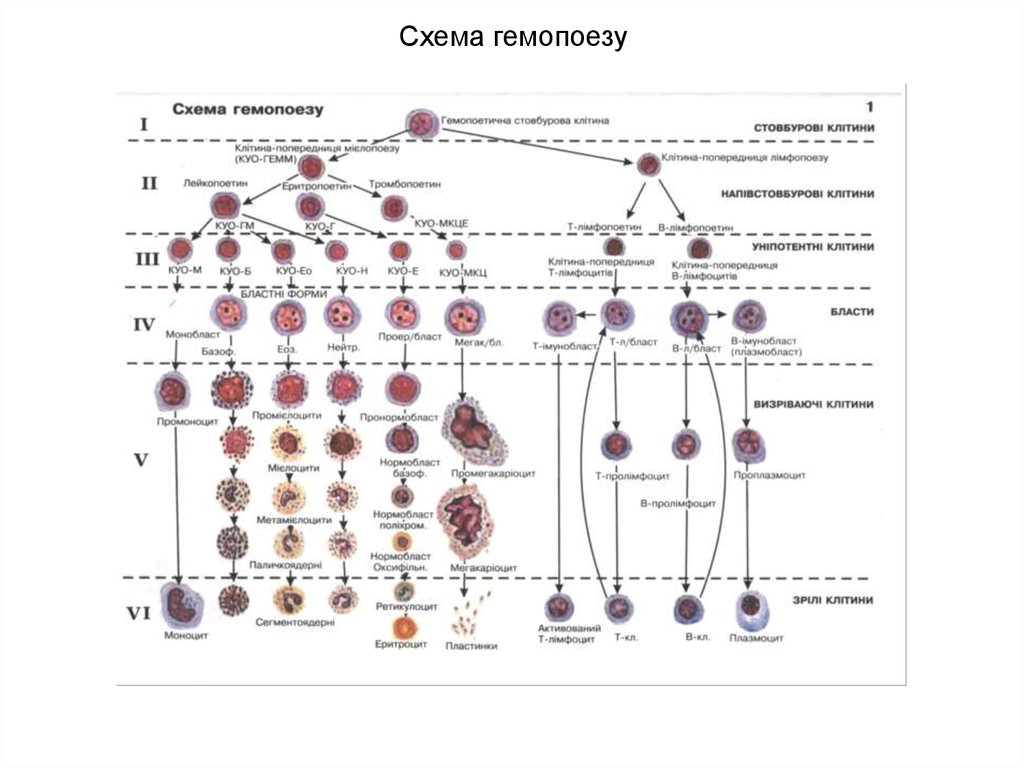
Схема гемопоезу
1. Схема гемопоезу
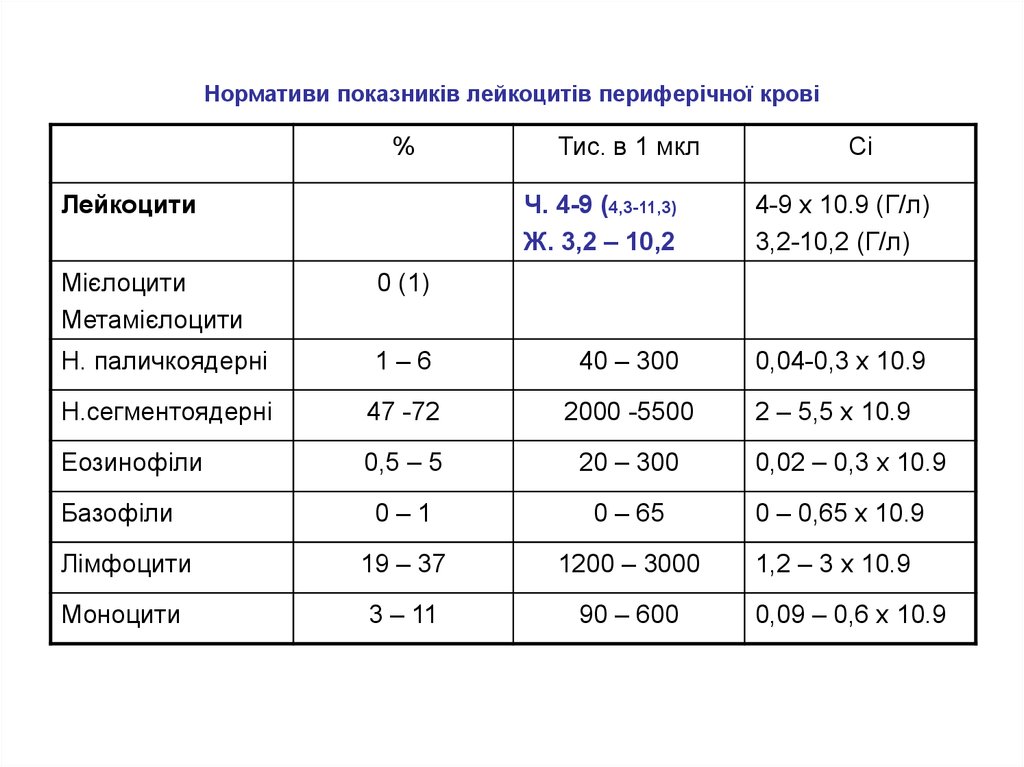
2. Нормативи показників лейкоцитів периферічної крові
%Лейкоцити
Тис. в 1 мкл
Сi
Ч. 4-9 (4,3-11,3)
Ж. 3,2 – 10,2
4-9 х 10.9 (Г/л)
3,2-10,2 (Г/л)
0,04-0,3 х 10.9
Мієлоцити
Метамієлоцити
0 (1)
Н. паличкоядерні
1–6
40 – 300
Н.сегментоядерні
47 -72
2000 -5500
Еозинофіли
0,5 – 5
20 – 300
0–1
0 – 65
0 – 0,65 х 10.9
Лімфоцити
19 – 37
1200 – 3000
1,2 – 3 х 10.9
Моноцити
3 – 11
90 – 600
Базофіли
2 – 5,5 х 10.9
0,02 – 0,3 х 10.9
0,09 – 0,6 х 10.9
3. ГЕМОБЛАСТОЗИ
Визначення:Пухлинні захворювання кровотвірної системи
До них належать:
ЛЕЙКОЗИ (лейкемії) – злоякісні порушення кровотворення,
пов”язані із припиненням (порушенням) дозрівання клітин крові і з
первинною локалізацією у кістковому мозку.
Злоякісні лімфоми – новоутворення лімфатичної тканини з
локальним злоякісним (лімфовузли, селезінка, травна система….)
пухлинним ростом.
4. Класифікація ГЕМОБЛАСТОЗІВ
ЛейкозиГострі:
• лімфобластний
• мієлобластний
Хронічні:
• лімфолейкоз
• мієломна хвороба
• мієлолейкоз
• моноцитарний лейкоз
• ерітремія (хв. Вакеза)
• мієлофіброз
лімфоми
Лімфогранулематоз
Не лімфогранулематозні лімфоми:
•Вузлувата лімфосаркома (В-клітинна)
•Дифузна лімфосаркома (В або Т-кліт.)
•Ретикулосаркома (гістіоцитарна)
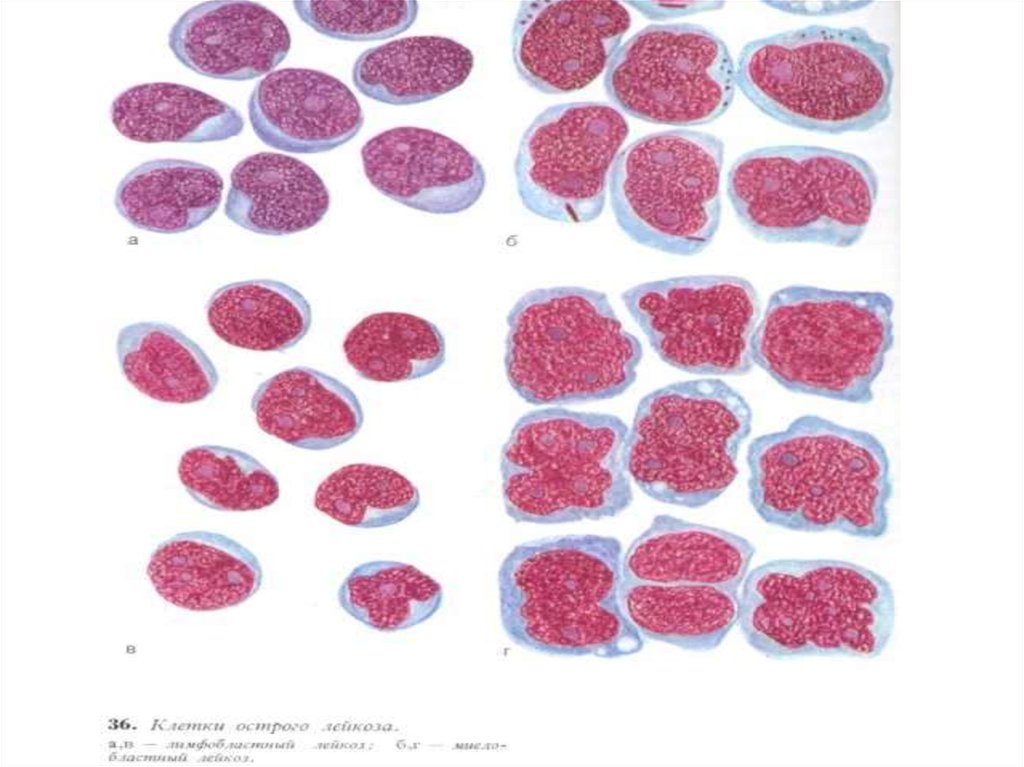
5. Гострі лейкози
Визначення:Злоякісне пухлиннезахворювання кровотворної тканини, в
основі якої є утворення клонів бластних
клітин з припиненням (пригніченням)
дозрівання клітин.
Етіологія: теорії вірусна, хімічна,
радіаційна, генетична, клонова.
6. Схема гемопоезу
7. Класифікація гострих лейкозів
• Гострі мієлолейкози:М0 – недиференційований
М1 – без дозрівання клітин
М2 – з дозріванням клітин
М3 – гострий промієлоцитарний лейкоз
М4 – гострий мієломоноцитарний лейкоз
М5 – гострий моноцитарний лейкоз
М6 – гострий ерітролейкоз
М7 – гострий мегакаріобластний лейкоз
• Гострі лімфолейкози:
L1 – з малими розмірами клітин
L2 - з крупними розмірами клітин
L3 – з бластними клітинами типу лімфоми Беркітта
8. Клінічні стадії гострих лейкозів
Стадії:Початкова
Розгорнута
Повна ремісія
Одужання (ремісія більше 5 років)
Рецидив
Термінальна
9. Клінічні синдроми розгорнутої стадії гострих лейкозів
• Лихоманка, явища інтоксикації• Виразково-некротичні зміни мигдаликів, слизової оболонки
ротової порожнини, що поширюються на стравохід, кишки
• Біль у кістках, що підсилюється при постукуванні по них
• Блідість шкіри та слизових оболонок
• Крововиливи в шкіру та слизові, кровотечі різної локалізації
• Збільшення лімфатичних вузлів, безболісних, не спаяних між
собою, іноді у вигляді конгломератів (більш характерно для
лімфобластних лейкозів)
• Збільшення селезінки, печінки
• Порушення функцій внутрішніх органів (ушкодження
лейкемічними вогнищами)
• Імунодефіцитний стан ( важкі пневмонії, менінгіт, сепсис)
Є значні особливості клініки в залежності від типів (М3,М4, В і Т
клітинні)
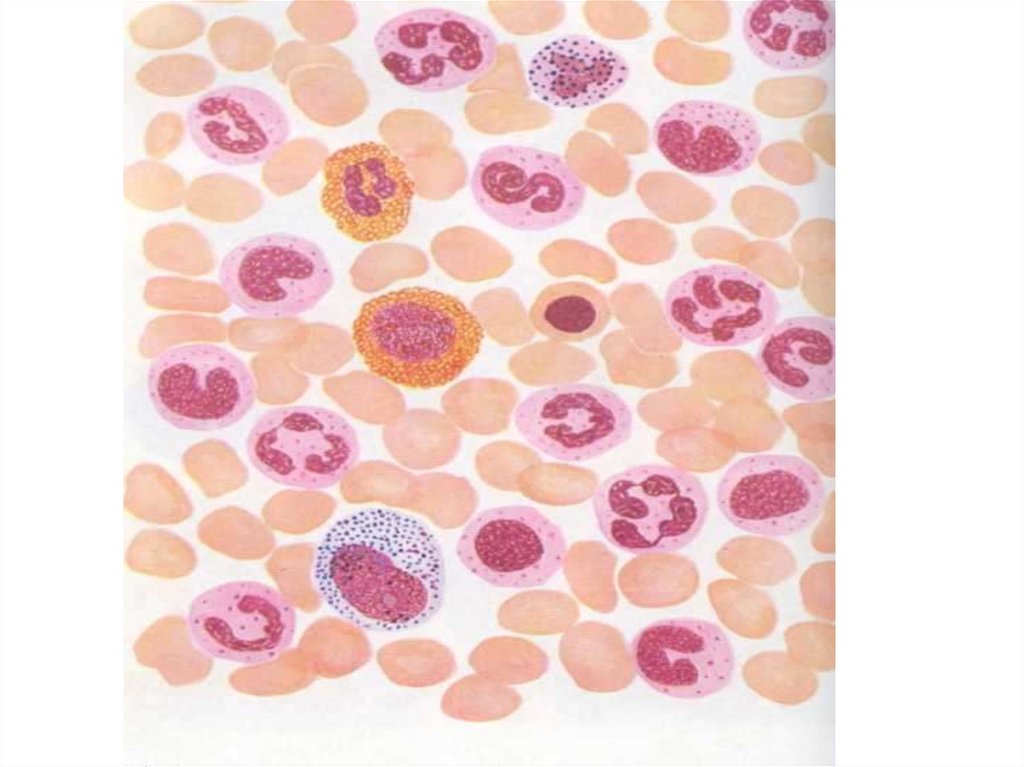
10. Гематологічний синдром гострих лейкозів
• Основні зміни периферічної крові при гострихлейкозах: лейкоцитоз (десятки тисяч), анемія,
тромбоцитопенія, наявність т.з. "лейкемічного
провалу“- відсутні дозріваючі (перехідні) клітини ,
відсутність ацидофільно-базофільної асоціації (немає
еозинофілів і базофілів).
• Приклади гемограми:
• Гострий мієлобластний лейкоз Нв 78 г/л, е – 2,5 Т/л,
к.п.- 0,96, Лей. – 88 Г/л, б-0%, е-0%, п.- 1%, с.- 0,5%,
лімф.- 3%, бластні клітини (мієлобласти) 95,5%,
Тромб. 18 Г/л, Шое 60 мм.
• Гострий лімфобластний лейкоз Нв 85 г/л, е.- 2,8 Т/л,
к.п. 0,9, лей. 40 Г/л, б-0%, е-0%, п.- 3%, с.-8%, мон.2%, лімф.- 9,5%, бластні клітини (лімфобласти) 77,5%, тромб. – 18 Г/л, Шое 55мм.
11. Схема гемопоезу
12.
13. Принципи лікування гострих лейкозів
• Принципи лікування. Основні цілі лікування.• Індукція ремісії
• Консолідація ремісії
• Підтримуюча терапія
Основні групи препаратів
• Антиметаболіти (меркаптопурин, цитозин-арабінозид)
• Антимітотичні (вінкристін)
• Алкілуючі сполуки (ціклофосфан)
• Протипухлинні антибіотики (рубоміцин)
• Похідні нітрозосечовини (кармустин)
• Ферментні препарати (L-аспарагіназа)
Тактика лікування:Поліхіміотерапія: вибір
7+3
(цитозин+рубоміцин+преднізолон), 5+2 (цітозин+рубоміцин),
ЦОАП (циклофосфан+онковін+алаксан+ преднізолон), ЛАВП
(L-аспарагіназа+вінкристин+преднізолон)
• Іонізуюче опромінювання
• Трансплантація кісткового мозку (аутологічна, алогенна)
14. Хронічні лейкози
• Визначення: злоякісні пухлинні захворювання кровотворноїтканини з первинним джерелом в кістковому мозку, з подальшою
появою в інших кровотворних органах, що характеризуються
проліферацією мієлоїдного або лімфоїдного ростка з
накопиченням дозріваючих та зрілих форм клітин.
• Класифікація хронічних лейкозів:
• Мієлоїдні форми
• Хронічний мієлолейкоз з філадельфійською хромосомою
• Хронічний мієлолейкоз без філадельфійської хромосоми
• Мієломоноцитарний
• Сублейкемічний (остеомієлосклероз, мієлофіброз)
• Еритремія (хвороба Вакеза)
• Лімфоїдні форми
• Хронічний лімфолейкоз
• Волосатоклітинний лімфолейкоз
• Парапротеїнемічні гемобластози
• Мієломна хвороба
• Макроглобулінемія Вальденстрема
15. Хронічний мієлолейкоз
• Субстрат: клітина-попередниця мієлопоезу, загальна длягранулоцитарного, еритроцитарного та мегакаріоцитарного
ростків; порушується нормальне дозрівання гранулоцитарних
лейкоцитів, появляються позакістковомозкові вогнища
кровотворення (селезінка, печінка, шкіра, лімфовузли, мозкові
оболонки). У 95 % хворих виявляється аномалія 22 пари
хромосом – т.з. Філадельфійська хромосома.
• Фази перебігу
• Хронічна (моноклональна)
• Прогресивна (поліклональна)
• Гостра (бластний криз)
• Стадії, основні клінічні прояви
• Початкова: клінічні симптоми неспецифічні, хвороба
виявляється при випадковому аналізі крові
• Розгорнута: підвищена стомлювальність, слабкість, лихоманка,
втрата маси тіла, біль у кістках, збільшення розмірів селезінки
(до дуже великих), схильність до інфекційних ускладнень
• Термінальна (бластний криз) : важка інтоксикація, ураження всіх
органів, важка анемія, геморагічні ускладнення
16. Типова картина крові при хронічному мієлолейкозу
• Картина крові: на початкових стадіях анемія ітромбоцитопенія відсутні (появляються у
термінальній стадії), наявна ацидофільнобазофільна асоціація, відсутній "лейкемічний
провал" (одночасно виявляються як зрілі, так і
дозріваючі клітини)
• Приклад: Нв-116 г/л, ер.-3,8 Т/л, к.п.- 0,9,
лейк.- 125 Г/л, б- 6,5%, е.- 10%, промієлоцитів
1%, мієлоцитів- 24%, мета мієлоцитів- 21%,
п.-15,5%, с.- 14,5%, лімф.-7,5%, тромб.- 355
Г/л, Шое – 30 мм.
17.
18. Принципи лікування хронічного мієлолейкозу
• Первинно-стримуюча терапія(мієлосан,мієлобромол,6меркаптопурин, гідреа, іматініб-глівек,
альфа-2-бета інтерферон - інтрон)
• Поліхіміотерапія – при бластному кризі
• Опромінення селезінки
• Симптоматична терапія
19. Хронічний лімфолейкоз
• Субстрат: зрілі лімфоцити переважно В популяції (90%). У 50%хворих виділяють мітогенетичні аномалії 12 і 14 хромосоми.
Появляються позакісткомозкові вогнища кровотворення в
лімфатичних органах. Лімфоцити функціонально неповноцінні,
тому є схильність до частих інфекційних ускладнень.
Варіанти перебігу: доброякісний (часто), злоякісний (рідше)
20. Стадії, основні клінічні симптоми хр. лімфолейкозу
• Початкова: клінічних симптомів немає (роками), виявляєтьсявипадково при аналізі крові або наявності збільшеного
лімфовузла
• Розгорнута: (можливі різні варіанти) загальна слабкість,
пітливість, часті інфекційні ускладнення; периферійне
симетричне збільшення лімфовузлів (безболісні, рухомі,
тістоподібні); при пухлинних формах лімфовузли значно
збільшуються з виникненням симптомів стиснення; втрата маси
тіла, свербіж шкіри, геморагічні ускладнення, гепато –
спленомегалія, лейкозна інфільтрація легень, нирок, серця,
лімфатичного апарата травної системи, середостіння, шкіри
• Термінальна: всі симптоми ураження значно виражені, виникає
аутоімунна гемолітична анемія, тромбоцитопенія з геморагіями.
21.
22. Приклад гемограми при хронічному лімфолейкозі
• Картина периферічної крові (приклад):Нв- 123 г/л, ер.- 4,2 Т/л, к.п.- 0,9, лейк.51
Г/л, е.- 2%, б.- 1%, п.- 1%, с.- 14%, мон.2%, пролімф.- 12%, лімф. 68%, тромб.
210 Г/л, Шое- 28 мм. В мазку крові часто
виявляються руйновані лімфоцити –
тільця Боткіна-Гумпрехта.
23.
24.
25. Принципи лікування хронічного лімфолейкозу
• Первинно-стримуюча монотерапія з 2 стадії(лейкеран, циклофосфан, флударабін)
• При кісткомозковій формі поліхіміотерапія
(вінкристін, метотрексат, 6меркаптопурин,преднізолон)
• При пухлинній формі поліхіміотерапія LVPP
(лейкеран, вінбластин, прокарбазин,
преднізолон) або СОР (циклофосфан,
онковін, преднізолон)
• Променева терапія конгломератів
лімфовузлів
• Симптоматична терапія.
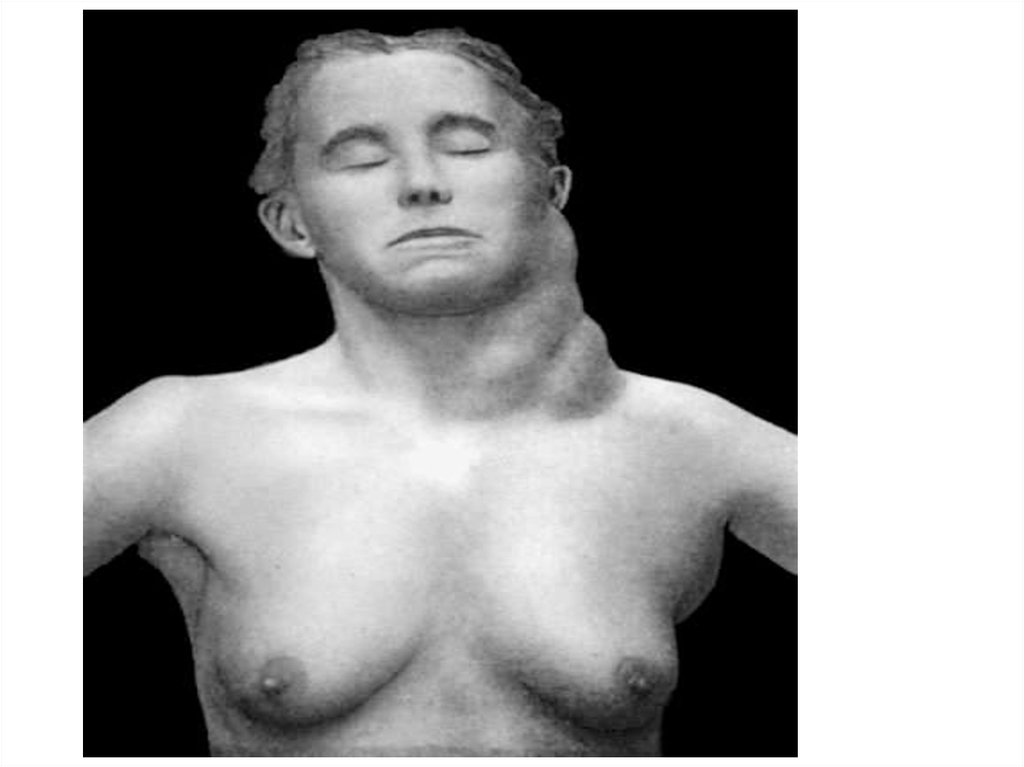
26. Парапротеїнемічні гемобластози Мієломна хвороба (хв. Рустицького – Калера)
• Визначення: злоякісна проліферація у кістковомумозку плазматичних клітин (В-популяція), які
виробляють структурно гомогенні патологічні
імуноглобуліни
• Класифікація:
- дифузно-вогнищева (60%)
- дифузна (20-25%)
- множинно-вогнищева (15-20%)
27. Клінічна симптоматика
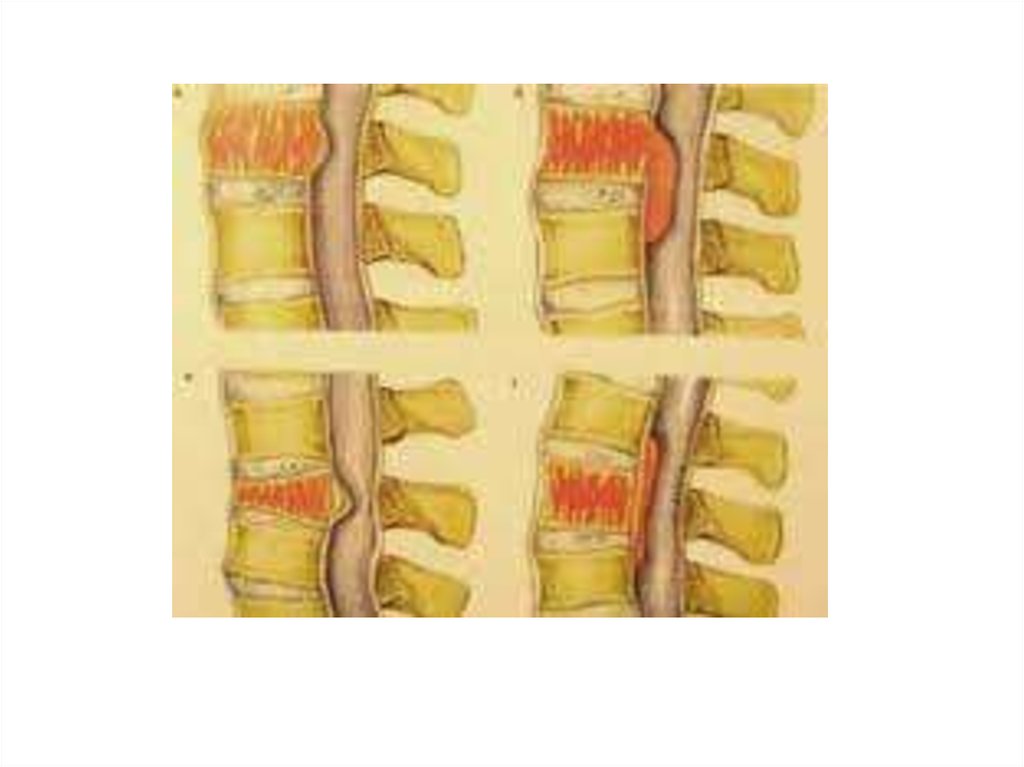
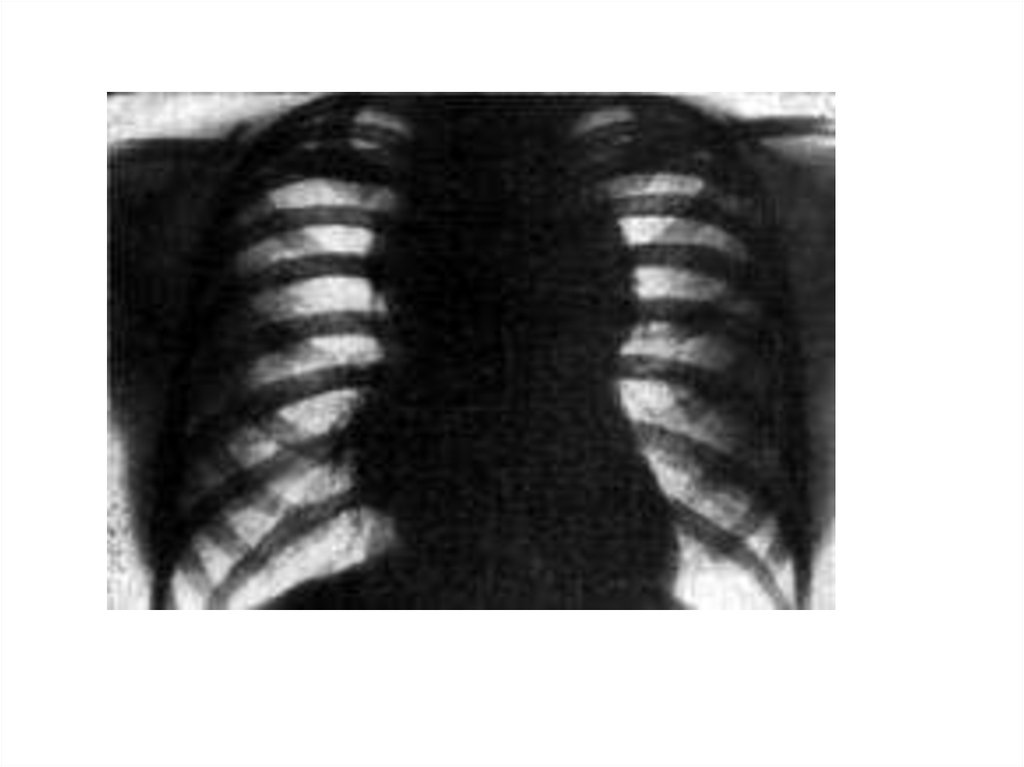
• Ураження скелета: болі (хребець, череп, груднаклітина), деструкція, патологічні переломи
• Синдром білкової патології: мієломна нефропатія
(стійка моноклональна протеїнурія, гематурія,
ниркова недостатність, амілоїдоз)
• Синдром підвищеної в”язкості крові: сухість шкіри,
слизових оболонок,парестезії, синдром Рейно,
виразкові прояви на шкірі, псевдотромбози
кріоглобулінами
• Геморагічний синдром: блокування мембранних
рецепторів тромбоцитів парапротеїнами
• Синдром пригнічення імунітету
28. Лабораторно-інструментальні обстеження
• Аналіз крові:- гіперпротеїнемія (заг.білок більше 100 г/л)
- ШОЕ 60 – 90 – 110 мм/год
- патологічні імуноглобуліни (М-градієнт)
• Аналіз сечі:
- протеїнурія, гематурія
- наявність білка Бенс-Джонса
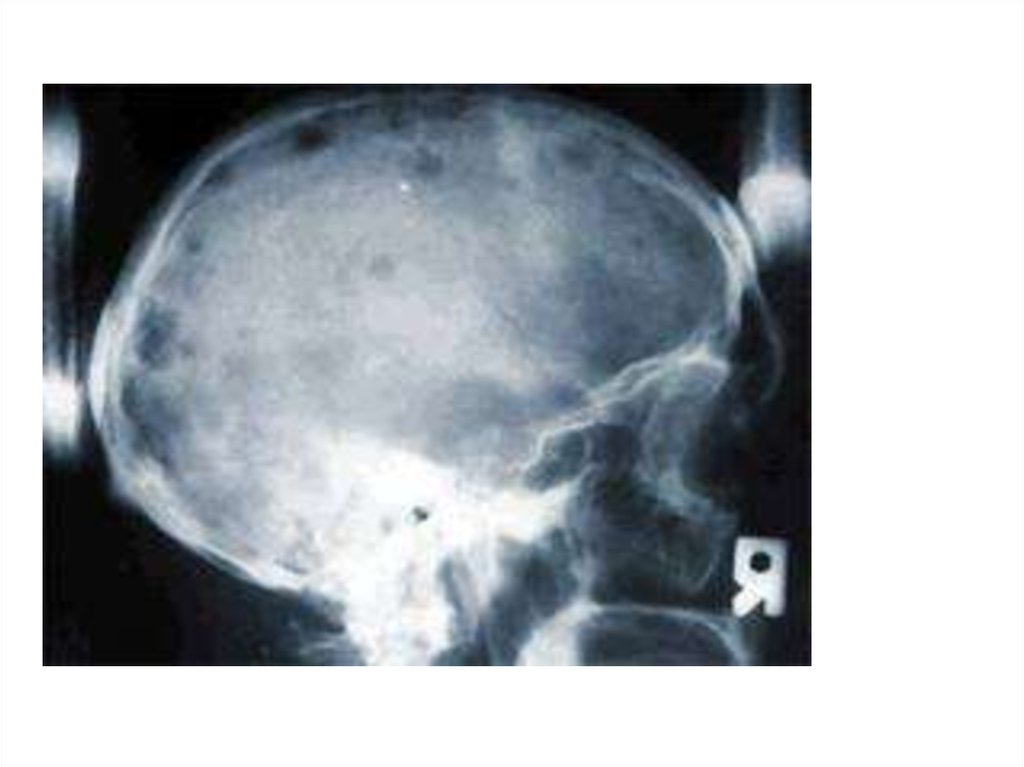
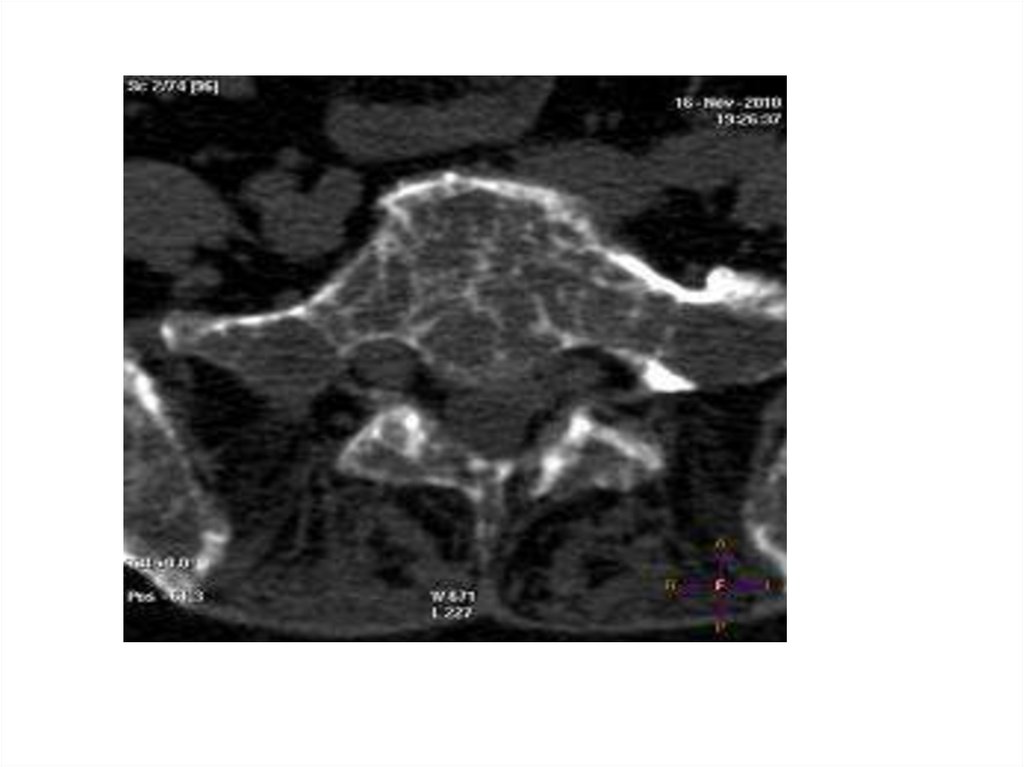
• Рентгенологічні дані:
- дефекти круглої форми, деструкція, переломи
29.
30.
31.
32. Принципи лікування мієломної хвороби
• Цитостатична терапія за принципом лікуванняхронічного лімфолейкозу (лейкеран, циклофосфан,
деколи поліхіміотерапія, кортикостероїди)
• Гемотрансфузії, анаболічні гормони при анемії
• Спленектомія за наявності гемолітичного синдрому
• Плазмаферез, плазмасорбція у разі гіпервіскозного
синдрому
33. Злоякісні лімфоми Лімфогранулематоз (хвороба Ходжкіна)
• Визначення: гіперпластичне продуктивне ураження ретикулярноїтканини, переважно лімфатичних вузлів
• Класифікація по стадіям:
І (локалізована) – уражені 1 або 2 суміжні групи л/в, розташованих з
одного боку діафрагми
ІІ (регіонарна) – ураження двох або більше несуміжних груп л/в по
один бік діафрагми
ІІІ (генералізована) – ураження двох або більше груп л/в по обидва
боки від діафрагми, втягнення у процес екстранодальних
лімфатичних органів (селезінки)
ІУ (дисемінована) – ураження нелімфоїдних органів (легені, печінка,
травна система, кістковий мозок)
• По групам:
А – без клінічних ознак інтоксикації
В – з клінічними ознаками інтоксикації (рецидивуюча лихоманка типу
Пел-Ебштейна, свербіж, нічні поти, втрата маси тіла)
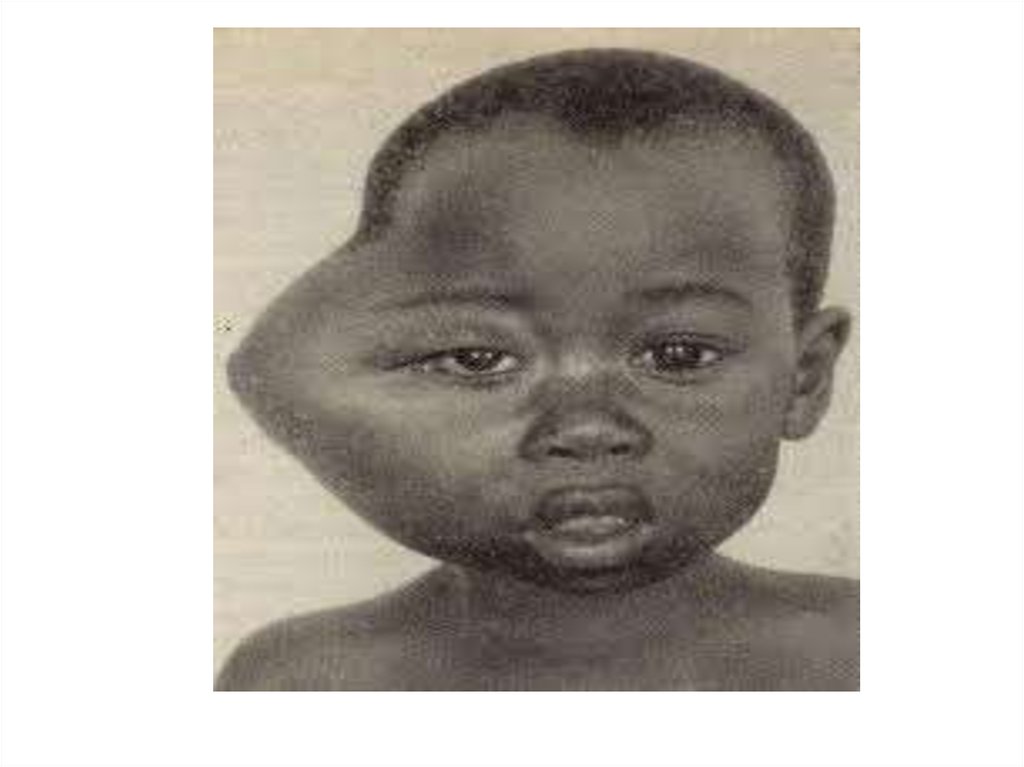
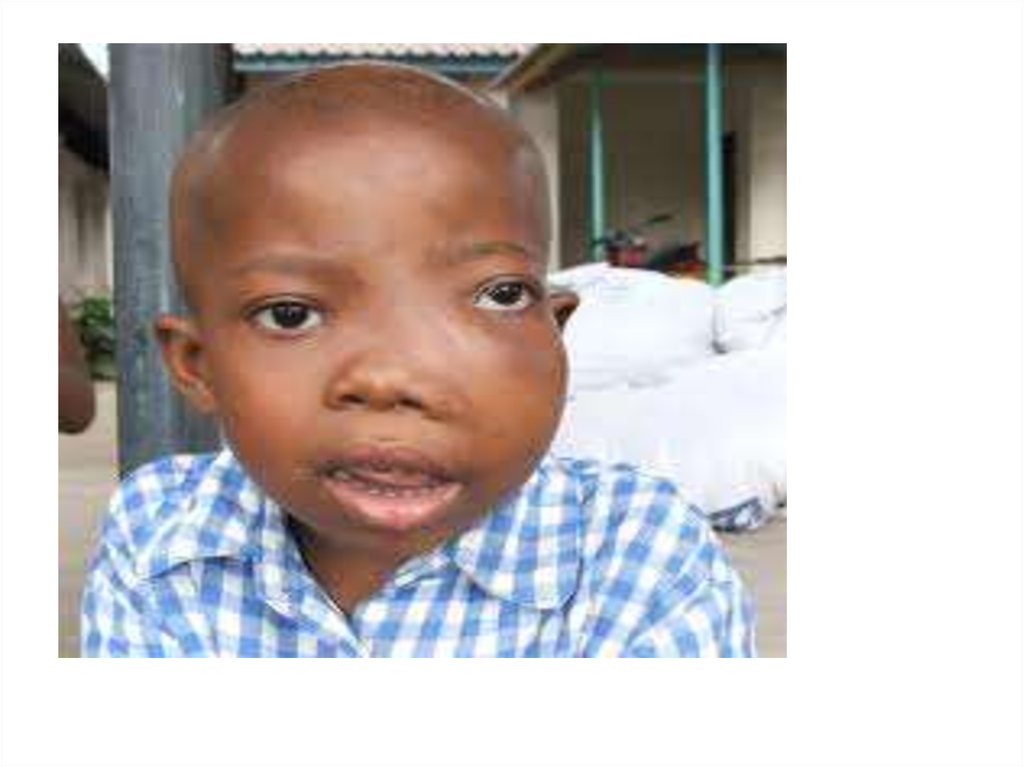
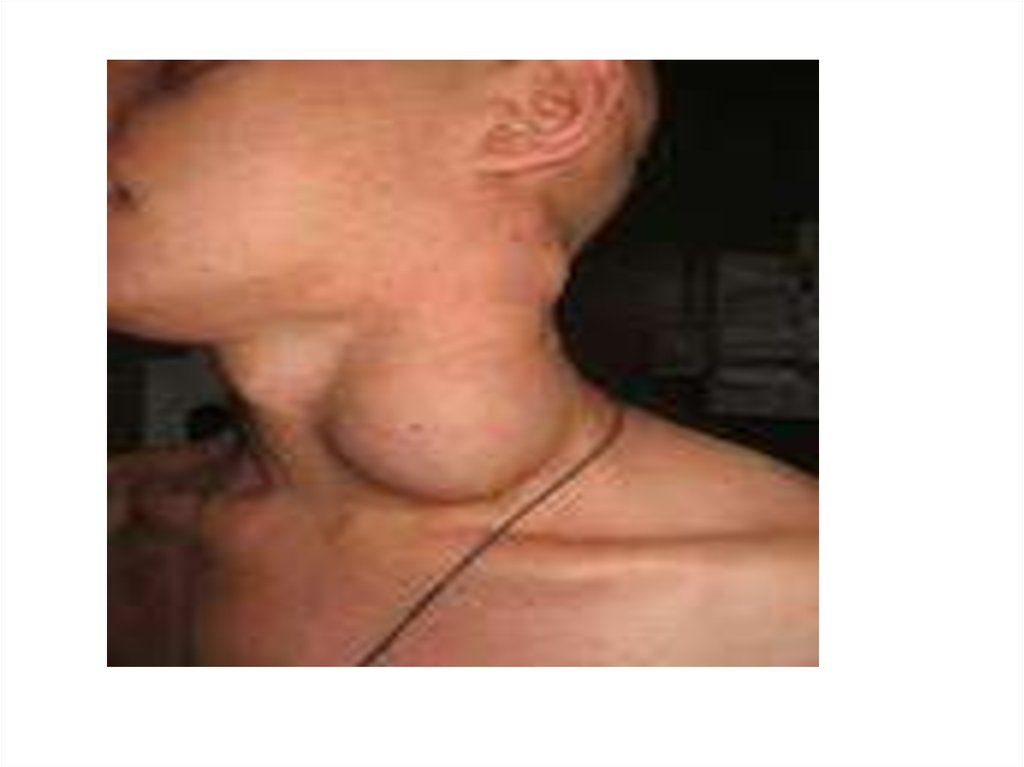
34. Основні клінічні симптоми Лімфогранулематозу
• Збільшення лімфовузлів – чаще шийних, пахвинних, вониеластичні, безболісні, не зпаяні з підлеглими тканинами. В
дальнішому зливаються у конгломерати різної щільності (в
залежності від рецидивів)
• Симптоми здавлювання – клініка залежить від переважання
локального ураження: торакальні – навіть до синдрому Стокса,
абдомінальні – чаще всього механічна жовтяниця, можливі
кишечні, кісткові симптоми різного характеру.
• Симптоми групи В: часто випереджують діагностично значиме
збільшення лімфовузлів – лихоманка неінфекційної природи,
багатохвильова типу Пел-Ебштейна, немотивований свербіж,
немотивована втрата маси тіла, рясні поти особливо вночі.
• Гемограма: неспецифічна
• Мієлограма: неспецифічна – оскільки процес починається за
межами кісткового мозку. При генералізації з”являються
характерні гематологічні ознаки.
35.
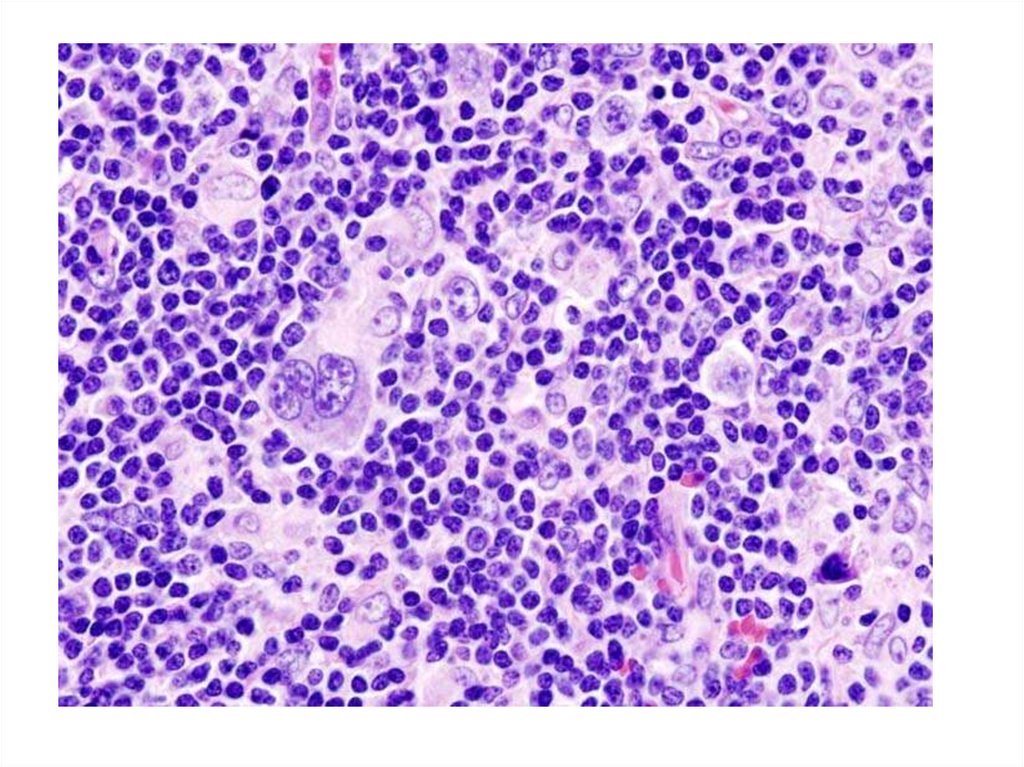
36. Морфологічна верифікація лімфогранулематозу
• Вивчення біоптатів лімфовузлів абоморфології трепанобіопсії клубової
кістки і виявлення у препаратах
клітин Березовського – Штернберга
(клітини дуже великих розмірів, мають багато ядер, різноманітні за
формою, цитоплазма світла,широка)
37.
38. Принципи лікування лімфогранулематозу
Поліхіміотерапія (МОПП, ПОПП, ЦОАП та ін.)
Променева терапія
Хірургічні методи (за умови локальних форм хвороби)
Спленектомія у разі гіперспленізму
Трансплантація аллогенного кісткового мозку (у разі
резистентних до терапії форм хвороби)
• Комбіновані методи лікування
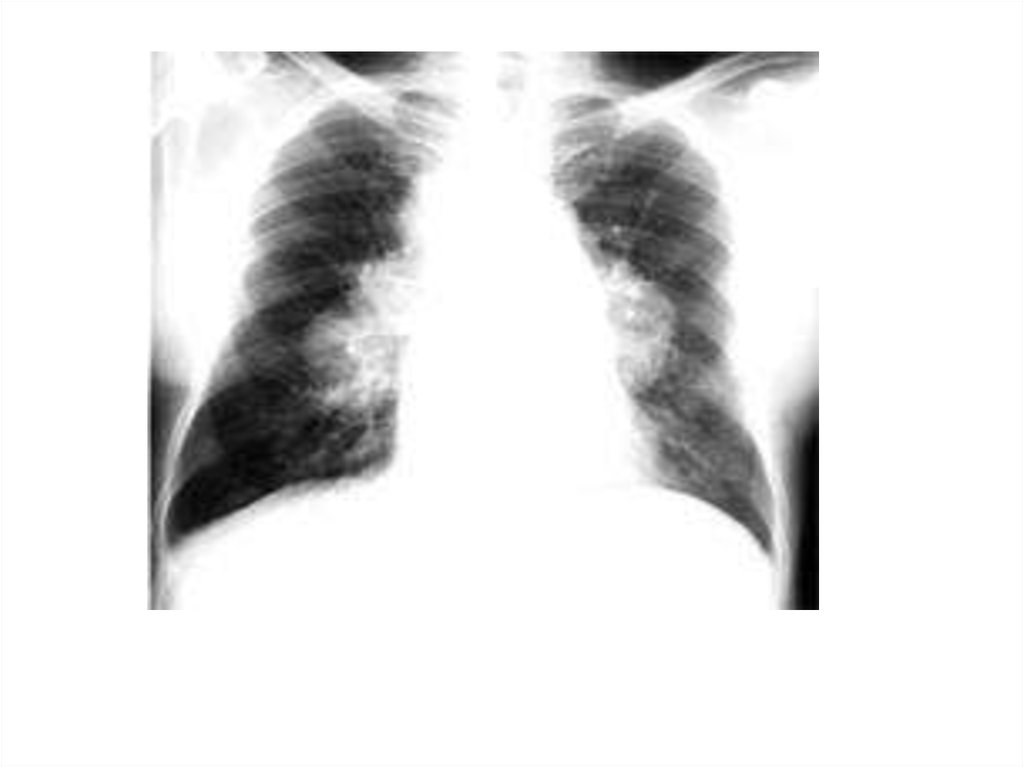
39. Злоякісні неходжкінські лімфоми
Визначення: Гетерогенна група злоякісних лімфопроліферативниххвороб з первинною позакістковомозковою локалізацією, переважно
в лімфатичних вузлах.
Основні клінічні симптоми: Поява пухлини лімфовула різної
локалізації (середостіння,брюшна порожнина,легені,мігдалик….).
Вузли надто рано ущільнюються, зростають між собою у
конгломерати, проростають через капсулу, викликають компресійні
симптоми. Виникає гепатоспленомегалія, кахексія. Показники крові
не мають специфічних змін.
Принципи лікування: Подібні лікуванню лімфогранулематозу, вибір
тактики залежить від клітинного субстрату пухлини.
40.
41.
42.
43.
44. Класифікація злоякісних неходжкінських лімфом
ФормаКлінічний варіант
Нодулярна
(вузлувата)
лімфосаркома
Пролімфоцитарний, пролімфолімфобластний (дрібно-,
велико- та змішані варіанти)
Дифузна
лімфосаркома
Лімфоцитарний, лімфоплазмоцитарний, пролімфоцитарний,
Пролімфоц.-лімфобластний
Лімфобластний, імунобластний,
Лімфосаркома Беркітта
Ретикулосарко
ма
(гістіоцитарна
лімфома)
Клітинний субстрат
В- лімфоцит
В – лімфоцит
Т або В лімфоцит
Гістіоцит,
Мононуклеарний
макрофаг





























 medicine
medicine








