Similar presentations:
Фульминантная печеночная недостаточность
1. Фульминантная печеночная недостаточность
2. Клинический синдром, развивающийся в результате снижения массы функционирующих клеток печени ниже критического уровня.
Печеночная недостаточностьКлинический синдром,
развивающийся в результате
снижения массы
функционирующих клеток печени
ниже критического уровня.
3. Причины печеночной недостаточности
• Массивный некроз гепатоцитоввследствие токсического, вирусного или
ишемического повреждения ранее
здоровой печени – острая печеночная
недостаточность.
• Осложнение хронического заболевания
печени – декомпенсация хронической
недостаточности печени.
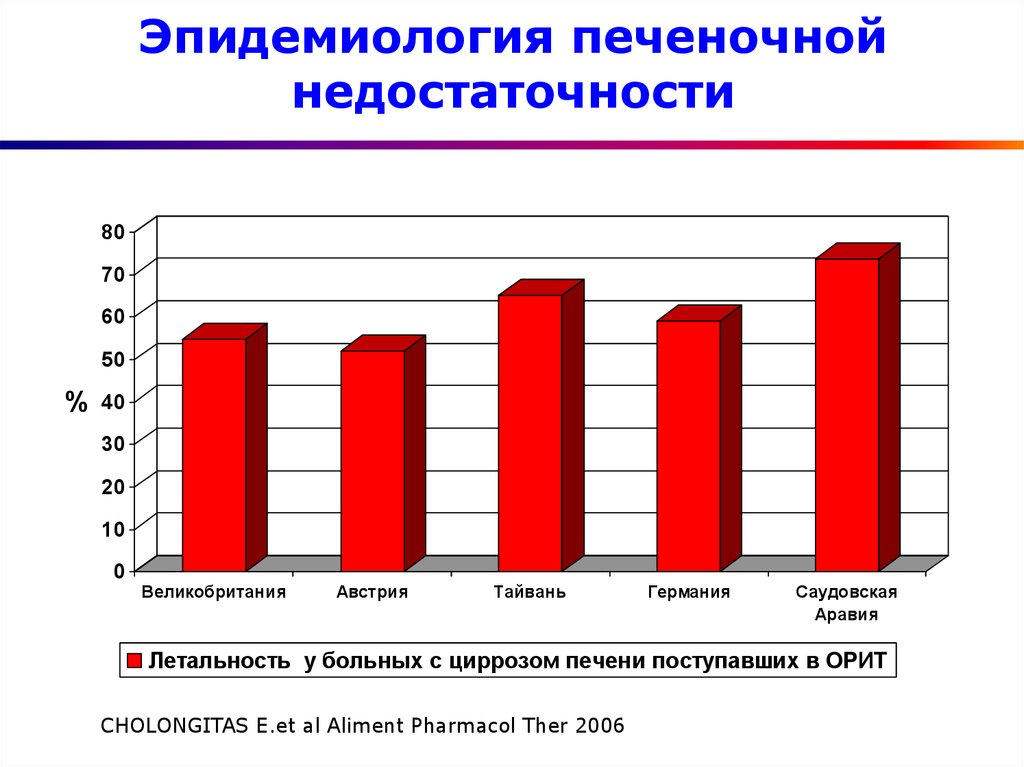
4. Эпидемиология печеночной недостаточности
8070
60
50
%
40
30
20
10
0
Великобритания
Австрия
Тайвань
Германия
Саудовская
Аравия
Летальность у больных с циррозом печени поступавших в ОРИТ
CHOLONGITAS E.et al Aliment Pharmacol Ther 2006
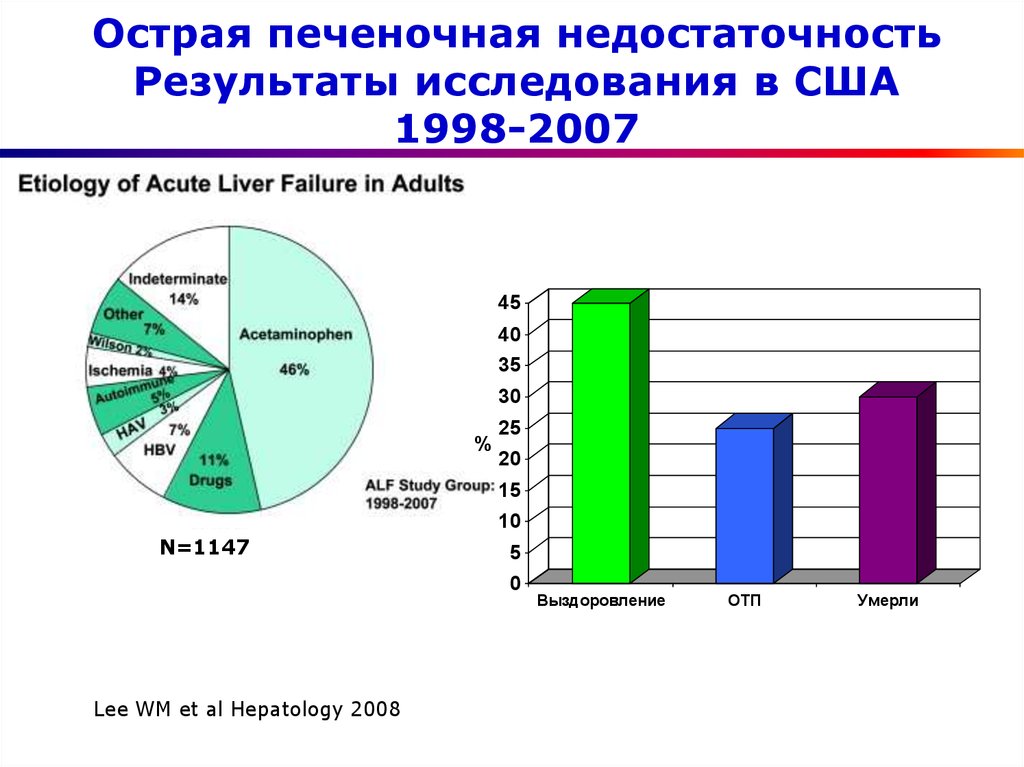
5. Острая печеночная недостаточность Результаты исследования в США 1998-2007
4540
35
30
%
25
20
15
10
N=1147
5
0
Lee WM et al Hepatology 2008
Выздоровление
ОТП
Умерли
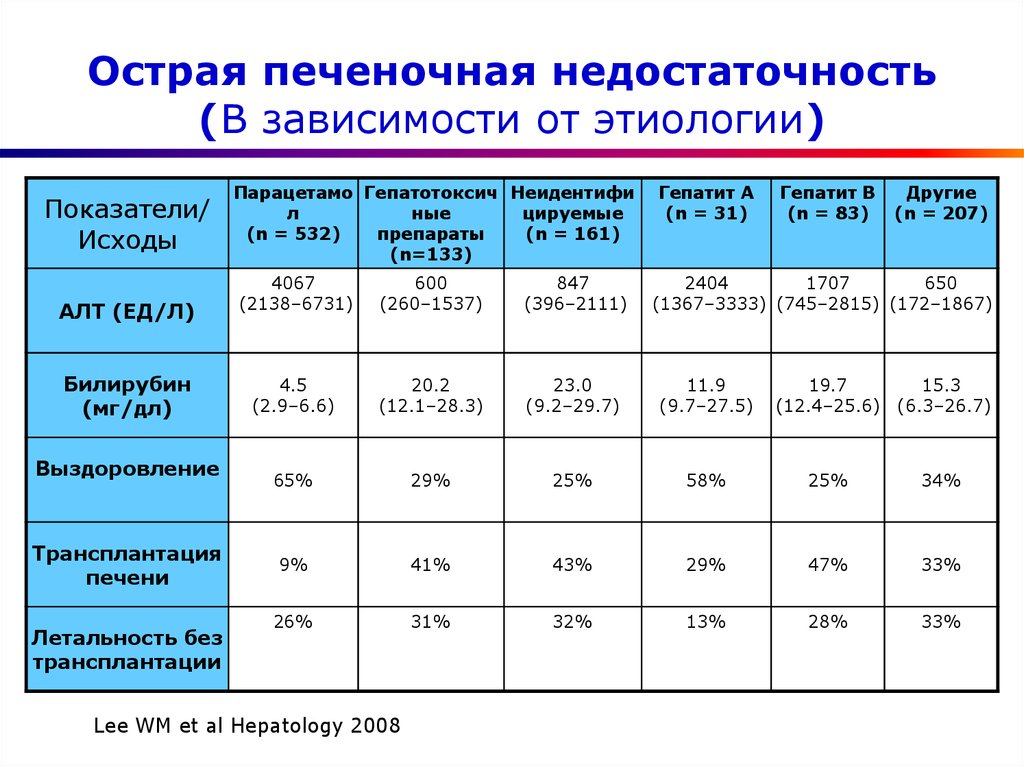
6. Острая печеночная недостаточность (В зависимости от этиологии)
Показатели/Исходы
АЛТ (ЕД/Л)
Билирубин
(мг/дл)
Выздоровление
Трансплантация
печени
Летальность без
трансплантации
Парацетамо Гепатотоксич Неидентифи
л
ные
цируемые
(n = 532)
препараты
(n = 161)
(n=133)
Гепатит А
(n = 31)
Гепатит В
(n = 83)
Другие
(n = 207)
4067
(2138–6731)
600
(260–1537)
847
(396–2111)
4.5
(2.9–6.6)
20.2
(12.1–28.3)
23.0
(9.2–29.7)
11.9
(9.7–27.5)
19.7
(12.4–25.6)
15.3
(6.3–26.7)
65%
29%
25%
58%
25%
34%
9%
41%
43%
29%
47%
33%
26%
31%
32%
13%
28%
33%
Lee WM et al Hepatology 2008
2404
1707
650
(1367–3333) (745–2815) (172–1867)
7. Причины печеночной недостаточности
• Внутрипеченочные :Острые повреждения печени
Вирусные гепатиты А, В, B+D, С, E…
Токсические гепатиты : алкоголь,
грибы
Гепатотропные яды : CCl4 , ДХЭ…
Лекарства : парацетамол, стероиды,
БАД…
8. Хронические повреждения печени
• Аутоиммунные болезни :Первичный билиарный цирроз печени
Первичный склерозирующий холангит
• Метаболические повреждения печени
Болезнь Вильсона-Коновалова
• Длительный прием лекарств и алкоголя
9. Внепеченочные этиологические факторы
Холедохолитиаз
Острый холангит
Стриктуры желчных протоков
Холангиокарцинома
Системная воспалительная реакция,
сепсис
• Системные воспалительные заболевания
• Заболевания сердца и
гемодинамические нарушения
10. Фульминантная печеночная недостаточность
• Термин предложен C.Trey и C.Davidson в 1970г.для обозначения «потенциально обратимого
состояния, обусловленного тяжелым
поражением печени с началом энцефалопатии в
течение 8 недель от появления желтухи, в
отсутствие предшествующего заболевания
печени в анамнезе».
• Болезнь Вильсона – длительно существующее
поражение печени, массивный некроз
гепатоцитов за счет перегрузки их медью.
11. Фульминантная печеночная недостаточность -
Фульминантная печеночнаянедостаточность клинический синдром, развивающийся
в результате массивного некроза
печени с последующим развитием
полиорганной недостаточности
• Энцефалопатия
• Коагулопатия
• Сердечно-сосудистая недостаточность
• Дыхательная недостаточность
• Почечная недостаточность
12. Причины фульминантной печеночной недостаточности
Вирусы гепатита А, В, С, D, Е, G
Лекарственные препараты
Отравление грибами
Четыреххлористый углерод
Болезнь Вильсона
Аутоиммунный гепатит
13. Инфекции
• Вирусный гепатит А – 5% в структуре ФПН• Летальность- 0,2-0,4%.
• Ухудшают прогноз: Возраст старше 40 лет,
предшествующие заболевания печени,
наркомания, алкоголизм.
• Диагноз- обнаружение в крови антиHAV
IgM
14. Инфекции
Вирусный гепатит В – основная причина ФПН – 47%
Летальность составляет 12-36%
Диагностируется при обнаружении антиHB c IgM
Суперинфекция вирусом гепатита D с
предшествующим хроническим гепатитом В или
коинфекция этими вирусами может манифестировать
ФПН.
• Диагноз устанавливается при обнаружении антиHDV
/IgM
15. Инфекции
• Острый гепатит С служит редкой причиной ФПН,обычно в составе микст-вирусной инфекции с
вирусами гепатита А или В, у пациентов с
наркоманией.
• Диагностируется при обнаружении HCV RNА
• Редкие причины: вирус гепатита Е, вирус
простого герпеса, Эпштейна-Барр,
цитомегаловирус, лихорадка Q, туберкулез.
16. Лекарственные препараты
• Парацетамол – до 56% лекарственной ФПН• Прием более 12,5 г в короткий промежуток
времени
• Клиническая картина: тошнота, рвота, анарексия
в течение первых суток. Желтуха на 2-4 сутки,
повышение уровня трансаминаз в сотни раз от N.
Часто сопровождается развитием почечной
недостаточности.
• Лечение – N-ацетилцистеин 150 мг/кг на 200 мл
5% р-ра глюкозы, затем 50 мг/кг на 500 мл и 100
мг\кг на 1000 мл.
17. Токсины
• Отравление грибами, аманитотоксин.• Клиника гастроэнтерита в течение 6-24 часов
после приема грибов с дальнейшим
присоединением печеночной недостаточности.
• Летальность достигает 25%
• Хлорированные углеводороды –
четыреххлористый углерод, дихлорэтан,
хлороформ, трихлорэтилен.
18. Редкие причины ФПН
• Гипоперфузия печени при хронической сердечнойнедостаточности, синдром Бадда-Киари,
кардиохирургические операции с АИК.
• Острая жировая дистрофия беременных.
• Болезнь Вильсона часто манифестирует ФПН
вследствие массивного гемолиза вызванного
выходом в кровь меди из гепатоцитов.
• 44% случаев ФПН остается с нераспознанной
этиологией.
19.
КЛИНИЧЕСКИЕ ВАРИАНТЫ ФПНСверхострая - развитие ПЭ через 0-7 дней
Летальность 64%
Острая – развитие ПЭ через 8- 28 дней
Летальность 93%
Подострая –развитие ПЭ через 29 дней-24 недель
Летальность 86%
20. Причины смерти при ФПН
• Основная причина смерти отек головного мозга,развивающийся у пациентов с III-IV стадиями
ПЭ: гипервентиляция, опистотонус, судороги,
миоклонии, слабая реакция зрачков. Гипоксия
мозга, вклинение.
• Развитие бактериальных (инфекционных)
осложнений отмечено у 80% пациентов с ФПН.
• Синдром полиорганной недостаточности.
21. Клинические особенности ФПН
• Ранние симптомы неспецифические – слабость,анорексия тошнота, боли в животе, лихорадка.
• Позже присоединяется желтуха.
• Выраженный синдром цитолиза гепатоцитов с
резким увеличением активности трансаминаз.
• Наличие лейкоцитоза.
• При прогрессировании ПН развивается
энцефалопатия, прогрессируя до развития комы.
22. Диагностика ФПН
Гипербилирубинемия
Высокая активность трансаминаз
Снижение активности холинэстеразы
Снижение уровня протромбина более чем на 50%
Гипопротеинемия
Гипогликемия
Повышение уровня лейкоцитов
Повышение С-реактивного белка
23. Энцефалопатия и отек мозга
• Причина развития- неспособность пораженнойпечени к обезвреживанию нейротоксических
метаболитов, что приводит к повреждению
нейронов, отеку мозга, повышению ВЧД.
• Клинические проявления- системная гипертензия
и брадикардия, децеребральная ригидность,
приступы эпилепсии, гипервентиляция.
• Высокий риск развития внутричерепных
кровоизлияний.
24. Сердечно-сосудистая и легочная недостаточность
• Развивается системная вазодилятация, низкаясосудистая резистентность, тяжелые
дисциркуляторные нарушения, гипотония.
• Нарушение транспорта кислорода.
• Гипоксия тканей – лактатный ацидоз.
• Отек легких, аспирационная пневмония и РДСВ.
• Перевод на ИВЛ при развитии печеночной комы
и III стадии энцефалопатии.
25. Почечная недостаточность
• Прогрессирование ФПН в 55% приводит к ОПН.• При ФПН вызванной парацетамолом ОПН в 70%
• Острый канальцевый некроз при парацетамоле,
антибиотиках, грибном токсине, контрастных
препаратах
• Воздействие гепато-нефротоксичных токсикантов
• Гепаторенальный синдром I типа
• Снижение диуреза менее 300 мл/сутки
• Уровень креатинина более 300 мкмоль/л
• Низкий уровень мочевины
26.
Диагностические критерии ГРС-Наличие острого или хронического заболевания печени с выраженной
печеночной недостаточностью и портальной гипертензией;
-Низкая скорость клубочковой фильтрации:
уровень креатинина в сыворотке более 125 мкмоль/л ( 1,5 мг/дл)
клиренс креатинина (за 24 часа) менее 40 мл/мин
-Отсутствие шока, бактериальной инфекции, обезвоживания или приема
нефротоксичных препаратов;
-Отсутствие улучшения почечной функции после отмены мочегонных
препаратов и восполнения объема циркулирующей плазмы;
-Отсутствие ультразвуковых признаков обструкции мочевыводящих путей или
поражения паренхимы почек;
-Протеинурия менее 500мг/сут.
Arroyo V,Gines P. Hepatology 23,164, 1996.
27.
Дополнительные диагностические критерии:- Диурез менее 1 литра в сутки
-Содержание натрия в моче менее 10 ммоль/л
-Осмолярность мочи выше осмолярности плазмы;
-Содержание натрия в сыворотке крови менее 10 ммоль/л.
Провоцирующие факторы развития ГРС:
Декомпенсация болезни печени,
прогрессирующая печеночная недостаточность;
Резистентный к диуретической терапии асцит;
Чрезмерная терапия диуретиками;
Гастроинтестинальное кровотечение;
Гиповолемия;
Хирургические вмешательства.
28.
Гепаторенальный синдром 1 типа-Быстрое и прогрессивное ухудшение почечной функции :
Удвоение сывороточного креатинина выше чем 2,5 мг/дл или
50% сокращение суточного клиренса креатинина менее 20 мл/мин
в течение 2-х недель
-Олигурия с прогрессивным увеличением мочевины и креатинина
-Снижение клубочковой фильтрации до 10 мл/мин и ниже
-Отсутствие выраженной гиперкалиемии
-Отсутствие выраженного метаболического ацидоза
-Редкое развитие отека легких
Низкий уровень выживания – не более 2-х недель.
29.
Гепаторенальный синдром 2 типа-Нарастание почечной дисфункции в течение месяцев
-Наличие резистентного к диуретической терапии асцита
-Относительно стабильное клиническое состояние
-Нарушение синтетической функции печени и развитие
трофологической недостаточности приводят к снижению
синтеза и низкому уровню мочевины и креатинина,
несмотря на развивающуюся почечную недостаточность
Продолжительность выживания 6 и более месяцев.
30. Гепаторенальный синдром
• Гепаторенальный синдром 3 типа – ГРС-1 типаили ГРС-2 типа на фоне хронических заболеваний
почек
• Гепаторенальный синдром 4 типа – острое
почечное повреждение у пациентов с
фульминантной печеночной недостаточностью
31.
Трансплантация печениОптимальная терапия для пациентов с ГРС, учитывая обратимый
функциональный характер почечной недостаточности.
Однако после ОТП дальнейшее ухудшение почечной функции
наблюдается у большинства больных и более 30% из них
требуется диализная терапия.
Пациенты с ГРС имеют больше осложнений, находятся больше
времени в реанимационном отделении и имеют более высокую
больничную смертность, чем пациенты без ГРС.
3-летняя вероятность выживания после ОТП составляет 60%,
у реципиентов без ГРС – 80%
32. Коагулопатия
• Печень синтезирует все факторы свертывания,ингибиторы коагуляции и фибринолиза
• Прогрессирование коагулопатии проявляется
кровотечением из верхнего отдела ЖКТ
• Дисфункция тромбоцитов
• Снижение уровня протромбина
• Снижение уровня фибриногена
• Снижение факторов II, V, VII, IX и X
• Наиболее тяжелое осложнение – внутричерепное
кровоизлияние
• Трансфузия СЗП, плазмаферез
33. Инфекции и сепсис
• У 80% пациентов с ФПН развиваются инфекционныеосложнения, у 25% диагностируется бактериемия, что
является причиной отказа от трансплантации.
• Факторы увеличивающие риск развития инфекции:
-повреждение клеток Купфера
-нарушение клеточного звена иммунитета
-нарушение физиологических барьеров для
проникновения инфекции (кожа, воздушные пути,
мочеполовая система, кишечник).
• Антибактериальная терапия с момента постановки
центрального катетера и инвазивного мониторинга.
34. Прогноз
• Прогноз исхода ФПН необходим для тактикиведения пациента – консервативная терапия,
экстракорпоральная поддержка печени или
выполнение операции трансплантации.
• Показания к ОТП выставляются когда очевидна
невозможность восстановления функции печени,
но еще не наступили необратимые нарушения ЦНС
септические осложнения или полиорганная
недостаточность.
35. Критерии Kings College
ПараметрПродолжительность > 7 дн.
Риск летального исхода %
70
Уменьшение размеров печени
70++
Общий билирубин > 300 мкмоль/л
70++
Протромбиновое время > 90 сек
Энцефалопатия II - III
Энцефалопатия IV
100
85
90+
Почечная недостаточность
++
Отравление парацетамолом
++
36. Операция трансплантации печени
• Пациенты с высоким риском летального исходавносятся в Лист ожидания трансплантации печени
в класс неотложности 1 А.
• Темп прогрессирования ПЭ влияет на уровень
выживаемости после ОТП, так выживаемость при
I или II степени составляет 77%, по сравнению с
56% выживаемостью при III-IV степени.
• Послеоперационная выживаемость после ОТП
при ФПН составляет 65-92%, в зависимости от
тяжести состояния реципиента.
• ОТП должна быть выполнена до развития
необратимых изменений ЦНС, ПОН и сепсиса.
37.
Фульминантная печеночная недостаточность жизнеугрожающее состояние с развитием синтетическойи метаболической печеночной недостаточности.
• Характеризуется выраженной коагулопатией, желтухой,
гипогликемией и прогрессирующей энцефалопатией.
• Сопровождается развитием ПОН.
•Определяющим критерием прогноза выживания
пациентов с ФПН является прогрессирование
энцефалопатии, этот же критерий используется для ОТП
38. Алгоритм ведения пациентов с ФПН
• Своевременная диагностика ФПН и выявлениеэтиологического фактора
• Клинический,лабораторный и инструментальный
мониторинг состояния пациента
• Оценка прогноза летального исхода
• Комплексное лечение (СМТ, МЭГ)
• Своевременное выставление показаний к ОТП и
оперативное лечение
• Выполнение ОТП привело к значительному
снижению летальности пациентов с ФПН.
39. Заключение
• Несмотря на определенные успехи, достигнутые вдиагностике и консервативной терапии ФПН,
выживаемость пациентов остается на достаточно
низком уровне.
• В настоящее время методом выбора лечения
больных, не ответивших на терапевтические
мероприятия остается трансплантация печени.
40.
41. Плазмаферез у больных печеночной недостаточностью
400350
300
250
200
150
100
50
0
До
плазмафереза
После
плазмафереза
50
Общий
Прямой
Непрямой Креатинин
билирубин билирубин билирубин
1400
40
10
1000
Е/л
30
20
1200
0
800
600
400
200
0
До
плазмафереза
После
плазмафереза
60
г/л
мкмоль/л
Влияние плазмафереза на биохимические
показатели
АЛТ
АСТ
ЩФ
ГГТП
ЛДГ
Общий белок
Альбумин
42.
Плазмаферез и коагуляцияПациенты с печеночной недостаточностью
После
плазмафереза
До
плазмафереза
Фибриноген,
г/л
ПТИ, %
МНО
0
5
10
15
20
25
30
Фибринолиз,
мин
Плазмаферез нормализует
показатели как
свертывающей, так и
противосвертывающей систем
крови.
Антитромбин
3, %
Протеин С,
%
АПТВ, сек
0
50
100
150
200
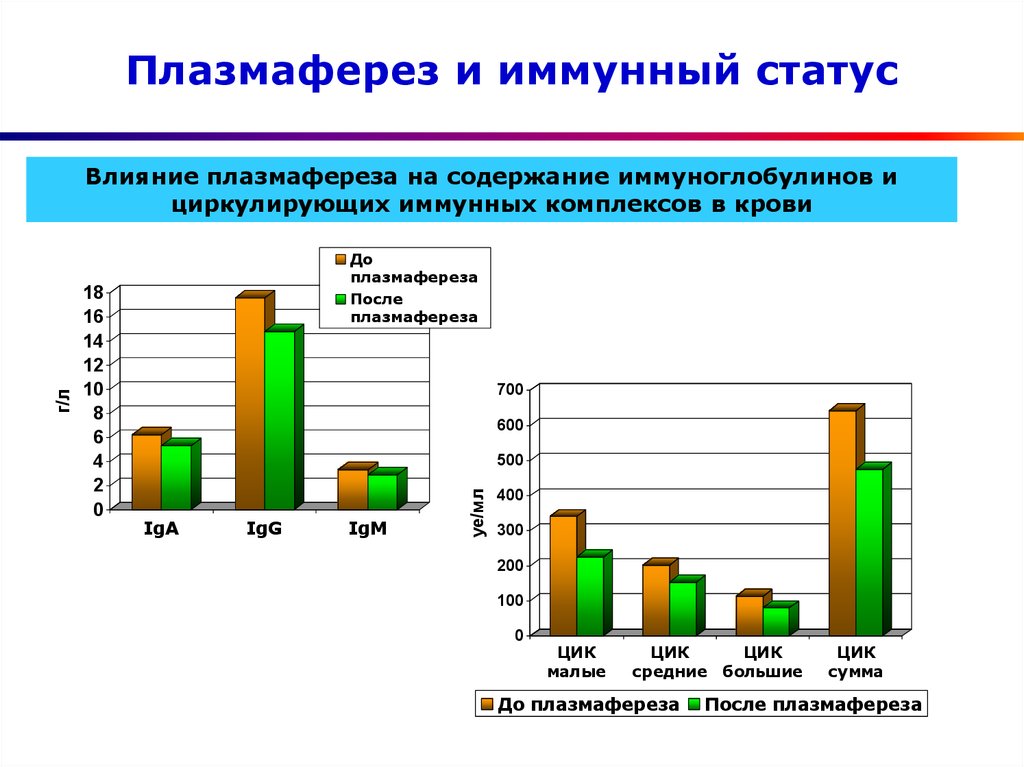
43. Плазмаферез и иммунный статус
1816
14
12
10
8
6
4
2
0
До
плазмафереза
После
плазмафереза
700
600
500
IgA
IgG
IgM
уе/мл
г/л
Влияние плазмафереза на содержание иммуноглобулинов и
циркулирующих иммунных комплексов в крови
400
300
200
100
0
ЦИК
малые
ЦИК
средние
До плазмафереза
ЦИК
большие
ЦИК
сумма
После плазмафереза
44. Влияние гемофильтрации (ПВВГФ) на параметры гомеостаза
Пациенты с гепаторенальнымсиндромом
250
200
Разобщение
л. брюшины
150
100
Разобщение
л. плевры
50
0
Ri-ПА
0
2
До ПВВГФ
4
После ПВВГФ
Na, ммоль/л
Креатинин,
мкмоль/л
САД, мм рт ст
ЧСС, уд/мин
Мочевина
ммоль/л
6
120
100
Элиминация низко и
среднемолекулярных веществ
Дегидратация
Нормализация системной и
почечной гемодинамики
Увеличение СКФ
80
60
40
20
0
ЦВД, мм
45. Эффекты ПВВГФ у пациентов с печеночной недостаточностью
- Достоверное повышение систолического АД- Улучшение внутрипочечной гемодинамики по изменению
резистивного индекса на уровне дуговых ветвей почечных
артерий
- Увеличение скорости клубочковой фильтрации - Снижение
дозы вводимых диуретиков
- Увеличение клиренса мочевины и креатинина
- Коррекция электролитного баланса – снижение содержания
калия и повышение натрия в плазме
46. Система поддерживаюшей терапии при заболеваниях печени MARS -
Альбумин-связанныетоксины
Билирубин
Желчные кислоты
Медь
Триптофан
TNF-α
Эффект гемофильтрации
•Креатинин
•Мочевина
•Коррекция электролитных нарушений
•Аммиак
47. Показания к проведению альбуминового диализа
• Прогрессирование печеночно-клеточнойнедостаточности
• Высокая активность цитолитических и
холестатических ферментов
• Гипокоагуляционный синдром
• Нарастание печеночной энцефалопатии
• Гепаторенальный синдром
• Дисфункция трансплантанта
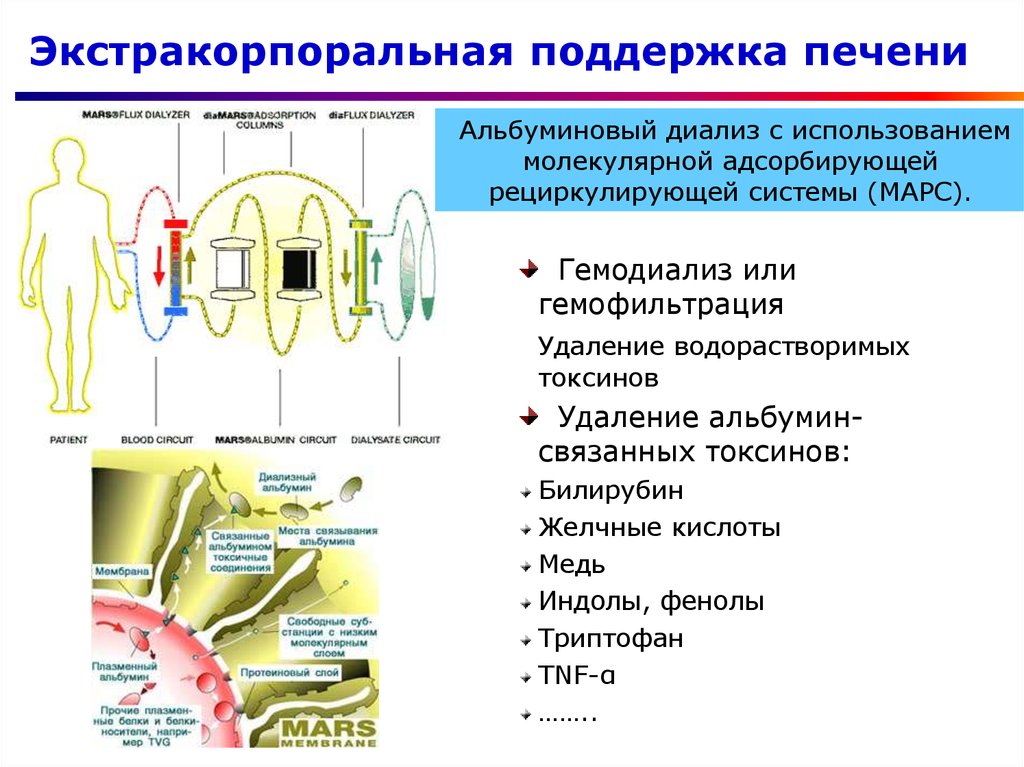
48. Экстракорпоральная поддержка печени
Альбуминовый диализ с использованиеммолекулярной адсорбирующей
рециркулирующей системы (МАРС).
Гемодиализ или
гемофильтрация
Удаление водорастворимых
токсинов
Удаление альбуминсвязанных токсинов:
Билирубин
Желчные кислоты
Медь
Индолы, фенолы
Триптофан
TNF-α
……..
49. Процедуры альбуминового диализа
МАРС в комбинации сгемопроцессором Prisma (ПВВГДФ)
или АИП Integra (GAMBRO-HOSPAL)
51 пациенту выполнено 123
процедуры
Длительность процедур
6-8 часов
Скорость кровотока
100-120 мл/мин.
Скорость потока 20% альбумина
100-120 мл/мин
Скорость диализирующего
раствора ПВВГДФ-2000 мл/час
АИП-300 мл/мин
Антикоагуляция: цитратная
(ACD-A 2-6 мл/час)
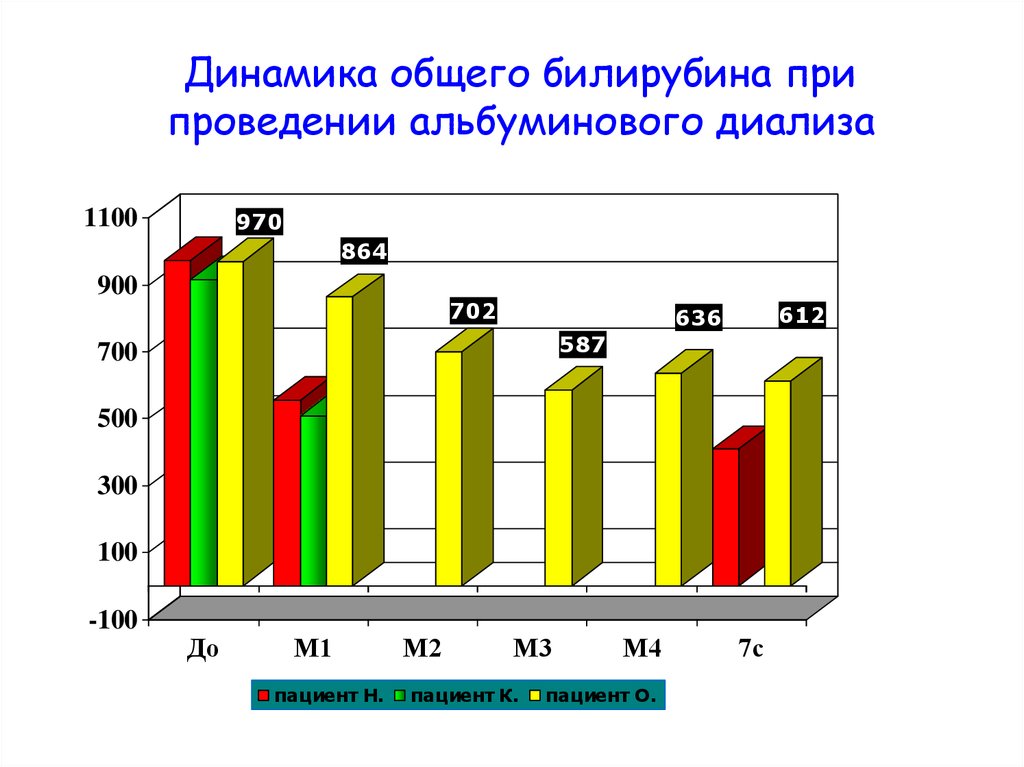
50. Динамика общего билирубина при проведении альбуминового диализа
1100970
864
900
702
612
636
587
700
500
300
100
-100
До
М1
пациент Н.
М2
М3
пациент К.
М4
пациент О.
7с
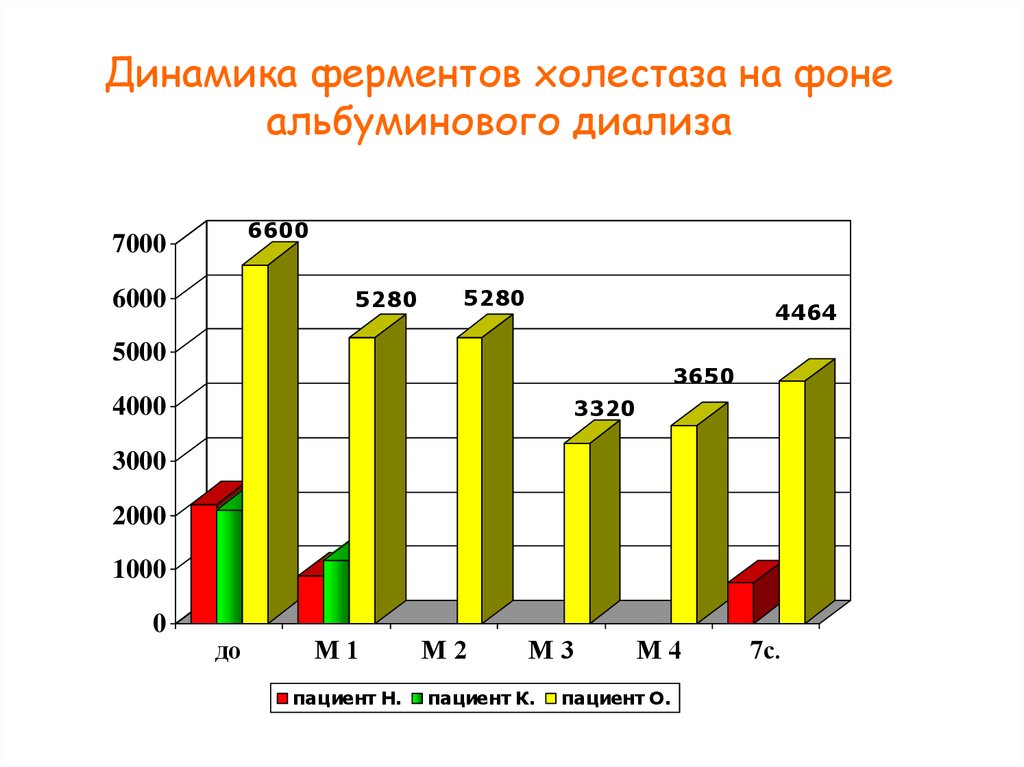
51. Динамика ферментов холестаза на фоне альбуминового диализа
66007000
5280
6000
5280
4464
5000
3650
3320
4000
3000
2000
1000
0
до
М1
пациент Н.
М2
М3
пациент К.
М4
пациент О.
7с.
52. Динамика С-реактивного белка
2520
15
СРБ
10
5
0
МАРС 1
МАРС 2
53. Альбуминовый диализ (МАРС-терапия)
мкмоль/л400
↓ на 30%
↓ на 30%
300
↓ на 35%
200
100
0
Общий
Прямой
Непрямой
билирубин билирубин билирубин
До МАРС
После МАРС
1200
1000
800
Снижение внутрипеченочного
холестаза
Нормализация пигментного обмена
600
400
200
0
ГГТП, ед/л ЩФ, ед/л
Желчные
кислоты,
мкмоль/л
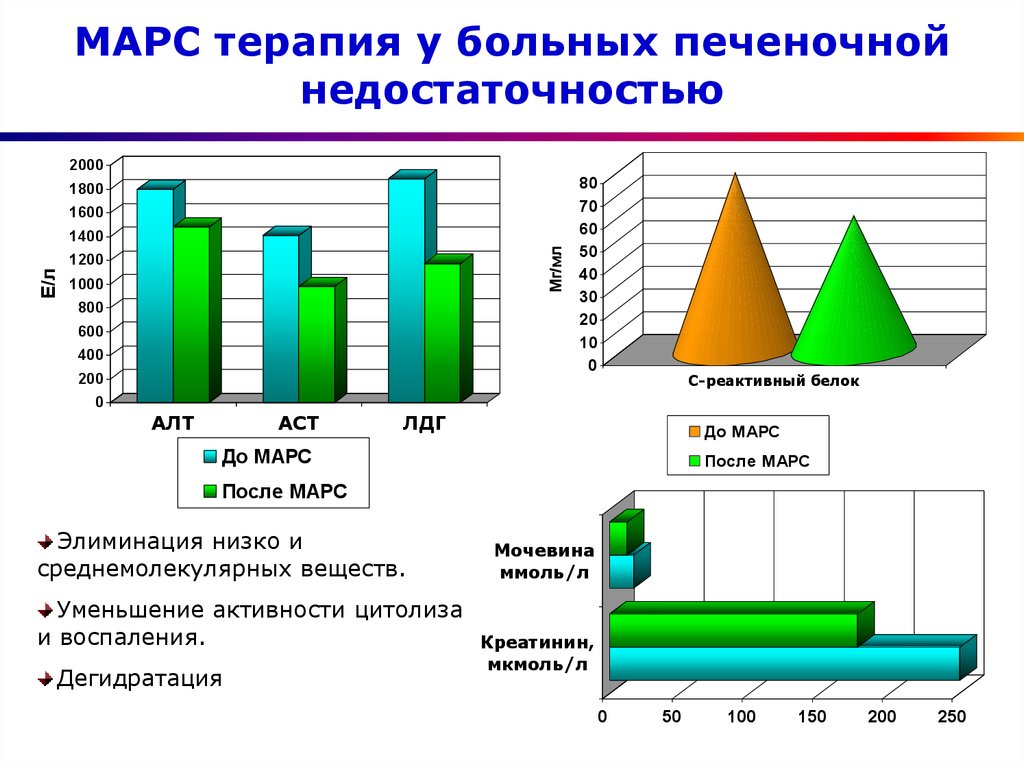
54. МАРС терапия у больных печеночной недостаточностью
20001800
1600
Мг/мл
1400
Е/л
1200
1000
800
600
400
200
80
70
60
50
40
30
20
10
0
С-реактивный белок
0
АЛТ
АСТ
ЛДГ
До МАРС
До МАРС
После МАРС
После МАРС
Элиминация низко и
среднемолекулярных веществ.
Уменьшение активности цитолиза
и воспаления.
Дегидратация
Мочевина
ммоль/л
Креатинин,
мкмоль/л
0
50
100
150
200
250
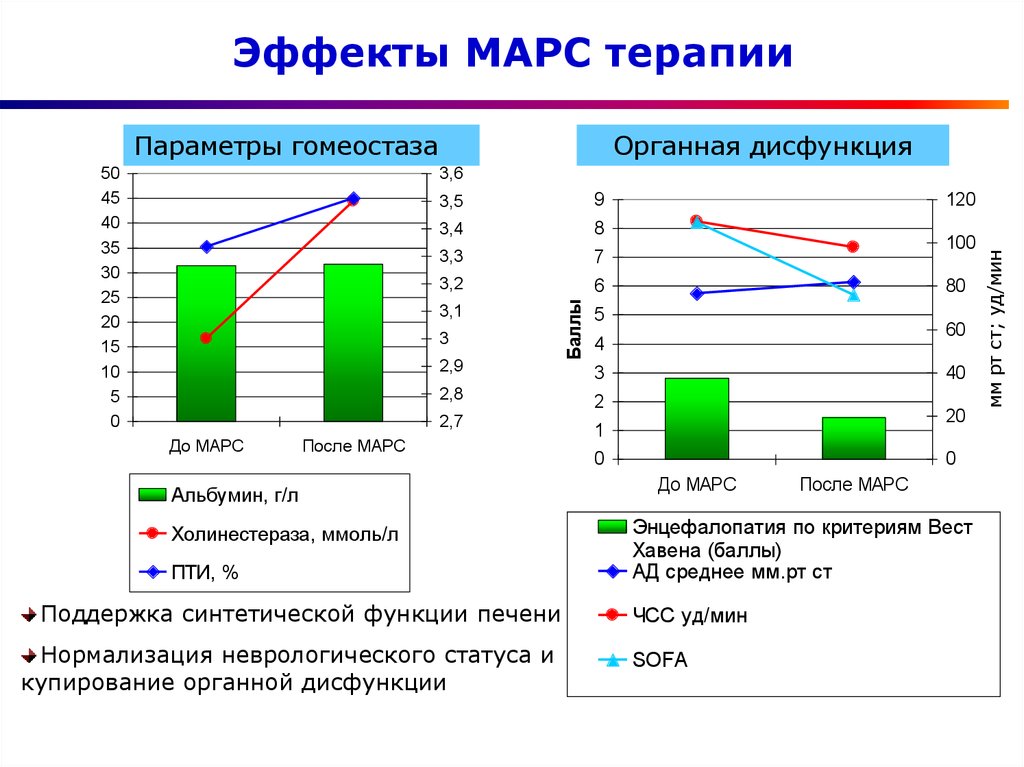
55. Эффекты МАРС терапии
Параметры гомеостазаОрганная дисфункция
3,6
9
3,4
8
3,3
7
3,2
6
3,1
3
2,9
2,8
2,7
До МАРС
После МАРС
Альбумин, г/л
Холинестераза, ммоль/л
ПТИ, %
Поддержка синтетической функции печени
Нормализация неврологического статуса и
купирование органной дисфункции
120
100
80
5
60
4
3
40
2
20
1
0
0
До МАРС
После МАРС
Энцефалопатия по критериям Вест
Хавена (баллы)
АД среднее мм.рт ст
ЧСС уд/мин
SOFA
мм рт ст; уд/мин
3,5
Баллы
50
45
40
35
30
25
20
15
10
5
0
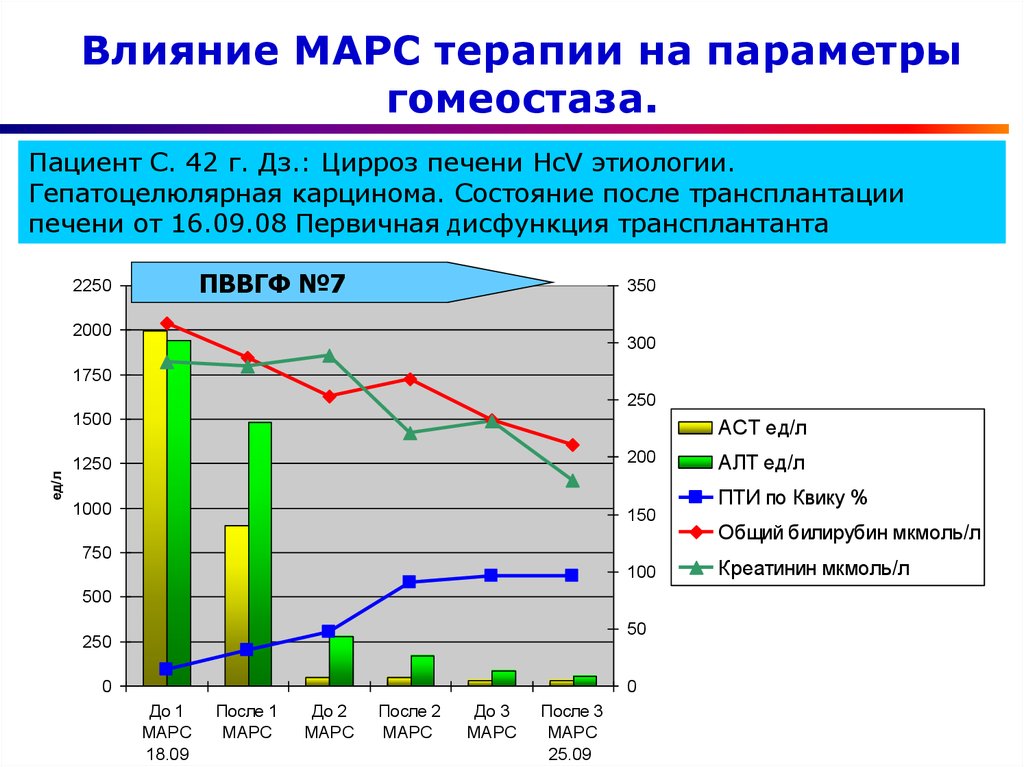
56.
Влияние МАРС терапии на параметрыгомеостаза.
Пациент С. 42 г. Дз.: Цирроз печени HcV этиологии.
Гепатоцелюлярная карцинома. Состояние после трансплантации
печени от 16.09.08 Первичная дисфункция трансплантанта
ПВВГФ №7
2250
350
2000
300
1750
250
ед/л
1500
АСТ ед/л
1250
200
1000
150
750
100
500
50
250
0
0
До 1
МАРС
18.09
После 1
МАРС
До 2
МАРС
После 2
МАРС
До 3
МАРС
После 3
МАРС
25.09
АЛТ ед/л
ПТИ по Квику %
Общий билирубин мкмоль/л
Креатинин мкмоль/л
57.
Альбуминовый диализ у пациента спеченочной недостаточностью
Пациент М. 59 лет Дз.: Хронический гепатит С. Состояние после
трансплантации печени от 25.07.07. Дисфункция трансплантанта
800
500
450
700
400
600
350
500
300
400
250
200
300
150
200
100
100
50
0
0
Исход
15.08
До 1
МАРС
После 1
МАРС
До 2
МАРС
После 2
МАРС
При
выписке
01.09
АСТ ед/л
АЛТ ед/л
Желчные кислоты мкмоль/л
Общий билирубин мкмоль/л
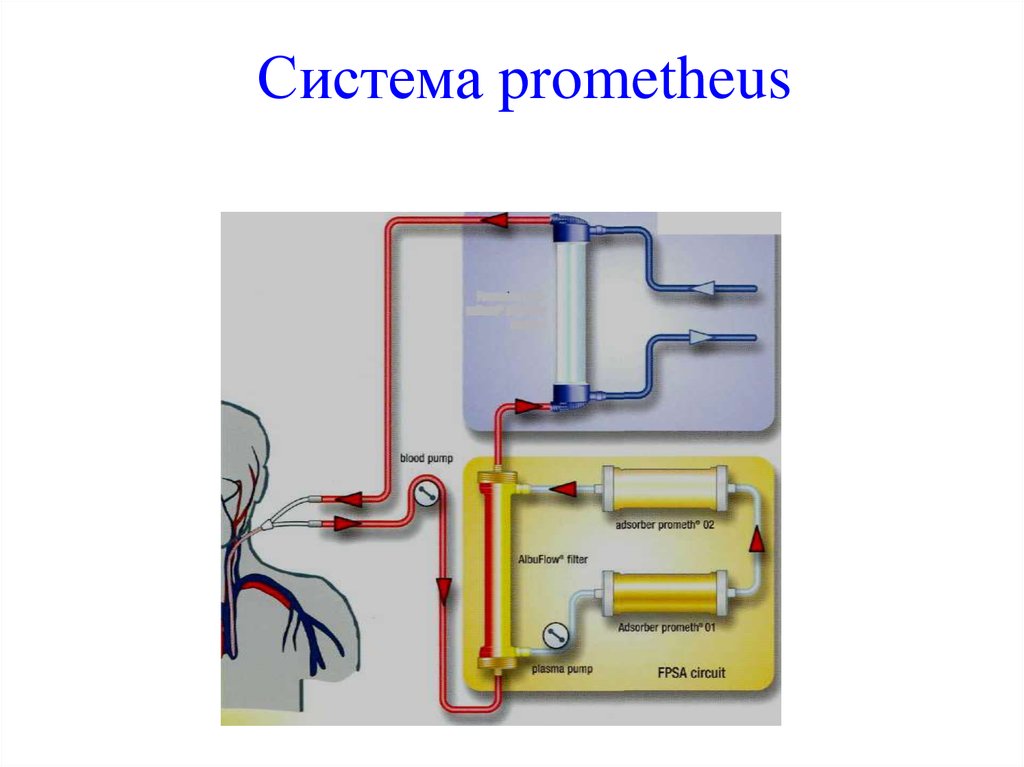
58.
Система PrometheusОбщее описание
Контур крови (первичный контур) с диализатором High-Flux
(например F-Series, FX® -Series) и альбуминовым фильтром
(AlbuFlow®)
Контур плазмы (вторичный контур) с адсорберами (prometh® 01/ 02)
Удаление токсинов, связанных с альбумином
= FPSA = Fractionated Plasma Separation and Adsorption
Удаление водорастворимых токсинов = диализ
Система антикоагуляции
59.
PrometheusГемодиализ
- Диализатор High
flux
- Удаление
водорастворимых
токсинов
60.
Система prometheus61.
Принципы PrometheusТоксины
Токсины,
связанные с
альбумином
Прямая
адсорбция
Очищенный
альбумин
пациента
62.
Концентрация общего билирубина (mg/dl)Динамика билирубина в
процессе терапии Prometheus
40
До процедуры
После процедуры
35
Продолжительность процедуры 6.5 ч
30
25
20
15
10
5
0
Mo
Tu
We
Th
Fr
Sa
So
Mo
Tu
We
by courtesy of S. Herget-Rosenthal, U. Treichel, F. Saner, F. Pietruck, C. Broelsch, G. Gerken, T. Philipp, A. Kribben
63. Методы гемокоррекции ПН –современный этап
Методы гемокоррекции ПН –современный этап
• Клеточный диализ, основанный на временной инкубации
гепатоцитов (выделенные по ферментативномеханической методике M. Berry, F. Freid, 1969) в
экстракорпоральном контуре перфузионных систем.
• Плазмаферез – коррекция нарушений гемостаза
• ПВВГФ – коррекция КЩС и водно-электролитных
нарушений, лечение ГРС, детоксикация.
• Molecular Adsorbent Recycling System (MARS)
– поддержание детоксицирующей, синтетической и
метаболической функции печени.
64. 1. Улучшению синтетической функции и пигментного обмена (достоверное снижение общей и прямой фракции билирубина независимо от степени выр
Проведение комплексной экстракорпоральнойгемокоррекции у больных с ПН способствует:
1. Улучшению синтетической функции и пигментного обмена
(достоверное снижение общей и прямой фракции билирубина независимо от степени
выраженности ЦП).
2. Уменьшению синдрома цитолиза (достоверное снижение активности
АлАТ и АсАТ у больных класса «В» и «С»)
3. Регресии энцефалопатии
4. Коррекции электролитного баланса и КЩС
5. Улучшению гемодинамики почек и компенсации ГРС.
6. Улучшению параметров гуморального и клеточного звена
звена иммунитета
7. Коррекции факторов плазменного гемостаза наиболее
выраженые у больных класса «А», тогда как у больных класса «В» и «С»
достоверное улучшение в противосвертывающей системе.
8. У больных с терминальной стадией ПН дает определенный
резерв времени для поиска донорского органа.
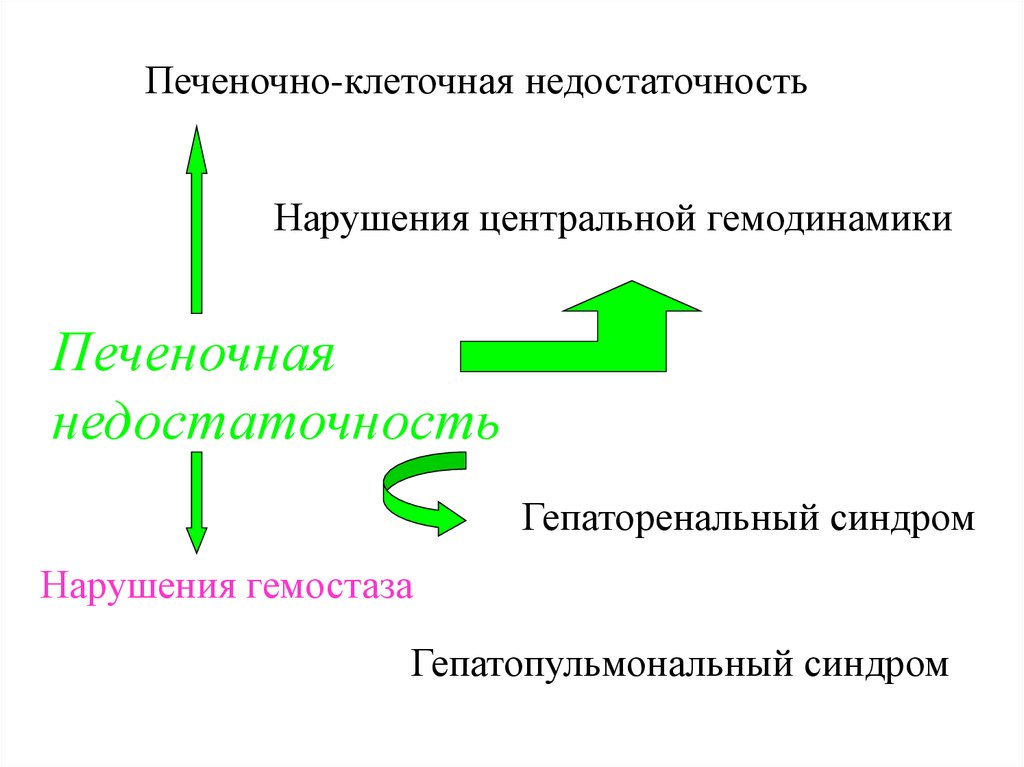
65. Печеночно-клеточная недостаточность
• Осложняет течение почти всехзаболеваний печени, является
функциональным синдромом, а не
анатомическим.
• Состоит из сочетания различных
признаков.
66.
Печеночно-клеточная недостаточностьЖелтуха и холестаз
Печеночная энцефалопатия
Портальная гипертензия
Асцит
Почечная недостаточность
Кровотечения
Иммунные нарушения
Сепсис
67. Нарушение баланса между физиологическими потребностями и функциональными возможностями поврежденной печени приводит к основным угрожаю
Нарушение баланса междуфизиологическими потребностями и
функциональными возможностями
поврежденной печени приводит к
основным угрожающим жизни
осложнениям ПН
68.
Печеночно-клеточная недостаточностьНарушения центральной гемодинамики
Печеночная
недостаточность
Гепаторенальный синдром
Нарушения гемостаза
Гепатопульмональный синдром
69.
• Изменения гемодинамики возможны при всехформах печеночной недостаточности, особенно
при декомпенсированном циррозе.
• Увеличение кровотока по воротной вене
• Увеличение сердечного выброса
• Уменьшение периферического сосудистого
сопротивления
• Развитие гипердинамического типа
кровообращения
• Развитие висцеральной вазодилятации
• Формирование портальной гипертензии
• Уменьшение почечного кровотока
70.
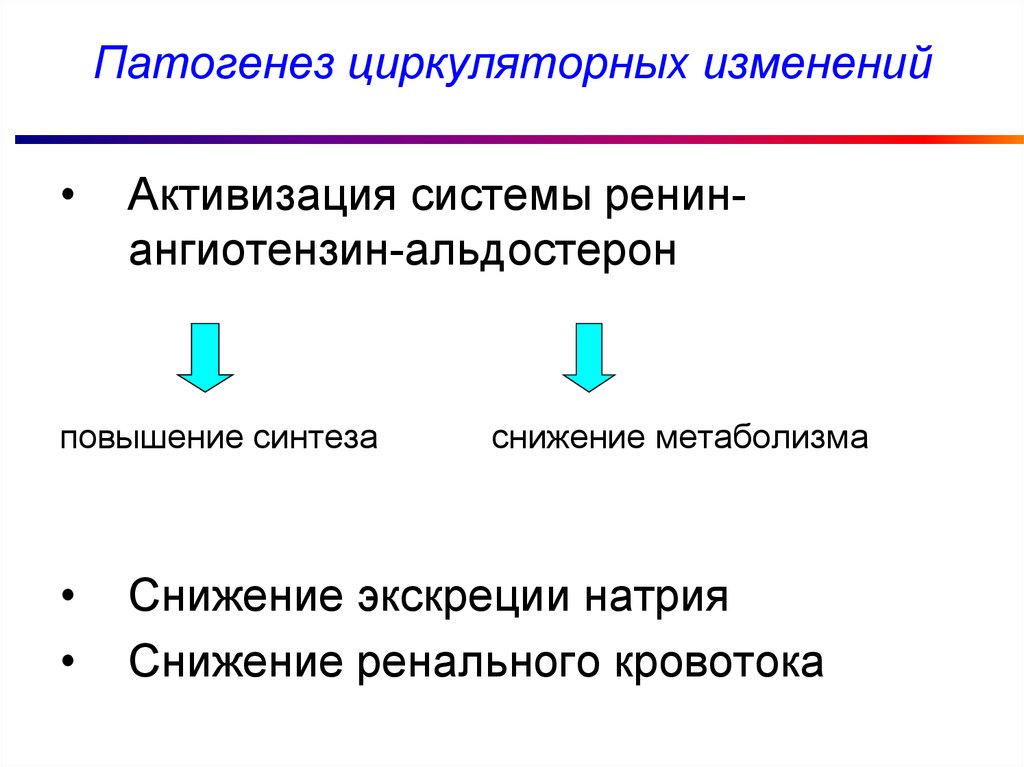
Патогенез циркуляторных измененийАктивизация системы ренинангиотензин-альдостерон
повышение синтеза
снижение метаболизма
Снижение экскреции натрия
Снижение ренального кровотока
71.
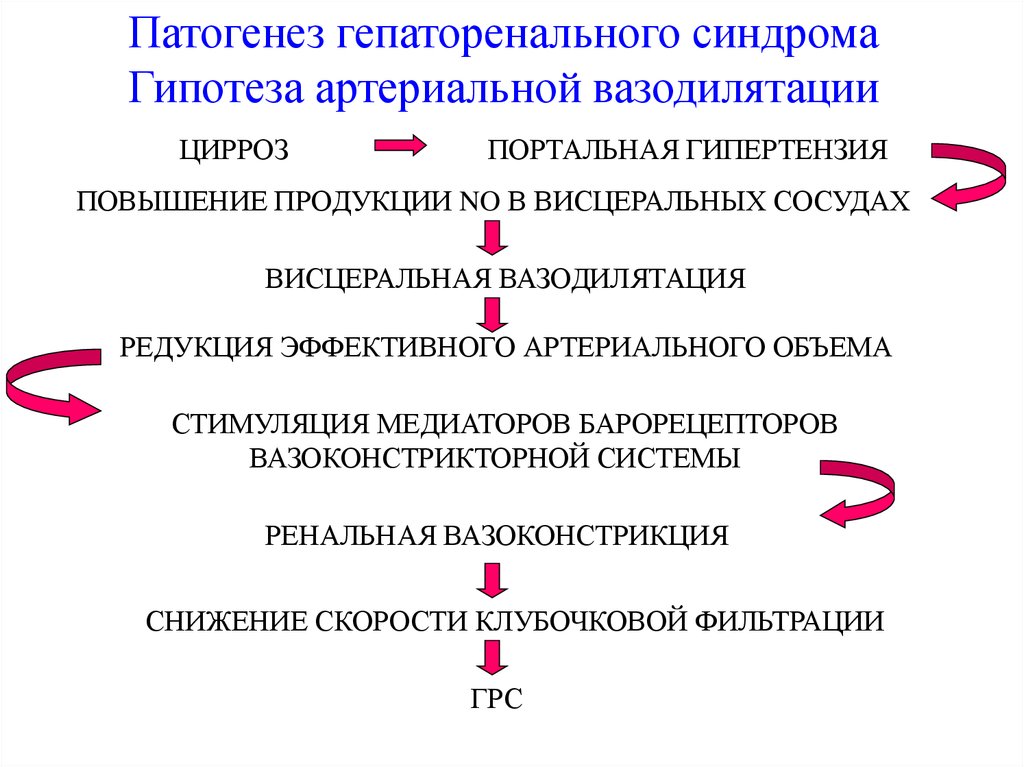
Патогенез гепаторенального синдромаГипотеза артериальной вазодилятации
ЦИРРОЗ
ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ
ПОВЫШЕНИЕ ПРОДУКЦИИ NO В ВИСЦЕРАЛЬНЫХ СОСУДАХ
ВИСЦЕРАЛЬНАЯ ВАЗОДИЛЯТАЦИЯ
РЕДУКЦИЯ ЭФФЕКТИВНОГО АРТЕРИАЛЬНОГО ОБЪЕМА
СТИМУЛЯЦИЯ МЕДИАТОРОВ БАРОРЕЦЕПТОРОВ
ВАЗОКОНСТРИКТОРНОЙ СИСТЕМЫ
РЕНАЛЬНАЯ ВАЗОКОНСТРИКЦИЯ
СНИЖЕНИЕ СКОРОСТИ КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ
ГРС
72. Асцит
Повышение венозного давления в портальной системеУвеличение висцерального лимфооттока
Снижение онкотического давления плазмы
Снижение эффективного объема плазмы за счет
вазодилатации и артерио-венозного шунтирования
- Активация ренин –ангиотензин-альдостероновой
системы, повышение синтеза натрийуретического
фактора - повышение канальцевой реабсорбции натрия
-
- Методы гемокоррекции: ПВВГФ, альбуминовый
диализ
73. Профилактика кровотечения из ВРВП
Редукция давления в воротной вене
Длительный прием β-блокаторов
Блокаторы Н2-рецепторов гистамина
Ингибиторы протонной помпы
Вазоактивные препараты- вазопрессин,
терлипрессин, соматостатин, октреотид
74. Классификация степени расширения вен пищевода по Ерамишанцеву А.К. 1 степень – диаметр до 3 мм 2 степень – от 3 до 5 мм 3 степень – более 5 мм
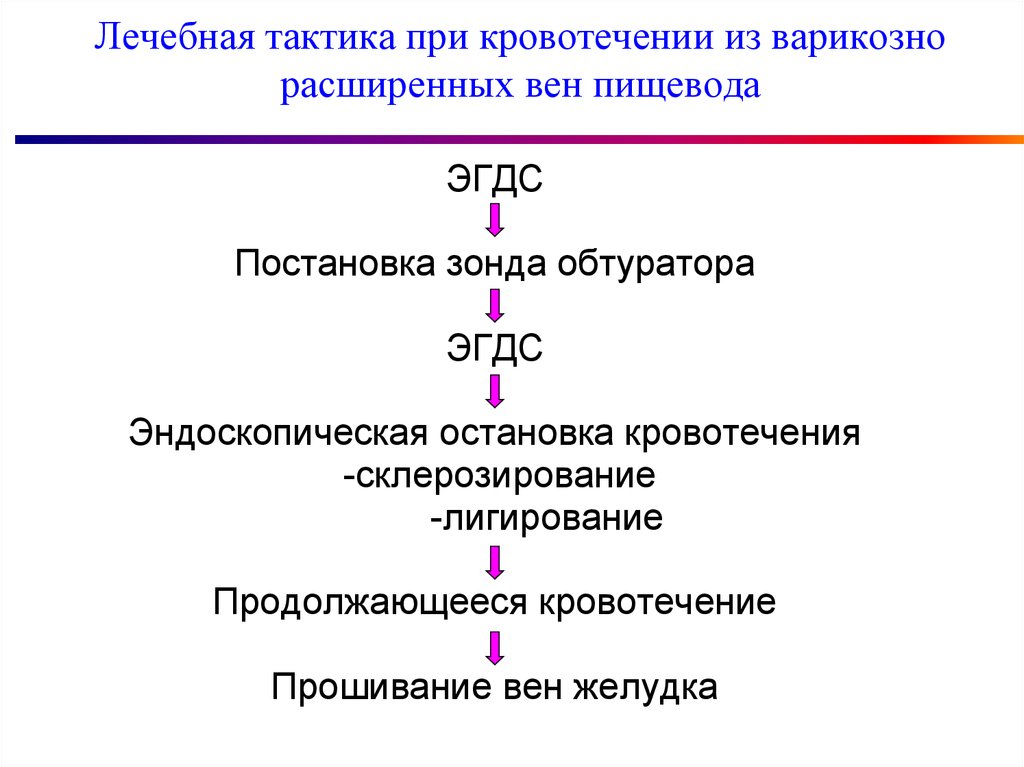
75. Лечебная тактика при кровотечении из варикозно расширенных вен пищевода
ЭГДСПостановка зонда обтуратора
ЭГДС
Эндоскопическая остановка кровотечения
-склерозирование
-лигирование
Продолжающееся кровотечение
Прошивание вен желудка
76. Лечение печеночной энцефалопатии
1- устранение факторов риска :Кровотечения из варикознорасширенных вен
Коррекция электролитных нарушений
Проведение деконтаминации кишечника
2 – Применение препаратов снижающих гипераммониемию:
-уменьшение образования аммиака в кишечнике
Лактулоза и антибиотики
-обезвреживающие аммиак в печени
Гепа-Мерц и гепамин
77. Коагулопатия
1. Снижение синтеза всех белков свертывающейсистемы, фибриногена, фибринстабилизирующего фактора.
2. Нарушение всасывания витамина К- и синтеза II,
VII, VIII, IX, X факторов.
2. Синтез аномальных белков.
3. Уменьшение выведения активаторов
фибринолиза
4. Уменьшение синтеза ингибиторов фибринолиза.
5. Методы гемокоррекции: плазмаферез
78. Патогенез развития эндотоксикоза у больных с декомпенсацией функции печени.
• Выраженное снижениедетоксицирующей функции печени -
ключевым звеном является неспособность печени
удалять токсичные, в основном азотсодержащие,
вещества из сосудистого русла.
• Формирование функциональных или
анатомических шунтов между
системами портального и системного
кровотока, ведущее к проникновению
токсических продуктов кишечного происхождения
в общий кровоток.
79.
Эфферентная терапия печеночнойнедостаточности
-Детоксикация
-Уменьшение явлений цитолиза гепатоцитов
и снижение воспалительного процесса
-Поддержание синтетической функции печени
-Поддержание метаболической функции печени
-Обеспечение репаративных процессов в органе
-Позволяет проводить парентеральное и
энтеральное питание, а также инфузионную
терапию в полном объеме.
80.
Требования к поддерживающей терапии ПН1.Выведение белковосвязанных
детоксицирующая
и водорастворимых токсинов
2.Поддержание кислотно-основного
метаболическая
и электролитного баланса
3.Поддержание или замещение
синтетической функции
4.Коррекция нарушений гемостаза
синтетическая
81.
ФПН- быстро развивающиеся (до 12 недельот момента появления желтухи ) :
Коагулопатия (снижение ПТИ >50% от N)
Печеночная энцефалопатия
У лиц с отсутствием анамнеза заболевания
печени.


































































 medicine
medicine








