Similar presentations:
Lektsia_4_-_AL_VEOLITY
1. Альвеолиты
Госпитальная педиатрия – 6-й курскафедра педиатрии
Черданцев А.П.
2. Интерстициальные заболевания лёгких
ИЗЛ – большая группа заболеваний различной этиологии,условно объединяемых рядом общих характерных
морфологических, патогенетических и клинических
особенностей:
Частое вовлечение в патологический процесс
интерстициальной ткани лёгкого (наряду с поражением
других структур лёгочной паренхимы – альвеолоцитов,
эндотелия капилляров и др.)
Значительное снижение диффузии газов через
альвеолярно-капиллярную мембрану, рестрикция лёгких
Наличие прогрессирующей ДН, преимущественно по
рестриктивному типу
Рентгенологическая картина диффузной лёгочной
диссеминации
Ведущая роль иммунопатологических механизмов в
патогенезе большинства ИЗЛ.
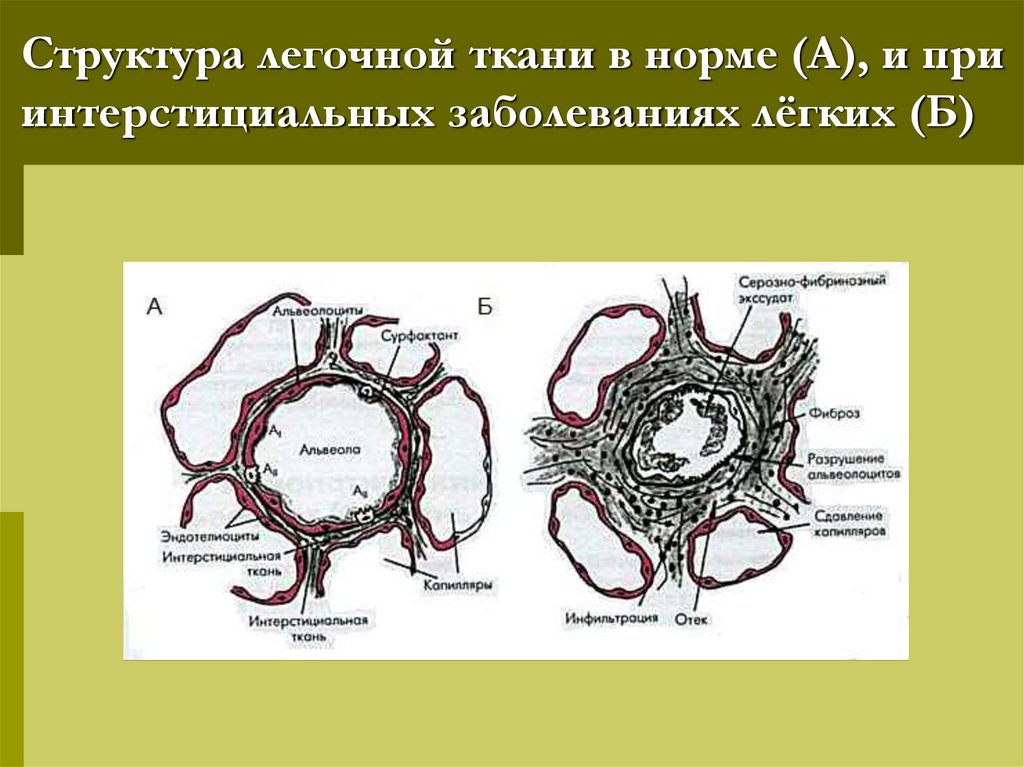
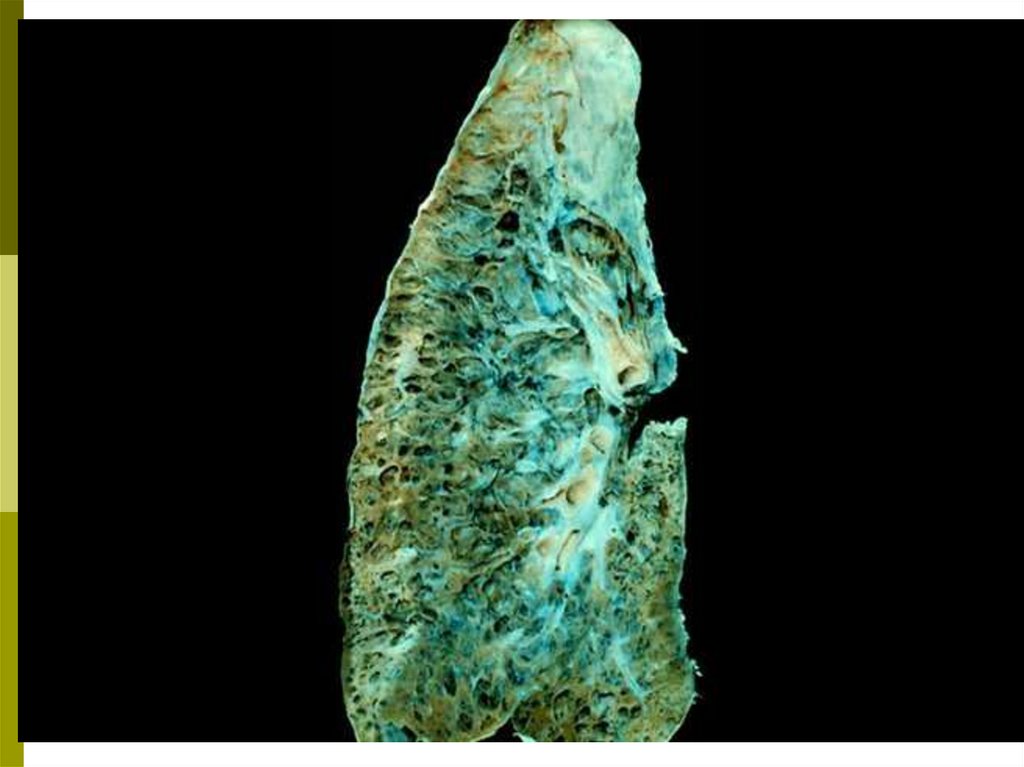
3. Структура легочной ткани в норме (А), и при интерстициальных заболеваниях лёгких (Б)
4.
5.
6.
7.
8. Интерстициальные заболевания лёгких
Общепризнанной классификации интерстициальныхзаболеваний лёгких нет.
Предлагается следующее деление (Г.Е.Ройтберг,
А.В.Струтынский, 2005г):
Фиброзирующие альвеолиты
а - экзогенный аллергический альвеолит (ЭАА)
б – идиопатический фиброзирующий альвеолит (ИФА)
в – токсический фиброзирующий альвеолит (ТФА)
г – фиброзирующие альвеолиты как синдромы других
заболеваний
Гранулематозы
Лёгочные васкулиты
Болезни накопления
9. Экзогенный аллергический альвеолит (ЭАА)
Синонимы – гиперсенситивный пульмонит, вызванныйорганической пылью
ЭАА – заболевание с диффузным поражением альвеол и
интерстиция аллергической природы с последующим
формированием интерстициального фиброза.
Частота – 0,36 на 100 000 детей
Этиология – микроорганизмы (термофильные актиномицеты
из прелого сена – «лёгкое фермера»), аэрозоли
антибиотиков, ферментов и др. Заболевание может
развиваться при контакте детей с помётом птиц («лёгкое
голубеводов»), элеваторной пылью, пылью хлопка
(«бабезиоз»), сахарного тростника («багассоз»), грибов
(«лёгкое сыроваров», «лёгкое грибоводов»).
Повторная ингаляция аллергенов вызывает у 1-5% детей
образование специфических преципитинов класса IgG и
иммунных комплексов, повреждающих интерстиций
лёгкого с развитием фиброза.
Атопия не является предрасполагающим фактором.
10. Экзогенный аллергический альвеолит (ЭАА)
Антигены (АГ) органического и неорганическогопроисхождения вызывают повреждение лёгочной ткани
только при соблюдении некоторых условий:
1.
Размеры пылевых частиц, содержащих антигены, должны
быть меньше 5 мкм
2.
Пылевые АГ проникают в респираторные отделы лёгких
только ингаляционным путём
3.
Для повреждения лёгочной ткани требуется достаточно
высокая концентрация АГ и продолжительная его
экспозиция
4.
АГ должен быть нерастворимым в воде и иметь
корпускулярный вид
5.
АГ должен обладать способностью активировать систему
комплемента по альтернативному пути
6.
АГ должен обладать свойством вызывать реакцию ГЗТ (IV
тип)
11. Экзогенный аллергический альвеолит (ЭАА)
Клиника:Различают острую, подострую и хроническую формы ЭАА
Острая форма развивается при кратковременном
воздействии на сенсибилизированный организм АГ
органической или неорганической пыли в высокой
концентрации. Симптомы заболевания появляются через 48 часа после контакта ребёнка с аллергеном. Первичные
симптомы напоминают грипп (высокая температура, озноб,
головная боль, миалгии).Продолжительность не >1 мес.
Сухой кашель с одышкой
Рассеянные мелко- и среднепузырчатые хрипы без
признаков обструкции, иногда - крепитация
У детей с атопией может сочетаться с картиной
бронхиальной астмы
При прекращении контакта все явления постепенно
стихают (через дни или недели). Если сохраняется
этиологический фактор – заболевание прогрессирует с
переходом в подострую форму.
12. Экзогенный аллергический альвеолит (ЭАА)
Подострая форма (от нескольких недель до 4 мес):Постепенное усиление кашля и одышки
Нарушение самочувствия, рецидивирование
субфебрилитета
При нераспознанной причине прогрессивно нарастают
симптомы лёгочного фиброза (слабость, утомляемость,
снижение аппетита и потеря веса, одышка и кашель со
слизистой мокротой, крепитирующие хрипы)
Обычно симптомы уменьшаются на короткое время при
временном разобщении с этиофактором (во время каникул,
отпуска, в выходные дни), и вновь обостряются при
возобновлении контакта («феномен понедельника»)
Регрессия симптомов происходит при изоляции человека и
адекватной терапии в течение 1-2 мес. Если этого не
происходит, болезнь прогрессирует с нарастанием ДН.
Острая и подострая формы при элиминации аллергена
заканчиваются полным выздоровлением
13. Экзогенный аллергический альвеолит (ЭАА)
Хроническая форма развивается при длительномконтакте с аллергеном в относительно низкой
концентрации. Длительность течения >4 мес.
Постепенное прогрессирование одышки
Снижение толерантности к физической нагрузке
Выраженное похудание, потливость
Кашель со скудной слизистой мокротой
Деформация фаланг пальцев - «Барабанные
пальцы», часовые стёкла
В лёгких – двусторонняя крепитация
Тахикардия, глухость сердечных тонов, акцент II
тона над лёгочной артерией, расширение границ
сердца
14. Экзогенный аллергический альвеолит (ЭАА)
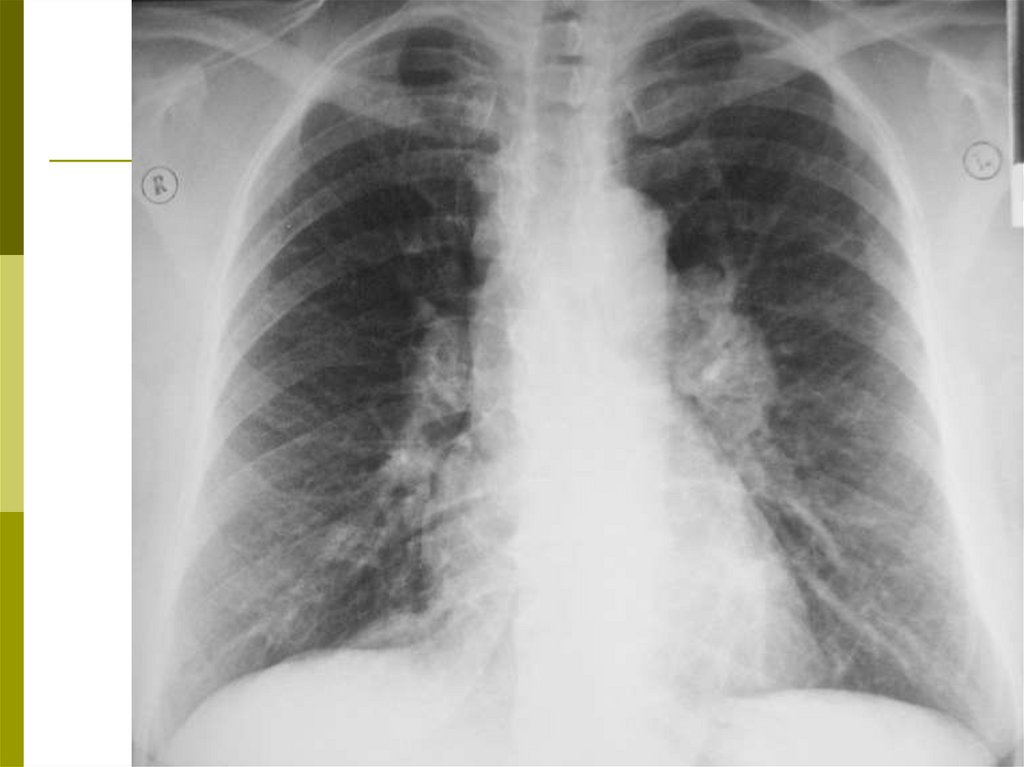
РентгенографияВ острой фазе – изменений можно и не заметить.
При подостром течении - мелкие (милиарные)
очаговые тени, преимущественно в средних полях
на фоне понижения прозрачности лёгочной ткани
– симптом «матового стекла». Реже –
множественные инфильтративные облаковидные
или более плотные тени с обратным развитием в
течение недель и месяцев.
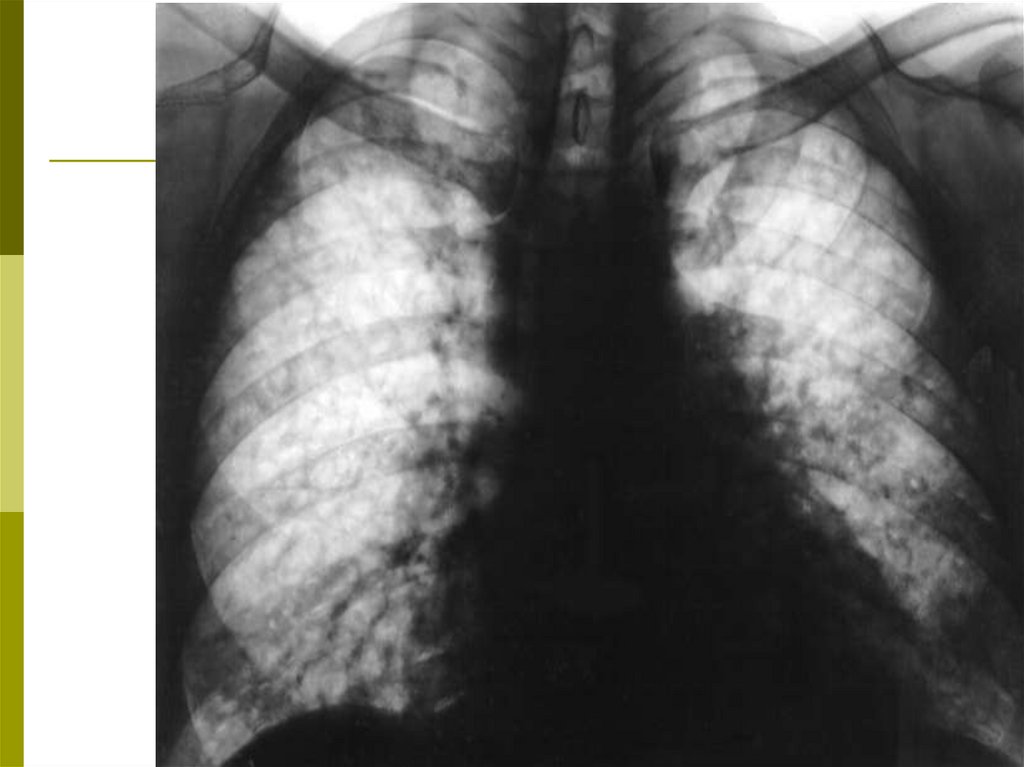
В хронической стадии выявляются признаки
диффузного фиброза – крупная ячеестость
лёгочного рисунка («сотовое лёгкое»)
Компьютерная томография высокого
разрешения (КТВР)
15. Экзогенный аллергический альвеолит (ЭАА)
Спирометрия - снижение ЖЕЛ (до 25-30%должной нормы) с хорошей динамикой после
разобщения с причинным фактором и на фоне
лечения.
Диагностически ценно снижение диффузионной
способности лёгких (ДСЛ) – как вследствие
утолщения альвеолярно-капиллярной мембраны,
так и неравномерности вентиляционноперфузионных отношений.
Обнаружение в крови специфических IgGантител (преципитинов)
УЗИ-сердца – формирование лёгочного сердца
16. Экзогенный аллергический альвеолит (ЭАА)
Диагностика:ЭАА вероятен, если ОРЗ сопровождаются
необъяснимой необструктивной одышкой (нет
крупа, инородного тела, пневмонии)
Заболеванию предшествовал контакт с
птицей, пребывание на сеновале, в
курятнике
При сочетании ЭАА с БА возможно
сохранение одышки после снятия
обструкции.
В дифференциальном диагнозе помогает
рентгенография/КТВР, спирометрия,
иммуносерология
17. Экзогенный аллергический альвеолит (ЭАА)
ЭАА вероятен у ребенка с повторной пневмонией,особенно с затяжным обратным развитием или
рецидивами после выписки, при отсутствии эффекта
от антибиотиков.
Лечение
Терапия первой линии
Прекращение контакта с аллергеном (иногда
является достаточным для острого течения)
ГКС (1,0-1,5 мг/кг/сут преднизолона, максимальная
доза 40 мг/сут), внутрь – 4-8 недели. Снижение дозы
начинают после уменьшения одышки и кашля и
начала увеличения ЖЕЛ. Поддерживающую дозу (1015 мг/сут) дают в течение 3-6 месяцев. Пульстерапия (метилпреднизолон 10-30 мг/кг, в/в 1-3 дня)
1 раз в месяц в течение 3-4 мес.
18. Экзогенный аллергический альвеолит (ЭАА)
ИГКС: Будесонид – 500-1500 мкг/сут (детям <2 лет),и Флутиказон – 250-1000 мкг/сут (детям >2 лет)
В хронической фазе поддерживающую дозу ГКС дают
более 6 месяцев.
Терапия второй линии:
Циклофосфамид 2 мг/кг/сут, внутривенно 2 раза в
неделю, 3-6 месяцев
Симптоматическая терапия:
Использование увлажнённого кислорода или
кислородоконцентратора
Бронхолитики
19. Токсический фиброзирующий альвеолит
ТФА - диффузное интерстициальное заболевание,связанное с воздействием на паренхиму лёгких
некоторых лекарств, обладающих цитотоксическими
свойствами, и характеризующееся поражением
капиллярного русла, воспалением и фиброзом
интерстициальной лёгочной ткани, спадением альвеол и
нарушением диффузии газов с прогрессирующей ДН.
Такими свойствами обладают некоторые цитостатики,
иммуносупрессанты, нитрофураны, сульфаниламиды и
др. Наиболее опасным считаются пиковые концентрации
некоторых препаратов в пульс-терапии цитостатиками.
Причиной также может являться производственный
контакт (промышленные газы, гербициды, пары
металлов) и токсикомания.
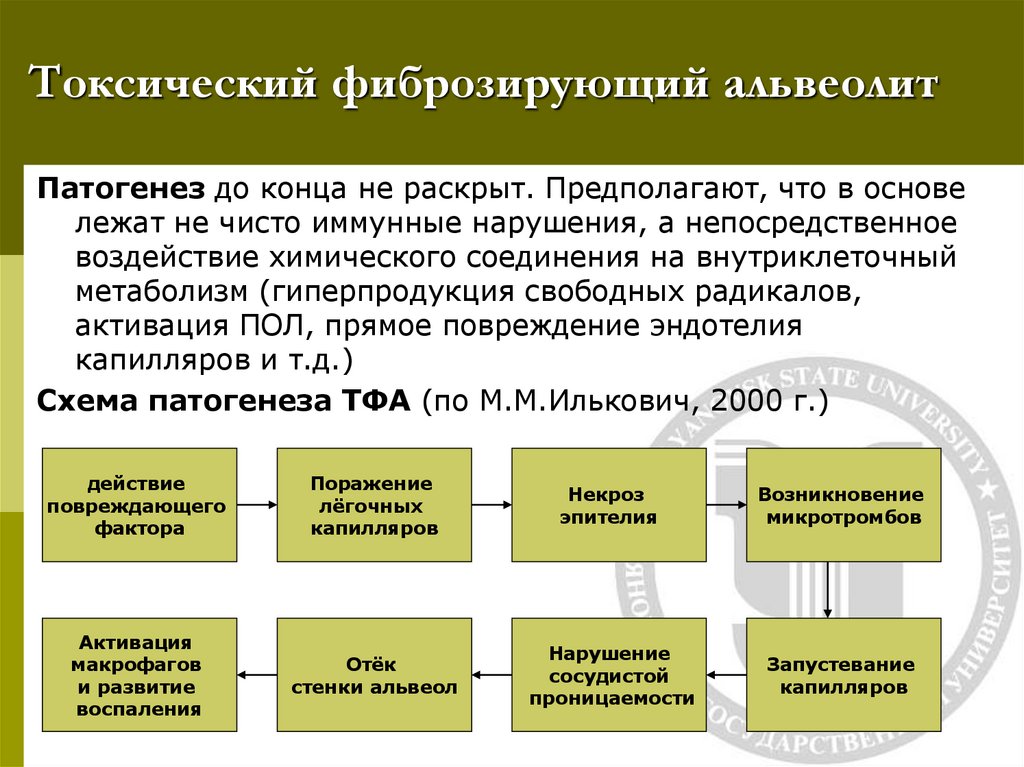
20. Токсический фиброзирующий альвеолит
Патогенез до конца не раскрыт. Предполагают, что в основележат не чисто иммунные нарушения, а непосредственное
воздействие химического соединения на внутриклеточный
метаболизм (гиперпродукция свободных радикалов,
активация ПОЛ, прямое повреждение эндотелия
капилляров и т.д.)
Схема патогенеза ТФА (по М.М.Илькович, 2000 г.)
действие
повреждающего
фактора
Поражение
лёгочных
капилляров
Некроз
эпителия
Возникновение
микротромбов
Активация
макрофагов
и развитие
воспаления
Отёк
стенки альвеол
Нарушение
сосудистой
проницаемости
Запустевание
капилляров
21. Токсический фиброзирующий альвеолит
Токсическое повреждение и некрозальвеолоцитов I-II типов ведёт к
нарушению дыхательной функции альвеол
и снижению выработки сурфактанта, в
результате чего они спадаются.
Активированные тканевые протеазы в
условиях гипоксии начинают разрушение
коллагена и активируют фибробласты, с
последующим развитием фиброза
интерстициальной ткани.
Фиброзная ткань распространяется на
бронхиолы, сдавливает их и приводит к
формированию картины облитерирующего
бронхиолита.
22. Токсический фиброзирующий альвеолит
Клиника напоминает ЭАА. Различают острую, подострую ихроническую формы ТФА.
Острая и подострая формы:
Начало заболевания в течение 1-2 дней после контакта с дымом
или аэрозолем, или в течение 3-4 недель от начала
использования лекарственных препаратов. Редко – через 2-3 дня
от начала лечения, при условии предшествующей
сенсибилизации данным препаратом.
Лихорадка (до 38-39 С)
Внезапная одышка и сухой кашель
Слабость, утомляемость
Реже – похудание, боли в грудной клетке, артралгии
При приёме нитрофуранов – плевральные выпоты, токсикоаллергическая сыпь на коже.
Диагностический критерий – двусторонняя крепитация,
преимущественно в задне-нижних отделах лёгких или в
межлопаточном пространстве
23. Токсический фиброзирующий альвеолит
Хроническая форма- чаще развивается при длительном приёме
химиопрепаратов
- Постепенно нарастает одышка, появляется сухой
непродуктивный кашель, субфебрильная температура,
нарастает слабость, похудание
- Признаки ДН (цианоз, тахипноэ, инспираторная одышка,
участие вспомогательной мускулатуры в акте дыхания)
- Крепитация на фоне ослабленного дыхания
- Лабораторно: изменения в ОАК не специфичны. Иногда –
лейкоцитоз и увеличение СОЭ, гиперэозинофилия
- Спирометрически: снижение дыхательных объёмов и
ёмкостей при высоком уровне индекса Тиффно. Снижение
ДСЛ и гипоксемия
- Изменения на КТ и рентгенограмме возникают лишь на
стадии фиброза лёгких
24. Токсический фиброзирующий альвеолит
Лечение- Немедленное прекращение контакта с
токсическим веществом
- В острой и подострой стадии – ГКС
(1,5-2 мг/кг/сут)
- В хронической стадии при
выраженности фиброзирования
лёгких ГКС не эффективны.
25. Идиопатический фиброзирующий альвеолит (болезнь Хаммена-Рича)
ИФА - диссеминированное заболевание лёгких неизвестнойэтиологии, характеризующееся воспалением и фиброзом
интерстиция, дезорганизацией структурно-функциональных
единиц паренхимы лёгких, ведущих к рестриктивным
расстройствам, нарушению газообмена и прогрессированию ДН
(Turners-Warwick, 1980).
Синонимы: болезнь Хаммена-Рича, болезнь Ослера,
склерозирующий альвеолит, фиброзная дисплазия, острый
фиброзирующий пульмонит.
Частота заболевания: от 2,4 до 7,1 случаев на 100000 населения.
Около 2/3 случаев приходится на людей в возрасте старше 60
лет. У детей – довольно редкое заболевание.
Этиология неизвестна. Предполагают:
Вирусная инфекция (длительная вирусная персистенция с
развитием аутоиммунной реакции к альвеолоцитам) – не
доказано
Генетическая предрасположенность (описаны семейные случаи
ИФА; заболевание чаще встречается у людей с HLA A2, B8, B12;
имеется связь ИФА с наследственным дефицитом 1-АТ)
Экологические и профессиональные факторы (до конца не
доказаны)
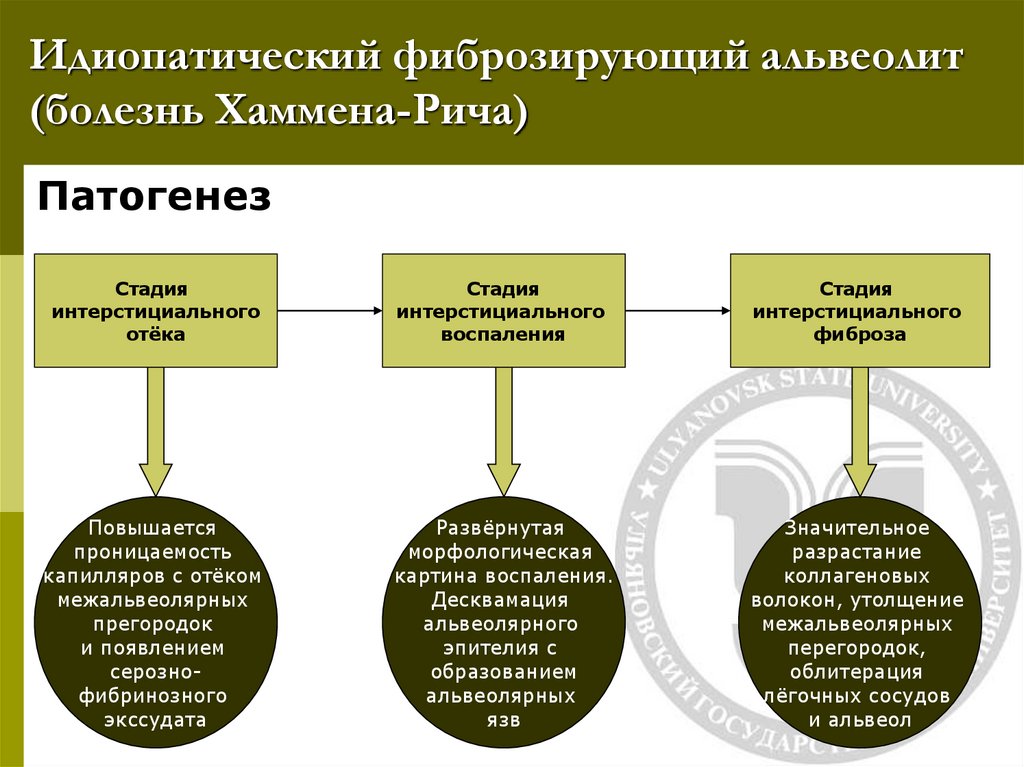
26. Идиопатический фиброзирующий альвеолит (болезнь Хаммена-Рича)
ПатогенезСтадия
интерстициального
отёка
Стадия
интерстициального
воспаления
Стадия
интерстициального
фиброза
Повышается
проницаемость
капилляров с отёком
межальвеолярных
прегородок
и появлением
серознофибринозного
экссудата
Развёрнутая
морфологическая
картина воспаления.
Десквамация
альвеолярного
эпителия с
образованием
альвеолярных
язв
Значительное
разрастание
коллагеновых
волокон, утолщение
межальвеолярных
перегородок,
облитерация
лёгочных сосудов
и альвеол
27. Идиопатический фиброзирующий альвеолит (болезнь Хаммена-Рича)
Клиника:У большинства больных начало постепенное с медленно
прогрессирующей одышкой, сухим кашлем, общей слабостью,
утомляемостью.
У 1/3 больных – острое начало, с высокой температурой (38-39
град.), быстро нарастающей одышкой и слабостью
Наиболее частые симптомы:
Одышка (с укорочением вдоха и выдоха, или инспираторного
характера)
Сухой кашель (при попытке сделать глубокий вдох)
Боли в грудной клетке (в нижнебоковых или задненижних
отделах грудной клетки, тупого, ноющего характера,
усиливающиеся при глубоком вдохе)
Общая слабость (нежелание вставать с постели)
Резкое похудание
Диффузный серый цианоз с усилением при физической нагрузке
Деформация концевых фаланг пальцев
Крепитация с обеих сторон, преимущественно ниже углов лопаток
и в межлопаточной области
При длительном течении заболевания выслушивается «писк»
Артериальная гипертензия и хроническое лёгочное сердце
28. Идиопатический фиброзирующий альвеолит (болезнь Хаммена-Рича)
Течение (А.Е.Коган, 1995):- Острый вариант течения – молниеносное
развитие симптомов, быстрое развитие ДН,
лёгочной артериальной гипертензии. Летальный
исход – через 2-3 месяца от начала болезни.
Редкий вариант.
- Хронический агрессивный вариант течения –
быстро прогрессирующая симптоматика,
истощение больного, тяжёлая ДН. Смерть
наступает в течение года от начала заболевания
- Хронический персистирующий вариант –
более медленное развитие симптомов.
Продолжительность жизни – 4-5 лет
- Хронический медленно прогрессирующий
вариант – медленное нарастание симптомов и
продолжительность жизни больного до 10 лет.
29. Идиопатический фиброзирующий альвеолит (болезнь Хаммена-Рича)
Диагностика:ОАК – компенсаторный эритроцитоз или нормохромная анемия,
может быть сдвиг лейкоформулы влево, ускорение СОЭ до 20-25
мм/час. При хроническом течении ОАК не изменяется
Б/х – диспротеинемия (гипергаммаглобулинемия), повышение уровня
ЛДГ, сиаловых к-т
В иммунограмме – увеличение уровня ЦИК, повышение значений
IgА, М, G, комплемента, РФ, появление АНА, АуАТ к лёгочной ткани и
гладкой мускулатуре.
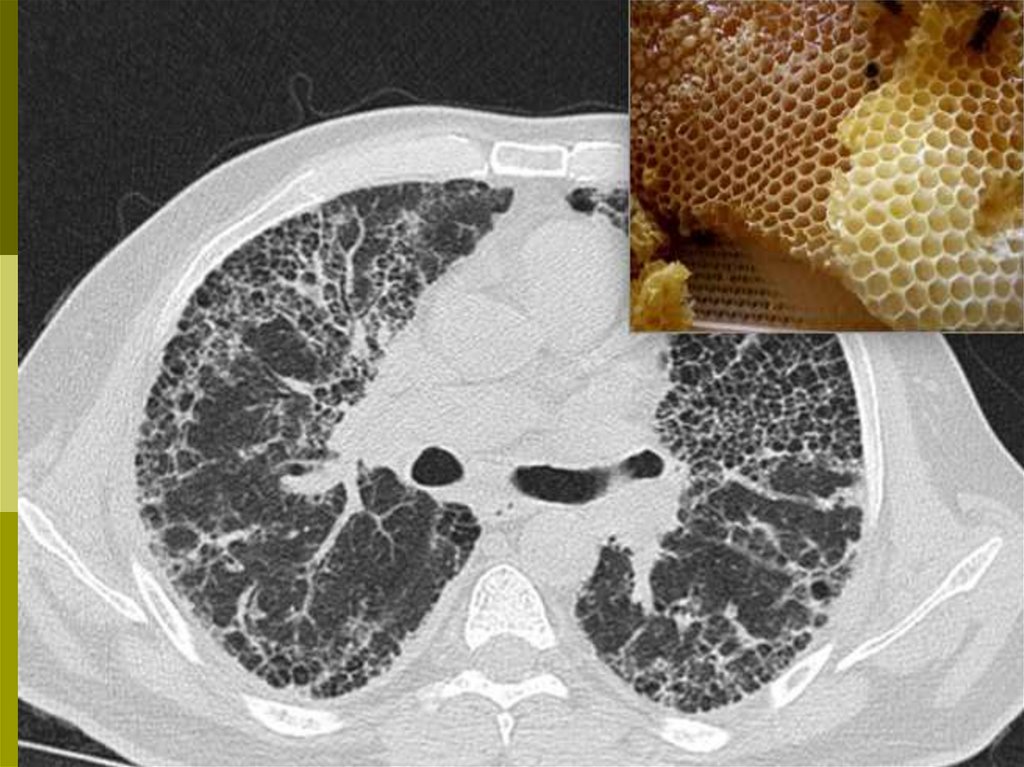
КТВР – снижение прозрачности лёгочной ткани («матовое стекло»)
нижних долей и повышение – верхних долей, сетчато-тяжистый
рисунок, ячеистые просветления («сотовое лёгкое»), сужение
лёгочных полей, высокое стояние диафрагмы
Спирометрически – резкое уменьшение статических объёмов и
ёмкостей лёгких, увеличение ригидности лёгких, снижение
диффузионной способности лёгких, отсутствие нарушений
бронхиальной проводимости.
Пульсоксиметрия
Подтверждение диагноза – биопсией лёгкого (!)
30. Идиопатический фиброзирующий альвеолит (болезнь Хаммена-Рича)
Лечение:ГКС (1 - 1,5 мг/кг/сут преднизолона внутрь) – 6-12
недель, снижая со скоростью 2,5-5 мг в неделю до
дозы 2,5-5 мг, которую оставляют до 9-12 месяцев
Гидроксихинолин (Плаквенил)
N-ацетилцистеин, в/в или перорально в течение 6
месяцев
Перспективные препараты:
Ингибитор тирозинкиназы – Нинтеданиб (тормозит
пролиферацию фибробластов)
Антифиброзные препараты – Пирфенидон (Esbriet)























 medicine
medicine








