Similar presentations:
02.02.26 День науки 6.02
1.
Федеральное государственное бюджетное образовательное учреждение высшего образования«Алтайский государственный медицинский университет» Министерства здравоохранения Российской
Федерации
Кафедра акушерства и гинекологии с курсом ДПО №1
КГБУЗ "Алтайский краевой клинический перинатальный центр"
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ПАРАЛЛЕЛИ ПЕРИНАТАЛЬНЫХ ОСЛОЖНЕНИЙ
У БЕРЕМЕННЫХ С ПРЕГЕСТАЦИОННЫМ САХАРНЫМ ДИАБЕТОМ
Соискатель кафедры
Сероштанова Д.Н.
Научный руководитель: д.м.н. доцент, профессор
кафедры акушерства и гинекологии с
курсом ДПО №1
Дударева Ю.А
2026
2.
АКТУАЛЬНОСТЬНа сегодняшний день, несмотря на значительные достижения в
ведении беременных с сахарным диабетом 1-го и 2 го типа,
профилактике акушерских осложнений, проблема перинатальной
заболеваемости и смертности остается по прежнему актуальной.
У
женщин
с
сахарным диабетом
формирование
плаценты происходит в условиях выраженной гипергликемии, что
является одним из наиболее значимых факторов развития
эндотелиальной дисфункции и субклинического воспаления,
проявляющегося в виде дисбаланса цитокинов и сосудистых факторо
в роста в микроокружении клеток эндотелия с ранних сроков гестации
Поиск
эффективных
предикторов,
морфологических
и
иммуногистохимических биомаркеров, позволяющих установить
патогенетические основы плацентарных нарушений у беременных с
сахарным
диабетом
и
взаимосвязь
с
клинической
картиной, продолжается.
Беременность и сахарный диабет: руководство для врачей / под ред. И. Ю. Когана. - Москва : ГЭОТАР-Медиа, 2023. - 272 с. - ISBN 978-5-9704-7468-6, DOI:
10.33029/9704-7468-6-BSD-2023-1-2723.
Seah JM, Kam NM, Wong L, Tanner C, Shub A, Houlihan C, Ekinci EI. Risk factors for pregnancy outcomes in Type 1 and Type 2 diabetes. Intern Med J. 2021 Jan;51(1):78-86.
doi: 10.1111/imj.14840.
3.
ЦЕЛЬИССЛЕДОВАНИЯ
улучшить перинатальные исходы путем прогнозирования
перинатальных осложнений у женщин с
сахарным
диабетом 1-го и 2-го типа на основании установления
взаимосвязи цитокинового статуса, морфологических
проявлений плацентарных нарушений и их клинической
реализацией.
4.
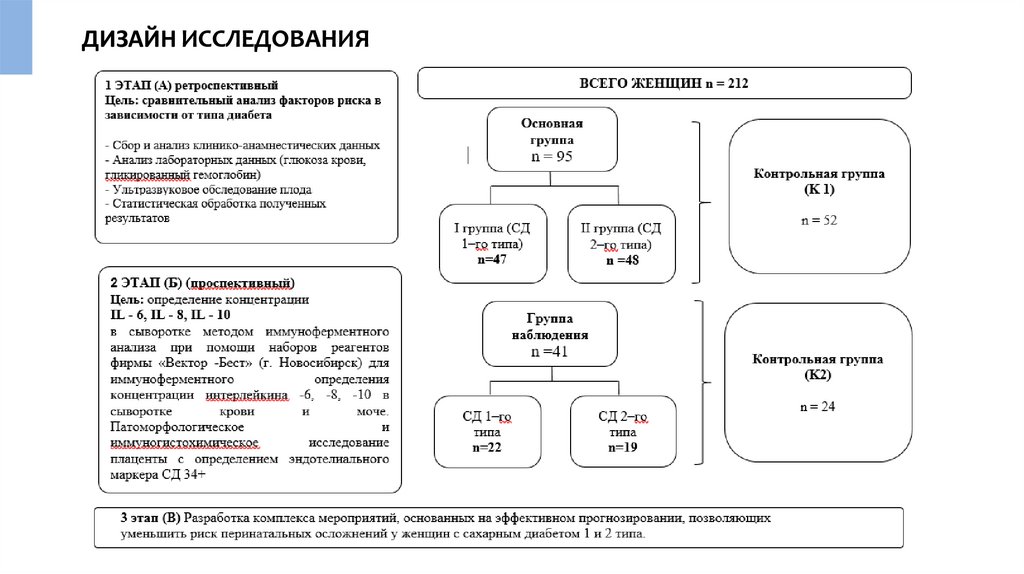
ДИЗАЙН ИССЛЕДОВАНИЯ5.
Критериями включения в основную и группунаблюдения являлись:
- наличие одноплодной беременности,
наступившей самостоятельно
- возраст пациенток от 18 до 45 лет ;
- наличие сахарного диабета 1 и 2 типа;
- согласие пациентки на участие в
исследование.
Критерии включения в контрольную группу:
- согласие пациентки на участие в
исследование;
-физиологическое течение беременности,
родов,
послеродового периода;
- наличие одноплодной беременности,
наступившей самостоятельно;
- возраст пациенток от 18 до 45 лет
Критерии исключения из
исследования были следующими:
- наличие экстрагенитальной
патологии в стадии
декомпенсации;
- несовместимые с жизнью
врожденные аномалии развития
плода;
- отказ пациентки от участия в
исследовании.
6.
МЕТОДЫ ИССЛЕДОВАНИЯ• Общеклинические методы обследования;
• Лабораторное исследование (глюкоза, гликированный гемоглобин и т.д.);
• Ультразвуковое исследование с оценкой фетометрических параметров, анатомии
плода, плацентарного комплекса; доплерометрия
• Определение концентрации интерлейкинов: IL-6, IL-8, IL-10 в сыворотке крови.
• Морфологические и иммуногистохимические методы исследования плаценты, с
оценкой сосудов с маркером CD34, оценивалось мембранное окрашивание
пролиферирующих эндотелиальных клеток и/или их скопление в 10 полях зрения
при 400х
• Статистический анализ с использованием пакета основных статистических
программIBM SPSS Statistics (версия 23.0), MedCalc (версия 23.1.7), Python (версия
3.13.1) в операционной системе Windows 11 и Linux.
7.
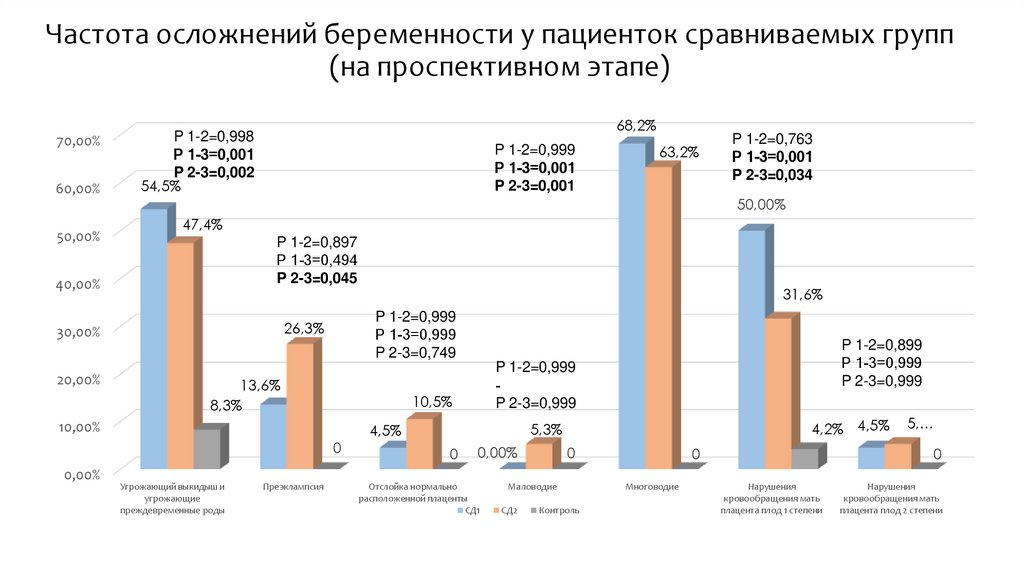
Частота осложнений беременности у пациенток сравниваемых групп(на проспективном этапе)
70,00%
60,00%
50,00%
68,2%
P 1-2=0,998
P 1-3=0,001
P 2-3=0,002
54,5%
P 1-2=0,999
P 1-3=0,001
P 2-3=0,001
47,4%
40,00%
30,00%
26,3%
31,6%
P 1-2=0,999
P 1-3=0,999
P 2-3=0,749
13,6%
8,3%
0
Угрожающий выкидыш и
угрожающие
преждевременные роды
Преэклампсия
P 1-2=0,899
P 1-3=0,999
P 2-3=0,999
P 1-2=0,999
P 2-3=0,999
10,5%
10,00%
0,00%
P 1-2=0,763
P 1-3=0,001
P 2-3=0,034
50,00%
P 1-2=0,897
P 1-3=0,494
P 2-3=0,045
20,00%
63,2%
4,2% 4,5%
5,3%
4,5%
0
0,00%
Отслойка нормально
расположенной плаценты
СД1
0
Маловодие
СД2
Контроль
0
Многоводие
5,…
0
Нарушения
кровообращения мать
плацента плод 1 степени
Нарушения
кровообращения мать
плацента плод 2 степени
8.
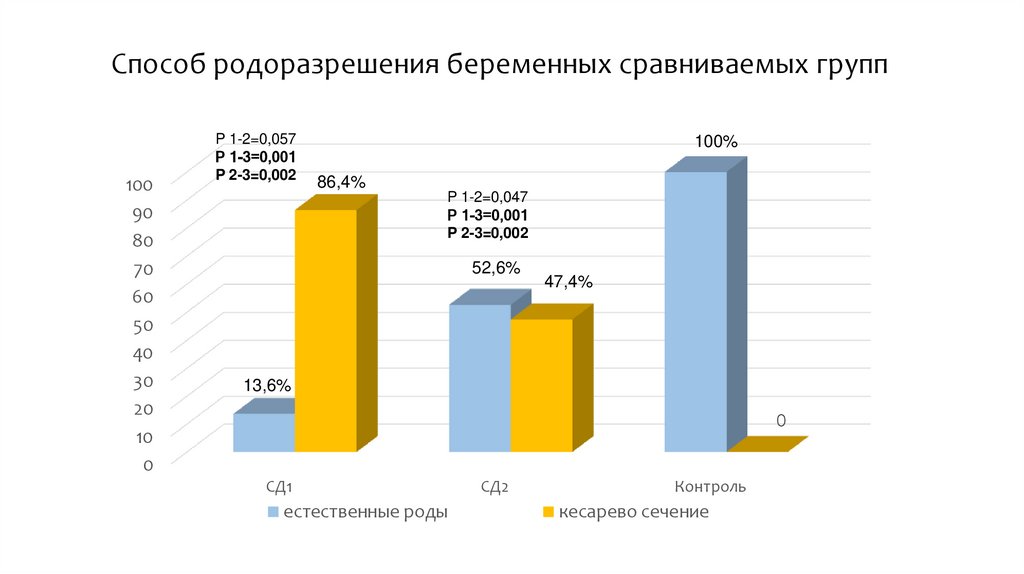
Способ родоразрешения беременных сравниваемых групп100
90
80
70
60
50
40
30
20
10
0
P 1-2=0,057
P 1-3=0,001
P 2-3=0,002
100%
86,4%
P 1-2=0,047
P 1-3=0,001
P 2-3=0,002
52,6%
47,4%
13,6%
0
СД1
естественные роды
СД2
Контроль
кесарево сечение
9.
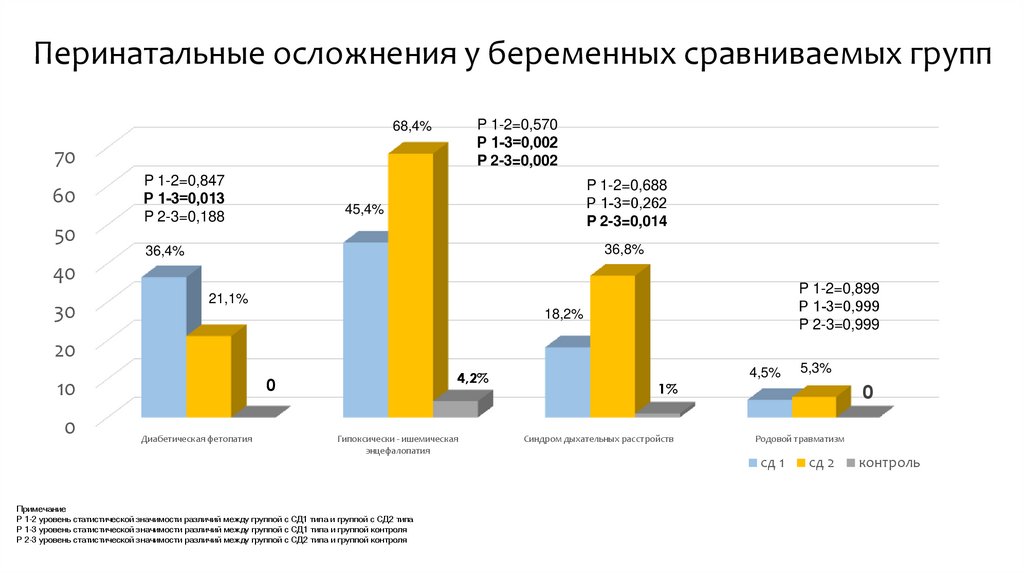
Перинатальные осложнения у беременных сравниваемых группP 1-2=0,570
P 1-3=0,002
P 2-3=0,002
68,4%
70
60
50
P 1-2=0,847
P 1-3=0,013
P 2-3=0,188
P 1-2=0,688
P 1-3=0,262
P 2-3=0,014
45,4%
36,8%
36,4%
40
30
P 1-2=0,899
P 1-3=0,999
P 2-3=0,999
21,1%
18,2%
20
0
10
0
4,2%
Диабетическая фетопатия
Гипоксически - ишемическая
энцефалопатия
1%
Синдром дыхательных расстройств
4,5%
0
Родовой травматизм
сд 1
Примечание
P 1-2 уровень статистической значимости различий между группой с СД1 типа и группой с СД2 типа
P 1-3 уровень статистической значимости различий между группой с СД1 типа и группой контроля
P 2-3 уровень статистической значимости различий между группой с СД2 типа и группой контроля
5,3%
сд 2
контроль
10.
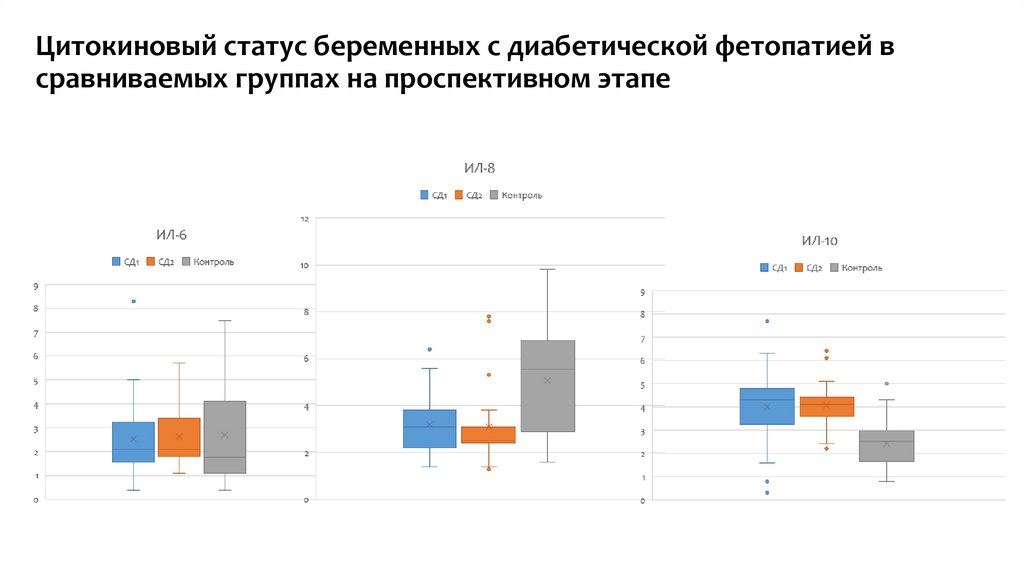
Цитокиновый статус беременных с диабетической фетопатией всравниваемых группах на проспективном этапе
11.
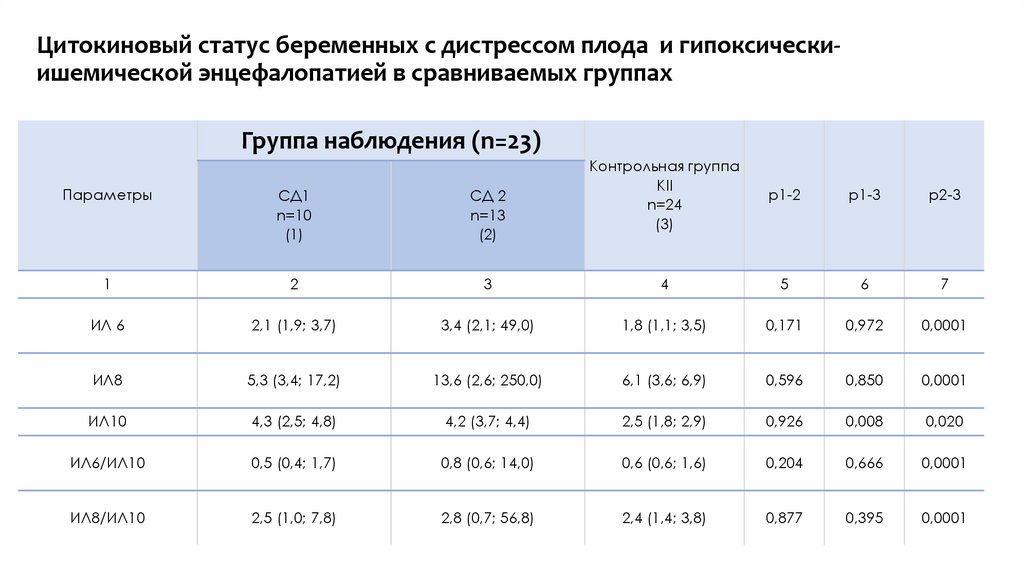
Цитокиновый статус беременных с дистрессом плода и гипоксическиишемической энцефалопатией в сравниваемых группахГруппа наблюдения (n=23)
Контрольная группа
КII
n=24
(3)
р1-2
р1-3
р2-3
Параметры
СД1
n=10
(1)
СД 2
n=13
(2)
1
2
3
4
5
6
7
ИЛ 6
2,1 (1,9; 3,7)
3,4 (2,1; 49,0)
1,8 (1,1; 3,5)
0,171
0,972
0,0001
ИЛ8
5,3 (3,4; 17,2)
13,6 (2,6; 250,0)
6,1 (3,6; 6,9)
0,596
0,850
0,0001
ИЛ10
4,3 (2,5; 4,8)
4,2 (3,7; 4,4)
2,5 (1,8; 2,9)
0,926
0,008
0,020
ИЛ6/ИЛ10
0,5 (0,4; 1,7)
0,8 (0,6; 14,0)
0,6 (0,6; 1,6)
0,204
0,666
0,0001
ИЛ8/ИЛ10
2,5 (1,0; 7,8)
2,8 (0,7; 56,8)
2,4 (1,4; 3,8)
0,877
0,395
0,0001
12.
13.
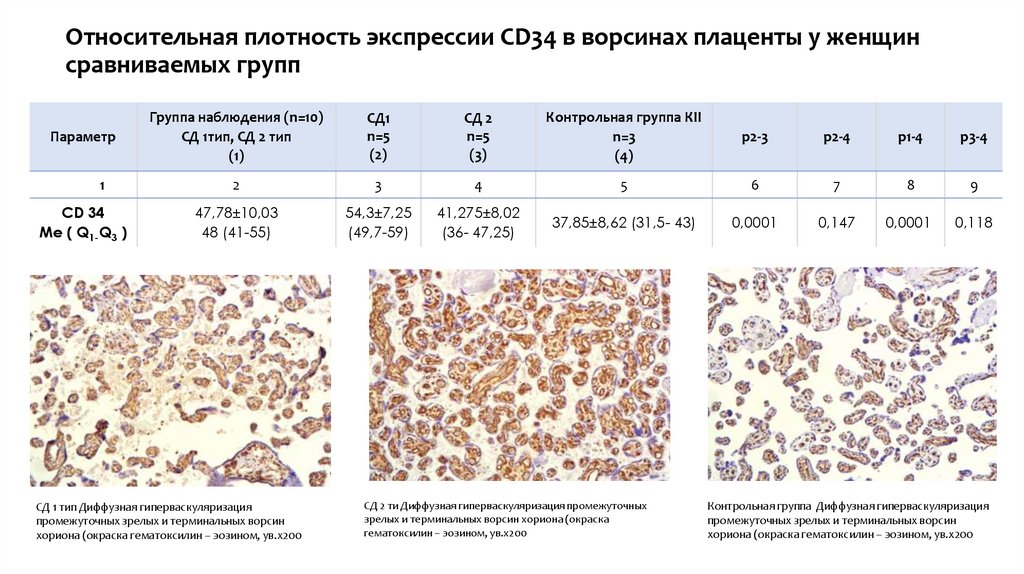
Относительная плотность экспрессии CD34 в ворсинах плаценты у женщинсравниваемых групп
Параметр
1
СD 34
Ме ( Q1-Q3 )
Группа наблюдения (n=10)
СД 1тип, СД 2 тип
(1)
СД1
n=5
(2)
СД 2
n=5
(3)
Контрольная группа КII
n=3
(4)
р2-3
р2-4
р1-4
р3-4
2
3
4
5
6
7
8
9
47,78±10,03
48 (41-55)
54,3±7,25
(49,7-59)
41,275±8,02
(36- 47,25)
37,85±8,62 (31,5- 43)
0,0001
0,147
0,0001
0,118
СД 1 тип Диффузная гиперваскуляризация
промежуточных зрелых и терминальных ворсин
хориона (окраска гематоксилин – эозином, ув.x200
СД 2 ти Диффузная гиперваскуляризация промежуточных
зрелых и терминальных ворсин хориона (окраска
гематоксилин – эозином, ув.x200
Контрольная группа Диффузная гиперваскуляризация
промежуточных зрелых и терминальных ворсин
хориона (окраска гематоксилин – эозином, ув.x200
14.
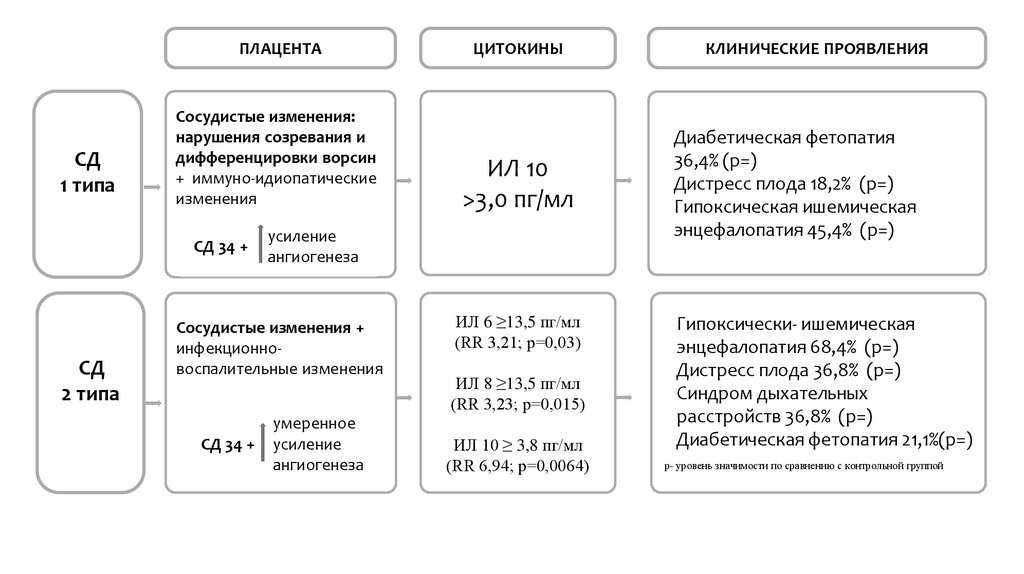
ПЛАЦЕНТАСД
1 типа
Сосудистые изменения:
нарушения созревания и
дифференцировки ворсин
+ иммуно-идиопатические
изменения
СД 34 +
СД
2 типа
ИЛ 10
>3,0 пг/мл
усиление
ангиогенеза
Сосудистые изменения +
инфекционновоспалительные изменения
СД 34 +
ЦИТОКИНЫ
умеренное
усиление
ангиогенеза
ИЛ 6 ≥13,5 пг/мл
(RR 3,21; р=0,03)
ИЛ 8 ≥13,5 пг/мл
(RR 3,23; р=0,015)
ИЛ 10 ≥ 3,8 пг/мл
(RR 6,94; р=0,0064)
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Диабетическая фетопатия
36,4% (р=)
Дистресс плода 18,2% (р=)
Гипоксическая ишемическая
энцефалопатия 45,4% (р=)
Гипоксически- ишемическая
энцефалопатия 68,4% (р=)
Дистресс плода 36,8% (р=)
Синдром дыхательных
расстройств 36,8% (р=)
Диабетическая фетопатия 21,1%(р=)
р- уровень значимости по сравнению с контрольной группой
15.
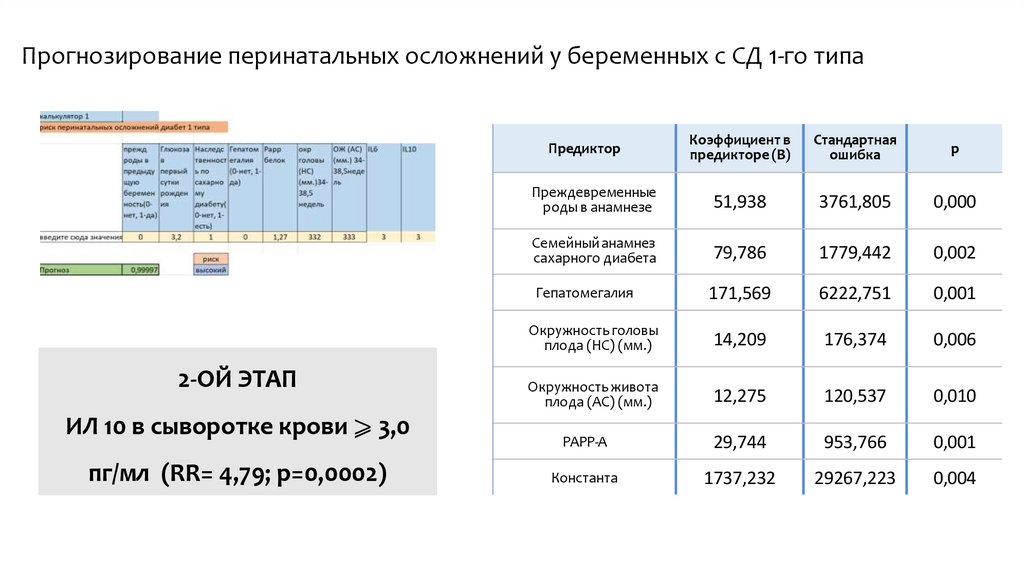
Прогнозирование перинатальных осложнений у беременных с СД 1-го типа2-ОЙ ЭТАП
ИЛ 10 в сыворотке крови ⩾ 3,0
пг/мл (RR= 4,79; р=0,0002)
Предиктор
Коэффициент в
предикторе (В)
Стандартная
ошибка
р
Преждевременные
роды в анамнезе
51,938
3761,805
0,000
Семейный анамнез
сахарного диабета
79,786
1779,442
0,002
Гепатомегалия
171,569
6222,751
0,001
Окружность головы
плода (HC) (мм.)
14,209
176,374
0,006
Окружность живота
плода (АC) (мм.)
12,275
120,537
0,010
PAPP-A
29,744
953,766
0,001
Константа
1737,232
29267,223
0,004
16.
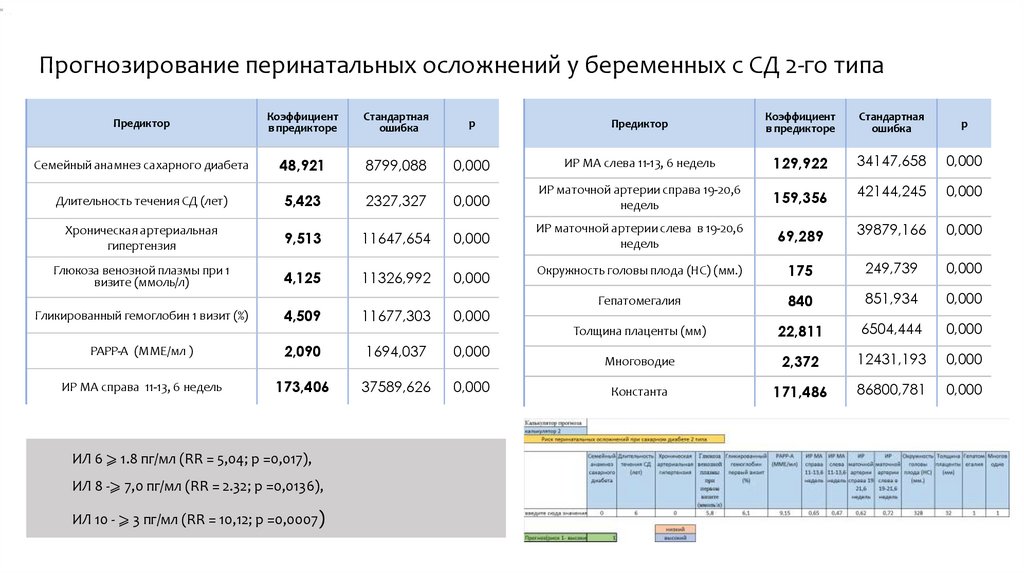
Прогнозирование перинатальных осложнений у беременных с СД 2-го типаПредиктор
Коэффициент
в предикторе
Стандартная
ошибка
р
Предиктор
Коэффициент
в предикторе
Стандартная
ошибка
р
Семейный анамнез сахарного диабета
48,921
8799,088
0,000
ИР МА слева 11-13, 6 недель
129,922
34147,658
0,000
Длительность течения СД (лет)
5,423
2327,327
0,000
ИР маточной артерии справа 19-20,6
недель
159,356
42144,245
0,000
Хроническая артериальная
гипертензия
9,513
11647,654
0,000
ИР маточной артерии слева в 19-20,6
недель
69,289
39879,166
0,000
Глюкоза венозной плазмы при 1
визите (ммоль/л)
4,125
11326,992
0,000
Окружность головы плода (HC) (мм.)
175
249,739
0,000
Гепатомегалия
840
851,934
0,000
Толщина плаценты (мм)
22,811
6504,444
0,000
Многоводие
2,372
12431,193
0,000
Константа
171,486
86800,781
0,000
Гликированный гемоглобин 1 визит (%)
4,509
11677,303
0,000
PAPP-A (ММЕ/мл )
2,090
1694,037
0,000
ИР МА справа 11-13, 6 недель
173,406
37589,626
0,000
ИЛ 6 ⩾ 1.8 пг/мл (RR = 5,04; р =0,017),
ИЛ 8 -⩾ 7,0 пг/мл (RR = 2.32; р =0,0136),
ИЛ 10 - ⩾ 3 пг/мл (RR = 10,12; р =0,0007)
17.
ВЫВОДЫ1. Установлена взаимосвязь между морфологическими
изменениями в плаценте,
подтвержденные при иммуногистохимическом анализе с использованием эндотелиального
маркера СД 34+, содержанием в сыворотке крови про- и противоспалительных цитокинов и
клиническими проявлениями плацентарных нарушений у женщин с прегестационным
сахарным диабетом.
2. При СД 2 типа уровень провоспалительных цитокинов превышает показатели пациенток с
СД1 -го типа, что обусловлено более выраженными процессами эндотелиальной дисфункции
и субклинического воспаления при коморбидной патологии у женщин с СД, несмотря на
более низкие показатели исходной гликемии, меньшую длительность течения заболевания,
частота перинатальных осложнений сопоставима или даже выше, особенно ГИЭ, дистресса
плода.
3. Пациентки с прегестационнм сахарным диабетом требуют мультидисциплинарного
подхода, начиная с этапа планирования беременности, стратификации риска, пошагового
прогнозирования перинатальных осложнений и неблагоприятного исхода, с целью
определения адекватной тактики ведения и выбора срока и способа родоразрешения, что в
свою очередь позволит определить траекторию улучшения перинатальных исходов.