Similar presentations:
Лекция №3 Атеросклероз. ИБС [Автосохраненный]
1. Федеральное государственное бюджетное образовательное учреждение высшего профессионального образования «Красноярский
государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого»Министерства здравоохранения Российской Федерации
Фармацевтический колледж
Лекция №3
Сестринский уход при различных проявлениях
атеросклероза, при ишемической болезни
сердца, стенокардии.
Автор: Овчинникова Т.В.
2023г
2.
• Атеросклероз – это очень распространенное заболевание,кроме того заболевания, в основе которых лежит
атеросклероз, являются наиболее частой причиной
инвалидности и смертности во всем мире.
• По данным Всемирной организации здравоохранения,
80% смертей в России обусловлены хроническими
неинфекционными заболеваниями, к которым относят, в
первую очередь, сердечно-сосудистые заболевания.
• В современных условиях возможно воздействовать на
развитие атеросклероза и уменьшить смертность от ИБС,
от артериальной гипертонии и других заболеваний, в
основе которых лежит атеросклероз.
3.
• Сердечно-сосудистая система -это замкнутая система по которойциркулирует кровь, включает:
-сердце
-кровеносные сосуды
• Назначение системы-снабжение всех органов и тканей кровью.
• Основная функция сердца-насосная.
• Сердце- это полый мышечный орган, расположенный в передней
части грудной клетки, за грудиной и в левой половине грудной клетки.
• Имеет 3 слоя: эндокард, миокард, перикард
Сердце имеет миокард:
1. сократительный миокард
2. специализированный миокард:
-узлы автоматизма
-проводящая система
4.
Сердце обладает функциями, определяющими особенности его работы:• Автоматизма
• Проводимости
• Возбудимости (Возникают трансмембранные потенциалы действия, т.е.
электрический ток.
• Сократимости (Это функция сократительного миокарда).
• Электродвижущую силу любого источника тока можно зарегистрировать: ЭКГэто графическое изображение электрической активности сердца
• Систола- сокращение желудочков
• Диастола- расслабление желудочков
5.
6.
7. Осмотр больного
• Кожа бледная• Акроцианоз губ, носа, кончиков пальцев
• Цианоз кожи
• Выбухание области сердца ( сердечный горб)
• Пульсация сонных артерий
• Набухание шейных вен
• ОРТОПНОЭ – вынужденное положение больного при
сердечно-сосудистой недостаточности: больной сидит в
кровати, опустив ноги. Кровь отливает от сердца,
скапливается в брюшной полости и в ногах. Уменьшается
одышка.
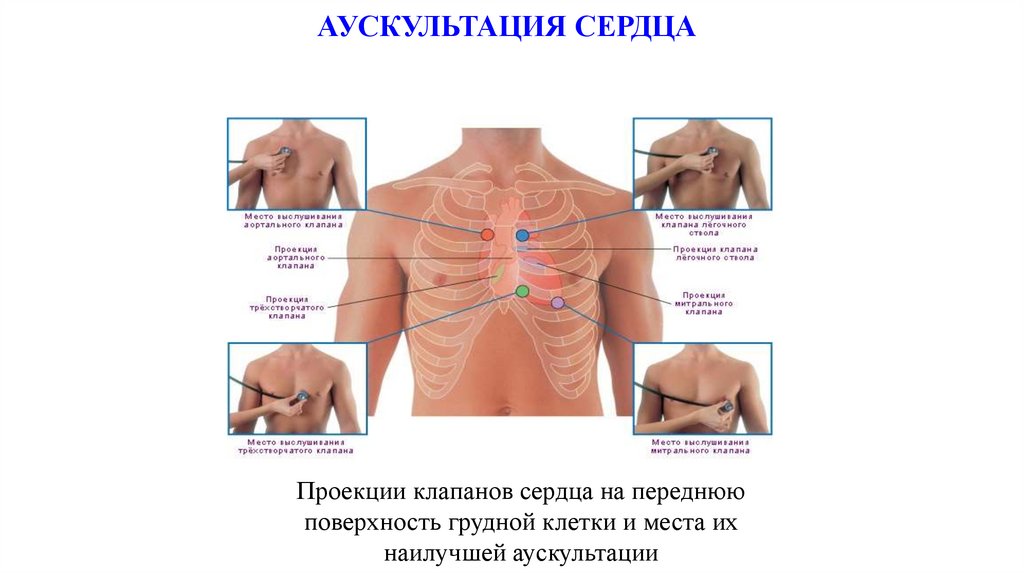
8. АУСКУЛЬТАЦИЯ СЕРДЦА
• ТОНЫ: систолический, диастолический• РИТМ : правильный, синусовый, неправильный,
аритмия
• ШУМЫ: систолический, диастолический
9.
АУСКУЛЬТАЦИЯ СЕРДЦАПроекции клапанов сердца на переднюю
поверхность грудной клетки и места их
наилучшей аускультации
10. ИССЛЕДОВАНИЕ ПУЛЬСА
• ПУЛЬС – это ритмичное сокращение стенки артерий, обусловленноесокращением сердца, выбросом крови в артериальную систему и
изменением давления в этой системе в систолу и в диастолу
ПУЛЬС исследуют на лучевой артерии, прижимая её к лучевой кости 2 и
3 пальцами.
При пальпации пульса определяют:
1. РИТМ – ритмичный, аритмичный
2. ЧАСТОТУ: норма 60-80 ударов в 1 минуту, тахикардия
- 80 и более в 1 минуту, брадикардия менее 60 в 1 минуту
3. Наполнение пульса - пульс полный, пульс пустой
4. Напряжение пульса – (определяется силой, которую
нужно приложить для полного исчезновения пульса). Пульс
напряженный, пульс мягкий, пульс нитевидный
5. Запись пульса - сфигмограмма
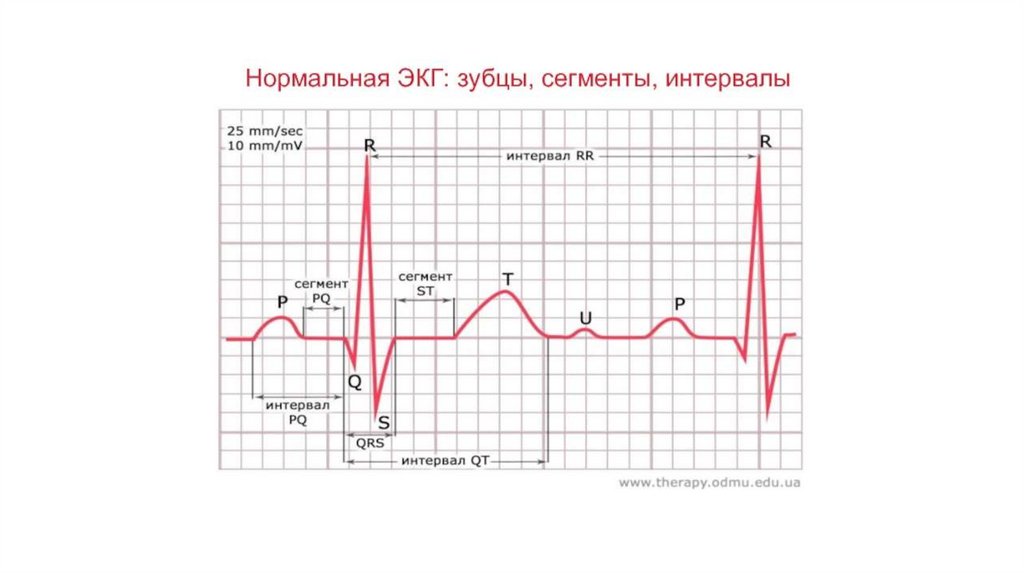
11. ЭЛЕКТРОКАРДИОГРАФИЯ
• ЭЛЕКТРОКАРДИОГРАФИЯ – это метод записиэлектрического потенциала сердца
• С помощью специального аппарата – электрокардиографа
записывается возбуждение и расслабление предсердий и
желудочков
• Зубец Р – отражает сокращение предсердий
• Зубец QRS - отражает сокращение желудочков
• Интервал ST – отражает фазу реполяризации, т.е. выхода
из возбуждения
• Интервал ТР - пауза
12.
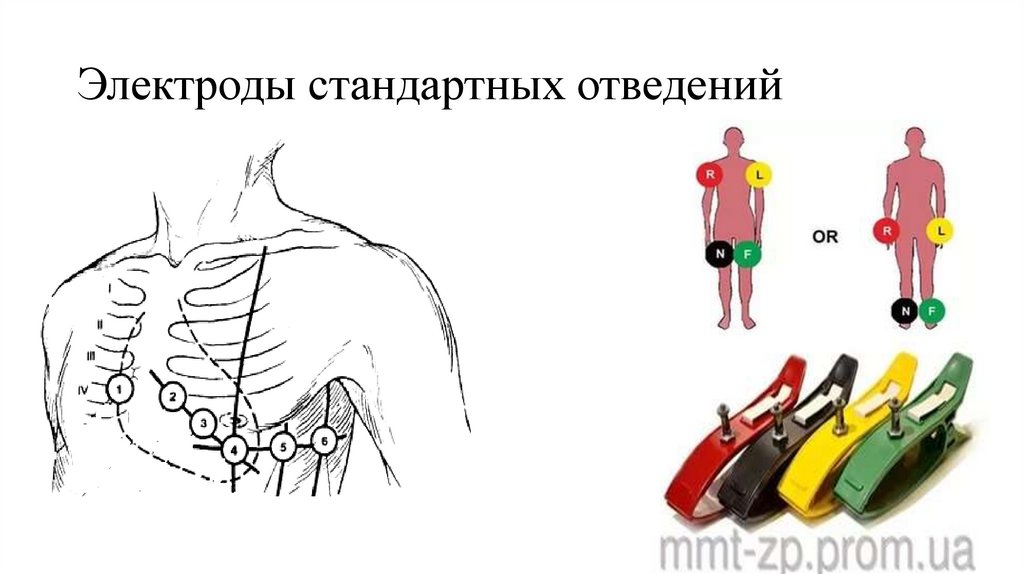
13. Электроды стандартных отведений
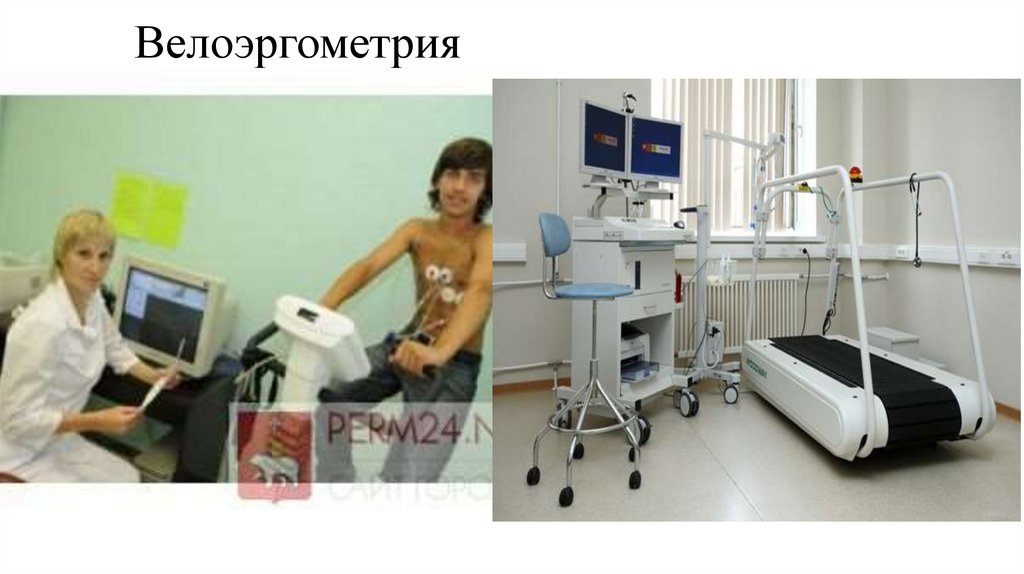
14. Велоэргометрия
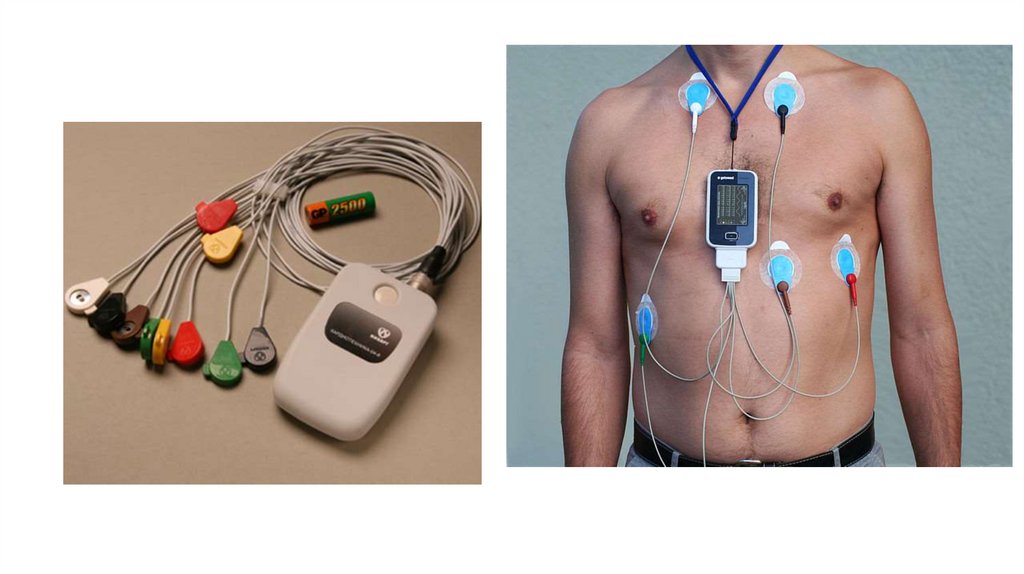
15. ХОЛТЕРОВСКОЕ МОНИТОРИРОАНИЕ
• Пациенту накладывают электроды для записи работысердца в течение суток.
• К поясу прикрепляют миниатюрный ЭКГ-аппарат,
который записывает ЭКГ, ЧСС в течение суток.
• Пациент живет обычной жизнью, а на ЭКГ фиксируются
изменения работы сердца
16.
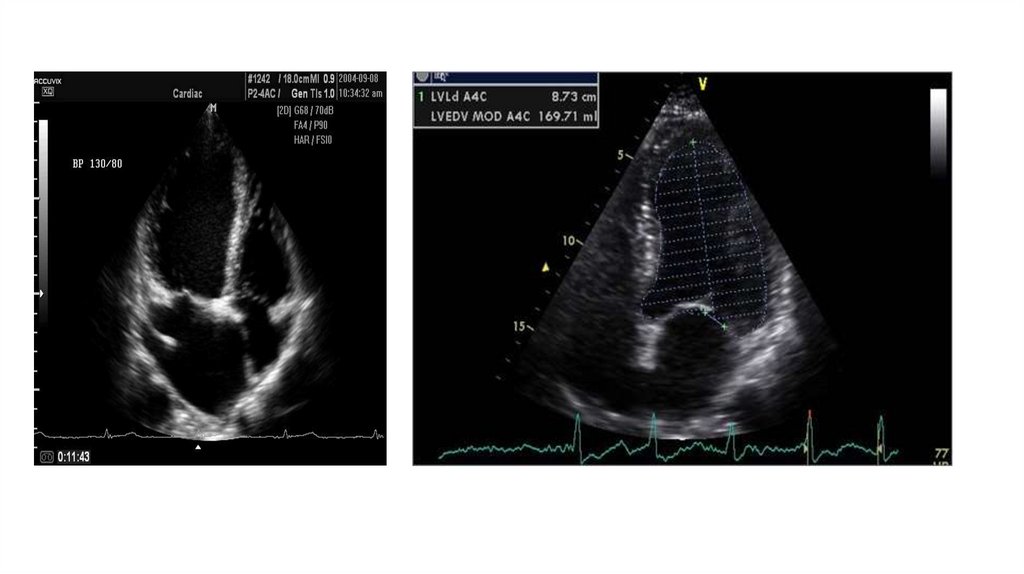
17. ЭХО-кардиография
• ЭХО-кардиография – метод, основанный на ЭХОлокации.• ЭХО – КГ позволяет видеть и записать размеры
полостей сердца, состояние клапанов, наличие
ревматических гранулем на клапанах и т.д.
• ЭХО – КГ оценивает сократительную способность
сердца (сердечный выброс)
18.
19. УЗИ магистральных сосудов шеи
УЗИ сосудов позволяет выявить наличиеатеросклеротических изменений в сонных артериях и
позвоночных артериях:
• утолщение внутреннего слоя,
• появление атеросклеротических бляшек,
• размер и прочность бляшек
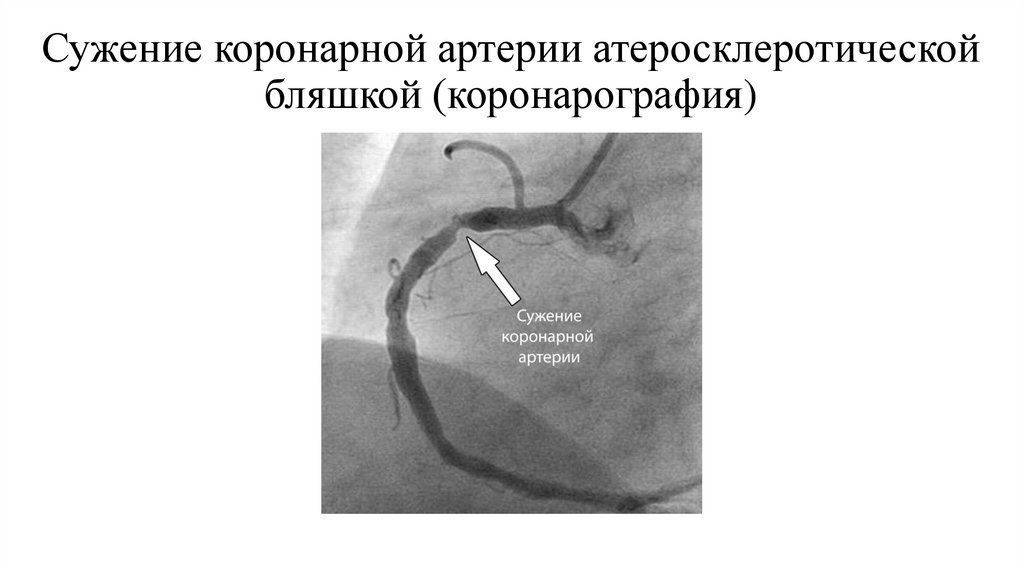
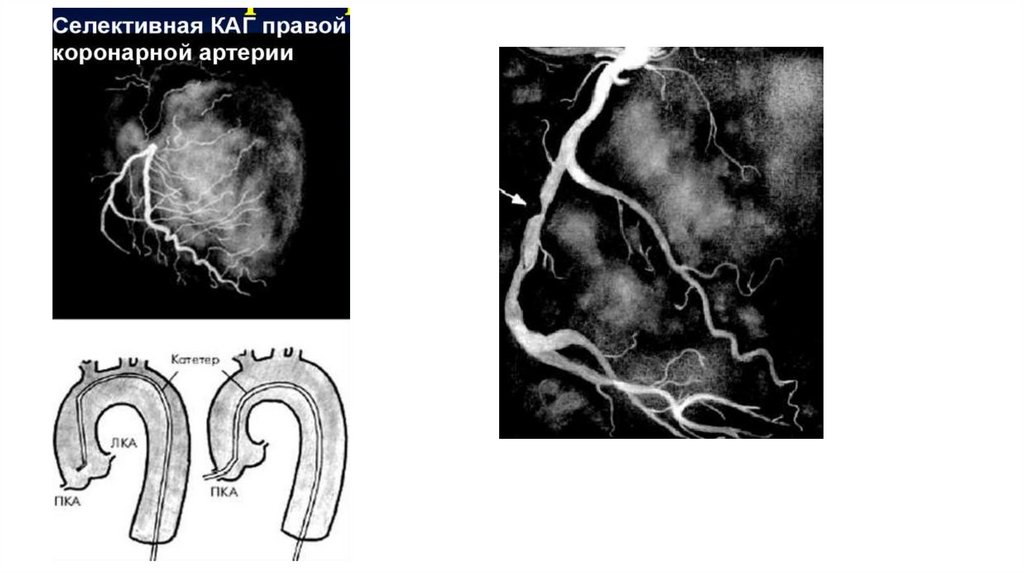
20. Сужение коронарной артерии атеросклеротической бляшкой (коронарография)
21. Лабораторные методы
• Общий анализ крови• Белок, белковые фракции, фибриноген, серомукоид
• Протромбиновое время, ПТИ, АЧТВ
• Сердечные тропонины, миоглобин, КФК, ЛДГ
• Холестерин общий, липидный профиль (ЛПНП, ЛПОНП,
ЛПВП, триглицериды)
22. Определение
Атеросклероз- это поражение внутреннейоболочки артерий в виде очагового разрастания в
ней соединительной ткани и последующей
инфильтрацией липидами с образованием
атеросклеротической бляшки.
23.
• В 1913г русский ученый АНИЧКОВ Николай Николаевич экспериментальнодоказал, что главным в развитии атеросклероза является отложение
холестерина в стенках артерий.
• это ХОЛЕСТЕРИНОВАЯ ТЕОРИЯ атеросклероза
В плазме крови циркулируют 2 основных липида:
- ХОЛЕСТЕРИН
- ТРИГЛИЦЕРИДЫ
СВОБОДНЫЙ ХОЛЕСТЕРИН - это главный компонент клеточных мембран
Из Х/С синтезируются стероидные гормоны и желчные кислоты
• ТРИГЛИЦЕРИДЫ – это источник энергииХОЛЕСТЕРИН и ТРИГЛИЦЕРИДЫ
в воде нерастворимы и циркулируют в организме в виде ЛИПИДОВ
• Существует много классов ЛИПИДОВ
• Свойства ЛИПИДОВ различные, в зависимости от веществ, которые входят в их
состав
• У всех ЛИПИДОВ ядро одно - это ХОЛЕСТЕРИН и ТРИГЛИЦЕРИДЫ
24.
У липопротеидов разной плотности разные свойства.• В 1985г американские ученые ГОЛСТАЙН и БРАУН получили
Нобелевскую премию за открытие липидной теории
атеросклероза. Они выделили:
• ЛПНП – липопротеиды низкой плотности
• ЛПОНП – липопротеиды очень низкой плотности
• ЛПВП – липопротеиды высокой плотности
• ЛПОВП – липопротеиды очень высокой плотности
• ЛПНП и ЛПОНП - это «ПЛОХИЕ ФРАКЦИИ», т.к. они «несут»
холестерин в артерии. В артериях холестерин откладывается, давая
начало атеросклеротической бляшке
• ЛПВП и ЛПОВП - «ХОРОШИЕ фракции», так как они
абсорбируют на себе молекулы ХОЛЕСТЕРИНА ИЗ АРТЕРИЙ и
«несут» его в кишечник.
• Их кишечника холестерин удаляется из организма
• Т.О. развитие АТЕРОСКЛЕРОЗА зависит от преобладания у
человека липидов НИЗКОЙ или ВЫСОКОЙ плотности
25.
Необратимые факторы риска развития атеросклероаза:1.Возраст старше 45 лет у мужчин, старше 55 лет у женщин.
2.Мужской пол. Доказано, что у мужчин генетически много ЛПНП и
ЛПОНП, т.е. «плохих фракций», а у женщин до 50 лет преобладают
«хорошие фракции»
• Женские половые гормоны регулируют уровень липидов в
организме.
• После наступления климакса преобладание «высоких» фракций у
женщин заканчиается.
• После 50 лет одинаково часто болеют и мужчины и женщины.
3. Наследственность. Ранняя смерть от ССЗ ближайших родственников.
(отец/дед умер до 55 лет, мать/бабушка до 65 лет).
26.
Обратимые факторы риска атеросклероза:1.Гиперхолестеринемия (дислипидемия)
2.Артериальная гипертензия
3.Сахарный диабет или нарушение толерантности к
глюкозе
4.Абдоминальное ожирение (окружность талии у
женщин свыше 88 см, у мужчин свыше 94 см)
5.Курение
6.Стресс
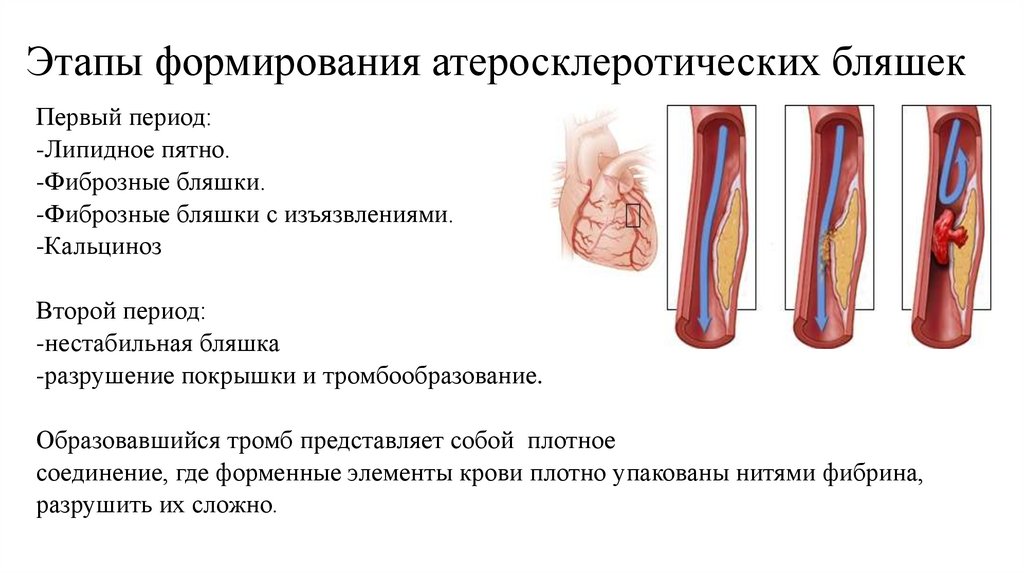
27. Этапы формирования атеросклеротических бляшек
Первый период:-Липидное пятно.
-Фиброзные бляшки.
-Фиброзные бляшки с изъязвлениями.
-Кальциноз
Второй период:
-нестабильная бляшка
-разрушение покрышки и тромбообразование.
Образовавшийся тромб представляет собой плотное
соединение, где форменные элементы крови плотно упакованы нитями фибрина,
разрушить их сложно.
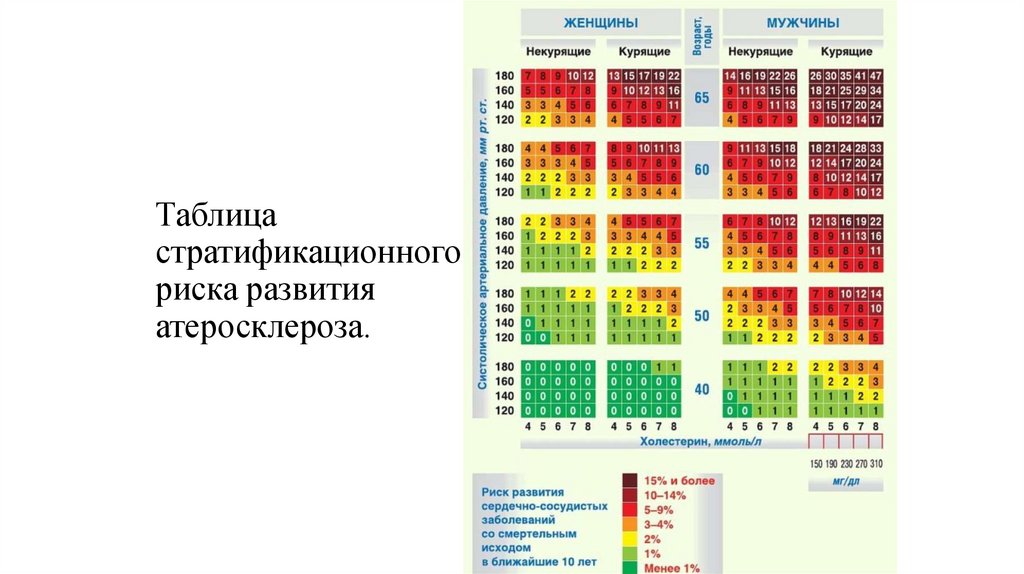
28. Таблица стратификационного риска развития атеросклероза.
29. Методы диагностики атеросклероза
Лабораторная диагностика атеросклероза - это преждевсего
определение липидного профиля: общего холестерина,
холестерина липопротеидов высокой и низкой плотности,
триглицеридов.
в норме холестерин - до 5,0 ммоль/л,
ЛПНП – менее 3,0 ммоль/л,
ЛПВП - не менее 1 ммоль/л,
триглицериды - менее 1,5-1,7 ммоль/л;
30. Методы диагностики атеросклероза
Дополнительные методы исследования позволяют выявитьпоражение атеросклерозом различных органов:
1. ЭКГ и его модификации - для выявления ИБС.
2. ЭХО-КГ и допплеровское исследование магистральных сосудов
шеи выявляет поражение аорты, сонных артерий.
31.
Первичная профилактика-мероприятия, направленные на предотвращения развития
заболевания, т.е. эти мероприятия проводятся до постановки диагноза
заболеваний.
Вторичная профилактика – комплекс мероприятий, направленный на
замедление прогрессирования заболевания и предотвращение
развития осложнений
32. ЛЕЧЕНИЕ АТЕРОСКЛЕРОЗА
НОРМАЛЬНЫЙ УРОВЕНЬ ЛИПИДОВ КРОВИ:• ХОЛЕСТЕРИН - МЕНЕЕ 5, 0 ммоль/л
• ТРИГЛИЦЕРИДЫ - МЕНЕЕ 1, 6 ммоль/л
33.
• ЛЕГКАЯ ГИПЕРХОЛЕСТЕРИНЕМИЯ- 5,2 - 6,5 ммоль/л
• УМЕРЕННАЯ ГИПЕРХОЛЕСТЕРИНЕМИЯ
- 6,5 - 7,8 ммоль/л
• ВЫСОКАЯ ГИПЕРХОЛЕСТЕРИНЕМИЯ
- Больше, чем 7,8 ммоль/л
34. ЛЕЧЕНИЕ АТЕРОСКЛЕРОЗА
• Немедикаментозные методы( воздействие на факторы риска)
• Медикаментозное.
35. Рациональное питание
• Разнообразное• Контроль калорийности
(профилактика ожирения).
• Ограничение жиров
животного происхождения
36.
Увеличить потреблениепродуктов растительного
происхождения, способных
связывать и выводить
холестерин из организма.
Это пищевые волокна
которые содержатся в
большом количестве в
овощах, во фруктах, ягодах;
также источник пищевых
волокон-крупы (темные)
37.
• В диету нужно включитьрыбу северных морей
(скумбрия, сардины,
тунец, лосось, сельдь) так
как она богата
полиненасыщенными
жирными кислотами, что
способствует снижению
уровня ТГ и снижению
общего холестерина.
• Следует ограничить
потребление соли.
• Необходимо исключить
полуфабрикаты быстрого
приготовления (фастфуд)
38.
Физическиенагрузки
Физические нагрузки должны
быть посильными,
регулярными, достаточно
продолжительными:
Не реже 3 раз в неделю по
45 минут.
39. Контроль уровня холестерина крови
Для первичнойпрофилактики атеросклероза,
уровень холестерина и его
фракций нужно
контролировать 1 раз в год в
возрасте, старше 40 лет.
40. Контроль сахара крови
• Скрининг на нарушениеуглеводного обмена
проводится1 раз в год.
• Лечение уже имеющегося
сахарного диабета и
хорошая компенсация
сахарного диабета
является необходимым
условием предотвращения
развития атеросклероза.
41. Борьба с никотиновой зависимостью
Курильщикамнеобходимо объяснить
роль курения в
развитии
атеросклероза, и
мотивировать их на
отказ от курения.
42. Контроль артериального давления
Является важным мероприятиемпрофилактики атеросклероза.
Уровень АД в целом у населения
проверяется с раннего детства при
различных медицинских осмотрах.
Проверяется и во взрослой поликлинике,
при обращении по любым поводам
(острые заболевания).
Кроме того необходимо рекомендовать
всем здоровым пациентам иметь дома
тонометр и уметь измерять АД.
При АД выше нормы проводить не
медикаментозные и медикаментозные
методы коррекции.
Не медикаментозные методы в целом
совпадают с профилактикой
атеросклероза, а медикаментозные
проводятся, если зафиксировано
стойкое повышение АД, и заключается
в лечении гипертонической болезни.
43. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• СТАТИНЫ- самое современное и эффективноелечение атеросклероза
• показания к применению - уровень холестерина
более, чем 5.2 ммоль/л
• применение статинов - это эффективная
профилактика ИБС
• Наиболее эффективные: аторвастатин, розувастатин
44. Роль медицинской сестры в профилактике атеросклероза
• Пациент должен иметь полную информацию о том,к каким последствиям приводит атеросклероз.
• Заболевания, обусловленные атеросклерозом
стоят на первом месте среди причин смерти во
всем мире.
45.
1. Пациент должен знать факторы риска развитияатеросклероза и адекватно представлять наличие
этих факторов конкретно у него.
2. Для пациента нужно разработать программу по
ликвидации (или уменьшении количества)
факторов риска атеросклероза.
3. Пациенту необходимо дать рекомендации:
-по рациональному питанию
-по рациональной физической нагрузке
-по правилам приема лекарственных препаратов и
возможных побочных эффектах их.
-о необходимости диспансерного наблюдения и
контроля липидов крови.
46. Определение
• ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА ИБС(синоним «коронарная болезнь сердца») –
состояние, вызываемое хроническим
недостаточным снабжением клеток сердечной
мышцы кислородом и питательными веществами.
47. Патогенез ишемической болезни сердца
1. Атеросклеротические бляшки суживают просветкоронарных артерий.
2. При физической нагрузке потребность сердца в
кислороде увеличивается, а коронарные сосуды,
измененные атеросклерозом, расшириться не
могут и доставка кислорода остается на прежнем
уровне. Развивается ишемия миокарда.
48. Классификация ИБС
1. Внезапная коронарная смерть;2. Стенокардия(стабильная, нестабильная);
3. Инфаркт миокарда;
4. Постинфарктный кардиосклероз;
5. Нарушения сердечного ритма;
6. Сердечная недостаточность;
7. Безболевая ишемия миокарда.
49. Клинические проявления стенокардии-типичный ангинозный приступ
Клинические проявления стенокардиитипичный ангинозный приступ50. Типичный ангинозный приступ
• боль с локализацией за грудиной• давящего, сжимающего, жгучего характера
• иррадиация влево: левое плечо, лопатка, рука, ключица
• возникает при физической нарузке или волнении
• продолжается 2-3 минуты (может затянуться до 10-30 минут)
• проходит самостоятельно в покое или после приема
нитроглицерина
51. Диагностика стенокардии
1. Объективное исследование2. Лабораторные методы исследования (липидный профиль)
3. Инструментальные методы исследования: ЭКГ, и ее
модификации, ЭХО-кардиография, ЧПЭКС, стресс-тесты, КАГ,
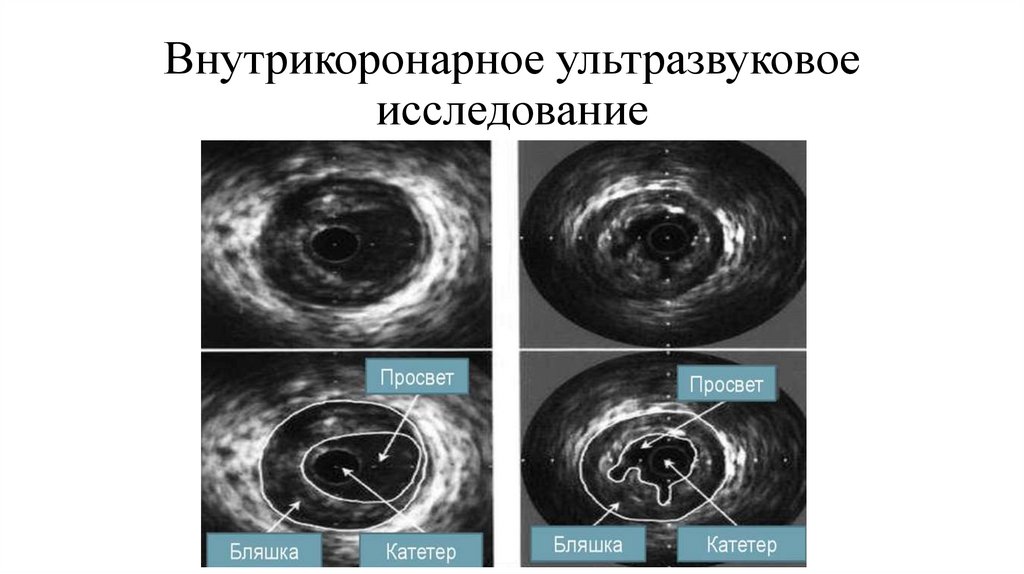
КТ сердца и сосудов , ВСУЗИ коронарных артерий
52. Внутрикоронарное ультразвуковое исследование
53.
54. Функциональные классы стабильной стенокардии
• 1 Ф.К.-редкие приступы при сильном, быстром ипродолжительном напряжении или сильной
психоэмоциональной нагрузке. Обычные нагрузки не вызывают
приступов боли.
• 2 Ф.К.-легкое ограничение обычной физической активности:
приступы болей возникают при ходьбе на 300-500 метров или
подъеме на 3 этаж.
• 3 Ф.К.- значительное ограничение физической активности:
приступы возникают при подъеме на 1 этаж и при медленной
ходьбе по ровной местности.
• 4 Ф.К.-невозможность любой физической нагрузки без боли,
приступы в покое
55. Лечение стенокардии
НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯдиета, физические нагрузки, физиолечение
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Антитромбоцитарные,Статины,Бета-адреноблокаторы
нитраты,Ингибиторы АПФ,Блокаторы кальциевых каналов
ИНВАЗИВНАЯ КАРДИОЛОГИЯ
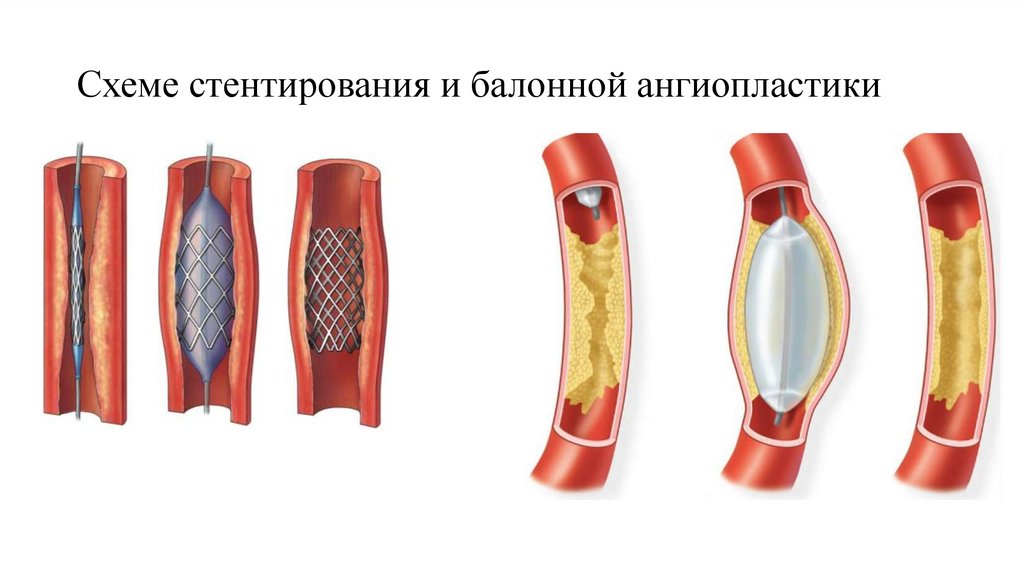
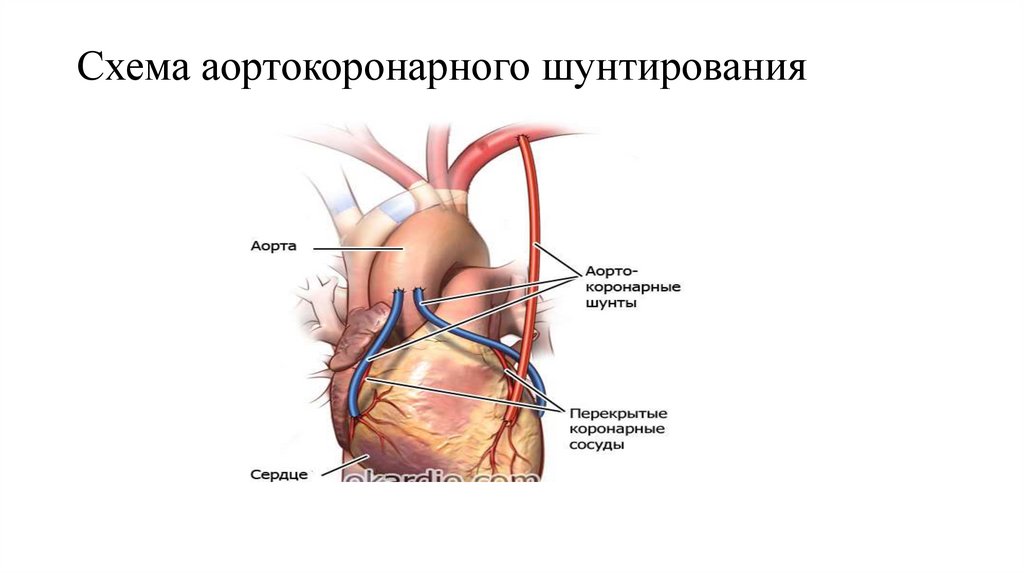
Стентирование, Аортокоронарное шунтирование
56. Немедикаментозное лечение
• Изменение характера питания- диета № 10,гипохолестериновая.
• Снижение веса до индекса 18,5-24,9
• Снижение холестерина общего и индекса атерогенности
• Увеличение физической активности в соответствии с
возможностями конкретного пациента, ЛФК
• Отказ от курения
• Обучение методам психологической разгрузки
57. Медикаментозное лечение
Препараты, улучшающие прогноз при ИБС:1. Антитромбоцитарные
2. Бета-адреноблокаторы
3. Статины
• Антиангинальные препараты(пролонгированного действия)
• Ингибиторы АПФ
• Блокаторы кальциевых каналов
• Миокардиальные цитопротекторы
• Для неотложной помощи-нитроглицерин
58. Сестринская помощь при приступе стенокардии
• Усадить (уложить) пациента, успокоить, засечь время• Ослабить стесняющую одежду (галстук, ремень, воротничок)
• Обеспечить доступ свежего воздуха
• Дать нитроглицерин (или спрей «Нитроминт») под зык
• Сделать горчичник на область сердца (на грудину)
• Конролировать пульс, давление
• При возможность- сделать ЭКГ
• При возможность-дать увлажненный кислород
• Повторить нитроглицерин до 3 раз с интервалом 10 мин
• При неэффективности мероприятий-вызвать врача















































 medicine
medicine








