Similar presentations:
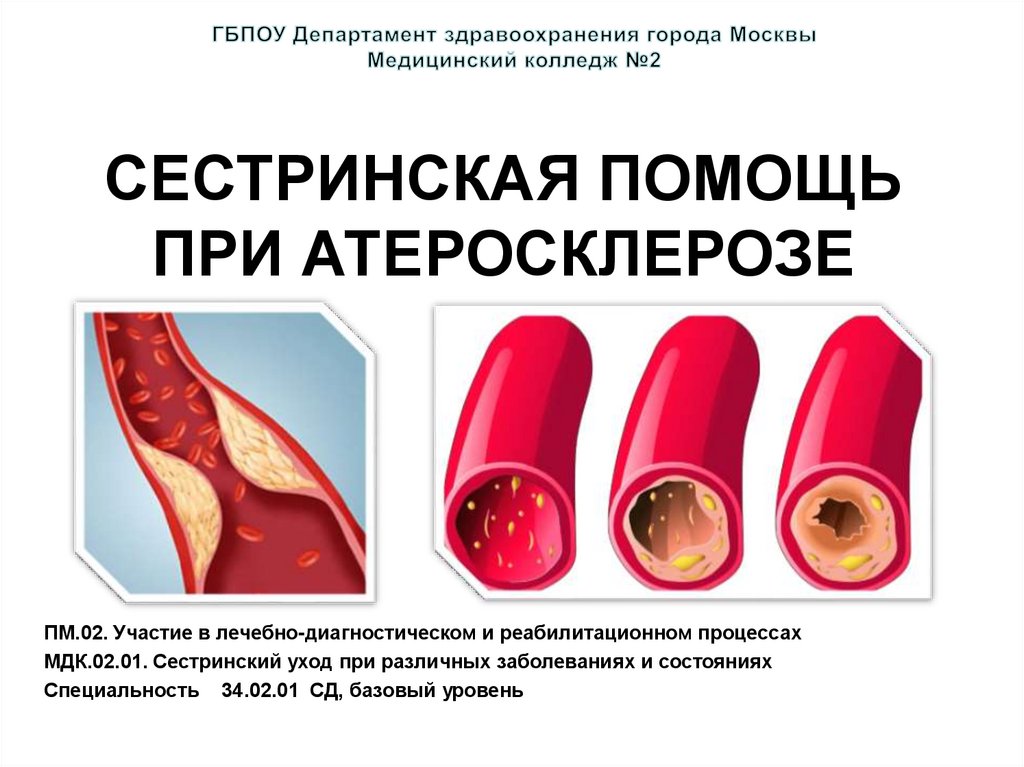
Сестринская помощь при атеросклерозе
1. СЕСТРИНСКАЯ ПОМОЩЬ ПРИ АТЕРОСКЛЕРОЗЕ
ПМ.02. Участие в лечебно-диагностическом и реабилитационном процессахМДК.02.01. Сестринский уход при различных заболеваниях и состояниях
Специальность 34.02.01 СД, базовый уровень
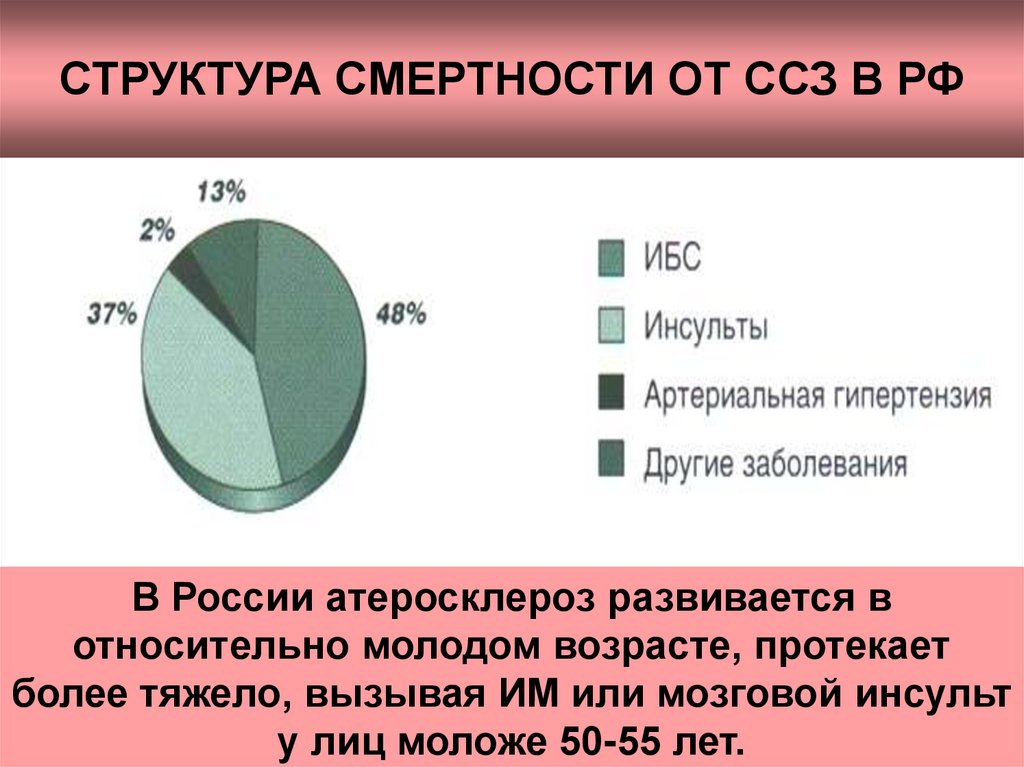
2. СТРУКТУРА СМЕРТНОСТИ ОТ ССЗ В РФ
В России атеросклероз развивается вотносительно молодом возрасте, протекает
более тяжело, вызывая ИМ или мозговой инсульт
у лиц моложе 50-55 лет.
3. Затраты на лекарственные средства для профилактики атеросклороза и на лечение его последствий
4. Артерия в разрезе
5. Терминологический словарь
• Липиды плазмы – основные: холестерин (ХС) итриглицериды (ТГ) - связаны с белками в комплексы,
называемые липопротеидами.
• Дислипидемия - это нарушение липидного профиля
плазмы крови.
Наиболее распространены гиперлипопротеидемии с
повышением уровней общего холестерина (ОХС),
липопротеидов низкой плотности (ЛПНП) и триглицеридов
(ТГ).
• Гиперлипопротеидемии – повышение в плазме крови
липидов
• Гиперхолестеринемия - повышенное содержание
холестерина в крови
• Гипертриглицеридемия - повышение в плазме крови
триглицеридов
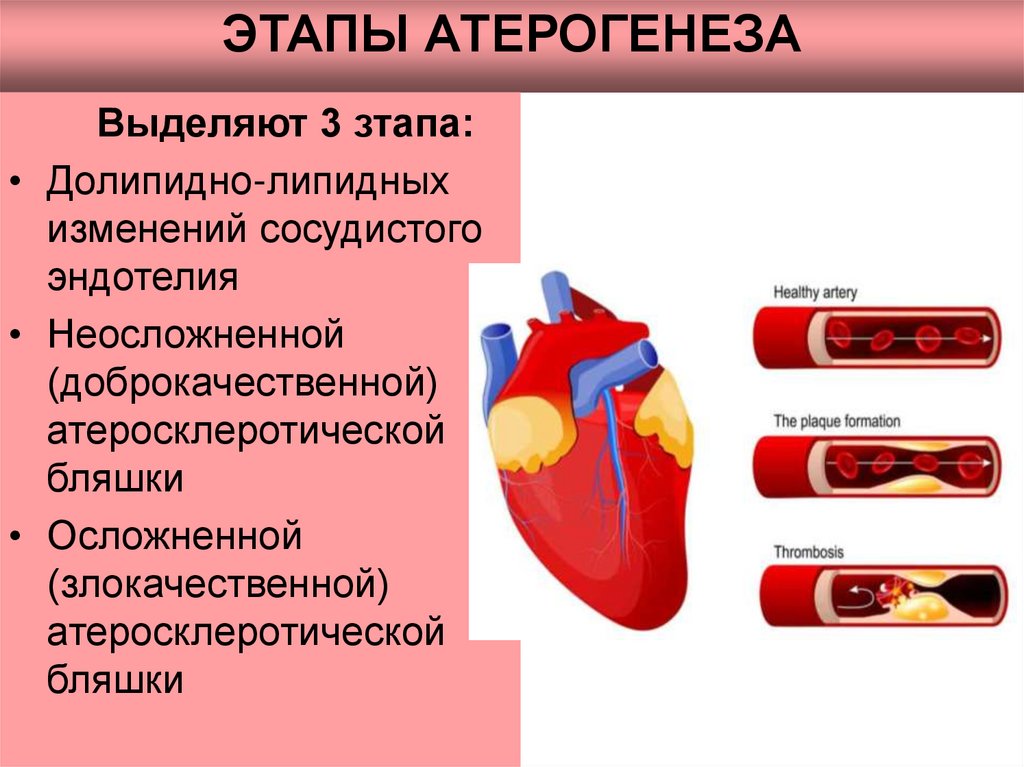
6. АТЕРОГЕНЕЗ
Под атерогенезом понимаетсяпостоянный, периодически
обостряющийся процесс
повреждения сосудов,
происходящий вследствие
изменений сосудистой стенки,
нарушений холестеринового обмена
и состояния соединительной ткани.
7. АТЕРОГЕНЕЗ
8. МЕХАНИЗМЫ РАЗВИТИЯ АТЕРОСКЛЕРОЗА
В возникновении и формированииатеросклероза выделяют четыре
определяющих механизма:
• наследственный (генетический) фактор,
• нарушения липидного обмена,
• изменение состояния сосудистой стенки,
• нарушения рецепторного аппарата
клетки.
9.
Атеросклероз - хроническое заболевание,развивающееся десятилетиями.
С одной стороны, это органический
процесс постепенного локального
стенозирования коронарных, мозговых и
других артерий за счет образования и
роста в них атеросклеротических бляшек,
с другой - комплекс функциональных
факторов, таких, как дисфункция
эндотелия, регионарные спазмы,
тромбообразование, нарушения
микроциркуляции.
10. ТЕЧЕНИЕ ЗАБОЛЕВАНИЯ
Атеросклеротический процессхарактеризуется
волнообразным течением
с периодами прогрессирования,
стабилизации и даже частичной
спонтанной регрессии.
11. АТЕРОГЕНЕЗ
В развитии атеросклероза ведущую рольиграют нарушения липидного обмена,
основными показателями которого
служат уровень холестерина и
триглицеридов.
• Нормальное содержание холестерина в
крови – 5,0 ммоль/л, триглицеридов – 1,6
ммоль/л.
• Безопасный уровень холестерина – 4,5
ммоль/л.
12. ЭТАПЫ АТЕРОГЕНЕЗА
Выделяют 3 зтапа:• Долипидно-липидных
изменений сосудистого
эндотелия
• Неосложненной
(доброкачественной)
атеросклеротической
бляшки
• Осложненной
(злокачественной)
атеросклеротической
бляшки
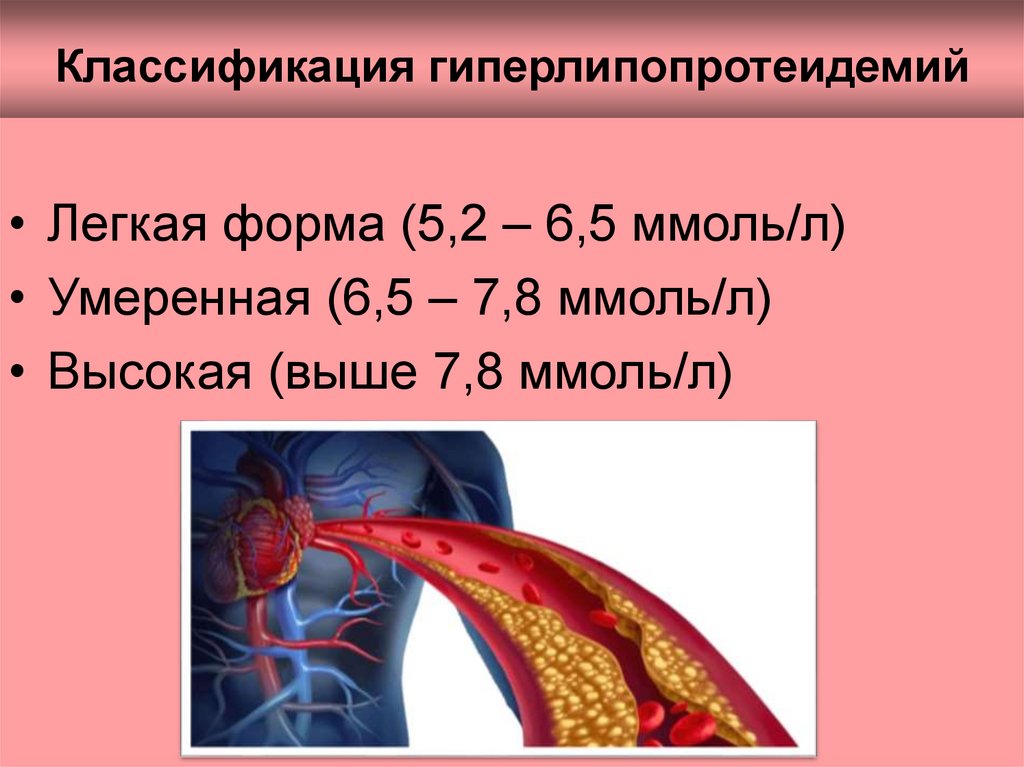
13. Классификация гиперлипопротеидемий
• Легкая форма (5,2 – 6,5 ммоль/л)• Умеренная (6,5 – 7,8 ммоль/л)
• Высокая (выше 7,8 ммоль/л)
14. ОПРЕДЕЛЕНИЕ
Атеросклероз (в переводе с греческого,athere – кашица, sclerosis – твердый) –
хроническое заболевание, обусловленное
нарушением обмена липидов, при котором
происходит отложение холестерина в
интиме артерий преимущественно крупного
калибра, и образованием
атеросклеротической бляшки.
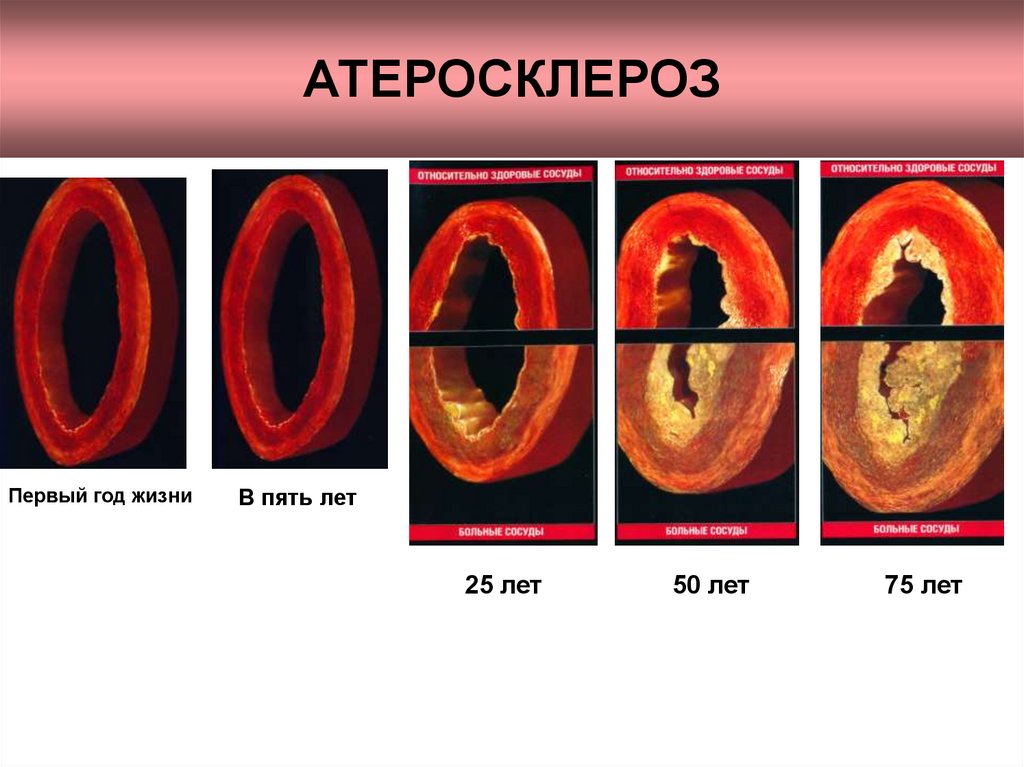
15. АТЕРОСКЛЕРОЗ
Первый год жизниВ пять лет
25 лет
50 лет
75 лет
16. ФАКТОРЫ РИСКА
• Немодифицируемые (независимые, неизменяемые)
• Модифицируемые (зависимые,
изменяемые)
В 90 % случаев и выше атеросклероз коронарных
артерий является причиной ИБС (поэтому факторы
риска атеросклероза и ИБС в основном совпадают).
17. НЕМОДИФИЦИРУЕМЫЕ ФАКТОРЫ
• Пол - чаще мужской• Возраст > 50-60 лет
• Наследственность - семейный анамнез ранних
сердечно-сосудистых заболеваний
(у женщин < 65 лет и у мужчин < 55 лет)
18. МОДИФИЦИРУЕМЫЕ ФАКТОРЫ
Курение
Сахарный диабет
АГ
Холестерин > 6,5 ммоль/л
снижение ХС-ЛПВП
повышение ХС-ЛПНП
Нерациональное питание
Абдоминальное ожирение (окружность талии 102 см и >
у мужчин, 88 см и > у женщин)
• Постоянные стрессы (психоэмоциональные
перенапряжения)
• Гиподинамия (сидячий образ жизни)
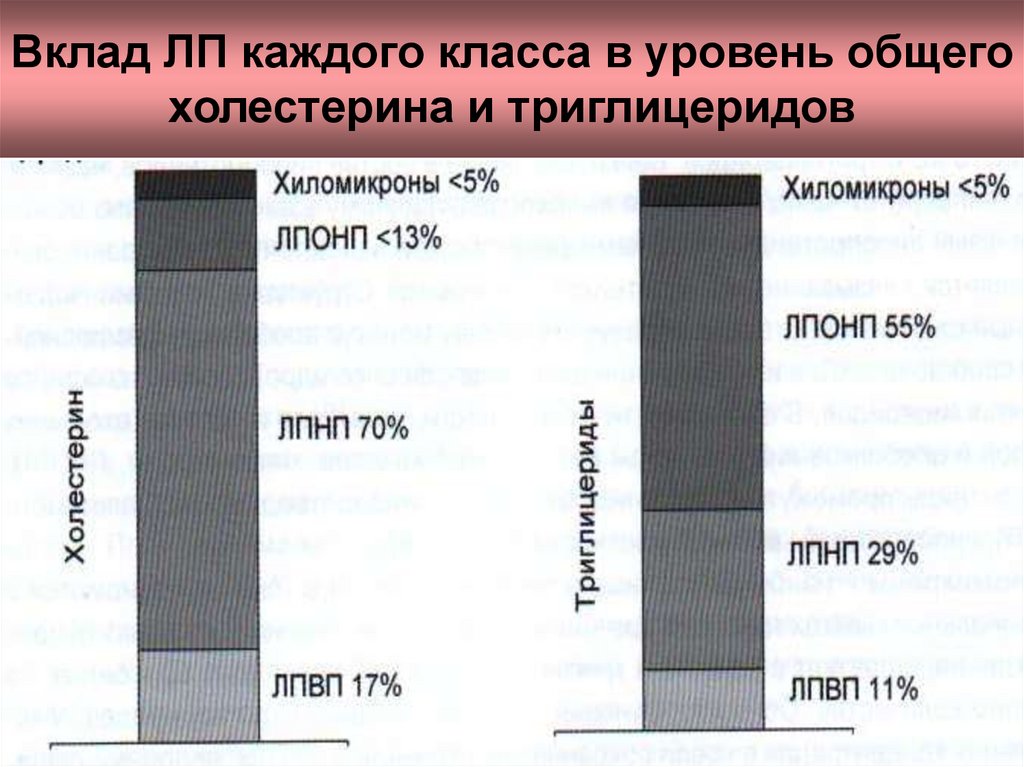
19. УСЛОВНЫЕ СОКРАЩЕНИЯ
ОХС– общий холестерин
ТГ
– триглицериды
ЛП
– липопротеиды
ЛПНП
– липопротеиды низкой плотности,
ЛПОНП – липопротеиды очень низкой
плотности,
ЛПВП
– липопротеиды высокой плотности,
ЛППП
– липопротеиды промежуточной
плотности.
ХМ
– хиломикроны
20. Вклад ЛП каждого класса в уровень общего холестерина и триглицеридов
21. Классификация дислипидемий по происхождению
Первичные (наследственные,
генетические).
Вторичные (при сахарном диабете,
заболеваниях почек, печени, желчных
путей, гипотиреозе, ожирении и др.).
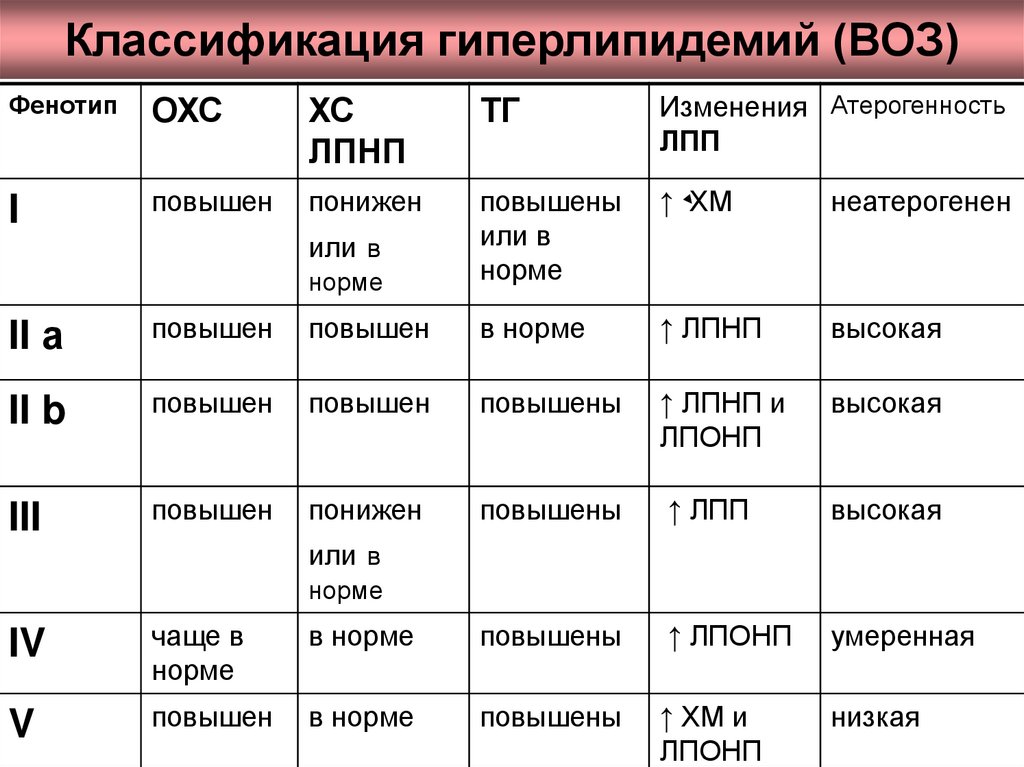
ВОЗ классифицирует все виды
липидных нарушений на 6 фенотипов.
Наиболее атерогенны гиперлипидемии IIа, IIб и III типа.
22. Классификация гиперлипидемий (ВОЗ)
ФенотипОХС
ХС
ЛПНП
ТГ
Изменения Атерогенность
ЛПП
I
повышен
понижен
↑ ХМ
неатерогенен
норме
повышены
или в
норме
или в
II а
повышен
повышен
в норме
↑ ЛПНП
высокая
II b
повышен
повышен
повышены
↑ ЛПНП и
ЛПОНП
высокая
III
повышен
понижен
повышены
↑ ЛПП
высокая
или в
норме
IV
чаще в
норме
в норме
повышены
↑ ЛПОНП
умеренная
V
повышен
в норме
повышены
↑ ХМ и
ЛПОНП
низкая
23. Этапы образования атеросклеротической бляшки
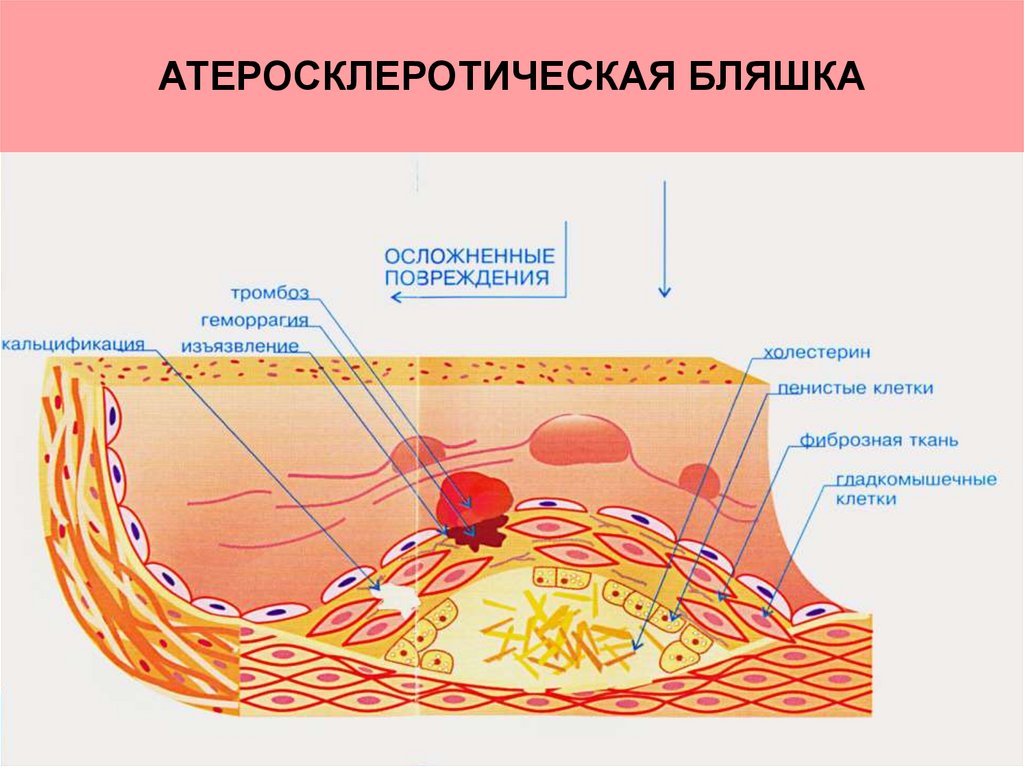
24. АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА
25. СТАДИИ РАЗВИТИЯ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ
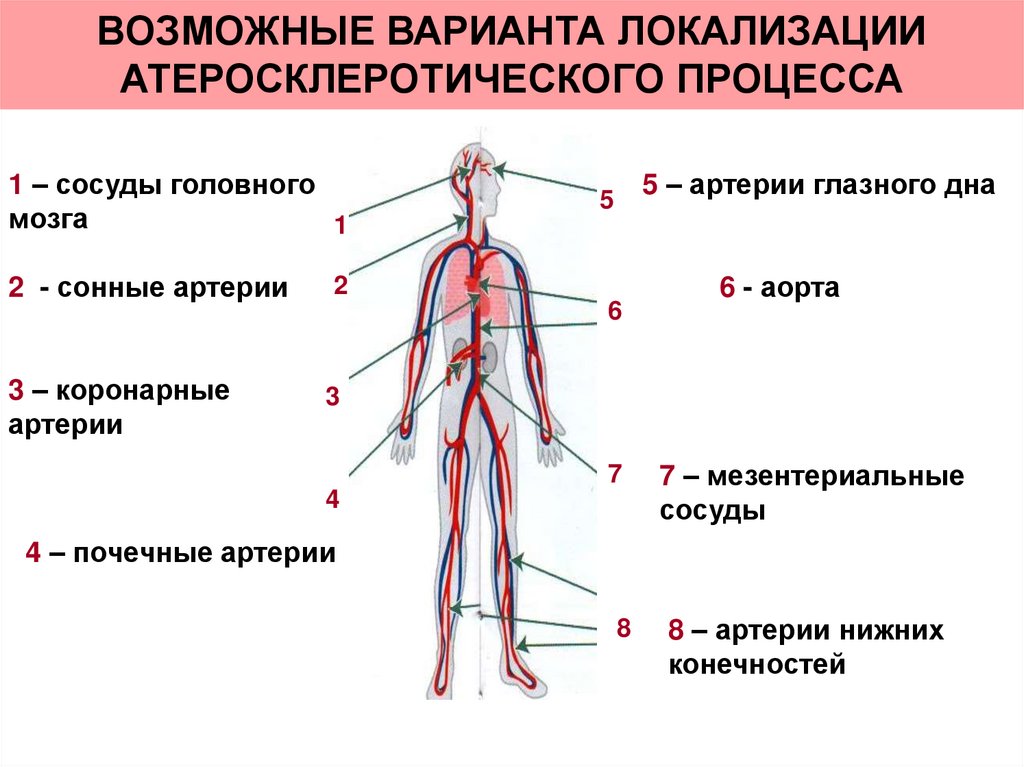
26. ВОЗМОЖНЫЕ ВАРИАНТА ЛОКАЛИЗАЦИИ АТЕРОСКЛЕРОТИЧЕСКОГО ПРОЦЕССА
1 – сосуды головногомозга
1
2 - сонные артерии
2
3 – коронарные
артерии
3
5 – артерии глазного дна
5
6
6 - аорта
7
7 – мезентериальные
сосуды
8
8 – артерии нижних
конечностей
4
4 – почечные артерии
27. КЛИНИКА
• Атеросклероз длительно протекаетбессимптомно, часто клинические проявления
появляются, когда просвет сосуда сужен более
чем на 2/3.
• Клинические проявления атеросклероза
многообразны, зависят от преимущественной
локализации процесса.
• Самые частые клинико - анатомические формы
атеросклероза – атеросклероз грудной аорты и
коронарных атрерий.
28. КЛИНИКА
• Атеросклероз церебральных сосудов –энцефалопатия (снижение памяти,
интеллекта, головокружение, изменения
личности, иногда – нарушения сознания),
инсульт.
• Атеросклероз артерий глазного дна –
атеросклеротическая ангиопатия, тромбозы
сосудов глазного дна, кровоизлияния со
снижением зрения вплоть до полной утраты.
• Сонные артерии – стеноз артерии, АГ,
высокий риск инсульта.
29. КЛИНИКА
• Атеросклероз почечных артерий – АГ(вазоренальная (симптоматическая)
гипертония), инфаркт почки, изменения
мочевого осадка.
• Атеросклероз мезентериальных сосудов
– ишемическая болезнь кишечника,
приступы боли в животе, возникающие через
30 минут после еды, в тяжелых случаях –
некроз участка кишки.
30. КЛИНИКА
• Атеросклероз коронарныхартерий – ИБС, в том числе
стенокардия, инфаркт миокарда,
внезапная коронарная смерть,
нарушения ритма сердца.
31.
• Атеросклероз грудной аорты – аорталгия(длительная давящая или жгучая боль за
грудиной), повышение САД при нормальном ДАД,
аневризма аорты. При значительном расширении
дуги аорты или формировании аневризмы грудной
аорты возможна дисфагия, охриплость голоса
(вследствие сдавления пищевода, возвратного
нерва).
При перкуссии врач определяет смещение во II
межреберьи правой и левой границ сердечной
тупости (расширение сосудистого пучка), усиление
II тона сердца и систолический шум над аортой.
• Рентгеноскопия сердца – расширение тени
аорты, уплотнение ее стенки.
• Эхокардиография – уплотнение стенок аорты.
• ФКГ – систолический шум над аортой.
32. КЛИНИКА
• Атеросклероз брюшной аорты – боли вживоте, при поражении места разделения
брюшной аорты на подвздошные артерии
(бифуркации аорты) наблюдается синдром
Лериша («перемежающаяся» хромота),
эректильная дисфункция.
Приступы болей в животе (брюшной
жабы) при физической нагрузке,
купирующиеся нитратами.
33. КЛИНИКА
• Атеросклероз сосудов нижних конечностей –облитерирующий атеросклероз с ишемией и
некрозом конечностей – «перемежающая» хромота
(боль в ногах при ходьбе; пациент вынужден
останавливаться, после чего боль уменьшается,
или проходит), бледность, похолодание, различные
трофические нарушения.
Синдром Лериша:
• Перемежающаяся хромота – возникновение болей
в икроножных мышцах при ходьбе и прекращение
их при остановке.
• Снижение пульсации артерий ног.
• Появление трофических язв на ногах.
• Атеросклеротическая гангрена стоп.
34. ОБЪЕКТИВНЫЕ ДАННЫЕ
• Ксантеллазмы (отложения ХС и ТГ в коже ввиде различной формы пятен желтого цвета,
слегка возвышающихся, локализующихся
часто на веках, ушных раковинах).
• Сенильная дуга (полоска желтоватого
цвета) на роговице.
• Желтоватое окрашивание ладонного
рисунка (характерно для гиперлипидемии III
типа).
• Ксантомы.
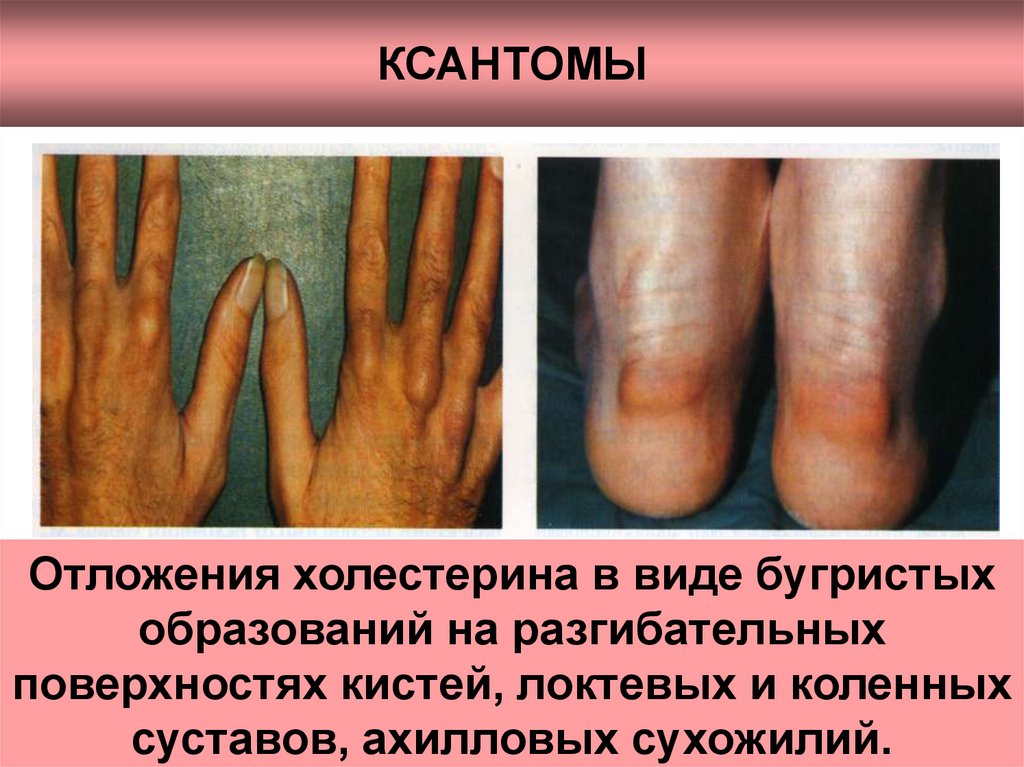
35. КСАНТОМЫ
Отложения холестерина в виде бугристыхобразований на разгибательных
поверхностях кистей, локтевых и коленных
суставов, ахилловых сухожилий.
36. Лабораторные исследования
• Общий анализ крови.• Биохимический анализ крови:
определение содержания
общего холестерина (ОХС),
триглицеридов (ТГ), холестерина ЛПНП,
ЛПОНП,
общего белка, белковых фракций,
глюкозы,
билирубина.
• Исследование коагулограммы,
определение агрегации тромбоцитов.
•Тест на толерантность к глюкозе
(при наличии избыточной массы тела).
37. Инструментальные исследования
• Определение ИМТ,окружности талии.
• ЭКГ.
• Измерение АД.
• Ультразвуковая
допплерография
(УЗДГ) артерий.
• Рентгенография сердца и
аорты и ее ветвей.
• Ангиография.
• Компьютерная ангиография.
• Магнито – резонансная
ангиография.
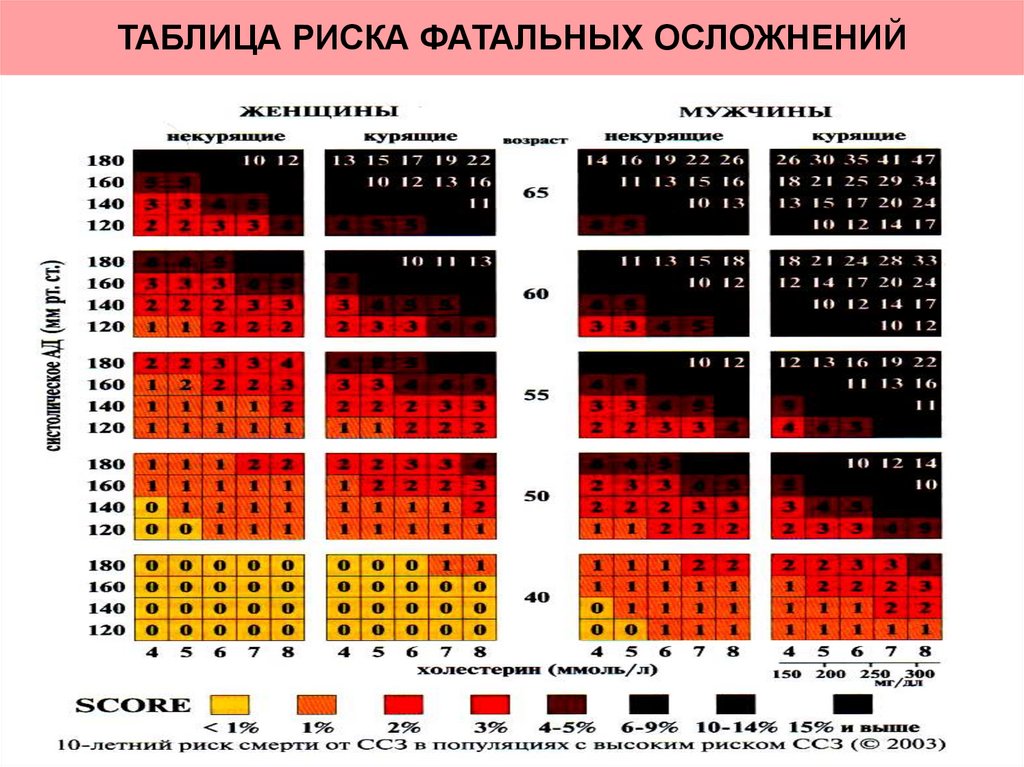
38. ТАБЛИЦА РИСКА ФАТАЛЬНЫХ ОСЛОЖНЕНИЙ
39. ЦЕЛИ ЛЕЧЕНИЯ
• Гиперлипидемии- уменьшение риска сердечно-сосудистых
заболеваний атеросклеротического генеза.
• Тяжелой гипертриглицеридемии
- предотвращение панкреатита.
• Гиперхолестеринемии
- снижение ХС ЛПНП.
40. ОПТИМАЛЬНЫЕ ЗНАЧЕНИЯ ЛИПИДНЫХ ПАРАМЕТРОВ
Европейские рекомендации (2003)• Общий холестерин, ммоль/л .....< 5,0
(больные СД)
…..< 4,5
• Коэффициент атерогенности.....< 4,0
• Холестерин ЛПНП, ммоль/л .......< 3,0
(больные СД)
…....< 2,5
• Холестерин ЛПВП, ммоль/л .......> 1,0 (м), >1,2 (ж)
• Триглицериды, ммоль/л .............<1,7
41. Принципы лечения атеросклероза
• Немедикаментозные методы• Фармакотерапия
Немедикаментозные методы
• Диетотерапия.
• Двигательная активность, соответствующая
возрасту и физическим возможностям больного.
! Уровень физической активности (особенно
при целенаправленной тренировке наиболее
пораженного органа) определяет врач.
• Устранение факторов риска развития ССЗ, в
том числе снижение избыточной массы тела,
систематическое лечение сопутствующих
болезней, в особенности АГ и СД, отказ от
курения и др.
42. ЛЕЧЕНИЕ АТЕРОСКЛЕРОЗА
• Диета (гиполипидемическая)ПИРАМИДА ПИТАНИЯ
43. Рекомендуемое количество пищевых продуктов в день (рекомендации ВОЗ, 2003г)
Компонент питанияОбщий жир
Жирные кислоты
- насыщенные
- полиненасыщенные
- мононенасыщенные
Холестерин
Углеводы
Рафинированный сахар
Белок
Фрукты и овощи
Общая калорийность
Допустимый уровень
15-30%
<10%
<10%
10-15%
<300 мг в день
55-75%
<10%
10-15%
> 400 г в день
Достаточная для поддержания
желаемой массы тела.
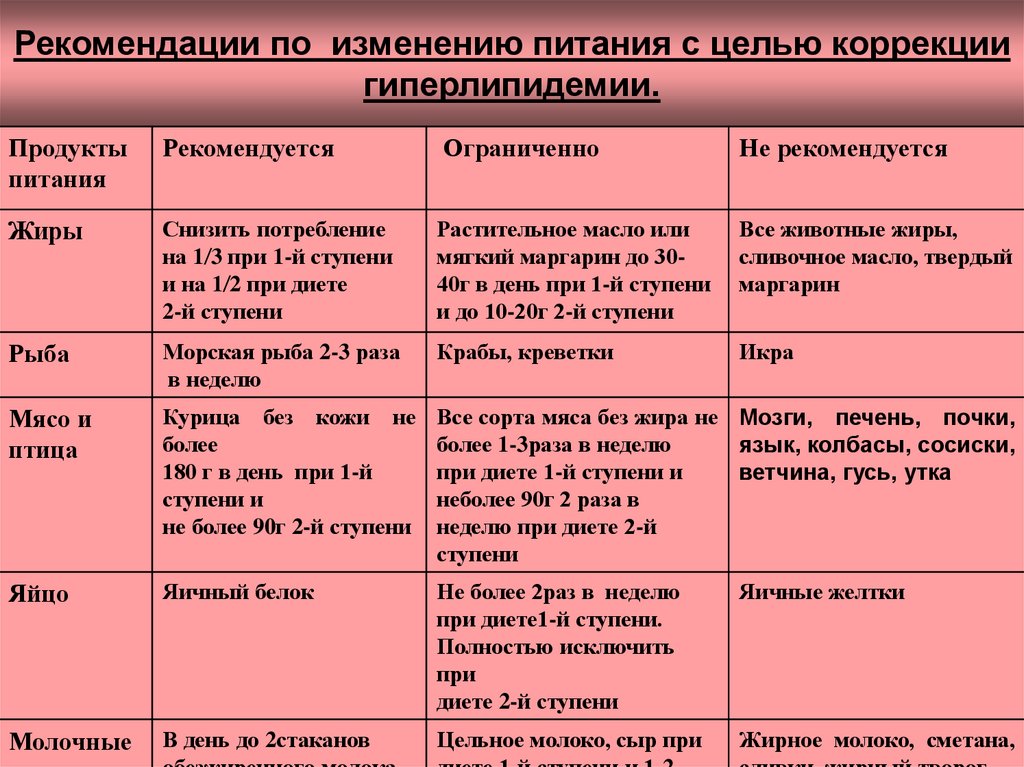
44. Рекомендации по изменению питания с целью коррекции гиперлипидемии.
Продуктыпитания
Рекомендуется
Ограниченно
Не рекомендуется
Жиры
Снизить потребление
на 1 3 при 1-й ступени
и на 1 2 при диете
2-й ступени
Растительное масло или
мягкий маргарин до 3040г в день при 1-й ступени
и до 10-20г 2-й ступени
Все животные жиры,
сливочное масло, твердый
маргарин
Рыба
Морская рыба 2-3 раза
в неделю
Крабы, креветки
Икра
Мясо и
птица
Курица без кожи не
более
180 г в день при 1-й
ступени и
не более 90г 2-й ступени
Все сорта мяса без жира не Мозги, печень, почки,
более 1-3раза в неделю
язык, колбасы, сосиски,
при диете 1-й ступени и
ветчина, гусь, утка
неболее 90г 2 раза в
неделю при диете 2-й
ступени
Яйцо
Яичный белок
Не более 2раз в неделю
при диете1-й ступени.
Полностью исключить
при
диете 2-й ступени
Яичные желтки
Молочные
В день до 2стаканов
Цельное молоко, сыр при
Жирное молоко, сметана,
45.
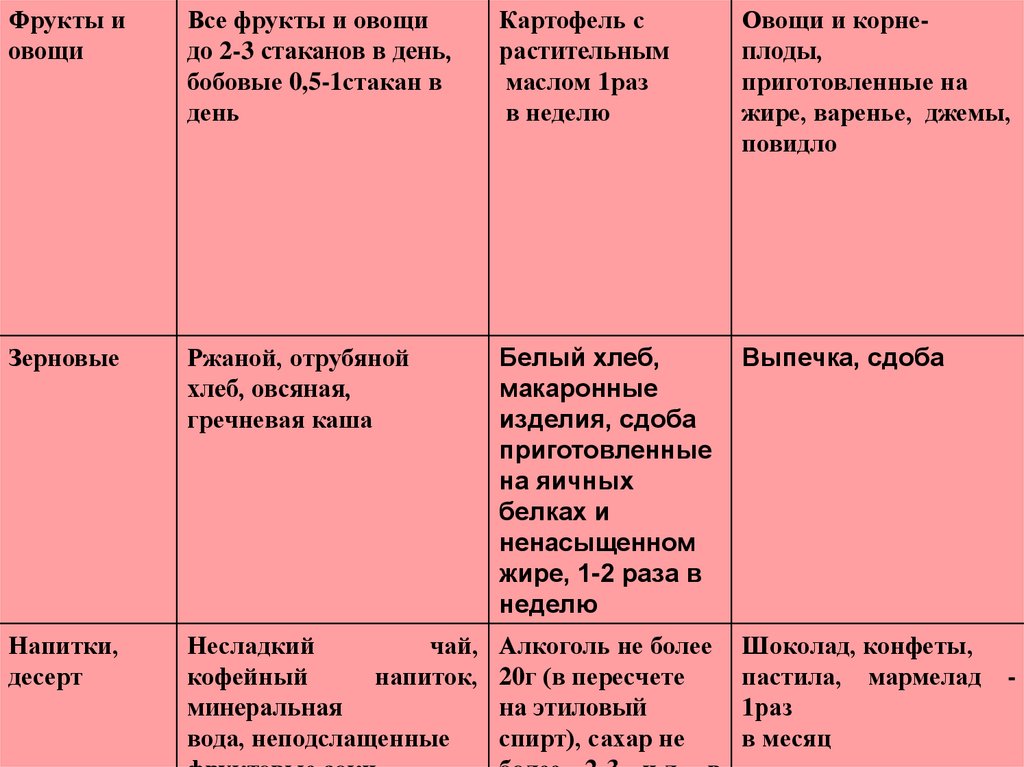
Фрукты иовощи
Все фрукты и овощи
до 2-3 стаканов в день,
бобовые 0,5-1стакан в
день
Картофель с
растительным
маслом 1раз
в неделю
Овощи и корнеплоды,
приготовленные на
жире, варенье, джемы,
повидло
Зерновые
Ржаной, отрубяной
хлеб, овсяная,
гречневая каша
Белый хлеб,
макаронные
изделия, сдоба
приготовленные
на яичных
белках и
ненасыщенном
жире, 1-2 раза в
неделю
Выпечка, сдоба
Напитки,
десерт
Несладкий
чай,
кофейный
напиток,
минеральная
вода, неподслащенные
Алкоголь не более
20г (в пересчете
на этиловый
спирт), сахар не
Шоколад, конфеты,
пастила, мармелад
1раз
в месяц
-
46. ФАРМАКОТЕРАПИЯ
• Гиполипидемическая терапияПонижение концентрации холестерина крови
на 1% уменьшает риск смерти на 4%.
Медикаментозную терапию назначают в
тех случаях, когда 3-х месячная диета,
уменьшение массы тела и физические
нагрузки не вызывают адекватного снижения
уровня липидов крови.
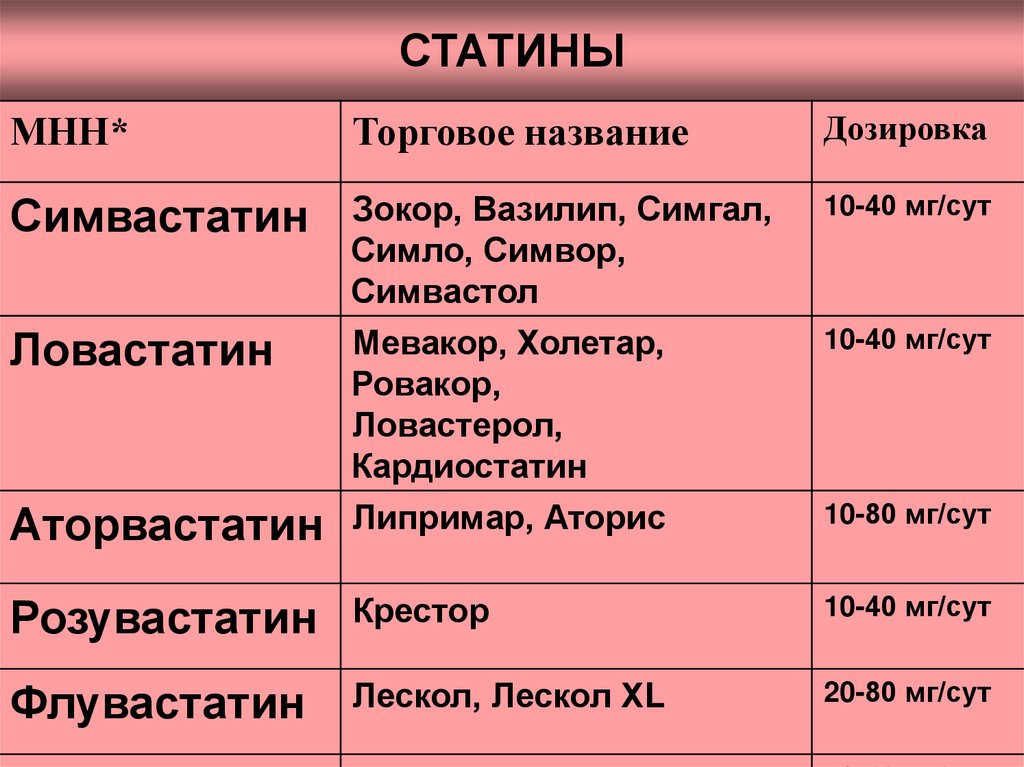
47. СТАТИНЫ
МНН*Торговое название
Дозировка
Симвастатин
Зокор, Вазилип, Симгал,
Симло, Симвор,
Симвастол
Мевакор, Холетар,
Ровакор,
Ловастерол,
Кардиостатин
10-40 мг/сут
Ловастатин
Аторвастатин Липримар, Аторис
10-40 мг/сут
10-80 мг/сут
Розувастатин
Крестор
10-40 мг/сут
Флувастатин
Лескол, Лескол ХL
20-80 мг/сут
48. СТАТИНЫ
49. ПОБОЧНЫЕ ЭФФЕКТЫ СТАТИНОВ
Возможно:• Повышение активности печёночных ферментов
(аминотрансфераз) в крови;
• Миалгии;
• Рабдомиолиз (редко) - синдром,
развивающийся вследствие повреждения
скелетной мышцы (миоглобинемия,
миоглобинурия с возможным развитием ОПН).
Необходимо определить уровень
аланинаминотрансферазы и
креатинфосфокиназы перед началом лечения,
через 1-1,5 месяца от начала лечения, а далее
оценивать эти показатели 1 раз в 6 месяцев.
50. ПРОТИВОПОКАЗАНИЯ К НАЗНАЧЕНИЮ СТАТИНОВ
• Активный гепатит.• Беременность.
• Отмеченная ранее индивидуальная
непереносимость этих ЛС.
51.
Особенности назначения статинов• Лечение проводят постоянно, так как уже
через месяц после прекращения приёма
ЛС уровень липидов крови возвращается
к исходному.
• Повышать дозу любого из статинов
следует, соблюдая интервал в 1 месяц,
так как за этот период развивается
наибольший эффект ЛС.
• Целевой уровень ЛПНП при стенокардии
менее 2,5 ммоль/л
52. НИКОТИНОВАЯ КИСЛОТА
Часто развиваются побочные эффекты(покраснение, зуд и сыпь на коже, боли в
животе, тошнота), что ограничивает её широкое
использование.
Назначают по 2- 4 г 2-3 раза в сутки, а
эндурацин (пролонгированную форму) - по 0,5 г
3 раза в сутки.
Снижает уровень ТГ, ХС ЛПНП и повышает ХС
ЛПВП.
Эндурацин не назначают больным с СД и подагрой
(опасность обострения заболеваний)
Ниаспан (США) новый перспективный препарат,
не вызывающий побочных действий,
рекомендуемый пациентам с СД.
53. ФИБРАТЫ
• Снижают содержание триглицеридов иповышают концентрацию ЛПВП;
• Снижение уровня общего холестерина в крови
менее выражено.
Фенофибрат (по 200 мг 1 раз в сутки) и
Ципрофибрат (по 100 мг 1-2 раза в сутки)
снижают концентрацию ЛПНП в большей
степени, чем Гемфиброзил (по 600 мг 2 раза в
сутки) и Безафибрат (по 200 мг 2-3 раза в
сутки).
Противопоказания к назначению фибратов:
• желчнокаменная болезнь,
• гепатит,
• беременность.
54. Эзетемиб
• Эзетемиб — гиполипидемическийпрепарат, действие которого связано с
уменьшением всасывания холестерина в
кишечнике.
В отличие от орлистата, эзетемиб не
вызывает диарею.
Рекомендованная суточная доза равна 10 мг.
55. Альтернативные препараты
В случае непереносимости статинов назначаютальтернативные препараты:
• фибраты,
• пролонгированные препараты никотиновой
кислоты,
• эзетем.
Пациентам со стенокардией напряжения, с низкой
концентрацией ЛПВП, близким к нормальному
уровню ЛПНП и высоким содержанием
триглицеридов в крови показано назначение
фибратов в качестве препаратов первой линии.
56. Показатели липидного обмена, которых следует добиваться в результате профилактических мероприятий и лечения
Желательный уровень ОХС, ммоль/л• Пациенты без факторов риска ..........< 6,5
• Больные с 2 факторами риска...........< 5,2
• Больные с ИБС (или клиническими
проявлениями атеросклероза)...........< 5,0
«Целевой» уровень ХС ЛПНП при лечении:
• Больные без ИБС .......< 4,1 ммоль/л
• Пациенты с ИБС .........< 3,4 ммоль/л
57. СПАСИБО ЗА ВНИМАНИЕ !
• Сестринский уход в терапии: МДК 02. 01Сестринский уход при различных
заболеваниях и состояниях: учебное
пособие 5-е издание 2017г., Э.В. Смолева
• Стр. 194 – 199











































 medicine
medicine








