Similar presentations:
13 Нарушение обмена веществ
1. Нарушения обмена веществ
НАРУШЕНИЯ ОБМЕНАВЕЩЕСТВ
2. Белковый обмен
БЕЛКОВЫЙ ОБМЕН3.
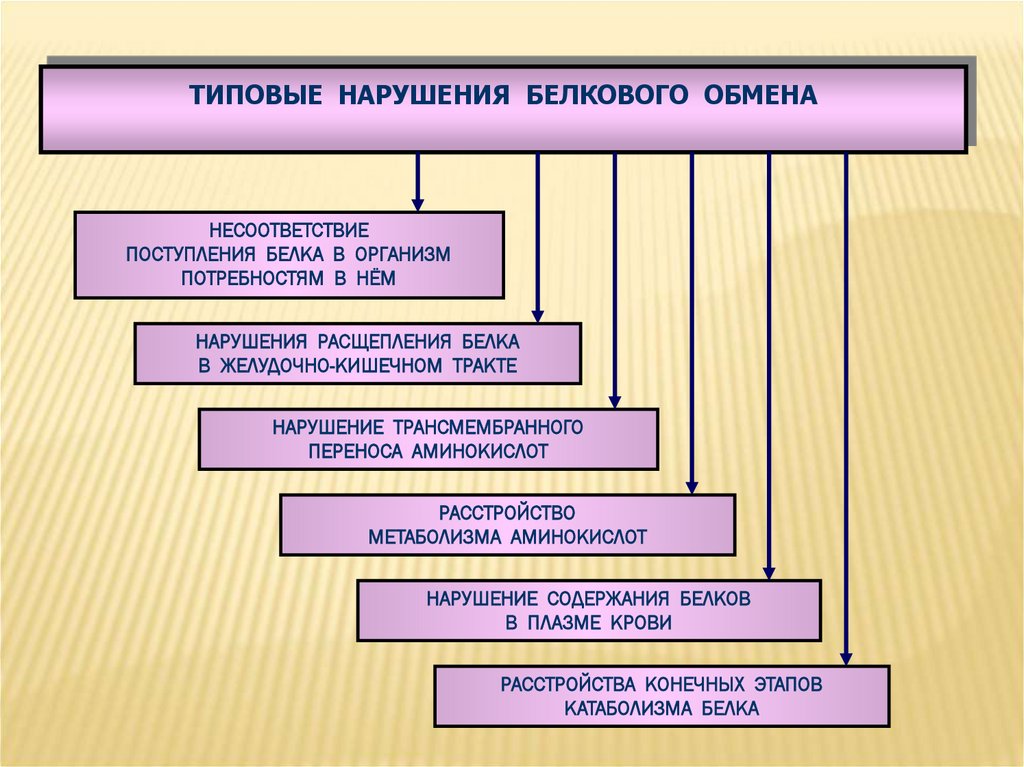
ТИПОВЫЕ НАРУШЕНИЯ БЕЛКОВОГО ОБМЕНАНЕСООТВЕТСТВИЕ
ПОСТУПЛЕНИЯ БЕЛКА В ОРГАНИЗМ
ПОТРЕБНОСТЯМ В НЁМ
НАРУШЕНИЯ РАСЩЕПЛЕНИЯ БЕЛКА
В ЖЕЛУДОЧНО-КИШЕЧНОМ ТРАКТЕ
НАРУШЕНИЕ ТРАНСМЕМБРАННОГО
ПЕРЕНОСА АМИНОКИСЛОТ
РАССТРОЙСТВО
МЕТАБОЛИЗМА АМИНОКИСЛОТ
НАРУШЕНИЕ СОДЕРЖАНИЯ БЕЛКОВ
В ПЛАЗМЕ КРОВИ
РАССТРОЙСТВА КОНЕЧНЫХ ЭТАПОВ
КАТАБОЛИЗМА БЕЛКА
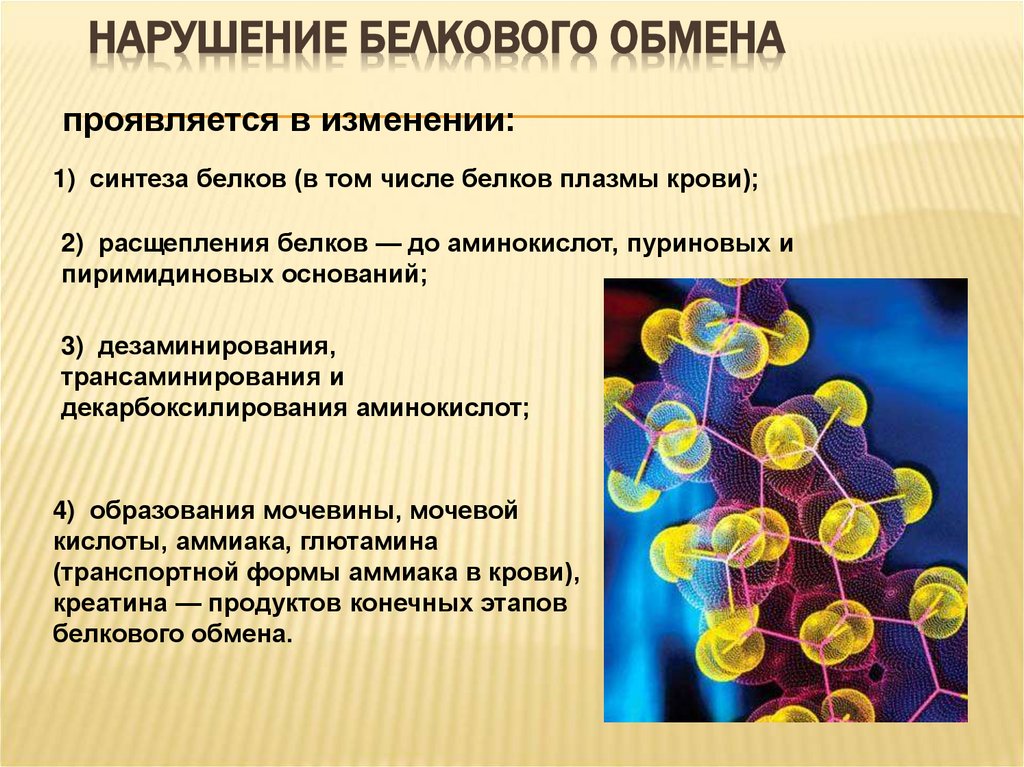
4. Нарушение белкового обмена
НАРУШЕНИЕ БЕЛКОВОГО ОБМЕНАпроявляется в изменении:
1) синтеза белков (в том числе белков плазмы крови);
2) расщепления белков — до аминокислот, пуриновых и
пиримидиновых оснований;
3) дезаминирования,
трансаминирования и
декарбоксилирования аминокислот;
4) образования мочевины, мочевой
кислоты, аммиака, глютамина
(транспортной формы аммиака в крови),
креатина — продуктов конечных этапов
белкового обмена.
5. механизмы нарушения белкового обмена в печени:
МЕХАНИЗМЫ НАРУШЕНИЯБЕЛКОВОГО ОБМЕНА В ПЕЧЕНИ:
• повреждение при патологических процессах печеночных
клеток как структурного субстрата анаболизма и
катаболизма белка;
• нарушение генетической регуляции синтеза белка при
повреждении структурных генов, рибосом цитоплазмы и
гранулярного эндоплазматического ретикулума гепатоцитов,
дефиците РНК, в результате чего изменяется количество
продуцируемых белков, образуются аномальные по своей
структуре белки
• дефицит аминокислот
6. механизмы нарушения белкового обмена в печени:
МЕХАНИЗМЫ НАРУШЕНИЯ БЕЛКОВОГООБМЕНА В ПЕЧЕНИ:
• дефицит энергии (при гипо- и
авитаминозах, особенно
пиридоксина, рибофлавина и
др., гипоксии);
• нарушение нейрогуморальной
регуляции белкового обмена
(напр., при инсулиновой
недостаточности, изменении
секреции соматотропина
аденогипофизом).
7.
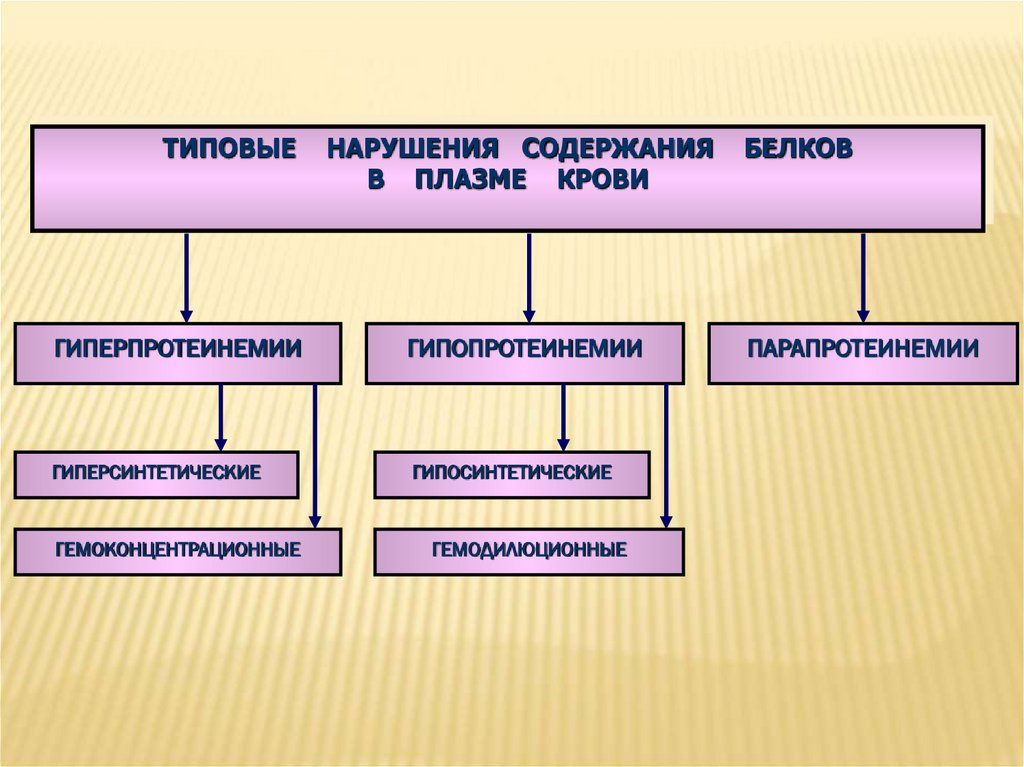
ТИПОВЫЕНАРУШЕНИЯ СОДЕРЖАНИЯ
В ПЛАЗМЕ КРОВИ
ГИПЕРПРОТЕИНЕМИИ
ГИПОПРОТЕИНЕМИИ
ГИПЕРСИНТЕТИЧЕСКИЕ
ГИПОСИНТЕТИЧЕСКИЕ
ГЕМОКОНЦЕНТРАЦИОННЫЕ
ГЕМОДИЛЮЦИОННЫЕ
БЕЛКОВ
ПАРАПРОТЕИНЕМИИ
8.
ГИПЕРПРОТЕИНЕМИИсостояния, характеризующиеся
увеличением общего содержания
белка в плазме крови.
• гиперсинтетические
• гемоконцентрационные
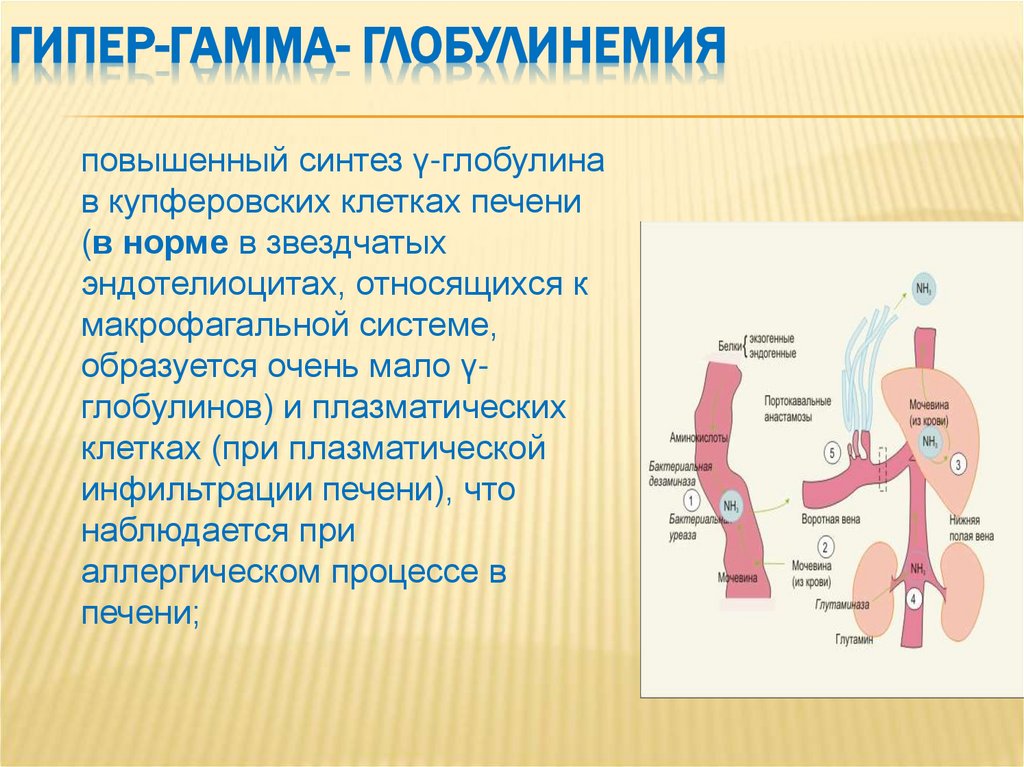
9. Гипер-гамма- глобулинемия
ГИПЕР-ГАММА- ГЛОБУЛИНЕМИЯповышенный синтез γ-глобулина
в купферовских клетках печени
(в норме в звездчатых
эндотелиоцитах, относящихся к
макрофагальной системе,
образуется очень мало γглобулинов) и плазматических
клетках (при плазматической
инфильтрации печени), что
наблюдается при
аллергическом процессе в
печени;
10.
ГИПОПРОТЕИНЕМИИ* состояния, сопровождающиеся
уменьшением общего содержания белка
в плазме крови.
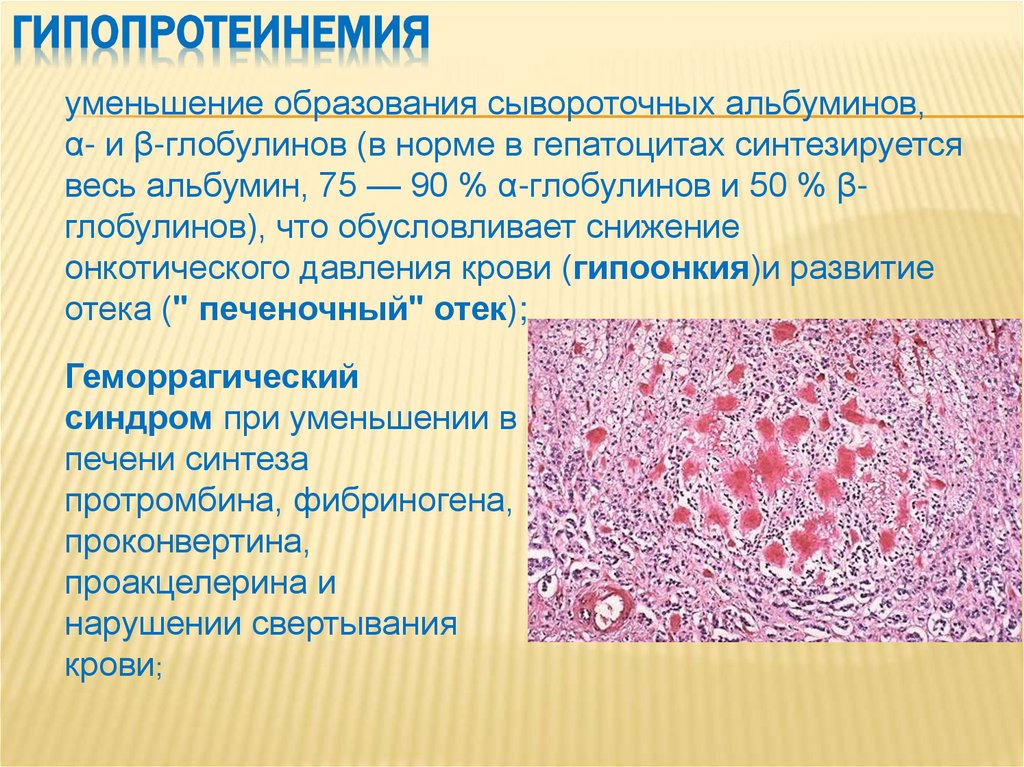
11. гипопротеинемия
ГИПОПРОТЕИНЕМИЯуменьшение образования сывороточных альбуминов,
α- и β-глобулинов (в норме в гепатоцитах синтезируется
весь альбумин, 75 — 90 % α-глобулинов и 50 % βглобулинов), что обусловливает снижение
онкотического давления крови (гипоонкия)и развитие
отека (" печеночный" отек);
Геморрагический
синдром при уменьшении в
печени синтеза
протромбина, фибриногена,
проконвертина,
проакцелерина и
нарушении свертывания
крови;
12.
ПАРАПРОТЕИНЕМИИ(греч. para отклонение, несоответствие, protein белок, haima
кровь)
* состояния, характеризующиеся
наличием в плазме крови
белков, в норме в ней не
встречающихся.
13.
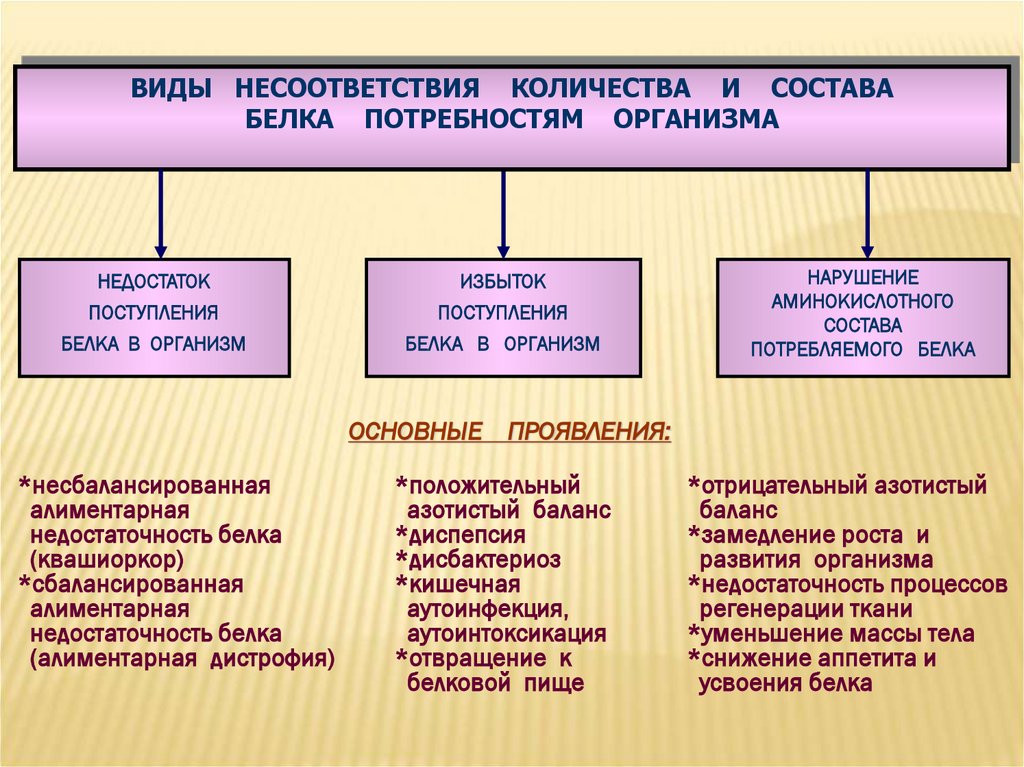
ВИДЫ НЕСООТВЕТСТВИЯ КОЛИЧЕСТВА И СОСТАВАБЕЛКА ПОТРЕБНОСТЯМ ОРГАНИЗМА
НЕДОСТАТОК
ИЗБЫТОК
ПОСТУПЛЕНИЯ
ПОСТУПЛЕНИЯ
БЕЛКА В ОРГАНИЗМ
БЕЛКА В ОРГАНИЗМ
НАРУШЕНИЕ
АМИНОКИСЛОТНОГО
СОСТАВА
ПОТРЕБЛЯЕМОГО БЕЛКА
ОСНОВНЫЕ ПРОЯВЛЕНИЯ:
*несбалансированная
алиментарная
недостаточность белка
(квашиоркор)
*сбалансированная
алиментарная
недостаточность белка
(алиментарная дистрофия)
*положительный
азотистый баланс
*диспепсия
*дисбактериоз
*кишечная
аутоинфекция,
аутоинтоксикация
*отвращение к
белковой пище
*отрицательный азотистый
баланс
*замедление роста и
развития организма
*недостаточность процессов
регенерации ткани
*уменьшение массы тела
*снижение аппетита и
усвоения белка
14.
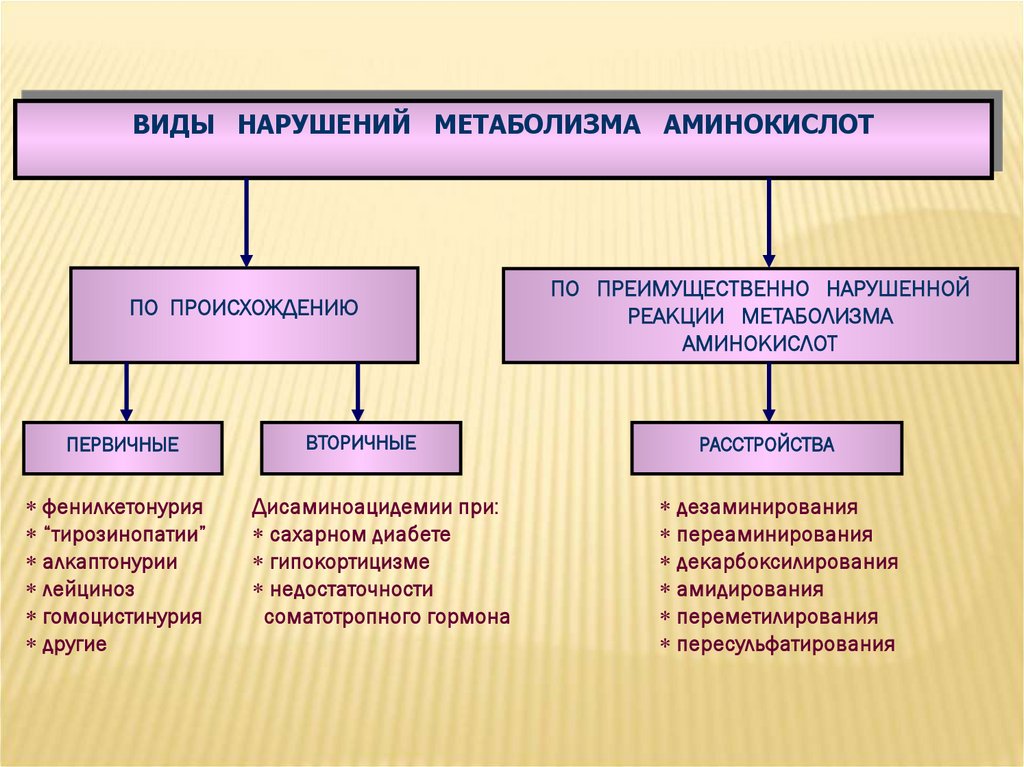
ВИДЫ НАРУШЕНИЙ МЕТАБОЛИЗМА АМИНОКИСЛОТПО ПРОИСХОЖДЕНИЮ
ПЕРВИЧНЫЕ
фенилкетонурия
“тирозинопатии”
алкаптонурии
лейциноз
гомоцистинурия
другие
ВТОРИЧНЫЕ
Дисаминоацидемии при:
сахарном диабете
гипокортицизме
недостаточности
соматотропного гормона
ПО ПРЕИМУЩЕСТВЕННО НАРУШЕННОЙ
РЕАКЦИИ МЕТАБОЛИЗМА
АМИНОКИСЛОТ
РАССТРОЙСТВА
дезаминирования
переаминирования
декарбоксилирования
амидирования
переметилирования
пересульфатирования
15.
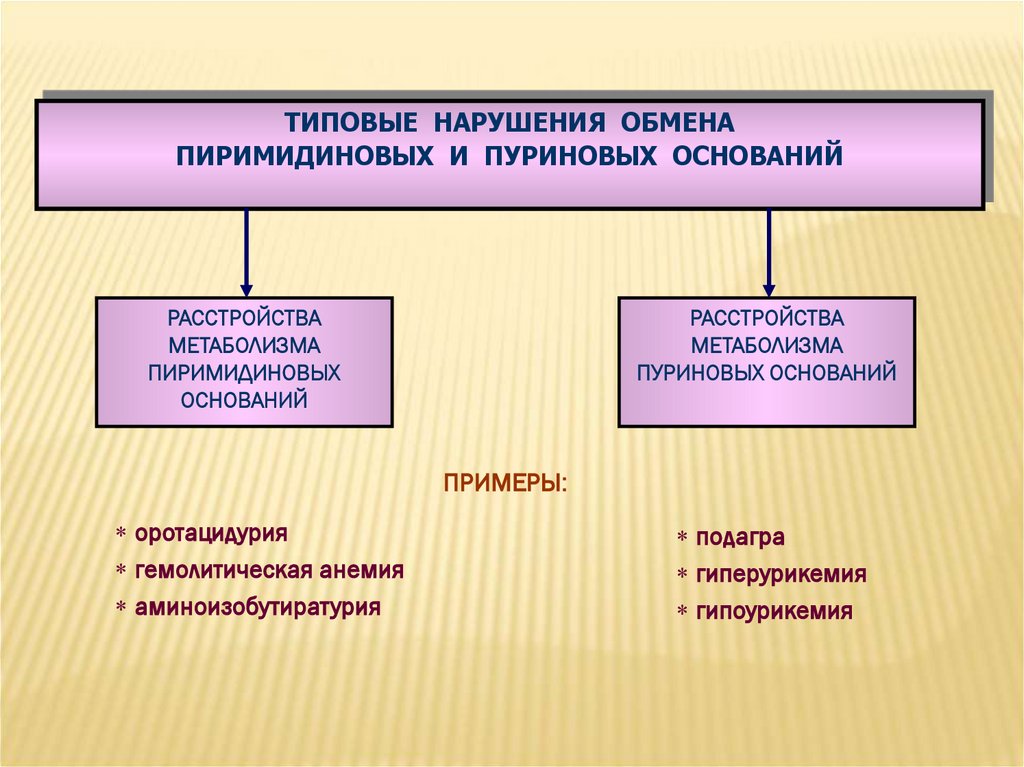
ТИПОВЫЕ НАРУШЕНИЯ ОБМЕНАПИРИМИДИНОВЫХ И ПУРИНОВЫХ ОСНОВАНИЙ
РАССТРОЙСТВА
МЕТАБОЛИЗМА
ПИРИМИДИНОВЫХ
ОСНОВАНИЙ
РАССТРОЙСТВА
МЕТАБОЛИЗМА
ПУРИНОВЫХ ОСНОВАНИЙ
ПРИМЕРЫ:
оротацидурия
гемолитическая анемия
аминоизобутиратурия
подагра
гиперурикемия
гипоурикемия
16.
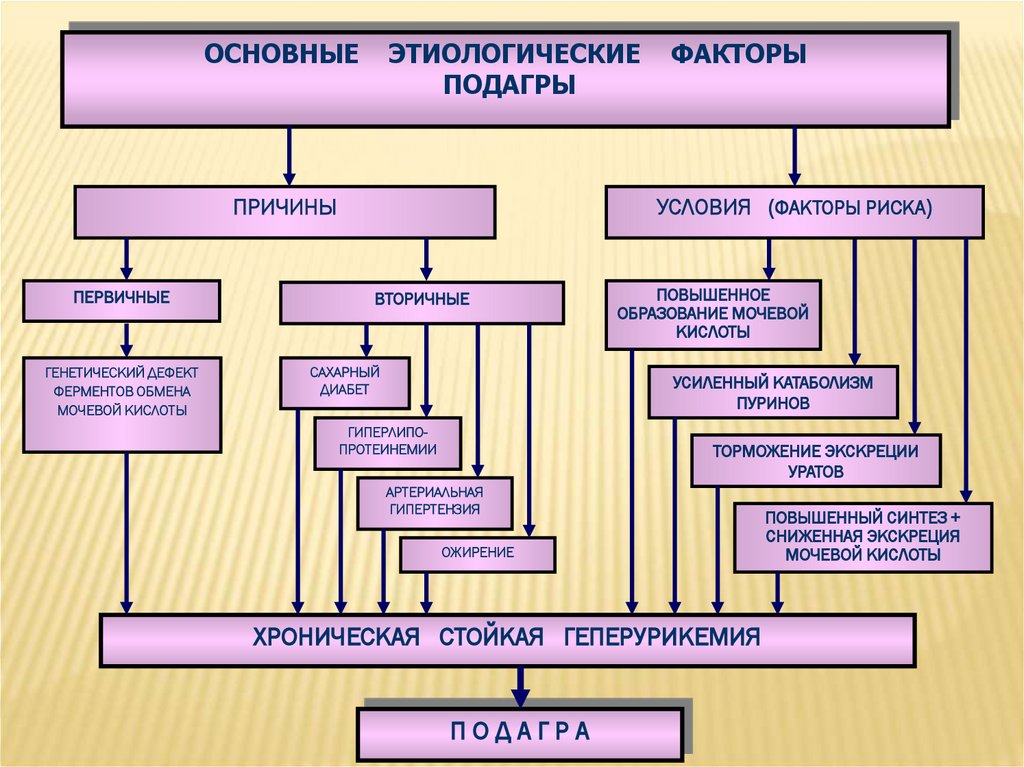
ОСНОВНЫЕЭТИОЛОГИЧЕСКИЕ
ПОДАГРЫ
ПРИЧИНЫ
ПЕРВИЧНЫЕ
ГЕНЕТИЧЕСКИЙ ДЕФЕКТ
ФЕРМЕНТОВ ОБМЕНА
МОЧЕВОЙ КИСЛОТЫ
ФАКТОРЫ
УСЛОВИЯ (ФАКТОРЫ РИСКА)
ВТОРИЧНЫЕ
САХАРНЫЙ
ДИАБЕТ
ПОВЫШЕННОЕ
ОБРАЗОВАНИЕ МОЧЕВОЙ
КИСЛОТЫ
УСИЛЕННЫЙ КАТАБОЛИЗМ
ПУРИНОВ
ГИПЕРЛИПОПРОТЕИНЕМИИ
ТОРМОЖЕНИЕ ЭКСКРЕЦИИ
УРАТОВ
АРТЕРИАЛЬНАЯ
ГИПЕРТЕНЗИЯ
ОЖИРЕНИЕ
ХРОНИЧЕСКАЯ СТОЙКАЯ ГЕПЕРУРИКЕМИЯ
ПОДАГРА
ПОВЫШЕННЫЙ СИНТЕЗ +
СНИЖЕННАЯ ЭКСКРЕЦИЯ
МОЧЕВОЙ КИСЛОТЫ
17.
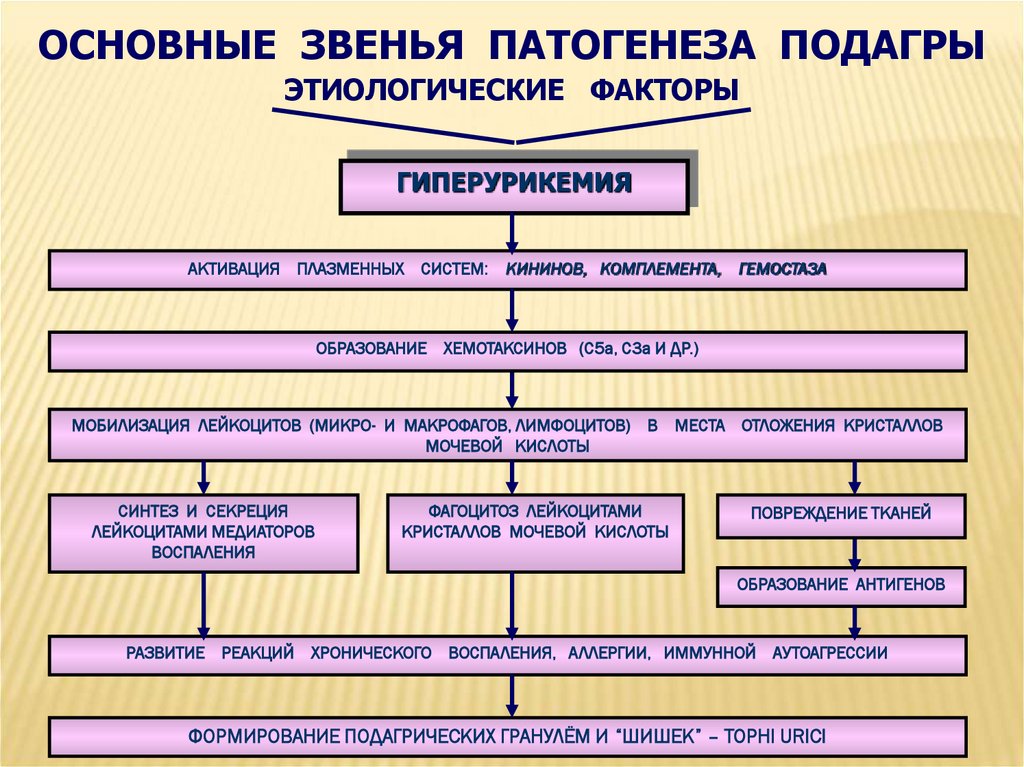
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА ПОДАГРЫЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ
ГИПЕРУРИКЕМИЯ
АКТИВАЦИЯ ПЛАЗМЕННЫХ СИСТЕМ:
КИНИНОВ, КОМПЛЕМЕНТА, ГЕМОСТАЗА
ОБРАЗОВАНИЕ ХЕМОТАКСИНОВ (С5а, С3а И ДР.)
МОБИЛИЗАЦИЯ ЛЕЙКОЦИТОВ (МИКРО- И МАКРОФАГОВ, ЛИМФОЦИТОВ) В МЕСТА ОТЛОЖЕНИЯ КРИСТАЛЛОВ
МОЧЕВОЙ КИСЛОТЫ
СИНТЕЗ И СЕКРЕЦИЯ
ЛЕЙКОЦИТАМИ МЕДИАТОРОВ
ВОСПАЛЕНИЯ
ФАГОЦИТОЗ ЛЕЙКОЦИТАМИ
КРИСТАЛЛОВ МОЧЕВОЙ КИСЛОТЫ
ПОВРЕЖДЕНИЕ ТКАНЕЙ
ОБРАЗОВАНИЕ АНТИГЕНОВ
РАЗВИТИЕ РЕАКЦИЙ ХРОНИЧЕСКОГО ВОСПАЛЕНИЯ, АЛЛЕРГИИ, ИММУННОЙ АУТОАГРЕССИИ
ФОРМИРОВАНИЕ ПОДАГРИЧЕСКИХ ГРАНУЛЁМ И “ШИШЕК” – TOPHI URICI
18. Нарушения углеводного обмена
НАРУШЕНИЯУГЛЕВОДНОГО
ОБМЕНА
19. Роль печени в углеводном обмене
РОЛЬ ПЕЧЕНИ В УГЛЕВОДНОМ ОБМЕНЕПечень играет исключительно важную роль в углеводном
обмене, обеспечивая глюкостатическую функцию за счет
динамического
равновесия
процессов
гликогенеза,
гликонеогенеза, гликолиза и гликогенолиза.
Гепатоциты регулируют поступление в общий кровоток
глюкозы, всасывающейся из желудочно-кишечного тракта
Печень
поглощает большую часть всосавшихся в
кишечнике углеводов, в частности галактозу и фруктозу,
превращая их в гликоген.
20.
Основная роль расщепления глюкозы впечени
1)запасание метаболитов-предшественников,
необходимых для биосинтеза жирных кислот и глицерина
2)В меньшей степени окисление до СО2 и Н20.
Синтезированные в печени триглицериды в норме
выделяются в кровь в составе липопротеидов и
транспортируются в жировую ткань для более
"постоянного" хранения.
С помощью пентозофосфатного пути в печени образуется
НАДФН2, используемый для восстановительных реакций в
процессах синтеза жирных кислот, холестерина и других
стероидов. Кроме того, в ходе пентозофосфатного пути
генерируются пентозофосфаты, необходимые для синтеза
нуклеиновых кислот.
21.
Центральную роль в превращениях углеводов и саморегуляцииуглеводного обмена в печени играет глюкозо-6-фосфат.
1)резко тормозит фосфоролитическое расщепление гликогена,
2) активирует
ферментативный
перенос
глюкозы
с
уридиндифосфоглюкозы на молекулу синтезирующегося
гликогена,
3)является субстратом для дальнейших гликолитических
превращений, а также окисления глюкозы, в том числе по
пентозофосфатному пути.
4)расщепление глюкозо-6-фосфата фосфатазой обеспечивает
поступление в кровь свободной глюкозы, доставляемой током
крови во все органы и ткани:
22. Нарушения обмена углеводов
НАРУШЕНИЯ ОБМЕНА УГЛЕВОДОВповреждение паренхимы - нарушается глюкостатическая
функция ( гликогенез является энергозависимым процессом.
Удлинение цепи гликогена на одну молекулу глюкозы требует
расхода одной молекулы АТФ и УДФ)
развитие деструктивно-воспалительных процессов
гепатоцитов, нарушение оксигенации и трофики печени при
различных формах патологии инфекционной и
неинфекционной природы, нарушение гормонального
баланса, КОС - набухание митохондрий
23.
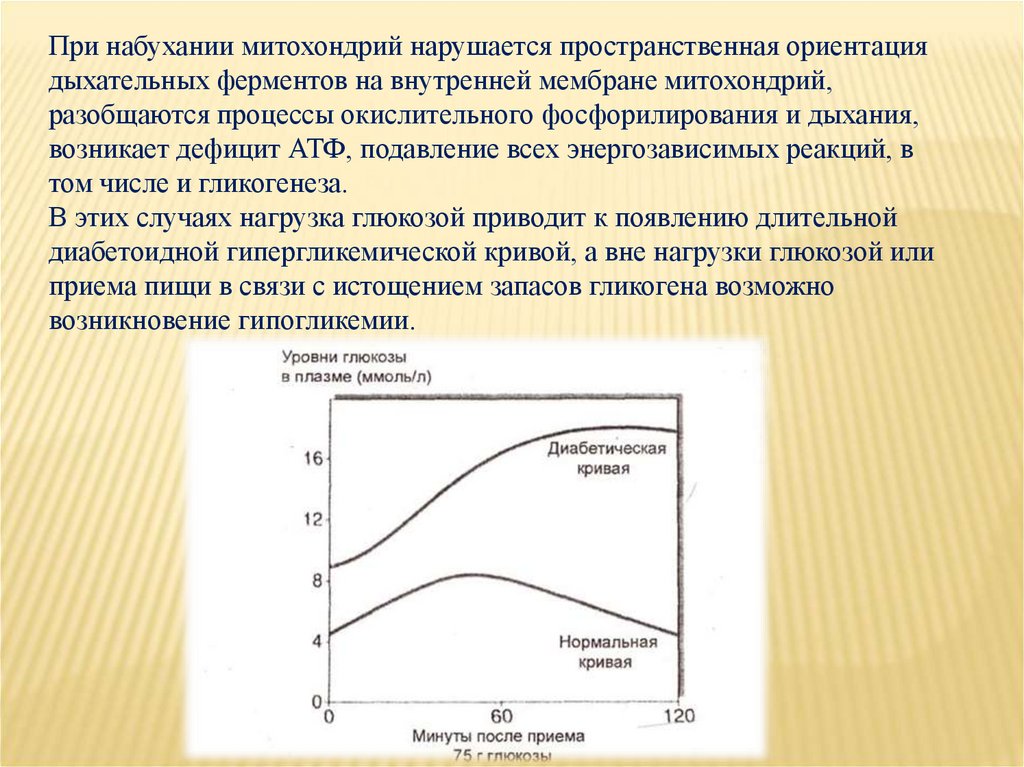
При набухании митохондрий нарушается пространственная ориентациядыхательных ферментов на внутренней мембране митохондрий,
разобщаются процессы окислительного фосфорилирования и дыхания,
возникает дефицит АТФ, подавление всех энергозависимых реакций, в
том числе и гликогенеза.
В этих случаях нагрузка глюкозой приводит к появлению длительной
диабетоидной гипергликемической кривой, а вне нагрузки глюкозой или
приема пищи в связи с истощением запасов гликогена возможно
возникновение гипогликемии.
24.
Пораженная печень теряет способность трансформироватьгликоген и другие субстраты в реакциях гликонеогенеза, что
приводит к избыточному накоплению в крови, тканях и паренхиме
печени молочной, пировиноградной, жирных кислот, кетокислот,
аминокислот = один из патогенетических факторов развития
метаболического ацидоза.
Для печеночной недостаточности характерно также
нарушение окисления глюкозы в пентозном цикле и соответственно
развитие дефицита рибозофосфатов, а также НАДФН2, что
приводит к недостаточности антиоксидантных систем.
Нарушение трансформации пировиноградной кислоты в
гликоген и окисление ее в цикле трикарбоновых кислот при
печеночной недостаточности приводит к активации альтернативных
механизмов ее метаболизма с образованием токсических
соединений — ацетона и бутиленгликоля.
25. Нарушения синтеза и расщепления гликогена
НАРУШЕНИЯ СИНТЕЗА И РАСЩЕПЛЕНИЯГЛИКОГЕНА
Усиление распада гликогена происходит при
возбуждении САС. Импульсы по симпатическим путям
идут к депо гликогена (печень, мышцы) и активируют
гликогенолиз и мобилизацию гликогена.
Кроме того, в результате возбуждения САС повышается
функция гипофиза, мозгового слоя надпочечников,
щитовидной железы, гормоны которых стимулируют
распад гликогена.
Повышение распада гликогена при одновременном
увеличении потребления мышцами глюкозы происходит
при тяжелой мышечной работе.
26.
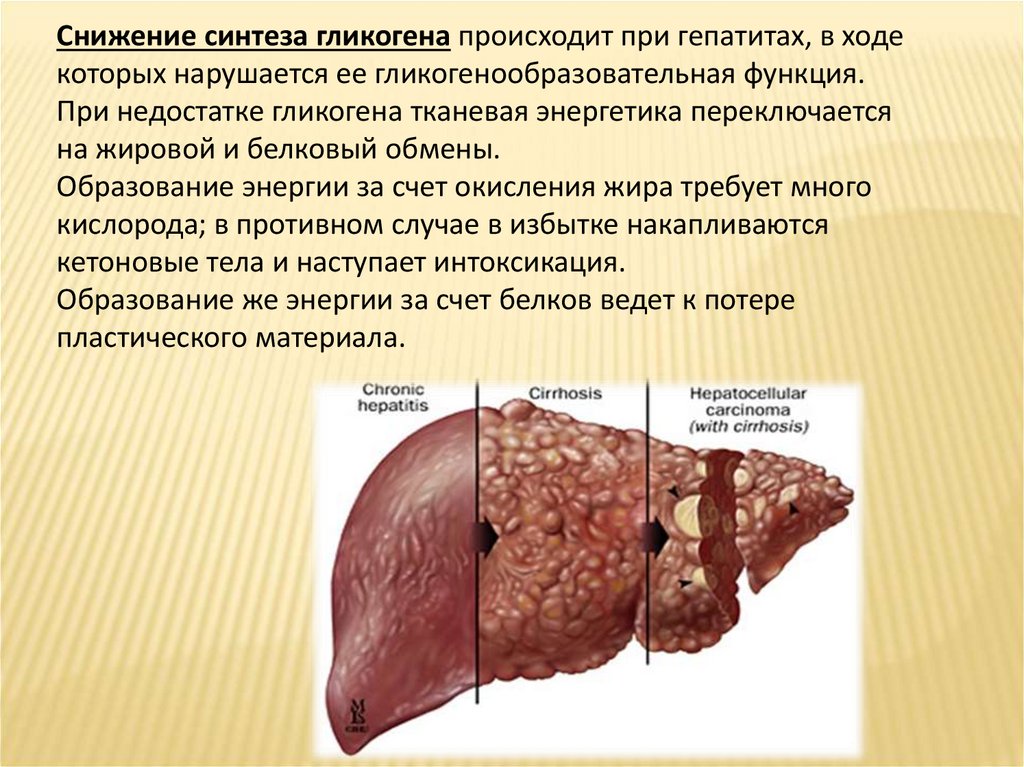
Снижение синтеза гликогена происходит при гепатитах, в ходекоторых нарушается ее гликогенообразовательная функция.
При недостатке гликогена тканевая энергетика переключается
на жировой и белковый обмены.
Образование энергии за счет окисления жира требует много
кислорода; в противном случае в избытке накапливаются
кетоновые тела и наступает интоксикация.
Образование же энергии за счет белков ведет к потере
пластического материала.
27.
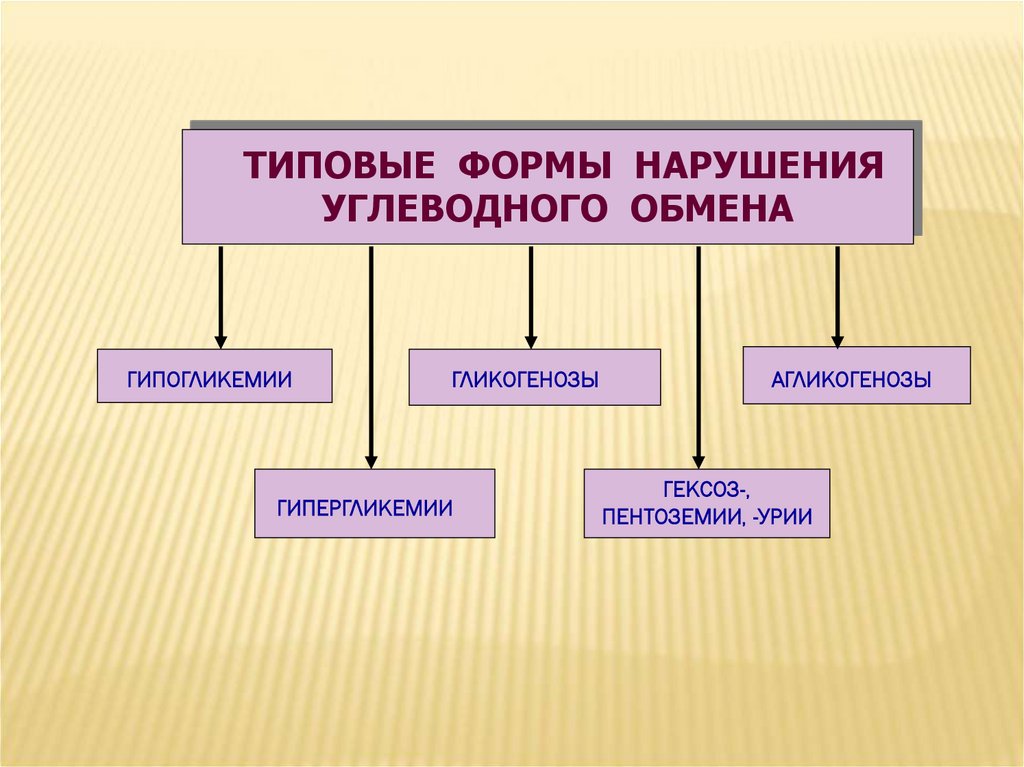
ТИПОВЫЕ ФОРМЫ НАРУШЕНИЯУГЛЕВОДНОГО ОБМЕНА
ГИПОГЛИКЕМИИ
ГЛИКОГЕНОЗЫ
ГИПЕРГЛИКЕМИИ
АГЛИКОГЕНОЗЫ
ГЕКСОЗ-,
ПЕНТОЗЕМИИ, -УРИИ
28.
Нарушение обмена углеводовСодержание в крови
Глюкоза
– 3,3-6,1 ммоль/л
Кетоновые тела
– 0,08-0,43 мкмоль/л
Молочная кислота (арт.кровь) - 0,33-0,78 ммоль/л
Регуляторы углеводного обмена
Инсулин
(гликогенез)
Глюкагон
Адреналин
Т3 Т4
АКТГ
СТГ
Глюкокортикоиды
(гликогенолиз)
29. Нарушение обмена углеводов
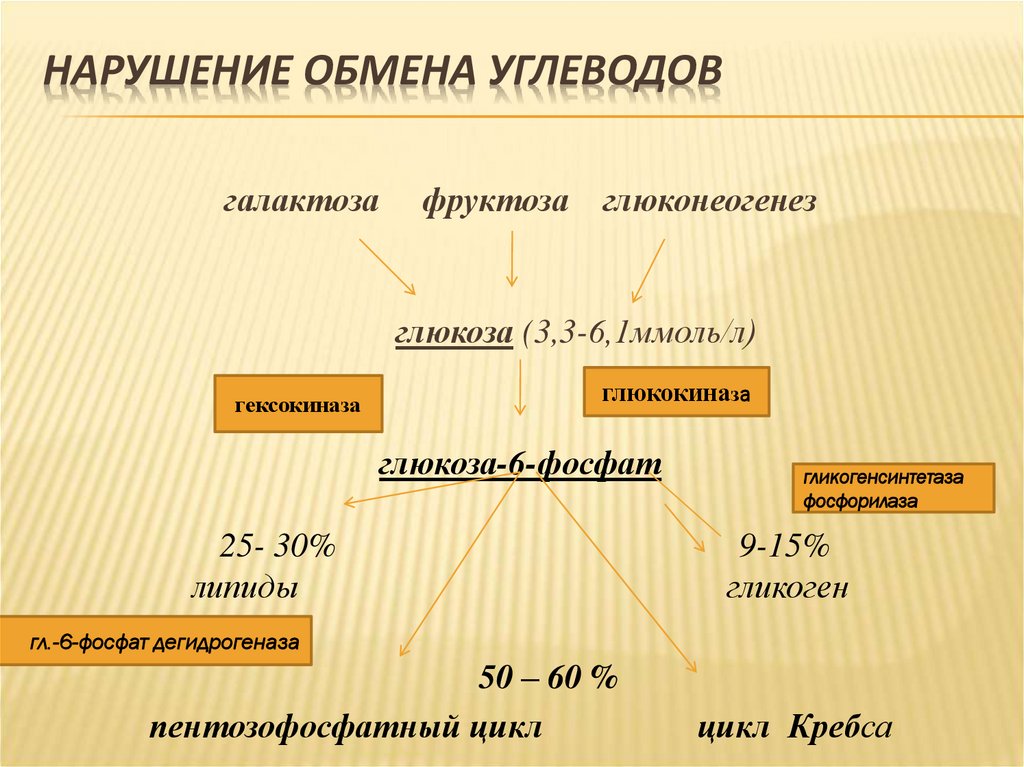
НАРУШЕНИЕ ОБМЕНА УГЛЕВОДОВгалактоза
фруктоза глюконеогенез
глюкоза (3,3-6,1ммоль/л)
гексокиназа
глюкокиназа
глюкоза-6-фосфат
25- 30%
липиды
гликогенсинтетаза
фосфорилаза
9-15%
гликоген
гл.-6-фосфат дегидрогеназа
50 – 60 %
пентозофосфатный цикл
цикл Кребса
30.
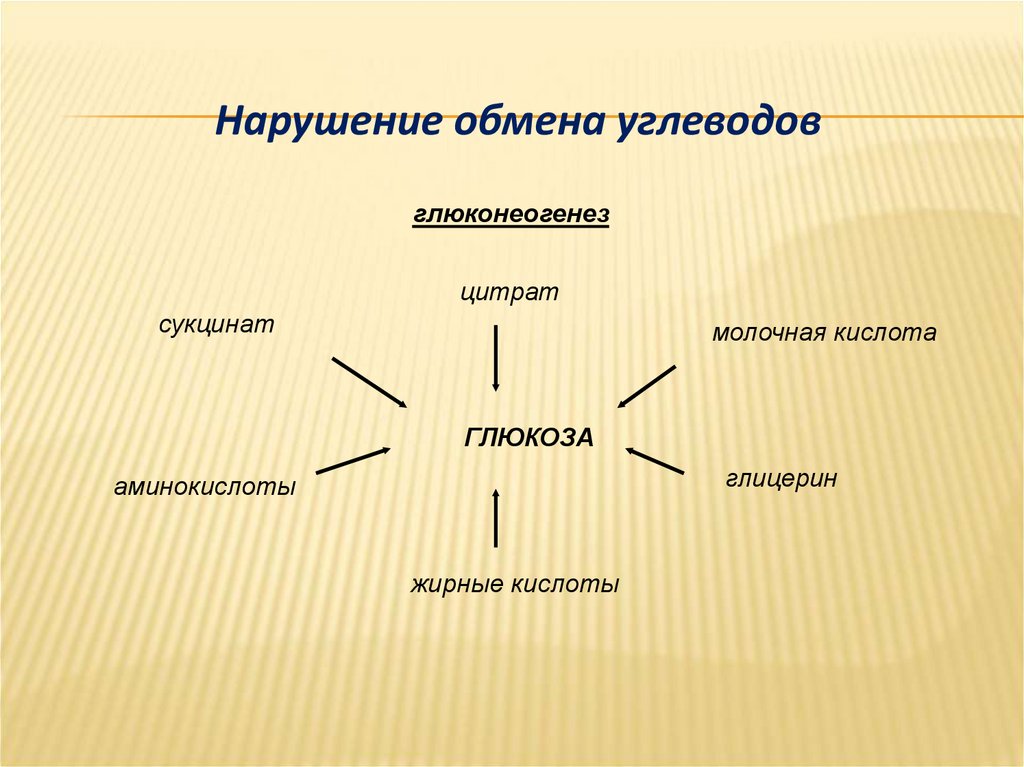
Нарушение обмена углеводовглюконеогенез
цитрат
сукцинат
молочная кислота
ГЛЮКОЗА
глицерин
аминокислоты
жирные кислоты
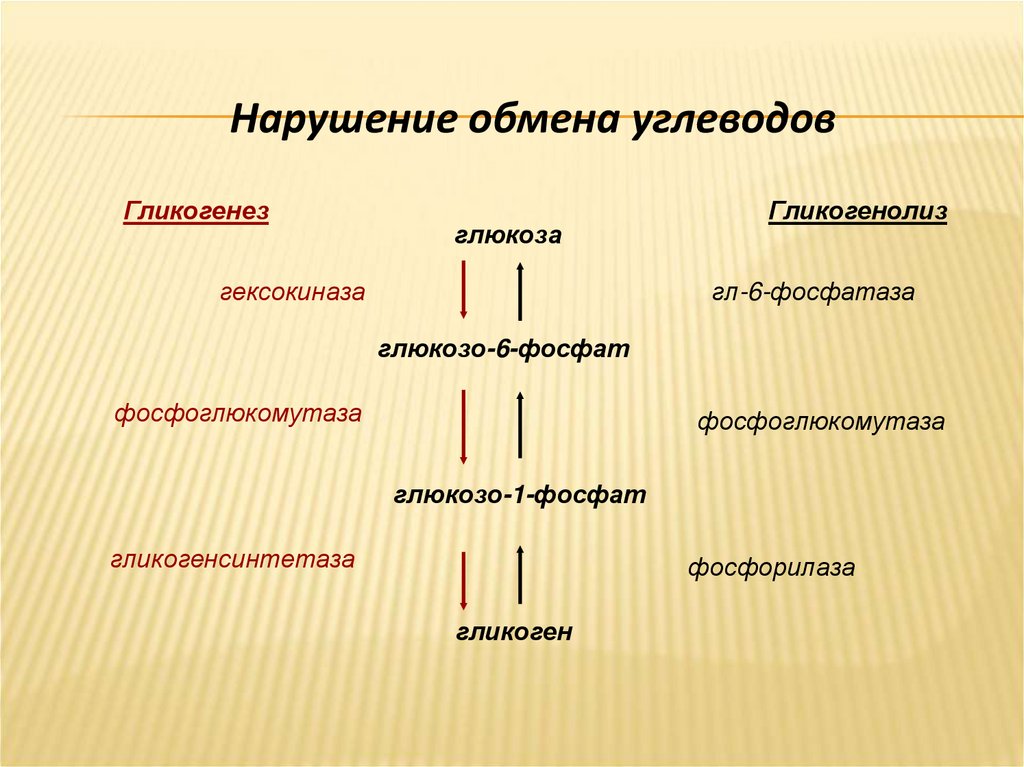
31.
Нарушение обмена углеводовГликогенез
глюкоза
гексокиназа
Гликогенолиз
гл-6-фосфатаза
глюкозо-6-фосфат
фосфоглюкомутаза
фосфоглюкомутаза
глюкозо-1-фосфат
гликогенсинтетаза
фосфорилаза
гликоген
32.
Нарушение обмена углеводовГликогенозы
Агликогенозы
гексокиназа
фосфорилаза (болезнь Hers)
гликогенсинтетаза
гл-6-фосфатаза (болезнь Гирке)
33.
ГликогенозыБолезнь Гирке - гликогеноз, обусловленный врожденным
недостатком глюкозо-6-фосфатазы - фермента, содержащегося в
клетках печени и почек.
Глюкозо-6-фосфатаза отщепляет свободную глюкозу от глюкозо6-фосфата, что делает возможным трансмембранный переход
глюкозы из клеток этих органов в кровь.
При недостаточности глюкозо-6-фосфатазы глюкоза
задерживается внутри клеток. Развивается гипогликемия. В
почках и печени накапливается гликоген, что ведет к увеличению
этих органов.
Происходит перераспределение гликогена внутри клетки в
сторону значительного накопления его в ядре. Возрастает
содержание в крови молочной кислоты, в которую усиленно
переходит глюкозо-6-фосфат .
Развивается ацидоз. Организм страдает от углеводного
голодания. Больные дети, как правило, рано умирают.
34.
•Гликогеноз при врожденном дефиците α-глюкозидазы.• Этот фермент отщепляет глюкозные остатки от молекул
гликогена и расщепляет мальтозу. Он содержится в
лизосомах и разобщен с фосфорилазой цитоплазмы.
•При отсутствии α-глюкозидазы в лизосомах накапливается
гликоген, который оттесняет цитоплазму, заполняет всю
клетку и разрушает ее. Содержание глюкозы в крови
нормальное. Гликоген накапливается в печени, почках,
сердце.
•Обмен веществ в миокарде нарушается, сердце
увеличивается в размерах. Больные дети рано умирают от
сердечной недостаточности.
35.
ГИПОГЛИКЕМИЯ* Типовая форма патологии углеводного обмена
(или состояние), характеризующееся снижением
содержания глюкозы в плазме крови натощак ниже
нормы (менее 65 мг% или 3,58 моль/л).
36.
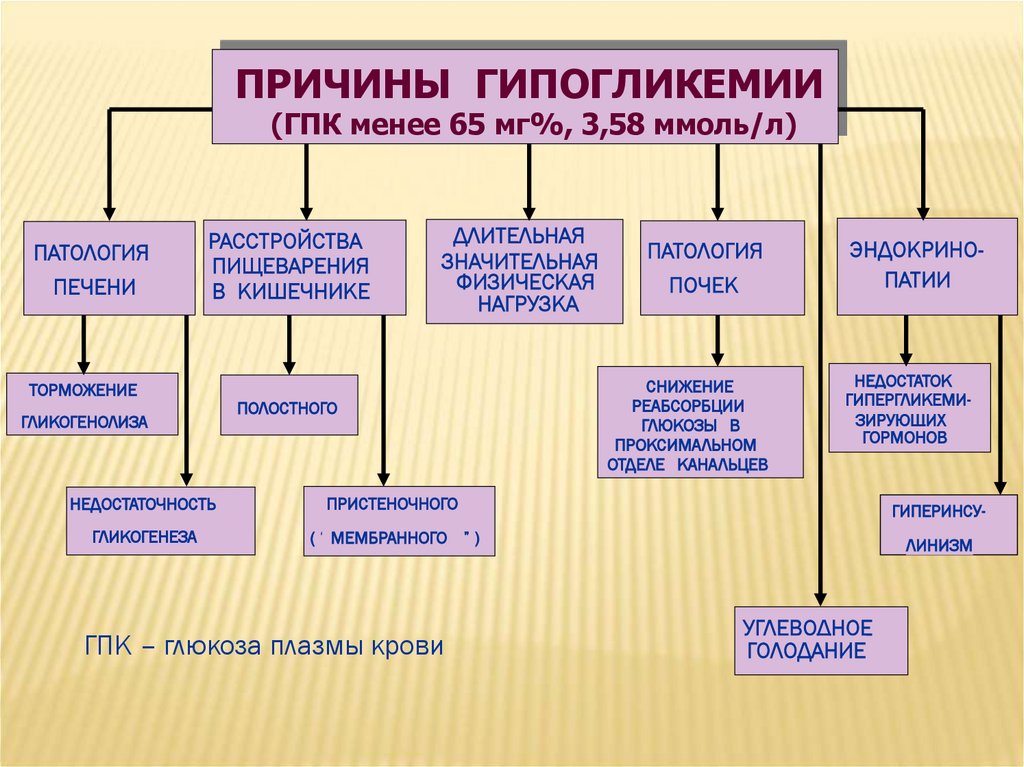
ПРИЧИНЫ ГИПОГЛИКЕМИИ(ГПК менее 65 мг%, 3,58 ммоль/л)
ПАТОЛОГИЯ
ПЕЧЕНИ
РАССТРОЙСТВА
ПИЩЕВАРЕНИЯ
В КИШЕЧНИКЕ
ТОРМОЖЕНИЕ
ГЛИКОГЕНОЛИЗА
ДЛИТЕЛЬНАЯ
ЗНАЧИТЕЛЬНАЯ
ФИЗИЧЕСКАЯ
НАГРУЗКА
ПОЛОСТНОГО
ПАТОЛОГИЯ
ПОЧЕК
СНИЖЕНИЕ
РЕАБСОРБЦИИ
ГЛЮКОЗЫ В
ПРОКСИМАЛЬНОМ
ОТДЕЛЕ КАНАЛЬЦЕВ
ЭНДОКРИНОПАТИИ
НЕДОСТАТОК
ГИПЕРГЛИКЕМИЗИРУЮЩИХ
ГОРМОНОВ
НЕДОСТАТОЧНОСТЬ
ПРИСТЕНОЧНОГО
ГИПЕРИНСУ-
ГЛИКОГЕНЕЗА
( “ МЕМБРАННОГО ” )
ЛИНИЗМ
ГПК – глюкоза плазмы крови
УГЛЕВОДНОЕ
ГОЛОДАНИЕ
37.
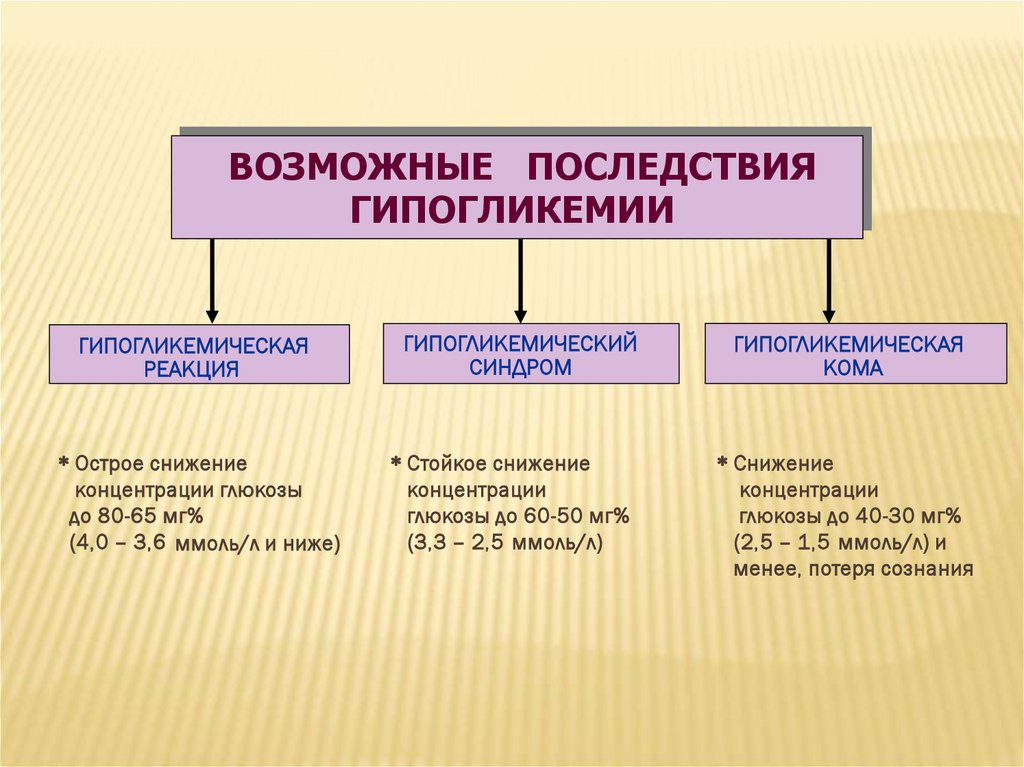
ВОЗМОЖНЫЕ ПОСЛЕДСТВИЯГИПОГЛИКЕМИИ
ГИПОГЛИКЕМИЧЕСКАЯ
РЕАКЦИЯ
ГИПОГЛИКЕМИЧЕСКИЙ
СИНДРОМ
ГИПОГЛИКЕМИЧЕСКАЯ
КОМА
Острое снижение
концентрации глюкозы
до 80-65 мг%
(4,0 – 3,6 ммоль/л и ниже)
Стойкое снижение
концентрации
глюкозы до 60-50 мг%
(3,3 – 2,5 ммоль/л)
Снижение
концентрации
глюкозы до 40-30 мг%
(2,5 – 1,5 ммоль/л) и
менее, потеря сознания
38.
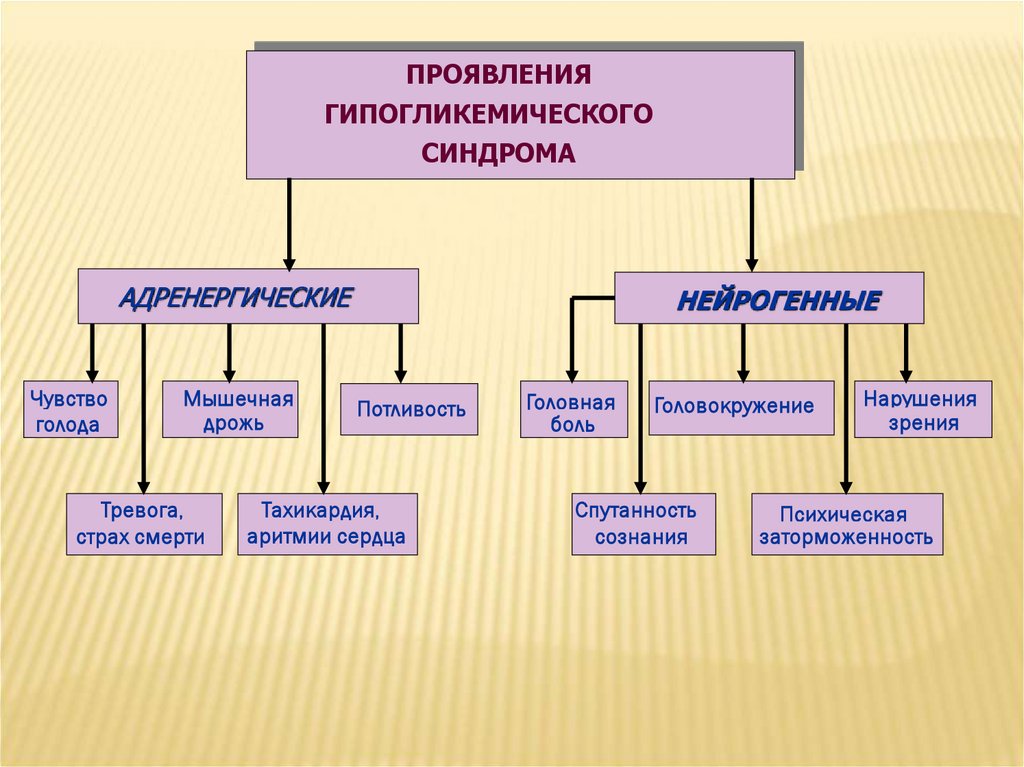
ПРОЯВЛЕНИЯГИПОГЛИКЕМИЧЕСКОГО
СИНДРОМА
АДРЕНЕРГИЧЕСКИЕ
Чувство
голода
Мышечная
дрожь
Тревога,
страх смерти
НЕЙРОГЕННЫЕ
Потливость
Тахикардия,
аритмии сердца
Головная
боль
Головокружение
Спутанность
сознания
Нарушения
зрения
Психическая
заторможенность
39.
ГИПЕРГЛИКЕМИЯ* Типовая форма патологии углеводного обмена
(или состояние).
* Характеризуется увеличением содержания глюкозы
в плазме крови натощак выше нормы
(>120 мг/% или 6,05 ммоль/л)
.
40.
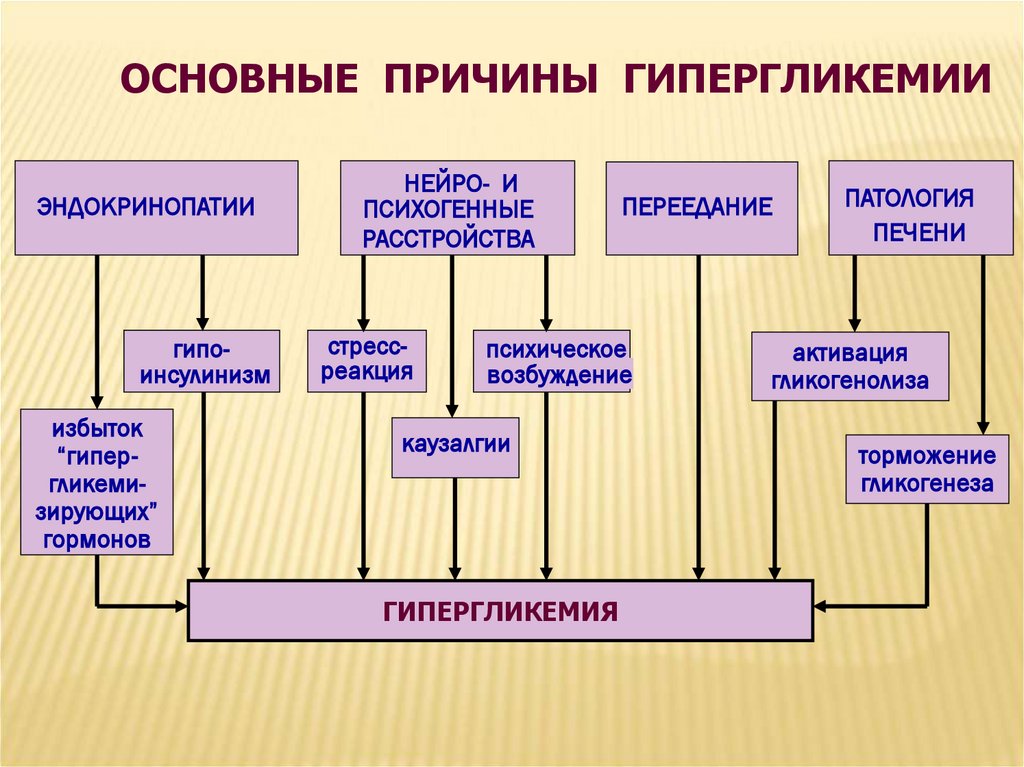
ОСНОВНЫЕ ПРИЧИНЫ ГИПЕРГЛИКЕМИИЭНДОКРИНОПАТИИ
гипоинсулинизм
избыток
“гипергликемизирующих”
гормонов
НЕЙРО- И
ПСИХОГЕННЫЕ
РАССТРОЙСТВА
стрессреакция
ПЕРЕЕДАНИЕ
психическое
возбуждение
каузалгии
ГИПЕРГЛИКЕМИЯ
ПАТОЛОГИЯ
ПЕЧЕНИ
активация
гликогенолиза
торможение
гликогенеза
41.
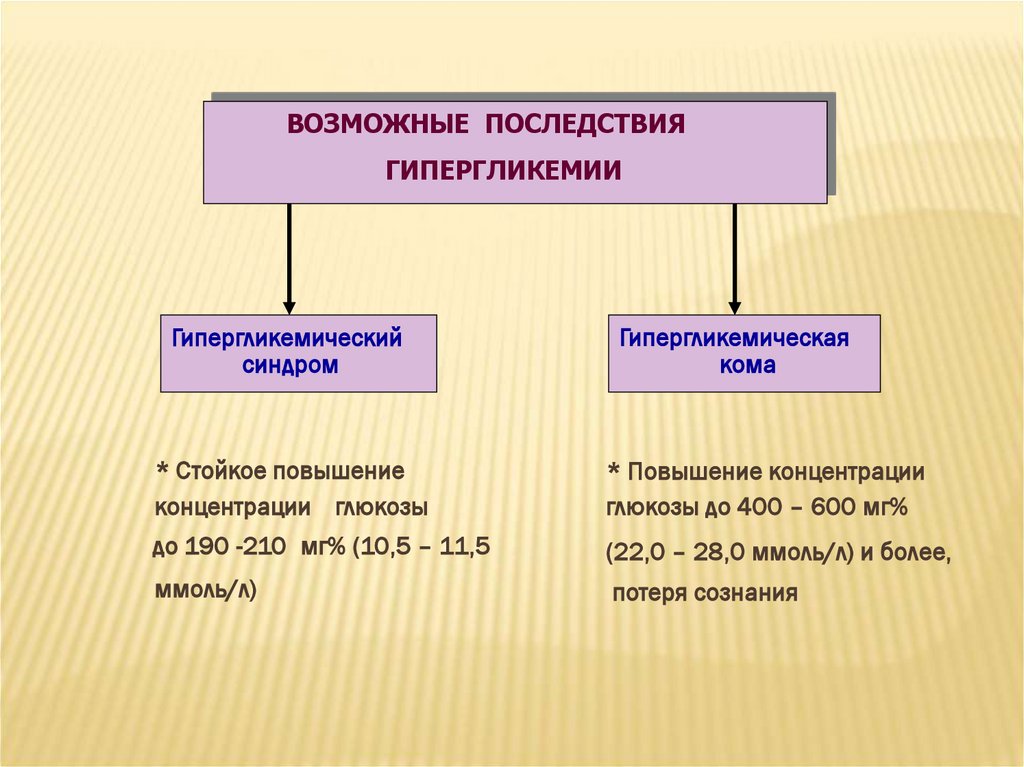
ВОЗМОЖНЫЕ ПОСЛЕДСТВИЯГИПЕРГЛИКЕМИИ
Гипергликемический
синдром
Гипергликемическая
кома
* Стойкое повышение
концентрации глюкозы
* Повышение концентрации
глюкозы до 400 – 600 мг%
до 190 -210 мг% (10,5 – 11,5
(22,0 – 28,0 ммоль/л) и более,
ммоль/л)
потеря сознания
42.
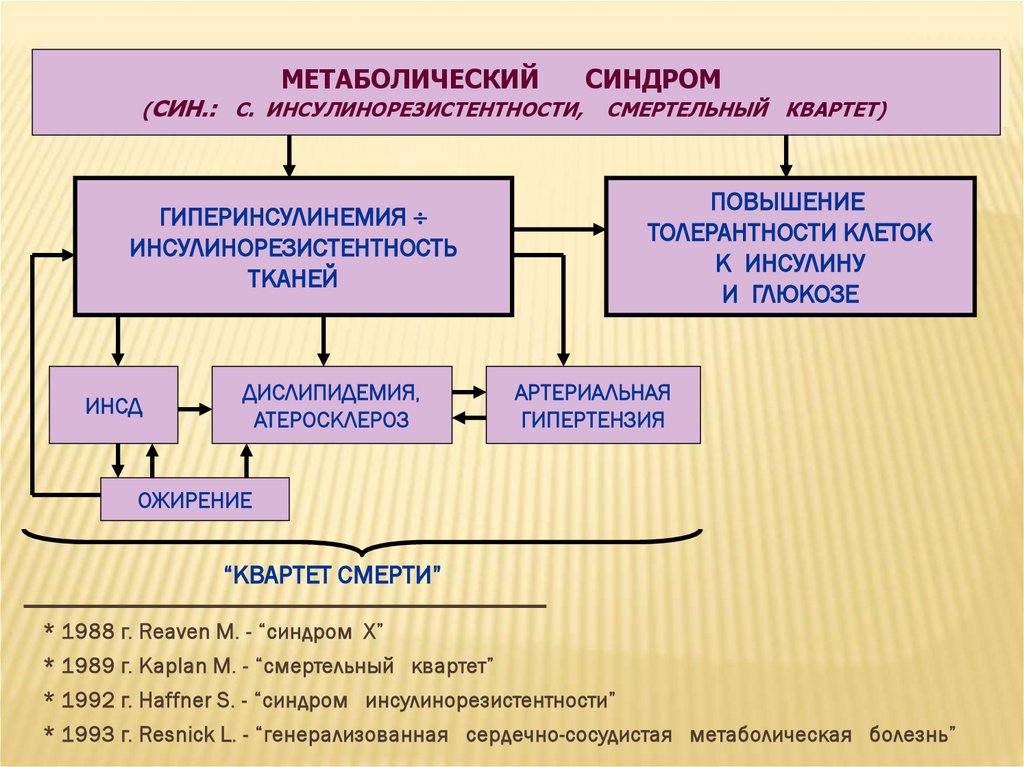
МЕТАБОЛИЧЕСКИЙ(СИН.: С. ИНСУЛИНОРЕЗИСТЕНТНОСТИ,
СИНДРОМ
СМЕРТЕЛЬНЫЙ КВАРТЕТ)
ПОВЫШЕНИЕ
ТОЛЕРАНТНОСТИ КЛЕТОК
К ИНСУЛИНУ
И ГЛЮКОЗЕ
ГИПЕРИНСУЛИНЕМИЯ
ИНСУЛИНОРЕЗИСТЕНТНОСТЬ
ТКАНЕЙ
ИНСД
ДИСЛИПИДЕМИЯ,
АТЕРОСКЛЕРОЗ
АРТЕРИАЛЬНАЯ
ГИПЕРТЕНЗИЯ
ОЖИРЕНИЕ
“КВАРТЕТ СМЕРТИ”
* 1988 г. Reaven M. - “синдром Х”
* 1989 г. Kaplan M. - “смертельный квартет”
* 1992 г. Haffner S. - “синдром инсулинорезистентности”
* 1993 г. Resnick L. - “генерализованная сердечно-сосудистая метаболическая болезнь”
43. Нарушения липидного обмена
НАРУШЕНИЯЛИПИДНОГО
ОБМЕНА
44.
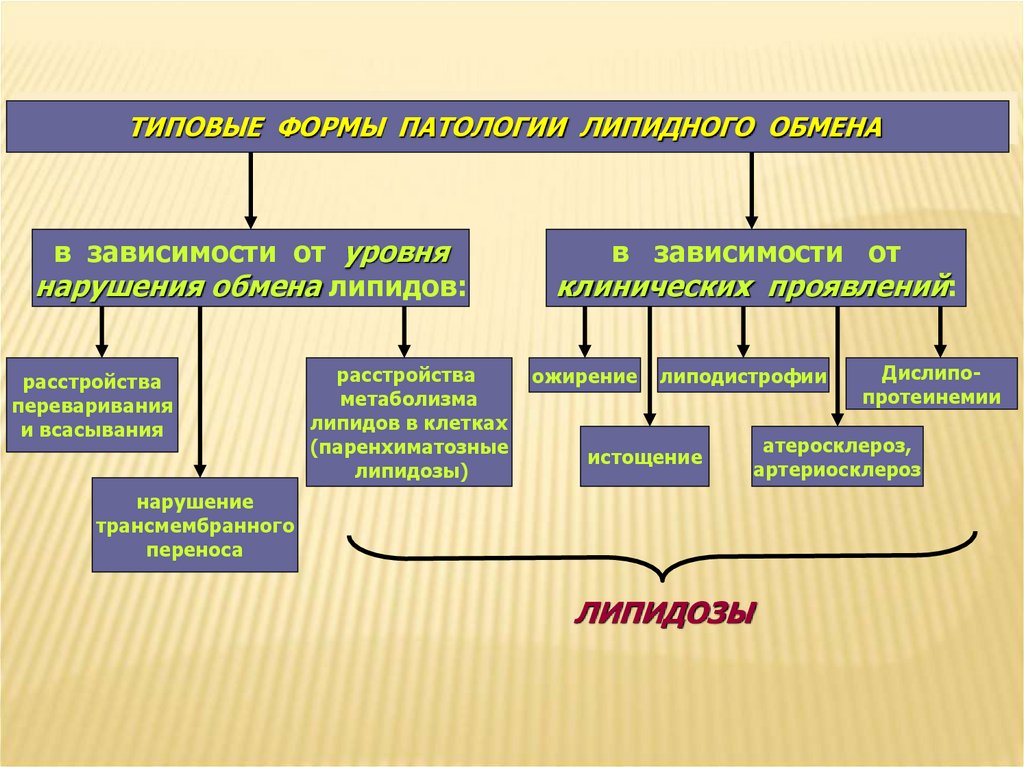
ТИПОВЫЕ ФОРМЫ ПАТОЛОГИИ ЛИПИДНОГО ОБМЕНАв зависимости от уровня
нарушения обмена липидов:
расстройства
переваривания
и всасывания
расстройства
метаболизма
липидов в клетках
(паренхиматозные
липидозы)
в зависимости от
клинических проявлений:
ожирение
липодистрофии
истощение
нарушение
трансмембранного
переноса
ЛИПИДОЗЫ
Дислипопротеинемии
атеросклероз,
артериосклероз
45.
ЛИПИДОЗЫ(греч. lipos – жир, os – патологический процесс)
Типовая форма патологии липидного обмена.
Характеризуется расстройством метаболизма
липидов:
в клетках
(паренхиматозные липидозы),
в жировой клетчатке
(ожирение, истощение, липодистрофии),
в крови
(дислипидемии),
в стенках артерий
( атеросклероз, артериосклероз).
46.
ОЖИРЕНИЕИзбыточное
(патологическое)
накопление жира в организме
в виде триглицеридов
с увеличением массы тела
более чем на 20-30% выше нормальной.
* * *
Распространённость:
Европа – 20-60% населения.
Россия – более 60%.
Факторы риска:
- ИБС (>1,5раза)
- Атеросклероза (> 2 раза)
- Гипертонической болезни (> 2 раза)
- Сахарного диабета(> 4 раза)
- Новообразований (?)
47.
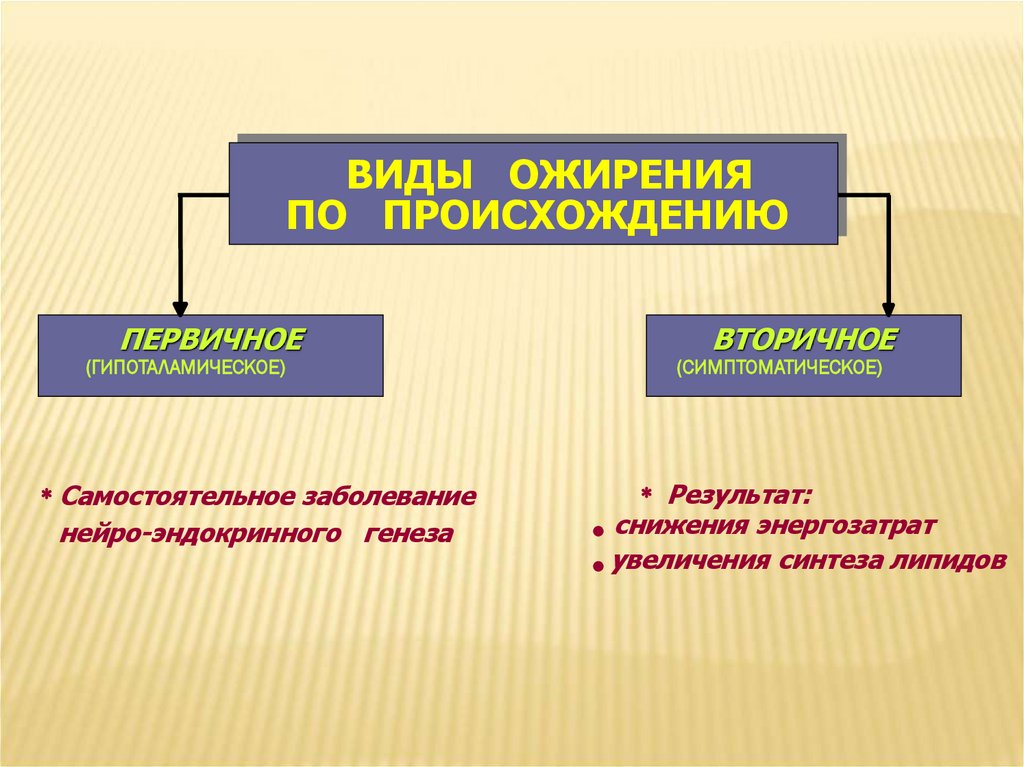
ВИДЫ ОЖИРЕНИЯПО ПРОИСХОЖДЕНИЮ
ПЕРВИЧНОЕ
(ГИПОТАЛАМИЧЕСКОЕ)
Самостоятельное заболевание
нейро-эндокринного генеза
ВТОРИЧНОЕ
(СИМПТОМАТИЧЕСКОЕ)
Результат:
снижения энергозатрат
увеличения синтеза липидов
48.
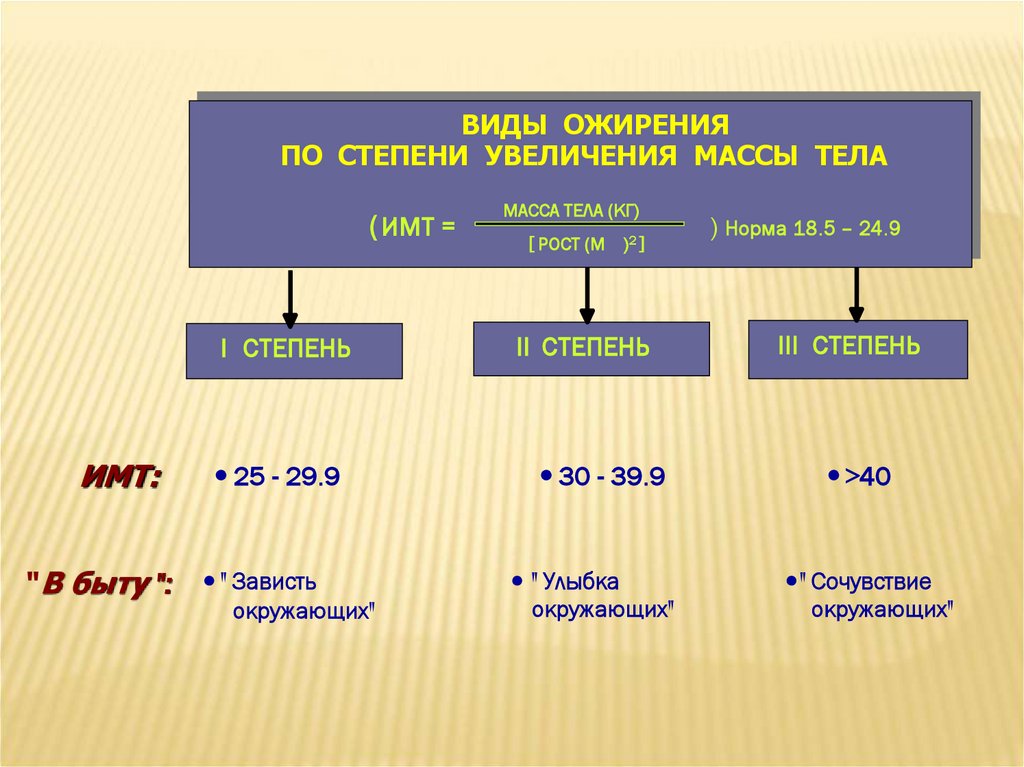
ВИДЫ ОЖИРЕНИЯПО СТЕПЕНИ УВЕЛИЧЕНИЯ МАССЫ ТЕЛА
( ИМТ =
ИМТ:
"В быту ":
МАССА ТЕЛА (КГ)
[ РОСТ (М )2 ]
) Норма 18.5 – 24.9
III СТЕПЕНЬ
I СТЕПЕНЬ
II СТЕПЕНЬ
25 - 29.9
30 - 39.9
>40
" Зависть
окружающих"
" Улыбка
окружающих"
" Сочувствие
окружающих"
49.
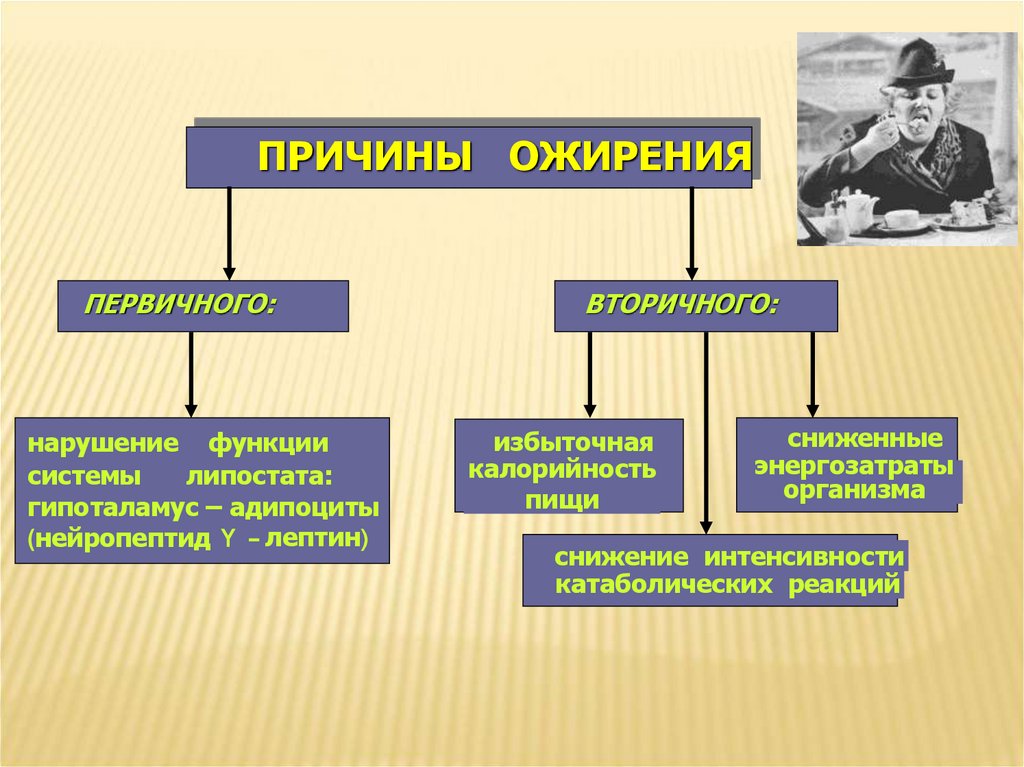
ПРИЧИНЫ ОЖИРЕНИЯПЕРВИЧНОГО:
нарушение функции
системы
липостата:
гипоталамус – адипоциты
(нейропептид Y – лептин)
ВТОРИЧНОГО:
избыточная
калорийность
пищи
сниженные
энергозатраты
организма
снижение интенсивности
катаболических реакций
50.
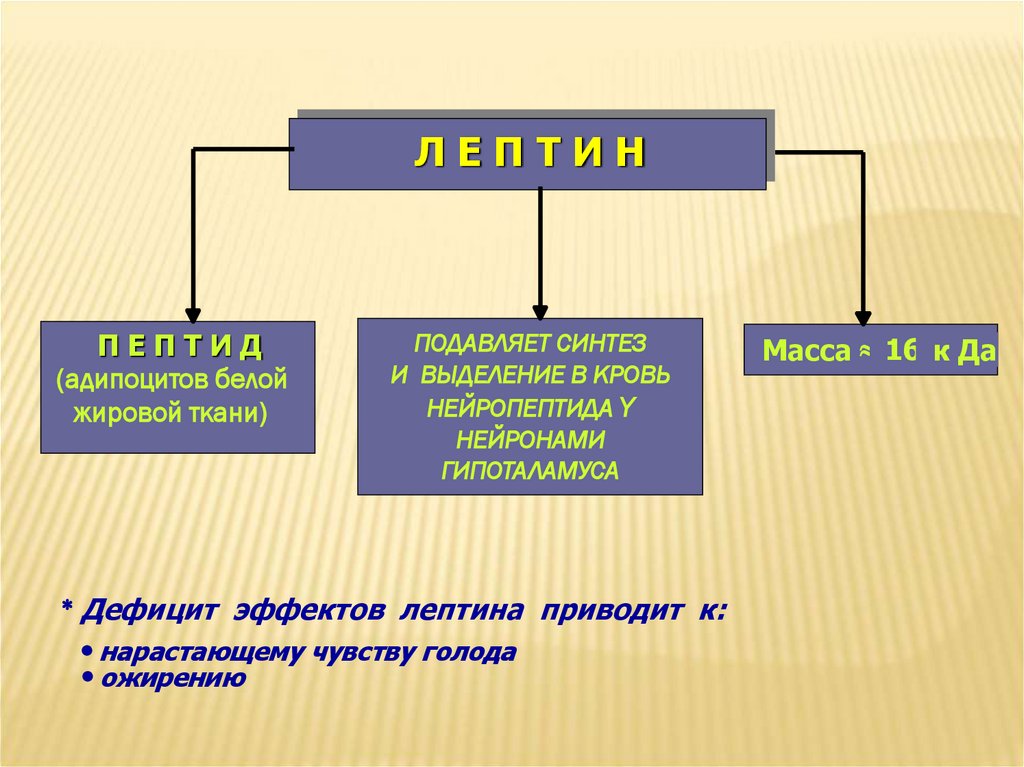
ЛЕПТИНПЕПТИД
(адипоцитов белой
жировой ткани)
ПОДАВЛЯЕТ СИНТЕЗ
И ВЫДЕЛЕНИЕ В КРОВЬ
НЕЙРОПЕПТИДА Y
НЕЙРОНАМИ
ГИПОТАЛАМУСА
Дефицит эффектов лептина приводит к:
нарастающему чувству голода
ожирению
Масса 16 к Да
51.
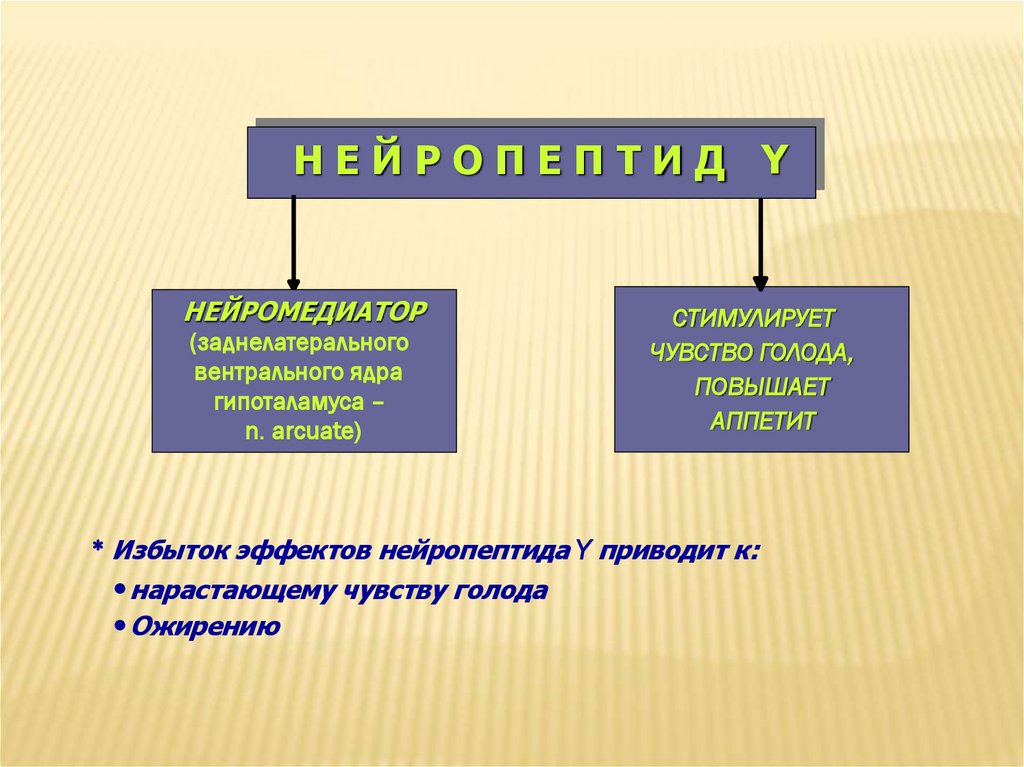
НЕЙРОПЕПТИД YНЕЙРОМЕДИАТОР
(заднелатерального
вентрального ядра
гипоталамуса –
n. arcuate)
СТИМУЛИРУЕТ
ЧУВСТВО ГОЛОДА,
ПОВЫШАЕТ
АППЕТИТ
Избыток эффектов нейропептида Y приводит к:
нарастающему чувству голода
Ожирению
52.
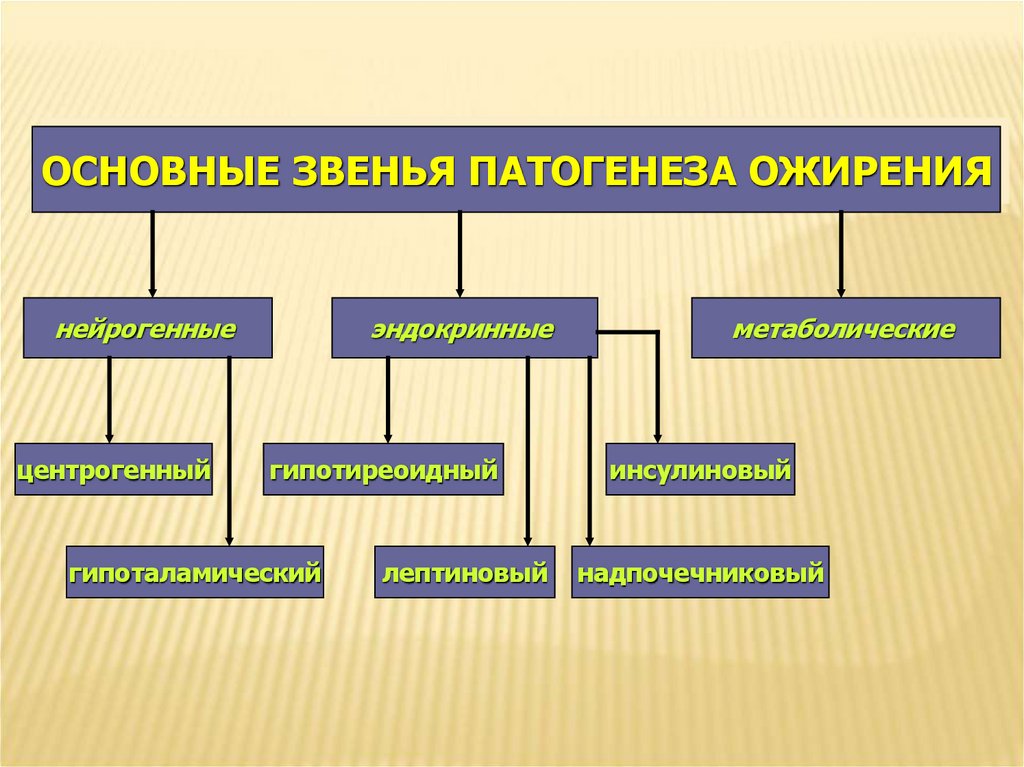
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА ОЖИРЕНИЯнейрогенные
центрогенный
эндокринные
гипотиреоидный
гипоталамический
лептиновый
метаболические
инсулиновый
надпочечниковый
53.
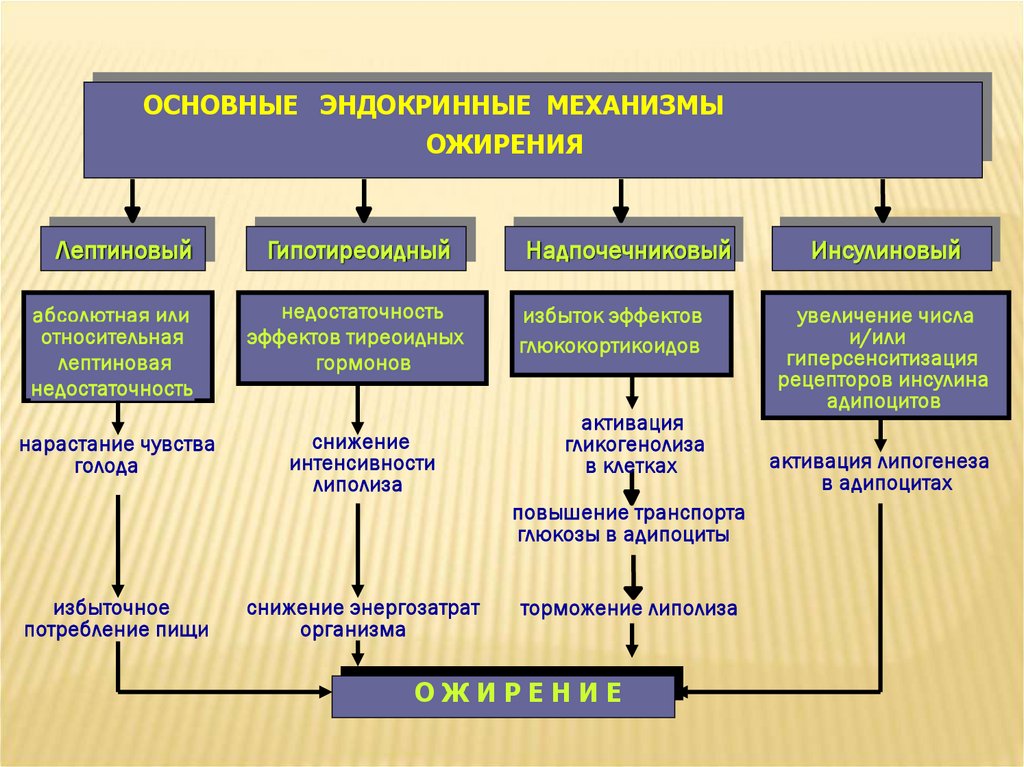
ОСНОВНЫЕ ЭНДОКРИННЫЕ МЕХАНИЗМЫОЖИРЕНИЯ
Лептиновый
Гипотиреоидный
абсолютная или
относительная
лептиновая
недостаточность
недостаточность
эффектов тиреоидных
гормонов
нарастание чувства
голода
снижение
интенсивности
липолиза
Надпочечниковый
избыток эффектов
глюкокортикоидов
активация
гликогенолиза
в клетках
повышение транспорта
глюкозы в адипоциты
избыточное
потребление пищи
снижение энергозатрат
организма
торможение липолиза
ОЖИРЕНИЕ
Инсулиновый
увеличение числа
и/или
гиперсенситизация
рецепторов инсулина
адипоцитов
активация липогенеза
в адипоцитах
54.
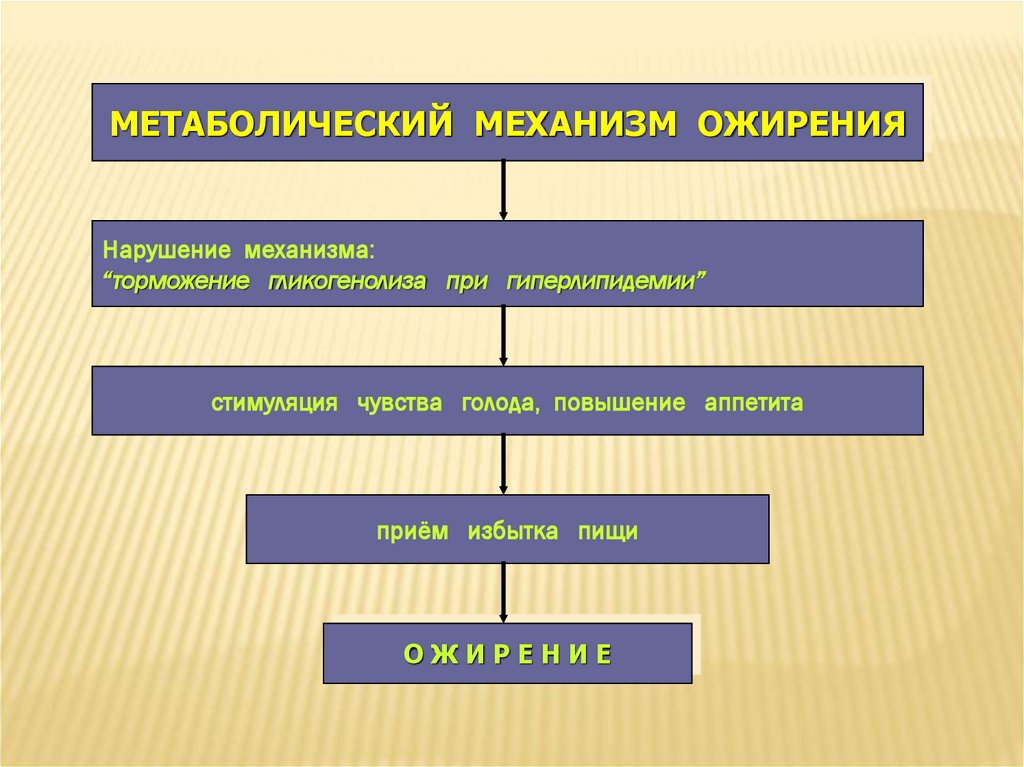
МЕТАБОЛИЧЕСКИЙ МЕХАНИЗМ ОЖИРЕНИЯНарушение механизма:
“торможение гликогенолиза при гиперлипидемии”
стимуляция чувства голода, повышение аппетита
приём избытка пищи
ОЖИРЕНИЕ
55.
ИСТОЩЕНИЕ* Патологическое снижение
массы жировой ткани и
массы тела
* ниже нормы (ИМТ < 18 кг/м2).
* ДЕФИЦИТ ЖИРОВОЙ ТКАНИ 20-25%.
56.
КАХЕКСИЯ(греч. kakos - плохой, hexis - состояние)
* Патологическое значительное снижение
массы жировой ткани организма и
массы тела
* на 50% и более в сравнении с нормой.
57.
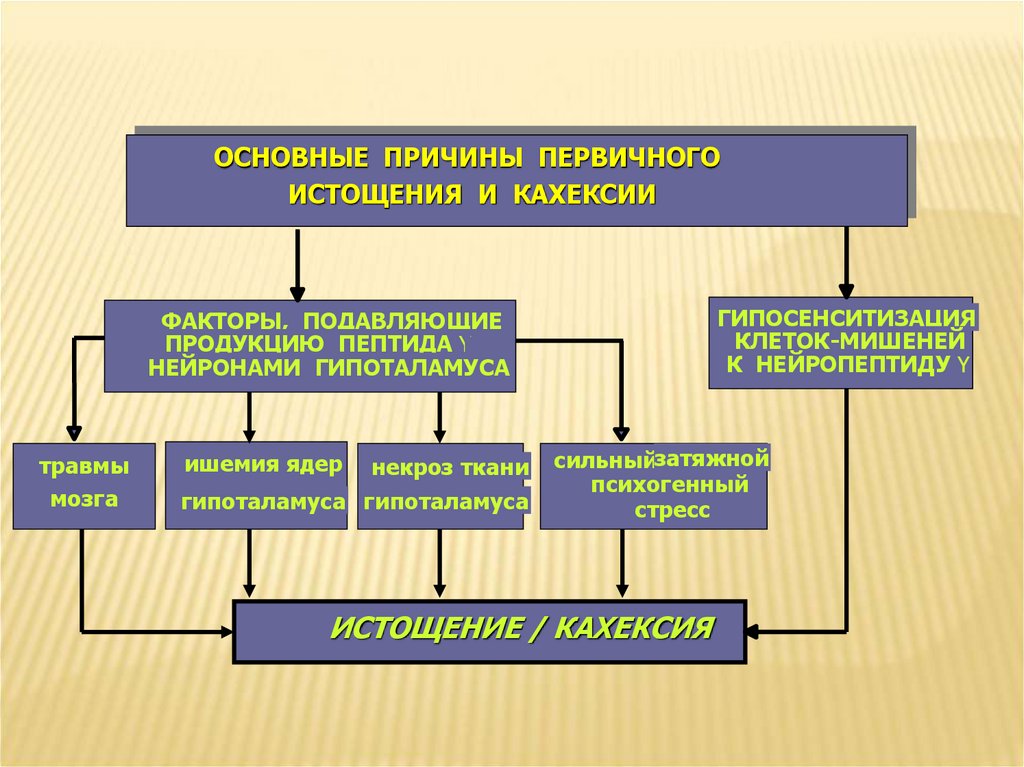
ОСНОВНЫЕ ПРИЧИНЫ ПЕРВИЧНОГОИСТОЩЕНИЯ И КАХЕКСИИ
ГИПОСЕНСИТИЗАЦИЯ
КЛЕТОК-МИШЕНЕЙ
К НЕЙРОПЕПТИДУ Y
ФАКТОРЫ, ПОДАВЛЯЮЩИЕ
ПРОДУКЦИЮ ПЕПТИДА Y
НЕЙРОНАМИ ГИПОТАЛАМУСА
травмы
мозга
ишемия ядер
некроз ткани
гипоталамуса гипоталамуса
сильныйзатяжной
психогенный
стресс
ИСТОЩЕНИЕ / КАХЕКСИЯ
58.
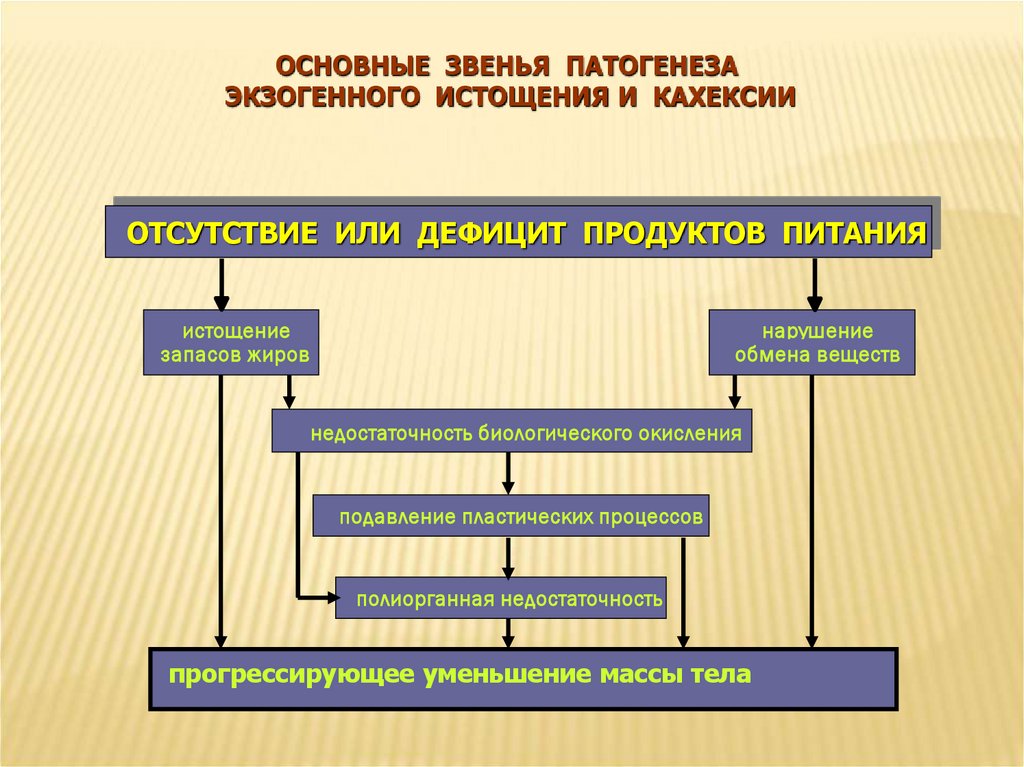
ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗАЭКЗОГЕННОГО ИСТОЩЕНИЯ И КАХЕКСИИ
ОТСУТСТВИЕ ИЛИ ДЕФИЦИТ ПРОДУКТОВ ПИТАНИЯ
истощение
запасов жиров
нарушение
обмена веществ
недостаточность биологического окисления
подавление пластических процессов
полиорганная недостаточность
прогрессирующее уменьшение массы тела
59.
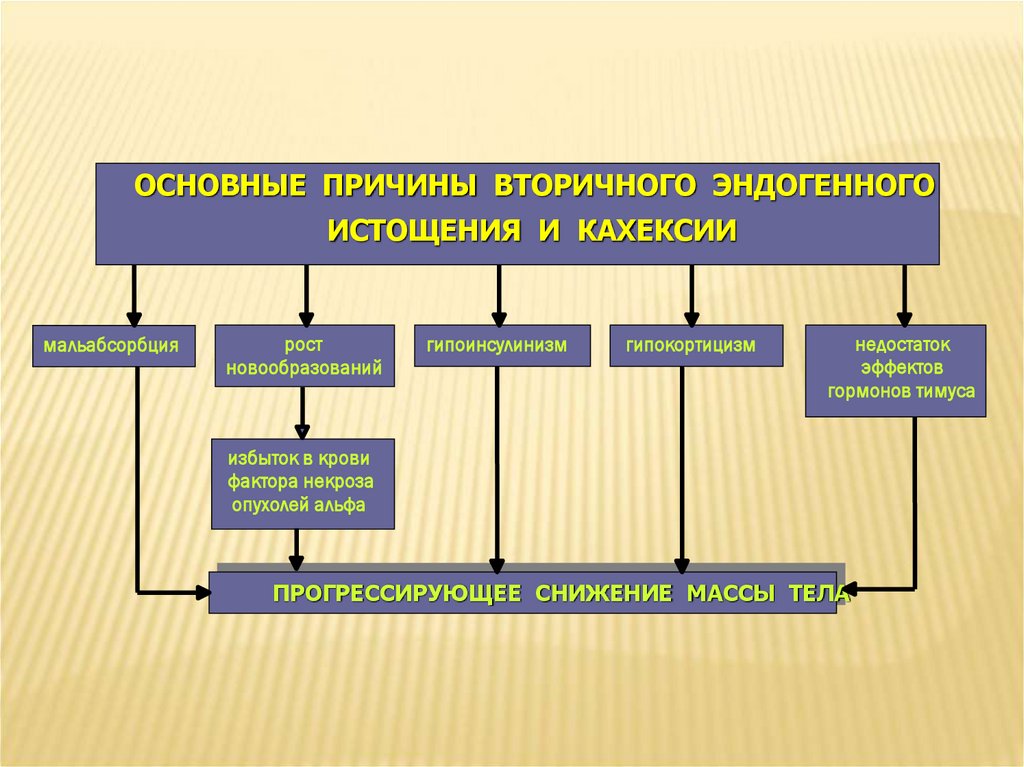
ОСНОВНЫЕ ПРИЧИНЫ ВТОРИЧНОГО ЭНДОГЕННОГОИСТОЩЕНИЯ И КАХЕКСИИ
мальабсорбция
рост
новообразований
гипоинсулинизм
гипокортицизм
недостаток
эффектов
гормонов тимуса
избыток в крови
фактора некроза
опухолей альфа
ПРОГРЕССИРУЮЩЕЕ СНИЖЕНИЕ МАССЫ ТЕЛА
60.
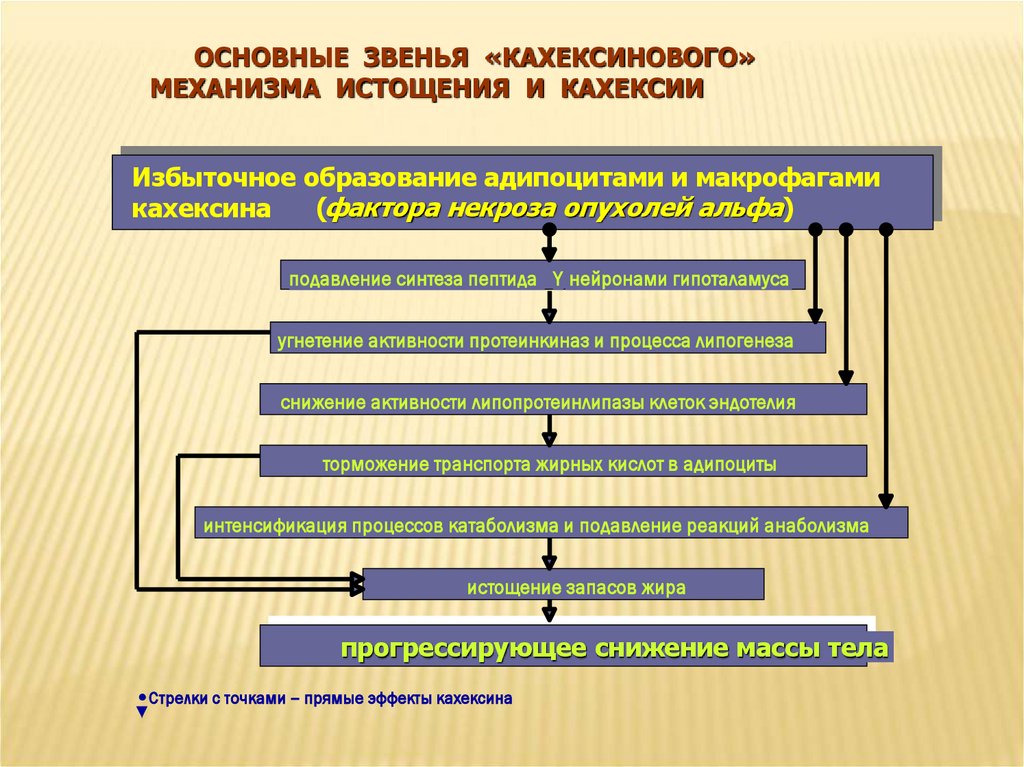
ОСНОВНЫЕ ЗВЕНЬЯ «КАХЕКСИНОВОГО»МЕХАНИЗМА ИСТОЩЕНИЯ И КАХЕКСИИ
Избыточное образование адипоцитами и макрофагами
(фактора некроза опухолей альфа)
кахексина
подавление синтеза пептида Y нейронами гипоталамуса
угнетение активности протеинкиназ и процесса липогенеза
снижение активности липопротеинлипазы клеток эндотелия
торможение транспорта жирных кислот в адипоциты
интенсификация процессов катаболизма и подавление реакций анаболизма
истощение запасов жира
прогрессирующее снижение массы тела
Стрелки с точками – прямые эффекты кахексина
61.
ДИСЛИПОПРОТЕИНЕМИИ(греч.dys –расстройство,
lipos –жир,protein –белок,haima –кровь)
*
Состояния, характеризующиеся отклонением
от нормы содержания, структуры и соотношения в
крови различных фракций липопротеинов.
62.
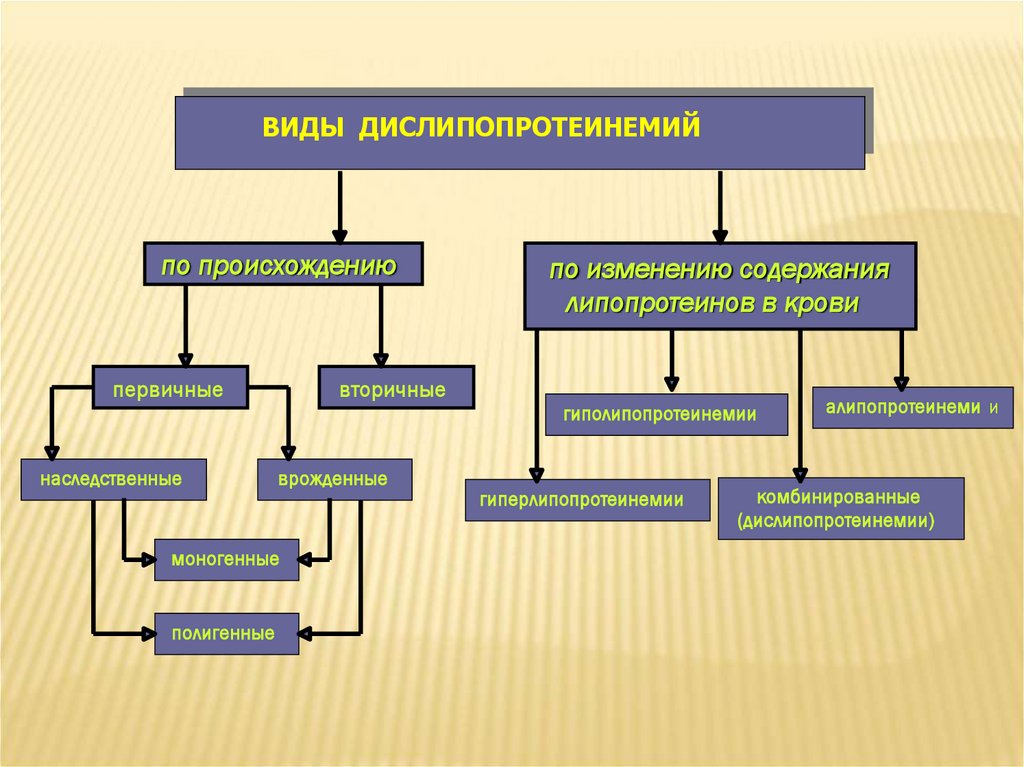
ВИДЫ ДИСЛИПОПРОТЕИНЕМИЙпо происхождению
первичные
по изменению содержания
липопротеинов в крови
вторичные
гиполипопротеинемии
наследственные
врожденные
моногенные
полигенные
гиперлипопротеинемии
алипопротеинеми и
комбинированные
(дислипопротеинемии)
63.
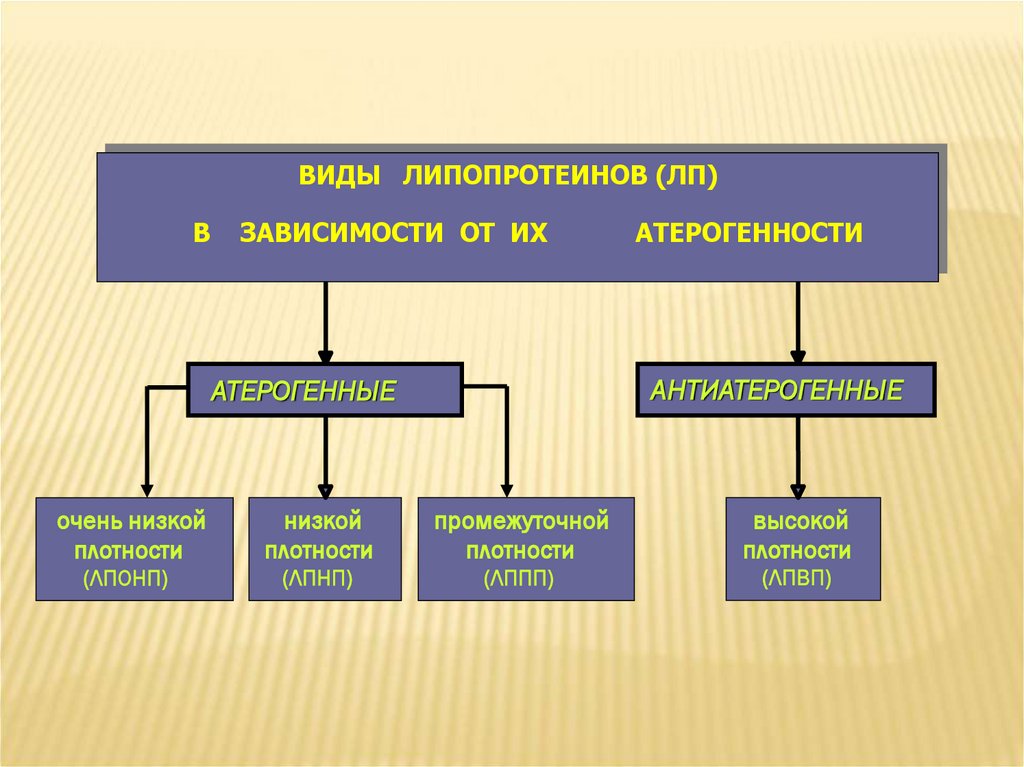
ВИДЫ ЛИПОПРОТЕИНОВ (ЛП)В
ЗАВИСИМОСТИ ОТ ИХ
АТЕРОГЕННОСТИ
АНТИАТЕРОГЕННЫЕ
АТЕРОГЕННЫЕ
очень низкой
плотности
низкой
плотности
промежуточной
плотности
высокой
плотности
(ЛПОНП)
(ЛПНП)
(ЛППП)
(ЛПВП)
64.
ОЦЕНКА АТЕРОГЕННОСТИЛИПОПРОТЕИНОВ КРОВИ
(холестериновый коэффициент атерогенности - ХКА)
ХКА =
ХС общий - ХС ЛПВП
ХС ЛПВП
(в норме < 3,0)
65.
АТЕРОСКЛЕРОЗ(греч. athtre - кашица, рыхлая масса;
sklerosis - уплотнение из элементов соединительной ткани)
* Динамический прогрессирующий комплекс
изменений,
в основном, во внутреннем слое артерий
эластического и мышечно-эластического типов.
* Заключается в избыточном накоплении в этом
слое липопротеинов и других компонентов крови, а
также в реактивном образовании фиброзной ткани.
* Параллельно развиваются изменения и в
среднем слое сосудистой стенки.
66.
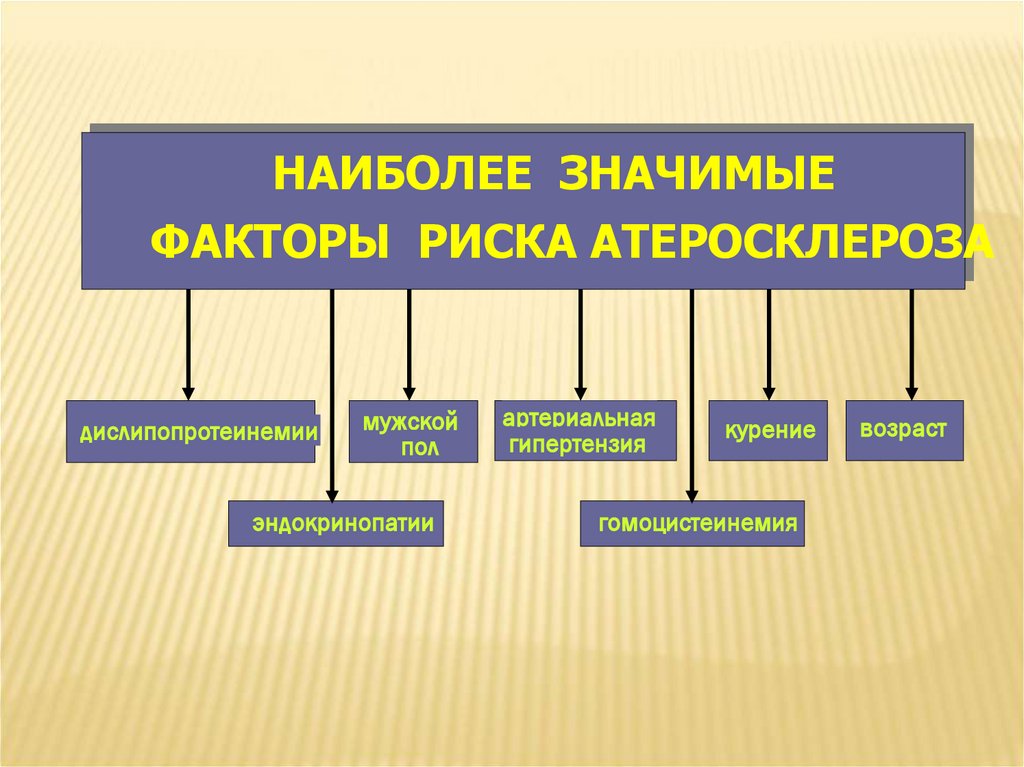
НАИБОЛЕЕ ЗНАЧИМЫЕФАКТОРЫ РИСКА АТЕРОСКЛЕРОЗА
дислипопротеинемии
мужской
пол
эндокринопатии
артериальная
гипертензия
курение
гомоцистеинемия
возраст
67.
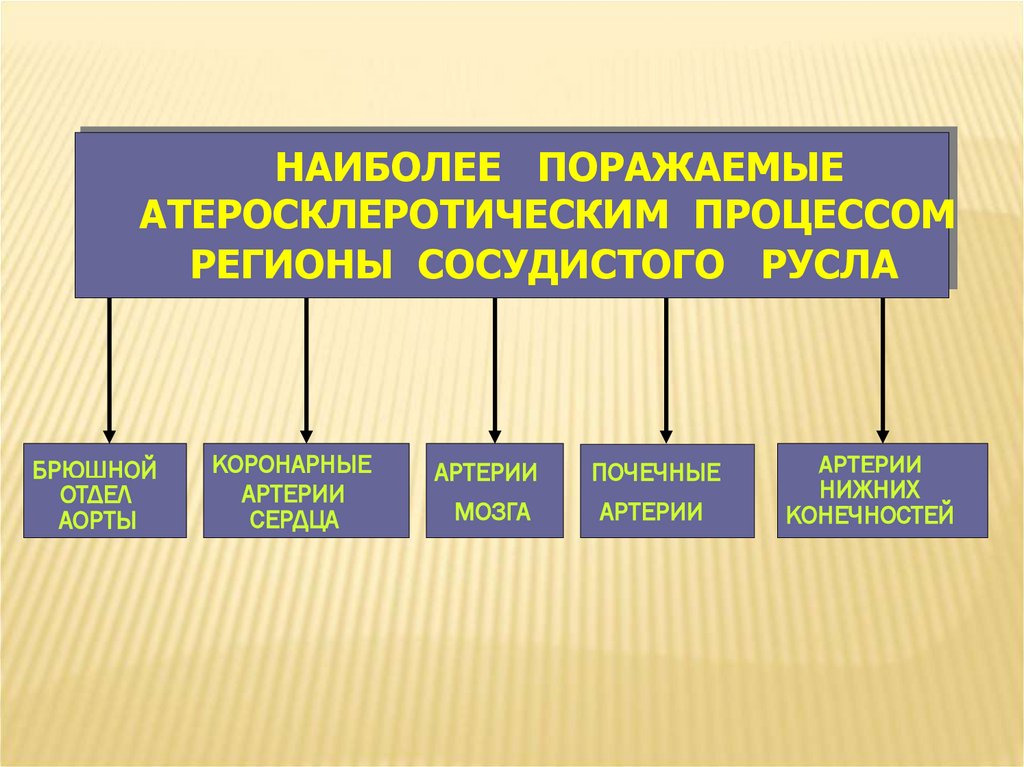
НАИБОЛЕЕ ПОРАЖАЕМЫЕАТЕРОСКЛЕРОТИЧЕСКИМ ПРОЦЕССОМ
РЕГИОНЫ СОСУДИСТОГО РУСЛА
БРЮШНОЙ
ОТДЕЛ
АОРТЫ
КОРОНАРНЫЕ
АРТЕРИИ
СЕРДЦА
АРТЕРИИ
ПОЧЕЧНЫЕ
МОЗГА
АРТЕРИИ
АРТЕРИИ
НИЖНИХ
КОНЕЧНОСТЕЙ




























 medicine
medicine