Similar presentations:
Простой контактный дерматит
1. Простой контактный дерматит.
Простой контактныйдерматит.
Выполнила: Мкртчян Эля Артуровна
врач ординатор-дерматовенеролог 1 года
института клинической медицины
2. Простой контактный дерматит
Простой раздражительный контактный дерматит – острое илихроническое воспалительное заболевание кожи, обусловленное
раздражающим действием факторов окружающей среды
непосредственно на кожу.
3. Эпидемиология
Оценивается, что на долю простогораздражительного контактного дерматита приходится
80% всех случаев контактного дерматита . Контактный
дерматит несколько чаще регистрируется у женщин,
вследствие их более частого контакта с широким
кругом раздражающих факторов (косметические и
моющие средства, ювелирные украшения и др.)
4. Этиология
ОБЛИГАТНЫЕ РАЗДРАЖИТЕЛИ-ВЫЗЫВАЮТВОСПАЛЕНИЕ КОЖИ У БОЛЬШИНСТВА ЛИЦ
Химические-неорганические и органические
кислоты, соли тяжелых металлов,
органические растворители, детрегенты,
продукты переработки нефти,
смазочноохлаждающие жидкости.
Физические -трение, давление, высокая или
низкая температура, влажность , УФ-лучи
Биологические - воздействия некоторых
растений (борщевик, молочай, лютик едкий и
тд)
Этиология
5.
Механические факторы – такие как трение и давление, могут вызывать потертость.Локализация потертости четко соответствует местам трения обуви, рабочих инструментов (профессиональные
омозолелости на кистях рук у гитаристов, арфисток, плотников, токарей, гребцов, гимнастов и др.), ремней от
рюкзаков, поясов и пр.
Длительное слабое трение и давление на кожу приводит к хроническому простому дерматиту. Примером
может служить гиперкератоз на пальцах от давления карандаша или ручки, гиперпигментация, лихенификация и
шелушение кожи в зоне края нижней челюсти и шеи слева у скрипачей (хроническое давление музыкального
инструмента).
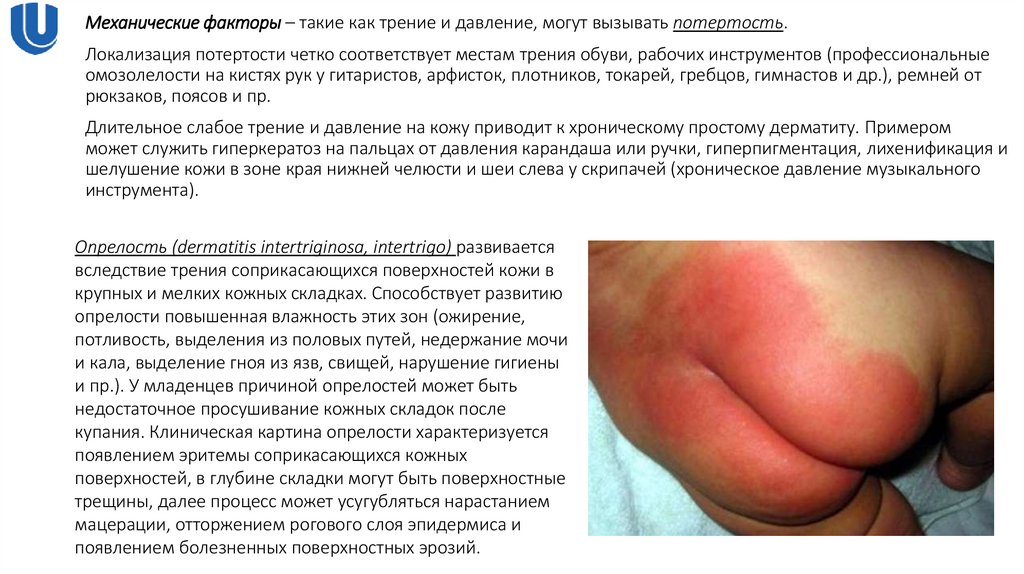
Опрелость (dermatitis intertriginosa, intertrigo) развивается
вследствие трения соприкасающихся поверхностей кожи в
крупных и мелких кожных складках. Способствует развитию
опрелости повышенная влажность этих зон (ожирение,
потливость, выделения из половых путей, недержание мочи
и кала, выделение гноя из язв, свищей, нарушение гигиены
и пр.). У младенцев причиной опрелостей может быть
недостаточное просушивание кожных складок после
купания. Клиническая картина опрелости характеризуется
появлением эритемы соприкасающихся кожных
поверхностей, в глубине складки могут быть поверхностные
трещины, далее процесс может усугубляться нарастанием
мацерации, отторжением рогового слоя эпидермиса и
появлением болезненных поверхностных эрозий.
6.
Поражение кожи высокими температурами при контакте с твердыми,жидкими и газообразными веществами называют ожогами, низкими
температурами – отморожениями и озноблениями. Ожоги и
отморожения I и II степени могут лечить дерматологи и хирурги.
Больных с поражениями III и IV степени должны лечить хирурги в
специализированных ожоговых центрах.
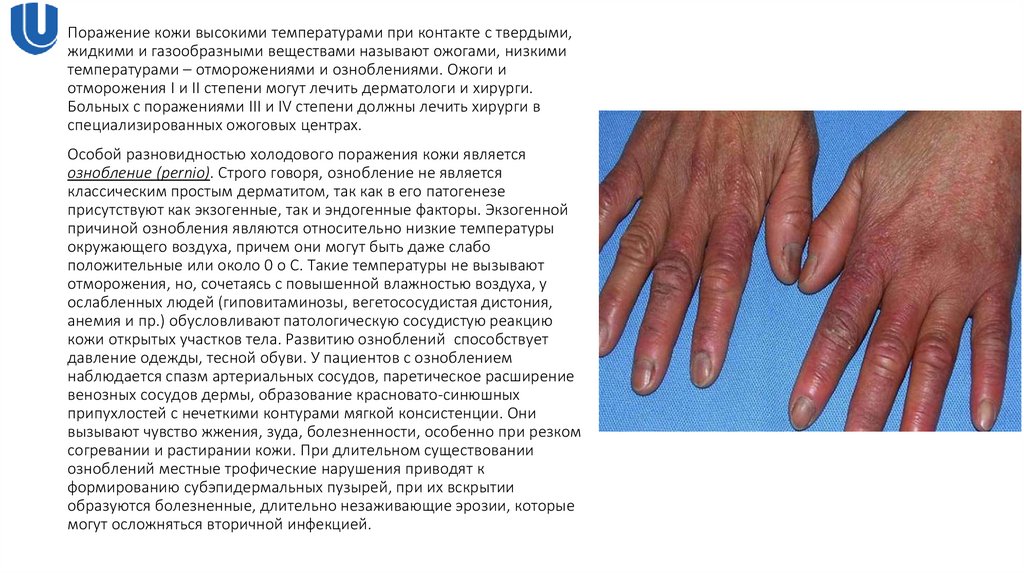
Особой разновидностью холодового поражения кожи является
ознобление (pernio). Строго говоря, ознобление не является
классическим простым дерматитом, так как в его патогенезе
присутствуют как экзогенные, так и эндогенные факторы. Экзогенной
причиной ознобления являются относительно низкие температуры
окружающего воздуха, причем они могут быть даже слабо
положительные или около 0 o С. Такие температуры не вызывают
отморожения, но, сочетаясь с повышенной влажностью воздуха, у
ослабленных людей (гиповитаминозы, вегетососудистая дистония,
анемия и пр.) обусловливают патологическую сосудистую реакцию
кожи открытых участков тела. Развитию озноблений способствует
давление одежды, тесной обуви. У пациентов с озноблением
наблюдается спазм артериальных сосудов, паретическое расширение
венозных сосудов дермы, образование красновато-синюшных
припухлостей с нечеткими контурами мягкой консистенции. Они
вызывают чувство жжения, зуда, болезненности, особенно при резком
согревании и растирании кожи. При длительном существовании
озноблений местные трофические нарушения приводят к
формированию субэпидермальных пузырей, при их вскрытии
образуются болезненные, длительно незаживающие эрозии, которые
могут осложняться вторичной инфекцией.
7.
Поражение кожи высокими температурами при контакте с твердыми,жидкими и газообразными веществами называют ожогами, низкими
температурами – отморожениями и озноблениями. Ожоги и
отморожения I и II степени могут лечить дерматологи и хирурги.
Больных с поражениями III и IV степени должны лечить хирурги в
специализированных ожоговых центрах.
Особой разновидностью холодового поражения кожи является
ознобление (pernio). Строго говоря, ознобление не является
классическим простым дерматитом, так как в его патогенезе
присутствуют как экзогенные, так и эндогенные факторы. Экзогенной
причиной ознобления являются относительно низкие температуры
окружающего воздуха, причем они могут быть даже слабо
положительные или около 0 o С. Такие температуры не вызывают
отморожения, но, сочетаясь с повышенной влажностью воздуха, у
ослабленных людей (гиповитаминозы, вегетососудистая дистония,
анемия и пр.) обусловливают патологическую сосудистую реакцию
кожи открытых участков тела. Развитию озноблений способствует
давление одежды, тесной обуви. У пациентов с озноблением
наблюдается спазм артериальных сосудов, паретическое расширение
венозных сосудов дермы, образование красновато-синюшных
припухлостей с нечеткими контурами мягкой консистенции. Они
вызывают чувство жжения, зуда, болезненности, особенно при резком
согревании и растирании кожи. При длительном существовании
озноблений местные трофические нарушения приводят к
формированию субэпидермальных пузырей, при их вскрытии
образуются болезненные, длительно незаживающие эрозии, которые
могут осложняться вторичной инфекцией.
8. Патогенез
Считается, что повышена предрасположенность к развитию простого раздражительного контактногодерматита у пожилых людей в связи с тем, что у них замедляется восстановление защитного кожного
барьера . Заболевание чаще наблюдается у женщин, чем у мужчин, что связывается с более частым
контактом женщин с бытовыми раздражителями . Более чувствительными к воздействию
раздражителей считаются лицо, тыл кистей и межпальцевые складки, так как кожа в этих местах
тоньше
Прямое повреждение эпидермиса:
Из поврежденных клеток высвобождаются медиаторы
воспаления и факторы хемотаксиса, вызывающие
расширение сосудов (эритема), выход жидкости в
дерму и эпидермис (отек и везикула) и клеточную
инфильтрацию.
Патогенез
•Скопление клеток Лангерганса
•В пораженном участке сначала выявляется
лимфоцитарная, затем – нейтрофильная
инфильтрация.
•Внеклеточный и внутриклеточный отек эпидермиса
(спонгиоз)
Существуют профессии, в которых контакт с раздражителями происходит в ходе профессиональной
деятельности работников. У них имеется риск развития простого раздражительного контактного
дерматита от контакта с водой, моющими средствами, органическими соединениями и другими
химическими веществами. Высоким риском развития простого раздражительного контактного
дерматита характеризуются: медицинские работники (медицинские сестры, стоматологи, хирурги),
парикмахеры, работники, занятые в пищевой промышленности, строительстве, металлообработке
9. Классификация
По этиологии:
Простой раздражительный контактный
дерматит возникает при неспецифическом
воздействии раздражающих химических веществ
или других факторов (трение, термический ожог,
травма) и не связан с развитием специфической
сенсибилизации к вызывающим его агентам;
Аллергический контактный дерматит является
результатом сенсибилизации к специфическому
аллергену или нескольким аллергенам,
приводящей к возникновению (или обострению –
рецидиву) воспалительной реакции кожи и
обусловлен IV типом иммунологических реакций –
гиперчувствительностью замедленного типа.
По течению:
Острый контактный (ирритантный) дерматит:
развивается, как правило, после однократного контакта
с веществами, обладающими выраженными
раздражающими свойствами.
Хронический (кумулятивный) контактный дерматит:
развивается после повторных контактов (в течение
несколько месяцев и даже лет) с веществами,
обладающими слабыми раздражающими свойствами, в
том числе растворами (моющие средства, органические
растворители, мыльные растворы, слабые кислоты и
щелочи) или «сухими» раздражителями (низкая
влажность воздуха, порошки и пыль). При
продолжающемся воздействии аллергенов (например,
профессиональном – в условиях рабочего места),
хроническое течение может приобрести аллергический
контактный дерматит
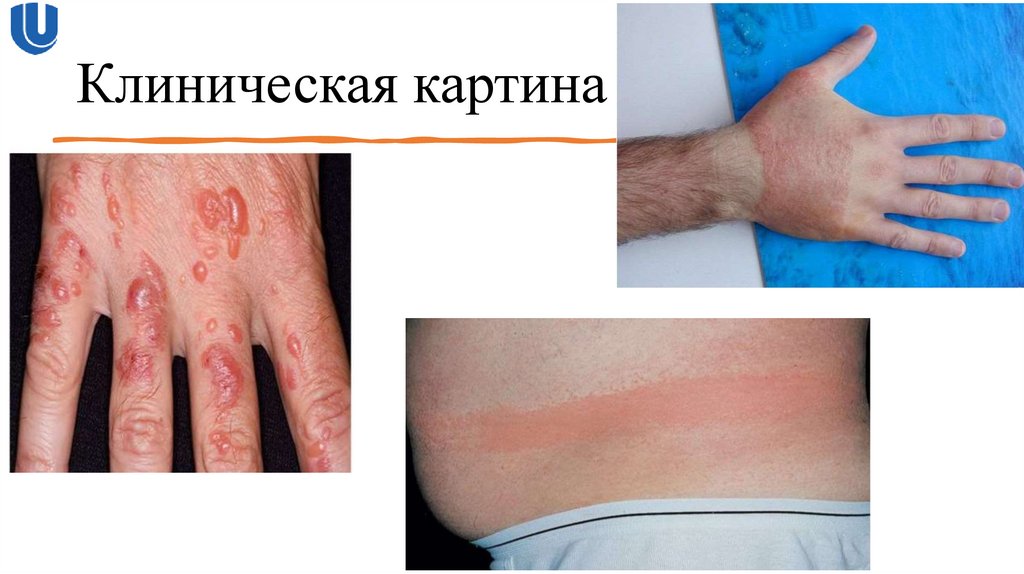
10. Клиническая картина
Для простого раздражительного контактного дерматита характерно появление высыпаний сразу после попадания
раздражителя на кожу
Выраженность клинических проявлений простого раздражительного контактного дерматита зависит от количества и
концентрации воздействующего на кожу раздражителя.
Локализация высыпаний при простом раздражительном контактном дерматите ограничивается местом попадания
(воздействия) на кожу раздражителя.
Клинические проявления острого простого раздражительного представлены эритемой, отечностью, папулами,
везикулёзными, высыпаниями. Возникают эрозии, мокнутие, экскориации. При кратковременном сильном воздействии
раздражителя возникает эритема, на фоне которой формируются пузыри или даже некроз кожи
В случае длительного повторяющегося воздействия раздражителей или аллергенов заболевание приобретает хроническое
течение и характеризуется сухостью кожи, очагами неяркой эритемы, развивается инфильтрация, появляются шелушение,
трещины, имеются экскориации. У пациентов с хроническим течением заболевания и длительно существующими
поражением кожи после устранения действия этиологического фактора патологический процесс может продолжаться
длительное время (месяцы, годы).
Субъективными проявлениями заболевания являются жжение и болезненность кожи в области поражения
11. Клиническая картина
12. Диагностика
1.Жалобы зуд, жжение и болезненность кожи в области поражения2. Анамнез
Устанавливается временная связь возникновения клинических проявлений с воздействием провоцирующего фактора
Определяется время, прошедшее после воздействия провоцирующего фактора до возникновения симптомов
Определяется характер работы, наличие профессиональных вредностей: пациенты могут указывать на длительный и
постоянный контакт с лаками, красками, детергентами, лекарственными препаратами, изделиями из резины, клеем и т.д.
Выясняется переносимость лекарственных средств: пациенты могут указывать на наличие в анамнезе непереносимости
различных лекарственных средств: антибиотиков, местных анестетиков, сульфаниламидов и др.
Выясняется, не отягощен ли аллергологический анамнез, наличие острых или хронических заболеваний кожи в анамнезе.
3.Физикальное обследование
Наиболее часто затрагивается кожа лица, рук, шеи, подмышечных впадин, волосистой части головы, несколько реже – нижних
конечностей, аногенитальной области и ушных раковин. Локализация высыпаний при простом раздражительном контактном
дерматите ограничивается местом попадания (воздействия) на кожу раздражителя. Клинические элементы представлены
эритемой, отечностью, папулами, везикулёзными, высыпаниями. Возникают эрозии, мокнутие, экскориации. При
кратковременном сильном воздействии раздражителя возникает эритема, на фоне которой формируются пузыри или даже
некроз кожи. В случае длительного повторяющегося воздействия раздражителей или аллергенов заболевание приобретает
хроническое течение и характеризуется сухостью кожи, очагами неяркой эритемы, развивается инфильтрация, появляются
шелушение, трещины, имеются экскориации.
4. Лабораторные , инструмениальные диагностические исследования Не применяются.
13. Лечение
1.Жалобы зуд, жжение и болезненность кожи в области поражения2. Анамнез
Устанавливается временная связь возникновения клинических проявлений с воздействием провоцирующего фактора
Определяется время, прошедшее после воздействия провоцирующего фактора до возникновения симптомов
Определяется характер работы, наличие профессиональных вредностей: пациенты могут указывать на длительный и
постоянный контакт с лаками, красками, детергентами, лекарственными препаратами, изделиями из резины, клеем и т.д.
Выясняется переносимость лекарственных средств: пациенты могут указывать на наличие в анамнезе непереносимости
различных лекарственных средств: антибиотиков, местных анестетиков, сульфаниламидов и др.
Выясняется, не отягощен ли аллергологический анамнез, наличие острых или хронических заболеваний кожи в анамнезе.
3.Физикальное обследование
Наиболее часто затрагивается кожа лица, рук, шеи, подмышечных впадин, волосистой части головы, несколько реже – нижних
конечностей, аногенитальной области и ушных раковин. Локализация высыпаний при простом раздражительном контактном
дерматите ограничивается местом попадания (воздействия) на кожу раздражителя. Клинические элементы представлены
эритемой, отечностью, папулами, везикулёзными, высыпаниями. Возникают эрозии, мокнутие, экскориации. При
кратковременном сильном воздействии раздражителя возникает эритема, на фоне которой формируются пузыри или даже
некроз кожи. В случае длительного повторяющегося воздействия раздражителей или аллергенов заболевание приобретает
хроническое течение и характеризуется сухостью кожи, очагами неяркой эритемы, развивается инфильтрация, появляются
шелушение, трещины, имеются экскориации.
4. Лабораторные , инструмениальные диагностические исследования Не применяются.
14. Поверхностный реактивный слой
Базальная мембрана• Дермо-эпидермальный контакт обеспечивается полудесмосомами,
которые соединяют базальные клетки с базальной пластинкой,
которая, в свою очередь, крепится к дерме с помощью филаментов и
микрофибрилл.
• Эти структурные отношения сопряжены со сложными молекулярными
взаимодействиями, которые служат поддержанию целостности
эпидермиса, базальной мембраны и поверхностного слоя дермы,
предотвращая потенциально угрожающее жизни отслаивание
эпидермиса.
• Базальная мембрана (БМ) не является сплошной структурой, поскольку
лейкоциты, клетки Лангерганса или другие мигрирующие клетки
проходят через нее, не вызывая необратимых нарушений.
• Базальная мембрана способна восстанавливаться после разрушения
патологическим процессом, что является важным этапом в заживлении
ран и в других репаративных процессах.
• С функциональной точки зрения базальная пластинка является частью
образования, которое при световой микроскопии выглядит как ШИКположительная «базальная мембрана» и по сути, представляет собой
всю зону перехода. Она состоит из блестящей пластинки, окруженной
микрофиламентами, и нижележащих опорных фибрилл, небольших
коллагеновых волокон и внеклеточного матрикса.
15. Поверхностный реактивный слой
Нарушение дермо-эпидермального сцепления.• Разрушение базальной мембраны или ее компонентов обычно проявляется в виде нарушения дермоэпидермального сцепления,
что ведет к формированию пузырей.
• Классификация пузырей по анатомическому расположению в зоне дермо-эпидермального перехода (с клиническими примерами):
I. Соединительные (на блестящей пластинке):
- Узловой буллезный эпидермолиз
- Буллезный пемфигоид
II. Дермолитические (ниже базальной пластинки):
- Дистрофический буллезный эпидермолиз
- Приобретенный буллезный эпидермолиз
- Поздняя порфирия кожи
- Герпетиформный дерматит
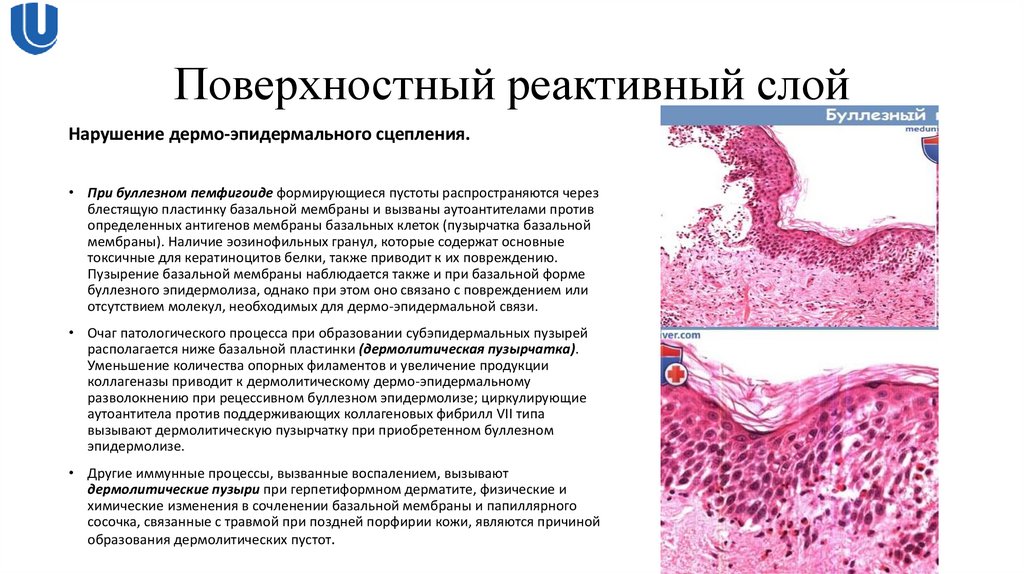
16. Поверхностный реактивный слой
Нарушение дермо-эпидермального сцепления.• При буллезном пемфигоиде формирующиеся пустоты распространяются через
блестящую пластинку базальной мембраны и вызваны аутоантителами против
определенных антигенов мембраны базальных клеток (пузырчатка базальной
мембраны). Наличие эозинофильных гранул, которые содержат основные
токсичные для кератиноцитов белки, также приводит к их повреждению.
Пузырение базальной мембраны наблюдается также и при базальной форме
буллезного эпидермолиза, однако при этом оно связано с повреждением или
отсутствием молекул, необходимых для дермо-эпидермальной связи.
• Очаг патологического процесса при образовании субэпидермальных пузырей
располагается ниже базальной пластинки (дермолитическая пузырчатка).
Уменьшение количества опорных филаментов и увеличение продукции
коллагеназы приводит к дермолитическому дермо-эпидермальному
разволокнению при рецессивном буллезном эпидермолизе; циркулирующие
аутоантитела против поддерживающих коллагеновых фибрилл VII типа
вызывают дермолитическую пузырчатку при приобретенном буллезном
эпидермолизе.
• Другие иммунные процессы, вызванные воспалением, вызывают
дермолитические пузыри при герпетиформном дерматите, физические и
химические изменения в сочленении базальной мембраны и папиллярного
сосочка, связанные с травмой при поздней порфирии кожи, являются причиной
образования дермолитических пустот.
17. Дермально-реактивная группа
Сетчатый слой дермы• Дерма представляет собой хорошо развитую фиброэластическую ткань с
сетью коллагеновых и эластических волокон, окруженных внеклеточным
матриксом с высокой водосвязывающей способностью.
Дерма содержит поверхностную и глубокую сосудистую сети. В
наружной части дермы поверхностное сплетение питает отдельные
сосудистые зоны, включающие несколько кожных сосочков.
• Поверхностное и глубокое сплетения связаны настолько тесно, что вся
кожно-сосудистая система является единой трехмерной структурой.
• С другой стороны, между поверхностной и глубокой кожно-сосудистой
сетью имеются принципиальные функциональные различия, которые
объясняют разновидности хоуминга воспалительных клеток в этих зонах.
• Для поверхностной капиллярной системы выделяют две модели
реакции:
(1) острые воспалительные процессы, при которых эпидермис и
пограничная дермо-эпидермальная зона часто поражаются совместно с
сосудистой системой дермы, и
(2) хроническое воспаление, при котором патологический процесс
ограничивается только периваскулярной зоной.
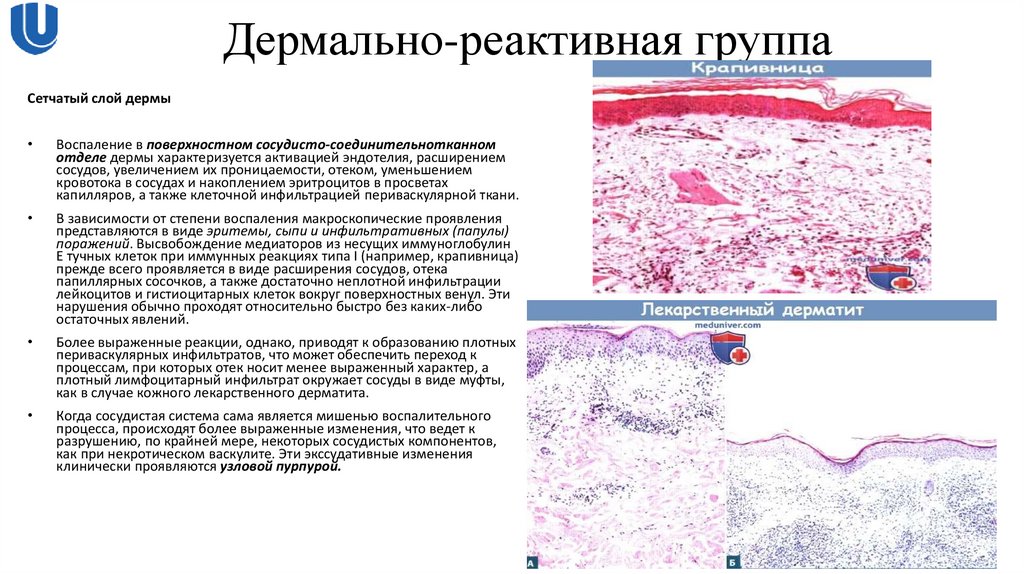
18. Дермально-реактивная группа
Сетчатый слой дермыВоспаление в поверхностном сосудисто-соединительнотканном
отделе дермы характеризуется активацией эндотелия, расширением
сосудов, увеличением их проницаемости, отеком, уменьшением
кровотока в сосудах и накоплением эритроцитов в просветах
капилляров, а также клеточной инфильтрацией периваскулярной ткани.
В зависимости от степени воспаления макроскопические проявления
представляются в виде эритемы, сыпи и инфильтративных (папулы)
поражений. Высвобождение медиаторов из несущих иммуноглобулин
Е тучных клеток при иммунных реакциях типа I (например, крапивница)
прежде всего проявляется в виде расширения сосудов, отека
папиллярных сосочков, а также достаточно неплотной инфильтрации
лейкоцитов и гистиоцитарных клеток вокруг поверхностных венул. Эти
нарушения обычно проходят относительно быстро без каких-либо
остаточных явлений.
Более выраженные реакции, однако, приводят к образованию плотных
периваскулярных инфильтратов, что может обеспечить переход к
процессам, при которых отек носит менее выраженный характер, а
плотный лимфоцитарный инфильтрат окружает сосуды в виде муфты,
как в случае кожного лекарственного дерматита.
Когда сосудистая система сама является мишенью воспалительного
процесса, происходят более выраженные изменения, что ведет к
разрушению, по крайней мере, некоторых сосудистых компонентов,
как при некротическом васкулите. Эти экссудативные изменения
клинически проявляются узловой пурпурой.
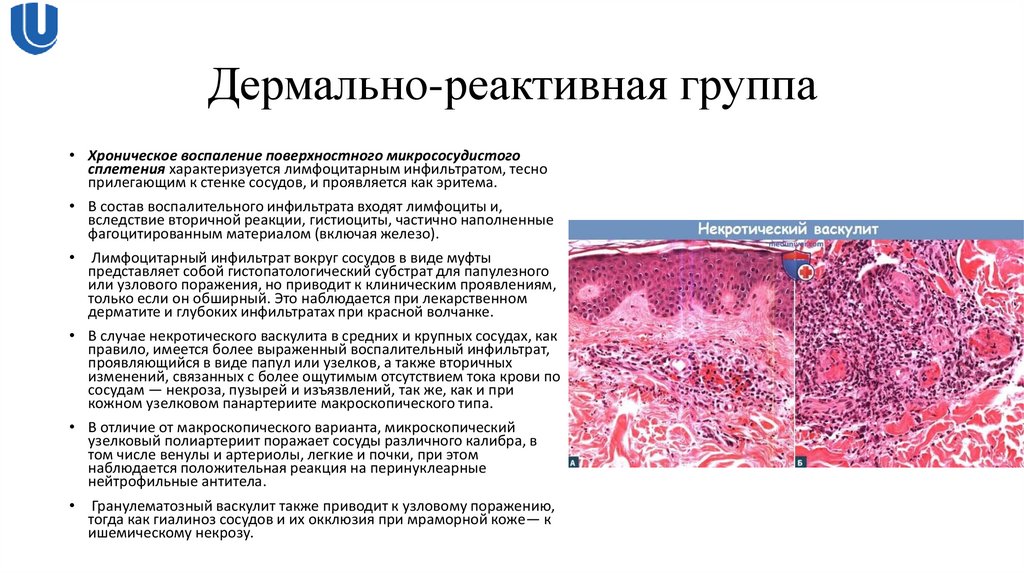
19. Дермально-реактивная группа
• Хроническое воспаление поверхностного микрососудистогосплетения характеризуется лимфоцитарным инфильтратом, тесно
прилегающим к стенке сосудов, и проявляется как эритема.
• В состав воспалительного инфильтрата входят лимфоциты и,
вследствие вторичной реакции, гистиоциты, частично наполненные
фагоцитированным материалом (включая железо).
Лимфоцитарный инфильтрат вокруг сосудов в виде муфты
представляет собой гистопатологический субстрат для папулезного
или узлового поражения, но приводит к клиническим проявлениям,
только если он обширный. Это наблюдается при лекарственном
дерматите и глубоких инфильтратах при красной волчанке.
• В случае некротического васкулита в средних и крупных сосудах, как
правило, имеется более выраженный воспалительный инфильтрат,
проявляющийся в виде папул или узелков, а также вторичных
изменений, связанных с более ощутимым отсутствием тока крови по
сосудам — некроза, пузырей и изъязвлений, так же, как и при
кожном узелковом панартериите макроскопического типа.
• В отличие от макроскопического варианта, микроскопический
узелковый полиартериит поражает сосуды различного калибра, в
том числе венулы и артериолы, легкие и почки, при этом
наблюдается положительная реакция на перинуклеарные
нейтрофильные антитела.
Гранулематозный васкулит также приводит к узловому поражению,
тогда как гиалиноз сосудов и их окклюзия при мраморной коже— к
ишемическому некрозу.
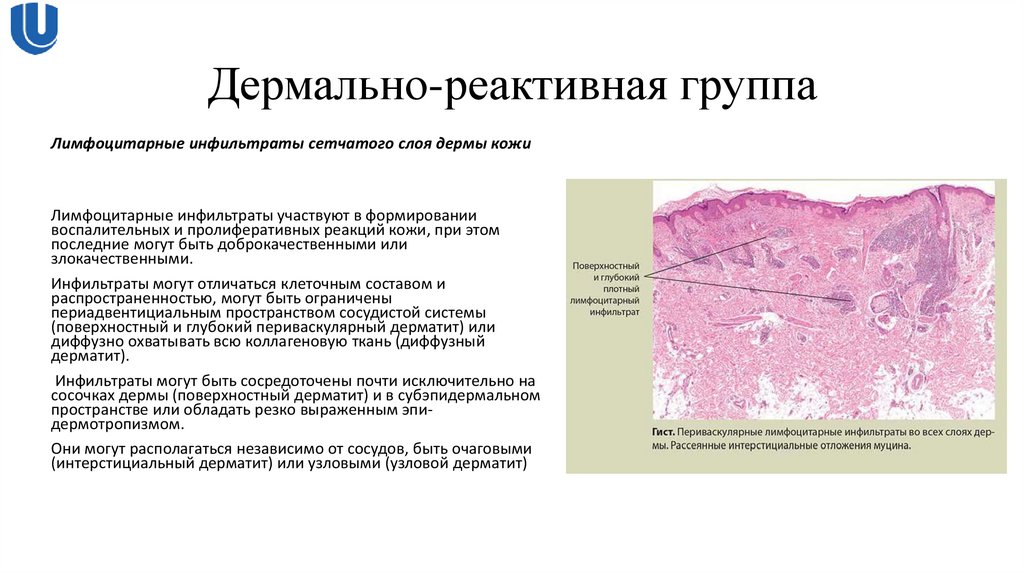
20. Дермально-реактивная группа
Лимфоцитарные инфильтраты сетчатого слоя дермы кожиЛимфоцитарные инфильтраты участвуют в формировании
воспалительных и пролиферативных реакций кожи, при этом
последние могут быть доброкачественными или
злокачественными.
Инфильтраты могут отличаться клеточным составом и
распространенностью, могут быть ограничены
периадвентициальным пространством сосудистой системы
(поверхностный и глубокий периваскулярный дерматит) или
диффузно охватывать всю коллагеновую ткань (диффузный
дерматит).
Инфильтраты могут быть сосредоточены почти исключительно на
сосочках дермы (поверхностный дерматит) и в субэпидермальном
пространстве или обладать резко выраженным эпидермотропизмом.
Они могут располагаться независимо от сосудов, быть очаговыми
(интерстициальный дерматит) или узловыми (узловой дерматит)
21. Дермально-реактивная группа
Лимфоцитарные инфильтраты сетчатого слоя дермы кожиСреди многих возможных реакций, сопровождающихся лимфоцитарной инфильтрацией, можно выделить несколько типичных.
Поверхностные периваскулярные инфильтраты, часто сочетающиеся с вторичными реакциями эпидермиса. Лимфоидные клетки
окружают сосуды в виде муфт, но нередко диффузно инфильтрируют эпидермис, что может вызвать очаговый паракератоз в этих зонах.
Клинические проявления этих изменений часто характеризуются как пальпируемые фигурные эритемы, например кольцевидная эритема,
однако полиморфная световая сыпь, лекарственная сыпь, а также укусы некоторых насекомых могут давать аналогичную
гистопатологическую картину.
Лимфоцитарное скопление клеток вокруг венул без участия папиллярных сосочков и эпидермиса может наблюдаться как при фигурной
эритеме, так и при лекарственном дерматите. Инфильтрация при хроническом лимфатическом лейкозе создает аналогичную картину
распределения, но она, как правило, более выражена.
Периваскулярные лимфоцитарные инфильтраты с мукозной инфильтрацией соединительной ткани могут наблюдаться при
лимфоцитарной инфильтрации Исснера-Канофа, ретикулярном эритематозном муцинозе, красной волчанке и дерматомиозите.
Узловой лимфоцитарный инфильтрат, который распространяется на всю дерму, представляет собой очаговое скопление гистиоцитарных
клеток, схожее с лимфоидными фолликулами, характерными для лимфоцитомы кожи. Типичными признаками являются наличие
фагоцитированных полихромных тел в гистиоцитарных клетках, митозы в центре лимфоидных фолликулов, примесь эозинофилов, а также
разрежение папиллярных сосочков, приводящее к появлению зоны разряжения между инфильтратом и эпидермисом.
Нефолликулярные лимфоцитарные инфильтраты, распространяющиеся в поверхностный реактивный слой, могут возникать при
доброкачественной лимфоидной гиперплазии, но в этих случаях дифференцировать ее от злокачественной лимфомы очень трудно.
Полиморфные инфильтраты, состоящие из гистиоцитов, плазменных клеток и иногда эозинофилов, обычно доброкачественные, тогда как
злокачественные неходжкинские лимфомы имеют более мономорфную картину.
Узловые скопления лимфоцитов с небольшим количеством плазматических клеток и эозинофилов сопровождаются сосудистой
гиперплазией, что характерно для ангиолимфоидной гиперплазии, при которой стенки кровеносных сосудов утолщены и эндотелиальные
клетки кажутся пролиферирующими, отекшими и расширенными. - Атипичный лимфоцитарный инфильтрат, затрагивающий поверхностный и
глубокий слои дермы, характеризуется выраженным плеоморфизмом клеточного инфильтрата и свойственен для лимфоматоидного папулеза
— одного из нескольких CD30+ лимфопролиферативных расстройств. При этом состоянии идентификация доброкачественного или
злокачественного процесса с использованием только гистопатологических данных невозможна.
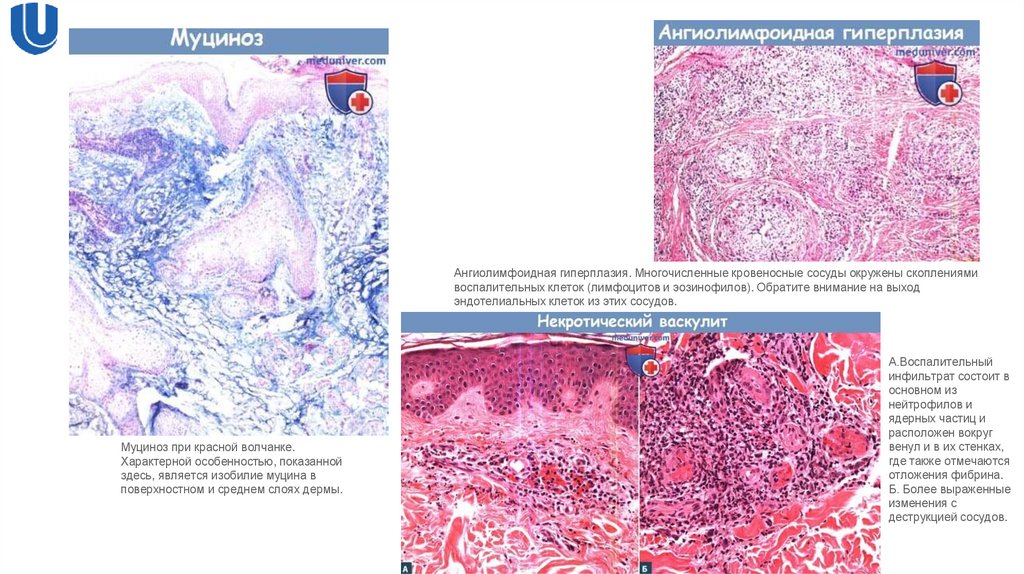
22.
Ангиолимфоидная гиперплазия. Многочисленные кровеносные сосуды окружены скоплениямивоспалительных клеток (лимфоцитов и эозинофилов). Обратите внимание на выход
эндотелиальных клеток из этих сосудов.
Муциноз при красной волчанке.
Характерной особенностью, показанной
здесь, является изобилие муцина в
поверхностном и среднем слоях дермы.
А.Воспалительный
инфильтрат состоит в
основном из
нейтрофилов и
ядерных частиц и
расположен вокруг
венул и в их стенках,
где также отмечаются
отложения фибрина.
Б. Более выраженные
изменения с
деструкцией сосудов.
23. Дермально-реактивная группа
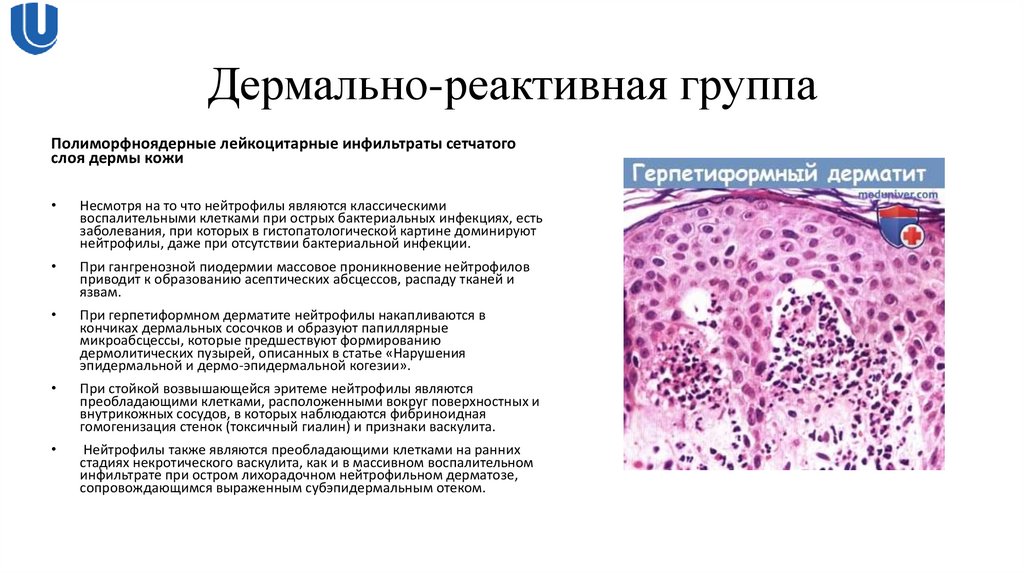
Полиморфноядерные лейкоцитарные инфильтраты сетчатогослоя дермы кожи
Несмотря на то что нейтрофилы являются классическими
воспалительными клетками при острых бактериальных инфекциях, есть
заболевания, при которых в гистопатологической картине доминируют
нейтрофилы, даже при отсутствии бактериальной инфекции.
При гангренозной пиодермии массовое проникновение нейтрофилов
приводит к образованию асептических абсцессов, распаду тканей и
язвам.
При герпетиформном дерматите нейтрофилы накапливаются в
кончиках дермальных сосочков и образуют папиллярные
микроабсцессы, которые предшествуют формированию
дермолитических пузырей, описанных в статье «Нарушения
эпидермальной и дермо-эпидермальной когезии».
При стойкой возвышающейся эритеме нейтрофилы являются
преобладающими клетками, расположенными вокруг поверхностных и
внутрикожных сосудов, в которых наблюдаются фибриноидная
гомогенизация стенок (токсичный гиалин) и признаки васкулита.
Нейтрофилы также являются преобладающими клетками на ранних
стадиях некротического васкулита, как и в массивном воспалительном
инфильтрате при остром лихорадочном нейтрофильном дерматозе,
сопровождающимся выраженным субэпидермальным отеком.
24. Дермально-реактивная группа
Патология волокнистой дермы и внеклеточного матриксаОтличительными чертами склеродермии являеются гомогенизация и плотная укладка коллагеновых пучков, сужение межпучковых
пространств в сетчатом слое дермы, а также исчезновение границ между этим слоем дермы и папиллярными сосочками.
Маленькие сосочки и субпапиллярные кровеносные сосуды сужаются, и на ранних стадиях появляются периваскулярный
лимфоцитарный инфильтрат и отек.
Значительное утолщение дермы происходит не только из-за увеличения ее волокнистых компонентов, но и за счет фиброза
поверхностных слоев подкожной жировой клетчатки, который следует за лимфогистиоцитарной инфильтрацией.
25. Гиподермальная реактивная группа
Подкожная жировая клетчаткаВоспаление ПЖК является либо отражением воспалительной реакции в собственно жировой ткани,возникшей в жировых
дольках\перегородке, и затрагивает маленькие венулы и капилляры, либо происходит из крупных мышечных сосудов.
Патологические изменения малых сосудов проявляются на местном уровне с участием соседних жировых долек, в то время как
разрушение или окклюзия крупных сосудов влияет на весь сегмент ткани.
Разрушение жира ведет к высвобождению жирных кислот , которые сами по себе являются сильными воспалительными
стимуляторами, привлекающими нейтрофилы и клетки-мусорщики-гистиоциты и макрофаги, фагоцитирование жира обычно
приводит к формированию липогранулемы.
Септальные процессы сопровождаются отеком, инфильтрацией и гистиоцитарной реакцией-классическое проявление узловой
эритемы.
Вторичное воспаление перегородки может привести к расширению междольковых перегородок, фиброзу, накоплению гистиоцитов
и гигантских клеток и вызвать сосудистую пролиферацию.
При узловом васкулите воспаление крупных сосудов в области перегородки сопровождается некрозом жировой клетчатки
Лобулярный панникулит развивается в основном из-за некроза жировых долек.
26. Морфологческие элементы кожных сыпей.
Первичныевысыпные элементы, которые возникли на ранее
неизмененной коже
Вторичные
возникли в результате эволюции первичных
Пятно
волдырь
Узелок
бугорок
узел
пузырек
пузырь
гнойничок
вторичное пятно
эрозия
язва
рубец
Чешуйка
корка
Трещина
экскориация
струп
27. Морфологческие элементы кожных сыпей.
Поражения кожиВозвышающиеся
С углублением
Плоские
Возникающие
при изменении
поверхности
образования
С жидким
содержимым
Сосудистые
Папула(узелок)
Бляшка
Узел
Киста
Волдырь
Рубец
Угри
Кожный рог
Кальциноз
Эрозия
Язва
Атрофия
Пойкилодермия
Свищ
Стрии
Ход
Склероз
Макула
Пятно
Эритема
Эритодермия
Чешуйка
Корка
Экскориация(сса
дина)
Трещина
Лихенизация
Кератодермия
Струп
Пузырек
Пузырь(булла)
Гнойничок(пустул
а)
Фурункул
Абсцесс
Пурпура
Телеангиэктазия
Инфаркт
28. Морфологческие элементы кожных сыпей.
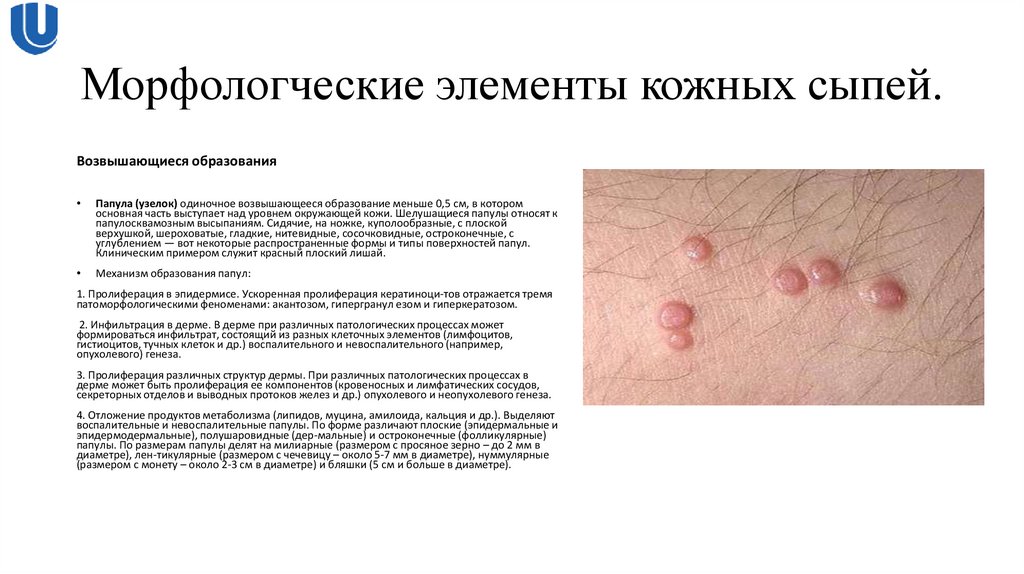
Возвышающиеся образованияПапула (узелок) одиночное возвышающееся образование меньше 0,5 см, в котором
основная часть выступает над уровнем окружающей кожи. Шелушащиеся папулы относят к
папулосквамозным высыпаниям. Сидячие, на ножке, куполообразные, с плоской
верхушкой, шероховатые, гладкие, нитевидные, сосочковидные, остроконечные, с
углублением — вот некоторые распространенные формы и типы поверхностей папул.
Клиническим примером служит красный плоский лишай.
Механизм образования папул:
1. Пролиферация в эпидермисе. Ускоренная пролиферация кератиноци-тов отражается тремя
патоморфологическими феноменами: акантозом, гипергранул езом и гиперкератозом.
2. Инфильтрация в дерме. В дерме при различных патологических процессах может
формироваться инфильтрат, состоящий из разных клеточных элементов (лимфоцитов,
гистиоцитов, тучных клеток и др.) воспалительного и невоспалительного (например,
опухолевого) генеза.
3. Пролиферация различных структур дермы. При различных патологических процессах в
дерме может быть пролиферация ее компонентов (кровеносных и лимфатических сосудов,
секреторных отделов и выводных протоков желез и др.) опухолевого и неопухолевого генеза.
4. Отложение продуктов метаболизма (липидов, муцина, амилоида, кальция и др.). Выделяют
воспалительные и невоспалительные папулы. По форме различают плоские (эпидермальные и
эпидермодермальные), полушаровидные (дер-мальные) и остроконечные (фолликулярные)
папулы. По размерам папулы делят на милиарные (размером с просяное зерно – до 2 мм в
диаметре), лен-тикулярные (размером с чечевицу – около 5-7 мм в диаметре), нуммулярные
(размером с монету – около 2-3 см в диаметре) и бляшки (5 см и больше в диаметре).
29. Морфологческие элементы кожных сыпей.
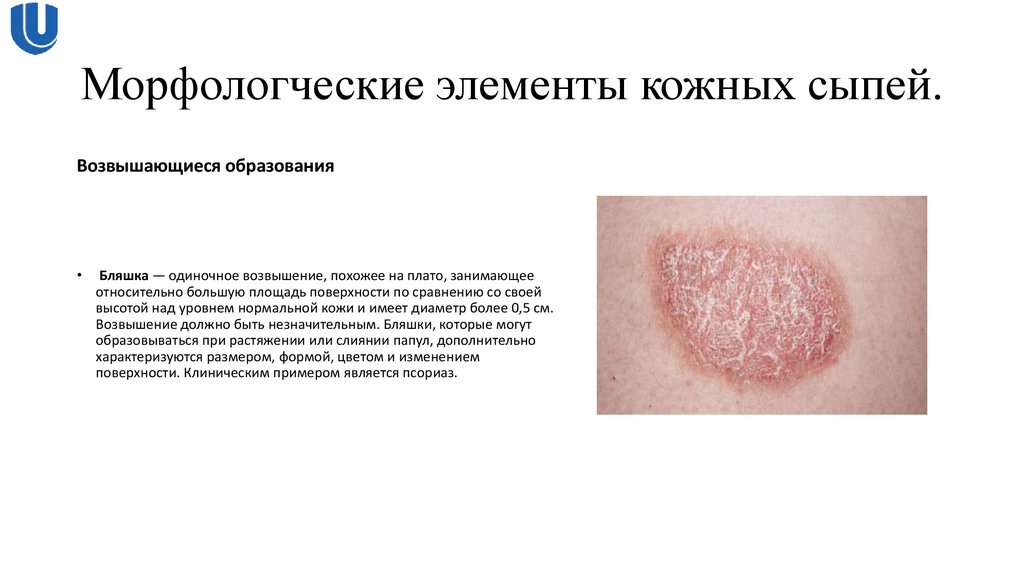
Возвышающиеся образованияБляшка — одиночное возвышение, похожее на плато, занимающее
относительно большую площадь поверхности по сравнению со своей
высотой над уровнем нормальной кожи и имеет диаметр более 0,5 см.
Возвышение должно быть незначительным. Бляшки, которые могут
образовываться при растяжении или слиянии папул, дополнительно
характеризуются размером, формой, цветом и изменением
поверхности. Клиническим примером является псориаз.
30. Морфологческие элементы кожных сыпей.
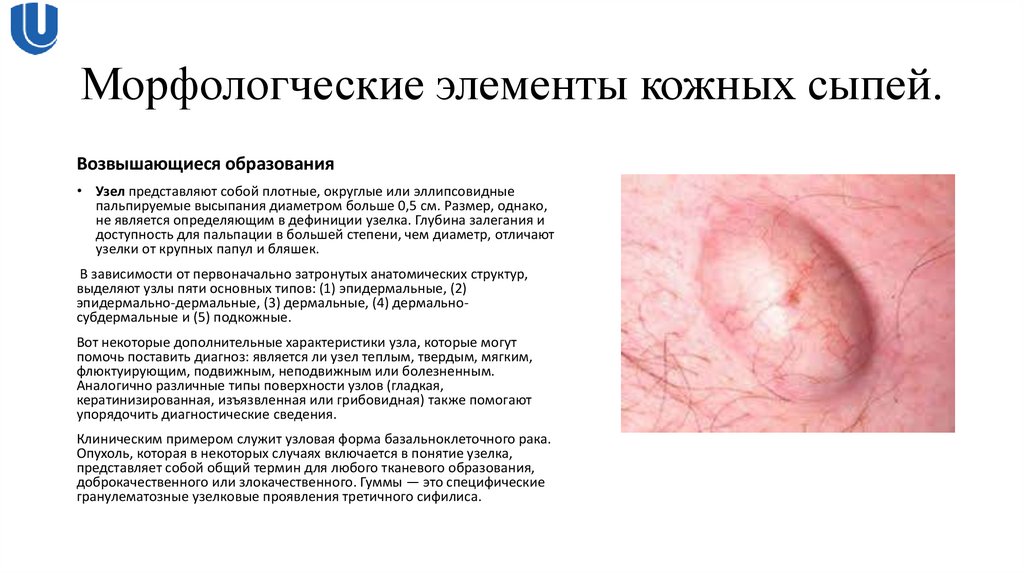
Возвышающиеся образования• Узел представляют собой плотные, округлые или эллипсовидные
пальпируемые высыпания диаметром больше 0,5 см. Размер, однако,
не является определяющим в дефиниции узелка. Глубина залегания и
доступность для пальпации в большей степени, чем диаметр, отличают
узелки от крупных папул и бляшек.
В зависимости от первоначально затронутых анатомических структур,
выделяют узлы пяти основных типов: (1) эпидермальные, (2)
эпидермально-дермальные, (3) дермальные, (4) дермальносубдермальные и (5) подкожные.
Вот некоторые дополнительные характеристики узла, которые могут
помочь поставить диагноз: является ли узел теплым, твердым, мягким,
флюктуирующим, подвижным, неподвижным или болезненным.
Аналогично различные типы поверхности узлов (гладкая,
кератинизированная, изъязвленная или грибовидная) также помогают
упорядочить диагностические сведения.
Клиническим примером служит узловая форма базальноклеточного рака.
Опухоль, которая в некоторых случаях включается в понятие узелка,
представляет собой общий термин для любого тканевого образования,
доброкачественного или злокачественного. Гуммы — это специфические
гранулематозные узелковые проявления третичного сифилиса.
31. Морфологческие элементы кожных сыпей.
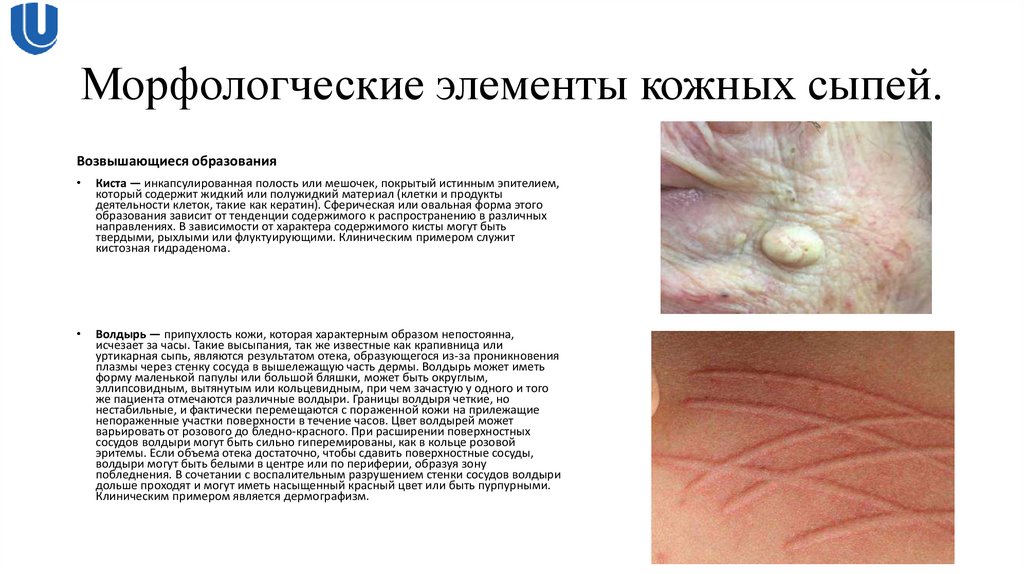
Возвышающиеся образованияКиста — инкапсулированная полость или мешочек, покрытый истинным эпителием,
который содержит жидкий или полужидкий материал (клетки и продукты
деятельности клеток, такие как кератин). Сферическая или овальная форма этого
образования зависит от тенденции содержимого к распространению в различных
направлениях. В зависимости от характера содержимого кисты могут быть
твердыми, рыхлыми или флуктуирующими. Клиническим примером служит
кистозная гидраденома.
Волдырь — припухлость кожи, которая характерным образом непостоянна,
исчезает за часы. Такие высыпания, так же известные как крапивница или
уртикарная сыпь, являются результатом отека, образующегося из-за проникновения
плазмы через стенку сосуда в вышележащую часть дермы. Волдырь может иметь
форму маленькой папулы или большой бляшки, может быть округлым,
эллипсовидным, вытянутым или кольцевидным, при чем зачастую у одного и того
же пациента отмечаются различные волдыри. Границы волдыря четкие, но
нестабильные, и фактически перемещаются с пораженной кожи на прилежащие
непораженные участки поверхности в течение часов. Цвет волдырей может
варьировать от розового до бледно-красного. При расширении поверхностных
сосудов волдыри могут быть сильно гиперемированы, как в кольце розовой
эритемы. Если объема отека достаточно, чтобы сдавить поверхностные сосуды,
волдыри могут быть белыми в центре или по периферии, образуя зону
побледнения. В сочетании с воспалительным разрушением стенки сосудов волдыри
дольше проходят и могут иметь насыщенный красный цвет или быть пурпурными.
Клиническим примером является дермографизм.
32. Морфологческие элементы кожных сыпей.
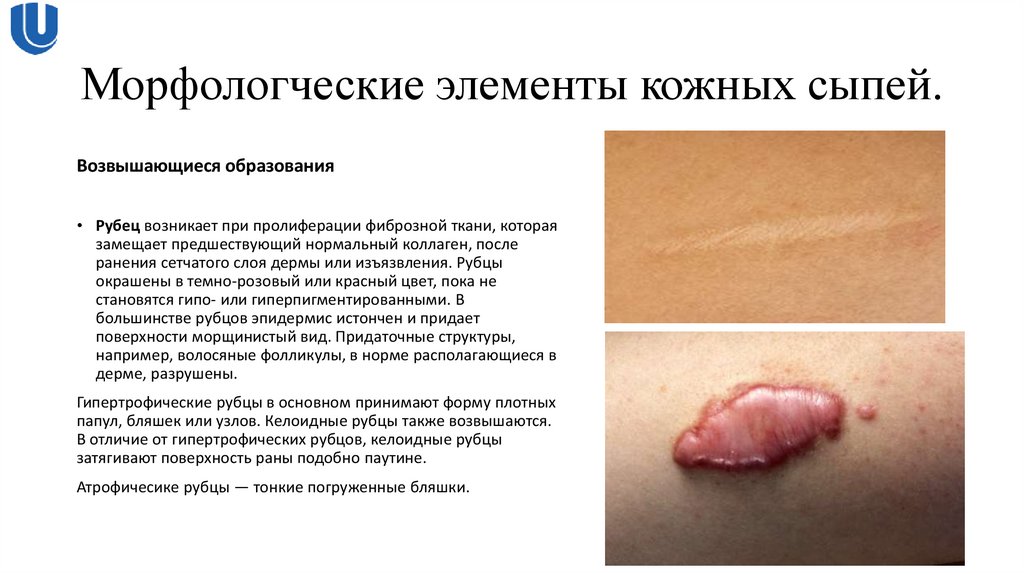
Возвышающиеся образования• Рубец возникает при пролиферации фиброзной ткани, которая
замещает предшествующий нормальный коллаген, после
ранения сетчатого слоя дермы или изъязвления. Рубцы
окрашены в темно-розовый или красный цвет, пока не
становятся гипо- или гиперпигментированными. В
большинстве рубцов эпидермис истончен и придает
поверхности морщинистый вид. Придаточные структуры,
например, волосяные фолликулы, в норме располагающиеся в
дерме, разрушены.
Гипертрофические рубцы в основном принимают форму плотных
папул, бляшек или узлов. Келоидные рубцы также возвышаются.
В отличие от гипертрофических рубцов, келоидные рубцы
затягивают поверхность раны подобно паутине.
Атрофичесике рубцы — тонкие погруженные бляшки.
33. Морфологческие элементы кожных сыпей.
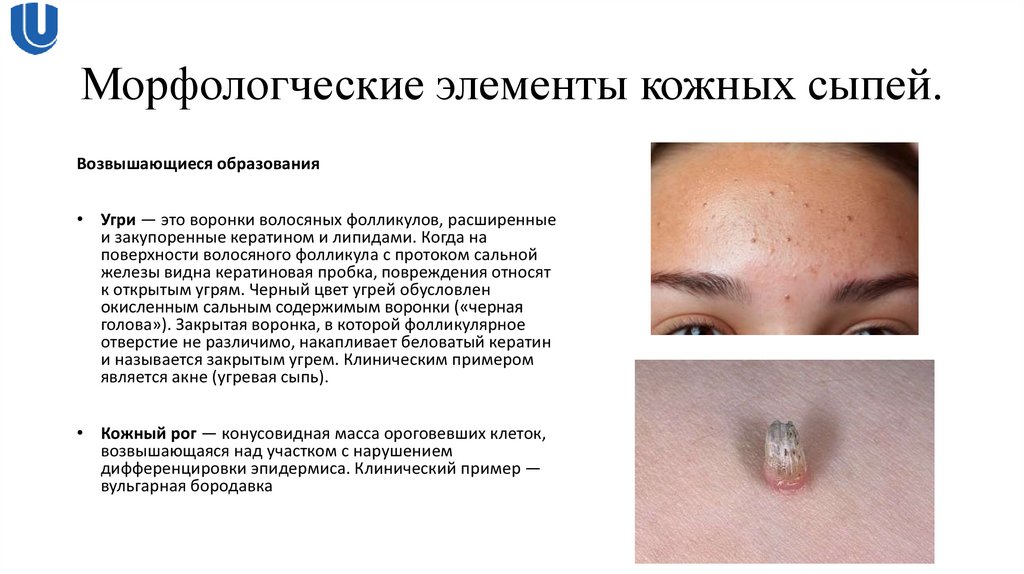
Возвышающиеся образования• Угри — это воронки волосяных фолликулов, расширенные
и закупоренные кератином и липидами. Когда на
поверхности волосяного фолликула с протоком сальной
железы видна кератиновая пробка, повреждения относят
к открытым угрям. Черный цвет угрей обусловлен
окисленным сальным содержимым воронки («черная
голова»). Закрытая воронка, в которой фолликулярное
отверстие не различимо, накапливает беловатый кератин
и называется закрытым угрем. Клиническим примером
является акне (угревая сыпь).
• Кожный рог — конусовидная масса ороговевших клеток,
возвышающаяся над участком с нарушением
дифференцировки эпидермиса. Клинический пример —
вульгарная бородавка
34. Морфологческие элементы кожных сыпей.
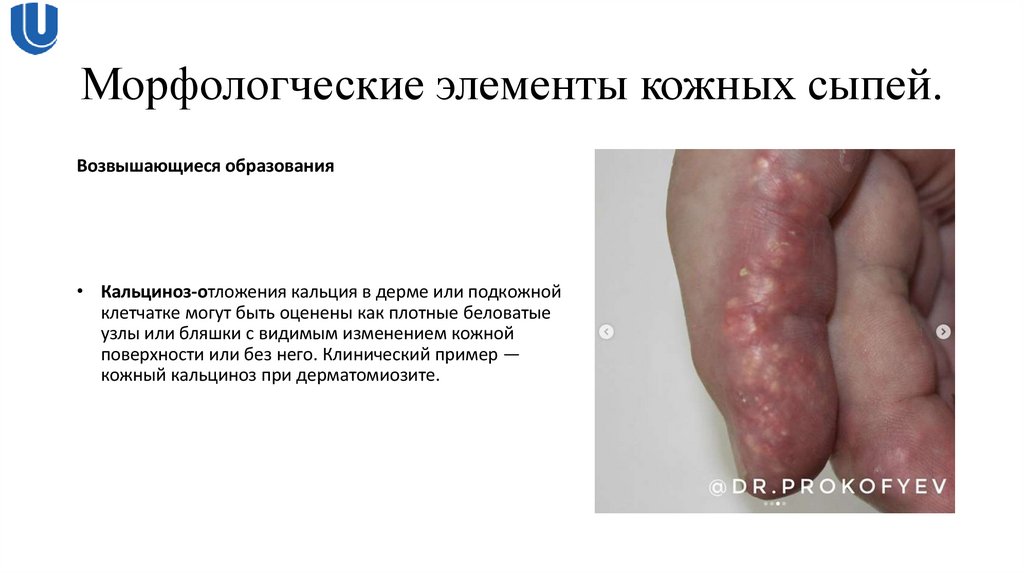
Возвышающиеся образования• Кальциноз-отложения кальция в дерме или подкожной
клетчатке могут быть оценены как плотные беловатые
узлы или бляшки с видимым изменением кожной
поверхности или без него. Клинический пример —
кожный кальциноз при дерматомиозите.
35. Морфологческие элементы кожных сыпей.
Повреждение кожи с углублением• Эрозия — влажное, ограниченное повреждение кожи,
имеющее углубление, возникающее из-за потери
участка или всего видимого
эпидермального/слизистого эпителия. Дефект,
распространяющийся на большую поверхностную часть
дермы, может привести к точечным кровоизлияниям,
похожим на сито. Эрозии могут быть результатом
травмы, отрыва эпидермальных слоев с мацерацией
или разрыва пузырьков или булл, например, при
эпидермальном некрозе. При обширных эрозиях могут
образовываться обширные участки кожи с денудацией,
то есть отсутствием верхнего слоя. Без вторичного
инфицирования эрозии заживают без рубцевания.
Клинический пример — токсический эпидермальный
некролиз.
36. Морфологческие элементы кожных сыпей.
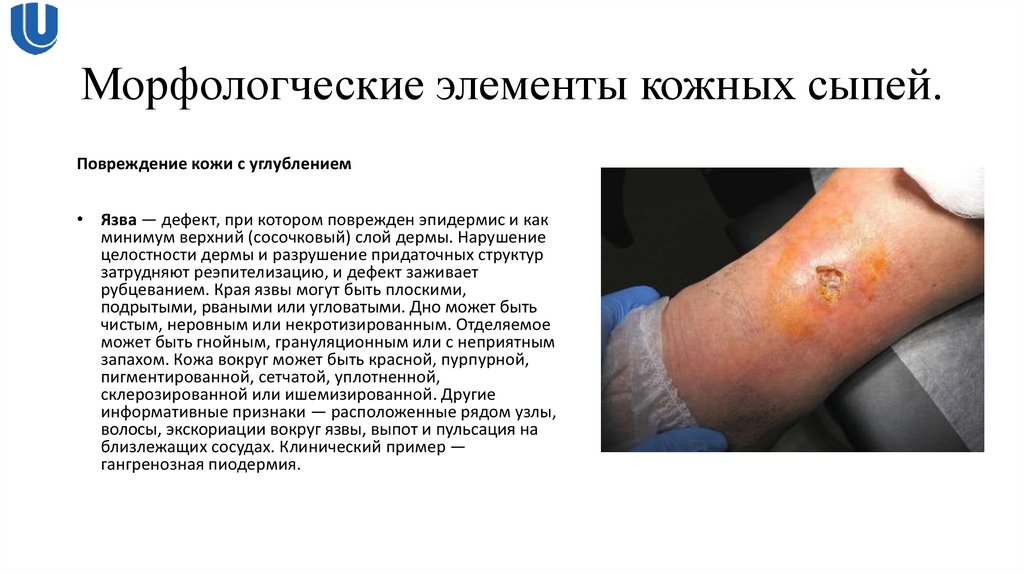
Повреждение кожи с углублением• Язва — дефект, при котором поврежден эпидермис и как
минимум верхний (сосочковый) слой дермы. Нарушение
целостности дермы и разрушение придаточных структур
затрудняют реэпителизацию, и дефект заживает
рубцеванием. Края язвы могут быть плоскими,
подрытыми, рваными или угловатыми. Дно может быть
чистым, неровным или некротизированным. Отделяемое
может быть гнойным, грануляционным или с неприятным
запахом. Кожа вокруг может быть красной, пурпурной,
пигментированной, сетчатой, уплотненной,
склерозированной или ишемизированной. Другие
информативные признаки — расположенные рядом узлы,
волосы, экскориации вокруг язвы, выпот и пульсация на
близлежащих сосудах. Клинический пример —
гангренозная пиодермия.
37. Морфологческие элементы кожных сыпей.
Повреждение кожи с углублением• Атрофия — уменьшение размера клетки, ткани, органа
или части тела. Атрофический эпидермис блестящий,
почти прозрачный, тонкий, как бумага, и
морщинистый, он может не поддерживать
нормальные кожные линии. Эпидермальная атрофия
также может быть связана со схожими изменениями в
дерме. Истончение соединительной ткани сосочкового
или сетчатого слоев дермы выражается в виде
углублений на коже. Атрофия соединительной ткани
сосочкового или сетчатого слоев дермы проявляется
западением кожи. Атрофия всего слоя ткани приводит к
образованию более существенного углубления на
коже.
38. Морфологческие элементы кожных сыпей.
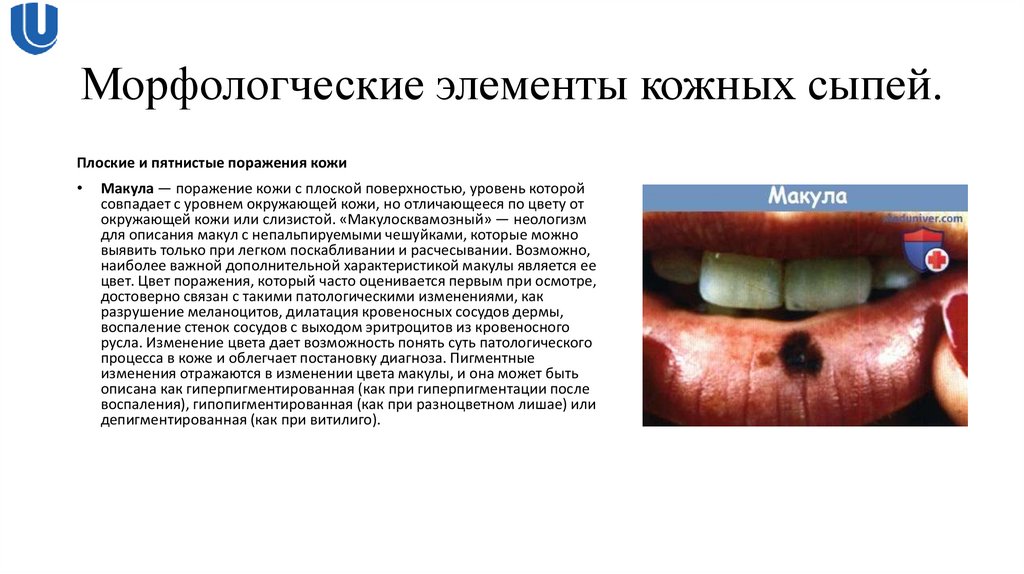
Плоские и пятнистые поражения кожиМакула — поражение кожи с плоской поверхностью, уровень которой
совпадает с уровнем окружающей кожи, но отличающееся по цвету от
окружающей кожи или слизистой. «Макулосквамозный» — неологизм
для описания макул с непальпируемыми чешуйками, которые можно
выявить только при легком поскабливании и расчесывании. Возможно,
наиболее важной дополнительной характеристикой макулы является ее
цвет. Цвет поражения, который часто оценивается первым при осмотре,
достоверно связан с такими патологическими изменениями, как
разрушение меланоцитов, дилатация кровеносных сосудов дермы,
воспаление стенок сосудов с выходом эритроцитов из кровеносного
русла. Изменение цвета дает возможность понять суть патологического
процесса в коже и облегчает постановку диагноза. Пигментные
изменения отражаются в изменении цвета макулы, и она может быть
описана как гиперпигментированная (как при гиперпигментации после
воспаления), гипопигментированная (как при разноцветном лишае) или
депигментированная (как при витилиго).
39. Морфологческие элементы кожных сыпей.
Плоские и пятнистые поражения кожи• Пятно схоже с макулой; это плоская поверхность кожи или
слизистой, отличающаяся по цвету от окружающей ткани. Тем
не менее пятно больше 0,5 см может иметь хорошо
выраженное, очень мелкое шелушение. Клинические
примеры включают витилиго, где сам термин «пятно»,
указывает не только на большой размер, но и на
«пятнистую» конфигурацию. Также в качестве примера
можно привести Т-клеточную лимфому, при которой ранние
высыпания часто бывают представлены тонкими темными
шелушащимися пятнами.
40. Морфологческие элементы кожных сыпей.
Плоские и пятнистые поражения кожи• Эритема — обратимое изменение окраски кожи или слизистой оболочки, возникающее в
результате расширения артерий и вен сосочкового и сетчатого слоев дермы. Цвет
эритемы различен, и назвать первичный морфологический элемент просто
эритематозным недостаточно. Описание цвета эритемы дает наиболее значащий ключ к
диагнозу. Например, фиолетовая эритема сильно отличается от оранжево-розовой, даже
если при обоих типах эритем определяются папулы. Клиническим примером служит
темная эритема, представляющая собой стойкую лекарственную эритему.
• Эритродермия — генерализованное глубокое покраснение кожи, охватывающее более
90% поверхности тела за несколько дней или недель. Шелушение или десквамация,
возникающие вслед за развитием генерализованной эритемы, считаются первичным
процессом. Клинический пример — синдром Сезари
41. Морфологческие элементы кожных сыпей.
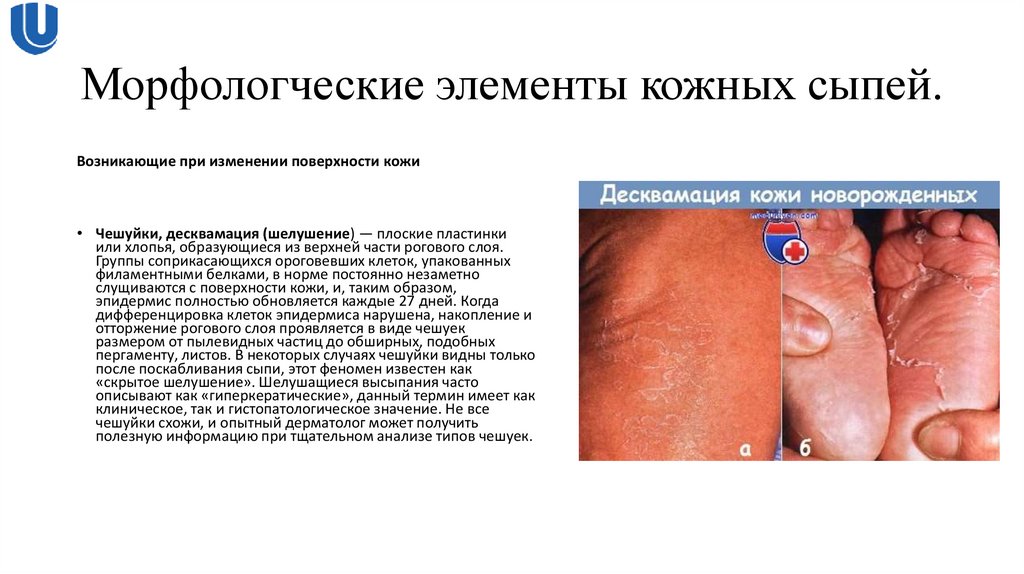
Возникающие при изменении поверхности кожи• Чешуйки, десквамация (шелушение) — плоские пластинки
или хлопья, образующиеся из верхней части рогового слоя.
Группы соприкасающихся ороговевших клеток, упакованных
филаментными белками, в норме постоянно незаметно
слущиваются с поверхности кожи, и, таким образом,
эпидермис полностью обновляется каждые 27 дней. Когда
дифференцировка клеток эпидермиса нарушена, накопление и
отторжение рогового слоя проявляется в виде чешуек
размером от пылевидных частиц до обширных, подобных
пергаменту, листов. В некоторых случаях чешуйки видны только
после поскабливания сыпи, этот феномен известен как
«скрытое шелушение». Шелушащиеся высыпания часто
описывают как «гиперкератические», данный термин имеет как
клиническое, так и гистопатологическое значение. Не все
чешуйки схожи, и опытный дерматолог может получить
полезную информацию при тщательном анализе типов чешуек.
42. Морфологческие элементы кожных сыпей.
Возникающие при изменении поверхности кожи• Гиперкератоз- характеризовали гиперкератоз как
«избыточное ороговение». Siemens указывал, что
роговой слой может утончаться или утолщаться. В
последнем случае утолщенный роговой слой может
состоять из нормального кератина (гиперкератоз)
или патологически измененного, в котором
сохраняются окрашиваемые ядра (паракератоз).
Различные виды гиперкератоза можно отличить
друг от друга гистопатологически, однако в
клинической практике термин «гиперкератоз»
относится к любому избыточному или утолщенному
роговому слою, который часто (но не всегда)
шелушится.
43. Морфологческие элементы кожных сыпей.
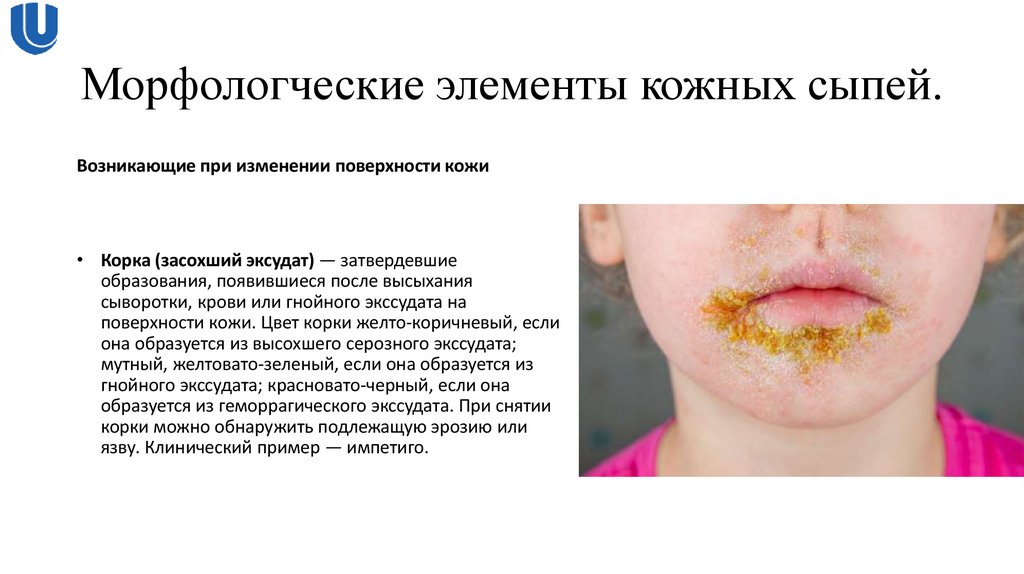
Возникающие при изменении поверхности кожи• Корка (засохший эксудат) — затвердевшие
образования, появившиеся после высыхания
сыворотки, крови или гнойного экссудата на
поверхности кожи. Цвет корки желто-коричневый, если
она образуется из высохшего серозного экссудата;
мутный, желтовато-зеленый, если она образуется из
гнойного экссудата; красновато-черный, если она
образуется из геморрагического экссудата. При снятии
корки можно обнаружить подлежащую эрозию или
язву. Клинический пример — импетиго.
44. Морфологческие элементы кожных сыпей.
Возникающие при изменении поверхности кожи• Экскориации (ссадины) — поверхностные разрывы эпидермиса,
возникающие в результате царапания.
• Трещина — линейное нарушение целостности поверхности кожи
или слизистой, возникающее в результате чрезмерного растяжения
или сниженной эластичности тканей. Трещины часто возникают на
ладонях и подошвах, где толстый роговой слой наименее растяжим.
Клинический пример — трещина на ладони при контактном
дерматите.
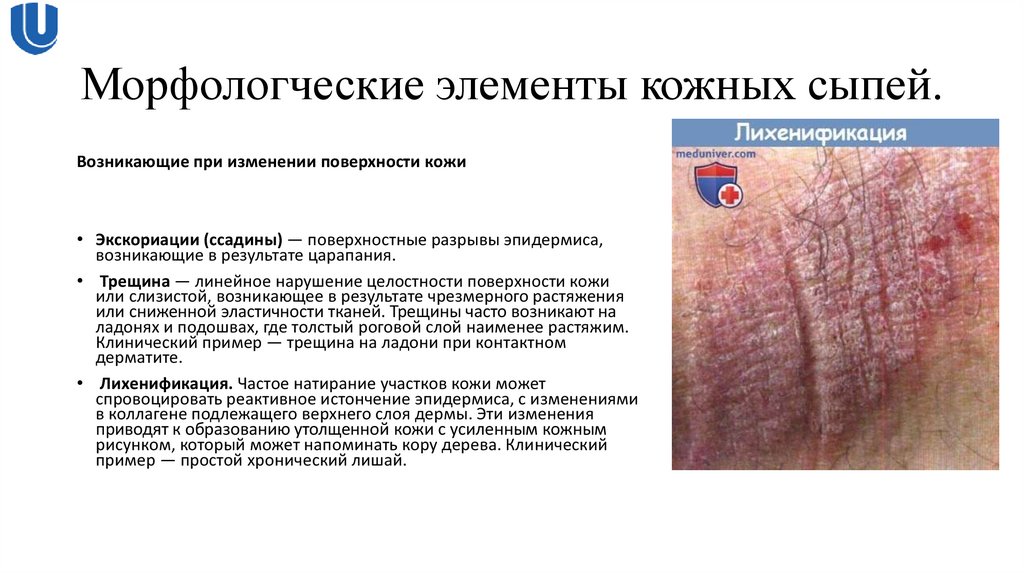
• Лихенификация. Частое натирание участков кожи может
спровоцировать реактивное истончение эпидермиса, с изменениями
в коллагене подлежащего верхнего слоя дермы. Эти изменения
приводят к образованию утолщенной кожи с усиленным кожным
рисунком, который может напоминать кору дерева. Клинический
пример — простой хронический лишай.
45. Морфологческие элементы кожных сыпей.
Возникающие при изменении поверхности кожи• Кератодермия — избыточный гиперкератоз рогового слоя, который приводит к тому, что
кожа на ладонях и подошвах становится желтоватой и утолщенной; этот процесс может
быть наследственным (аномальное образование кератина) или приобретенным
(механическое раздражение). Клиническим примером является подошвенная
кератодермия.
• Струп. Наличие струпа предполагает некроз тканей, инфаркт, глубокие ожоги, гангрену
или другие язвенные процессы. Это ограниченная, твердая, черная, плотно сросшаяся с
кожей корка, влажная с момента появления, богатая белком и бессосудистая.
Клиническим примером служит термический ожог.
46. Морфологческие элементы кожных сыпей.
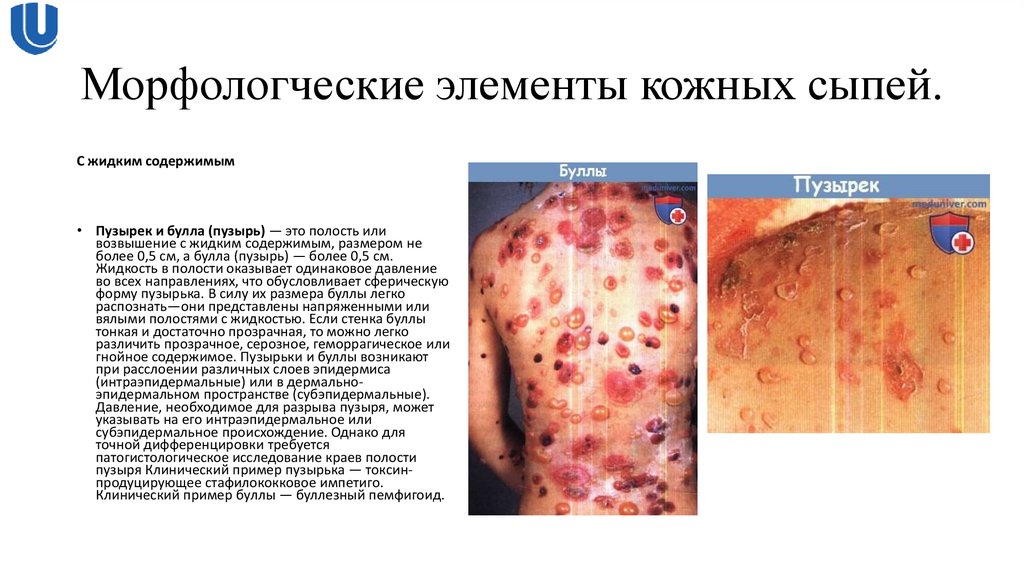
С жидким содержимым• Пузырек и булла (пузырь) — это полость или
возвышение с жидким содержимым, размером не
более 0,5 см, а булла (пузырь) — более 0,5 см.
Жидкость в полости оказывает одинаковое давление
во всех направлениях, что обусловливает сферическую
форму пузырька. В силу их размера буллы легко
распознать—они представлены напряженными или
вялыми полостями с жидкостью. Если стенка буллы
тонкая и достаточно прозрачная, то можно легко
различить прозрачное, серозное, геморрагическое или
гнойное содержимое. Пузырьки и буллы возникают
при расслоении различных слоев эпидермиса
(интраэпидермальные) или в дермальноэпидермальном пространстве (субэпидермальные).
Давление, необходимое для разрыва пузыря, может
указывать на его интраэпидермальное или
субэпидермальное происхождение. Однако для
точной дифференцировки требуется
патогистологическое исследование краев полости
пузыря Клинический пример пузырька — токсинпродуцирующее стафилококковое импетиго.
Клинический пример буллы — буллезный пемфигоид.
47. Морфологческие элементы кожных сыпей.
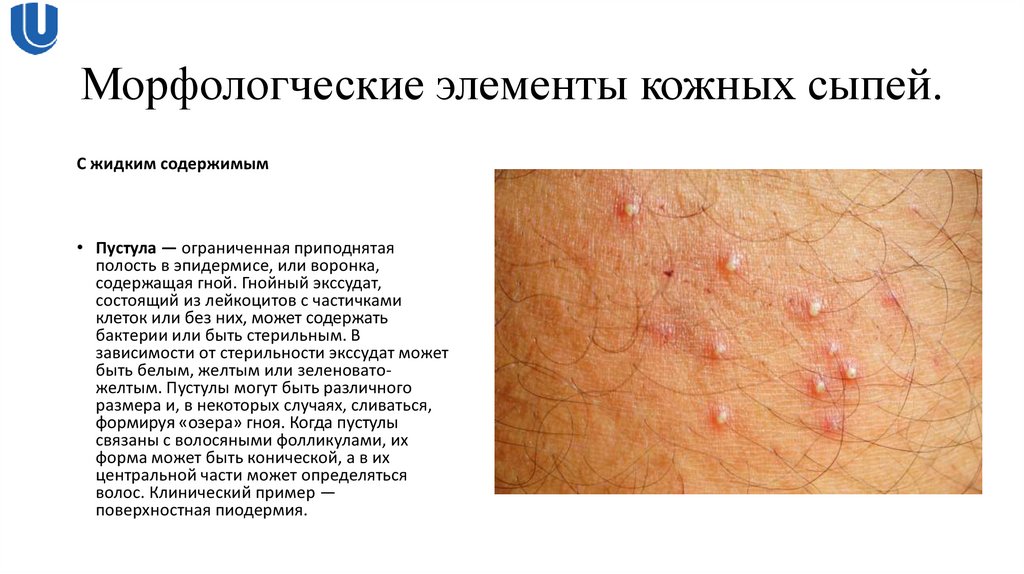
С жидким содержимым• Пустула — ограниченная приподнятая
полость в эпидермисе, или воронка,
содержащая гной. Гнойный экссудат,
состоящий из лейкоцитов с частичками
клеток или без них, может содержать
бактерии или быть стерильным. В
зависимости от стерильности экссудат может
быть белым, желтым или зеленоватожелтым. Пустулы могут быть различного
размера и, в некоторых случаях, сливаться,
формируя «озера» гноя. Когда пустулы
связаны с волосяными фолликулами, их
форма может быть конической, а в их
центральной части может определяться
волос. Клинический пример —
поверхностная пиодермия.
48. Морфологческие элементы кожных сыпей.
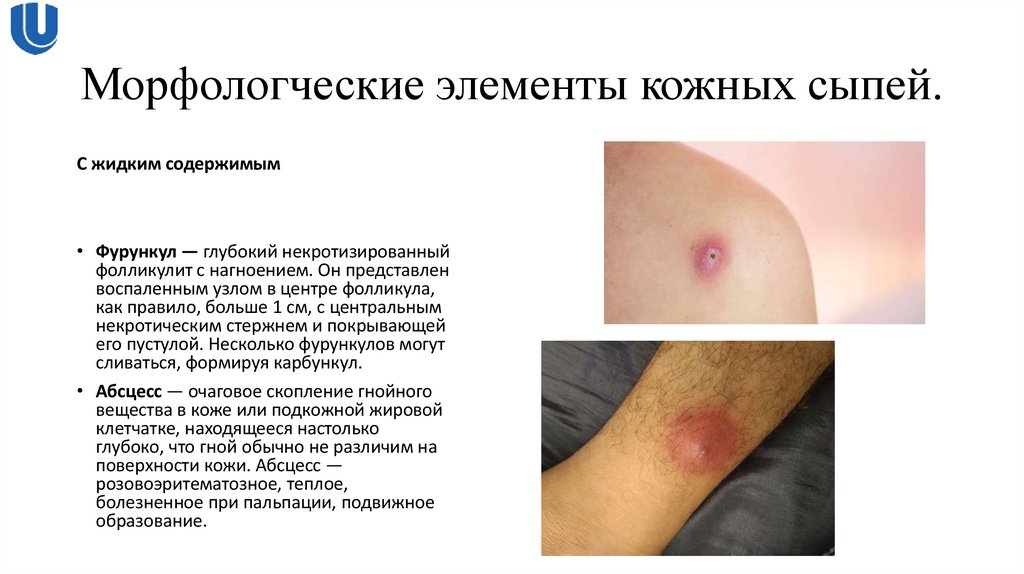
С жидким содержимым• Фурункул — глубокий некротизированный
фолликулит с нагноением. Он представлен
воспаленным узлом в центре фолликула,
как правило, больше 1 см, с центральным
некротическим стержнем и покрывающей
его пустулой. Несколько фурункулов могут
сливаться, формируя карбункул.
• Абсцесс — очаговое скопление гнойного
вещества в коже или подкожной жировой
клетчатке, находящееся настолько
глубоко, что гной обычно не различим на
поверхности кожи. Абсцесс —
розовоэритематозное, теплое,
болезненное при пальпации, подвижное
образование.
49. Морфологческие элементы кожных сыпей.
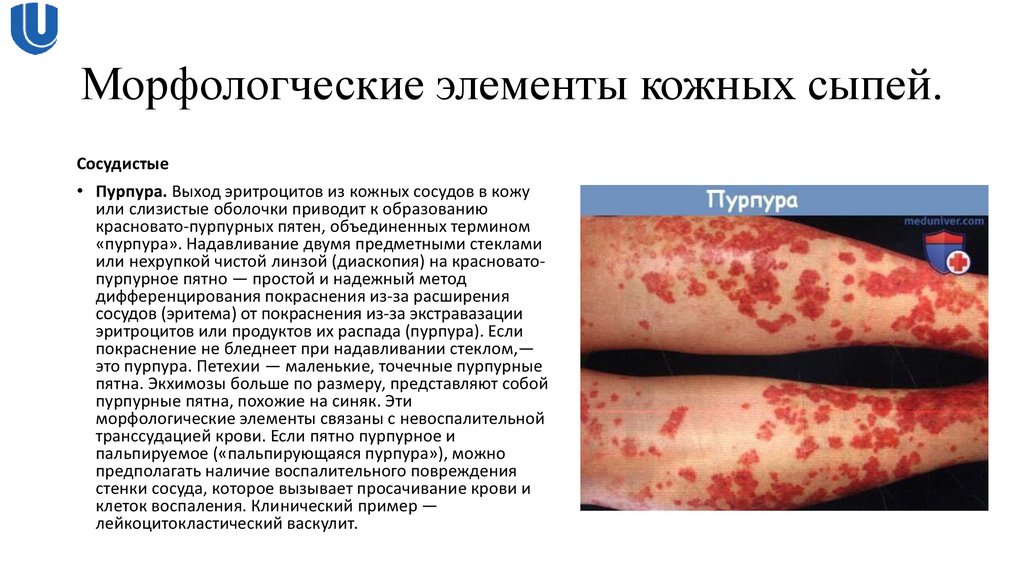
Сосудистые• Пурпура. Выход эритроцитов из кожных сосудов в кожу
или слизистые оболочки приводит к образованию
красновато-пурпурных пятен, объединенных термином
«пурпура». Надавливание двумя предметными стеклами
или нехрупкой чистой линзой (диаскопия) на красноватопурпурное пятно — простой и надежный метод
дифференцирования покраснения из-за расширения
сосудов (эритема) от покраснения из-за экстравазации
эритроцитов или продуктов их распада (пурпура). Если
покраснение не бледнеет при надавливании стеклом,—
это пурпура. Петехии — маленькие, точечные пурпурные
пятна. Экхимозы больше по размеру, представляют собой
пурпурные пятна, похожие на синяк. Эти
морфологические элементы связаны с невоспалительной
транссудацией крови. Если пятно пурпурное и
пальпируемое («пальпирующаяся пурпура»), можно
предполагать наличие воспалительного повреждения
стенки сосуда, которое вызывает просачивание крови и
клеток воспаления. Клинический пример —
лейкоцитокластический васкулит.
50. Морфологческие элементы кожных сыпей.
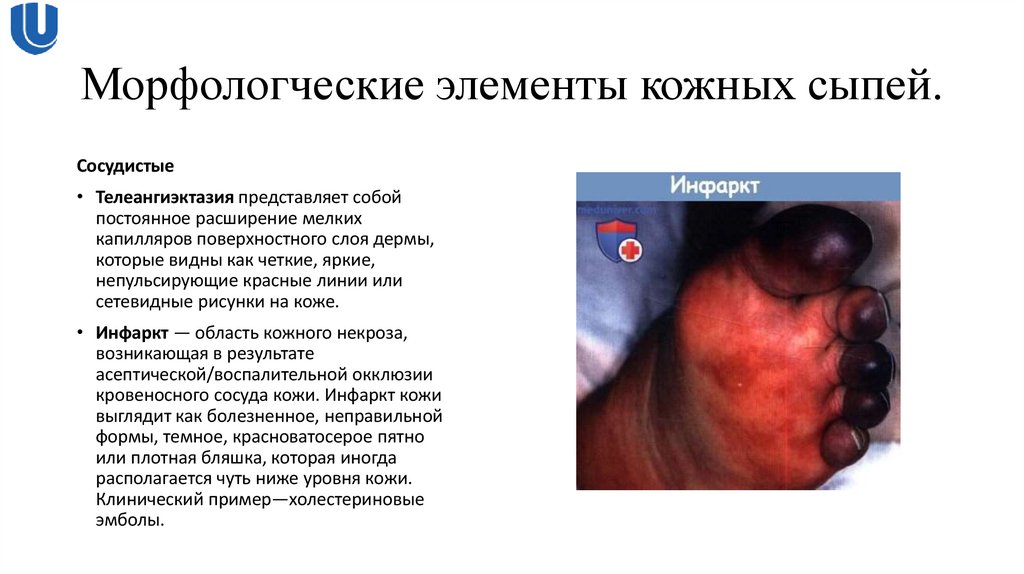
Сосудистые• Телеангиэктазия представляет собой
постоянное расширение мелких
капилляров поверхностного слоя дермы,
которые видны как четкие, яркие,
непульсирующие красные линии или
сетевидные рисунки на коже.
• Инфаркт — область кожного некроза,
возникающая в результате
асептической/воспалительной окклюзии
кровеносного сосуда кожи. Инфаркт кожи
выглядит как болезненное, неправильной
формы, темное, красноватосерое пятно
или плотная бляшка, которая иногда
располагается чуть ниже уровня кожи.
Клинический пример—холестериновые
эмболы.
51. Список литературы
• Соколовский Е.В. Кожные и венерические болезни: учебное пособие для студентов медицинских ВУЗов. –Спб.: Фолиант, 2008. - 520 с
• Дерматология Фицпатрика в клинической практике Том 1 второе издание
• https://medicalplanet.su/dermatology/1.html
• Кожные и венерические заболевания О.Л.Иванов
























 medicine
medicine








