Similar presentations:
Проведение лечебно-диагностических мероприятий при воспалительных заболеваниях верхних и нижних отделов женских половых органов
1.
ГАПОУ "Волгоградский медицинский колледж"Проведение лечебно-диагностических мероприятий при воспалительных
заболеваниях верхних и нижних отделов женских половых органов.
Преподаватель: Файзулина Р.В.
Волгоград 2025
2.
ВопросыВоспалительные заболевания женских половых органов.
Актуальность вопроса. Классификация по локализации
(воспалительные заболевания нижних отделов и
воспалительные заболевания верхних отделов ), по
возбудителю (специфические и неспецифические), по
клиническому течению (острые, подострые и
хронические) .Барьерные механизмы защиты . Нормальная
микрофлора влагалища. Факторы риска (генитальные,
социальные, поведенческие и экстрагенитальные). Пути
распространения инфекции (каналикулярный,
гематогенный, лимфогенный, ВМС и сперматозоиды)
Воспалительные заболевания нижних отделов:
вульвовагинит, бартолинит, экзо- и эндоцервицит.
Причины, клиника, диагностика, принципы лечения.
Воспалительные заболевания верхних отделов :
заболевания тела матки, воспалительные заболевания
придатков матки, параметрит и пельвиоперитонит.
Причины, клиника, диагностика, принципы лечения
Мочеполовые инфекционные заболевания: бактериальный
вагиноз, вульвовагинальный кандидоз, папилломавирусная
инфекция половых органов, генитальный герпес,
цитомегаловирусная инфекция, урогенитальный
микоплазмоз, урогенитальный хламидиоз, урогенитальный
трихомоноз,
гонорея,,туберкулёз ЖПО, сифилис, ВИЧ-инфекция и
СПИД .Эпидемиология. Этиология. Классификация.
Клиническая картина. Осложнения. Методы диагностики.
Принципы лечения. Критерии излеченности. Прогноз.
Профилактика.
3.
1.Воспалительные заболевания женских половых органов. Актуальность вопроса. Классификация по локализации(воспалительные заболевания нижних отделов и воспалительные заболевания верхних отделов), по возбудителю
(специфические и неспецифические), по клиническому течению (острые, подострые и хронические). Барьерные
механизмы защиты.
2.Нормальная микрофлора влагалища.
3.Факторы риска (генитальные, социальные, поведенческие и экстрагенитальные). Пути распространения инфекции
(каналикулярный, гематогенный, лимфогенный, ВМС и сперматозоиды).
4.Воспалительные заболевания нижнего отдела женских половых органов:вульвы, влагалища, шейки матки.
Этиология, патогенез, классификация, факторы риска, клиническая симптоматика, методы диагностики, принципы
лечения. Профилактика. Влияние воспалительных заболеваний на репродуктивную функцию женщин.
5.Воспалительные заболевания верхнего отдела женских половых органов: матки, придатков матки. Этиология,
патогенез, классификация, факторы риска, клиническая симптоматика, методы диагностики, принципы
лечения. Профилактика. Влияние воспалительных заболеваний на репродуктивную функцию женщин.
4.
Клинические рекомендацииВоспалительные болезни женских тазовых органов.
Год утверждения: 2024
Клинические рекомендации
Воспалительные болезни шейки матки, влагалища и вульвы
Год утверждения: 2024
Клинические рекомендации
Болезни бартолиновой железы
Год утверждения: 2023
Клинические рекомендации
Бактериальный вагиноз
Год утверждения:2022 г
5.
Актуальность вопроса.ВЗОМТ занимают лидирующее положение в структуре гинекологической
патологии.
По данным Всемирной организации здравоохранения (ВОЗ), в мире
ежегодно регистрируется 448 млн. новых случаев ВЗОМТ (до 60% от общего
числа гинекологических заболеваний).
Пик заболеваемости (4-12%) приходится на возраст 17 - 28 лет, что связано с
сексуальной активностью и низкой частотой использования барьерных
методов контрацепции
Преобладающими нозологическими формами ВЗОМТ являются сальпингит и
оофорит (60-67%).
Согласно данным статистического анализа заболеваемости населения
России за 2017 г., частота воспалительных процессов придатков матки
увеличилась на 27% за год и составила 817,4 случаев на 100000 всего
женского населения.
Отсутствие симптомов в 60% случаев обуславливает низкую обращаемость
пациенток за медицинской помощью и затрудняет выявление данных
заболеваний .
Данная патология включает и заболевания, передающиеся половым путем
(ЗППП), и воспалительные заболевания органов малого таза, связанные с
контактной инфекцией.
6.
Нормальная микрофлора влагалища.В норме влагалищная микрофлора весьма разнообразна.
Она представлена грамположительными и грамотрицательными аэробами, факультативно- и
облигатно-анаэробными микроорганизмами.
Большая роль в микробиоценозе принадлежит лакто- и бифидобактериям (палочкам
Дедерлейна), которые создают естественный барьер для патогенной инфекции.
Они составляют 90-95% микрофлоры влагалища в репродуктивном периоде. Расщепляя
гликоген, содержащийся в поверхностных клетках влагалищного эпителия, до молочной
кислоты, лактобактерии создают кислую среду (рН 3,8-4,5), губительную для многих
микроорганизмов.
Количество лактобактерий и соответственно образование молочной кислоты уменьшаются при
снижении уровня эстрогенов в организме (у девочек в нейтральном периоде, постменопаузе).
Гибель лактобацилл наступает в результате использования антибиотиков, спринцевания
влагалища растворами антисептических и антибактериальных препаратов.
К влагалищным палочковидным бактериям относятся также актиномицеты,
коринебактерии, бактероиды, фузобактерии.
Второе место по частоте обнаружения бактерий во влагалище принадлежит коккам эпидермальному стафилококку, гемолитическим и негемолитическим стрептококкам,
энтерококкам.
В небольших количествах и реже встречаются энтеробактерии, кишечная палочка,
клебсиелла, микоплазма и уреаплазма, а также дрожжеподобные грибы рода Candida.
Анаэробная флора преобладает над аэробной и факультативно-анаэробной.
Вагинальная флора представляет собой
динамичную саморегулирующуюся экосистему.
7.
Барьерные механизмы защиты.Факторы, препятствующие попаданию и распространению инфекции в организме
Уровни биологической защиты ЖПО от возникновения инфекционных заболеваний:
анатомо-физиологические особенности строения наружных половых
органов - сомкнутые половые губы;
многослойный плоский эпителий слизистой влагалища, преграждающий
проникновение микроорганизмов в подлежащие ткани;
нормальная микрофлора влагалища (палочки молочнокислого
брожения);
кислая среда влагалища (рН 3,8-4,5);
способность влагалища к самоочищению;
наличие слизистой пробки цервикального канала (иммуноглобулины,
лизоцим, мукополисахариды), препятствующей восходящему
инфицированию;
внутренний зев шейки матки;
циклическая отслойка функционального слоя эндометрия;
перистальтическое сокращение маточных труб и мерцание реснитчатого
эпителия труб в сторону просвета полости матки;
при проникновении инфекции в брюшную полость пластические свойства
тазовой брюшины способствуют отграничению воспалительного
процесса областью малого таза;
местный и общий противоинфекционный иммунитет.
8.
Клинические рекомендацииВоспалительные болезни женских тазовых органов.
Год утверждения: 2021
Факторы риска ВЗОМТ:
молодой возраст (до 25 лет);
факторы, связанные с сексуальным поведением;
несколько половых партнеров;
смена полового партнера (в пределах последних трех месяцев);
в анамнезе инфекции, передающиеся половым путем (ИППП) у пациентки или ее партнера;
акушерские и гинекологические операции и внутриматочные диагностические манипуляции;
введение внутриматочной спирали в течение последних 3 недель.
9.
Факторы рискаСоциально – поведенческие факторы риска:
• хронические стрессовые ситуации
• низкий уровень жизни (авитаминоз)
• хронический алкоголизм и наркомания
• раннее начало половой жизни
• высокая частота половых контактов
• большое число половых партнеров (>2, риск увеличивается в 4 раза)
• половое сношение во время менструации
• нетрадиционные формы половых контактов.
Альтернирующие (чередующиеся, переменные) факторы риска:
• внутриматочные контрацептивы (60%) риск повышается в 4-6 раз (особенно у
нерожавших и применяющих спирали >5 лет)
• прерывание беременности (30%)
• эндоскопические методы
• диагностические и лечебные (ЭКО) пункции заднего свода
• нарушение техники и нерадикальность хирургических операций
• несоблюдение условий и пренебрежение противопоказаниями к лапароскопическим
вмешательствам
• самопроизвольные роды
Генитальные факторы риска:
• гипофункция яичников
• пороки развития матки
• урогенитальные заболевания у мужа (партнера)
• наличие в анамнезе осложнений после родов, абортов, невынашивание
беременности, внутриутробное инфицирование детей
Экстрагенитальные факторы риска:
• Сахарный диабет,
• нарушение жирового обмена,
• воспалительные заболевания мочевыводящих путей,
• дисбактериоз,
• иммунодефицитные состояния (СПИД,
онкозаболевания).
10.
КлассификацияПринцип
классификации
Этиология
Варианты заболевания
I. Бактериальные (кокки, бледная трепонема и др)
II. Вирусные (ВПЧ, вирус герпеса и др)
III. Протозойные (одноклеточные – трихомонада и др)
IV. Смешанные
Локализация
процесса
I. Нижние отделы ЖПО
II. Верхние отделы ЖПО (ВЗОМТ)
Клиническое
течение
I. Острое (с выраженной клинической симптоматикой)
II. Подострое (со стертыми проявлениями)
III. Хроническое (с неустановленной давностью
заболевания или давностью более 2 месяцев) в стадии
ремиссии или обострения.
Специфические
вызываются патогенной
микрофлорой
Неспецифические
вызываются условнопатогенной микрофлорой
11.
КлассификацияВ зависимости от вида возбудителя ВЗПО делятся на
неспецифические, которые вызываются
условно-патогенной микрофлорой
специфические, вызываемые
патогенной микрофлорой
Условно-патогенные
микроорганизмы становятся
возбудителями ВЗПО
при определенных условиях,
повышающих их вирулентность, с одной
стороны, и снижающих
иммунобиологические свойства
макроорганизма - с другой.
Патогенные возбудители ВЗПО
передаются половым путем, реже - бытовым (в
основном у девочек при пользовании общими
предметами гигиены).
Заболевания, передаваемым половым путем:
гонорея, хламидиоз, трихомониаз, герпетическая и
папилломавирусная инфекция, синдром приобретенного
иммунодефицита (СПИД), сифилис, аногенитальные
бородавки, контагиозный моллюск и другие инфекции
(более 20)
В настоящее время воспалительные заболевания в половых путях вызываются смешанной
микрофлорой с преобладанием анаэробных неспорообразующих микроорганизмов.
12.
КлассификацияПо локализации различают:
Воспалительные заболевания нижнего отдела:
Вульвит – воспаление наружных половых органов
Вагинит (кольпит)- воспаление слизистой оболочки влагалища.
Бартолинит - воспаление большой железы преддверия влагалища.
Эндоцервицит - воспаление слизистой оболочки цервикального канала.
Воспалительные заболевания верхнего отдела (ВЗОМТ):
Эндометрит (острый и хронический) - воспаление слизистой оболочки матки.
Сальпингоофорит (острый и хронический аднексит) - воспаление придатков матки.
Осложнения ВЗОМТ:
параметрит - воспаление околоматочной (параметральной) клетчатки;
перисальпингит - локальное воспаление участка брюшины, покрывающего маточную трубу;
гидросальпинкс - скопление серозного экссудата в просвете маточной трубы, вызванное воспалительными изменениями в ней;
пиосальпинкс - скопление гнойного экссудата в просвете маточной трубы, вызванное воспалительными изменениями в ней;
пиовар - воспалительное поражение яичника, характеризующееся образованием полости с гнойным содержимым;
тубоовариальное образование - воспалительный инфильтрат, в который вовлечены яичник (возможен пиовар) и маточная труба (возможен пиосальпинкс);
пельвиоперитонит - воспаление брюшины малого таза;
общий перитонит - воспаление брюшины, выходящее за пределы малого таза (вплоть до разлитого).
13.
Пути распространения инфекцииИнтраканаликулярный путь
(восходящий)
Активный
через цервикальный канал
в полость матки,
в трубы и
брюшную полость (на поверхности
сперматозоидов и трихомонад)
Пассивный
через цервикальный канал в полость
матки, в трубы и брюшную полость за
счет присасывающего эффекта
брюшной полости
(перистальтика, перепад
давления)
Альтернативный путь
(диссеминированные
механизмы)
Пассивный
гематогенный путь;
лимфогенный путь.
14.
Пути распространения инфекции(подробно)
Распространение инфекции из нижних отделов половых путей в верхние может быть
пассивным и активным.
ВЗОМТ возникают чаще всего вследствие распространения патогенных и условно-патогенных
микроорганизмов интраканаликулярным (восходящим) путем — по каналу,
связывающему брюшную полость и внешнюю среду:
влагалище -> цервикальный канал -> эндометрий -> маточные трубы -> поверхность яичников
-> брюшина малого таза.
В настоящее время известны три потенциальных механизма восходящего
инфицирования верхних отделов женской половой сферы, способствующие
распространению инфекции:
со сперматозоидами,
с трихомонадами,
а также пассивным транспортом за счет присасывающего эффекта брюшной полости
(перистальтика, перепад давления).
Микроорганизмы могут также активно транспортироваться на поверхности двигающихся
сперматозоидов и трихомонад.
Кроме перечисленных выше основных путей распространения инфекции могут
встречаться и альтернативные диссеминированные механизмы —
лимфогенный и гематогенный пути, которые являются, как правило, основными
при наличии отдаленных очагов воспаления, локализованных в различных органах
и тканях. В подобных случаях внутренние половые органы вовлекаются в
патологический процесс вторично. Классическим примером гематогенной
диссеминации процесса является генитальный туберкулез.
Пассивный путь: распространение через цервикальный канал в полость матки, в
трубы и брюшную полость, а также гематогенный или лимфогенный путь.
15.
Воспалительные заболевания нижних отделов:Вульвит - воспаление наружных половых органов
Вагинит (кольпит) - воспаление слизистой оболочки влагалища.
Бартолинит - воспаление большой железы преддверия влагалища.
Эндоцервицит - воспаление слизистой оболочки цервикального канала.
16.
КлассификацияЦервицит, вагинит и вульвит могут быть классифицированы по следующим признакам
По этиологии:
инфекционный
неинфекционный
По происхождению возбудителя:
ИППП (специфические инфекции)
неспецифические инфекции
ятрогенные инфекции (связанные с манипуляцией)
По наличию осложнений:
осложненные
неосложненные
По клиническому течению:
острый
хронический
По таксономии возбудителя:
бактериальные
вирусные
протозойные
грибковые
17.
ЭпидемиологияРаспространенность цервицита варьирует в пределах от 30 до 45%
Частота КВВ (кандидозный вульвовагинит) составляет 30-45% в структуре инфекционных
поражений вульвы и влагалища. 70-75% женщин имеют в течение жизни хотя бы один
эпизод КВВ (кандидозный вульвовагинит), при этом до 20% случаев заболевание носит
рецидивирующий характер.
КВВ редко наблюдается у женщин в постменопаузе.
Среди пациенток с вагинитом КВВ диагностируется в 17-39% случаев, бактериальный
вагиноз (БВ) в 22-50% и трихомониаз в 4-35%, тем не менее до 72% вагинитов остаются
недиагностированными.
Частота КВВ составляет 30-45% в структуре инфекционных поражений вульвы и влагалища.
70-75% женщин имеют в течение жизни хотя бы один эпизод КВВ, при этом до 20% случаев
заболевание носит рецидивирующий характер.
КВВ редко наблюдается у женщин в постменопаузе, за исключением пациенток,
получающих менопаузальную гормональную терапию
18.
ВульвитВоспалительная болезнь вульвы (вульвит) – это воспаление слизистой оболочки и кожных покровов вульвы
Первичный вульвит возникает в случае первичного воспаления на вульве.
Причины:
нарушение личной гигиены или травма (ношение неудобного, обтягивающего нижнего белья, из
синтетической ткани);
механическое воздействие (бурные сексуальные контакты, при которых наружные половые органы
получают микротравмы);
аногенитальная герпетическая инфекция,
аллергические реакции, химические,
термические и механические воздействия,
наличие ректовагинальных и урогенитальных свищей,
геморрой,
цистит,
псориаз и экзема,
выпадение тазовых органов.
Вторичный вульвит чаще развивается у женщин репродуктивного возраста на фоне генитальных патологий:
дистрофия вульвы, бактериальный вагиноз, аллергические вульвиты, рак вульвы, опрелости и авитаминозы, последствия
воздействий лучевой терапии, химических веществ, высоких и низких температур.
Вульвит на фоне данных заболеваний является вторичным за счёт присоединения инфекции.
У женщин репродуктивного периода вульвит чаще развивается вторично –
при кольпите, эндоцервиците, эндометрите, аднексите.
Возбудители: стафилококки, стрептококки, грибы рода candida,
хламидии, трихомонады, гонококки, микоплазмы, вирусы и т.д.
У девочек - при глистной инвазии.
19.
Кольпит (вагинит)Кольпит (вагинит)- воспаление слизистой оболочки влагалища, вызывается различными микроорганизмами.
Воспалительная болезнь влагалища (вагинит) – это воспаление стенок
влагалища инфекционной или неинфекционной природы
Инфекционные заболевания влагалища являются самыми частыми у пациенток репродуктивного периода.
Общая частота встречаемости вагинальных инфекций и дисбиозов варьирует от 30 до 80%, а у больных с
воспалительными заболеваниями матки и придатков составляет более чем 70%.
Аэробный вагинит (АВ) – это воспаление слизистой оболочки
влагалища вследствие нарушения микробиоценоза влагалища, в
результате воздействия факультативно-анаэробных условно-патогенных
бактерий.
Десквамативный вагинит (ДВ) – хроническое заболевание
влагалища неизвестной этиологии, характеризующееся гнойными
выделениями, повышением уровня рН, увеличением количества
незрелых парабазальных эпителиальных клеток; в отличие от АВ
сопровождается участками эритемы на стенках влагалища и лейкореей.
Смешанный вагинит – воспалительное заболевание влагалища,
вызванное как минимум двумя патогенами.
Кандидозный вульвовагинит (КВВ) – воспаление влагалища и
вульвы, вызванное грибами рода Candida.
Рецидивирующий КВВ - четыре или более эпизода КВВ в течение
одного года
20.
Вагинальные выделения (бели или лейкорея)Вагинальные выделения, или бели (лейкорея), встречаются у здоровых
женщин, а также при различных заболеваниях, прежде всего инфекциях.
Должны ли быть бели у здоровой женщины?
Да, этот процесс отражает нормальное очищение слизистой оболочки от омертвевших клеток.
Характеристика нормальных белей:
слизистые, без цвета, без запаха и в умеренном количестве.
У большинства женщин количество выделяемого влагалищного секрета возрастает перед овуляцией и во время неё. Это
происходит вследствие изменений гормонального фона и увеличения секреции железами шейки матки и влагалища, что
помогает возможному оплодотворению.
У здоровой женщины репродуктивного возраста за сутки образуется около 20 мл белей, но это количество индивидуально.
Изменение запаха, цвета или увеличение количества отделяемого, сопровождающееся
раздражением тканей влагалища, может свидетельствовать о наличии инфекции.
Классификации белей по происхождению:
Вестибулярные продуцируемые слизистой оболочной преддверия влагалища
Влагалищные продуцируемые слизистой оболочкой стенки влагалища
Шеечные обусловленные патологическими изменениями в шейке матки
Маточные обусловленные патологическими процессами в эндометрии
Трубные обусловленные патологическими процессами в маточных трубах
Основной симптом вульвовагинита - патологические бели.
21.
Клиника и диагностикаВульвовагинит:
отечность и гиперемия слизистой оболочки вульвы и влагалища;
серозно-гнойные/гнойные налеты, могут быть небольшие изъязвления,
кровоточащие при контакте;
может наблюдаться увеличение паховых лимфатических узлов.
Выделения из влагалища:
при бактериальном вагинозе – бели с запахом
рыбы, усиливающимся после полового контакта;
при кандидозном вульвовагините – выделения
густой консистенции белого цвета («творожистые»);
при трихомониазе – выделения желто-зеленого цвета с
неприятным запахом, могут быть пенистого характера
22.
Диагностика воспалительных заболеваний женских половых органов.Осмотр
Опрос
Общий
Паспортные данные
Условия труда и быта
Наличие (отсутствие)
вредных привычек
Наследственность
Аллергоанамнез
Гемотрансфузия или
трансфузия
компонентов крови в
анамнезе
Лечение гормонами в
анамнезе
Перенесенные
заболевания и
операции
Специальный
Общий
Специальный
Менструальная функция ( в норме с
12-13 лет х 3-5 дней х 21-35 дней х 5080 мл х б/б)
Половая функция ( со скольки лет?)
Репродуктивная функция ( кол-во
беременностей)
Секреторная функция ( беспокоят ли
бели?)
Перенесенные гинекологические
заболевания
Причины, заставившие женщину
обратиться за медицинской помощью
(жалобы).
ВЗЖПО нижних отделов половых
органов: жалобы на зуд, жжение,
покраснение, отёк в области вульвы,
патологические бели из половых путей
(в зависимости от возбудителя).
Тип телосложения;
Характер оволосения
Кожные покровы;
Состояние молочных желез;
Измерение: температуры,
пульса, АД, веса, роста,
окружности талии;
ИМТ = Масса тела (кг) /
Длина тела (м2
Основные
Осмотр наружный
половых органов
Осмотр влагалища
и шейки матки
Бимануальное
исследование
Дополнительные
Лабораторные:
• Взятие мазка
на микроскопическое
исследование отделяемого
из влагалища
на гонококк из уретры и
цервикального канала.
на ПЦР из уретры и
цервикального канала.
на микрофлору и
чувствительность к
антибиотикам содержимого
влагалища, цервикального
канала и уретры.
• Общий анализ крови
• Биохимические анализы
крови
• Кровь на гормоны
• ОАМ (не рекомендовано)
Инструментальные:
• Эндоскопические методы:
вульвоскопия и
кольпоскопия,
23.
Принципы леченияМедикаментозное
Препараты для лечения назначает гинеколог после
установления причин патологии.
Общее
Антимикробные
Противовирусные
Противогрибковые
Гормональные
Местное
вагинальные свечи
вагинальные капсулы
вагинальные таблетки
Немедикаментозное
соблюдение диеты;
подмывание с мылом дважды в день;
отказ от использования тампонов;
использование презервативов без отдушек
при половом контакте;
использование только хлопчатобумажного
нижнего белья.
24.
Прогноз и профилактикаВ большинстве случаев условия, вызвавшие появление патологических белей, хорошо отвечают на
терапию.
При лечении атрофического вагинита у пожилых женщин гормональными препаратами восстановление
слизистой оболочки займет несколько недель.
При рецидивах вагинальной инфекции врач назначает более эффективные препараты, проводит более
глубокое обследование для выяснения причин затяжного течения болезни.
Чтобы избежать заболеваний, которые могут стать причиной патологических выделений,
необходимо соблюдать меры профилактики:
Соблюдение половой гигиены, использование барьерной контрацепции (презервативов), отказ
от беспорядочных половых связей.
Лечение антибиотиками только по назначению врача.
Полноценное питание, отказ от вредных привычек, устранение неблагоприятных факторов,
которые могут отрицательно сказаться на здоровье женщины.
Грамотное лечение сопутствующих заболеваний, прежде всего сахарного диабета.
Предупреждение вульвовагинита у девочек:
адекватные гигиенические процедуры,
общеоздоровительные мероприятия,
лечение очагов хронической инфекции.
25.
Воспалительные заболевания нижних отделов:Эндоцервицит - воспаление слизистой оболочки цервикального канала.
Воспалительная болезнь шейки матки (цервицит) - воспалительный процесс,
локализованный в цилиндрическом и/или многослойном плоском эпителии шейки матки
инфекционной или неинфекционной природы
Причины:
острого цервицита, как правило, связаны с облигатными патогенами
Chlamydia trachomatis,
Mycoplasma genitalium,
Neisseria gonorrhoeae,
Trichomonas vaginalis,
вирус простого герпеса (ВПГ),
цитомегаловирус (ЦМВ),
вирус папилломы человека (ВПЧ)
Хронические цервициты обусловлены
недиагностированными ИППП,
физическим и химическим воздействием,
травматизацией шейки матки (во время родов, абортов,
диагностическими выскабливаниями полости матки и
цервикального канала),
иммунными механизмами
26.
Клиника и диагностикаВоспаление шейки матки может протекать бессимптомно в более 50% случаев.
Жалобы в острой стадии :
гнойные, слизисто-гнойные или слизистые выделения,
межменструальные или посткоитальные кровотечения,
диспареуния,
зуд, жжение,
дизурия,
тянущие тупые боли внизу живота
Диагностика эндоцервицита:
При осмотре в зеркалах
гиперемия и отек слизистой оболочки вокруг наружного зева, иногда
с образованием эрозий,
серозно-гнойные или гнойные выделения из цервикального канала.
Лабораторные:
Взятие мазка
на микроскопическое исследование отделяемого из
влагалища
на гонококк из уретры и цервикального канала.
на ПЦР из уретры и цервикального канала.
на микрофлору и чувствительность к антибиотикам
содержимого влагалища, цервикального канала и уретры.
Общий анализ крови
Биохимические анализы крови
Кровь на гормоны
Инструментальные:
Эндоскопические методы:
вульвоскопия и кольпоскопия
27.
Диагностика воспалительных заболеваний женских половых органов.Осмотр
Опрос
Общий
Паспортные данные
Условия труда и быта
Наличие (отсутствие)
вредных привычек
Наследственность
Аллергоанамнез
Гемотрансфузия или
трансфузия
компонентов крови в
анамнезе
Лечение гормонами в
анамнезе
Перенесенные
заболевания и
операции
Специальный
Общий
Специальный
Менструальная функция ( в норме с
12-13 лет х 3-5 дней х 21-35 дней х 5080 мл х б/б)
Половая функция ( со скольки лет?)
Репродуктивная функция ( кол-во
беременностей)
Секреторная функция ( беспокоят ли
бели?)
Перенесенные гинекологические
заболевания
Причины, заставившие женщину
обратиться за медицинской помощью
(жалобы).
ВЗЖПО нижних отделов половых
органов: жалобы на зуд, жжение,
покраснение, отёк в области вульвы,
патологические бели из половых путей
(в зависимости от возбудителя).
Тип телосложения;
Характер оволосения
Кожные покровы;
Состояние молочных желез;
Измерение: температуры,
пульса, АД, веса, роста,
окружности талии;
ИМТ = Масса тела (кг) /
Длина тела (м2
Основные
Осмотр наружный
половых органов
Осмотр влагалища
и шейки матки
Бимануальное
исследование
Дополнительные
Лабораторные:
• Взятие мазка
на микроскопическое
исследование отделяемого
из влагалища
на гонококк из уретры и
цервикального канала.
на ПЦР из уретры и
цервикального канала.
на микрофлору и
чувствительность к
антибиотикам содержимого
влагалища, цервикального
канала и уретры.
• Общий анализ крови
• Биохимические анализы
крови
• Кровь на гормоны
• ОАМ
Инструментальные:
• Эндоскопические методы:
вульвоскопия и
кольпоскопия,
28.
Принципы леченияМедикаментозное
Препараты для лечения назначает гинеколог после
установления причин патологии.
Общее
Антимикробные
Противовирусные
Противогрибковые
Гормональные
Местное
вагинальные свечи
вагинальные капсулы
вагинальные таблетки
спринцевание
Немедикаментозное
соблюдение диеты;
подмывание с мылом дважды в день;
отказ от использования тампонов;
использование презервативов без отдушек
при половом контакте;
использование только хлопчатобумажного
нижнего белья.
29.
Рекомендуется всем пациенткам с воспалительными заболеваниями шейки матки, влагалища ивульвы соблюдение гигиенических мер и поведенческих правил с целью профилактики рецидива
Гигиенические и поведенческие меры профилактики:
соблюдение правил личной и интимной гигиены;
исключение случайных половых контактов и частой смены половых партнеров;
использование средств барьерной контрацепции;
исключение бесконтрольного употребления антибактериальных, противогрибковых и
гормональных препаратов;
исключение влагалищных душей, спринцеваний и др.;
исключение длительного использования внутриматочных средств и влагалищных диафрагм;
отказ от тесного синтетического белья и регулярного использования гигиенических
прокладок.
Лечение воспалительных заболеваний шейки матки, влагалища и
вульвы проводится в амбулаторных условиях.
30.
Воспалительные заболевания нижних отделовБартолинит – это воспалительное заболевание большой железы преддверия влагалища (бартолиновой железы).
Классификация
Клинические формы:
острый бартолинит – воспалительный
процесс бартолиновой железы без закупорки
протока;
абсцесс бартолиновой железы – гнойное
воспаление бартолиновой железы микробного
происхождения с закупоркой протока.
Этиология
В зависимости от инфекционного агента:
специфические (гонококк, трихомонада,
хламидии, уреаплазмы)
неспецифические (кишечная палочка, стрептококк,
стафилококк, пневмококк, бактероид, клостридии)
Пути проникновения инфекции в железу:
экзогенный (извне)
эндогенный путь (распространение возбудителей, присутствующих в организме)
1.
2.
3.
4.
5.
6.
7.
Факторы риска возникновения бартолинита:
Несоблюдение правил личной гигиены (особенно во время менструации).
Любые местные микротравмы (расчесы, половой акт при недостаточном увлажнении).
Ношение тесного белья нарушает нормальный отток секрета железы, поэтому она застаивается, создавая идеальные
условия для попадания болезнетворного микроорганизма в проток железы.
Беспорядочная половая жизнь в разы повышает вероятность заражения заболеваниями, передающимися половым путем.
Наличие в организме очагов хронической инфекции (кариес, пиелонефрит). В этом случае болезнетворные
микроорганизмы попадают в бартолиновую железу с током крови или лимфы.
Оперативные вмешательства: например, аборт, проведенные с нарушением медико-санитарных норм во время
манипуляции, а также с несоблюдением правил послеоперационного периода.
Общее снижение иммунитета, авитаминоз, переохлаждение – все это ослабляет защитные силы организма, в
результате возбудители инфекций, не встречая значительных преград на пути, легко попадают как в выводящий проток железы,
так и в саму железу.
Киста бартолиновой железы – одностороннее образование в области нижней трети преддверия
влагалища, образующееся в результате нарушения оттока секрета из БЖ из-за вторичного отека или травмы
31.
ЭпидемиологияЗаболевания бартолиновой железы (киста БЖ, абсцесс БЖ) наиболее часто
выявляются у женщин репродуктивного возраста.
Частота заболеваемости КБЖ и АБЖ достигает 2% от всех гинекологических
посещений в год.
АБЖ примерно в три раза чаще диагностируются, чем КБЖ
МКБ 10:
N75 Болезни бартолиновой железы
N75.0 Киста бартолиновой железы
N 75.1 Абсцесс бартолиновой железы
N 75.8 Другие болезни бартолиновой железы
N75.9 Болезнь бартолиновой железы неуточненная
32.
Клиника и диагностика.Жалобы и анамнез:
боли в области пораженной железы и промежности;
неприятные ощущения при половом акте;
неудобство при ходьбе;
общее недомогание,
слабость,
головная боль,
озноб, повышение температуры тела до 39 °C,
боли в области бартолиновой железы становятся резкими, пульсирующими.
КБЖ могут быть и бессимптомными
Физикальное обследование:
гинекологический осмотр: ассиметрия в области больших половых губ;
болезненность при пальпации пораженной железы,
отек тканей,
при абсцессе - флюктуация,
гипертермия (локальная и общая).
Лабораторные исследования: специфичных изменений нет.
ОАК – умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ;
бактериоскопическое исследование отделяемого из влагалища и
поверхности вульвы: выявление возбудителя.
33.
Диагностика воспалительных заболеваний женских половых органов.Осмотр
Опрос
Специальный
Общий
Общий
Паспортные данные
Условия труда и быта
Наличие (отсутствие)
вредных привычек
Наследственность
Аллергоанамнез
Гемотрансфузия или
трансфузия
компонентов крови в
анамнезе
Лечение гормонами в
анамнезе
Перенесенные
заболевания и
операции
Специальный
Менструальная функция ( в норме с 1213 лет х 3-5 дней х 21-35 дней х 50-80 мл х
б/б)
Половая функция ( со скольки лет?)
Репродуктивная функция ( кол-во
беременностей)
Секреторная функция ( беспокоят ли
бели?)
Перенесенные гинекологические
заболевания
Причины, заставившие женщину
обратиться за медицинской помощью
(жалобы при бартолините):
боли в области пораженной железы;
неприятные ощущения при половом акте;
неудобство при ходьбе;
общее недомогание,
слабость,
головная боль,
озноб, повышение температуры тела до 39 °C,
боли в области бартолиновой железы
становятся резкими, пульсирующими.
Тип телосложения;
Характер оволосения
Кожные покровы;
Состояние молочных желез;
Измерение: температуры,
пульса, АД, веса, роста,
окружности талии;
ИМТ = Масса тела (кг) /
Длина тела (м2
Основные
Осмотр наружный
половых органов
Осмотр влагалища
и шейки матки
Бимануальное
исследование
Дополнительные
Лабораторные:
• Взятие мазка
на микроскопическое
исследование отделяемого
из влагалища
на гонококк из уретры и
цервикального канала.
на ПЦР из уретры и
цервикального канала.
на микрофлору и
чувствительность к
антибиотикам содержимого
влагалища, цервикального
канала и уретры.
• Общий анализ крови
• ОАМ
Инструментальные:
• УЗИ
34.
Принципы леченияГоспитализация
хирургическое лечение КБЖ и АБЖ
Оперативное
Консервативное
Местное
Медикаментозное
антибиотики широкого
спектра
антимикотические
препараты
инфузионная терапия
антигистаминные средства
НПВП (эффективно
уменьшают симптомы
воспаления – боли и отек)
иммуномодуляторы,
стимуляторы синтеза
эндогенного интерферона
(циклоферон и др.),
адаптогены.
В настоящее время не используется
Прикладывание пузыря со льдом
для уменьшения остроты
воспаления на 15-20 минут
Местно аппликации
противовоспалительных мазей.
В острой фазе воспалительного
процесса применяют
физиотерапию - УВЧ на область
пораженной железы.
При АБЖ:
1. Вскрытие и дренирование
При КБЖ:
1. Рассечение и дренирование кисты бартолиновой железы
(однако, данный метод лечения ассоциирован с высоким риском
рецидивирования).
2. Установка катетера для бартолиновых желез.
3. Марсупиализация - суть операции заключается во вскрытии полости
кисты, иссечении и подшивании капсулы кисты к краям раны.
4. Удаление КБЖ, в том числе и с помощью хирургического СО2
лазера.
При обработке СО2 лазером выполняется вапоризация капсулы кисты или ложа
после удаления капсулы с целью дополнительного гемостаза и профилактики
рецидивов.
В ряде случаев возможно динамическое наблюдение бессимптомных
кист размерами до 2-3 см в течение 3 месяцев с последующим
ультразвуковым мониторингом; при тенденции к увеличению – оперативное
лечение
35.
3. Марсупилизация кисты. На внутреннем полюсекисты у входа во влагалище вырезают овальный
лоскут.
4. Удаление КБЖ
2. Word катетер: в месте расположения заросшего отверстия выводного протока выполняется
разрез 5 мм, через который вымывают содержимое кисты раствором антисептика, при наличии
перегородок — разрушают их, далее в полость кисты вводится специальный катетер —
трубочка, на конце которой раздувается небольшой шарик, который не позволяет катетеру
выпасть.
Катетер оставляют в кисте на 6 недель, разрез дополнительно фиксируется швом, чтобы он не
выпадал. Через 6 недель катетер извлекается, и в месте, где он стоял, формируется новый
проток, края которого уже не срастаются, так как за время нахождения катетера канал
эпителизируется.
Эффективность такого метода лечения составляет 94-96%. Установить катетер можно
только при наличии постоянно существующей не воспаленной кисты, размером более 3х см.
Если киста меньше по размеру, катетер установить не получится, так как не будет достаточно
места, чтобы раздуть внутри шарик. При остром воспалении установка катетера также будет
затруднительной, так как отечные плотные стенки не позволят раздуть шарик и вытолкнут его
наружу.
5. При неоднократных рецидивах и невозможности установки Word катетера
возможно проведение полного удаления железы. Это сложная, длительная
операция, которая выполняется под общим наркозом, при этом есть риск большой
кровопотери. Основная сложность такой операции заключается в том, что железа
плотно прикреплена к крупному сосудистому образованию — луковице
преддверья, ранение которой может спровоцировать обильное кровотечение.
Восстановление после такой операции длительное, до 10-14 дней.
При АБЖ:
1. Вскрытие и дренирование
36.
Меры профилактики:своевременное выявление и лечение ИППП
лечение острых и хронических воспалительных заболеваний
органов малого таза;
соблюдение правил интимной гигиены;
наблюдение врача-акушера-гинеколога
37.
Воспалительные заболевания органов малого таза (ВЗОМТ) –воспалительные заболевания органов верхнего отдела женского
репродуктивного тракта, включающие эндометрит, параметрит, сальпингит,
оофорит, тубоовариальный абсцесс, пельвоперитонит и их сочетания.
Развитие которых происходит в основном в результате восходящей инфекции
Сальпингит – воспалительное заболевание маточных труб.
Оофорит - воспалительное заболевание яичников.
Тубоовариальный абсцесс – гнойно-воспалительное образование с вовлечением яичника и
маточной трубы.
Эндометрит – воспалительное заболевание слизистой оболочки матки.
Метроэндометрит - воспалительный процесс распространяется по лимфатическим сосудам и капиллярам в
мышечный слой.
Параметрит – воспалительное заболевание параметрия (околоматочной соединительной ткани,
клетчатки).
Пельвиоперитонит – воспалительное заболевание висцеральной и париетальной брюшины
малого таза.
38.
Факторы риска ВЗОМТ:молодой возраст (до 25 лет);
факторы, связанные с сексуальным поведением;
несколько половых партнеров
смена полового партнера (в пределах последних трех месяцев);
в анамнезе инфекции, передающиеся половым путем (ИППП) у пациентки или ее партнера;
акушерские и гинекологические операции и внутриматочные диагностические манипуляции ;
введение внутриматочной спирали в течение последних 3 недель.
ЭПИДЕМИОЛОГИЯ
Эта группа заболеваний занимает лидирующее положение в структуре
гинекологической заболеваемости и являются наиболее частой причиной
госпитализации женщин.
По данным Всемирной организации здравоохранения (ВОЗ), в мире ежегодно
регистрируется 448 млн. новых случаев ВЗОМТ (до 60% от общего числа
гинекологических заболеваний).
Пик заболеваемости (4-12%) приходится на возраст 17 - 28 лет, что связано с
сексуальной активностью и низкой частотой использования барьерных методов
контрацепции
39.
N70.0 Острый сальпингит и оофоритN70.9 Сальпингит и оофорит неуточненные
N71.0 Острые воспалительные заболевания матки
N71.1 Хронические воспалительные заболевания матки
N71.9 Воспалительная болезнь матки неуточненная
N73.0 Острый параметрит и тазовый целлюлит
N73.1 Хронический параметрит и тазовый целлюлит
N73.2 Параметрит и тазовая флегмона неуточненные
N73.3 Острый тазовый перитонит у женщин
N73.3 Хронический тазовый перитонит у женщин
N73.5 Тазовый перитонит у женщин неуточненный
N73.8 Другие уточненные воспалительные болезни женских тазовых органов
N73.9 Воспалительные болезни женских тазовых органов неуточненные
40.
КЛАССИФИКАЦИЯЖеневская международная классификация болезней, травм и причин смерти (ВОЗ, 1980)
выделяют следующие нозологические формы ВЗОМТ
614.0 Острый сальпингит и оофорит:
• абсцесс: маточной трубы, яичника, тубоовариальный,
• оофорит,
• пиосальпинкс,
• сальпингит,
• воспаление придатков матки,
614.3 Острый параметрит и тазовая флегмона
614.4 Хронический или неуточненный параметрит и тазовая флегмона.
614.5 Острый или неуточненный перитонит
Классификация, предложенная Краснопольским В.И. и соавторами
Клинические формы ВЗОМТ:
1. Неосложненные: острый сальпингит; эндометрит; метроэндометрит.
2. Осложненные: пиосальпинкс; пиовар; параметрит; тубоовариальный абсцесс; абсцесс
прямокишечно-маточного пространства; пельвиоперитонит; перитонит; сепсис.
По локализации:
• односторонний
• двусторонний.
По клиническому течению
Острый – с выраженной симптоматикой менее 30 дней
Хронический – с неустановленной давностью
заболевания или давностью более 30 дней
41.
Воспалительные заболевания верхних отделовЭндометрит (острый и хронический) воспаление слизистой оболочки матки.
Сальпингоофорит (острый и хронический
аднексит) - воспаление придатков матки.
42.
43.
44.
ЭндометритХронический
Острый
Неспецифический
Специфический
Кистозный
Гипертрофический
Фиброзный
Гипопластический
45.
Воспалительные заболевания верхних отделов: острый эндометритОстрый эндометрит — воспаление слизистой
оболочки матки с поражением главным образом
базального (росткового, камбиального) слоя
эндометрия.
Метроэндометрит - воспалительный процесс
распространяется по лимфатическим сосудам и
капиллярам в мышечный слой.
Острый эндометрит и метроэндометрит диагностируют
в 2,1% случаев всех гинекологических заболеваний.
Код по МКБ-10
N71.0 — острые воспалительные болезни матки.
Классификация:
специфический
неспецифический эндометрит.
46.
ПричиныАбсолютные патогены,
участвующие в развитии ВЗОМТ:
Neisseria gonorrhoeae,
Chlamydia trachomatis,
Тrichomonas vaginalis.
При нарушенной иммунокомпетентности организма
возбудителями являются условно-патогенные микробы облигатно-анаэробные и факультативно-анаэробные и их
ассоциации, которые в низких титрах могут присутствовать в
составе нормальной микрофлоры влагалища и перианальной
области:
Bacteroides spp., Peptostreptococcus spp., Prevotella spp.,
Escherichia coli, Gardnerella vaginalis, Streptococcus spp. и т.д..
В настоящее время роль Mycoplasma genitalium, Mycoplasma
hominis и Ureaplasma urealyticum в этиологии ВЗОМТ остается
спорной и в сочетании с другими микроорганизмами
рассматриваются как возможные этиологических факторы ВЗОМТ
Преобладание преимущественно полимикробных ассоциаций при нарушении барьерных механизмов
защиты и локального противоинфекционного иммунитета могут способствовать хронизации
заболеваний и активации аутоиммунных процессов, а также нетипичным клиническим проявлениям в
зависимости от особенностей взаимодействия между различными видами возбудителей.
47.
Факторы рискаПервичный воспалительный процесс обычно развивается вследствие
инфицирования восходящим путем:
акушерские и гинекологические операции;
внутриматочные диагностические манипуляции;
введение внутриматочной спирали в течение последних 3 недель.
48.
Клиника и диагностикаОстрый эндометрит (метроэндометрит)
Клинические признаки острого эндометрита
возникают, как правило, на 3–4-й день после
инфицирования.
Повышается температура тела, появляется
озноб.
Беспокоят боли внизу живота, иррадиирующие в
крестец или пах.
Выделения из половых путей чаще серозногноевидные.
Возможны сукровичные выделения в течение
длительного времени, что связано с задержкой
регенерации слизистой оболочки.
Значительное кровотечение обычно возникает
при задержке остатков плодного яйца после
аборта.
Острый гонорейный эндометрит часто
начинается кровотечением в виде затянувшейся
менструации либо в виде кровянистых выделений,
появившихся через несколько дней после ее
окончания.
49.
Клиника и диагностикаОстрый эндометрит (метроэндометрит)
Диагностика (схема на следующем слайде)
При гинекологическом осмотре:
- гноевидные выделения из цервикального канала;
- увеличенная матка мягковатой консистенции, болезненная или
чувствительная, особенно в области ребер (по ходу крупных лимфатических
сосудов).
В анализе крови выявляются лейкоцитоз, лимфопения, повышение СОЭ.
При УЗИ определяются увеличение матки, нечеткость границы между
эндометрием и миометрием, изменение эхогенности миометрия , расширение
полости матки с гипоэхогенным содержимым и мелкодисперсной взвесью
(гной), а при соответствующем анамнезе - наличие ВМК или остатки плодного
яйца.
Может возникнуть пиометра - вторичное гнойное
поражение матки. Возникают резкие боли внизу живота,
гнойно-резорбтивная лихорадка, озноб. При
гинекологическом исследовании отделяемое из
цервикального канала отсутствует, обнаруживается
увеличенное, округлой формы, болезненное тело матки, а
при УЗИ - расширение полости матки с наличием в ней
жидкости с взвесью (гной).
50.
Диагностика воспалительных заболеваний женских половых органов.Осмотр
Опрос
Общий
• Паспортные данные
• Условия труда и
быта
• Наличие
(отсутствие)
вредных привычек
• Наследственность
• Аллергоанамнез
• Гемотрансфузия или
трансфузия
компонентов крови в
анамнезе
• Лечение гормонами
в анамнезе
• Перенесенные
заболевания и
операции
Специальный
Общий
Специальный
Менструальная функция ( в норме с 1213 лет х 3-5 дней х 21-35 дней х 50-80 мл х
б/б)
Половая функция ( со скольки лет?)
Репродуктивная функция ( кол-во
беременностей)
Секреторная функция ( беспокоят ли
бели?)
Перенесенные гинекологические
заболевания
Причины, заставившие женщину
обратиться за медицинской помощью
ВЗЖПО верхних отделов половых
органов: боли внизу живота, озноб,
повышение температуры тела, выделения
из половых путей (сукровичные или
кровянистые или гнойные).
В анамнезе обращают внимание на осложненные роды, аборты,
внутриматочные инвазивные манипуляции, выскабливания, ГСГ,
гистероскопию, использование ВМК и др.
Тип телосложения;
Характер оволосения
Кожные покровы;
Состояние молочных желез;
Измерение: температуры,
пульса, АД;
Рекомендовано провести
пальпацию живота
(болезненность в нижних
отделах)
Основные
Осмотр наружный
половых органов
Осмотр влагалища
и шейки матки
Бимануальное
исследование
Дополнительные
Лабораторные:
• Взятие мазка
на микроскопическое
исследование отделяемого из
влагалища
на гонококк из уретры и
цервикального канала.
на ПЦР из уретры и
цервикального канала.
на микрофлору и
чувствительность к антибиотикам
содержимого влагалища,
цервикального канала и уретры.
• Общий анализ крови
• С-реактивный белок в сыворотке
крови
• ОАМ
• ВИЧ, гепатиты, сифилис
Инструментальные:
• УЗИ органов малого таза
• Допплерометрия сосудов малого
таза
51.
Принципы леченияКонсервативное
Медикаментозное
Острый эндометрит
Оперативное
Немедикаментозное
Препараты для лечения назначает
гинеколог после установления причин
патологии.
ФТЛ
Общее
комбинированное антибактериальное
лечение:
комбинации цефалоспоринов 3–4-го
поколения и метронидазола,
линкозамидов и аминогликозидов 2–3-го
поколения; при подозрении на
хламидийную инфекцию дополнительно
назначают доксициклин или макролиды.
инфузионная,
десенсибилизирующая,
общеукрепляющая терапия
Местное
Высокий лечебный эффект достигнут при
введении лекарственных препаратов, в том числе
антибиотиков, непосредственно в слизистую
оболочку матки.
Возможно применение внутриматочного лаважа
растворами диметилсульфоксида, прокаина.
Если эндометрит развился на фоне ВМК
удаление.
Инструментальное опорожнение полости
матки производят в случае задержки
остатков плодного яйца после аборта.
Если признаки клинического улучшения
отсутствуют в течение 72 ч от начала
лечения, диагноз уточняют и решают
вопрос о радикальном хирургическом
вмешательстве.
Острая стадия эндометрита продолжается 8–10 дней.
При адекватном лечении процесс завершается выздоровлением,
реже переходит в подострую и хроническую формы.
Дальнейшее ведение
Для профилактики осложнений эндометрита, улучшения регенеративной способности эндометрия и
восстановления менструальной функции назначают курс физиотерапии и санаторно-курортное лечение
52.
Воспалительные заболевания верхних отделов: хронический эндометритХронический эндометрит — хронический воспалительный процесс в функциональном и базальном слоях
эндометрия.
Частота хронического эндометрита составляет 14%.
Код по МКБ-10
N71.1 — хронические воспалительные болезни матки.
Классификация
Выделяют морфологические варианты хронического эндометрита.
Гипотрофический (атрофия желез).
Фиброзный (фиброз стромы).
Кистозный (кисты, образовавшиеся вследствие сдавления протоков желез фиброзной тканью и сгущения их
содержимого).
Гипертрофический (ГПЭ, развившийся в результате хронического воспаления).
Этиология и патогенез
Как правило, хронический эндометрит — следствие недолеченного острого эндометрита.
Часто его развитию способствуют повторные внутриматочные вмешательства по поводу маточных кровотечений.
Редко причиной хронического эндометрита может быть инородное тело (элементы скелета плода, оставшиеся
после прерывания беременности больших сроков, или шовный материал после операции кесарева сечения).
Часто значение первичного возбудителя при хроническом воспалении утрачивается и главную роль играет
вторичное инфицирование.
Дисбиоз и суперинфекция отягощают течение основного заболевания.
Присутствие во влагалищном биотопе УПМ из группы факультативно-анаэробных микроорганизмов
(E. coli, Proteus spp., S. aureus, Mycoplasma genitalium), а также увеличение количества анаэробных бактерий
(например, Gardnerella spp., Bacteroides spp.) резко повышают риск восходящего инфицирования эндометрия.
53.
54.
Клиника и диагностикаКлиническая картина
Основной симптом хронического эндометрита — маточное кровотечение.
Вследствие нарушения процессов десквамации и регенерации эпителия появляются пред- и постменструальные
кровяные выделения, а также межменструальные кровяные выделения, связанные с повышением проницаемости
сосудов эндометрия в период овуляции.
Пациентки с хроническим эндометритом часто отмечают серозные или серозно-гноевидные выделения из
половых путей, ноющие боли внизу живота.
Характерны расстройства репродуктивной функции — бесплодие и невынашивание беременности.
Диагностика (схема на следующем слайде)
В анамнезе обращают внимание на повторные внутриматочные вмешательства, использование ВМК, бесплодие,
самопроизвольные выкидыши, перенесенный острый эндометрит.
При бимануальной пальпации можно обнаружить небольшое увеличение и уплотнение матки.
Исследуют выделения из влагалища и канала шейки матки, клинический анализ крови.
Гистологическое исследование соскоба эндометрия позволяет окончательно подтвердить диагноз хронического
эндометрита, провести иммуногистохимическое определение рецепторной активности эндометрия и его иммунного
статуса.
Диагностическое выскабливание слизистой оболочки матки проводят в I фазу меструального цикла.
Для диагностики хронического эндометрита применяют также гистероскопию.
Дополнительную информацию позволяет получить УЗИ органов малого таза.
55.
Диагностика воспалительных заболеваний женских половых органов.хронический эндометрит
Общий
Опрос
Общий
• Паспортные
данные
• Условия труда и
быта
• Наличие
(отсутствие)
вредных привычек
• Наследственность
• Аллергоанамнез
• Гемотрансфузия
или трансфузия
компонентов крови
в анамнезе
• Лечение
гормонами в
анамнезе
Специальный
• Менструальная функция (НМЦ)
• Половая функция ( со скольки лет?)
• Репродуктивная функция ( кол-во
беременностей)
• Секреторная функция ( беспокоят ли
бели?)
• Перенесенные гинекологические
заболевания
• Причины, заставившие женщину
обратиться за медицинской помощью
(жалобы).
При хроническом эндометрите:
НМЦ, бесплодие
Тип телосложения;
Характер оволосения
Кожные покровы;
Состояние молочных
желез;
• Измерение:
температуры, пульса,
АД
Осмотр
Специальный
Основные
• Осмотр наружный
половых органов
• Осмотр
влагалища и
шейки матки
• Бимануальное
исследование
Дополнительные
Лабораторные:
• Взятие мазка
на микроскопическое исследование
отделяемого из влагалища
на гонококк из уретры и
цервикального канала.
на ПЦР из уретры и цервикального
канала.
на микрофлору и чувствительность к
антибиотикам содержимого
влагалища, цервикального канала и
уретры.
• Общий анализ крови
• Биохимические анализы крови
• Кровь на гормоны
Инструментальные:
• Эндоскопические методы:
вульвоскопия, кольпоскопия,
гистероскопия, лапароскопия
• Диагностическое выскабливание
• Пайпель биопсия
• УЗИ органов малого таза
• Допплерометрия сосудов малого
таза
56.
Принципы леченияхронический эндометрит
Оперативное
Консервативное
Медикаментозное
Препараты для лечения назначает
гинеколог после установления причин
патологии.
Немедикаментозное
ФТЛ
Общее
лечение сопутствующих
заболеваний;
общеукрепляющее лечение;
по показаниям назначают
седативные, десенсибилизирующие
препараты, витамины.
Местное
Высокий лечебный эффект достигнут при
введении лекарственных препаратов, в том числе
антибиотиков, непосредственно в слизистую
оболочку матки.
Возможно применение внутриматочного лаважа
растворами диметилсульфоксида, прокаина.
при наличии внутриматочных
синехий и полипов в полости матки
57.
Воспалительные заболевания верхних отделов: сальпингоофоритСальпингоофорит (аднексит) — инфекционно-воспалительный процесс
неспецифической или специфической этиологии в маточных трубах и яичниках.
Сальпингит – это инфекционно-воспалительный процесс неспецифической или
специфической этиологии с локализацией в маточных трубах.
Оофорит - это инфекционно-воспалительный процесс неспецифической или
специфической этиологии с локализацией в яичниках.
Код по МКБ-10
N70.0 — острый сальпингит и оофорит.
N70.1 — хронический сальпингит и оофорит.
N70.9 — сальпингит и оофорит неуточненные.
Эпидемиология
ВЗОМТ занимают лидирующее положение в структуре гинекологической патологии.
Точная заболеваемость их неизвестна из-за недостаточной диагностики и регистрации.
Пик заболеваемости приходится на 17-28 лет.
Преобладающими нозологическими формами ВЗОМТ являются сальпингит и оофорит
(60-67%).
Согласно данным статистического анализа заболеваемости населения России за 2017
г., частота воспалительных процессов придатков матки увеличилась на 27% за год и
составила 817,4 случаев на 100000 всего женского населения.
Отсутствие симптомов в 60% случаев обуславливает низкую обращаемость пациенток
за медицинской помощью и затрудняет выявление данных заболеваний.
58.
Этиология и патогенезВоспалительные заболевания верхних отделов: сальпингоофорит
Сальпингит и оофорит обычно являются результатом восходящей инфекции, которая имеет смешанный
полимикробный характер с преобладанием возбудителей, передаваемых половым путем (85%):
Neisseria gonorrhoeae, Chlamydia trachomatis, Trichomonas vaginalis.
В 15% случаев причиной являются условно-патогенные микроорганизмы:
Gardnerella vaginalis, Bacteroides spp., Peptostreptococcus spp., Mobiluncus spp., Streptococcus spp. (в
первую очередь, S.agalactiae), Enterobacteriaceae (Escherichia coli) и т. д.
Крайне редко сальпингит и оофорит ассоциирован с Campylobacter spp. или респираторными патогенными
микроорганизмами (например, Haemophilus influenzae, Streptococcus pneumoniae, стрептококки группы A и
Staphylococcus aureus), которые колонизировали нижние отделы половых путей.
Значительная доля смешанных инфекций в структуре ВЗОМТ обуславливает
нетипичные клинические проявления в зависимости от особенностей взаимодействия
между различными видами возбудителей.
59.
Воспалительные заболевания верхних отделов: сальпингоофоритФакторы риска сальпингита и оофорита: возраст моложе 25 лет, ранее начало половой жизни (до 15 лет),
несколько половых партнеров или смена полового партнера в течение 3-х месяцев, отсутствие применения средств
барьерной контрацепции, ИППП в анамнезе, наличие внутриматочной спирали, инструментальное прерывание
беременности, гистеросальпигография (ГСГ), внутриматочные хирургические вмешательства и др.
Преобладание преимущественно полимикробных ассоциаций при нарушении барьерных механизмов защиты и
локального противоинфекционного иммунитета могут способствовать хронизации заболеваний и активации
аутоиммунных процессов.
Отсутствие снижения частоты ВЗОМТ и бесконтрольное многократное использование
антибактериальных препаратов
способствуют развитию антибиотикорезистентности.
В ходе эволюции бактериальные агенты выработали способность образовывать биопленки, что повышает
выживаемость их ассоциаций. В ряде исследований показано, что все чаще возникающая устойчивость к
лекарственным препаратам представляет наибольшую сложность в лечении больных с различными инфекционными
процессами смешанной этиологии.
Сальпингиты и оофориты у женщин репродуктивного возраста,
вызваны смешанными формами возбудителей.
Сальпингит и оофорит являются основной причиной трубноперитонеального бесплодия,
повышают риски развития спаечного процесса, хронической тазовой боли, эктопической
беременности, а также преждевременной недостаточности яичников.
60.
КлассификацияВ зависимости от возбудителя:
специфический
неспецифический.
По локализации:
односторонний
двусторонний.
По клиническому течению:
острые – с выраженной клинической симптоматикой
(менее 30 дней)
подострые – со стертыми проявлениями
хронические – с неустановленной давностью
заболевания или давностью более 30 дней.
В зависимости от степени тяжести:
легкий
среднетяжелый
тяжелый
Фото на след слайде
В зависимости от наличия клинических
симптомов:
симптоматический
асимптоматический
По характеру течения:
катаральные;
гнойные:
• гнойный эндометрит;
• пиосальпинкс;
• пиовар;
• абсцесс яичника;
• гнойное тубоовариальное образование;
• пельвиоперитонит.
61.
Разрыв правостороннего пиосальпинксаОстрый сальпингит
Спаечный процесс при хроническом аднексите
62.
Клиническая картинаТечение ВЗОМТ может быть симптоматическим или бессимптомным.
Однако ни один из клинических симптомов не является специфичным и чувствительным
Симптомы:
боль в нижней части живота - обычно двусторонняя;
повышение температуры тела до 38-40 °C;
диспареуния;
аномальные маточные кровотечения - межменструальное кровотечение, посткоитальное кровотечение и
меноррагия могут возникать вторично по отношению к сопутствующему цервициту и эндометриту;
выделения из влагалища или шейки матки - в результате ассоциированного цервицита, эндометрита или
бактериального вагиноза.
В ряде случаев может наблюдаться лихорадка или озноб, судороги, дизурия.
Реже у женщин отсутствует какая-либо клиническая симптоматика или отмечаются атипичные симптомы,
такие как боль в правом подреберье, что может быть следствием перигепатита (синдром Фитц-Хью-Куртиса).
Косвенный признак наличия у женщины сальпингита или оофорита – первичное или вторичное бесплодие.
Диспареуния – неприятные либо болезненные ощущения, возникающие в половых органах до, в течение или
сразу после окончания коитуса. Может возникать у лиц обоего пола, однако наиболее часто такое расстройство
сексуальной функции регистрируется среди женщин. Точные данные относительно распространенности
диспареунии в женской популяции неизвестны, поскольку многие пациентки, стесняясь своей проблемы, не
обращаются с ней к специалистам.
По различным источникам, эпизоды диспареунии периодически испытывают от 15% до 60% женщин (в
послеродовом периоде – 45%), однако специализированная гинекологическая помощь требуется значительно
меньшему числу пациенток.
Причины диспареунии устанавливаются в процессе гинекологического осмотра, УЗИ, лабораторных
исследований, консультации психотерапевта или сексолога. Лечение может включать терапию основного
гинекологического заболевания, психотерапию, выработку оптимальной сексуальной техники.
63.
Диагностика воспалительных заболеваний женских половых органов.сальпингоофорит
Осмотр
Опрос
Общий
• Паспортные данные
• Условия труда и
быта
• Наличие
(отсутствие) вредных
привычек
• Наследственность
• Аллергоанамнез
• Гемотрансфузия или
трансфузия
компонентов крови в
анамнезе
• Лечение гормонами
в анамнезе
Специальный
• Менструальная функция(НМЦ)
• Половая функция ( часто
раннее начало)
• Репродуктивная функция
(часто бесплодие)
• Секреторная функция (часто
патологические бели)
• Перенесенные
гинекологические заболевания
• Причины, заставившие
женщину обратиться за
медицинской помощью
(жалобы): боль в нижней части
живота - обычно двусторонняя
(+см выше)
В анамнезе обращают внимание
на осложненные роды, аборты,
внутриматочные инвазивные
манипуляции, выскабливания, ГСГ,
гистероскопию, использование
ВМК, случайные половые контакты
и др.
Специальный
Общий
Тип телосложения;
Характер оволосения
Кожные покровы;
Состояние молочных
желез;
Измерение температуры
• повышение температуры
тела выше 380С не
является специфическим
симптомом, т.к.
выявляется у
незначительной части
женщин с сальпингитом и
оофоритом.
Измерение АД
Подсчёт пульса
Рекомендовано провести
пальпацию живота
(болезненность в
нижних отделах)
Основные
Осмотр наружный половых
органов
Осмотр влагалища и шейки
матки
• воспалительные заболевания
органов нижних отделов
половых путей могут быть
косвенными признаками
сальпингита и оофорита;
• аномальные выделения из
влагалища или шейки матки
часто свидетельствуют о
сочетании сальпингита и
оофорита с острым
цервицитом, бактериальным
вагинозом или эндометритом.
Бимануальное исследование
• возможны болезненные
тракции шейки матки и
болезненность при пальпации
придатков.
Дополнительные
Лабораторные:
• Взятие мазка
на микроскопическое
исследование отделяемого из
влагалища;
на гонококк из уретры и
цервикального канала;
на ПЦР из уретры и
цервикального канала;
на микрофлору и
чувствительность к антибиотикам
содержимого влагалища,
цервикального канала и уретры.
• Общий анализ крови
• Анализы крови на гепатиты, ВИЧ,
сифилис
• Биохимические анализы крови
• Кровь на гормоны
Инструментальные:
• лапароскопия
• УЗИ органов малого таза
• КТ и МРТ
64.
Принципы леченияАмбулаторно: антибиотики (перорально) при легком
и среднетяжелом течении сальпингитов и оофоритов.
Показания для госпитализации:
1) тяжелое состояние, тошнота, рвота, температура ≥380С;
2) тубоовариальный абсцесс;
3) неэффективность и невозможность амбулаторного лечения;
4) беременность;
5) наличие иммунодефицита (ВИЧ-инфекция, иммуносупрссивная
терапия и т.д.);
6) невозможность исключить острую хирургическую патологию
(аппендицит, внематочная беременность и т.д.).
65.
Принципы леченияКонсервативное
сальпингоофорит
Оперативное
Медикаментозное
Препараты для лечения назначает
гинеколог после установления причин
патологии.
Немедикаментозное
ФТЛ
Общее
• Антибактериальные препараты (эмпирически с
охватом всего спектра вероятных возбудителей).
Рекомендовано антибактериальную терапию
проводить в течение 10-14 дней.
• Антимикотические препараты
• Инфузионная терапия
• Антигистаминные
• НПВП (при выраженном болевом синдроме,
ассоциированном с сальпингитом или
оофоритом)
при отсутствии эффекта от
консервативной медикаментозной
терапии и формировании гнойных
тубоовариальных образований
Лечение проводится в стационаре
Все настоящие (в пределах шестимесячного периода) партнеры-мужчины женщин с сальпингитами и оофоритами должны быть
обследованы на ИППП.
Рекомендуется избегать незащищенных половых контактов до завершения курса лечения партнером.
При диагностике гонореи у партнера-мужчины должно быть проведено соответствующее лечение
Рекомендуется проведение одновременно эмпирического лечения хламидиоза для всех сексуальных партнеров в связи с вариабельной
чувствительностью доступных диагностических тестов.
Если адекватное обследование на ИППП у сексуального партнера(ов) не представляется возможным, должна быть проведена
эмпирическая их терапия.
66.
Принципы леченияЛечение проводится в стационаре
сальпингоофорит
Консервативное
Антибактериальные препараты (эмпирически с охватом всего спектра вероятных возбудителей). Рекомендовано антибактериальную терапию проводить в
течение 10-14 дней.
Все настоящие (в пределах шестимесячного периода) партнеры-мужчины женщин с сальпингитами и оофоритами должны быть обследованы на ИППП.
Рекомендуется избегать незащищенных половых контактов до завершения курса лечения партнером.
При диагностике гонореи у партнера-мужчины должно быть проведено соответствующее лечение
Рекомендуется проведение одновременно эмпирического лечения хламидиоза для всех сексуальных партнеров в связи с вариабельной
чувствительностью доступных диагностических тестов.
Если адекватное обследование на ИППП у сексуального партнера(ов) не представляется возможным, должна быть проведена эмпирическая их терапия.
Антимикотические препараты
Инфузионная терапия
Антигистаминные
НПВП (при выраженном болевом синдроме, ассоциированном с сальпингитом или оофоритом)
ФТЛ
Рекомендуется при остром сальпингите/оофорите на фоне адекватной антибактериальной терапии использовать: переменное магнитное поле, СВЧ-терапию,
терапию импульсными токами и др методики для достижения противоболевого, противоотечного, противовоспалительного эффектов, усиления действия
антибактериальной терапии;
Все настоящие (в пределах шестимесячного периода) партнеры-мужчины женщин с
сальпингитами и оофоритами должны быть обследованы на ИППП.
Рекомендуется избегать незащищенных половых контактов до завершения курса лечения
партнером.
При диагностике гонореи у партнера-мужчины должно быть проведено соответствующее лечение
Рекомендуется проведение одновременно эмпирического лечения хламидиоза для всех
сексуальных партнеров в связи с вариабельной чувствительностью доступных диагностических
тестов.
Если адекватное обследование на ИППП у сексуального партнера(ов) не представляется
возможным, должна быть проведена эмпирическая их терапия.
Оперативное при отсутствии эффекта от консервативной медикаментозной
терапии и формировании гнойных тубоовариальных образований.
67.
68.
69.
70.
Долгосрочные последствия ВЗОМТ:повышенный риск эктопической беременности,
бесплодие,
рецидивирующая инфекция,
хроническая тазовая боль.
Осложнения ВЗОМТ:
гидросальпинкс (1);
пиовар (2), тубоовариальные абсцессы (3) и тазовый
перитонит (4);
боль в правом подреберье, связанная с
перигепатитом (синдром Фитца-Хью–Кертиса), может
быть доминирующим симптомом;
во время беременности ВЗОМТ встречаются редко,
но может быть причиной повышенного риска как
материнской, так и фетальной заболеваемости.
(1)
(2)
(3)
(4)
71.
Параметрит - воспаление клетчатки, окружающей матку.Факторы риска распространения инфекции из матки после родов, абортов, выскабливаний слизистой оболочки
матки, операций на шейке матки, при использовании ВМК.
Инфекция проникает в параметральную клетчатку лимфогенным путем.
Параметрит начинается с появления инфильтрата и образования серозного воспалительного экссудата в месте
поражения.
При благоприятном течении инфильтрат и экссудат рассасываются, но в некоторых случаях в месте воспаления
развивается фиброзная соединительная ткань, что приводит к смещению матки в сторону поражения.
При нагноении экссудата возникает гнойный параметрит, который может разрешиться выделением гноя в прямую
кишку, реже - в мочевой пузырь, брюшную полость.
Клиническая картина параметрита обусловлена воспалением и интоксикацией: повышение температуры тела,
головная боль, плохое самочувствие, сухость во рту, тошнота, боли внизу живота, иррадиирующие в ногу или
поясницу. Иногда инфильтрация параметрия приводит к сдавлению мочеточника на стороне поражения, нарушению
пассажа мочи и даже развитию гидронефроза.
При нагноении параметральной клетчатки состояние пациентки резко ухудшается - появляются озноб, гектическая
лихорадка, усиливаются симптомы интоксикации.
Диагностика:
бимануальное и ректовагинальное исследование, при котором определяются сглаженность бокового свода
влагалища, плотный неподвижный малоболезненный инфильтрат параметрия в месте поражения, иногда доходящий
до стенки таза; в случае развития фиброзных изменений в области параметрия пальпируется плотный тяж, матка
смещена в сторону поражения.
перкуссия над верхнепередней подвздошной остью на стороне параметрита выявляет притупление перкуторного
звука (симптом Гентера).
Дополнительными методами диагностики:
в крови отмечаются лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ;
УЗИ органов малого таза, КТ и МРТ.
72.
Пельвиоперитонит - воспаление брюшины малого тазавозникает вторично при проникновении возбудителей из матки или ее придатков в полость малого таза.
В зависимости от патологического содержимого в малом тазу различают серозно-фибринозный и гнойный пельвиоперитонит.
Клиническая картина. Заболевание начинается остро, с появления резких болей внизу живота, повышения температуры тела до
39-40 °C, озноба, тошноты, рвоты, жидкого стула.
Диагностика:
При общем осмотре обращает на себя внимание влажный, обложенный белым налетом язык.
Живот вздут, принимает участие в акте дыхания, при пальпации болезнен в нижних отделах; там же в разной степени выражен
симптом раздражения брюшины Щеткина-Блюмберга, отмечается напряжение передней брюшной стенки.
Пальпация матки и придатков при гинекологическом исследовании затруднена в связи с резкой болезненностью, задний свод
влагалища сглажен из-за скопления экссудата в ректовагинальном углублении.
Дополнительные методы диагностики:
клинический анализ крови (изменения характерны для воспаления);
трансвагинальное УЗИ, помогающее уточнить состояние матки и придатков, определить свободную жидкость (гной) в малом тазу;
наиболее информативный метод диагностики является лапароскопия: визуализируется гиперемия брюшины малого таза и
прилежащих петель кишечника с наличием гнойного содержимого в ректовагинальном углублении.
По мере стихания острых явлений в результате образования спаек матки и придатков с сальником, кишечником, мочевым пузырем
воспаление локализуется в области малого таза.
При пункции брюшной полости через задний свод влагалища можно аспирировать воспалительный экссудат.
Проводят бактериологический анализ полученного материала.
Пиосальпинкс на 2-е сутки после
вскрытия. Лапароскопия
73.
Принципы леченияЭкстренная
госпитализация
Консервативное
Медикаментозное
Немедикаментозное
антибиотики широкого
спектра
антимикотические
препараты
инфузионная терапия
антигистаминные средства
НПВП (эффективно
уменьшают симптомы
воспаления – боли и отек)
иммуномодуляторы,
стимуляторы синтеза
эндогенного интерферона
(циклоферон и др.),
адаптогены.
эфферентные
(экстракорпоральным) методы
лечения - плазмаферез,
гемосорбция, перитонеальный
диализ, ультрагемофильтрация.
После стихания острых
явлений: ФТЛ
Оперативное
Лапаротомия
Лапароскопия
Объем операции определяется возрастом пациентки, степенью
деструктивных изменений и распространенностью
воспалительного процесса, сопутствующей патологией.
Оперативное вмешательство заканчивают дренированием
брюшной полости.
74.
Профилактика и диспансерное наблюдениеПрофилактика ВЗОМТ подразделяется на две категории:
1) профилактика первого эпизода ВЗОМТ
2) профилактика рецидива заболевания.
Профилактика первого эпизода ВЗОМТ:
ранняя диагностика ИППП для предотвращения ВЗОМТ (проводить ежегодный скрининг
на хламидиоз и гонорею у всех сексуально активных женщин моложе 25 лет
у сексуально активных женщин 25 лет и старше с повышенным риском заражения ИППП
(женщины, имеющие нового полового партнера, имеющие более одно полового партера,
имеющие полигамного партнера, имеющие полового партнера с ИППП).
применения методов барьерной контрацепции для снижения риска инфицирования ИППП.
Профилактика рецидива заболевания:
Рекомендуется при хроническом сальпингите/оофорите использовать санаторнокурортное лечение для профилактики обострений воспалительного процесса, достижения
противоспаечного эффекта не ранее, чем через 2 месяца после окончания
антибактериальной терапии. Возможно использование санаторного лечения 1-2 раза в год.
Диспансерное наблюдение
Весь репродуктивный период
75.
Инфекции, передающиеся половым путем.Классификация.
Бактериальные инфекции: паховая гранулёма (донованоз), мягкий шанкр,
сифилис, хламидиоз, гонорея, микоплазмоз, уреаплазмоз.
Вирусные инфекции: ВИЧ, генитальный герпес, остроконечные кондиломы,
вызываемые папиллома вируса человека (ВПЧ), гепатит В, цитомегаловирус
(ЦМВ), контагиозный моллюск, Саркома Капоши (герпес тип 8).
Протозойные инфекции: трихомониаз.
Грибковая инфекция: кандидоз(молочница).
Паразитарные заболевания: фтириаз (лобковая вошь), чесотка.
76.
АктуальностьЕжегодно регистрируется
92 млн. случаев хламидийной инфекции,
60 млн. случаев гонококковой инфекции и
2 млн. случаев сифилиса.
Однако, за последние 15 лет заболеваемость сифилисом и гонореей в странах Западной Европы и США значительно снизилась,
достигнув показателей 2-3,5 на 100 тыс. населения, но уровень заболеваемости другими ИППП продолжает оставаться высоким.
Согласно статистическим данным ВОЗ, около 50% всех заболеваний, обусловленных ИППП, отмечаются среди молодых людей в
возрасте 15-24 лет.
Резкое омоложением контингента больных во многих странах: среди молодёжи заболеваемость венерическими болезнями в 4-5 раз
выше.
В России, так же как и за рубежом, отмечается рост регистрации ИППП у подростков.
Самыми распространенными ИППП у подростков являются трихомониаз, сифилис, хламидиоз и гонорея.
По данным научно-исследовательского института эпидемиологии и микробиологии им. Пастера, в 28% случаев у подростков имеет место
микст-инфекция (2 и более возбудителя).
Заболеваемость инфекциями, передаваемыми преимущественно половым путём, характеризуется неоднородностью по своей структуре.
Социальная значимость ИППП обусловлена их влиянием на репродуктивное здоровье населения и повышением риска врождённой
патологии детей.
По данным, опубликованным Центрами контроля и профилактики заболеваний США (CDC), в среднем одна из четырех девочек в
возрасте от 14 до 19 лет страдает от какого-нибудь из ИППП, причем нередко заражение происходило во время первого же полового акта.
Самой распространенной инфекцией среди обследуемых девочек оказался вирус папилломы человека (18,3%), на втором месте
- хламидиоз (3,9%).
Главная проблема ИППП состоит в развитии серьёзных осложнений на фоне перенесенных заболеваний. В первую очередь это
бесплодие, осложнение беременности, пороки развития плода, инфицирование новорождённого, распространение инфекции с
поражением жизненно важных органов и систем.
Кроме того, все инфекционные заболевания мочеполовой сферы повышают риск заражения вирусом СПИДа.
77.
78.
79.
80.
Факторы риска ИПППОтсутствие культуры сексуальных отношений
Вредные привычки (психотропные вещества)
Низкий уровень сексуального и общего образования
Недостаточная информированность о риске инфицирования ИППП и последствиях заражения
Факторами риска распространения ИППП в подростковой среде считается:
раннее начало половой жизни,
промискуитет ( полная беспорядочность половых отношений на самой низкой ступени первобытного
человеческого общества)
частая смена половых партнеров
отсутствие ориентированности на вступление в брак
низкий уровень контрацепции.
Анонимное обследование более 2000 подростков, проведенное в медицинской ассоциации «Семья и
здоровье» (2010 г.), показало, что каждый третий подросток (15-17 лет) имеет опыт половой жизни, среди них
каждый пятый имеет в среднем от 2 до 6 партнеров, что сопровождается выявлением ИППП в 20% случаев.
Немаловажным фактором, приводящим к росту заболеваемости ИППП у подростков, является
сексуальное насилие. По данным ряда исследований, подростки, подвергавшиеся сексуальному
насилию, составляют 2,5%-20% от всех заболевших ИППП
81.
82.
Профилактика ИПППОбщая
Санитарнопросветительская
работа
Всем сексуально-активным лицам
рекомендуется ежегодное профилактическое
обследование на сифилис, ВИЧ, гепатит В
даже при отсутствии симптомов.
Специфическая
Вакцинация
Неспецифическая
Механическая
(барьерная)
Презервативы
женские
мужские
Химическая
Микробициды
особые гели, мази и пленки,
содержащие специальные
вещества, которые обладают
способностью убивать
большинство известных видов
болезнетворных бактерий и
вирусов.
83.
Подготовка реферативных сообщений или презентаций или интеллект – картпо теме «Мочеполовые инфекционные заболевания и их профилактика».
Бактериальный вагиноз. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы лечения.
Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
2. Вульвовагинальный кандидоз. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы
лечения. Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
3. Папилломавирусная инфекция половых органов. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики.
Принципы лечения. Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
4. Генитальный герпес. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы лечения.
Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
5. Цитомегаловирусная инфекция. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы
лечения. Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
6. Урогенитальный микоплазмоз, Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы
лечения. Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
7. Урогенитальный хламидиоз. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы лечения.
Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
8. Урогенитальный трихомоноз. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы
лечения. Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
9. Гонорея. Эпидемиология. Этиология. Классификация. Клиническая картина. Осложнения. Методы диагностики. Принципы лечения.
Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
10. Туберкулёз ЖПО. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы лечения. Критерии
излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
11. Сифилис, Эпидемиология. Этиология. Классификация. Клиническая картина. Осложнения. Методы диагностики. Принципы лечения.
Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
12. ВИЧ-инфекция и СПИД. Эпидемиология. Этиология. Клиническая картина. Осложнения. Методы диагностики. Принципы лечения.
Критерии излеченности. Прогноз. Работа фельдшера по профилактике ЗППП.
1.



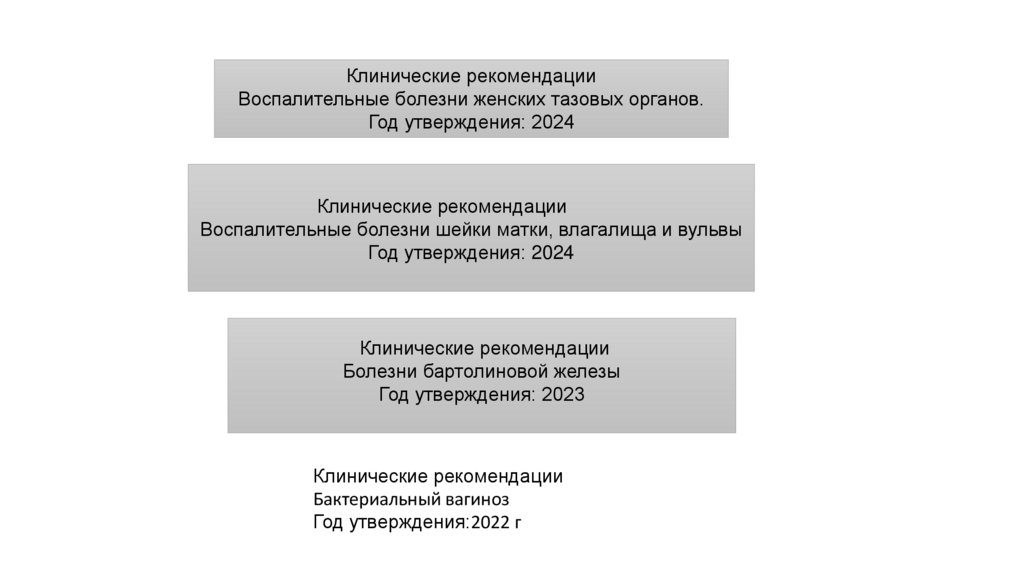





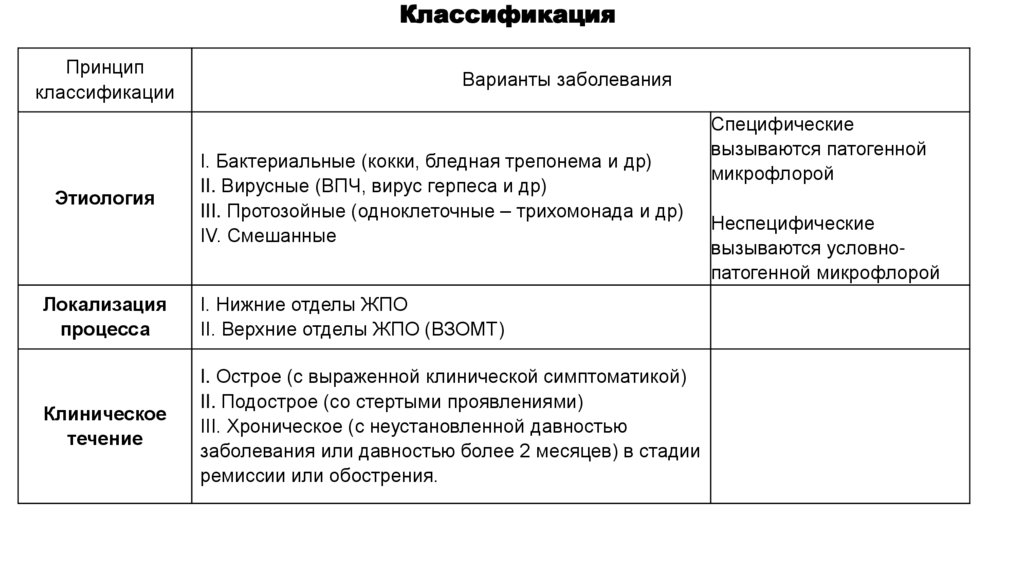
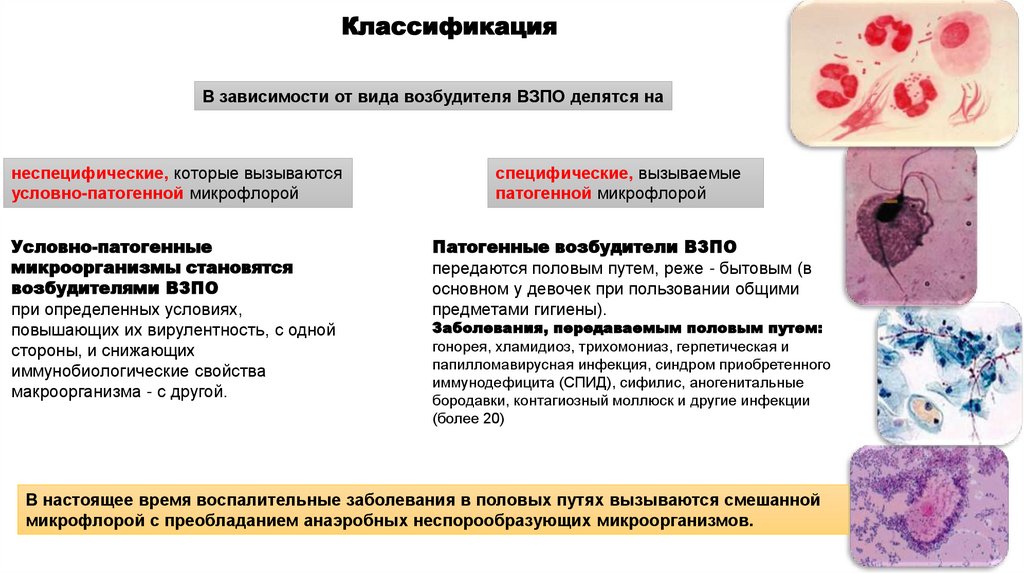
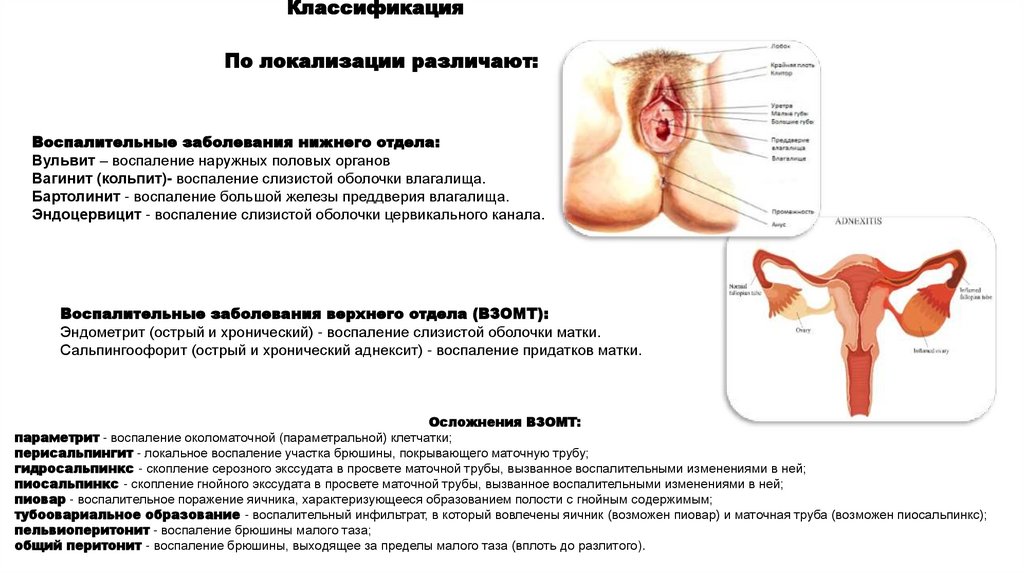
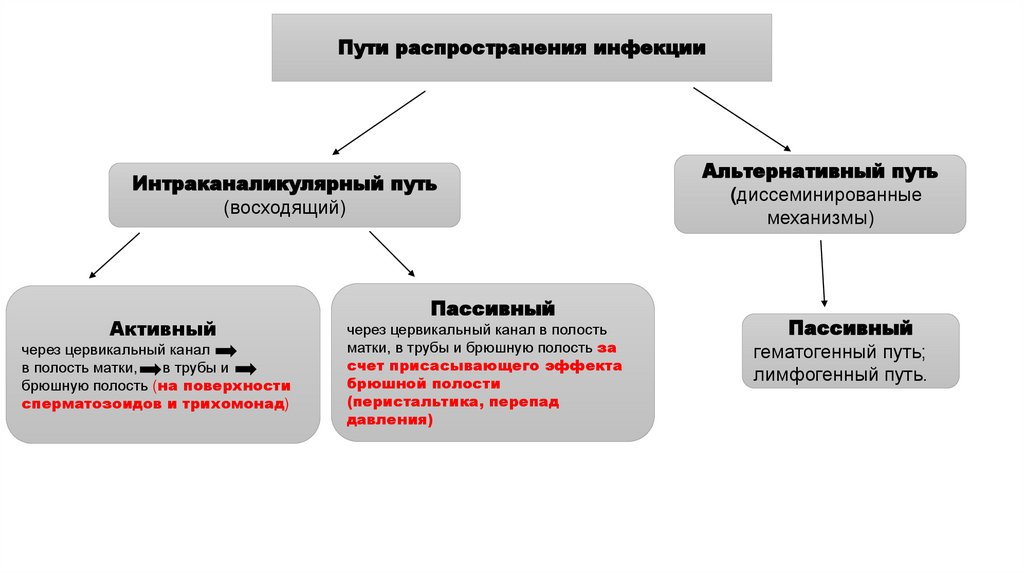
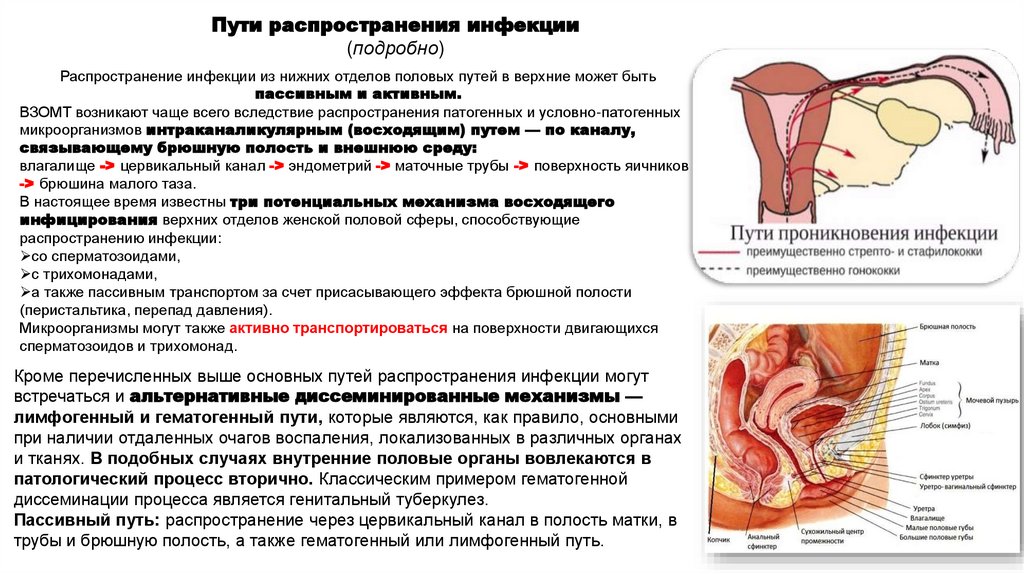



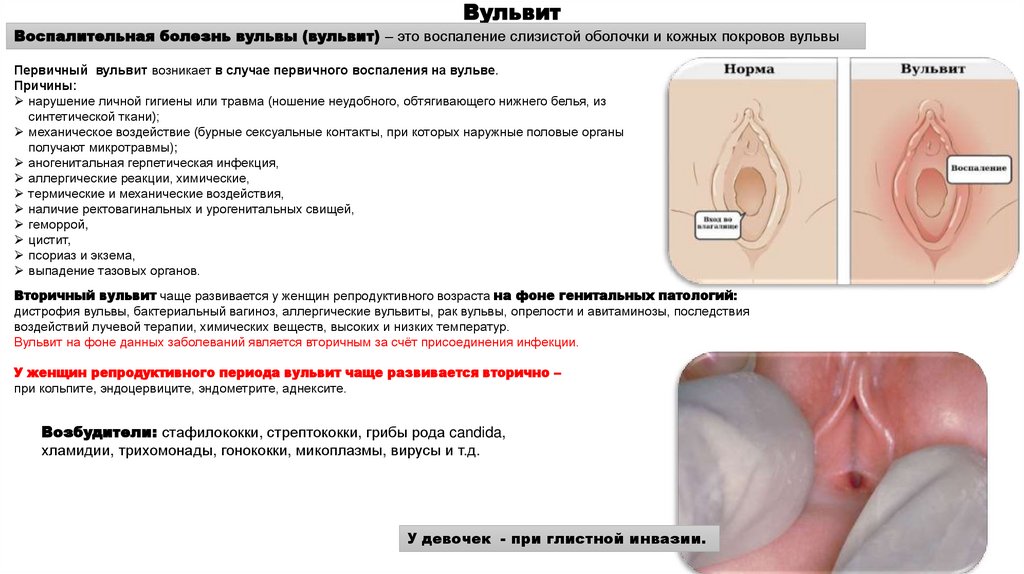
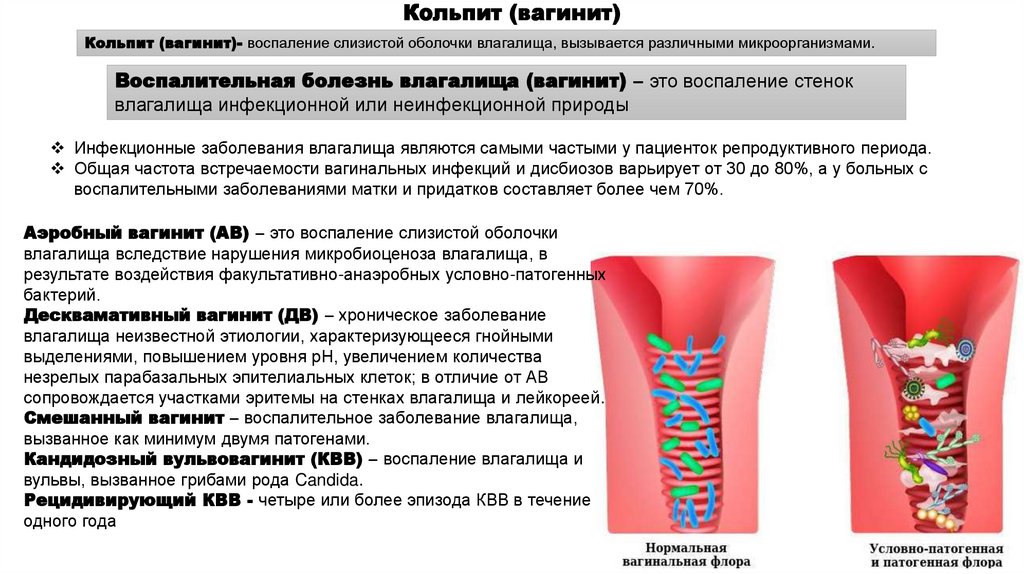

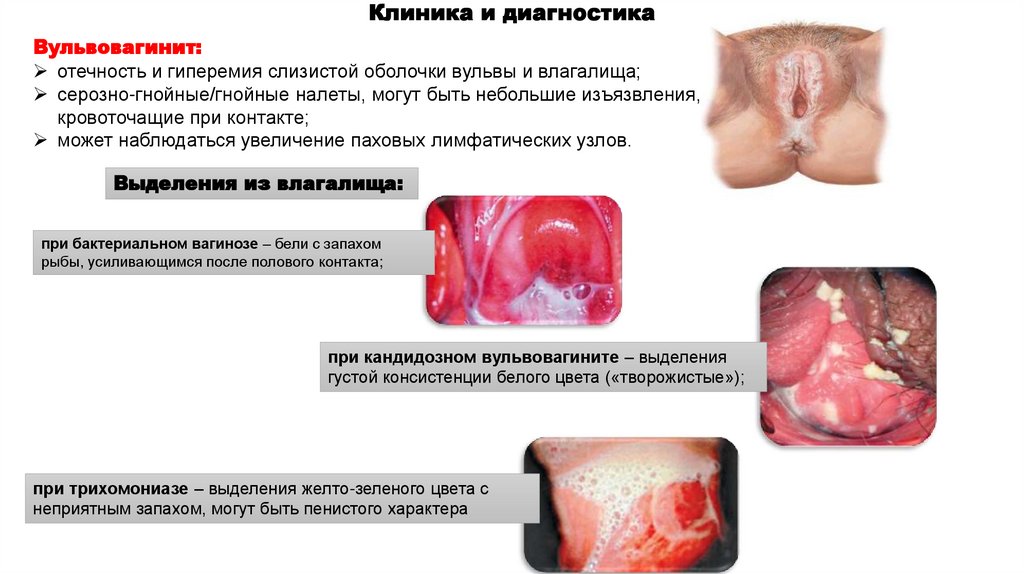
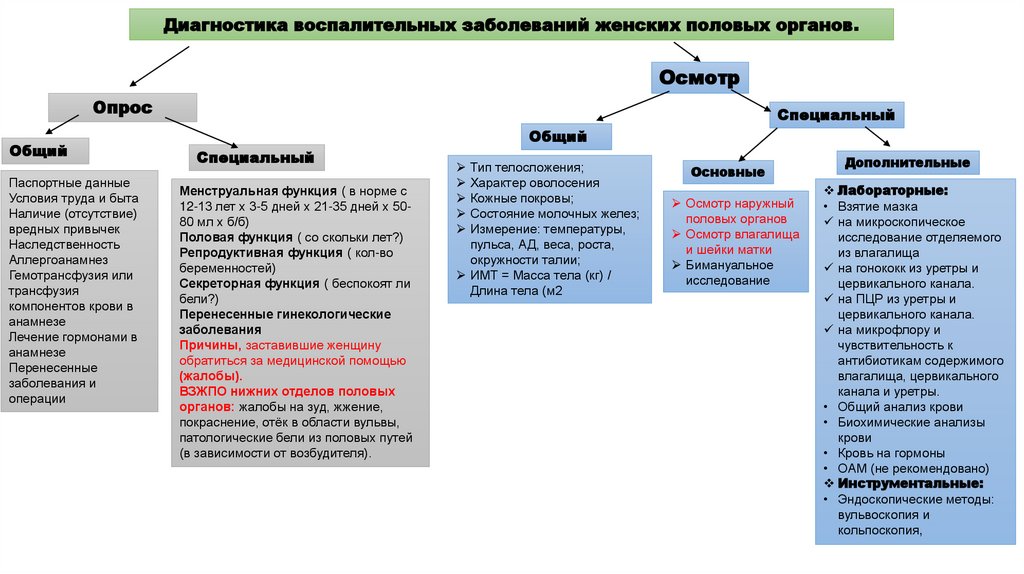
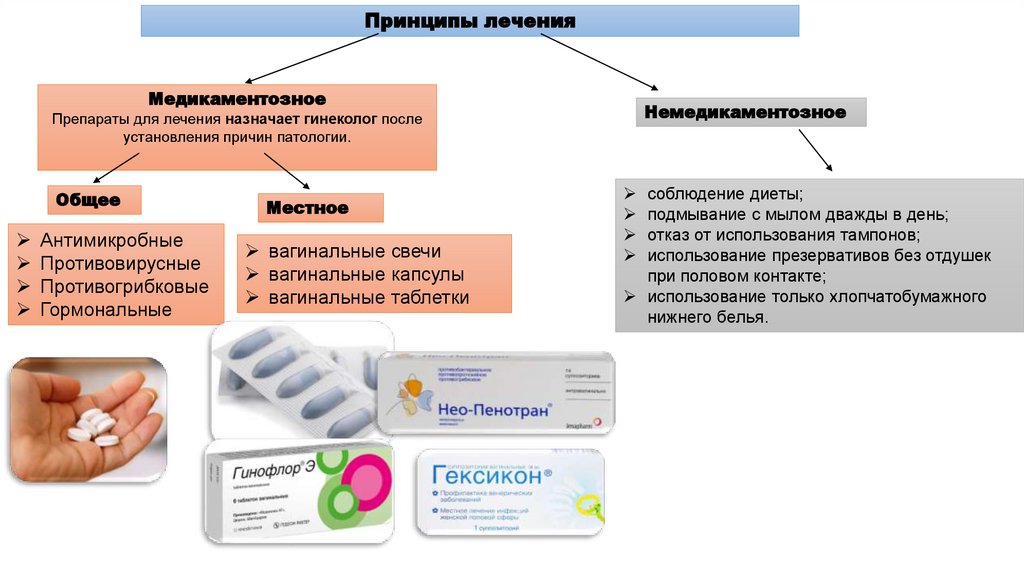

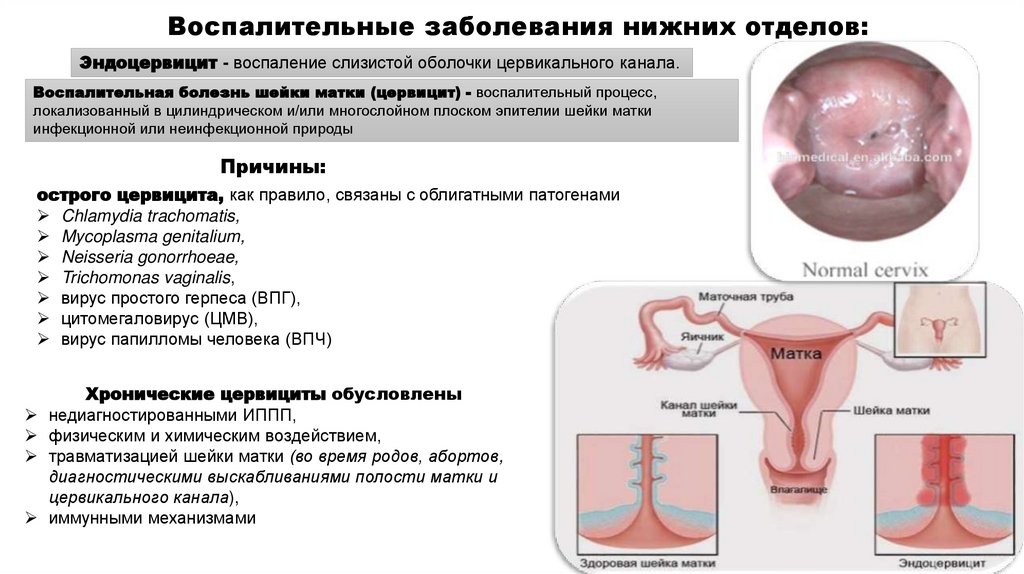
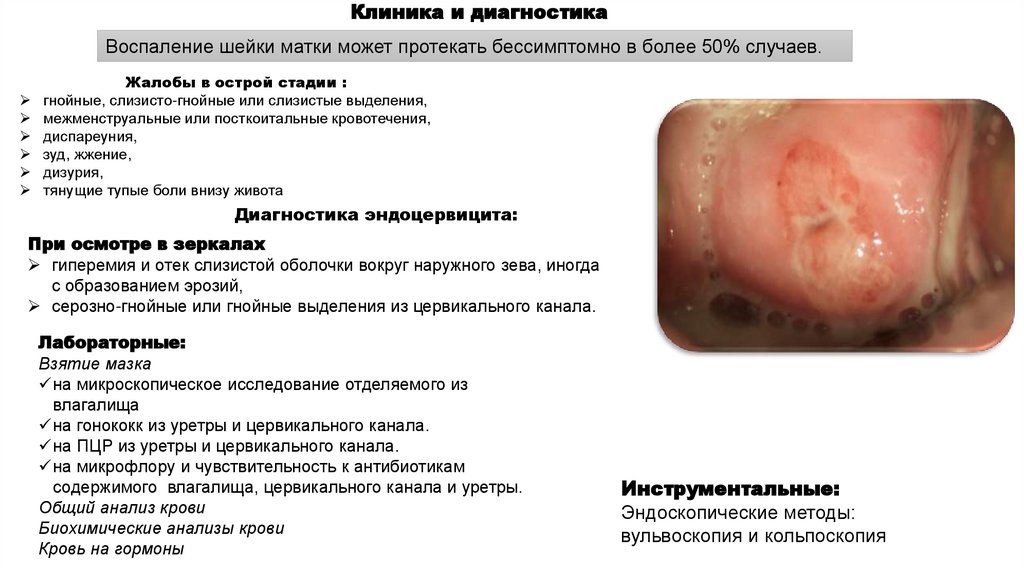



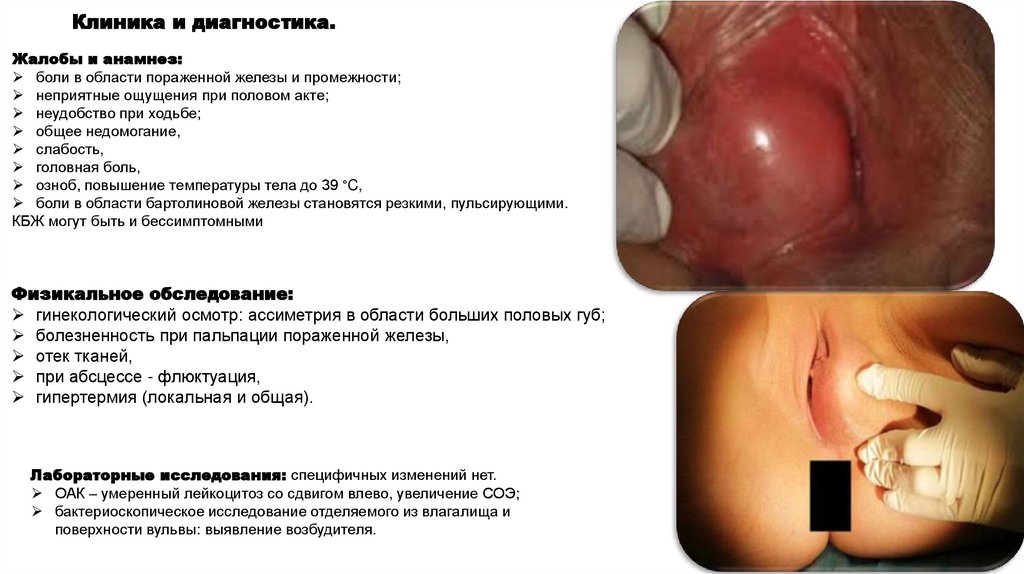
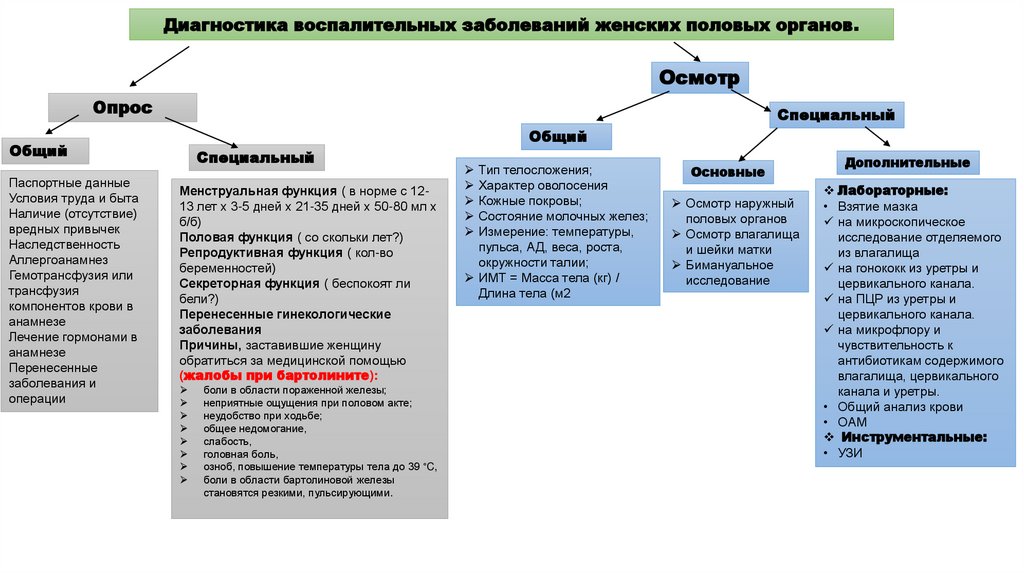
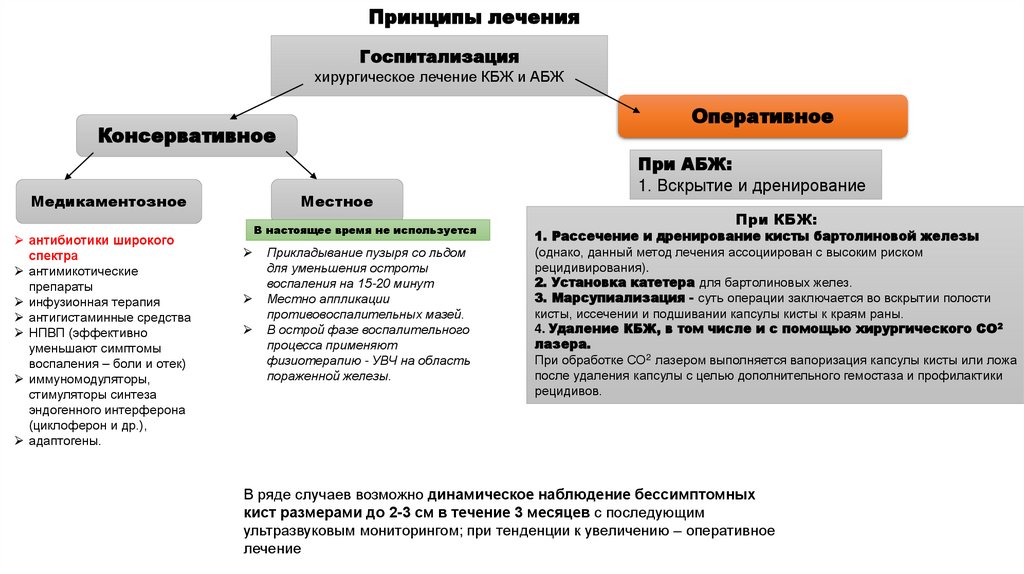
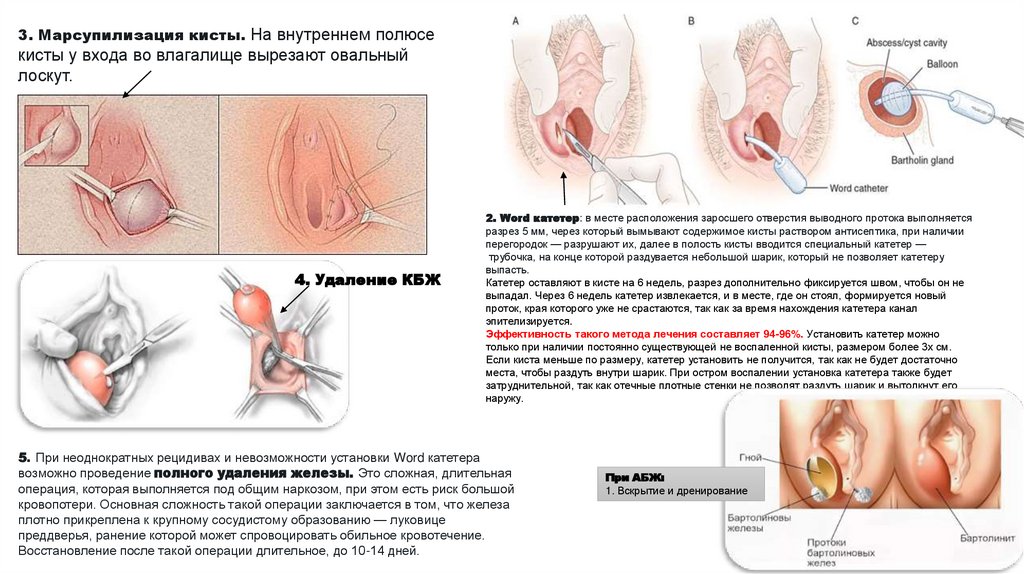





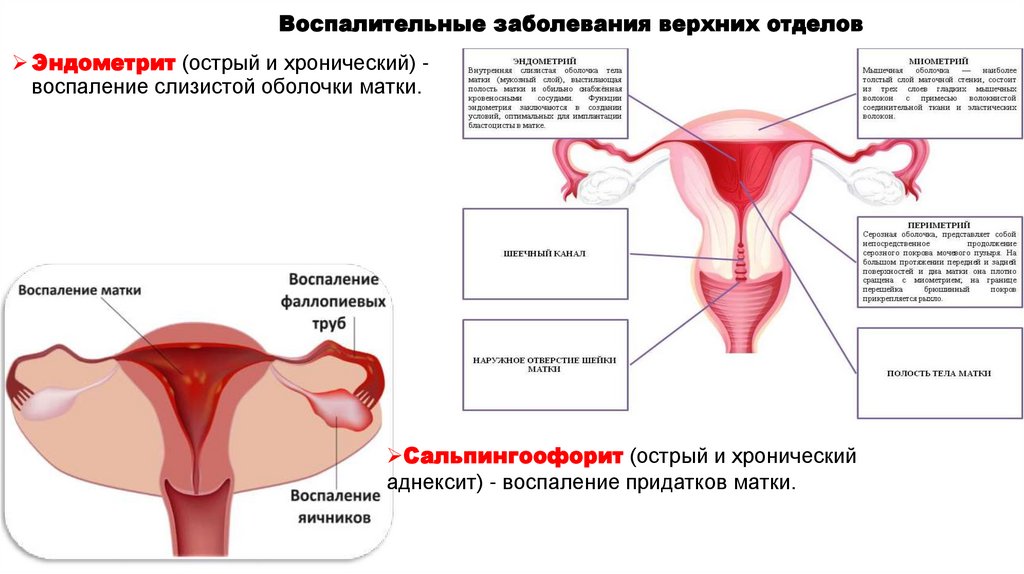


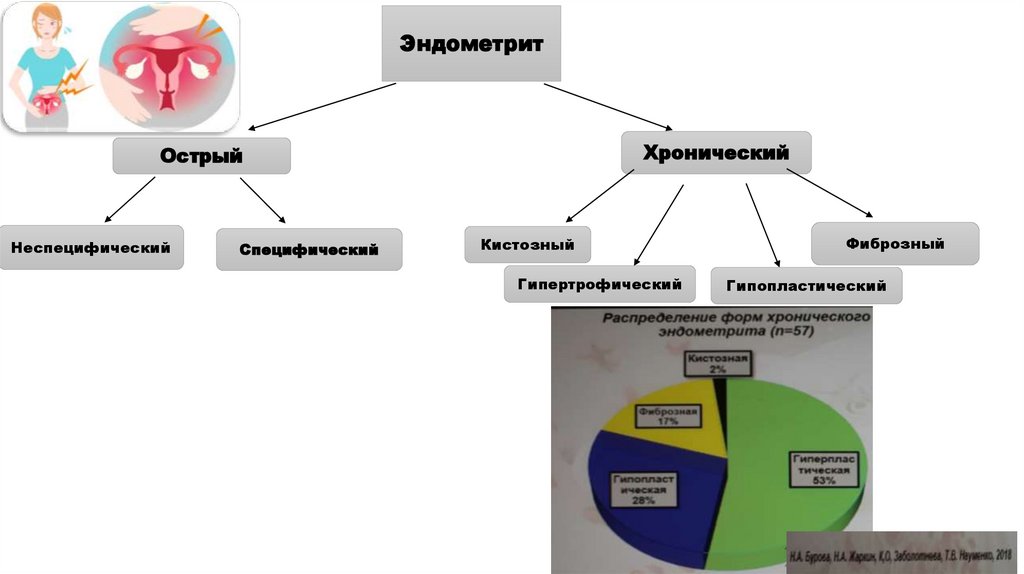
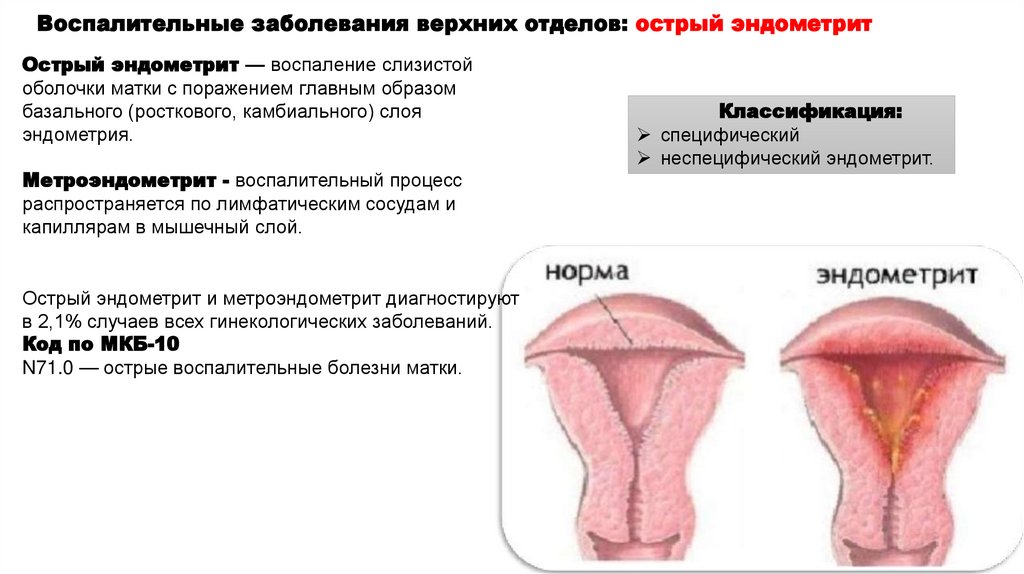


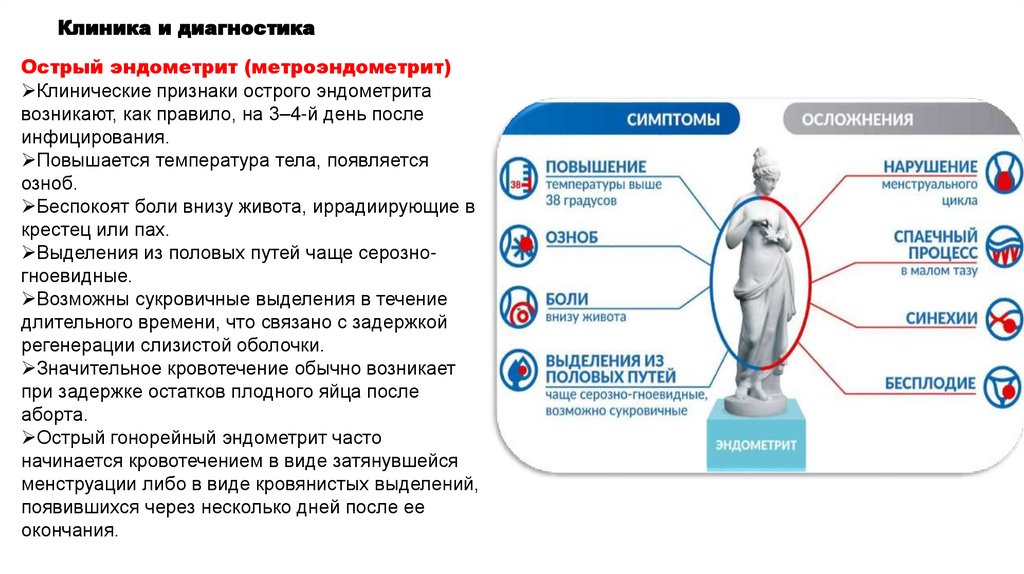
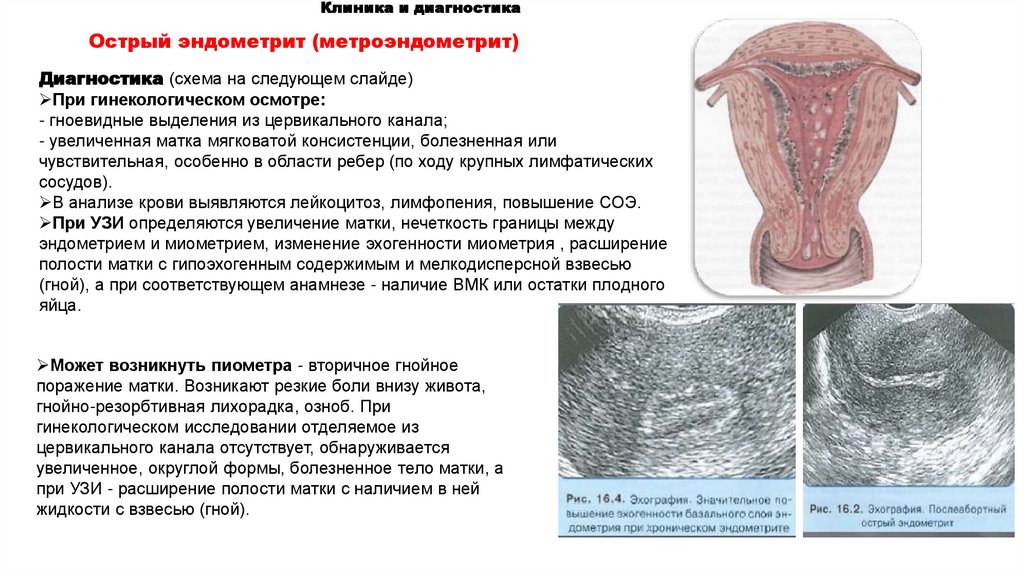
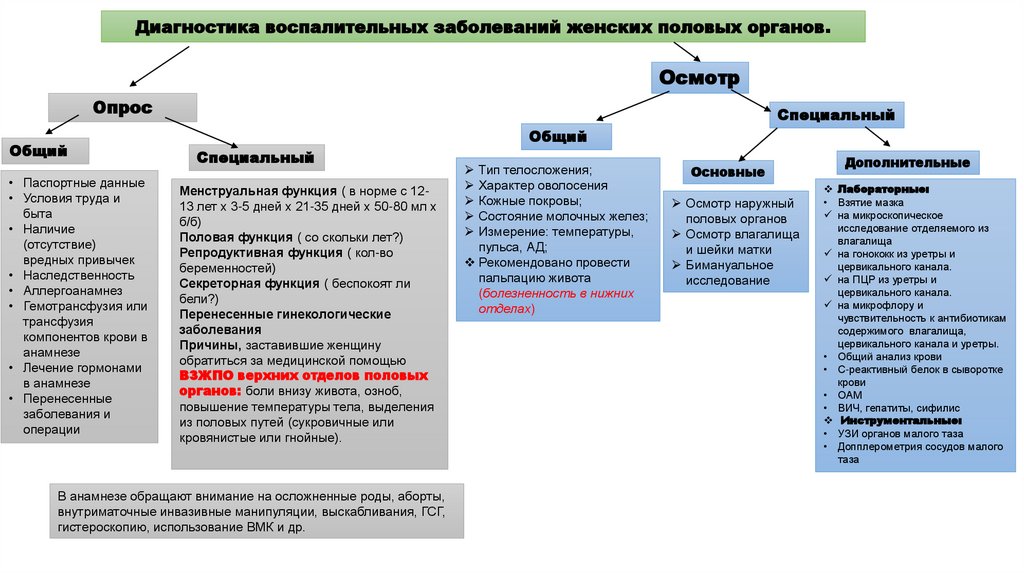
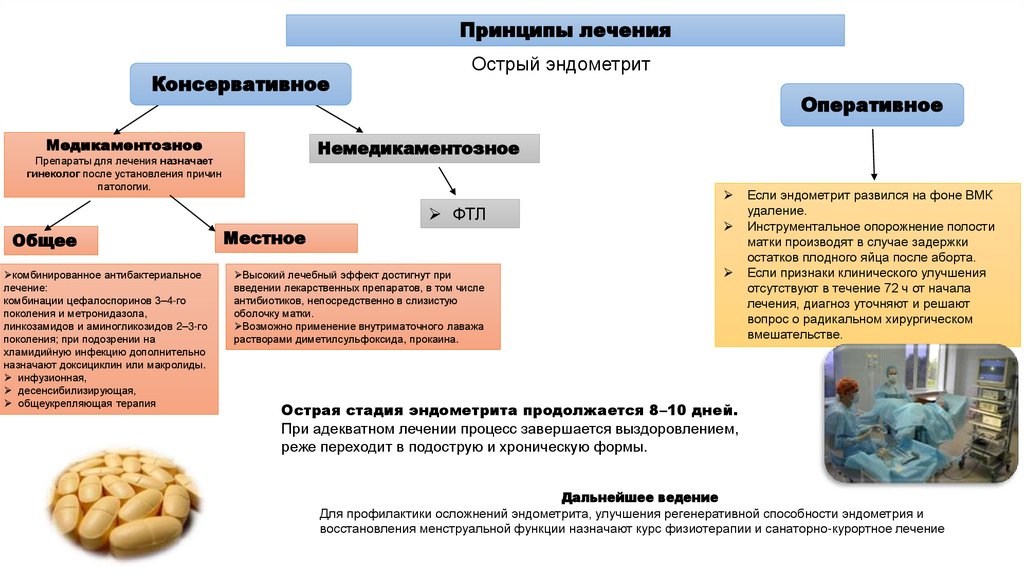



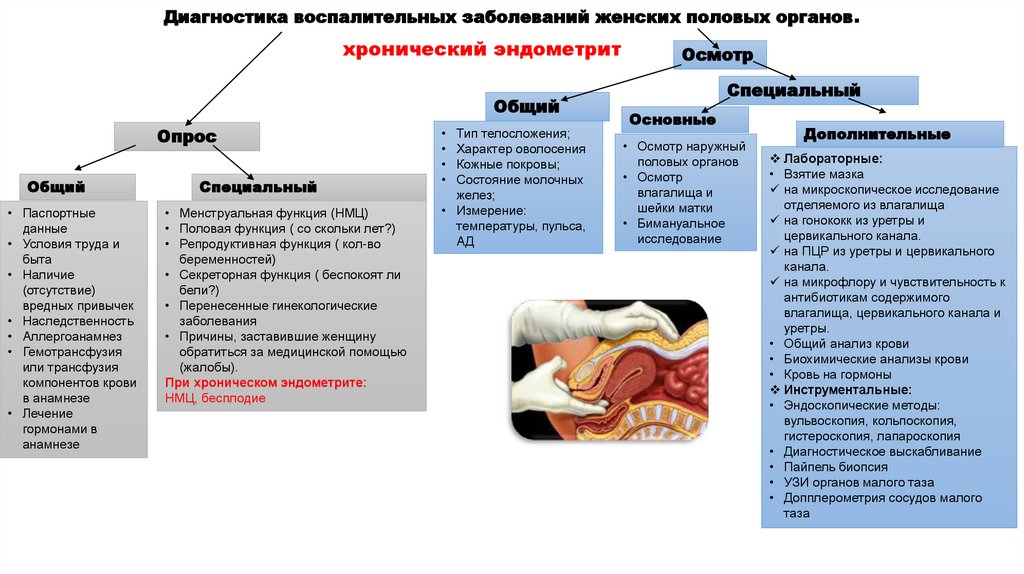
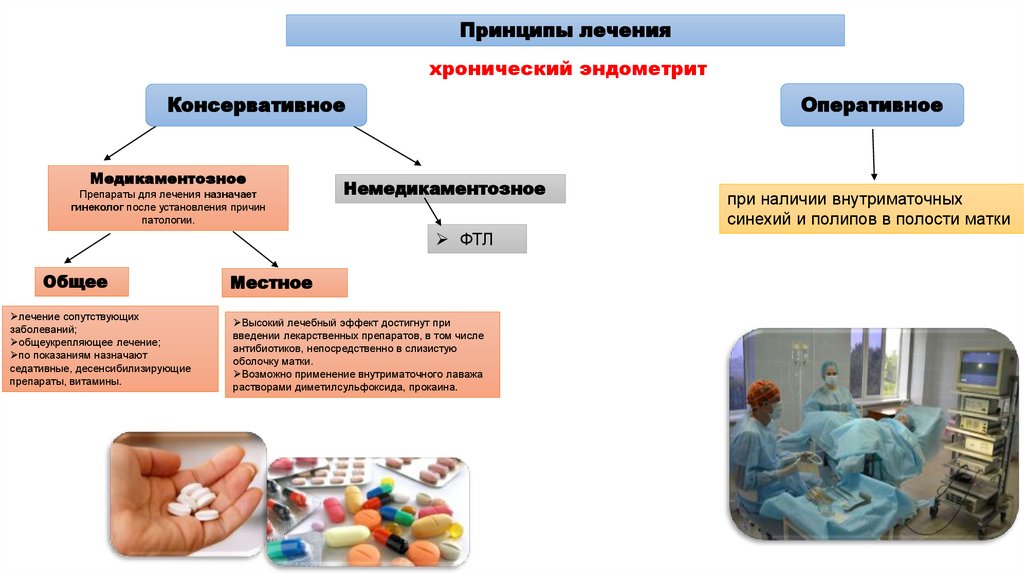
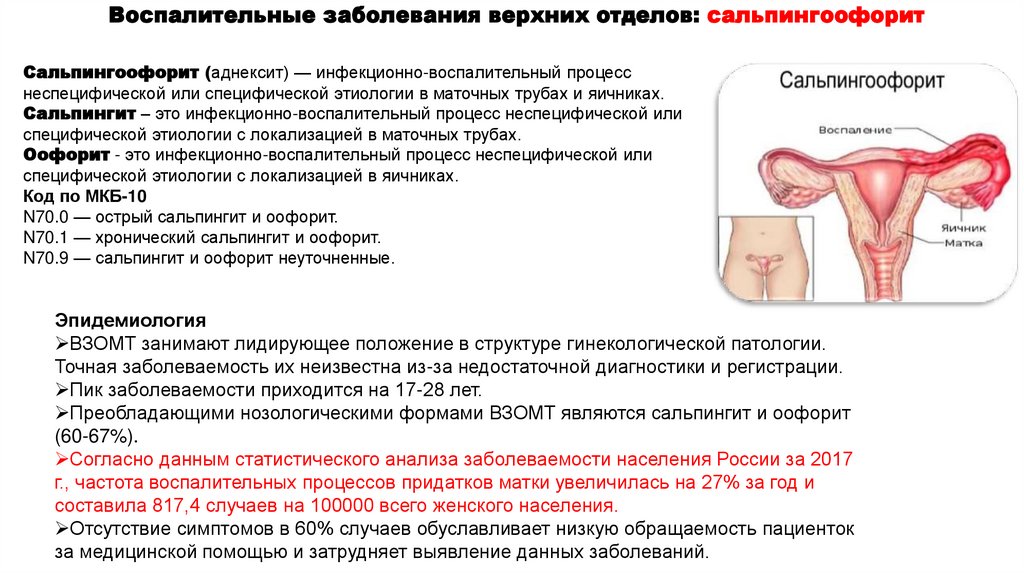



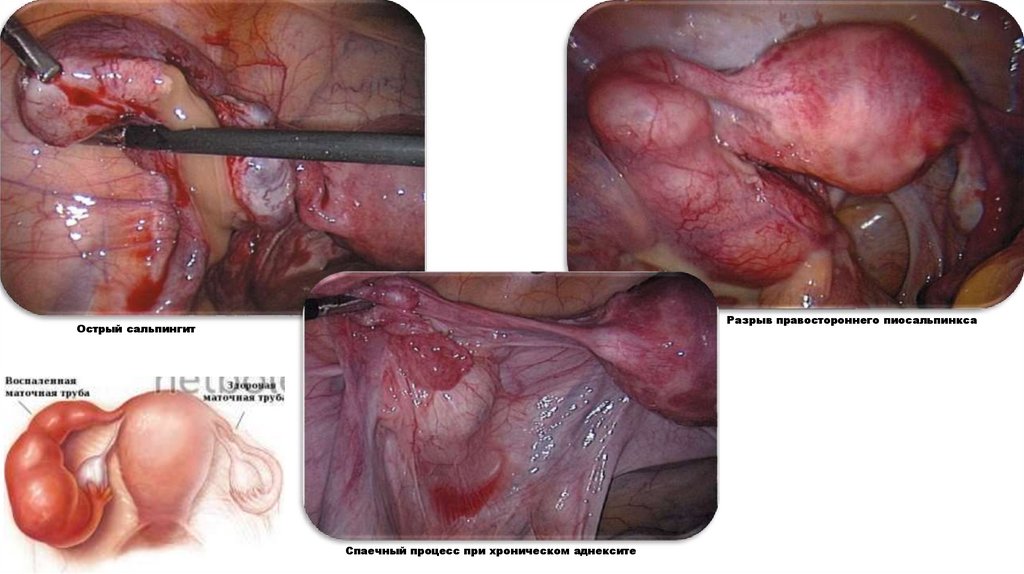

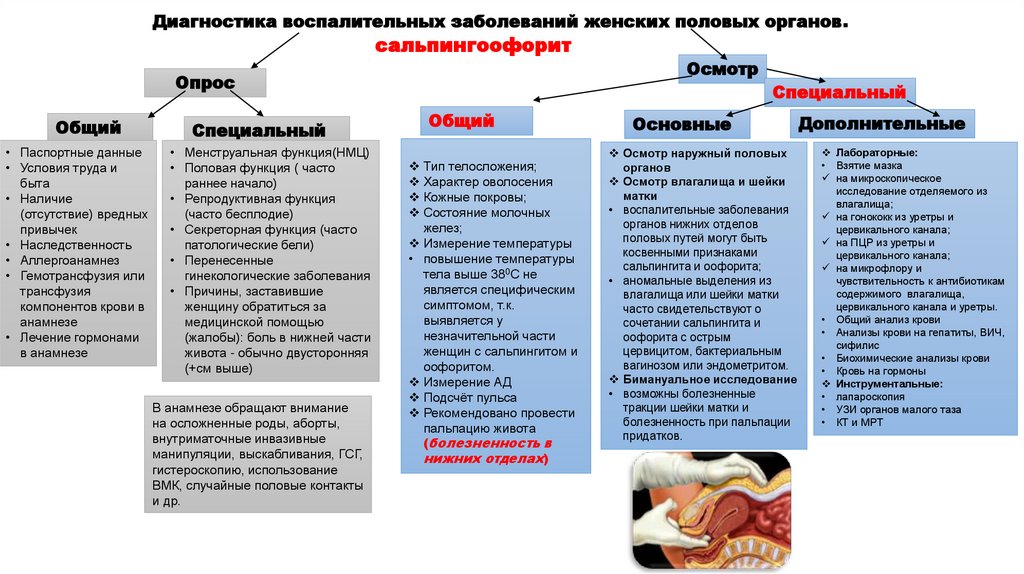

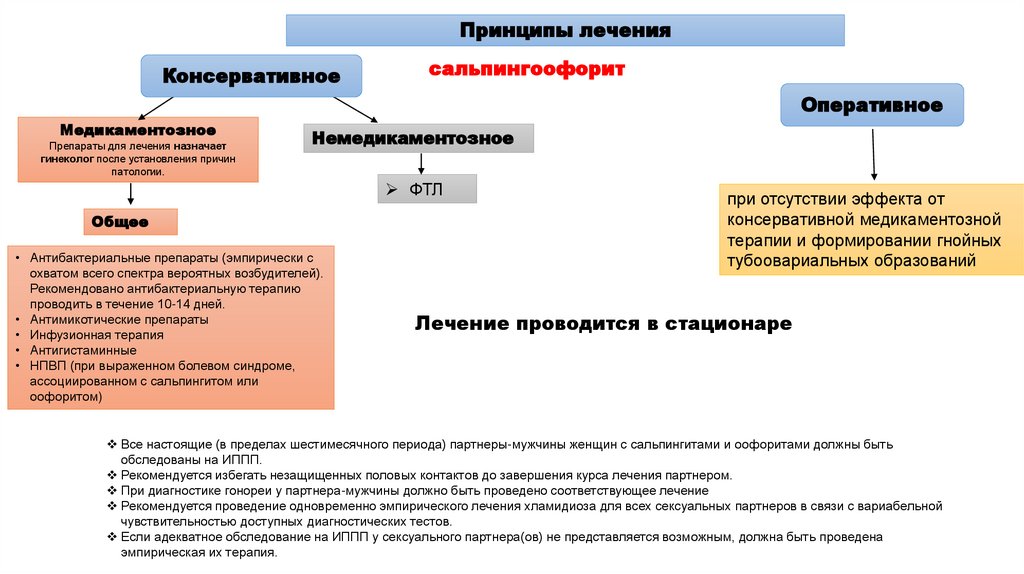



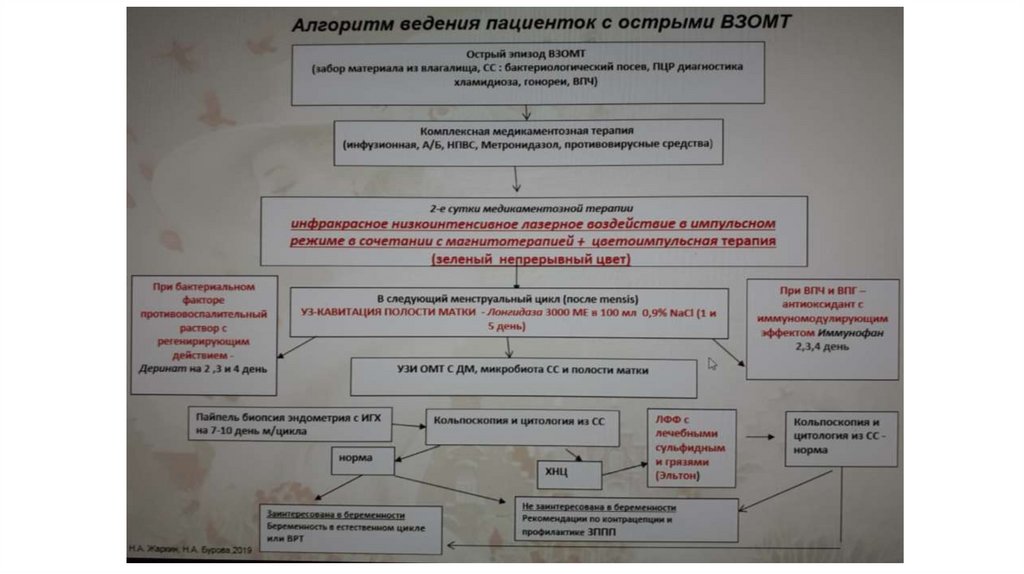
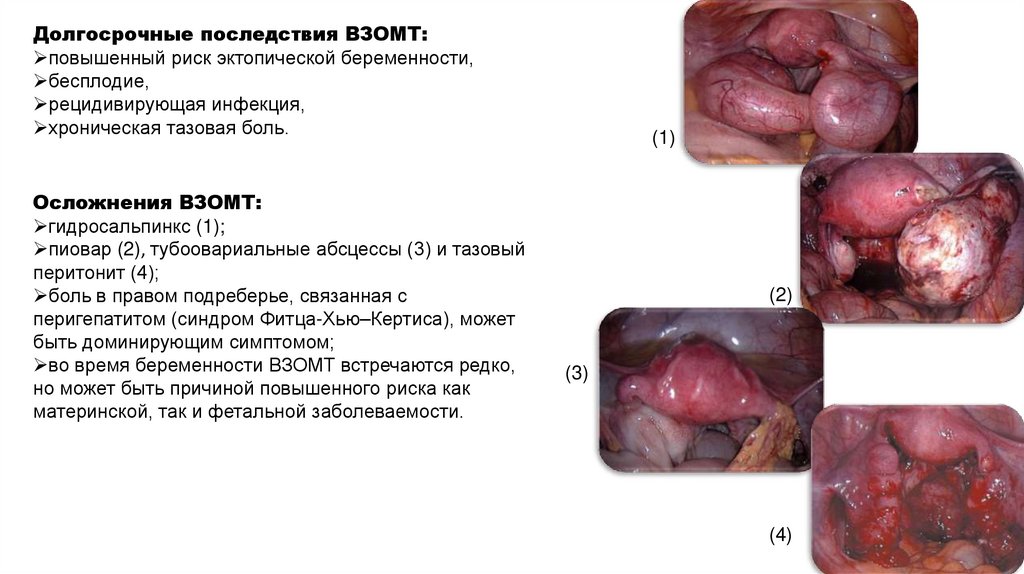

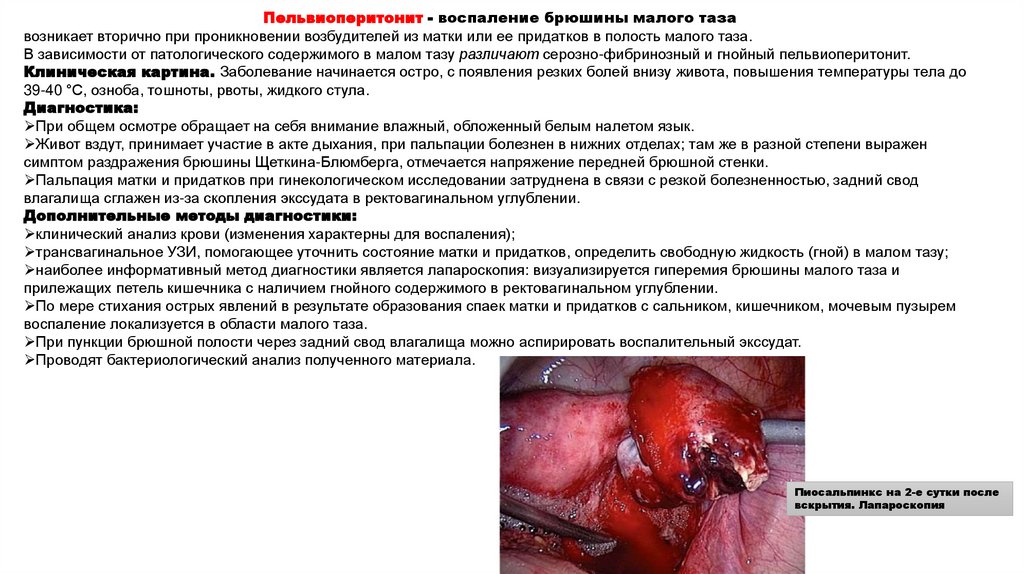
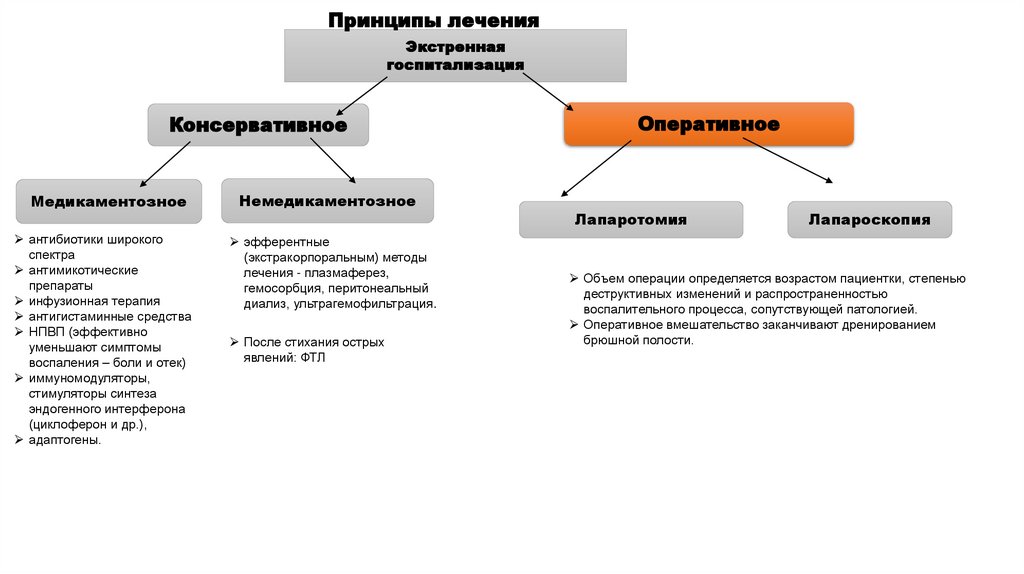

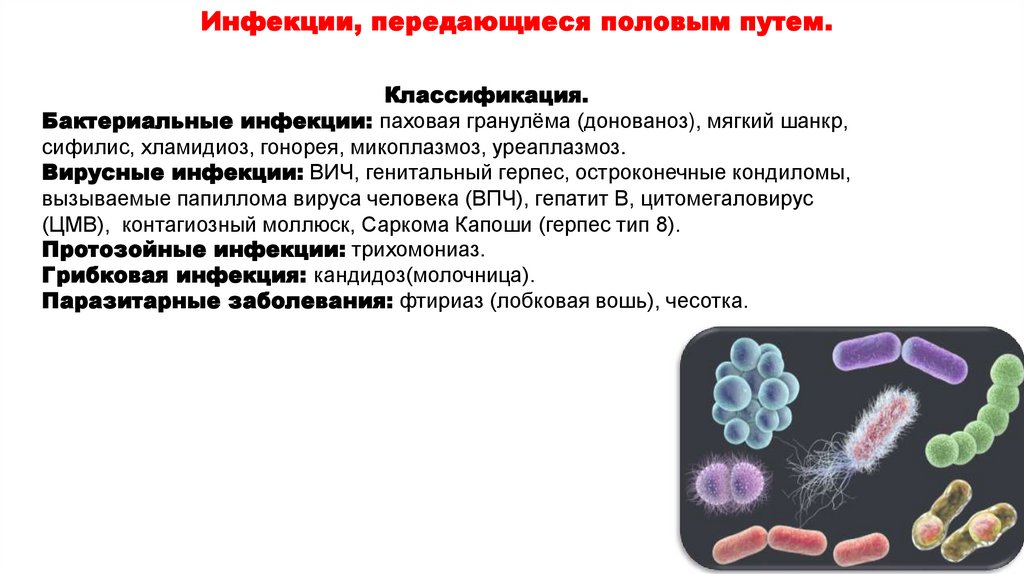

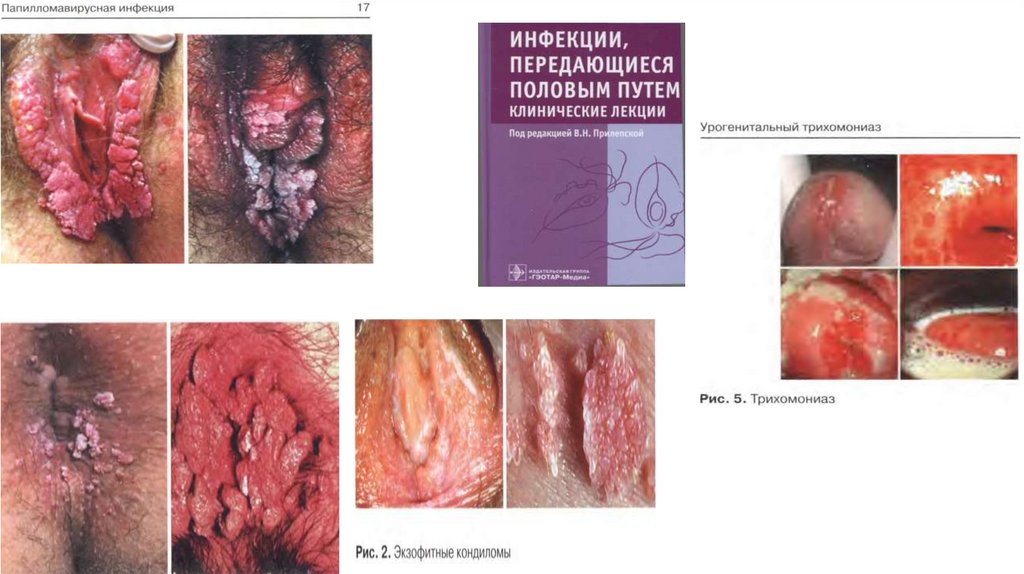

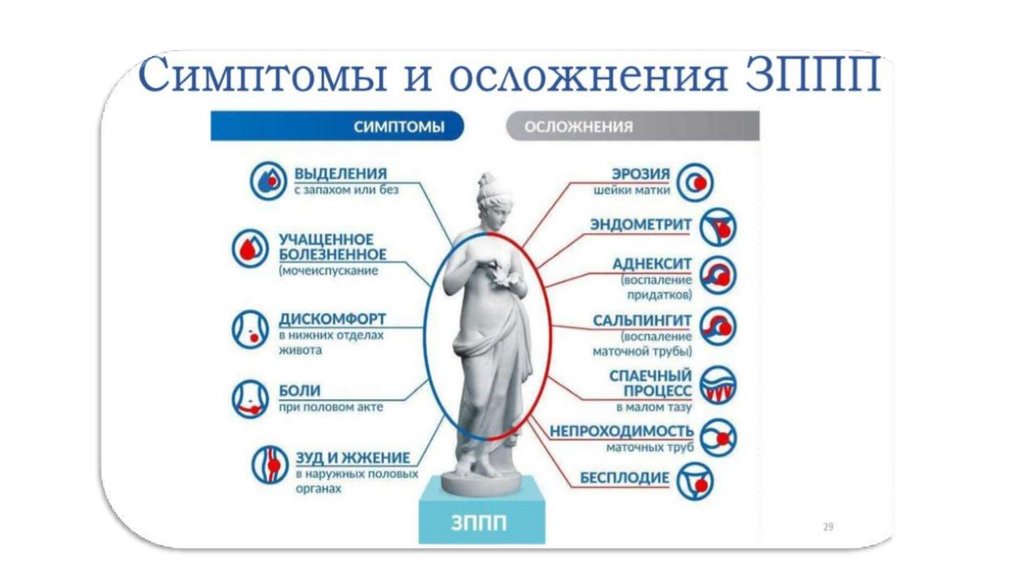
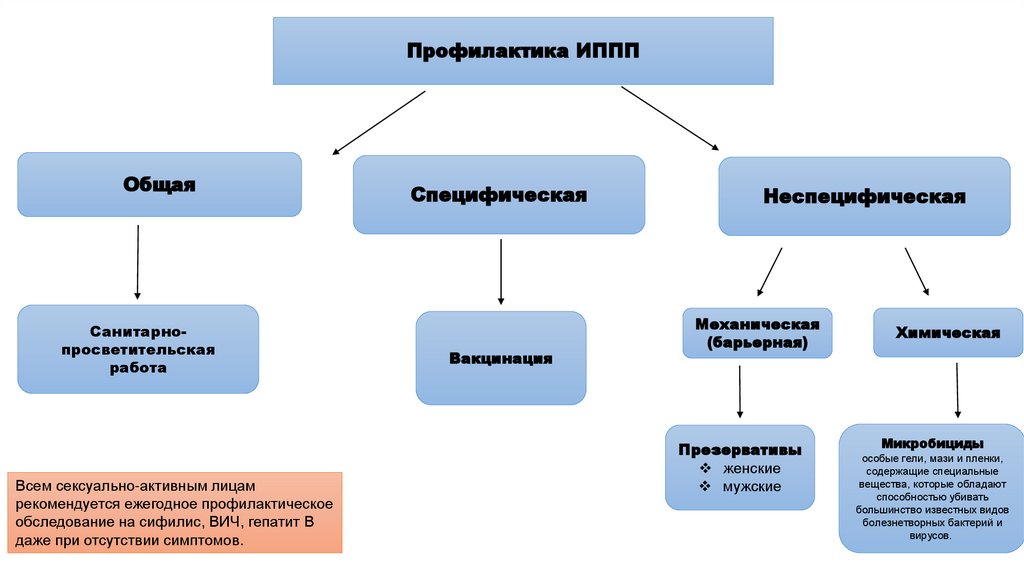


 medicine
medicine








