Similar presentations:
Менингеальный синдром в клинике инфекционных болезней. Менингококковая инфекция. Диф. диагностика. ОНГМ. Зав. каф. инфекционных
1. Менингеальный синдром в клинике инфекционных болезней. Менингококковая инфекция. Диф. диагностика. ОНГМ. Зав. каф. инфекционных
болезнейМедицинский институт Ордена Трудового Красного Знамени
имени С.И. Георгиевского
ФГАОУ ВО «КФУ имени В.И. Вернадского»
д.м.н., проф. Каримов Искандер Загитович
2.
Оболочечный симптомокомплекс (менингеальныйсиндром) складывается из общемозговых и собственно
оболочечных (менингеальных) симптомов.
Общемозговые симптомы вызваны раздражением
болевых рецепторов мозговых оболочек и
внутримозговых сосудов вследствие воспалительного
процесса, действия токсинов и механического
раздражения за счет повышения внутричерепного
давления, гиперсекреции ликвора и отека.
При поражении ГМ, связанном с интоксикацией,
возможны также дисциркуляторные и метаболические
нарушения, ведущие нередко к энцефалопатии.
Риск энцефалопатии велик у лиц, страдающих тяжелыми
хр. заболеваниями (атеросклероз,, сахарный диабет, хр.
гепатит и др.)
3.
"Гидроцефальный крик" - резкая, оченьинтенсивная головная боль, распирающего,
диффузного характера, нередко настолько
мучительная, что больные, даже находящиеся
в бессознательном состоянии, держатся
руками за голову, стонут или громко
вскрикивают.
"Мозговая рвота" - на высоте головной боли
или же внезапно, без предшествующей
тошноты, часто вне связи с приемом пищи,
возникает обильная, фонтаном, рвота.
4.
I группа.Симптомы общей гиперестезии или гиперестезии
органов чувств:
1) Гиперакузия - непереносимость шума или
повышенная чувствительность к нему. Головная боль
усиливается от сильных звуков и яркого света.
Больные предпочитают лежать с закрытыми глазами.
2) Кожная гиперестезия. Диагностический прием
старых клиницистов: при сдергивании одеяла с
больного менингитом, несмотря на затемненное
сознание, больной пытается немедленно укрыться,
пытается отыскать
одеяло ("симптом одеяла").
5.
II группа - реактивные болевые феномены.1) Симптом Тауссинга - надавливание на глазные яблоки
через закрытые веки болезненно.
2) Значительная болезненность при пальпации мест выхода на
лице ветвей тройничного нерва.
3) Симптом Керера - болезненна и глубокая пальпация точек
выхода затылочных нервов.
4) Симптом Менделя - при давлении изнутри на переднюю стенку
наружного слухового прохода появляется резкая болезненность,
иногда сопровождающаяся гримассой.
5) Симптом Бехтерева - перкуссия пальцем или молоточком
скуловой дуги вызывает усиление головной боли и
сопровождается болевой гримассой
6) Краниофациальный рефлекс Пулатова - перкуссия черепа
вызывает болевую гримассу.
7) Симптом Флатау - расширение зрачков при быстром,
интенсивном пассивном сгибании головы больного.
6.
I I I группа.Мышечные тонические напряжения или контрактуры.
Патофизиология этой группы оболочечных симптомов
ранее объяснялась раздражением спинальных
корешков и повышением возбудимости рефлекторного
аппарата, что сказывается в защитном напряжении
мышц, предохраняющем корешки от механического
раздражения.
В настоящее время рассматриваются как проявление
повышения рефлекса мышц на растяжение.
Менингеальные контрактуры возникают вследствие
поражения самого вещества мозга, обычно в той или
иной степени сопутствующего воспалительному
процессу в оболочках и влекущего за собой усиление
субординационных влияний головного мозга на
сегментарные стволовые и спинальные центры.
7.
1) Симптом Лафора - заострившиеся черты лица,особенности носа, вызванные напряжением
мимических мышц.
2) Бульбофациальный симптом Мондонези - при
давлении на глазные яблоки появляется тоническое
напряжение мышц лица.
3) Ригидность затылочных мышц - попытка пассивно
пригнуть голову больного к груди не удается из-за
напряжения разгибательных мышц. 4) Симптом
Левинсона - активное пригибание головы к груди ведет
к открыванию ртабольного
5) Симтом Бикеле - при согнутых в локтевых суставах
руках больного врач ощущает сопротивление, пытаясь
разогнуть их (флексорная контрактура мышц).
8.
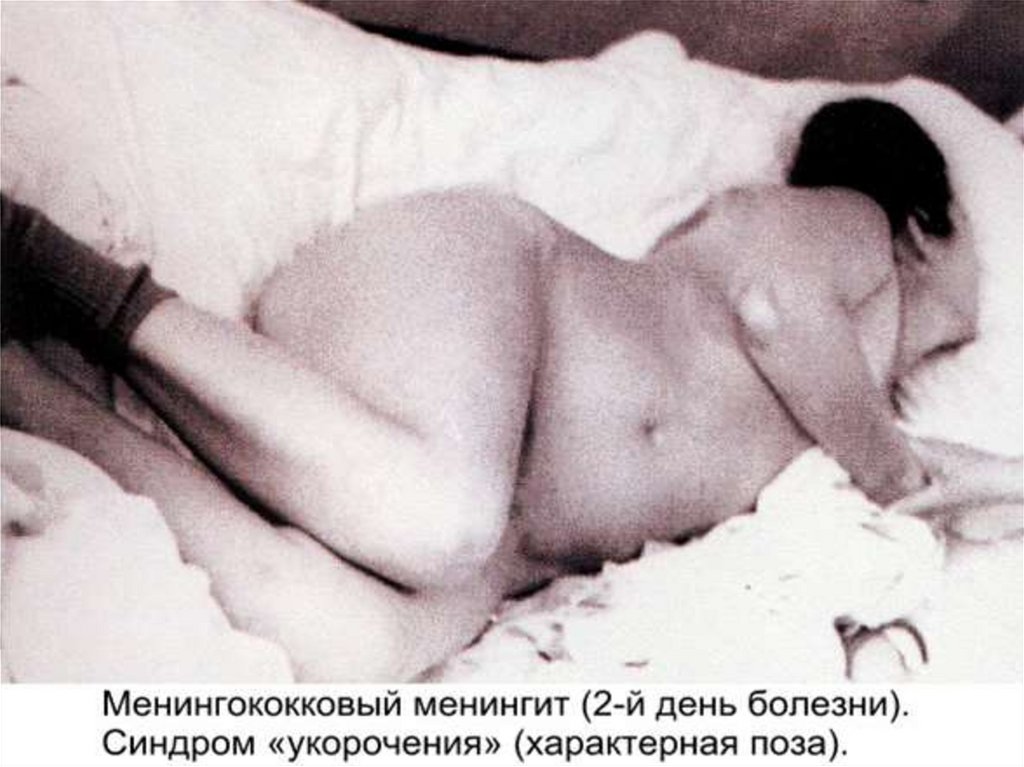
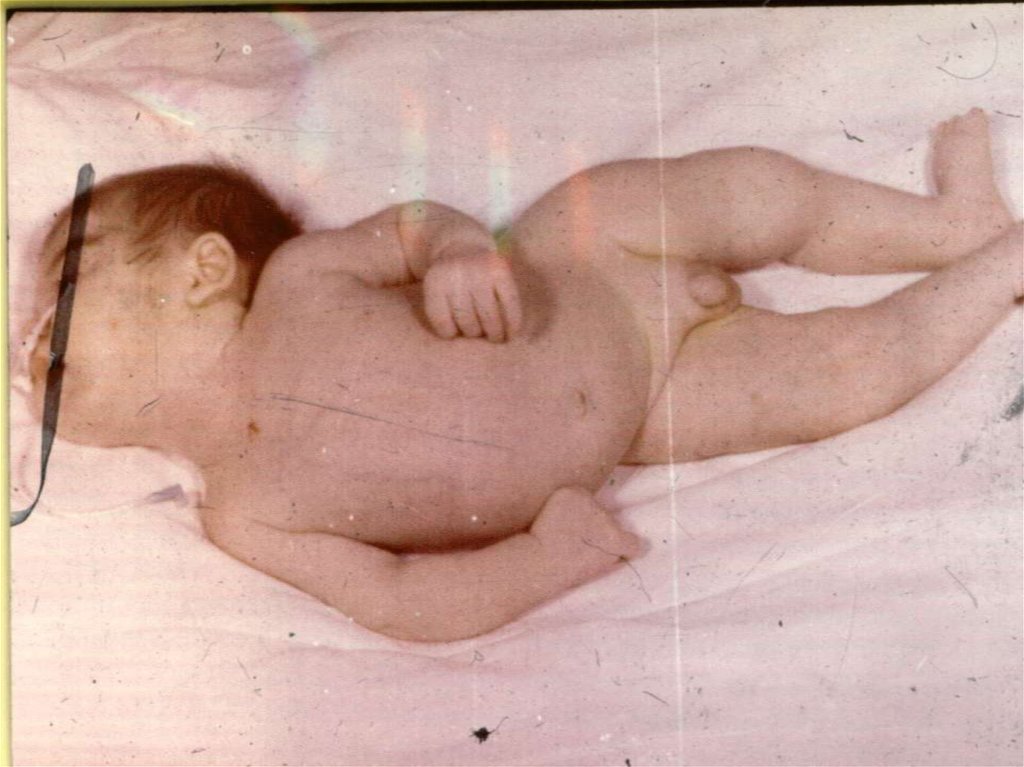
6) Ригидность длинных мышц спины - создается "поза легавойсобаки" или "поза взведенного курка": голова запрокинута назад,
туловище максимально разогнуто, ноги приведены к животу,
живот ладьевидно втянут (менингеальная поза).
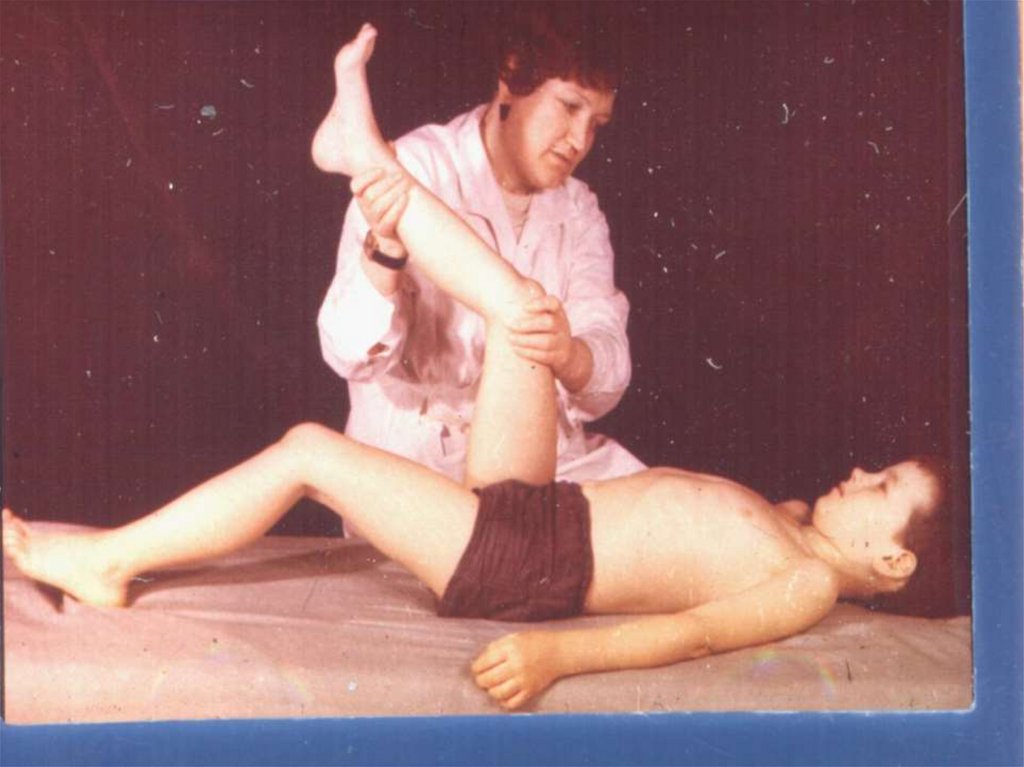
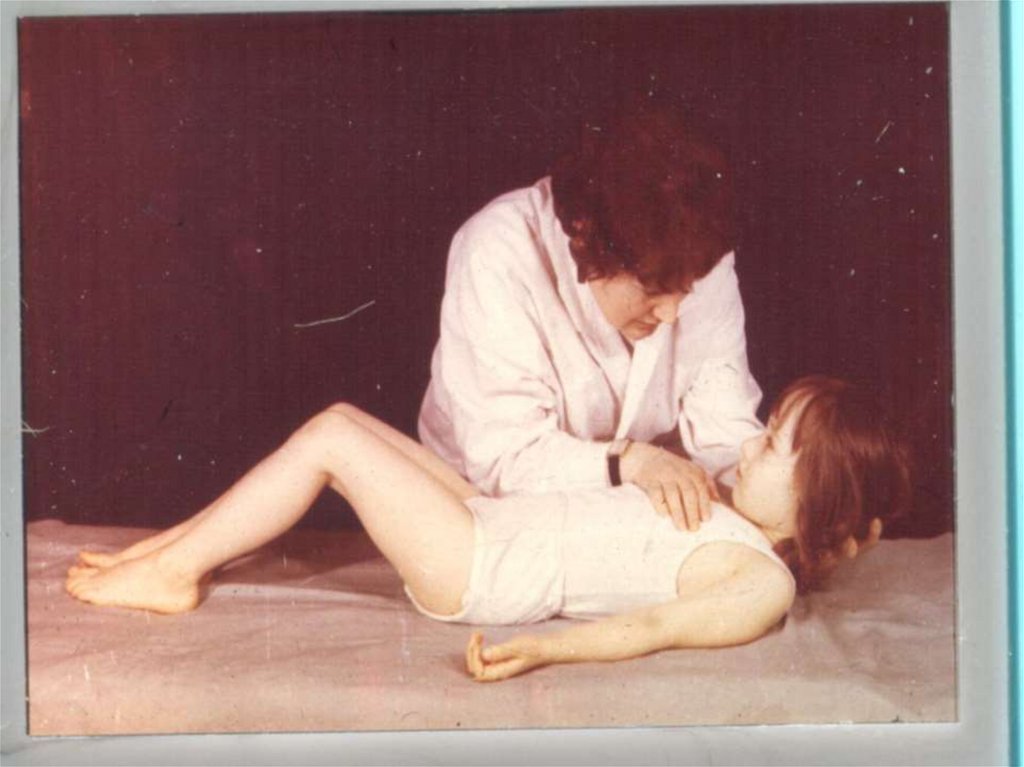
7) Симптом Кернига - невозможность разогнуть ногу больного в
коленном суставе, когда она согнута в тазобедренном. Мешает
разгибанию не боль, как при симп. Лассега, а напряжение задней
группы мышц бедра.
8) Верхний симптом Брудзинского - при пассивном сгибании
головы больного, лежащего на спине, ноги его сгибаются в
коленных и тазобедренных суставах.
9) Средний симптом Брудзинского - такое же сгибание ног при
надавливании на лонное сочленение.
10) Нижний симптом Брудзинского - при пассивном сгибании
одной ноги больного в коленном и тазобедренном суставах
другая нога сгибается аналогичным образом.
9.
11) Подскуловой (щечный) симптом Брудзинского - принадавливании на щеки больного непосредственно под скулами
происходит рефлекторное поднятие плеч и сгибание предплечий
(симптом "креста").
12) Симптом Гийена - сдавление четырехглавой мышцы бедра
больного с одной стороны вызывает непроизвольное сгибание в
тазобедренном и коленном суставах противоположной ноги.
13) Симптом Гордона - при сдавлении икроножной мышцы
отмечается рефлекторное разгибание большого пальца стопы
(рано появляется при менингитах и абсцессах мозга).
14) Симптом Германа - (симптом "шея - большой палец стопы") при пассивном сгибании головы у больного наблюдается
экстензия больших пальцев стоп; (впервые описан при
туберкулезном МЭ).
10.
Серозные менингиты вызываются:- нейротропными энтеровирусами;
- нейротропными арбовирусами;
- герпес-вирусами;
- при паротите, кори, гриппе;
- при лимфоцитарном хорименнгите.
При этом отмечается:
1) клиника основного заболевания;
2) менингеальный синдром (разной степени
выраженности);
3) СМЖ – прозрачная, бесцветная, вытекает
под давлением, лимфоцитарный
плеоцитоз, белок повышен или
в норме, сахар и хлориды – в норме.
11.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯОстрое антропонозное полиморфное заболевание
вызываемое Neisseria meningitidis с аэрогенным
механизмом передачи, протекающее в виде:
- назофарингита,
- менингококкового сепсиса,
- менингита или менингоэнцефалита.
ЭТИОЛОГИЯ:
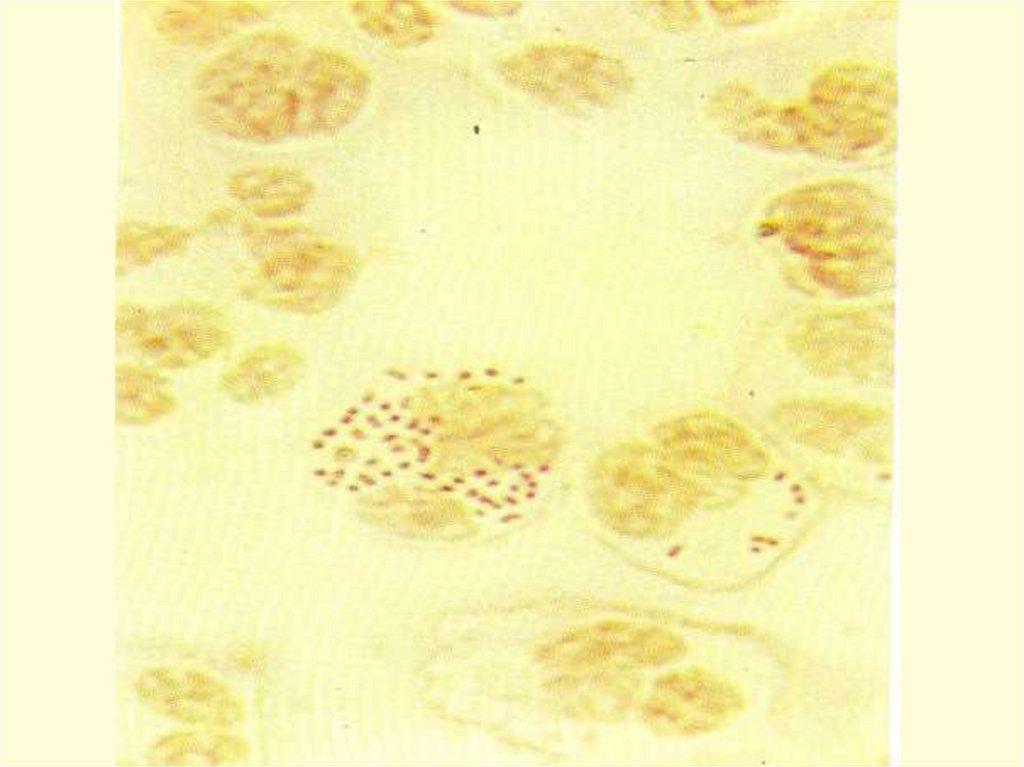
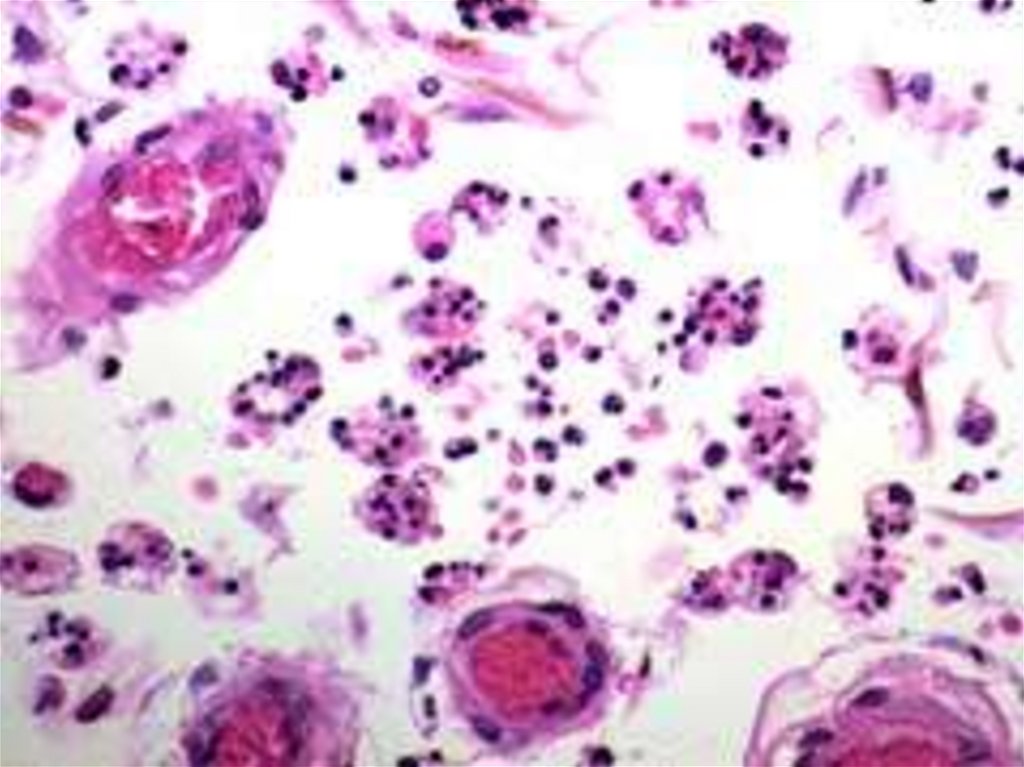
Neisseria meningitidis (S. Neisseriaceae, R.Neisseria ) –
мелкие грам (-) кокки размером 0.6 – 0.8 мкм, строгие
аэробы, неподвижны и в мазках чаще обнаруживаются
внутри клеток по одной, парами или тетрадами.
Все нейссерии имеют слизистую капсулу
(кроме группы В)
Разделены на 10 серологических групп:
A, B, C, D, X, Y, Z, 29E, 135W, P.
12.
13.
14.
Очень чувствительны к изменениям температуры,влажности и рН (оптимальная температура для роста
36–37.6 гр.С при рН 7.2 – 7.4).
Устойчивость во внешней среде минимальная: на них
губительно действуют все дезинфицирующие
растворы (даже в минимальной концентрации),
кипячение, ультрафиолетовое излучение, антибитики,
хотя к некоторым из них Neisseria быстро приобретают
устойчивость.
Патогенные свойства обусловлены:
- эндотоксином, обладающим мощным пирогенным и
сенсибилизирующим действием в феномене
Шварцмана
- и гиалуронидазой, облегчающей легкое проникновение
Neisseria во все ткани больного.
15.
Антифагоцитарное действие обусловлено наличием капсулы(кроме группы В)
Обладает следующими антигенами:
- родовыми (белки и полисахариды) общие для всех нейссерий;
- видовой антиген (белок) только у N. мeningitidis;
- группоспецифический (гликопротеиновый комплекс);
– распределяют по группам А,В и т.д.
- типоспецифические (белок) – выделяют серовары
среди групп В и С.
Чрезвычайно изменчивы под влиянием неблагоприятных
факторов с появлением атипичных форм, L-форм, и
К-форм колоний.
16.
ЭПИДЕМИОЛОГИЯ – антропонозИсточники:
- больные с генерализованными
формами заболевания
(1)
- больные с назофарингитом
(3)
опасность
инфицирования
(6)
(3)
- носители менингококков
(6)
(1)
эпидемиологическая
опасность
НАИБОЛЕЕ ЗАРАЗНЫ - в период продромы и острой
фазы болезни !!! Длительность заразного периода 3 – 4
недели.
17.
Спорадическая заболеваемость поддерживаетсяносителями групп А, В, С с одинаковой частотой.
При эпидемических подъёмах – чаще группа А!!!
Носительство превышает заболеваемость в 2000 раз и в
период эпидемического подъёма может охватывать 6 –
8% всего населения
Частота носительства в очагах среди контактных:
- с генерализованными формами 22%
- с назофарингитами
14%
- с носителями менингококков
8,6%
- вне очага
0,6 – 0,8%
18.
Механизм передачи - воздушно-капельный.М.б. контактно-бытовой (редко).
- Для эффективного заражения необходимо
близкое расстояние ( 0,5 м ) и длительная
экспозиция.
- Урбанизация и перемещение людей в условиях
тесного общения ( автобус ) – играют
решающую роль в распространении N.m.
- Человек может заболеть в любом возрасте, но
дети до 10 лет жизни болеют чаще ( 80% )
- Характерно медленное распространение по
территории и «гнездность» поражения.
19.
Регистрируется повсеместно с периодическимиподъемами заболеваемости:
- через 8 – 30 лет в развитых странах
(чаще тип А);
- частые нерегулярные подъёмы в африканских
странах - « менингитный» пояс вдоль южной
границы Сахары где подъёмы заболеваемости
регистрируются каждые 2 года.
- подъёмы заболеваемости связывают с увеличением
неиммунной прослойки населения с годами.
Предрасположенность – дефицит неспецифических
факторов защиты (комплемент С6-С9).
20.
Предвестноки подъёма заболеваемости:- появление заболеваний в закрытых учреждениях, не
связанных между собой;
- учащение выделения из СМЖ или крови N.m.
групп А и С.
Предвестники спада заболеваемости:
- раннее начало сезонного подъёма;
- отсутствие различий заболеваемости в
открытых и закрытых детских коллективах;
- снижение групповой заболеваемости;
- увеличение числа носителей;
- учащение выделения из СМЖ и крови N.m. других
серогрупп кроме А и С.
21.
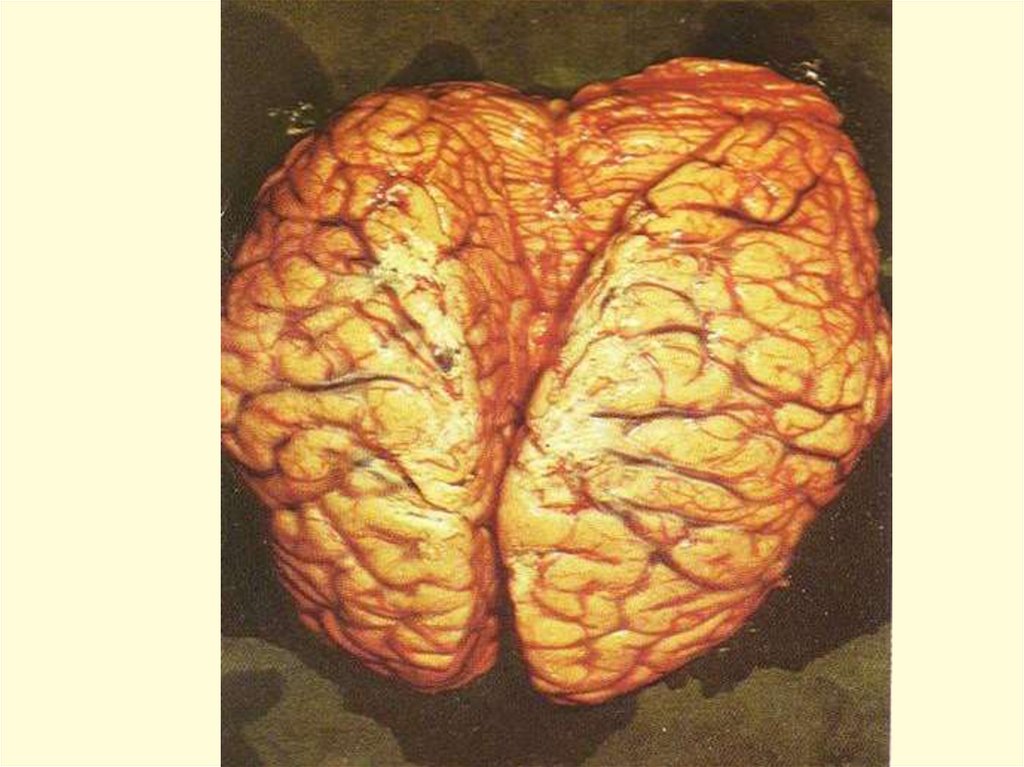
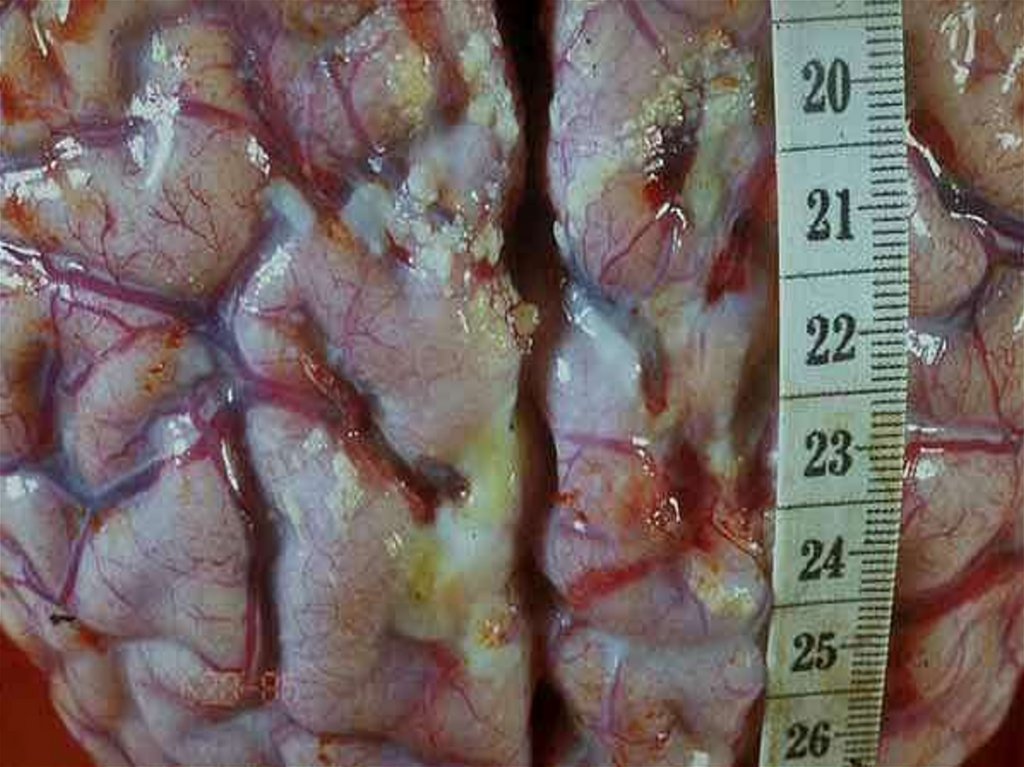
ПАТОМОРФОЛОГИЯ– N.m. вызывают острую воспалительную
реакцию в месте внедрения.
Эндотоксемия приводит к диффузному
васкулиту и ДВС-синдрому,
Кровеносные сосуды заполняются сгустками
крови с большим содержанием фибрина и
лейкоцитов, что приводит к кровоизлияниям во
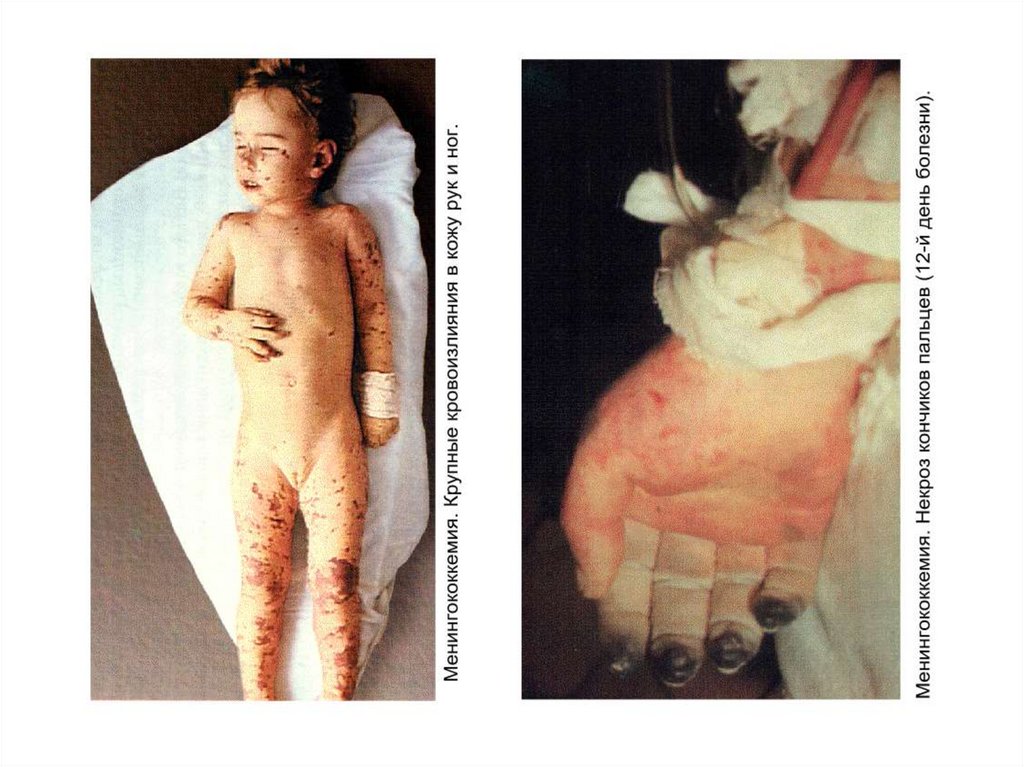
всех органах, но на коже они наиболее заметны
и часто сопровождаются некрозами в центре
крупных элементов.
22.
ПАТОГЕНЕЗЗаболевание развиватся в 3 этапа:
- чаще всего развиваются локальные формы
заболевания в виде назофарингита или
бактерионосительства.
- проникновение N.m. в кровь, сопровождается
их лизисом и эндотоксемией – заболевание
протекает в виде острого сепсиса с появлением
геморрагических изменений на коже и во
внутренних органах
- в головной мозг N.m. проникают гематогенным
путем. Др. пути проникновения - казуистика !!!
- сывороточные антитела и высокий уровень Ig A
на слизистых ВДП, С6-С9 – играют важную роль.
23.
Причина генерализации процесса не ясна. N.m. «любят»хорошо упитанных детей и крепких телосложением
взрослых» - возможно влияние генетических факторов
и неадекватной чрезмерной реакции организма на
внедрение возбудителя !!!
КЛАССИФИКАЦИЯ.
Выделяют следующие формы заболевания:
Локализованные
- бактерионосительство
- назофарингит
Генерализованные
- менингококковый сепсис ( острый и хронический)
- менингит
- менингоэнцефалит
- смешанные (сепсис + менингит и т.д.)
- редкие формы заболевания: эндокардит, артрит, отит ,
иридоциклит, пневмония и т.д.)
24.
БАКТЕРИОНОСИТЕЛЬСТВО – клинически не проявляется,выявляется обнаружением N.m. в посевах и мазках из
носоглотки.
Антитела против N.m. в крови не образуются !!!
НАЗОФАРИНГИТ Частота клинических проявлений:
- умеренная лобно-теменная головная боль 52%
- слабость, усталость
46%
- сухой кашель
66%
- боль в горле
51%
- заложенность носа
68%
- нарушение сна
33%
- лихорадка
59%
субфебрильная - 78% и фебрильная - 22%
Легкое течение заболевания – 88-95% ср.-тяжелое течение 5 – 12%
Общая продолжительность болезни
5 – 7 дней.
-
Назофарингит предшествует сепсису в 33% !!!
25.
МЕНИНГОКОККОВЫЙ СЕПСИС:- острое начало с ознобом и быстрым повышением
температуры до 38 40 гр.С;
- лихорадка интермитирующая, снижается при ухудшении
состояния (проявление ИТШ);
- выраженная интоксикация (головная боль, жажда, сабость,
бледность и сухость кожи);
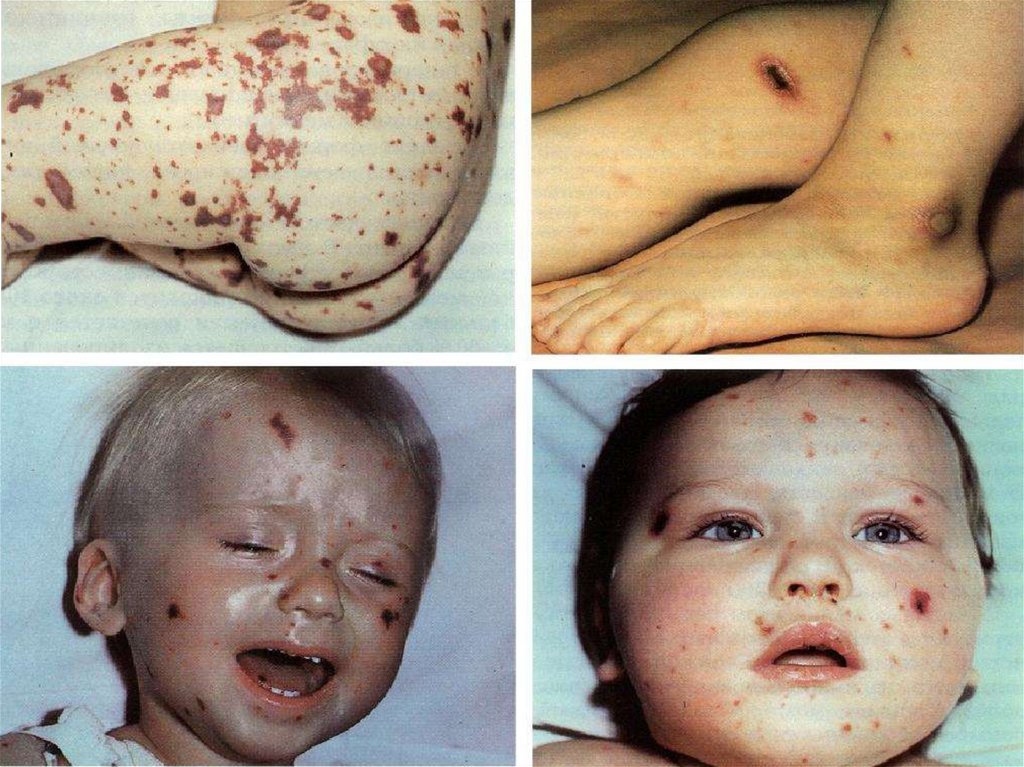
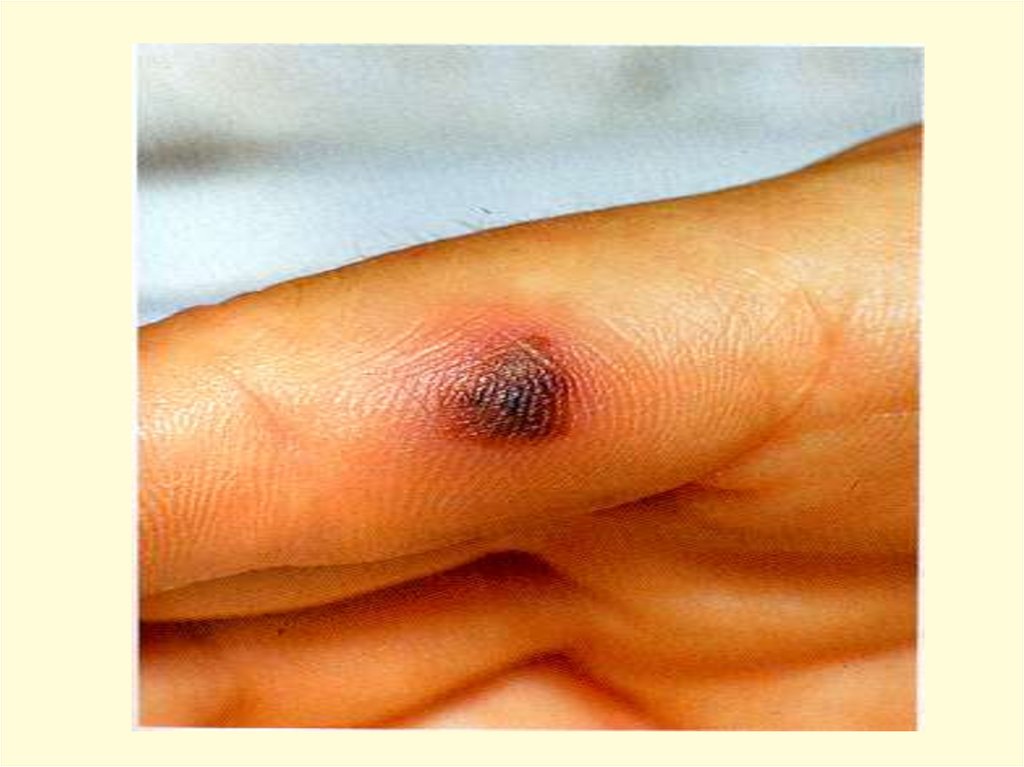
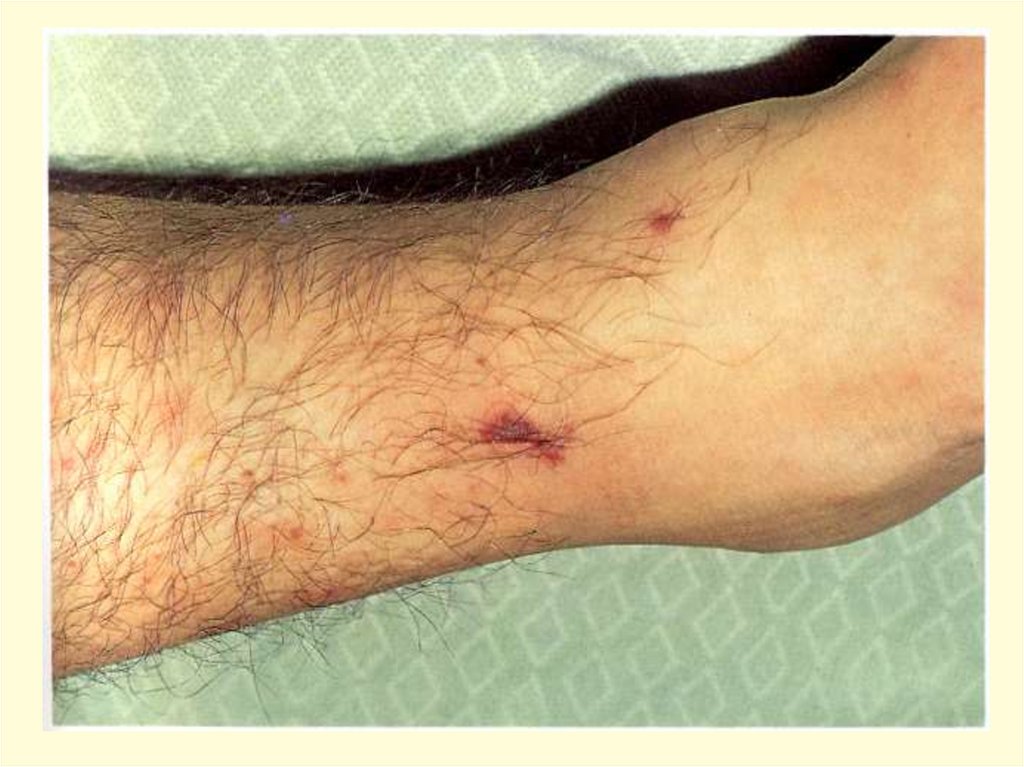
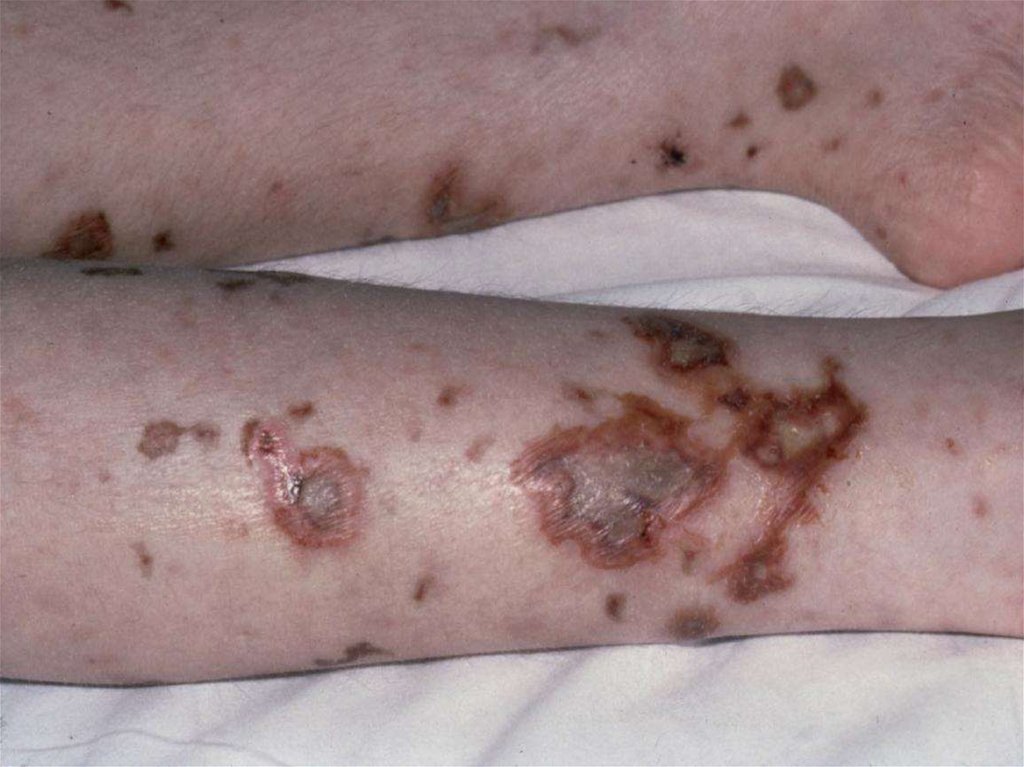
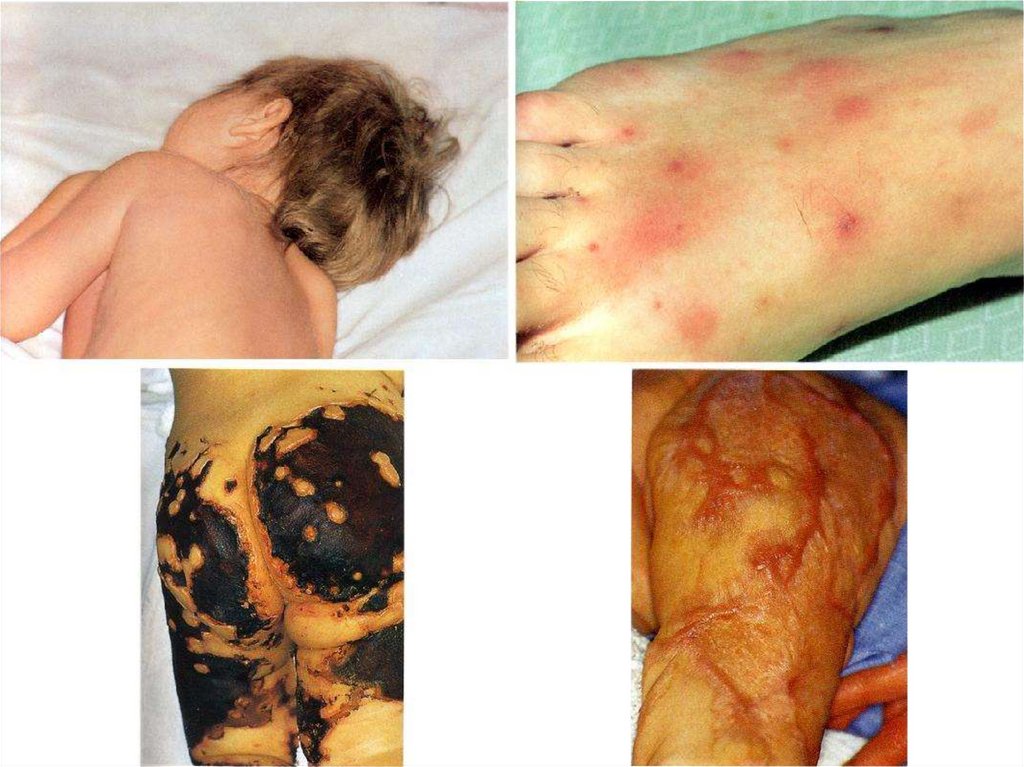
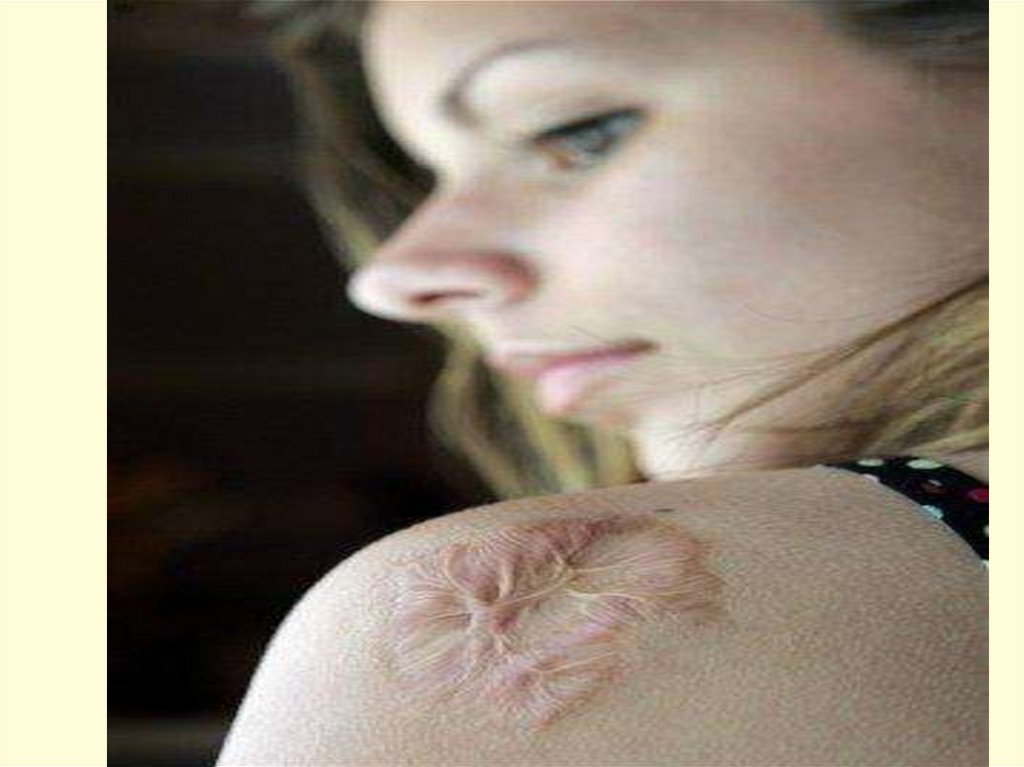
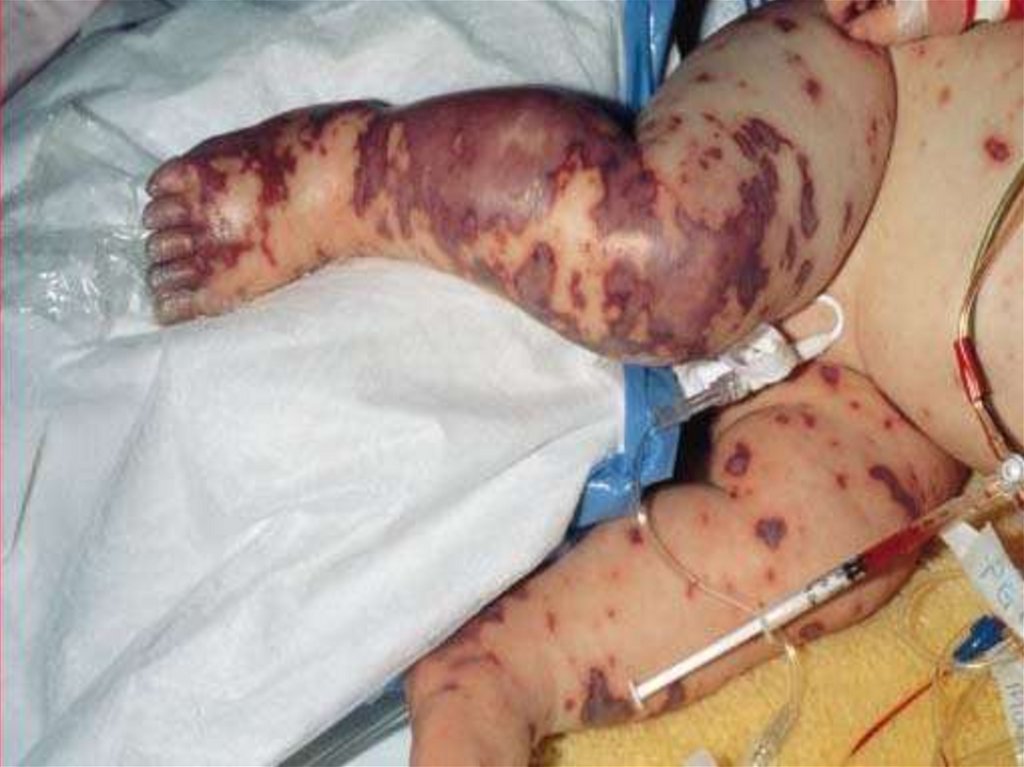
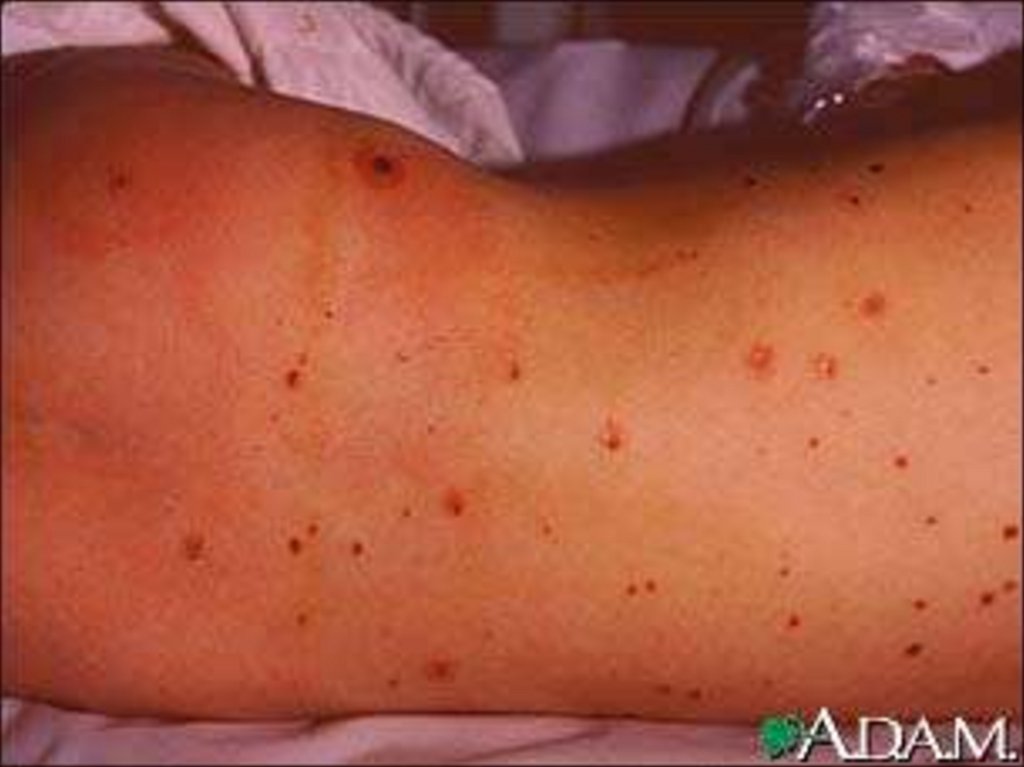
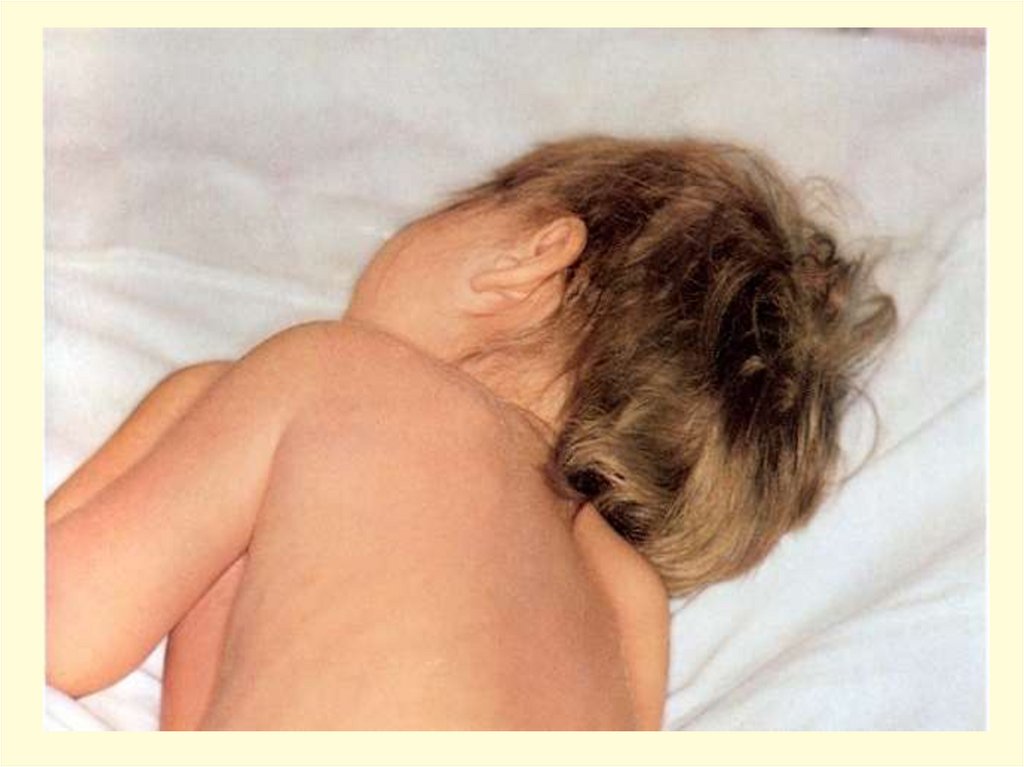
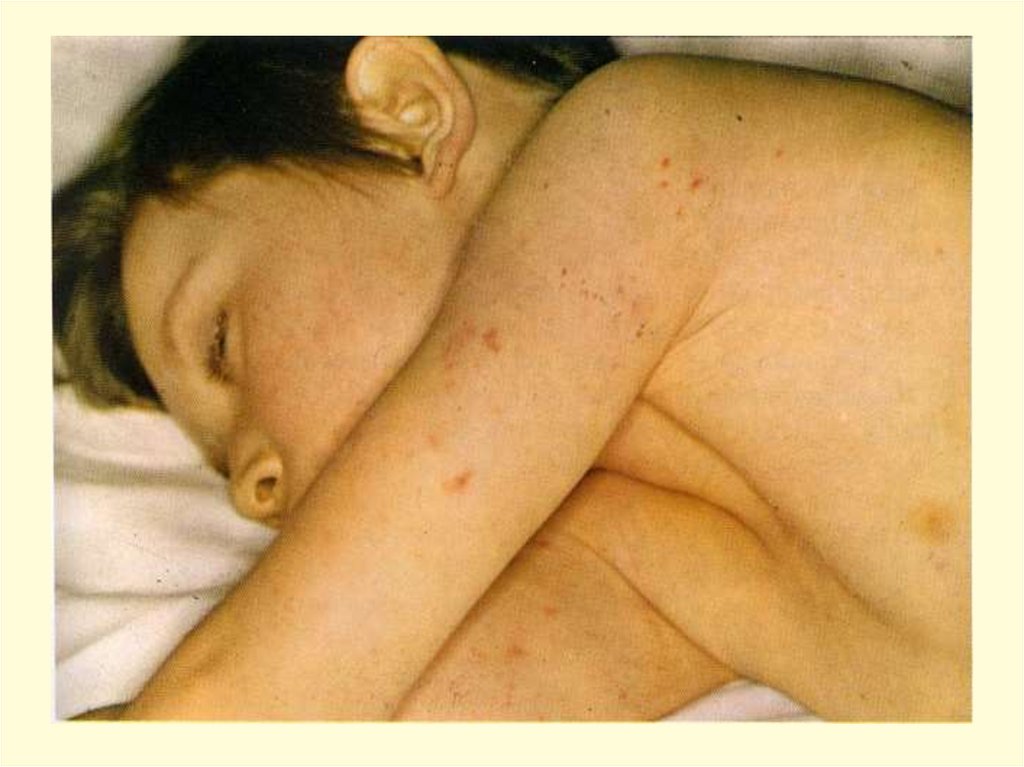
- появление признаков геморрагического синдрома:
появление геморрагической сыпи с некрозом на коже
ягодиц, бедер, голенях, туловище, рук, век уже спустя 6 часов
от начала заболевания !!!
- энантема на переходной складке конъюктив, кровоизлияния
в склеры;
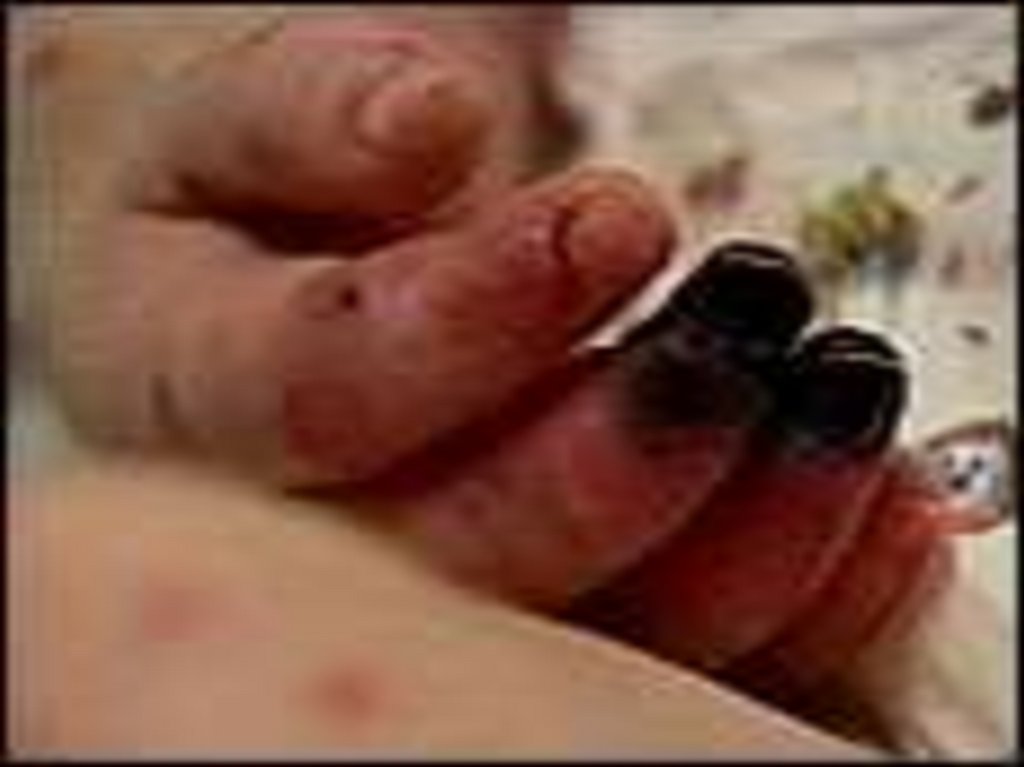
- кровоизлияния в суставы 5 – 13% чаще пальцев рук и ног,
реже поражаются крупные суставы;
- общие проявления геморрагического синдрома – носовые,
маточные, внутренние кровотечения;
26.
27.
28.
29.
30.
31.
32.
33.
34.
35.
36.
- ССС – глухость тонов сердца, гипотония, тахикардия;- дыхательная система – одышка, цианоз, ослабленное
дыхание, сухие хрипы;
- ЖКТ – обложенный язык, запоры, увеличение печени и
селезенки;
- почки – функциональные нарушения 87%, снижение
диуреза, повышение содержания в моче белка,
лейкоцитов, эритроцитов, цилиндров;
- ОАК – нейтрофильный лейкоцитоз, ускорение СОЭ
- КОС – метаболитический ацидоз и респираторный
алкалоз (компенсация ацидоза).
- электролитый обмен – гипокалиемия, гипонатриемия,
гипохлоремия;
37.
- поражение надпочечников сопровождаетяпадением АД вплоть до развития синдрома
Уотерхауз-Фридериксона.
Самостоятельно сепсис возникает только в 7,3%
случаев.
Чаще сочетается с менингитом или
менингоэнцефалитом !!!
Тяжесть сепсиса обусловлена появлением ИТШ,
который в своем развитии проходит:
- стадии компенсации (АД в норме),
- субкомпенсации (АД снижается до 80 мм.рт.ст),
- декомпенсации ( АКД ниже 80 мм.рт.ст)
38.
Дифференциальная диагностика сепсиса проводится ссептицемией, тяжелым гриппом, геморрагическим
васкулитом, тромбоцитопенической пурпурой.
ХРОНИЧЕСКИЙ МЕНИНГОКОККОВЫЙ СЕПСИС – чаще у
ослабленных больных и проявляется:
- снижением или потерей аппетита;
- снижение массы тела;
- повышением температуры тела (разной
интенсивности);
- артралгиями или гнойными артритами;
- пятнисто-папулезной сыпью на коже;
- менингококковым подострым эндокардитом.
39.
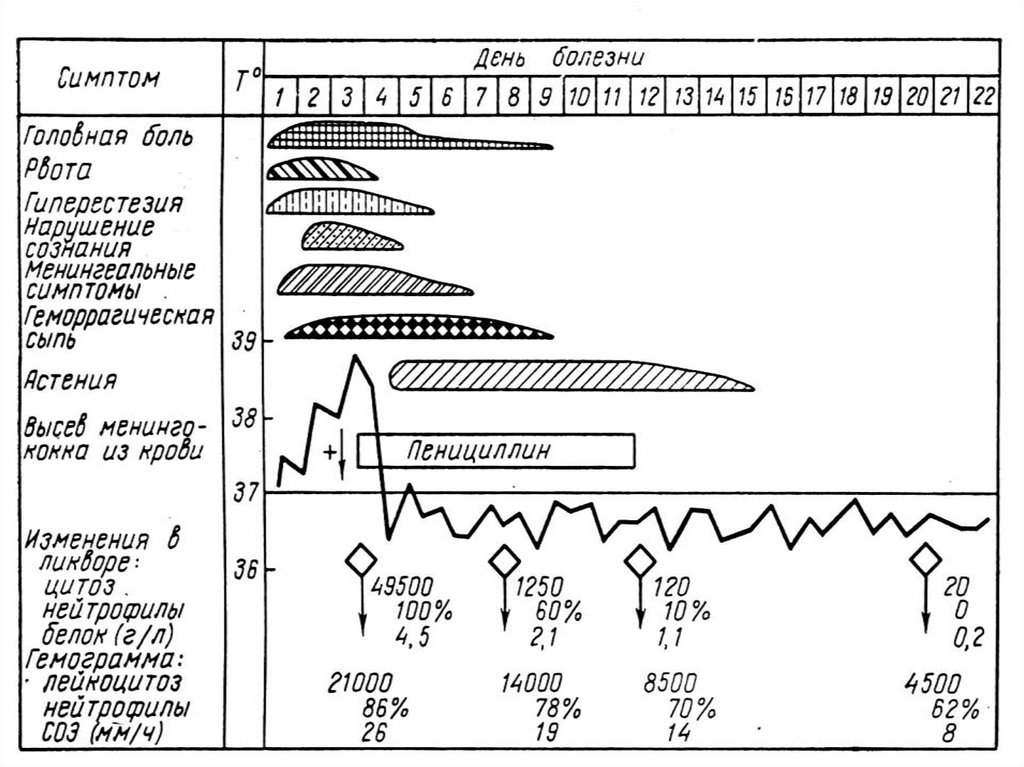
МЕНИНГИТ- внезапное начало ( помнят час своего заболевания )
- высокая лихорадка;
- интенсивная головная боль в области затылка;
- рвота, которая не приносит облегчения;
- гиперестизии, гиперакузия, фотофобия;
- появление и нарастание выраженности менингеальных
симптомов (регидность мышц затылка, Кернига,
Брудзинского и т.д.);
- поражение ЧМН :
- 3-4 пары (диплопия, птоз, анизокория);
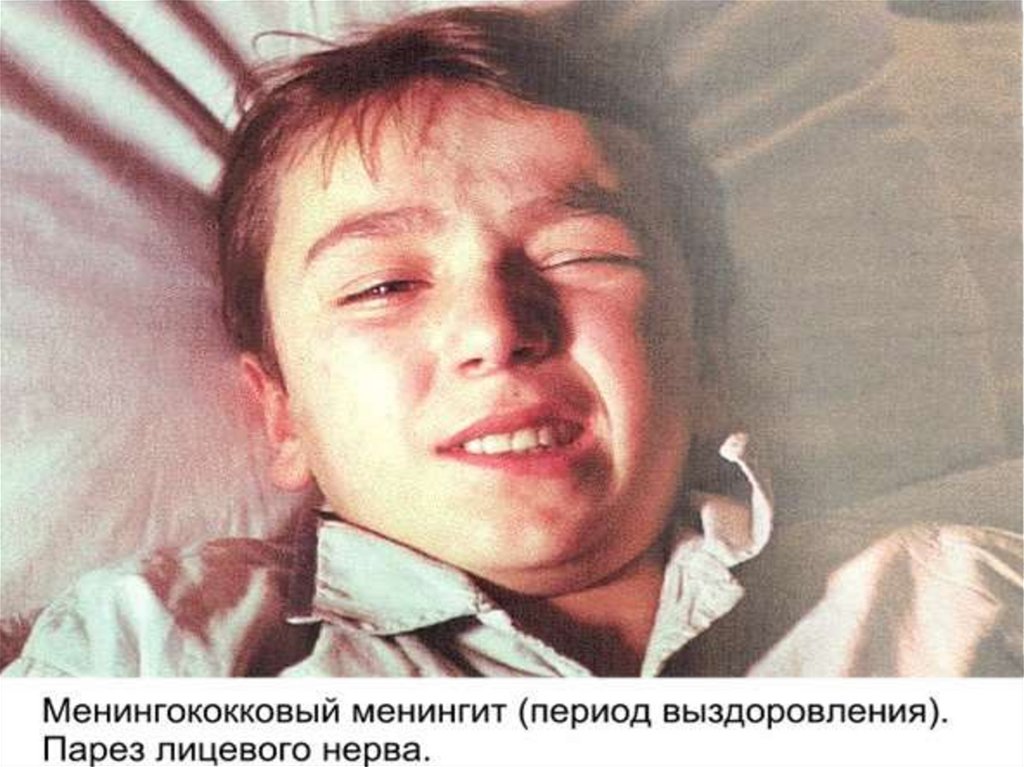
- 7-8 пары (12,7% )– поражение слухового нерва с
последующим снижением слуха у 6% больных
- в СМЖ - нейтрофилов больше 1000 в 1 мкл у 83%
увеличение белка и падение уровня глюкозы.
40.
41.
42.
43.
44.
45.
46.
47.
48.
49.
50.
51.
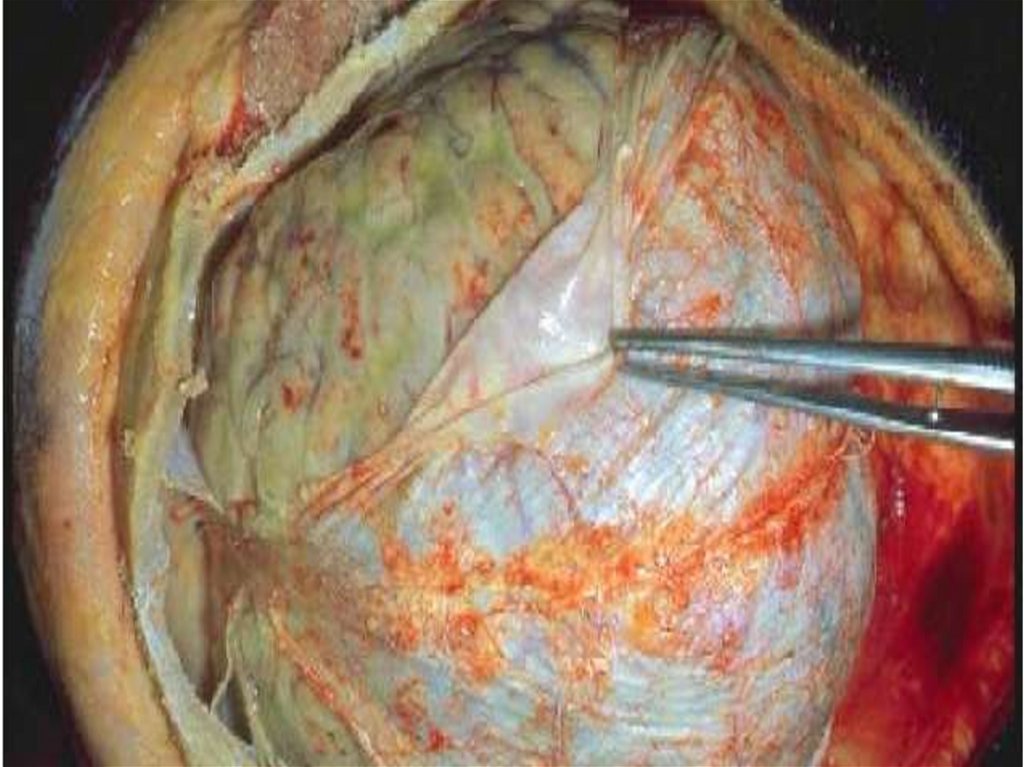
Часто сопровождается синдромом ОТЕКА илиНАБУХАНИЯ головного мозга с такими проявлениями:
- нарушение сознания;
- двигательное беспокойство, судороги;
- расстройство дыхания и деятельности ССС;
- вклинивание продолговатого мозга или
субэпиндимальный отек в области 3 – 4 желудочков
мозга;
- без адекватного лечения – летальный исход!!
Иногда наблюдается синдром ЦЕРЕБРАЛЬНОЙ
ГИПОТЕНЗИИ – чаще появляется на 3-4 день у детей при
лечения массивными дозами пенициллина или
проведения чрезмерной дегидратации. Характеризуется
резким токсикозом и обезвоживанием. Ребенок похож на
«выжатый» лимон.
52.
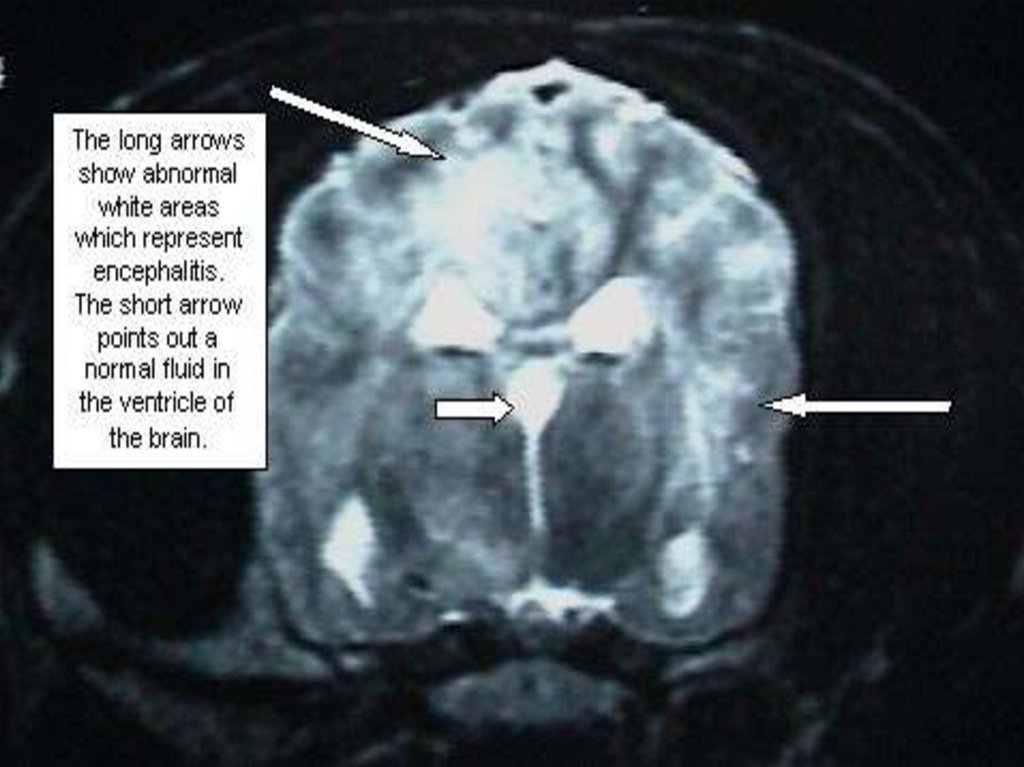
МЕНИНГОКОККОВЫЙ МЕНИНГОЭНЦЕФАЛИТ – чащепроявляется диффузным поражением головного мозга с
потерей сознания и реже отдельными очаговыми
изменениями:
- афазией
3%
- психосенсорные расстройства
1%
- судорогами, моно и гемипарезами
3%
- глазодвигательными расстройствами 27%
ОСЛОЖНЕНИЯ:
- острая почечная недостаточность
- дуральные и субдуральные выпоты
- вирусные или бактериальные суперинфекции
- активация простого герпеса в 38%
- пневмонии 6 – 22%, отиты, цистопиелиты 4,1%
53.
54.
55.
ДИФ.ДИАГНОСТИКА:- отек мозга – в СМЖ цитоз, глюкоза и белок в норме, но
при пункции она вытекает под давлением;
- пневмококковый менингит – цвет СМЖ зеленоватый,
повышен белок, часто ему предшествует пневмония;
- пфеферовский менингит – жидкость зеленоватая,
устойчив к пенициллину ( если на 3 день лечения нет
улучшения – необходимо думать о нем);
- стафилококковый менингит – он вторичный, часто
осложняется абсцессами мозга;
- псевдомонадный – СМЖ сине-зеленого цвета;
- туберкулезный, вирусный, сифилитический – СМЖ
прозрачная и содержит преимущественно лимфоциты;
- субарахноидальное кровоизлияние – СМЖ содержит
примесь крови !!!
Но только бактериологическое обследование позволяет
установить этиологию менингита !!!
56.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА- микроскопия мазков со слизистой ротоглотки,
СМЖ и толстой капли крови крови (обнаружение
внутриклеточных грам (-) диплококков);
- посевы у постели больного на прогретые до 37
гр.С среды Хоттингера, Мюллер-Хинтона, среду,
199, 2,5 мл СМЖ и 5-10 мл крови;
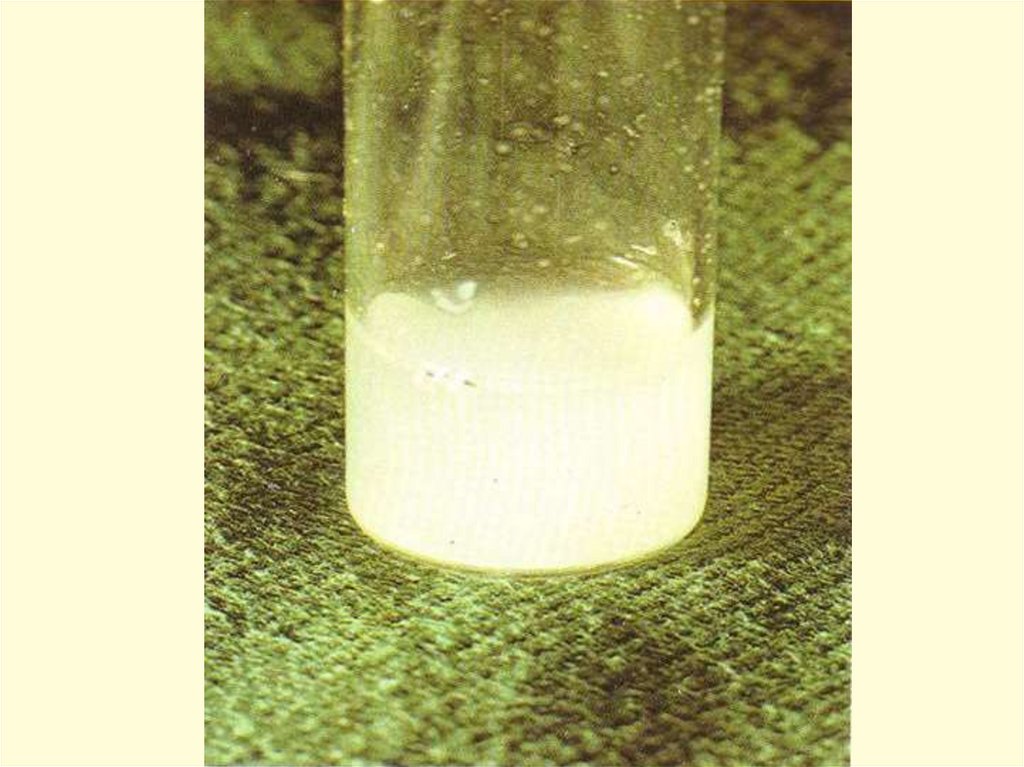
- биохимическое и морфологическое изучение
СМЖ (цитоз, содержание белка и глюкозы,
обнаружение пленки на дне пробирки;
- общий анализ крови и мочи;
- иммунологическое обследование РГА
(диагностический титр 1:160) и РПГА (1:200).
57.
58.
59.
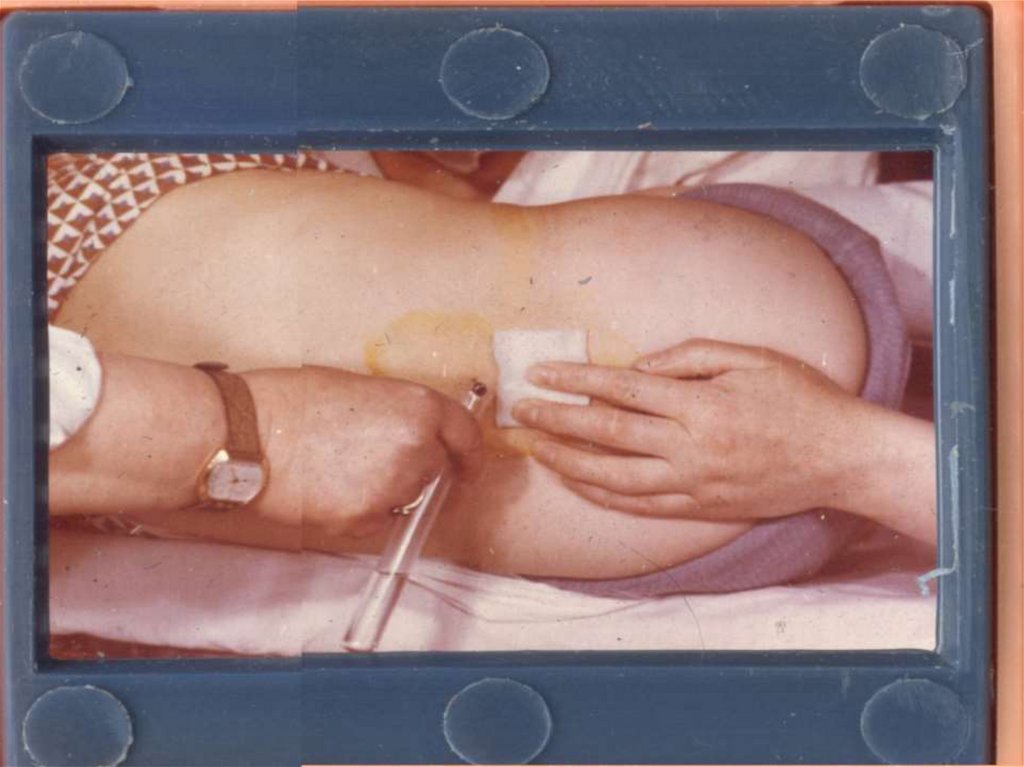
ПОКАЗАНИЯ К СПИНОМОЗГОВОЙ ПУНКЦИИ- Выраженная головная боль, рвота, не
приносящая облегчения и появляющаяся при
смене положения головы с гипертермией;
- менингеальные симптомы;
- судорожный синдром, гипертермия;
- очаговая неврологическая симптоматика или
отсутствие сознания, отек зрительных нервов,
если КТГ исключила объемное образование.
60.
ЛЕЧЕНИЕЛетальность от генерализованных форм
менингококковой инфекции колеблется в пределах от
8,6% до 24% и зависит от эффективности лечения !!!
Важнейшая роль принадлежит антибактериальной
терапии, которая должна начинаться немедленно с
использованием весь период лихорадки + 3 дня (при
сепсисе) или при снижении цитоза в СМЖ менее 30
клеток (лимфоцитов) :
- Sodium salt of Рenicillin 200.000 – 500.000 ЕД/кг/сут. ( IV )
каждые 4 часа
- Chloramphenicol 50-75 мг/кг/сут. в/в каждые 4 – 6 часов
( не вводится в/м !!)
- Tetracycline в дозе 8 мг/кг/сут. в/м каждые 4 часа
- Амpicillin, metacycllin, oxacillin в дозе 50-80 мг/кг/сут
каждые 4 часа в/в или в/м.
61.
- Цефатоксим 2-3 гр/сутки в 2 приема в/в или в/м- Цефтриаксон 2-4-6 гр./сутки в/в или в/м в 2 приема
- Ко-тримаксозол 1960 мг/сутки в 2 приема вн., в/в
- Сульфамонометоксин 4 гр первый день, затем 2
гр./сутки в 2 приема вн.
Курс – 7-10 дней до санации ликвора.
При отказе – клиническое выздоровление + 2 суток.
Назофарингит лечат 3 – 5 дней сульфаниламидами
или макролидами (эритромицин, азитромицин и т.д.)
Патогенетическая терапия:
- Дегидратационная терапия (при отеке мозга)
- Дезинтоксикационная терапия и ГК при ИТШ
- Коррекция КОС, ВЭО, белкового обмена
- Лечение геморрагического синдрома
Симптоматическая терапия
62.
ПРОФИЛАКТИКАМероприятия направленные на источник болезни:
- ранее выявление больных и носителей и их санация;
- наблюдение за контактными: клиническое и
бактериологическое.
Разрыв механизма передачи:
- санитарно-гигиенические мероприятия и дезинфекция
(текущая) - влажная уборка с дезинфектантами;
- ликвидация скученности людей, особенно в закрытых
коллективах (интернаты, казармы и т.д.);
- частое проветривание помещения и его обработка УФО;
Повышение неспецифической устойчивости и
иммунизация (полисахаридные вакцины, Аг А.С.В).



































 medicine
medicine